2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Минздрав опубликовал документ с официальной инструкцией о порядке госпитализации больных коронавирусом — эти важные правила расписаны в Приложении № 12 к Приказу министерства от 19.03.2020 № 198н в новой редакции от 18.05.2020.
Документ предусматривает, что в больницу кладут пациентов с установленным диагнозом или подозрением на Ковид, если человек находится в состоянии средней тяжести, в тяжелом или крайне тяжелом состоянии.
- Если пациент лечится амбулаторно, на дому, и в течение трех дней держится температура 38,5 градусов и выше, то согласно порядку госпитализации больных коронавирусом человека должны положить в больницу на койки, предназначенные для пациентов средней тяжести.
- Пациенты, находящиеся в состоянии средней тяжести, госпитализируются на койки для больных в тяжелом состоянии, если есть любые два из следующих признаков:
а) насыщение крови кислородом по данным пульсоксиметрии менее 95%;
б) температура 38 градусов и более;
в) частота дыхательных движений более 22-х;
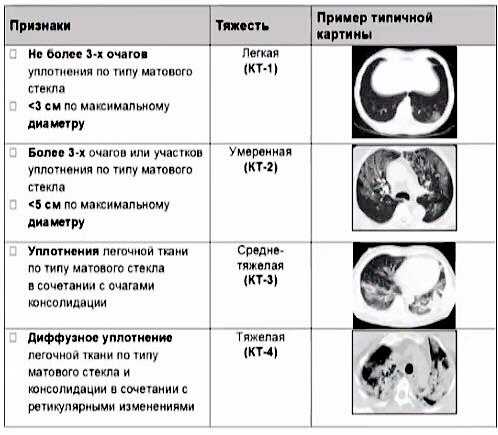
г) поражение легких по результатам КТ более 25%.
Также в документе описывается, при каких признаках больных переводят на неинвазивную вентиляцию легких (например, кислородные маски) и инвазивную ИВЛ, то есть с подключением к аппарату через дыхательную трубку.
ВАЖНО
Кого должны забирать в больницу независимо от тяжести заболевания
В порядке госпитализации больных коронавирусом также перечисляется, каких пациентов нужно госпитализировать независимо от тяжести заболевания, поскольку в любом случае коронавирусная инфекция может серьезно угрожать здоровью. Речь идет о таких людях:
- пациенты старше 65 лет,
- пациенты с хроническими заболеваниями и состояниями группы риска. В списке потенциально опасных сопутствующих болезней и состояний: гипертония, хроническая сердечная недостаточность, гиперкоагуляция, ДВС-синдром, онкологические заболевания, острый коронарный синдром, сахарный диабет, цирроз печени, длительный прием стероидов и биопрепаратов в связи с воспалительными заболеваниями кишечника, ревматоидным артритом, нахождение на гемодиализе или перитонеальном диализе, иммунодефицитные состояния, в том числе у пациентов с ВИЧ-инфекцией без антиретровирусной терапии и пациентов, получающих химиотерапию;
- пациенты, которые живут в общежитии, многонаселенной квартире, с лицами старше 65 лет, а также с домочадцами, страдающими хроническими заболеваниями бронхолегочной, сердечно-сосудистой и эндокринной систем.
Как часто должны делать КТ
Порядок госпитализации больных коронавирусом оговаривает, что «при наличии возможности» прямо в день госпитализации пациенту должны провести обследование органов грудной полости одним из методов лучевой диагностики. Это могут быть:
- обзорная рентгенография легких,
- компьютерная томография легких, - ИЗИ легких и плевральных полостей.
Далее рекомендуется 1 — 2-кратное повторение КТ легких и рентгенографии легких с интервалом 5 — 8 дней.
Какие признаки могут говорить о том, что в конкретном случае больного необходимо госпитализировать?
Марина Ерина: Решение о госпитализации принимает врач непосредственно после осмотра больного. Госпитализируют всегда при тяжелом состоянии и при показаниях - при среднетяжелом, когда, как правило, есть еще другие факторы риска неблагоприятного течения заболевания (сахарный диабет, хроническая легочная патология, сердечная недостаточность, онкологические заболевания). В целом могу сказать: высокая температура в течение нескольких дней (38,5 градуса и выше), появление признаков дыхательной недостаточности (одышки), невозможность выполнить простую работу по дому (одышка начинает прогрессировать), симптомы интоксикации - слабость, мышечные боли, тошнота, рвота - тревожные признаки, при которых нужно вызвать "неотложку" или скорую помощь. Приезжает бригада и либо госпитализирует пациента, либо, если не видят оснований для госпитализации, данные передаются участковому врачу для посещения пациента.
В целом могу сказать: высокая температура в течение нескольких дней (38,5 градуса и выше), появление признаков дыхательной недостаточности (одышки), невозможность выполнить простую работу по дому (одышка начинает прогрессировать), симптомы интоксикации - слабость, мышечные боли, тошнота, рвота - тревожные признаки, при которых нужно вызвать "неотложку" или скорую помощь. Приезжает бригада и либо госпитализирует пациента, либо, если не видят оснований для госпитализации, данные передаются участковому врачу для посещения пациента.
А если КТ показывает поражение на столько-то процентов?
Марина Ерина: Пограничным для госпитализации считается поражение легких около 50 процентов. Как правило, с 50 процентами поражения легочной ткани и выше госпитализируют, менее - исходя из других показателей здоровья. До 25 процентов поражения легочной ткани- обычно лечение проходит амбулаторно.
Что делать, если врач не дал направление на КТ?
Марина Ерина: КТ - не фетиш. Исследование показано при среднетяжелых и тяжелых формах заболевания и не рекомендуется при легких. Если заболели, то да, с большой долей вероятности будет и вирусная пневмония. Но ее выявление при легком течении не имеет смысла, на лечение это не повлияет.
Исследование показано при среднетяжелых и тяжелых формах заболевания и не рекомендуется при легких. Если заболели, то да, с большой долей вероятности будет и вирусная пневмония. Но ее выявление при легком течении не имеет смысла, на лечение это не повлияет.
Первая КТ обычно выполняется в начале заболевания. Вторая КТ (при спокойном течении недуга) - через месяц-полтора. Между тем многие пациенты стационара (а в среднем у нас сроки госпитализации около 10-12 дней) начинают требовать КТ к выписке. Зачем? Скажу удивительную вещь: наверняка второй результат КТ будет не лучше первого и при значительном улучшении самочувствия! Положительная динамика в легочной ткани как бы "отстает" от той, которая определяется по общему самочувствию. Делать выводы только на основе результатов КТ нельзя.
Это не опасно - лечиться дома?
Марина Ерина: Сейчас мы знаем о вирусе гораздо больше, чем вначале. Амбулаторные больные получают всю необходимую по протоколу терапию, причем бесплатно.
Как, кстати, определить, что из "мешка" с препаратами, которые принесли на дом, можно принимать с учетом индивидуального состояния здоровья, что нет?
Марина Ерина: Когда к вам на дом пришли медики, нужно обязательно рассказать о хронических заболеваниях и принимаемых препаратах. Если есть сомнения - вызывайте участкового врача. Ошибаются пациенты, которые начинают звонить врачам, которые когда-то их лечили: те врачи не видят пациента, не могут объективно оценить состояние его здоровья в настоящий момент. Доверяйте доктору, который к вам пришел, который лечит сейчас и - отвечает за вас.
Из больниц выписывают и с положительным ПЦР-тестом. Это нормально?
Марина Ерина: Да, это допустимо. В нашей больнице около четверти пациентов выписывается с положительным ПЦР-тестом при условии возможности самоизоляции. Главная задача стационарного лечения - предотвратить развитие тяжелых осложнений. Если же динамика положительная и состояние пациента не вызывает опасений, его выписывают на долечивание (с условием, что он до получения ПЦР-отрицательного теста не будет посещать общественные места, дома у него нет людей из группы высокого риска по неблагоприятному течению коронавируса). Жителям коммунальных квартир, общежитий, тем, у кого в квартире есть родственники, для которых заражение коронавирусом смертельно опасно, предлагаем долечивание в Госпитале ветеранов войн, который расположен в "Ленэкспо". Кстати, когда начинаешь спрашивать реальных людей, которые лечились в этом госпитале, отзывы хорошие. А больница освобождает у себя койки для тяжелых пациентов.
Жителям коммунальных квартир, общежитий, тем, у кого в квартире есть родственники, для которых заражение коронавирусом смертельно опасно, предлагаем долечивание в Госпитале ветеранов войн, который расположен в "Ленэкспо". Кстати, когда начинаешь спрашивать реальных людей, которые лечились в этом госпитале, отзывы хорошие. А больница освобождает у себя койки для тяжелых пациентов.
Дыхательная гимнастика для реабилитации подойдет практически всем
Если ПЦР-положительный, значит, коронавирус точно есть?
Марина Ерина: Есть незначительная погрешность, но в целом - да. Есть случаи, когда ПЦР-положительный тест держится неделями при отличном самочувствии. То есть у конкретных людей он со временем никуда не уходит, но вопрос о его патогенности с течением длительного времени очень спорный. Но все равно они должны соблюдать режим самоизоляции.
Существуют ли какие-то рекомендации для выздоравливающих пациентов?
Марина Ерина: Мы рекомендуем продолжать начатую еще в больнице дыхательную гимнастику. Она подойдет практически всем. Выполняется в сидячем положении, с ровной спиной. Делаем пять дыхательных движений (но без глубокого вдоха!). Медленно вдыхаем (руки по очереди поднимаем вверх) и, главное, спокойно, медленно, но без задержки дыхания, выдыхаем (руки опускаем). Повторяем несколько раз в день до полного выздоровления. Можно выполнять упражнение в сидячем положении, но с наклоном туловища вперед (можно положить под него подушку). Упражнение способствует расправлению легких и улучшению их вентиляции. Если у пациента была пневмония - можно делать простой перкуссионный самомассаж - легкое постукивание ладонями по области легких. Для простукивания труднодоступных мест подойдет пустая пластиковая бутылка. Также в выписном эпикризе указываются необходимые для дальнейшего курсового лечения препараты.
Она подойдет практически всем. Выполняется в сидячем положении, с ровной спиной. Делаем пять дыхательных движений (но без глубокого вдоха!). Медленно вдыхаем (руки по очереди поднимаем вверх) и, главное, спокойно, медленно, но без задержки дыхания, выдыхаем (руки опускаем). Повторяем несколько раз в день до полного выздоровления. Можно выполнять упражнение в сидячем положении, но с наклоном туловища вперед (можно положить под него подушку). Упражнение способствует расправлению легких и улучшению их вентиляции. Если у пациента была пневмония - можно делать простой перкуссионный самомассаж - легкое постукивание ладонями по области легких. Для простукивания труднодоступных мест подойдет пустая пластиковая бутылка. Также в выписном эпикризе указываются необходимые для дальнейшего курсового лечения препараты.
Физические нагрузки - дозированные, с постепенным увеличением. Полезна ходьба, прогулки. Можно спускаться и подниматься по лестнице. Главное: к привычному темпу жизни идем постепенно, но и не залеживаемся.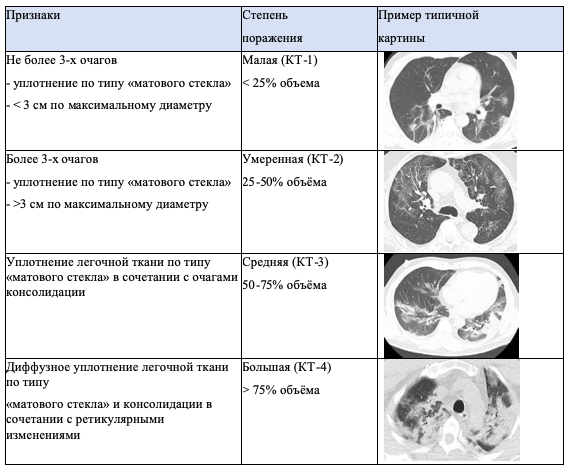 Плюс полноценное питание и обильное питье (пациенты не должны испытывать жажды, особенно в нынешнюю аномальную жару). Подойдут вода, морсы, компоты, чай. И не работайте на грядках вниз головой - это никому не полезно.
Плюс полноценное питание и обильное питье (пациенты не должны испытывать жажды, особенно в нынешнюю аномальную жару). Подойдут вода, морсы, компоты, чай. И не работайте на грядках вниз головой - это никому не полезно.
Нужна ли после коронавируса специальная реабилитация?
Марина Ерина: Это еще одна идея-фикс. Тем, у кого заболевание прошло в легкой и среднетяжелой форме (а таких большинство), специальная реабилитация не нужна. Выполняйте простые рекомендации врача, резко не меняйте климат (то есть сразу после выздоровления лучше не ехать на юг), выполняйте прочие вышеизложенные рекомендации.
Люди, сделавшие полный курс вакцинации, попадают в стационар?
Марина Ерина: Да, но таких случаев немного. Болеют привитые гораздо легче, по-настоящему тяжелые среди них мне не встречались.
COVID-пневмония — это инфекция легких, вызванная SARS-CoV-2, вирусом, вызывающим COVID-19.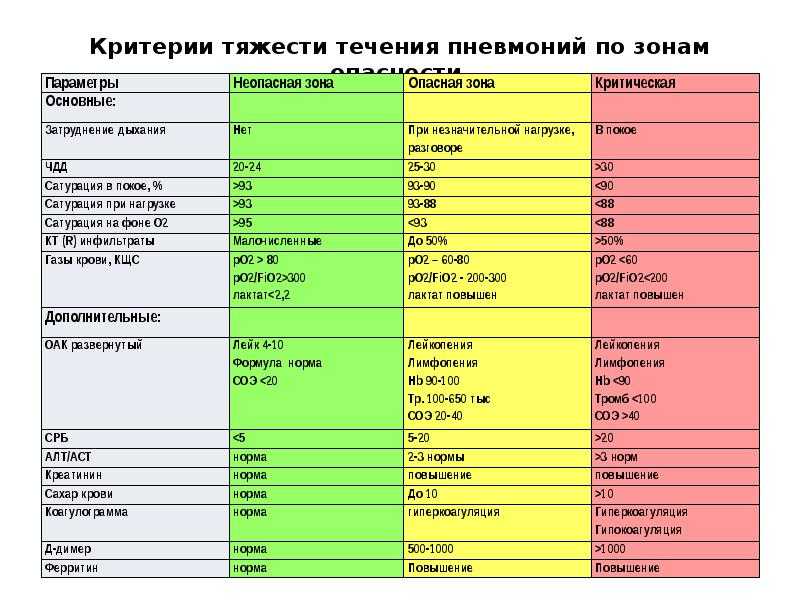 Вы можете получить пневмонию как осложнение заболевания COVID-19. Когда ваша иммунная система атакует инфекцию в легких, они воспаляются и наполняются жидкостью, что затрудняет дыхание.
Вы можете получить пневмонию как осложнение заболевания COVID-19. Когда ваша иммунная система атакует инфекцию в легких, они воспаляются и наполняются жидкостью, что затрудняет дыхание.
Тип пневмонии, связанный с COVID-19, почти всегда поражает оба легких одновременно (двусторонний). Интерстициальная ткань — это то, что окружает воздушные мешочки легких, кровеносные сосуды и дыхательные пути. Интерстициальное заболевание легких вызывает рубцевание или другие повреждения легких. Двусторонняя интерстициальная пневмония при COVID-19 представляет собой поражение легких с обеих сторон в результате пневмонии, связанной с COVID-19. Обычно это происходит после начальной (инфекционной) фазы, часто у людей с длительным течением COVID (постострые последствия SARS CoV-2 или PASC).
COVID-19 — респираторное заболевание, вызываемое вирусом SARS-CoV-2. Вирус поражает ваши дыхательные пути и повреждает легкие. Чтобы бороться с инфекцией, ваша иммунная система вызывает воспаление, которое также может вызвать повреждение и позволить жидкости просочиться в небольшие воздушные мешочки ваших легких. Это называется пневмонией.
Вирус поражает ваши дыхательные пути и повреждает легкие. Чтобы бороться с инфекцией, ваша иммунная система вызывает воспаление, которое также может вызвать повреждение и позволить жидкости просочиться в небольшие воздушные мешочки ваших легких. Это называется пневмонией.
Да, вы можете заболеть пневмонией при заражении COVID-19. Вирус, вызывающий COVID-19может заразить ваши легкие, вызывая пневмонию. Иногда вы также можете заразиться бактерией, вызывающей пневмонию, когда ваша иммунная система ослаблена (это называется суперинфекцией). Если вы подключены к аппарату ИВЛ, чтобы помочь вам дышать, когда вы больны COVID-19, вы подвергаетесь более высокому риску пневмонии, связанной с ИВЛ.
COVID-19 и COVID-пневмонию лучше всего описывать как разные стадии одного и того же заболевания. COVID-19— это респираторное заболевание, вызванное вирусом SARS-CoV-2, а COVID-пневмония — это осложнение COVID-19, вызывающее воспаление и образование жидкости в легких.
Все виды пневмонии вызывают воспаление и образование жидкости в легких. Но исследования показывают, что вирус SARS-CoV-2, вызывающий пневмонию COVID, перемещается через ваши легкие иначе, чем другие вирусы и бактерии, вызывающие пневмонию.
COVID-пневмония медленно распространяется по легким, используя для распространения вашу собственную иммунную систему, что означает, что она имеет тенденцию длиться дольше и вызывать повреждения в большем количестве мест. Другие пневмонии вызывают острое заболевание — симптомы появляются сразу — но длятся недолго.
Вы подвержены повышенному риску серьезного заболевания COVID-19, включая COVID-пневмонию, если вы:
Вы также подвергаетесь повышенному риску, если живете с:


Примерно у 15% людей с COVID-19 развиваются серьезные осложнения, включая COVID-пневмонию. Это означает, что на сегодняшний день более 77 миллионов человек во всем мире переболели тяжелыми случаями COVID-19.
Симптомы COVID-пневмонии могут быть аналогичны симптомам начальной инфекции COVID-19. Если какие-либо из этих симптомов являются новыми или ухудшаются, обратитесь за медицинской помощью или обратитесь в ближайшее отделение неотложной помощи, так как они могут быть признаками COVID-19.прогрессирование до пневмонии:
Хотя пневмония и COVID-19 могут вызывать много схожих симптомов, самым важным показателем ухудшения течения инфекции COVID-19 является затрудненное дыхание. Если у вас одышка, и она ухудшается, или если вы чувствуете, что не можете вдохнуть, обратитесь в ближайшее отделение неотложной помощи.
Если у вас одышка, и она ухудшается, или если вы чувствуете, что не можете вдохнуть, обратитесь в ближайшее отделение неотложной помощи.
COVID-пневмония возникает, когда ваша иммунная система атакует инфекцию вируса SARS-CoV-2 в легких. Это приводит к тому, что маленькие мешочки в легких (альвеолы) набухают и из них вытекает жидкость.
При большинстве пневмоний бактерии или вирусы размножаются и быстро распространяются по легкому или легким. Это похоже на огонь, который быстро распространяется от дерева к дереву, мгновенно вызывая бушующий лесной пожар.
С другой стороны, исследования показывают, что при COVID-пневмонии вирус одновременно заражает небольшие участки ваших легких и оседает. Затем вирус использует вашу иммунную систему, чтобы со временем начать распространяться в другие части вашего легкого. Вы можете думать об этом как о кострах, горящих в разных кемпингах. После того, как костры горят некоторое время, их угли разлетаются в другие области, вызывая новые пожары и медленно распространяя ущерб.
Вирус, вызывающий COVID-19, заразен — он может передаваться от человека к человеку, если вы инфицированы и кашляете, чихаете, разговариваете или даже дышите рядом с кем-то еще. Пневмония — это состояние в легких, которое вы можете получить, когда у вас есть COVID-19. Кто-то другой может заразиться COVID-19 от вас, если у вас пневмония, вызванная COVID, но они не обязательно заболеют пневмонией сами.
Также возможно, что у вас одновременно может быть COVID-19 и бактериальная инфекция, вызывающая пневмонию (суперинфекция). Бактериальная инфекция заразна и может передаваться другим людям, которые могут заболеть пневмонией.
Чтобы диагностировать COVID-пневмонию, ваш лечащий врач спросит о ваших симптомах и проведет медицинский осмотр. Они прослушают ваши легкие с помощью стетоскопа и измерят артериальное давление, температуру и уровень кислорода.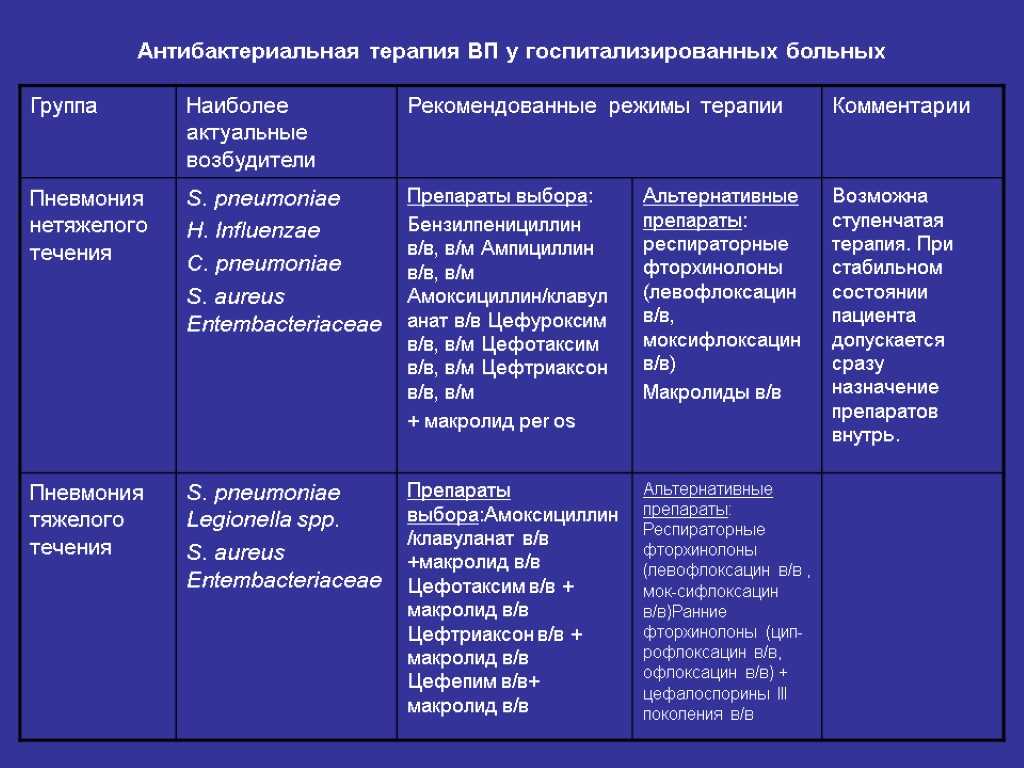 Они, вероятно, возьмут мазок из вашего носа, чтобы подтвердить наличие у вас COVID-19 или исключить заражение другими вирусами.
Они, вероятно, возьмут мазок из вашего носа, чтобы подтвердить наличие у вас COVID-19 или исключить заражение другими вирусами.
Они могут выполнить или заказать дополнительные анализы, включая визуализацию, анализы крови или анализы мокроты (слюны).
Ваш врач может провести тесты, которые проверят ваши легкие на наличие признаков инфекции, измерят, насколько хорошо ваши легкие работают, и исследуют кровь или другие биологические жидкости, чтобы подтвердить инфекцию COVID-19 и найти другие возможные причины пневмонии.
Врач может провести следующие анализы:

 Это помогает им определить, насколько хорошо работают ваши легкие.
Это помогает им определить, насколько хорошо работают ваши легкие. Если у вас диагностирована пневмония, вызванная COVID, скорее всего, вас госпитализируют. Лечение, которое вы можете получить, включает:
 инфекционное заболевание. Ваша медицинская бригада может также назначить антибиотики в качестве меры предосторожности, если они считают, что пневмонию может вызвать бактериальная инфекция.
инфекционное заболевание. Ваша медицинская бригада может также назначить антибиотики в качестве меры предосторожности, если они считают, что пневмонию может вызвать бактериальная инфекция. 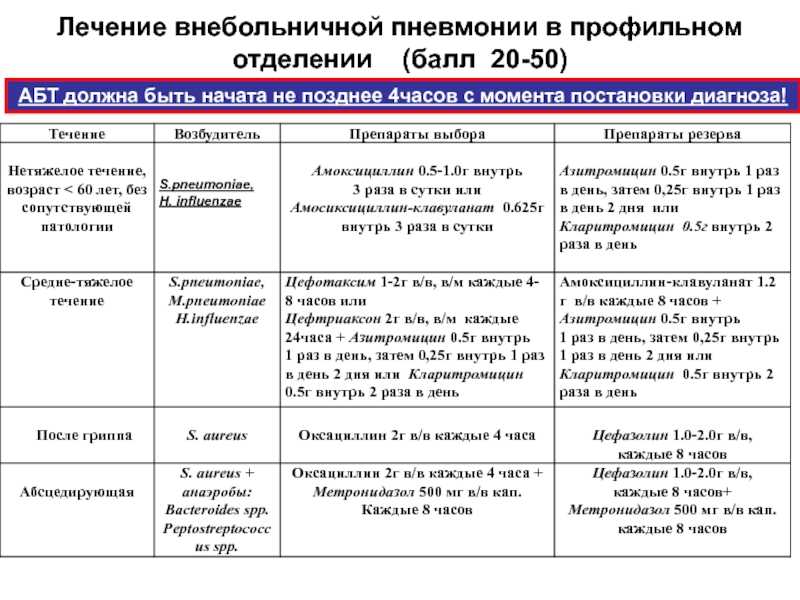
Лучший способ предотвратить пневмонию, вызванную COVID, — это принять меры для снижения риска заражения COVID-19. Прививка от COVID-19 и других причин пневмонии, а также несколько простых привычек — лучший способ снизить риск.
Существуют вакцины как от COVID-19, так и от других причин пневмонии, которыми вы можете заразиться одновременно с COVID-19. Вакцинация против них снижает риск заболеть с самого начала и снижает риск серьезных заболеваний, таких как COVID-пневмония, если вы заболеете.
Помимо вакцинации, вы можете помочь снизить риск тяжелого течения COVID-19, соблюдая некоторые полезные привычки:
Не существует стандартного графика продолжительности пневмонии, вызванной COVID. Ваше самочувствие при COVID-пневмонии может меняться день ото дня. Иногда вам может казаться, что вам становится лучше, но вы можете снова чувствовать себя хуже, прежде чем все закончится. При умеренном заболевании вы можете почувствовать себя лучше через три-шесть недель. При более тяжелых формах болезни восстановление может занять несколько месяцев. Как скоро вы почувствуете себя лучше, зависит от:
Ваше самочувствие при COVID-пневмонии может меняться день ото дня. Иногда вам может казаться, что вам становится лучше, но вы можете снова чувствовать себя хуже, прежде чем все закончится. При умеренном заболевании вы можете почувствовать себя лучше через три-шесть недель. При более тяжелых формах болезни восстановление может занять несколько месяцев. Как скоро вы почувствуете себя лучше, зависит от:
Последующее наблюдение за вашим поставщиком медицинских услуг, если у вас есть постоянные проблемы со здоровьем после лечения от COVID-пневмонии.
COVID-пневмония — это осложнение инфекции COVID-19, относящееся к спектру возможных заболеваний, вызванных вирусом SARS-CoV-2. Вы можете думать о COVID-19Инфекция в стадиях тяжести:
 Многие люди могут справиться со своими симптомами дома, но если симптомы ухудшаются, вам может потребоваться госпитализация.
Многие люди могут справиться со своими симптомами дома, но если симптомы ухудшаются, вам может потребоваться госпитализация. Пока больницы не перегружены, выживаемость при COVID-пневмонии составляет около 80%. Когда происходит всплеск и больницы переполнены, смертность от COVID-пневмонии (смертность) может удвоиться. Своевременное обращение за медицинской помощью увеличивает ваши шансы на выживание и более быстрое выздоровление.
Когда происходит всплеск и больницы переполнены, смертность от COVID-пневмонии (смертность) может удвоиться. Своевременное обращение за медицинской помощью увеличивает ваши шансы на выживание и более быстрое выздоровление.
После выписки из больницы есть несколько вещей, которые вы можете делать дома, чтобы продолжить свое выздоровление:
Когда вы начнете выздоравливать от COVID-пневмонии, у вас больше не должно быть проблем с дыханием.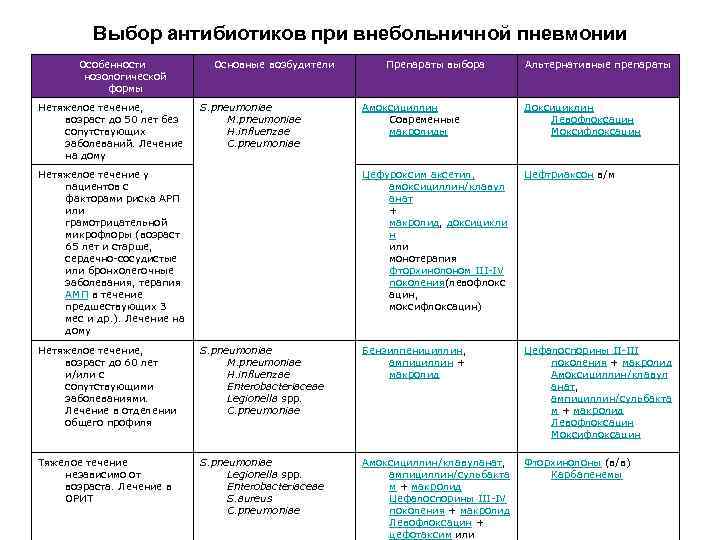 Ваш лечащий врач должен иметь возможность уменьшить количество устройств, которые помогают вам дышать или дают кислород, если ваше состояние улучшается.
Ваш лечащий врач должен иметь возможность уменьшить количество устройств, которые помогают вам дышать или дают кислород, если ваше состояние улучшается.
После того, как вы вернулись домой, ощущение, что вы готовы вернуться к некоторым из ваших обычных занятий, является хорошим признаком того, что вы продолжаете восстанавливаться.
Если у вас есть какие-либо симптомы COVID-19, такие как потеря вкуса или обоняния, боль в горле, лихорадка, кашель или одышка, пройдите тест на COVID-19. Свяжитесь со своим поставщиком медицинских услуг, если вы подвержены риску тяжелого течения COVID-19 или если у вас есть вопросы о лечении ваших симптомов.
Обратитесь в отделение неотложной помощи или позвоните по номеру 911, если у вас есть COVID-19 и у вас появились какие-либо новые или ухудшающиеся симптомы, особенно если вы с трудом дышите, чувствуете спутанность сознания, не можете бодрствовать или страдаете от проблем с кожей, губами или ногтями казаться синим.
Записка из клиники Кливленда
У некоторых людей симптомы COVID-19 очень легкие, в то время как другие заболевают тяжелыми состояниями, такими как COVID-пневмония. Убедитесь, что вы внимательно следите за своими симптомами, особенно если вы старше 65 лет или у вас есть постоянное заболевание, которое подвергает вас риску тяжелого заболевания COVID-19.
Вирус со временем может нанести серьезный ущерб, поэтому не стесняйтесь звонить своему врачу или обращаться в отделение неотложной помощи, если ваши симптомы ухудшаются. Неспособность дышать или бодрствовать, спутанность сознания и посинение кожи, губ или ногтей не являются нормальными симптомами и требуют немедленного обследования.
Когда я должен беспокоиться о... 6 июля 2021 г. - Katie McCallum
Вы, вероятно, знакомы с обычными легкими симптомами COVID-19, включая лихорадку, сухой кашель и утомляемость.
Но в более тяжелых случаях COVID-19 также может вызвать серьезные осложнения, включая пневмонию.
«Нам еще многое предстоит узнать о COVID-19, особенно о разрушениях, которые он может нанести легким, и вызываемой им пневмонии, которую сейчас часто называют COVID-пневмонией», — говорит доктор Рэйман Ли, пульмонолог из Хьюстонского методистского центра. .
Тем не менее, такие эксперты, как д-р Ли и , по-прежнему знают о пневмонии, вызванной COVID, в том числе о том, сколько времени требуется для полного выздоровления от нее.
Dr. Lee: Пневмония возникает, когда бактериальная или вирусная инфекция вызывает значительное повреждение и воспаление легких. В результате накопление жидкости и мусора затрудняет дыхание человека — иногда до такой степени, что требуется кислородная терапия или поддержка искусственной вентиляции легких. Независимо от вызывающих ее бактерий или вирусов, пневмония может стать очень серьезной, даже опасной для жизни.
В случае COVID-пневмонии поражение легких вызвано коронавирусом, вызывающим COVID-19.
При развитии COVID-пневмонии возникают дополнительные симптомы, такие как:
Более того, COVID-пневмония часто поражает оба легких, а не только одно или другое легкое. Кроме того, широко распространенное воспаление, которое возникает у некоторых людей с COVID-19может привести к острому респираторному дистресс-синдрому (ОРДС) — тяжелому типу легочной недостаточности.
Как и другие респираторные инфекции, вызывающие пневмонию, COVID-19 может вызвать кратковременное повреждение легких. В более тяжелых случаях повреждение может сохраняться длительное время. Фактически, ранние данные показывают, что до трети пациентов с пневмонией, вызванной COVID, имеют признаки рубцевания на рентгеновских снимках или тестах легких через год после заражения.
Dr. Lee: Независимо от того, чем это вызвано, восстановление сил после пневмонии может занять довольно много времени — от нескольких недель до многих месяцев.
Во время выздоровления от пневмонии, вызванной COVID, ваш организм сначала должен восстановить повреждения, нанесенные легким; затем ему приходится иметь дело с очисткой оставшейся жидкости и мусора и, наконец, рубцеванием до полного заживления ткани — все это сопровождается неприятными симптомами.
Для 15% инфицированных лиц, у которых развивается COVID-19 от средней до тяжелой степении попадают в больницу на несколько дней и нуждаются в кислороде, среднее время восстановления колеблется от трех до шести недель.
Для тех 5%, у которых развивается тяжелое или критическое заболевание, выздоровление может занять гораздо больше времени.
Восстановление каждого человека уникально и зависит от:
Если вы выздоравливаете от COVID-пневмонии и испытываете постоянные проблемы, я рекомендую обратиться к врачу для последующего обследования.