2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Системные заболевания в организме человека с вовлечением ряда органов и систем требуют лечения у узких специалистов. Именно они распознают природу болезни по специфическим симптомам и жалобам пациента и смогут назначить комплексную эффективную терапию. Ревматология стала самостоятельной отраслью медицины чуть более полувека назад.
Кто такой ревматолог?
Специалист внутренней медицины, врач-ревматолог занимается диагностикой и лечением заболевания соединительной ткани и кардиальных патологий. Иными словами, в поле его зрения попадают заболевания суставов, почек, сердца, легких и кожи, не связанные с воспалениями микробного характера. В его ведении аутоиммунные процессы.
Современная медицина насчитывает порядка 200 болезней, изучением, профилактикой и лечением которых занимается ревматолог. Условно их объединяют в 6 больших групп:
В компетенции ревматолога находятся серьезные проблемы со здоровьем, часто носящие хронических рецидивирующий характер и беспокоящие пациента длительный период времени.
С какими симптомами обращаются к ревматологу
Есть определенный перечень симптомов, которые говорят о системных нарушениях в работе организма и служат поводом срочно обратиться к ревматологу. При любой степени выраженности этих симптомов визит к специалисту планируют в ближайшее время.
Симптомы заболеваний:
Системные нарушения чаще проявляются комплексом симптомов от боли и скованности в суставах до выраженных нарушений в показателях биохимии крови. Врачу общей практики в таком случае сложно правильно поставить диагноз, поэтому самым грамотным решением является направление пациента к узкому специалисту.
Компетенция ревматолога?
Чаще всего врач-ревматолог осуществляет терапию следующих заболеваний:
Данные заболевания могут проявляться сезонно, иметь длительный смазанный период течения или наступать остро в холодную пору года, после перенесенной инфекции или вследствие тяжелых физических нагрузок. В любом случае важна правильная постановка диагноза и комплексная терапия. Системные болезни требуют длительной терапии с целым комплексом препаратов и, возможно, с подключением в работу специалистов других областей.
В любом случае важна правильная постановка диагноза и комплексная терапия. Системные болезни требуют длительной терапии с целым комплексом препаратов и, возможно, с подключением в работу специалистов других областей.
Запишитесь к ревматологу самостоятельно
Не всегда нужно ждать направления терапевта к узкому специалисту. Записаться на консультацию к ревматологу важно при появлении следующих симптомов:
Профилактический осмотр ревматолога нужен после перенесенной урогенитальной инфекции у мужчин и женщин, после стрептококковой ангины у детей и подростков, если у близким родственников диагностирован ревматизм или другие системные заболевания соединительной ткани.
Заболеваниями суставов по статистике страдает 40% населения земли. И все это — следствие невнимательного отношения к здоровью, недолеченные инфекции и позднее обращение к врачу. При отсутствии лечения и стремительном течении ряда болезней человек может стать инвалидом уже через 5 лет. Не откладываете посещение ревматолога, если есть подозрительные симптомы или плохая наследственность.
И все это — следствие невнимательного отношения к здоровью, недолеченные инфекции и позднее обращение к врачу. При отсутствии лечения и стремительном течении ряда болезней человек может стать инвалидом уже через 5 лет. Не откладываете посещение ревматолога, если есть подозрительные симптомы или плохая наследственность.
Процедурный кабинет:
8 (496) 579-21-05
Справочная линия и запись:
8 (800) 100-40-32
Принимаем
к оплате:
Ревматология — относительно молодая отрасль медицины, которая начала свое самостоятельное развитие во второй
половине прошлого века. При этом далеко не каждый знает, что лечит ревматолог, и с какими симптомами обращаться
к этому врачу. Постараемся детально разобраться в данном вопросе.
Ревматология — обширная отрасль медицины, которая осуществляет локальное и комбинированное лечение. Что же
делает ревматолог? Основные задачи специалиста – диагностика и грамотное лечение ревматических заболеваний
соединительных тканей человека.
В сферу ревматологии попадают проблемы, связанные с тканями, суставами и сосудами. В отличие от других врачей,
которые специализируются на конкретном органе, ревматологи работают со всем двигательным аппаратом. В основе
таких заболеваний могут лежать иммунные сбои, инфекции или механические воздействия. Статистика демонстрирует,
что за последнее десятилетие существенно возросло количество ревматических заболеваний, особенно у городских
жителей.
Врачи ревматологи занимаются лечением свыше 200 различных болезней, которые связаны с сосудами, костной,
жировой, хрящевой тканью, кровью и лимфой. В силу этого симптоматика заболеваний очень обширна. Соответственно,
постановку точного диагноза может выполнить только практикующий специалист.
Тенденции последних лет говорят, что порядка 40% всех жителей планеты имеют проблемы с суставами. При этом
далеко не каждый полноценно осознает глубину проблемы. Игнорирование дискомфорта во время передвижений может
усугубить ситуацию и привести к инвалидности. Также не нужно допускать самолечения, поскольку неопытные действия
Также не нужно допускать самолечения, поскольку неопытные действия
только навредят.
Что же делает ревматолог в своей практике? Конкретный ответ дать довольно сложно, поскольку специалисты данной
сферы работают со многими системами организма. Приведем основные примеры болезней, входящих в категорию
ревматологии.
Это очень обширная сфера, поскольку в компетенцию врача входят все суставы, начиная от плечевого и заканчивая
суставами на пальцах ног. Выделим наиболее распространенные:
 Проявляется в сильных болях при нагрузках. Отмечается скованность движений и отечность
Проявляется в сильных болях при нагрузках. Отмечается скованность движений и отечность Данная категория заболеваний, которые часто лечат врачи ревматологи, характеризуется разрушением или воспалением
сосудов. Это ведет к сбою нормального кровоснабжению различных органов и тканей. Распространенные:
Проблемы, связанные с воспалительными процессами в соединительных тканях. Распространенные:

Вышеуказанные заболевания — это основная часть того, чем занимается и что лечит врач ревматолог. На практике
специалисты встречаются с куда большим спектром проблем с суставами, мышцами и сосудами. Международная
ассоциация насчитывает свыше двухсот разновидностей патологий заболеваний, которые относятся к категории
ревматологических.
К этому специалисту нужно пойти на прием, если проявляются такие симптомы:
В большинстве случаев пациенты попадают к ревматологу по направлению от терапевта или другого профильного врача.
Наблюдая какие-либо из вышеперечисленных симптомов, не нужно откладывать поход к специалисту, поскольку это
может привести к серьезным изменениям внутренних органов, тканей и скелета. Игнорирование проблемы может
закончиться инвалидностью.
В области максимального риска люди, которые ведут малоподвижный образ жизни и имеют избыточный вес. Офисные
работники из-за постоянной работы за компьютером испытывают высокие нагрузки на суставы пальцев. Также водители
входят в группу риска.
Если с вопросом, что лечит врач ревматолог разобрались, нужно понять, как проходит обследование и постановка
диагноза. Практически всегда поиск заболеваний данного типа — довольно сложный, поскольку основные симптомы
Практически всегда поиск заболеваний данного типа — довольно сложный, поскольку основные симптомы
проявляются как инфекционные, онкологические, кардиологические или гематологические проблемы. Поэтому пациенты
попадают к ревматологу на обследовании с других отделений.
Первое, что делает врач на приеме – опрос пациента и первичный осмотр. Анализируется состояние кожных покровов,
подвижность суставов и тонус мышц. Это только позволит создать поверхностное представление о проблеме. Точный
диагноз можно получить только после проведенных исследований рентгенографии, МРТ или КТ. Полученные результаты и
снимки позволяют оценить состояние мягких тканей и пораженных участков вблизи суставов.
Чем больше проведенных исследований и анализов, тем точнее можно поставить диагноз и разработать эффективную
стратегию лечения. Типичные лабораторные исследования:
 Иногда требуется биохимическое изучение крови.
Иногда требуется биохимическое изучение крови. Это общие анализы, позволяющие выявить проблему. Для точного установления диагноза могут быть назначены
дополнительные инструментальные обследования. К ним относятся МРТ, КТ, УЗИ, рентгенография, пункция ткани,
денситометрия и многое другое. Все зависит от типа заболевания и стадии его развития.
Любой врач может уверенно сказать, что лучшее лечение потенциального заболевания — это грамотная профилактика.
Каждый может минимизировать возникновение и развитие большинства проблем со здоровьем. Если говорить о
Если говорить о
ревматологических болезнях, то основную их часть можно предупредить. Для этого достаточно учитывать рекомендации
специалистов, наведенные ниже:

Теперь вы знаете, чем занимается ревматолог, и в каких ситуациях необходимо обращение к этому специалисту. Не
игнорируйте симптомы. Ведь чем раньше вы обратитесь к врачу, тем легче будет курс лечения или коррекции.
Вот определение ревматолога из учебника Американского колледжа ревматологии:
«Ревматолог — это терапевт или педиатр, прошедший дополнительную подготовку в области диагностики (выявления) и лечения заболеваний опорно-двигательного аппарата. и системные аутоиммунные состояния, обычно называемые ревматическими заболеваниями. Эти заболевания могут поражать суставы, мышцы и кости, вызывая боль, отек, скованность и деформацию».
После получения степени доктора медицины или передозировки ревматологи проводят три года обучения, чтобы стать терапевтом или педиатром, а затем еще два-три года проходят стажировку по ревматологии.
Как и все врачи, они учатся всю жизнь и получают непрерывное медицинское образование, чтобы идти в ногу со временем в своей области, особенно с появлением новых и сложных методов лечения, таких как биологические препараты.
Ревматологи лечат многие подобные заболевания суставов, как и ортопеды, но они не занимаются хирургией. Многие распространенные заболевания, которые они лечат, включают ревматоидный артрит, подагру, волчанку, остеоартрит и хроническую боль в спине, но есть много о ревматологии, о которой вы, возможно, не знаете. Читайте дальше, чтобы узнать больше о том, чем занимаются ревматологи и когда имеет смысл их посетить.
Не позволяйте слову «ревматизм» в названии ввести вас в заблуждение. Помимо ревматоидного артрита (РА), эти врачи лечат широкий спектр аутоиммунных и воспалительных заболеваний, которые могут поражать суставы (такие как подагра и волчанка), а также другие проблемы с мышцами или костями или травмы, которые могут вызвать боль в суставах и ограничить вашу физическую активность. функция.
функция.
«Помимо системных заболеваний, люди могут обратиться к ревматологу для диагностики хронической боли в спине или шее или локализованных проблем с суставами, мышцами или сухожилиями, таких как теннисный локоть или тендинит ахиллова сухожилия», — говорит Паула Марчетта, доктор медицины, MBA, президент Американского колледжа ревматологов. Они также лечат другие состояния, о которых вы можете не знать, такие как остеопороз, фибромиалгия и болезнь Лайма.
Ваш лечащий врач может направить вас к ревматологу в крайнем случае, если никто другой не понял, что происходит.
«Мы лечим множество редких заболеваний, а также более распространенные заболевания, которые иногда проявляются необычным образом, что затрудняет постановку диагноза. Мы должны принимать во внимание каждую систему тела, а не только один орган. Мы проводим много детективной работы и думаем о закономерностях ваших симптомов», — говорит доктор Марчетта.
Некоторые специалисты консультируют вас по поводу вашего диагноза и плана лечения, а затем отправляют вас обратно к основному лечащему врачу для большей части последующего лечения. Не верно для ревматологов.
«Убедившись, что у нас правильный диагноз, мы проводим соответствующие лабораторные исследования, чтобы убедиться, что вы можете безопасно начинать прием лекарств, а затем встречаемся с вами каждые два-три месяца. Некоторым людям требуется менее частое последующее наблюдение, но обычно мы видим пациентов чаще, чем их лечащих врачей. На самом деле, мы могли бы стать их лечащими врачами», — говорит ревматолог Лиана Френкель, доктор медицинских наук, адъюнкт-профессор медицины в Школе медицины Йельского университета.
Они не хирурги, но если вам понадобится замена сустава, они будут задействованы как до, так и после операции.
«Часто перед операцией вам необходимо будет пройти обследование у ревматолога, чтобы контролировать прием лекарств и решить, нужно ли принимать какие-либо меры предосторожности во время операции из-за вашего заболевания. После этого мы хотим хорошо контролировать ваше заболевание и избегать обострения, чтобы вы могли хорошо пройти реабилитацию и добиться максимального успеха замены сустава», — говорит доктор Марчетта.
Диагноз, который имеет в виду лечащий врач, может не совпадать с тем, который ставит ваш ревматолог. Более того, поскольку существует множество перекрывающихся болезней и заболеваний с похожими симптомами, ваш диагноз может измениться спустя месяцы или годы, если у вас появится новый симптом.
«Это, вероятно, происходит чаще в ревматологии, чем в других областях, таких как эндокринология. Диагноз диабета поставить довольно легко, но в ревматологии при многих заболеваниях анализы крови не позволяют поставить диагноз. Положительный анализ крови на ревматоидный фактор не обязательно означает, что у вас ревматоидный артрит, и вы можете иметь ревматоидный артрит при отрицательном анализе крови. Это может расстраивать, но вещи не всегда ясны, и со временем они меняются», — говорит д-р Френкель, который также руководит службами здравоохранения, ориентированными на пациента, в Berkshire Health Systems.
Положительный анализ крови на ревматоидный фактор не обязательно означает, что у вас ревматоидный артрит, и вы можете иметь ревматоидный артрит при отрицательном анализе крови. Это может расстраивать, но вещи не всегда ясны, и со временем они меняются», — говорит д-р Френкель, который также руководит службами здравоохранения, ориентированными на пациента, в Berkshire Health Systems.
Согласно опросу 2018 года, если бы ревматологам пришлось делать это снова, четверо из пяти выбрали бы профессию врача, а трое из четырех выбрали бы такая же специальность. Это удовлетворение может быть связано с тем, что они могут видеть влияние, которое они оказывают на жизнь и благополучие пациентов.
«Если вы лечите чье-то высокое кровяное давление и холестерин, вы помогаете в долгосрочной перспективе предотвратить сердечные заболевания и инсульт, но пациент ничего не чувствует, если у него нет побочных эффектов от лекарства. Когда вы лечите кого-то с артритом и облегчаете его боль, он просыпается, чувствуя себя лучше и нормально, и это замечательная часть работы врачом и ревматологом», — говорит доктор Марчетта.
Когда вы лечите кого-то с артритом и облегчаете его боль, он просыпается, чувствуя себя лучше и нормально, и это замечательная часть работы врачом и ревматологом», — говорит доктор Марчетта.
В Америке насчитывается около 5000 практикующих ревматологов, половина из которых работает независимо, а половина работает в академических учреждениях или работает с промышленностью над улучшением медикаментозного лечения. По данным Министерства здравоохранения и социальных служб США, это уже дефицит. По прогнозам, к 2025 году ситуация ухудшится, поскольку нынешние ревматологи уходят на пенсию, а новых приходит недостаточно.
Попросите обратиться к ревматологу, если вы:
Не откладывайте визит к ревматологу, потому что вы:
 «Сила боли не обязательно предсказывает, у кого будет ревматоидный артрит. У некоторых людей в основном наблюдается скованность и не сильная боль, но если есть отек сустава, важно пройти обследование», — говорит доктор Френкель.
«Сила боли не обязательно предсказывает, у кого будет ревматоидный артрит. У некоторых людей в основном наблюдается скованность и не сильная боль, но если есть отек сустава, важно пройти обследование», — говорит доктор Френкель.
Это видео является частью образовательного проекта исследователей из Йельского университета, Беркширского медицинского центра, Университета Карнеги-Меллона, Больницы специальной хирургии, CreakyJoints и Глобального фонда здорового образа жизни, а также ArthritisPower. . Это стало возможным благодаря поддержке Rheumatology Research Foundation. Смотрите больше видео из этой серии здесь.
Получайте последние новости об артрите на свой почтовый ящик. Подпишитесь на CreakyJoints и узнавайте о последних обновлениях исследований и медицинских новостях, которые могут повлиять на вас.
Артрит позвоночника — это воспаление фасеточных суставов позвоночника или крестцово-подвздошных суставов между позвоночником и тазом. Это может быть связано с износом, аутоиммунными заболеваниями, инфекцией и другими состояниями. Иногда воспаление может также поражать места, где связки и сухожилия прикрепляются к костям позвоночника. Независимо от точной локализации, артрит спины или шеи может быть болезненным и часто становится хроническим.
Остеоартрит — наиболее распространенный тип артрита, поражающий позвоночник.
Артрит может возникать в любом месте вдоль позвоночника, но чаще в нижней части спины и шее.
Боль и скованность являются наиболее распространенными симптомами артрита позвоночника.
Причины артрита позвоночника до сих пор в значительной степени неизвестны, за исключением остеоартрита, который обычно является результатом износа.
Лечение артрита позвоночника может включать обезболивающие препараты, инъекции стероидов, физиотерапию и хирургическое вмешательство в тяжелых случаях.
Причины артрита спины или шеи различаются в зависимости от типа артрита. Помимо естественного износа и аутоиммунных триггеров, во многих случаях точная причина остается неизвестной. Генетические компоненты были идентифицированы в связи с некоторыми формами артрита позвоночника, что означает, что он может быть наследственным.
Other spinal arthritis risk factors include:
Age
Excess weight/obesity
Presence of certain conditions such as diabetes, gout, psoriasis, tuberculosis, irritable bowel syndrome and Lyme disease
Существует более 100 различных типов артрита, и большинство из них может поражать спину или шею.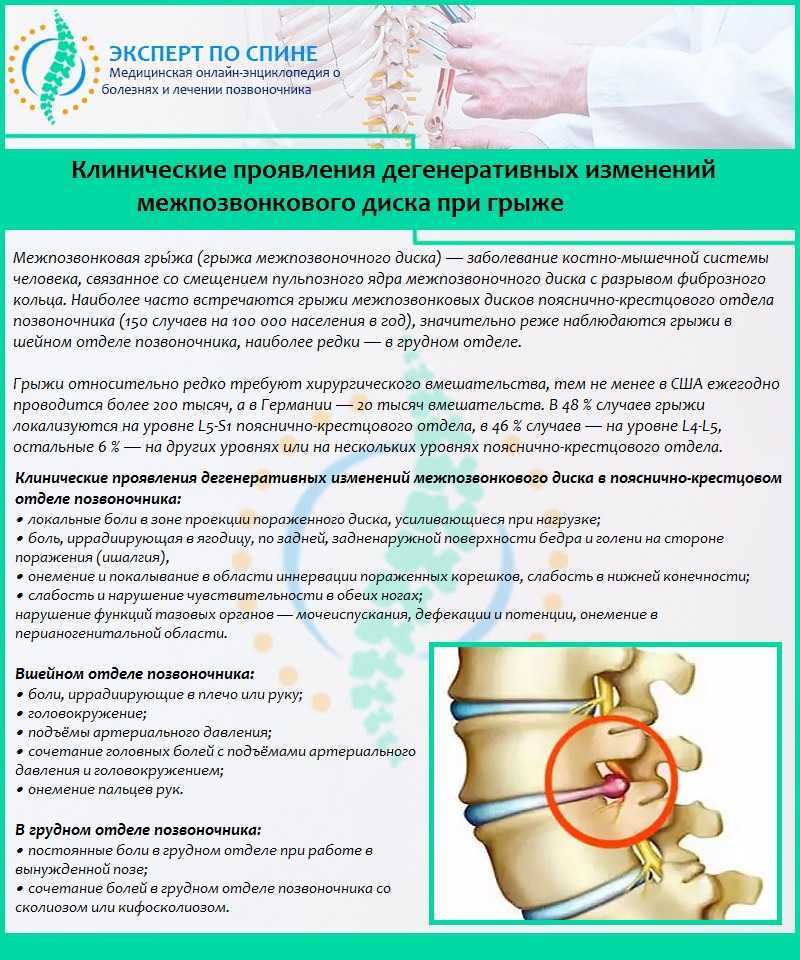 Хотя любой артрит приводит к воспалению, в зависимости от происхождения артрит подразделяется на воспалительный и невоспалительный (дегенеративный).
Хотя любой артрит приводит к воспалению, в зависимости от происхождения артрит подразделяется на воспалительный и невоспалительный (дегенеративный).
Остеоартрит (невоспалительный или дегенеративный артрит) является наиболее распространенной формой артрита позвоночника. Обычно это поражает нижнюю часть спины и развивается в результате износа. Поскольку хрящ между суставами медленно разрушается, это приводит к воспалению и боли. Поскольку боль возникает из-за механического повреждения, она обычно более заметна, когда вы сгибаете или поворачиваете спину. Перенесенные травмы спины также могут способствовать развитию дегенеративного артрита позвоночника.
Остеоартроз позвоночника обычно поражает фасеточные суставы между позвонками. Он также известен как артрит фасеточных суставов, синдром фасеточных суставов и болезнь фасеточных суставов. В некоторых случаях дегенерация позвоночных дисков (дегенеративная болезнь диска) может способствовать артриту фасеточных суставов.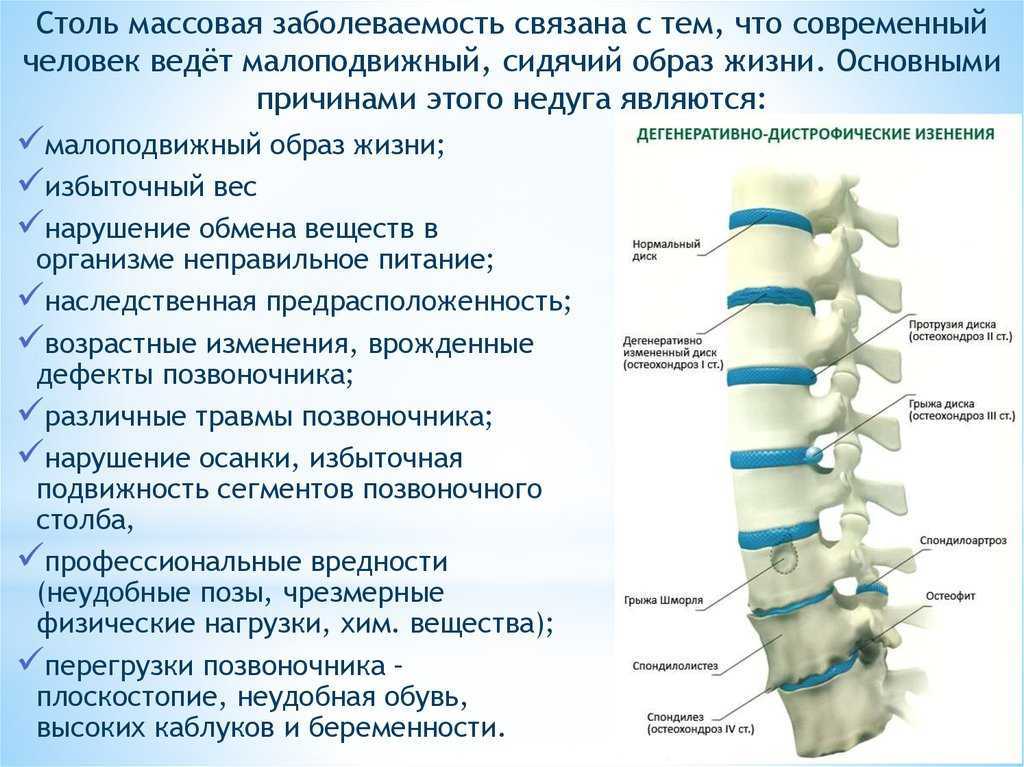 По мере того, как диски между позвонками становятся тоньше, больше давления передается на фасеточные суставы. Это приводит к большему трению и большему повреждению хряща.
По мере того, как диски между позвонками становятся тоньше, больше давления передается на фасеточные суставы. Это приводит к большему трению и большему повреждению хряща.
Когда эти дегенеративные изменения происходят в шее, это состояние называется шейным спондилезом. Артрит в области шеи не всегда вызывает боль, и у многих людей нет заметных симптомов.
Ревматоидный артрит (РА) представляет собой аутоиммунное заболевание, означающее, что иммунная система включается сама в себя. Он атакует синовиальную оболочку суставов. Хотя ревматоидный артрит чаще поражает другие суставы, он также может поражать позвоночник, особенно шейный отдел (шею). Ревматоидный артрит позвоночника не вызывается износом, поэтому он считается воспалительным артритом. Это может вызвать боль в спине (и боль в других суставах), даже если эти суставы не используются. Он имеет тенденцию затрагивать женщин больше, чем мужчин.
Спондилоартрит представляет собой группу воспалительных заболеваний, поражающих как суставы, так и места прикрепления связок и сухожилий к костям (энтезисы).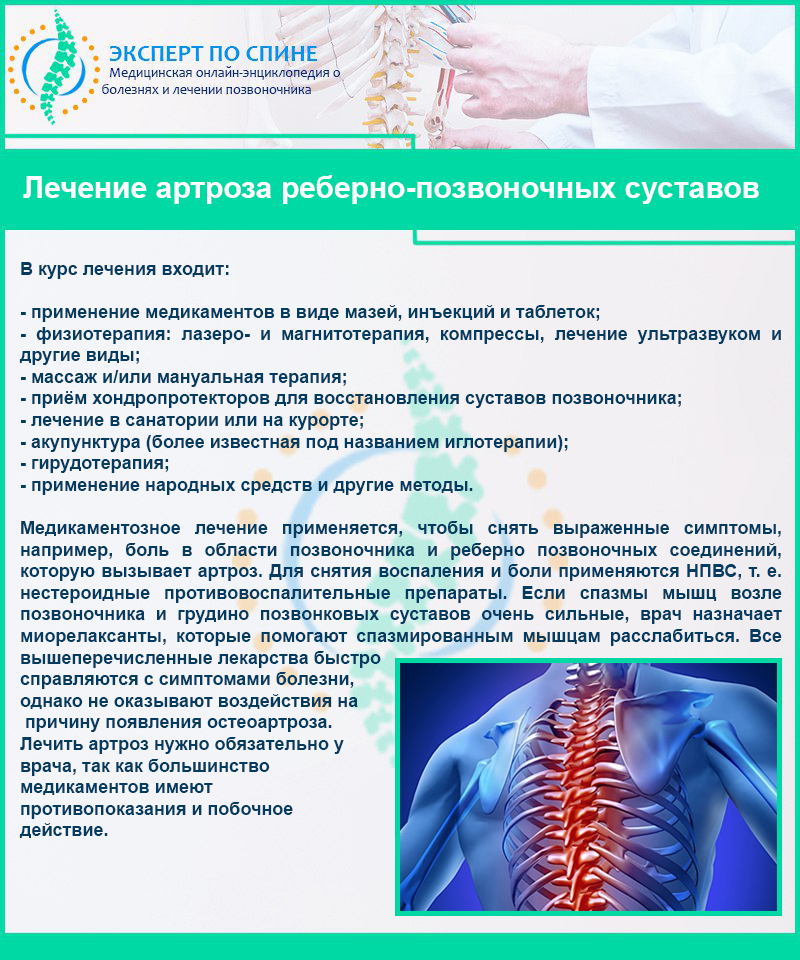 Спондилоартрит, хотя и воспалительного происхождения, не то же самое, что ревматоидный артрит.
Спондилоартрит, хотя и воспалительного происхождения, не то же самое, что ревматоидный артрит.
Существует несколько форм спондилоартрита — некоторые из них чаще встречаются в позвоночнике, чем другие:
Анкилозирующий спондилоартрит — это тип артрита позвоночника, который может вызывать воспаление позвонков и крестцово-подвздошных суставов у основания позвоночника. В тяжелых случаях несколько позвонков могут слиться вместе и вызвать горб в спине.
Псориатический артрит — это состояние, связанное с псориазом — аутоиммунным заболеванием, более известным своей зудящей чешуйчатой сыпью. У людей обычно псориаз развивается до артрита, но иногда он бывает обратным. Хотя это чаще встречается в мелких суставах, оно также может поражать позвоночник.
Реактивный артрит — это воспаление суставов, вызванное инфекцией где-то еще в организме — часто в кишечнике или половых органах. Реактивный артрит позвоночника обычно возникает в нижней части спины и обычно проходит сам по себе.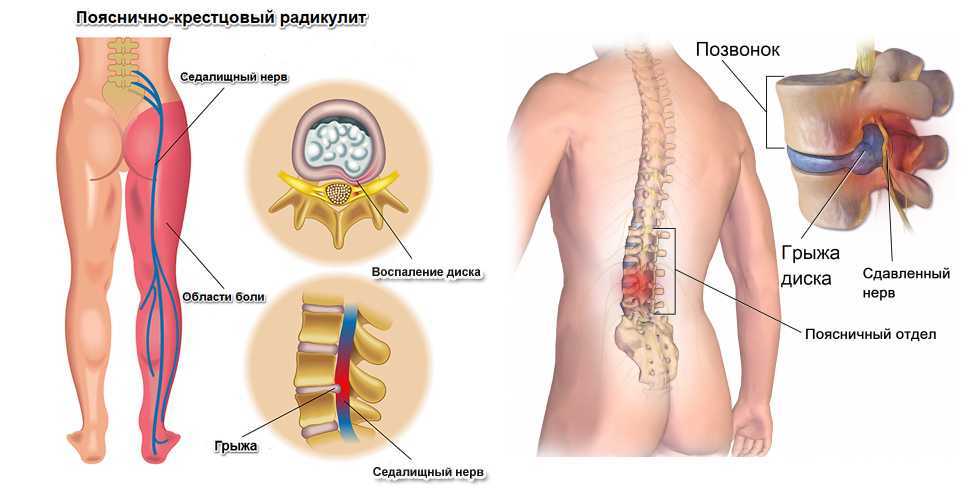
Энтеропатический артрит — это форма артрита, связанная с воспалительным заболеванием кишечника (ВЗК). Не у всех людей с ВЗК развивается артрит, а у тех, у кого он есть, не у всех он возникает в позвоночнике. Обострения энтеропатического артрита, как правило, синхронизируются с обострениями ВЗК, но время и интенсивность могут варьироваться от человека к человеку.
Другие формы спондилоартрита включают недифференцированный спондилоартрит (когда симптомы не соответствуют ни одному из известных типов) и ювенильный спондилоартрит (когда симптомы появляются в детстве).
Согласно другой классификации, если определенный тип артрита поражает позвоночник и/или крестцово-подвздошные суставы, он называется аксиальным спондилоартритом. Если вовлекаются другие суставы и сухожилия, это называется периферическим спондилоартритом. Многие люди сталкиваются с обоими типами спондилоартрита на разных этапах развития.
[[degenerative_spine_conditions]]
Симптомы артрита позвоночника могут различаться у разных людей. В общем, они могут включать:
В общем, они могут включать:
Боль в спине и шее, особенно в нижней части спины
Скованность и потеря гибкости в позвоночнике, такие как невозможность выпрямить спину или повернуть шею
Отек и болезненность над пораженными позвонками
Ощущение скрежета при движении позвоночника
Боль, отек и скованность в других частях тела (особенно при воспалительном артрите)
Общая слабость и утомляемость (чаще при воспалительном артрите)
Боль и онемение в руках или ногах при поражении нервов
боль в спине является распространенным симптомом, она есть не у всех людей, даже у людей с прогрессирующим артритом позвоночника. С другой стороны, некоторые могут испытывать боль еще до того, как артрит можно увидеть на рентгене.
При некоторых типах спондилоартрита может возникнуть воспаление глаз (ирит или увеит), вызывающее боль, слезотечение и нечеткость зрения.
Костные отростки, образовавшиеся на дугоотростчатых суставах, давят на нервные корешки, выходящие из позвоночника.
Артрит позвоночника может вызывать костные шпоры — разрастания по краям костей. В позвоночнике костные шпоры особенно поражают фасеточные суставы, заставляя их увеличиваться в размерах. Это состояние называется гипертрофией фасеточных суставов. Хотя костные шпоры сами по себе не опасны, они могут сузить проходы для спинного мозга и нервов, выходящих из позвоночника. Это может привести к двум болезненным состояниям:
Спинальный стеноз – сдавление спинного мозга внутри позвоночного канала связок между позвонками) также может вызвать дополнительные проблемы, такие как:
Ваш врач может использовать некоторые или все из следующих диагностических методов для подтверждения артрита позвоночника:
Медицинский анамнез и физикальный осмотр
Анализы крови на генетические маркеры и/или антитела к РА
Рентгенография позвоночника для локализации пораженного артритом сустава
Совместная аспирация: исследование синовиальной жидкости внутри сустава
Чтобы определить болезненный сустав, врач может обезболить его инъекцией и проверить, проходит ли боль.