2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
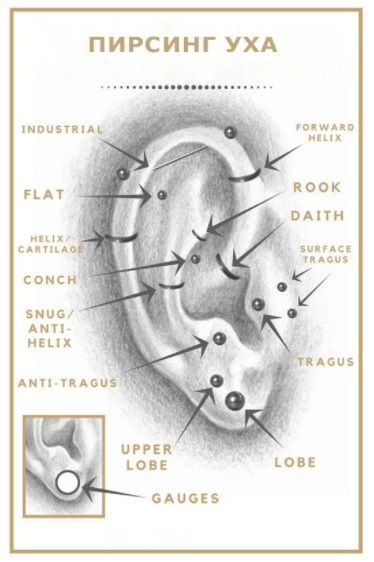
СОВЕТЫ ПО УХОДУ ЗА ПИРСИНГОМ ХРЯЩА УХА (HELIX, CONCH, LOW HELIX,TRAGUS, ANTITRAGUS, DAITH, FORWARD HELIX, ROOK)
Где больнее прокалывать ухо?
Болевые ощущения при проколе уха будут одинаковы, вне зависимости от того, какой вид прокола будет выбран. Что касается уровня болезненности - бояться прокола в этой зоне не стоит, ведь если мастер знает, что делает, то он займёт не больше секунды. Клиент даже не успеет понять, что произошло, и практически не почувствует боли.
Какова длительность заживления?
Полное заживление занимает, как правило, около 6-12 месяцев.
Какие украшения подойдут для свежего прокола?
Вид украшения зависит от того, где совершается прокол. Если это "флэт", "трагус" или "хеликс", то поставить нужно лабрет, поменять его на кольцо можно будет только после первичного заживления. А вот если прокалывается "дэйс", то первичным украшением наоборот выбирается кольцо. В "индастриал" ставится удлиннённая штанга. В "руук"- банан.
Как долго будет держаться отёк и насколько он будет сильным?
Сильнее всего отёк в первые пару дней. Ухо может увеличиться почти вдвое, но такая реакция нормальна, и пугаться его не стоит. Держаться отёк будет не больше одной-двух недель.
Нужно ли прокручивать украшение?
Прокручивать украшение категорически запрещено, поскольку раздражение свежей раны может увеличить срок заживления, а также спровоцировать увеличение отёка, болевых ощущений и даже способствовать попаданию инфекции.
Через какое время можно помыть голову?
Лучше избегать контакта с водой в течение нескольких дней после прокола. Затем можно будет принимать душ, но важно не допускать распаривания раны, а также попадания туда мыла и прочих средств.
Можно ли будет носить наушники?
Если был выбран прокол на внешней дуге хряща, например "хеликс”, можно носить вставные наушники, если “дэйс”, то накладные. А вот в других случаях придётся отказаться от ношения.
Как ухаживать?
Прокол - это рана, потому необходимо, во-первых, не мешать процессу восстановления, а во-вторых - соблюдать чистоту раны. Нужно избегать попадания уличной пыли, не касаться грязными руками. Соблюдение правил ухода поможет избежать инфекции и прочих проблем.
Для ухода понадобятся мирамистин или физраствор, а также пластырь.
Нужно налить физраствор в подходящую ёмкость и целиком погрузить в него раствор на три минуты, после чего осторожно удалить ватной палочкой размокшие выделения. Остатки раствора обязательно смываются водой.
Мирамистином необходимо смачивать ватный диск или салфетку, после чего прикладывать её к месту прокола на одну-две минуты, чтобы обеззаразить.
Как скажется прокол на повседневной жизни?
Важно способствовать процессу восстановления - соблюдать правильное питание и здоровый сон, пить побольше воды, поддерживать иммунитет. Всё это поможет организму направить все силы на правильное заживление раны.
С момента прокола и до десятого дня нужно промывать ранку два раза в день, а также делать примочки с мирамистином каждый раз, как на попадёт пыль и грязь. Тем не менее пользоваться мирамистином чаще двух-трёх раз в день не рекомендуется. Рану нужно будет заклеивать с обеих сторон впитывающим пластырем - сначала постоянно, потом только перед сном и при прогулках на улице. Дома и на работе (если помещение чистое) можно не заклеивать прокол, но обязательно исключить контакт с любыми раздражителями.
С одиннадцатого и по сороковой день обработка проводится раз в день. Физраствор допустимо заменить на слабоконцентрированный мыльный, заклеивать прокол не надо, однако всё ещё нужно исключить контакт с внешними раздражителями.
После сорокового дня нужно будет заменить украшение(даунсайз), так как первичное заживление закончилось, отёк спал, и неподходящая штанга или лабрет может болтаться и травмировать прокол. Важно помнить, что нельзя носить украшения, сделанные из неизвестных сплавов и материалов - это может вновь вызвать красноту и отёк. Обработку стоит проводить несколько раз в неделю.
Что нельзя делать с проколом?
1. Нельзя как-либо теребить и менять украшение. Чтобы ускорить заживление, нужно как можно меньше беспокоить прокол. Кроме того, если вынуть его раньше, чем через несколько месяцев, это приведёт к отёку, и установить его на место без помощи не выйдет.
2. Нельзя использовать перекись водорода, а также спиртосодержащие средства и тем более чистый спирт, любые мази, самодельные или покупные растительные средства. Всё это может спровоцировать химический ожог, раздражение, аллергию или заражение.
3. Необходимо не допускать попадания в рану косметики и уходовых средств, чтобы не спровоцировать аллергии или воспаления.
4. Ограничить (а лучше исключить) потребление алкоголя, кофеина и лекарственных средств( разжижающих кровь), а также курение. Приток крови к ранке и ухудшение иммунной системы значительно замедляют восстановление.
5. Как минимум месяц не посещать бассейны, бани и сауны, и две недели - солярий.
Нужно ли проводить осмотр прокола?
Если в первые десять дней появляется сильный отёк, из-за чего украшение впивается в кожу, то нужно наведаться к мастеру для замены.
После сорокового дня, если пирсинг не доставляет проблем, а отёк спал, то нужно заменить украшение.
Как понять, что прокол не в порядке?
1. Украшение впивается в кожу - это происходит из-за сильного отёка. В таком случае требуется произвести замену украшения.
2. Если прокол болит спустя полгода - такое бывает, если рана травмируется, а также в случае неправильного ухода. Опасности это не несёт лучше проконсультироваться с мастером.
3. Если возле прокола появился нарост - это указывает на появление келлоидного рубца. Необходимо проконсультироваться с мастером - келлоиды не несут вреда для здоровья, но могут портить эстетический вид, а потому требовать удаления.
Советы по уходу
1. Лучше максимально исключить любые контакты с проколом. Касания приводят к микроповреждениям канала, из-за чего замедляется заживление и повышается болезненность.
2. Идеально будет полностью отказаться от курения и алкоголя. Из-за их потребления ухудшается ток крови и увеличивается отёк, что увеличивает срок заживления.
3. О ёмкости для физраствора лучше позаботиться заранее. Удобно использовать одноразовую посуду, также подойдёт стерильная ёмкость из стекла или керамики.
4. Нужно полностью исключить сон на боку, с которого был сделан прокол, чтобы избежать давления, а значит неправильного заживления.
В подавляющем большинстве случаев пирсинг мочек ушей причиняет лишь временные неудобства: в скором времени ранки перестают болеть и нуждаться в уходе.
Однако иногда эта процедура имеет достаточно неприятные последствия, выражающиеся в болезненных ощущениях, покраснениях и нагноениях мочек. Оставлять сии тревожные явления без внимания нельзя: попустительство вроде «потерплю – само заживет» может еще больше усугубить ситуацию.
Обратите внимание! Самолечение может причинить вред вашему здоровью! Боль и воспаление после прокола — повод обратиться к специалисту!
Существует несколько базовых причин, из-за которых болят уши от сережек:
Ни в коем случае нельзя прокалывать уши у друзей и родственников без специальных знаний и умений. Кто может дать гарантию, что игла абсолютно стерильна, а прокол придется не в проблемную зону мочки?
Первое, что нужно предпринять – снять серьги, не надеясь, что все нормализуется само собой. Если болит мочка уха от серьги, но ранка давно зажила и следов воспаления не наблюдается, причина может крыться непосредственно в украшении. Чаще всего, подобные реакции провоцирует бижутерия.
Благородные металлы (серебро, золото, платина) инертны и не могут вызывать аллергических реакций, но они в чистом виде для изготовления украшения не используются (слишком мягкие). К ним добавляют всевозможные лигатуры: медь, никель и прочие металлы. Вот они-то и вызывают у некоторых людей подобные реакции.
Если после снятия серег боль и покраснение ушли, значит, нужно просто подобрать другое украшение. В противном случае нужно сначала принять меры для ликвидации воспаления (о них ниже).
Как правило, воспаление уже заживших проколов связано либо с травматизацией, либо с качествами украшения, о которых мы говорили выше. Нельзя сбрасывать со счетов и обострения системных заболеваний – они тоже способны вызвать нетипичные реакции.
Воспаляется ухо от сережки не просто так: следует выяснить причины этого явления, чтобы избегать их впредь. Как это ни прискорбно, иногда приходится вовсе отказаться от подобных украшений. Ничего критичного – в продаже имеется великое множество классных клипс.
Если воспалилась дырка в мочке уха от серьги, нужно хотя бы временно отказаться от ношения соответствующих украшений. Подождите до тех пор, пока следы воспалительного процесса не пройдут полностью. Рекомендации о том, как ухаживать в этот период за ушами – чуть ниже.
Тотальное покраснение уха, сопровождающееся выделением гноя из прокола – веская причина для обращения к врачу-хирургу. А если при этом поднялась температура, к врачу нужно не идти, а бежать!
Чаще всего воспалительные реакции возникают после непрофессиональных проколов, сделанных по наитию: есть руки, уши и швейная игла – почему бы и нет? Воспалительная реакция – наименьшее зло вследствие таких необдуманных решений.
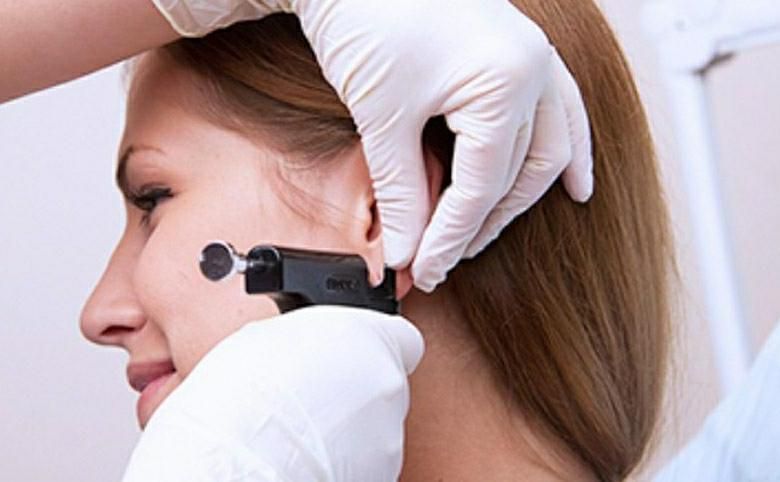
В салонах уши прокалывают специальными пистолетами, сразу и практически безболезненно вдевающими серьги, либо иглами для пирсинга. Пусть специальный пистолет полностью простерилизовать невозможно, риск занесения инфекции стремится к нулю. Еще лучший вариант – одноразовая игла-катетер: она гарантированно стерильна.
Покраснение мочки и возникновение корочек – нормальная реакция организма в первые пару недель после операции. Но если мочка стала багровой, появилась «дергающая боль», из прокола буквально течет гной, нужно принимать адекватные меры.
Медицинская сталь, из которой изготавливаются первичные сережки-гвоздики, способствует быстрейшему заживлению ранок. Еще лучшие качества демонстрирует имплантационный титан.
Собственно говоря, обычно гноится не ухо, а его мочка. Если загноилось ухо от сережки, можно лечить его следующим образом:
Если гноится ухо от сережек у ребенка, рекомендуется использовать максимально щадящие средства. Промывать ранки нужно аккуратно, хлоргексидином или перекисью – они не щиплют.
После нанесения мази рекомендуется отвлечь внимание малышки от ушек, пока состав не впитается. Эти мази предназначены для наружного применения, поэтому следует исключить их попадание на ручки, а затем – в рот ребенка.
Мазь Вишневского применяют осторожно, 1-2 раза под компресс, только при ярко выраженном воспалении! Если мазь уже оттянула гной из ранки, сразу же отказывайтесь от ее применения.
Не стоит спешить с прокалыванием ушек детям: лучше подождать хотя бы до трех лет. Да и взрослым следует ответственно отнестись к этой процедуре. Прокалывать уши следует только тогда, когда вы хорошо себя чувствуете, можете уделить какое-то время уходу и готовы потерпеть некоторые неудобства. И ни в коем случае не перед поездкой на курорт или ответственным мероприятием!
Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 74 направлениям: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского онколога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, липидолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, подолога, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.
Мы отвечаем на 95.33% вопросов.
Оставайтесь с нами и будьте здоровы!
Если болит хрящ уха, то это не только физические страдания, но и клинический признак патологии или травмы. Неприятные ощущения передаются в височную, затылочную часть головы, шею. Связано это с особенностями строения органа слуха: гистологией, физиологией, кровоснабжением и иннервацией. Боль в ухе бывает пульсирующей, ноющей, приступообразной, может сопровождаться иными признаками. Характер ощущений всегда зависит от причины возникновения.
Человеческое ухо – сложный по строению орган, предназначенный для приема и преобразования звуковых колебаний. Орган состоит из внутреннего, среднего и наружного уха. При нарушении целостности либо функциональности одной из частей это ведет к сбоям в работе всей слуховой системы.
Наружное ухо – боковая часть органа слуха, включающая ушную раковину и костно-хрящевой канал, являющийся внешним слуховым проходом. Основа аурикулярной раковины – хрящ, состоящий из эластиновых волокон. Разница между хрящевой тканью и многими другими в отсутствии внутри ее нервов и эластичных трубчатых образований, по которым циркулирует кровь. Психофизиологическая реакция при раздражении данного вида ткани возникнуть не может, так как у нее нет нервных окончаний. Говоря о том, что болит хрящ уха, имеется в виду кожный покров, аурикулярная раковина или прилегающие к ней ткани и органы.
Мускулатура раковины редуцирована и не обеспечивает ее подвижности. Моторная иннервация осуществляется седьмым лицевым нервом, который также обеспечивает связь с ЦНС мимических мышц и слезных желез. Афферентными нервами раковину снабжают ушно-височный и большой аурикулярный нерв.
Факторов, влияющих на появление неприятных ощущения на внешней части органа слуха, немало. Ответить сразу на вопрос о том, почему болит хрящ уха, невозможно. Даже довольно опытный отоларинголог без результатов обследований не может поставить точный диагноз. Причина тому - большое количество схожих симптомов, относящихся к разным патологиям.
Спровоцировать боль могут заболевания, вызванные болезнетворными микробами, вирусами, повреждения различной этиологии, аллергические реакции. При невралгических заболеваниях боль в области ушной раковины является одним из симптомов. При возникновении неприятных ощущений у маленьких детей необходимо как можно быстрее обратиться к педиатру. Если причина заболевания уха, то при несвоевременном обращении многие из них в детском возрасте могут привести к глухоте.
Бывает, что хрящ уха болит из-за ожога покрывающей его кожи или обморожения. Но даже если причина выявлена самостоятельно, все равно следует посетить специалиста (в данном случае комбустиолога), он определит степень повреждения тканей и назначит адекватную терапию.
Аллергическая реакция проявляется не только в виде покраснений на коже. Она также может сопровождаться болевыми ощущениями в ушах и снижением слуха. При таких симптомах нужно пересмотреть рацион: снизить потребление белка, красных фруктов, цитрусовых, поменять средства для стирки, шампунь и обязательно сдать анализ на иммуноглобулины Е. Игнорирование признаков аллергии может привести к воспалению слизистой евстахиевой (слуховой) трубы и развитию тубоотита.
Многие люди, в особенности представительницы прекрасной половины человечества, с юных лет делают пирсинг. Если через какое-то время после прокола хрящ уха болит и чешется, скорее всего, возникла аллергическая реакция на антисептик или металл, из которого сделано украшение. Серьги нужно вынуть, отверстие аккуратно обработать «Мирамистином» и выпить антигистаминное средство. В случае ухудшения состояния: покраснения, усиления боли, появления зуда - следует обратиться к врачу.
Одной из самых распространенных причин возникновения боли уха является его травмирование. Различные повреждения: ушибы, раны, укусы насекомых сочетаются с нарушением целостности эластичной ушной ткани. Повреждения могу появиться вследствие ожога, например, при использовании щипцов для завивки волос или обморожения при игнорировании головного убора в морозную погоду.
У маленьких детей при жалобах на боли в ушах в первую очередь следует осмотреть слуховой аппарат на наличие инородных тел или следов (царапин, гематом) от них.
Бывает, был сделан прокол хряща и болит ухо в месте отверстия. Как правило, такое явление временное и проходит в течение нескольких дней. Если ситуация спустя какое-то время не меняется, следует обратиться к доктору. Он осмотрит слуховой орган на наличие серьезных повреждений кожи или хрящевой ткани. В противном случае может развиться отгематома (скопление крови в толще раковины, которая перерастает в некроз хряща. После осмотра врач назначит антисептики, мази для рассасывания гематом («Троксевазин», «Лиотон»), а при серьезных повреждениях и опасности занесения инфекции – курс антибактериальных препаратов.
Неприятные ощущения в ушах могут возникнуть из-за поражения периферических нервов. Боль может являться признаком невралгии тройничного, стременного, блуждающего нерва или воспалительного процесса ушного узла.
При поражении нервов затылочной зоны боль распространяется на уши и височную зону. Болезнь аурикулярного вегетативного ганглия проявляется пароксизмами регионарной боли. Пароксизм может сопровождаться увеличением слюнотечения, щелчками в органе слуха и его заложенностью без потери восприятия звука. При невралгии болит хрящ уха при нажатии, пульсирует в затылке, шее и нижней челюсти. При таких заболеваниях отсутствуют моторные нарушения, чувствительность остается нормальной, а в самом нерве нет структурной модификации.
Лечение осуществляется комплексное. Медикаментозное включает витамины группы В, инъекции анестетиков, таблетки «Апифор» (для электрофореза), мази «Вирапин», «Апизартрон». Эффективность терапии достигается при применении физиопроцедур, иглоукалывания, лазера, ультрафиолетового излучения.
Физический дискомфорт в ухе может быть следствием воспалительных процессов. Их перечень довольно большой:
Болезнетворные микроорганизмы могут попасть в ткани организма вследствие инвазивных процедур (пирсинг). Если после прокола хряща ухо опухло и болит, это может свидетельствовать о занесении инфекции. При первых симптомах нужно обратиться к терапевту, он после осмотра перенаправит либо к отоларингологу, либо инфекционисту (зависит от степени выраженности течения воспаления).
Если хрящ уха болит длительное время и при этом трудно двигать нижней челюстью, скорее всего это клинические признаки воспаления суставов лица. Артрит и артроз височно-нижнечелюстного сустава имеют продолжительное и упорное течение. Помимо болевого синдрома к характерным признакам заболевания относятся: гиперемия лица, чувство распирания. Факторы, влияющие на развитие ВНЧС, бывают инфекционного и неинфекционного (удары, переломы) генезиса.
Наличие артритов и артрозов устанавливается при помощи инструментальной диагностики. Лечение обычно осуществляется нехирургическими методами.
Бывает так, что после купания в бассейне болит хрящ уха и что делать непонятно. У таких случаев есть простое объяснение. В наружном слуховом проходе вырабатывается ушная сера, которая служит натуральной смазкой его стенок. В норме железы выделяют ее очень мало. Когда вода попадает в ухо сера набухает и создается обтурация (закупоривание) слухового прохода, сопровождающиеся снижением слуха, сначала дискомфортом, а позже болевыми ощущениями.
Скопление серы называется «серной пробкой». Она может быть довольно плотной, поэтому ее удалением должен занимается специалист. Обычно ее устраняют путем промывания прохода антацидными средствами. Если ухо не промыть может начаться воспалительный процесс. Особую опасность представляет вода из водоемов.
Если возникли неприятные ощущения в слуховом органе, в первую очередь необходимо осмотреть его на наличие травм и инородных тел. Если после прокола болит хрящ уха, следует убрать украшение. В случае сильной оталгии принимают обезболивающие препараты («Кеторол», «Налгезин», «Этодин Форт»).
Самолечением при неприятных ощущениях в слуховом органе заниматься крайне нежелательно. Боли в ухе — это симптом, причина может быть очень серьезной. Безграмотная терапия может привести к плачевным последствиям, вплоть до глухоты. Поэтому если болит ухо, надлежит как можно быстрее посетить доктора.
Для начала нам необходимо понять, почему произошла эта проблема, затем что с ухом, и какое лечение выбрать.
Причины возникновения проблем с пирсингом.
1. Неопытный пирсер.
2. Неправильно сделанный прокол.
3. Неподходящая для прокола сережка.
Фото и названия образований, заболеваний.
Пирсинговая шишка на хряще.
Такие меры положительно повлияют на шишку, и она должна пройти в течение 2-3 недель.
Так же коллеги мастера пирсинга рекомендуют:
1. Ромашковый раствор, делать теплые компрессы.
2. Разбавленное масло чайного дерева.
Чайное дерево - природное противогрибковое, антисептическое и противомикробное средство.
Масло чайного дерева особенно полезно для обезвоживания шишки от пирсинга.
Это также помогает ускорить процесс заживления, предотвратить инфекцию и уменьшить воспаление.
Но будьте осторожны: масло чайного дерева может вызвать реакцию.
Если вы используете его впервые, сделайте тест, прежде чем прикладывать его к открытой ране, например, к пирсингу в ухе.
Чтобы выполнить тест:
Нанесите небольшое количество разбавленного масла чайного дерева на предплечье.
Подождите не менее 24 часов.
Если вы не испытываете раздражения или воспаления, вы можете нанести раствор на пирсинг.
Чтобы приготовить раствор чайного дерева, просто добавьте две-четыре капли масла чайного дерева примерно к 12 каплям масло-носителя, такого как оливковое масло, кокосовое или миндальное масла.
Масло-носитель разбавит масло чайного дерева, что сделает его безопасным для кожи.
Этот раствор может немного пощипать при нанесении.
Надеюсь, процесс заживления будет быстрый, желаю здоровья и успехов.
Суставная пункция включает в себя введение иглы в больной сустав, что позволяет вывести синовиальную жидкость из его внутренней части, а также местно вводимые лекарства. Он может поразить практически любой сустав (наиболее частым является прокол коленного сустава).
Во время пункции коленного сустава больной лежит на спине, с прямыми ногами (в случае других суставов выбирается соответствующее положение).Место пункции дезинфицируют дезинфицирующим средством и обматывают стерильными салфетками. Врач вводит в сустав стерильную иглу, соединенную со шприцем. В момент прохождения через кожу и подкожную клетчатку больной ощущает укус (как правило, боль не очень сильная и длится непродолжительное время, иногда необходимо предварительно обезболить кожу и суставную капсулу).

После введения врач аспирирует (набирает в шприц) синовиальную жидкость (при ее наличии).Предварительная визуальная оценка синовиальной жидкости часто позволяет определить, является ли она воспалительной или есть подозрение на инфекцию сустава; при необходимости проводят дополнительное исследование синовиальной жидкости, например, под микроскопом оценивают наличие кристаллов (например, при подагре, см. рисунок). Иногда, несмотря на наличие экссудата в суставе при осмотре, собрать жидкость не удается, чаще всего из-за фрагментов синовиальной оболочки или суставного хряща, которые «забивают» иглу.
При необходимости и при отсутствии подозрения на инфекцию сустава врач вводит препараты непосредственно в сустав (противовоспалительные, обезболивающие, гиалуроновая кислота) непосредственно в сустав, не протягивая иглу.После извлечения иглы место инъекции закрывают стерильной повязкой, которую можно снять в тот же день. Помните, что не следует перегружать сустав в течение примерно двух дней после прокола сустава. Сразу после пункции сустава обычно наступает значительное улучшение, связанное с декомпрессией сустава и введением в него анестетика. Через несколько часов может появиться небольшая боль в суставе, которая должна исчезнуть в течение суток. Если во время пункции в сустав вводится препарат (глюкокортикостероид, гиалуроновая кислота), через некоторое время такие симптомы, как боль или припухлость в суставе, значительно облегчаются.
Тест не требует специальной подготовки. Сообщите своему врачу о любой аллергии (например, для анестетиков) и прием лекарств для снижения свертываемости крови.
Пункция сустава является очень полезным тестом для дифференциации причин болей в суставах, особенно у пациентов, диагноз которых не может быть точно установлен на основании других тестов (это «золотой стандарт» при подозрении на подагру или инфекцию суставов).Также это лечебная процедура, позволяющая разгрузить сустав от лишней жидкости (экссудата) и ввести непосредственно в пораженный участок противовоспалительные и обезболивающие препараты. Он также используется для введения в сустав вещества, улучшающего качество поврежденного дегенеративным процессом хряща (гиалуроновая кислота). При рецидивирующем, резистентном к лечению артрите проводят синовэктомию (радиоизотопную или химическую), заключающуюся в прокалывании сустава и введении в него вещества, разрушающего его оболочку — синовиальную оболочку, которая является источником экссудата и боли.
Пункция сустава не может быть выполнена при наличии признаков инфекции в области сустава, таких как гнойные высыпания на коже (это может привести к проникновению микроорганизмов в сустав). Противопоказаниями к пункции сустава также являются геморрагические диатезы (нарушения в системе свертывания крови) и прием некоторых препаратов, снижающих свертываемость крови. Гиперчувствительность к применению отдельных препаратов (например, дезинфицирующих средств, анестетиков) является противопоказанием.
Правильно выполненная пункция сустава является безопасной процедурой. Инфекция сустава – редкое, но серьезное осложнение, проявляющееся в течение 1-2 дней сильной болью, отеком, покраснением и повышением температуры сустава, часто сопровождающееся лихорадкой – в этом случае необходимо срочно обратиться к врачу. Иногда также может быть кровотечение внутри сустава или повреждение хряща (особенно в случае прокола бедра). Если глюкокортикостероид вводят во время пункции, это может вызвать транзиторное повышение артериального давления и повышение уровня глюкозы в крови.
.
Проблема в области запястья является распространенным заболеванием. Сегодняшний образ жизни способствует боли и травмам в этом месте. Потому что если мы не сидим за партой, мы занимаемся экстремальными видами спорта, которые тоже не служат нашим суставам. Однако не только это может быть причиной проблем с запястьем. Что еще может их вызвать? Об этом в сегодняшней статье.
Это заболевание жировой ткани.Его основным признаком является образование болезненных красных бугорков под кожей. Бывает, что недуг поражает и суставы, в том числе лучезапястный. Заболевание часто сопровождается повышенной температурой. Узловатая эритема имеет множество причин и обычно является симптомом другого заболевания. Только ее диагностика и введение соответствующего лечения устранит симптомы.
Это характерная шишка на запястье желеобразной консистенции. Часто сопровождается болью, дискомфортом и ограничением движений в суставе.Причина образования ганглиев на самом деле неизвестна. Известны только факторы, повышающие риск его возникновения. К ним относятся травмы, перегрузки и воспаление сухожилий или суставных капсул. Ганглий иногда исчезает сам по себе, но часто его приходится прокалывать для забора жидкости из уплотнения. К сожалению, недуг имеет склонность к рецидивам. Когда это случается часто, может быть целесообразно рассмотреть операцию по полному удалению ганглия. После нее необходимо провести реабилитацию запястья, что позволит вернуть конечности полную работоспособность.В это время помогают ортезы, лечебная физкультура и массаж.
Относится к группе хрящево-связочных тканей, расположенных между локтем и запястьем. Основным симптомом здесь является боль в запястье со стороны мизинца. Появляется чаще всего при выполнении специфических движений, таких как наклон в сторону локтя или в сторону лучевой кости и опоры. Чаще всего недуг возникает в результате травмы. Его лечение требует иммобилизации конечности в ортезе или стабилизаторе на срок от 3 до 6 недель.По истечении этого времени необходимо пройти реабилитацию, чтобы восстановить полную функциональность руки.
Появляется при сдавливании локтевого нерва в запястье. Его легко распознать, так как он сопровождается характерным онемением кончиков мизинца и безымянного пальца. Запястье также может страдать от недугов. В случае синдрома локтевого канала стоит действовать быстро. Чем раньше стадия заболевания, тем больше шансов на излечение.Процесс восстановления заключается в основном в разгрузке конечности с помощью локтевого ортеза, а также соответствующей реабилитации и фармакотерапии. Оперативное решение – крайняя мера.
Заболевание характеризуется локальным скоплением синовиальной жидкости внутри или вокруг суставного мениска. Это происходит примерно в 2% выполненных МРТ-тестов. Чаще всего это связано с повреждением мениска. Кисты медиального мениска встречаются в два раза чаще, чем кисты латерального мениска. В медиальном мениске они располагаются в основном в заднем роге, в латеральном мениске — в переднем роге или в теле.Периапиллярная киста образуется, когда жидкость находится вне мениска. Чаще всего располагается между сухожилием полуперепончатой мышцы и медиальной головкой икроножной мышцы. Типом периапиллярной кисты является киста Бейкера, которая возникает в подколенной ямке (в задней части колена).
Причиной кисты мениска является образование клапанного механизма в мениске. Синовиальная жидкость только продвигается к кисте, концентрируется и образует густое желеобразное содержимое.Как правило, сложные поражения суставного мениска приводят к образованию кисты. Их образованию также может способствовать сопутствующее повреждение суставного хряща и передней крестообразной связки, приводящее к усилению продукции синовиальной жидкости.
Наиболее частый анамнез травмы коленного сустава – боль на высоте суставной щели – сбоку или сзади коленного сустава. Существуют также механические симптомы, такие как блокировка и подпрыгивание внутри сустава.Симптомы чаще всего сопровождаются преходящим отеком суставов и чувством слабости конечностей. Медицинское обследование обычно показывает легко пальпируемую кисту, расположенную в области суставной щели или в подколенной ямке, обычно лучше всего видную при разгибании сустава. Сопровождается болезненностью суставной щели, прыжками в суставе и крепитацией (хрустами внутри сустава).
Рентген сустава обычно не выявляет каких-либо поражений, поэтому магнитно-резонансная томография (МРТ) является наиболее чувствительным тестом для выявления поражений и кист мениска.
Нехирургическое лечение показано при кистах небольшого размера и легкой степени тяжести. Он заключается в сохранении конечности, применении обезболивающих и противовоспалительных препаратов, лечебной физкультуре, реабилитации. Проводят также пункции кист, удаление в них остаточной жидкости и введение лекарственных препаратов непосредственно в очаг поражения, желательно под контролем УЗИ.
В случаях, не поддающихся консервативному лечению, проводят оперативное лечение - артроскопию коленного сустава с декомпрессией кисты и лечением повреждения мениска сустава.Иногда производят частичное удаление поврежденных фрагментов суставного мениска. Важно полностью решить проблему с мениском, иначе проблема может повториться. В исключительных случаях кисту удаляют через открытый хирургический доступ.
.
Артроскопия коленного сустава является наиболее распространенной операцией на коленном суставе. Боль в коленях — чрезвычайно распространенный симптом у людей всех возрастов. Встречается почти у 25% взрослых и является десятой по частоте причиной амбулаторного лечения пациентов.
Причин для этого состояния может быть много, но независимо от источника проблемы боль в колене — это состояние, которое значительно снижает способность двигаться и, таким образом, вызывает значительное ухудшение качества жизни.
Артроскопия коленного сустава
Многие методы лечения используются для лечения заболеваний колена. Они зависят от различных факторов, в том числе от причины боли, размера и вида повреждения, общего состояния больного, его профессии.
Во многих случаях снижение веса является достаточным решением. Это значительно снижает нагрузку на колени, делая симптомы менее серьезными или даже исчезающими.Однако обычно для облегчения последствий повреждения коленного сустава применяют физиотерапевтические процедуры.
Из-за сопутствующей боли больные также нуждаются в фармакологическом лечении, обычно в виде нестероидных противовоспалительных препаратов. Однако во многих случаях необходимо выполнить операцию на коленном суставе. Одним из наиболее используемых и наиболее известных методов является артроскопия коленного сустава .
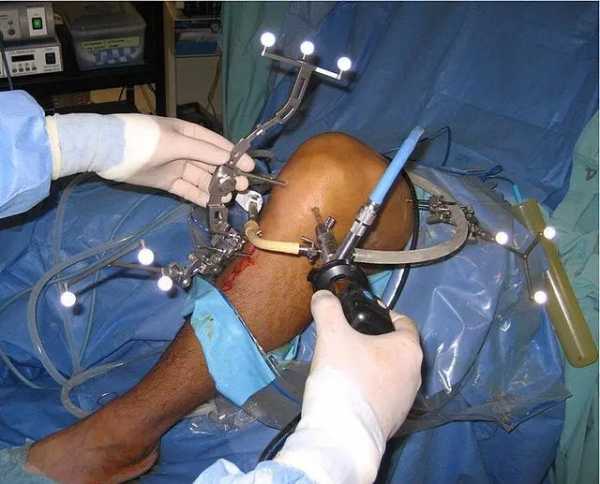
Артроскопия коленного сустава — малоинвазивный хирургический метод, предназначенный для лечения пациентов с тяжелыми заболеваниями коленного сустава.Артроскопия коленного сустава проводится с помощью эндоскопа, вводимого в полость сустава через небольшие разрезы, что позволяет визуализировать внутреннюю часть колена и исправить возникшие изменения.
При традиционной работе это невозможно. Этот метод в настоящее время является наиболее часто используемым методом как для диагностики, так и для лечения заболеваний коленного сустава. Это связано с тем, что процедура относительно проста в выполнении, не занимает много времени, эффективна, точна и, прежде всего, малоинвазивна.
В результате пациент не требует длительной госпитализации, гораздо быстрее восстанавливается и полностью физически здоров, подвергается значительно меньшему количеству возможных осложнений.
Основной причиной направления пациентов на артроскопию коленного сустава являются различные жалобы, связанные с коленным суставом. В основном это:
боль,
ощущение «пропуска» или «блокировки»,
вздутие,
Нестабильность суставов и трудности при движении,
Эти симптомы вызывают значительные трудности в повседневной жизни. Они могут быть результатом многих различных ортопедических дефектов, поэтому артроскопия — это процедура, которая позволяет диагностировать и устранять широкий спектр повреждений.
Наиболее частыми причинами их возникновения являются травмы, перегрузки и дегенеративные изменения. Послеаварийные травмы обычно включают переломы, разрывы, расслоение менисков, разрывы крестообразных связок, вывихи надколенника и синовиальную гиперплазию.
Дегенеративные изменения, также известные как хондромаляция, могут быть вызваны износом сустава, который прогрессирует с возрастом, или хроническими заболеваниями опорно-двигательного аппарата, такими как ревматоидный артрит.
Показанием к артроскопии коленного сустава также может быть новообразование, наличие кисты Бейкера или инородного тела.
Хирургический метод, заключающийся в проведении операции на открытом колене путем рассечения тканей над ним, называется артротомией.В отличие от артроскопии, она гораздо более инвазивна, поскольку повреждает соседние ткани.
Эта процедура также характеризуется гораздо менее точной операцией. Все это приводит к тому, что госпитализация, реабилитация и возвращение в полную физическую форму занимают гораздо больше времени. Артроскопия значительно минимизирует повреждение мягких тканей, окружающих коленный сустав, отличается высокой точностью, что сокращает период выздоровления после процедуры и дает лучшие отдаленные результаты.
Благодаря небольшим разрезам для введения артроскопа в полость сустава послеоперационные рубцы практически незаметны.
Артроскопия коленного сустава является одновременно диагностической и лечебной. В зависимости от типа повреждения он разный. Однако диагностическая часть и общие принципы процедуры остаются неизменными.
Артроскопия коленного сустава проводится в операционной в соответствующих стерильных условиях.Больного укладывают на лечебный стол в удобном положении, как правило, на спине или сидя.
Вначале анестезиолог дает адекватную анестезию, ногу дезинфицируют и готовят к операции. На колено накладывается жгут, чтобы уменьшить приток крови к суставу, сделать полость сустава более заметной и облегчить выполнение операции.
Затем оператор разрезает колено по ориентирам, основываясь на знании анатомических структур.Обычно создается от двух до четырех небольших портов, через которые затем вводятся инструменты. Срезы имеют ширину от 5 мм до 1 см.
Через первый канал вводится артроскоп, представляющий собой особый тип эндоскопа, позволяющий сканировать коленный сустав. Это тонкое жесткое устройство длиной несколько сантиметров, оснащенное оптической системой с камерой высокого разрешения, позволяющей наблюдать за внутренними структурами полости сустава.
Изображение с камеры выводится на экран монитора с 24-кратным увеличением, что позволяет хирургу точно осмотреть колено изнутри.Затем через эндоскоп вводят физиологический раствор, чтобы промыть сустав и обеспечить лучшую видимость. На этом обычно заканчивается диагностическая часть процедуры.
В зависимости от наблюдаемых изменений и повреждений сустава дальнейшие действия различаются. Если необходимо предпринять шаги для устранения повреждения, создается еще один разрез, называемый рабочим порталом, через который вводятся микрохирургические инструменты, позволяющие выполнять медицинские процедуры внутри коленного сустава.При необходимости создаются дополнительные каналы, по которым внедряются инструменты.
Артроскопия позволяет получить образец синовиальной жидкости, а также провести хирургическое лечение повреждений отдельных внутрисуставных структур. Одной из наиболее распространенных процедур являются операции на менисках, которые могут включать их наложение швов, восстановление, удаление или имплантацию.
Также проводятся регулярные реконструкции крестообразных связок, особенно передней крестообразной связки, которая часто повреждается.Также часто необходимо исправить вывихи надколенника, сгладить или реконструировать суставной хрящ или удалить синовиальную гиперплазию.
При наличии в полости инородного тела его удаляют. Все процедуры выполняются оператором с использованием внесуставных инструментов, что значительно снижает инвазивность процедуры, а благодаря большому увеличению изображения камеры повышает ее точность и эффективность.
Продолжительность артроскопии коленного сустава индивидуальна для каждого пациента и зависит от общего состояния больного, имеющегося повреждения и применяемого метода лечения.В случае простых процедур или только диагностики процедура может занять до 20 минут.
Однако часто операции намного сложнее и требовательнее, что увеличивает продолжительность до нескольких часов.
Артроскопия является однодневной хирургической процедурой, поэтому в подавляющем большинстве случаев пациент в этот же день может отправиться домой, что положительно сказывается на процессе выздоровления.
Вид анестезии, применяемой при артроскопии коленного сустава, является индивидуальным, в зависимости от состояния здоровья пациента, сопутствующих заболеваний, медикаментов, аллергии и многих других факторов.
В подавляющем большинстве случаев применяют спинальную анестезию или эпидуральную анестезию. Затем пациент получает инъекцию в поясничный отдел позвоночника, которая выводит из строя нижние конечности.
Он остается в сознании во время операции, в сознании, но ниже пояса находится под полным наркозом. В редких случаях используются местные или общие анестетики – особенно по желанию пациента.
Некоторые примеры инструкций от вашего хирурга могут включать:
Сообщите хирургу, если есть какие-либо факторы, которые могут помешать вам сделать операцию.К ним относятся, например:
Процедура артроскопии коленного сустава требует соблюдения нескольких рекомендаций врачей для полного выздоровления. Показания различны для каждого пациента в зависимости от проведенного вмешательства и тяжести повреждения. Обычно они включают иммобилизацию и использование суставного бандажа, а также часто некоторое время ходят на костылях, чтобы облегчить все еще нестабильное колено.
Также рекомендуется использовать холодные компрессы для уменьшения отека. Однако самым важным элементом восстановления после артроскопии коленного сустава является реабилитация. Это ключевой процесс, чтобы вернуться к полной физической форме в кратчайшие сроки.
Реабилитация после артроскопии коленного сустава является стандартной частью лечебного процесса. Реабилитацию следует проводить так, чтобы не подвергать колено чрезмерной нагрузке, особенно в начальный период выздоровления.Поэтому Пациент должен находиться под наблюдением хирурга-ортопеда и физиотерапевта-ортопеда.
Часто плановую операцию сравнивают с получением ипотеки: не торопитесь. Если есть где жить и на что жить, не стоит принимать опрометчивых решений. То же самое касается любой запланированной операции на вашем теле, поэтому взвесьте все за и против и выберите хорошего хирурга-ортопеда.
Если ситуация не внезапная и не вызвана, например.блокировка колена или травма, непосредственно угрожающая здоровью – стоит дать себе время на регенерацию и предоперационную реабилитацию.
На практике такие ткани, как мениск или коллатеральные связки, поврежденные во время травмы, могут зажить и нет необходимости восстанавливать их через 6-8 недель после травмы. Особенно, если применяется правильное консервативное лечение.
Консервативное лечение рекомендуется при незначительных разрывах и стабильных продольных разрывах, возникающих в наружной трети мениска.Это область вашего мениска, которая имеет кровоснабжение, что способствует заживлению. (Источник)
Если симптомы сохраняются после 3 месяцев реабилитации или симптомы ухудшаются, ваш хирург может порекомендовать операцию на мениске.
К сожалению, это не относится к ПКС, который практически не регенерирует, но если он сопровождается другими повреждениями, стоит попробовать возможность регенерации.
В эти несколько недель можно также подготовить коленный сустав к запланированной операции с соответствующей реабилитацией.
Ваш хирург-ортопед во время операции и физиотерапевт-ортопед сразу после будут благодарны за это, а также укоротит путь к фитнесу.
Физиотерапию после артроскопии обычно следует начинать уже в в тот же или на следующий день после операции . На начальном этапе его основной целью является разгрузка колена, что позволит ему правильно регенерировать и предотвратить побочные эффекты операции.
Поэтому следует избегать физических нагрузок без консультации с врачом. Во многих случаях рекомендуется использовать ортез для стабилизации коленного сустава и предотвращения случайного сгибания конечности.
В начальной стадии выздоровления после артроскопии также необходимо передвигаться на костылях. Это освободит колено от веса тела. Задача лечебной физкультуры – быстрее заживлять и регенерировать ткани, улучшать стабилизацию сустава, повышать подвижность, укреплять и растягивать мышцы нижней конечности.Правильная реабилитация предотвращает нежелательные осложнения и позволяет быстро вернуться к физической форме и независимости.
ВАЖНО
В первые дни после процедуры будьте особенно осторожны, чтобы не согнуть ногу в коленном суставе.
Рекомендуются отдых с поднятой ногой и легкие стабилизирующие и укрепляющие упражнения. На этом этапе также очень важно научиться ходить на костылях так, чтобы не нагружать ослабленное колено.
В течение нескольких недель после артроскопии рекомендуется увеличить нагрузку.Тренировка уже должна включать в себя сгибание конечности на полную ее длину. Пациент должен выполнять упражнения как самостоятельно в домашних условиях, так и под контролем физиотерапевта.
Реабилитация помимо физических упражнений также включает лечебную физкультуру. В его объем входят, среди прочего, специализированные массажи и мануальная терапия с использованием лечебного воздействия температуры, магнитного поля, ультразвука, лазерного излучения или электрического тока.
Современная физиотерапия работает на многих уровнях.Он уменьшает отек, облегчает боль, улучшает подвижность и уменьшает послеоперационные рубцы. Используется много методов. Одним из них является терапия с применением высокоэнергетического HILT-лазера.
Эта процедура неинвазивная и дает быстрый результат. Он заключается в направлении лазерного луча соответствующей мощности на коленный сустав. Благодаря прямому воздействию света на источник недуга эта терапия работает именно на улучшение функциональности, подвижности, уменьшение воспаления и боли.
В этой процедуре используются акустические волны, которые в виде импульсов воздействуют на целевое место с помощью специального устройства. Метод ЭУВТ отличается высокой точностью и быстрым купированием недугов. В настоящее время ведутся исследования по его применению после артроскопии коленного сустава. Однако это не стандартная процедура, используемая после артроскопии.
В современной физиотерапии применяют также Текаротерапию с применением коротковолновой диатермии, т.е. высокочастотной радиоволны.Прибор излучает волны, которые стимулируют метаболизм тканей, тем самым поддерживая регенеративные процессы. В лечебной физкультуре используется множество методик, их стоит использовать в процессе реабилитации после артроскопии коленного сустава, поскольку они позволяют значительно ускорить возвращение к нормальной физической форме.
 Для получения функционального объема движений и полной работоспособности конечности необходимо выполнять соответствующий комплекс упражнений.Их следует подбирать индивидуально для каждого пациента.
Для получения функционального объема движений и полной работоспособности конечности необходимо выполнять соответствующий комплекс упражнений.Их следует подбирать индивидуально для каждого пациента. Для этого обратитесь к ортопеду или физиотерапевту. В раннем послеоперационном периоде физические упражнения должны в первую очередь повышать мышечную силу и увеличивать объем движений в суставе.
Главное, чтобы они не были болезненными. Примерно через 2 недели после лечения вы можете постепенно увеличивать интенсивность тренировок, но при этом соблюдать осторожность.
Вот несколько примеров упражнений для артроскопии коленного сустава:
Поднять ногу
Подтяжка ягодиц
Прижимание пяток к земле
Невозможно точно сказать, сколько времени потребуется для полного восстановления физической формы, так как это индивидуальный вопрос.На это влияет, среди прочего, тип выполненной операции, общее состояние пациента, а также правильная реабилитация и соблюдение указаний врача.
Выздоровление в большинстве случаев занимает от 6 до 12 недель. Однако для возвращения к активным занятиям спортом может потребоваться больше времени
.Реабилитация после операции должна проходить под наблюдением физиотерапевта. Именно он определяет состояние колена и скорость восстановления. Если упражнения выполняются правильно, систематически и с полной отдачей, реабилитация не должна длиться дольше 3 месяцев.
В начальный период после артроскопии необходимо разгрузить коленный сустав. По этой причине рекомендуется ходить на костылях. Ходить с ними можно на следующий день после процедуры, но с осторожностью, чтобы не перегружать сустав.
Вы должны быть в состоянии полностью двигаться и полностью функционировать в течение 12 недель.
Костыли необходимы сразу после операции, чтобы колено восстановилось.Обычно рекомендуется пользоваться их помощью в течение 2-3 недель, но это индивидуально для каждого пациента.
Возможность сгибания колена после операции зависит от операции и курса реабилитации. Обычно это делается постепенно, а легкие движения сустава можно делать уже через несколько дней. Полный объем движений обычно достигается в течение 3 месяцев.
Первые 2 недели оперированную ногу располагать выше (в положении лежа подкладывать под пятку небольшую подушку или свернутое полотенце.Мы избегаем стоять на месте и сидеть с опущенной ногой.
Для обеспечения надлежащей стабилизации сустава рекомендуется спать в корсете в течение 2-3 недель после процедуры. Это предотвращает неконтролируемые сгибания коленей во время сна, которые могут причинить вред. 90 322
Роль ортеза заключается в предотвращении чрезмерного и неконтролируемого сгибания сустава. Если у пациента после артроскопии коленного сустава может развиться привычка спать с выпрямленной ногой, то ортез можно снять для сна или заменить другим «стабилизирующим инструментом», например, ортезом.подушка или одеяло.
Важно, чтобы во время сна коленный сустав удерживался в вертикальном положении. Держать колено в вертикальном положении важно не только во время сна, следует избегать длительного сидения, ходьбы или стояния в течение 7-10 дней после артроскопии.
Осложнения после артроскопии коленного сустава возникают крайне редко. Тем не менее, это иногда случается. Согласно таблице нормативов процента стойкого нарушения здоровья, осложнения в области коленного сустава могут составлять от 1% при легком ограничении движений, легком повреждении мениска или рубцевании, до 40% при тяжелых, выраженных дисфункциях.
Вождение автомобиля после артроскопии коленного сустава невозможно сразу после операции. Попросите кого-нибудь помочь вам вернуться домой. Рекомендуемая посадка в автомобиле - на заднем сиденье с оперированной конечностью на кушетке. Во время пути стоит сделать хотя бы один перерыв, во время которого придется выйти из машины и пройти несколько шагов на костылях.
Бывает, что пациенты, имеющие автомобиль с автоматической коробкой передач, садятся за руль сразу после выписки из больницы (только если была прооперирована левая нога), но это не рекомендуется.Вождение автомобиля после артроскопии безопасно после снятия сустава, будь то автомобиль с механической или автоматической коробкой передач.
Очень сложно предсказать, как быстро утихнет боль после артроскопии коленного сустава – конечно, есть определенные сроки восстановления (около 3-6 месяцев), но процесс реабилитации у каждого пациента индивидуален (у одних быстрее, у других помедленнее).
К сожалению, мы не можем предсказать, когда именно произойдет полное восстановление.В случае мучительной боли рекомендуется высокоэнергетическая лазерная терапия HILT. Лазер после артроскопии коленного сустава оказывает сильное обезболивающее и противовоспалительное действие, значительно ускоряет процесс регенерации.
При:
- температуре выше 37,5 градусов
- покраснении в области раны
- сильной боли в покое
- ощущении болезненной пульсации внутри сустава
- головной боли, головокружении и выраженной слабости
Срочно обратиться к врачу.
Хотя артроскопия коленного сустава является малоинвазивной процедурой, как и любое хирургическое вмешательство, она может быть связана с определенными осложнениями. Риск их возникновения невелик, но с ними следует ознакомиться перед началом процедуры.
Осложнения после артроскопии коленного сустава крайне редки, так как это очень тщательная и малоинвазивная операция. Наиболее распространенными побочными эффектами являются боль и отек сустава.На другие заболевания, такие как тромбоэмболия, приходится небольшой процент осложнений.
Однако правильная физиотерапия значительно снижает частоту любых осложнений.
Одними из наиболее частых осложнений являются боль, отек, слабость и снижение подвижности. Чтобы предотвратить или уменьшить их серьезность, внимательно следуйте инструкциям своего врача после процедуры. Другие осложнения после операции очень редки, по оценкам, возникают менее чем в 1% случаев.
Примером таких осложнений являются инфекции, которые могут поражать как сустав, так и кожу или подкожную клетчатку. В экстремальных ситуациях пациентам требуется еще одно лечение для устранения инфекции. Возможны также кровотечения и внутрисуставные гематомы.
Осложнения также включают тромбоэмболию, в том числе тромбоз глубоких вен и легочную эмболию. Во время процедуры также могут быть повреждены прилегающие ткани, сосудисто-нервные структуры и суставной свищ.
Другим осложнением может быть экссудат, обычно называемый водой в колене . Следует также иметь в виду осложнения, связанные с используемой анестезией, такие как брадикардия, падение артериального давления, слабость, тошнота и рвота.
«Вода в колене» — просторечное название патологического нависания, являющегося осложнением после артроскопии. Состояние может вызвать отек и боль в колене. Обычно это сигнал воспаления в полости сустава, вызывающего перепроизводство жидкости.
Лечение обычно состоит из пункции, при которой из сустава забирается жидкость. За исключением момента введения иглы, процедура проста и безболезненна.

Одним из осложнений после артроскопии является внутрисуставная гематома . Гематома может привести к опуханию сустава и ограничению его подвижности. В этом случае может потребоваться декомпрессия сустава путем прокола его полости и забора оставшейся крови.С другой стороны, гематомы меньшего размера могут рассасываться сами по себе, но тогда необходимо слить кровь, скопившуюся в колене.
Артроскопия — это процедура, финансируемая Национальным фондом здравоохранения, поэтому пройти ее может любой желающий. Это очень важно, так как жалобы на колени очень распространены.
В зависимости от города, учреждения и врача срок ожидания артроскопии коленного сустава под НГФ может составлять от нескольких до нескольких месяцев.В большинстве случаев это оптимальный срок для здоровья пациента.
Продолжительность отпуска после операции зависит в основном от рода занятий. Если у пациента легкая удаленная работа, сертификат не нужен. В случае профессии, требующей высокой физической подготовки, увольнение может занять до нескольких месяцев.
Если мы предпочитаем выполнять артроскопию коленного сустава в частном учреждении или если повреждение сустава настолько обременительно, что мы хотим выполнить процедуру как можно скорее, это возможно.Процедура артроскопии коленного сустава предлагается частным образом во многих учреждениях по всей Польше.
Цена процедуры зависит от объема и вида проводимых интервенционных процедур. Обычно она колеблется от нескольких до нескольких тысяч злотых.
Процедура восстановления поврежденного мениска в частном учреждении обычно стоит несколько тысяч злотых. Это зависит от ширины поражения, объема операции и используемой анестезии.

Тел.: 503-733-127
СМОТРИТЕ ОТЗЫВЫ О НАС В GOOGLE

физиотерапевт-ортопед, спортивный физиотерапевт
Физиотерапевт-ортопед
 Малгожата Скубис - Медицинский редактор
Малгожата Скубис - Медицинский редактор Студент медицинского факультета Ягеллонского университета Collegium Medicum в Кракове.Люблю путешествовать, знакомиться с новыми людьми, культурами и вкусами. Открыты миру и новым впечатлениям. Всегда готовы принять новые вызовы.
Библиография:
5,00 сред. рейтинг ( 100 % баллов) - 2 голосов
.Есть несколько мест, где прокалывается нос. Самые популярные виды пирсинга носа: пирсинг ноздри, перегородки и переносицы. Пирсинг перегородки предполагает прокалывание перегородки носа. В зависимости от индивидуального строения носа прокол делают в мягких тканях носа или в хрящах. Из-за болезненности процедуры ее часто проводят под местной анестезией.Септумные серьги чаще всего имеют форму круга или подковы. Проведение процедуры в профессиональном пирсинговом кабинете – это не только гарантия быстрого и эффективного прокола носа (меньше боли), но и меньший риск осложнений.
Обычно заживление раны после прокола перегородки занимает от 4 до 6 недель. Кольцо в носовой перегородке до двух недель может вызывать неприятные симптомы в виде отека, боли и жжения. В этот период рана также может кровоточить.Правильный уход за раной влияет на скорость заживления перегородки. Дезинфицирующие средства для ран, такие как Октенисепт, можно использовать до тех пор, пока не прекратится кровотечение. Благодаря своим бактерицидным и вирулицидным свойствам Октенисепт идеально подходит для такой подверженной инфекциям области, как нос. Место прокола следует очищать два-три раза в день, внимательно наблюдая за процессом заживления. Однако не стоит переусердствовать со слишком интенсивным уходом за перегородкой в носу, это может разрушить новые клетки эпидермиса и, как следствие, задержать заживление.При появлении любых тревожных симптомов (например, изменение цвета отделяемого из раны) или длительного кровотечения следует обратиться к врачу. Не рекомендуется без необходимости перемещать сережку после только что проведенной процедуры.
В начальной стадии заживления перегородки не следует посещать бассейн, пользоваться спиртосодержащей косметикой, наносить вокруг раны косметику. В случае простуды используйте мягкие салфетки и осторожно высморкайтесь.
Если рана перестала кровоточить, это не означает, что процесс заживления завершен.Тканям требуется время для регенерации и заживления. Крем Octenicare стимулирует естественную регенерацию эпидермиса. Это средство не только ухаживает за кожей и успокаивает раздражения, но благодаря своему антисептическому эффекту защищает от вредоносных возбудителей. Октеникар можно использовать снова и снова, пока рана полностью не заживет.
Принимая решение о пирсинге перегородки, мы должны помнить, что серьга является инородным телом. Во избежание неприятных последствий аллергии украшения, используемые для пирсинга, должны быть без содержания никеля.Этот металл чаще всего вызывает аллергию, но и драгоценные металлы, такие как золото или серебро, также могут вызывать аллергию. Поэтому смело используйте серьги из материалов, считающихся безопасными, например из титана.
Недостаточная гигиена может привести к заражению. Ни при каких обстоятельствах нельзя использовать препараты, содержащие спирт, в месте инъекции. Используйте физиологический раствор или антисептические средства, такие как Октенисепт, чтобы промыть рану. В случае тяжелой инфекции обратитесь к врачу, возможно, потребуется введение антибиотика.Когда врач рекомендует снять серьгу, нужно не делать это самостоятельно, а обратиться к мастеру по пирсингу.
Помните, кольцо в носу — это тоже шрам, риск его появления и размер зависят от процесса заживления. Чем раньше заживет рана, тем ниже риск образования рубцов. Вот почему так важно увлажнять кожу, поддерживать ее регенерацию и предотвращать раздражение. Упомянутый крем Octenicare позаботится о должном состоянии и здоровье нашей кожи.
Делитесь знаниями - делитесь.90 000 Хирургия околоносовых пазух: эндоскопические процедуры, пункция, баллонирование
Этот метод является одним из малоинвазивных методов лечения. Баллонирование пазух предполагает введение небольшого катетера с очень прочным баллоном из специального материала через нос в естественное отверстие пазух. Хирург проверяет положение катетера с помощью эндоскопа.Баллон наполняют жидкостью под давлением от нескольких до нескольких атмосфер, что позволяет эффективно вскрывать отверстия пазух, а затем промывать внутреннюю часть пазух от находящегося там воспалительного секрета. После удаления баллонного катетера из носа ранее заблокированные отверстия остаются постоянно открытыми. Отоларинголог вводит проводник и гибкий катетер с баллоном на конце в закупоренный синус. Врач помещает баллон вдоль заблокированного отверстия пазухи и надувает его.После вскрытия пазухи баллон, катетер и проводник извлекаются. Благодаря использованию тонких и гибких устройств для так называемого баллонирование пазух, процедура стала более безопасной и менее инвазивной, чем классическая операция. Избегая хирургического удаления тканей, можно уменьшить возможное кровотечение. Пациенты быстрее выздоравливают, а риск послеоперационных осложнений значительно ниже.
FESS - Функциональный Эндоскопическая хирургия околоносовых пазух (англ.функциональная эндоскопическая хирургия околоносовых пазух).
Этот метод работает за счет уменьшения симптомов синусита и/или носовых полипов. Это минимальное хирургическое вмешательство. Он разрабатывается индивидуально с учетом потребностей каждого пациента. Обычно он предназначен для пациентов, у которых лечение только интраназальными препаратами или антибактериальной терапией не приносит улучшения. Проводится через ноздри под общим наркозом. Не оставляет шрамов на коже лица. При операциях на пазухах, удалены тонкие костные бляшки и воспаленная слизистая оболочка.Во время операции используются специально адаптированные к процедуре инструменты, чтобы свести к минимуму рубцевание при заживлении послеоперационных ран в носу, что дает возможность гораздо более быстрого выздоровления. После процедуры нос может быть заложен на срок до 2 недель. Некоторое время пациент может испытывать легкий дискомфорт или чувство усталости.
Лечение FESS в настоящее время является основным и современным методом лечения хронического синусита .Квалификация к хирургическому лечению основывается на консультации ЛОРа при посещении врача, во время которой проводится эндоскопическое исследование носа. Перед процедурой проводится компьютерная томография носа и околоносовых пазух, благодаря которой удается выявить изменения в околоносовых пазухах. Процедура проводится под общей анестезией с применением микрохирургии околоносовых пазух, сопровождающейся визуализацией. Суть этого метода заключается в устранении изменений в пределах околоносовых пазух, являющихся причиной нарушения вентиляции и дренирования околоносовых пазух.Функциональная эндоскопическая микрохирургия хронического воспаления околоносовых пазух является хирургической методикой выбора, заключающейся в минимальном хирургическом вмешательстве на начальных стадиях воспалительного процесса. Выполняется интраназально, без необходимости разреза кожи в области лица.
Лечение синусита проводится под контролем эндоскопа, что позволяет удалить только те ткани, которые поражены патологическим процессом, с сохранением интактными анатомических структур, не пораженных воспалительным процессом.Одним из преимуществ лечения FESS является короткое время госпитализации пациента. Целью процедуры является восстановление нормальной вентиляции придаточных пазух носа. Длительное нарушение вентиляции является основной причиной поражения слизистой оболочки и скопления секрета внутри просвета пазухи, что лежит в основе воспалительного процесса. Удаление слизистой оболочки, включающей только воспаленные ткани, благотворно сказывается на сокращении периода заживления и эффективном устранении причин воспаления придаточных пазух носа.FESS проводится с помощью специальных микрохирургических инструментов, вводимых через ноздри, что позволяет избежать порезов кожи на лице.
Цель процедуры – удаление выделений из носовых пазух. Во время пункции синус промывают. Пункция пазух проводится после сокращения и анестезии слизистой оболочки носа в нижних отделах носовой полости. Сморщивается и слизистая среднего носового канала, где находится естественное отверстие верхнечелюстной пазухи.Под нижнюю носовую раковину вводят иглу, которую затем направляют к наружному углу глаза и прокалывают очень тонкую в этом месте стенку пазухи. После аспирации просвет пазухи промывают физиологическим раствором и при необходимости вводят специфический препарат. Содержимое промываемой пазухи может быть отправлено на микробиологическое или цитологическое исследование.
Носовая перегородка разделяет внутреннюю часть носа.Он состоит из кости и хряща. Перегородка носа должна проходить по средней линии носа . Когда его кривизна ограничивает проходимость носовой полости, она препятствует току воздуха. Наиболее частой причиной искривления носовой перегородки является травма. Это может быть недавняя или отдаленная травма носа, например, в детском возрасте, или даже перинатальная травма, так как искривление может вызывать дискомфорт еще долгое время после начала травмы, в связи с тем, что со временем поражения часто усиливаются, а у детей становятся более выраженными. изогнутая перегородка может увеличиваться по мере роста.
Наиболее распространенной проблемой, о которой сообщают пациенты с искривлением носовой перегородки, является односторонняя или двусторонняя заложенность носа. Непроходимость в таких случаях часто усиливается ночью и может вызвать нарушение сна. Еще одним симптомом деформации носовой перегородки могут быть рецидивирующие инфекции носовых пазух.
Показаниями к операции при искривлении перегородки носа являются:
Задачей эндоскопической септопластики является выпрямление (коррекция) перегородки. Септопластика состоит из минимальной резекции хряща и кости (например, удаление только выступов и шпор) и тщательного выравнивания мобилизованного хряща и костного скелета перегородки по средней линии тела. Целью операции является улучшение носового дыхания, восстановление симметричности внутренней части носа без изменения его внешнего вида, устранение заложенности носа, что приводит к уменьшению симптома храпа.Обычно ее проводят под общим наркозом. Операция занимает около 1 часа. Обычно это однодневная процедура. Слизистая оболочка может стать отечной после операции и сохраняться до 10-14 дней. Кровянистые выделения могут быть более 4 дней. Нос может быть опухшим и красным. Следует избегать авиаперелетов и физических упражнений в течение 10 дней после операции. Есть несколько возможных осложнений процедуры: риск кровотечения из носа, требующего госпитализации, инфекции носа, требующей лечения антибиотиками, а иногда может быть перфорация носовой перегородки после ее исправления.
Хирургия носовых раковин ( конхопластика ) в основном заключается в уменьшении объема слизистой оболочки носовых раковин. Конхопластика с помощью радиохирургии является общепризнанным методом лечения гипертрофии носовых раковин. Предполагает введение специальных электродов под слизистую оболочку носовых раковин и стимуляцию мягких тканей радиочастотными волнами.Следствием этого действия является образование рубцов внутри тканей носовых раковин (подслизистой оболочки), что приводит к сморщиванию носовых раковин и уменьшению их объема. Благодаря использованию радиохирургии это малоинвазивная процедура. Ведущим хирургическим методом, который мы используем при коррекции носовых раковин, является биполярная термоабляция RFITT на аппарате Celon. Лечение заключается в низкотемпературной коагуляции (около 80 градусов С) высокочастотными волнами точно определенного диапазона. Операция обычно проводится под местной анестезией в Клинике Варшава .Вся процедура занимает от 10 до 20 минут и не требует госпитализации.
.90,000
2. Повреждение крестообразной связки вызывает хроническую нестабильность колена, что непосредственно приводит к меньшим или большим поворотам колена, во время которых могут быть повреждены мениски, хрящи на суставных поверхностях и вторичное повреждение других связок. 90 182
В настоящее время наш Медицинский центр предлагает следующие препараты:
Хорошо лечит воспаления в организме: в зубах, придаточных пазухах, мочевыводящих путях и др.
Перед процедурой необходимо выполнить основные анализы крови: общий анализ крови, СОЭ, СРБ, свертывающую систему, креатинин, ионограмму, HBs-антиген или антитела, ВГС, анализ мочи.
Также необходима письменная консультация семейного врача и ЭКГ.
В случае хронических заболеваний запросить у лечащего врача заключение - согласие на операцию/анестезию.
Вам также следует иметь костыли на локтях и научиться ходить с ними, так как по крайней мере через несколько дней после операции на прооперированном колене должно наступить облегчение.
Чаще всего результаты анализов следует консультировать с анестезиологом, который сделает анестезию для процедуры за несколько дней до операции.
Непосредственно вечером накануне дня операции (желательно за 12 часов до плановой операции) Вам следует сделать подкожную инъекцию антикоагулянтов (клексан, фраксипарин), которую назначает ортопед на прием.После процедуры такую профилактику обычно продолжают до 10 дней.
За несколько часов до процедуры побрейте колено, голень и бедро и примите ванну. Украшение лучше всего оставить дома, потому что на процедуру вам придется его снять.
На процедуру следует явиться натощак, т.е. вы не едите и не пьете, вставая с постели. Если процедура планируется только вечером, чаще всего утром можно выпить кофе, съесть легкий завтрак и принять постоянно принимаемые лекарства, но это следует согласовать с анестезиологом на предоперационной консультации.90 182