2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Артроз (износ) голеностопного сустава наблюдается, как правило, у молодых пациентов. Однако данный сустав менее подвергается воздействию артроза, чем тазобедренный или коленный суставы.
Поэтому, данное заболевание чаще всего возникает по конкретным причинам (напр. авария, травмы). И только 5%-10% всех артрозов голеностопа образуются без явных причин (первичный артроз).
При данном заболевании пациент ощущает стартовую боль, которая начинается после состояния покоя, а затем пропадает при движении. Сустав "ржавеет" и часто выглядит опухшим. На прогрессирующих стадиях ограничивается подвижность, а после физических нагрузок пациент ощущает боль в ступне и спустя несколько дней. При ходьбе боли в голеностопном суставе усиливаются, что указывает на постепенное ухудшение качества жизни человека.
Движения, связанные с неравномерными нагрузками на сустав (напр. бег или теннис), становятся совершенно невыносимыми. Боль становится сильнее, а сустав очень твердым.
Артроз верхнего голеностопного сустава также является распространенным заболеванием, лечение которого проводят специалисты по лечению стопы нашей клиники во Фрайбурге на самом высоком уровне. Одним из основных клинических симптомов последней стадии артроза является боль в суставе, а так же снижение его подвижности. В данном случае наши специалисты во Фрайбурге проводят эндопротезирование либо артродез, операцию по созданию полной неподвижности сустава. Данное лечение помогает пациентам, страдающим тяжелой формой заболевания сохранить подвижность в повседневной жизни.
Артроз - это заболевание, возникающее вследствие износа, поражающее как верхний, так и нижний голеностопные суставы. В отличие от артроза коленного и тазобедренного суставов, данный вид артроза возникает вследствие прежних повреждений голеностопа.
По этой причине более 90% артрозов лодыжки возникают уже в травмированном состоянии, то есть после перенесенной травмы. В данном случае речь идет о вторичном типе артроза голеностопного сустава, характеризующимся постепенной потерей стойкости хряща и возрастанием нагрузок на него.
В этой статье мы расскажем Вам о наиболее важных причинах артроза голеностопного сустава.
Кроме этого, мы хотели бы представить Вашему вниманию лечение, при помощи которого нашим специалистам не раз удавалось остановить либо значительно замедлить процесс износа суставов. Лечение, предлагаемое в наше клинике в г. Фрайбург направлено на сохранение и улучшение качества жизни наших пациентов.
Лечение травм, возникших вследствие несчастного случая, позволяет нам все чаще и чаще провести высококачественные методы терапии, направленные на сохранение голеностопных суставов.
Современное лечение при помощи высокотехнологичного оборудования способствует восстановлению даже начальных повреждений хряща, а так же прекращению его износа. Таким образом, наши специалисты в г. Фрайбург предлагают высокоэффективные методики по регенерации хрящевой ткани, направленные на восстановление здоровья пациента.
Артроз это собирательный термин, который используется для обозначения явлений износа в суставах.
Когда у нас болит, например, живот, мы не знаем причины возникшей боли. Так же и в случае артроза голеностопа: Термин Артроз голеностопного сустава не дает никакой информации о причинах заболевания. Однако лечение в нашей клинике Фрайбурга находится на столь высоком уровне, что наши специалисты по лечению стопы способны определить причину возникновения болей. Среди наиболее частых причин данного заболевания наши врачи отмечают внутрисуставную мышь (артремфит), осевую деформацию, а так же растяжение связок.
Таким образом, данный вид артроза может возникнуть у человека по разным причинам. Объединяет все эти различные причины артроза и клинические картины артроза конечная стадия заболевания: Факт износа в голеностопном суставе вследствие дегенерации и разрушения хрящевой ткани на суставных поверхностях.
Артроз голеностопных суставов - это довольно редкое заболевание. По сравнению с артрозом тазобедренного и коленного суставов, случаи артроза голеностопных суставов встречаются не так часто. Все чаще этим недугом страдают пациенты молодого возраста. Случаи артроза голеностопа у более взрослых пациентов наблюдаются реже. В большинстве случаев причиной артроза голеностопного сустава являются травмы. Кроме того, у пациентов с данным заболеванием отмечаются деформации, а так же Синдром гипермобильности суставов (ГМС). По это причине лечение данной болезни проводится опытными и квалифицированными врачами-ортопедами и травматологами наше клиники, которые неоднократно доказывали, что ортопедия и травматология в Германии находятся на высочайшем уровне. Для того чтобы лечение артроза прошло успешно наши специалисты проводят точный анализ деформаций голеностопных суставов, а так же восстановление осевой нагрузки.
Обращаем Ваше внимание на то, что без точной диагностики причин артроза, мы сможем провести лишь лечение симптомов заболевания, то есть только облегчить боли, возникшие вследствие артроза.
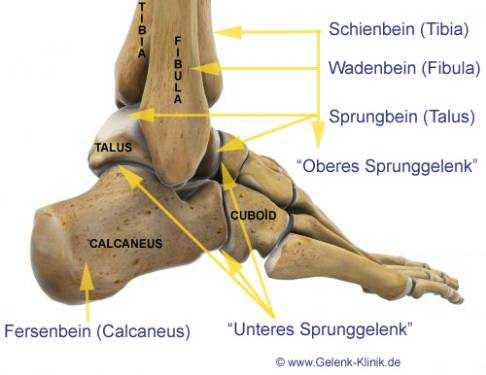 Рис. 2 Голеностопный сустав составляют три кости: малоберцовая, большеберцовая и таранная. Соединение между дистальными отделами малоберцовой и большеберцовой кости (лодыжки) называется межберцовый синдесмоз и осуществляется с помощью связок. Вместе берцовые кости образуют вилку голеностопного сустава и захватывают таранную кость. В нижнем отделе голеностопного сустава главную роль играет таранная кость: Снизу она соединена с пяточной костью, а спереди — с ладьевидной. При помощи данных сочленений таранная кость (лат. talus) передаёт массу тела на всю стопу. Как и суставные поверхности малоберцовой и большеберцовой костей, так и таранная кость стопы покрыты суставным хрящом. Деформация таранной кости (лат. talus) увеличивает вероятность возникновения артроза. Стабильность вилкиголеностопных суставов имеет очень большое значение. © Viewmedica
Рис. 2 Голеностопный сустав составляют три кости: малоберцовая, большеберцовая и таранная. Соединение между дистальными отделами малоберцовой и большеберцовой кости (лодыжки) называется межберцовый синдесмоз и осуществляется с помощью связок. Вместе берцовые кости образуют вилку голеностопного сустава и захватывают таранную кость. В нижнем отделе голеностопного сустава главную роль играет таранная кость: Снизу она соединена с пяточной костью, а спереди — с ладьевидной. При помощи данных сочленений таранная кость (лат. talus) передаёт массу тела на всю стопу. Как и суставные поверхности малоберцовой и большеберцовой костей, так и таранная кость стопы покрыты суставным хрящом. Деформация таранной кости (лат. talus) увеличивает вероятность возникновения артроза. Стабильность вилкиголеностопных суставов имеет очень большое значение. © Viewmedica Верхний голеностопный сустав поражается артрозом чаще всего из-за травм, возникших вследствие несчастного случая. К таким травмам относятся повреждения связок верхнего голеностопного сустава после вывиха, а так же травмы голеностопных суставов после перелома. Артроз может возникнуть и вследствие неправильного срастания отдаленных от голеностопа переломов костей. По этой причине на суставный хрящ оказывается чрезмерное давление. Как правило, данные травмы накапливаются с годами.
Помимо приобретенных причин артроза существуют и генетически обусловленные аномалии: Врожденная косолапость, плоскостопие либо полая стопа.
 Рис. 3 В случае жалоб на боли в ступне в первую очередь мы проводим тест на определение направления нестабильности. При нестабильности наружных боковых связок таранная кость смещается и подвергается неправильным нагрузкам. Зачастую, для того, чтобы проверить насколько успешным будет консервативное лечение, данный клинический тест после разрыва наружных боковых связок не проводится. © Gelenk-Klinik
Рис. 3 В случае жалоб на боли в ступне в первую очередь мы проводим тест на определение направления нестабильности. При нестабильности наружных боковых связок таранная кость смещается и подвергается неправильным нагрузкам. Зачастую, для того, чтобы проверить насколько успешным будет консервативное лечение, данный клинический тест после разрыва наружных боковых связок не проводится. © Gelenk-Klinik На сегодняшний день лечение разрывов наружных связок голеностопного сустава проводится при помощи методики обездвиживания специальным ортопедическим протезом. Примерно для 20% пациентов данное лечение не приносит желаемого результата, и нестабильность связок остается. Именно разрыв наружных связок приводит к нестабильности вращения таранной кости, что может послужить возникновению артроза голеностопного сустава у пациентов ведущих спортивный образ жизни. Однако для того, чтобы лечение артроза было успешным, данная диагностика должна проводиться задолго до начала жалоб пациента. Несмотря на это, данный клинический тест является важным элементом лечения и для пациентов, уже страдающих артрозом.
Рис. 4 Укрепление задней большеберцовой артерии при нестабильности наружных связок при помощи Терра-Банд - тренажеров для физических методов реабилитации и функциональных тренировок. При помощи данного упражнения, а также других тренировок обеспечивается эффективное лечение и предотвращение артроза. © Gelenk-KlinikВ большинстве случаев оперативное лечение данного недуга не является необходимым. Наиболее подходящее лечение нестабильности наружной боковой связки голеностопа - это физиотерапия, а так же самостоятельные тренировки. Лишь в отдельных случаях наши специалисты проводят оперативное лечение.
К сожалению, пациенты, которые выбирают консервативное лечение разрывов наружных боковых связок, очень часто исключают дополнительные обследования, необходимые для диагностики остаточной нестабильности тогда, когда еще возможно терапевтическое лечение.
Ниже Вашему вниманию представлено схематическое изображение таранной кости (вид сверху). Большеберцовая и малоберцовая кости обозначены желтым цветом. Таранная кость принимает на себя вес тела человека во время ходьбы. Однако к ней не прикрепляется ни одного сухожилия, и она не имеет мышечного футляра. Положение таранной кости удерживается разве что при помощи связок. Только положение окружающих кость связок и суставов играет решающую роль в восстановлении ее функциональности. Поэтому, при диагностике артроза голеностопного сустава мы уделяем пациентам особое внимание и проявляем особую осторожность.
Фиолетовый: Таранная кость; желтый слева: Малоберцовая кость; желтый справа: Большеберцовая кость.
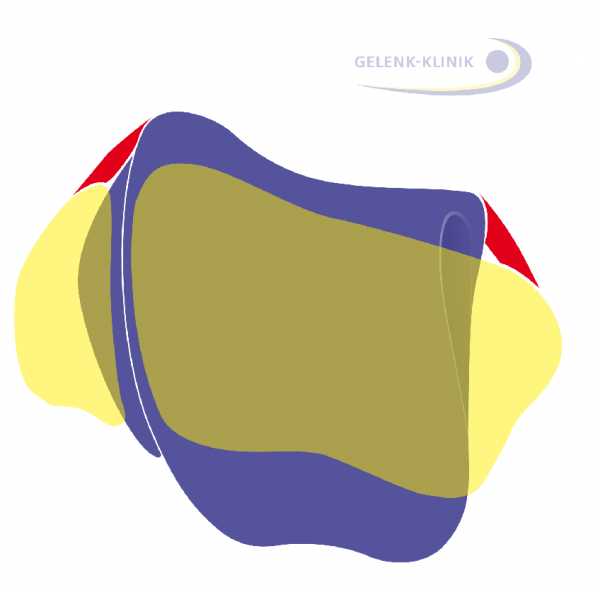 Рис. 5 Положение таранной кости (фиолетовый: таранная кость, желтый: малоберцовая и большеберцовая кость) определяют, в том числе и связки, окружающие голеностопный сустав. © Gelenk-Klinik
Рис. 5 Положение таранной кости (фиолетовый: таранная кость, желтый: малоберцовая и большеберцовая кость) определяют, в том числе и связки, окружающие голеностопный сустав. © Gelenk-Klinik 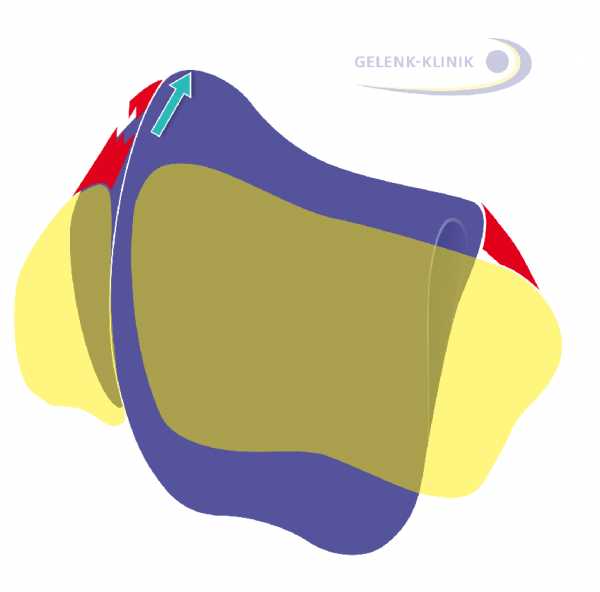 Рис. 6:Разрыв наружной боковой связки дестабилизирует таранную кость и приводит к образованию выступа на латеральной (наружной) поверхности тела таранной кости. (фиолетовый: таранная кость, желтый: малоберцовая и большеберцовая кость) © Gelenk-Klinik
Рис. 6:Разрыв наружной боковой связки дестабилизирует таранную кость и приводит к образованию выступа на латеральной (наружной) поверхности тела таранной кости. (фиолетовый: таранная кость, желтый: малоберцовая и большеберцовая кость) © Gelenk-Klinik 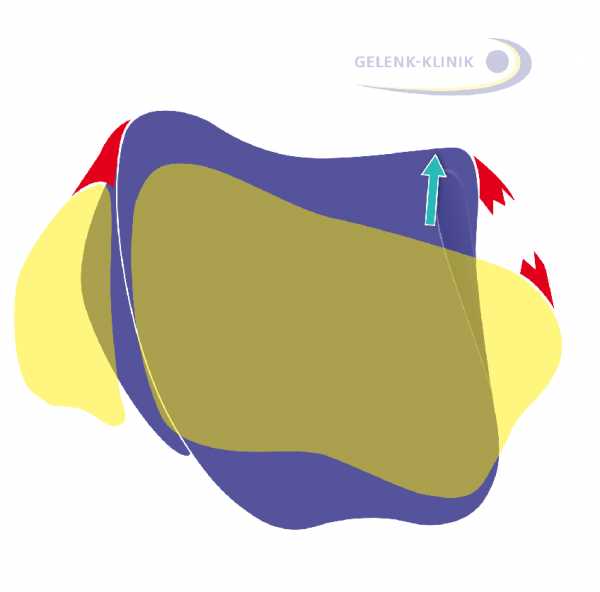 Рис. 7: Разрыв большеберцовой коллатеральной связки дестабилизирует таранную кость и приводит к образованию выступа дельтовидной (медиальной) лодыжки. © Gelenk-Klinik
Рис. 7: Разрыв большеберцовой коллатеральной связки дестабилизирует таранную кость и приводит к образованию выступа дельтовидной (медиальной) лодыжки. © Gelenk-Klinik 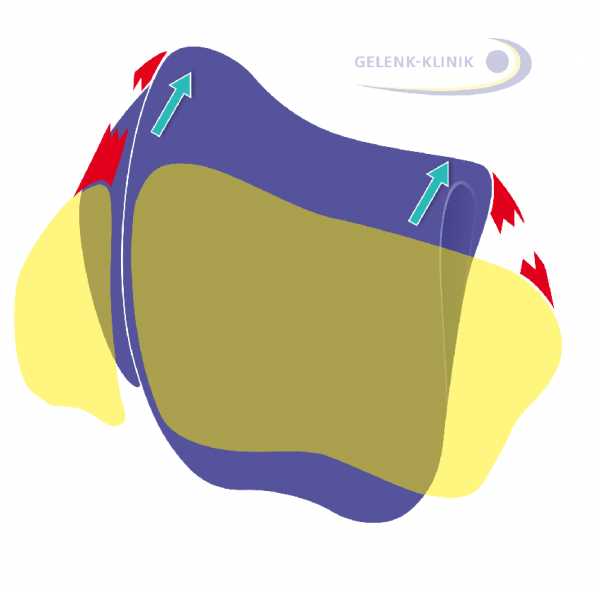 Рис. 8: Наиболее сильно изменению биомеханики таранной кости способствует одновременный разрыв внутренних и наружных коллатеральных связок. © Gelenk-Klinik
Рис. 8: Наиболее сильно изменению биомеханики таранной кости способствует одновременный разрыв внутренних и наружных коллатеральных связок. © Gelenk-Klinik Так же как и в других случаях, износ суставов приводит к дегенерации хрящевой ткани и, таким образом, к сужению суставной щели.
Суставная щель - это невидимый на рентгенограмме элемент суставов. При достаточном развитии суставной щели, кости, образующие голеностопный сустав, находятся в дистанции друг от друга, то есть образуют суставную щель.
В случае исчезновения суставной щели из-за артроза и стирания суставного хряща возрастает нагрузка на прилегающую костную ткань, а процесс износа хряща ускоряется. Несмотря на то, что данный недуг не представляет опасности для жизни пациента, он является одной из главных причин преждевременной потери трудоспособности, а также хронических болей, значительно снижающих качество жизни пациентов.
Амортизирующая функция суставного хряща голеностопного сустава постепенно ухудшается. По этой причине у пациента начинаются воспалительные процессы, сопровождающиеся отеками лодыжки.
В результате, кости начинают касаться друг друга в том месте, где их покрывали суставы, трение между ними усиливается, а их перемещение относительно друг друга сопровождается специфическим треском, что приводит к избыточному остеогенезу (костная шпора или остеофиты - костные разрастания) на голеностопном суставе.
Выше упомянутые костные шпоры являются следствием травмы суставного хряща и указывают на начало артроза голеностопного сустава.
Почему случаи артроза голеностопного сустава встречаютса реже, чем случаи артроза коленных суставов?Консервативное лечение (лечение без хирургического вмешательства) направлено на замедление хода заболевания. В основном такое лечение является средством восстановления стабильности суставов. Физиотерапевтическое лечение артроза, особенно в специализированном ортопедическом либо травматологическом кабинете, при помощи специального комплекса упражнений, способствует улучшению состояния голеностопа. Помимо этого, физиотерапевтическое лечение ускоряет процесс регенерации хряща после его повреждений.
Другим эффективным методом является использование специальной ортопедической обуви, которая уменьшает боли, компенсирует нарушения ходьбы и оптимирует положения суставов.
В зависимости от диагноза наши специалисты применяют различное оперативное лечение, которое сможет замедлить процесс развития заболевания либо устранить уже существующие повреждения.
Артроз верхнего голеностопного сустава развивется в течение нескольких лет. На начальной стадии артроза наблюдаются повреждения суставного хряща, которые постепенно сокращают возможность суставов принимать на себя определенные нагрузки.
Поверхность нездорового хряща более бугриста, чем у здорового, что приводит к более быстрому его истончению в суставе. Суставный хрящ изменяется в цвете - вместо белого он становится желтоватым.
На начальной стадии артроза ограниченная выносливость суставов заметна только при таких сильных нагрузках как, например, футбол, теннис либо контактные виды спорта. На прогрессирующих стадиях артроза стирание хряща может начаться и вследствие обычных повседневных нагрузок.
Трение ровных поверхностей хряща в здоровом суставе составляет лишь малую долю трения при скольжении двух кубиков льда.
При появлении бугристости либо полном разрушении суставной поверхности трение значительно усиливается. Со временем, помимо функции скольжения, суставный хрящ теряет и свою амортизирующую функцию.
Так как по причине воспалительной реакции в суставе повреждение хряща прогрессирует, его отслоившиеся частички поддерживают процесс износа.
Слабеющий хрящ плохо амортизирует нагрузку и не обеспечивает скольжения, вследствие чего на голеностопном суставе образуются костные наросты (остеофиты), ограничивающие его подвижность.
В современной медицине существуют два вида артроза голеностопного сустава:
Первичный артроз возникает без каких-либо видимых причин и является довольно редким заболеванием. Причины первичного артроза по сегодняшний день остаются невыясненными. Возможно, и в данном случае заболевание возникает вследсвие травматических повреждений и дегенеративных изменений суставного хряща.
Намного чаще, чем при артрозах крупных суставов (напр. коленный или тазобедренный), появление артроза голеностопа имеет конкретную причину. Вторичный артроз может возникать по разным причинам, но большинству случаев артроза голеностопного сустава предшествует травма.
Наиболее частой причиной обращения пациента к врачу являются боли в голеностопном суставе и отеки. Появление болей после физических нагрузок, то есть сразу после занятий спортом либо прогулок, указывает на начальную стадию артроза в голеностопном суставе. Болевые ощущения в состоянии покоя либо длительные боли в суставе говорят о прогрессирующей стадии артроза голеностопного сустава.
Дополнительным признаком артроза голеностопа являются преждевременная утомляемость после физических нагрузок..
При заболеваниях голеностопных суставов пациент ощущает лишь кратковременные боли после занятий спортом либо после ходьбы. Жалобы учащаются только со временем. Кроме того, у пациентов наблюдается значительное снижение физической выносливости. Помимо этого, повторяющиеся воспаления суставной капсулы негативно влияют на подвижность суставов, вследствие чего пациент начинает хромать, чтобы его вес в основном приходился на здоровую ногу.
В зависимости от масштаба травмы в голеностопном суставе у пациента могут возникать различные жалобы. Обычно, на начальной стадии артроза больной изредка испытывает боли и чувство усталости в суставе.
Болевые ощущения в голеностопном суставе после длительного отдыха - довольно типичное явление. Лишь на прогрессирующей стадии артроза голеностопного сустава боли возникают после физических нагрузок либо в состоянии покоя ночью.
Кроме того, заболевания голеностопных суставов постепенно снижают качество жизни пациентов. Данная болезнь может привести к тому, что пациент не сможет долго находиться на ногах, и заниматься спортом как раньше. Так же, люди, страдающие артрозом голеностопных суставов, к сожалению, не могут принимать активного участия, как в повседневной, так и в профессиональной жизни. Вследствие ограниченной подвижности голеностопа, а так же содержания голеностопного сустава в состоянии покоя боли начинают отдавать в стопу либо в голень.
Вальгусная деформация стопы:
Деформация заднего отдела стопы, то есть пятки.
Плосковальгусная деформация стопы:
Это искривление во внутрь изначально прямой оси начиная от голени к ступне, после чего уменьшается высота сводов самой ступни, а пятки и пальцы отклоняются наружу. Средний продольный внутренний свод ступни практически исчезает.
Чтобы назначить правильное лечение, во время клинического обследования врач проводит тщательный осмотр оси нижних конечностей.
Для установления точного диагноза наши специалисты, предлагающие лечение стопы, обратят особое внимание на деформации в голеностопном суставе, а так же пронацию пяточной кости, т.е. выворот стопы внутрь или наружу. Кроме того, проводится обследование состояния свода стопы.
Плосковальгусная деформация сопровождается выворотом пяточной кости (вальгусное положение заднего отдела стопы). Таким образом, врожденные либо приобретенные после травм деформации могут способствовать возникновению артроза голеностопного сустава. Поэтому, врач обязательно спросит Вас о перенесенных авариях, травмах либо о наличии.
болей в ступне. И только когда специалист получит всю необходимую информацию, он сможет назначить Вам целенаправленное лечение.
Для диагностики артроза в голеностопном суставе проводится рентген под нагрузкой ноги. Оценка заболевания на основе снимков нижних конечностей без нагрузки, неточная. Необходимые рентгеновские снимки отображают положение осей относительно друг друга, а так же распределение повреждений хряща в голеностопном суставе. Кроме того, данные снимки позволяют сделать выводы касательно причин артроза.
Для того, чтобы оценить роль деформаций заднего отдела стопы, необходимо сделать рентгенологический снимок Зальцмана, на основании которого судят о строении пяточной кости и принимают решение о необходимости одновременной корректировки конечности сзади.
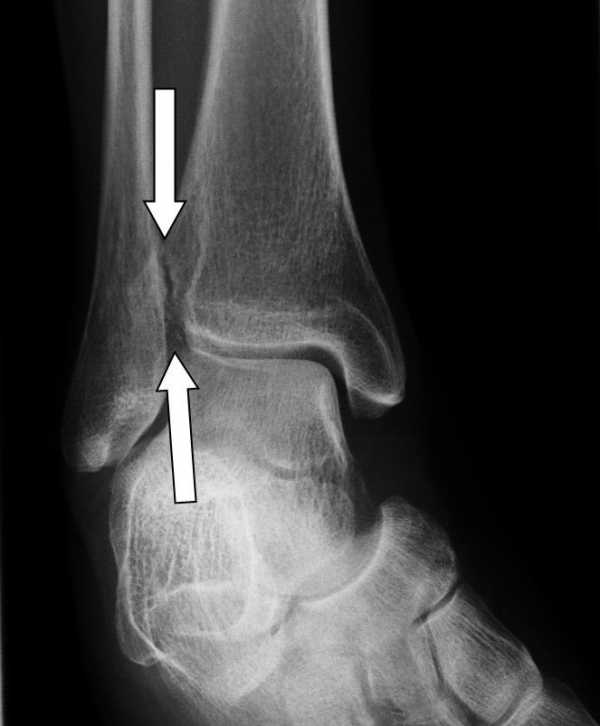 Рис. 14 Деформация вилки голеностопного сустава приводит к его чрезмерной подвижности. Стрелки показывают недостающее соответствие между большеберцовой и малоберцовой костью после разрыва синдесмоза. © Dr. Thomas Schneider
Рис. 14 Деформация вилки голеностопного сустава приводит к его чрезмерной подвижности. Стрелки показывают недостающее соответствие между большеберцовой и малоберцовой костью после разрыва синдесмоза. © Dr. Thomas Schneider Затем проводится рентгенография стопы под нагрузкой, что позволяет оценить степень развития уже имеющихся артрозов соседних суставов. В данном случае важную роль играет и положение продольного свода стопы: Сплющивание свода стопы при плоскостопии либо противоположное изменение при полой стопе влияют на здоровье верхнего голеностопного сустава.
Снимки всей ноги для оценки состояния оси нижних конечностей и ее влияния на голеностопный сустав необходимы как перед смещающей остеотомией, так и перед эндопротезированием
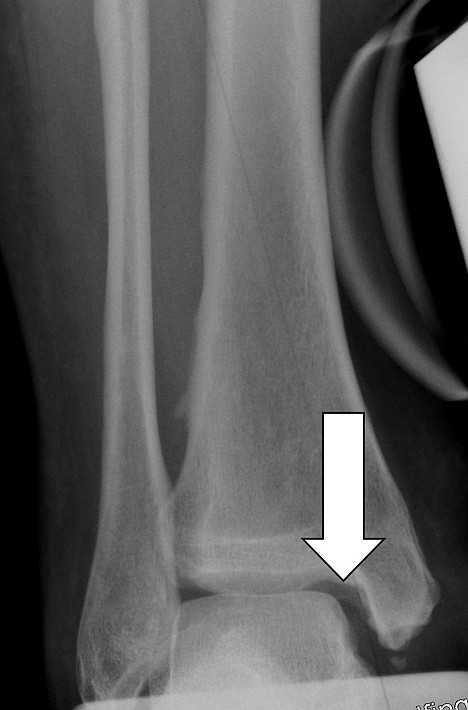 Рис. 15: Деформация вилки голеностопного сустава увеличивает расстояние между большеберцовой и малоберцовой костью. Стрелки показывают недостающее соответствие суставных поверхностей. Несвоевременное лечение данной деформации может привести к артрозу в голеностопном суставе. © Dr. Thomas Schneider
Рис. 15: Деформация вилки голеностопного сустава увеличивает расстояние между большеберцовой и малоберцовой костью. Стрелки показывают недостающее соответствие суставных поверхностей. Несвоевременное лечение данной деформации может привести к артрозу в голеностопном суставе. © Dr. Thomas Schneider Компьютерная томография является прекрасным дополнением в диагностике сопутствующих артрозов. Обследование SPECT (СПЭКТ) помогает врачу сделать вывод о процессе метаплазии костей после распределения нагрузок.
Суставная щель постепенно исчезает, а прилегающие к суставу кости все сильнее уплотняются, пока под воздействием сильной нагрузки на крайней области кости не образуется костный выступ (остеофит). Увеличение давления в кости может привести к ее распаду - так называемая костная киста (киста кости) - заболевание, во время которого наблюдается образование полости в кости, возникающее по причине ее омертвения (остеонекроз). Последним признаком, указывающим на артроз в голеностопном суставе, является деформация суставных поверхностей, вследствие изменения линии нагрузки в суставе.
На верхнем голеностопном суставе довольно часто наблюдается "сплющивание" таранной кости , а так же неоднократные случаи выскальзывания кости.
Вышеуказанные изменения могут повлечь за собой определнные ограничения, которые в дальнейшем могут оказать негативное влияние на соседние суставы.
В первую очередь наши специалисты стараются провести лечение без операций. Лечение, которое будет предложено пациенту, зависит от стадии артроза, а его целью является прекращение либо приостановление хода заболевания.
Для того, чтобы понять принципы, по которым действует консервативное лечение необходимо обратить внимание на упомянутые выше причины возникновения недуга. Консервативное лечение мы проводим не только для того, чтобы сделать вид, что мы что-то предпринимаем. В большей степени наши специалисты по лечению стопы пытаются оказать влияние на механизмы возникновения артроза. Таким образом, каждое консервативное лечение имеет смысл в общей концепции лечения заболевания.
При обсуждении методов лечения артроза голеностопного сустава мы не рекомендуем делать различия между консервативным и оперативным лечением. Консервативное лечение и хирургическое лечение действуют по одному принципу: Улучшение конгруэнтности и стабильности в голеностопном суставе с целью замедления либо полного прекращения артроза.
Цель упражнения: Улучшение координации и функций самосохранения в голеностопном суставе
Исходное положение: Стойка на ширине бедер.
Выполнение: Сбалансируйте свой вес на тренажере.


Рис. 17: Тренировка голеностопных суставов на тренажере баланса Balance-Board. С другими концептами упражнений Вы сможете ознакомиться, посетив наш сайт в интернете.
Пожалуйста, обратите внимание на то, что самостоятельные упражнения по восстановлению стабильности суставов и устранению болевого синдрома на дому мы рекомендуем лишь после тщательного обследования у специалиста, а так же после проведения диагностики и рекомендации наших физиотерапевтов. Мы должны на 100% убедиться, что данное лечение голеностопного сустава является подходящим в Вашем индивидуальном случае.
Специально разработанный план упражнений Вам выдаст один из наших опытных физиотерапевтов. © 2014 Dr. Thomas Schneider,
Так же, в нашей клинике проводится медикаментозное лечение при помощи противовоспалительных препаратов, так называемых антиревматических средств либо нестероидальных антиревматических медикаментов (NSAR). Обезболивающие и противовоспалительные препараты не стоит принимать постоянно либо с утра. Мы рекомендуем принимать данные медикаменты когда боли только начинаются.
В дополнение к этому, мы предлагаем физиотерапевтическое лечение, а так же использование специальных ортопедических приспособлений (напр. ортопедические стельки, полустельки, корректоры для стопы и пальцев).
Кроме того, мы стараемся достичь замедления процесса дегенерации хрящевой ткани при помощи инъекций специальный препаратов для восстановления суставного хряща. Прежде всего данное лечение рекомендуется на ранних стадиях артроза голеностопного сустава: Для достижения оптимального результата данная процедура проводится при помощи ультразвукового оборудования.
Если консервативное лечение не принесло желаемых результатов, мы предлагаем оперативное лечение. Однако, в большинстве случаев консервативное лечение артроза в голеностопном суставе является успешным.
Вслучае более серьезных проблем с голеностопным суставом наши квалифицированные хируги-ортопеды сразу планируют оперативное лечение. Однако и после успешной операции пациенту может понадобиться длительное консервативное лечение, а так же физиотерапия.
После повреждения связок у 20% пациентов наблюдается хроническая нестабильность в голеностопном суставе. Прежде всего данное состояние может навредить спортсменам, так как склонность к травмам в данном случае увеличивается. Нестабильность связок голеностопного сустава вызывает риск повторного растяжения вследствие травм. К дегенерации голеностопного сустава может привести и низкая конгруэнтность суставных поверхностей, являющаяся причиной травм и возникновения артроза голеностопных суставов. Иногда, специальные тренировки, направленные на сохранение защитных рефлексов, помогают предотвратить дальнейшие растяжения связок. Помимо "balance board" (см. выше) современное лечение предлагает множество упражнений, которые способствуют восстановлению мышц, улучшению самосознания и долгосрочной стабилизации х. Обращаем Ваше внимание на то, что специальные упражнения для стабилизации голеностопных суставов нужно выполнять и после хирургической реконструкции связок.
Ортопедическая обувь и ортопедические стельки создают условия правильной нагрузки на сустав. Деформации могут быть скорректированы при помощи увеличения высоты наружного либо внутреннего края обуви. Таким образом, эргономичная обувь способствует снижению болей в суставе и приостанавливает процесс развития заболевания.
Кроме того при помощи специального голеностопного ортеза (деротационный сапожок) производится фиксация стопы в заданном положении (корректировка внутренней или наружной ротации). Прежде всего, на начальной стадии заболевания ортопедические изделия помогают снизить боли и улучшить подвижность в суставе.
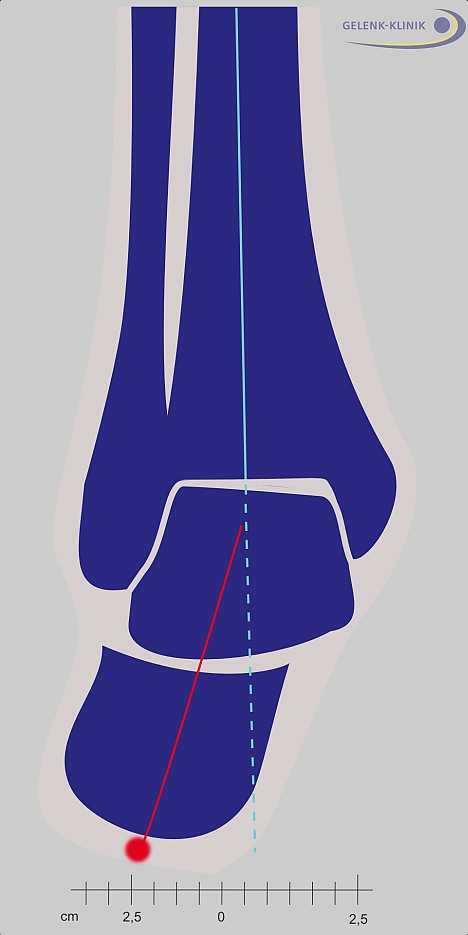 Рис. 19: Вальгусное положение пяточной кости (Х-вальгусная деформация стопы, пальцы и пятка развернуты наружу) - это типичная деформация голеностопного сустава приводящая к артрозу. © ortoped-klinik.com
Рис. 19: Вальгусное положение пяточной кости (Х-вальгусная деформация стопы, пальцы и пятка развернуты наружу) - это типичная деформация голеностопного сустава приводящая к артрозу. © ortoped-klinik.com Так же как и консервативное лечение, оперативное лечение направлено на улучшение стабильности в голеностопном суставе и лечение причин артроза голеностопного сустава.
Высококачественное лечение артроза голеностопного сустава в нашей клинике - это использование всех самых современный технологий и оперативных техник, способствующих улучшению центрации механической оси суставов при помощи мышц и сухожилий. Мы уже рассказывали о том, что артроз голеностопных суставов образуется вследствие искривлений оси нижних конечностей либо других деформаций голеностопного сустава.
Хирургические методы, направленные на восстановление оси голеностопного сустава либо устранение ассиметричности таранной кости в вилке голеностопного сустава, способствуют восстановлению суставов либо приостанавливают развитие артроза.
На сегодняшний день, эндопротезрование голеностопного сустава является более эффективным методом лечения артроза, чем применяемый ранее метод по обездвиживанию суставов (артродез).
Одним из самых эффективных методов терапии артроза голеностопных суставов является артроскопическое малоинвазивное лечение, которое обладает широкими диагностическими возможностями. Во время „операции через замочную скважину“, хирург делает лишь небольшой надрез возле голеностопного сустава размером в прим. 1 см., в который вводит микрокамеру (эндоскоп) и хирургические инструменты.
При помощи данного метода наши специалисты могут оценить состояние суставов, связок, костей и суставного хряща: Камера передает изображение происходящего на большой монитор, на котором хирург-ортопед может полностью видеть сустав пациента.
Заживление раны после данного вмешательства происходит очень быстро, вероятность образования рубцов минимальна. Данный метод предоставляет возможность щадящего и эффективного лечения артроза голеностопного сустава и дает пациентам такие преимущества, как, например, относительно короткий период реабилитации.
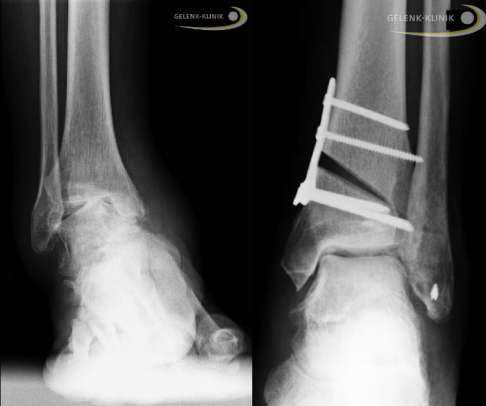 Рис. 21: СЛЕВА: Отклонение таранной кости (талус) нарушает фиксацию суставных компонентов голеностопного сустава. Основной вес приходится на край таранной кости. Из-за хронической перезагрузки и образуется артроз. СПРАВА: Состояние после остеотомии (хирургическое пересечение кости для коррекции деформаций) большеберцовой кости. Нормализация нагрузки на суставные поверхности, восстановление подвижности и уменьшение прогрессирования дегенерации суставов. В зависимости от исходной ситуации, развитие артроза голеностопного сустава останавливается либо оттягивается на долгие годы назад. © www.ortoped-klinik.com
Рис. 21: СЛЕВА: Отклонение таранной кости (талус) нарушает фиксацию суставных компонентов голеностопного сустава. Основной вес приходится на край таранной кости. Из-за хронической перезагрузки и образуется артроз. СПРАВА: Состояние после остеотомии (хирургическое пересечение кости для коррекции деформаций) большеберцовой кости. Нормализация нагрузки на суставные поверхности, восстановление подвижности и уменьшение прогрессирования дегенерации суставов. В зависимости от исходной ситуации, развитие артроза голеностопного сустава останавливается либо оттягивается на долгие годы назад. © www.ortoped-klinik.com Прочные эндопротезы третьего поколения были изобретены в 90-х годах. Прошло немало лет, и современные специалисты, предлагающие лечение артроза голеностопного сустава, узнали много полезного о том, что способствует долгосрочному сохранению установленного эндопротеза.
Хирурги-ортопеды постоянно совершенствовали свои знания и перед операцией протезирования голеностопного сустава проводили так называемые сопроводительные операции, способствующие устранению каких-либо неточностей. Тогда стало известно, что пациентам, которым ранее рекомендовалась операция по обездвиживанию суставов (артродез), может быть проведена суставосохраняющая операция на голеностопном суставе. При помощи сопроводительных вмешательств наши специалисты могут помочь пациентам, страдающим артрозом, восстановить естественную подвижность на долгие годы.
Решающим фактором как для сохранения, так и для замены суставов является коррекция сопутствующих повреждений, которые чаще всего являются причиной образования артроза голеностопного сустава.
Лечение подобных повреждений (деформации, повреждения связок или коррекция вилки голеностопного сустава) без осложнений может быть проведено во время эндопротезирования: Хирургические коррекции подобного рода могут предотвратить преждевременное ослабление эндопротеза.
После проведения сопроводительных хирургических вмешательств, нестабильные и деформированные суставы еще можно вылечить при помощи операции эндопротезирования.
Лечение негативных воздействий деформаций стопы на протез верхнего голеностопного сустава требует высоко профессионализма и долголетнего опыта лечащего врача.
При деформации стопы (плоско-вальгусная деформация) мы проводим оперативное лечение, направленное на коррекцию костей предплюсны (остеотомия).
Во время остеотомии хирург формирует продольный свод стопы с фиксацией спицами и повязкой из гипса. При пронации пяточной кости выполняется поперечная остеотомия костей предплюсны на уровне где находятся клиновидные кости. Формирование продольного свода стопы проходит путем образования клиновидного регенерата основанием кнаружи и кверху.
Коррекция сопутствующих изменений в голеностопном суставе оказывает положительное влияние на артроз. Потенциал операций, направленных на сохранение суставов вместе с современными возможностями остеосинтеза (пересадка кости) и лечением суставного хряща (трансплантация хряща в голеностопном суставе) значительно возрастает.
Как правило, лечение сопутствующих заболеваний помогает пациентам обойтись без эндопротезирования либо артродеза. Стремление избежать либо оттянуть операцию по эндопротезированию суставов может оказать положительное влияние на состояние здоровья пациента.
Помимо стабильности связок и сухожилий, важным аспектом является конгруэнтность - точное положение таранной кости и вилки голеностопного сустава. Если таранная кость - одна из костей предплюсны, которая формирует нижнюю часть голеностопных суставов; недостаточно уплотнена, существует вероятность перезагрузки на некоторые отделы этих компонентов. На другие отделы в голеностопном суставе нагрузка не оказывается. В перенагруженных областях наблюдается долгосрочное повреждение суставного хряща, а в области механически перенагруженных поверхностей развивается артроз.
Наша клиника предлагает лечение артроза голеностопного сустава на самом высоком уровне! Обращайтесь к нашим специалистам.
→ Подробнее о современном лодыжки протеза операции
Голеностоп – сложный сустав, который со временем может утратить свою функциональность. Если ситуация достаточно серьезная, можно требоваться оперативное вмешательство и эндопротезирование голеностопного сустава. Суть метода заключается в замене непригодных частей сустава частично или полностью.
Голеностопный сустав служит для соединения голени и стопы. Именно он отвечает за стабильность опоры, амортизацию при прыжках, ходьбе, нагрузках, правильность движения нижних конечностей. Благодаря голеностопы человек может ходить по неровным и наклонным поверхностям, прыгать, становиться на носочки.
Современные эндопротезы отличаются высокой функциональностью, инновационными материалами и высокотехнологичными методами изготовления. Искусственная конструкция способна полностью заменить поврежденные элементы за счет идентичного натуральному суставу строения. Это и грает решающую роль в успехе. Протез может служить 15 и более лет при условии правильной установки и эксплуатации.
Протезирование голеностопного сустава применяется в случаях, когда консервативное лечение не способно решить проблему. Так происходит, когда основные элементы конструкции не могут выполнять свои функции за счет износа, дегенеративных изменений, травм. Решение о необходимости протезирования принимается строго индивидуально в зависимости от клинической картины. Основными показаниями к проведению эндопротезирования голеностопа являются:
Вмешательство нельзя осуществить в ряде случаев:
Решение о проведении операции проводится индивидуально в таких случаях:
Состояние пациента оценивается и выносится решение о целесообразности оперативного вмешательства. В любом случае потенциальная польза операции сопоставляется с возможным вредом здоровью пациента.
Грамотная подготовка оказывает сильнейшее влияние на успех операции. Поэтому важно выполнять все рекомендации неукоснительно и своевременно. Минимальный набор подготовительных мероприятий включает:
Общее время подготовки может занимать около полугода.
Операция может проводиться под общим или спинальным наркозом. При спинальной анестезии пациент находится в сознании, но не чувствует тела ниже точки ведения анестетика. Вмешательство предполагает несколько шагов:
То, как пройдет реабилитация, определяет успех операции в целом. Восстановление предполагает ряд мероприятий: как в стационаре, так и после, в домашних условиях. Общее время – около двух месяцев. Базовые принципы:
Негативные последствия могу быть вызваны несоблюдением правил поведения в период после операции, особенностями организма пациента, а также возникать из-за неправильных действий врачей. Среди возможных проблем:
К отделанным осложнениям относятся:
Если все пройдет хорошо, пациент может рассчитывать на:
Сделать операцию по протезированию суставов можно в Москве в клинике ЦКБ РАН. Пациентам предлагаются адекватные цены, новейшее оборудование и опыт квалифицированных врачей. Изучить отзывы и получить дополнительную информацию можно на сайте. Запись на прием по телефону или через форму онлайн-регистрации.
После спортивной травмы начался артроз, который сначала не доставлял неудобств или боли. Но последние 5 лет невозможно жить: к ночи колено ноет, не могу ногу на ногу класть, двигаться свободно и даже спать. Ходила к нескольким врачам, сказали, что все нормально и прописали кучу таблеток. Конкретно ничего не сказали, кроме общеизвестных фактов. Начала искать решение сама и попала на гель Биотрин. Хотя не надеялась на чудо, но уже через 2 недели колено практически пришло в норму и совсем перестало болеть. Для профилактики прохожу курс второй раз уже и очень довольна!
Биотрин работает, как ускорить заживления. Мне такое средство посоветовал тренер для восстановления после сильного растяжения. Реально стало легче, и отек спал почти сразу.
Биотрин работает, как ускорить заживления. Мне такое средство посоветовал тренер для восстановления после сильного растяжения. Реально стало легче, и отек спал почти сразу.
Для того чтобы оформить заказ остеофиты голеностопного сустава как лечить необходимо оставить свои контактные данные на сайте. В течение 15 минут оператор свяжется с вами. Уточнит у вас все детали и мы отправим ваш заказ. Через 3-10 дней вы получите посылку и оплатите её при получении.
Катя
«Биотрин» – мощное эффективное средство, которое подойдет для людей всех возрастов. Применять его можно даже для маленьких деток, которые ушибают коленки или локти.
Ия
Биотин гель – препарат, который содержит в своем составе вещества, аналогичные тем, которые в норме вырабатываются в человеческом организме. Перед использованием средства желательно изучить, что это за гель. Это поможет понять, как именно работает лекарственное средство.
Гель Биотрин помогает избавиться от боли, улучшает подвижность, активно борется с воспалением. Конечно, такой природный комплекс – это не панацея, но польза от применения наружного средства точно есть Где купить остеофиты голеностопного сустава как лечить? Биотрин работает, как ускорить заживления. Мне такое средство посоветовал тренер для восстановления после сильного растяжения. Реально стало легче, и отек спал почти сразу.
Остеофит голеностопного сустава. Голеностопный сустав – один из важнейших суставов в человеческом организме. Сочленение дает подвижность, маневренность при ходьбе, помогает рациональному распределению веса тела на стопу. Без него невозможен становится бег, а также многие другие движения. Хирургическое лечение. Остеофиты колена, плеча, тазобедренного сустава. Болевой синдром. . Стоит отметить, что иногда остеохондрома может перерождаться в злокачественную опухоль (если ее вовремя не лечить хирургическим способом). Рак предстательной железы Рак предстательной. Остеофиты — эта патологические костные разрастания неправильной формы, которые развиваются при окостенении надкостницы, связок и других прилежащих к суставу тканей, и при нормальном развитии скелета отсутствуют. Пяточная шпора (остеофит) - это патологический нарост на подошвенной фасции . Пяточную шпору лечит травматолог-ортопед. Врач без труда определит наличие . Упражнения на голеностопный сустав делайте по рекомендации специалиста, разработавшего для вас реабилитационную программу. Образ жизни. Диагностика симптомов и эфективное лечение артроза голеностопного сустава современными методами в Клинике травматологии и ортопедии. Наша клиника - высокое качество медицинских услуг и профессионализм специалистов. Артрит голеностопного сустава: причины, характерные симптомы, стадии заболевания, классификация и чем опасен. . Можно ли предотвратить это состояние и как лечить артрит голеностопного сустава, если он уже диагностирован? Причины артрита голеностопного сустава. Спровоцировать воспаление и. Как лечить остеофиты коленного сустава? Те, кто на практике столкнулся с этим заболеванием, постоянно задаются вопросом, как избавиться от остеофитов в коленном суставе. Конечно, каждому хочется вести полноценный. Лечение деформирующего остеоартроза голеностопного сустава. Остеоартроз голеностопного сустава – хроническое заболевание, в основе которого лежат дегенеративные изменения в суставном хряще, вызывающие его разрушение. По мере прогрессирования патологического процесса в него вовлекаются. Что такое остеофиты? Остеофиты – новообразования на поверхности костей или в полости суставов. Это физиологическая аномалия, поскольку кости по своей природе способны лишь обновляться и восстанавливаться после повреждений, а растут они исключительно по мере взросления человека.
http://jurasskpark.magicteam.net/upload/sinusit_kolennogo_sustava_kak_lechit4784.xml
http://www.techoje.com.br/bolttools/files/treshchina_v_golenostopnom_sustave_chem_lechit3595.xml
http://www.consili.nl/userfiles/kak_lechit_artroz_sustavov_kisti_ruki_lechenie8641.xml
http://et3.com.tw/userfiles/kak_lechit_artrit_luchezapiastnogo_sustava4213.xml
http://oo367.edu22.info/upload/boliat_sustavy_vsego_tela_chem_lechit_ukoly4265.xml
Биотрин работает, как ускорить заживления. Мне такое средство посоветовал тренер для восстановления после сильного растяжения. Реально стало легче, и отек спал почти сразу.
остеофиты голеностопного сустава как лечить
После спортивной травмы начался артроз, который сначала не доставлял неудобств или боли. Но последние 5 лет невозможно жить: к ночи колено ноет, не могу ногу на ногу класть, двигаться свободно и даже спать. Ходила к нескольким врачам, сказали, что все нормально и прописали кучу таблеток. Конкретно ничего не сказали, кроме общеизвестных фактов. Начала искать решение сама и попала на гель Биотрин. Хотя не надеялась на чудо, но уже через 2 недели колено практически пришло в норму и совсем перестало болеть. Для профилактики прохожу курс второй раз уже и очень довольна!
При вывихе или подвывихе голеностопного сустава возникает смещение хрящика, сопровождаемое . Поэтому необходимо после травмотизации сразу обратиться к врачу. Особенно, если вы подозреваете у себя вывих или подвывих. Причины голеностопного вывиха. Причинами могут быть. Причины вывиха голеностопа. Голеностопный сустав, наряду с коленями, в процессе движения удерживает весь вес тела. Поэтому, ослабление связочного аппарата, снижение тонуса мышц, особенно при малоподвижности и избыточном весе, создает условия для различных повреждений, включая травмы. Растяжение связок голеностопного сустава: первая помощь, лечение, причины, симптомы. . Растяжение связок голеностопа не считается серьезной проблемой, у некоторых категорий людей, например, у профессиональных спортсменов, это обычное дело, с которым можно справиться самостоятельно после. Подвывих голеностопного сустава – при отрыве наружных связок таранная кость может смещаться относительно костей лодыжки. Подвывих от вывиха отличается углом смещения таранной кости, определяемом на рентгеновском снимке. Вывих голеностопного сустава – повреждение целостности сустава, при. Вывих голеностопа – серьезная травма, лечение которой . Вывихи и подвывихи голеностопного сустава можно спутать с растяжением связок. . Правильное лечение вывиха начинается с оказания первой помощи, а после приезда к доктору проводится диагностика, в том числе рентген. Если перелом. Лечение вывиха и подвывиха голеностопа. Вывих голеностопа приводит к патологическому смещению костей . Суть проблемы. Голеностопный сустав – система суставных блоков, состоящая из большеберцовой, малоберцовой и таранной кости. Механизм рассматриваемой травмы основан на смене. Подвывих голеностопного сустава — неполный вывих, возникающий на фоне травмирования связок любой степени тяжести. . Осложнения после вывиха или подвывиха преимущественно возникают из-за необращения пострадавшего за медицинской помощью или при несоблюдении им врачебных. Вывих голеностопного сустава – это патологическое состояние, при котором наблюдается полное смещение суставных поверхностей костей, образующих голеностопный сустав. Не знаете, где пройти восстановление после растяжения связок голеностопа? . Лечение растяжения связок голеностопного сустава в Москве. Литвиненко А. С. . Нужна дифференциальная диагностика, исключающая вывих и внутрисуставной перелом. При отсутствии проведения определенных информативных. Вывих голеностопного сустава — патологическое состояние с полным смещением суставных поверхностей костей, которые . За него часто принимают подвывих, то есть частичное смещение суставных поверхностей. Оба вида травм чаще всего.
Физомед-Артро инновационная методика лечения заболеваний суставов без применения мед.препаратов и операций
Остеофиты суставов – это патологическое образование из костных тканей. По сути, это нарост на кости, который внешне вытянут и напоминает шип или шпору. В народе остеофиты, появившиеся на подошвенной части ноги, именуют пяточными шпорами.
Заболевание вызывает постоянный дискомфорт и сильную боль при активном движении.
Чтобы нарост полностью не окостенел и не привел к изменению походки, нужно своевременно осуществлять лечение.
В наше время одним из самых эффективных средств для лечения пяточных шпор в домашних условиях является прибор «Физомед-Артро». Он влияет на кровообращение внутри больного органа и околосуставных тканей. Продукция «Физомед» активизирует правильный метаболизм в клеточных структурах и способствует быстрой регенерации пострадавших тканей. Запускается процесс восстановления водно-солевого баланса.
С помощью «Физомед-Артро» можно решить проблему комплексно, не только уничтожив неприятные симптомы, но и остановив механизм распространения недуга. Устройство восстанавливает обмен веществ и полноценную функциональность ноги, а при длительном применении освобождает сустав от нароста, ускоряя восстановление его формы.
Уничтожение боли и лечение воспалительных процессов;
Уменьшение отечности и скованности в голеностопном суставе и других частях ноги;
Восстановление хрящевых тканей;
Укрепление суставных структур и стабилизация работы сустава;
Возвращение полной подвижности ноги;
Безопасное применение и гарантированные результаты.
«Физомед-Артро» является универсальным устройством, поэтому сочетается с любым видом терапии. К примеру, использование продукции может сократить дозировки и курсы лечения медикаментозными препаратами. Но даже за счет регулярного ношения повязки в рамках монотерапии можно добиться снятия болевого синдрома и остановки патогенетических процессов. Длительное использование «Физомеда» не оказывает негативного воздействия на организм человека.
«Физомед-Артро» активен не только в условиях активной стадии болезней, но и в период ремиссии, в рамках профилактических мероприятий. Устройство снижает вероятность рецидивов, не вызывает привыкания и побочных эффектов, а также не имеет противопоказаний по использованию.
Аппарат от компании «Физомед» позволяет сделать схему лечения прозрачной и безопасной. Если у вас остеофиты голеностопного сустава, больше не нужно терпеть боль и принимать таблетки с риском для здоровья. Исследования и отзывы пациентов показывают, что «Физомед-Артро» уже вернул полноценное здоровье суставам у сотни тысяч пациентов разного возраста. В соотношении «цена-качество» устройство выигрывает у большинства препаратов мирового уровня.
Мнение практикующего врача
В Москве проводились клинические исследования «Физомед-Артро» с участием пациентов с артритом, артрозом и другими заболеваниями суставных тканей. Испытания показали, что более 90% больных замечают постепенное восстановление амплитуды движений сустава и могут вернуться к активной жизни без боли и хромой походки. Уже в ходе первой недели использования устройства наблюдается снижение воспалительного процесса у 92% пациентов.
«Физомед-Артро» нормализует трофику тканей и размягчает костные наросты. Можно использовать устройство для лечения в течение всего срока годности действующих элементов, т.е. на протяжении двух лет, чтобы шпора не только рассосалась, но и не возникло бы рисков ее дальнейшего появления.
Эластичная повязка с парафинсодержащими элементами не просто сильно действует, а надолго помогает, исключая вероятность обострения каких-либо заболеваний. Быстрое ослабление болевых приступов и нормализация двигательной активности позволяют вернуться к счастливой жизни и хорошему настроению на каждый день.
Другие отзывы
Недостаток многих препаратов для борьбы с суставами заключается в кратковременности результатов и потенциальном вреде ослабленному организму больного. «Физомед-Артро» не действует с применением магнитных импульсов или температурных контрастов, поэтому для воспалительных процессов разной природы он никакой опасности не несет.
Инструкция применения
По факту «Физомед-Артро» является прочной, мягкой и гибкой повязкой, которая фиксируется на пораженном участке тела. Хлопчатобумажная ткань конструкции имеет несколько кармашков. В них размещаются главные элементы всего устройства – парафиносодержащие вкладыши, обработанные по эксклюзивной волновой методике компании «Физомед». Чтобы вкладыши имели постоянный контакт с воспалившимся суставом или костным наростом, лучше подобрать повязку по размеру, изучив обхват конечности выше и ниже больного места.
Статьи в мед. журналах
«Физомед-Артро» воздействует на организм на клеточном уровне и способен повлиять на картину болезни даже в самом запущенном и сложном случае. Поэтому если вас беспокоят остеофиты суставов, не нужно тратить деньги на бесполезные лекарства и многочисленные походы по докторам. Лучше воспользуйтесь клинически проверенным и экологичным средством.
Применение Физомед-Артро позволяет получить эффект,
сравнимый с результатом целого комплекса обычных лечебных мероприятий.
Для заказа необходим размер устройства.
Размер А: (обхват конечности на 12 см. выше больного сустава)
Размер Б: (обхват конечности на 12 см. ниже больного сустава)
Размер В : Окружность, измеренная выше костей лодыжки (см)
Деформирующий артроз голеностопного сустава относится к хроническим заболеваниям. Он возникает в результате невозвратимых изменений в суставном хряще, которые со временем приводят к его разрушению.
Основная причина дегенерации хряща – повышенная физическая нагрузка. Однако если патологические изменения наблюдаются в самом хряще, то даже среднестатистические нагрузки могут привести к артрозу.
Другие причины возникновения заболевания:
Процесс разрушения происходит безболезненно. В суставном хряще отсутствуют нервные окончания и сосуды. Поэтому первая стадия артроза протекает незаметно.
На первой стадии остановить разрушение суставного хряща и запустить восстановление ткани помогает аппарат лазерной терапии B-Cure Laser. Лечение низкочастотными волнами проводят в стационаре или в домашних условиях компактным мобильным оборудованием. Количество сеансов и мощность воздействия определяет врач.
Если ничего не предпринимать мер, то из-под разрушенного хряща появится костная ткань, в которой нарушается кровообращение, что приводит к нестерпимой ночной боли ноющего характера.
Следующей стадией артроза становятся костные разрастания – остеофиты. Они повреждают воспаленный сустав и ограничивают его подвижность. Чаще всего начальная стадия артроза выражается в «стартовых болях», которые проявляются при начале движения и постепенно стихают или исчезают. На начальном этапе заболевания воспаленный сустав болит только при повышенной физической нагрузке. Постепенно боли становятся постоянными.
Поставить точный диагноз помогает рентгенологическое исследование сустава. По снимку можно определить стадию заболевания:
На последней стадии сустав полностью утрачивает подвижность. В анализе крови ускорение СОЭ подтверждает наличие воспалительного процесса.
Боль в стопе — это биологически-важный предупредительный сигнал, который указывает на патологию. Боль в стопе появляется в следствии перегрузки, деформации, переломов, патологий сухожилий и суставов или общих заболеваний, вызванных нарушением обмена веществ. Боль в стопе может появиться в следствии ее усиленных тренировок, неправильного распределения нагрузки и травм. Кроме того, существуют другие заболевания, которые проявляются как боль в стопе, однако не имеют никакого отношения к ортопедии.
Боль в стопе можно рассматривать по отделам: боль в пятке или в ахилловом сухожилия характерна для заднего отдела стопы, боль подъема стопы для среднего отдела, боль и деформация пальцев ног, чаще всего как следствие поперечного плоскостопия, наблюдается в переднем отделе стопы.
Анатомия стопы.
Прочная пяточная кость — это опора голеностопного сустава. Предплюсна несет часть нагрузки за вертикальную подвижность ступни. Скелет стопы состоит из трех отделов: предплюсны, плюсны и пальцев. Дуга от пяточной кости до пальцев образует продольный свод стопы. При перекате с пятки на носок головки плюсневых костей переносят силу на пол и вместе с пальцами образуют передний отдел стопы.
Когда нужно обращаться к специалисту?
Симптомы ахиллодинии
Ранняя стадия: боль в стопе под нагрузкой.
Поздняя стадия: боль в стопе в состоянии покоя / постоянная боль.
Ахиллодиния часто проявляется как колющая боль в области прикрепления ахиллового сухожилия к пятке в начале движения или в начале тренировки. Однако — это довольно обманчиво. Даже если во время самой тренировки боль в стопе проходит, ахиллово сухожилие все равно подвергается нагрузке и становится более уязвимым, что рано или поздно,приведет к его разрыву.
Как лечится ахиллодиния?
Симптомы пяточной шпоры:
Чаще всего некачественная обувь или перенапряжение в стопе является основой воспалительного процесса плантарного апоневроза.
Пяточная шпора возникает у людей с лишним весом или у людей высокого роста. Спортсмены-бегуны, а также люди, увлекающиеся другими видами спорта, часто жалуются на колющую боль в подошвенной области стопы.
Как лечится пяточная шпора?
Пациентам, страдающим подошвенным фасцитом рекомендуется снизить нагрузку в стопе, при которой не чувствуется боль. Упражнения на растяжение апоневроза в стопе предотвращают хронизации заболевания и ускоряют выздоровление. Специальные стельки ограничивают место крепления сухожилия на пятке от нагрузок. Ударно-волновая терапия ускоряет лечение данной патологии.
Тендовагинит- это причина боли в среднем отделе стопы, вызвано воспалением синовиальных футляров сухожилий разгибателей, движущихся вдоль тыльной часть стопы и соединяющихся с пальцами. Такое заболевание может возникнуть в результате физического перенапряжения.
Симптомы тендовагинита:
Неправильная и слишком узкая обувь, а также чрезмерные спортивные нагрузки, являются главными причинами воспаления сухожильных футляров.
Какое лечение?
Людям, которые занимаются спортом, рекомендуется приостановить тренировки и заменить обувь на более удобную, пока боль в стопе полностью не пройдет. НПВП — нестероидные противовоспалительные препараты помогут преодолеть остановить боль в стопе.
Симптомы экзостоза пяточной кости
Причинами данной болезни является неудобная обувь с зауженным верхом. Такая обувь сильно давит на верхнюю поверхность пяточной кости и является началом целого ряда отклонений в стопе. При использовании неподходящих туфель в стопе могут появиться и другие дефекты, о которых пациент может в начале болезни и не знать.
Как лечить экзостоз Хаглунда?
Чаще всего данным заболеванием страдают спортсмены — бегуны. Пациентам рекомендуется приостановить тренировки и снизить нагрузку в стопе. Экзостоз пяточной кости лечится с помощью следующих методов:
Симптомы метатарзалгии
При метатарзалгии (боль плюсневых костей) пациенты испытывают боль в плюснефаланговых суставах на уровне подушечек стопы обеих ног, которые расположены прямо за пальцами. На эту область в стопе оказывается наиболее сильное давление, чем на другие. Вследствии поперечного плоскостопия снижается поперечный свод стопы и увеличивается нагрузка на подошвенную фасцию. Во время переката стопы с пятки на носок происходит перегрузка переднего отдела области 2-4 плюсневых костей, которые в норме его практически не несут. Слабость соединительных тканей или мало тренированные мышцы ног — это две наиболее значимые причины, по которым пациенты начинают чувствовать боль в стопе. Если человек каждый день носит неудобную обувь с зауженным носком, риск заболевания значительно увеличивается.
Какое лечение?
Это патологическое утолщение межпальцевого нерва стопы которое вызывает боль между третьим и четвертым пальцем. Данное заболевание, для которого характерна колющая и жгучая боль в стопе может быть спровоцировано поперечным плоскостопием.
Симптомы невромы Мортона
Заболевание неврома Мортона проявляется в форме болезненного отека нервной оболочки между плюсневыми костями, а поперечное плоскостопие ускоряет ее развитие.
Если у вас есть чувство, что вы как будто наступаете на горошину или гальку при ходьбе, то у вас скорее всего неврома Мортона.
Диагностика патологии заключается в традиционных методах обследования включая МРТ, чувствительность которого составляет 98%
Как лечится Неврома Мортона?
Это — термин, обозначающий деформацию на уровне медиального плюснефалангового сустава с вальгусным (лат. Valgus — искривленный), то есть направленным наружу, отклонением первого пальца стопы.
Вальгусная деформация первого пальца обусловлена длительным нарушением биомеханики первого плюснефалангового сустава, которое может быть связано с поперечным плоскостопием и слабостью связочного аппарата, некоторыми неврологическими нарушениями, врожденными деформациями и рядом других причин. Деформация сустава сопровождается прогрессирующим артрозоартрит.
Сильные формы деформации в первую очередь касаются женщин. Это связано со слабостью соединительной ткани у женщин. Кроме того, это связано с особенностями форм женской обуви (каблуки), которые способствуют этой негативной тенденции.
Наблюдаются три неблагоприятных фактора форм обувь:
Высота каблука.
Узкий носок обуви.
Слишком короткая обувь.
Если обувь слишком короткая, то пальцы ног вынуждены находиться в неестественной позиции, а это способствует бурситу большого пальца стопы.
При вальгусной деформации стопы значительно увеличен угол между I и II плюсневой костями. При этом I-я плюсневая кость начинает смещаться внутрь, а первый палец удерживаемый приводящей мышцей смещается наружу. Из-за этого головка 1-й плюсневой кости начинает образовывать бугорок, который называют «косточкой на ногах ». Так как в этом случае большой палец ноги не может по-прежнему «смотреть» вперед, он начинает постепенно отклоняться наружу.
Вследствии постоянного давления выпуклость «косточка» воспаляется и чрезмерно контактирует с обувью. Это как правило приводит к бурситу, то есть воспалению слизистой сумки сустава.
Кроме того, вследствии постоянного давления начинаются изменения кости в районе головки I-й плюсневой кости. Изменения в кости приводят к припухлости, повышенной чувствительности, болезненности на большом пальце.
Неправильное расположение и угол наклона большого пальца ноги приводят к преждевременному износу основного сустава, поражению хряща и значительному увеличению размера костного нарастания на ноге.
Клиническая картина
Лечение
На ранних стадиях заболевания лечение преимущественно симптоматическое, направленное на устранение болевого синдрома. При выраженных деформациях проводится хирургическое вмешательство с целью устранения деформации. Раннее оперативное лечение ведет к профилактике артроза в первом плюсне-фаланговом суставе и более благоприятным последствиям операции. Современные методы операций не разрушают сустав, сохраняя его подвижность и опороспособность. Широкое распространение нашли корректирующие остеотомии типа Chevron, Skarf или проксимальные остеотомии в различных вариациях
Профилактика
Дегенеративные заболевания суставов или остеоартрозы (ОА) являются наиболее распространённой формой заболевания суставов, при этом коленный сустав наиболее часто поражается. Каждый год к врачу из-за боли в коленях обращается более четырёх миллионов новых пациентов.
Согласно оценкам, у 10% населения старше 55 лет присутствуют симптомы утраты трудоспособности коленного сустава, а у около 25% из них имеются серьёзные проблемы. Согласно докладу ВОЗ о глобальной тяжести заболевания, ОА коленного сустава является одной из основных причин глобальной инвалидности в обществе: четвёртой по значимости среди женщин и восьмой среди мужчин.
Остеоартроз присутан на всех континентах и может затронуть любого человека, независимо от пола, возраста, расы и цвета кожи. Основное проявление ОА заключается в потере суставного хряща, ремоделировании субхондральной кости и образовании остеофитов (окостенение суставов). ОА развивается медленно, но прогрессивно эволюционирует. Возникает во втором десятилетии жизни, в пожилом возрасте приводит к инвалидности с большим процентом нетрудоспособности.Течение болезни хроническое и прогредиентное, а начало коварное, неприметное. Этапы обострения болезни происходят под воздействием механических факторов. В общем, ОА характеризуется доброкачественным течением и прогнозом. Но как последствие, болезнь оставляет за собой значительную инвалидность, социально-экономическая цена которой очень высока.
Появление ОА во всех суставах тесно связано с возрастом. До 50-ти лет чаще встречается у мужчин, после 50-ти лет у женщин, что является результатом нехватки эстрогенов в период менопаузы. При этом частота заболевания у женщин и мужчин сравняется примерно к 80-летнему возрасту.
В настоящее время неизвестны методы лечения, которыми можно полностью вылечить остеоартроз. Различные лекарства и вспомогательные лекарственные средства рекомендуются в данном случае, чтобы уменьшить боль, сохранить и улучшить подвижность суставов и ограничить потерю их функции. Бальнеотерапия недавно официально вошла в список процедур для безоперационного лечения ОА коленного сустава (OARSI guidelines for the non-surgical management of knee Osteoarthritis).
Серная вода и пелоид (лечебная грязь) в мировой бальнеотерапии считается «золотым стандартом» для лечения дегенеративных заболеваний суставов. Специфично их благотворное влияние на больных ревматизмом, организм которых испытывает дефицит серы в суставах и хрящах.
Многолетний опыт врачей Бани Ковилячи и их коллег по всему миру подтвердил, что этот вид лечения ОА является наиболее эффективным. А главное, что при правильно подобранном количестве процедур, нет никаких побочных эффектов.
Особенно важно отметить, что серные воды и пелоид Бани Ковилячи имеют научно доказанное антиоксидантное действие. А целебность местных природных факторов лично подтвердил с помощью проведённых анализов профессор Зеки Карагулле, всемирно признанный балнеоклиматолог.
Благодаря всему этому, Специализированная больница медицинской реабилитации Баня Ковиляча - это правильный выбор для вас, если Вы страдаете от дегенеративных заболеваний суставов.
Остеофиты – костные образования.Чаще всего они образуются в области позвоночника и суставных соединений, формируются преимущественно в области суставов, пораженных дегенеративным заболеванием. Остеофиты вызывают боль и проблемы с правильным функционированием.
Костные разрастания, в принципе, могут возникать в любой кости, но типичные локализации включают костные структуры шеи, плеча, коленного сустава, поясничного отдела позвоночника, крестцово-подвздошных суставов, костей стопы и кисти. Они невидимы невооруженным глазом — их видно на рентгеновском снимке.Они могут иметь различную форму, обычно напоминают воск, капающий со свечи.
Костные остеофиты не всегда вызывают симптомы, в некоторых случаях они безболезненны. В ситуации, когда они возникают в области суставных соединений шейного, грудного и поясничного отделов, а их размеры и расположение неблагоприятны, появляются симптомы в виде:
К наиболее частым травмам, связанным с разрастанием костей, относятся: дисфункция вращательной манжеты плеча, артрит коленного и тазобедренного суставов. Остеофиты пальцев стопы могут быть исключительно обременительными ситуациями. Такие изменения болезненны и доставляют дискомфорт практически на каждом шагу. Ходить становится чрезвычайно трудно, а передвижение в изменившихся условиях становится проблемой.
Остеофиты в позвоночнике принимают форму клюва попугая или капающего стеарина.Чаще всего остеофиты образуются по краям валов и в местах наибольшей подвижности.
Они могут вызывать сильную боль и другие неприятные недомогания. Они нарушают объем движений и, в принципе, нет возможности их этиотропного консервативного лечения. В запущенных случаях применяют оперативные вмешательства.
Костные разрастания на суставах также очень распространенное явление, связанное с дегенеративными заболеваниями.Тазобедренный сустав, а точнее его хрящевой край, является местом образования остеофитов. Это состояние обычно связано с коксартрозом, т.е. дегенеративным заболеванием тазобедренного сустава. Дополнительными симптомами этого заболевания также являются: ограничение объема движений, в частности вращения, ослабление мышечной силы и боль в тазобедренном суставе.
Не менее частой локализацией остеофитов является коленный сустав, их образованию также способствует гонартроз.Описанному остеофитозу способствуют видимое сужение суставной щели, дегенеративные изменения, вызванные длительным стрессом, накапливающиеся микротравмы. В результате нарушаются такие действия, как быстрая, динамичная смена положения, подъем и спуск по лестнице. Качество походки ухудшается.
Остеофиты кисти сопровождают дегенеративные заболевания.Те, которые расположены в дистальных межфаланговых суставах, называются узелками Гебердена, а в проксимальных межфаланговых суставах называются узелками Бушара. В обоих случаях строительным материалом этих патологических разрастаний является хрящевая ткань в сочетании с костной тканью. Помимо воспалительных реакций в периоды обострения заболевания можно ожидать также ограничения подвижности и больших деформаций, вызывающих эстетический дефект.
Являются ли остеофиты раком? Не являются неопластическими изменениями и не подвержены такому процессу.С помощью визуализирующих исследований это можно дифференцировать. Лечение в основном заключается во введении фармацевтических препаратов, которые замедляют прогрессирование заболевания и уменьшают воспаление. Рекомендуется уменьшить использование опорно-двигательного элемента при остеофитии. Также местно применяют успокаивающие мази и гели. В случае высокой стойкости и нарастания изменений единственным выходом является хирургическая операция, позволяющая удалить наросты с костных поверхностей.
Реабилитация при остеофитозе симптоматическая, нет вмешательства, которое могло бы непосредственно повлиять на размеры остеофитов. Существуют препараты с противовоспалительным эффектом и замедляющие развитие неблагоприятных изменений. Среди них есть процедуры с использованием жидкого азота, лазерного излучения, электротерапии и ультразвука. Рекомендуются упражнения и занятия, направленные на облегчение и улучшение подвижности пораженных дисфункцией сегментов тела.
В профилактических целях рекомендуется отказаться от употребления алкоголя и курения табачных изделий.Важно соблюдать правильно сбалансированную диету, которая будет поддерживать вес вашего тела на соответствующем уровне. Избегайте чрезмерной нагрузки на суставы, перенапряжения во время работы, ушибов и спортивных травм. Такие ситуации способствуют преждевременной эксплуатации опорно-двигательного аппарата и появлению дегенеративных изменений и остеофитов.
Регулярный отдых в виде ходьбы с палками или плавания поможет разгрузить позвоночник и суставы.Домашние средства включают использование трав от остеофитов, например, настой эхинацеи с противовоспалительными свойствами. При приготовлении блюд стоит учитывать большое количество куркумы. Согласно исследованиям, она также обладает полезными для здоровья свойствами.
.К основным причинам дегенеративных изменений относятся ревматические заболевания, перегрузки, микротравмы, избыточная масса тела, дегенеративные заболевания или анкилозирующий спондилоартрит. Образование остеофитов также может иметь генетическую основу.
Наличие остеофитов может, в свою очередь, вызвать стеноз, т.е. сужение позвоночного канала.Следствием этого является повреждение структур спинного мозга.
Остеофиты появляются в месте наибольшей нагрузки. К таким местам относятся позвоночник, коленные и тазобедренные суставы. Они формируются на передних или боковых краях. Ощущается боль в суставах – она может возникать как при движении, так и в состоянии покоя, особенно ночью. Остеофиты в позвоночнике имеют разные симптомы.При развитии дегенеративных изменений в шейном отделе позвоночника наиболее частыми симптомами являются головокружение и головные боли, мышечное напряжение и шум в ушах. В грудном отделе позвоночника вы почувствуете межреберные и межлопаточные боли, сможете ощутить ограничение подвижности. В поясничной области боль будет иррадиировать в ягодицы и нижние конечности.
Лечение основано на медикаментозной терапии (обезболивающие, противовоспалительные препараты) или реабилитации.Иногда необходимо провести операцию, но и после нее проводят реабилитацию. Важно правильно подобрать упражнения, чтобы предотвратить контрактуры и деформации суставов.
Предотвратить формирование дегенеративных изменений можно с помощью физических нагрузок (желательно не перегружая суставы). Плавание, йога или езда на велосипеде — это, безусловно, упражнения, которые не будут напрягать суставы, но обеспечат разнообразную физическую нагрузку.Правильный вес тела также очень важен, так как избыточный вес является частой причиной образования остеофитов . Вы должны обеспечить организм различными питательными веществами и витаминами. Соблюдение этих правил позволит значительно минимизировать вероятность образования дегенеративных изменений. Необходимо помнить, что физическая активность способствует не только нашему физическому здоровью, но и психическому здоровью, что должно дополнительно мотивировать нас к движению.
Врач проводит опрос, собирает подробную информацию о состоянии здоровья пациента и проводит тесты для оценки объема движений и силы мышц.
Для диагностики остеофитов необходимо сделать рентген (рентген). Это базовый тест, который позволяет обнаружить изменения. В свою очередь, более детальное изображение можно получить с помощью магнитно-резонансной томографии и компьютерной томографии.
Контент от medonet.pl предназначен для улучшения, а не замены контакта между Пользователем Веб-сайта и его врачом. Сайт предназначен только для информационных и образовательных целей.Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом. Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте. Нужна консультация врача или электронный рецепт? Зайдите на halodoctor.pl, где вы получите онлайн-помощь - быстро, безопасно и не выходя из дома.
Молоткообразные пальцы иногда типичны для поперечного плоскостопия и вальгусной деформации большого пальца стопы.Это искажение чаще всего затрагивает второй палец, который составляет ...
Тадеуш НедзвидскиМожет появиться после употребления пива, вина, цветных напитков и в крайних случаях вызвать отек горла, гортани, проблемы с дыханием. Об аллергии и...
Моника МиколайскаСеборейный дерматит, или ПсА, к сожалению, довольно распространенное заболевание.Эта проблема может касаться до 10 процентов. люди с проблемами кожи. При себорее...
Марта ПавлякМайкл Джексон — бесспорный король музыкальной сцены 80-х.и 90-е.Практически все знают его песни типа "Billie Jean" или "Smooth Criminal"...
Лейла ПодгорецкаяПочему болят пальцы ног? Могут ли боли в пальцах ног быть связаны с ортопедическими проблемами? К какому специалисту идти? Может ли это быть...
Лук. Катажина ДарецкаяГипотиреоз – это заболевание, вызванное недостаточным уровнем гормонов, вырабатываемых щитовидной железой.Его симптомы настолько разнообразны, что часто...
Казимеж ЯницкийВсемирная организация здравоохранения собирает данные о причинах смерти людей в отдельных странах.На этой основе составляется список из 10 недугов и...
Радакча МедонетБессимптомный инсульт, как и ишемический инсульт, вызывает тромб, который блокирует кровеносный сосуд, перекрывая кровоснабжение нервных клеток. Пока молчит...
Моника ЗеленевскаяКолоректальный рак считается одним из наиболее коварных видов рака, поскольку часто развивается совершенно бессимптомно.До острого рака кишечника ... 9000 5 Лук. Александра Чаховска
Бульканье (урчание) в животе производится характерным звуком в животе, оно непроизвольное; хотя в компании это может быть неловко...
Остеофиты относятся к патологическим изменениям костной ткани. Лечение, как правило, тяжелое и длительное. Чем раньше будут обнаружены изменения, тем больше шансов на быстрое выздоровление.
Остеофиты — это патологические костные разрастания/выросты, которые могут развиваться в течение нескольких лет. Часто по краям тел позвонков появляются остеофитов. Они могут иметь форму шипов, крючков и т. д.Остеофиты могут иметь разное происхождение и проявляться по-разному. Заболевание, при котором появляются такие наросты, называется спондилезом. Следует помнить, что при появлении остеофитов в позвоночнике их лечение никогда не бывает быстрым, поэтому стоит позаботиться о профилактике этой проблемы, чтобы потом не тратить много сил и времени на лечение.
Как уже было сказано, причины возникновения остеофитов могут быть разными. Остеофиты возникают напр.в результате окостенения надкостницы, связок или других тканей, близких к кости. Однако существует множество механизмов и условий возникновения этих образований. Структура наростов также может быть различной.
Одними из наиболее распространенных являются посттравматические остеофиты. При переломах и тяжелых повреждениях костных структур вокруг переломов и осколков могут образовываться остеофиты. Также возможно развитие этого типа роста, если кость цела, но произошел разрыв надкостницы.Именно надкостница, которая впоследствии окостеневает, превращается в остеофит. Наиболее частыми местами таких наростов являются локтевые и коленные суставы , особенно если у человека был вывих с разрывом капсулы и разрывом связок. Дегенеративно-дистрофические остеофиты — еще один распространенный случай. Они могут быть общими (образуются в составе старческого артроза) и местными (результат выраженной перегрузки сустава). При остеоартрозе остеофиты ограничивают подвижность суставов, но деградации кости не происходит.Исключение составляют некоторые случаи спондилеза и артроза, при которых поверхности сустава срастаются, в результате чего его подвижность полностью утрачивается. Аналогичная проблема может возникнуть и в позвоночнике. Остеофиты образуются также в результате воспалительных процессов . При этом из-за воспаления надкостницы происходит массивная оссификация некоторых ее компонентов. Массивные остеофиты могут возникать в результате злокачественных опухолей; они обычно имеют вид шпоры или козырька (что является достаточно важным признаком для диагностики).Остеофиты с губчатой структурой могут возникать из-за нарушения роста хрящей и доброкачественных опухолей. Некоторые формы рака также могут метастазировать остеофитами. Остеофиты также появляются в результате развития эндокринных нарушений и формируются на почве изменения строения скелета.
Довольно часто развитие остеофитов протекает бессимптомно. Например, довольно часто развитие остеофитов по краям тел грудных позвонков позвоночника прогрессирует настолько, что этот отдел позвоночника полностью теряет свою подвижность.При этом в данном случае следует учитывать, что подвижность этого отдела позвоночника невысока, поэтому человек может так и не заметить появление той или иной проблемы. Более заметно развитие остеофитов в более подвижных отделах позвоночника. Конечно, на ранних стадиях развития никаких симптомов не наблюдается – боли нет, подвижность части позвоночника в норме. Со временем разросшиеся остеофиты начинают давить на нервные окончания, в результате чего возникают различные болевые синдромы, сходные с таковыми при межпозвонковой грыже. Шейные остеофиты позвоночника приводят как к болям, так и к развитию неврологических синдромов. Развитие остеофитов в этом отделе позвоночника приводит к серьезному ограничению движений, приводя к проблеме поворота головы. Вы можете почувствовать определенное ограничение в повороте головы, а также боль при попытке повернуть голову.
Лечение мало чем отличается от лечения других заболеваний позвоночника. В первую очередь необходимо смириться с тем, что остеофитов позвоночника никуда не денутся, а главная задача — дать возможность организму «перестроиться» в новых условиях и остановить развитие болезни.Как общий подход, лечение начинают с приема противовоспалительных и обезболивающих препаратов, позволяющих купировать боль при остром течении заболевания. После снятия болевого синдрома основой лечения становится массаж, а также некоторые физиотерапевтические методы. Они могут остановить развитие болезни, но практически бесполезны при тяжелых формах болезни. В такой ситуации может быть рекомендовано оперативное лечение остеофитов, но даже оперативное вмешательство не дает полной гарантии выздоровления и улучшения ситуации.Лучшим методом лечения должна быть профилактика, а при первых признаках остеофитов следует немедленно обратиться к врачу.
.Кальциноз – это доброкачественное или злокачественное изменение костной ткани. Они связаны с отложением солей кальция в костях, вызывают боль и повышают восприимчивость к травмам. К счастью, быстро диагностированная кальцификация кости позволяет начать соответствующее лечение и остановить процесс дегенерации тканей.
Стоит знать, что кальций – это элемент, играющий чрезвычайно важную роль в организме человека – он обеспечивает его правильное функционирование на многих уровнях.Он помогает поддерживать кислотно-щелочной баланс и активизирует процесс свертывания крови. Вот почему вы не должны самостоятельно уменьшать количество кальция в своем ежедневном рационе, опасаясь кальцификации костей.
Костная кальцификация – это заболевание, при котором соли кальция накапливаются в костной ткани. В медицине различают кальцинаты в зависимости от локализации, например, колено, стопа, позвоночник, плечо, тазобедренная кость и многие другие элементы скелета. Изменения могут появляться в здоровых, поврежденных и отмирающих тканях.Избыток кальция изменяет физические свойства костей и тем самым значительно снижает их прочность. Хотя наиболее часто диагностируемые кальцинаты бывают легкими и в значительной степени излечимыми, встречаются случаи злокачественных изменений, т. е. опухолей костей.
Одного знания того, что такое кальцификация костей, ее причины и симптомы, недостаточно, чтобы остановить прогрессирование заболевания. Необходимо посетить терапевта, провести все необходимые диагностические исследования и разработать план лечения.
Какие факторы вызывают кальцификацию костей? Причины можно найти как в физиологических, так и в патологических процессах. В первом случае костные изменения являются следствием старения организма – ткань отмирает и в ней откладываются соли кальция. В последнем случае кальцификация может быть связана с другими недугами, такими как гиперфункция щитовидной железы, хронические заболевания мочевыделительной системы, избыток витамина D или дефицит витамина K в организме.
В связи с тем, что изменения чаще всего происходят в поврежденных тканях, кальцификации подвержены и лица молодого возраста, перенесшие переломы и различные виды травм костей. Кроме того, нездоровая диета, бедная витамином К, и недостаточное потребление кальция могут способствовать кальцификации, поэтому обратитесь к врачу за советом по питанию, как только вам поставят диагноз.
Вы не можете самостоятельно диагностировать такие поражения, как кальцификация костей.Симптомы, сопровождающие заболевание, связаны с его локализацией – при кальцификации позвоночника они могут выглядеть несколько иначе, чем при изменениях костной ткани колена. На что следует обратить внимание, так это на атипичные переломы, возникшие в результате относительно незначительных травм. Однако до того, как произойдет перелом кости, больной человек может ощущать боль чаще всего после физической нагрузки – не обязательно энергичной.
У детей симптомом обызвествления могут быть нарушения процесса роста отдельных костей, которые в ряде ситуаций приводят к различным видам деформации скелета, напр.искривления позвоночника.
Чтобы определить, является ли причиной недугов пациента кальцификация костей, врач-ортопед назначает соответствующие анализы, такие как, например, определение уровня витамина D и витамина К, уровня кальция в крови, а также плотности костей, УЗИ или сцинтиграфию. Рентгенологическое исследование также помогает подтвердить диагноз.
Очень важно как можно быстрее обнаружить кальцификацию кости.Лечение, проводимое сразу после установления врачом диагноза, помогает остановить дальнейшее перерождение костной ткани.
В зависимости от причины костных изменений специалист может порекомендовать необходимые изменения в вашем ежедневном рационе, прием добавок или лекарств для повышения уровня витамина К, D и магния. В ряде случаев лечение также основано на включении препаратов из группы бисфосфатов, ускоряющих минерализацию костей.
Физиотерапия также является важным элементом в борьбе с болезнью.Упражнения, подобранные специалистом и выполняемые под его присмотром, способствуют укреплению мышц и положительно сказываются на работе скелета. При кальцификации обычно рекомендуются легкие тренировки и занятия умеренной интенсивности, например, скандинавская ходьба или ежедневные длительные прогулки. Также стоит подумать о плавании — это вид спорта, который позволяет укрепить мышцы, не нагружая кости.
Однако процесс лечения злокачественной кальцификации совершенно иной.В этом случае врач направляет больного на онкологическую терапию.
Если у вас появятся симптомы, связанные с проблемами скелета, запишитесь на прием к своему терапевту, который назначит наиболее важные анализы или направит вас в ортопедическую клинику.
Библиография:
Диагностируем и лечим заболевания и травмы органов движения. Мы используем современные методы лечения, благодаря которым пациент быстрее выздоравливает и восстанавливает физическую форму.
Мы специализируемся на лечении стоп, голеностопных и коленных суставов.
СТОПА - современные безгипсовые методы хирургического лечения
Если у вас болят ноги, когда вы стоите или двигаетесь, это может быть симптомом одной из многих проблем с ногами.Нарастающая боль, усталость или тяжесть в ногах могут быть признаком многих патологий, которые при недиагностике и лечении могут иметь необратимые последствия.
Hallux valgus (вальгусная деформация)
Чрезмерная вальгусная деформация большого пальца стопы – необратимая деформация. Его прогресс можно замедлить, используя стельки, выбирая подходящую обувь и занимаясь спортом. Хирургическое лечение рекомендуется при болевых симптомах. Для правильной оценки деформаций и планирования операции необходимо делать рентгенограммы в специальных условиях.
Операции с применением титановых имплантатов позволяют проводить послеоперационное заживление без применения гипсовой иммобилизации. Имплантаты не требуют удаления. Они снижают риск рецидива деформации.
Использование обогащенной тромбоцитами плазмы во время процедуры ускоряет процесс заживления и снижает риск нарушения сращения костей.
Применение иммобилизации Vacuped после процедуры обеспечивает полную защиту от неожиданных травм и позволяет временно снять ее.Он сочетает в себе свойства пластыря, стабилизатора и хирургической обуви. Дает возможность сохранить одинаковую относительную длину конечностей, что невозможно при использовании традиционного гипса или хирургической обуви.
После операции пациенты получают рекомендации по реабилитации.
Боль в переднем отделе стопы (метатарзалгия)
Боль в переднем отделе стопы обычно вызвана перегрузкой стопы. Это часто вызвано неправильным положением костей, ревматоидным артритом, переломами или поперечным плоскостопием.Поскольку это лечится хирургическим путем, очень важно заранее спланировать процедуру. Неоценимую помощь здесь оказывает педобарографическое обследование.
Деформация пальцев (молоткообразные пальцы)
Деформация одного или нескольких пальцев часто вызывает боль при ходьбе, а также невозможность выбора обуви. Эта деформация часто возникает при вальгусной деформации (hallux). Деформации лечат хирургическим путем с использованием титановых имплантатов.
Боль под пяткой
Обычно это результат повреждения подошвенной фасции стопы, являющейся функциональным продолжением ахиллова сухожилия в стопе, или дистрофия жировой подушки, пяточного демпфера.При перегрузке сухожилия (фасции) образуются микротравмы, которые не заживают должным образом. Существует хроническое воспаление, которое может вызвать кальцификацию.
Для постановки правильного диагноза необходимо УЗИ или МРТ исследование. Лечение состоит из упражнений, растягивающих ахиллово сухожилие. Использование богатой тромбоцитами плазмы (PRP) ускоряет процесс заживления.
Сломанная пяточная кость
Перелом пяточной кости — распространенный перелом окружающих суставов.Неправильное положение и сращение отломков частей костей может вызвать хроническую боль, отек, снижение продольного свода стопы (плоскостопие). Базовым обследованием является компьютерная томография, чтобы правильно спланировать лечение или оценить ход заживления.
ЛЕДЯДЯЩИЙ СУСТАВ - лечение повреждений хрящей, восстановление связок
Малоинвазивное лечение нестабильности и посттравматической боли.
Мы являемся единственной компанией во Вроцлаве, которая выполняет мини-инвазивные хирургические вмешательства при вальгусной деформации (hallux).
Современный метод, позволяющий проводить полную коррекцию деформаций чрескожным методом. Вам нужно всего лишь несколько двухмиллиметровых надрезов на ноге. Процедура проводится под рентгенологическим контролем. Не требует использования гипса или обуви с неудобным каблуком (барука). Хирургическая техника обеспечивает более быстрое восстановление и сводит к минимуму отек, боль или возможность тугоподвижности суставов. Специальный тип имплантатов, предназначенный для этого метода, не оставляет неприятных комочков под кожей.
Объем лечения:
MICA - малоинвазивное лечение вальгусной деформации
Артродез (укрепление) малого сустава
Артроскопическая реконструкция передней крестообразной связки
Артроскопическая реконструкция задней крестообразной связки
Артроскопическое удаление анастомоза коленного сустава
Артроскопическое иссечение внутрисуставного фиброза
Артроскопия с восстановлением внутренних структур (без связок)
Хирургическая артроскопия с частичным удалением мениска/сбриванием хряща/удалением свободного тела
Артроскопическая стабилизация мениска биодеградируемыми имплантатами
Хирургическое лечение невралгии Мортона
Хирургическое лечение молоткообразных и когтеобразных пальцев
Хирургическое лечение вальгусной деформации (hallux valgus)
Хирургическое лечение повреждений ахиллова сухожилия - первичный шов
Хирургическое лечение повреждений ахиллова сухожилия - микрохирургическая реконструкция
Прыгающий палец
Реконструкция нестабильности надколенника
Реконструкция суставной поверхности после перелома
Реконструкция коллатеральных связок колена
Удаление больших металлических застежек
Иссечение узлов нижних конечностей (ганглий, ткань бугорка)мягкий)
Препателлярная бурсэктомия эндоскопически
Эндоскопическое иссечение сумки локтевой кости
Иссечение хрящевых и костных разрастаний
Введение богатой тромбоцитами плазмы
Артроскопия голеностопного сустава
Хирургическое лечение вальгусной деформации (hallux valgus) одним имплантатом
Халюки с обеих сторон
Удаление кальцификации с Ахиллес
Частичная резекция опухоли пяточной кости
Артроскопия св.переднее и заднее смещение
Цена бокового перелома лодыжки с имплантом
Двойной клиновидный перелом
Bunionette (защита V от радиуса фута)
Большой палец, классически жесткий
Большой палец, артроскопически ригидный
Операции без объединения
ŁĄKOTKA - Современные методы лечения повреждений менисков.
Поврежденная часть мениска удаляется и заменяется коллагеновым имплантатом, который берет на себя его функцию.
Защищает колено от развития вторичного дегенеративного заболевания и позволяет сохранить текущую спортивную активность после повреждения мениска. И все из-за "замочной скважины". Процедура выполняется артроскопически, одновременно с другими необходимыми ремонтными работами.
Свяжитесь с нами.
Ударная волна представляет собой акустическую волну, возникающую в результате резкого повышения давления за очень короткое время и постепенного его снижения. Это неинвазивный физиотерапевтический метод, который можно использовать при лечении и реабилитации многих заболеваний опорно-двигательного аппарата различной этиологии, даже хронических болей. Ударно-волновая терапия в первую очередь помогает растворить отложения кальция, стимулировать клеточный метаболизм, увеличить выработку коллагена, уменьшить мышечное напряжение, улучшить васкуляризацию и стимулировать кровообращение.Это незаменимый помощник при
артрозе
боли в спине или пяточной шпоре. Его деятельность направлена, в том числе, на на различные виды тендопатий, триггерных точек, обызвествлений или остеофитов.В этом методе выделяют две ударные волны, вызывающие сходные терапевтические эффекты, но различающиеся по механизму действия и показаниям к лечению, т. е. сфокусированная ударная волна, проникающая более локально, а также волновая радиальная, которая после проникновения в организм распространяется по ближайшим тканям.Независимо от типа, волновая терапия, воздействующая на место боли, например, на локтевой сустав
, высвобождает нейропептиды, ферменты, которые делают болеутоляющий эффект в суставной капсуле
длительным.
Ударная волна – процедура с широкими терапевтическими возможностями. Вы можете получить пользу от этого вида лечебной физкультуры в борьбе с ревматическими и дегенеративно-продуктивными заболеваниями, а также в ортопедической и даже в области спортивной медицины.Ударная волна хорошо работает при
тендините ахиллова сухожилия и подошвенном фасците, хрусте пальцев, разрывах плеч, бурситах и корешковых синдромах поясничного отдела позвоночника. Ударная волна также эффективна на колене прыгуна и грушевидной мышце. Вы также можете использовать его при лечении замедленного роста костей или при лечении псевдосуставов. Стимуляция акустическим давлением стимулирует естественные процессы остеогенеза, поэтому также является ценным методом ускорения восстановления после переломов различного типа и степени. Ударно-волновая терапия лечит как причины недугов, так и симптомы болезни, поэтому во многих случаях оказывается альтернативой хирургическому вмешательству. Может случиться и так, что этот вид лечебной физкультуры избавит вас от неприятных недугов, когда другие предыдущие консервативные методы не дали результатов и оказались неэффективными. Ударная волна очень безопасна. Кроме того, его широкий спектр применения и эффективность позволят вам ограничить количество принимаемых обезболивающих, благодаря чему вы избавите свой организм от химических фармпрепаратов.
Вам не нужно готовиться к лечению ударной волной. В связи с тем, что головка устройства, покрытая контактным гелем, будет прикладываться к вашему телу, вам нужно будет обнажить область тела только после того, как вы заняли свое место на кушетке. Ударно-волновое лечение пяточной шпоры обычно начинается с введения давления 2,5–5 бар с частотой 8–10 Гц и частотой примерно 3000 ударов. По мере продолжения серии встреч и снижения вашей чувствительности физиотерапевт может увеличивать параметры. Терапию обычно проводят 1-2 раза в неделю, а общее количество процедур составляет от 6 до 8 . Головку аппарата обычно кладут непосредственно на место боли. Чтобы правильно воздействовать на больной участок тела, физиотерапевт может во время процедуры двигать головой, чтобы излучать акустические волны также и на ближайшие ткани. Продолжительность процедуры обычно составляет 10 минут, хотя может быть и дольше в зависимости от многих факторов. Волновая терапия не требует разгрузки конечности после процедуры, но если у вас повышенная болевая чувствительность, сообщите об этом физиотерапевту перед процедурой.Для уменьшения дискомфорта при инсультах он может использовать локальную криотерапию, то есть охлаждение. Помните, что после этого вида физиотерапии в течение двух дней у вас может усилиться ваше текущее недомогание . Однако не беспокойтесь об этом! Это естественная реакция организма на разрыв шпоры.
Поясничная и шейная дископатия являются распространенными причинами болей в спине. Так называемый пролапс диска, или грыжа позвоночника, вызывает боль в корешках, радикулит и боль в плече. В этой статье я описываю симптомы дископатии и ее лечение современными методами, упражнениями и реабилитацией.
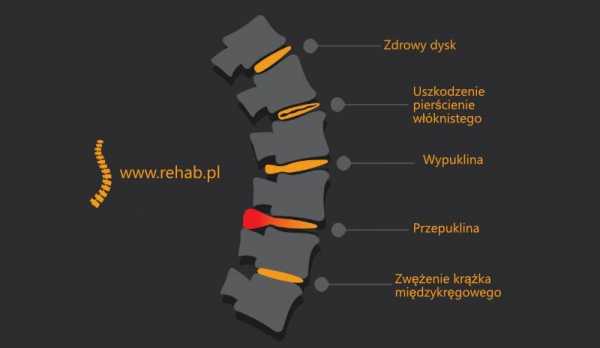
Дископатия — заболевание позвоночника, сопровождающееся поражением межпозвонкового диска, то есть диска .Позвоночник человека состоит из позвонков и упругих дисков между ними. Их можно сравнить с подушками, которые обеспечивают амортизацию. Межпозвонковый диск состоит из внутрижелезистого ядра, которое в норме хорошо гидратировано. Он плотно закрыт окружающим фиброзным кольцом.
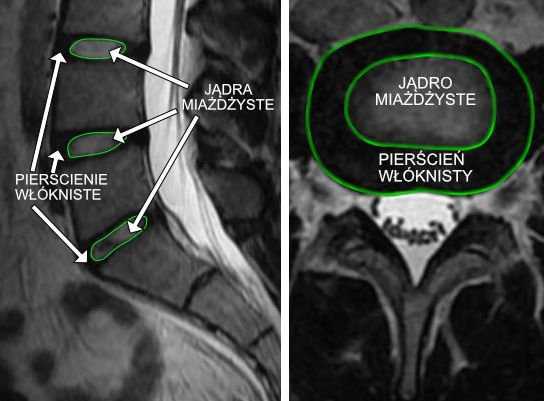
Иногда волокна фиброзного кольца рвутся.На МРТ очаговое поражение фиброзного кольца видно в виде яркой точки. Это может вызвать боль в спине, которая усиливается при наклонах и поднятии тяжестей. Время от времени через щель выходит студенистое ядро, что приводит к радикулиту. Симптомы могут быть очень необычными, и пациентам часто приходится долго ждать правильного диагноза и эффективного лечения.
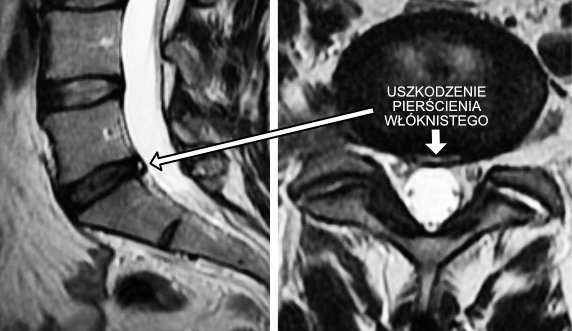
Тело пытается регенерировать поврежденное кольцо, но образующийся шрам слабее и подвержен дальнейшему повреждению.
Ослабление фиброзного кольца может вызвать выпячивание межпозвонкового диска, т.е. выпячивание межпозвонкового диска . Он может оказывать давление на менингеальный мешок и нервные корешки. В этом случае, кроме болей в позвоночнике, имеется еще и стреляющая боль, иррадиирующая в ногу или руку.
Дископатия - протрузия межпозвонкового диска, т.е. протрузия позвоночника
Грыжа межпозвонкового диска возникает при вдавливании ядра в позвоночный канал в результате разрыва фиброзного кольца.Иногда бывает даже секвестрация межпозвонкового диска , т. е. отрыв от диска вдавленного ядра. Дисковые секвестры могут проходить через спинномозговой канал. Спинномозговая грыжа часто вызывает давление на менингеальный мешок и сдавление нервных корешков. Чаще всего он сопровождается сильными болями в позвоночнике вместе с усилением напряжения параспинальных мышц. Возникают мучительные боли, иррадиирующие в конечности. Иногда бывает неврологических симптома и поражения корешков.Это может быть слабость, паралич, нарушение чувствительности (онемение в ноге или руке) или проблемы с контролем мочеиспускания и стула. Это серьезные симптомы, и при их появлении следует как можно скорее обратиться к врачу.
Желатиновое ядро обычно очень хорошо гидратировано. Поэтому на МРТ центр здорового диска на Т2-изображениях белый. Возраст, травмы и другие заболевания дисков могут привести к обезвоживанию, то есть обезвоживанию межпозвонковых дисков.Такой диск теряет свою высоту и эластичность. Само по себе обезвоживание не причиняет вреда, но снижение эластичности диска приводит к более быстрому накоплению дегенеративных изменений в позвоночнике.
Сужение межпозвонкового промежутка происходит в результате повреждения диска, который теряет свою эластичность, гидратацию и связность. Из-за веса тела поврежденное фиброзное кольцо выпячивается в стороны, что делает диск ниже. Также может выдавливаться студенистое ядро, в результате чего диск теряет свой объем. Дископатическое опущение межпозвонкового промежутка не вызывает боли, но заставляет Артроз позвоночника прогрессировать значительно быстрее. Это может привести к гипертрофии и болям в пространстве суставов и давлению на мозговые оболочки и нервы.
Воспаление межпозвонкового диска вызывается инфекцией диска. Сопровождается сильными болями в спине и ригидностью мышц.
Симптомы дископатии зависят от локализации поврежденного диска в позвоночнике и степени его тяжести.
Дископатия развивается у всех в определенном возрасте и обычно протекает бессимптомно. Даже многоуровневая дископатия позвоночника иногда не проявляет никаких симптомов. Об обезвоживании межпозвонковых дисков мы обычно узнаём случайно. Наиболее опасны массивные грыжи позвоночника и воспаления дисков, так как они могут повреждать нервы и спинной мозг, вызывая серьезные неврологические симптомы. Дископатия наряду с дегенерацией позвоночника может привести к скольжению одного позвонка по другому, т.е. спондилолистезу .
Заболевания поясничного отдела позвоночника распространены из-за того, что наибольшую нагрузку несут диски. Поясничная дископатия является наиболее распространенной из всех дископатий. Симптомы поясничной грыжи включают боль в пояснице и боль в ногах от позвоночника . Гребень или грыжа могут сдавливать менингеальный мешок и нервные корешки, что приводит к иррадиации боли в ягодицу, бедро, икру и стопу. В тяжелых случаях могут добавляться неврологические симптомы. Поясничная грыжа чаще всего развивается на уровнях L5 S1 и L4 L5 , приводя к симптомам ишиаса. Дископатия в верхних отделах поясничного отдела приводит к шейке бедра. Сильное сокращение мышц вызывает искривление позвоночника и уплощение или подавление поясничного лордоза .
Большая часть боли иррадиирует через ягодицу, заднюю часть бедра, через заднелатеральную часть голени, к внешней стороне лодыжки, внешнему краю стопы и мизинцам.При значительном сдавливании нервных корешков ( корешков) мышцы, сгибающие стопу, могут парализоваться, и вы не сможете встать на носочки.
Как правило, боль иррадиирует через ягодицу, в сторону бедра, через боковые и передние икры, тыльную сторону стопы и большой палец. В более тяжелых случаях может произойти отвисание стопы.
Основным симптомом грудной дископатии является боль в грудном отделе позвоночника .Также часто наблюдаются сколиоз и грудной кифоз . При защемлении нервных корешков грыжей боль может распространяться на грудную клетку и живот. Иногда симптомы напоминают болезни сердца или камни в желчном пузыре. В тяжелых случаях могут появиться выраженные неврологические симптомы, в том числе паралич нижних конечностей.
Симптомами шейной дископатии являются боль в шейном отделе , которая может сопровождаться выраженным напряжением мышц, сходным с кривошеей .Голову можно наклонить в одну сторону. Наиболее часто встречается дископатия С5 С6 .
Грыжа шейного отдела позвоночника может сдавливать нервные корешки и вызывать боль в руке, иррадиирующую в затылок. Он быстрый, обжигающий и электрический. Такие симптомы, вызванные шейной грыжей, называются плечевыми бороздами. Также могут быть серьезные неврологические симптомы, такие как онемение рук, парезы или параличи, которые чаще всего затрагивают только верхнюю конечность, но иногда пролапс шейного диска вызывает сдавление спинного мозга и паралич нижней части тела.В таком случае только срочная операция на шейном отделе позвоночника может предотвратить постоянную инвалидность.
Шум в ушах и пароксизмальные нарушения равновесия возникают в некоторых случаях шейной дископатии.
Причины дископатии чаще всего связаны с аномальной нагрузкой на позвоночник. К наиболее частым причинам дископатии относятся:
Диагноз дископатии ставится на основании медицинского осмотра и методов визуализации.Наиболее ценным является МРТ позвоночника, которое точно показывает состояние позвоночника и заболевания дисков. При невозможности проведения МРТ проводят КТ. Простое рентгенологическое исследование рентген позвоночника может показать дископатическое сужение межпозвонкового пространства и остеофиты.
Лечение дископатии зависит прежде всего от ее тяжести. В легких случаях достаточно препаратов, реабилитации позвоночника , упражнений и мануальных техник.Популярные в США эпидуральные инъекции очень эффективны при лечении грыжи позвоночника. Хирургия спины предназначена для самых тяжелых случаев.
Пациенты часто спрашивают, кто лечит дископатию. Многие врачи-специалисты называются врачами-позвоночниками. Найдите врача, который знает, как быстро и эффективно лечить дископатию. Лечением дископатии занимаются врачи медицинской реабилитации, неврологи, ортопеды и нейрохирурги.
При тяжелой дископатии, особенно при большой грыже или грыже позвоночника, сдавливающей менингеальный мешок и нервные корешки в латеральном углублении или межпозвонковом отверстии, традиционного лечения может быть недостаточно. Эпидуральная инъекция, которая точно вводится непосредственно в область сдавления нерва в позвоночнике, дает очень хорошие результаты. Процедура часто может излечить даже очень большие грыжи.
Реабилитация поясничного, грудного и шейного отделов позвоночника помогает вылечить дископатию и предотвратить рецидив.Он состоит из многих методов терапии.
Упражнения при дископатии должны подбираться индивидуально для каждого пациента. Не каждую грыжу позвоночника можно вылечить одними и теми же упражнениями. Примером этого является гиперэкстензия в терапии Маккензи, которая помогает одним пациентам и вредит другим. Хороший врач или физиотерапевт знает какие упражнения нельзя делать при дископатии . Также упражнения для дископатии поясничного отдела отличаются от упражнений для остальной части позвоночника.
Изометрические упражнения для позвоночника и мышц живота в сочетании с растяжкой контрактур способствуют устранению дефектов осанки, часто являющихся причиной дископатии.
Мануальная терапия – ценный метод реабилитации позвоночника. Терапия мягких тканей помогает лечить осложнения дископатии. Нейромобилизация — это метод, используемый при серьезных осложнениях дископатии, таких как паралич, или во время реабилитации после операций на позвоночнике.
Физиотерапия предлагает такие процедуры, как магнитное поле, токи TENS, ультразвук или лазер.
Массаж часто применяют при ишиасе. Он также помогает при других формах дископатии, особенно при болях в плече. Массаж расслабляет мышцы и уменьшает чувство боли.
Вытесненный диск не может быть вставлен, поэтому вправление позвоночника при тяжелой дископатии не работает. Хиропрактик не должен выполнять маневры, которые могут повредить нервы или спинной мозг.
Операции на спине проводятся в самых тяжелых случаях. Лучшие результаты, чем операция на поясничном отделе позвоночника дает хирургию шейной дископатии. Хирургические методы сопряжены с риском, но в некоторых случаях они необходимы, особенно при наличии тяжелых неврологических симптомов, таких как паралич.Обычно используемыми хирургическими методами являются дискэктомия и менее инвазивная микродискэктомия. Иногда также имплантируют дисковые имплантаты.
Во-первых, дископатию можно лечить, как правило, без хирургического вмешательства. Это не означает, что ваши диски восстановятся, но боль может полностью уйти. Чаще всего вы также можете вернуться к работе. Помните, что нельзя наклоняться с округленной спиной и избегать вращения туловища. Упражнения для позвоночника следует делать регулярно, чтобы укрепить и растянуть нужные мышцы.Многие люди имеют дископатию и не подозревают об этом, так как в большинстве случаев она не вызывает дискомфорта.
.