2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Купить одну ампулу 20 мл. Тразограф/Омнипак/Новатризоат 20 мл
½ ампулы препарата растворить в стакане воды и выпить за 8 часов до исследования
Оставшуюся ½ ампулы растворить в стакане воды и выпить за 4 часа до исследования
за 1-1,5 часа пить воду, в зависимости от наполненности мочевого пузыря, за час не мочиться.
Прекратить прием пищи за 4 часа до обследования.
Исследование проводится при среднем наполнении мочевого пузыря. Перед исследованием необходимо не мочиться в течение 2–3 часов и выпить 0,5 л негазированной жидкости за 1 час до процедуры. Накануне исследования рекомендуем очистить кишечник — слабительные средства с обязательной очищающей клизмой в конце дня. За 30–40 мин до исследования рекомендуем принять спазмолитик («Но-шпа», «Дротаверин»). Женщинам важно указать день менструального цикла.
МРТ органов брюшной полости проводят натощак. Если исследование невозможно провести утром — допускается лёгкий завтрак. За 2–3 дня до обследования необходимо перейти на бесшлаковую диету: исключить из рациона продукты, усиливающие газообразование в кишечнике (сырые овощи, богатые растительной клетчаткой, цельное молоко, чёрный хлеб, бобовые, газированные напитки, а также высококалорийные кондитерские изделия — пирожные, торты). Для уменьшения метеоризма в течение этого промежутка времени целесообразно принимать ферментные препараты («Фестал» или «Мезим-форте») и энтеросорбенты (активированный уголь из расчёта 1 таб. на 10 кг веса или «Эспумизан» по 1 таб. 3 раза в день). За 30–40 мин до исследования рекомендуем принять спазмолитик («Но-шпа», «Дротаверин»). Все лекарственные препараты следует принимать при отсутствии противопоказаний.
Не требуют специальной подготовки.
Аналогично вышеуказанной подготовке к МРТ. При необходимости обследования толстого кишечника необходима дополнительная его очистка либо клизмением либо применением специальных препаратов типа «Фортранс» (аналогов) согласно прилагаемой инструкции.
Не требуют специальной подготовки.
Чтобы пройти ультразвуковое исследование органов малого таза нужно предварительно подготовиться. Для УЗИ - исследования малого таза нужно, чтобы мочевой пузырь был полным. При наличии сопутствующих хронических заболеваний кишечника, характеризующихся вздутием живота, нужно постараться избавиться от газов. С этой целью рекомендуют три дня принимать активированный уголь по несколько таблеток. За три дня до проведения исследования также нужно отказаться от газообразующих продуктов, таких как овощи, фрукты в сыром виде, черный хлеб и т.д. Готовясь к УЗИ органов малого таза, за пару дней можно воспользоваться очистительной клизмой. В день проведения УЗИ органов малого таза можно есть и пить, так как исследование проводят не на голодный желудок. Чтобы мочевой пузырь был полным, надо медленно выпить полтора литра жидкости: воды, чаю или морса - не имеет значения. Если уже нет возможности терпеть, можно частично опорожнить пузырь, но потом придется выпить еще, для того чтобы мочевой пузырь к моменту процедуры находился в достаточно наполненном состоянии.
Проводится натощак, не ранее чем через 8-12 часов после последнего приема пищи. У тучных людей при значительном вздутии живота необходимо проводить соответствующую подготовку с соблюдением трехдневной диеты с исключением продуктов, усиливающих газообразование в кишечнике (овощи, фрукты в сыром виде, черный хлеб), а также приемом таблеток эспумизана по 2 таблетки 3 раза в день в течение 3 дней.
Специальной подготовки не требуется.
Исследование проводится строго натощак. При выполнении исследования в утренние часы рекомендуется ужин накануне исследования не позже 19:00 При выполнения исследования в дневные часы рекомендуется последний приём пищи за 5 часов до исследования. Не разрешается ни пить, ни курить.
Накануне исследования (за день до назначенной даты) вам необходимо соблюдать специальную «очищающую» бесшлаковую диету: Нельзя употреблять в течение всего дня мясные продукты, птицу, рыбу, крупы и каши, хлеб и макаронные изделия, овощи и фрукты в любом виде, орехи и т.п. Разрешается в течение дня употреблять только прозрачные жидкости - минеральную воду, чай без сахара, прозрачные осветленные соки без мякоти, прозрачный бульон.
Полная очистка кишечника достигается без очистительных клизм. Для подготовки обычно необходимо 4 пакетика препарата «Фортранс». Каждый пакетик необходимо растворить в 1 литре воды. 4 литра раствора Фортранса принимаются во второй половине дня накануне колоноскопии примерно с 17:00, последний прием пищи завершить за 3 часа до начала приема препарата. Каждый литр раствора принимать на протяжении часа - полутора, по стакану в течение 15 – 25 мин отдельными глотками. Через 45-60 мин у Вас появится жидкий стул. Опорожнение кишечника завершается выделением прозрачной или слегка окрашенной жидкости через 2-3 часа после приема последней дозы Фортранса.
В 15 часов, накануне дня исследования развести 100 мл препарата в 1,5 литрах воды и выпить в течение 3-4 часов. У вас должна появиться умеренная безболезненная диарея. Повторить все в 19 часов. Выходящая из вас промывная жидкость постепенно должна становиться более чистой и не иметь дополнительных примесей.
Исследование проводится в утренние часы, натощак. Пациент не должен курить перед исследованием, пользоваться бронхолитиками. Пациент должен знать свой вес и рост.
Тест проводится через 1-1,5 часа после еды. Должна быть удобная одежда и обувь. Проба должна выполняться на фоне отмены нитратов, бета-блокаторов, антогонистов кальция (длительность отмены не менее трех периодов полувыделения каждого препарата).
Перед забором следует провести гигиену внешних половых органов. Собирается только утренняя средняя порция мочи сразу после сна. В лабораторию сдается 100 мл в чистой посуде.
Проводится туалет внешних половых органов, как и перед общим анализом мочи, после чего собирается средняя порция утренней мочи в чистую посуду объемом 100 мл.
Собирают за сутки 8 порций мочи. В 06:00 утра опорожняют мочевой пузырь (эта порция выливается в унитаз). Начиная с 09:00 утра, точно через каждые 3 часа в чистые отдельные емкости собирают 8 порций мочи - до 06:00 утра следующего дня. При этом мочеиспускание проводят в мерную емкость, затем, после перевешивания отбирают около 100 мл в емкость для доставки в лабораторию. На каждой банке отмечают время и объем порции мочи. Проба проводится при обычном питьевом режиме и питании. Следует избегать форсированной питьевой нагрузки.
Утром, тщательно проведите гигиену наружных половых органов и выделите первую струю мочи на счет: "1, 2" в унитаз, а затем соберите среднюю порцию мочи в стерильную посуду. Стараясь не прикасаться к внутренней поверхности пробки и пробирки, положите крышку на чистую салфетку внутренней поверхностью вверх. Завершите мочеиспускание в унитаз. Собранную мочу направляют в лабораторию, время доставки в течение 2 часов.
За 3 дня до исследования необходимо исключить прием противопаразитарных лекарственных средств, использование масляных клизм, ректальных свечей, рентгенологических исследований с применением бария.
Накануне исследования необходимо исключить физические и умственные нагрузки, избегать любых стрессовых ситуаций, исключить прием алкоголя, курение и лекарственных препаратов. Физиотерапевтические процедуры, а также рентгенологические, ультразвуковые исследования проводятся после взятия крови на анализ, т.к. воздействие низкочастотных или высокочастотных излучений могут изменить гематологические показатели крови.
Кровь на исследование забирается после 12 часов голодания и воздержания от приема алкоголя и курения, в утренние часы (между 7 и 9 часами), при минимальной физической активности непосредственно перед взятием (20-30 минут), в положении лежа или сидя.
Магнитно-резонансная томография (МРТ) – это весьма информативный относительно недавно появившийся метод диагностики. МРТ позволяет получать изображение срезов органов, мягких тканей и костей в различных плоскостях, причем в основе метода лежит не ионизирующее излучение, а принцип магнитного резонанса ядер водорода – наиболее широко представленного элемента в организме человека.
Таким образом, метод МРТ практически безвреден. Кроме того, он не требует предварительной подготовки и позволяет проводить диагностику заболеваний как у взрослых, так и у детей.
МРТ с внутривенным контрастированием
Процедуру проводят не ранее чем через 2-3 часа после приема пищи. Допускается прием лекарств. Лекарства следует запивать небольшим количеством воды. В специализированное отделение нужно прибыть за 30 минут до начала исследования.
МРТ суставов
В отделение лучевой диагностики следует прибыть за 20 минут до начала исследования. При необходимости предварительно врач-травматолог должен будет внутрисуставно ввести контраст.
МРТ органов малого таза
Перед исследованием в течение 2-х суток необходимо соблюдать бесшлаковую диету, то есть не рекомендуется употреблять бобовые,
черный хлеб, молоко, газированные напитки, овощи, фрукты, сладкое; разрешены гречка, геркулес, чечевица, рис, чай, кисломолочные продукты (если нет непереносимости), нежирное мясо, рыба, овощные супы. Процедуру проводят натощак или не ранее чем через 3-4 часа после приема пищи. Допускается прием лекарств (запить небольшим количеством воды). Утром перед исследованием делают очистительную клизму, а за 45 минут до начала исследования необходимо опорожнить мочевой пузырь. Женщинам процедуру выполняют на 5-7-й день менструального цикла (если нет других инструкций от лечащего врача).
МРТ молочных желез
Процедуру проводят не ранее чем через 3-4 часа после приема пищи. Допускается прием лекарств (запить небольшим количеством воды). Исследование выполняют на 5-14-й день менструального цикла.
Магнитно-резонансная холангиопанкреатография (МРХПГ)
Исследование проводят строго натощак (не ранее чем через 6 часов после приема пищи). За 3 часа до исследования не следует ничего пить.
МРТ печени
МРТ печени проводят натощак или не ранее чем через 3-4 часа после приема пищи. Допускается прием лекарств (запить небольшим количеством воды). За 2 часа до исследования необходимо воздержаться от приема любой жидкости.
МРТ предстательной железы
Исследование проводят натощак или не ранее чем через 3-4 часа после последнего приема пищи. Допускается прием лекарств (запить небольшим количеством воды). За 2 дня до исследования необходимо соблюдать бесшлаковую диету, т.е. не рекомендуется употреблять бобовые, черный хлеб, молоко, газированные напитки, овощи, фрукты, сладкое; разрешены гречка, геркулес, чечевица, рис, чай, кисломолочные продукты (если нет непереносимости), нежирное мясо, рыба, овощные супы. Утром перед исследованием делают очистительную клизму.
МРТ тонкой кишки (МРТ-энтерография)
Исследование проводят натощак или не менее чем через 3-4 часа после последнего приема пищи. Необходимо прибыть на исследование за 30-40 минут до назначенного времени. В течение 40 минут нужно будет выпить 2 литра раствора фортранса (1 пакетик растворяют в 1 л воды) или маннитола (200 мл на 1,5 л воды). Пьют по 150-200 мл каждые 5 минут (препарат выдается в отделении). Непосредственно перед исследованием сделают внутримышечную инъекцию 1 мл глюкагона с целью временного подавления перистальтики.
Компьютерная томография (КТ) - это одна из наиболее современных и высокоинформативных методик лучевой диагностики. Получаемые изображения характеризуются высокой точностью и диагностической ценностью. Изображения получают с помощью особого вида рентгеновского аппарата и компьютерной обработки данных. Компьютерный томограф Европейского медицинского центра, услугами которого мы пользуемся, позволяет провести исследование любого вида — от КТ головного мозга до КТ суставов.
Подготовка к компьютерной томографии
Стандартная КТ (без контраста, без наркоза) не требует от пациента специальной подготовки и длится не более 40 минут. Перед проведением процедуры необходимо снять с себя все предметы с металлическими элементами, попадающие в зону сканирования.
Важно! Если при выполнении КТ возможно или планируется применение рентгеноконтрастного вещества, то за 48 часов до исследования и в течение 48 часов после него необходимо отменить сахароснижающие препараты, содержащие метформин, перейти на другие препараты, посоветовавшись с Вашим эндокринологом.
Подготовка к исследованию органов брюшной полости, печени, желчного пузыря, желчевыводящих путей, почек и надпочечников
За 12 часов до КТ можно употреблять что-то очень легкое (чай, кефир, йогурт).
За час до КТ следует выпить 1 литр разбавленного раствора урографина или другого контрастного вещества по указанию рентгенолога (в случае с урографином на 1 литр воды разводят 1 ампулу препарата 76%—20 мл).
Подготовка к компьютерной томографии органов малого таза
Исследование проводят натощак или не менее чем через 3—4 часа после последнего приема пищи. Допускается прием лекарств (запить небольшим количеством воды). Непосредственно перед исследованием вам предложат выпить около 500—600 мл воды.
Подготовка к КТ сердца и коронарных артерий, КТ-ангиография любого сегмента сосудистого русла
При проведении КТ-коронарографии важным условием является обеспечение малой частоты сердечных сокращений (пульс 65 уд. в мин или реже), поэтому получая направление на данное исследование, с кардиологом необходимо обговорить этот аспект. Возможно, он назначит дополнительные лекарства.
КТ проводят натощак или не менее чем через 3 часа после последнего приема пищи. В день исследования рекомендуется воздержаться от курения, употребления кофе, чая и энергетических напитков.
Для большинства исследований никакой специальной подготовки не требуется. Исключением являются исследования органов брюшной полости и малого таза. О них мы и расскажем подробнее:
За 2-3 дня рекомендована легкая диета, исключающая продукты, усиливающие перистальтику кишечника и газообразование.
Накануне – очистить кишечник, чтобы петли кишечника, заполненные содержимым, не препятствовали визуализации матки и придатков (клизма вечером перед исследованием).
Исследование желательно проводить натощак или после легкого завтрака (за 2-3 часа) для уменьшения перистальтики кишечника.
При болях в животе и во избежание спастического состояния матки и кишечника за 30-40 минут до исследования можно принять спазмолитики (таблетки «Но-шпа»), при этом избегать приема слабительных препаратов.
Целесообразно проведение исследования при среднем наполнении мочевого пузыря.
Женщинам – рекомендовано проведение на 5-7 день менструального цикла, мужчинам – после биопсии возможно проведение минимум через 5 недель.
За 2-3 дня перед исследованием поджелудочной железы, печени и селезенки назначается безуглеводная диета.
В течение суток до исследования рекомендуется воздержаться от газированных напитков, фруктов, овощей, черного хлеба и других продуктов, повышающих газообразование.
В день проведения – следует ограничиться самой легкой пищей, не употреблять кофе, чай (после приема пищи должно пройти 6-8 часов).
В течение 3-4 часов до исследования – избегать питья и не принимать пищу. В случае повышенного газообразования можно принять «Эспумизан» или активированный уголь.
Онлайн запись на прием / консультацию
Заполните форму и мы вам перезвоним
| Наименование исследования | Подготовка | Противопоказания |
| МРТ органов малого таза | * Для обследования мочевого пузыря требуется его наполнение, т.е. за 1 час до исследования выпить 1 литр негазированной воды * Для обследования предстательной железы (у мужчин), матки, яичников и т.д. (у женщин) наполненность мочевого пузыря не требуется | * Беременность до 12 недель * Наличие искусственного водителя ритма (кардиостимулятора) * Искусственные клапаны в сердце * Скобки, микроспирали в головном мозге либо на сосудах сердца * Наличие металла в теле (эндопротезы, спицы, в некоторых случаях брекеты) |
| МРТ органов брюшной полости | * За 2 дня до обследования газоснижающая диета (исключаются такие продукты питания, как свежие овощи, фрукты, свежевыжатые соки, капуста, молоко, яйца, рыба, черный хлеб, бобовые) * Прием эспумизана * В день обследования пациент легко завтракает, на обследование приходит натощак | |
| МРТ других зон | * Подготовка не требуется | |
| МСКТ органов брюшной полости и малого таза | * Для обследования мочевого пузыря требуется его наполнение, т.е. за 1 час до исследования выпить 1 литр негазированной воды * Для обследования предстательной железы (у мужчин), матки, яичников и т.д. (у женщин) наполненность мочевого пузыря не требуется * За 2 дня до обследования газоснижающая диета (исключаются такие продукты питания, как свежие овощи, фрукты, свежевыжатые соки, капуста, молоко, яйца, рыба, черный хлеб, бобовые) * Прием эспумизана * В день обследования пациент легко завтракает, на обследование приходит натощак | Беременность |
| МСКТ любой области с контрастом | * Результаты анализа крови на КРЕАТИНИН и МОЧЕВИНУ *Если у пациента стоит диагноз сахарный диабет, необходимо за 48 часов прекратить прием препаратов, содержащих метформин *Если пациент наблюдается у эндокринолога, анализы крови на ТТГ и Т4 свободный *На обследование необходимо прийти натощак *Принести результаты УЗИ (при наличии) | Аллергия на йод, повышенные показатели анализов крови на креатинин, мочевину, ТТГ и Т4 свободный. Беременность |
| Экскреторная урография | Освобождение кишечника от газов и каловых масс. Возможны два варианта: 1. При помощи клизм накануне вечером в 20-22 часа и утром за 2-3 часа до исследования. 2. Применение препарата ФОРТРАНС. Для взрослых пациентов старше 15 лет содержимое одного пакета следует растворить в 1 л воды и размешать до полного растворения. Раствор следует принимать в дозировке, равной 1 л на 15-20 кг массы тела, что соответствует 3-4 литрам. Однократно – 4 л вечером, начиная с 18 часов по 1 л препарата с интервалом в 1 час либо 2 л раствора вечером накануне исследования и 2 л утром за 3-4 часа до начала процедуры. *Результаты анализа крови на КРЕАТИНИН и МОЧЕВИНУ *Если у пациента стоит диагноз сахарный диабет, необходимо за 48 часов прекратить прием препаратов, содержащих метформин *Если пациент наблюдается у эндокринолога, анализы крови на ТТГ и Т4 свободный За два дня до исследования рекомендуется: белый хлеб, отварное мясо, рыба, сливочное масло, сыр. Не рекомендуется: молочные продукты, овощи, яблоки, сладости, кофе, алкоголь. В день исследования пациенту рекомендуется получить легкий завтрак, исключающий вышеперечисленные продукты! | Аллергия на йод, повышенные показатели анализов крови на креатинин, мочевину, ТТГ и Т4 свободный. Беременность |
| УЗИ органов брюшной полости | *За 2 дня до обследования газоснижающая диета (исключаются такие продукты питания, как свежие овощи, фрукты, свежевыжатые соки, капуста, молоко, яйца, рыба, черный хлеб, бобовые) *Прием эспумизана *В день обследования пациент легко завтракает, на обследование приходит натощак (последний прием пищи перед обследованием за 5 часов) | |
| УЗИ органов малого таза (абдоминально) | Наполненный мочевой пузырь | |
| УЗИ предстательной железы (трансректально) | Наполненный мочевой пузырь, опорожненный кишечник. Освобождение кишечника от газов и каловых масс. Возможны два варианта: 1. При помощи клизм накануне вечером в 20-22 часа и утром за 2-3 часа до исследования. 2. Применение препарата ФОРТРАНС. Для взрослых пациентов старше 15 лет содержимое одного пакета следует растворить в 1 л воды и размешать до полного растворения. Раствор следует принимать в дозировке, равной 1 л на 15-20 кг массы тела, что соответствует 3-4 литрам. Однократно – 4 литра вечером, начиная с 18 часов по 1 л препарата с интервалом в 1 час либо 2 л раствора вечером накануне исследования и 2 л утром за 3-4 часа до начала процедуры. |
МРТ органов малого таза – точное, безопасное и информативное обследование людей любого пола и возраста. Метод позволяет предупредить развитие новообразований или обнаружить их на начальной стадии. Точность обследования позволяет рассмотреть ткани и органы в разных плоскостях, с частотой срезов – до миллиметра. В результате обследования без контраста и с контрастированием получают качественные снимки – основания для составления плана лечения. Процедура полностью безболезненна, без вмешательства в организм.
Получить консультацию специалиста или записаться на прием
Симптомами, которые служат основанием для назначения процедуры, являются:
Чаще всего проводят исследование яичников и матки. Симптомы для назначения МРТ диагностики:
Сделать МРТ таза необходимо, если у пациента:
Исследование полностью безопасно. Исключение – беременность.
Исследование не проводится, если у пациента:
Перед обследованием пациент снимает металлические предметы (любые).Процедуру проводят, когда больной лежит, сохраняя неподвижность.При использовании контраста перед исследованием препарат вводят в вену.
В отдельных случаях (по показаниям) для проведения исследования может возникнуть необходимость в использовании контраста. В качестве контрастирующего вещества используются парамагнитные препараты, изменяющие контрастность тканей по отношении друг к другу, и за счет этого повышающие объем и качество полученных данных. Контрастное вещество на основе йода вводится внутривенно и накапливается в тканях, что дает возможность визуализировать функциональность органов.
Такой подход позволяет обнаружить злокачественное образование, так как его размеры и границы получаются отчетливыми, видны метастазы.Диагностику с контрастированием назначают после химиотерапии для контроля динамики развития опухоли.
Общая длительность обычной процедуры – полчаса. Использование контраста продляет процедуру на 20 минут.
Получить консультацию специалиста или записаться на прием
Метод позволяет выявить и диагностировать патологии:
Результаты исследования позволяют выявить причины болей.Современное МРТ сканирование – эффективная альтернатива другим, болезненным методам (лапароскопии и гистероскопии). По результатам исследования врач пишет заключение. Обычно это занимает 2 часа.
Боли и дискомфорт в области малого таза являются сигналом к проведению диагностики для предупреждения осложнений. МРТ исследование – наиболее информативный вариант, который можно реализовать в клинике РАН, в Москве по доступной цене. Хорошо подготовленные опытные врачи-диагносты выполнят эту процедуру максимально информативно.
Здесь ведется обследование на самых современных аппаратах, дающих трехмерное изображение органов и костей. Записаться на обследование можно на сайте. Узнайте подробности выполнения МРТ малого таза и стоимость процедуры по указанному телефону.
Люди, которым назначили ультразвуковое исследование, интересуются, можно ли есть перед УЗИ брюшной полости. Обычно перед УЗ-сканированием нет необходимости соблюдать диету. Исключением является обследование органов брюшной полости. Максимальную точность подобная диагностика предоставит только при правильной подготовке. В противном случае результат будет искажен помехами, из-за чего будет поставлен неправильный диагноз.
Можно ли есть перед УЗИ? Ультразвуковое исследование проводят натощак. Поэтому в течение 8-10 часов нельзя есть, а в течение 2-3 часов пить. Для детей длительность голодания сокращается. Грудничкам не дают кушать в течение 3 часов, 1-3-летним малышам— на протяжении 4 часов, а детям в возрасте 3-12 лет — 6-8 часов. Пить воду детям не рекомендуется в течение часа.
Людям с диагностированным сахарным диабетом нельзя долго голодать. Поэтому им перед сеансом можно выпить чай и съесть кусочек подсушенного белого хлеба. Употреблять пищу нужно понемногу, но часто (через каждые 3-4 часа). Нельзя запивать еду. Пить разрешается только через 40 минут после еды либо за час до нее. Во время приема пищи нельзя спешить и разговаривать, чтобы не допустить заглатывания воздуха.
В течение дня следует выпивать около полутора литра жидкости: очищенной или минеральной негазированной воды, несладкого слабо заваренного чая, травяных чаев, несладкого компота, жидкого киселя.
Ужин накануне диагностики должен быть легким, нельзя употреблять мясные и рыбные блюда. Завтракать в день проведения диагностики нельзя. Если обследование назначено на послеобеденное время, то разрешен легкий завтрак, но за пару часов до похода в клинику нужно принять энтеросорбенты.
Диета перед УЗИ брюшной полости направлена на качественную визуализацию, получение максимально точных результатов и предотвращение искажений. Поэтому в течение 3-4 суток перед обследованием нужно уделить особое внимание питанию. Нужно употреблять продукты, которые сводят к минимуму раздражение слизистых оболочек и газообразование, предотвращают сжимание гладкой мускулатуры.
Следует исключить из рациона продукты, усиливающие газообразование:
Разрешается кушать каши из различных круп, сваренные на воде, постное мясо, нежирную рыбу, вареные яйца, твердый сыр, белый хлеб. Пищу нужно готовить на пару, отваривать или запекать.
Многие люди привыкли по утрам пить кофе. Но перед диагностикой придется воздержаться от этой привычки. Напиток изменяет функциональность внутренних органов, повышает тонус сосудов, расслабляет мышцы желчного протока, стимулирует деятельность желчного пузыря.
Чай пить можно, но он должен быть несладким и некрепким. Рекомендуется отдавать предпочтение зеленому чаю либо напитку, приготовленному на основе трав. Но в день диагностики пить его нельзя, так как он также содержит кофеин.
В период подготовки к УЗИ брюшной полости можно придерживаться следующего меню:
Соблюдение диеты перед диагностикой не только обеспечит высокую точность результата, но и принесет пользу организму — окажет оздоравливающее действие, позволит сбросить несколько килограммов, понизит нагрузку на внутренние органы.
Нужно знать, что исказить общую картину болезни способны различные факторы:
За 12 часов до диагностики следует очистить кишечник, сделав клизму — при помощи кружки Эсмарха вводят в прямую кишку 1,5 литра прохладной воды. Альтернативой клизме могут стать микроклизмы либо слабительные средства.
При необходимости врач может назначить медикаменты, чтобы улучшить пищеварение и предотвратить метеоризм. От других лекарств, особенно спазмолитиков, желательно отказаться. Если же этого сделать нельзя, то обязательно нужно сообщить врачу.
На протяжении двух часов перед диагностикой нужно воздержаться от курения, так как никотин провоцирует спазмы желчного пузыря и желудка. К тому же курение способствует всасыванию воздуха.
Перед походом в клинику нельзя пользоваться освежающими леденцами и жевательной резинкой.
Если запланировано обследование органов мочеполовой системы, за полтора часа до процедуры нужно выпить литр воды, не содержащей газов, и не мочиться.
Если пациент проходил колоноскопию, фиброгастродуоденоскопию, рентгенографию с контрастом, то делать ультразвуковое исследование можно только через двое суток.
После процедуры диагност выдает пациенту протокол, в котором описывается каждый орган и отмечаются все изменения. На основе полученной информации врач, выдавший направление, ставит диагноз и назначает лечение. При необходимости он может назначить дополнительную диагностику. Если патологии отсутствуют, то в протоколе указывается, что на органах, расположенных в брюшной полости, нет никаких особенностей.
После проведения УЗИ можно возвращаться к привычному образу жизни и обычному рациону. Ограничения в питании понадобятся только в том случае, если врач на основе результатов диагностики назначит специальную диету.
Наша клиника предлагает следующие виды УЗИ
и другие.
Для каждого МРТ требуется направление. При отсутствии направления возможно оформление направления врачом-рентгенологом в Медицинском центре iMed24 (стоимость оформления направления включена в стоимость обследования). В случае проведения тестов, предполагающих введение контрастного вещества, необходимо измерить уровень креатинина в крови.
Внимание! Категорически запрещается приносить в лабораторию МРТ металлические элементы и электронные устройства.
Абсолютным противопоказанием к МРТ-обследованию является наличие:
Кардиостимулятора и других нейростимуляторов (например, слуховых имплантов) - магнитное поле, создаваемое МР-аппаратом, может вызывать нарушения в работе кардиостимулятора и представляют угрозу для здоровья и жизни больного.
Металлические инородные тела (например, железные опилки, частицы дроби или осколки внутри тела) - они могут двигаться под действием сильного магнитного поля.Расположение этих элементов внутри орбит особенно опасно, так как может привести к повреждению глазного яблока.
Относительный противопоказание для экзамена MR - это наличие:
В вышеперечисленных случаях перед обследованием необходимо предоставить справку от направившего врача об отсутствии противопоказаний для высокопольного магнитно-резонансного исследования.
Беременные пациенты должны сообщить об этом своему рентгенологу.
Кормящие грудью пациентки не должны кормить грудью в течение 24 часов после обследования.
Препарат гарантирует высокое качество рентгенологического изображения, что позволяет поставить более точный диагноз.
Препарат гарантирует высокое качество рентгенологического изображения, что позволяет поставить более точный диагноз.
Препарат гарантирует высокое качество рентгенологического изображения, что позволяет поставить более точный диагноз.
НЕДОСТАВКА АНЕСТЕЗИОЛОГИЧЕСКОЙ АНКЕТЫ В КМ iMed24 В ТЕЧЕНИЕ 14 ДНЕЙ ДО РЕЗУЛЬТАТОВ ОБСЛЕДОВАНИЯ АВТОМАТИЧЕСКОЕ АННУЛИРОВАНИЕ.
Анкету можно доставить лично или отправить по электронной почте [email protected]
Необходимые диагностические исследования, которые необходимо провести за 7 дней до планируемой даты обследования под наркозом:
Для детей необходима педиатрическая квалификация За 24 часа до исследования (sic!)
В день исследования:
МРТ должен предшествовать тест на креатинин. Если у пациента есть результаты предыдущих визуализирующих исследований, также покажите их врачу. Перед самим осмотром необходимо смыть макияж и снять металлические предметы, например, часы или украшения.
В последние годы передовые методы визуализации приобрели огромную роль в лечении многих заболеваний, облегчая и ускоряя их диагностику.Некоторые пациенты проходят МРТ или КТ во время лечения, во время госпитализации или во время амбулаторного лечения.
Магнитно-резонансная томография (МРТ) — это визуализирующее исследование, в котором используется сильное магнитное поле — обычно от 0,5 до 3,0 Тесла.
В отличие от рентгеновских лучей используется в рентгеновских лучах или ТК МРТ не оказывает вредного воздействия на организм человека.
Изображения, полученные таким образом, дают очень подробную информацию о структурах тела, в том числе скрытых костями, таких как сердце и мозг. Дополнительным преимуществом является возможность получения сагиттальных, фронтальных и поперечных срезов без изменения положения больного. МРТ также имеет большое преимущество в визуализации мягких тканей по сравнению с КТ или рентгеном, благодаря чему, среди прочего, нашел широкое применение. при визуализации головного, спинного мозга и суставов .
Читайте также:
Томография и МРТ - в чем разница?
Компьютерная томография - что исследует?
При отсутствии показаний к срочной диагностике и госпитализации МРТ проводится стабильным пациентам в амбулаторных условиях. Время ожидания обследования, возмещаемого Национальным фондом здравоохранения, может составлять до года. Альтернативой является проведение опроса в частном порядке. Цена на магнитно-резонансную томографию варьируется в зависимости от региона Польши и учреждения, а также части тела, на которой будет проводиться исследование.Например, МРТ головы стоит около 350-600 злотых, брюшной полости - 350-700 злотых, всего позвоночника - около 1000 злотых. Цена увеличивается примерно на 100-200 злотых, если используется контраст.
Читайте также:
Резонанс с контрастом или без? Безопасны ли контрастные вещества?
МРТ обычно проводят при различных заболеваниях для оценки тканей:
Показания включают такие заболевания, как:
МРТ можно проводить во время беременности для визуализации плода в утробе матери, но не рекомендуется в первом триместре.
Читайте также:
Магнитно-резонансная томография позвоночника - когда проводится?
Какие показания к МРТ брюшной полости?
В связи с неинвазивностью и безопасностью исследования противопоказаний немного.Важнейшим из них является наличие металлических инородных тел - металлических осколков или зажимов на сосудах, оставшихся после операций. Сильное магнитное поле может сместить металлические предметы и поставить под угрозу безопасность пациента. Однако большинство имплантатов, используемых в хирургии или стоматологии, не обладают магнитными свойствами, и их наличие будет только искажать получаемое изображение. Магнитно-резонансная томография может быть выполнена после выдачи медицинской справки в случае пациентов с:
Кардиостимуляторы и кохлеарные импланты являются абсолютным противопоказанием для прохождения обследования.
Иногда есть показания для введения внутривенного контрастного вещества , содержащего гадолиния . Повышенная чувствительность к нему является противопоказанием к тесту, если только польза не перевешивает риски - тогда используется соответствующая премедикация. Реакция гиперчувствительности обычно легкая и встречается реже, чем гиперчувствительность к препаратам йода, используемым при КТ.
Беременность после 1 триместра и менструация не против в МРТ проповеди.
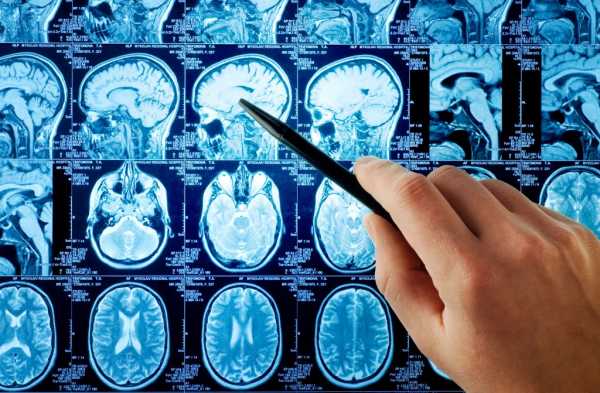
Идет исследование с 20 по 60 минут . В это время пациент должен лежать неподвижно и подвергаться воздействию громких звуков. По этой причине клаустрофобия, другие тревожные расстройства или отсутствие сотрудничества со стороны пациента могут быть противопоказанием.
Перед МРТ не следует прекращать прием лекарств или ограничивать потребление пищи, если иное не указано врачом – это может варьироваться в зависимости от объема обследования (вы должны соблюдать пост перед МРТ). Также следует помнить о тесте на креатинин перед МРТ (до 2 дней) и сообщать врачу о серьезных состояниях – в частности о проблемах с почками и возможности беременности.
Если у вас есть какие-либо предыдущие результаты тестов визуализации, возьмите их с собой. Это облегчит врачу интерпретацию полученного изображения путем сравнения его с предыдущим состоянием.
Перед исследованием смойте макияж и удалите все металлические предметы, например, b украшения, пояс, слуховой аппарат, телефон или карточки y магнитные e
7
Во время исследования пациент лежит на узком столе, стараясь оставаться неподвижным.При необходимости он должен следовать выслушанным инструкциям техника. Из-за громких звуков устройства пациенты, которые более чувствительны к звукам, могут использовать беруши.
Если для теста используется контрастное вещество, медсестра вводит канюлю, через которую вводится контраст после первой части теста. После осмотра пациента наблюдают в течение 30 минут на предмет возможных реакций повышенной чувствительности. После возвращения домой рекомендуется употреблять большое количество воды, чтобы быстрее вывести контраст.После обследования без контраста пациент не требует наблюдения и может вернуться домой без каких-либо ограничений.
Источники:
Диагностика органов малого таза начинается с базового обследования, т.е. УЗИ. УЗИ – самый безопасный метод, позволяющий получить поперечное сечение выбранных частей тела. Однако он не всегда дает достаточно информации для постановки диагноза. Кроме того, используется компьютерная томография (КТ) таза .Однако использование томографии имеет некоторые ограничения в связи с тем, что введение йодсодержащего контрастного вещества у некоторых людей нецелесообразно.
Компьютерная томография с контрастом не проводится при аллергии на йод или у людей с зобом. Противопоказания также появляются в случае женщин детородного возраста, беременных женщин и детей. Особенно в таких случаях рекомендуется проведение магнитно-резонансной томографии, поскольку контрастное вещество, используемое при этом обследовании, основано на гадолинии и реже вызывает нежелательные реакции организма.
Поводом для проведения МРТ малого таза являются не только противопоказания к томографии. МРТ является эффективной формой многоплоскостной визуализации. Полученные изображения отличаются хорошим разрешением и высокой контрастностью. МРТ также полностью безопасна для большинства пациентов, поэтому может заменить более инвазивные методики, применяемые в диагностике урологических и онкологических заболеваний. Он позволяет провести детальный анализ мочеполовой системы мужчин и женщин.
МРТ малого таза используется для выявления тревожных изменений, а также для контроля текущего лечения. Обычно МРТ дополняет ультразвуковое, гинекологическое и цитологическое исследования. Полезность МРТ неоценима, когда невозможно четко интерпретировать остальные тесты визуализации.На основании магнитно-резонансной томографии малого таза можно выявить ранние опухолевые изменения. Полученное изображение также позволяет провести квалификацию для дальнейшего лечения и планирования лечения.
МРТ таза позволяет поставить диагноз :
Цена МРТ таза составляет примерно от 440 до 600 злотых.
Хотя МРТ использует магнитное поле и радиоволны, безвредные для человеческого организма, он может вызвать опасные осложнения при контакте с металлическими частями и электрическими устройствами.По этой причине противопоказаний к МРТ распространяются на людей, у которых в организме есть инородные тела – металлические имплантаты, кардиостимуляторы, нейростимуляторы, инсулиновая помпа, кохлеарные имплантаты или металлические осколки или опилки в организме, особенно в глазу.
Воздействие магнитного поля на инородные тела зависит от его напряженности. Негативными последствиями являются опасное для здоровья смещение предмета, а также его нагрев, вызывающий ожоги тканей. Перед процедурой врач также должен сообщить о несъемных аппаратах, эндопротезах, дентальных имплантатах, швах и беременности.Они не являются абсолютным противопоказанием, но окончательное решение о допуске к обследованию принимает специалист.
Дополнительные меры предосторожности при МРТ малого таза касаются контрастного вещества или контраста. Редко вызывает аллергические реакции, но это нельзя исключать. Поэтому, прежде чем идти на МРТ с контрастом, необходимо пройти лабораторные анализы и измерить уровень креатинина. Забор крови следует проводить за несколько дней до исследования, желательно не позднее, чем за 10 дней.
МРТ малого таза можно сделать, когда врач направит нас на обследование после собеседования. За сутки до исследования необходимо опорожнить кишечник. Однако не следует полностью опорожнять мочевой пузырь непосредственно перед МРТ. Пациент должен находиться натощак и иметь при себе результаты других визуализирующих исследований, выполненных на более ранних этапах диагностики.
Обследуемый не может иметь при себе никаких металлических элементов (это касается и одежды с пуговицами или молниями), магнитных карт, телефонов и других электронных устройств.
МРТ малого таза в среднем длится 40–60 минут. В это время пациент лежит неподвижно и выполняет любые распоряжения медперсонала. После завершения МРТ-обследования требуется несколько дней, чтобы появились результаты. Их не собирают сразу, потому что очень важным их элементом является описание, на создание которого уходит некоторое время.
Сравните предложения клиник, выполняющих магнитно-резонансную томографию малого таза.
Контент от medonet.pl предназначен для улучшения, а не замены контакта между пользователем веб-сайта и его врачом. Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом.Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте.
Таз, или даже тазовая кость, представляет собой массивную часть скелета, соединяющую позвоночник с нижними конечностями.Его задача поддерживать вес...
Александра ЛипецМышцы тазового дна, или мышцы Кегеля, представляют собой очень важную группу мышц, ответственных, помимо прочего, за удержание мочи (особенно у женщин)....
- Я могу самостоятельно встать с постели.С помощью костылей я могу ходить по коридору, подниматься по лестнице, - говорит 35-летний Збигнев Скшипчак, сотрудник...
Дорота ПрзерваСогласно одному исследованию, почти 16% женщин страдают от тазовой боли.Почти половина из них обращается за помощью к семейному врачу. Хоть и разные...
Это серьезный симптом?
Лук.Малгожата Куц-РайцаЭто тяжелые травмы, возникающие в результате раздавливания тяжелыми предметами, обломками, падения с высоты, наезда.
Проблема мужского бесплодия достаточно распространена.Статистически получается, что почти половина всех пар, имеющих проблемы с зачатием...
Марта ПавлякИнфекция, боль, проблемы с фертильностью.Интимные недуги до сих пор являются запретной темой для многих мужчин. Им стыдно идти к врачу и рассказывать о своих проблемах и...
Александра МилошЛобковая кость, хотя никто не обращает на нее внимания в повседневной жизни, во время беременности она может быть довольно болезненной.Женщины обычно начинают...
во втором и третьем триместрах беременностиЭндометриоз — заболевание женских половых органов, характеризующееся наличием клеток слизистой оболочки матки (эндометрия) вне матки (эктопические клетки). Эти клетки (и их строма) напоминают клетки внутри полости (эндометрия) и проявляют секреторную активность. Они реагируют на гормональные изменения менструального цикла, что приводит к хронической воспалительной реакции.Этот процесс приводит к внутреннему кровотечению, развитию болезненных узелков, воспаления, рубцевания и спаек, изменению анатомических взаимоотношений органов малого таза.
Заболевание является одной из наиболее частых причин госпитализации в гинекологические отделения и второй после миомы причиной гистерэктомии (удаления матки).
Эндометриоз — «загадочное» заболевание, причина которого до сих пор не установлена. Среди этиологических факторов выделяют врожденные, экологические, эпигенетические, аутоиммунные и аллергические факторы.Считается, что первичным механизмом образования эндометриоидных очагов является ретроградная менструация, т. е. прохождение менструальной крови по фаллопиевым трубам в полость брюшины и имплантация отслоившихся клеток эндометрия. Однако, поскольку этот механизм наблюдается и у здоровых женщин, то и другие факторы должны способствовать формированию очагов эндометриоза.
Эндометриоз вызывает бесплодие у многих женщин, вызывает хроническую боль и, таким образом, ухудшает качество жизни.Это также представляет собой значительное финансовое бремя для систем здравоохранения, например, в Австрии общие ежегодные расходы на лечение женщин от эндометриоза составляют 300 миллионов евро и сопоставимы со стоимостью ухода за пациентами с болезнью Паркинсона.
Подсчитано, что заболевание встречается у 6-10% всех женщин репродуктивного возраста, но чаще всего диагностируется при диагностических лапароскопических вмешательствах у женщин с синдромом хронической тазовой боли (50-80%) и у женщин с бесплодием (35-50%). %).По оценкам, во всем мире болеет около 180 миллионов женщин. Нет никаких оснований полагать, что заболеваемость эндометриозом увеличивается, хотя все более совершенные методы диагностики могут привести к большему выявлению заболевания.
К факторам риска развития эндометриоза относятся: семейные обстоятельства (в 3–10 раз чаще у женщин, у которых родственницы первой степени страдают эндометриозом), нарушение оттока менструальной крови из матки наружу (пороки развития матки, перенесенные инфекции, травмы и вмешательства), операции), раннее начало первой менструации ( менархе ) и короткие (<27 дней) менструальные циклы и бездетность.
Наиболее частым симптомом эндометриоза является боль в малом тазу. Женщины могут жаловаться на дисменорею, диспареунию (болезненный половой акт), боли при мочеиспускании и дефекации, боли в животе и пояснице, а также хронические тазовые боли (т. Реже встречаются циклический радикулит, боли в нижних конечностях и циклические кровотечения из прямой кишки или половых путей.В очень редких случаях эндометриоза легких могут наблюдаться периодические кровохарканье или одышка.
Женщины с эндометриозом могут также испытывать симптомы со стороны нижних отделов желудочно-кишечного тракта, такие как метеоризм, диарея, диарея, чередующаяся с запорами, и симптомы мочевыводящих путей, такие как императивные позывы или поллакиурия.
Заболевание часто протекает бессимптомно и диагностируется случайным образом, например, во время различных хирургических вмешательств или при контрольном гинекологическом осмотре (например, при гинекологическом осмотре).эндометриоз во влагалище или в рубце после кесарева сечения). Иногда единственным симптомом является снижение женской фертильности. Интенсивность боли не всегда отражает тяжесть вашего эндометриоза.
Появление дисменореи у женщины, еще не предъявлявшей жалоб на этот недуг, всерьез свидетельствует о подозрении на эндометриоз. В таких случаях следует немедленно начинать диагностические мероприятия (особенно у молодых женщин), так как замечено, что нередко наблюдается значительная задержка (даже на 7–12 лет) окончательного диагноза заболевания.Почти у 75% подростков с тазовой болью позже диагностируется эндометриоз.
Всегда следует подозревать эндометриоз, если есть тазовая боль, которая не является первичной менструальной болью.
Эндометриоз диагностируют на основании клинических симптомов, гинекологической пальпации, визуализирующих исследований (обычно УЗИ [УЗИ], иногда магнитно-резонансной томографии [ магнитно-резонансная томография - МРТ]) и изображения, обнаруженного при оперативном вмешательстве (лапароскопии), подтвержденного при гистологическом исследовании взятых срезов.
При гинекологическом осмотре врач оценивает в основном: положение, размеры и подвижность матки и придатков (яичников и маточных труб), крестцово-маточных связок (связок, соединяющих заднюю стенку шейки матки с прямой кишкой и крестцом - a частое расположение эндометриоза) и ректовагинальной перегородки (соединение стенок влагалища и прямой кишки).
Последние два пункта лучше всего оценить при одновременном вагинальном и ректальном исследовании (врач вводит указательный палец во влагалище, а средний — в прямую кишку).Выполнение теста во время менструации повышает шанс обнаружения очагов глубоко инфильтрирующего эндометриоза!
Первичным диагностическим исследованием является ультразвуковое исследование влагалища и прямой кишки. Ультразвуковая картина кист эндометрия (кист, расположенных в яичнике) достаточно характерна. Эти кисты имеют толстые и фиброзные стенки и наполнены плотным содержимым (гемолизированная кровь). В диагностике глубоко инфильтративного эндометриоза используют УЗИ, проводимое через прямую кишку, особенно у женщин с жалобами на кишечник (дисфункция кишечника и эпизоды ректальных кровотечений во время менструации) и при подозрении на изменения стенки толстой кишки и наличие очаговое поражение в задней области вилки влагалища (диаметр ≥3 см).МРТ (при наполненном мочевом пузыре) также является полезным исследованием, так как УЗИ помогает картировать имеющиеся патологические изменения перед плановым хирургическим лечением.
Лапароскопия в настоящее время признана «золотым стандартом» в диагностике эндометриоза. Согласно рекомендациям Польского гинекологического общества от 2012 г., лапароскопию следует проводить особенно женщинам:
90 054 90 055 страдающим диспареунией, дисменореей и хроническими болями, у которых ухудшается качество жизни и фармакологическое лечение неэффективно или противопоказано,Рекомендуется проводить гистологическое исследование всех собранных или удаленных тканей для установления одномоментного диагноза.
При подозрении на глубоко инфильтрирующий эндометриоз, особенно в области мочевого пузыря и толстой кишки, может быть выполнена цистоскопия и/или колоноскопия.
Нет убедительных доказательств в поддержку рутинного определения онкомаркера CA-125 (раковый антиген 125 ).Известно, что его концентрация повышена при среднетяжелом и тяжелом эндометриозе, но его чувствительность (т.е. вероятность обнаружения заболевания) не превышает 30%. С другой стороны, в обоснованных случаях определение концентрации СА-125 иногда помогает в принятии решения о дальнейшей процедуре.
Лечение эндометриоза является горячей темой в медицинском сообществе из-за высокой частоты рецидивов. Применяются фармакологические, хирургические и комбинированные методы (оба метода).Выбор метода лечения зависит от его клинической эффективности, переносимости и затрат на терапию, опыта врача и степени сотрудничества с пациентом. Важным фактором, определяющим выбор метода, являются материнские планы пролеченной женщины.
Принцип лечения заключается в том, чтобы вызвать аменорею и создать состояние гипоэстрогении, что теоретически должно предотвратить рост эндометрия и способствовать регрессу поражений и облегчению боли.Однако симптомы заболевания могут вновь появиться после прекращения терапии.
Фармакотерапия включает: гормональные контрацептивы (эстрогены-гестагены), аналоги гонадотропин-рилизинг-гормона ( агонисты гонадотропин-рилизинг-гормона - Gn-RH), прогестины, реже даназол и ингибиторы ароматазы (чаще всего вместе с ДТА). Все препараты показывают одинаковую эффективность в снижении интенсивности болей, связанных с эндометриозом, и продолжительности улучшения состояния после окончания лечения.
Оральные контрацептивы (DTA) в течение многих лет эмпирически использовались для лечения дисменореи и рассматриваются SA как метод выбора для начала терапии при подозрении на эндометриоз. ДТА применяют как циклически (вызывая менструацию каждые 28 дней), так и постоянно (без стимуляции менструации). Последний метод обычно применяется у женщин, у которых циклический метод не принес удовлетворительного эффекта. ДТА столь же эффективен, как и аналоги Гн-РГ, при лечении болей, связанных с эндометриозом, но не вызывает гипоэстрогении (риск снижения минеральной плотности костной ткани - остеопороза) и может применяться в течение длительного времени.Риск побочных эффектов такой же, как и при использовании гормональной контрацепции.
Прогестогены подавляют рост эндометриоидных имплантатов, приводя к их атрофии (исчезновению). Прогестогены можно вводить перорально, внутримышечно или в виде гормоно-высвобождающих внутриматочных систем. Последний метод особенно применим к женщинам с обильными менструациями в связи с наличием эндометриоидных очагов в мышцах матки (аденомиоз).Также было показано, что система высвобождения прогестина уменьшает боль у женщин, перенесших операцию по поводу эндометриоза. Побочные эффекты прогестагенов включают увеличение веса, задержку жидкости, подавленное настроение и ациклические кровотечения.
Даназол ингибирует синтез и высвобождение гонадотропинов и синтез гормонов яичников.
Эффективность облегчения боли сравнима с эффективностью других препаратов, но из-за андрогенных эффектов и связанных с ними нежелательных эффектов, например.в жирная кожа, акне, увеличение веса и гирсутизм сегодня редко используются. Даназол также может вызывать эмоциональную лабильность, приливы, сухость влагалища и временное уменьшение объема молочных желез (гипоэстрогенизм). Препарат обычно применяют в дозе 600–800 мг в сутки, хотя было показано, что он эффективен и при более низких дозах.
Аналоги гонадолиберина , снижающие секрецию гонадотропинов гипофизом, до недавнего времени применялись в качестве средств первой линии обезболивания при умеренном и тяжелом эндометриозе.Препарат вводят внутримышечно, подкожно или интраназально. При борьбе с болью эта группа препаратов не улучшает показатели фертильности у женщины. Из-за нежелательных эффектов, связанных с гипоэстрогенией (включая риск развития остеопороза), адъювантную терапию эстрогенами и прогестинами часто применяют вместе с агонистами ( терапия прикрытия ). Терапия обычно длится до 6 месяцев. Цена препаратов является существенным ограничением.
При лечении болей, связанных с эндометриозом, используются нестероидные противовоспалительные препараты (НПВП) .Хотя их эффективность показана в основном у женщин с первичной дисменореей (не связанной с эндометриозом), эти препараты широко используются при лечении эндометриоза, в основном из-за относительно низких побочных эффектов, умеренной стоимости и высокой доступности.
Эффективность ингибиторов ароматазы (фермента, играющего ключевую роль в стероидогенезе – выработке эстрогенов и гестагенов) при лечении эндометриоза была продемонстрирована в нескольких клинических исследованиях.Этот препарат назначался с прогестином или DTA из-за значительного риска чрезмерной стимуляции яичников и образования кисты. В течение 6 месяцев лечения не наблюдалось снижения минеральной плотности костной ткани.
Ни один из представленных методов фармакотерапии не приводит к полному излечению и не оказывает благоприятного влияния на течение беременности. Поэтому начало гормонотерапии у женщин, неспособных забеременеть, с диагностированным (подозрением) эндометриозом отсрочивает, иногда на многие месяцы, базисное (хирургическое) лечение, так как соответствующие препараты вызывают фармакологическое бесплодие.
Показаниями к хирургическому лечению эндометриоза являются тазовые боли, бесплодие при течении эндометриоза, глубокий инфильтративный эндометриоз, кисты эндометрия яичников (> 3 см в диаметре).
Целью консервативного хирургического лечения является удаление очагов заболеваний (в том числе эндометриальных кист и спаек), восстановление правильного анатомического состояния и функций органов малого таза.Ожидается, что это вмешательство уменьшит боль и риск рецидива заболевания, а также улучшит (сохранит) фертильность пациента. Следует, однако, отметить, что полное удаление эндометриоидных имплантатов во многих случаях затруднено и требует значительного мастерства, в основном из-за разнообразия их формы и расположения. По мнению некоторых специалистов, иссечение очагов эндометриоза может быть даже более сложным, чем при онкологических заболеваниях. Это особенно верно в отношении глубокого эндометриоза, который поражает или близок к толстой кишке, мочеточникам, мочевому пузырю и кровеносным сосудам (маточным артериям).Поэтому данные вмешательства должны проводиться в специализированных центрах опытными врачами. Неадекватная резекция очагов эндометриоза является частой причиной стойких симптомов или рецидивов. Консервативная хирургия приносит пользу бесплодным женщинам с легкой и средней тяжестью заболевания и удалением кист > 3 см в диаметре. Однако однозначно не установлено, улучшает ли удаление очагов глубоко проникающего эндометриоза показатели фертильности, хотя в некоторых исследованиях эффективность такой процедуры наблюдалась даже на 50%.
Методом выбора является лапароскопия, относительно безопасное и хорошо переносимое пациентами вмешательство. Лапароскопия (по сравнению с лапаротомией) связана с более коротким пребыванием в стационаре, более низкой частотой осложнений и более низкой послеоперационной заболеваемостью. Однако следует помнить, что бывают, но редко, серьезные осложнения, включая поражение кишечника, мочевого пузыря, мочеточников и крупных сосудов.
В особо тяжелых случаях (неэффективность фармакотерапии и консервативного хирургического лечения) и у женщин, не планирующих беременность, применяют радикальное оперативное лечение - удаление матки и яичников.Его цель - вызвать хирургическую менопаузу. Однако это вмешательство не приводит к полному излечению всех прооперированных женщин, и у 15% из них все же возникают болевые симптомы. Сохранение яичников связано с в несколько раз большим риском необходимости повторного оперативного вмешательства, чем в случае их удаления. Удаление матки с придатками (или без них) у женщин с глубоким эндометриозом может быть сопряжено с теми же трудностями, что и резекция только эндометриоидных имплантатов.Операцию должен проводить опытный врач в специализированном центре.
Дальнейший порядок действий индивидуален. У женщин, не планирующих беременность, первостепенной задачей является возвращение к нормальной повседневной деятельности и работе, что в первую очередь связано с купированием боли. Поскольку рецидивы возникают довольно часто, курсы фармакологического лечения повторяют с учетом эффективности ранее применявшихся методов и предпочтений больного, хотя чаще всего применяют ДТА и НПВП.Повторное оперативное вмешательство требуется редко.
Женщинам, планирующим материнство, следует попытаться забеременеть сразу после окончания хирургического лечения. Отсутствие результатов является показанием, по мнению многих специалистов, к экстракорпоральному оплодотворению, а не к другому хирургическому вмешательству.
Данные о влиянии эндометриоза на исход беременности неоднозначны. Вопреки распространенному мнению, беременность не «лечит» эндометриоз, а лишь временно тормозит развитие болезни.Сообщалось также о внутрибрюшинных кровотечениях у беременных с эндометриозом.
Эндометриоз, хотя часто протекает бессимптомно и диагностируется случайно при контрольном гинекологическом осмотре, может быть хроническим, трудноизлечимым заболеванием, а в тяжелых формах нарушать повседневную и профессиональную активность женщины. Это также частая причина бесплодия. Болезнь поражает всех женщин детородного возраста, в том числе молодых и очень молодых женщин.Ведущим симптомом эндометриоза являются тазовые боли, особенно болезненные менструации (ациклические боли чаще встречаются у молодых женщин). В таких случаях диагноз боли должен включать эндометриоз. Несвоевременное проведение диагностики и лечения может привести к развитию заболевания, усугублению изменений в органах малого таза, бесплодию.
Хирургическое лечение не рекомендуется женщинам с диагнозом эндометриоз (или подозрением на него), планирующим беременность.
Лаборатория магнитного резонанса находится по адресу -1
.(при МЧС),
в Центре визуальной диагностики.
Регистрация ежедневная,
с понедельника по пятницу с 8.00 до 20.00
Телефон для регистрации: 14 696 89 95 (коммутатор: 32 701 24 00)
Электронная почта: [email protected]
ЗАПИСЬ В СПИСОК ОФИЦИАНТОВ НА ТЕСТИРОВАНИЕ ПРИНЯТА:
- по телефону: на основании опроса
- по электронной почте
- в окне регистрации: после предъявления направления (внимательно проверьте реквизиты направления и вид обследования)
Для женщин:
об этом необходимо сообщить при записи на тестирование
Если у вас есть татуировки, сообщите:
- когда она была сделана (рекомендуется выждать не менее трех месяцев с момента нанесения татуировки до полного заживления раны)
- в какой области она расположена и каков ее размер (крупные татуировки, расположенные в области обследуемой области, могут вызывать искажения изображения)
Некоторые татуировки содержат пигменты с вкраплениями металла, которые могут вызывать ожоги тканей, ощущение жжения, натяжения и покалывания при тестировании (сильное магнитное поле).
ИСПЫТАНИЯ, ВОЗМЕЩАЕМЫЕ NFZ:
- требуется только направление от врача-специалиста.
- в случае электронных направлений (электронные направления) необходимо указать номер PESEL и четырехзначный код доступа.
- для бумажных направлений (без кода доступа), вы должны предоставить направление для регистрации в течение двух недель после внесения в лист ожидания.
КОММЕРЧЕСКИЕ ИССЛЕДОВАНИЯ:
- направление на обследование не требуется, однако в случае сомнений в отношении области, подлежащей обследованию (напр.таза или брюшной полости), мы рекомендуем предварительно обратиться к врачу или в лабораторию МРТ.
-возможность оплаты картой или наличными
- выставляем счета только по ФИО по данным пациента.
ИССЛЕДОВАНИЯ В МЕДИЦИНСКИХ ПАКЕТАХ: 90 023
-ПЗУ
- КОМПЕНСА
-МЕЖДУ ПОЛЬШЕЙ
-ЗДОРОВЬЕ
Обязательно иметь при себе направление.
РЕГИСТРАЦИЯ НА ЭКЗАМЕН В УСТАНОВЛЕННУЮ ДАТУ:
Пожалуйста, зарегистрируйтесь за 20 минут до экзамена и возьмите с собой:
- фотодокумент (удостоверение личности, паспорт, водительское удостоверение)
- медицинские карты: компакт-диски и описания предыдущих рентгенологических исследований обследуемой области (рентген, КТ, УЗИ), информационные карты стационарного лечения/отделения неотложной помощи.
- в случае наличия в организме металлических элементов: проводов, стентов, протезов, эндопротезов, противозачаточных средств - предъявить паспорт или справку об отсутствии противопоказаний к проведению исследования МР на высокопольном аппарате 1,5 Тл , или медицинская документация, в которой указано точное наименование и тип вставляемого элемента - рекомендуем предоставить такую документацию заранее или отправить по электронной почте для проверки металлического элемента
- в случае HDK - Книга донора крови (право на внеочередную дату)
При обследовании несовершеннолетних пациентов (только старше 10 лет)f и минимальный вес 35 кг):
- обязательное присутствие родителя или законного опекуна с удостоверением личности и/или соответствующим юридическим документом
- действительный школьный билет или удостоверение личности ребенка
- родитель/опекун обязан постоянно находиться с ребенком (с момента регистрации до окончания осмотра), оставаясь в распоряжении персонала в любое время
- Во время теста
с ребенком может присутствовать родитель/опекун.
ПОДГОТОВКА К ИСПЫТАНИЯМ:
- за 4 часа до исследования не есть и не пить (можно принимать лекарства)
- удобная одежда, без металлических элементов, т.е. молний, пайеток, значков (также относится к нижнему белью)
- перед осмотром необходимо: снять все металлические и подвижные элементы (брючный ремень, часы, браслеты, серьги, зубные протезы, монеты, платежные карты, шпильки, очки, телефон и т.д.)
Для тестов, требующих внутривенного введения контрастного вещества:
- иметь результат креатинина не старше 2 недель,
- рекомендуется брать с собой негазированную питьевую воду - для употребления только после обследования.
- рекомендуется 7-дневный интервал от других контрастных тестов, например компьютерной томографии
Дополнительно:
МР головы/шеи/черепно-лицевой области/глазниц/гипофиза:
без макияжа, лака для волос, туши для ресниц и других косметических средств, украшений
MR суставов : одежда, позволяющая обнажить сустав
МР органов брюшной полости/таза: за день до обследования, легкоусвояемая/жидкая диета, утром в день обследования 3 таблетки ЭСПУМИЗАН за один прием.В случае обследований до полудня следует находиться натощак, в случае послеобеденных обследований около 6 часов натощак.
ПОЛУЧЕНИЕ РЕЗУЛЬТАТОВ:
в рабочее время регистратуры:
- ЛИЧНО при предъявлении удостоверения личности с фотографией
- ПОЛНОМОЧЕННЫМ ЛИЦОМ - вносится пациентом по соответствующей форме , заполняемой в день проведения обследования - после предъявления документа с фотографией, удостоверяющего его личность.
В случае сомнений и вопросов обращайтесь в Регистрацию.
.Анальный свищ является одним из самых неприятных заболеваний для пациента. Ее лечение – только хирургическое – представляет собой сложную задачу даже для опытных врачей. Хотя это не всегда эффективно, это единственный способ защитить себя от еще больших проблем со здоровьем. Что такое анальный свищ? Каково ее лечение?
Это невращающийся узкий канал, соединяющий просвет прямой кишки с кожей вокруг нее.Чаще всего это вызвано воспалением, которое возникает внутри заднего прохода и поражает окружающие ткани. Иногда инфекция развивается практически незаметно. Ректальный свищ ( перианальный свищ ) также может развиваться как прямое следствие образования абсцесса в анальной области. Даже правильное лечение гнойного поражения не защитит от него. Наружное отверстие свищевого канала способно образоваться даже в рубце после вскрытия абсцесса.
Поскольку бактериальная инфекция является наиболее частой причиной как свища , так и анального абсцесса , многие специалисты считают, что это разные стадии одного и того же воспалительного заболевания.Абсцесс острый, свищ хронический.
Однако свищ прямой кишки может иметь и другие источники. Это может быть вызвано, среди прочего:
Ректальные свищи могут различаться по длине, глубине, размеру. Он также классифицируется по-разному - например, из-за расположения по отношению к анальным сфинктерам или на основании проходимости устьев. Его наружное отверстие обычно близко к анусу. В крайних случаях она может появиться, например, в области мошонки или половых губ.
Вопреки видимости, это заболевание встречается довольно часто. Обычно поражает мужчин среднего возраста. У детей встречается редко, то чаще всего бывает врожденным.К сожалению, действенных методов защититься от него не существует. Единственный выход – быстро реагировать на любые, даже самые незначительные, инфекции в заднем проходе.
Хирургия анальных свищей - найти клинику
Сравните предложения, проверьте цены и прочтите отзывы о 18 учреждениях, которые проводят операции по удалению анальных свищей:
Сам по себе свищ не вызывает боли.Однако симптомы болезни очень неприятны. Из небольшого отверстия вокруг заднего прохода или из самого заднего прохода бесконтрольно, непрерывно или периодически сочится калово-гнойные или кровянистые выделения. Раздраженная кожа раздражающе чешется и жжет. Кроме того, поскольку канал свища проходит через мышцы анального сфинктера, он почти всегда вызывает те или иные проблемы с задержкой стула и газов.
Сильная боль, такая как лихорадка или озноб, вызывает абсцессы, которые также могут появиться внутри уже сформированного свища.
Лечение свищей сложный и трудоемкий процесс, но необходимый. Невылеченный анальный свищ может привести к значительному ухудшению качества жизни, увеличению свища, хронической инфекции кожи в области заднего прохода и появлению абсцессов, вызывающих сильную боль. Развивающийся воспалительный процесс может привести даже к заражению всего организма.
Важно: Однако перед началом лечения заболевание требует точной диагностики.В идеале ее должен проводить проктолог – хирург, специализирующийся на заболеваниях заднего прохода и толстой кишки.
Врач осмотрит анус снаружи и осмотрит его пальцем (пальцевое ректальное исследование). Вероятно, он будет использовать специальное короткое зеркало - аноскоп . При необходимости он будет использовать более длинный ректоскоп, чтобы заглянуть внутрь всей прямой кишки. Он также может использовать, среди прочего,
На этом основании специалист подтвердит, действительно ли он имеет дело с анальным свищом , а не с другим заболеванием. Он также обнаружит участок, инфекция которого могла стать отправной точкой для образования свища, и спланирует лечение. Важно отметить, что диагноз свища не исключает наличия у больного других заболеваний ануса и толстой кишки.
К сожалению, хирургическое вмешательство в настоящее время является единственным эффективным методом лечения анальных свищей. Несмотря на многочисленные попытки, фармакологическое лечение анального свища может лишь временно облегчить симптомы заболевания.
Хирургия анальных свищей — это вызов для хирурга, даже с большим опытом. Не всегда удается заранее точно определить ход свища или установить его разветвление по отношению к анальным сфинктерам.
Хирургическое лечение требует от пациентов терпения - еще и потому, что оно иногда делится на несколько этапов и, таким образом, растягивается во времени. Часто перед началом процедуры свищ также требует соответствующей подготовки - например,установка слива или промывки.
Полезно знать: Хирургия анальных свищей обычно проводится под эпидуральной или спинальной анестезией. Больной остается в сознании, но не чувствует боли.
Процедура, проводимая в условиях стационара, может длиться от нескольких десятков минут до многих часов. В зависимости от хирургической техники, выбранной хирургом, и типа фистулы, она может быть разрезать полностью или просто надрезать и оставить открытым для заживления.Иногда так наз. Сетон - нить или тонкая резинка для максимальной защиты анальных сфинктеров .
Рассеченные ткани после процедуры не сшивают. Хотя они быстро закрываются, требуется много времени, чтобы зажить после анального свища . Период восстановления - после пребывания в больнице более или менее одной недели - растягивается на несколько месяцев.
Больной должен находиться в постоянном контакте с врачом, а после процедуры менять повязки строго по рекомендациям и промывать рану.Также необходимо уделять особое внимание гигиене заднего прохода и правильной дефекации, поэтому в период выздоровления рекомендуется правильное питание.
Диета после операции анальной фистулы должна легко усваиваться, чтобы не перегружать выделительную систему. Также предполагается предотвратить запоры в кишечнике и сделать стул регулярным и более жидким. Ключевое значение будет иметь наличие в рационе клетчатки растительного происхождения, играющей значительную роль в правильном функционировании пищеварительного тракта.Клетчатку обеспечивают:
90 020 90 021 сырые овощи и фрукты, 90 022 90 021 цельнозерновой и цельнозерновой хлеб, 90 022 90 021 крупы, крупы, отруби, мюсли, 90 022 90 021 семена бобовых культур.К сожалению, анальный свищ не всегда дает ожидаемые пациентом результаты. Например, операция не должна устранять, а может даже вызвать проблемы с задержкой газов и стула. Помимо нарушения мышц анального сфинктера, к возможным осложнениям относятся осложнения, связанные со всеми оперативными вмешательствами: кровотечение, сильная боль, инфицирование послеоперационной раны, тромбоэмболия.
Некоторых из этих осложнений можно избежать или свести к минимуму их риск с помощью лазерной техники. В отдельных случаях он может заменить обычно используемый хирургический метод для анальной фистулы . Лазерное лечение заключается во введении гибкого оптического волокна в свищевой канал. Испускаемый луч световой энергии разрушает ткань свища и вызывает его коллапс.
Поскольку отсутствуют обширные порезы и открытые раны анальной области , процесс заживления и восстановления проходит намного быстрее.Лазерный свет не влияет на волокна мышц сфинктера. Поэтому риск осложнений, связанных с работой ануса и дефекацией, ниже. Процедура проводится под кратковременной внутривенной анестезией и занимает около 10 минут. Лазерное лечение анального свища можно проводить в режиме однодневной хирургии.
Аналогичный малоинвазивный характер носит и метод введения в свищевой канал специальных тканевых клеев с целью его закрытия. Иногда применяют также криохирургию, заключающуюся в локальном контролируемом разрушении пораженной ткани путем ее замораживания.
К сожалению, из-за того, что в Польше мало проктологов, у пациентов с анальными свищами часто возникают проблемы с поиском специалиста, который возьмется за хирургическое лечение. Еще одной проблемой является длительное время ожидания лечения, возмещаемого Национальным фондом здравоохранения.Предложение коммерческих процедур позволяет избежать очередей, а также позволяет использовать менее инвазивные методы. Классическая хирургия анальных свищей в частной больнице стоит около 3000-4500 злотых. Лечение анального свища лазером и криодеструкцией - от 600 до 4500 злотых, тканевым клеем - около 1500 злотых.
Несмотря на прогресс в медицине и разрабатываемые методы лечения анальных свищей, ни один из них не дает 100% шанса на выздоровление.Анальные свищи имеют тенденцию рецидивировать, особенно если они глубокие или разветвленные. Большинство рецидивов возникает в первый год после операции. Кроме того, такие свищи еще труднее поддаются заживлению.
Анальный свищ не опасен для жизни, но его следует лечить.Пренебрежение этим грозит, в частности, выделение раздражающего содержимого из свищей, недержание газов и стула, рост свищей, хронические кожные инфекции и появление абсцессов, вызывающих сильную боль. Развивающийся воспалительный процесс может привести к серьезному заражению всего организма.
Ректальные свищи могут различаться по длине, глубине и протяженности.Он также классифицируется по-разному - например, из-за расположения по отношению к анальным сфинктерам или на основании проходимости устьев. Его наружное отверстие обычно близко к анусу. В крайних случаях она может появиться, например, в области мошонки или половых губ.
Ниже вы можете прочитать отзывы пациентов, которые выбрали Анальный свищ . Все размещенные комментарии исходят от людей, которые записались на процедуру через наш портал, поэтому они на 100% достоверны и проверены.
Адраина
Лечение прошло без проблем и осложнений, что меня очень радует. Я жду окончательного эффекта и верю, что он будет таким же удовлетворительным :)
Мнение о: Евромед, Лодзь (проф. доц. д-р хаб. мед. Н. Яцек Смигельски)Может потребоваться некоторое время, чтобы привыкнуть к тому факту, что жизнь после удаления простаты отличается от прежней. Для некоторых мужчин эмоциональное воздействие того, через что они прошли, может не затронуть их, пока они не закончат исцеление. Для других важно сосредоточиться на физических побочных эффектах лечения рака простаты.
Хотя удаление простаты может спасти жизнь, оно также может иметь негативные последствия для организма.Это может вызвать проблемы с мочевыделительной системой, кишечником и половой функцией.
Независимо от того, перенесли ли вы операцию по удалению простаты, лучевую терапию или гормональную терапию, у вас могут возникнуть побочные эффекты.
Распространенной операцией на предстательной железе является радикальная простатэктомия. Хирург удаляет всю предстательную железу, семенные пузырьки и часто тазовые лимфатические узлы. Наиболее распространенными последствиями удаления простаты являются недержание мочи (неспособность контролировать мочевой пузырь) и эректильная дисфункция или ЭД (неспособность достичь полной эрекции).
Полное заживление разрезов на брюшной полости занимает от трех до четырех недель, поэтому в это время не поднимайте тяжести. После операции может быть отек мошонки и полового члена, который со временем спадет.
Жжение и сильные позывы в туалет. Эти симптомы вызваны мочой, протекающей через заживающую область уретры после удаления ткани предстательной железы.Это легко лечится мягкими обезболивающими и лекарствами, которые изменяют кислотность мочи.
Потеря мочи при кашле, чихании или смехе называется стрессовым недержанием мочи и является наиболее распространенным типом недержания мочи, с которым сталкиваются мужчины после операции на предстательной железе. С другой стороны, потребность в частом мочеиспускании с эпизодами недержания мочи чаще всего наблюдается после лучевой терапии.
Госпитализация мужчин после радикальной простатэктомии занимает около 4-5 дней, но продолжительность госпитализации зависит от общего состояния больного и может быть продлена.
Разрезы могут быть раздражены в течение 1-2 недель. Ваш врач даст вам обезболивающие. Вам установят трубку (мочевой катетер) для отведения мочи из мочевого пузыря в течение 1–2 недель после операции. У вас могут быть судороги или спазмы мочевого пузыря, пока катетер находится в мочевом пузыре.
Если у вас открытая операция, разрез обычно зашивают швами или клипсами. Некоторые типы швов должны быть удалены в больнице или вашим лечащим врачом через одну или две недели. Мышцам и тканям вашего тела нужно время, чтобы зажить. На это может уйти несколько месяцев или даже год.
Ожидайте, что вы почувствуете себя «нормально» примерно через четыре недели, если операция была роботизированной, и до шести недель при традиционном хирургическом подходе.Большинство мужчин испытывают ухудшение эрекции после удаления простаты, но с этим можно справиться. Читайте об этом дальше.
Наиболее распространенным типом недержания мочи после операции является недержание мочи при напряжении. Это когда мужчина может мочиться, когда он смеется, кашляет, чихает или занимается спортом. Это связано с тем, что сфинктер, контролирующий поток мочи, может не работать должным образом после операции по удалению простаты.
Первым шагом в лечении недержания мочи после удаления предстательной железы является упражнение для укрепления мышц тазового дна, которые необходимы для контроля мочевого пузыря. Если вам предстоит операция по удалению простаты, рекомендуется начать урологическую реабилитацию ДО операции.
Физиотерапия тазового дна помогает тренировать мышцы для предотвращения недержания мочи.
Подавляющее большинство мужчин, у которых до операции был нормальный контроль мочи, восстанавливают его в течение 3–18 месяцев после операции.Время реабилитации после удаления простаты зависит от состояния здоровья человека после операции. Этот период значительно сокращается в случае сотрудничества с физиотерапевтом тазового дна.

ДЛЯ АКТИВНЫХ МУЖЧИН
ПОСЛЕ ПРОСТАТЭКТОМИИ
Часто нарушается половая жизнь после удаления простаты. У многих мужчин возникают проблемы с эрекцией после операции по поводу рака простаты .Это потому, что нервы могут быть повреждены во время операции. Все мужчины, проходящие лечение от рака предстательной железы, будут испытывать эректильную дисфункцию, по крайней мере, в течение короткого времени после операции.
Вероятность излечения импотенции после операции на простате зависит от многих факторов. К ним относятся ваш возраст, общее состояние здоровья, была ли у вас эректильная дисфункция до лечения и/или были ли повреждены нервы рядом с простатой во время операции.

Силденафил после простатэктомии.Первое лечение для лечения эректильной дисфункции после операции на предстательной железе — пероральные препараты, такие как силденафил, которые улучшают приток крови к половому члену.
Если лекарств недостаточно, уролог может предложить альтернативные методы, такие как ЭУВТ или помпа для полового члена. Это устройство использует отрицательное давление для подачи крови из тела в половой член. Он взаимодействует с кольцом, расположенным у основания полового члена, чтобы удерживать там кровь для сексуальной активности.
Третий вариант – инъекция полового члена.Это когда препарат вводят в половой член, чтобы увеличить приток крови для эрекции.
Наконец, имплантат полового члена. Это устройство, которое хирургическим путем помещается в половой член. Его можно надувать для эрекции и сдувать после полового акта. Это используется только при стойкой эректильной дисфункции или когда другие методы лечения не помогают.
Рекомендуемым и все более широко используемым методом лечения импотенции после удаления простаты является неинвазивная и очень эффективная ударно-волновая терапия ЭУВТ.Вы можете прочитать больше об этом здесь. 90 103
Симптомы со стороны мочевыводящих путей, связанные с лучевой терапией рака простаты, отличаются от симптомов, связанных с операцией на простате. Это больше похоже на инфекцию мочевыводящих путей, у некоторых мужчин может быть кровотечение или боль при мочеиспускании. Эти проблемы часто исчезают после окончания лечения.
Радиация также может вызывать изменения в кишечнике, такие как запоры, жидкий стул или и то, и другое.С ними можно справиться с помощью безрецептурных препаратов. Мужчины также могут видеть кровь в стуле во время лечения - всегда сообщайте об этом своему врачу.
У мужчин, подвергающихся лучевой терапии, может развиться эректильная дисфункция, но не сразу. Лечение эректильной дисфункции, связанной с облучением, такое же, как и эректильной дисфункции, вызванной операцией по удалению простаты.
Гормональная терапия рака предстательной железы, известная как терапия депривации андрогенов (ADT), подавляет выработку тестостерона.ADT может вызвать несколько побочных эффектов. В том числе:
усталость,
горячие приливы,
снижение плотности костной ткани,
Эректильная дисфункция,
подавленное настроение,
снижение полового влечения,
прибавка в весе,
сердечный риск,
рост груди
и снижение когнитивных функций.
Тяжесть и продолжительность побочных эффектов зависят от продолжительности лечения.
Часто изменения настроения у мужчин, принимающих ГТ, связаны с другими побочными эффектами, такими как увеличение веса и приливы.
Соблюдение здоровой диеты и регулярные физические упражнения могут помочь уменьшить усталость, предотвратить увеличение веса и улучшить общее настроение. Прежде чем начинать гормональную терапию, обсудите эффекты ГТ со своим врачом и поговорите о том, как вы можете изменить свои физические упражнения и привычки в еде, чтобы предотвратить побочные эффекты до их появления.
Если у вас диагностирован рак предстательной железы на ранней стадии, врач может порекомендовать «активное наблюдение».
Активное наблюдение — это тип тщательного наблюдения. Обычно это включает в себя регулярные тесты на ПСА и ректальное исследование, чтобы определить, как может расти рак. Он также включает биопсию простаты (образцы ткани), чтобы помочь предсказать, может ли рак развиться и распространиться.
Если эти тесты показывают, что рак быстро растет, ваш врач может обсудить с вами другие методы лечения.
Когда вы рассматриваете варианты лечения рака предстательной железы, важно обсудить потенциальные побочные эффекты каждого из них со своим урологом.
Для пациентов, которые являются кандидатами на хирургическое вмешательство или лучевую терапию, коллективно рассмотрите возможные результаты и влияние на качество жизни при принятии решения о том, какое лечение следует получить. Выбор конкретных методов лечения будет иметь решающее влияние на жизнь после удаления простаты.
Если вы прекращаете лечение рака предстательной железы, вам и вашему врачу следует обсудить план восстановления.
Вас могут часто посещать в первые недели и месяцы после окончания лечения. Это позволяет вашему врачу отслеживать ваш прогресс, замечать любые изменения и выявлять новые проблемы, прежде чем они станут более серьезными. Со временем эти встречи станут менее частыми.
В большинстве случаев ваш врач порекомендует проходить осмотр и тест на простат-специфический антиген (ПСА) два раза в год в течение первых пяти лет после лечения.После этого ежегодный осмотр может быть всем, что требуется вашему врачу.
Вы также захотите обсудить риск рецидива. Ваш врач может помочь вам спланировать шаги, чтобы снизить риск и облегчить любые симптомы, которые вы все еще можете испытывать.
Очень важно посещать врача после наступления ремиссии. Если вам нужно пропустить встречу, запишитесь на другую встречу как можно скорее.
Используйте эти визиты как время, чтобы обсудить любые проблемы с вашим врачом.Во время этих посещений ваш врач может также провести тесты, чтобы проверить наличие рецидива рака.
Два теста для выявления рецидивирующего рака простаты включают пальцевое ректальное исследование (DRE) и анализ крови на ПСА. Во время DRE врач вводит палец в прямую кишку. Если ваш врач обнаружит что-то необычное, он, скорее всего, попросит провести дополнительные последующие анализы. Эти тесты могут включать визуализирующие исследования, такие как УЗИ или МРТ.
Вполне естественно беспокоиться о рецидиве.Вы можете изменить образ жизни, чтобы снизить вероятность рецидива рака.
Регулярные физические упражнения и физическая активность — отличный способ улучшить общее состояние здоровья. Кроме того, исследования показывают, что мужчины, которые занимаются спортом после лечения рака простаты, имеют меньше шансов умереть, чем мужчины, которые этого не делают. А исследование 2008 года также показывает, что мужчины с избыточным весом или ожирением могут превзойти мужчин с нормальным весом, если у них рецидив рака.
Исследование, проведенное в 2011 году, показало, что мужчины, которые курят на момент постановки диагноза, имеют повышенный риск смерти по сравнению с мужчинами, которые этого не делают. Кроме того, мужчины, которые бросили курить в течение как минимум 10 лет, имеют: аналогичный или сниженный риск смерти от рака простаты по сравнению с мужчинами, которые никогда не курили.
Мужчины, проходящие курс лечения рака предстательной железы, часто испытывают эректильную дисфункцию в течение нескольких недель и месяцев после лечения.Иногда это временно. В других случаях он может быть более стойким. Поговорите со своим врачом о возможных вариантах и о том, как вы можете восстановить сексуальное здоровье.
В течение первых нескольких дней после операции вы должны есть легкую пищу (бутерброды, йогурт, супы и жидкости), пока не появится первая дефекация. Избегайте продуктов, которые могут вызвать газообразование, таких как бобы, брокколи, лук, капуста и цветная капуста.
Согласно рекомендациям Европейского общества урологов антиген ПСА не должен обнаруживаться в крови через 6 недель после успешной радикальной простатэктомии. Это норма ПСА после простатэктомии. Устойчиво повышенная концентрация ПСА может означать, что часть ткани, продуцирующей ПСА, остается.
ТестыPSA могут быть трудными для интерпретации. Тесты также могут варьироваться от лаборатории к лаборатории.Чтобы обеспечить точное сравнение, важно каждый раз использовать одну и ту же лабораторию. Если ваш уровень ПСА низкий и не повышается после повторного тестирования, скорее всего, это не рецидив рака.
Это связано с тем, что другие клетки вашего тела могут вырабатывать небольшое количество ПСА. В идеале постпростатэктомический ПСА должен быть неопределяемым или менее 0,05 или 0,1 нанограмма ПСА на миллилитр крови (нг/мл). В этом случае врач может назвать это ремиссией.
Если результат PSA после удаления простаты больше или равен 0,2 нг/мл и повышен в двух отдельных тестах, проведенных с интервалом не менее двух недель, это называется биохимическим рецидивом. У вас все еще есть ПСА в крови. Есть шанс, что рак вернется.
Более высокие уровни и повышение уровня ПСА после удаления предстательной железы могут указывать на местно-распространенную опухоль.
Через месяц после операции : Врачи не рекомендуют напряженную деятельность или поднятие тяжестей в течение как минимум месяца после операции. Большинство мужчин начинают работать в течение трех-четырех недель. Если вы работаете из дома, вы можете вернуться на работу раньше.
Мужчинам, перенесшим операцию на предстательной железе, многие хирурги рекомендуют воздерживаться от половой жизни по крайней мере в течение нескольких недель (от трех до шести недель), чтобы обеспечить надлежащее заживление.
2,60 сред. рейтинг ( 52 90 012% баллов) - 5 90 012 голосов
.