2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Опытные бабушки советуют подержать ребенка на сухом пайке (т.е. кушать сухари, сушки, галетное печенье), другие предлагают сразу лечить отварами из трав. Питание детей при кишечной инфекции – вопрос очень важный и деликатный, поэтому следует знать, не только как и чем кормить ребенка, но и другие важные принципы, например, борьба с обезвоживанием, питьевой режим и прочее. Обо всем об этом вы сможете прочитать в материалах этой статьи.
Что такое кишечная инфекция
Кишечные инфекции занимают второе место среди детских заболеваний и чаще встречаются у детей раннего возраста (до 3х лет). Еще утром, ребенок был здоров и весел, как спустя пару часов у малыша резко начинается рвота, проявляется расстройство стула и повышение температуры. Все эти симптомы указывают на наличие в организме кишечной инфекции.
Кишечная инфекция может быть как вирусная, так и бактериальная. Из самих названий становится ясно, в чем состоит разница между их возбудителями. В детском возрасте чаще встречается именно ротовирусный возбудитель кишечной инфекции.
Как разновидность кишечной инфекции, можно назвать:
При первых признаках кишечной инфекции у ребенка родителям не стоит отчаиваться и впадать в депрессию. Врачи утверждают, что в 90% случаев медицинская помощь не нужна и родители могут справиться с болезнью самостоятельно в домашних условиях, необходимо только придерживаться правил, которые предотвратят обезвоживание организма.
Но, в оставшихся 10%, ситуация сложнее и в домашних условиях можно лишь усугубить ситуацию. Здесь необходимо срочное медицинское вмешательство и квалифицированная помощь. Стоит помнить, что при острых формах кишечной инфекции происходит быстрое обезвоживание организма и если замедлить с лечением, то может привести к смертельному исходу.
Скорую помощь необходимо вызывать, если:
Как можно заразиться кишечной инфекцией?
Сам момент заражения кишечной инфекцией происходит тогда, когда бактерия или вирус попадает в организм, а именно осаживается в ЖКТ.
Заразиться кишечной инфекцией можно несколькими путями:
Лечение кишечной инфекции
При лечении острой кишечной инфекции особое внимание уделяют восполнению жидкости в организме, а также применению ряда антибиотиков. Бытует мнение, что антибиотики следует применять при средней и тяжелой формах заболевания. Ведь на фоне угнетения жизнеспособности микробов, антибиотики ослабляют и иммунитет организма, что приводит к развитию дисбактериоза, а значит и выведению всех полезных веществ.
Назначают антибиотики строго после сдачи ряда анализов, выявление причин заболевания и наблюдение медицинским персоналом.
Показания к назначению лечебного питания
Одним из важных факторов лечения детей, которые перенесли кишечную инфекцию, является правильное питание или диетотерапия. При неправильном питании может просматриваться затянутая диарея, резкое снижение веса и лактозная непереносимость (молоко не усваивается организмом).
Главной функцией диетотерапии является умение скорректировать режим приема пищи, питание ребенка и своевременно вносить поправки, основываясь на форму заболевания, состояние организм и темпы выздоровления. Учеными было доказано, что даже в тяжелых формах заболевания, за желудочно-кишечным трактом сохраняется функция приема пищи и всасывания полезных веществ, но если пища долгое время не поступает в организм ребенка (водно-чайные диеты), то организм теряет функцию восстановления, что и приводит к резкой потере веса.
Принципы питания при кишечной инфекции
Главный принцип современного подхода к питанию детей перенесших острые кишечные инфекции — отказ от водно-чайных диет и правильный подбор продуктов, которые способствовали повышению уровня сопротивляемости организма.
Вид питания, объем порций и количество потребляемой пищи в день, будут определены целым рядом факторов:
Существуют несколько принципов, которые следует применять ко всем формам заболевания. Обязательно должен быть сохранен перерыв в ночное время, не должно быть перекармливаний и насильного кормления. Не следует забывать, что в кормлении необходимо всегда придерживаться режима. У детей старшего возраста позывы к рвоте связаны с перееданием. Необходимо придерживаться общепринятого принципа: лучше кушать чаще, но меньшими порциями.
Если ребенок переносит легкую форму кишечной инфекции, без сильной интоксикации организма, врачи советуют в первые дни уменьшить объем потребляемой пищи, недостаток в еде можно восполнить жидкостью. Это могут быть несладкие чаи, компоты, отвары с ромашки, очищенная негазированная вода. П
ищу лучше употреблять в протертом виде (суп-пюре, каши и омлет), так организму будет легче ее воспринимать. Вся приготовленная пища должна быть отварная или на пару. И уже на 5-6 сутки можно будет вернуться к нормальной жизнедеятельности. При легких формах диареи рекомендуют на 15-20% уменьшить объем пищи и увеличить количество приемов на 1-2. К четвертым суткам после наступления болезненного состояния объем пищи становится прежним и режим питания восстанавливается. При средних формах необходимо, приемы пищи разделить на 5-6 подходов, на 30% уменьшается объем получаемой пищи в день. На 6-7 сутки происходит полное восстановление объемов порций, и количества приемов пищи.
В тяжелых формах кишечных инфекций больного переводят на дробное получение пищи, а суточный объем уменьшают на половину-45-50%. На четвертые сутки объем постепенно увеличивают и только на 8 сутки рацион возобновляется.
Питьевой режим
В первую очередь при кишечной инфекции, врачи стараются возобновить водный баланс организма. Больному рекомендуют пить по 1 чайной ложке чистой воды, каждые 5 минут. Вода позволяет вывести все токсины из организма. Также можно пить и отвары ромашки, компоты, чаи. Важно принимать жидкость именно маленькими порциями. Слишком большой объем жидкости, принятый за один раз, может спровоцировать повторную рвоту и сильное обезвоживание организма. Вместо воды моно давать ребенку раствор регидрона, чуть сладкий компот из сухофруктов, минеральную негазированную воду.
При диарее и рвоте нарушается водно-солевой баланс организма. Для его восстановления рекомендуют пить Регидрон. Данный препарат можно приобрести в аптеке или приготовить в домашних условиях. На литр воды необходимо взять 2 ст. ложки сахара, 1 ст. ложку крупной соли (мелкой необходимо взять 0,5 ст. ложки) и 0,5 чайной ложки соды. Большими дозами употреблять такой напиток не стоит, необходимо чередовать. Подростку будет достаточно 50 мл 1 раз в 1,5-2 часа, ребенку не больше 1 ложку в таких же интервалах. При недостатке пищи, нужно ее дополнять жидкостью.
Что можно и чего нельзя при кишечной инфекции детям
При кишечной инфекции следует помнить, что вся еда должна быть приготовленная на пару или отварная, в виде пюре, редко супа, суфле или омлета. Чем реже и легче применяемая пища, тем быстрее она усваивается организмом. Если съев одну порцию, больной не наелся и хочет еще, это верный признак, что он идет на поправку. Но не стоит спешить, а лучше поберечь организм. В этом случае постарайтесь выдержать интервал хотя бы в 30 минут и после этого предложите ребенку еще покушать.
При перенесении кишечной инфекции в рацион можно употреблять:
Запрещается употреблять в пищу при кишечной инфекции:
Первые несколько дней рацион ребенка будет максимально скуден, но уже на 4 сутки можно постепенно вводить фрикадельки, паровые котлеты, супы на нежирном бульоне, рыбу отварную или на пару, яйца, бананы и очищенные яблоки. По рекомендации врача можно вводить молочные каши в соотношении 1:1.
Позже можно добавить хлебобулочные изделия: сухое печенье, галетное, сухари из темных сортов хлеба, приготовленные собственными руками. К концу третьей недели, можно постепенно водить сдобную выпечку.
Особенности кормления грудничков при кишечной инфекции
Если ребенок грудного возраста, то отказываться от грудного вскармливания не стоит, а можно увеличить количество прикладываний, если это необходимо малышу – перейти на кормление по требованию.
Единственным продуктом питания в этом возрасте является материнское молоко. Ведь считается, что дети с сильной диареей легче переносят лактозу женского молока, поэтому отказываться от него совсем не нужно. Кроме этого в лактозе сохраняется большое количество полезных веществ и тех, которые способствует росту. Все они и влияют на скорейшее восстановление кишечника.
Но следует запомнить, что детям, которые находятся на искусственном вскармливании, наоборот, врачи рекомендуют уменьшить дозы получаемой смеси и увеличить количество приемов пищи (чаще, но меньшими порциями). Но более подробные рекомендации по питанию, можно получить только у лечащего врача-педиатра. Детям, которым уже ввели прикорм, педиатры рекомендуют заменить молочные каши на водяные. Могут разрешить добавить в рацион печеные яблоки и кисломолочные продукты. Для увеличения количества пектина в организме, можно употреблять в пищу бананы, морковное и яблочное пюре. Так же можно кушать овощные пюре и пюре картошку.
Для восстановления водного баланса организма применяют регидратацию (повторное введение жидкости в обезвоживаемый организм).
Вместо заключения
При соблюдении всех принципов и рекомендаций по правильному питанию после перенесения кишечной инфекции в короткие сроки можно без вреда восстановить нормальную жизнедеятельность ЖКТ ребенка и его организма в целом. Главное, вовремя обратиться за помощью и доверять своему врачу.
Источник: ChildAge.ru Интернет-журнал о детском здоровье, развитии, психологии, воспитании и обучении детей
Кишечные инфекции – это острые инфекционные заболевания желудочно-кишечного тракта (ЖКТ) с проявлениями общей интоксикации и энтеральным механизмом заражения (через попадание возбудителя инфекции в ЖКТ).
Заболевание является чрезвычайно распространенным, как среди взрослых, так и среди детей. Кишечные инфекции представляют значительную опасность для здоровья детей, особенно раннего возраста. Особенности их физиологии, биохимических реакций, незрелость иммунной системы обуславливают быстрое, а порой и молниеносное течение заболевания, приводя к значительным осложнениям и последствиям.
Сезонности у кишечных инфекций нет. Они наблюдаются в течение всего года, с преобладанием бактериальных возбудителей в весенне-летний период, а вирусной этиологии – в осенне-зимний.
Источником развития инфекций, поражающих кишечный тракт, могут стать люди, животные или загрязненные продукты питания. Причем не только больные с явными проявлениями заболевания, но и скрытые носители патогенных микроорганизмов, включая бактерии.
Наиболее уязвимыми для инфекционных агентов являются дети раннего возраста, дети с перинатальным поражением ЦНС, отягощенным аллергологическим анамнезом, находящиеся на искусственном вскармливании.
Возбудителями инфекций могут быть как бактериальные патогены, так и условно-патогенная флора, вирусы, простейшие, гельминты, грибы. Возможно сочетание нескольких возбудителей, приводящих к диарее.
Для развития заболевания в каждом конкретном случае должны совпасть некоторые условия:
Признаки возбудителя - его количество, агрессивность.
Организм пациента и его свойства – восприимчивость к патогенам, состояние иммунитета, наличие или отсутствие хронических или фоновых заболеваний.
Кишечная инфекция характеризуется двумя основными проявлениями: интоксикация (отравление) и поражение желудочно-кишечного тракта. Оба эти состояния особенно опасны для малышей из-за быстрого развития угрожающих жизни состояний – обезвоживания и токсикоза.
Обезвоживание (дегидратация) – это быстрая потеря жидкости организмом из-за рвоты и/или диареи при недостаточном восполнении этих потерь. Сухие губы и слизистые, жажда или резкий отказ от питья, слабость, сокращение мочеиспусканий у детей старшего возраста и сухой памперс у младенцев должны служить тревожными симптомами для родителей.
Интоксикация, являясь характерным симптомом для многих инфекций и других заболеваний, связанных с наличием бактерий и токсинов в организме, характеризуется универсальными проявлениями – слабость, лихорадка, снижение аппетита, головная боль, учащенное сердцебиение.
Основные кишечные проявления, на которые стоить обратить внимание – это диспепсия (тошнота, дискомфорт, тяжесть в желудке), рвота, боли в животе, диарея/понос. От степени выраженности этих проявлений будет зависеть тяжесть течения заболевания, вероятность и тяжесть осложнений, особенности терапии инфекционного процесса.
Повышение температуры тела является частым, но вовсе не обязательным проявлением инфекций кишечника. Некоторые опасные инфекции могут протекать без лихорадки.
Лечить кишечную инфекцию в первую очередь нужно не с помощью медикаментов, а выпаиванием и диетой.
Соблюдение правильного питьевого режима и соблюдение правил кормления обеспечат сокращение сроков заболевания и в большинстве случаев позволит проводить лечение в домашних, комфортных и привычных для ребёнка условиях.
Выпаивание (оральная регидратация), заключает в себе следующие ключевые моменты:
Применение растворов с оптимальным составом: «Humana Электролит», «Гидровит» или морковно-рисовый отвар «ORS-200». В то же время, если малыш предпочитает чистую воду или бледный чай, не стоит настаивать на приведенных выше препаратах. Охотный прием жидкости является приоритетом в лечении.
Выпаивание производится дробно, частыми малыми порциями, не приводящими к возобновлению рвоты. Это может быть довольно длительный и кропотливый процесс, но от тщательности его выполнения будет зависеть эффективность лечения. Жидкость наливают в мерную посуду и выпаивают ребенка по 1-2 чайной ложки или из пипетки/шприца – в зависимости от возраста - каждые 5-10 минут. Суммарный объем выпитой жидкости должен быть подсчитан дальнейшей правильной коррекции терапии.
Диета определяется возрастом ребенка, особенностями его питания до заболевания, а также тяжестью проявлений кишечной инфекции. В настоящее время не рекомендуется выдерживать «водно-чайную паузу», ребенок должен начать получать пищу в первые часы начала терапии, при этом кормления не должны провоцировать рвоту. Питание назначается соответственно возрасту. Объем порции рекомендуется уменьшить на 1/2-1/3 объема в зависимости от выраженности проявлений, но увеличить кратность приемов пищи на 1-2 в день. Данное ограничение целесообразно соблюдать в течение первых 1-2х дней с последующим постепенным возвращением объёма питания к 4-5-му дню болезни.
Дети, находящиеся на грудном вскармливании, должны продолжать получать молоко матери. Для пациентов старшего возраста рекомендуется приготовление пищи, максимально щадящей для ЖКТ, следует исключить грубую клетчатку, жирные продукты и продукты, стимулирующие перистальтику, т.к. они могут привести к усилению болевого синдрома и усилению диареи.
Медикментозная терапия назначается только после осмотра ребенка врачом с учетом имеющихся дополнительных симптомов и степени их выраженности. В лечение, возможно, будут добавлены адсорбенты и мембранопроекторы, противорвотные препараты, пробиотики или пребиотики, антибактериальные или кишечные антисептики.
Препараты, останавливающие диарею, у детей не применяются.
Антибактериальная терапия назначается только врачом. Существует не так много разновидностей кишечной инфекции, которые нуждаются в безоговорочной антибактериальной терапии.
Своевольный прием антибиотиков не только не гарантирует быстрое выздоровление, но может привести к появлению осложнений, удлинению сроков заболевания и формированию длительного носительства возбудителя, ограничивающего социальную жизнь ребенка.
Ниже перечислены симптомы, при которых нужно как можно быстрее обратиться за помощью в медицинское учреждение:
кровь в кале;
отказ от питья в течение нескольких часов или неукротимая рвота;
уменьшение числа мочеиспусканий, сухие памперсы;
частый многократный обильный стул;
боль в животе;
изменение поведения, включая выраженную сонливость, замедление реакций на внешние раздражители, лихорадка, которая плохо снижается после приема жаропонижающих препаратов.
Первым и основным правилом профилактики кишечных инфекций, является соблюдение правил личной гигиены.
Необходим контроль качества используемых продуктов для приготовления пищи, тщательное мытье овощей/фруктов, яиц. Не использовать в пищу продукты с сомнительных рынков и «домашнего» производства.
Необходимо контролировать общение ребенка с домашними животными.
Значительную роль в профилактики кишечных инфекций имеет своевременная вакцинация. Так, вакцина против ротавирусной инфекции становится рутинной в предотвращении заболевания. Так же имеются вакцины, которые применяются по жизненным и эпидемиологическим показаниям для наиболее опасных инфекций в кишечнике: дизентерия, брюшной тиф, холера.
Национальное руководство: инфекционные болезни, 2019, под.ред. Н,Д.Ющук, Ю.Я. Венгеров.
European Society for Pediatric Gastroenterology, Hepatology, and Nutrition/European Society for Pediatric Infectious Diseases Evidence-Based Guidelines for the Management of Acute Gastroenteritis in Children in Europe: Update 2014.
Инфекционные болезни у детей. 2011, под.ред. Э.Н. Симованьян.
Guideline Infants and Children: Management of Acute Gastroenteritis, Fourth Edition.
ЛЕЧЕНИЕ и ПРОФИЛАКТИКА / 2013, № 4(8) А.А. Новокшонов, Л.Н. Мазанкова , В.Ф. Учайкин «Клинические рекомендации по диагностике и лечению ОКИ у детей в зависимости от типа диареи».
Клинические рекомендации (протокол лечения) оказания медицинской помощи детям, больным ротавирусной инфекцией. 2015. Ю.В. Лобзин.
Диетическое лечебное питание назначают при острых заболеваниях кишечника и расстройствах пищеварения. Система питания разделена на три варианта, который определяет и назначает врач. Решение зависит от стадии заболевания и самочувствия пациента.
shutterstock.comДиета «Стол № 4» уменьшает воспаление, бродильные и гнилостные процессы, нормализует функции органов пищеварения. Схема питания назначается при заболеваниях кишечника, многие из которых сопровождаются диареей, острыми болями и метеоризмом:
Также диета, в комплексном лечении, помогает восстановить микрофлору и улучшить моторику кишечника. Сначала облегчается процесс пищеварения, затем восстанавливается ЖКТ.
shutterstock.comОсновной рацион составляют: супы из нежирной рыбы, хлебные сухари, паровое и печеное мясо, филе птицы, нежирная телятина и говядина, рис, гречка, манка, овсянка, отвары, сливочное масло (не более 5 грамм за прием пищи).
Более детальное меню определяет врач: это зависит от номера «стола», который прописывается пациенту.
shutterstock.com4а — самая строгая диета, необходимая при нарушениях работы кишечника. Исключаются продукты, вызывающие окисление. Меню состоит из белковой пищи и минимального количества жиров и углеводов. Такая диета — временная, на первое время лечения. Как только улучшается состояние пациента, его переводят на следующий «стол».
Вариант 1
Завтрак: белковый паровой омлет, мясная котлета, чай.
Второй завтрак: творог.
Обед: мясной бульон, суфле из телятины, отвар черники.
Полдник: ягодный кисель.
Ужин: отварная рыба, вермишель, чай.
На ночь: кефир или простокваша.
Вариант 2
Завтрак: овсяная каша, измельченное мясо, кофе, хлебный сухарь.
Второй завтрак: творог и запеченное яблоко.
Обед: куриный бульон с яйцом, гречка, тефтели, компот.
Полдник: кисель.
Ужин: рыбные котлеты, чай.
На ночь: кефир.
Вариант 3
Завтрак: овсянка на воде, яйцо, чай или кофе.
Второй завтрак: яблоко.
Обед: гречка с куриными тефтелями, отвар.
Перекус: кисель.
Ужин: макароны с вареной рыбой, чай.
На ночь: простокваша.
 shutterstock.com
shutterstock.comСхема питания назначается, когда заболевание кишечника сопровождаются нарушениями в работе поджелудочной железы, печени, желудка. В стадии ремиссии при заболеваниях ЖКТ, печени, а также поджелудочной и желчевыводящих путей рацион становится более сбалансированным и щадящим. Сокращается количество соли, продукты измельчают, блюда отваривают или запекают. Исключается пища, которая стимулирует желчеотделение, раздражает органы пищеварения и печень.
shutterstock.comВариант 1
Завтрак: омлет паровой, каша манная молочная, чай.
Второй завтрак: яблоки печеные.
Обед: бульон мясной с яичными хлопьями, мясные паровые котлеты с морковным пюре, кисель.
Полдник: отвар шиповника.
Ужин: рыба отварная с картофельным пюре, пудинг из риса, чай.
На ночь: кисель.
Вариант 2
Завтрак: травяной чай, гречневый пудинг с творогом, отварное мясо или птица.
Второй завтрак: ягодный отвар.
Обед: рис и куриные фрикадельки.
Полдник: ягодное желе, две галеты.
Ужин: манная каша с куриным суфле.
На ночь: кисель.
Диета назначается в период выздоровления, когда человек постепенно возвращается к обычному питанию. Рацион считается полноценным, измельчать пищу необязательно.
До полного выздоровления запрещается употреблять: жареное, кислое, сильно соленое, жирное, маринованное, копченое и консервированное.
Вариант 1
Завтрак: молочная каша, яйцо, кофе.
Второй завтрак: печеные фрукты, чай.
Обед: мясной бульон с овощами, плов с отварным мясом, сок.
Полдник: творог, отвар отрубей.
Ужин: отварная рыба, овощное пюре, фруктовый мусс, чай.
На ночь: кисель или кефир.
Вариант 2
Завтрак: яйца всмятку, каша овсяная молочная, чай.
Второй завтрак: свежие яблоки.
Обед: суп на мясном бульоне, плов из отварного мяса, кисель.
Полдник: отвар шиповника.
Ужин: отварная рыба, картофельное пюре, пудинг творожный, запеченный, чай.
На ночь: кефир.
Статья носит рекомендательный характер и не является руководством к действию. При боли в животе обязательно обратитесь к врачу-гастроэнтерологу или диетологу, который поставит диагноз и определит план лечебной диеты в конкретной клинической ситуации.
Канал про ЗОЖ в телеграме! Подписывайся
В диетологии и гастроэнтерологии в зависимости от вида заболевания, степени тяжести его проявления и длительности процесса существуют лечебные диеты с различным набором продуктов и степенью их кулинарной обработки. Диета необходима для того, чтобы обеспечить пациенту щадящий режим питания 1. Но врач, наблюдающий пациента, обязательно обращает внимание на то, насколько долго его подопечный бывает ограничен в потреблении ряда полезных продуктов, и при возможности расширяет диету.
Первый принцип организации терапевтического питания – обеспечение пациента полноценным питанием (речь идет о витаминах, минералах, белках, углеводах и жирах) и энергией в необходимых ему количествах.
Второй принцип – объем съедаемого и возможность пациента усвоить этот объем еды должны быть сбалансированы.
Третий – следует обязательно учитывать общее воздействие назначенной диеты на организм пациента.
Четвертый – обязательно следует использовать различные диетические прописи, в которых предложен щадящий, тренировочный и разгрузочный рационы.
Пятый – в режиме приема пищи на день важно точно обозначить время – распределить часы завтраков, обедов, ужинов, промежутки между ними.
Шестое правило – составление терапевтического рациона питания непременно должно быть индивидуально ориентированным, в нем следует учесть местные и национальные особенности, тип конституции человека, сопутствующие заболевания.
Для диетолога при расчете суточного количества калорий важны параметры, касающиеся возраста, пола, конституции больного, характеристики, предписанного ему режима.
В случае увеличения энергопотерь, например, во время инфекционных заболеваний, после тяжелой травмы или хирургического вмешательства, для того, чтобы восполнить дефицит калорий, их количество увеличивают иногда вдвое.
Расчет оптимального соотношения «питательные вещества – калории», которое необходимо пациенту в сутки, выглядит следующим образом:
14% калорий дают белки;
30% получают, благодаря жирам;
56% должны приносить углеводы.
Если составлять рацион без учета этих требований, то эффект от воздействия сопутствующей терапии может быть снижен и могут развиться дополнительные нарушения [2].
Белки животного и растительного происхождения пациент должен получать в одинаковых долях. Но всегда есть исключения: например, при некоторых заболеваниях почек следует снизить количество белка, но при этом организм должен получать незаменимые аминокислоты хотя бы в минимальном количестве. Если этого не обеспечить, то следствием будет развитие белковой недостаточности.
Организм человека нуждается в ежедневном поступлении жиров, углеводов, витаминов, минеральных веществ.
В случае некоторых болезней необходимо восполнять потерю организмом полезных веществ, в количестве, превышающем физиологические нормы.
Для восстановления баланса микрофлоры кишечника важно насытить рацион питания продуктами, которые в значительном количестве содержат клетчатку и пектины. Это такие продукты как злаки, фрукты, овощи. Ограничение потребления сладких, мучных и копченых продуктов питания – обязательное условия для восстановления здоровья кишечника.
Неоценима польза кисломолочных продуктов (кефир, йогурт, ацидофиллин, простокваша), содержащих лактобактерии, которые, активно подавляя процессы гниения в кишечнике, восстанавливают баланс его микрофлоры. С их помощью можно привести в норму баланс кишечных микроорганизмов, усилить иммунную защиту, расщепить углеводы, помочь в синтезе витаминов К и группы В2. Включение в диету круп и хлеба грубого помола способствует нормализации стула, восстановлению активной моторики кишечника и функций слизистой ЖКТ. Существуют состояния организма, когда баланс микрофлоры нарушается достаточно глубоко: частые стрессовые ситуации, перенесенные инфекции, смена климата и характера питания, прием антибиотиков. И тогда приема молочнокислых продуктов и соблюдения режима питания бывает недостаточно. В таких ситуациях на помощь могут прийти пробиотические комплексы, содержащие живые полезные бактерии, такие как пробиотики Бифиформ.
Но перед приемом любого средства или в случае ухудшения вашего состояния всегда нужно проконсультироваться с врачом!
Диетическое питание, став нормой жизни, зачастую позволяет избежать многих проблем со здоровьем в будущем. Грамотный рацион будет профилактикой многих заболеваний, а не лекарством от них. Сейчас диетическое питание – это не только еда для людей с проблемами пищеварения, а следование принципам здорового образа жизни, повышающее ее качество.
Недаром греческое слово «диета» (греч.δίαιτα) означает образ жизни, режим питания.
The Nutrition Source Healthy Eating Plate & Healthy Eating Pyramid \2017 The President and Fellows of Harvard College
The dilatory supplement pyramid
PP-BIF-RUS-0327
Факторы, которые ускоряют или предрасполагают к атоническому функциональному запору, таковы:
| Увеличьте | Сократите или исключите |
| Воду | Промышленную выпечку |
| Клетчатку | Белый хлеб |
| Цельнозерновой хлеб | Моллюсков и ракообразных |
| Пшеничные отруби | Шоколад |
| Фрукты | Мясо |
| Овощи | Рыбу |
| Бобовые | |
| Чернослив | |
| Инжир | |
| Мед |
| Увеличьте | Сократите или исключите |
| Рис | Глютен |
| Кукурузу | Мучное |
| Бобовые | Молочные продукты |
| Тапиоку | Жиры |
| Зеленые листовые овощи | Колбасу |
| Фрукты | Пиво |
| Гречку | |
| Просо | |
| Витамины, добавки |
| Увеличьте | Сократите или исключите |
| Овес | Пшеничный хлеб |
| Фрукты | Бобовые |
| Кукурузу | Молоко |
| Хурму | Твердые сыры |
| Папайю | Глютен |
| Чернику | Мясо |
| Клетчатку | |
| Йогурт | |
| Воду |
| Увеличьте | Сократите или исключите |
| Соевое молоко | Молоко |
| Миндальное молоко | Яйца |
| Яблоки и айву | Курицу |
| Гранат | Моллюсков и ракообразных |
| Банан | Фруктовые соки |
| Морковь | |
| Папайю | |
| Рис | |
| Йогурт |
| Увеличьте | Сократите или исключите |
| Продукты, рекомендованные при диарее | Пшеничные отруби |
| Овощи | Рафинированную выпечку |
| Цукини | Молоко |
| Витамины, микроэлементы | Кофе |
| Острые специи |
| Увеличьте | Сократите или исключите |
| Продукты, рекомендованные при диарее | Продукты, нежелательные при колите |
| Капусту | Гамбургеры |
| Масло примулы | Мясо |
| Рыбий жир |
| Увеличьте | Сократите или исключите |
| Продукты, рекомендованные при диарее | Сахар |
| Клетчатку | Гамбургеры |
| Растительное масло | |
| Рыбий жир | |
| Железо, фолиевая кислота |
Геморрой
Заболевание, связанное с воспалением и расширением геморроидальных вен в анатомически чувствительной зоне. Запор требует определённых усилий во время дефекации, они вызывают расширение вен ануса и приводят к геморрою. Если вены расширились, они не уменьшатся сами по себе. Правильная диета и гигиена могут предотвратить воспаление этих тканей и формирование тромбов внутри них (геморроидальный тромбоз). Тромбы могут быть очень болезненными и требовать хирургического лечения.
| Увеличьте | Сократите или исключите |
| Продукты, рекомендованные при запоре | Продукты, нежелательные при запоре |
| Клубнику | Острые специи |
| Чернику | Белый сахар |
| Бруснику |
| Увеличьте | Сократите или исключите |
| Ростки | Клетчатку |
| Ароматические травы | Бобовые |
| Йогурт | Овощи |
| Хурму | Хлеб |
|
|
Молоко |
| Пасту |
| Увеличьте | Сократите или исключите |
| Воду | Рафинированную выпечку |
| Клетчатку | Жиры |
| Цельнозерновые продукты | Мясо |
| Фрукты | |
| Овощи | |
| Бобовые | |
По материалам книги «Здоровая пища»
Кишечная инфекция у детей – группа инфекционных заболеваний различной этиологии, протекающих с преимущественным поражением пищеварительного тракта, токсической реакцией и обезвоживанием организма.
У детей кишечная инфекция проявляется повышением температуры тела, вялостью, отсутствием аппетита, болями в животе, рвотой, диареей. Диагностика кишечной инфекции у детей основана на клинико-лабораторных данных (анамнезе, симптоматике, выделении возбудителя в испражнениях, обнаружении специфических антител в крови). При кишечной инфекции у детей назначаются антимикробные препараты, бактериофаги, энтеросорбенты; в период лечения важно соблюдение диеты и проведение регидратации.
Кишечная инфекция у детей – острые бактериальные и вирусные инфекционные заболевания, сопровождающиеся кишечным синдромом, интоксикацией и дегидратацией. В структуре инфекционной заболеваемости в педиатриикишечные инфекции у детей занимают второе место после ОРВИ. Восприимчивость к кишечной инфекции у детей в 2,5-3 раза выше, чем у взрослых. Около половины случаев кишечной инфекции у детей приходится на ранний возраст (до 3 лет). Кишечная инфекция у ребенка раннего возраста протекает тяжелее, может сопровождаться гипотрофией, развитием дисбактериоза и ферментативной недостаточности, снижением иммунитета. Частое повторение эпизодов инфекции вызывает нарушение физического и нервно-психического развития детей.
Спектр возбудителей кишечных инфекций у детей крайне широк. Наиболее часто патогенами выступают грамотрицательные энтеробактерии (шигеллы, сальмонеллы, кампилобактеры, эшерихии, иерсинии) и условно-патогенная флора (клебсиеллы, клостридии, протей, стафилококки и др.). Кроме этого, встречаются кишечные инфекции, вызываемые вирусными возбудителями (ротавирусами, энтеровирусами, аденовирусами), простейшими (лямблиями, амебами, кокцидиями), грибами. Общими свойствами всех возбудителей, обусловливающих развитие клинических проявлений, являются энтеропатогенность, способность к синтезу эндо- и экзотоксинов.
Заражение детей кишечными инфекциями происходит посредством фекально-орального механизма алиментарным (через пищу), водным, контактно-бытовым путями (через посуду, грязные руки, игрушки, предметы обихода и т. д.). У ослабленных детей с низкой иммунологической реактивностью возможно эндогенное инфицирование условно-патогенными бактериями. Источником ОКИ может выступать носитель, больной со стертой или манифестной формой заболевания, домашние животные. В развитии кишечной инфекции у детей большую роль играет нарушение правил приготовления и хранения пищи, допуск на детские кухни лиц-носителей инфекции, больных тонзиллитом, фурункулезом, стрептодермией и пр.
Наиболее часто регистрируются спорадические случаи кишечной инфекции у детей, хотя при пищевом или водном пути инфицирования возможны групповые и даже эпидемические вспышки. Подъем заболеваемости некоторыми кишечными инфекциями у детей имеет сезонную зависимость: так, дизентерия чаще возникает летом и осенью, ротавирусная инфекция - зимой.
Распространенность кишечных инфекций среди детей обусловлена эпидемиологическими особенностями (высокой распространенностью и контагиозностью возбудителей, их высокой устойчивостью к факторам внешней среды), анатомо-физиологическими особенностями пищеварительной системы ребенка (низкой кислотностью желудочного сока), несовершенством защитных механизмов (низкой концентрацией IgA). Заболеваемости детей острой кишечной инфекцией способствует нарушение нормальной микробиоты кишечника, несоблюдение правил личной гигиены, плохие санитарно-гигиенические условия жизни.
По клинико-этиологическому принципу среди кишечных инфекций, наиболее часто регистрируемых в детской популяции, выделяют шигеллез (дизентерию), сальмонеллез, коли-инфекцию (эшерихиозы), иерсиниоз, кампилобактериоз, криптоспоридиоз, ротавирусную инфекцию, стафилококковую кишечную инфекцию и др.
По тяжести и особенностям симптоматики течение кишечной инфекции у детей может быть типичным (легким, средней тяжести, тяжелым) и атипичным (стертым, гипертоксическим). Выраженность клиники оценивается по степени поражения ЖКТ, обезвоживания и интоксикации.
Характер местных проявлений при кишечной инфекции у детей зависит от поражения того или иного отдела ЖКТ, в связи с чем выделяют гастриты, энтериты, колиты, гастроэнтериты, гастроэнтероколиты, энтероколиты. Кроме локализованных форм, у грудных и ослабленных детей могут развиваться генерализованные формы инфекции с распространением возбудителя за пределы пищеварительного тракта.
В течении кишечной инфекции у детей выделяют острую (до 1,5 месяцев), затяжную (свыше 1,5 месяцев) и хроническую (свыше 5-6 месяцев) фазы.
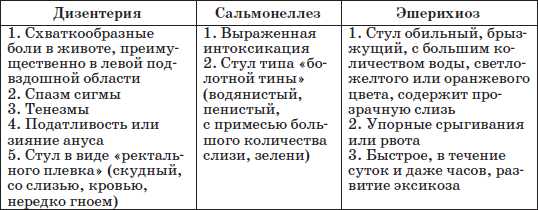
После непродолжительного инкубационного периода (1-7 суток) остро повышается температура (до 39-40° C), нарастает слабость и разбитость, снижается аппетит, возможна рвота. На фоне лихорадки отмечается головная боль, ознобы, иногда – бред, судороги, потеря сознания. Кишечная инфекция у детей сопровождается схваткообразными болями в животе с локализацией в левой подвздошной области, явлениями дистального колита (болезненностью и спазмом сигмовидной кишки, тенезмами с выпадением прямой кишки), симптомами сфинктерита. Частота дефекации может варьировать от 4-6 до 15-20 раз за сутки. При дизентерии стул жидкий, содержащий примеси мутной слизи и крови. При тяжелых формах дизентерии возможно развитие геморрагического синдрома, вплоть до кишечного кровотечения.
У детей раннего возраста при кишечной инфекции общая интоксикация преобладает над колитическим синдромом, чаще возникают нарушения гемодинамики, электролитного и белкового обмена. Наиболее легко у детей протекает кишечная инфекция, вызванная шигеллами Зоне; тяжелее - шигеллами Флекснера и Григорьеза-Шига.
Наиболее часто (в 90% случаев) развивается желудочно-кишечная форма сальмонеллеза, протекающая по типу гастрита, гастроэнтерита, гастроэнтероколита. Характерно подострое начало, фебрильный подъем температуры, адинамия, рвота, гепатоспленомегалия. Стул при сальмонеллезе жидкий, обильный, каловый, цвета «болотной тины», с примесями слизи и крови. Обычно данная форма кишечной инфекции заканчивается выздоровлением, однако у грудных детей возможен летальный исход вследствие тяжелого кишечного токсикоза.
Гриппоподобная (респираторная) форма кишечной инфекции встречается у 4-5% детей. При данной форме сальмонеллы обнаруживаются в посеве материала из зева. Ее течение характеризуется фебрильной температурой, головной болью, артралгией и миалгией, явлениями ринита, фарингита, конъюнктивита. Со стороны сердечно-сосудистой системы отмечаются тахикардия и артериальная гипотония.
На тифоподобную форму сальмонеллеза у детей приходится 2% клинических случаев. Она протекает с длительным периодом лихорадки (до 3-4-х недель), выраженной интоксикацией, нарушением функции сердечно-сосудистой системы (тахикардией, брадикардией).
Септическая форма кишечной инфекции обычно развивается у детей первых месяцев жизни, имеющих неблагоприятный преморбидный фон. На ее долю приходится около 2-3% случаев сальмонеллеза у детей. Заболевание протекает крайне тяжело, сопровождается септицемией или септикопиемией, нарушением всех видов обмена, развитием тяжелых осложнений (пневмонии, паренхиматозного гепатита, отоантрита, менингита, остеомиелита).
Данная группа кишечных инфекций у детей крайне обширна и включает коли-инфекци, вызываемые энтеропатогенными, энтеротоксигенными, энтероинвазивными, энтерогеморрагическими эшерихиями.
Кишечная инфекция у детей, вызванная эшерихиями, протекает с субфебрильной или фебрильной температурой, слабостью, вялостью, снижением аппетита, упорной рвотой или срыгиваниями, метеоризмом. Характерна водянистая диарея (обильный, брызжущий стул желтого цвета с примесью слизи), быстро приводящая к дегидратации и развитию эксикоза. При эшерихиозе, вызываемом энтерогеморрагическими эшерихиями, диарея носит кровавый характер.
Вследствие обезвоживания у ребенка возникает сухость кожи и слизистых оболочек, снижается тургор и эластичность тканей, западает большой родничок и глазные яблоки, снижается диурез по типу олигурии или анурии.
Обычно протекает по типу острого гастроэнтерита или энтерита. Инкубационный период в среднем длится 1-3 дня. Все симптомы кишечной инфекции у детей разворачиваются в течение одних суток, при этом поражение ЖКТ сочетается с катаральными явлениями.
Респираторный синдром характеризуется гиперемией зева, ринитом, першением в горле, покашливанием. Одновременно с поражением носоглотки развиваются признаки гастроэнтерита: жидкий (водянистый, пенистый) стул с частотой дефекаций от 4-5 до 15 раз в сутки, рвотой, температурной реакцией, общей интоксикацией. Длительность течения кишечной инфекции у детей – 4-7 дней.
Различают первичную стафилококковую кишечную инфекцию у детей, связанную с употреблением пищи, обсемененной стафилококком, и вторичную, обусловленную распространением возбудителя из других очагов.
Течение кишечной инфекции у детей характеризуется тяжелым эксикозом и токсикозом, рвотой, учащением стула до 10-15 раз в день. Стул жидкий, водянистый, зеленоватого цвета, с небольшой примесью слизи. При вторичной стафилококковой инфекции у детей кишечные симптомы развиваются на фоне ведущего заболевания: гнойного отита, пневмонии, стафилодермии, ангины и пр. В этом случае заболевание может принимать длительное волнообразное течение.
На основании осмотра, эпидемиологических и клинических данных педиатр (детский инфекционист) может лишь предположить вероятность кишечной инфекции у детей, однако этиологическая расшифровка возможна только на основании лабораторных данных.
Главную роль в подтверждении диагноза кишечной инфекции у детей играет бактериологическое исследование испражнений, которое следует проводить как можно ранее, до начала этиотропной терапии. При генерализованной форме кишечной инфекции у детей проводится посев крови на стерильность, бактериологическое исследование мочи, ликвора.
Определенную диагностическую ценность представляют серологические методы (РПГА, ИФА, РСК), позволяющие выявлять наличие Ат к возбудителю в крови больного с 5-х суток от начала болезни. Исследование копрограммы позволяет уточнить локализацию процесса в ЖКТ.
При кишечной инфекции у детей требуется исключить острый аппендицит, панкреатит, лактазную недостаточность, дискинезию желчевыводящих путей и др. патологию. С этой целью проводятся консультации детского хирурга и детского гастроэнтеролога.
Комплексное лечение кишечных инфекций у детей предполагает организацию лечебного питания; проведение оральной регидратации, этиотропной, патогенетической и симптоматической терапии.
Диета детей с кишечной инфекцией требует уменьшения объема питания, увеличения кратности кормлений, использования смесей, обогащенных защитными факторами, употребление протертой легкоусвояемой пищи. Важной составляющей терапии кишечных инфекций у детей является оральная регидратация глюкозо-солевыми растворами, обильное питье. Она проводится до прекращения потерь жидкости. При невозможности перорального питания и употребления жидкости назначается инфузионая терапия: внутривенно вводятся растворы глюкозы, Рингера, альбумина и др.
Этиотропная терапия кишечных инфекций у детей проводится антибиотиками и кишечными антисептиками (канамицин, гентамицин, полимиксин, фуразолидон, налидиксовая кислота), энтеросорбентами. Показан прием специфических бактериофагов и лактоглобулинов (сальмонеллезного, дизентерийного, колипротейного, клебсиеллезного и др.), а также иммуноглобулинов (антиротавирусного и др.). Патогенетическая терапия предполагает назначение ферментов, антигистаминных препаратов; симптоматическое лечение включает прием жаропонижающих, спазмолитиков. В период реконвалесценции необходима коррекция дисбактериоза, прием витаминов и адаптогенов.
Раннее выявление и адекватная терапия обеспечивают полное выздоровление детей после кишечной инфекции. Иммунитет после ОКИ нестойкий. При тяжелых формах кишечной инфекции у детей возможно развитие гиповолемического шока, ДВС-синдрома, отека легких, острой почечной недостаточности, острой сердечной недостаточности, инфекционно-токсического шока.
В основе профилактики кишечных инфекций у детей – соблюдение санитарно-гигиенических норм: правильное хранение и термическая обработка продуктов, защита воды от загрязнения, изоляция больных, проведение дезинфекции игрушек и посуды в детских учреждениях, привитие детям навыков личной гигиены. При уходе за грудным ребенком мама не должна пренебрегать обработкой молочных желез перед кормлением, обработкой сосок и бутылочек, мытьем рук после пеленания и подмывания ребенка.
Дети, контактировавшие с больным кишечной инфекцией, подлежат бактериологическому обследованию и наблюдению в течение 7 дней.
Какое питание необходимо соблюдать при хроническом гепатите? Что такое диета № 5а? Узнайте из нашей статьи.
Хронический гепатит — это диффузное поражение печени, основными характеристиками которого являются воспалительный процесс, повреждение клеток печени (гепатоцитов) и нарушение ее функций. Хроническим гепатит считается, когда патология не разрешается за шесть месяцев.1 Течение заболевания может быть стабильным или прогрессирующим с постепенным развитием фиброза, при котором на месте печеночной ткани формируются соединительнотканные тяжи, и цирроза, когда функция печени критически нарушается.
Среди наиболее частых причин развития хронического гепатита — вирусы гепатитов В и С, токсическое воздействие алкоголя, аутоиммунные процессы и метаболические нарушения.2 Заболевание обычно протекает бессимптомно, поэтому его нередко диагностируют поздно.1
Еще в середине прошлого века в Советском Союзе была разработана система Певзнера из 15 диет для каждого заболевания, включая те, что связаны с печенью. Систему использовали во всех больницах и санаториях страны. С годами эти диеты совершенствовались, однако их не удалось избавить от недостатков, самый главный из которых — унифицированность. Вся система рассчитана на человека в возрасте 20–30 лет весом 70 кг.3 К тому же некоторые из этих диет имеют почти одинаковый химический состав и энергетическую ценность и незначительно отличаются друг от друга способами кулинарной обработки продуктов и содержанием соли. Поэтому важно понимать, что вашу индивидуальную диету врач может назначить после всех необходимых обследований и постановки диагноза.
Нужно ли вам особенное питание, если ничего не болит? Согласно данным российских авторов, даже при удовлетворительном состоянии пациентам с хроническим гепатитом назначается щадящая диета, специально разработанная для людей с заболеваниями печени. При обострениях (активном процессе воспаления) питание становится более строгим.4 Диета направлена на устранение функциональных нарушений печени и желчевыделительной системы, процесса пищеварения и синхронности функционирования ЖКТ.4 Для начала ознакомимся с основными принципами питания при хроническом гепатите.
В период выздоровления или между обострениями пациентам обычно назначают основной вариант стандартной диеты. Она сбалансирована по содержанию белков (85–90 г), жиров (80–90 г) и углеводов (300–330 г). Энергетическая ценность диеты — 2200–2500 ккал.
Если диагностирован хронический гепатит в активной форме (грубо говоря, характеризующийся наличием симптомов и повышением трансаминаз), то могут рекомендоваться более серьезные ограничения в диете и комплексный подход к терапии. Лечебное питание остается одним из важных факторов поддержания состояния функции печени наравне с фармакотерапией. Особенно важно соблюдать режим приема пищи, есть небольшими порциями.
Поскольку при хроническом активном гепатите в патологический процесс могут вовлекаться и желчевыводящие пути, следует добавить в рацион продукты, богатые пищевыми волокнами, которые способствуют выведению желчных кислот.4 Это овощи, фрукты, цельные злаки (каши), отруби. С той же целью рекомендуется изменить соотношение между растительными и животными жирами до 50/50 % (обычно рекомендуется придерживаться соотношения 30/50 %). При обострении процесса назначается диета с механическим и химическим щажением (теплая протертая пища).
При неактивном (персистирующем) гепатите без ярких клинических проявлений и симптомов и лабораторных отклонений может быть рекомендован более разнообразный рацион.5 В протертой еде нет необходимости, пищу можно готовить на пару, отваривать или запекать, в том числе в микроволновой печи. Сохраняются ограничения отдельных продуктов, перечисленные выше. Температура горячих блюд не должна превышать 65 градусов, температура холодных не должна быть ниже 15 градусов. И при активном, и при неактивном гепатите категорически исключается спиртное — «безопасной» дозы алкоголя для пациентов с этим заболеванием не существует.6
| День недели | Завтрак | Второй завтрак | Обед | Полдник | Ужин |
| Понедельник | Белковый омлет из двух яиц,чай с лимоном | Яблоко | Суп гороховый вегетарианский, курица отварная с макаронами, чай | Сухарики домашние без наполнителей | Рыба отварная, гречневая каша, кефир |
| Вторник | Творожная запеканка, чай | Йогурт нежирный | Борщ вегетарианский, говядина отварная с черносливом, картофельное пюре, компот из сухофруктов | Печенье галетное | Котлеты морковные, белковый омлет, кефир |
| Среда | Каша манная, чай с молоком | Бутерброд из подсушенного хлеба с неострым сыром | Суп-пюре из тыквы, минтай, запеченный под овощами, кисель из ягод | Сухой бисквит | Котлеты куриные, рис отварной, кефир |
| Четверг | Творог нежирный со сметаной, чай с лимоном | Салат из тертой моркови с изюмом | Суп-кулеш вегетарианский с рисом, рулет из курицы, отвар шиповника | Сухарики домашние без наполнителей | Куриная грудка на пару, картофель отварной, кефир |
| Пятница | Каша овсяная на молоке с водой 50/50, чай | Салат из огурцов и болгарского перца с растительным маслом | Суп фруктовый, тефтели с рисом, чай | Печенье галетное | Котлеты рыбные, рис, кефир |
| Суббота | Запеканка из вермишели, чай с молоком | Банан | Суп с фасолью вегетарианский, отварная курица в молочном соусе, картофель отварной, компот из сухофруктов | Сухой бисквит | Куриная грудка на пару, пюре картофельное, кефир |
| Воскресенье | Плов с сухофруктами, компот из сухофруктов | Нежирный йогурт | Молочный суп с вермишелью, голубцы, кисель из ягод | Сухарики домашние | Телятина отварная с молочным соусом, фасоль стручковая, кефир |
И помните, что врач может подобрать рацион, оптимально подходящий именно вам, с учетом ситуации и индивидуальных потребностей.
Язвенный колит (ЯК) — это аутоиммунное заболевание, при котором иммунная система вырабатывает антитела против собственных тканей, разрушая слизистую оболочку толстой кишки. Это действие приводит к хроническому воспалению различной степени тяжести. Примерно у 10-20% больных заболевание протекает тяжело, вызывает различные кишечные и парентеральные осложнения, требует стационарного лечения.ЯК характеризуется чередованием периодов обострения и ремиссии. Рецидивы могут быть спровоцированы, в частности, из-за сильного психического стресса, диетических изменений, использования обезболивающих, кишечных инфекций или других проблем со здоровьем, требующих лечения антибиотиками.
Статистика показывает, что это заболевание в основном поражает людей в возрасте от 20 до 40 лет. Семейная встречаемость ЯК отмечается примерно у 15% ближайших родственников пациентов с воспалительными заболеваниями кишечника.
Характерным симптомом ЯК является диарея, часто со слизью и кровью. Возникает в результате активного воспаления слизистой прямой кишки с нарушением всасывания воды и электролитов в толстой кишке. Диарея может появиться внезапно или ваши движения кишечника могут измениться постепенно.
Другие сопутствующие симптомы могут включать хроническую усталость, слабость, анемию, боли и спазмы внизу живота, внезапные позывы к дефекации, снижение иммунитета, лихорадку, анорексию, рвоту и потерю веса.Первоначально эти симптомы могут напоминать пищевое отравление и иногда недооцениваются пациентом. Поэтому, если такие симптомы сохраняются или повторяются, обратитесь к лечащему врачу.
Экосистема микроорганизмов, населяющих толстую кишку, известная как микробиом, имеет большое значение для иммунитета и общего состояния здоровья организма. Кишечные бактерии защищают организм человека от патогенов, расщепляют неперевариваемые сахара растительного происхождения (полисахариды), отвечают за синтез витаминов (биотин, фолиевая кислота, витамин К), усвоение ионов магния, кальция и железа и производство SCFA (короткоцепочечные жирные кислоты).короткоцепочечные жирные кислоты), питающие эпителиальные клетки кишечника.
Неотъемлемой частью правильного функционирования организма является правильное соотношение между полезными микроорганизмами и патогенной микрофлорой, населяющей кишечник. Нарушение этого соотношения называется дисбиозом кишечника. Преобладание в кишечнике грамотрицательных анаэробов ( Enterobacteriaceae, Clostridium , Salmonella , Pseudomonas или Shigella) снижает иммунный ответ и способствует выработке провоспалительных эндотоксинов.С другой стороны, бактерии рода Bacteroides, Firmicutes, Ruminococcus, Prevotella, Actinobacteria и Lactobacillus относятся к числу полезных кишечных бактерий и отвечают за поддержание баланса организма.
Состав микрофлоры кишечника специфичен и неоднороден у каждого человека. Количество и тип микробов зависит от многих факторов, в том числе от рациона питания на протяжении всей жизни, физической активности, пола, возраста, уровня стресса, состояния эндокринной системы, приема лекарств, употребления алкоголя и даже типа родов (в случае кесарева сечения - микрофлоры). начинает формироваться позже естественных родов).
Предыдущие наблюдения влияния диеты на состав микробиома кишечника показали более низкое количество полезных бактерий Firmicutes в стуле у людей на диете, богатой белками и животными жирами . Напротив, у тех, чей рацион был с высоким содержанием продуктов с высоким содержанием сложных углеводов (зерна низкой степени переработки, овощи, фрукты, бобовые) , преобладали полезные бактерии рода Prevotella .Диета, содержащая значительное количество пищевых волокон, также изменяет микрофлору кишечника. Ферментация пищевых волокон бактериями, живущими в кишечнике, вызывает образование короткоцепочечных жирных кислот (КЦЖК), обладающих способностью подавлять воспалительные реакции, ответственные, например, за при развитии аутоиммунных заболеваний или аллергии.
Пищевые волокна — недооцененное лекарство от старения, Паула Нагель, MSc
Высококалорийная диета, основанная на продуктах с высокой степенью переработки (с высоким содержанием сахара, соли, насыщенных жирных кислот и низким содержанием жира транс) связана с меньшим разнообразием микробиома, в отличие от диеты, основанной на овощах, фруктах, бобовых, цельном зерне. крупы и молочные продукты с низким содержанием жира.
Все больше исследований подтверждают, что нарушения в составе кишечной флоры (особенно преобладание штаммов Escherichia coli и Baceroides vulgatus ) могут предрасполагать к развитию воспалительных заболеваний кишечника. Исследование 2014 года, опубликованное в Британском обществе гастроэнтерологов , показало, что долгосрочное высокое потребление продуктов, богатых жирными кислотами транс (содержащихся, например, в фаст-фуде, кондитерских изделиях, сладостях, порошкообразных соусах, кубиках, растворимых продуктах) было связано с более высоким заболеваемость ЯК среди респондентов на целых 34%.
В профилактике и лечении язвенного колита в стадии ремиссии большое значение придается пище, богатой пищевыми волокнами, содержащей пробиотики и пребиотики, благоприятно влияющие на размножение естественной микрофлоры кишечника. Изменение кишечной экосистемы и восстановление микробиологического баланса в кишечнике считается эффективной формой терапии, поддерживающей лечение ЯК.
Характерной особенностью ЯК является переплетение периодов затишья с периодами обострения симптомов.Люди, страдающие язвенным колитом, обычно имеют повышенную потребность в энергии и могут испытывать дефицит питательных веществ, особенно антиоксидантов, железа, кальция и белка. Эти недостатки очень часто являются результатом ограничений в питании, налагаемых пациентами из-за опасений желудочно-кишечных заболеваний. В период ремиссии важно, чтобы диета была максимально разнообразной и соответствовала индивидуальной переносимости больного. Питание в период ремиссии не должно существенно отклоняться от рекомендаций по питанию, содержащихся в Пирамиде здорового питания и физической активности.
Однако, поскольку переносимость различных продуктов может различаться у разных пациентов с ЯК, лучше всего вести пищевой дневник, чтобы исключить продукты, которые усугубляют дискомфорт в желудочно-кишечном тракте. Рекомендуется консультация опытного врача-диетолога, который учтет каждый аспект заболевания, преобладающие недомогания, применяемую фармакотерапию и составит правильно сбалансированное меню с учетом диетических предпочтений пациента, в соответствии с его индивидуальными энергетическими потребностями. .
Таблица 1 Рекомендованные и нерекомендуемые продукты во время ремиссии ЯК
Другие важные рекомендации для людей с ЯК в стадии ремиссии:
У некоторых людей с ЯК после употребления молока или молочных продуктов могут развиться желудочные симптомы, такие как метеоризм, газы, переполнение желудка или диарея. Это может означать непереносимость лактозы – сахара, содержащегося в молоке и/или его продуктах, или дисбактериоз кишечника. Некоторым достаточно исключить молоко и заменить его кисломолочными продуктами (простокваша, кефир, пахта), в которых меньше лактозы.В продаже появляется все больше и больше безлактозных молочных продуктов, которые стоит использовать в такой ситуации. Другим решением может быть добавление препаратов, содержащих фермент лактазу, при употреблении молочных продуктов (доступны в аптеке).
При отсутствии неприятных желудочно-кишечных симптомов исключение молока и молочных продуктов не рекомендуется. Люди с язвенным колитом подвержены более высокому риску остеопороза, а молочные продукты являются лучшим источником кальция.
Еще один способ восполнения запасов кальция для людей с непереносимостью молочных продуктов — употреблять напитки на растительной основе, обогащенные кальцием и витамином D (соя, рис, миндаль, овес). Имейте в виду, что натуральные кисломолочные продукты (кефир, пахта, простокваша, простокваша и ацидофильное молоко) содержат полезные пробиотические бактерии, поддерживающие микрофлору кишечника.
Использование диетических рекомендаций в сочетании с медикаментозной терапией обычно позволяет пациентам с язвенным колитом справиться с рецидивами, предотвратить дефицит питательных веществ и улучшить качество жизни.Также пациенту необходимо на постоянной основе обращаться к врачу и диетологу для определения тактики ведения обострений заболевания.
.Дата обновления: 4 января 2022 г.
Диета при кишечных заболеваниях играет не менее важную роль, чем фармакотерапия. Правильный подбор продуктов способен предотвратить недоедание, которое является частым следствием воспаления кишечника. Иногда стоит обратиться к промышленным диетам, которые не только могут уменьшить воспаление, но и улучшить питание больного.
Заболевания кишечника поражают все больше и больше людей в высокоразвитых странах. Подсчитано, что около 3 миллионов европейцев страдают воспалительными заболеваниями кишечника. Число больных этим заболеванием увеличивается особенно в странах Восточной и Южной Европы, хотя до сих пор больше всего случаев зарегистрировано на западе и севере нашего континента. По оценкам польских экспертов, в нашей стране число больных может достигать 50-100 тысяч. человек (в том числе 10-20 тысяч с болезнью Крона , а с язвенным колитом в четыре раза больше).Одним словом, кишечные заболевания становятся болезнями цивилизации.
Наиболее серьезными заболеваниями кишечника являются аутоиммунные заболевания, при которых наша собственная иммунная система атакует слизистую оболочку кишечника. Почему это происходит? Причины кишечного заболевания полностью не известны, но изменения в микрофлоре кишечника, возникающие в результате все более стерильных условий жизни, частого использования антибиотиков и потребления обработанных пищевых продуктов, имеют значение.В результате у больных развивается постоянное воспаление кишечника, сопровождающееся:
Все эти симптомы делают кишечные заболевания очень часто сопровождающимися нарушением питания больных.Например, недоедание среди людей с болезнью Крона затрагивает около 75 процентов. госпитализированных больных, и 60-80 процентов. больных этим заболеванием страдают анемией.
Читайте также: Диета при раке толстой кишки, печени, легких и простаты
Лечение больных, страдающих воспалительными заболеваниями кишечника воспалительными заболеваниями кишечника , составной частью которого является соответствующая диета, заключается не только в улучшении качества жизни больного, но и в предупреждении гипотрофии, сохранении ремиссии заболевания как можно дольше и предотвратить развитие серьезных осложнений.Однако следует помнить, что диета в периоды ремиссии и выраженности симптомов заболевания различна. Также стоит знать, что у людей с умеренными симптомами заболевания энтеральное питание с промышленными диетами может быть столь же эффективным, как и стероиды. Показано, что энтеральное питание не только уменьшает воспаление, но и улучшает питание больных, снижая тем самым риск развития осложнений мальнутриции.
Чтобы быть эффективными, жидкие диеты должны полностью не содержать клетчатки и полностью всасываться в верхних отделах пищеварительного тракта, что связано со значительным успокоением пищеварительной системы .
См. также: Диета при химиотерапии и после химиотерапии - Как правильно питаться при лечении рака?
Диета при энтерите , особенно после обострения заболевания, должна быть легкоусвояемой (5-6 небольших приемов пищи), с низким содержанием жира (до 40 г жира в сутки) и высоким содержанием белка (80-120 г белка) / день). Не рекомендуется давать большое количество клетчатки, сахара и лактозы.
Вздутие живота, такие как крестоцветные и бобовые, также не рекомендуются.В зависимости от выраженности симптомов из рациона также исключают: лактозу, фруктозу, сорбит и коллагеновые волокна. Когда фармакологическое лечение не приносит ожидаемых результатов, стоит обратиться за так называемой противовоспалительная диета (IBD-AID), которая руководствуется несколькими принципами и состоит из:
Диета в период ремиссии заболеваний кишечника должна составляться индивидуально для каждого больного.Обязательно следует исключить жирную и трудноперевариваемую пищу, семена бобовых, овощи семейства крестоцветных, блюда, которые долго остаются в желудке, острую пищу, в больших количествах фруктовые консервы с сахаром и медом, сырые фрукты, крепкий кофе, чай и алкоголь.
Стоит включить больше белка, продуктов, богатых витаминами и минералами. Меню пациента может включать:
С возрастом повышается риск развития т.н. дивертикулез толстой кишки, который также требует специальной диеты. При воспалительном течении заболевания рекомендуется на первой стадии заболевания соблюдать безостаточную, легкоусвояемую и не содержащую клетчатки диету. В настоящее время разрешено следующее:
Эту диету следует соблюдать в течение примерно 2 недель. После этого можно постепенно вводить постную пищу, но количество клетчатки не должно превышать 10 г в сутки. Полностью исключить из рациона фрукты с мелкими косточками (клубнику, малину, инжир).
Очень часто больные, например, язвенным колитом выбирают различные диеты, которые должны принести чудодейственные результаты (морковная диета, оптимальная).Хотя такие диеты могут вначале принести облегчение, в долгосрочной перспективе они могут быть опасны для вашего здоровья и привести к дефициту питательных веществ. Поэтому любое изменение диеты должно быть согласовано с врачом.
Была ли эта статья полезной для вас?
Да :-) Нет :-(
Спасибо, что дочитали нашу статью до конца.
Если вы хотите быть в курсе последних новостей о здоровье и здоровом образе жизни, посетите наш портал еще раз!
Диета при заболеваниях толстой кишки чаще всего применяется при рецидивирующей диарее, обострении различных желудочно-кишечных заболеваний. Кишечная диета основана на исключении некоторых продуктов, раздражающих кишечник. Какие продукты должны быть включены в меню? Что стоит знать?
Диета при колоректальном заболевании , так называемая кишечная диета, представляет собой специальную модификацию меню. Он используется для лечения и облегчения различных заболеваний, таких как метеоризм, боли в животе и диарея. Это лечебная диета при 9009 различных заболеваниях кишечника .
Болезни толстой кишки включают:
Диета при колоректальном заболевании должна быть легко усваиваемой и постной , также называемой диетой с низким содержанием клетчатки. Благодаря минимальному содержанию клетчатки он бережно воздействует на кишечник, не повреждает его и не отягощает. Это связано с тем, что продукты, которые трудно перевариваются и богаты клетчаткой, раздражают слизистую оболочку кишечника, что может вызвать воспаление.
Более того, слишком много клетчатки в рационе больного кишечника может не только повредить кишечник, но и вызвать проблемы с усвоением питательных веществ.Допустимая суточная доза пищевых волокон при легкоусвояемой диете составляет всего 10 г. В случае здоровых людей Всемирная организация здравоохранения (ВОЗ) рекомендует употреблять 25-40 г клетчатки в день. Кишечная диета включает в себя пять небольших регулярных приемов пищи в течение дня. Ужинать следует не позднее, чем за три часа до сна. Пищу следует есть медленно и тщательно пережевывать.
Очень важно, чтобы блюда при заболеваниях кишечника были свежими , приготовленными из продуктов хорошего качества.Не ешьте повторно разогретые или размороженные блюда. Также стоит помнить, что подача целых самых маленьких продуктов облегчает работу пищеварительной системы и значительно уменьшает симптомы болезни. Вот почему продукты следует нарезать ломтиками, очистить от кожуры, смешать, процедить, натереть на терке или измельчить. Также стоит помнить, что диета при заболеваниях толстой кишки должна быть диетой с высоким содержанием энергии и с высоким содержанием белка , чтобы иметь возможность обеспечивать как энергию, так и ценные питательные вещества.
Диета при колоректальном заболевании должна содержать:
Легкоусвояемая диета предполагает исключение многих продуктов, которые считаются ценными и полезными. Речь идет о цельнозерновых или сырых овощах и фруктах.
При заболеваниях толстой кишки следует исключить такие продукты, как:
Точные диетические рекомендации при заболеваниях толстой кишки варьируются в зависимости от возникающих симптомов и переносимости различных продуктов. Абсолютно необходимо пить жидкости.
Воспользуйтесь медицинскими услугами без очередей. Запишитесь на прием к специалисту по электронному рецепту и электронному сертификату или на обследование в abcHealth Найти врача.
.90,000 Здоровое питание и диета для здорового кишечникаБактерии в кишечнике человека важны для нашего здоровья 35 . Некоторые продукты полезны для микробной флоры кишечника, а другие нейтральны или даже вредны.
Следующие питательные вещества могут поддерживать здоровую микрофлору кишечника 36, 37, 38 :
Пищевые волокна
Они бывают как растворимыми, так и нерастворимыми.Растворимая форма пищевых волокон содержится в основном в бобовых, таких как фасоль, горох и соя, во фруктах, таких как абрикосы, черника и чернослив, в овощах, овсяных отрубях и ячмене. Нерастворимая форма пищевых волокон содержится в цельных продуктах, овощах, таких как морковь и помидоры, фруктах, таких как яблоки и бананы, орехах и семенах. Как следует из названия, нерастворимые пищевые волокна не растворяются в воде.
Рекомендуется есть смесь обоих типов клетчатки, так как они «питают» и поддерживают кишечные бактерии.
Пребиотики
Пребиотики представляют собой тип клетчатки и включают неперевариваемые углеводы, содержащиеся в пище. Пребиотики питают кишечные бактерии и, следовательно, помогают поддерживать здоровую бактериальную флору. Хорошими источниками пребиотиков являются, например, сырой цикорий, артишоки, бананы и продукты с высоким содержанием клетчатки, такие как рожь.
Пробиотики
Пробиотики отличаются от пребиотиков тем, что они представляют собой живые микроорганизмы, помогающие переваривать пищу в кишечнике.Экспериментальные исследования показали, что некоторые пробиотики могут помочь регулировать болевые импульсы от кишечных нервов у пациентов с СРК.
Ученым еще предстоит установить, какие пробиотики благотворно влияют на какие заболевания, но результаты первых исследований обнадеживают: Lactobacillus 39 — это бактерии, обнаруженные в йогурте и других ферментированных продуктах, которые могут помочь при диарее, а Bifidobacterium в молочных продуктах могут облегчить симптомы синдрома раздраженного кишечника и некоторых других заболеваний 36, 40, 41, 42 .
.90 000 12 худших продуктов для вашего кишечника. Они очень плохо влияют на их работуВ здоровом кишечнике обитает множество штаммов бактерий, которые отвечают за многие физиологические функции кишечника: расщепление остатков пищи, стимуляцию иммунной системы, выработку витаминов, всасывание электролитов и минералов, защиту организма хозяина от патогенных микроорганизмов.
Простые сахара являются отличной средой для неблагоприятных бактерий, негативно влияющих на слизистую оболочку, что способствует воспалительным заболеваниям кишечника. Состояние, при котором патогенные бактерии преобладают над физиологическими бактериями, известно как дисбактериоз. Проявляется метеоризмом, диареей или запором и болью в желудке. Чтобы позаботиться о правильной кишечной флоре, выбирайте цельнозерновые продукты, а также фрукты и овощи, богатые клетчаткой.
Антибиотики — лекарственные вещества, применяемые при различных бактериальных инфекциях.Их применение часто необходимо, но следует помнить, что они могут негативно влиять на физиологическую флору кишечника.
Восстановление микробиоты может занять до нескольких недель с момента отмены препаратов, поэтому при приеме антибиотиков целесообразно использовать защитные и пробиотические препараты. Эти виды препаратов позволяют заселить кишечник полезными штаммами бактерий и тем самым избежать риска дисбактериоза.
Вы можете купить почтовую экспертизу для оценки микрофлоры кишечника в Медонет Маркет.
Мясо убойных животных, особенно переработанное мясо (например, жареное, приготовленное на гриле, вяленое, маринованное, соленое, копченое), является таким же канцерогенным для человека, как табак, асбест или заражение бактерией H. pylori .
Научные исследования показывают, что частое употребление красного мяса способствует развитию рака толстой кишки .Механизм вредного действия мяса до сих пор не выяснен, но ученые предполагают, что за канцерогенность отвечает трансформация гемового железа, которого много в красном мясе.
Кроме того, при термической обработке образуются канцерогенные вещества - полициклические ароматические углеводороды и гетероциклические ароматические амины, представляющие дополнительную опасность для здоровья.
В случае мясных консервов за образование новообразований ответственны также соединения азота – нитраты и нитриты, которые, реагируя с мясными компонентами, могут образовывать канцерогенные нитрозамины.
Напитки газированные, рыбные консервы, готовые соусы и маргарины консервируют бензойной кислотой и ее производными.Эти вещества можно найти на этикетках продуктов как E210-E213. Потребление этих консервантов в больших количествах способствует раздражению слизистой оболочки пищеварительного тракта, что способствует воспалительным заболеваниям кишечника.
Аспартам — популярный заменитель сахара, часто встречающийся в продуктах с пометкой «легкие» или «подходящие», а также в жевательных резинках и газированных напитках.При избыточном употреблении способствует развитию диареи и болезненных спазмов кишечника.
Эмульгаторы или загустители также потенциально вредны для кишечника. Среди них мы можем найти агар, каррагинан и альгинаты. Эмульгаторы не растворяются в воде и не перевариваются, поэтому при употреблении в избытке они могут оставаться в кишечнике и бродить с выделением газов, что приводит к метеоризму, болям в животе и даже нарушению всасывания железа из пищи.
Регулярное употребление фаст-фуда снижает разнообразие бактерий, составляющих кишечную флору. К счастью, микробиом быстро восстанавливается, но лучше избегать продуктов с высокой степенью обработки.
Продукты, содержащие глютен (каши, макароны, хлеб) иногда вызывают чувство тяжести, вялость, боли в желудке.Это симптомы непереносимости глютена (не путать с глютеновой болезнью, которая является аутоиммунным заболеванием), указывающие на необходимость отказаться или хотя бы ограничить потребление зерновых продуктов.
Непереносимость лактозы имеет множество симптомов, включая боль в животе и излияние, образование газов, диарею и рвоту.Этот сахар содержится во многих молочных продуктах. Для того чтобы перевариться, лактозе необходимо присутствие фермента - лактазы, который вырабатывается ворсинками тонкого кишечника. Продукты распада глюкозы и галактозы могут усваиваться организмом.
У человека активность лактозы с возрастом снижается, поэтому у некоторых людей часть лактозы переходит в толстую кишку, где при участии кишечных бактерий происходит переваривание лактозы с образованием газов, и в этом процессе, образуются органические кислоты, раздражающие слизистые оболочки. Непереносимость лактозы можно диагностировать с помощью водородного дыхательного теста и анализа крови.
Если у вас есть симптомы непереносимости лактозы или глютена, мы рекомендуем генетическое тестирование на пищевую непереносимость. Пакет доступен на рынке Медонет.
Этиловый спирт угнетает процессы пищеварения и способствует воспалению слизистых оболочек.Этанол разрушает эпителиальные клетки кишечника, что повышает их проницаемость, и, таким образом, вызывает попадание бактериальных токсинов в кровь.
Повреждение слизистой оболочки вызывает нарушение всасывания питательных веществ и нарушение пищеварения. Алкоголь также снижает количество полезных кишечных бактерий, что способствует воспалению жировой ткани печени.
У курильщиков, использующих традиционные сигареты, естественная кишечная флора снижена по сравнению с некурящими и курильщиками электронных сигарет.Однако обе формы курения вредны для здоровья, что подтвердили исследователи из Сан-Диего.
Они исследовали влияние ингредиентов масел, используемых в электронных сигаретах, на слизистую оболочку кишечника и показали, что используемые в них пропиленгликоль и растительный глицерин вызывают воспаление. Эпителиальные клетки при воздействии масел становятся неспособными удалять болезнетворные микроорганизмы, что способствует воспалению.
Не забывайте использовать профилактические препараты, благотворно влияющие на работу кишечника, например, натуральную добавку Поддержка кишечника - Экстракт Фармовит в каплях, доступную по акционной цене на Медонет Маркет.
Стручки являются дешевым и легкодоступным источником белка, кроме того, они легко заменяют мясо в рационе, содержат большое количество пищевых волокон и положительно влияют на уровень холестерина в периферической крови.Тонкий кишечник человека не вырабатывает фермент альфа-галактозидазу, вещество, способное расщеплять галактоолигосахариды (ГОС), содержащиеся в стручках. Это вызывает газ и газ.
Кишечная микробиота отвечает за расщепление сахаридов из стручков, но это переваривание происходит с выделением газов, которые вызывают проблемы с кишечником и боль в животе.
Есть несколько способов избежать проблем с кишечником после употребления стручков, например:
Консервированные стручки не содержат некоторых олигосахаридов, поэтому не оказывают вредного воздействия на кишечник.
Стресс – это неспецифическая реакция организма на угрозу, которая призвана мобилизовать организм на активную деятельность. Стресс-реакция изменяет работу кишечника – нарушает моторику, секреторную деятельность, работу слизистой и кровоток в сосудах.
Выработка адреналина увеличивает секрецию пищеварительных соков, избыток которых вызывает эрозии и язвы органов пищеварения.Длительное состояние возбуждения вызывает двигательную заторможенность и нарушение всасывания питательных веществ, а также неадекватно сильное восприятие сигналов из кишечника.
Чтобы наслаждаться здоровьем пищеварительной системы и предотвращать ее заболевания, стоит избегать вышеупомянутых продуктов и факторов в своем ежедневном рационе. Следует помнить, что радикальные изменения в рационе и добавках всегда должны быть согласованы с врачом или диетологом, потому что самостоятельные действия могут причинить вред и привести к новым проблемам со здоровьем.
Однако важно знать, что разнообразное и сбалансированное питание – это основа вашего хорошего самочувствия. Важно, чтобы люди с проблемами кишечника всегда ели свежеприготовленные блюда и использовали соответствующие методы обработки пищевых продуктов, предотвращающие желудочно-кишечные заболевания.
Источники 90 180Пищеварение — чрезвычайно важный и сложный процесс в нашем организме. Он основан на расщеплении жиров, белков и углеводов. Часто...
Сандра КобушевскаДиета FODMAP рекомендуется пациентам, страдающим синдромом раздраженного кишечника.Однако каждый из нас индивидуален и может по-разному реагировать на потребляемые продукты...
Мы все больше и больше осознаем важность здоровья кишечника для всего организма.Начинаем утро со свекольной закваски или сока квашеной капусты или ...
Ханна ЩигелЕсть продукты, которые очень быстро перевариваются и проходят через наш организм буквально за считанные минуты.Еще одно избиение такое же...
Зузанна ОпольскаСиндром раздраженного кишечника — довольно распространенное заболевание, с которым борются многие люди.Одним из важнейших факторов лечения этого состояния является ...
Ядвига ГоневичВ наших тарелках его еще слишком мало, а для здоровья он "самый важный".Именно клетчатка регулирует работу кишечника и улучшает процесс пищеварения, ускоряет обмен веществ,...
Тонкий и толстый кишечник играют очень важную роль в нашей пищеварительной системе, и на их работу существенно влияют привычки питания.Правильно...
Редакция МедонетаМногие слышали о связи тела и психики и их взаимном влиянии. Мы очень хорошо знаем, какое влияние...
на наш энергетический уровень или интеллектуальные способности Катажина РоховичСогласно рекомендациям Института пищевых продуктов и питания (IŻŻ), рыбу следует есть не менее двух раз в неделю. Употребление рыбы и морепродуктов рекомендуется при ...
Наталья Швед-Киселевич, МассачусетсВсе больше и больше людей, включая лучших спортсменов, выбирают безглютеновую диету. Рынок продуктов питания в этом районе находится на подъеме. Эксперт объясняет недостатки и ...
Die WeltЯзвенный колит, или сокращенно ЯК, наряду с болезнью Крона является одним из основных воспалительных заболеваний кишечника (ВЗК). При болезни Крона поражения могут поражать любую часть желудочно-кишечного тракта, тогда как ЯК поражает только толстую кишку. НЯК — полиэтиологическое заболевание, этиология и патогенез которого до конца не изучены.К факторам, влияющим на возникновение этого заболевания, относятся, в том числе генетическая предрасположенность, влияние окружающей среды (например, загрязнение воздуха), образа жизни (например, курение) и состава кишечной микрофлоры (у людей с ЯК наблюдаются количественные и качественные изменения микробиома). За последние несколько десятилетий заболеваемость язвенным колитом значительно возросла во всем мире, особенно в развивающихся странах. ЯК может появиться в любом возрасте, но чаще всего диагностируется у людей в возрасте 30-40 лет.
Автор контента: Моника Осташ, диетолог
Обновление: 04.11.2021
.Воспаление кишечника представляет собой ряд заболеваний, характеризующихся нарушением пищеварения и наличием сопутствующих симптомов. Воспаление может поражать как тонкий, так и толстый кишечник, а иногда и весь нижний пищеварительный тракт. Заболевание появляется в результате заражения бактериями или воздействия поступивших внутрь токсинов на кишечник. Диарея является характерным сопутствующим заболеванием, которое, к сожалению, препятствует нормальному функционированию в течение дня (на работе, в школе).Воспаление кишечника иногда может быть аутоиммунным.
В первую очередь необходимо проконсультироваться с врачом общей практики. Вы можете записаться на прием через портал halodoctor.pl, не выходя из дома. Во время онлайн-консультации врач соберет первичное собеседование, выдаст возможные направления и укажет дальнейшие шаги.
Воспаление кишечника чаще всего вызывается бактериями (например,ботулотоксин) и другие микроорганизмы (ротавирусы, дрожжевые грибки). Бывает и так, что причиной воспалений являются токсины, присутствующие в продуктах, которые мы потребляем, например, содержащие пестициды. Использование их в избытке вызывает недомогания, поэтому следует соблюдать правила правильного использования средств защиты растений. Лекарства и отравления тяжелыми металлами имеют большое значение. Воспаление кишечника также может возникать в результате ошибок в питании и воспалительных заболеваний иммунной системы (напр.болезнь Крона, которая поможет исключить тест, доступный для покупки на рынке Медонет), обычно ограничивается подвздошной кишкой, хотя воспаление может распространяться на весь желудочно-кишечный тракт. Проявляется болью в животе, диареей, отсутствием аппетита, высокой температурой и кровавым стулом. Кроме того, заболевание часто возникает после отравления грибами (например, поганкой).
На воспаление слизистой оболочки кишечника в свою очередь влияют:
Для профилактики кишечных заболеваний и поддержки пищеварительной системы стоит использовать соответствующие добавки. Доктор Джейкобс предлагает пищевую добавку Regenerat Imun. В его натуральный состав входит комплекс витаминов группы В и витамин А, положительно влияющие на здоровье слизистой оболочки кишечника. Также попробуйте N° 1 Butyric ACID – пищевую добавку, поддерживающую пищеварительную систему, которую вы можете купить по привлекательной цене на Медонет Маркет.
Полезно знать, что энтерит возникает после употребления в пищу продуктов, содержащих стафилококковые токсины.Их можно найти, среди прочего, в мороженом, консервах или молочных блюдах. Они могут выделять очень сильные токсины, которые могут вызвать пищевое отравление. Выполните лабораторные анализы по почте, чтобы помочь диагностировать причину вашего энтерита и иметь возможность обеспечить эффективное лечение.
Наиболее часто встречается ротавирусная инфекция, реже аденовирусная или астровирусная. Это состояние обычно называют желудочным гриппом. Проявляется диареей, рвотой и высокой температурой.Заражение вирусами происходит при несоблюдении правил личной гигиены (приготовление пищи в плохих условиях, отсутствие мытья рук). При лечении недугов в первую очередь важно не допустить обезвоживания больного. Кроме того, применяют препараты для предотвращения рвоты и противодиарейные средства. Вирус обычно борется в течение нескольких дней.
Что касается бактерий (штаммы кишечной палочки, сальмонеллы, шигеллы), то они являются менее распространенной причиной энтерита. Они могут размножаться в пище и воде.В отличие от вирусных инфекций, бактериальные инфекции возникают в основном летом, когда пища подвергается воздействию высоких температур. Воспользуйтесь преимуществами тестов по почте для оценки микрофлоры кишечника, чтобы исключить присутствие вредных микроорганизмов в кишечнике.
Говоря о причинах энтерита, стоит упомянуть диарею путешественников. Это специфическая форма бактериального энтерита, которая возникает у людей, путешествующих в экзотические страны. Очень часто этот вид диареи называют местью фараона.Возникает в результате заражения бактериями кишечной палочки, при неправильном соблюдении правил личной гигиены, в странах, где организм не привык к другой богатой бактериальной флоре. Перед путешествием стоит приобрести пробиотик Lactibiane Travel. Препарат нормализует состав бактериальной флоры и способствует лечению кишечных инфекций.
Воспаление кишечника может поражать тонкий и толстый отделы, но чаще поражает весь отдел кишечника. Наиболее характерным и беспокоящим симптомом является понос, сопровождающийся лихорадкой, слабостью, болями в животе, тошнотой, рвотой, ознобом, лихорадкой или субфебрилитетом.Кроме того, воспаление кишечника может вызвать у пациента нарушение всасывания витаминов или минералов, содержащихся в пище. Если мы распознаем все симптомы, мы можем ожидать вирусного колита, и в этом случае вам следует обратиться к своему лечащему врачу.
Try Intestinal Support - Экстракт капель Фармовит, состоящий из экстрактов с противовоспалительными и желчегонными свойствами.
Целиакия — это хроническое воспалительное заболевание кишечника, которое реагирует на действие глютена.Глютен — это белок, содержащийся во многих злаках, таких как ячмень, пшеница или рожь. Это заболевание обычно имеет генетический фон и предрасположено к сосуществованию с другими иммунными нарушениями, такими как синдром Дауна, синдром Тернера или заболевание щитовидной железы.
У пациентов с глютеновой болезнью развиваются:
Генетическое тестирование на целиакию теперь доступно в медицинском центре Madgen. Тестирование 4 генных мутаций, вызывающих целиакию, является наиболее эффективным методом диагностики.
Ни при каких обстоятельствах не следует относиться к этому заболеванию легкомысленно, так как могут возникнуть серьезные осложнения, такие как рак пищевода или горла или лимфома тонкой кишки. Самое главное в лечении целиакии – исключить из своего рациона продукты, содержащие глютен.После их прекращения симптомы должны исчезнуть в течение дюжины или около того дней.
Диагноз энтерита обычно ставится на основании анамнеза и исполнения:
Вы также можете измерить уровень кальпротектина, маркера воспаления в кишечнике, в стуле. Вы можете заказать тестирование отгрузки кальпротектина на сайте medoentmarket.pl.
Если вы хотите проверить, правильно ли работает ваша пищеварительная система, купите сегодня набор тестов на заболевания пищеварительной системы в выбранном вами варианте: забор крови в выбранном учреждении или у вас дома.
Домашняя доврачебная помощь при воспалениях кишечника заключается в соблюдении больным строгой диеты (горький чай, печенье) и обильном питье. Гидратация тела пациента является основным методом лечения вирусного и бактериального энтерита. Больному следует дать водный раствор, содержащий большое количество калия, натрия, глюкозы, угольной кислоты и сахарозы.Содержание сахара в жидкости важно для эффективного снабжения организма ионами калия и натрия, которые легко выводятся из организма при отравлении. Кроме того, стоит использовать пробиотик при воспалении кишечника, который поможет побороть неприятные недомогания.
Больной во время болезни должен соблюдать покой, избегать физических нагрузок и высоких температур. Однако бывают тяжелые случаи энтерита, требующие госпитализации.Затем жидкости вводят внутривенно.
Если вы хотите поддержать работу кишечника и пищеварительной системы, вы можете приобрести пищевую добавку с берберином Vitama Nature - она доступна на Медонет Маркет по привлекательной цене. Зверобой также благотворно влияет на пищеварение, что дополнительно облегчает боли в животе, поддерживает работу почек и печени.
Проблемы с кишечником и пищеварением могут быть признаками раздраженного кишечника. Проведите лабораторные анализы для диагностики расстройств пищеварения, чтобы исключить подозрение на заболевание.
Контент от medonet.pl предназначен для улучшения, а не замены контакта между Пользователем Веб-сайта и его врачом. Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом. Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте. Вам нужна консультация врача или электронный рецепт? Зайдите на halodoctor.pl, где вы получите онлайн-помощь - быстро, безопасно и не выходя из дома. 90 100
ИсточникиКолоректальный рак считается одним из наиболее коварных видов рака, поскольку часто развивается совершенно бессимптомно.До острого рака кишечника ... 9000 5 Лук. Александра Чаховска
Как прожить сто лет? Ученые всегда искали ответ на этот вопрос.Есть и другие результаты исследований, которые могут приблизить нас к разгадке тайны долголетия...
Колоректальный рак, один из самых распространенных видов рака в мире, развивается медленно и поэтому легко поддается лечению и эффективно лечится в течение длительного времени ...
Моника ЗеленевскаяИсследования показывают, что синдром раздраженного кишечника очень часто поражает людей с эмоциональными проблемами, такими как тревога, невроз и депрессия.Лечение ... 9000 5
Их называют нашим "вторым мозгом".Когда они выходят из строя, страдает все тело. Хотя симптомы их болезней относительно характерны, осанка...
Зузанна ОпольскаКишечник считается «вторым мозгом» в организме человека. Это не шутка - именно в них процентов 90. серотонин, или гормон счастья. По этой причине ...
Экспериментальный тип лечения рака дал впечатляющие результаты в эксперименте на мышах. Благодаря применению специально введенных цитокинов удалось ...
Малгожата КраевскаНовое исследование фрагментов кишечника, взятых у людей, умерших от COVID-19, показало значительное влияние коронавируса на иммунную систему кишечника, сообщает журнал ...
ПАПКолоректальный рак является одним из опасных видов рака, которые могут незаметно развиваться в организме человека.Его можно обнаружить с помощью специальных тестов....
Польская инфографическая группаКолоректальный рак является вторым наиболее распространенным видом рака.Он также занимает высокое место по смертности. На ранних стадиях трудно...
Сандра Слушевска