2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Abbott [Эбботт]
ACS Dobfar [Эй Си Эс Добфар]
Adamed Consumer Healthcare [Адамед Консьюмер Хелскеа]
Alkaloid [Алколоид]
Balkanpharma
Bayer [Байер]
Berlin-Chemie/A. Menarini [Берлин-Хеми/А. Менарини]
Biologische Heilmittel Heel [Биологише Хайльмиттель Хеель]
Boehringer Ingelheim [Бёрингер Ингельхайм]
Chinoin [Хиноин]
Dr. Falk Pharma [Доктор Фальк Фарма]
Dr. Reddy’s Laboratories [Доктор Реддис Лабораторис]
EGIS Pharmaceuticals [ЭГИС Фармасьютикалс]
Glenmark Pharmaceuticals [Гленмарк Фармасьютикалз]
Hemofarm [Хемофарм]
HiGlance Laboratories [Хайгланс Лабораториз]
Ipca Laboratories [Ипка Лабораториз]
KRKA [КРКА]
Laboratoires Rosa-Phytopharma [Лабаратория Роза-Фитофарма]
Lek d. d. [Лек д.д.]
Losan Pharma [Лозан Фарма]
Madaus [Мадаус]
Medochemie Ltd
Micro Labs [Микро Лабс]
Pfizer [Пфайзер]
Pharmproject [Фармпроект]
Ranbaxy [Ранбакси]
Renewal [Обновление]
Replekpharm [Реплекфарм]/Березовский ФЗ
Shreya Life Sciences [Шрея Лайф Саенсиз]
Simpex Pharma
Sopharma [Софарма]
Torrent Pharmaceuticals [Торрент Фармасьтикалс]
Unique Pharmaceuticals [Уник Фармасьтикалс]
АВВА-РУС
Адифарм ЕАД
Алтайвитамины
Белмедпрепараты
Биосинтез
Биохимик
Борисовский завод медицинских препаратов
Велфарм ООО
Верофарм
Вертекс
Виалайн
Вифитех
Галичфарм
Гиппократ ООО
ГНЦЛС Опытный завод ООО
Гротекс ООО
Дальхимфарм
Дальхимфарм ОАО
Деко компания
Доктор Н
Европа-Биофарм ЗАО НПО
Здоровье — фармацевтическая компания
Ирбитский химико-фармацевтический завод
Канонфарма продакшн ЗАО
Красфарма
Лабесфал Лабораториос Алмиро С.А.
Макиз-Фарма
Микроген НПО
Московская фармацевтическая фабрика
Оболенское ФП
Озон ООО
Органика
Партнер
ПроБиоФарм, ООО
Протекх Биосистемс
Рафарма АО
Розлекс Фарм ООО
Рузфарма
Санофи-Авентис/Sanofi-Aventis
Северная Звезда ЗАО
Синтез ОАО
Скан Биотек Лтд.
Славянская аптека
Татхимфармпрепараты
Тева/Teva
Тульская фармацевтическая фабрика
Тюменский химико-фармацевтический завод
Тюменский ХФЗ
Уорлд Медицин Илач Сан. ве Тидж. А.Ш
Уралбиофарм ОАО
Фармстандарт-Лексредства
Фармцентр ВИЛАР
Фермент Фирма
Эвалар
Холецистит является воспалительным процессом, который возникает в желчном пузыре. От этой патологии сегодня страдает около 20% жителей всего мира. Причем наиболее подвержены заболеванию женщины старше 50 лет. Воспаление выявляют у людей и другого возраста. Причем для детей и подростков характерна бескаменная форма. Зачастую болезнь диагностируется в развитых странах. Обусловлено это особым образом жизни и пищевым поведением.
Большое значение для развития патологии имеет застой желчи и инфекционный процесс в желчном пузыре. Опасные микроорганизмы проникают в орган из других очагов при отите, пародонтозе и иных заболеваниях или из кишечника контактным путем. Патогенная микрофлора преимущественно представлена бактериями, вирусами, реже паразитами и простейшими.
К основным причинам развития холецистита относят:
Также спровоцировать холецистит могут и другие заболевания и новообразования (в том числе кисты и опухоли).
Основой механизма развития заболевания является застой желчи. В результате сокращается барьерная (защитная) функция эпителия слизистой и его устойчивость к патогенной флоре. При этом сама желчь становится местом активного размножения микробов. Во время своей жизнедеятельности они образуют токсины. В результате прогрессирования патологии воспаление распространяется. При этом сократительная способность желчного пузыря уменьшается. В желчи появляются слизь и гной.
Если воспаление переходит в соседние ткани, формируется абсцесс. Нарушения кровообращения становятся причиной кровоизлияний в стенках пузыря. Появляются отдельные участки некроза (отмирания тканей).
Безусловно, все это негативно сказывается на состоянии здоровья человека. Очень важно вовремя обратить внимание на симптомы холецистита и начать его лечение. Только в этом случае можно предотвратить хронизацию процесса и избежать длительной многолетней и постоянной терапии.
Холецистит возникает на фоне целого ряда провоцирующих факторов, к которым относят:
От этой патологии сегодня страдает около 20% жителей всего мира.
Выделяют несколько форм патологии.
С учетом происхождения заболевание делится на 2 основных типа:
В зависимости от воспалительно-деструктивных изменений и степени выраженности признаков холецистит может быть:
В зависимости от степени проявлений выделяют следующие формы холецистита:
В зависимости от характера воспалительно-деструктивного процесса выделяют следующие виды течения холецистита:
Острый холецистит
При бескаменной форме заболевания пациенты жалуются на тянущие боли в результате переедания и употребления алкоголя. Данная форма протекает без осложнений. При калькулезной патологии пациенты жалуются на боль, горький привкус во рту, зуд кожи и ее желтушность.
Хронический холецистит
Во многом признаки патологии определяются характером воспаления, а также отсутствием или наличием камней. В периоды обострений пациенты жалуются на боль в виде приступов, которая отдает в лопатку, плечо и ключицу. Обычно неприятные ощущения возникают при погрешностях в питании, стрессах и после физических нагрузок. Нередко боль сопровождается слабостью, бессонницей, потливостью. В некоторых случаях к основным симптомам холецистита добавляются: рвота и тошнота, вздутия живота, нарушения стула, повышение температуры, тахикардия, сниженное артериальное давление. В фазе ремиссии симптомы отсутствуют или являются слабовыраженными.
Во многом признаки патологии определяются характером воспаления, а также отсутствием или наличием камней.
В рамках обследования врачу предстоит определить характер и тип заболевания. Сначала проводится консультация. Гастроэнтеролог на основании жалоб и проведенного осмотра ставит предварительный диагноз. После этого выявляются вид и степень холецистита.
Для этого гастроэнтеролог назначает:
Дополнительно могут проводиться следующие обследования:
Важным является и лабораторное исследование крови. При обострениях холецистита в общем анализе обнаруживаются высокие показатели лейкоцитов и СОЭ, а в биохимическом – повышение билирубина, холестерина, АСТ и АЛТ.
Консервативная терапия
Основой лечения как острого, так и хронического заболевания без камней являются прием препаратов и специальная диета.
Пациентам назначают обезболивающие средства и спазмолитики. Также могут быть рекомендованы антибактериальные препараты. Они назначаются при выявлении патогенных бактерий и подбираются в зависимости от возбудителя. На этапе ремиссии дополнительно рекомендуют средства, которые стимулируют образование желчи и ее отток.
Диета при холецистите рекомендована при всех формах заболевания и на любых его стадиях. О ее особенностях мы поговорим позже. К общим принципам относят дробное питание не менее 5–6 раз в день и употребление продуктов в тушеном, вареном и запеченном виде.
На всех этапах заболевания рекомендуют и физиотерапию. Она позволяет решить сразу несколько задач, в числе которых как снятие болевого синдрома, так и сокращение воспаления, а также восстановление тонуса органа.
Хирургические методы
Если патология с желчнокаменной болезнью протекает с частыми рецидивами или рисками осложнений, прибегают к оперативному вмешательству.
При запущенных формах заболевания выполняют полное удаление желчного пузыря. Особое внимание в настоящее время уделяют лапароскопической методике. Открытое вмешательство проводят только при ожирении у пациента, осложненных формах патологии и механической желтухе.
Если имеются камни, проводится их дробление с применением методики ударно-волновой литотрипсии.
Если не проводить своевременное лечение холецистита, могут возникнуть следующие серьезные проблемы:
Неотложная хирургическая помощь требуется при скоплении гноя в полости органа, воспалении за пределами желчного пузыря и перфорации.
Специальное питание позволяет как предотвратить развитие заболевания, так и сократить риски развития его осложнений. Пациентам рекомендована низкокалорийная пища растительного происхождения.
Следует насытить рацион такими веществами, как:
Специальное питание позволяет как предотвратить развитие заболевания, так и сократить риски развития его осложнений.
Это обусловлено тем, что они разжижают желчь и повышают сократительную функцию органа. Для отхождения желчи рекомендованы отруби, фрукты и овощи. Также можно питаться молочными супами, макаронами и крупами, употреблять хлеб, несладкое печенье и сухари. Допустимо употребление неострых соусов, сухофруктов, некислого варенья, зелени, ванили и корицы, мармелада.
Под запретом такие продукты, как грибы и бобовые, яичные желтки, острые приправы, жирные молочные продукты, кислые овощи, шоколадные конфеты. Нельзя пить кофе и какао, газированные напитки и алкоголь.
Клиники МЕДСИ располагают современным оборудованием экспертного класса для проведения точной и быстрой диагностики.
Чтобы уточнить условия лечения холецистита или записаться на прием, достаточно позвонить по номеру +7 (495) 7-800-500. Наш специалист ответит на все вопросы. Также запись возможна через приложение SmartMed.
Кочетков Евгений Павлович
26 Декабря 2021
Выражаю огромную благодарность очень опытному врачу-гастроэнтерологу Шикалевой Веронике Владимировне! Это врач от Бога! Правильный и грамотный подход к лечению, а самое главное – очень доброжелательное и тактичное отношение к пациентам. Благодаря правильно и последоват...
ПодробнееБагапова
24 Декабря 2021
Добрый день! Лопатина Елена Юрьевна потрясающий врач! Спасибо ей огромное за лечение
ПодробнееПрохорченко Анжелика Владимировна.
29 Ноября 2021
Консультацией Инны Юрьевны очень довольны. Доктор предоставила исчерпывающую информацию по моему запросу. Ответила на все дополнительные вопросы. Человек приятный, вежливый. Уже рекомендовала её своей семье и знакомым. Благодарю!
ПодробнееНиколаев Михаил Михайлович
11 Ноября 2021
Огромное спасибо Инне Юрьевне за ее труд! Инна Юрьевна - профессионал, влюбленный в свое дело, очень внимательно относится к пациентам, основательно подходит к процессу лечения. Всегда подробно разбирается в проблеме и назначает эффективное лечение.
ПодробнееЕкатерина Владимировна Великанова
29 Октября 2021
Инна Юрьевна, доктор с Большой буквы! Заботливо относится к пациентам, очень внимательный и грамотный специалист! Понятно и доступно разъясняет по обследованиям, лечению и по прогнозу заболевания. Назначенные обследования все нужные, ничего лишнего, а курс лечения эффективный!&nb...
ПодробнееАгаркова С.А.
15 Июня 2021
Выражаю сердечную благодарность Валерии Александровне за внимательное, профессиональное и терпеливое отношение к пациентам. Общение с вами дает надежду на выздоровление и на то, что в нашей медицине есть настоящие специалисты своей профессии. Спасибо всему консультатив...
ПодробнееКурочкина Валентина Николаевна
4 Июня 2021
Инна Юрьевна грамотный специалист. Заметно, что хочет вылечить пациента от души. Грамотный подход к работе. Я благодарна ей, что поставила правильный диагноз и подобрала схему лечения.
ПодробнееПтицына Наталья николаевна
5 Марта 2021
Хочу выразить огромную благодарность гастроэнтерологу Чуйковой Ольге , это специалист высокого уровня, при назначении мне удаления опухоли в кишечнике,проверила всю информацию по моим обследованиям в клинике,даже за 2020 и 2019, назначила анализы , не только касаемо этой ситуации...
ПодробнееАнтонович Иван
17 Марта 2020
Хочу выразить благодарность Лопатиной Елене Юрьевне за профессионализм.
Очень оперативно вылечила меня от билиарного сланжа ( ранее мучился с ним 4 месяца)
Фейзрахманоа Ильдар Фатехович
15 Ноября 2019
Огромная благодарность Лопатиной Е.Ю. за мое спасение и грамотное лечение ЖКТ, смогла быстро вылечить и избежать резекцию желудка. Операция не понадобилась! Большое спасибо и здоровья всем нам!
Супруги Ильдар Фейзрахманоа и Зулейха Андержанова
| 📜 Инструкция по применению Метронидазол 💊 Состав препарата Метронидазол ✅ Применение препарата Метронидазол 📅 Условия хранения Метронидазол ⏳ Срок годности Метронидазол Сохраните у себя Поделиться с друзьями Пожалуйста, заполните поля e-mail адресов и убедитесь в их правильности Описание лекарственного препарата Метронидазол (Metronidazole) Основано на официально утвержденной инструкции по применению препарата и подготовлено для электронного издания справочника Видаль 2011 года, дата обновления: 2019.03.11 Владелец регистрационного удостоверения:Код ATX: J01XD01 (Metronidazole)Лекарственная форма
Форма выпуска, упаковка и состав препарата МетронидазолТаблетки белого или белого с желтовато-зеленоватым оттенком цвета, плоскоцилиндрические, с риской и фаской.
Вспомогательные вещества: крахмал картофельный, стеариновая кислота, тальк. 10 шт. - упаковки ячейковые контурные (1) - пачки картонные. Фармакологическое действиеПротивопротозойный и противомикробный препарат, производное 5-нитроимидазола. Механизм действия заключается в биохимическом восстановлении 5-нитрогруппы внутриклеточными транспортными протеинами анаэробных микроорганизмов и простейших. Восстановленная 5-нитрогруппа взаимодействует с дезоксирибонуклеиновой кислотой (ДНК) клетки микроорганизмов, ингибируя синтез их нуклеиновых кислот, что ведет к гибели бактерий. Активен в отношении Trichomonas vaginalis, Entamoeba histolytica, а также грамотрицательных анаэробов Bacteroides spp. (в т.ч. Bacteroides fragilis, Bacteroides distasonis, Bacteroides ovatus, Bacteroides thetaiotaomicron, Bacteroides vulgatus), Fusobacterium spp. и некоторых грамположительных анаэробов (чувствительные штаммы Eubacterium spp., Clostridium spp., Peptococcus niger., Peptostreptococcus spp.). Минимальная подавляющая концентрация для этих штаммов составляет 0.125-6.25 мкг/мл. В сочетании с амоксициллином проявляет активность в отношении Helicobacter pylori (амоксициллин подавляет развитие резистентности к метронидазолу). К метронидазолу не чувствительны аэробные микроорганизмы и факультативные анаэробы, но в присутствии смешанной флоры (аэробы и анаэробы) метронидазол действует синергически с антибиотиками, эффективными против обычных аэробов. Увеличивает чувствительность опухолей к облучению, вызывает сенсибилизацию к алкоголю (дисульфирамоподобное действие), стимулирует репаративные процессы. ФармакокинетикаАбсорбция - высокая (биодоступность не менее 80%). Обладает высокой проникающей способностью, достигая бактерицидных концентраций в большинстве тканей и жидкостей организма, включая легкие, почки, печень, кожу, спинно-мозговую жидкость, мозг, желчь, слюну, амниотическую жидкость, полости абсцессов, вагинальный секрет, семенную жидкость, грудное молоко. Проникает через гематоэнцефалический и плацентарный барьер. Vd: взрослые - примерно 0.55 л/кг, новорожденные – 0.54-0.81 л/кг. Cmax препарата в крови составляет от 6 до 40 мкг/мл в зависимости от дозы. Время достижения Cmax - 1-3 ч. Связь с белками плазмы - 10-20%. В организме метаболизируется около 30-60% метронидазола путем гидроксилирования, окисления и глюкуронирования. Основной метаболит (2-оксиметронидазол) также оказывает противопротозойное и противомикробное действие. T1/2 при нормальной функции печени - 8 ч (от 6 до 12 ч), при алкогольном поражении печени - 18 ч (от 10 до 29 ч), у новорожденных: родившихся при сроке беременности - 28-30 недель - примерно 75 ч, соответственно, 32-35 недель - 35 ч, 36-40 недель - 25 ч. Выводится почками 60-80% (20% в неизмененном виде), через кишечник - 6-15%. Почечный клиренс – 10.2 мл/мин. У больных с нарушением функции почек после повторного введения может наблюдаться кумулирование метронидазола в сыворотке крови (поэтому у больных с тяжелой почечной недостаточностью частоту приема следует уменьшать). Метронидазол и основные метаболиты быстро удаляются из крови при гемодиализе (T1/2 сокращается до 2.6 ч). При перитонеальном диализе выводится в незначительных количествах. Показания препарата МетронидазолПротозойные инфекции: внекишечный амебиаз, включая амебный абсцесс печени, кишечный амебиаз (амебная дизентерия), трихомониаз (в т.ч. трихомонадный вагинит, трихомонадный уретрит). Инфекции, вызываемые Bacteroides spp. (в т.ч. Bacteroides fragilis, Bacteroides distasonis, Bacteroides ovatus, Bacteroides thetaiotaomicron, Bacteroides vulgatus): инфекции костей и суставов, инфекции центральной нервной системы (ЦНС), в т.ч. менингит, абсцесс мозга, бактериальный эндокардит, пневмония, эмпиема и абсцесс легких, сепсис. Инфекции, вызываемые видами Clostridium spp., Peptococcus niger и Peptostreptococcus spp.: инфекции брюшной полости (перитонит, абсцесс печени), инфекции органов малого таза (эндометрит, абсцесс фаллопиевых труб и яичников, инфекции свода влагалища). Псевдомембранозный колит (связанный с применением антибиотиков). Гастрит или язва двенадцатиперстной кишки, связанные с Helicobacter pylori. Профилактика послеоперационных осложнений (особенно вмешательства на ободочной кишке, околоректальной области, апендэктомия, гинекологические операции). Лучевая терапия больных с опухолями - в качестве радиосенсибилизирующего средства, в случаях, когда резистентность опухоли обусловлена гипоксией в клетках опухоли. Открыть список кодов МКБ-10
Режим дозированияВнутрь, во время или после еды, (или запивая молоком), не разжевывая. При трихомониазе - по 250 мг 2 раза в сут. в течение 10 дней или по 400 мг 2 раза в сут. в течение 5-8 дней. Женщинам необходимо дополнительно назначать метронидазол в форме вагинальных свечей или таблеток. При необходимости, можно повторить курс лечения или повысить дозу до 0.75-1 г/сут. Между курсами следует сделать перерыв в 3-4 недель с проведением повторных контрольных лабораторных исследований. Альтернативной схемой терапии является назначение по 2 г однократно пациенту и его половому партнеру. Детям 2-5 лет - 250 мг/сут.; 5-10 лет - 250-375 мг/сут., старше 10 лет - 500 мг/сут. Суточную дозу следует разделить на 2 приема. Курс лечения - 10 дней. Детям до 1 года - по 125 мг/сут., 2-4 года - по 250 мг/сут., 5-8 лет - по 375 мг/сут., старше 8 лет - по 500 мг/сут. (в 2 приема). Курс лечения - 5 дней. Взрослым при бессимптомном амебиазе (при выявлении кисты) суточная доза - 1-1.5 г (по 500 мг 2-3 раза в сут.) в течение 5-7 дней. При хроническом амебиазе суточная доза - 1.5 г в 3 приема в течение 5-10 дней, при острой амебной дизентерии – 2.25 г в 3 приема до прекращения симптомов. При абсцессе печени - максимальная суточная доза – 2.5 г в 1 или 2-3 приема, в течение 3-5 дней, в комбинации с антибиотиками (тетрациклинами) и др. методами терапии. Детям 1-3 лет - 1/4 дозы взрослого, 3-7 лет - 1/3 дозы взрослого, 7-10 лет - 1/2 дозы взрослого. При язвенном стоматите взрослым назначают по 500 мг 2 раза в сут. в течение 3-5 дней; детям в этом случае препарат не показан. При псевдомембранозном колите - по 500 мг 3-4 раза в сут. Для эрадикации Helicobacter pylory - по 500 мг 3 раза в сут. в течение 7 дней (в составе комбинированной терапии, например, комбинации с амоксициллином 2.25 г/сут.). При лечении анаэробной инфекции максимальная суточная доза – 1.5-2 г. Для профилактики инфекционных осложнений - по 750-1500 мг/сут. в 3 приема за 3-4 дня до операции, или однократно 1 г в первые сут. после операции. Через 1-2 дня после операции (когда уже разрешен прием внутрь) - по 750 мг/сут. в течение 7 дней. При выраженных нарушениях функции почек (клиренс креатинина менее 10 мл/мин) суточная доза должна быть уменьшена вдвое. Побочное действиеСо стороны пищеварительной системы: диарея, анорексия, тошнота, рвота, кишечная колика, запоры, "металлический" привкус во рту, сухость во рту, глоссит, стоматит, панкреатит. Со стороны нервной системы: головокружение, нарушение координации движений, атаксия, спутанность сознания, раздражительность, депрессия, повышенная возбудимость, слабость, бессонница, головная боль, судороги, галлюцинации, периферическая нейропатия. Аллергические реакции: крапивница, кожная сыпь, гиперемия кожи, заложенность носа, лихорадка, артралгии. Со стороны мочеполовой системы: дизурия, цистит, полиурия, недержание мочи, кандидоз, окрашивание мочи в красно-коричневый цвет. Прочие: нейтропения, лейкопения, уплощение зубца Т на электрокардиограмме. Противопоказания к применениюГиперчувствительность, лейкопения (в т.ч. в анамнезе), органические поражения центральной нервной системы (ЦНС) (в т.ч. эпилепсия), печеночная недостаточность (в случае назначения больших доз), беременность (I триместр), период лактации. С осторожностью: беременность (II-III триместры), почечная/печеночная недостаточность. Применение при беременности и кормлении грудьюПротивопоказан в I триместре беременности, в период лактации. С осторожностью: беременность (II-III триместры). Применение при нарушениях функции печениС осторожностью: печеночная недостаточность. При печеночной недостаточности нельзя назначать большие дозы. Применение при нарушениях функции почекС осторожностью: почечная недостаточность. При выраженных нарушениях функции почек (клиренс креатинина менее 10 мл/мин) суточная доза должна быть уменьшена вдвое. У больных с нарушением функции почек после повторного введения может наблюдаться кумулирование метронидазола в сыворотке крови (поэтому у больных с тяжелой почечной недостаточностью частоту приема следует уменьшать). Применение у детейПрименение возможно согласно режиму дозирования. В комбинации с амоксициллином не рекомендуется применять данный препарат у пациентов моложе 18 лет. Особые указанияВ период лечения противопоказан прием этанола (возможно развитие дисульфирамоподобной реакции: спастические боли в животе, тошнота, рвота, головная боль, внезапный прилив крови к лицу). В комбинации с амоксициллином не рекомендуется применять у пациентов моложе 18 лет. При длительной терапии необходимо контролировать картину крови. При лейкопении возможность продолжения лечения зависит от риска развития инфекционного процесса. Появление атаксии, головокружения и любое др. ухудшение неврологического статуса больных требует прекращения лечения. Может иммобилизовать трепонемы и приводить к ложноположительному тесту Нельсона. Окрашивает мочу в темный цвет. При лечении трихомонадного вагинита у женщин и трихомонадного уретрита у мужчин необходимо воздерживаться от половой жизни. Обязательно одновременное лечение половых партнеров. Лечение не прекращается во время менструаций. После терапии трихомониаза следует провести контрольные пробы в течение трех очередных циклов до и после менструации. После лечения лямблиоза, если симптомы сохраняются, через 3-4 недели провести 3 анализа кала с интервалами в несколько дней (у некоторых успешно леченных больных непереносимость лактозы, вызванная инвазией, может сохраняться в течение нескольких недель или месяцев, напоминая симптомы лямблиоза). В период лечения рекомендуется прекратить грудное вскармливание. Лекарственное взаимодействиеУсиливает действие непрямых антикоагулянтов, что ведет к увеличению времени образования протромбина. Аналогично дисульфираму, вызывает непереносимость этанола. Одновременное применение с дисульфирамом может привести к развитию различных неврологических симптомов (интервал между назначением - не менее 2 нед). Циметидин ингибирует метаболизм метронидазола, что может привести к повышению его концентрации в сыворотке крови и увеличению риска развития побочных явлений. Одновременное назначение препаратов, стимулирующих ферменты микросомального окисления в печени (фенобарбитал, фенитоин), может ускорять элиминацию метронидазола, в результате чего понижается его концентрация в плазме. При одновременном приеме с препаратами лития, может повышаться концентрация последнего в плазме и развитие симптомов интоксикации. Не рекомендуется сочетать с недеполяризующими миорелаксантами (векурония бромид). Сульфаниламиды усиливают противомикробное действие метронидазола. Условия хранения препарата МетронидазолПрепарат хранить в сухом, защищенном от света месте при температуре не выше 25°С. Хранить в недоступном для детей месте. Срок годности препарата МетронидазолСрок годности - 2 года. Не использовать по истечении срока годности, указанного на упаковке. Условия реализацииПрепарат отпускается по рецепту. Сохраните у себя Поделиться с друзьями Пожалуйста, заполните поля e-mail адресов и убедитесь в их правильности |
Жировой гепатоз или неалкогольная жировая болезнь печения (НАЖБП, стеатоз) — это заболевание, при котором в печени наблюдается избыточное накопление жиров (главным образом, триглицеридов). В норме в печени присутствует некоторое количество жира, но при воздействии некоторых патологических факторов может нарушаться баланс между синтезом и утилизацией жиров1. Содержание триглицеридов при НАЖБП может достигать 40% от массы печени (при норме около 5%).2
Существуют несколько факторов риска, связанных с развитием жирового гепатоза: 2,3,4
Малоподвижный образ жизни
Метаболический синдром
Сахарный диабет 2-го типа
Прием определенных лекарственных препаратов (эстрогены, тамоксифен, тетрациклин, ацетилсалициловая кислота, индометацин, антибиотики и др.)
Нарушение питания (высококалорийная диета, избыточное поступление триглицеридов или жирных кислот из пищи)
Наследственные заболевания
Резкое снижение массы тела или голодание
Эти состояния часто сопровождаются накоплением жировых капель в гепатоцитах — клетках
печени. Их клеточная стенка, как и любых других клеток человека, сформирована
из двух слоев фосфолипидов. Они обеспечивают структуру и необходимые условия функционирования
клетки. На фоне заболеваний печени фосфолипидный баланс может нарушаться, что затрудняет нормальное
функционирование клеток.
Ведь от правильного состава мембраны клетки зависит работа белков, погруженных в нее, а также
ее эластичность, проницаемость и целостность2,5,6.
Появление жировых капель принято называть «первым ударом» патогенеза жировой болезни печени.
Избыточное накопление жировых капель — «второй удар» по печени в механизме
развития стеатогепатита, основа для запуска дальнейшего повреждения клеток и развития воспалительного
процесса2.
НАЖБП развивается в трех стадиях — стеатоз, неалкогольный стеатогепатит (НАСГ) и фиброз1. НАЖБП часто протекает незаметно, практически бессимптомно.4 Пациент может долго не знать о наличии у него заболевания, попросту не обращая внимания на неспецифические изменения самочувствия.
На начальном этапе в клетках печени накапливается жир (главным образом, в виде триглицеридов). Эта стадия называется стеатоз печени.2 Она является обратимой, поэтому терапию оптимально начинать именно в этот момент7. В первую очередь, это немедикаментозное лечение, направленное на изменение образа жизни. Лекарственная терапия жирового гепатоза может включать применение эссенциальных фосфолипидов, например, лекарственного препарата Эссенциале® форте Н.
В случае, если стадия стеатоза печени упущена, болезнь может прогрессировать до следующей стадии, сопровождаемой активацией процессов воспаления — в этом случае развивается неалкогольный стеатогепатит.2
Если и его не лечить, то болезнь может перейти на стадию фиброза: погибающие гепатоциты постепенно могут начать заменяться соединительной тканью. В дальнейшем может развиться цирроз и, в некоторых случаях, даже гепатоцеллюлярная карцинома (рак печени).1
Как правило, пациенты не предъявляют специфических жалоб, указывающих на развитие жирового гепатоза.4 Нередко жировой гепатоз диагностируется случайно при обследовании по поводу другого заболевания. Часто симптомы, которые могут навести на мысль о НАЖБП, обнаруживаются у пациентов уже на стадии фиброза. Столь долгий срок объясняется тем, что у печени колоссальный запас прочности и, даже «страдая», она делает это «молча». Как минимум в 50% случаев жировой болезни печени нарушения печеночно — клеточной функции не наблюдается.3
Тем не менее, пациенты все же могут предъявлять жалобы на:
тяжесть в правом
подреберье и ощущение
дискомфорта
усталость,
слабость
нарушение
сна.4
Лечение болезни комплексное, состоит из нелекарственного метода терапии и приема препаратов. Нелекарственные методы — мероприятия по коррекции питания, снижению массы тела, регулярные физические нагрузки.
Медикаментозное лечение — прием гепатопротекторов. Среди них стоит отметить лекарственные
препараты на основе эссенциальных фосфолипидов. Фосфолипиды представляют собой «кирпичики»,
входящие в основу каркаса оболочки клетки.
Одним из препаратов, содержащим фосфолипиды в высокой концентрации, является Эссенциале® форте
Н. Он способствует восстановлению поврежденных клеток печени, укрепляет их, а также
повышает их защиту от токсичных веществ. Эффективность и безопасность эссенциальных
фосфолипидов при жировой болезни печени изучена в 25-ти клинических исследованиях.5
Хронический колит – заболевание, локализующееся в области толстой кишки. Это воспаление слизистой, которое сопровождается характерными симптомами – диареей, болью, запорами, урчанием, чрезмерным газообразованием. Это одно из наиболее часто встречающихся заболеваний пищеварительной системы, затрагивающее слизистую, подслизистую и мышечную ткани.
Хронический колит кишечника может быть спровоцирован целым рядом причин:
Большую часть упомянутых факторов риска объединяет нарушение переваривания пищи, в результате которого ускоряется размножение болезнетворных бактерий. Процесс усвоения основных элементов из пищи нарушается, начинается дисбактериоз.
Появление и обострение хронического колита у взрослых и у детей характеризуется рядом признаков:
Классификация колита в зависимости от основного признака:
По этиологии возникновения различают следующие виды:
Неспецифический язвенный колит возникает, вероятнее всего, по причине аллергии. Он проявляется редко и проходит с воспалением и образованием язвенно-некротических процессов.
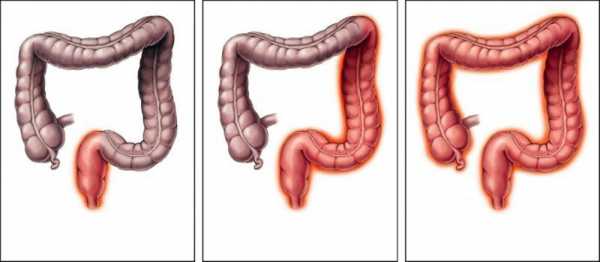
Хронический колит выявляется при помощи проведения следующих этапов обследования:
Выбранное лечение зависит от состояния пациента, точного диагноза. Если можно вылечить пациента амбулаторно, ему не нужно находиться в стационаре. Схема лечения зависит от того, какой врач лечит и насколько серьезная ситуация.
В первую очередь важно соблюдение диеты. Пациент получает рекомендации по меню, перечень того, что нельзя есть, советы по режиму питания. Основное правило – дробное питание только разрешенными продуктами. В стадии обострения болезни запрещается работа, связанная с командировками и препятствующая соблюдению правильного режима дня.
Соблюдение диеты дополняется медикаментозным лечением и приемом обезболивающих таблеток. Обычно это антибактериальные средства, витамины, ферменты, сорбенты, отвары и настойки трав. Физиотерапия также благотворно влияет на процесс выздоровления. Это электрофорез, амплипульс, диадинамические токи, иглорефлексотерапия.
При несвоевременном или неправильном лечении, а также невыполнении рекомендаций пациент рискует получить:
При появлении первых тревожных признаков необходимо записаться к гастроэнтерологу. Лечение хронического колита в острой стадии в стационаре требует записи к врачу проктологу. Лучше врачи проктологи Москвы доступны в клинике ЦКБ РАН. В арсенале специалистов - собственная современная диагностическая лаборатория, новейшие методы обследования и большой опыт эффективного лечения заболеваний. Обратитесь к врачу вовремя, чтобы избежать осложнений, узнать больше о профилактике, диагностике и лечении хронического колита толстого кишечника.
Во избежание распространения коронавирусной инфекции Вы можете пройти бесплатное тестирование на коронавирусную инфекцию в поликлинике по месту прикрепления. Для этого необходимо:
Тестирование проводится методом Полимеразной цепной реакции (ПЦР). Это высокоточный метод молекулярно-генетической диагностики, который позволяет выявить у человека различные инфекционные и заболевания, как в острой стадии, так и задолго до того, как заболевание может себя проявить.
Для исследования берется мазок из носа и ротоглотки.
Необходима простая подготовка для исследования:
Для Вас доступны сети сертифицированных государственных и коммерческих медицинских организаций и лабораторий в которых Вы можете пройти тестирование на платной основе, воспользуйтесь нашим сервисом. Найдите на карте ближайший пункт и запишитесь по телефону.
Запись к врачам:
Временно приостановлены:
ЕСЛИ у Вас поднялась температура, появились кашель и насморк, необходимо остаться дома и вызвать врача одним из следующих способов:
Острый холецистит (в просторечии: желчный пузырь) представляет собой воспаление стенки желчного пузыря. Симптомами являются боль в верхней части живота с правой стороны (под ребрами) и лихорадка. Чаще всего острый холецистит является осложнением камней в желчном пузыре.
Острый холецистит — одно из осложнений желчнокаменной болезни.Камни в желчном пузыре — это наличие камней (называемых отложениями) в желчи — в желчном пузыре (камни желчного пузыря) или в желчных протоках (камни протоков).
Острый холецистит может возникнуть при развитии ишемии желчного пузыря и воспалении желчного пузыря вследствие блокирования оттока желчи. Остаточная желчь и продукты ее химических превращений вызывают раздражение стенки мочевого пузыря, что провоцирует выделение факторов воспаления, а повышение давления в просвете мочевого пузыря ухудшает кровоток в слизистой оболочке стенки мочевого пузыря и может привести к ее некрозу. .
В 5-10% случаев острый холецистит не связан с желчнокаменной болезнью и возникает на фоне других тяжелых системных заболеваний, например у больных после обширных оперативных вмешательств, тяжелых травм, ожогов, сепсиса. В этих случаях развитию острого холецистита способствуют дегидратация, холестаз, нарушение кровотока, генерализованная бактериальная инфекция.
Фолликулярные камни являются распространенным заболеванием, поражающим примерно 20% населения Европы.Заболеваемость мочекаменной болезнью увеличивается с возрастом; у женщин в 4 раза выше, чем у мужчин. Острый холецистит встречается у 10-20% больных с симптомами желчнокаменной болезни.
Желчная колика продолжительностью более 6 часов характерна для острого холецистита. Желчная колика – основной симптом камней желчного пузыря – приступообразная острая боль в животе, которая чаще возникает после приема жирной пищи, локализуется в верхней части живота с правой стороны (под ребрами) или в центре, может иррадиировать под правое плечо лезвие.Сопровождается лихорадкой и ознобом. Также могут быть боли в правой верхней части живота при надавливании и усиливающиеся при глубоком вдохе, а также тошнота и рвота.
В отдельных случаях вы можете принимать обезболивающие (нестероидные противовоспалительные препараты — НПВП, например, диклофенак, кетопрофен или парацетамол) и диастолические препараты (дротаверин, папаверин, гиосцин) для облегчения симптомов, связанных с желчной коликой.Однако даже если симптомы стихнут, следует обратиться к врачу, ведь острый холецистит является показанием к операции.
Желчная колика всегда должна быть тщательно диагностирована, так как она может маскировать заболевания других органов и, в частности, может свидетельствовать об остром холецистите.
Опрос и медицинский осмотр обычно позволяют быстро поставить диагноз. Врач проверит сильную болезненность брюшной стенки в правом подреберье, иногда ощущается болезненность желчного пузыря, иногда перитонеальные симптомы, у части больных тяжелое общее состояние и учащение пульса и дыхания.
Анализы крови показывают высокий лейкоцитоз (высокое количество лейкоцитов), со сдвигом процентного содержания лейкоцитов влево (т.е. наличие более молодых форм), а также повышение активности печеночных маркеров и повышение сывороточного билирубина и амилазы . Основным визуализирующим тестом, подтверждающим диагноз, является УЗИ органов брюшной полости, которое может выявить отложения в мочевом пузыре, утолщение его стенки и жидкость вокруг мочевого пузыря. В сомнительных случаях, особенно при наличии очень мелких отложений (микролитиаз), которые видны на УЗИ как желчный пузырь, в диагностике помогает эндоскопическое ультразвуковое исследование (ЭУЗИ).
Иногда рентген брюшной полости полезен для визуализации кальцифицированных отложений (однако они составляют лишь 15% всех мочекаменных заболеваний), а также пузырьков газа в стенке желчного пузыря (так называемая гангрена) и фарфорового пузыря (с насыщением стенки) , соли кальция).
Острый холецистит требует госпитализации. Применяют строгую диету, внутривенное орошение, обезболивающее и диастолическое лечение, а также антибактериальную терапию.Хирургическое удаление желчного пузыря (холецистэктомия) является методом выбора в любом случае острого холецистита, которое должно быть выполнено в течение 7 дней после поступления в стационар и 10 дней после появления симптомов. У большинства пациентов она может быть выполнена лапароскопически.
После радикального лечения мочекаменной болезни и хронического холецистита (оперативное) крайне важно соблюдать правильную диету.Основным видом диеты, применяемой при заболеваниях печени и желчевыводящих путей, является диета, основанная на обезжиренных и высокоуглеводных блюдах. Важно избегать тяжелой пищи, но также и избегать голодания. Рекомендуется употреблять меньшие порции пищи чаще, желательно около 5-6 раз в день, регулярно в определенное время и тщательно их пережевывать. Запеченные блюда следует заменить вареными и тушеными. Нежелательно есть жирное мясо и рыбу, употреблять майонез, маргарин и сало.Кроме того, рекомендуется есть в большем количестве обезжиренные молочные продукты, пшеничный или беззерновой хлеб, крупы и макаронные изделия.
Генетическая предрасположенность к желчекаменной болезни не изменится, но риск образования бляшек и, следовательно, хронического холецистита можно свести к минимуму путем изменения факторов окружающей среды, таких как образ жизни и модификация диеты. Рекомендуется вести здоровый образ жизни, регулярно заниматься спортом, поддерживать правильный вес тела.Применение урсодезоксихолевой кислоты рекомендуется людям, которые быстро теряют вес, например, после бариатрической хирургии.
Самое главное для предотвращения приступов желчной колики – соблюдение диеты с низким содержанием жиров.
.Камни в желчном пузыре — это состояние, при котором в желчном пузыре образуются отложения (камни), состоящие из химических веществ, содержащихся в желчи. Депозиты обычно формируются в желчном пузыре, реже вне его.
Камни обычно состоят из холестерина, белков и неорганических ионов.Смешанные камни составляют наибольшее количество. У здорового человека эти вещества растворяются в желчи и выделяются в желудочно-кишечный тракт. Когда желчь слишком густая, вещества осаждаются в желчных протоках. Камни в желчном пузыре препятствуют оттоку желчи, необходимой для пищеварения. Симптомы ухудшаются, особенно после употребления трудноперевариваемой пищи.
Существует множество причин и факторов желчнокаменной болезни:
В течение многих лет, а у некоторых людей и пожизненно мочекаменная болезнь может протекать бессимптомно. Затем он распознается случайно.
Риск образования камней в желчном пузыре определяется по правилу 5xF - фертильные, женщины старше 40 лет, полные и светловолосые.
Желчнокаменная болезнь поражает примерно 20% населения Западной Европы.Риск и частота заболевания увеличиваются с возрастом. Это заболевание гораздо чаще встречается у женщин. У 10% больных желчнокаменной болезнью образуются отложения в желчных протоках.
Характерным симптомом желчнокаменной болезни является так называемая желчная колика - чувство внезапной и очень сильной схваткообразной боли в эпигастральной области и под правой лопаткой. Боли вызваны движением камней в желчном пузыре.Сопровождается субфебрилитетом, ознобом и потливостью.
Если желчная колика не сопровождается другими симптомами, она была у больного ранее, а после приема лекарств она отступила - можно использовать спазмолитики и обезболивающие, которые продаются в аптеке без рецепта.
В качестве диастолических средств, рекомендованных для оказания первой помощи пациентам, являются гиосцин и дротаверин, а наиболее распространенными обезболивающими средствами являются метамизол, парацетамол и нестероидные противовоспалительные средства.
Также попробуйте траву вербены в виде чая в качестве вспомогательного средства.
Немедленно обратитесь за медицинской помощью при появлении симптомов впервые в жизни, так как важно выяснить их причину. Кроме того, если симптомы намного тяжелее, чем раньше, необходима помощь врача, особенно при появлении лихорадки, озноба и рвоты.
Не заниматься самолечением пожилым людям, страдающим другими сопутствующими заболеваниями, и беременным женщинам.Помните, что вы получите доступ к быстрой консультации с семейным врачом через портал halodoctor.pl. Врач проведет медицинский осмотр и выдаст направления на необходимые анализы.
Ультразвуковое исследование брюшной полости высокоэффективно в диагностике желчнокаменной болезни, даже более 90%. Зачастую желчнокаменная болезнь диагностируется случайно, при обследовании по другому поводу.Ультразвуковое исследование позволяет определить размер камней в желчном пузыре, а также их количество и расположение. Еще одно дополнительное обследование, которое может назначить врач, — компьютерная томография брюшной полости. Кроме того, анализ крови часто проводят для оценки количества лейкоцитов и тестов, определяющих, как функционирует печень. Также важна оценка застоя желчи в желчных протоках.
УЗИ брюшной полости можно быстро и удобно провести в частных учреждениях POLMED.Проверьте на портале medonetmarket.pl.
Пациенты, у которых развивается неосложненная желчная колика неизвестной этиологии, могут заниматься самолечением с помощью обезболивающих и спазмолитиков. В случае сильной боли, которая не стихает после приема лекарств, следует обратиться к врачу, который при необходимости направит пациента на дополнительные диагностические исследования. Хирургическая консультация также может быть необходима, когда камни в желчном пузыре сохраняются в течение длительного периода времени или когда существует риск осложнений.
Желчные камни удаляются хирургическим путем вместе с отложениями изнутри. Это можно сделать традиционным методом , заключающимся в разрезании брюшной стенки и удалении пузыря вместе с отложениями, или лапароскопическим методом с применением специальных органов (без разреза покровов). Во время лапароскопии врач через три небольших разреза кожи вводит в брюшную полость специальный аппарат, после чего удаляет фолликул. Этот метод рекомендуется гораздо чаще, так как характеризуется более коротким периодом выздоровления, меньшим количеством осложнений и меньшим сроком госпитализации.
При наличии противопоказаний к хирургическому вмешательству начинают фармакологическое лечение пероральной урсодезоксихолевой кислотой. Эффективность этого вида лечения может достигать 70%, но оно достаточно длительное и должно продолжаться не менее полугода. К сожалению, после отмены препарата существует риск рецидива желчнокаменной болезни. Медикаментозная терапия наиболее эффективна при небольших камнях, размер которых не превышает 1,5 см в диаметре.
Внимание! Фармакологическое лечение можно применять у пациентов, у которых не было осложнений!
Для поддержки организма в борьбе с желчнокаменной болезнью регулярно принимайте Желчные камни - смесь трав на основе оригинального рецепта отца Климушко.
Длительное образование камней в желчном пузыре и, следовательно, закупорка пузырного протока приводят к таким осложнениям, как: гидроцеле и холецистит .Холецистит проявляется в основном высокой температурой, ознобом и высоким содержанием лейкоцитов в пробе. Кроме того, у пациентов часто возникают боли в правой верхней половине живота, которые усиливаются при глубоком вдохе и надавливании. Что касается осложнения гидроцеле – это увеличенный желчный пузырь, растянутый и наполненный слизью внутри. Проявляется типичными недомоганиями, связанными с воспалением, т.е. температурой и ознобом.
Конечно, можно, но только после хирургического удаления желчного пузыря вместе с камнями внутри.Риск осложнений после операции низкий.
Как упоминалось выше, рецидив желчнокаменной болезни может возникать у пациентов, которые не подвергались хирургическому лечению и проходят медикаментозную терапию.
Посмотреть предложения учреждений, предлагающих операцию по удалению желчного пузыря.
Одна из самых важных рекомендаций после лечения (как при коликах, так и при хирургическом вмешательстве) — соблюдать правильную диету.В ее основе должны быть нежирные и высокоуглеводные продукты. Пациентам следует избегать больших приемов пищи и заменять их меньшими, но более частыми порциями (предпочтительно 5-6 приемов пищи в день).
Узнайте, какие продукты можно есть при желчнокаменной болезни
Любимые больными запеченные или жареные блюда следует заменить вареными и тушеными блюдами. Любите майонез, сало, масло и жирное мясо? К сожалению, о них придется забыть, потому что есть такие виды продуктов нецелесообразно.
Стоит перевести свой рацион на нежирные продукты, каши и макаронные изделия, а также грэм или пшеничный хлеб.
Определенных способов профилактики желчнокаменной болезни найти не удается, так как причины до конца не изучены. Тем не менее, вы можете повлиять на некоторые факторы, такие как ожирение, изменив диету. Особенно люди с предрасположенностью к заболеванию должны изменить свое отношение к еде.
Контент от medonet.pl предназначен для улучшения, а не замены контакта между Пользователем Веб-сайта и его врачом. Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом. Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте. Нужна консультация врача или электронный рецепт? Зайдите на halodoctor.pl, где вы получите онлайн-помощь - быстро, безопасно и не выходя из дома. 90 140
90 150Нефролитиаз часто носит хронический характер и больной борется с ним годами.Именно поэтому так важен в его ходе здоровый образ жизни, а особенно подобранная диета...
Доктор хаб.н.мед., проф. дополнительный UJK Maciej Kielar, заведующий хирургическим отделением больницы Medicover.
Желчнокаменная болезнь – источник неприятных недугов.Успокаивающим их препаратом является ровахол. Это безрецептурный препарат, обладающий свойствами ...
Анна Тайлец | Онет.Проурсан — препарат, применяемый при лечении заболеваний желчевыводящих путей.Его активным веществом является урсодезоксихолевая кислота, т.е. гидрофильная кислота ...
У меня камень в почках с сильными болями.Можно ли принимать обезболивающие?
Боль, сопровождающая камни в почках, может сбить с ног, заставив самых крутых мужчин кричать, как дети.Его силу сравнивают с родовыми сокращениями. Что...
Посмотрите нашу беседу с экспертами и узнайте, как предотвратить образование камней в почках.
Мочекаменная болезнь — довольно распространенное заболевание, так как в Европе им страдают до 5-10 процентов.Население. Во многих случаях за развитие болезни ответственны такие факторы, как ...
Камни в почках представляют собой сгустки, образующиеся в результате осаждения соединений, присутствующих в моче.Эта проблема возникает, когда в моче слишком много того же соединения...
Исследование показало, что диета, которая резко ограничивает потребление калорий, более способствует образованию камней в желчном пузыре, чем умеренно калорийная диета...
Воспаление желчного пузыря (желчного пузыря) связано с осложнениями конкрементов желчного пузыря. Воспаление может быть вызвано затрудненным оттоком желчи из мочевого пузыря, закрытием просвета камнем или отеком слизистой оболочки. Желчь и камни, которые не могут оттекать от фолликула, раздражают его стенку. Дополнительно холецистит усугубляется нарушением кровотока в слизистой оболочке.Узнайте, каковы симптомы холецистита и что они лечат.
Желчный пузырь — это орган, в котором хранится и концентрируется желчь. Он высвобождается, когда это необходимо для эмульгирования жира, способствующего пищеварению. Когда мы голодны, желчь поступает из печени в желчный пузырь, а когда мы едим, она транспортируется в двенадцатиперстную кишку.
Желчный пузырь имеет вид перевернутой груши, длиной 10 сантиметров, то есть под печенью. Термин « желчный пузырь » неправильно используется в качестве замены названия этого органа.
Камни при желчнокаменной болезни
Холестериновые камни у пациента, которому не показана операция по их удалению.
посмотреть галереюРазличают две формы этого заболевания:
Хроническое воспаление возникает в результате многолетнего накопления бактерий в желчном пузыре.
Воспаление желчного пузыря чаще всего возникает в результате невылеченной желчнокаменной болезни.Это заболевание заключается в образовании одиночных или множественных камней из кристаллизующейся желчи, что может привести к закупорке желчных протоков и, как следствие, к нарушению оттока желчи по желчным путям.
Затрудненный отток желчи вызывает ишемию стенок желчного пузыря. Высвобождается много воспалительных веществ. Позже бактерии могут размножаться.
Развитие камней в желчном пузыре происходит, когда желчь состоит из водонерастворимых компонентов, которые легко осаждаются в желчи.Состав желчных камней может быть разным, поэтому различают холестериновые, пигментные или смешанные камни.
Заболевание в три раза чаще встречается у женщин. Типичную женщину с желчнокаменной болезнью можно описать как тучную 40-летнюю женщину, несколько раз рожавшую.
Другие факторы, способствующие образованию камней в желчном пузыре, включают избыток холестерина в крови, диабет и быструю потерю веса. Триада Шарко: боль в эпигастрии, озноб с лихорадкой и механическая желтуха — общее название симптомов мочекаменной болезни.Более того, больного мучает тошнота и только рвота приносит облегчение.
В редких случаях холецистит может быть вызван обструкцией желчных протоков по причинам, отличным от мочекаменной болезни.
Важно знать, что многолетняя желчнокаменная болезнь, а также ожирение и злоупотребление алкоголем повышают риск развития рака желчного пузыря. В группу риска входят лица, контактирующие с химическими веществами, т.е. работники обувной и бумажной промышленности. Симптомы рака желчного пузыря включают боль в правой части живота под ребрами, недомогание, анорексию и потерю веса.В запущенной стадии болезни появляются зуд и желтуха.
Рак желчного пузыря является пятым раком желудочно-кишечного тракта по частоте встречаемости. Чаще всего поражает женщин старше 60 лет. Рак желчного пузыря долгое время протекает бессимптомно. Поэтому полностью вылечить рак на поздней стадии болезни невозможно. С момента постановки диагноза средняя продолжительность жизни пациента составляет шесть месяцев.
Острый холецистит — фото
Лапароскопия с обзором желчного пузыря.
посмотреть галереюСимптомы холецистита разнообразны и не указывают сразу на воспаление желчного пузыря. Однако появление следующих сигналов будет означать, что пациента необходимо немедленно госпитализировать:
При остром холецистите в дополнение к вышеуказанному К симптомам относятся также симптом Хелмонского (боль возникает при попадании в правую реберную дугу) и симптом Мерфи (врач кладет руку на живот больного, в подреберную область. Больной должен сделать глубокий вдох. Это при воспалении желчного пузыря).
Кроме того, диагноз острого холецистита ставится на основании:
Те же тесты проводятся при хроническом холецистите.
При появлении описанных выше симптомов немедленно обратитесь к врачу.Симптоматическое лечение холецистита основано на:
При остром и хроническом холецистите требуется операция по удалению желчного пузыря. Она может быть выполнена классическим или лапароскопическим методом.Эта процедура называется холецистэктомией
.Удаление органа не защищает от повторного появления камней, которые на этот раз могут образоваться в желчных протоках.
После операции больной должен соблюдать печеночную диету, основанную на тушеных и вареных продуктах, богатых углеводами и с низким содержанием жиров. Согласно рекомендациям, он должен есть 5 легкоусвояемых блюд в обычное время дня.
Осложнения после холецистита:
Не ждите приема у врача.Воспользуйтесь консультациями со специалистами со всей Польши сегодня на abcZdrowie Найдите врача.
.Желчный пузырь, широко известный как желчный пузырь, представляет собой небольшой орган, расположенный рядом с печенью. Он используется для хранения желчи, которая используется в процессе пищеварения. Симптомы заболевания желчного пузыря в основном обусловлены наличием камней в желчном пузыре.
Желчный пузырь – это общее название желчного пузыря, небольшого органа, расположенного в правой части живота, чуть ниже печени.Это один из элементов желчевыводящих путей, или системы протоков, соединяющих печень с двенадцатиперстной кишкой. Его функция заключается в хранении и концентрации желчи, секрета, вырабатываемого клетками печени, который помогает пищеварению и усвоению жиров из пищи.
Желчный пузырь содержит холестерин, фосфолипиды, желчные кислоты, билирубин, токсины и остатки лекарств. После употребления жирной пищи желчный пузырь сокращается, чтобы выпустить желчь, которая проходит через желчные протоки в двенадцатиперстную кишку.
Длина желчного пузыря около 10 см. Состоит из горловины, корпуса и дна. Его форма напоминает грушевидный мешок, отсюда и его часто используемое название. Иногда происходит накопление холестерина и других веществ, образующих т. н. желчные камни.
Вызывают боль и другие симптомы заболевания желчного пузыря . Патологии могут поражать как сам орган, так и все желчные протоки.
В торговой зоне HelloZdrowie вы найдете продукты, рекомендованные нашей редакцией:
Иммунитет
Iskial MAX + GARLIC, Пищевая добавка для поддержки иммунитета и дыхательной системы, 120 капсул
42,90 зл.
Интимное здоровье и секс, Иммунитет. Good Aging , Energy, Beauty
Wimin Set с хорошим сексом, 30 пакетиков
139,00 PLN
Иммунитет, Красота
Naturell Organic Zinc + C, 100 таблеток
PLN 12,99
5 PLN 12,99
Wimin Набор для ребенка, 30 пакетиков
139,00 зл
Интимное здоровье и секс, Иммунитет, Хорошее старение, Энергия, Пищеварение, Красота
Wimin Набор для улучшения обмена веществ, 30 пакетиков
139,00 зл.
Это связано с тем, что камни блокируют отток желчи. Они образуются за счет отложений холестерина, солей желчных кислот и других компонентов, выпадающих в осадок из желчи. До конца не известно, почему они возникают, но известны предрасполагающие к нему факторы:
В результате блокирования оттока желчи камнями развивается воспаление вследствие раздражения слизистой оболочки и биохимических изменений. Это называется воспаление желчного пузыря. Наиболее частыми симптомами холецистита являются:
Острый холецистит требует госпитализации. Облегчение симптомов дается как обезболивающее и болеутоляющее средство.
Камни в желчном пузыре – одно из наиболее распространенных заболеваний желчного пузыря. Внутри него образуются одиночные или множественные камни, которые образовались из выпавших в осадок компонентов желчи. Отложения также могут блокировать желчные протоки, тем самым останавливая секрецию.
Симптомы желчнокаменной болезни чаще всего вызываются употреблением чрезмерно жирной и жирной пищи. К ним относятся:
Для облегчения болевого симптома при печеночной колике применяют фармакологические средства:
Большое значение имеет правильная диета (так называемая диета для печени). Заключается в употреблении легкоусвояемой пищи и снижении содержания жиров .
Больной должен питаться 5 раз в день умеренными порциями, приготовленными на пару, тушеными или запеченными. Категорически следует избегать жарки.
Общий суточный рацион должен содержать 60–90 г белков, 40 г жиров, 350 г углеводов и 25 г клетчатки.
Не рекомендуется к употреблению:
Симптомы болезни желчного пузыря облегчаются настоями лекарственных трав, таких как: зверобой, цветки рябины, листья и плоды бузины, горец птичий и кора крушины. Это вещества, обладающие желчегонным действием. Во время приступа принятие правильного положения, предпочтительно лежа, приносит большое облегчение. Также рекомендуется прикладывать грелку или теплый компресс к области правой верхней части живота.
Содержание сайта носит информационный характер и не является медицинской консультацией.Помните, что при любых проблемах со здоровьем необходимо обязательно обратиться к врачу.
.
Желчный пузырь, часто называемый желчным пузырем, представляет собой важную структуру, расположенную в брюшной полости. Его задача – запасать желчь. Во время еды желчь выделяется в двенадцатиперстную кишку и ее действие способствует перевариванию пищи. Нарушение функционирования желчного пузыря может вызвать серьезные заболевания и привести, среди прочего, к чтобы зажечь его. Какова на самом деле функция желчного пузыря? Как распознать его воспаление?
Желчный пузырь расположен на уровне IX и X ребер, а точнее на нижней поверхности правой доли печени.Он соединяется с двенадцатиперстной кишкой через желчные пути. Имеет характерную форму, напоминающую грушу , длиной около 10 см. Его основная задача — хранить желчь, вырабатываемую печенью . Продукция желчи постоянна, в сутки вырабатывается около 1,5 литров желчи. Сам желчный пузырь вмещает около 60 мл желчи, которая подвергается процессам сгущения.
Желчь, хранящаяся в мешке, выделяется время от времени - по необходимости, т.е. после приема пищи, а выделяемое количество регулируется мышцами, образующими так наз.сфинктер Одди. Во время пищеварения сфинктер Одди расслабляется, так что желчь может оттекать в двенадцатиперстную кишку. Сокращение мышц желчного пузыря приводит к его частичному опорожнению, создавая таким образом свободное пространство для очередной желчи.
Правильно функционирующий желчный пузырь не вызывает боли. Проблема начинается с появления аномалии, такой как различные заболевания.
СМОТРИТЕ ТАКЖЕ: Как заботиться о печени?
Существует множество заболеваний, возникающих в результате проблем с функционированием желчного пузыря.
Одним из наиболее распространенных заболеваний желчного пузыря является мочекаменная болезнь . Причиной этого заболевания являются осадков, выпадающих из желчи, в т.ч. билирубин или холестерин . Они препятствуют оттоку желчи к двенадцатиперстной кишке, блокируя путь ее тока. Так желчь начинает скапливаться внутри желчного пузыря, стенки которого начинают увеличиваться, раздражая нервные окончания брюшины. Затем пациент испытывает сильную боль в животе. Диагноз отложений в желчном пузыре необходим для оценки масштабов проблемы и необходимости хирургического вмешательства. Поэтому необходимо посетить семейного врача или терапевта. Невылеченная мочекаменная болезнь приводит к осложнениям, например к воспалению желчного пузыря.
СМОТРИТЕ ТАКЖЕ: Панкреатит: симптомы и лечение
Воспаление желчного пузыря возникает при длительной обструкции протока желчными камнями.Образующиеся отложения, не имеющие выхода, приводят к повреждению слизистой альвеолярного отростка. Размножение бактерий в этих местах вызывает сильные отеки и воспаления, которые также могут сопровождаться скоплением гноя.
Воспаление желчного пузыря вызывает боль в правом подреберье, которая не проходит примерно 6 часов. При медицинском опросе часто выясняется, что больные ранее испытывали болевые ощущения, что может указывать на развивающиеся в это время камни в желчном пузыре.
Симптомы поухита включают умеренную лихорадку, тошноту, рвоту и слабость. Они вызывают срочную медицинскую консультацию. Воспаление желчного пузыря нельзя недооценивать, так как оно может привести к таким осложнениям, как прободение мешка и затекание его содержимого в брюшную полость. Возможно, вам даже придется пройти хирургическую процедуру, назначенную вашим врачом, поэтому срочная консультация так важна.
СМОТРИТЕ ТАКЖЕ: Печеночная колика – как справиться с болью?
Рак — крайне редкое заболевание желчного пузыря. Это вызвано хроническим воспалением и персистенцией необработанных фолликулярных камней. Симптомы сходны с клинической картиной нефролитиаза, но не исчезают после применения спазмолитиков. Болезнь лечит онколог, который заботится о здоровье пациента, борясь с раком.
СМОТРИТЕ ТАКЖЕ: Боль внизу живота – что это может означать?
Весь контент на Сайте, включая статьи на медицинские темы, предназначен только для информационных целей. Мы прилагаем все усилия, чтобы информация, содержащаяся в ней, была точной, правдивой и полной, однако мы не несем ответственности за результаты предпринятых на ее основании действий, в частности, эта информация ни в коем случае не может заменить визит к врачу .
.Сильная боль под правым ребром, длящаяся до нескольких часов, которая может сопровождаться тошнотой и рвотой, является наиболее частым симптомом печеночной колики, также известной как желчная колика. Эта проблема затрагивает больше женщин, чем мужчин, и может быть вызвана желчнокаменной болезнью. Что делать при приступе желчной колики?
Печеночной коликой страдают до 15% населения на определенном этапе жизни и с разной степенью тяжести, причем женщины в три раза чаще страдают этим недугом.Особенно ему подвержены полные женщины в возрасте от сорока лет. Болезненные приступы печеночной колики могут случаться и у более молодых и на первый взгляд здоровых пациентов. Как их предотвратить и достаточно ли эффективны домашние средства от болей в желчном пузыре, чтобы ограничивать себя ими?
>> Таблетки для печени, капсулы, чаи для печени
Печеночная колика (желчная колика) — приступ сильных болей в животе и под правой реберной дугой, чаще всего обусловленный камнями желчного пузыря.Приступ желчной колики может случиться и у людей без диагноза желчнокаменной болезни. Это происходит, когда желчный пузырь начинает сокращаться и выделять желчь в двенадцатиперстную кишку. Когда в нем образуются отложения, сокращения фолликула становятся сильнее и вызывают сильную боль.
Печеночная колика рецидивирует, поэтому проконсультируйтесь с врачом по этому поводу.
Основной причиной печеночной колики является желчнокаменная болезнь.Сам приступ чаще всего возникает после употребления жирной пищи, так как желчный пузырь сокращается для выброса желчи в двенадцатиперстную кишку. Это вызывает повышение давления в мочевом пузыре и застой желчи, воспринимаемый больным как резкая боль в животе.
Среди причин приступа печеночной колики также выделяют факторы, повышающие риск этого заболевания:
Нездоровое питание, особенно основанное на насыщенных жирах и простых сахарах, также может считаться причиной печеночной колики. Однако значительно чаще желчная колика встречается у женщин, в т.ч. за счет гормонов, снижающих силу сокращения желчного пузыря, что приводит к задержке желчи и образованию отложений.
Внезапная и сильная боль в животе может быть вызвана многими заболеваниями, но та, что справа под ребрами, вызывает подозрение на печеночную колику.Дает довольно характерные симптомы:
Диагноз печеночной колики требует специальных диагностических тестов, включая анализы крови и УЗИ. О заболевании могут свидетельствовать повышенные печеночные пробы, повышение билирубина в крови и прежде всего камни в желчном пузыре, видимые при УЗИ органов брюшной полости.
Это очень болезненно и внезапно, а иногда даже невозможно справиться с домашними средствами. Приступ желчной колики у человека с диагнозом камни в желчном пузыре обычно возникает через несколько часов после приема жирной или жареной пищи. Это проявляется сильными болями в животе справа под ребрами или вокруг пупка, которые могут отдавать в спину или лопатку.
Помимо болей под ребром, симптомами приступа желчной колики являются газы и рвота, от которых становится еще хуже.
Причины приступа печеночной колики, к сожалению, не ограничиваются употреблением жирной пищи. Это также может быть вызвано интенсивными физическими нагрузками и стрессом. Чаще встречается у людей с ожирением и диабетом, а также у больных с повышенным уровнем холестерина, поэтому диету следует применять профилактически. Но что делать, когда нападения не удалось избежать?
Боль в животе при приступе печеночной колики должна стихнуть в течение часа – если этого не произошло, следует вызвать скорую помощь. В случае улучшения самочувствия рекомендуется в любом случае обратиться к врачу, так как колики могут быть показанием к удалению желчного пузыря.
Облегчает коликиТаблетки Бускопан применяют при болезненных желудочных корках, кишечных коликах, синдроме раздраженного кишечника, желчных коликах, а также при болезненных менструациях и почечной колике. Препарат оказывает расслабляющее действие. Заказ и получение в аптеке |
Лечение только печеночной колики состоит из болеутоляющих и спазмолитиков.Если больного с таким состоянием госпитализируют, его иногда лечат пептидином — болеутоляющим средством, применяемым также при почечной колике. Поскольку абдоминальные и подреберные боли при приступах желчной колики могут сопровождаться рвотой, при необходимости для восстановления водно-электролитного баланса назначают также капельницу. После госпитализации больным назначают желчегонные препараты.
Антибиотики применяют также у больных с диагностированным холециститом (кроме болей, длящихся более шести часов, также отмечаются озноб и лихорадка), и в конечном итоге хирургическое лечение.
В последние годы чаще, чем классическая холецистэктомия, применяют лапароскопический метод иссечения желчного пузыря, обеспечивающий более быстрое возвращение к повседневной деятельности. При небольших камнях в желчном пузыре вы также можете попробовать терапию урсодезоксихолевой кислотой, которая растворяет камни.
Хотя домашние средства от печеночной колики не заменяют лечение, они могут поддерживать лечение. Так или иначе, боль от приступа желчной колики настолько невыносима, что тяга к естественным методам тоже кажется очевидной.Однако имейте в виду, что их следует использовать только тогда, когда боль носит случайный характер и обычно связана с расстройством желудка. Если ваш врач уже диагностировал желчнокаменную болезнь или острый холецистит, вы должны обязательно следовать его рекомендациям.
Также стоит проконсультироваться с врачом по поводу домашних средств от болей в желчном пузыре, т.к. запрещено использование некоторых растительных препаратов, например, при приеме антикоагулянтов. Самый безопасный метод – придерживаться диеты с низким содержанием животных жиров.При болях в желчном пузыре, но без желчнокаменной болезни, можно использовать и желчегонные травы, т.е. корневище куркумы
Приступы желчной колики также распространены во время беременности, и с ними труднее справиться из-за ограниченного использования спазмолитиков и обезболивающих. Иногда они заканчиваются госпитализацией, но после стабилизации состояния и применения легкоусвояемой диеты (ограничение или исключение кислых и жирных продуктов) удается избежать приступов в последующие недели беременности.При повторных приступах печеночной колики может потребоваться хирургическое вмешательство, тем более что общая анестезия менее опасна для ребенка, чем воспаление. Тот, что в желчном пузыре, может перейти в плаценту, что представляет большой риск как для беременной, так и для ребенка.
Многие пациенты после удаления желчного пузыря убеждены, что решили проблему печеночной колики раз и навсегда.Между тем, спустя много лет приступы боли могут вернуться. Не исключено, что возможно дальнейшее накопление зубного налета. Воспаление желчного пузыря и желчнокаменная болезнь являются показаниями к эндоскопическому удалению бляшек, строгой диете и приему препаратов урсодезоксихолевой кислоты для предотвращения образования камней в желчном пузыре.
Печеночная колика после удаления резервуара может свидетельствовать о т.н. постхолецистэктомический синдром, который возникает у 10-15% пациентов после операции. У некоторых людей после резекции желчного пузыря до сих пор возникают боли в правом подреберье, диспепсия и повторяющиеся приступы желчной колики.Они могут быть вызваны, например, несоблюдением диеты, панкреатитом или паразитарной инфекцией.
Лечение холедохолитиаза необходимо, поскольку оно может привести к опасным осложнениям, таким как острый панкреатит или острый холангит. Это опасные для жизни состояния, особенно без вмешательства больницы. К сожалению, склонность к наращиванию является генетической и метаболической и не исчезает при удалении желчного пузыря.Для профилактики рецидивов мочекаменной болезни следует питаться согласно врачебным рекомендациям и употреблять желчегонные препараты.
.Варикозное расширение вен нижних конечностей - это не только косметическая проблема, это в первую очередь сигнал серьезного заболевания. Проблемы с хрупкими кровеносными сосудами, сосудистыми звездочками, болью в ногах, чувством тяжести и отечностью в ногах являются распространенными симптомами варикозного расширения вен на ногах. Причины варикоза на ногах разные: малоподвижный образ жизни, неправильное питание, ожирение, частые горячие ванны. Появление варикоза на ногах иногда является сигналом более серьезных проблем с кровеносной системой, например.хроническая венозная недостаточность.
Интернет-аптека предлагает мази, гели и таблетки от варикоза. Лечение и профилактика этого недуга основывается не только на применении пероральных препаратов. Важным элементом борьбы с отеками и отеками являются гольфы и компрессионные колготки при варикозе, которые постепенно давят на ноги по направлению от стоп и щиколоток вверх по ногам. Компрессионные антиварикозные колготки не только улучшают кровообращение и предотвращают появление варикоза, но и укрепляют и моделируют ноги.Лекарства от варикоза на ногах, применяемые наружно, воздействуют непосредственно на очаги поражения, в основном это гели, лосьоны, кремы и мази от варикоза. Их регулярное употребление не только уменьшает варикозные изменения, но и уменьшает отечность, избавляет от ощущения ломоты и тяжести в ногах. Популярные мази от варикоза основаны на таких активных веществах, как: экстракт конского каштана, гепарин, провитамин В5, рутозид, троксерутин. Для поддержания ног в хорошем состоянии, уменьшения отечности и уменьшения сосудистых звездочек стоит регулярно пользоваться мазями и кремами от варикоза, поддерживая их профилактическими мерами, такими как: массаж ног, соответствующая физическая активность, ношение гольфов до колена. и колготки от варикоза.
Варикозное расширение вен на ногах также можно уменьшить, принимая пероральные препараты в виде капсул и таблеток от варикозного расширения вен. Популярные препараты от этого недуга созданы на основе диосмина, благотворно влияющего на сосуды и уменьшающего отечность. Диосмин снижает проницаемость вен и капилляров сосудов.
.