2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Дегенеративные заболевания суставов или остеоартрозы (ОА) являются наиболее распространённой формой заболевания суставов, при этом коленный сустав наиболее часто поражается. Каждый год к врачу из-за боли в коленях обращается более четырёх миллионов новых пациентов.
Согласно оценкам, у 10% населения старше 55 лет присутствуют симптомы утраты трудоспособности коленного сустава, а у около 25% из них имеются серьёзные проблемы. Согласно докладу ВОЗ о глобальной тяжести заболевания, ОА коленного сустава является одной из основных причин глобальной инвалидности в обществе: четвёртой по значимости среди женщин и восьмой среди мужчин.
Остеоартроз присутан на всех континентах и может затронуть любого человека, независимо от пола, возраста, расы и цвета кожи. Основное проявление ОА заключается в потере суставного хряща, ремоделировании субхондральной кости и образовании остеофитов (окостенение суставов). ОА развивается медленно, но прогрессивно эволюционирует. Возникает во втором десятилетии жизни, в пожилом возрасте приводит к инвалидности с большим процентом нетрудоспособности.Течение болезни хроническое и прогредиентное, а начало коварное, неприметное. Этапы обострения болезни происходят под воздействием механических факторов. В общем, ОА характеризуется доброкачественным течением и прогнозом. Но как последствие, болезнь оставляет за собой значительную инвалидность, социально-экономическая цена которой очень высока.
Появление ОА во всех суставах тесно связано с возрастом. До 50-ти лет чаще встречается у мужчин, после 50-ти лет у женщин, что является результатом нехватки эстрогенов в период менопаузы. При этом частота заболевания у женщин и мужчин сравняется примерно к 80-летнему возрасту.
В настоящее время неизвестны методы лечения, которыми можно полностью вылечить остеоартроз. Различные лекарства и вспомогательные лекарственные средства рекомендуются в данном случае, чтобы уменьшить боль, сохранить и улучшить подвижность суставов и ограничить потерю их функции. Бальнеотерапия недавно официально вошла в список процедур для безоперационного лечения ОА коленного сустава (OARSI guidelines for the non-surgical management of knee Osteoarthritis).
Серная вода и пелоид (лечебная грязь) в мировой бальнеотерапии считается «золотым стандартом» для лечения дегенеративных заболеваний суставов. Специфично их благотворное влияние на больных ревматизмом, организм которых испытывает дефицит серы в суставах и хрящах.
Многолетний опыт врачей Бани Ковилячи и их коллег по всему миру подтвердил, что этот вид лечения ОА является наиболее эффективным. А главное, что при правильно подобранном количестве процедур, нет никаких побочных эффектов.
Особенно важно отметить, что серные воды и пелоид Бани Ковилячи имеют научно доказанное антиоксидантное действие. А целебность местных природных факторов лично подтвердил с помощью проведённых анализов профессор Зеки Карагулле, всемирно признанный балнеоклиматолог.
Благодаря всему этому, Специализированная больница медицинской реабилитации Баня Ковиляча - это правильный выбор для вас, если Вы страдаете от дегенеративных заболеваний суставов.
Все заболевания артритом или ревматические заболевания делятся на четыре большие группы:
Дегенеративный артрит
Естественный процесс старения человека может повлиять на суставы и их здоровье, вызывая износ, боль и воспалительный процесс в концах костей. В группе риска люди с лишним весом, травмами суставов, наследственностью и возрастом.
Остеоартрит – наиболее распространенная форма дегенеративного артрита.
Воспалительный артрит
Задача иммунной системы человека – обеспечить защиту всем системам организма, например, уничтожить возбудителя инфекции. В случае аутоиммунного заболевания в организме пропадает толерантность к своим тканям. Свои ткани организм воспринимает как чужие и пытается с ними бороться, вырабатывая антитела. Ревматоидный артрит, псориатический артрит и анкилозирующий спондилит – наиболее распространенные причины воспалительного артрита.
Инфекционный артрит
Есть два вида инфекционных артритов:
Кристаллическая артропатия (артрит, возникший в результате нарушений обмена веществ)
Подагра – одно из наиболее характерных заболеваний этой группы артрита. Подагра отличается от остальных форм артрита – она возникает в результате процессов неправильного обмена веществ, когда в крови накапливается мочевая кислота, которая в виде иглообразных кристаллов оседает в тканях и суставах. Присутствие кристаллов соли раздражает ткани, сильную, внезапную боль и отек. Болезнь чаще всего затрагивает большие пальцы ног, основание пальцев рук и коленные суставы.
Зачастую люди могут одновременно болеть несколькими заболеваниями артрита, поэтому лечение должно быть комплексным, последовательным и обоснованным.
Наиболее распространенные виды артрита или ревматических заболеваний
Ревматоидный артрит
Ревматоидный артрит – аутоиммунное заболевание, причины которого до конца не изучены. В случае ревматоидного артрита в организме антитела вырабатываются к синовиальной оболочке суставов, уничтожают структуру суставы, вызывая необратимые повреждения хряща и сустава, а также эрозию кости.
Кроме повреждения суставов у пациентов с ревматоидным артритом могут образоваться подкожные узелки, увеличиться лимфатические узлы, появиться повреждения сердца (миокардит, эндокардит). Может также возникнуть воспаление кровеносных сосудов (васкулит), отклонения эндокринной системы, повреждения глаз (ирит или иридоциклит), а также повреждения других органов.
Реактивный артрит
Реактивный артрит является последствием другого заболевания. Реактивный артрит вызывают микроорганизмы, бактерии и грибок, например, возбудители туберкулеза, сальмонеллеза, болезни Лайма, дизентерии, заболеваний, передающихся половым путем, гепатита С, а также воспалительные процессы в организме – в мочевом тракте или кишечнике. Болезнь обычно поражает коленные суставы, лодыжки и стопы. Воспалительный процесс также может затронуть глаза и рот и вызвать сыпь на коже. Своевременно начав лечение основного заболевания, можно защитить суставы от развития хронического артрита.
Псориатический артрит
Приблизительно у 10-30% больных псориазом развивается псориатический артрит, вызывающий воспаление суставов. В отдельных случаях сначала развивается псориатический артрит, и лишь позже появляется псориаз. Псориатический артрит может поражать любые суставы тела, включая пальца и позвоночник.
Анкилозирующий спондилит
Хроническое аутоиммунное заболевание суставов, которое вызывает воспаление в позвоночнике. Характерны воспаление и дегенеративные изменения в позвоночнике, вызывающие скованность. Воспаление отличается прогрессирующим ходом с периодами ремиссии (покоя) и обострения, что в конечном результате может вызвать образование выраженных анкилозов или сращений. Причины болезни до сих пор точно не явны, однако большое значение имеет наследственность.
Фибромиалгия
Широко распространенное состояние с хроническими болями. Фибромиалгия – это мышечно-скелетная ноющая боль с почти 20 определенными пунктами боли. Причины боли полностью не изучены. Фибромиалгия в 9 раз чаще встречается у женщин, чем у мужчин.
Ювенильный идиопатический артрит
Ювенильный идиопатический артрит – хроническое заболевание, для которого характерно постоянное воспаление суставов. Типичные признаки воспаления суставов: боль, припухлость и ограничение движений. "Идиопатический" означает, что причина болезни не ясна, а "ювенильный" в этом случае означает, что симптомы появляются до 16 лет.
В результате заболевания синовиальная мембрана, которая охватывает сустав и обычно очень тонкая, становится гораздо толще и в нее попадают клетки воспаления, а количество суставной жидкости увеличивается. Это вызывает припухлость, боль и ограничения движений. Характерный признак воспаления сустава – его скованность после продолжительного отдыха, поэтому он особенно выражен по утрам (утренняя скованность). У ювенильного идиопатического артрита в зависимости от признаков есть несколько форм.
Остеоартрит
В случае остеоартрита в воспалении участвует суставная капсула, поверхности костей сустава и суставные связки. В результате воспалительного процесса происходит износ хрящевого слоя сустава. Это болезнь – наиболее распространенное хроническое заболевание суставов в мире, которым болеют около 150 миллионов человек. Все виды артрита вызывают воспаление суставов. Остеоартрит поражает многих людей в процессе старения, однако и молодые люди подвержены риску заболевания.
Подагрический артрит
Подагра – это заболевание обмена веществ, связанное с накоплением солей мочевой кислоты в организме в виде мелких кристаллов. Они оседают главным образом в суставах, хрящах, тканях почек, в подкожном слое и других местах. Этот процесс может протекать без каких-либо заметных внешних признаков. Симптомы в виде болей в суставах, чувствительности, покраснения и отека могут появиться внезапно. Они могут быть вызваны инфекцией, травмой сустава, операция, чрезмерное употребление алкоголя или употребление пищи, богатой пуринами (химическое вещество) (мозг, печень, сардины, анчоусы, бобы и т.д.). Подагра чаще всего затрагивает сустав большого пальца ноги, реже – пятку, сустав стопы, кисти руки или локтевой сустав.
Ревматическая полимиалгия
Ревматическая полимиалгия – хроническое, эпизодическое воспалительное заболевание крупных артерий – одна из наиболее распространенных форм артрита у людей старше 70 лет. Проявляется болью в тазобедренных и плечевых суставах, утренней скованностью. У больных могут быть неспецифические жалобы на лихорадку, потерю веса, слабость. Обычно есть боль в мышцах обоих плечевых и тазобедренных суставов. Из-за боли нарушается сон.
Системная красная волчанка
Системная красная волчанка – хроническое заболевание иммунной системы, когда защитные силы организма по ошибке начинают нападать на клетки и ткани собственного организма из-за слишком большого количества антител в крови (аутоиммунное заболевание), что вызывает воспаление и повреждение в суставах, мышцах, почках и других органах. Для пациентов характерны красные высыпания в виде бабочки на лице.
Склеродермия
Склеродермия или системный склероз – общее заболевание соединительной ткани, для которого характерно уплотнение кожи и фиброз (волокнистость), а также специфическое повреждение внутренних органов, главным образом сердца, легких, почек и пищеварительного тракта.
Уважаемые посетители нашего сайта! Данная статья посвящена хирургическому лечению гнойно–воспалительных заболеваний суставов, осложненных деструкцией костной ткани (остеомиелитом), гнойным осложнениям эндопротезирования.
Данная группа заболеваний является серьезной, не решенной окончательно проблемой современной ортопедии. Единые стандарты лечения данной патологии отсутствуют. Подходы к лечению базируются на личном опыте отдельных авторов и клиник. Мы бы хотели осветить принципиальные моменты диагностики данной группы заболеваний и поделиться личным опытом их лечения.
Частота встречаемости септических артритов составляет от 2 до 10 случаев на 100 000 населения. Преобладает поражение коленного сустава (до 55%), затем следуют тазобедренный и голеностопный суставы. Страдают подобными заболеваниями преимущественно дети и пожилые люди.
Каковы предпосылки развития гнойных артритов? Это травмы области суставов, дегенеративные и ревматоидные заболевания суставов, выполнение инъекций в области сустава, артроскопических вмешательств, эндопротезирование сустава в анамнезе, гнойно-воспалительные заболевания, трофические язвы дистальных отделов конечностей, инфекции, передающиеся половым путем, системный прием препаратов глюкокортикоидов.
Клиническая картина заболевания. Проявления заболевания достаточно отчетливы при поражении суставов, близко расположенных к коже (локтевой, коленный, голеностопный). Это отек тканей в области сустава, местное покраснение и повышение температуры кожи. При поражении крупных, глубоко лежащих суставов, таких как плечевой и тазобедренный, местные изменения могут быть не выражены, и пациента будет беспокоить только боль в области сустава. Повышение температуры тела также может появиться не сразу. На представленной ниже фотографии типичная клиническая картина артрита коленного сустава: контуры правого коленного сустава сглажены, сустав увеличен в объеме.
Лабораторная диагностика заболевания. В объем обследования пациента с подозрением на гнойный процесс обязательно должны входить клинический анализ крови с подсчетом лейкоцитарной формулы и скорости оседания эритроцитов, анализ крови на С-реактивный белок. Среди лабораторных показателей хочется отдельно остановиться на уровне прокальцитонина. Прокальцитониновый тест в настоящее время является наиболее объективным методом определения генерализации бактериального инфекционного процесса. Динамическое повышение данного показателя в анализах крови пациента является показателем распространения гнойного процесса за пределы сустава, развития сепсиса.
Инструментальная диагностика: - рентгенография пораженного сустава; - спиральная компьютерная томография сустава; -пункция сустава с последующими микроскопией и посевами отделяемого для определения инфекционного агента и его чувствительности к антибиотикам. Данная манипуляция должна быть выполнена до начала антибиотикотерапии.
Лечение. При лечении гнойно – воспалительных заболеваний суставов нашей задачей является скорейшее купирование воспалительного процесса и, по возможности, сохранение функции сустава. По данным различных авторов, при гнойном процессе в суставе, суставной хрящ поражается на 4 – 6 сутки от начала заболевания и окончательно отмирает на 4-й неделе заболевания, после чего эффективность сохраняющих сустав операций резко снижается. При отсутствии признаков поражения костной ткани в настоящее время предпочтение отдается операциям, сохраняющим сустав. При поражении поверхностно расположенных суставов на ранних стадиях заболевания возможно использование пункционных методов и антибиотикотерапии широкого спектра действия. При неэффективности пункционных методов в течение 48 часов от начала заболевания рекомендовано выполнение дренирования сустава. В идеале – к этому склоняется большинство современных авторов – использование артроскопических методик.
Наш личный опыт: лечение септического артрита голеностопного сустава у 19-летнего пациента путем 3-х недельного проточно – промывного дренирования. Промывная система была установлена через доступы до 2-х см. Результат лечения – полное купирование воспалительного процесса, выздоровление пациента. За два года последующего наблюдения рецидива заболевания не отмечено. При распространении гнойного процесса на костную ткань выполняется удаление нежизнеспособных тканей и стабилизация области сустава с помощью аппарата наружной фиксации. В результате воспалительный процесс купируется и формируется артродез пораженного сустава, т. е сращение между костями, формирующими сустав, что обеспечивает в последующем адекватную опорную функции конечности.
Личный опыт: Пациентка, 81 год, поступила в клинику с болями в области тазобедренного сустава, беспокоившими в течение 4х месяцев, после падения с высоты роста. В течение недели перед поступлением в клинику боли неуклонно нарастали, нарушилась опорная функция конечности. Повышения температуры тела не отмечала, постоянно принимала противовоспалительные препараты (мовалис) в больших дозах.
Рентгенограмма при поступлении.
Определяются зоны деструкции в теле подвздошной кости, в головке бедренной кости.
При пункции тазобедренного сустава – густое гнойное содержимое.
В экстренном порядке пациентка прооперирована: вскрыт сустав, санирован очаг остеомиелита, удалена головка бедренной кости, сустав фиксирован стержневым внеочаговым аппаратом. Установлена система проточно–промывного дренирования. В течение 6ти недель пациентке проводилась терапия антибиотиками широкого спектра действия. На фоне лечения купированы боли в области тазобедренного сустава, в клинико–лабораторных тестах – снижение показателей воспалительного ответа.
Аппарат внешней фиксации демонтирован через 8 недель после операции. Тазобедренный сустав фиксирован ортопедическим фиксатором. Через 3 месяца после операции фиксатор снят. Пациентка самостоятельно ходит с полной нагрузкой на оперированную ногу. Воспалительный процесс купирован.
Результаты спиральной компьютерной томографии костей таза пациентки через 3 месяца после операции.
Определяются признаки формирования сращения между бедренной костью и телом подвздошной кости. Данное сращение обеспечивает в будущем адекватную опорную функцию конечности.
В настоящее время серьезной проблемой современной ортопедии являются гнойные осложнения эндопротезирования. По данным ЦИТО за 2012 год в России выполнено 80 000 эндопротезирований крупных суставов. Соотношение первичных и ревизионных эндопротезирований составило 9:1. Частота осложнений при первичном эндопротезировании крупных суставов составила 2,4%. Из них 40,6% это инфекционные осложнений. Частота осложнений при ревизионном эндопротезировании составила 12,9%. Из них 51,4% - инфекционные осложнения.
При ранних глубоких нагноениях после эндопротезирования тазобедренного сустава возможно сохранение эндопротеза. Хроническая инфекция области эндопротеза и деструктивный остеомиелит у взрослых, развившийся на фоне септического артрита являются показаниями для радикальной хирургической санации, удаления компонентов эндопротеза, некротизированных участков костной ткани.
Подходы к выполнению операций при нагноениях эндопротезов разнятся. Мы в своей практике используем артикулирующие спейсеры (временные «заменители» протеза) - индивидуально изготавливаемые из костного цемента с добавлением антибиотиков. Использование данных приспособлений позволяет сохранить длину конечности, обеспечить ходьбу с опорой на оперированную ногу, улучшить качество жизни пациента в послеоперационном периоде, облегчает последующее реэндопротезирование.
Клинический пример: Пациентка 65 лет. В анамнезе тотальное эндопротезирование тазобедренного сустава, выполненное заграницей в 2002 году. Динамического наблюдения за суставом не осуществлялось. В течение последних двух лет с 2012 года беспокоят периодические боли в области тазобедренного сустава. С сентября 2013 года, в течение 3х месяцев отмечает постепенное усиление болей. За две недели до поступления в клинику на дому осуществлялся массаж области сустава, иглорефлексотерапия. После курса указанных процедур отмечено резкое усиления болей, подъем температуры тела до 39 градусов.
Рентгенограммы пациентки при поступлении.
Определяются признаки деструкции вертлюжного компонента протеза, признаки деструкции костной ткани по ходу бедренного компонента протеза.
При пункции сустава получено густое гнойное содержимое Выполнено вскрытие полости сустава, удаление компонентов эндопротеза, радикальная обработка очага остеомиелита. При ревизии выявлено гнойное расплавление проксимального отдела бедренной кости. Установлен артикулирующий спейсер.
Рентгенограмма пациентки после операции.
Модель проксимального отдела бедра сформирована из костного цемента с антибиотиками, армирована проксимальным бедренным стержнем.
Послеоперационное течение гладкое. Воспалительный процесс купирован. Планируется выполнение реэндопротезирования. Данный клинический пример ярко демонстрирует необходимость своевременного обращения к специалисту травматологу – ортопеду и недопустимость выполнения физиотерапевтических процедур без предварительной адекватной диагностики причины болей в области суставов.
Специалисты Ортоцентра владеют всеми методами оперативного лечения гнойно – воспалительных заболеваний суставов и готовы прийти к Вам на помощь.
Поиск
Заказать звонок
| Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы. | Запись онлайн |
Описание
3300 руб
МСКТ кисти и лучезапястного сустава
Имеются противопоказания. Необходима консультация специалиста
В настоящее время дегенеративно-дистрофические поражения суставов являются достаточно распространенной патологией. Чаще всего идет поражение самого крупного тазобедренного сустава. На его долю приходится половина всех случаев остеоартроза. Рост этого заболевания имеет большое социальное значение из-за частой инвалидизации.
Тазобедренный сустав состоит из двух частей: головки бедренной кости и вертлужной впадины, образованной костями таза. Его устойчивость обеспечивают связки и капсула. Головка и впадина покрыты гладким хрящом, благодаря которому происходит легкое скольжение. Внутри сустава находится небольшое количество синовиальной жидкости, которая выступает в качестве смазки трущихся поверхностей сустава и обеспечивает питание хряща. Развитию остеоартроза предшествуют дегенеративные изменения хрящевой ткани. При этом наблюдаются изъязвления хряща и образование шипов (оссификатов).Развитие болезни может быть связано с ревматизмом, сахарным диабетом, ожирением, гормональными расстройствами, акромегалией, болезнями щитовидной железы. Отрицательно влияют на состояние хряща как значительные физические нагрузки, так и малоподвижный образ жизни. Также провоцировать заболевание может врожденное недоразвитие головки бедренной кости или ее некроз.
Остеоартроз протекает хронически с незаметным началом, разрушение хряща происходит длительно — это может растянуться на 20 лет. Обычно патологический процесс возникает у людей старше 50 лет. Выделяют несколько стадий заболевания. На первой боль возникает при длительной физической нагрузке, но объем движений в суставе не изменен. Во второй стадии боль появляются и в состоянии покоя, она распространяется в область спины, бедра, колена, при этом сложно выполнить вращательные движения ногой. На третьей стадии боль возникает в любое время суток, длится часами, появляются значительные нарушения функции сустава — затруднено сгибание, разгибание, отведение и приведение бедра, возможна атрофия мышц. У больного изменяется походка, человек начинает прихрамывать, а при поражении обоих суставов при ходьбе переваливается с ноги на ногу (утиная походка). Плохая подвижность сустава появляется чаще в утреннее время.
Основными методами диагностики являются рентгенография, МРТ суставов и лабораторные исследования. Лечение дегенеративного поражения тазобедренного сустава зависит от выраженности патологического процесса. На начальной стадии используется медикаментозная терапия, направленная на замедление разрушения сустава. Широко применяются нестероидные противовоспалительные препараты, они не только уменьшают боль и воспаление, но и замедляют дегенеративные процессы. Восстановлению хряща способствует длительный прием хондропротекторов. Некоторые препараты вводят внутрь сустава — прежде всего это гиалуроновая кислота, которая повышает вязкость синовиальной жидкости, тем самым уменьшая трение суставных поверхностей и их износ. Сильным противовоспалительным эффектом обладают и стероидные препараты, однако с ними нужно быть очень внимательными: при их введении в сустав в нем развивается фиброз, приводящий к необратимому разрушению суставного хряща. Поэтому такая терапия показана пациентам, у которых сильные боли не снимаются другими лекарственными средствами, и они готовятся к эндопротезированию.
Перспективным методом считается лечение стволовыми клетками. Оно продлевает период функционирования сустава и, возможно, со временем заменит хирургическое вмешательство. В комплексной терапии широко используются физиотерапевтические методы, лечебная физкультура и бальнеолечение (сероводородные ванны, лечебные грязи). При неэффективности медикаментозной и физиотерапии в тяжелых случаях применяют эндопротезирование — замену сустава протезом.
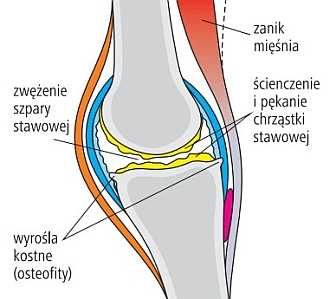
Остеоартроз – наиболее распространенное заболевание опорно-двигательного аппарата. Развивается в результате нарушения качество и количество суставного хряща, задачей которого является смягчение движений в суставе и обеспечение скольжение суставных поверхностей (см. рисунок ниже).
Со временем повреждаются и другие структуры – кость под суставным хрящом, капсула сустава, связок, сухожилий и мышц, окружающих сустав.Это приводит к боли и скованности в суставе, а затем искажение его очертаний и ограничение подвижности. К этому приводит артроз ухудшение качества жизни и инвалидность. Чаще всего поражает колени, бедра, позвоночник и суставы. пальцев рук и ног, но может поражать любой сустав.
Различают дегенеративное заболевание:
Факторы, на которые можно повлиять
Факторы, которые нельзя предотвратить
Остеоартрит очень распространен. Его можно диагностировать более чем у половины людей старше 40 лет. жизни, и почти у каждого пятого человека из-за этого значительно снижается физическая форма. Встречается с одинаковой частотой у мужчин и женщин, хотя более тяжелые формы обычно поражают женщин. Дегенеративные изменения можно обнаружить на рентгенограммах более чем у 80% людей старше 55 лет.Однако они могут не проявлять никаких клинических симптомов.
Первые симптомы обычно появляются в возрасте от 40 до 60 лет. Они могут поражать один, несколько или (реже) многие суставы. Сначала симптомы проявляются только при движении, позже могут проявляться также в покое и ночью.
Боль - Механическая боль типична при движениях в суставах и проходит в покое; ухудшается к концу дня.Самая большая проблема возникает в начале движения (так называемая стартовая боль), например, при вставании со стула, начале ходьбы. Обычно боль ощущается в пораженном суставе, реже в другом месте (например, при дегенеративном тазобедренном суставе может возникать боль в паху или в колене).
Надо уметь отличать от т.н. воспалительная боль, что свидетельствует об обострении заболевания. Воспалительные боли возникают также в покое, усиливаются ночью и утром и часто связаны с суставным выпотом.Требуется диагностика (дифференциация с другими заболеваниями суставов) и щажение пораженного сустава.
Жесткость - т.н. утренняя скованность (после пробуждения), обычно исчезающая в течение 5-10 минут. Может повторяться в течение дня после периода неподвижности («стартовая» скованность).
Ограничение подвижности - пораженные суставы постепенно утрачивают полный объем движений, например возникают проблемы с разгибанием или сгибанием колена или отведением ноги в тазобедренном суставе.Движения в суставе также могут быть внезапно заблокированы фрагментами сломанного хряща или костными наростами. Ухудшение функционирования пораженного сустава приводит к атрофии окружающих его мышц и инвалидности.
Трещины - могут ощущаться при движениях суставов из-за трения неровных суставных поверхностей друг о друга.
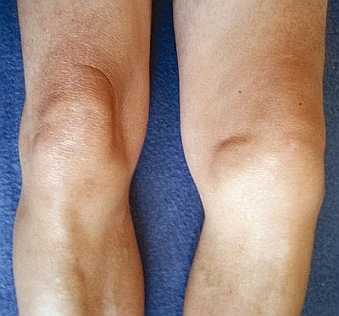
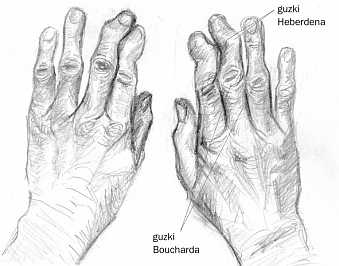 Рис. 5. узелки Гебердена и узелки Бушара
Рис. 5. узелки Гебердена и узелки Бушара Искажение и расширение контуров - в результате изменения оси положения сустава, образования костные разрастания (остеофиты), экссудат (см. фото).
В течении дегенеративного заболевания можно выделить:
Обратитесь за медицинской помощью при появлении симптомов дегенеративного заболевания – своевременная диагностика и лечение являются ключом к предотвращению инвалидности.
Остеоартроз редко требует неотложной медицинской помощи, но она необходима, если:
Врач ставит диагноз на основании симптомов и характерных изменений, видимых на фотографиях рентгенологически - типичными аномалиями являются сужение суставной щели, дегенеративные кисты, уплотнение кости, расположенное непосредственно под хрящами и костными отростками (остеофиты).
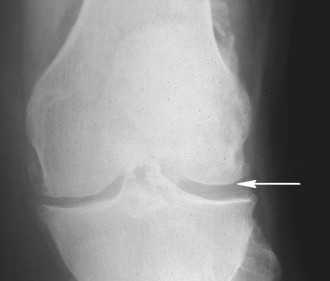
Источник Рис. 3, 4, 6: Щеклик А. (ред.): Внутренние болезни. Эд. 3. Краков 2011
Иногда полезны другие исследования, такие как УЗИ суставов, компьютерная томография или МРТ. магнитный. Лабораторные исследования проводятся при подозрении на другое ревматическое заболевание. и для определения безопасности используемых препаратов.Если в суставе есть жидкость, врач может выполнять пункцию сустава и исследование синовиальной жидкости.
Целью лечения является облегчение или устранение дискомфорта и поддержание активного образа жизни. Соответствующее лечение часто позволяет предотвратить инвалидность – главное здесь правильная реабилитация и забота о хорошем физическом состоянии. До настоящего времени эффективность какого-либо препарата в отношении ингибирования разрушения суставного хряща однозначно не доказана.
Немедикаментозное лечение является неотъемлемой частью лечения, оно может значительно уменьшить симптомы заболевания и количество принимаемых препаратов.
Поддержание здорового веса тела. Избыточный вес, особенно когда он начал развиваться в подростковом возрасте, значительно повышает риск развития заболевания и более тяжелого течения дегенеративных заболеваний. Снижение веса (даже незначительное) снижает этот риск, замедляет прогрессирование заболевания, а также уменьшает боль в суставах и потребность в обезболивающих препаратах.
Физические упражнения. Правильно подобранные упражнения увеличивают объем движений в суставе и укрепляют окружающие его мышцы. Программа упражнений должна выполняться под наблюдением физиотерапевта и продолжаться дома. Люди, которые регулярно занимаются спортом, меньше болеют и функционируют лучше, чем люди, не ведущие активный образ жизни (см. Реабилитация ).
Разгрузка сустава. Предназначен для уменьшения неблагоприятных механических сил, действующих на сустав. Для этого используются соответствующие ортопедические приспособления: трости, костыли и ходунки, помогающие передвигаться, приспособления, стабилизирующие суставы и улучшающие ось конечности (т.н.ортезы), корректирующие стельки для обуви и соответствующую обувь для снижения нагрузки на позвоночник и суставы нижних конечностей.
Иммобилизация. Показан только в случае значительного обострения заболевания с явлениями артрита. Полное отсутствие физической активности приводит к атрофии мышц и ухудшению функции суставов.
Криотерапия (пакеты со льдом). Криотерапия, применяемая к области больного сустава, эффективна для уменьшения боли и симптомов воспаления; Пакет со льдом прикладывают на 15-20 минут вначале 3-4 раза в день, а затем по мере необходимости (используйте полотенце или тонкую ткань, чтобы отделить его от кожи и снизить риск обморожения).Также можно использовать охлаждающий спрей. Криотерапию нельзя применять при наличии некоторых заболеваний, например синдрома Рейно.
Поверхностное применение тепла. Местное тепло уменьшает боль и расслабляет мышцы, но действует только на глубину 1-2 см. При его использовании будьте осторожны, чтобы не обжечь кожу - на кожу следует накладывать теплые компрессы (например, грелку, компрессы Hydrocollator), например, полотенцем; компресс не должен длиться дольше 20 минут (с 20-минутными перерывами).
Устройства, облегчающие повседневную деятельность , например ручки для помощи при выходе из ванны и подъеме по лестнице, достаточно высокие кровати.
Обучение и поддержка. Чем больше вы знаете об остеоартрозе, тем легче вам будет с ним бороться. Поговорите со своим врачом о своих ожиданиях и реалистичных вариантах лечения. Даже если вам придется смириться с тем, что вы не будете полностью функциональны, всегда есть что-то, что вы можете сделать, чтобы облегчить болезнь.Помните, что остеоартрит также может быть источником разочарования, зависимости от других и даже депрессии, поэтому не стесняйтесь и ищите психологическую поддержку у близких и других людей.
Практики, описанные выше, очень важны и гарантируют, что вы будете поддерживать наилучшую практику. фитнес пациента. Иногда, однако, необходимо использовать лекарства для борьбы с болью и воспалением. Наиболее часто применяют: парацетамол, нестероидные противовоспалительные препараты (принимают внутрь, внутримышечно или местно-наружно на кожу) и опиоиды.В некоторых случаях они могут быть эффективны Можно найти широко разрекламированные препараты «усилители хряща», такие как сульфат. глюкозамин и хондроитин сульфат. Однако до сих пор не доказано, что они тормозят прогрессирование заболевания. дегенеративное заболевание (однако у некоторых пациентов они могут уменьшить симптомы, связанные с заболеванием дегенеративный). Если ваши симптомы ухудшаются, врач может предложить пункцию сустава. (см.: Пункция сустава ) и введение препарата непосредственно внутрь (в зависимости от положения стероида или гиалуроновой кислоты) - такое введение препарата позволяет значительно уменьшить симптомы дегенеративного заболевания в течение более длительного периода времени.
Парацетамол эффективен при легкой и умеренной боли. Это также безопасно в правильных дозах. Не принимайте более 4 г/сут (т.е. 8 таблеток по 500 мг), обычно достаточно 1-2 г/сут. Поражение печени является одним из редких, но серьезных осложнений передозировки парацетамола (поэтому не следует злоупотреблять алкоголем при его приеме).
НПВП уменьшают боль и воспаление.Их следует использовать только в периоды обострений или если нет улучшения от парацетамола. Некоторые доступные находятся за прилавком. Они проявляют побочные эффекты, такие как язвенная болезнь, поражение почек и печени, аллергические реакции, поэтому соблюдайте рекомендуемые дозы и никогда не используйте более одного препарат в этой группе!
См. выбранные препараты из этой группы: Диклофенак, Ибупрофен, Кетопрофен, Напроксен, Нимесулид
Лекарства, применяемые местно в область суставов, содержащие НПВП или капсаицин, часто эффективны и не имеют значительных побочных эффектов.
Опиоиды. Применение опиоидов может быть необходимо в случае внезапного тяжелого обострения заболевания. Их нельзя использовать без консультации с врачом. Они могут вызывать привыкание, поэтому их можно принимать только в течение короткого времени.
Глюкозамина сульфат и хондроитин сульфат. Перед их использованием проконсультируйтесь с врачом. Они могут облегчить боль и улучшить работу сустава (пока их влияние на прогрессирование дегенеративного заболевания не доказано).Глюкозамин нельзя употреблять людям с аллергией на морепродукты. Эти препараты принимаются шестинедельными циклами.
Лекарства, вводимые в сустав. Если ваши симптомы становятся серьезными, ваш врач может предложить пункцию сустава и ввести препарат непосредственно в его внутреннюю часть. Может быть, это много снять симптомы дегенеративного заболевания. Иногда бывает временное ухудшение после процедуры симптомы, которые проходят в течение суток (сустав в это время нельзя нагружать).В зависимости от ситуации внутрь пруда отдаются:
Применение хирургического лечения рассматривается в случае запущенного дегенеративного заболевания, который серьезно снижает вашу активность в жизни, затрудняет контроль над болью и не реагирует на другие виды лечения (в идеале до развития поздних осложнений, таких как атрофия мышц или деформация суставов). В случае остеоартроза коленного или тазобедренного сустава больной сустав обычно заменяют искусственным протезом (так называемое эндопротезирование, операция по замене сустава).
Перед процедурой необходимо обеспечить максимально возможную физическую подготовку, чтобы после операции можно было провести эффективную реабилитацию. В большинстве случаев имплантация эндопротеза снимает боль, улучшает подвижность сустава и качество жизни.
Другие процедуры по улучшению структуры сустава, такие как удаление надколенника или части кости, менее распространены. В случае очень выраженных изменений и сильных болей назначают так называемую артродез, т.е. тугоподвижность сустава, что устраняет боль, но и полностью лишает подвижность сустава (в основном это касается лучезапястного, голеностопного суставов и суставов пальцев).
При менее выраженном дегенеративном заболевании (преимущественно коленного сустава) выполняются различные артроскопические процедуры, позволяющие на ранней стадии выявить повреждение суставного хряща, удалить свободные фрагменты хряща или костные наросты, восстановить поврежденные мениски или связки или удалить гипертрофированная синовиальная оболочка и промывание сустава; это часто приводит к кратковременному, а иногда и к долгосрочному улучшению. Ведутся исследования по имплантации нового хряща в поврежденные участки.
В настоящее время невозможно полностью вылечить дегенеративное заболевание, т.е. восстановить поврежденный хрящ (хотя в этом направлении проводятся различные исследования). Как правило, заболевание прогрессирует, со временем приводя к инвалидности, хроническим болям и ухудшению качества жизни. С другой стороны, соответствующее лечение позволяет снять симптомы, вести активный образ жизни и замедлить развитие дегенеративных изменений.
Чтобы остановить прогрессирование заболевания и оставаться в форме, необходимо продолжать целенаправленную реабилитацию, участвуя в назначенных курсах лечения и занимаясь спортом дома.Также важно устранение факторов, ускоряющих прогрессирование заболевания, таких как ожирение и нарушения строения суставов, а также эффективное лечение других заболеваний, вызывающих дегенеративные изменения. Врач или физиотерапевт может порекомендовать ортопедическое оборудование, которое поможет снять боль в суставе и защитить его от дальнейшего повреждения. Если ваше заболевание ухудшается, обратитесь к врачу — эффективное лечение может предотвратить дальнейшее повреждение хряща. Остеоартроз также может привести к инвалидности.
Для замедления дегенерации суставов:
Остеоартроз развивается в результате поражения суставного хряща, задачей которого является смягчение движений в суставе и обеспечение плавного скольжения суставных поверхностей по отношению друг к другу. Со временем повреждаются и другие структуры – субхондральная кость, капсула сустава, связки, окружающие сустав, сухожилия и мышцы. Это приводит к боли, усиливающейся после периода покоя и длительного использования сустава, болезненности, тугоподвижности сустава (наиболее заметно утром и после иммобилизационного периода), ограничению подвижности сустава, ощущению подпрыгивания и увеличению или изменению контуров. сустава.Боли в суставах также возникают ночью, приводя к бессоннице. Остеоартроз приводит к ухудшению качества жизни и инвалидности. Чаще всего она локализуется в коленных, тазобедренных и плечевых суставах. Симптомы остеоартрита могут поражать один или несколько суставов одновременно.
Причины остеоартрита и непосредственный триггер остеоартрита обычно неизвестны, хотя существует несколько теорий, пытающихся объяснить основные причины остеоартрита.К причинам остеоартроза, помимо генетических факторов, относятся: детские заболевания, такие как дисплазия тазобедренных суставов, перенесенные травмы, а в группу повышенного риска входят люди пожилого возраста, поскольку с годами дегенеративные изменения нарастают. Эта проблема чаще затрагивает женщин, хотя мы не можем объяснить, почему это так, а также людей с ожирением и людей, избегающих регулярных физических нагрузок. Поэтому так важно поддерживать здоровый вес тела.
- Первичный артроз - (идиопатический неизвестной этиологии), при котором причина остеоартрита неизвестна.
- Вторичный артроз - форма, развивающаяся в результате четко выраженного врожденного или приобретенного нарушения структуры или функции суставных компонентов. Причины второй формы: повреждение капсульно-связочного аппарата и переломы, дефекты строения суставных поверхностей, воспалительные заболевания, стерильный некроз и юношеское отслоение головки бедренной кости.
Мы должны обратиться к врачу, когда боль в суставах или скованность ощущаются в течение длительного времени, и мы не можем с этим справиться. Чем раньше мы сообщим специалисту, тем короче будет период дискомфорта и боли. Современная медицина способна успешно лечить дегенерацию суставов, будь то дегенерация коленного или тазобедренного сустава.
При артрозе базовым исследованием является рентген в переднезадней и поперечной проекциях с возможными дополнительными проекциями в зависимости от пораженной области.Рентгенография дает необходимую информацию о строении сустава, симметричности суставной щели, субхондральной склеротизации, наличии или отсутствии остеофитов, что крайне важно при дифференциации ОА от РА, костных кист, жеод.
Мы используем ЯМР или артроскопию для визуализации ранних форм остеоартрита. Последнее не рассматривается как строго диагностическая процедура. Его всегда следует рассматривать в разряде операционных процедур, которые, помимо несомненного диагностического значения, имеют большой восстановительный потенциал.
Артрит начинается с медикаментозного лечения, которое включает обезболивание, противовоспалительное лечение и поддержание максимально возможного диапазона движений. К препаратам первого ряда относятся обезболивающие из группы парацетамола, которые способствуют уменьшению неприятных симптомов заболевания, а значит, повышению функциональных возможностей больного. Фармакологическое лечение, помимо обезболивающих, должно подкрепляться лечебной физкультурой в виде систематических физических нагрузок, позволяющих улучшить силу и гибкость мышц вокруг пораженных суставов.Это также дает возможность увеличить диапазон движений и уменьшить боль.
При выраженных изменениях при остеоартрозе часто приходится склоняться к внутрисуставным инъекциям препаратов гиалуроновой кислоты. В настоящее время доступные препараты регенеративной медицины в виде стволовых клеток дают возможность остановить болезненный процесс и улучшить состояние больного. Это примечательно, поскольку лечение до сих пор ограничивалось только паллиативным лечением и не оказывало никакого влияния на дегенеративный процесс.Доступная в нашей клинике терапия стволовыми клетками дает очень хорошие результаты в лечении остеоартрита.
В случаях, когда вышеуказанные методы лечения неэффективны, а изменения, связанные с дегенерацией сустава, очень выражены, эндопротезирование или имплантация искусственного сустава может быть окончательным лечением.
Основной целью процедуры является облегчение боли у пациента и улучшение функции сустава.Спектр хирургических методик, которые могут быть предложены, включает: периартикулярные остеотомии, синовэктомии, мозаики, хрящевые трансплантаты, эндопротезирование, артродез. Новыми методами являются трансплантация кости и хряща, аутологичная трансплантация хряща, культуры хондроцитов и тканевая инженерия. Наиболее часто выполняемая операция – эндопротезирование.
Остеоартрит очень часто поражает коленный сустав. В основном это женщины старше 50 лет.Обычно проявляется прогрессирующей сгибательной контрактурой и варусной деформацией сустава. Особое место в лечении этой формы артроза занимала высокая остеотомия голени. Показан лицам молодого возраста, без сосудистой патологии, без ожирения, с локализацией недугов в одном отделе.
Эндопротезирование коленного сустава, заключающееся в частичной или полной замене дегенерированных элементов коленного сустава. В клинике Рехаспорт выполняются однокамерные эндопротезы – процедура, предполагающая замещение одного сегмента сустава, пораженного остеоартрозом.Процедура определенно менее инвазивна, чем тотальное эндопротезирование, но имеет ряд исключений, поэтому решение о ее проведении должно основываться на тщательном предоперационном обследовании. Преимуществом является более быстрое выздоровление и менее инвазивная процедура.
Наиболее частые пациенты, обращающиеся в клинику «Рехаспорт», страдают генерализованным дегенеративным заболеванием. Затем пациентам назначают двухкамерное эндопротезирование. В дополнение к анатомическим эндопротезам, которые максимально точно отражают биомеханику коленного сустава, у нас также есть возможность планирования процедуры с использованием персонализированных инструментов, подготовленных специально для оперируемого пациента.Затем на основе предоперационных тестов изготавливаются специальные блоки для разработки суставных концов бедренной и большеберцовой костей, благодаря чему мы уверены, что используемый имплантат наилучшим образом отражает анатомию оперируемого сустава. Узнайте больше об эндопротезировании коленного сустава.
Тазобедренный сустав является второй по распространенности локализацией остеоартрита. Проявляется преимущественно в ограничении внутренней ротации, а по мере прогрессирования заболевания - в остальных диапазонах.Однако наиболее частой причиной обращения к врачу является боль, которая вначале может иррадиировать в коленный сустав, что в случае неточного физикального обследования может задержать постановку окончательного диагноза. Аллопластика имеет очень высокий процент успеха.
Хирургическая процедура заключается в замене тазобедренного сустава и его замене металлическими имплантатами. Квалификация для процедуры основана на подробном интервью, полученном от пациента. В клинике Rehasport имеется широкий выбор возможных имплантатов, которые максимально соответствуют ожиданиям пациента.Тесное сотрудничество с компаниями-производителями имплантатов обеспечивает полный доступ к новейшим и самым передовым технологиям, благодаря которым каждый пациент с показаниями к эндопротезированию тазобедренного сустава может пройти соответствующую квалификацию и пройти хирургическое лечение в «Рехаспорте». Узнайте больше об эндопротезировании тазобедренного сустава.
Все более совершенные хирургические методы, в том числе малоинвазивные и с применением имплантатов, подкрепленные многообещающими многолетними наблюдениями, дают право на широкий спектр показаний к эндопротезированию при остеоартрозе.Артрит лечат в Рехаспорте на всех стадиях заболевания.
Rehasport — ортопедическая клиника, качество обслуживания которой подтверждено сертификатом FIFA Medical Center of Excellence. Благодаря опыту специалистов и разработке уникальных методов лечения мы профессионально сопровождаем пациентов после травм, аварий, дегенеративных заболеваний, дефектов осанки и многих других. Тесное общение между врачом, физиотерапевтом и диагностической бригадой позволяет поставить точную диагностику и комплексное лечение.
Проверить список специалистов на выбранном объекте:
Познаньская больница в Познани Гданьск Конин
Теперь мы и в Варшаве!
Ортопед Варшава Физиотерапия Варшава Реабилитация Варшава 9000 5.90 000 Остеоартроз 9 000 1
В соответствии со своей миссией редакция Medonet.pl делает все возможное, чтобы предоставлять надежный медицинский контент, основанный на новейших научных знаниях. Дополнительный флажок «Проверено содержание» указывает на то, что статья была проверена или написана непосредственно врачом. Эта двухэтапная проверка: медицинский журналист и врач позволяет нам предоставлять контент высочайшего качества в соответствии с современными медицинскими знаниями.
Наши обязательства в этой области были высоко оценены, среди прочегов Ассоциацией «Журналисты за здоровье», которая присвоила редакции Medonet.pl почетное звание «Великий просветитель».
Проверенный контент Вы можете прочитать этот текст за 2 минутыОстеоартроз определяют как группу заболеваний опорно-двигательного аппарата, общим признаком которых являются не столько воспалительно-экссудативные очаги, сколько дегенеративные изменения в конкретных суставах, особенно их хрящевой поверхности.В отличие от ревматизма, болезни Бехтерева или хронического прогрессирующего ревматизма описанные здесь дегенеративные изменения суставов обычно возникают у пожилых людей.
ШаттерстокОдной из причин ускоренного возникновения и выраженности дегенеративных изменений является остеопороз, которым страдают не только женщины в климактерическом периоде, но и лица, находящиеся на длительном лечении кортикостероидами (например,Ингаляционные стероиды при астме) и людям с плохим питанием, особенно пожилым.
Дегенеративный процесс не носит системного характера, обычно поражает определенную группу суставов.
Избыточная масса тела способствует их развитию, так как в их формировании, помимо прямого или косвенного влияния наследственной предрасположенности, большую роль отводят факторам, непосредственно повреждающим внутрисуставные хрящи конкретных суставов, напр.механические травмы, искривления позвоночника.
Мы говорим об остеоартрозе, когда возникающие в результате внутрисуставные и периартикулярные изменения вызывают боль и нарушение его функции. Если нет симптомов в виде болей или функциональных нарушений, а мы диагностируем только, например, изменения рентгенологического снимка, то говорят о дегенеративных и продуктивных изменениях , а не о болезни.
При лечении дегенеративных заболеваний суставов рекомендуется снятие физического напряжения, бальнеотерапия и местные процедуры, напримерионофорез, растирание салицилатами и др.
Контент от medonet.pl предназначен для улучшения, а не замены контакта между Пользователем веб-сайта и его врачом. Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом. Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте.
ИсточникиОстеоартрит — это состояние, которое затрудняет повседневное передвижение.При заболевании помогают препараты, действие которых заключается в том, чтобы сделать суставы более гибкими и...
Анна Тайлец | Онет.Остеофития – симптом дегенеративного заболевания. Она появляется, в частности, в по краям тел позвонков, вокруг коленных, тазобедренных суставов или суставов кистей и ...
Даже 9 миллионов поляков могут страдать остеоартрозом, считают эксперты.Это одна из самых частых причин инвалидности. Проблема, однако, в том, что...
Женщины, которые едят много растений чеснока, реже страдают остеоартрозом тазобедренного сустава, сообщает EurekAlert со ссылкой на исследования...
Кремний — второй по распространенности элемент в природе после кислорода.В организме человека он играет очень важную роль, влияя на здоровье и красоту...
Стремительное распространение коронавируса COVID-19 и введение в стране ряда ограничений привели к тому, что медицинским учреждениям также пришлось провести реорганизацию...
Татьяна Наклицкая | Онет.Терапия холодом с каждым годом получает все большую поддержку.Криотерапия - это краткосрочная, повторяемая...
проводимая в криокамере, точнее в криогенной,...Невылеченный ревматоидный артрит быстро вытесняет молодых людей с рынка труда.Болезнь забирает молодость, радость, амбиции и мечты. Но будь таким, нет...
Халина ПилонисБоль в суставах является распространенным и распространенным состоянием, которое может быть результатом механической травмы или воспаления. Мы различаем воспалительные и невоспалительные причины боли...
Лук. Александра Чаховска«Боль в ноге» — довольно неточное понятие, так как не сказано, к какой именно части нижней конечности относится эта боль: к стопе, голени, бедру или соединяющим их суставам....
Лук. Александра ЧаховскаБоли в суставах, затруднение движений, деформация суставной области. Эти симптомы и их наиболее частая причина - остеоартрит, обычно связаны с пожилыми людьми. Однако это заболевание может проявиться уже в возрасте 40 лет. В большинстве случаев его диагностируют в возрасте от 40 до 60 лет. Как протекает болезнь и как уменьшить боль, связанную с дегенерацией суставов?
Остеоартрит – поражение тканей сустава.Возникает в результате неправильной нагрузки на сустав и нарушения структуры суставного хряща. Нормальный сустав состоит из суставных поверхностей — поверхностей костей, составляющих сустав, обращенных друг к другу. Эти поверхности покрыты суставным хрящом, эластичным хрящом, обеспечивающим амортизацию взаимных движений суставных поверхностей. Эта система окружена гибкой суставной капсулой, которая изнутри покрыта синовиальной оболочкой. Эта мембрана выделяет синовиальную жидкость, липкую, густую жидкость, которая «смазывает» сустав, облегчая его движение. При остеоартрозе повреждаются все ткани сустава .
Местное воспаление может привести к образованию экссудата , патологической жидкости в суставе. Выделяют две формы заболевания:
Состояния, которые могут привести к формированию вторичных дегенеративных заболеваний гипотиреоз, Риск развития остеоартроза
К факторам, повышающим риск развития остеоартроза, относятся:
Остеоартроз может поражать один или несколько суставов, в редких случаях принимает форму полиартрита. Чаще всего поражается тазобедренный, коленный, суставы кисти и позвоночника, но может поражаться любой сустав. Основными симптомами остеоартроза являются:
Другие, менее частые симптомы:
При остеоартрозе тазобедренного сустава боль чаще всего ощущается по передней поверхности бедра, от паха до колена, а также иррадиирует вверх в область ягодиц. Объем движений в суставе быстро ограничивается. При поражении коленного сустава боль локализуется в его окрестностях.Характеризуется большей интенсивностью при спуске по лестнице, чем при подъеме. При появлении экссудата в коленном суставе может образоваться киста Беккера, резервуар жидкости в задней части конечности. Артроз суставов кистей характеризуется утолщением и деформацией межфаланговых суставов. Боль может сопровождаться скованностью до 30 минут после пробуждения или более длительным периодом неподвижности.
Диагноз остеоартроза ставится на основании характерных клинических симптомов. В случае диагностических сомнений или необычного течения можно сделать рентгенограмму пораженного сустава. На ней показаны типичные изменения, происходящие в пораженном остеоартрозом суставе:
На основании рентгенологического снимка пациента можно отнести к одной из пяти категорий прогрессирования дегенеративных изменений. Лечение направлено на поддержание физической формы как можно дольше и борьбу с болью, связанной с заболеванием. Они делятся на три категории: - немедикаментозное лечение, - фармакологическое лечение, - хирургическое лечение.
Немедикаментозное лечение в первую очередь основано на снижении веса у пациентов с избыточным весом. физиотерапия также играет очень важную роль. Кинезиотерапия позволяет сохранить объем движений в суставе, правильную силу мышц и уменьшить боль. Лечение заболевания поддерживается также ортопедическими средствами – тростями, костылями, стельками, ортезами и ортопедической обувью. Правильно проведенное немедикаментозное лечение позволяет уменьшить количество принимаемых анальгетиков. Снижение аномальной нагрузки на пораженный сустав замедляет развитие дегенеративного заболевания.
В зависимости от выраженности боли применяют парацетамол, нестероидные противовоспалительные препараты и опиоиды. Препараты в виде гелей, мазей и других средств местного лечения эффективны при умеренной боли, при этом не вызывают системных побочных эффектов. Обезболивающие не влияют на течение болезни значимо . Внутрисуставно вводят:
Также можно использовать SYSADOA - вещества с низкой токсичностью и вероятным благотворным действием. В эту группу входят сульфат глюкозамина, сульфат хондроитина, дицереин, а также экстракты фитостерола и жирных кислот авокадо и сои. Антидепрессанты оказывают обезболивающее действие на уровне ЦНС и усиливают действие применяемых обезболивающих препаратов. ПРИМЕЧАНИЕ! Пероральный коллаген не используется, потому что как белок он расщепляется на аминокислоты в пищеварительном тракте человека.
Если течение заболевания требует хирургического лечения:
Независимо от причины остеоартроза следует помнить как о немедикаментозном, так и, при необходимости, о фармакологическом лечении.Все поддерживающие мероприятия, включая лечебную физкультуру, сведут к минимуму неприятные недомогания.
Источники:
Interna Szczeklik 2017, Практическая медицина, Краков 2017 A.S. Фаучи, К.А. Лэнгфорд; Harrison Rheumatologia, Челей, Люблин 9000 3.
До недавнего времени ученые считали, что остеоартроз связан с изменениями в суставном хряще.Однако исследования последнего десятилетия показали, что это влияет на весь пруд. На данный момент уже известно, что эти изменения на самом деле начинаются с постепенной утраты суставного хряща, т.е. структуры, которая покрывает кости в месте их соприкосновения друг с другом, не давая им тереться друг о друга. Почему суставной хрящ начинает отказывать? Он отвечает за неисправность так называемого хондроциты, представляющие собой клетки хряща, присутствующие в веществе, называемом внеклеточным матриксом. Именно матрикс отвечает за эластичность хрящевой ткани и «скольжение», предотвращающее повреждение.В свою очередь роль хондроцитов заключается в продукции компонентов матрикса (преимущественно воды, коллагена и так называемых протеогликанов) и протеолитических ферментов, ответственных за деградацию компонентов. Проще говоря, хондроциты производят, а затем разрушают элементы матрикса.
Пока существует баланс между производством и разложением, суставы работают правильно. Однако по какой-то пока неизвестной причине это равновесие иногда нарушается при идиопатическом (или первичном) остеоартрозе.Это может произойти в результате незначительных травм или воспалений (в том числе других факторов, вызывающих так называемое вторичное дегенеративное заболевание), в свою очередь вызывающих повышение активности ферментов. Однако в результате образуется гораздо больше молекул, полученных в результате распада коллагена и протеогликанов. В какой-то момент система перестает успевать за их удалением. Это приводит к появлению провоспалительных цитокинов, которые связываются с рецепторами хондроцитов. Хондроциты «обманываются» цитокинами и, вместо поддержания баланса производства и деградации, синтезируют еще больше деградирующих ферментов и подавляют выработку коллагена II типа.Его дефицит в хрящах, как несложно предсказать, — прямой путь к прогрессирующей деградации всей ткани.
Со временем дегенеративные изменения в хряще приводят к его размягчению, истончению и, наконец, полной атрофии, что делает костную ткань уязвимой для повреждения трением. Позже к ним относят и синовиальную оболочку (обычно ее воспаление), хотя до сих пор неизвестно, являются ли изменения в ней также первичными или вторичными и возникают в результате дегенерации хряща.
Артрит также поражает подхрящевой слой кости, капсулу сустава, связки и даже мышцы, прилегающие к суставу. Сложность этого процесса свидетельствует о том, что это заболевание, на прогрессирование которого влияет множество факторов. Очень часто при дегенерации суставов нижних конечностей у больных отмечаются изменения мениска коленного сустава, также обусловленные снижением синтеза коллагена I и II типа – надрывы, надрывы и окончательно исчезает со временем.
Остеоартрит может быть первичным (идиопатическим), который определяется при отсутствии известной причины, и вторичным, вызванным следующими факторами:
Симптомы могут ощущаться только тогда, когда дегенерация затрагивает большую площадь, чем только суставной хрящ, который не «оснащен» чувствительными окончаниями. Боль возникает, когда происходят изменения в синовиальной оболочке, капсуле сустава, связках или околосуставных мышцах. Усугубляется воспалением.
Как и при большинстве заболеваний опорно-двигательного аппарата, боль усиливается при ходьбе (в коленных и тазобедренных суставах), беге трусцой или вообще при надавливании на другие суставы и ослабевает в покое.Однако последнее, хотя и может приносить облегчение боли, часто сочетается с другим симптомом дегенерации суставов - тугоподвижностью и ограничением диапазона их подвижности. Также проявляется припухлостью или отеком, а также ощущением неприятного, часто болезненного «подпрыгивания» или «щелканья» при совершении движения. Избыточный вес (или ожирение), а также связанные с ним серьезные заболевания, напр.сахарный диабет, болезни сердца.
Артрит считается неизлечимым заболеванием, но его выявление на ранней стадии позволяет эффективно лечить и обратить вспять изменения. Если оно достигает более запущенной стадии, еще можно замедлить течение болезни и значительно улучшить функционирование больного. Медикаментозное лечение обычно начинают с обезболивающих (парацетамол) и нестероидных противовоспалительных препаратов.Добавки глюкозамина и хондроитина иногда используются профилактически или в случае легких симптомов. При сильной боли лечение включает инъекции кортикостероидов, которые могут принести улучшение в течение нескольких недель. С другой стороны, средства с гиалуроновой кислотой имеют более длительный эффект. Хирургия также помогает больным. В конечном счете, если ваш пруд значительно деградировал, вы можете подумать о замене его искусственным, но это не всегда возможно.
Не все причины болезни известны.К ним также относится наследственность или возраст, поэтому на 100% защититься от дегенерации суставов невозможно. Полезнее всего просто оставаться активным. Движение, пусть и не слишком напряжённое, профессиональный спорт – это лучший способ профилактики избыточного веса и ожирения, а также поддержания суставов в тонусе, вне зависимости от того, страдает ли кто-то этим недугом. Это может быть ходьба, походы, пробежки , командные игры, танцы. Интенсивный, легкий бег трусцой или катание на лыжах не рекомендуется с точки зрения риска дегенерации суставов - очень большой стресс для суставов, обычно практикуемый нерегулярно.
.Павел З. Грицай, Ян К. Лонцкий
От дегенерации к воспалению - современные взгляды на патогенез остеоартроза
От остеоартроза к остеоартрозу - современный взгляд на патогенез дегенеративных заболеваний суставов
от Клиники ревматологии и клинической иммунологии Медицинской академии
Карола Марцинкевича в Познани
Заведующий клиникой: др. хаб. врач Ян К. Лонцкий 9000 3
Резюме
Резюме
Остеоартрит является одним из наиболее распространенных ревматических заболеваний и представляет собой важную социально-медицинскую проблему. В последнее время наблюдается повышенный интерес к остеоартрозу в связи с изменением понимания патогенеза заболевания. В течение многих лет дегенеративные заболевания суставов считались простой возрастной проблемой «износа».Однако недавние исследования свидетельствуют о том, что остеоартрит является результатом сложного взаимодействия генетических, биологических, биомеханических, метаболических, воспалительных и иммунологических факторов. Ряд медиаторов, в том числе цитокины, действуют при остеоартрите и регулируют метаболизм хряща, активируют матриксные металлопротеазы и другие протеолитические ферменты, участвуют в образовании остеофитов. Понимание патомеханизмов остеоартрита имеет важное практическое значение — оно способствует исследованиям в области новых вариантов лечения, таких как ингибиторы цитокинов, ингибиторов протеаз и азота, стимуляторов синтеза хрящевого матрикса и роста хондроцитов, а также генной терапии.
ВВЕДЕНИЕ
Наверное, трудно найти врача, который бы не контактировал хотя бы с одним больным остеоартрозом. Это заболевание является распространенным и поражает значительный процент населения, особенно пожилых людей. До недавнего времени считавшаяся симптомом старения и простого «изнашивания» суставного хряща, вот уже несколько лет она снова находится в центре внимания исследователей и врачей. «Остеоартроз: время сменить парадигму» - так называлась редакционная статья проф.Поль Дьепп (1). Фактически, в последние годы произошли серьезные изменения в нашем понимании природы и важности остеоартрита. С клинической точки зрения необходимо лучше изучить роль факторов риска и установить прогностические критерии заболевания, установить стандарты лечения различных клинических форм заболевания, проверить эффективность и показания к применению новых препаратов, в т.ч. так называемый препараты, способные модифицировать течение болезни. Прогресс в лечении остеоартроза невозможен без глубокого понимания его патомеханизма.Сегодня мы знаем, что причины остеоартроза сложны: различные факторы — биологические, биомеханические, метаболические, воспалительные, иммунологические — способствуют формированию и развитию поражений суставов, и их относительный вклад в развитие заболевания может существенно различаться в отдельных пациентов.
ИЗМЕНЕНИЯ СУСТАВОВ В ТЕЧЕНИИ ДЕГЕНЕРАТИВНОГО ЗАБОЛЕВАНИЯ
Дегенеративные изменения затрагивают все структуры сустава - суставной хрящ, субхондральные слои костей, капсулу сустава, синовиальную оболочку и периартикулярные структуры (рис.1 - стр. 8).
Рис. 1. Изменения суставов при дегенеративном заболевании.
Суставной хрящ представляет собой ткань, которая уникальным образом сочетает в себе нежность и простоту своей структуры с большой прочностью. Хондроциты являются единственным типом клеток, присутствующих в хряще и составляют 1-2% от его общего объема. Они образуют скопления в хрящах, так называемые хондроны. Основным компонентом суставного хряща (98-99%) по объему является межклеточное вещество (основное вещество, матрикс).Коллагеновые волокна II типа (и в меньшей степени других типов, включая IX и XI) образуют своеобразный «каркас», придающий хрящу форму, когезионный характер и механическую прочность. Пространства между волокнами заполнены высокомолекулярными комплексами белков и гликозаминогликанов, преимущественно хондроитинсульфатом и кератансульфатом. Связывающие белки («белки связи») связывают отдельные комплексы друг с другом и с молекулами гиалуроновой кислоты, образуя своеобразные гигантские многочастичные структуры.Суставной хрящ также содержит множество дополнительных компонентов (таблица 1), которые, хотя и присутствуют в небольшом количестве, играют важную роль в поддержании его структуры и функции. Низкомолекулярные, богатые лейцином протеогликаны (декорин, бигликан, фибромодулин, люмикан) взаимодействуют с коллагеном и помогают поддерживать его структуру. Более того, они обладают способностью связывать факторы роста, такие как трансформирующий фактор роста-b (TGF-b) (2, 3). Два других белка - белок, богатый пролином, аргинином и лейцином, известный как PRELP (богатый пролином/аргинином концевой белок повтора, богатый лейцином), и хондроагерин участвуют во взаимодействии хондроцитов с основным хрящом.Аналогичную роль играют анкорин II, тенасцин и фибронектин (4). Основное вещество хряща определяет его прочность на сжатие и эластичность, а также играет роль в поддержании и регуляции содержания тканевой жидкости.
Таблица 1. Белки основного вещества хряща (3, 4).
| белки коллагена | протеиков | протеины | без коллагена белков | мембранные белков |
| типа II Тип IX Тип XI Тип VI Тип X (пластина роста) Тип XIV | Агрекан Бигликан Декор Фибромодулин 9000 9 Люмикан Эпификан | КОМП * Матрылин 1 9000 9 Анкорин II 9000 9 Тенасцин 9000 9 Тромбомодулин 9000 9 ПРЕЛП * Хондроагерин Фибронектин | Синдекан Перлекан CD44 Интегрины а (тип 1, 2, 3, 5, 6, 10) Интегрин b (тип 1, 3, 5) |
* COMP - хрящевой олигомерный матричный белок, PRELP - белок, богатый пролином, аргинином и лейцином (proline/arginine-rich end leucine-rich repeat protein).
Рис. 2. Изменение фенотипа хондроцитов при дегенеративном заболевании. ИЛ-1 - интерлейкин 1, ИФР-1 - соматомедин 1, iNOS - синтаза оксида азота, ЦОГ-2 - циклооксигеназа-2.
Повреждение суставного хряща является первичным событием в патогенезе остеоартрита. Список повреждающих факторов длинный (табл. 2). Все они приводят к дисфункции хондроцитов, клеток, критически важных для целостности хряща. Изменение фенотипа хондроцитов нарушает баланс анаболических и катаболических процессов (рис.2), что, в свою очередь, вызывает изменение структуры, химического состава и свойств основного вещества хряща.
Таблица 2. Классификация и причины остеоартроза*.
| Первичный | Вторичный | |
| С занятием периферийных прудов межфаланговые суставы кистей (узелковая форма) прочие мелкие суставы (плюснефаланговые суставы, I плюснефаланговый сустав) крупные суставы (коленный сустав, тазобедренный сустав) С поражением суставов позвоночника межтехнологические соединения межпозвоночные суставы Специальные формы Воспалительно-эрозивная форма Обобщенный Хондромаляция надколенника Генерализованный скелетный гиперостоз (DISH) | Связанные с травмами Острый Хроническая форма (профессиональная, занятия спортом, ожирение) Ассоциированные с другими заболеваниями суставов Местные процессы (переломы, некрозы) стерильные, инфекционные) Генерализованные процессы (ревматоидный артрит, чрезмерные синдромы вялость, плазматический геморрагический диатез) Болезни обмена веществ Алкаптонурия Гемохроматоз Болезнь Вильсона Болезнь Кашина-Бека | Эндокринные заболевания Акромегалия Гиперпаратиреоз Диабет Кристаллопатии относящиеся к кристаллам дигидрата пирофосфат кальция Связанный с кристаллами гидроксиапатита кальций Нейропатии (суставы Шарко и острые суставы) 90 108диабет основной зуд Костная дисплазия Другие узлы |
* Изменено в соответствии с Pelletier J-P, Martel-Pelletier J, Howell DS.: Этиопатогенез остеоартроза. В: Уильям Дж. Купман (ред.): Артрит и сопутствующие заболевания. Учебник ревматологии (14-е издание), Lippincott Williams & Wilkins, 2001.
Ожирение перегружает суставы нижних конечностей и ускоряет развитие дегенеративных изменений в коленных суставах (5). Мышечная слабость (6) и нарушение моторного контроля (7) являются дополнительными факторами риска. Перегрузки и травмы, связанные с профессиональной или спортивной деятельностью, могут привести к повреждению суставного хряща и развитию дегенеративных изменений (8).Изменения хряща, связанные с процессом старения, могут играть существенную роль в развитии дегенеративных изменений (9, 10, 11) и затрагивать все структуры сустава.
Некоторые данные свидетельствуют о роли диетических факторов. У пациентов с остеоартритом коленного сустава часто снижен уровень активных метаболитов витамина D 3 , а потребление высоких доз антиоксидантов (аскорбиновая кислота, бета-каротин) может замедлить прогрессирование заболевания (9). В исследованиях in vitro , а-токоферол в физиологических концентрациях ингибирует окисление коллагена и деградацию основного вещества хряща за счет ингибирования окисления липидов в хондроцитах (13), а ограниченные клинические данные свидетельствуют о благотворном влиянии добавок витамина Е на течение дегенеративного заболевания (14).В моделях на животных дефицит витамина B 6 приводит к повреждению суставного хряща, вторичному артриту и снижению количества декорина во внешних слоях суставного хряща (15). Наконец, диетические факторы играют ключевую роль в развитии специфической формы дегенеративного заболевания — болезни Кашина-Бека (16, 17).
Врожденные аномалии опорно-двигательного аппарата неизвестного происхождения (например, врожденная дисплазия вертлужной впадины, врожденная варусная или вальгусная деформация суставов) часто приводят к развитию остеоартрита (17).Результаты последних исследований свидетельствуют о том, что неправильное (вальгусное или варусное) совмещение оси коленных суставов увеличивает риск прогрессирования дегенеративных изменений на медиальной и латеральной стороне сустава в 4-5 раз соответственно, а скорость прогрессирования и нарастания функциональных расстройств коррелирует с тяжестью дефекта (18) . Артрит, такой как ревматоидный артрит, наиболее распространенный из них, и эндокринные нарушения (например, акромегалия) являются известными причинами развития дегенеративных изменений (20).
Остеоартроз может развиваться в результате врожденных дефектов структуры коллагена, например при синдроме Элерса-Данлоса, а также в результате генетически обусловленных метаболических дефектов, приводящих к накоплению аномальных метаболитов в тканях (например, гемохроматоз, защита, болезнь Гоше, болезнь Вильсона) ) (21).
Роль генетических факторов в патогенезе дегенеративных заболеваний не ограничивается хорошо известными аномалиями, описанными выше. Исследования однояйцевых близнецов показывают, что генетические факторы могут определять развитие дегенеративных изменений в коленных суставах и суставах кистей у женщин в 39% и 65% соответственно (22).Сильное влияние наследственности наблюдается при остеоартрозе тазобедренных суставов; возникновение дегенеративных изменений у одного из близнецов связано с четырех-шестикратным увеличением риска поражения у другого близнеца (23) и почти двукратным увеличением риска эндопротезирования (24). До сих пор не идентифицированы гены, ответственные за наследование первичного дегенеративного заболевания. По крайней мере, один из них, ответственный за остеоартроз тазобедренного сустава, находится на длинном плече хромосомы 2 (25).Ген или гены, ответственные за развитие дегенеративных изменений, также могут быть обнаружены на длинном плече хромосомы 11 (26). Наличие мутации гена коллажа IX типа COL9A1 (6q12-q13), вероятно, связано с повышенным риском развития остеоартрита коленных и/или тазобедренных суставов у женщин (27). Значение мутаций гена коллагена I типа COL1A1, гена рецептора витамина D и гена рецептора эстрогена в развитии дегенеративных изменений неясно (28).
Действие повреждающих факторов приводит в первую очередь к активации корригирующих механизмов; на ранних стадиях дегенеративного заболевания наблюдают пролиферацию хондроцитов с увеличением их количества в скоплениях и усилением синтеза основного вещества хряща (29).Однако образующиеся гликозаминогликаны отличаются от нормальных по молекулярной структуре и свойствам. Как следствие, процесс репарации не восстанавливает структуру и функцию суставного хряща, а нарастающие нарушения функций хондроцитов приводят к его прогрессирующему распаду - суставной хрящ истончается, а его поверхность становится неровной, покрывается мелкими трещинками и трещины. В поздней стадии заболевания разрушается все большая площадь хряща, обнажая субхондральные слои кости.
До недавнего времени считалось, что утолщение и склеротизация субхондральных слоев кости, наблюдаемые при остеоартрозе, являются вторичными явлениями (30). В настоящее время преобладает мнение, что изменения в субхондральных слоях кости идут параллельно, а иногда и предшествуют изменениям в хрящах; прогрессирующее повышение жесткости кости может способствовать образованию новых дефектов суставного хряща в результате аномального распределения механических напряжений или микропереломов. Показано, что усиление явления склеротизации субхондральных слоев кости коррелирует с увеличением ее жесткости (30).Прогресс склеротизации не сопровождается адекватным увеличением минерализации, что может свидетельствовать о нарушении процесса ремоделирования кости при остеоартрозе (31). Действительно, ряд данных подтверждает наличие дисфункции остеобластов, возникающей в субхондральных слоях костей больных; обнаружены, среди прочего аномальный ответ на стимуляцию паратиреоидным гормоном, витамином D 3 , простагландином E 2 и некоторыми факторами роста с следствием в виде нарушения продукции коллагена и неколлагеновых белков, в том числе остеокальцина (32, 33, 34). , 35).
Синовиальная жидкость, проникающая в субхондральные костные слои при повреждении ее поверхности, вызывает остеолиз одних губчатых костных трабекул и смещение других в периферическом направлении, приводя к образованию характерных для остеоартрита склеротических кист влагалищной кости (36).
Мы загрузили отрывок из статьи выше, к которой вы можете получить полный доступ.
Платный доступ только к одной ВЫШЕизложенной статье в Czytelnia Mediczna |
| |
Платный доступ ко всем ресурсам Медицинского читального зала |
Ссылки
1. Дьепп П.: Остеоартрит: время сменить парадигму. Это включает в себя различие между тяжелым заболеванием и обычной легкой инвалидностью. БМЖ 1999; 318 (7194): 1299-1300. 2. Wiberg C. et al.: Бигликан и декорин связываются вблизи n-концевой области тройной спирали коллагена VI. Дж. Биол. хим. 2001 г.; 276 (22): 18947-18952. 3. Голдринг М.Б.: Роль хондроцитов при остеоартрозе. Ревмирующий артрит. 2000 г.; 43 (9): 1916-1926. 4. Кнудсон К.Б., Кнудсон В.: Хрящевые протеогликаны. Семин. Сотовый Дев. биол. 2001 г.; 12 (2): 69-78. 5. Фелсон Д.Т.: Эпидемиология остеоартрита. В: Брандт К.Д., Доэрти М., Ломандер Л.С., ред. Остеоартрит. Оксфорд: Издательство Оксфордского университета; 1998: 13-22. 6. Ян К.Х. и др.: Уменьшенная децелерация нижних конечностей как фактор ранней стадии остеоартрита. Транс. Ортоп. Рез. соц. 1989 год; 14:52 (абст.). 7. Радин Е.Л. и др.: Связь между динамикой нижних конечностей и болью в коленном суставе. Дж.Ортоп. Рез. 1991 год; 9 (3): 398-405. 8. Buckwalter J.A.: Остеоартрит и использование суставного хряща, неиспользование и злоупотребление: экспериментальные исследования. Дж. Ревматол. 1995 год; 43 (Дополнение): 13-15. 9. Хубер М. и др.: Анатомия, биохимия и физиология суставного хряща. Вкладывать деньги. Радиол. 2000 г.; 35 (10): 573-580. 10. Хамерман Д.: Биология стареющего сустава. клин. Гериатр. Мед. 1998 год; 14 (3): 417-433. 11. Кирквуд Т.Б.: Какая связь между остеоартрозом и старением? Байер Клин.Ревматол. 1997 год; 11 (4): 683-694. 12. МакАлиндон Т., Фелсон Д.Т.: Питание: факторы риска остеоартрита. Аня. Реум. Дис. 1997 год; 56: 397-400. 13. Тику М.Л. и др.: Доказательства связи перекисного окисления липидов хондроцитов с деградацией белка матрикса хряща. Возможная роль в старении хряща и патогенезе остеоартрита. Дж. Биол. хим. 2000 г.; 275 (26): 20069-20076. 14. Сеуэрс М., Лашанс Л.: Витамины и артрит. Роль витаминов А, С, D и Е.Реум. Дис. клин. Север. Являюсь. 1999 г.; 25 (2): 315-332. 15. Массе П.Г. и др.: Потеря декорина из поверхностной зоны суставного хряща в куриной модели остеоартрита. Акта гистохим. 1997 год; 99 (4): 431-444. 16. Соколофф Л.: История болезни Кашина-Бека. Штат Нью-Йорк J. Med. 1989 год; 89: 343-351. 17. Утигер Р.Д.: Болезнь Кашина-Бека - расширение спектра йододефицитных заболеваний. Н. англ. Дж. Мед. 1998 год; 339 (16): 1156-1158. 18. Шарма Л.и др.: Роль выравнивания коленного сустава в прогрессировании заболевания и функциональном упадке при остеоартрозе коленного сустава. ПОЛОСТЬ; 286 (2): 188-195. 19. Мюррей Р.О.: Этиология первичного остеоартрита тазобедренного сустава. бр. Дж. Радиол. 1965 год; 38: 810-824. 20. Нуки Г.: Остеоартроз: проблема суставной недостаточности. С ревматолом. 1999 г.; 58 (3): 142-147. 21. Балинт Г., Себени Б.: Наследственные заболевания, имитирующие и/или вызывающие преждевременный остеоартрит. Baillieres Best Pract. Рез. клин. Ревматол.2000 г.; 14 (2): 219-250. 22. Спектор Т.Д. и др.: Генетическое влияние на остеоартрит у женщин: исследование близнецов. БМЖ 1996; 312 (7036): 940-943. 23. Lanyon P. et al .: Оценка генетического вклада в остеоартрит тазобедренного сустава: исследование братьев и сестер. БМЖ 2000; 321 (7270): 1179-1183. 24. Chitnavis J. et al.: Генетические влияния на терминальную стадию остеоартрита. Риски замены тазобедренного и коленного суставов братьями и сестрами при идиопатическом остеоартрите. J. Хирургия суставов костей. бр. 1997 год; 79 (4): 660-664. 25. Лафлин Дж. и др.: Анализ сцепления хромосомы 2q при остеоартрите. Ревматология (Оксфорд) 2000; 39 (4): 377-381. 26. Chapman K. et al .: Локус восприимчивости к остеоартриту на хромосоме 11q, обнаруженный путем сцепления. Являюсь. Дж. Хам. Жене. 1999 г.; 65 (1): 167-174. 27. Mustafa Z. et al .: Анализ сцепления генов-кандидатов в качестве локусов предрасположенности к остеоартриту, предполагающий связь COL9A1 с остеоартритом тазобедренного сустава у женщин. Ревматология (Оксфорд) 2000; 39 (3): 299-306. 28. Лафлин Дж. и др.: Анализ ассоциации гена рецептора витамина D, гена коллагена I типа COL1A1 и гена рецептора эстрогена при идиопатическом остеоартрите. Дж. Ревматол. 2000 г.; 27 (3): 779-784. 29. Адамс М.Е., Брандт К.Д.: Гипертрофическая репарация суставного хряща собак при остеоартрозе после рассечения передней крестообразной связки. Дж. Ревматол. 1991 год; 18 (3): 428-435. 30. Ли Б., Аспден Р.М.: Состав и механические свойства губчатой кости из головки бедренной кости пациентов с остеопорозом или остеоартритом.Дж. Боун Шахтер. Рез. 1997 год; 12 (4): 614-651. 31. Гринпас М.Д. и др.: Субхондральная кость при остеоартрозе. Calcif Tissue Int 1991; 49 (1): 20-26. 32. Hilal G. et al .: Остеобластоподобные клетки субхондральной остеоартритной кости человека демонстрируют измененный фенотип in vitro: возможная роль в склерозе субхондральной кости. Ревмирующий артрит. 1998 год; 41 (5): 891-899. 33. Westacott C.I. и др.: Изменение метаболизма хряща клетками остеоартритной кости. Ревмирующий артрит.1997 год; 40 (7): 1282-1291. 34. Hilal G. et al .: Эндогенный простагландин E2 и инсулиноподобный фактор роста 1 могут модулировать уровни рецептора паратиреоидного гормона в остеобластах человека при остеоартрите. Дж. Боун Шахтер. Рез. 2001 г.; 16 (4): 713-721. 35. Hilal G. et al .: Аномальная регуляция активатора урокиназы плазминогена инсулиноподобным фактором роста 1 в субхондральных остеобластах человека при остеоартрите. Ревмирующий артрит. 1999 г.; 42 (10): 2112-2122. 36. Резник Д. и соавт.: Субхондральные кисты (жеоды) при артритах: патологоанатомические и рентгенологические проявления тазобедренного сустава. AJR Ам. Дж. Рентгенол. 1977 год; 128 (5): 799-806. 37. Гольденберг Д.Л. и др.: Воспалительный синовит при дегенеративных заболеваниях суставов. Дж. Ревматол. 1982 год; 9 (2): 204-209. 38. Линдблад С., Хедфорс Э.: Артроскопическая и иммуногистологическая характеристика синовита коленного сустава при остеоартрозе. Ревмирующий артрит. 1987 год; 30 (10): 1081-1088. 39. Haraoui B. et al.: Гистология синовиальной оболочки и иммунопатология при ревматоидном артрите и остеоартрите. Эффекты антиревматических препаратов in vivo. Ревмирующий артрит. 1991 год; 34 (2): 153-163. 40. Саккас Л.И. и др.: Т-клетки и транскрипты Т-клеточных цитокинов в синовиальной оболочке у пациентов с остеоартритом. клин. Диагн. лаборатория Иммунол. 1998 год; 5 (4): 430-437. 41. Ломандер Л.С.: Роль молекулярных маркеров в мониторинге разрушения и восстановления. In: Reginster J.Y., Pelletier J.P., Martel-Pelletier J.и др., ред. Остеоартрит:. клинические и экспериментальные аспекты Берлин: Springer-Verlag; 1999: 296-311. 42. ван Бёнинген Х.М. и др.: Трансформирующий фактор роста-бета 1 стимулирует синтез протеогликанов суставных хондроцитов и индуцирует образование остеофитов в коленном суставе мышей. лаборатория Вкладывать деньги. 1994 год; 71 (2): 279-290. 43. Юттерлинден А.Г. и др.: Генотип рецептора витамина D связан с рентгенологическим остеоартритом коленного сустава. Дж. Клин. Вкладывать деньги. 1997 год; 100 (2): 259-263. 44. Хаф А.Дж.: Патология остеоартрита. В: Купман В.Дж., изд. Артрит и родственные состояния. 13-е изд. Филадельфия: Леа и Фебигер; 1996: 1945-1968 гг. 45. Martel-Pelletier J. et al .: Избыток металлопротеаз над тканевым ингибитором металлопротеазы может способствовать деградации хряща при остеоартрите и ревматоидном артрите. лаборатория Вкладывать деньги. 1994 год; 70 (6): 807-815. 46. Reboul P. et al .: Новая коллагеназа, коллагеназа-3, экспрессируется и синтезируется хондроцитами человека, но не синовиоцитами: роль в остеоартрите.Дж. Клин. Вкладывать деньги. 1996 год; 97 (9): 2011-2019. 47. Мартель-Пеллетье Ж., Пеллетье Ж.П.: Разыскивается: коллагеназа, ответственная за разрушение коллагеновой сети в хряще человека! бр. Дж. Ревматол. 1996 год; 35 (9): 818-820. 48. Митчелл П.Г. и др.: Клонирование, экспрессия и коллагенолитическая активность матриксной металлопротеиназы-13 типа II из остеоартритного хряща человека. Дж. Клин. Вкладывать деньги. 1996 год; 97 (3): 761-768. 49. Чубинская С. и др.: Металлопротеиназа-8 матрикса хондроцитов: активация нейтрофильной коллагеназы интерлейкином-1 в человеческом хряще коленного и голеностопного суставов.лаборатория Вкладывать деньги. 1996 год; 74 (1): 232-240. 50. Коул А.А. и др.: Металлопротеиназа матрикса хондроцитов-8. Суставные хондроциты человека экспрессируют нейтрофильную коллагеназу. Дж. Биол. хим. 1996 год; 271 (18): 11023-11026. 51. Шлопов Б.В. и др.: Остеоартритные поражения: участие трех различных коллагеназ. Ревмирующий артрит. 1997 год; 40 (11): 2065-2074. 52. Moldovan F. et al .: Коллагеназа-3 (матриксная металлопротеаза 13) предпочтительно локализована в глубоком слое суставного хряща человека in situ : in vitro , имитируя эффект путем трансформации фактора роста бета.Ревмирующий артрит. 1997 год; 40 (9): 1653-1661. 53. Фернандес Х.К. и др.: Синтез коллагеназы-1 и коллагеназы-3 в раннем экспериментальном остеоартрите собачьего хряща. Иммуногистохимическое исследование. Дж. Ревматол. 1998 год; 25 (8): 1585-1594. 54. Nguyen Q. et al .: Предпочтительная экспрессия мРНК простромелизина по сравнению с проколлагеназой и локализация in situ в суставном хряще человека. Дж. Клин. Вкладывать деньги. 1992 год; 89 (4): 1189-1197. 55. Zafarullah M. et al .: Повышенный уровень металлопротеиназы и тканевого ингибитора мРНК металлопротеиназы в синовиальной оболочке человека при остеоартрите.Дж. Ревматол. 1993 год; 20 (4): 693-697. 56. Валаковиц Л.А. и др.: Обнаружение стромелизина и коллагеназы в синовиальной жидкости у пациентов с ревматоидным артритом и посттравматическим повреждением колена. Ревмирующий артрит. 1992 год; 35 (1): 35-42. 57. Okada Y. et al .: Деградация коллагена IX типа матриксной металлопротеиназой 3 (стромелизин) из ревматоидных синовиальных клеток человека. FEBS Lett 1989; 244 (2): 473-476. 58. Мерфи Г. и др.: Стромелизин является активатором проколлагеназы.Исследование с использованием природных и рекомбинантных ферментов. Биохим. Дж. 1987; 248 (1): 265-268. 59. Тетлоу Л.С. и др.: Матриксная металлопротеиназа и продукция провоспалительных цитокинов хондроцитами остеоартритного хряща человека: связь с дегенеративными изменениями. Ревмирующий артрит. 2001 г.; 44 (3): 585-594. 60. Хембри Р.М. и др.: Иммунолокальные исследования шести матриксных металлопротеиназ и их ингибиторов, ТИМП-1 и ТИМП-2, в синовиальной оболочке пациентов с остео- и ревматоидным артритом.Аня. Реум. Дис. 1995 год; 54 (1): 25-32. 61. Yoshihara Y. et al .: Матричные металлопротеиназы и тканевые ингибиторы металлопротеиназ в синовиальной жидкости у пациентов с ревматоидным артритом или остеоартритом. Аня. Реум. Дис.; 59 (6): 455-461. 62. Ohuchi E. et al .: Металлопротеиназа матрикса мембранного типа 1 расщепляет интерстициальный коллаген и другие макромолекулы внеклеточного матрикса. Дж. Биол. хим. 1997 год; 272 (4): 2446-2451. 63. Бюттнер Ф.Х. и др.: Экспрессия матриксной металлопротеиназы мембранного типа 1 в суставном хряще человека.Ревмирующий артрит. 1997 год; 40 (4): 704-709. 64. Imai K. et al.: Матриксная металлопротеиназа мембранного типа 1 представляет собой желатинолитический фермент и секретируется в комплексе с тканевым ингибитором металлопротеиназ 2. Cancer Res. 1996 год; 56 (12): 2707-2710. 65. Caterson B. et al .: Механизмы, участвующие в катаболизме протеогликанов хряща. Матрица биол. 2000 г.; 19 (4): 333-344. 66. Сэнди Дж.Д. и др.: Катаболизм аггрекана в хрящевых эксплантатах. Идентификация основного сайта расщепления в межглобулярном домене.Дж. Биол. хим. 1991 год; 266 (14): 8683-8685. 67. Сэнди Дж.Д. и др.: Структура фрагментов аггрекана в синовиальной жидкости человека. Доказательства участия в остеоартрите новой протеиназы, которая расщепляет связь Glu 373-Ala 374 межглобулярного домена. Дж. Клин. Вкладывать деньги. 1992 год; 89 (5): 1 512-1516. 68. Ломандер Л.С. и др.: Структура фрагментов аггрекана в синовиальной жидкости человека: доказательства того, что аггреканаза опосредует деградацию хряща при воспалительных заболеваниях суставов, травмах суставов и остеоартрите.Ревмирующий артрит. 1993 год; 36 (9): 1214-1222. 69. Ломандер Л.С. и др.: Металлопротеиназы, тканевые ингибиторы и фрагменты протеогликанов в синовиальной жидкости коленного сустава при остеоартрите человека. артрит ревматоидный 1993; 36 (2): 181-189. 70. Пендас А.М. и др.: Идентификация и характеристика новой металлопротеиназы матрикса человека с уникальными структурными характеристиками, расположением в хромосомах и распределением в тканях. Дж. Биол. хим. 1997 год; 272 (7): 4281-4286. 71. Веласко Г.и др.: Клонирование и характеристика MMP-23 человека, новой матриксной металлопротеиназы, преимущественно экспрессируемой в репродуктивных тканях и не имеющей консервативных доменов у других членов семейства. Дж. Биол. хим. 1999 г.; 274 (8): 4570-4576. 72. Llano E. et al .: Идентификация и структурно-функциональная характеристика человеческого эмализина (MMP-20). Биохимия 1997; 36 (49): 15101-15108. 73. Су С. и др. .: Экспрессия семейства генов тканевых ингибиторов металлопротеиназ (ТИМП) в нормальных и остеоартритных суставах.Ревматол. Международный 1999 г.; 18 (5-6): 183-191. 74. Дин Д.Д. и др.: Доказательства дисбаланса металлопротеиназы и ингибитора металлопротеиназы в хряще человека при остеоартрите. Дж. Клин. Вкладывать деньги. 1989 год; 84 (2): 678-685. 75. Нагасе H Механизмы активации матриксных металлопротеиназ. биол. хим. 1997 год; 378 (3-4): 151-160. 76. Quigley JP: Индуцированные форболовым эфиром морфологические изменения в трансформированных куриных фибробластах: свидетельство прямого каталитического участия активатора плазминогена.Сотовый 1979; 17 (1): 131-141. 77. Мочан Э., Келер Т.: Плазминовая деградация хрящевого протеогликана. Биохим. Биофиз. Акта 1984 года; 800 (2): 312-315. 78. Martel-Pelletier J. et al .: Плазмин, активаторы и ингибиторы плазминогена в остеоартритном хряще человека. Дж. Ревматол. 1991 год; 18 (12): 1863-1871. 79. Кэмпбелл И.К. и др.: Рекомбинантный интерлейкин-1 человека стимулирует резорбцию суставного хряща человека и выработку хондроцитами человека как тканевого, так и урокиназного типа активатора плазминогена.Биохим. Биофиз. Акта 1988 года; 967 (2): 183-194. 80. Эндрюс Дж.Л., Гош П.: Низкомолекулярные ингибиторы сериновой протеиназы суставного хряща человека. Выделение, характеристика и биосинтез. Ревмирующий артрит. 1990 г.; 33 (9): 1384-1393. 81. Eeckhout Y., Vaes G .: Дальнейшие исследования активации проколлагеназы, латентного предшественника костной коллагеназы. Эффекты лизосомального катепсина В, плазмина и калликреина и спонтанная активация. Биохим. Дж. 1977; 166 (1): 21-31. 82. Martel-Pelletier J. et al.: Ингибиторы катепсина B и цистеиновой протеазы при ОА человека: эффект внутрисуставных инъекций стероидов. Дж. Ортоп. Рез. 1990 г.; 8 (3): 336-344. 83. Вестакотт С.И., Шариф М.: Цитокины при остеоартрозе: медиаторы или маркеры разрушения суставов? Семин. Ревмирующий артрит. 1996 год; 25 (4): 254-272. 84. Голдринг М.Б.: Роль цитокинов как медиаторов воспаления при остеоартрите: уроки на животных моделях. Подключить тканевый рез. 1999 г.; 40 (1): 1-11. 85. Уэбб Г.Р. и др.: Рецепторы фактора некроза опухоли хондроцитов и очаговая потеря хряща при остеоартрите. Хрящевой остеоартрит 1997; 5 (6): 427-437. 86. Martel-Pelletier J. et al .: Рецептор интерлейкина-1 в нормальных и остеоартритных суставных хондроцитах человека. Идентификация в качестве рецептора типа I и анализ кинетики связывания и биологической функции. Ревмирующий артрит. 1992 год; 35 (5): 530-540. 87. Jacques C. et al.: Посттранскрипционный эффект инсулиноподобного фактора роста-I на интерлейкин-1бета-индуцированную экспрессию гена фосфолипазы A2, секретируемую II типа, в суставных хондроцитах кролика.Дж. Клин. Вкладывать деньги. 1997 год; 99 (8): 1864-1872. 88. Клэнси Р.М. и др.: Роль оксида азота в воспалении и иммунитете. Ревмирующий артрит. 1998 год; 41 (7): 1141-1151. 89. Лотц М.: Роль оксида азота в повреждении суставного хряща. Реум. Дис. клин. Север Ам. 1999 г.; 25 (2): 269-282. 90. Голдринг М.Б., Беренбаум Ф.: Модели культуры хондроцитов человека для изучения экспрессии циклооксигеназы и регуляции простагландином экспрессии гена коллагена. Хрящевой остеоартрит 1999; 7 (4): 386-388. 91. Studer R. et al.: Оксид азота при остеоартрите. Хрящевой остеоартрит 1999; 7 (4): 377-379. 92. Раис Л.Г.: Простагландины и кость: физиология и патофизиология. Хрящевой остеоартрит 1999; 7 (4): 419-421. 93. Crofford L.J.: ЦОГ-2 в синовиальных тканях. Хрящевой остеоартрит 1999; 7 (4): 406-408. 94. Абрамсон С.Б.: Роль ЦОГ-2, вырабатываемой хрящом, при артрите. Хрящевой остеоартрит 1999; 7 (4): 380-381. 95. Шалом-Барак Т.и др.: Индуцированная интерлейкином-17 экспрессия генов в суставных хондроцитах связана с активацией митоген-активируемых протеинкиназ и NF-kappaB. Дж. Биол. хим. 1998 год; 273 (42): 27467-27473. 96. Olee T. et al .: IL-18 продуцируется суставными хондроцитами и вызывает провоспалительные и катаболические реакции. Дж. Иммунол. 1999 г.; 162 (2): 1096-1100. 97. Шлаак Й.Ф. и др.: Различные профили цитокинов в синовиальной жидкости больных остеоартритом, ревматоидным артритом и серонегативными спондилоартропатиями.клин. Эксп. Ревматол. 1996 год; 14 (2): 155-162. 98. Энротин Ю.Е. и др.: Влияние экзогенных IL-1 бета, TNF альфа, IL-6, IL-8 и LIF на продукцию цитокинов суставными хондроцитами человека. Хрящевой остеоартрит 1996; 4 (3): 163-173. 99. Li WQ, Zafarullah M.: Онкостатин М повышает экспрессию тканевого ингибитора экспрессии гена металлопротеиназы-3 в суставных хондроцитах посредством транскрипции de novo , синтеза белка и тирозинкиназных и митоген-активируемых протеинкиназ-зависимых механизмов. .Дж. Иммунол. 1998 год; 161 (9): 5000-5007. 100. Alaaeddine Н. и др. .: Ингибирование производства простагландина Е2, индуцированного фактором некроза опухоли альфа, противовоспалительными цитокинами интерлейкином-4, интерлейкином-10 и интерлейкином-13 в синовиальных фибробластах при остеоартрите: четкое нацеливание в сигнальных путях. Ревмирующий артрит. 1999 г.; 42 (4): 710-718. 101. Йостен Л.А. и др.: Роль интерлейкина-4 и интерлейкина-10 в мышином коллаген-индуцированном артрите. Защитный эффект лечения интерлейкином-4 и интерлейкином-10 на разрушение хряща.артрит ревматоидный 1997; 40 (2): 249-260. 102. Ван дер Краан П.М., ван ден Берг В.Б.: Анаболические и деструктивные медиаторы при остеоартрите. Курс. мнение клин. Нутр. Метаб. Уход. 2000 г.; 3 (3): 205-211. 103. van den Berg W.B.: Роль цитокинов и факторов роста в разрушении хряща при остеоартрите и ревматоидном артрите. С ревматолом. 1999 г.; 58 (3): 136-141. 104. Фернихо Дж.К. и др.: Локальное нарушение системы инсулиноподобного фактора роста в пораженном артритом суставе.Ревмирующий артрит. 1996 год; 39 (9): 1556-1565. 105. ван Бёнинген Х.М. и др.: Остеоартрозоподобные изменения в коленном суставе мышей в результате внутрисуставных инъекций трансформирующего фактора роста-бета. Хрящевой остеоартрит 2000; 8 (1): 25-33. 106. Гродзицкий Т., Элькон К.Б.: Апоптоз при ревматических заболеваниях. Являюсь. Дж. Мед. 2000 г.; 108 (1): 73-82. 107. Лотц М. и др.: Механизмы апоптоза хондроцитов. Хрящевой остеоартрит 1999; 7 (4): 389-391. 108. Айгнер Т.и др.: Апоптотическая гибель клеток не является широко распространенным явлением при нормальном старении и остеоартрите суставного коленного хряща человека: исследование пролиферации, запрограммированной гибели клеток (апоптоз) и жизнеспособности хондроцитов в нормальном и остеоартритном коленном хряще человека. Ревмирующий артрит. 2001 г.; 44 (6): 1304-1312. 109. Гордон Г.В. и др.: Вскрытие, коррелирующее степень остеоартрита, синовита и признаки суставной кальцификации. Дж. Ревматол. 1984 год; 11 (5): 681-686. 110. Али С.Y. и др.: Отложение микрокристаллов в хрящах и при остеоартрите. Костяной шахтер. 1992 год; 17 (2): 115-118. 111. Лебедь А. и др.: Субмикроскопические кристаллы в синовиальной жидкости при остеоартрите. Аня. Реум. Дис. 1994 год; 53 (7): 467-470. 112. Райан Л.М., Чунг Х.С.: Роль кристаллов в остеоартрите. В: Брандт К.Д., изд. Остеоартроз,. Ревматические болезни Америки, том 25, Филадельфия: WB. Сондерс; 1999: 257-267. 113. Карпузас Г.А., Теркельтауб Р.А.: Новые разработки в патогенезе кальцификации суставного хряща.Курс. Ревматол. Респ. 1999 г.; 1 (2): 121-7. 114. Иноуэ Х. и др. .: Производство нейропептидного вещества Р синовиальными фибробластами у пациентов с ревматоидным артритом и остеоартритом. Neurosci Lett.; 303 (3): 149-152. 115. Сайто Т., Кошино Т.: Распределение нейропептидов в синовиальной оболочке коленного сустава при остеоартрите. клин. Ортоп. 2000 г.; (376): 172-182. 116. Менкес С.Дж. и др.: Уровни вещества Р в синовиальной оболочке и синовиальной жидкости у пациентов с ревматоидным артритом и остеоартритом.Дж. Ревматол. 1993 год; 20 (4): 714-717. 117. Кофф В.К., Дунеган М.А.: Модуляция опосредованной макрофагами онкоцидной активности нейропептидами и нейрогормонами. Дж. Иммунол. 1985 год; 135 (1): 350-354. 118. Лотц М. и др. .: Активация веществом Р ревматоидных синовиоцитов: нервный путь в патогенезе артрита. Наука 1987; 235 (4791): 893-895. 119. Виленский Ю.А., Кук Ю.А.: Нейрогенное ускорение остеоартроза. Курс. мнение Ревматол. 1998 год; 10 (3): 251-255. 120. Лауренци М.А. и др.: Стимуляция дифференцировки В-лимфоцитов человека нейропептидами, субстанцией Р и нейрокинином А. Сканд. Дж. Иммунол. 1989 год; 30 (6): 695-701. 121. Matsuda H. et al .: Вещество P вызывает инфильтрацию гранулоцитов посредством дегрануляции тучных клеток. Дж. Иммунол. 1989 год; 142 (3): 927-931. 122. Кимбалл Э.С. и др.: Вещество P, нейрокинин A и нейрокинин B индуцируют генерацию IL-1-подобной активности в клетках P388D1. Возможная связь с артритом.Дж. Иммунол. 1988 год; 141 (10): 3564-3569. 123. Kimball E.S., Fisher M.C.: Потенцирование нейропептидами индуцированной IL-1 пролиферации фибробластов BALB/3T3. Дж. Иммунол. 1988 год; 141 (12): 4203-4208. 124. Arnalich F. et al .: Нейропептиды и интерлейкин-6 при воспалении суставов человека, взаимосвязь между внутрисуставным веществом P и концентрациями интерлейкина-6. Неврологи. Летт.; 170 (2): 251-254. 125. Raap T. и др. .: Нейротрансмиттерная модуляция интерлейкина 6 (ИЛ-6) и секреции ИЛ-8 синовиальных фибробластов у больных ревматоидным артритом по сравнению с остеоартритом.Дж. Ревматол.; 27 (11): 2558-2565. 126. Чиканза И., Фернандес Л.: Новые стратегии лечения остеоартрита. Мнение эксперта. расследование Наркотики. 2000 г.; 9 (7): 1499-1510.
.Из текста вы узнаете:
Дегенеративное заболевание до недавнего времени входило в группу типичных старческих болезней . И хотя по-прежнему чаще всего его диагностируют у лиц пожилого возраста, нередки они и у молодых, даже 30- или 40-летних больных, у которых заболевание является следствием, в том числе, нездоровый образ жизни.
Непосредственной анатомической причиной дегенерации суставов являются нарушения качества и количества суставного хряща, который смягчает движения в суставе и обеспечивает скольжение суставной поверхности.При развитии дегенерации сустава — тазобедренного , коленного или позвоночного суставов — повреждаются и другие структуры: капсула сустава, кости, сухожилия и мышцы.
По статистике чаще всего диагностируют дегенерацию коленного сустава и позвоночника (шейного, крестцового, поясничного), но также обнаруживают дегенерацию тазобедренного, локтевого суставов, суставов пальцев рук и ног.
Артрит классифицируется как:
ПервичныйСуществует множество факторов, повышающих риск остеоартрита . К ним, не подлежащим модификации, относятся, среди прочего, возраст, пол (женщины болеют чаще) и генетическая предрасположенность. С другой стороны, факторы, на которые мы влияем, включают ожирение, недостаток физической активности и нездоровый образ жизни в широком понимании. Дегенерация поясничного отдела позвоночника часто встречается у людей, которые проводят много времени, например, перед компьютером, а дегенерация коленного или тазобедренного суставов обычно диагностируется у людей с ожирением.
Остеоартроз на первых стадиях развития в основном характеризуется болью. Это механические недомогания, ощущаемые во время движения, особенно в начале движения, и исчезающие в покое. Со временем также развивается тугоподвижность пораженного сустава, особенно по утрам и после периода неподвижности, которая исчезает через несколько минут. В запущенных стадиях болезни выслушиваются характерные хрипы в суставе, также ограничивается подвижность, а боли все больше беспокоят.
Для диагностики артроза в большинстве случаев достаточно базовой лучевой диагностики - врач может назначить УЗИ суставов, а также рентгенографию, компьютерную томографию и/или магнитно-резонансную томографию. Лабораторные анализы проводятся для того, чтобы дифференцировать ревматологические заболевания, которые имеют сходные симптомы.
Лечение дегенерации позвоночника и других суставов направлено на облегчение или снятие дискомфорта, остановку прогрессирования заболевания и обеспечение возможности нормального функционирования пациента как можно дольше.В период обострения заболевания рекомендуется иммобилизация конкретного сустава и применение обезболивающих и противовоспалительных средств - местно, внутрь, иногда и внутрисуставно. Очень важным элементом в лечении дегенерации суставов также является физиотерапия с учетом индивидуальных потребностей пациента. Его цель – облегчить боль, оздоровить сустав и восстановить его полную подвижность. На поздних стадиях выполняются хирургические вмешательства, например, артроскопия коленного сустава или эндопротезирование тазобедренного сустава.
Артикул :
https://www.mp.pl/pacjent/reumatologia/choroby/65000,choroba-zwyrodniczegoowa-stawow
https://www.akademiamedycyny.pl/wp-content/uploads/2016/05/200802_Farmacja_001.pdf
https : //webcache.googleusercontent.com/search?q = cache: bkrVOJpiNyoJ: https: //journals.viamedica.pl/forum_reumatologiczne/article/download/44568/34888+&cd=2&hl=pl&ct=clnk&gl=pl