2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
В настоящее время в структуре гинекологических заболеваний лидирующими являются воспалительные заболевания органов малого таза (ВЗОМТ), выявляемые у 50-65% женщин репродуктивного возраста и не имеющие тенденции к снижению [7, 32, 33, 35, 43, 46]. Среди ВЗОМТ на долю цервицитов приходится около 60-70% случаев, однако тот факт, что большинство цервицитов протекают бессимптомно и диагностируются лишь при проведении плановых гинекологических осмотров, наводит на мысль о возможно гораздо более высокой частоте распространения этой патологии [8, 17, 37].
Под термином «цервицит» понимают воспаление тканей шейки матки. Экзоцервицит - воспаление влагалищной части шейки матки, а эндоцервицит - воспаление слизистой оболочки цервикального канала. Воспаление шейки матки редко бывает изолированным и в большинстве случаев сочетается с развитием вульвитов и вагинитов [37].
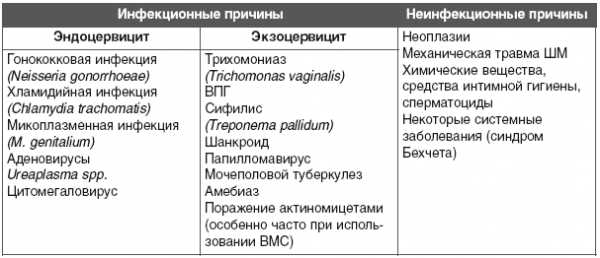
Существуют различные классификации цервицитов в зависимости от определяющего фактора. Так, по течению заболевания выделяют острый и хронический цервицит, по распространенности воспалительного процесса - очаговый и диффузный, по этиологии - специфический, вызванный возбудителями инфекций, передающихся половым путем [22, 28, 45, 48], и неспецифический, обусловленный воздействием условно-патогенных микроорганизмов (кишечная палочка, клебсиелла, протей, стрепто- и стафилококки, пептококки, коринебактерии, бактероиды и др.) [43] и различными гормональными нарушениями в организме. Среди последних к развитию цервицитов могут привести некорректное применение противозачаточных препаратов (неправильная постановка и применение шеечных и внутришеечных контрацептивов, использование присасывающихся колпачков в течение длительного времени) и использование с целью контрацепции химических спермицидов и спринцевания влагалища растворами кислот [27]. Кроме того, неспецифический цервицит развивается совместно с атрофическим кольпитом у женщин перименопаузального возраста на фоне выраженной гипоэстрогении.
По данным большинства авторов [2, 5, 6, 15], преобладающими в структуре специфических цервицитов в настоящее время являются цервициты хламидийной, трихомонадной и гонорейной этиологии, а также развивающиеся на фоне папилломавирусной и герпетической инфекций. Кроме того, значительно возросла роль условно-патогенных микроорганизмов в генезе хронических цервицитов [14, 31, 46]. Важно отметить, что в большинстве случаев возникновения цервицита речь идет не о конкретном возбудителе ВЗОМТ, а об ассоциации нескольких инфекционных агентов [29, 31, 38, 39, 41, 47], что, по мнению В.Н. Серова и соавт. [34], связано с низкой эффективностью применения антибактериальных препаратов вследствие неправильного их использования и развития устойчивости микроорганизмов к современным противовоспалительным средствам.
Нормальная микрофлора влагалища характеризуется преобладанием уровня анаэробных бактерий над аэробными в соотношении 10:1, что защищает ткани шейки матки от внедрения в них патогенных возбудителей [8]. По данным М.Н. Коставы [13], сохранение микробиоценоза влагалища происходит благодаря циклическому воздействию на органы репродуктивной системы половых стероидов. Так, под влиянием эстрогенов в I фазу менструального цикла в растущем многослойном плоском эпителии, выстилающем снаружи влагалищную часть шейки матки и влагалище, происходит синтез гликогена, выполняющего барьерную функцию и обусловливающего развитие местного иммунитета. Также под действием эстрогенов стимулируется синтез железами эндоцервикса слизистого секрета, заполняющего узкий цервикальный канал и содержащего высокие концентрации бактерицидных веществ (лизоцим, секреторный иммуноглобулин A), препятствующих проникновению микроорганизмов в эндоцервикс [4, 17, 37]. Под влиянием прогестерона во II фазу цикла наблюдаются цитолиз и слущивание клеток многослойного плоского эпителия с расщеплением содержащегося в них гликогена до молочной кислоты, что способствует подкислению влагалищной среды и размножению лактобактерий.
Нарушение подобных анатомо-физиологических защитных механизмов может произойти после родов, абортов, различных инвазивных диагностических и хирургических манипуляций, сопровождающихся расширением цервикального канала и травматизацией тканей шейки матки с образованием эктопии и эктропиона, а также при опущении тазовых органов [37]. Травмированные участки шейки матки представляют собой входные ворота для беспрепятственного проникновения инфекции и запуска воспалительного процесса в экзо- и эндоцервиксе. Этому особенно способствуют наличие длительно текущих нелеченых ВЗОМТ - сальпингитов, эндометритов, кольпитов и циститов, а также различные иммунодефицитные состояния организма [31, 48]. Развитию последних способствуют урбанизация и техногенный характер современной цивилизации, сопровождающиеся повышенным воздействием на население профессиональных вредностей и ухудшением экологической обстановки [34].
После внедрения возбудителя в ветвящиеся железы эндоцервикса на стадии альтерации происходит десквамация поверхностного эпителия шейки матки с обнажением базальной мембраны и повреждением железистых структур. Измененные железы начинают выделять обильный секрет, способствующий разрушению межклеточных взаимодействий и активации клеток иммунной системы - лимфоцитов, макрофагов, плазмоцитов, гистиоцитов и фибробластов [34]. Последние за счет собственной пролиферации и активации пролиферации мезотелиальных и эпителиальных клеток принимают основное участие в регенерации тканей шейки матки [3, 36, 38].
В случае замедленного течения регенеративных процессов многослойный плоский эпителий, покрывающий поврежденные участки шейки матки, может перекрывать выводные отверстия желез цилиндрического эпителия, вследствие чего они оказываются полностью заточенными в строме и выделяемый ими слизистый секрет не вытекает наружу, растягивая железы с образованием ретенционных наботовых кист. В ряде случаев эпителий покрытия оставляет на уровне желез маленькое отверстие, через которое вытекает слизь, образуя, таким образом, открытые железы.
В случае хронизации воспалительного процесса шейки матки в экзоцервиксе наблюдаются деструктивные изменения ядер и цитоплазмы клеток с содержащимися в них органеллами, а также нарушаются интрацеллюлярные взаимодействия со снижением барьерной функции покровного эпителия [37]. Все это способствует более глубокому проникновению инфекционных агентов в ткани шейки матки, вследствие чего происходит активация регенеративных процессов при одновременном замедлении процессов апоптоза и клеточной дифференцировки эпителиоцитов. Следствием описанного выше является накопление изменений атипичного характера в клетках многослойного плоского эпителия, что имеет особое значение у пациенток с папилломавирусной инфекцией и может способствовать у них развитию цервикальных интраэпителиальных неоплазий и даже рака шейки матки [12, 28].
Важная роль в патогенезе ВЗОМТ и, в частности хронического цервицита, принадлежит состоянию иммунной системы, характеризующемуся развитием вторичного иммунодефицита с формированием неполноценного функционирования клеточного и гуморального звеньев иммунитета [34]. Так, на клеточном уровне отмечается снижение общего количества Т- и В-лимфоцитов с выраженным угнетением Т-зависимых иммунных реакций и нарушением фагоцитарной активности. Снижение поглотительной и переваривающей способностей фагоцитов лежит в основе персистенции возбудителей хронических инфекций не только в клетках-мишенях, но и в клетках иммунной системы [44]. Последнее особенно наглядно можно продемонстрировать на примере хронического цервицита, вызванного хламидийной инфекцией, при котором хламидии персистируют не только в эпителиоцитах, но и в макрофагах и нейтрофилах, а также во внеклеточных фагосомах и даже лимфатических и эндотелиальных клетках мелких сосудов [49].
На гуморальном уровне у женщин с хроническим цервицитом наблюдается изменение соотношения иммуноглобулинов цервикальной слизи в сторону увеличения количества Ig класса A на фоне сниженного содержания IgG и M [20, 24, 40].
Кроме этого, в генезе хронического цервицита определенное значение имеют аутоиммунные механизмы, в основе развития которых лежит феномен «молекулярной мимикрии», доказывающий идентичность чужеродных белков микроорганизмов-возбудителей ВЗОМТ с белками собственной ткани [43].
К морфологическим критериям острого цервицита относятся гиперемия слизистой оболочки шейки матки с полнокровием ее сосудов и развитием отека, особенно выраженного в месте стыка эпителиев, слущивание поверхностных слоев эпителия и образование воспалительных лимфоплазмоцитарных инфильтратов под базальной мембраной, в строме и вокруг желез [11, 37]. При повышенной агрессивности внедрившегося в экзоцервикс возбудителя наблюдаются дистрофические процессы в его клетках с возможным развитием в ряде случаев некроза эпителиоцитов, что приводит к формированию эрозии шейки матки и появлению гнойных выделений из цервикального канала [6]. Процесс репарации экзоцервикса после стихания его острого воспаления называется нормальной трансформацией и заключается в регенерации поврежденных участков в центростремительном направлении за счет нарастания метапластического эпителия, который после созревания и дифференцировки его клеток становится схожим с многослойным плоским эпителием. К признакам типичной метаплазии относятся образование остаточных железистых островков, окруженных стыками нарастающего многослойного плоского и имевшегося поврежденного эпителиев, а также формирование фестончатого края нового плоскоклеточно-цилиндрического стыка за счет неравномерного развития полос метапластического эпителия. Важно отметить, что нормальная метаплазия имеет тенденцию к развитию эндоцервикального процесса, распространяющегося выше бывших границ поврежденного эпителия, обусловливая тем самым «восхождение» многослойного плоского эпителия в цервикальный канал [18].
При хронизации процесса признаки острого воспаления выражены меньше и основные изменения локализуются в эндоцервиксе, где выявляются утолщенные и отечные складки слизистой оболочки цервикального канала, полнокровные сосуды и воспалительные инфильтраты лимфогистиоцитарной природы. За счет активного размножения камбиальных клеток соединительной ткани хронический цервицит характеризуется избыточным разрастанием соединительнотканных элементов в нижних слоях эндоцервикса [36, 38]. Эпителиоциты с дистрофическими изменениями отторгаются вместе с воспалительным детритом под действием повышенной секреции цервикальной слизи [11].
Обострение симптомов хронического цервицита наблюдается, как правило, накануне или сразу после менструации. Клиническая картина острого цервицита и часто сопровождающего его кольпита заключается в наличии обильных выделений из половых путей слизистого, гноевидного или гнойного характера, сопровождающихся зудом и жжением, усиливающимися после мочеиспускания; значительно реже встречаются боли при половом акте и тянущие боли в нижних отделах живота и пояснице [26]. Выраженность клинических проявлений цервицита определяется, главным образом, природой вызвавшего его возбудителя. Так, гонорейный цервицит сопровождается яркой клинической картиной, тогда как цервицит хламидийной этиологии чаще всего протекает бессимптомно [6, 15]. Наличие сопутствующей патологии органов малого таза обусловливает присоединение у пациенток таких жалоб, как учащенное болезненное мочеиспускание малыми порциями (в случае развития острого цистита), контактные кровянистые выделения из влагалища после полового акта (при наличии эрозии шейки матки), острые боли внизу живота с повышением температуры тела (при обострении хронических сальпингоофоритов и эндометрита и прочее).
При осмотре влагалища и шейки матки при помощи зеркал на их поверхности выявляются множественные петехиальные кровоизлияния на фоне выраженных гиперемии и отека слизистых оболочек; при прикосновении к слизистой оболочке шейки матки она легко кровоточит. В случае развития острого эндоцервицита вокруг наружного зева за счет выпячивания гиперемированной слизистой оболочки цервикального канала появляется ярко-красный ободок. В запущенных ситуациях на поверхности шейки матки визуализируются множественные изъязвления [26].
Хронический цервицит не сопровождается значительными выделениями из половых путей, однако при осмотре сохраняется некоторая отечность тканей шейки матки и может выявляться эрозия, образующаяся вследствие мацерации и отторжения поверхностного эпителия влагалищной части шейки матки под влиянием патологических выделений из цервикального канала с последующим вторичным инфицированием поврежденных участков [11]. Вследствие распространения хронического процесса на подлежащие по отношению к слизистой оболочке ткани шейки матки в них возникают воспалительные инфильтраты, претерпевающие в дальнейшем дистрофические и гиперпластические изменения. Это приводит к уплотнению и гипертрофии шейки матки, чему также способствует развитие наботовых кист, образующихся в процессе типичной метаплазии эрозированных участков экзоцервикса [26]. Уплотнение шейки матки у пациенток с хроническим цервицитом может приводить к появлению у них диспареунии при половых контактах. Длительное течение хронического цервицита является фоном для развития диспластических изменений шейки матки, вплоть до возникновения раковых заболеваний.
Для диагностики цервицитов обязательными являются выявление урогенитальных инфекций методом полимеразной цепной реакции (ПЦР), микроскопическое и бактериологическое исследование отделяемого из половых путей с определением чувствительности выявленных возбудителей к антибиотикам, цитологическое исследование соскобов экзо- и эндоцервикса, расширенная кольпоскопия и УЗИ органов малого таза для исключения сопутствующей гинекологической патологии. При наличии хронического экзоцервицита, не поддающегося медикаментозной терапии, показано выполнение прицельной биопсии измененного участка шейки матки в I фазу менструального цикла с последующим гистологическим исследованием удаленного материала [34].
Цитологический анализ мазков с шейки матки дает возможность определить структуру клеток экзо- и эндоцервикса, оценить глубину распространения воспалительного процесса и проследить в динамике за эффективностью проведенного лечения [50]. Важно отметить, что выявление в соскобах экзо- и эндоцервикса эпителиальных клеток с признаками дегенерации цитоплазмы и гипертрофированными ядрами обусловливает схожесть цитологических изменений при цервицитах с картиной цервикальной интраэпителиальной неоплазии (В.И. Бычков, 1989). Однако в отличие от последней, выявляемые при цервицитах признаки дискератоза оказываются нестойкими и полностью исчезают под влиянием противовоспалительной терапии.
Расширенная кольпоскопия помогает выявить признаки цервицита и кольпита, не всегда видимые невооруженным глазом, но всегда узнаваемые после выполнения проб с уксусной кислотой и раствором Люголя. Цервициты отображаются в основном пунктацией и характеризуются относительной этиологической специфичностью, помогающей в ряде случаев сориентироваться в выборе лечения, не дожидаясь результатов культурального исследования [18, 37].
По данным В.И. Краснопольского и соавт. (1997), кольпоскопическая картина неспецифического очагового цервицита характеризуется диффузным расположением на фоне гиперемированного экзоцервикса участков округлой формы, приподнятых над поверхностью, окруженных беловатой отечной каймой с нечеткими контурами и содержащих внутри множество мелких красных точек. Последние являются верхушками резко увеличенных и легко кровоточащих сосудов, расположенных в подэпителиальном слое в составе воспалительных соединительнотканных сосочков. Диффузный цервицит неспецифической этиологии проявляется наличием беспорядочно расположенных по всей поверхности шейки матки красных точек на фоне отечной и гиперемированной слизистой оболочки. После обработки раствором уксусной кислоты красная пунктация приобретает ацетобелую окраску, тогда как проба с раствором Люголя обусловливает неравномерное окрашивание экзоцервикса за счет диффузно расположенных светлых крапинок или округлых йоднегативных участков с расплывчатыми контурами на общем йодпозитивном фоне.
Ж. Маршетта и Ф. Декамп [18] выделяют часто и редко встречающиеся кольпоскопические формы цервицитов. К первым относятся:
- цервицит с красными точками, представленный мелкой красной пунктацией на розовом или белом фоне плоского эпителия, так называемая «земляничная шейка», вызывается в 70% случаев трихомонадами;
- цервицит с белыми точками, характеризующийся наличием белой рельефной пунктации с капиллярной петлей, вызванный в большинстве случаев дрожжевыми грибами;
- очаговый цервицит, состоящий из пятен, иногда видимых невооруженным глазом, что соответствует подэпителиальным лимфоидным скоплениям, может быть следствием «цервицита с красными точками» и чаще всего вызван трихомонадами или анаэробными микроорганизмами;
- смешанный цервицит, связанный с описанными выше формами и являющийся малоспецифическим.
Среди редких кольпоскопических форм цервицитов выделяют:
- микрососочковый, представленный мелкими сосочками пальцевидной формы, малоспецифичен; необходимо проведение дифференциальной диагностики с гиперпластическим сосочковым цервицитом с обращением особого внимания на выявление папилломавирусной инфекции;
- везикулярный, происходящий из пузырьков, поднимающихся из глубины плоского эпителия, и являющийся скоропроходящим;
- дескваматозный, являющийся развивающейся формой цервицита на фоне длительно текущих инфекций, неспецифичен, но часто вызывается трихомонадами или анаэробной микрофлорой.
Особое место среди цервицитов принадлежит поражению шейки матки папилломавирусной инфекцией [6]. Кондиломатозные очаги могут иметь макроскопические проявления в виде объемных сосочков, располагающихся отдельно по поверхности шейки матки или сгруппированных вместе в кондиломатозные букеты. Микрососочковые формы чаще образуют на поверхности экзоцервикса «посев» из отдельно расположенных мелких сосочков или могут быть представлены сгруппированными вместе микрососочками в виде кондиломатозных бляшек. Последние, в отличие от «защитных» лейкоплакий, не отделяются от нижележащей стромы и остаются фиксированными, несмотря на попытки сдвинуть их шпателем [25]. Проба с уксусной кислотой вследствие гиперакантоза многослойного плоского эпителия, индуцированного вирусом папилломы человека (ВПЧ), обусловливает ацидофильную реакцию кондилом с блестящей поверхностью и четкими контурами. При обработке раствором Люголя окрашивание кондиломатозных зон кажется неоднородным вследствие предпочтительного захвата йода у подножия сосочков и частого расположения ВПЧ на уровне незрелой метаплазии, характеризующейся неравномерным созреванием эпителия и, как следствие, разным содержанием гликогена в его клетках. Реже проба с раствором Люголя дает картину «обратной» мозаики, сформированной четырехугольными коричневыми плитками, очерченными по краю более светлым красным бордюром [18, 37].
Вне кондиломатозных очагов воспаление стромы, индуцированное папилломавирусной инфекцией, выражается развитием сосудистой сети, возвышающейся в поверхностном эпителии и носящей вертикальный, горизонтальный или циркулярный характер. Так, вертикальная васкуляризация образует картины пунктационного кольпита в виде «посева» маленьких красных точек, локализованных по краю главного поражения или разбросанных по всей поверхности шейки. Горизонтальная васкуляризация может иметь ретикулярный вид, характеризующийся чередованием длинных и винтообразных полос по поверхности шейки матки, радиальный вид, при котором сосудистая сеть сходится к наружному отверстию цервикального канала, а также тигровый или пятнистый вид, и виды в форме множественных петель или колец [18, 25].
Цервицит герпетической этиологии носит образное название симптома «сплошной эрозии» и характеризуется ярко-красным рыхлым экзоцервиксом с множественными участками эрозий и язв [2].
Кольпоскопическая картина атрофического цервицита у женщин менопаузального периода выявляет на поверхности шейки матки неравномерно истонченный многослойный плоский эпителий, через который просвечивают кровеносные сосуды подэпителиального слоя. Последние характеризуются потерей эластичности и повышенной ломкостью их стенок на фоне выраженной гипоэстрогении, вследствие чего отсутствует сократительная реакция их стенок при обработке раствором уксусной кислоты и возникают контактные кровотечения при незначительном соприкосновении с ними. Важной особенностью этого возрастного периода является расположение стыка многослойного плоского и цилиндрического эпителиев на уровне наружного зева.
Основной целью лечения больных с цервицитами и сопутствующими им кольпитами является купирование воспалительного процесса во влагалище путем проведения этиотропной антибактериальной и/или противовирусной терапии системного и местного действия с учетом чувствительности выявленных возбудителей к антибиотикам [1, 10, 15, 21, 23, 30]. На следующем этапе лечения осуществляют восстановление нормальной микрофлоры влагалища путем применения эубиотиков и средств, снижающих pH влагалища [15].
Одновременно с противовоспалительной терапией и нормализацией микробиоценоза влагалища проводят иммуномодулирующую терапию [3, 5, 6, 9, 15, 16, 19]. Обоснованием целесообразности включения иммуномодуляторов в комплексную терапию хронических цервицитов служит необходимость восстановления имеющегося при этой патологии вторичного иммунодефицитного состояния, нарушающего противоинфекционные защитные механизмы и способствующего активации условно-патогенных организмов с развитием частых обострений заболевания [40, 43, 44].
Одним из современных высокоэффективных средств, обладающих иммунотропной активностью и повышающих естественные защитные силы организма, является препарат «Гроприносин», содержащий в качестве активного вещества 500 мг инозина пранобекса - комплекс инозина и соли (пранобекса) с соотношением его частей 1:3 [20, 40]. Преобладание солевого компонента - пранобекса - над инозином облегчает проникновение последнего в клетки иммунной системы, тем самым значительно повышая биодоступность препарата. Инозин, являясь производным пурина аденозина, проявляет выраженное иммуномодулирующее действие по отношению ко всем компонентам иммунной системы, а также оказывает детоксикационное влияние на организм за счет его способности подавлять синтез провоспалительных цитокинов и свободных радикалов [45].
В основе иммуностимулирующего и противовирусного эффектов гроприносина лежат его способности подавлять репликацию вирусных ДНК и РНК за счет изменения их рибосомальных структур, активизировать функционирование моноцитарно-макрофагального звена иммунитета, стимулировать синтез и дифференцировку Т- и В-лимфоцитов, что способствует увеличению ими продукции интерлейкинов 1, 2 и интерферонов, а также повышать образование и функциональную активность натуральных клеток-киллеров. Описанные механизмы способствуют элиминации вирусных агентов из организма, восстанавливают баланс клеточного и гуморального звеньев иммунитета, тем самым снижая вероятность повторных рецидивов воспаления.
В настоящее время накоплено большое количество клинических данных, доказывающих высокую эффективность гроприносина в качестве иммуномодулирующего средства у пациенток со сниженным и нарушенным иммунитетом на фоне ВЗОМТ, хорошую переносимость и отсутствие кумулятивного эффекта, высокую комплаентность с другими противовоспалительными препаратами [20, 36]. Описанные выше преимущества гроприносина позволяют рекомендовать его в качестве препарата выбора в составе комплексной патогенетической терапии хронических цервицитов.
Общеукрепляющее влияние на организм оказывают фитотерапия, физиолечение, умеренные физические нагрузки, рациональное сочетание труда и отдыха. При подостром и хроническом течении цервицитов показано применение дециметровых волн определенного диапазона (ежедневно с интенсивностью 8-12 Вт в течение 10 мин, всего 10-15 процедур), высоко- и низкочастотной магнитотерапии (ежедневно по 10-20 мин, всего 10-20 процедур), терапии диадинамическими токами (ежедневно до появления чувства болезненной вибрации, всего 12-15 процедур) или синусоидальными модулированными токами (ежедневно, в рабочем режиме со сменой полярности в середине воздействия каждым из токов, всего 12-15 процедур), электрофореза с солями магния (ежедневно по 20 мин, всего 10-15 процедур) на область малого таза, а также дарсонвализации и лазерной терапии с применением влагалищных датчиков (ежедневно по 10 мин, всего 10-12 процедур), акупунктуры биологически активных точек [32].
Для предупреждения хронизации воспаления слизистой оболочки шейки матки особое внимание уделяется ликвидации предрасполагающих к нему факторов, в том числе нормализации нейроэндокринных, гормональных, иммунных и других функциональных нарушений, а также лечению сопутствующих гинекологических и фоновых заболеваний [42].
Для профилактики рецидивов заболевания и в качестве контроля произведенного лечения показано проведение в динамике кольпоскопического, микробиологического и цитологического методов исследования с частотой 1 раз в 6-12 мес, а также своевременные выявление и лечение (совместно с лечением полового партнера) заболеваний, передаваемых половым путем, тщательное восстановление целостности шейки матки после родов, предотвращение травматизации шейки матки, в том числе при проведении абортов. Несомненно, одним из важных аспектов эффективного лечения и профилактики хронического цервицита является проведение иммуномодулирующей коррекции со стимуляцией неспецифического иммунитета.
Оставьте заявку и мы свяжемся с Вами в течение 30 минут.
Цервицит шейки матки может проявляться по-разному, в зависимости от состояния иммунитета женщины и типа возбудителя. Давайте обсудим, на какие симптомы прежде всего стоит обратить внимание, чтобы вовремя обратиться к врачу.
Появление болезненных ощущений во время интимной близости. Обычно это глубокая боль, которая локализуется в области лобка и усиливается при давлении. Кровянистые выделения после полового акта – важный симптом, свидетельствующий о том, что шейка матки поражена и легко травмируется. Изменение характера выделений, должны взволновать и озадачить женщину. Особенно если они сопровождаются зловонным запахом. Такой симптом говорит о том, что в организме женщины имеется воспаление, вызванное патогенным микроорганизмом. Симптомы гонорейного и стафилококкового воспаления самые выраженные, поскольку присутствует болевой синдром с сопутствующими выделениями, а вот при хламидийной разновидности заболевания симптоматика практически отсутствует, и выявить поражение можно лишь при обследовании. Дискомфорт в лонной области во время мочеиспускания, также может появляться вследствие цервицита шейки матки. Обусловлен он анатомической близостью мочевого пузыря и влагалища, в которое выступает шейка матки. Межменструальные кровянистые выделения – очень частый симптом, сопутствующий патологии шейки матки. Его ни в коем случае нельзя оставлять без внимания, так как он может свидетельствовать о деструктивном или пролиферативном процессе в органе.Болезнь может также протекать и в стертой, бессимптомной форме, и впервые выявляться только при врачебном осмотре. В этом случае специалист обнаружит отечное, покрытое выделениями влагалище, измененную, петехиальную, выпяченную в полость влагалища шейку.
При длительном течении или неэффективном лечении заболевание приобретает хроническую форму. Последствия такой стадии — тяжелый воспалительный процесс, поражающий мягкие ткани, а также образование кист, инфильтратов, полипов. Кроме этого сама шейка становится более уплотненной, меняется форма цилиндрического эпителия, что влечет за собой непоправимые последствия.
Шейка матки — очень важный внутренний орган женщины, выступающий в качестве барьерной защиты верхних отделов репродуктивной системы. Железы цервикального канала выделяют слизистый секрет, который формирует слизистую пробку защищающую полость матки от проникновения инфекций и болезнетворных микробов. Определенные факторы негативно влияют на защитную функцию шейки, что сопровождается нарушением микрофлоры, проникновением чужеродных микроорганизмов, обуславливающих возникновение экзоцервицита (воспаление влагалищного сегмента шейки матки), эндоцервицита (воспаление маточного сегмента шейки) эндоцервикса- воспаление цервикального канала.
Чтобы назначить лечение цервицита, мы в обязательном порядке выясним причину заболевания. В основном, развитие патологий такого типа провоцируют постоянные инфекционно-воспалительные процессы во влагалище, вызванные условно-патогенной и патогенной флорой такой как:
хламидии, вирусы герпеса и ВПЧ, уреаплазма, стафилококк, микоплазма, стрептококк, гонорея, кишечная палочка.Если своевременно не вылечить бактериальный вагиноз, то инфекция восходящим путем распространяется в область слизистой шейки матки и о станет причиной рецидивирующего (хронического) цервицита.
Нарушение микрофлоры влагалища и, как следствие, развитие в нем дисбактериоза является частым провоцирующим фактором цервицита. В норме, в вагинальной микрофлоре преобладают лактобактерии. Именно они создают защитный барьер и обусловливают нормальную функцию слизистых желез наружных половых органов. Изменение влагалищной микробиоты приводит к заселению ее патогенными, вызывающими воспаление микроорганизмами. Аллергия на средства интимной гигиены, латекс, лубриканты, контрацептивные спермициды также может вызывать повреждение многослойного плоского эпителия, выстилающего шейку матки. Зияние половой щели вследствие:
пролапса тазовых органов;
эпизиотомии;
травмы полученной женщиной во время родов;
является этиологическим фактором вагиноза и цервицита.
Деонтологические ошибки медицинских работников в процессе установки внутриматочных спиралей, хирургического прерывания беременности, особенно если они выполнены неопытными специалистами, могут привести к повреждению и воспалению слизистой шейки.В большинстве случаев цервицит протекает без явных патологических признаков. Тем не менее, женщины, должны обратить внимание на изменения в общем состоянии здоровья – появление болей внизу живота, мажущих выделений после полового контакта или осмотра гинеколога, постепенном увеличении объема выделений бело-желтоватого цвета, дискомфорта в области половых губ.

Если появился хотя бы один из перечисленных признаков, то нужно прийти к гинекологу. В этом случае специалист определит степень хронической патологии с применением следующих диагностических методов:
профилактический осмотр на гинекологическом кресле с помощью зеркал; взятие материала для цитологического исследования, бакпосева и ПЦР-диагностики, мазок на флору и чистоту влагалища, шейки матки и цервикального канала; исследование микробиоты наружных половых органов методом Хромато спектрометрии (ХМС по Осипову). УЗИ-исследование органов малого таза на наличие кист эндоцервикса и исключение пролапса, воспалительного процесса; кольпоскопия под многократным увеличением для визуализации воспалений в области шейки матки.Хроническая стадия цервицита при исследовании и в анализах проявляется видоизменением клеток эпителия, их формы.
На острый цервицит укажет повышенный уровень лейкоцитов в мазке пациентки (выше 30). Бактериологическая диагностика выявит этиологию патологической микрофлоры, которая сопутствует данному заболеванию.
Также анализы помогут определить перечень антибактериальных средств для предстоящего курса лечения. Таким образом, выявление любой стадии данного заболевания невозможно без цитоморфологии мазка, ПЦР, анализа ИФА (иммуноферментное диагностирование) и бактериального посева с определением чувствительности к антибиотикам.
На основании полученных данных врач определяет области возникновения патологий, возможное присоединение бактериальных, грибковых и воспалительных инфекций, разрабатывает схему лечения. Если болезнь уже имеет хронический характер, то медикаментозное лечение малоэффективно, и пациенток направляют на хирургическое лечение – лазерную вапоризацию и радиоволновую терапию.
Цервицит относится к числу тех заболеваний, при которых важно ликвидировать факторы, провоцирующие его (иммунные, гормональные, анатомические или обменные нарушения).
Лечением цервицита рекомендовано заниматься под пристальным присмотром врачей, назначающих комплекс необходимых препаратов. В терапии будут использоваться антибактериальные, противомикробные, противовирусные и иммуностимулирующие препараты. Их перечень и классификация будет зависеть от разновидности возбудителя и причин, повлекших за собой развитие хронических или острых форм воспаления.
Антибиотиками тетрациклинового ряда (мономицин, доксициклин) лечат хламидийный цервицит. Кандидозный же цервицит устраняется с применением флуконазола. При необходимости ликвидации симптомов или организации терапевтических манипуляций могут использоваться комбинированные средства, форма выпуска которых предполагается в виде свечей или кремов.
Цервицит в тяжелой или запущенной форме, вирусные поражения органов или влагалища лечатся гораздо тяжелее и требуют комплексного, вдумчивого подхода.
В лечении цервицита, как и сопутствующих заболеваний, участвуют оба половых партнера.
В лечении цервицита, как и сопутствующих заболеваний, участвуют оба половых партнера.
К сожалению, цервицит в затяжной форме редко подвергается лечению только медикаментозными курсами. Из-за развития сопутствующих поражений шейки матки в данном случае используют хирургические методы: лазеротерапия, криотерапия или диатермокоагуляция. Цервицит лечится с постоянным контрольным проведением кольпоскопии и сдачей анализов.
С хроническим цервицитом шейки матки сталкиваются многие женщины репродуктивного возраста. При нем на видимой, влагалищной части шейки матки под воздействием разнообразных факторов образуется очаг, который постепенно увеличивается и деформирует структуру ткани.
Если своевременно не лечить цервицит, он перейдет в хроническую форму и вызовет более серьезные изменения шейки. В результате повышается риск образования наботовых кист, полипов, патологических инфильтратов. В этом случае для лечения заболевания потребуются современные технологии.
Лечение СО2-лазером. Лазерная вапоризация — сравнительно новый метод быстрого и безопасного лечения болезней женской репродуктивной системы. Под воздействием инфракрасных лучей патологические клетки нагреваются и выпариваются, что устраняет причину цервикоза. При этом у специалиста есть возможность дозировать мощность, глубину, площадь воздействия лазера без затрагивания здоровых тканей шейки матки.
Лечение высокочастотными волнами. Еще один способ устранить осложнения нелеченого цервицита – использовать радиоволновую терапию. Для этого врач делает небольшие надрезы в пораженной области шейки и воздействует на эти участки высокочастотными радиоволнами. Процедура занимает в среднем 5-10 минут, не вызывает образования отеков, кровотечений, а при заживлении не остается рубцов, поэтому женщина в дальнейшем сможет планировать беременность. Так как на поверхности участка образуется фибриновая пленка, заживление протекает достаточно быстро. Общий процесс восстановления занимает несколько дней.
Специалисты нашей клиники применяют оба метода в своей гинекологической практике. Наша клиника оснащена высокотехнологичным оборудованием для оказания качественной помощи нашим пациенткам.
Цервицит — заболевание, которое можно избежать, если придерживаться простых правил:
Два раза в год профилактически посещать гинеколога. Не забывать о личной гигиене. Исключить случайные или незащищенные половые связи. Профилактикой поражений шейки матки также выступают исключение вероятности абортов, своевременное лечение эндокринных нарушений.Кроме этого, цервицит гораздо легче лечить на ранних стадиях, поэтому рекомендовано при появлении неприятных запахов из влагалища, выделений, болезненных ощущений во время полового акта посещать специализированных врачей своевременно. Важно помнить, что цервицит — заболевание, поддающееся лечению, главное — правильная постановка диагноза и комплексная терапия.
| Цервицит шейки матки лечение |
* — Обращаем Ваше Внимание на то, что данный Интернет-ресурс носит исключительно информационный характер и не является публичной офертой!
Цервицит – это воспалительное заболевание слизистой оболочки шейки матки. При воспалении слизистой оболочки влагалищной части шейки матки процесс называется экзоцервицит, а если воспалена слизистая оболочка канала шейки матки - эндоцервицит.
Причины заболевания
Чаще всего развитие цервицитов обусловлено наличием возбудителей заболеваний, передающихся половым путем (хламидии, микоплазмы, гонококки, уреаплазмы, ВПЧ), а также грибами, физическими, химическими, механическими воздействиями и изменением гормонального фона.
Цервицит обычно развивается не изолированно, а при сопутствии других заболеваний половой сферы вульвита, вагинита, бартолинита, псевдоэрозии шейки матки и др.
Хронический воспалительный процесс слизистой оболочки шейки матки опасен своим негативным воздействием на женскую репродуктивную систему: от бесплодия, не вынашивания беременности до онкологии. Хронический экзо- и эндоцервицит, вызванный ВПЧ, особенно повышает риск развития неопластических процессов и рака шейки матки. Продолжительное влияние ВПЧ на организм вместе с сопутствующими половыми инфекциями усиливает развитие патологии и повышает вероятность возникновения заболеваний шейки матки.
ВПЧ относится к роду папилломавирусов, поражающих многослойный плоский ороговеваюший и неороговевающий эпителий. Заразиться ВПЧ можно при контакте с кожей и слизистыми больного человека, поэтому к факторам риска относят раннее начало половой жизни и частую смену половых партнеров, а также курение и угнетение иммунитета.
Симптомы и диагностика цервицита
При цервиците, вызванном ВПЧ, отсутствуют ярко выраженные клинические проявления. К жалобам относятся:
При появлении этих симптомов необходимо проконсультироваться со специалистом.
Диагностировать цервицит возможно на основании визуального осмотра, результатов кольпоскопии, цитологическое исследование мазков и БАК-посева. При помощи кольпоскопии трудно различить папилломавирус это или признаки дисплазии, поэтому дополнительно может быть назначено проведение биопсии с гистологическим исследованием.
Также показано ВПЧ-тестирование, для наличия и определения типа данного вируса. Цель исследования – изучить возможности дифференцированного подхода к диагностике и лечению хронического цервицита у женщин с ВПЧ-инфекцией, в зависимости от биомаркеров пролиферации и канцерогенеза эпителия шейки матки.
Профилактика цервицита
Для профилактики цервицита рекомендуются своевременная диагностика и лечение воспалительных заболеваний шейки матки. Женщина должна регулярно посещать гинеколога, особенно при появлении жалоб, проходить профилактические осмотры, избегать беспорядочных половых связей, вести здоровый образ жизни, укреплять иммунитет, использовать контрацепцию во избежание абортов и травматизации шейки матки.
Лечение цервицита подбирается индивидуально с учетом типа возбудителя, вызвавшего заболевание, а также индивидуальных особенностей организма пациентки. Лечение должно включать в себя два этапа: первый направлен на борьбу с инфекцией, снятие неприятных симптомов и облегчение состояния женщины; второй – на восстановление микрофлоры влагалища и повышение защитных сил общего и местного иммунитета.
Заниматься подбором лекарственных средств должен исключительно квалифицированный врач-гинеколог. Самолечение может нанести непоправимый вред женскому здоровью!
Медикаментозная терапия при острой форме заболевания может включать в себя:
Подбор средства, его дозировка, схема и длительность приема осуществляется в индивидуальном порядке.
При хроническом течении цервицита могут быть дополнительно использованы:
Данные группы препаратов способствуют восстановлению поврежденной слизистой шейки матки.
При запущенном воспалительном процессе или сопутствующей эрозии шейки матки пациентке могут применяться малоинвазивные оперативные методы:
Важно помнить, что противовоспалительное лечение необходимо проводить не только женщине, но и ее партнеру. При этом супругам следует приостановить половую жизнь до момента выздоровления.
В многопрофильном медицинском холдинге «СМ-Клиника» работают квалифицированные гинекологи с многолетним опытом практики в гинекологии. Диагностика заболеваний половой системы осуществляется на высокотехнологичном оборудовании лучших мировых производителей. Все это гарантирует достоверность обследований и высокую эффективность проводимой терапии.
Хроническим цервицитом в гинекологии называется заболевание, вызванное наличием очага воспаления в слизистой оболочке шейки матки, протекающее в течение длительного времени. Это нарушение чаще всего встречается у женщин репродуктивного возраста.
Основным признаком патологии являются выделения слизисто-гнойной консистенции из влагалища и боли внизу живота. Лечение предполагает комплексный подход с применением антибактериальных, гормональных и других препаратов.
📌 Содержание статьи
Данное заболевание возникает как следствие острого воспалительного процесса различной природы, который может пройти незамеченным, если женщина не обратит внимание на нехарактерные выделения.
Основные причины хронического цервицита разделяются на две большие группы:
Хронический цервицит определяется у 25% женщин, обращающихся к врачу по поводу венерических заболеваний. Среди возбудителей болезни преобладают трихомонады, гонококки, хламидии и другие агенты, передающиеся половым путем.
У женщин более старшего возраста заболевание может быть вызвано изменением гормонального фона вследствие снижения уровня эстрогенов.
В клинической медицине определены факторы риска заболевания хроническим цервицитом, среди которых выделяются:
Рекомендуем прочитать об остром цервиците. Из этой статьи вы узнаете о причинах и симптомах острого цервицита, методах диагностики, лечении.
А здесь подробнее о народных методах лечения цервицита.
Поскольку хронический цервицит может быть обусловлен различными причинами и локализоваться в любых отделах шейки матки, в клинической практике выделяется несколько видов патологии.
В международной классификации заболеваний такое разделение на виды не принято, но в нашей клинической практике различают эти две формы протекания заболевания.
Активный хронический цервицит протекает без какой-либо симптоматики и диагностируется только во время рецидива на фоне латентного течения. Обычно такая форма выявляется у женщины при плановом визите к гинекологу, когда на шейке матки обнаруживаются незначительные характерные выделения.
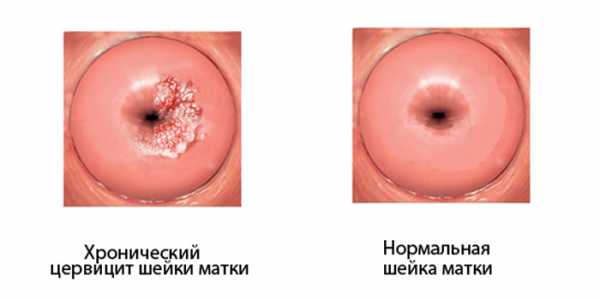
Неактивный хронический цервицит обычно не дает рецидивов и может длиться в течение многих лет без всяких проявлений. Заболевание может быть обнаружено при обследовании женщины, обратившейся с жалобами на воспалительный процесс во влагалище. Иногда неактивный цервицит может быть диагностирован по косвенным симптомам.
Разновидность патологии, при которой очаг воспаления локализован только на определенном участке слизистой канала шейки матки, обычно очаговый цервицит вызывают определенные виды патогенной микрофлоры.
Данная форма характеризуется слабой симптоматикой, такое течение наиболее характерно для хронического цервицита.
Такой вид патологии свойственен воспалительному процессу, возникшему вследствие проникновения гонококков, трихомонад и других возбудителей венерических заболеваний. Очаг поражения в этом случае может локализоваться как на наружных слизистых шейки матки, так и в цервикальном канале. Для хронического цервицита характерны скудные выделения, тогда как в острой фазе они очень обильные.
Это самая распространенная форма заболевания и наиболее частая причина развития воспалительного процесса в шейке матки. Причиной заболевания чаще всего являются гонококки, и обычно оно является следствием гонореи.
Данная разновидность болезни связана с одним из самых опасных для человека вирусом – папилломавирусом. Если он попадает на шейку матки, это может грозить изменением структуры клеток. Такая форма патологии требует принятия срочных терапевтических мер, поскольку перерождение клеток может привести к злокачественным новообразованиям.
Наиболее неприятный вид хронического цервицита, поскольку он обусловлен комбинацией нескольких инфекций, передающихся половым путем. Для этого вида патологии характерны множественные кисты на слизистой шейки матки.
Частичная деформация клеток часто происходит в цервикальном канале на стыке однослойного железистого и многослойного плоского эпителия. Такая патология носит название эктопии, и она во многих случаях бывает причиной возникновения и развития цервицита, поскольку шейка матки утрачивает свои защитные свойства.
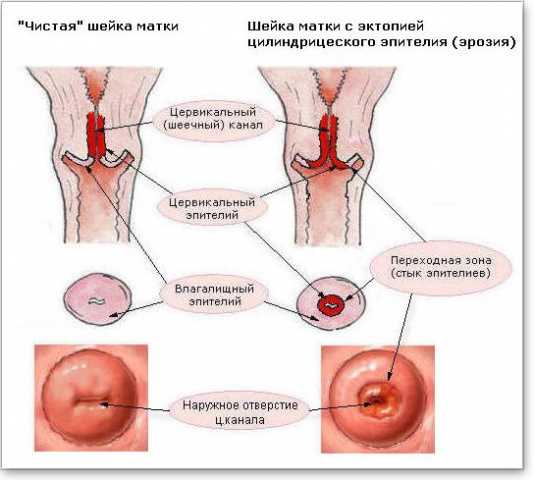
Такая комбинация заболеваний обычно вызвана теми же причинами, что и сам цервицит, основными из них являются: инфекция, попавшая в половые органы, очаги воспаления в матке или влагалище, нарушение гормонального баланса, наличие полипов и миом в матке.
Об эктопии шейки матки смотрите в этом видео:
Хронический цервицит в большинстве случаев протекает без ярко выраженных проявлений воспалительного процесса. Даже при острой форме заболевания выделения могут быть незначительными, если это не гнойная разновидность патологии, и женщина самостоятельно не может определить место образования слизи.
К основным симптомам хронического цервицита можно отнести следующие:
Мнение эксперта
Дарья Широчина (акушер-гинеколог)
Симптоматика хронического цервицита обычно смазана, единственной проблемой могут быть слабые выделения, и заболевание удается диагностировать только при обращении женщины к врачу по поводу других сопутствующих проблем.
Отсутствие своевременной адекватной терапии хронического цервицита грозит женщине серьезными осложнениями, поскольку воспалительный процесс может постепенно затронуть другие ткани и органы мочеполовой системы, и инфекция проникнет в матку и ее придатки. Последствием такого процесса может стать поражение яичников и фаллопиевых труб, развитие в них спаечных явлений, а также образование кист и инфильтратов.
Такое течение заболевания грозит нарушением репродуктивной функции и может привести к бесплодию. Шейка матки может уплотниться, что грозит развитием серьезных осложнений. Возникает риск дисплазии половых органов.
Мнение эксперта
Дарья Широчина (акушер-гинеколог)
Если причиной заболевания стал вирус папилломы человека, значительно возрастает риск перерождения клеток и образования злокачественных опухолей.
Выявление данной патологии затруднено в силу разных причин, основной из которых является отсутствие неприятных проявлений болезни и отсутствие у женщины объективных жалоб. В связи с этим диагноз зачастую ставится при обращении пациентки к врачу с совсем другими проблемами.
Первым этапом диагностики является сбор анамнеза, во время которого врач должен выяснить, имелись ли у пациентки в недавнем прошлом выделения из влагалища, и каков был их характер.
При гинекологическом осмотре при помощи зеркал определяется состояние шейки матки, и если оно вызывает у гинеколога подозрение, он проводит кольпоскопию, то есть осмотр с применением увеличительной оптики.
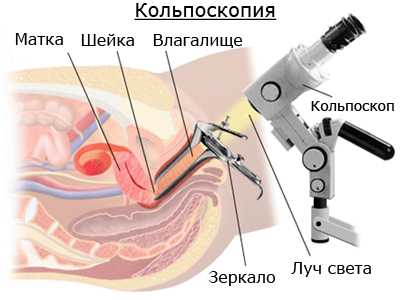
Если во время процедуры определяется наличие слизи в цервикальном канале и гиперемия шейки матки, с большой долей вероятности можно говорить о хроническом цервиците.
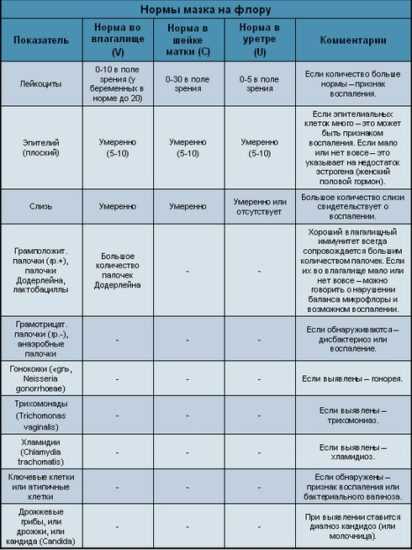
Более точная диагностика проводится с помощью лабораторных исследований, среди которых самым информативным является анализ мазка.
Результаты данного анализа различаются в зависимости от формы заболевания: при остром цервиците главным диагностическим признаком является повышенное количество лейкоцитов и излишняя величина ядер клеток цилиндрического эпителия, а при хроническом течении патологии заметны следы разрушения этих клеток.
Также необходимо проведение анализа на бакпосев для точного определения возбудителя инфекции, от этого будет зависеть схема лечения.
Диагностический комплекс включает также общий анализ мочи и крови для подтверждения наличия в организме воспалительного процесса.
Если у врача возникает подозрение на наличие спаек в маточных трубах, необходимо провести ультразвуковое исследование. Оно также поможет определить наличие очага воспаления в придатках и яичниках.
Назначение комплекса терапии зависит от причины, спровоцировавшей воспаление и изменение состояния тканей:
 Если хронический цервицит обусловлен инфекционным поражением тканей, обязательным компонентом схемы лечения являются антибиотики, выбор которых зависит от вида возбудителя и его резистентности к конкретному препарату.
Если хронический цервицит обусловлен инфекционным поражением тканей, обязательным компонентом схемы лечения являются антибиотики, выбор которых зависит от вида возбудителя и его резистентности к конкретному препарату.Чаще всего применяются такие препараты, как Доксициклин и Таривид.
Лечение хронического цервицита – это длительный процесс, требующий четкого соблюдения всех врачебных рекомендаций.
В случае своевременной диагностики и назначения адекватного лечения воспалительный процесс в шейке матки может быть полностью ликвидирован, и женщина может забеременеть и родить здорового ребенка.
Профилактическими мерами для любого воспалительного заболевания женской мочеполовой системы является упорядоченная половая жизнь, защищенный секс, здоровый образ жизни и регулярные визиты к гинекологу.
Рекомендуем прочитать о неспецифическом кольпите. Из статьи вы узнаете о причинах и симптомах неспецифического кольпита, диагностике, лечении.
А здесь подробнее об остром вагините.
Обращаться к врачу необходимо при появлении любых выделений из влагалища и болевых ощущений внизу живота, поскольку это в любом случае является признаком нарушений в функционировании репродуктивных органов. Острая форма всех воспалительных процессов гораздо легче поддается лечению, при этом риск перехода их в хроническую стадию минимизируется.
О лечении хронического цервицита фонофорезом (НЧУЗ) смотрите в этом видео:
Похожие статьи

Острый цервицит: причины, симптомы, лечение...
Практически незаметный, острый цервицит может наделать немало бед. Причины кроются в инфекциях, ослабленном иммунитете, а также несоблюдении правил гигиены. Симптомы появляются, если цервицит - отражение другого заболевания. Лечение комплексное.
Эндометрит: лечение хронического, острого...
Разный эндометрит лечения требует также различного. Методы терапии, схемы для лечения хронического и острого, послеродового и аутоиммунного, гнойного будут несколько отличаться. Хотя препараты могут совпадать.
Физиотерапия при эндометрите: как проходит лечение...
В комплексе с медикаментами физиотерапия при эндометрите помогает скорейшему избавлению от проблемы. Лечение может включать как комплекс процедур (особенно актуально при хронической форме), так и определенные воздействия.К сожалению, случаи хронического цервицита отнюдь не редкость в современной гинекологической практике. Это коварное заболевание, которое нередко протекает практически бессимптомно, но вместе с тем сказывается на работе репродуктивной системы и нередко приводит к развитию бесплодия.
Основные причины хронического цервицита
Цервицит — воспаление слизистой оболочки шейки матки. В большинстве случаев воспалительный процесс вызван активностью бактериальной микрофлоры. Реже причиной болезни являются грибковые организмы и вирусы.
Сразу же стоит отметить, что цервицит может быть одним из осложнений той или иной венерической болезни, поэтому к факторам риска в первую очередь стоит отнести беспорядочную половую жизнь и частую смену партнеров.
Кроме того, воспаление нередко возникает на фоне ослабления иммунной системы. Механические травмы шейки матки, в том числе и те, которые вызваны гинекологическими процедурами, также могут быть причиной хронического цервицита. Использование внутриматочных спиралей увеличивает риск поражения слизистой оболочки. В отдельных случаях цервицит возникает в результате воздействия некоторых химических веществ, например сперматоцидов, которые содержатся в определенных контрацептивах.
Основные симптомы хронического цервицита
К сожалению, данная болезнь далеко не всегда сопровождается заметными симптомами. Тем не менее большинство женщин замечают нехарактерные скудные выделения белого цвета, иногда с примесями гноя. Время от времени появляются боли внизу живота, которые, впрочем, быстро исчезают. К симптомам можно отнести и кровянистые выделения после полового акта. Гораздо реже наблюдаются боли при мочеиспускании.
На самом деле крайне важно вовремя проходить плановые гинекологические осмотры, так как чаще всего это единственный способ определить наличие заболевания на ранних стадиях. Хронический активный цервицит приводит к уплотнению тканей стенки матки. Кроме того, воспалительный процесс может распространяться и на другие органы половой системы, вызывая те или иные поражения матки и яичников. Прогрессирование болезни сказывается на репродуктивной функции — нередко его результатом является бесплодие.
Лечение хронического цервицита
Безусловно, при наличии малейших подозрений на воспаление необходимо обратиться к гинекологу. Только врач может поставить диагноз «хронический цервицит», причем после получения результатов анализов и визуального осмотра шейки матки (наблюдается отек и покраснение ее слизистой оболочки).
Лечение хронической формы заболевания — процесс длительный. Довольно часто терапия включает в себя прием антибиотиков. Здесь важно определить разновидность возбудителя, так как это помогает выбрать действительно эффективное лекарство.
Кроме того, обязательными частями лечения являются правильная диета, дополнительный прием витаминов и минералов. В свою очередь, иммуномодулирующие лекарства помогают восстановить работу иммунной системы, что значительно ускоряет процесс выздоровления. Необходимой считается и физиотерапия. Как правило, при хроническом цервиците эффективным оказывается электрофорез с использованием специальных лекарственных препаратов.
Переход любого гинекологического заболевания в хроническую форму требует от пациентки периодических осмотров у специалиста, соблюдения предписанной терапии – с целью исключения обострения патологии. Нарушение рекомендаций лечащего врача способно привести к развитию необратимых последствий, вплоть до бесплодия.
Патология относится к одной из распространенных проблем. По среднестатистическим данным, к заболеванию относится половина всех видов воспаления в органах малого таза, четвертая часть женщин находится на учете у гинеколога в связи с указанной проблемой. Две трети больных – это женский пол 25-45 лет, в редких случаях хронический цервицит встречается у подростков и во время менопаузы.
В системе МКБ патология включена в код N72.
Специалисты выделяют два варианта источника болезни:
Факторы риска представлены:
Проблема может регистрироваться и у беременных – в этом периоде существует опасность для плода и его дальнейшего развития.
В основе заболевание лежит снижение работоспособности аутоиммунной системы, при котором могут наблюдать переходы от фазы ремиссии к обострениям. Цервикальный канал является естественным барьером, предохраняющим орган от проникновения патогенной микрофлоры.
Происходит замедление процессов регенерации, дистрофические изменения внешнего и внутреннего цервикса. В нижнем слое слизистого покрова отмечается разрастание соединительнотканных элементов. Железы закупориваются плоскоклеточным эпителием, формируются наботовы кисты.
По мере дальнейшего воспаления в процесс вовлекаются соединительные ткани и мышечные слои шейки матки.
Хронический цервицит шейки матки подразделяется по нескольким факторам.
Этиологический включает в себя: специфический цервицит, спровоцированный ЗППП, неспецифический – возникающий под воздействием условно-патогенной микрофлоры или других неинфекционных причин, атрофический – образующуйся при истончении эндоцервикса и экзоцервикса и последующем воспалении.
По распространенности недуг подразделяется следующим образом:
В отечественной медицине существует дополнительное деление хронического цервицита: неактивный, активный и умеренный. Активная форма не имеет симптоматики и определяется при обострении, неактивная – не дает рецидивов, на протяжении нескольких лет не имеет проявлений. Умеренная форма регистрируется по слабовыраженным, но постоянно присутствующим признакам.
Патология часто не имеет определенных клинических проявлений. Во время латентного течения отмечаются незначительные выделения – слизистого или гнойно-слизистого характера, увеличивающиеся в объеме перед или после менструации. Болезненных ощущений нет.
В стадии обострения усиливаются влагалищные выделения, изменяется их цвет – на мутный или желтоватый, за счет включения в них гнойного секрета. Пациентки при цервиците с обострением предъявляют жалобы на тянущие боли в нижнем участке живота, усиливающиеся при половых контактах или во время мочеиспускания. После сексуальных отношений отмечается присутствие крови в выделениях.
На фото показано, что такое хронический цервицит шейки матки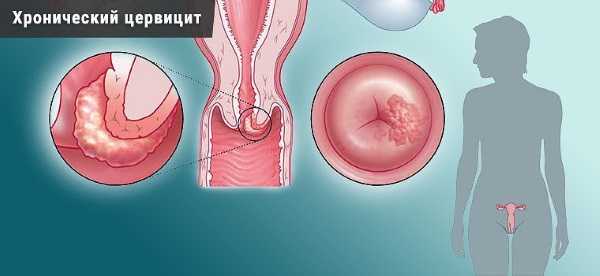
Пациентка проходит гинекологический осмотр, при котором фиксируется незначительная отечность слизистого покрова и цервикального канала. В районе экзоцервикса обнаруживаются эрозии и папилломы.
Чтобы подтвердить диагноз больная проходит ряд исследований:
Этиотропная форма воздействия подразумевает применение средств по причинам возникновения патологического процесса. Инфекционный цервицит требует использования антибактериальных и противовирусных средств, с учетом типа возбудителя: Амоксициллина, Ампициллина, Доксициклина, Цефазолина, Цефиксима. При терапии атрофического цервицита используют гормональные препараты – Триквилар, Овестин, Прогинова.
После терапии антибактериальными препаратами проходит восстановление показателей микрофлоры влагалища. Используются местные средства – суппозитории, тампоны, орошения. Основные эубиотики представлены Ацилактом, Кипфероном, Лактожиналем, Триожиналем. Дополнительно рекомендуются специализированные гели для интимной гигиены – Лактацид, Эпиген интим, Саугелла.
Вспомогательная терапия подразумевает назначение физиотерапевтических процедур, иммунотерапии, фитотерапии. Лечение позволяет ускорить восстановление слизистого покрова, повысить показатели иммунитета, предотвратить обострение болезни.
Пациенткам назначаются иммуномодуляторы – Виферон, Кагоцел, Гроприносин, витаминные комплексы – МультиМакс, Центрум, Витрум, Компливит.
При отсутствии положительной динамики при терапии больной может быть назначено хирургическое решение проблемы: криотерапия, лазерная терапия, трахелопластика.
Неверно подобранная схема терапии или игнорирование заболевания может привести к развитию к гипертрофическим изменениям шейки матки, формированию изъязвлений и эрозий на ее поверхности, полипозных разрастаний.
Хроническое течение воспаления провоцирует дисплазию, увеличение вероятности возникновения рака органа. Анатомические изменения, отклонения в составе слизистого секрета, продуцируемого цервикальным каналом, способствует развитию шеечного бесплодия.
Заболевание имеет условно-благоприятный прогноз. При постоянном наблюдении, периодической сдаче анализов патология не переходит в осложнения.
На видео причины, симптомы и лечение хронического цервицита шейки матки:
Цервицит характеризуется слизисто-гнойными выделениями из шейки матки, которые видны на шейке матки. К заболеванию относятся и межменструальные кровотечения – при осмотре пораженная шейка матки кровоточит при соприкосновении с марлевым тампоном или шпателем. Цервицит, если его не лечить или лечить неправильно, может перейти в хроническое воспаление, привести к фиброзу и затвердению шейки матки и даже подготовить почву для неопластических изменений.
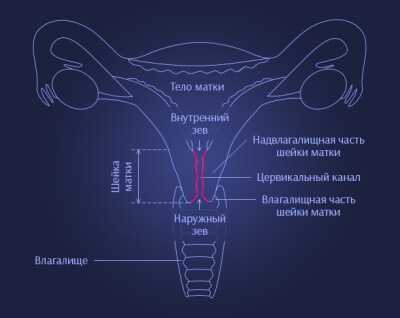
Матка (матка) делится на 3 анатомических отдела:
Шейка матки (collum uteri) состоит из влагалищной (portio vaginalis) и надвлагалищной (portio supravaginalis) частей и цервикального канала (endocervix). Влагалищная часть покрыта многослойным плоским неороговевающим эпителием. Цервикальный канал выстлан однослойным цилиндрическим железистым эпителием со слизеобразующими, реснитчатыми и резервными клетками.Область, где плоский эпителий становится железистым, называется железистым эпителием. переходная зона (Т-зона) - шириной около 1 см. По этой линии происходит динамический процесс замещения обоих эпителиев и возникают наиболее частые преднеопластические и неопластические изменения. Его локализация зависит от возраста и гормонального статуса. У женщин детородного возраста переходная зона располагается на поверхности шейного диска, вблизи наружного отверстия.
Плоский эпителий более склонен к воспалению, вызванному возбудителями вагинальных инфекций – цервицит может быть связан с вагинальной трихомонадой или вирусом простого герпеса (ВПГ, особенно ВПГ-2).Chlamydia trachomatis и гонорея (Neisseria gonorrhoeae) с большей вероятностью поражают железистый эпителий.
Инфекции интимных зон, особенно Mycoplasma genitalium и бактериальный вагиноз, могут играть роль в этиологии цервицита. В группу риска входят женщины, не избегающие рискованного сексуального поведения и женщины в послеродовом периоде, перенесшие повреждение эпителия шейки матки во время физиологических родов, а также пациентки после некоторых гинекологических процедур, например, после родов.после гистероскопии или вагинальной гистерэктомии.
Причины персистирующего цервицита, несмотря на возобновление антибактериальной терапии, до сих пор не выяснены. Считается, что причиной стойкого воспаления могут быть химические факторы или аномальный состав вагинальной флоры. Физиологическая микрофлора придает естественную колонизационную устойчивость, но ее также формируют аэробные и анаэробные микроорганизмы с патогенным потенциалом. Длительные количественные и качественные изменения биоценоза влагалища способствуют развитию местной инфекции и даже транслокации возбудителя в полость матки.
Цервицит часто протекает бессимптомно или с легкой симптоматикой. В симптоматических случаях наблюдаются гнойные или слизисто-гнойные выделения из цервикального канала, также бывают межменструальные кровотечения, особенно после вагинального полового акта. Больные могут жаловаться на жжение, зуд вульвы и боли, связанные с половым актом.
Гинеколог проводит осмотр с помощью зеркала для сбора выделений.Цервикальный мазок используется для посева и тестирования на антиген. По результатам обследования решается вопрос о диагнозе и дальнейшем лечении.
Лечение цервицита зависит от этиологического фактора заболевания.
Пероральный нифурател используется для лечения хламидийных урогенитальных инфекций, химиотерапевтическое средство, оказывающее сильное ингибирующее действие на рост Chlamydia trachomatis. (Через несколько недель следует провести бактериологический контроль.)
Инфекция Chlamydia trachomatis очень часто сосуществует с инфекцией Neisseria gonorrhoeae, поэтому рекомендуется лечить оба заболевания одновременно. Гонорейная инфекция в основном лечится ударной дозой пенициллина. В терапию также входят препараты, угнетающие выведение антибиотика, благодаря чему повышается концентрация пенициллина в организме. В случае резистентных к пенициллину штаммов рассматривается назначение других препаратов (хинолонов, цефалоспоринов).
До сих пор не существует лечения, которое могло бы полностью устранить ВПГ из организма.Терапия герпетической инфекции предполагает применение противовирусных препаратов (ацикловир), подавляющих размножение этого возбудителя (как 1-го, так и 2-го типа). Трихомониазные инфекции лечат противопротозойными химиотерапевтическими средствами, например нифурателом.
Для облегчения симптомов интимных инфекций (боль, жжение, зуд, отек, покраснение, выделения) применяют раствор бензидамина гидрохлорида для промывания наружных половых органов.Препарат обладает противовоспалительными, обезболивающими, антисептическими и местноанестезирующими свойствами.
Целесообразно лечить партнеров больных цервицитом, передающимся половым путем (инфекции Chlamydia trachomatis, Neisseria gonorrhoea, Trichomonas vaginalis).
.Воспаление матки может поражать слизистую оболочку матки или шейку матки, или и то, и другое. Воспаление матки может быть острым или хроническим. Это может быть вызвано различными факторами, например, раздражением матки, приемом лекарств для регулирования менструального цикла. Бывает, что она возникает в результате аборта или после родов.
Воспаление матки вызывается:
Цервицит — распространенное женское заболевание. Спираль может быть источником инфекции. Заражение может произойти в результате отсутствия стерильности при введении. Иногда спираль уже установлена, и бактерии перемещаются по нити. Заболевание также может развиться от вагинальной инфекции . Воспаление матки иногда может появиться после родов. Факторы, повышающие вероятность развития воспаления матки, включают недостаточный вес, плохое питание и снижение иммунитета.
Симптомы воспаления включают покраснение и незначительное увеличение матки. Симптомами воспаления матки, которые может заметить женщина, является появление желтоватых или прозрачных выделений. Иногда выделения не могут свободно оттекать и образуется абсцесс, тогда женщина может испытывать сильную боль в животе и давление в нижней части живота. Пожилые женщины с воспалением матки чаще испытывают боль в животе. Шейка матки у них уже и риск развития абсцесса выше.Абсцесс может привести к общей инфекции кровотока, называемой сепсисом. Воспаление матки может распространяться по маточным трубам на яичники. Следствием может быть бесплодие. Другие симптомы включают: умеренную лихорадку, головную боль, слабость, потерю аппетита, боль в спине, зуд во влагалище.
Дополнительно при хроническом состоянии отмечаются: слабость в конечностях, нерегулярные менструации, запоры, белые выделения. У беременных воспаление матки может вызвать выкидыш.
При воспалении после родов возникают также дополнительные: учащение пульса, высокая температура, тошнота, локальные боли.
Воспаление матки иногда может привести к бесплодию.
Лечение воспаления матки должен проводить специалист. Вы должны обратиться к врачу, когда женщина замечает большие выделения из влагалища или обесцвеченные выделения. Врач осматривает матку посредством физического осмотра, или вы можете осмотреть шейку матки с помощью зеркала.Дополнительным тестом, помогающим поставить диагноз, является мазок или посев из шейки матки. Если воспаление матки вызвано воздействием холода, лечение следует начинать с тепла, например, с принятия горячей ванны. При появлении сильных болей рекомендуется несколько раз облить область нижней части живота холодной и теплой водой. Клизма рекомендуется для облегчения симптомов запора и очистки кишечника.
Лечение воспаления матки включает использование пероральных и местных антибактериальных и противогрибковых средств в виде пессариев, вагинальных таблеток и кремов. препараты эстрогена также полезны при лечении инфекций. В случае резистентных к противовоспалительному лечению эрозий применяют методы ликвидации железистого эпителия (криотерапия, прижигание, электрокоагуляция). Также используются антибиотики. Однако после лечения антибиотиками врач должен провести выскабливание полости матки, чтобы исключить опухолевые изменения.
Следует помнить, что любая развившаяся эрозия должна пройти цитологическое исследование с целью возможной проверки на наличие рака матки .
Не ждите приема у врача. Воспользуйтесь консультациями со специалистами со всей Польши сегодня на abcZdrowie Найдите врача.
. См. также:
Часть I: Болезни, проявляющиеся изъязвлением половых органов
Часть III: Воспаление органов малого таза
Часть IV: Болезни, связанные с выделениями из влагалища
Сокращения:
BW - бактериальный вагиноз;
ВПГ - вирус герпеса;
NAAT - Анализы амплификации нуклеиновых кислот;
PID - воспалительные заболевания органов малого таза;
STD - Заболевания, передающиеся половым путем
Цервицит
Цервицит проявляется в основном 1) наличием гнойных или слизисто-гнойных выделений из цервикального канала, видимых в цервикальном отверстии или на тампоне, введенном в цервикальный канал, и/или 2) упорным кровотечением из цервикального канала, которое легко устраняется. индуцируется путем осторожного введения тампона в наружный рот.Цервицит часто протекает бессимптомно, хотя некоторые женщины сообщают об аномальных выделениях из влагалища или кровотечениях между менструациями (например, после полового акта). При микроскопическом исследовании вагинальных выделений более 10 лейкоцитов в большом поле зрения ( бели ) связывают с цервицитом, вызванным хламидиями ( Chlamydia trachomatis ) или гонореей ( Neisseria gonorrhoeae ). При отсутствии симптомов вагинита слишком большое количество лейкоцитов может быть чувствительным индикатором цервицита с высокой отрицательной прогностической ценностью.[1] Хотя некоторые эксперты считают обнаружение повышенного числа сегментоядерных лейкоцитов в образце, окрашенном по Граму, полезным маркером цервицита, стандарты для такого анализа еще не установлены. Более того, он имеет низкую прогностическую ценность положительных результатов в случае заражения Ch. trachomatis и N. gonorrhoeae и не доступен в большинстве кабинетов врачей. Хотя обнаружение цервикального секрета из цервикального канала специфично для диагностики гонококкового цервицита, этот тест не очень чувствителен, так как эти бактерии обнаруживаются только у 50% инфицированных женщин.
.Шейка матки играет чрезвычайно важную роль в производстве слизи, которая является защитным барьером для бактериальной флоры. Второй важной функцией шейки матки является ее значение в зачатии, вынашивании и рождении ребенка. Именно цервикальный канал позволяет сперматозоидам проникать в матку из влагалища. Во время беременности он действует как сфинктер, закрывающий полость матки, а во время родов позволяет ребенку выйти.
Под влиянием гормонов шейка матки претерпевает множество изменений в течение месячного цикла. В бесплодной фазе она твердая, сухая и закрытая. По мере приближения овуляции отверстие открывается, шейка влагалища становится мягче и приподнимается. За это время вырабатывается слизь, дружественная к сперматозоидам. После овуляции шейка матки возвращается в предовуляционное состояние.
Как уже упоминалось, женщина может не знать, что у нее есть проблемы с шейкой матки, потому что многие состояния малосимптомны.А те, что появляются, не четкие. Так обстоит дело и с довольно популярным недугом под названием эрозия шейки матки.
Но в этом названии часто неправильно пишут любое покраснение вагинальной части шейки матки (профессионально называемое эритроплакией). Понятие истинной эрозии шейки матки сохраняется только для дефектов эпителия шейки матки. С другой стороны, большинство эрозий, диагностируемых «на глаз», представляют собой эктопии, т. е. смещение цилиндрического эпителия из цервикального канала в вагинальный диск.Истинные эрозии чаще всего возникают у сексуально активных женщин в возрасте от 25 до 35 лет. Они могут быть следствием цервицита или вагинита, механической травмы (например, во время родов, выкидыша).
Симптомы : Обычно не возникает. Иногда перед менструацией бывают белые, желтые или зеленоватые неприятно пахнущие выделения. У вас могут появиться кровянистые выделения между менструациями или после полового акта, а также боль внизу живота.
Тесты : Поражение может быть обнаружено при гинекологическом осмотре.Для постановки правильного диагноза необходимо пройти цитологическое исследование или кольпоскопию.
Терапия : Применяют фармакологическое лечение, а если оно не приносит улучшения, то место поражения смазывают специальным препаратом, прижигают электричеством, замораживают жидким азотом или удаляют световыми волнами. В исключительных случаях проводятся более инвазивные процедуры, такие как иссечение фрагмента шейки матки (конизация).
Полезно знать : Истинная эрозия может быть симптомом предраковых и раковых состояний шейки матки.
Воспаление шейки матки развивается при инфицировании простейшими (например, вагинальный трихомониаз), бактериями (например, хламидиями, гонореей), вирусами или грибками. Заражению способствуют механические повреждения шейки матки, а также частая смена половых партнеров.
Симптомы : Воспаление может протекать бессимптомно, но между менструациями наблюдается больше выделений из влагалища, кровянистых выделений или кровотечений.
Анализы : Для выявления воспаления шейки матки требуется гинекологическое обследование и сбор выделений из шейки матки для посева. Это позволяет выявить микробы, вызвавшие воспаление.
Терапия : Интравагинальные противовоспалительные препараты, антибиотики (местные или системные) и иногда гормональные препараты используются для лечения воспаления шейки матки.
Полезно знать : Если не лечить, цервицит может распространиться дальше на половые пути.
Кисты шейки матки представляют собой небольшие одиночные или множественные фолликулы, заполненные слизью или слизисто-гнойным содержимым. Гнойные выделения появляются при развитии воспаления. Кисты образуются в результате закрытия устья шеечных слизистых желез разрастающимся эпителием, чаще всего при заживлении эрозий. Возникают у женщин детородного возраста, особенно у уже рожавших.
Симптомы: Жалоб нет.
Анализы : Проводятся гинекологическое обследование и цитологическое исследование.
Терапия : Если врач принимает решение об удалении кисты, очаг прокалывают, удаляют его содержимое, а опорожняемую железу замораживают жидким азотом или прижигают лазером или электрическим током.
Полезно знать : Если не лечить, железы Набота обычно исчезают через некоторое время, но имеют склонность к рецидивам.
Рак шейки матки занимает первое место среди онкологических заболеваний репродуктивных органов у женщин. Рак шейки матки чаще всего выявляют у женщин в возрасте 40–55 лет, но есть и большая группа женщин, у которых рак развивается после 25 лет. Некоторые типы вируса папилломы человека (ВПЧ), передающиеся половым путем, ответственны за образование рака.
Симптомы : Предраковые изменения или ранний рак не вызывают симптомов. По мере прогрессирования заболевания возможны необычные кровотечения (между менструациями, после полового акта, постменопауза), обильные выделения из влагалища, боли внизу живота во время полового акта или при мочеиспускании и, казалось бы, не связанные с раком отеки на ногах. Месячные длятся дольше и обильнее.
Тесты : Основные тесты — цитология и кольпоскопия.Во время обследования берется материал для гистологического исследования.
Терапия : Лечение рака шейки матки зависит от стадии заболевания. Предраковые поражения лечат фармакологически. Если это прединвазивный рак, применяют лазерную хирургию, криохирургию или хирургическую конизацию (удаление части шейки матки). На инвазивной стадии необходимо удалить матку (гистерэктомия), а лучевая терапия является дополнительным лечением. При метастазах в другие органы применяют химиотерапию.
Полезно знать : Ежегодно более 3,5 тыс. Полька узнает, что у нее рак шейки матки, и каждый день от него умирает до 5 женщин. Но рак можно эффективно предотвратить с помощью надлежащей профилактики и ранней диагностики. Цитология является ценным исследованием (его следует проводить первый раз после начала полового акта, затем регулярно каждый год). Вакцины также являются оружием против ВПЧ (их можно вводить с 12 лет).
Женщины обычно не знают, что они подвергаются риску заражения различными инфекциями после полового акта, включая ВПЧ, который может вызвать рак шейки матки.Развитие новообразования происходит в результате длительного инфицирования вирусом папилломы человека, особенно высококанцерогенными типами ВПЧ 16 и 18, которые вызывают более 70% заболеваний. случаев заболевания. Около 30 типов ВПЧ поражают слизистую половых органов и 15 вызывают рак шейки матки. Если вирус имеет онкогенные признаки, риск заражения увеличивается: в 2 раза - при начале половой жизни в раннем возрасте, а также при курении, в 2 - 4 раза после рождения троих и более детей, а также когда она становится инфицированных венерическими заболеваниями, в 4 раза, если мы годами использовали оральные контрацептивы.
ВПЧ также может вызывать развитие других видов рака, таких как плоскоклеточный рак ануса, вульвы, полового члена и даже пищевода. Недавние исследования показывают, что презервативы не защищают от ВПЧ, если они не содержат вируциды. Относительную безопасность обеспечивают так называемые барьерная контрацепция, т.е. вагинальные вкладыши и кольца. Важным элементом профилактики является сохранение моногамных отношений и верность обоих партнеров.
В странах, где мазки Папаниколау были введены 20 лет назад, смертность снизилась. В Исландии на 80%, в Финляндии на 60%, в США и Швеции на 50%. Заказать жидкостную цитологию LBC с гинекологической консультацией можно на сайте medonetmarket.pl. По сравнению с традиционной цитологией она показывает в 2 раза более высокую выявляемость интраэпителиальных поражений.
Эпителиальные клетки шейки матки делятся на нормальные, атипичные, предраковые и раковые.Наличие атипичных клеток требует повторного цитологического исследования после противовоспалительного лечения. При подозрении на предраковые изменения назначают кольпоскопию. Кольпоскопия и тестирование ДНК ВПЧ, которое является тестом на онкологию вируса, также проводятся для проверки неясных результатов.
Кольпоскопия – это специализированное обследование шейки матки, проводимое с помощью оптического аппарата, освещающего ее внутреннюю часть. Иногда стенки шейки матки покрывают специальным раствором, делающим пораженные участки видимыми и позволяющим произвести точный забор.Однако, если изменения не могут быть точно оценены, проводят колонизацию. Это тип биопсии, выполняемой под общим наркозом. Исследование собранного фрагмента шейки матки позволяет определить, являются ли изменения предраковым состоянием или раком.
При диагнозе «рак» необходимо определить тяжесть заболевания. И так: I степень означает, что рак ограничен шейкой матки, II - выходит за пределы шейки матки и может занимать 2/3 влагалища в верхней его части, III - прорастает стенку матки и все влагалище, IV - рак прорастает мочевой пузырь, прямую кишку и другие органы.
Иногда цитология недостаточно рано выявляет поражения. Это когда они расположены там, где щеточка для мазка Папаниколау не может достать. Это возможно, потому что шейка около 4 см, а щетинки кисти - 1 см.
Многие женщины, которым удалили матку, задаются вопросом, нужно ли им регулярно сдавать мазок. Если остаток шейки матки или ее часть - обязательна цитология.Если хирург покинул так называемую культя влагалища - тоже. Исключение составляют случаи, когда матка и придатки были удалены по поводу миомы.
Тест: Анна Ярош
Контент от medonet.pl предназначен для улучшения, а не замены контакта между Пользователем Сайта и его врачом. Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом.Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте. Нужна консультация врача или электронный рецепт? Зайдите на halodoctor.pl, где вы получите онлайн-помощь - быстро, безопасно и не выходя из дома.
Рак шейки матки – крайне коварное заболевание.При раннем обнаружении, когда он еще находится в доинвазивной фазе, он дает 99,9 процента. шансы на успех...
Ханна ЩигелШейка матки – важная часть репродуктивной системы женщины.Расположенный между влагалищем и телом матки, он является путем менструальной крови, а также ...
Анна Тайлец | Онет.ВПЧ – очень опасный вирус, который участвует в развитии рака шейки матки. Путей заражения много. Предполагалось, что вирус ВПЧ может быть ...
Марта ПавлякВо время беременности важно контролировать многие процессы в организме матери.Реагировать необходимо при любых осложнениях...
Дисплазия шейки матки — это термин, который также относится к термину цервикальная интраэпителиальная неоплазия, сокращенно CIN.Это изменение определяется как ...
Открытые шейки зубов болезненны, неприятны и могут даже привести к потере зубов.Обнаженные шейки зубов являются результатом рецессии, т. е. …
Конизация шейки матки представляет собой не что иное, как гинекологическую и хирургическую процедуру, которая проводится женщинам, у которых были показаны результаты мазка Папаниколау...
Исследователи из Лондонского университета королевы Марии разработали тест, который на 100 процентов. он, безусловно, выявляет рак шейки матки - рак, который вызывает пять смертей...
Вакцина против ВПЧ защищает организм от заражения вирусом папилломы человека.Вирус чаще всего передается половым путем,...
Марлена КостыньскаРак шейки матки — это рак, который полностью излечим при раннем выявлении.К сожалению, в большинстве случаев химиотерапия используется столько ...
Шейка матки — нижний отдел женского полового органа. Он играет важную роль как поддерживающий беременную матку аппарат и в механизме родов. Он состоит из вагинальной части и брюшной части. Он состоит из соединительной и мышечной ткани, его влагалищная часть выстлана многослойным плоским эпителием, а изнутри канал выстлан однослойным железистым эпителием.
Из раковых образований, расположенных в шейке матки, наиболее распространенным является рак, то есть рак эпителиальных клеток.
Рак шейки матки в настоящее время является третьим наиболее распространенным раком в мире у женщин. Более 85% новых случаев приходится на женщин, проживающих в развивающихся странах, из них более 54 000 зарегистрировано в Европе в 2009 г. В то время этот рак был на 5-м месте по количеству случаев злокачественных новообразований среди женщин в Европе.
Польша является одной из стран со средней заболеваемостью этим раком. Тем не менее, он имеет один из самых высоких показателей заболеваемости и смертности в Европе.
Пик заболеваемости этим раком в Польше приходится на 6-е десятилетие жизни. Последние годы свидетельствуют об увеличении числа случаев заболевания у женщин более молодого возраста (от 35 до 44 лет).
В Польше у нас также один из самых низких показателей 5-летней выживаемости в Европе, что является мерой эффективности лечения этого рака. Этот процент составил 48,3% по сравнению со средним показателем по Европе 62,1%. Излечимость зависит в первую очередь от стадии рака шейки матки при постановке диагноза, типа микроскопического строения, степени зрелости опухоли, глубины поражения тканей матки и наличия метастазов в лимфатических узлах.
В течение последних 40 лет в Польше наблюдается систематическое медленное снижение заболеваемости и смертности от этого вида рака.
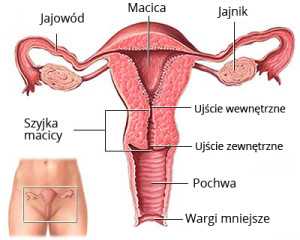
Рак шейки матки — это первый вид рака у человека, который был идентифицирован как имеющий факторы риска, необходимые для его развития. Это вирусы папилломы человека (ВПЧ) с высоким канцерогенным потенциалом, которые передаются половым путем и вызывают хроническую инфекцию.
Персистирующие инфекции типами этого вируса с высоким канцерогенным потенциалом ответственны за формирование рака эпителия шейки матки, вульвы и влагалища, а также заднего прохода и нижнего отдела толстой кишки.ВПЧ-инфекция является одним из наиболее распространенных заболеваний, передающихся половым путем. Презервативы не являются достаточной защитой от него. Заболеваемость ВПЧ-инфекцией наиболее высока у женщин в возрасте до 20 лет и резко снижается после 30 лет. Это связано с возрастом начала половой жизни и транзиторным характером инфекции более чем у 80% инфицированных.
Имеются данные, свидетельствующие о том, что более половины сексуально активного населения хотя бы раз в жизни рискуют заразиться этим вирусом.В большинстве случаев эти инфекции носят транзиторный характер, но у них не вырабатывается иммунитет к дальнейшим инфекциям, даже с тем же типом вируса ВПЧ. Несмотря на распространенность ВПЧ-инфекции, рак является очень редким ее последствием.
Существует много типов ВПЧ, но только часть из них ответственна за высокий риск развития рака.
Факторы риска инфицирования ВПЧ включают:
● ранний возраст начала половой жизни,
● количество сексуальных партнеров/партнеров,
● анальный секс,
● наличие других инфекций, передающихся половым путем
● курение,
● гормональная контрацепция,
● ослабленный иммунитет (напр.ВИЧ-инфекция или препараты, снижающие иммунитет).
● возраст,
● количество доставок,
● низкий социально-экономический статус,
● неподходящая диета (с низким содержанием витамина С),
● наличие онкологических заболеваний в семье.
Рак шейки матки не проявляет характерных клинических симптомов ни на одной стадии своего развития. Они зависят от стадии опухоли и локализации метастазов. Выделения из влагалища и кровотечения из половых путей являются симптомами очень распространенных нераковых заболеваний и являются причиной наиболее частых обращений к гинекологам.Эти неспецифические симптомы сопровождают вагинит и гормональные сбои, которые могут возникнуть в любом возрасте. В случаях рака они возникают на более высоких стадиях заболевания.
Боли внизу живота, крестце и тазобедренных суставах также являются симптомами многих других заболеваний. При раке они также возникают на более высокой стадии прогрессирования. В стадии метастатического заболевания симптомы зависят от места метастазирования или инфильтрации (одышка, кровохарканье, боль, снижение функции почек и печени и др.).
Предраковые и ранние стадии протекают бессимптомно. Следовательно, скрининг рака шейки матки проводится у бессимптомных женщин.
Предраковые состояния – это изменения, при которых раковый процесс уже начался и виден при микроскопическом исследовании, но в отличие от рака эти изменения обратимы. Они скатываются внутрь эпителия, не пересекая его границы (базальную мембрану). Это изменения в эпителиальных клетках, которые потенциально могут привести к развитию инвазивного рака, который может метастазировать или инфильтрировать близлежащие органы.
В настоящее время мы определяем предраковые состояния шейки матки как цервикальную интраэпителиальную неоплазию — кратко: CIN . Может регрессировать, прогрессировать или оставаться без изменений.
Мы различаем 3 степени CIN в зависимости от выраженности клеточных изменений и риска конверсии в инвазивный рак:
● CIN I - интраэпителиальная неоплазия шейки матки 1 степени (мягкие клеточные изменения),
● CIN II - интраэпителиальная неоплазия шейки матки 2-й степени (средние клеточные трансформации),
● CIN III - интраэпителиальная неоплазия шейки матки 3 степени (наибольшие изменения клеток - наиболее злокачественные).
Классификация клинического течения рака шейки матки различает IV стадии развития рака, где, например, I стадия — это рак, ограниченный только шейкой матки, а IV стадия — очень запущенное заболевание и поражение соседних органов, таких как шейка матки. мочевого пузыря или прямой кишки, или отдаленные метастазы.
Среди рака шейки матки плоскоклеточный рак составляет примерно 80 %, аденокарцинома — 5–20 %, а другие новообразования — 1–2 % (например, метастазы, лимфомы или саркомы).
Факторы риска развития аденокарциномы и плоскоклеточного рака схожи. При аденокарциноме чаще встречается вирус папилломы человека типа 16 или 18. Таким образом, профилактическая вакцинация доступными в настоящее время препаратами может иметь большее значение для профилактики аденокарциномы шейки матки. Также отмечается, что рост заболеваемости аденокарциномой шейки матки затрагивает женщин более молодого возраста.
Худший прогноз некоторых видов микроскопического рака зависит от более раннего наличия местных метастазов в лимфатических узлах и более высокого риска местного рецидива.Наихудший прогноз - при мелкоклеточном раке, особенно нейроэндокринного происхождения (из клеток, секретирующих гормоны и нейротрансмиттеры).
Основанием для диагноза является результат микроскопического исследования.
Для определения стадии рака используют:
1.Влагалищное и ректальное гинекологическое исследование,
2-й рентген грудной клетки,
3. УЗИ или КТ органов брюшной полости,
4. базовое обследование: общий анализ крови, мочи, мочевины, креатинина, печеночных ферментов;
5.цистоскопия (осмотр мочевого пузыря с помощью гибкого зеркала с камерой) с возможной биопсией (использование щипцов для взятия образца опухоли) в случае рака передней стенки влагалища и свода или отклонений в визуализирующих исследованиях мочевого пузыря,
6.ректоскопия (осмотр ректальным зеркалом) с возможной биопсией (взятие образца опухоли) при раке заднего свода и ректовагинальной перегородки,
7. Рентгенологическое исследование костей, забор клеток или тканей иглой из имеющихся очагов поражения в случае обоснованного подозрения на отдаленные метастазы,
8.выскабливание полости матки или, возможно, гистероскопия (осмотр внутренней части матки), если при микроскопическом исследовании диагностирована аденокарцинома или солидный рак,
9.Кюретаж цервикального канала с забором клеточных мазков из сводов влагалища в случае микроскопической преинвазивной диагностики рака,
10.конизация (иссечение конуса тканей из влагалищной части шейки матки) при диагностированном микрофильтрационном раке.
Основой профилактики инвазивного рака шейки матки является выявление заболевания в предраковой стадии.
Тест, используемый в качестве скринингового теста на рак, основан на микроскопической оценке клеток, отслоившихся от вагинальной части шейки матки. Это называется эксфолиативная цитология, т.е. эксфолиативная. Окрашенные и должным образом подготовленные к оценке клеточные препараты подвергают микроскопической оценке.
Точность цитологического (клеточного) диагноза при соблюдении требований к приготовлению мазка зависит от возможности оценить и интерпретировать обнаруженные морфологические признаки. Классификация, известная как система Bethesda, используется для оценки мазка клеток.
Кольпоскопия — более старый метод, чем мазок Папаниколау. Он заключается в осмотре поверхности шейки матки, нижней части ее канала, вульвы и влагалища с помощью оптического прибора. В настоящее время незаменимым методом является прицельная биопсия (игольчатая пункция), подтверждающая подозрение на поражение эпителия, обнаруженное при цитологическом исследовании.
Основой лечения предраковых состояний и рака шейки матки является микроскопическая диагностика.Даже однозначный диагноз раковых клеток в цитологическом мазке (клетки) из шейки матки требует подтверждения микроскопическим исследованием.
Только видимое поражение шейки матки позволяет взять образец без начальной кольпоскопической оценки. В остальных случаях, в случае неверного результата цитологического исследования, принцип заключается в заборе целевых образцов, указанных на кольпоскопическом снимке.
Биопсия цервикального канала является важной частью выбора правильного лечения.Перед применением деструктивных методов необходимо исключить внутриканальные поражения и выбрать методы, сохраняющие репродуктивный орган.
Микроскопический результат диагностической биопсии, протяженность очагов поражения на поверхности шейки матки и за ее пределами, определяемые с помощью кольпоскопии, гинекологического осмотра, УЗИ или методов визуализации, являются основанием для выбора метода лечения. Проводится с учетом общего состояния пациентки, сопутствующих заболеваний и возможных материнских планов.В конечном итоге предложенный метод лечения должен быть представлен больному и одобрен для него.
Методы лечения интраэпителиальных поражений можно разделить на деструктивные и хирургические. В последние годы все реже применяются такие методы, как криотерапия, лазерная деструкция, электрокоагуляция (электродеструкция). Недостатком этих методов является отсутствие материала для окончательной диагностики, который получают благодаря хирургическим методам.
Целью хирургических методов является иссечение образования в пределах здоровых тканей.
Хирургические методы, используемые для диагностики предраковых состояний:
● Процедура LEEP/LETZ (операция по удалению конуса из шейки матки с помощью специальной петли),
● электроконизация (удаление пораженных участков шейки матки электрическим током),
● конизация (удаление пораженных участков шеи) хирургическим ножом,
● лазерная конизация,
● хирургическая ампутация шейки матки.
Следует стремиться к проведению процедур наименьшего объема и в то же время достаточного для полного удаления поражения. Предраковые состояния шейки матки поражают все более молодых женщин, а возраст беременных женщин увеличивается. Целесообразно планировать органосохраняющие операции и тем самым не ограничивать репродуктивную функцию. Ненужно выполненные процедуры, уменьшающие вес шейки матки, или слишком обширные процедуры являются причиной выкидышей и проблем с сообщением о беременности.
Выбор метода лечения предракового состояния не зависит от возраста больного. Методы сохранения более целесообразны у пожилых людей, у которых часто сосуществуют другие заболевания, а щадящая процедура менее обременительна, чем обычно рекомендуемая ранее простая гистерэктомия на стадии CIN 3.
Иногда все еще необходимо выполнить простую гистерэктомию из-за интраэпителиальных поражений высокой степени.
При интраэпителиальных поражениях железистого генеза поражение обычно локализуется в цервикальном канале, чаще многоочаговое (5-15%) и чаще поражает внутрицервикальные железы.Это факторы, побуждающие к планированию более обширной щадящей процедуры. Также целесообразнее выбрать метод хирургического рассечения, чем электрическое петлевое рассечение, чтобы избежать разрушения границ, важных для определения полного иссечения образования.
В настоящее время для лечения рака шейки матки применяют 3 метода:
● хирургия,
● лучевая терапия,
● химиотерапия
или комбинация этих методов.Выбор метода лечения производится с учетом стадии новообразования, общего состояния больного, возраста, сопутствующих заболеваний и других прогностических факторов. Учитывается также наличие других заболеваний репродуктивного органа, которые могут осложнить курс лечения. Решение о выборе метода принимает бригада в составе следующих врачей: гинеколога, радиотерапевта и клинического онколога. Хирургия, лучевая терапия или их комбинация используются на ранних стадиях рака.
Хирургия применяется в качестве основного лечения рака, лечения сопутствующих заболеваний репродуктивного органа перед плановой радиохимиотерапией, оперативным лечением рецидивов или только купирующей операцией.
Комбинированная терапия стала основой лечения рака шейки матки в последние годы, особенно на более высоких стадиях рака. Согласно этому стандарту у больных с легким течением заболевания стандартом лечения является хирургическое вмешательство, а при более запущенных стадиях заболевания применяют хирургическое вмешательство, радиохимиотерапию или комбинацию этих методов в различной последовательности, а при более запущенных стадиях - радиохимиотерапию. используется.В стадии диссеминированного заболевания в зависимости от местного состояния, локализации метастазов и общего состояния больного применяют радиохимиотерапию, только лучевую терапию или лечение, только облегчающее симптомы.
После завершения планового онкологического лечения проводится диспансерное наблюдение в зависимости от стадии заболевания и общего состояния больного. Оцениваются эффекты проводимой терапии и возможные побочные эффекты онкологического лечения.
Контрольные осмотры обычно повторяют каждые 3-6 месяцев.Наблюдение в онкологическом диспансере продолжается до 5 лет после окончания терапии.
Основной целью диспансерного наблюдения является выявление самых ранних параметров возможного прогрессирования или рецидива опухолевого заболевания. Частота этих процессов зависит от начальной стадии заболевания и применяемого лечения: только хирургического или комбинированного. Клинические признаки рецидива рака разнообразны. Наиболее частые: отек нижних конечностей (чаще односторонний), боль в нижней части живота, крестце, тазобедренном суставе, ягодице, кровянисто-серозные выделения, нарушение функции почек, кашель, кровохарканье, боль в грудной клетке, увеличение отдаленные надключичные лимфатические узлы, похудание.
Методами наблюдения после лечения были гинекологический осмотр, ректальный , (ректальный палец) и мазок Папаниколау. При необходимости дополнительно проводят кольпоскопическое микроскопическое исследование. Полезны также: рентген грудной клетки, УЗИ органов малого таза или компьютерная томография, исследование функции почек и печени, общий анализ крови.
Также оцениваются маркерыSCC-Ag, CEA, CYFRA21-1 (индикаторы, указывающие на наличие рака в организме).Однако они менее прогностичны, чем другие виды рака половых органов.
У женщин с диагнозом инвазивный рак шейки матки до менопаузы менопауза может быть следствием лечения рака. Затем важным элементом, влияющим на качество жизни, является заместительная гормональная терапия, которую рекомендуется проводить в первые дни после лечения. У женщин, у которых были удалены матка и яичники, целесообразно использовать только эстрогены (женские половые гормоны) или эстрогены с андрогенами (мужскими гормонами).Помимо устранения общих климактерических и вазомоторных симптомов (приливы жара, ночная потливость), гормональная терапия также уменьшает симптомы, связанные с атрофией слизистой оболочки влагалища и мочевого пузыря. Частота инфекций в этой области снижается и требуется дополнительная антибактериальная терапия. Заместительная гормональная терапия воздействует на психическую, эмоциональную и соматическую сферы. Благодаря ему повышается либидо и качество половой жизни больных после лечения рака.
Степень негативного психологического воздействия, которое испытывает больной в связи с диагностикой и лечением онкологического заболевания, прогноз и виды терапии, также важны для качества жизни.Это также зависит от возраста женщины на момент заболевания, ее семьи, партнерства, социального и профессионального положения, а также от влияния диагностического и лечебного процесса на изменения вышеперечисленных параметров.
В дополнение к медицинским учреждениям существуют общественные организации, которые создают группы поддержки для больных раком шейки матки и их семей, основанные пациентами, сотрудничающими с медицинским персоналом, занимающимся этой проблемой. Старейшей из таких организаций является программа «Розовый ландыш», основанная проф.Ю. Зелински. Также действует Польская национальная организация по борьбе с раком шейки матки «Цветок женственности». Людей, страдающих раком шейки матки, также поддерживают ассоциации: «Амазонки», «Дэми Ради», «Магнолия» «Женщины с онкологическими и гинекологическими проблемами», «Санитас» по борьбе с раком.
Программы профилактики рака шейки матки также поддерживаются такими фондами, как Социальное образование, «Женский класс», «Крвинка», MSD для женского здоровья, Психоонкология, «Сад надежды», «SOS Życie», «Женщины сейчас», « Будем жить здорово», «Завоюем здоровье».проф. Гжегож Мадей.
Вышеуказанные организации поддерживают деятельность многочисленных научных обществ и сообществ, занимающихся популяризацией программ профилактики рака шейки матки.
Высокая заболеваемость и смертность от рака шейки матки на протяжении многих лет остается нерешенной эпидемиологической проблемой в нашей стране.
Этот рак отвечает условиям профилактики и ранней диагностики - известны возбудители, обычно длительное время развития заболевания, легкий доступ к шейке матки при гинекологическом осмотре.Концепция профилактики рака шейки матки включает три элемента, соответствующие последующим стадиям течения заболевания:
● первичная профилактика,
● вторичная профилактика,
● третичная профилактика.
Целью первичной профилактики является снижение заболеваемости этим раком путем исключения факторов риска или повышения индивидуальной устойчивости к этим факторам. Таким образом, его элементами являются: образование и формирование поведения в интересах здоровья, а также защитные прививки против канцерогенных вирусов папилломы человека.
Вторичная профилактика направлена на выявление рака на ранней стадии, когда лечение более эффективно, показатели выживаемости выше, а частота серьезных последствий (включая смерть) ниже. Применительно к этому раку эту задачу выполняет популяционный скрининг (скрининг) на основе цитологического теста.
Эти исследования, которые проводятся уже почти 50 лет, доказали свою эффективность во многих странах Европы. Они достигли своей основной цели по снижению смертности от рака шейки матки на 80%.Однако рак шейки матки как причина смерти не был устранен ни в одной популяции.
Несмотря на попытки внедрить более технологически продвинутые методы скрининга, цитологический тест по-прежнему остается единственным рекомендуемым и эффективным тестом, используемым в программах скрининга.
Сегодня большинство организованных программ скрининга предлагают использование цитологии и генетического тестирования на ВПЧ.
На сегодняшний день наилучшей стратегией профилактики рака шейки матки является вакцинация молодых женщин и продолжение цитологического скрининга вакцинированных и непривитых женщин.Скрининг должен продолжаться и в эпоху вакцинации.
Экономические причины и низкие расходы на здравоохранение обусловливают необходимость как продвижения вакцинации в качестве первичной профилактики, так и принятия мер по увеличению участия женщин в массовых скрининговых обследованиях.
Заболеваемость раком шейки матки можно снизить на целых 80% за счет хорошо организованных скрининговых тестов, основанных на мазке Папаниколау, повторяемой каждые 3-5 лет. Программы скрининга могут быть успешными в зависимости от их охвата и качества.
В Польше в 2007 году была реализована Народная программа профилактики и раннего выявления рака шейки матки. Она является реализацией одного из элементов Национальной программы борьбы с онкологическими заболеваниями на 2006-2015 годы.
Подразумевает обследование женщин в возрасте 25-59 лет каждые 3 года. В первые годы работы Программа, к сожалению, охватывала только 25% целевого населения. Поэтому следует сохранить принципы начала профилактических цитологических исследований вскоре после начала половой жизни и повторения их один раз в год.После нескольких отрицательных (нормальных) мазков по Папаниколау частоту мазков по Папаниколау можно сократить до каждых 3 лет, как это предусмотрено программой скрининга.
.Болезни женские - комплекс патологий женской репродуктивной системы . Они напрямую влияют на здоровье женщин, особенно репродуктивного возраста. Многие из них неохотно обращаются за лечением, поэтому осведомленность и просвещение об этих заболеваниях так важны.
Женские болезни имеют различные причины.К причинам инфекционных заболеваний относятся бактерии , вирусы, грибки и простейшие. Другими источниками болезней могут быть:
Симптомы заболеваний женской половой системы зависят от основного заболевания.Наиболее распространенными симптомами заболевания являются:
Боль , которую часто путают с болью в почках, мочеточниках и циститом, является еще одним предупреждающим сигналом, который может свидетельствовать о наличии женских заболеваний.
Имеющиеся гормональные расстройства могут проявляться, среди прочего:
Другим существенным симптомом женских болезней является невозможность забеременеть, что часто побуждает женщин обращаться за помощью к гинекологу.
К наиболее распространенным гинекологическим заболеваниям относятся:
Конечно, это не все женские болезни , поэтому необходимо регулярно наблюдаться у гинеколога для выявления возможных патологий .
Нарушения менструального цикла являются одним из наиболее распространенных женских заболеваний. Им страдают до 75% женщин.
Остановка менструации – это состояние, при котором кровотечения отсутствуют в течение 6 месяцев у женщин с нерегулярными менструациями или отсутствие не менее 3 менструаций у женщин с регулярной менструацией. Существуют разные причины прекращения менструации. При диагностике сначала измеряют β-ХГЧ для исключения беременности .Помимо беременности причинами аменореи могут быть нарушения гипоталамо-гипофизарно-яичниковой оси, вызванные стрессом, потерей веса или психическими расстройствами (например, анорексия или булимия). Другой причиной остановки менструального цикла может быть гиперпролактинемия , которая является слишком высокой концентрацией гормона пролактина. Стресс, физические упражнения, гипотиреоз, некоторые лекарства или аденомы гипофиза способствуют повышению уровня пролактина. Другие причины аменореи включают синдром поликистозных яичников (СПКЯ) и атрезию матки.9.0004
Длительные менструации (36 дней-6 месяцев ) обусловлены ановуляторными циклами, недостаточностью желтого тела и удлинением фолликулярной фазы.
При любых изменениях менструального цикла следует проконсультироваться с врачом, чтобы выяснить причину проблемы.
Инфекции, передающиеся половым путем (ИППП) Чаще всего заражаются половым путем. Вагинальные инфекции могут протекать бессимптомно, и инфицированный человек может не знать о них, заражая других.
Симптомы инфекций, передающихся половым путем, включают:
Инфекции делятся по этиологии на:
Миома матки — это доброкачественные опухоли, состоящие из гладких клеток матки. Им страдают до 50-60% женщин. Они могут протекать бессимптомно и часто диагностируются случайно при гинекологическом осмотре. Симптомы зависят от расположения, количества и размера миомы. К ним относятся:
Основным диагностическим обследованием является УЗИ, а иногда и гистероскопия - увеличенный осмотр внутренней части матки и взятие образцов.Существует множество доступных методов лечения, в зависимости от типа и размера миомы, а также от возраста пациентки и от того, хочет ли она сохранить фертильность. При отсутствии симптомов иногда бывает достаточно наблюдения и контроля, в противном случае можно рассмотреть фармакологическое лечение или хирургические методы.
Полип эндометрия представляет собой структуру, которая развивается в полости матки. Поражения обычно доброкачественные. Встречаются у 8-34% женщин. На его развитие влияют, среди прочего, эстрогены и генные мутации.Повышен риск развития полипов у женщин:
90 022 90 023 пожилых, 90 024 90 023 больных сахарным диабетом, 90 024 90 023 страдающих ожирением, 90 024 90 023 страдающих эндометриозом, 90 024 90 023 принимающих тамоксифен.Полипы диагностируются с помощью трансвагинального УЗИ или гистероскопии. Полипы эндометрия могут проявляться аномальными вагинальными кровотечениями. Они нарушают имплантацию эмбриона, поэтому их часто диагностируют у женщин, лечившихся от бесплодия.Лечение проводится путем иссечения полипа во время оперативной гистероскопии.
Изменения шейки матки включают, среди прочего, цервицит, эрозии, полипы и разрыв шейки матки.
Эндометриоз - доброкачественный пролиферативный процесс, при котором тканей слизистой оболочки полости матки (эндометрия) возникают эктопически, т.е. вне ее . Эктопические ткани эндометрия также кровоточат во время менструального цикла, вызывая хроническую воспалительную реакцию.Эндометриоз встречается у 6-10% женщин детородного возраста и даже у половины женщин с проблемами фертильности. Симптомы включают боли внизу живота, часто продолжающиеся более 6 месяцев, и перименструальные боли. Это заболевание значительно ухудшает женскую фертильность. Из-за разнообразия и неспецифичности симптомов диагноз часто ставится через 4-10 лет после начала заболевания.
Точная причина эндометриоза неизвестна, но выделяют факторов риска его возникновения.К ним относятся:
У женщин с эндометриозом повышен риск аутоиммунных заболеваний, рака яичников и эндометрия и меланомы.
Эндометриоз лечат гормональными препаратами, обезболивающими и, в некоторых случаях, хирургическим путем.
Синдром поликистозных яичников — это синдром, который приводит к ановуляции. Это наиболее распространенная эндокринопатия у женщин детородного возраста, которой может быть подвержено до 8–17% женщин. Характеризуется множеством различных симптомов разной степени тяжести. Длительная аменорея при СПКЯ приводит к бесплодию и повышенному риску сердечно-сосудистых заболеваний, диабета 2 типа и рака эндометрия в будущем.
При постановке диагноза СПКЯ необходимо исключить другие заболевания с похожими симптомами, напр.гипотиреоз и гипертиреоз, врожденная гиперплазия надпочечников или синдром Кушинга.
Симптомы СПКЯ:
Лечение зависит от цели, которую вы хотите достичь. Если у женщины трудности с зачатием , лечение чаще всего будет включать индукцию овуляции. Для женщин с ожирением и нарушением овуляции лечение будет заключаться в снижении веса для восстановления регулярных циклов. Иногда необходимо включать лекарства. Если проблема дерматологические и метаболические изменения , и женщина не планирует беременность, то в лечении используются противозачаточные таблетки с низкой дозой эстрогенов.
Лечение гинекологических заболеваний зависит от заболевания пациентки. Иногда достаточно изменить привычки и образ жизни, но в некоторых случаях необходима медикаментозная терапия или даже хирургическое вмешательство. Важно присутствие гинеколога, который поможет подобрать оптимальный метод лечения, учитывая возраст пациентки, образ жизни, отягощенность и сопутствующие заболевания.
Мы не в состоянии предотвратить все женские болезни . Самый простой способ избежать заражения — соблюдать правила личной гигиены и избегать половых контактов с непроверенным партнером или без барьерной защиты (например, презервативов или латексных салфеток). Важно также поддержание нормальной массы тела , т.к. ожирение предрасполагает к возникновению многих гинекологических заболеваний. Избегание стрессов и здоровый образ жизни также снижают риск гормональных нарушений. Регулярный осмотр у гинеколога и соответствующее собеседование является одним из важнейших методов профилактики женских болезней .
Источники:
О заболевании
Вирус ВПЧ (вирус папилломы человека) – это вирус папилломы человека. Существует 150 типов ВПЧ, патогенных для человека, среди которых 16 и 18 типы относятся к высокоонкогенным типам вируса, ответственным за предраковые поражения шейки матки и рак шейки матки. Заражение ВПЧ происходит половым путем, чаще всего в начальный период после начала половой жизни. В течение жизни 50-80% сексуально активных мужчин и женщин были или будут инфицированы ВПЧ.Инфекции ВПЧ также могут привести к раку ануса, ротоглотки, влагалища, вульвы и полового члена.
Рак шейки матки является вторым наиболее распространенным видом рака у женщин в мире. Ежегодно умирает 230 000 женщин, а число новых случаев оценивается в 470 000. Более 80% всех случаев приходится на развивающиеся страны. В Польше ежегодно регистрируется около 3000 случаев рака шейки матки, и 50% больных умирают.
О вакцине
Вакцины против ВПЧ содержат вирусоподобные частицы, полученные путем генетической рекомбинации.Доступны три вакцины против ВПЧ: 2-валентная, 4-валентная и 9-валентная. Все они защищают от наиболее онкогенных типов вируса 16 и 18. Дополнительно предназначены для защиты от предопухолевых поражений и рака половых органов (шейки матки, вульвы, влагалища) и заднего прохода, а также остроконечных кондилом. Их рекомендуют девушкам и молодым женщинам, а также мальчикам и юношам. После 10 лет реализации программ вакцинации против ВПЧ в вакцинированных странах на 90 % сократилось количество инфекций, вызываемых ВПЧ типов 6, 11, 16 и 18, и на 90 % уменьшилось количество остроконечных кондилом.При этом количество высокодифференцированных патологий шейки матки уменьшилось на целых 85%.
Вакцины против ВПЧ безопасны и хорошо переносятся. Было введено более 270 миллионов доз вакцины. Есть несколько побочных эффектов, таких как боль в месте инъекции, покраснение, зуд, отек, усталость, головная боль и боль в мышцах. Прививки нельзя делать девочкам до 9 лет, беременным женщинам, людям с аллергией на какой-либо компонент вакцины. Данных о применении вакцины у лиц с ослабленным иммунитетом нет.
.