2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Хронический бронхит — это заболевание, которое характеризуется следующими признаками: кашлем с мокротой на протяжении по крайней мере трех месяцев в году в течение двух лет подряд в сочетании с нарушениями по данным спирометрии (исследования функции внешнего дыхания).
Таким образом, основная жалоба при хроническом бронхите — это кашель с мокротой.
Вместе с эмфиземой легких хронический бронхит относится к так называемым хроническим обструктивным болезням (заболеваниям) легких, сокращенно — ХОБЛ (или ХОЗЛ). Эмфизема легких характеризуется их «перерастяжением», увеличением воздушных пространств.
Главная жалобы при эмфиземе легких — одышка (чувство нехватки воздуха).
Хронический бронхит и эмфизема легких редко встречаются в чистом виде: у большинства больных в той или иной степени сочетаются оба заболевания. В зависимости от преобладающих симптомов различают два типа ХОБЛ: бронхитический и эмфизематозный.
Основная причина ХОБЛ — курение. У некоторых курильщиков ХОБЛ протекают с приступами удушья. Эту форму заболевания необходимо дифференцировать с бронхиальной астмой, при которой тоже возникают приступы удушья, но между приступами, в отличие от ХОБЛ, проходимость дыхательных путей полностью восстанавливается. Эта форма ХОБЛ получила название хронического астматического бронхита.
В развитых странах ХОБЛ — четвертая по частоте причина смерти. Распространенность ХОБЛ увеличивается с возрастом. Среди больных преобладают мужчины, что закономерно, ведь раньше курение было в основном мужской привычкой. По мере приобщения к ней женщин растет их доля среди больных ХОБЛ.
Главный фактор риска ХОБЛ — курение. Вероятность заболевания увеличивается пропорционально стажу курения и числу выкуриваемых сигарет. У курящих сигары или трубки риск тоже повышен, но в значительно меньшей степени, чем у курящих сигареты. Решающую роль в развитии ХОБЛ, по-видимому, играет индивидуальная восприимчивость к действию табачного дыма, поскольку ХОБЛ развиваются только у 15% курящих.
Больные с недостаточностью альфа1-антитрипсина чрезвычайно предрасположены к эмфиземе легких, правда, на их долю приходится менее 2% случаев этого заболевания. Причиной хронического бронхита могут быть профессиональные вредности, прежде всего контакт с неорганической пылью (цементной, угольной), зерновой пылью и парами серной кислоты. У некурящих развитию ХОБЛ могут способствовать общее загрязнение атмосферы, загрязнение воздуха в помещениях и рецидивирующие инфекции дыхательных путей в детстве, но роль этих факторов не ясна.
Болеют в основном люди старше 50 лет, курящие или курившие ранее (стаж курения — более 20 пачко-лет). Заподозрить ХОБЛ можно при сборе анамнеза, но для подтверждения диагноза необходима спирометрия (исследование функции внешнего дыхания). Основной симптом — прогрессирующая одышка. Обычно ей сопутствуют кашель с мокротой и приступы удушья. Кашель, как правило, либо предшествует одышке, либо появляется одновременно с ней. Мокрота имеет бледно-серый цвет и выделяется по утрам, но может откашливаться и в течение дня.
Многолетний кашель с мокротой и слабо выраженная одышка характерны для бронхитического типа ХОБЛ. При эмфизематозном типе ХОБЛ, напротив, беспокоят редкий кашель со скудной мокротой и выраженная одышка. Изменение характера мокроты со слизистого (бледно-серый цвет) на гнойный свидетельствует о присоединении инфекции — остром бактериальном бронхите. Свистящее дыхание и приступы удушья — результат спазма бронхов или сужения дыхательных путей за счет воспаления. ХОБЛ у близких родственников означает, что причиной заболевания может быть недостаточность альфа1-антитрипсина, особенно если первые симптомы появились до 50 лет. Кровохарканье обычно обусловлено острой бактериальной инфекцией (бронхитом или пневмонией), однако надо исключить рак легкого. Если заболевание началось с прогрессирующей одышки на фоне бронхиальной астмы, особенно у некурящего, вероятен хронический астматический бронхит.
При бронхитическом типе ХОБЛ жалоб в покое обычно нет. Со временем неизбежно развивается гипоксемия (снижение уровня кислорода в крови), которая ведет к изменениям в сердце (легочное сердце) и к сердечной недостаточности (которая проявляется, в частности, отеками).
При ХОБЛ, особенно тяжелых, возможны жалобы, не связанные напрямую с поражением органов дыхания: быстрая утомляемость, похудание, снижение аппетита. Возможны также нарушения сна и психические расстройства: депрессия, нарушения концентрации внимания и памяти.
Единственный достоверный критерий ХОБЛ — нарушения, выявленные при спирометрии (исследовании функции внешнего дыхания). Любые изменения спирометрических показателей, как в лучшую, так и в худшую сторону, однако, ни о чем не говорят, пока не подтверждены повторными исследованиями. При бронхиальной астме, в отличие от ХОБЛ, обструктивные нарушения обратимы.
Функциональный резерв легких оценивают с помощью нагрузочных проб с исследованием функции внешнего дыхания и газообмена. Кроме того, нагрузочные пробы позволяют установить, чем обусловлена плохая переносимость физической нагрузки: нарушением газообмена или вентиляции либо сердечно-сосудистой патологией. У больных ХОБЛ ограничивающим фактором часто оказывается сердечно-сосудистая патология.
Если выявлены обструктивные нарушения, спирометрию обычно дополняют определением чувствительности к бронходилататорам: для этого дают пациенту сделать несколько вдохов через ингалятор и повторяют исследование. Однако реакция на однократное применение бронходилататоров не всегда отражает их эффективность, и низкая чувствительность к бронходилататорам при спирометрии еще не означает, что длительное их применение не улучшит состояние больного. Следовательно, независимо от реакции, выявленной при спирометрии, не стоит отказываться от пробного лечения бронходилататорами.
Рентгенография грудной клетки может помочь в диагностике эмфиземы легких. Наиболее важный ее признак — перераздувание легких. Можно обнаружить буллы в верхних долях и очаговое повышение прозрачности легочных полей. Рентгенография лишь приблизительно характеризует тяжесть эмфиземы легких и наиболее информативна при тяжелых формах заболевания. В выявлении таких изменений, как мелкие буллы, гораздо большей чувствительностью обладает компьютерная томография (КТ). Однако ни рентгенография, ни КТ не заменяют ключевого метода диагностики — спирометрии.
При первичном обследовании целесообразны также микроскопия мокроты, общий анализ крови с определением лейкоцитарной формулы, электрокардиография (ЭКГ) и часто — эхокардиография (ультразвуковое исследование сердца). Кроме того, при подозрении на недостаточность альфа1-антитрипсина определяют его уровень в сыворотке, а при подозрении на хронический астматический бронхит проводят кожные пробы с аллергенами и определяют уровень IgE в сыворотке.
Отказ от курения
Большинство больных ХОБЛ (85%) курят или курили ранее. Отказ от курения не только замедляет скорость снижения показателей внешнего дыхания (она становится такой же, как у некурящего), но и благоприятно сказывается на состоянии сердечно-сосудистой системы и снижает риск рака легкого. С включением в комплексные программы борьбы с курением препаратов никотина (жевательной резинки с никотином, пластыря с никотином, аэрозоля с никотином для интраназального введения, ингалятора с никотином) частота стойкого воздержания от курения достигла 50%. С помощью жевательной резинки в плазме и тканях поддерживается примерно такой же уровень никотина, как при выкуривании пачки сигарет в день. Отменять лечение можно как постепенно, так и резко. Из недостатков следует отметить горький вкус жевательной резинки, что может привести к несоблюдению предписаний врача, и недостаточное поступление никотина в организм при низкой эффективности жевания.
Курению способствуют многие факторы: привычка, влияние окружающих, зависимость. Следовательно, для достижения хороших отдаленных результатов, помимо препаратов никотина в программе борьбы с курением должны быть учтены и эти стороны. Важную роль играют помощь и участие врача.
Обострение ХОБЛ, прежде всего хронического астматического бронхита, нередко вызывают загрязнители воздуха на рабочем месте или в быту. Выявив и устранив их, можно снизить частоту и тяжесть обострений. Обострение ХОБЛ может вызвать сильный смог.
Удаление мокроты из дыхательных путей может заметно улучшить самочувствие больного, особенно при бронхитическом типе ХОБЛ. Существует множество способов очищения дыхательных путей от мокроты и предотвращения ее накопления. Кашель у больных ХОБЛ, как правило, не обеспечивает удаление мокроты и лишь изматывает. Таким больным можно посоветовать простой и эффективный способ откашливания мокроты, которым, к сожалению, часто пренебрегают. Суть его заключается в следующем: после пары медленных глубоких вдохов надо задержать дыхание на 5—10 с для повышения внутригрудного давления и затем, на выдохе, откашляться с открытой голосовой щелью.
Постуральный дренаж, вибрационный и перкуссионный массаж облегчают выведение мокроты из нижних отделов легких благодаря действию силы тяжести и колебательным движениям грудной клетки, сообщаемым ей при перкуссии или с помощью вибратора. По завершении процедуры больной должен хорошо откашляться, как описано выше.
Все описанные методы тем или иным образом облегчают удаление мокроты, но переместить мокроту в трахею и крупные бронхи, откуда она может быть удалена при кашле или с помощью аспирации, по-прежнему может только кашель с открытой голосовой щелью.
ХОБЛ существенно ухудшают качество жизни. В комплексные программы реабилитации входят обучение больных, физические упражнения и восстановление тренированности, надлежащее питание, психотерапия и социальная адаптация для устранения тревожности и других эмоциональных расстройств, вызванных ХОБЛ.
Медикаментозное лечение эмфиземы легких и хронического бронхита направлено на ослабление симптомов заболевания и улучшение показателей функции легких. Предпочтение отдается ингаляционным препаратам в виде дозированных аэрозолей, поскольку при введении препарата непосредственно в дыхательные пути риск системных побочных эффектов меньше. Для введения ингаляционных препаратов необходима буферная насадка (спейсер). Она играет роль резервуара для аэрозоля и избавляет от необходимости согласовывать по времени вдох и нажатие на ингалятор-дозатор. Буферная насадка позволяет глубже ввести препарат в дыхательные пути, препятствует его оседанию в ротоглотке.
Основные группы лекарственных средств, используемых при ХОБЛ — это M-холиноблокаторы (ипратропия бромид). Ипратропия бромид обладает более сильным, чем бета-адреностимуляторы или теофиллин, расширяющим действием на бронхи, а также более продолжительным действием. Все это ставит его во главу угла лечения ХОБЛ. Если в обычной дозе (по 2 вдоха 4 раза в сутки) ипратропия бромид недостаточно эффективен, дозу можно безбоязненно увеличить до 3—6 вдохов 4 раза в сутки.
Бета-адреностимуляторы улучшают проходимость дыхательных путей, облегчают отхождение мокроты и ослабляют одышку. Для усиления бронходилатирующего эффекта можно увеличить дозу с 2 вдохов 4 раза в сутки до 2—6 вдохов 4—6 раз в сутки, не опасаясь осложнений. Однако под влиянием сообщений о гибели больных бронхиальной астмой в связи с передозировкой бета-адреностимуляторов специалисты не приветствуют повышение дозы.
Роль глюкокортикоидов для приема внутрь в лечении ХОБЛ остается неопределенной отчасти из-за отсутствия доводов в пользу их применения и тяжелых побочных эффектов. Глюкокортикоиды для приема внутрь показаны амбулаторным больным при недостаточной эффективности бета-адреностимуляторов, ипратропия бромида и, возможно, теофиллина. При длительном применении глюкокортикоиды для приема внутрь оказывают тяжелые побочные действия. Среди них надпочечниковая недостаточность, остеопороз, артериальная гипертония, катаракта, миопатия, сахарный диабет.
Несмотря на то что обоснований для применения ингаляционных глюкокортикоидов при ХОБЛ недостаточно, эти препараты применяют часто. Они содержат меньшие дозы, чем препараты для приема внутрь, почти не всасываются и поэтому вызывают лишь легкие осложнения.
Польза от муколитических и отхаркивающих средств при хроническом бронхите пока под вопросом. Считается, что муколитические средства, например йодированный глицерин и ацетилцистеин, уменьшают вязкость мокроты. Отхаркивающие препараты разжижают мокроту и способствуют ее выведению.
Инфекции провоцируют обострения ХОБЛ, поэтому антибактериальные препараты назначают часто — как с профилактической, так и с лечебной целью. Во время инфекционных обострений (на них указывают усиление одышки и кашля и появление гнойной мокроты) функция легких ухудшается (не исключено, что необратимо). При частых обострениях (4 и более в год) сократить их число может ежемесячная профилактическая антибактериальная терапия в течение недели со сменой препаратов.
Поскольку легочная инфекция у больных ХОБЛ встречается часто и грозит ухудшением функции легких и дыхательной недостаточностью, больным, не страдающим аллергией на яичный белок, рекомендуется ежегодная вакцинация против гриппа. Эффективность ее достигает 60—80%. Невакцинированным больным с высоким риском гриппа A и на ранней его стадии назначают амантадин. Больным старше 50 лет, кроме того, рекомендуется однократная иммунизация пневмококковой вакциной. Ревакцинацию сейчас проводят по прошествии пяти и более лет, если на момент вакцинации возраст больного не превышал 65 лет.
Польза постоянных ингаляций кислорода (длительной кислородотерапии) при ХОБЛ научно доказана. Кислородотерапия существенно снижает частоту осложнений и летальных исходов при тяжелых ХОБЛ, а также улучшает психические функции и переносимость физической нагрузки.
Боковой амиотрофический склероз ― это сложное заболевание, одним из проявлений которого является одышка, а также в некоторых случаях удушье. Существует несколько методов, которые помогают снизить дискомфорт от этого крайне неприятного симптома. Один из распространенных и доступных способов — лекарственная поддержка с применением бензодиазепинов, смысл которой заключается в том, чтобы устранить или уменьшить субъективное ощущение одышки.
Под одышкой понимают постоянное и зачастую нарастающее ощущение нехватки воздуха, которое не дает долго говорить, лежать на спине, передвигаться.
Удушье ― это резкий приступ нехватки воздуха, который возникает без явной причины, как правило, на фоне нервного стресса или поперхивания пищей. Длительность приступа удушья может составлять несколько минут, он сопровождается ощущением страха и паники. «Перекрыло горло», «ни вдохнуть, ни выдохнуть» ― так часто описывают это ощущение больные. Удушье связано с развитием спазма гортани и голосовых связок.
Как правило, одышка наблюдается у людей с шейно-грудной формой БАС, приступы удушья встречаются у больных с бульбарной формой заболевания.
Во многих странах мира для устранения или предупреждения ощущения одышки с успехом используют препараты из группы бензодиазепинов — лоразепам (лорафен), диазепам. Механизм их действия при чувстве нехватки воздуха до конца не ясен, но большая часть этого действия обусловлена противотревожным эффектом — тем же самым, благодаря которому они способны снимать панические атаки и приступы тревоги. Между тем их влияние на чувство одышки было показано и в отсутствие паники или тревоги.
Лоразепам и морфин рекомендованы Европейской федерацией неврологов для устранения симптомов одышки при БАС, а также используются для лечения диспноэ при других заболеваниях, сопровождающихся дыхательной недостаточностью.
В России лоразепам (лорафен) зарегистрирован, но продается только по рецепту врача (например, невролога). Максимальная суточная доза препарата составляет 10 мг, однако она может быть увеличена под контролем лечащего врача. Таблетки можно крошить и рассасывать под языком для наступления быстрого эффекта. Длительность действия препарата составляет до 10 часов.
Эффект препарата основан на снижении уровня тревоги — постоянного спутника удушья, и слабом снотворном эффекте. Препарат можно использовать профилактически: он способен снизить не только тяжесть, но и количество приступов удушья.
Первый прием препарата следует начинать с минимальной дозы 0,25 мг (¼ таблетки) 1−2 раза в день, постепенно увеличивая дозировку до достижения необходимого эффекта. Если приступы удушья или одышки не носят постоянного характера, то лоразепам можно применять ситуационно, то есть при развитии приступа. Если приступы беспокоят довольно часто, несколько раз в сутки, то лоразепам следует применять постоянно в той дозе, которую подобрал врач.
При проведении неинвазивной (масочной) вентиляции легких также удобно применять лоразепам: он позволяет подобрать оптимальное количество часов вентиляции для хорошего самочувствия человека с БАС и контролировать одышку, когда пациент не пользуется аппаратом.
Осторожно нужно использовать лоразепам при одновременном резком нарастании одышки и подъеме температуры тела. Как правило, это состояние требует осмотра врача и назначения дополнительных препаратов.
Важно также помнить, что бензодиазепины относятся к тем препаратам, прием которых нельзя прекращать резко. Если они использовались более 5 дней, то снижение дозы или отмена должны проводиться постепенно — по 30% каждые 2−3 дня, по назначению врача.
Ссылки на источники, в которых лоразепам рекомендован при одышке
при БАС:
Если у вас есть вопросы или вам нужна поддержка, вы можете обратиться в Службу помощи людям с БАС.
Для жителей Москвы и Московской области:
тел.: +7 (968) 064-06-41, e-mail: [email protected].
Для жителей Санкт-Петербурга и Ленинградской области:
тел.: +7 (931) 971-56-21, e-mail: [email protected].
Для жителей других регионов:
тел.: +7 (968) 064-06-42, e-mail: [email protected].
Российский врач, иммунолог-аллерголог Владимир Болибок сообщил, что нужно настороженно относиться к таким симптомам коронавируса, как одышка. Особенно если она наблюдается в сочетании с тахикардией. Об этом сообщает «Лента.ру».
«Если человек без температуры имеет учащенный ритм сердца и одышку, то это говорит о том, что нужно бить тревогу, вызывать врача, делать КТ [компьютерную томографию] легких», — отметил Болибок.
Чтобы определить частоту дыхания, необходимо сесть и спокойно дышать. У здорового человека она должна составлять от 16 до 20 вдохов в минуту. «Если дыхание учащается, это говорит о том, что развивается дыхательная недостаточность», — пояснил врач. При этом он обратил внимание, что если у человека повышается температура, ему труднее дышать.
Эксперты оценили заявление о сроках заразности пациентов с коронавирусом
Ранее в ноябре вирусолог, профессор НИЦ эпидемиологии и микробиологии имени Н.Ф. Гамалеи Анатолий Альтштейн назвал основные симптомы COVID-19: температура, кашель, боль в горле, потеря обоняния и вкуса. Позднее заместитель директора по клинико-аналитической работе ЦНИИ эпидемиологии Роспотребнадзора Наталья Пшеничная сообщила, что еще одним признаком болезни может являться заложенность ушей. Она привела данные исследования в Турции, согласно которым из 172 пациентов с коронавирусной инфекцией 31 (18%) пожаловался на заложенность ушей.
Ваш пес вечно бегает с высунутым языком, так что учащенное дыхание у собаки в течение дня — вполне рядовое явление. Сегодня, однако, это звучит по-другому. Его учащенное и тяжелое дыхание становится более выраженным, и вы начинаете беспокоиться, что с вашим пушистым приятелем что-то не так. Но как об этом узнать?
В некоторых ситуациях тяжелое дыхание и одышка — вполне нормальное явление. Согласно Vetstreet, средняя скорость дыхания у собак составляет от 30 до 40 вдохов в минуту. Однако когда они нервничают, когда им жарко, или в случае сильных физических нагрузок они могут дышать тяжелее, чем обычно, чтобы успокоиться или охладить себя. Vetstreet сообщает: «При одышке собака может делать от 300 до 400 вдохов в минуту». Это в 10 раз больше, чем обычно, — вполне логично, что вас это беспокоит. Нормальная одышка не вредна: «Из-за природной эластичности легких и дыхательных путей одышка не расходует много энергии и не создает дополнительного тепла». Поскольку жара, вес и физические упражнения вызывают одышку, постарайтесь сделать так, чтобы любимица не перегревалась и оставалась спокойной и здоровой.
Хотя все собаки тяжело дышат, чтобы регулировать температуру своего тела, чрезмерная или нетипичная одышка у собаки является логичным поводом для тревоги.
Те породы, у которых имеются некоторые (или все) признаки брахицефалического синдрома дыхательных путей, предрасположены к более громкому дыханию. Vetstreet сообщает, что избыток тканей мягкого нёба «может сопровождаться другими аномалиями верхних дыхательных путей, которые, в случае воспаления, могут приводить к полной обструкции дыхательных путей, — это может быть вызвано чрезмерной жарой, стрессом, физическими нагрузками и иными ситуациями». Именно поэтому собака часто дышит.
У собак с избыточным весом тяжелое дыхание бывает чаще, чем у животных с нормальным весом, особенно когда собака плотного сложения более активна, чем обычно, например на прогулке, или на пробежке с вами, или в жару. Следите за тем, чтобы она не перегревалась, не забывайте о регулярных легких и быстрых тренировках и кормите ее полноценным, сбалансированным кормом, чтобы помочь ей похудеть и снизить риск развития нездоровой одышки.
Еще одной причиной, по которой дыхание собаки может внезапно стать более выраженным, является паралич гортани. Если гортань животного не может открываться и закрываться одновременно с вдохом и выдохом, звук будет более громким и выраженным. Вы можете даже заметить, что ваша собака кашляет, когда тяжело дышит.
Собака часто дышит? Вы можете контролировать ее тяжелое дыхание, следя за тем, чтобы она не перегревалась и оставалась спокойной. Если вы запланировали поход на целый день, обязательно возьмите с собой много воды и не забывайте останавливаться в тенистых местах, чтобы вы с питомцем могли отдохнуть. Если при чрезмерных нагрузках одышка собаки вызывает беспокойство, снизьте темп. Найдите кого-нибудь, кто составит вам компанию в ваших марафонских забегах, а в прогулках со своей любимицей лучше ограничиться короткими маршрутами по окрестностям. Когда летняя жара становится невыносимой, старайтесь проводить время в помещении с кондиционером или же позаботьтесь о том, чтобы у пса было подходящее место в тени, где он может спрятаться и отдохнуть.
Когда на улице слишком жарко, очень непросто заставить себя пойти позаниматься, а когда не хочется заниматься, мы зачастую упускаем из виду, насколько это необходимо нашей собаке. Тем не менее ваш питомец все равно может получить прекрасную физическую нагрузку в жаркие летние месяцы, не перегреваясь. У вас есть двор за домом? Поставьте для него детский бассейн, где он сможет поплескаться, или включите поливальную установку, чтобы он мог поиграть с водой. Рядом есть озеро, пляж или парк для выгула собак с прудом? Отпустите его поплавать. Так он сможет не перегреваться, получая при этом достаточную физическую нагрузку, необходимую для поддержания здоровья. Не забудьте взять с собой чистую питьевую воду и не позволяйте ему пить из водоема.
Если же вам вдруг покажется, что одышка у собаки стала слишком сильной, немедленно свяжитесь со своим ветеринарным врачом. Когда дело касается здоровья питомцев, лучше не гадать, а обратиться к специалисту, который сможет определить, есть ли у животного какие-нибудь проблемы. Он также даст вам рекомендации, как справиться с тяжелым дыханием, если у вашей собаки все-таки есть проблемы со здоровьем. Если вы хотите приятно проводить время со своей любимицей и заботиться о ее здоровье - обращайте внимание на любые странные хрипы и вздохи, и она будет вам благодарна.
У меня ХОБЛ под наблюдением специалиста-пульмонолога. Я регулярно принимаю лекарства. В течение некоторого времени я спрашиваю специалистов о физических упражнениях при ХОБЛ. К сожалению, исчерпывающих ответов я не получил. Я обнаружил, что в определенных положениях мне легче отдыхать и лучше дышать. У меня есть вопрос, существуют ли позы для уменьшения одышки или дыхательные модели, которые помогают вам отдохнуть?
мгр Рафал Пилински
физиотерапевт
Есть несколько предметов для уменьшения одышки.Почти все они основаны на ограничении работы грудной клетки в пользу диафрагмального дыхания — брюшного дыхательного пути. Мы используем меньше кислорода для работы с диафрагмой, чем с грудной клеткой. Диафрагма является собственно дыхательной мышцей, а не дополнительной дыхательной мышцей, такой как мышцы шеи и грудной клетки. Быстро и неглубоко дыша через грудную клетку при одышке или усталости, мы можем заставить эти мышцы потреблять столько кислорода, что неосознанно усугубим одышку.
При использовании поз для уменьшения одышки дышим в основном диафрагмой, на вдохе делаем упор на живот (большой живот), на выдохе стараемся втянуть живот. Соотношение вдоха к выдоху должно быть 2:1. В большинстве положений против одышки мы наклоняем туловище вперед и используем диафрагмальное дыхание.
1. Должность "кучер". Больной сидит в кресле, локти на коленях, ноги согнуты в коленях и бедрах образуют угол 90 градусов. Суть позы – прижать локти к коленям.Нагружая грудную клетку и исключая ее из дыхания, мы автоматически навязываем себе диафрагмальное дыхание. (фото 1.)

Рис. 1. Должность ямщика
2. Положение с наклоном туловища и нагрузкой на колени. Стоим немного врозь, туловище наклонено, руки прямые в локтях, кисти упираются в колени. Эта позиция также используется спортсменами после напряженных забегов на длинные дистанции. (фото 2.)
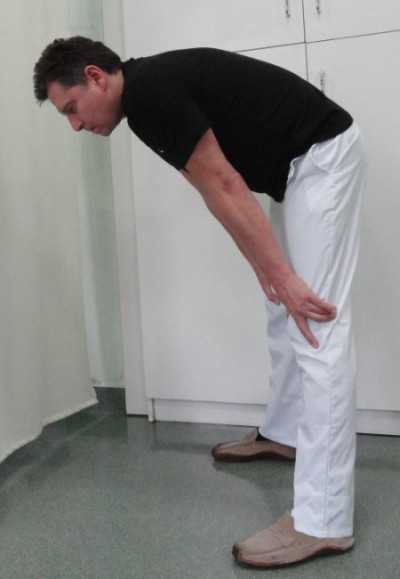
Рис. 2. Положение с наклоном туловища и нагрузкой на колени
3. Положение с наклоном вперед с опорой на прямые руки , например, на стол, скамейку в парке или другой неподвижный предмет. На дыхании подводим руки к груди, стабилизируя ее (рис. 3)

Рис. 3. Положение с наклоном вперед с опорой на прямые руки
.Одышка может быть симптомом многих серьезных заболеваний, поэтому ее нельзя недооценивать. Нарушения, проявляющиеся одышкой, могут возникать в любом возрасте и поражать не только легкие или бронхи, но также сердце и кровь.
Одышка — субъективное ощущение нехватки воздуха, часто связанное с повышенным напряжением дополнительных дыхательных мышц (межреберных мышц, мышц шеи и др.).
Причины одышки:
• заболевания органов дыхания (бронхиальная астма, хроническая обструктивная болезнь легких, инфекции органов дыхания, пневмоторакс)
• заболевания сердечно-сосудистой системы (ишемическая болезнь сердца, анемия, пороки сердца, миокардит, тромбоэмболия легочной артерии)
• Инфекционные заболевания
• Отравление (часто «монооксид углерода»)
• психические расстройства (тревожные расстройства)
• аллергия
• физические упражнения
• Табачный дым
• раздражает пары
Одышка не обязательно должна быть симптомом болезни.Это также может произойти у здоровых людей, находящихся на больших высотах или во время интенсивных упражнений, особенно у людей, которые не тренируются.
Связан с повышенной потребностью в кислороде.
ОБЩИЕ СИМПТОМЫ:
• внезапная, нарастающая одышка
• пароксизмальный утомительный кашель
• напряжение и растяжение грудной клетки
• активация дополнительных дыхательных мышц (межреберные ретракции)
• учащенное дыхание и сердцебиение
• цианоз (поздний симптом)
Тяжелый приступ удушья, который может возникнуть при обострении бронхиальной астмы (при этом происходит сужение дыхательных путей), является опасным для жизни состоянием, поэтому очень важно вовремя заметить первые симптомы и как можно скорее начать лечение.Характерным симптомом будут хрипы. Как пациент, так и его родственники должны хорошо разбираться в схеме лечения обострений астмы, чтобы иметь возможность быстро распознавать симптомы и реагировать соответствующим образом.
Первая помощь
Больному следует срочно обратиться к врачу, если: он испытывает одышку в покое, лекарства не помогают, у него учащенное дыхание, частота сердечных сокращений превышает 120/мин, появляются громкие хрипы или они постепенно исчезают.
.Одышка у ребенка - индивидуальное ощущение затруднения дыхания, характеризующееся учащением дыхания и сердцебиения, наличием аускультативных изменений, свидетельствующих о затрудненном прохождении воздуха по дыхательным путям, активацией дополнительных дыхательных мышц, посинением кожи и слизистых мембраны.Одышка является результатом диспропорции между количеством кислорода, поступающего в организм, и его текущей потребностью.
В зависимости от активности больного, продолжительности симптомов и положения тела, при котором возникают симптомы, различают следующие видов одышки у детей :
Помните, что у детей может возникнуть небольшое затруднение дыхания после очень сильной физической нагрузки или в стрессовой ситуации. Обычно симптомы в таких ситуациях исчезают, когда вы отдыхаете или успокаиваетесь.
Одышка у ребенка является симптомом недостаточного снабжения организма кислородом по отношению к текущим потребностям.Он может появиться при заболеваниях органов дыхания, сердечно-сосудистой системы, неврологических, нарушениях обмена веществ или в результате травм.
Наиболее распространенными причинами одышки у ребенка являются:
Одышка у детей обычно сочетается с другими симптомами основного заболевания , например, при обострении бронхиальной астмы одышка сопровождается хрипами и сухим кашлем у ребенка. С другой стороны, при инфекции дыхательных путей, помимо затрудненного дыхания, у ребенка может появиться лихорадка, влажный кашель и насморк.
Симптомы одышки у ребенка включают учащение дыхания и сердцебиения, затруднение речи, видимую работу дополнительных дыхательных мышц (втяжение межреберных и скуловых ямок, движение крыльев носа), посинение кожи и слизистых оболочек .Младшие дети испытывают трудности с кормлением, ребенок часто пропускает перерывы во время еды и имеет голубовато-синий цвет вокруг рта. Дети старшего возраста с одышкой обычно сообщают о чувстве беспокойства, садятся на руки и прерывисто разговаривают. Отмечаются также свистящие хрипы, особенно в случае астмы или удушья инородным телом.
Лечение одышки у ребенка зависит от причины и серьезности затруднения дыхания.Следует помнить, что при внезапном появлении симптомов одышки ребенок должен быть осмотрен врачом , который установит причину и назначит дальнейшие диагностические и лечебные мероприятия. При постановке диагноза причины одышки важно определить обстоятельства и время суток появления затруднений дыхания, их продолжительность, интенсивность и наличие сопутствующих симптомов.
Важным тестом, проводимым у ребенка с одышкой, является измерение числа дыханий и частоты сердечных сокращений, а также сатурации кислорода, т.е. насыщения гемоглобина кислородом, которое проводится с помощью пульсоксиметра.Это безболезненный тест, он заключается в том, что на палец надевают датчик, который считывает насыщение гемоглобина кислородом.
Детям с неизвестной причиной одышки или с нарастающими затруднениями дыхания могут быть выполнены дополнительные анализы, такие как анализ крови, анализ кислотно-щелочного баланса и рентген грудной клетки.
Если причиной одышки у ребенка является респираторная инфекция , можно использовать ингаляции бронходилататоров или глюкокортикостероидов.Однако в случае обострения бронхиальной астмы текущее лечение следует модифицировать.
В случае тяжелой одышки и низкого насыщения кислородом может потребоваться введение кислорода с использованием маски, аналогичной той, которая используется для ингаляций. Однако при наличии инородного тела в дыхательных путях рекомендуется бронхоскопия и удаление инородного тела.
Если у вашего ребенка появились симптомы сильной одышки вам следует срочно обратиться к врачу, который посоветует вам, что делать с причиной симптомов после осмотра вашего ребенка.
К методам облегчения симптомов одышки у детей относятся увлажнение и охлаждение воздуха в комнате ребенка, а при инфекциях с насморком - держать нос открытым. Также следует помнить о правильном увлажнении ребенка, особенно при инфекции с выделениями в дыхательных путях, так как это разжижает выделения и облегчает их отхаркивание.
Если у ребенка диагностирована бронхиальная астма и у него развивается приступ одышки, следует немедленно дать бронходилататор по рекомендации лечащего врача.
Одышка, возникающая внезапно, особенно у детей младшего возраста, вызывает подозрение на аспирацию инородного тела. В этой ситуации маленького ребенка следует уложить головой вниз и выполнить несколько взмахов рукой, расположенной лодочкой, по спине в межлопаточной области. У детей старшего возраста удары можно выполнять в положении стоя, наклонившись вперед.
.90 000 Одышка: КОГДА ОБЕСПЕЧИВАТЬ одышку? • Эмоции: жизнь, достойная жизниКогда беспокоиться о одышке? короткое дыхание? Три менее серьезные причины страшного симптома, которые можно вылечить.
может удивить вас, узнав, что мы пишем на такую тему с точки зрения эмоций, но проблемы с дыханием также распространены при многих эмоциональных проблемах (например, панических атаках).
Конечно всегда обратитесь к врачу (это не навредит вам и может спасти вашу жизнь).
можно прочитать за: 13 минут
Перевод статьи Пола Ингрэма: Когда беспокоиться о одышке… и когда не стоит,
Три второстепенные причины страшного симптома, который можно вылечить
Затрудненное дыхание является очень распространенным заболеванием и сложной диагностической задачей. Существуют серьезные причины одышки и те, которые можно классифицировать как легкие. Большинство легких случаев, вероятно, вызваны беспокойством и напряжением крошечных мышечных узлов в нашем теле, называемых триггерными точками.
Вы можете справиться с ними самостоятельно относительно простым, безопасным и дешевым способом.Эти методы на удивление быстро приносят вам облегчение и включают в себя:
Затрудненное дыхание (одышка) является распространенным состоянием, которым страдает примерно 1 из 10 взрослых.И так же, как, например, головную боль, боль в животе, головокружение или утомляемость, ее трудно диагностировать, поскольку причин может быть много.
В первую очередь при одышке следует обратиться к врачу, особенно если у вас есть другие тревожные симптомы, такие как проблемы с равновесием или боль. Пожилые люди чаще всего испытывают одышку при физических нагрузках или физических нагрузках, нередко причиной этой одышки могут быть заболевания легких или сердца.
Обычная легкая одышка, не вызванная соматическим заболеванием, часто в значительной степени излечима, наиболее распространенными причинами одышки являются:
Если вы запыхались по какой-либо (или всем) из вышеперечисленных причин, у нас есть для вас хорошие новости: вы можете легко оказать помощь.
Экспериментировать с самомассажем триггерных точек безопасно, дешево и даже весело. Результат не гарантирован, но попробовать стоит.
Изменить привычки, связанные с плохим дыханием, непросто, но это также верный способ избавиться от одышки.
Тревожность — самая трудная проблема, но в то же время она не невозможна, и, что интересно, эти упражнения могут быть полезны каждому.
Очень хорошо, что причины одышки у некоторых людей легкие и с ними можно спокойно справиться самостоятельно. К сожалению, это не всегда так!
Как известно, причины одышки могут быть очень серьезными, поэтому при посещении врача необходимо подробно сообщить ему о любых симптомах, связанных с одышкой.
Вам могут помочь следующие вопросы. Они также являются контрольным списком, предупреждающими знаками для более серьезных проблем с дыханием.
Если врач не может объяснить одышку, а вы не отметили ни одного пункта в контрольном листе, вы можете с большей безопасностью выполнять предложенные в статье упражнения.
Список предупреждающих признаков того, что ваши проблемы с дыханием могут быть более серьезными, и вам следует как можно скорее обратиться к врачу
Каждая из этих точек может быть связана с медленным, коварным прогрессированием серьезного заболевания
Причин удушья может быть много. Мы можем сгруппировать их в три категории (которые пересекаются). Каждая из категорий связана с характерными соматическими ощущениями, которые, хотя и интересны, не говорят нам о том, что происходит на самом деле, а являются лишь приблизительными подсказками:
Триггерные точки или узлы мышц могут вызывать одышку.Это небольшие участки чувствительной мышечной ткани, вызванные «микросокращениями» или некоторой неврологической гиперчувствительностью. Знание триггерных точек действительно обширно и сложно.
Триггерные точки также могут образовываться в мышцах, которые мы используем для дыхания, что затрудняет движение ребер и ограничивает расширение грудной клетки. Они могут появиться и в диафрагме, что сильно ослабляет ее работу, ограничивая размах ее сокращений. Триггерные точки также могут появляться в мышцах горла, шеи, груди и спины, препятствуя контролю дыхания через нервную систему.Триггерные точки также могут воздействовать на дыхательные мышцы по причинам, не связанным с дыханием, например, постуральным стрессом или реакцией на неправильные привычки дыхания.
Может возникнуть вопрос из серии: что было первым яйцом или курицей, то есть:
У вас проблемы с дыханием из-за триггерных точек? Или триггерные точки являются признаком проблем с дыханием?
Ответ с - и то, и другое. Старые травмы, например.плечо может вызвать дискомфорт и дисфункцию мышц в области травмы. В данном случае причина очевидна. И в этом ясном случае лечение триггерных точек от старой травмы плеча решает проблему.
С другой стороны, если видимой причины дискомфорта нет, но вы весь день сидите, сгорбившись, в кресле, лучше предположить, что дыхательная дисфункция была «яйцом», с которого все началось, и настоящая проблема состоит в том, чтобы научиться чтобы лучше дышать и лучше сидеть.
Мышечные триггерные точки непредсказуемы и загадочны: что именно они собой представляют и как их лечить, до сих пор является предметом многочисленных споров. Иногда, чтобы избавиться от них, достаточно их прогреть или помассировать. Действительно, иногда кажется, что они тают так же легко, как мороженое на солнце, поэтому первое, что стоит попробовать, — это простой самомассаж или теплая ванна, или и то, и другое. Вы можете решить проблему самостоятельно, засунув большие пальцы в воспаленные мышцы между ребрами., и больше никакой одышки! Много раз видел и даже испытал на себе...
Личная история Пола Ингрэма (автора оригинальной статьи): Я обычно склонен к болезненности мышц, и одной из самых постоянных проблем, с которыми я сталкивался, была боль при дыхании. Не «одышка» в моем случае, а «болевое ограничение дыхания».
Около двадцати лет у меня были регулярные приступы сильной боли, которые приводили к апноэ.
Иногда из-за этого у меня были параличи на несколько минут, к сожалению, не раз кошмарные эпизоды длились час и более.
Боль, вероятно, утихла бы, если бы я расслабился достаточно долго… но трудно расслабиться, когда ты не можешь дышать.
Во время моего первого года обучения массажу в 1997 году я экспериментировал с самостоятельным межреберным массажем и обнаружил, что могу легко остановить любой «приступ» этой боли в течение минуты, просто потирая ребра рядом с болью.
Это было откровением.
Вероятно, я никогда не был так счастлив, как когда впервые обнаружил его! Год-два я регулярно массировала межреберные мышцы, пока совсем не перестала испытывать эти неприятные эпизоды.
К сожалению, не всегда все так просто. Триггерные точки могут быть настолько «упрямыми», что становятся основной причиной страданий. Самомассаж определенно не является чудодейственным средством, и попытка вылечить более сложные триггерные точки может превратиться в эпическое реабилитационное путешествие…У вас может быть сложный набор триггерных точек, как вызывающих, так и вызванных многими факторами, в том числе действительно сложными, такими как тяжелая дыхательная недостаточность и трудно поддающиеся контролю эмоциональные факторы.
Опять же, если вы хотите узнать больше о триггерных точках и управлении ими, посетите https://www.painscience.com/tutorials/trigger-points.php
Основными дыхательными мышцами являются:
Диафрагма, которую действительно нельзя массировать.Профессионал может потереть нижнюю часть диафрагмы, поднимая ребра, но это сложно, и я не уверен, что это хорошая идея. Лично я должен был бы чувствовать себя действительно отчаянным, прежде чем платить за этот эксперимент.
Мышцы между ребрами (межреберные) легко заживают самостоятельно. Поместите большие и указательные пальцы где-нибудь между ребрами... лучшая целевая область находится в нижней половине грудной клетки, по бокам, где ребра двигаются больше всего и межреберные мышцы работают больше всего.
Определенные мышцы передней и боковой части шеи (грудно-ключично-сосцевидная и чешуйчатая) и некоторые мышцы грудной клетки. Большинство этих мышц в первую очередь должны работать только для сильного вдоха, но они часто перенапрягаются и истощаются.
Грудино-ключично-сосцевидная мышца – это видимая мышца, которая образует V-образную форму на передней части шеи. Он длинный и тонкий, его легко захватить между большим и указательным пальцами, мы массируем эти мышцы, слегка растирая их.
Грудную мышцу растирать довольно трудно, но сильный массаж верхней и боковых частей грудной клетки позволит достичь ее через толстую большую грудную мышцу.
Передняя зубчатая мышца расположена чуть ниже кожи, на ребрах в подмышечной впадине, эта мышца видна только у бодибилдеров. Он тянет лопатки вперед и поднимает ребра. Он может быть весьма чувствительным: легкое потирание кончиками пальцев о поверхность ребер обычно является достаточным и прямым движением.
И еще одна небольшая дыхательная мышца в нижней части спины, которая может иметь клиническое значение: Трапециевидная мышца поясницы простирается от таза до нижнего ребра.Сокращенная трапециевидная мышца поясницы может тянуть нижнее ребро вниз. Это может препятствовать подъему грудной клетки при вдохе, а также может быть болезненным, когда она сжимается при выдохе. Подробнее о массаже квадрицепса поясничного отдела читайте здесь https://www.painscience.com/articles/spot-02-quadratus-lumborum.php
Также стоит массировать другие мышцы шеи, плеч, груди и даже верхней части спины. Их расслабление может косвенно помочь правильным дыхательным мышцам.Хотя они не влияют напрямую на дыхание и не контролируют его, они часто вызывают респираторные ощущения. Чувство «скованности» в верхней части спины похоже на одышку и, возможно, связано друг с другом. Удивительно, как много триггерных точек между лопатками может показаться связанным с дыханием (и там действительно есть несколько крошечных дыхательных мышц). После профессионального массажа этой области пациенты часто говорят что-то вроде: «Я чувствую, что снова могу дышать!» Даже если сначала они не запыхались!
Однажды я почувствовал острую боль в шее при кашле или чихании.Это явно были мышечные боли. Если я делал очень глубокий вдох, я тоже немного чувствовал это, но в основном это было заметно только тогда, когда я кашлял или чихал.
Боль началась, когда я задохнулся во время бега. Я также чувствовал, что мне не хватает воздуха, хотя в целом я был в хорошей форме. Боль была такой, как будто на шее сбоку был шов, и я не могла сама дышать полной грудью.
Я понял, что едва могу использовать свою диафрагму для дыхания, поэтому другим мышцам приходится компенсировать эту работу, вызывая боль.Я снова начал использовать диафрагму... и боль постепенно утихла, хотя я продолжал бежать. Это хороший, наглядный пример проблемы с дыханием, которую проще всего решить.
Наиболее распространенной формой дыхательной дисфункции обычно является хроническое, продолжительное поверхностное дыхание, которое в конечном итоге приводит к неспособности дышать глубоко из-за мышечной слабости и ригидности. Когда вы не дышите глубоко, вы просто теряете способность дышать глубоко с течением времени.
Длительная привычка к поверхностному дыханию может привести к одышке. Поверхностное, затрудненное дыхание чаще всего является результатом попытки дышать мышцами верхней части грудной клетки, а не животом и диафрагмой. Такие привычки можно легко подкрепить наличием и влиянием триггерных точек. Например, если вы постоянно пытаетесь дышать мышцами шеи (которые слишком слабы, чтобы выполнять эту работу самостоятельно), они со временем истощаются, становятся неэффективными и наполняются триггерными точками.
А почему мы вообще должны дышать поверхностно и «плохо»?
Дело не в том, что люди намеренно дышат не диафрагмой, а другими мышцами.Дыхательная дисфункция обычно вызывается постуральными, психологическими и эмоциональными факторами, особенно тревогой.
Давление воды равномерно со всех сторон противодействует расширению грудной клетки и живота и, следовательно, противодействует сокращению диафрагмы.
Глубокое дыхание при погружении в воду до подбородка является простым способом тренировки дыхательных мышц, а при дыхании через трубку, например, через трубку.маска для дайвинга обеспечивает еще большее сопротивление (и, следовательно, создает еще большую нагрузку на мышцы, участвующие в дыхании).
Это и другие дыхательные упражнения описаны в разделе «Связь с дыханием». https://www.painscience.com/articles/respiration-connection.php
Может быть, вы чувствуете такой стресс, что стресс буквально «сжимает» ваш выдох… а может и нет.
Если вы не уверены, самое время задать себе несколько важных вопросов:
может это я? Испытываю ли я симптомы одышки и апноэ, когда испытываю стресс? Проверять.
Тревога — переживание чрезмерного беспокойства, переживание слишком интенсивного или слишком длительного беспокойства или и то, и другое — является сильной и распространенной причиной многих необычных симптомов.
Наиболее часто сообщается об одышке и боли в груди.
Чувство беспокойства часто упускают из виду при поиске причин, связанных с респираторными заболеваниями и т. д.Несмотря на то, что это «почти то же самое, что и стресс», многие люди не распознают тревогу, отрицают ее или сводят к минимуму.
Многие люди не знают, что одышка может быть вызвана беспокойством! Он действительно может.
Нет четкого объяснения того, как тревога вызывает одышку, боль в груди или другие неприятные симптомы. Тревога может вызывать одышку как прямой и непосредственный симптом, но она также может вызывать проблемы косвенно, например, формируя дисфункциональный паттерн дыхания.
То, как мы дышим, может быть связано с тем, что мы чувствуем и что делаем. Дыхание может быть мощным аспектом самовыражения. Тревога, другие тяжелые эмоции и дисфункциональные модели поведения могут быть связаны с тем, как мы дышим, например, с поверхностным дыханием.
Мы дышим неглубоко, когда чувствуем побуждение убежать или спрятаться (в прошлом от хищника) и сейчас, когда чувствуем страх и предчувствуем угрозу.
Таким образом, мы можем справиться с беспокойством (регулировать его), изменив свое дыхание, позволив ему удлиниться и стать глубже. Затем мы также сообщаем своему телу и разуму, что оно безопасно и не должно реагировать страхом или испугом в той или иной ситуации.
Мы часто не осознаем, как мы дышим и что наше дыхание может быть слишком поверхностным в течение длительного времени. Заметить эту проблему и распознать факторы, которые ее вызывают, кажется решающим, но, к сожалению, признаки могут быть очень малозаметными, поэтому мы можем терпеть их в течение длительного времени и замечаем их только тогда, когда симптомы или трудности представляют собой действительно серьезную проблему.
Такова наша человеческая природа, что нам трудно видеть и исправлять собственные дурные привычки. Это связано с отсутствием в нашей жизни достаточной внимательности, необходимых навыков и самосознания, нехватка которых часто приводит к формированию нездоровых привычек и возникновению различных проблем.
Такого рода проблемы обычно распознаются в более позднем возрасте, если вообще распознаются, и часто идут рука об руку с отсутствием самосознания и отрицанием проблемы.Иногда проблему трудно принять и принять эмоционально.
Вот и наш организм приходит на помощь и напоминает нам о каких-то трудностях в виде более интенсивных симптомов, с которыми нам действительно нужно разобраться. Поэтому иногда мы получаем «тревожный звонок» в виде одышки, на которую достаточно сложно расстроиться и основательно разобраться с проблемой.
В заключение, дыхание — это мощный инструмент, который может помочь нам чувствовать себя лучше физически и быть в большей физической и умственной форме.Это помогает нам регулировать наши эмоции, в частности тревожность, которая так плохо проявляется в нашей антиэмоциональной культуре, что мы обычно называем это стрессом: но я испытываю стресс, мы разговариваем, и это более приемлемо, чем: но я боялся этой встречи; нет такой эмоции, как стресс 🙂 есть страх, стыд, гнев и т.д.
Конечно, в любой терапии, где в основе лежит осознанность, наше внимание на дыхании будет углубляться, а наше осознание увеличиваться
исходники и примечания в исходной статье
.90,000 Одышка у ребенка – причины и лечениеКогда у ребенка появляется одышка, мы обычно видим это невооруженным глазом. Дыхание ребенка явно учащенное, сердце бьется быстро, он глубоко втягивает воздух, двигая грудью и ноздрями. Одышка может сопровождать заболевания дыхательной системы, сердечно-сосудистые недуги, а также болезни обмена веществ, ожирение или сахарный диабет.
В зависимости от симптомов и обстоятельств, при которых они возникают, различают несколько видов одышки у детей:
Одышка, которая возникает, когда ребенок лежит, и прекращается, когда ребенок садится, является признаком левожелудочковой недостаточности или заболевания печени.
Одышка у ребенка не всегда означает болезнь. Преходящие проблемы с дыханием могут возникать после очень интенсивных физических нагрузок или в стрессовой ситуации.
Одышка у ребенка является результатом недостатка кислорода для удовлетворения потребностей организма.К наиболее частым причинам одышки у ребенка относятся:
У маленьких детей причиной одышки может быть разрастание миндалин или даже неправильный прикус.
Наиболее важными симптомами одышки у ребенка являются учащение дыхания и сердцебиения, затрудненная речь, втягивание ребер, подвижность ноздрей, посинение кожи и слизистых оболочек .
У детей младшего возраста возникают трудности с приемом пищи из-за одышки и у них синеет рот. Дети старшего возраста с одышкой беспокойны, имеют проблемы с речью и мало сил. Одышка у маленького астматика сопровождается свистящим звуком.
Лечение одышки у детей зависит от причины основной причины. Одышка, возникающая внезапно без видимой причины , подлежит особому контролю. В этом случае необходимо обратиться к врачу в поликлинику или больницу для скорейшего установления причины и облегчения состояния ребенка.Измеряют количество вдохов, оценивают работу сердца и сатурацию, т. е. насыщение гемоглобина кислородом. Для этого теста используется пульсоксиметр. При снижении насыщения кислородом ребенку дают кислород с помощью маски, например, для ингаляций.
Если одышка вызвана удушьем, может потребоваться проведение бронхоскопии, то есть удаления инородного тела. Врач рекомендует, в частности, прием бронходилататоров или глюкокортикостероидов. Если причиной одышки является обострение астмы, врач обычно корректирует принимаемые вами лекарства.
Во многих случаях домашних средств от одышки у детей бывает достаточно. Когда причиной одышки у детей является инфекция верхних дыхательных путей, следует держать нос открытым и успокаивать отек горла, давая ребенку противоотечные средства, увлажняющие ингаляции с морской солью или лекарства, назначенные врачом. Важно правильно увлажнять ребенка и помещения, в которых он находится. Лекарства, вводимые с помощью небулайзера, могут помочь при обострении астмы.
Когда внезапно возникает одышка и кажется, что ребенок задыхается, мы можем заподозрить, что он проглотил что-то, что заблокировало дыхательные пути. В этом случае время имеет решающее значение – положите малыша вниз головой и несколько раз ударьте его спиной между лопатками. Детей старшего возраста следует бить по спине в глубоко наклоненном вперед положении.
.Приступ одышкиЧто делать при приступе одышки? Федерация ассоциаций пациентов с астмой, аллергией и ХОБЛ рекомендует мне пройти тест на одышку (mMRC), который быстро и легко проверит, насколько сильно меня беспокоит моя одышка.
В Польше примерно 2 миллиона человек страдают ХОБЛ ( Хроническая обструктивная болезнь легких ). «Одышка — самый неприятный аспект ХОБЛ. Тест на одышку помогает эффективно проверить качество лечения и реабилитации у уже диагностированного пациента», — сообщает д-р Петр Домбровецкий, председатель Федерации ассоциаций пациентов с астмой, аллергией и ХОБЛ.
Тестирование чрезвычайно просто. Достаточно отметить на бланке теста утверждение, наиболее точно характеризующее степень одышки. Федерация предоставляет пациентам по всей Польше информационные материалы о заболевании вместе с готовым к заполнению тестом mMRC. Их раздают медсестры, вывешивают перед кабинетами врачей и предлагают пациентам врачи во время их визитов. Такой документ будет приложен к течению болезни и станет основанием для возможной модификации плана лечения.
Какое из следующих утверждений (обстоятельства одышки) лучше всего описывает ваше самочувствие?
0 - Я чувствую одышку только во время интенсивных упражнений;
1 - у меня перехватывает дыхание при быстрой ходьбе по ровной местности или при подъеме на небольшой холм;
2 - Из-за одышки я иду по ровной поверхности медленнее, чем люди моего возраста, или мне приходится делать паузы, чтобы отдышаться, когда я иду в своем собственном темпе по ровной поверхности;
3 - я останавливаюсь, чтобы отдышаться, пройдя около 100 метров или пройдя несколько минут по ровной поверхности;
4 - У меня слишком одышка, чтобы выйти из дома, или мне душно, когда я одеваюсь или раздеваюсь.
Достаточно отдать заполненный тест лечащему врачу.
Пресс-материалы
Читайте также:
Была ли эта статья полезной для вас?
Да :-) Нет :-(
Спасибо, что дочитали нашу статью до конца.
Если вы хотите быть в курсе информации о здоровье и здоровом образе жизни, пожалуйста, снова посетите наш портал!
Сатурация (лат. saturatio ) означает насыщение артериальной крови кислородом .
Когда это насыщение слишком низкое по сравнению с потребностями организма, чаще всего возникает одышка. Пока необъяснимый парадокс заключается в том, что некоторые пациенты с COVID-19, несмотря на сатурацию 50–60%, не жалуются на одышку — даже несмотря на то, что такая низкая сатурация кислорода требует немедленной госпитализации. Датчик пульса, правильно размещенный на пальце, быстро измерит значение насыщения кислородом SPO 2 , т.е. насыщение крови.
Норма насыщения для здоровых людей составляет 95–98%, а для людей старше 70 лет.лет - 94–98%. Результаты измерений ниже 94% у здорового человека могут вызывать беспокойство. С другой стороны, сатурация, сохраняющаяся на уровне 90%, свидетельствует о необходимости немедленной медицинской помощи и оксигенотерапии.
Одышка — субъективный симптом. Это означает, что некоторые люди испытывают его с совершенно нормальной насыщенностью, например, из-за невротических расстройств или сильных эмоций.У других, напротив, одышки может и не быть, несмотря на снижение сатурации и, как следствие, тканевую гипоксию. Однако обычно снижение насыщения вызывает большую или меньшую одышку. Очень высокая гипоксия объективно проявляется в цианозе — тогда не приходится сомневаться в том, что уровень сатурации тревожно низок. Однако есть некоторые исключения: цианоз может быть отсроченным и менее выраженным у людей с анемией (малокровием) из-за меньшего количества эритроцитов и меньшего количества гемоглобина , красного пигмента, который позволяет крови транспортировать кислород.
1. Сердечно-сосудистая недостаточность
2. Хронические болезни органов дыхания
3.Инфекционные болезни органов дыхания
4. Анемия
5. Сильные эмоциональные или болевые раздражители, либо неврозы, приводящие к гипервентиляции, т. е. к слишком быстрому дыханию. Тогда насыщенность не снижается.
Устройство излучает свет определенной длины волны, таким образом измеряя процент гемоглобина, связанного с кислородом. Он свидетельствует о том, что кровь насыщена кислородом. Чтобы измерение было возможным и надежным, камеру нельзя использовать с накрашенными ногтями. Кроме того, сядьте или лягте и не двигайте пальцем, на котором вы носите пульсоксиметр. Результат появляется практически сразу, но бывает, что изначально он недооценен. Поэтому, чтобы быть в безопасности, лучше продолжать измерение в течение минуты или двух.
Кислород — препарат, назначаемый данному пациенту по врачебным рекомендациям. Основным показанием к хронической оксигенотерапии является дыхательная недостаточность. Этот термин определяется как состояние, при котором поражение дыхательной системы настолько тяжелое, что препятствует адекватному газообмену в легких, что вызывает гипоксемию (гипоксию). Поэтому диагноза одышки недостаточно, но это побуждение к проведению в первую очередь пульсоксиметрии или - в случае тяжелых симптомов и пребывания в стационаре - немедленной газометрии.О дыхательной недостаточности свидетельствует парциальное давление кислорода (paO 2 ) ниже 60 мм рт. ст., что обычно является показанием к оксигенотерапии.
Кислородный концентратор – это прибор для оксигенотерапии, применяемый в зависимости от показаний в домашних условиях или в стационаре. Они увеличивают концентрацию кислорода, используя только кислород, взятый из воздуха. В Польше они являются наиболее часто используемым и наиболее экономичным источником кислорода для пациентов.
При выборе концентратора стоит обратить внимание на его объем и потребляемую мощность, ведь обычно устройство работает не менее 15 часов.
Имея концентратор, необходимо установить рекомендованный врачом поток кислорода, который выражается в литрах в минуту (л/мин). Мы также должны помнить о периодической замене фильтров. Вместе с пациентом врач определяет оптимальный способ подачи кислорода: с помощью кислородных усов или маски. Преимущество маски в точном дозировании концентрации кислорода, недостаток в том, что в ней труднее есть и говорить, сложнее сползать с лица ночью.При использовании кислорода держитесь на расстоянии от газовых плит и других источников огня, так как это может воспламенить кислород рядом с вашим лицом и обжечь вас.
В результате развития хронической обструктивной болезни легких (ХОБЛ) бронхиальная обструкция (непроходимость) становится необратимой, затрудняя поступление воздуха в легкие и обратно. Это, в свою очередь, является одной из причин одышки при ХОБЛ. Вторая причина находится в легких. Их ткань (преимущественно дыхательных бронхиол) постепенно разрушается: появляются эмфиземные пузырьки, т. е. крошечные «дырочки».По мере прогрессирования заболевания каверн становится все больше, и это усиливает одышку. Бронхи, с другой стороны, сжимаются все легче и легче при выдохе. В запущенной стадии ХОБЛ возникает дыхательная недостаточность. Поскольку бронхи и легкие не функционируют должным образом, количество дыхательных газов в крови также ненормально. При недостаточном насыщении кислородом становится необходимой постоянная оксигенотерапия . Пациенты с ХОБЛ составляют до 80% людей, использующих домашнюю оксигенотерапию. В очень запущенной стадии болезни и при ее обострениях повышается концентрация углекислого газа, который малоэффективно удаляется при выдохе.На них могут указывать усталость и сонливость, поэтому при их появлении необходима медицинская помощь. Нередко в таких случаях к оксигенотерапии возникает необходимость добавить поддержку ИВЛ - неинвазивную (BiPAP) или инвазивную, заключающуюся во введении трубки в трахею (интубация).
Хроническая оксигенотерапия улучшает и продлевает качество жизни больных ХОБЛ. Специалисты, работающие в клиниках домашнего кислородного лечения, занимаются квалификацией для домашнего кислородного лечения, а затем ухаживают за пациентами. В эти клиники обращаются терапевты, пневмологи или врачи, осуществляющие уход за больным в стационаре после выписки из палаты.Прямым показанием является результат газового анализа артериальной крови, позволяющий объективно оценить эффективность дыхания.
При бронхиальной астме отмечаются приступы сокращения бронхиальной мускулатуры. В результате бронхи и бронхиолы быстро сужаются, в легкие поступает меньше воздуха и труднее выдохнуть. Это влечет за собой резкое падение сатурации крови и одышку.
Эти приступы, сопровождающиеся кашлем и одышкой, чаще всего возникают ночью и ранним утром.Если ваша астма поддается лечению, и вы следуете ему, вы можете нормально функционировать. Однако тяжелое обострение астмы происходит при тяжелой астме, особенно при астме, рефрактерной к глюкокортикостероидам. Они могут вызывать снижение сатурации крови, постепенное ухудшение состояния дыхательной системы, а в наиболее тяжелых случаях - тяжелую дыхательную недостаточность. Таким образом, тяжелая форма астмы является одним из показаний к оксигенотерапии.
Приступы кашля и одышки при астме вызывают:
Таким образом, очистители воздуха помогают предотвратить приступы астмы, которые фильтруют их от вредных аллергенов и пыли. В свою очередь гигрометры показывают уровень влажности воздуха в помещении. Поддержание влажности воздуха, подходящей для астматиков, также предотвращает развитие плесневых грибков (также вызывающих аллергию у многих людей).
Рак легкого связан с гипоксемией (гипоксией), которая представляет собой недостаток кислорода в организме из-за недостатка кислорода в тканях.Это приводит к ощущению одышки. Кислородная терапия применяется у пациентов с одышкой, связанной с гипоксемией . Необходимо обеспечить насыщение крови кислородом более 90–92%. Адекватную сатурацию контролируют пульсоксиметром.
Одышка у больных раком легкого может иметь множество причин. Конечно, первый шаг к тому, чтобы эффективно справиться с этим, — это распознать их. Следует иметь в виду, что одной из причин одышки у больных раком легкого часто являются сопутствующие заболевания и/или осложнения противоопухолевого лечения.Это может привести к воспалению легких.
При муковисцидозе дыхательная система постепенно приходит в негодность из-за частых инфекций бронхов и легких. Легочные нарушения встречаются у 90% больных. Могут развиться эмфизема легких, периферический цианоз или кровохарканье. Кислородная терапия применяется при обострениях острых заболеваний и распространенном муковисцидозе.
Пациенты с обширными поражениями легких могут испытывать одышку.Однако чаще всего на него жалуются люди с туберкулезом плевры (наиболее распространенный вид внелегочного туберкулеза). Плевра представляет собой оболочку, которой «закрыты» легкие. Она состоит из двух жабр: стеночной и висцеральной. Между ними находится узкое пространство — плевральная полость, в которой в норме находится несколько миллилитров жидкости, облегчающей движения легких при дыхании. Однако при туберкулезе плевры в ней может скапливаться до нескольких литров жидкости, что нередко вызывает лихорадку, одышку, кашель, боли при дыхании.В этом случае непосредственной причиной одышки является внешнее давление, уменьшающее объем легких. Кислородная терапия показана, если на фоне туберкулеза возникли запущенные поражения, приводящие к дыхательной недостаточности.
Симптоматическое лечение одышки, связанной с хроническим респираторным заболеванием, по показаниям — оксигенотерапия. Если одышка носит временный характер, достаточно устранить причину (например,при астме принимайте бронходилататоры). Полезно принять позу, облегчающую дыхание, например полусидя или сидя. Вы определенно не должны лежать. Полезно также направить струю воздуха от вентилятора себе в лицо или просто широко открыть окно.
Если диагностирована дыхательная недостаточность, требуется постоянная оксигенотерапия. Если состояние больного позволяет, то лучше всего проводить ее дома, используя кислородный концентратор.Однако то, что вы проходите домашнюю кислородную терапию, не означает, что вы можете использовать концентратор так, как вам нравится. Все рекомендации дает врач, как и в случае с другими лекарствами.
В случае очень сильной одышки и значительного падения сатурации вызвать врача. Значение тревоги для здорового человека составляет , когда насыщение падает ниже 94%. Это доказывает, что организм находится в гипоксии. Если у вас нет с собой пульсоксиметра, обратите внимание на количество вдохов: оно не должно превышать 25 вдохов в минуту.При слишком быстром дыхании больной не может произнести целое предложение, не вдыхая время от времени. посинение губ, языка, ушных раковин и ногтевых пластин свидетельствует об очень высокой гипоксии.
.