2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Диагноз «хроническая венозная недостаточность» вызывает вопросы: что это? Насколько опасно? Как бороться? На ранней стадии ХВН поддается лечению достаточно хорошо, поэтому советуем вам как можно быстрее обратиться к врачу, если вас беспокоят боли и отеки в ногах.
Хроническая венозная недостаточность (ХВН) — это комплекс клинических симптомов, связанных с нарушением кровообращения в венах. Причины, приводящие к ней, могут быть разные, в том числе варикоз, тромбоз и посттромботическая болезнь.
Первопричина формирования ХВН — прямохождение. Кровь по венам ног должна течь, преодолевая силу тяжести: снизу вверх. Это происходит за счет сокращение мышц голени: они работают, как насос, помогая крови двигаться по венам. Однако если человек много времени проводит без активного движения (например, долго стоит или сидит на работе), ток крови замедляется, и она может застаиваться в венах или даже начинать течь в противоположном направлении. Специалисты отмечают, что, если на работе вы стоите или сидите более 4 часов подряд, вы автоматически попадаете в группу риска по развитию так называемого ортостатического отека.
Врачи выделяют еще и острую венозную недостаточность, возникающую в результате закупорки глубоких вен нижних конечностей. В этом случае кровообращение нарушается резко, и эта патология никогда не формируется в поверхностных венах. Острая венозная недостаточность проявляется быстро нарастающим отеком и резкой болью.
Также нередко говорят о лимфовенозной недостаточности. Дело в том, что венозная и лимфатическая система тесно связаны, и нарушение венозного кровотока может приводить к застою лимфы и усилению отеков. В результате усиливаются отеки, так как лимфа скапливается в тканях организма.
Описанные выше симптомы похожи на те, которые мы называем, рассказывая о варикозном расширении вен. И действительно: часто оба заболевания диагностируются одновременно, методы лечения и профилактики могут быть похожи, но врачи подчеркивают, что ХВН — может быть следствием варикоза, а может развиваться даже тогда, когда никаких видимых признаков деформации стенки сосудов еще нет. Таким образом, два заболевания, безусловно, связаны между собой, однако являются разными патологиями.
Главный фактор, приводящий к развитию венозной недостаточности, мы уже упомянули — длительная статическая нагрузка на ноги. Другие факторы риска — это:
Иногда к факторам риска относят пожилой возраст, однако в наши дни ХВН, к сожалению, «молодеет», и нередко ее диагностируют у людей в возрасте до 25 лет.
Выделяют четыре степени ХВН:
Нулевая. На этой стадии отсутствуют клинические проявления заболевания, кроме выраженного рисунка вен на ногах.
1 степень. Пациенты жалуются на боли в ногах, судороги, ощущение тяжести. Отеки возникают время от времени.
2 степень. Пациенты отмечают постоянную боль и отеки, которые усиливаются после физической нагрузки. На коже появляются участки гиперпигментации, возникает кожный зуд, кожа над пораженными венами истончается.
3 степень. На коже формируются трофические язвы, которые периодически открываются и кровоточат. Наблюдаются симптомы тромбофлебита. Пациент жалуется на быструю утомляемость, постоянное чувство усталости.
Если при заболевании 0 степени жалобы у пациента отсутствуют, то на третьей стадии пациент практически теряет трудоспособность и не может вести привычный образ жизни.
Венозная недостаточность хорошо поддается лечению на ранних стадиях, а на более поздних требует комплексной терапии. И первое, что может сделать человек, столкнувшийся с проблемой, — изменить образ жизни. Корректировка рациона, отсутствие чрезмерных перегрузок, ношение правильной обуви без высоких каблуков — все это имеет значение для состояния венозной системы. Не рекомендуется посещать бани или сауны, перегреваться на солнце. Способствует улучшению циркуляции крови физическая активность — ходьба, езда на велосипеде, плавание.
Для повышения эффективности лечения пациенту необходимо носить компрессионный трикотаж, помогающий наладить циркуляцию крови в ногах.
Врачи также прописывают прием препаратов, которые способствуют повышению тонуса сосудов и улучшению циркуляции крови. Если ХВН сопровождается воспалениями, то дополнительно рекомендуются противовоспалительные средства. При выраженным симптомах ХВН также прописываются обезболивающие мази, которые можно применять местно.
Все эти методы лечения применяются на ранних стадиях ХВН нижних конечностей. При выраженном варикозном расширении вен, которое врач определяет на УЗИ, показано хирургическое лечение. Во время операции пораженный участок вены или удаляется, или перевязывается, что выключает его из кровотока.
На вопросы пациентов, которые столкнулись с хронической венозной недостаточностью, отвечают специалисты «Центра Флебологии».
Применение динамического гравитационного стола для лечения хронической лимфовенозной недостаточности нижних конечностей.
Актуальность.
Основным признаком хронической лимфовенозной недостаточности (ХЛВН) нижних конечностей является стойкий отек. ХЛВН развивается в результате нарушения дренажной функции венозной и лимфатической систем нижних конечностей. При длительном существовании хронической венозной недостаточности увеличение проницаемости капилляров сопровождается избыточной фильтрацией белков и жидкости в интерстицальную ткань [1]. В начальных стадиях заболевания данный процесс компенсируется усилением резорбционной функции лимфатической системы пораженной конечности, что проявляется увеличением амплитуды сокращения лимфангионов. По мере развития заболевания уменьшаются компенсаторные возможности лимфатической системы: снижается насосная функция лимфангионов, замедляется лимфоток, расширяются лимфатические сосуды, формируется стойкий интерстициальный отек с высоким содержанием белка [6]. Данное состояние возникает у пациентов при длительном течении ХВН, значительно раньше оно возникает при посттромбофлебитичесом синдроме. Лечение этих пациентов представляет особую сложность. Не менее сложно лечение ХЛВН на фоне сахарного диабета, при рецидивах варикозной болезни после оперативного лечения, в том числе, при рецидивирующих трофических язвах смешанного генеза [4,5]. Данные группы больных представляют собой социально-экономическую проблему, требуют длительного или пожизненного лечения с подбором индивидуальной терапии и привлечением врачей различных специальностей [2,3].
В основе патогенеза ХЛВН лежат расстройства микроциркуляции, в связи с этим научный интерес представляют не только методики прижизненной диагностики нарушений в области микроциркуляторного русла, но и эффективные способы их коррекции.
Материалы и методы.
В рамках проведения клинических испытаний «стола инверсионного для лечебного воздействия на пациента», изготовленного ООО «Белмединновация» (патент РФ на полезную модель № 145871) на базе лечебных учреждений Республики Беларусь исследовано 36 пациентов с хронической венозной недостаточностью нижних конечностей. Лечение пациентов с применением данного оборудования проводилось по авторской методике Ладожской-Гапеенко Е.Е., Фионик О.В. (патент РФ № 2545444).
Стол инверсионный представляет собой роботизированную кровать, работающую с двадцатиминутным циклом, осуществляя возвратно-поступательные движения в двух плоскостях, оснащенную специальным ортопедическим матрасом, U-образной подушкой и поясничным бандажом для фиксации. Плавными возвратно-поступательными движениями лежачая поверхность кровати постепенно достигает наклона в сторону головной части до 30 градусов в течение 10 минут и в таком же ритме возвращается обратно. Во время всей процедуры пациент лежит на правом боку с согнутыми в коленных суставах конечностями, поместив левую нижнюю конечность поверх длинного края подушки (рис.1). Метод воздействия на пациента относится к гравитационной терапии. В его основе лежит динамическое изменение угла силы гравитации относительно продольной и поперечной осей тела с фиксированной частотой (0.1 Гц). Данная частота является автоколебательной по своей природе и функционально автономной. С частотой около 0.1 Гц в норме наблюдается фазовый и частотный захват в следующих колебательных процессах: вариабельности сердечного ритма и наполнения периферических кровеносных сосудов [3].
Рисунок 1. Динамический инверсионный стол. Положение пациента.
Критериями включения пациентов в исследование являлись: возраст от 40 до 75 лет; клиническая необходимость применения стола инверсионного; увеличение периметра дистальной части одной нижней конечности более, чем на 1.0 см в сравнении с другой или разнице при сравнении утренних и вечерних измерений в области стопы и голени более 1.0 см при наличии клинических и/или ультразвуковых признаков хронической венозной недостаточности, а также наличие информированного согласия. Критериями исключения служили психические заболевания, беременность, наличие хронических заболеваний в стадии декомпенсации, заболевания в острой стадии, участие в иных клинических испытаниях менее, чем за 10 дней до включения в настоящее исследование.
Всем пациентам до начала лечения выполнялась ультразвуковая допплерография вен нижних конечностей, ультразвуковое исследование подкожно-жировой клетчатки в фиксированных точках (середина тыла стопы, медиальная надлодыжечная область, центральная часть задней поверхности средней трети голени) с определением ее толщины. Кроме того, до начала лечения и, далее ежедневно, осуществлялось измерение длины окружностей нижних конечностей в области стоп и голеней в утренние и вечерние часы. Качество жизни пациентов оценивалось по результатам международного опросника CIVIQ 2. Среди пациентов, включенных в список испытуемых, у 7 человек (19.4%) выявлена клапанная недостаточность глубоких вен нижних конечностей в результате перенесенного флеботромбоза, у 4 человек (11.1%) – сахарный диабет второго типа, трофические изменения кожи в виде гиперпигментации определялись у 9 человек (25%), трофические язвы смешанного генеза – у 2 пациентов (5.55%).
Пациенты контрольной группы получали стандартное лечение в виде ношения компрессионного трикотажа второй степени компрессии и приема венотонизирующего препарата группы диосмина, детралекса в стандартной дозировке. Пациенты основной группы получали лечение только при помощи стола инверсионного. Стандартное консервативное лечение в виде компрессионной терапии, приема флеботоников, местного применения гелей, мазей и т.д. на время проведения клинических исследований отменялось для пациентов основной группы, что было отражено в информированном согласии.
Длительность лечения составляла 2 недели, за это время пациентам основной группы было проведено по 10 сеансов терапии на динамическом инверсионном столе.
Результаты исследования.
Значительные изменения при клиническом осмотре выявлены у пациентов основной группы, они заключались в субъективном ощущении «легкости в ногах» визуального уменьшения объема отека конечности, уменьшения явлений гиперпигментации (рис.2, рис.3, рис.4, рис.5), ускорении эпителизации трофических язв. По результатам международного опросника CIVIQ 2 выявлено, что качество жизни пациентов обеих групп до начала лечения находилось примерно на одном уровне. Средний балл у опрошенных пациентов в основной группе составил 50 , а в контрольной 49, что соответствует умеренному и серьезному снижению качества жизни. Повторный опрос пациентов после курса лечения выявил четкую тенденцию к улучшению показателя качества жизни у пациентов основной группы, средний балл в которой составил 38, в то время как в контрольной группе он остался прежним.
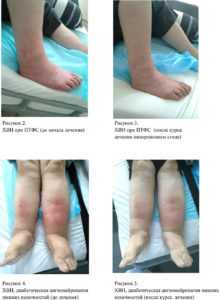
При анализе антропометрических данных в основной и контрольной группах до лечения выявлено, что наиболее значительному нарастанию отека во второй половине дня подвержена стопа (таб.1), что соответствует литературным данным. Та же закономерность сохраняется в обеих группах и после лечения.
Однако значения длин окружностей нижних конечностей вечером в основной группе после курса лечения значительно отличаются от показателей в контрольной группе, где значимой динамики по сравнению с результатами, полученными до лечения, не прослеживается.
В частности, в основной группе средний прирост длины окружности стопы к вечеру уменьшился (рис.6) с 19.51% до 2.5%, у пациентов контрольной группы показатели после лечения отличаются от исходных незначительно (рис.7).
Таблица 1. Прирост длин окружностей нижних конечностей во второй половине дня относительно значений измерений в утренние часы.
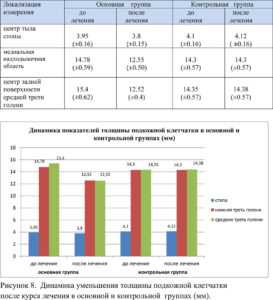
При сравнении показателей толщины подкожно-жировой клетчатки, полученных при ультразвуковом сканировании, выявлена значительная динамика после лечения также у пациентов основной группы. В контрольной группе значения практически не изменились. В основной группе наблюдается уменьшение толщины клетчатки в области стопы на 3.8%, в области медиальной лодыжки – на 15.09% и в области задней поверхности средней трети голени на 18.7% (таб.2, рис.8).
Таблица 2. Динамика показателей толщины подкожной клетчатки в основной и контрольной группах (мм).
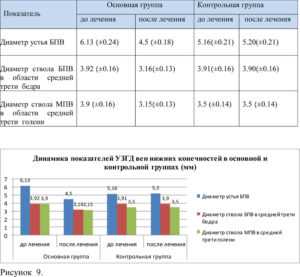
При ультразвуковом дуплексном сканировании вен нижних конечностей в основной группе отмечено значительное уменьшение диаметра устья и ствола большой подкожной вены, ствола малой подкожной вены. В результате лечения наиболее значительно уменьшился диаметр устья БПВ (с 6.13 мм до 4.5 мм), т.е. на 26.59% (таб. 3, рис.9).
Таблица 3. Динамика показателей УЗДГ вен нижних конечностей в основной и контрольной группах (мм).
Выводы.
Литература.
Варикозное расширение вен
Варикоз или варикозное расширение вен - это увеличенные, извитые, выступающие над поверхностью кожи вены, часто с узлами, порой, в запущенных случаях, больших размеров. В основе варикозного расширения вен лежат генетические особенности организма, а именно, слабость венозной стенки. Функция вен нижних конечностей – нести кровь для обогащения кислородом в сердце и легкие, для очищения - в печень, почки и селезенку, снизу вверх, преодолевая силу гравитации. Препятствуют обратному потоку крови венозные клапаны. На начальном этапе варикозного расширения вен клапаны «ломаются», и начинается постепенное расширение и удлинение вены, имеющее необратимый характер. В XXI веке к пятидесяти годам каждая третья женщина и каждый десятый мужчина имеют варикозное расширение вен. К семидесяти годам численность страдающих варикозом женщин и мужчин удваивается.
Факторы риска варикозной болезни
Причину, по которой происходит развитие варикозного расширения вен, еще только предстоит выяснить. Тем не менее научному сообществу хорошо известны факторы, непосредственно запускающие патологический процесс.
Возраст. С течением времени варикозное расширение вен прогрессирует, особенно после выхода из детородного периода (наступление климакса).
Генетическая предрасположенность или наследственный фактор. Варикоз одного из родителей повышает «шансы» младшего поколения в 2 – 3 раза.
Женщины более подвержены варикозу по причине беременности (с каждой последующей состояние вен значимо ухудшается), а также из-за приема гормональных препаратов.
Ожирение нарушает и затрудняет циркуляцию крови, способствует возникновению или усугублению варикозного расширения вен.
Тяжелый физический труд. Повышение венозного давления в глубоких венах при физических нагрузках отрицательно влияет на функциональное состояние вен и венозных клапанов нижних конечностей.
Длительная работа в положении стоя или сидя - доказанные факторы, дестабилизирующие венозный отток нижних конечностей, повышающие риски в 2 – 3 раза;
Симптомы варикозного расширения вен
Здесь обязательно необходимы слова моего учителя, профессора Сергея Германовича Суханова: «Без варикозных вен не бывает варикозной болезни».
Извитые, выпирающие над поверхностью кожи вены (более 4мм в диаметре). Кожа над ними обычно горячее.
Тяжесть в ногах, усталость, ноющие и тянущие боли, нарастающие к вечеру (проходят после поднятия ног или отдыха в положении лежа)
Отеки ног, усиливающиеся во второй половине дня (затруднения при надевании сапог женщинами) и обычно полностью проходящие за время ночного отдыха.
Кожный зуд, чувство жжения вокруг варикозных вен и ощущение пульсации свидетельствуют о прогрессировании варикозной болезни.
Синдром беспокойных ног и судороги (преимущественно в ночное время) также говорят об ухудшении состояния вен.
Что будет, если продолжать жить с варикозной болезнью
Внезапно, на фоне полного благополучия могут образоваться тромбы в варикозных венах (варикозные вены становятся плотными, кожа над ними приобретает багровую окраску, сильные боли в области тромбофлебита затрудняют ходьбу и сохраняются в положении лежа, повышается температура тела до 37 – 37,5С) или может возникнуть сильное венозное кровотечение из варикозного узла.
Постепенно кожа становится очень чувствительной и часто воспаляется. Очень сильно дестабилизирует ситуацию неконтролируемое применение мазей и гелей, вплоть до возникновения венозной или микробной экземы или выраженной аллергической реакции (крапивница). Кожа на голени темнеет и становится плотной, образуются обширные, длительно не заживающие трофические язвы. Данные изменения являются стойкими. Не допустить таких осложнений позволяет своевременное обращение к врачу-флебологу.
Варикозная болезнь приговор или варикозная болезнь излечима
Сегодня мы можем вам предложить самые современные способы лечения варикозного расширения вен. Ультразвуковая диагностика, протоколирование точной схемы «пораженных» варикозом вен, составление индивидуального плана лечения, далее выполнение оптимальной процедуры позволят получить в Вашем конкретном случае отличный результат с гарантией. Своевременное обращение к специалистам и лечение позволит не допустить осложнений, избежать тромбов и образования язв. Получите полную информацию о современных методах лечения и ЭВЛК, «золотом стандарте» лечения варикоза, на нашем сайте.
Если Вы хотите открыть английскую версию официального портала Правительства Ростовской области, пожалуйста, подтвердите, что Вы являетесь реальным человеком, а не роботом. Спасибо.
If you want to open the English version of the official portal Of the government of the Rostov region, please confirm that you are a human and not a robot. Thanks.
Сайты органов власти Главная Новости В ОКДЦ пройдет занятие школы для пациентов с варикозной болезньюДата публикации: 17 июл. 2019 12:49
В пятницу, 19 июля, в Областном консультативно-диагностическом центре пройдет занятие школы для пациентов с варикозной болезнью и лимфовенозной недостаточностью. Встречу проведет врач-флеболог высшей категории, руководитель Областного центра амбулаторной хирургии ОКДЦ Дмитрий Олегович Вагнер. Он расскажет о современных методах профилактики, диагностики и лечения варикозной болезни и лимфовенозной недостаточности.
Лимфовенозная недостаточность – синдром, характеризующийся нарушениями венозного оттока, который развивается при варикозной болезни вен нижних конечностей. Хроническая венозная недостаточность встречается более чем у 15% взрослых людей.
К факторам риска заболевания относятся избыточная масса тела, генетическая предрасположенность, беременность и роды, гормональная контрацепция и особенности образа жизни.
Бесплатная школа для пациентов начнет работать в 15:00 по адресу г. Ростов-на-Дону, ул. Пушкинская, 127. В работе школы смогут принять участие все желающие.
Размещено: 17 июл. 2019 12:49
Изменено: 17 июл. 2019 14:31
Поиск по разделу производится только по той форме слова, которая задана, без учета изменения окончания.
Например, если задан поиск по словам Ростовская область, то поиск будет производиться именно по этой фразе, и страницы, где встречается фраза Ростовской области, в результаты поиска не попадут.
Если ввести в поиск запрос Ростов, то в результаты поиска будут попадать тексты, в которых будут слова, начинающиеся с Ростов, например: Ростовская, Ростовской, Ростов.
Лучше задавать ОДНО ключевое слово для поиска и БЕЗ окончания
Для более точного поиска воспользуйтесь поисковой системой сайта
Сегодня, в Госпитале для ветеранов войн № 1, в отделении сосудистой хирургии прошла школа здоровья на тему "Лимфовенозная недостаточность нижних конечностей".
Школу здоровья провела врач сердечно-сосудистый хирург Алиева Айнур Ильгаровна.
Лимфовенозная недостаточность нижних конечностей – это заболевание сосудистой системы, при котором нарушается нормальный отток лимфы из венозного русла нижних конечностей. Болезнь нижних конечностей может начать развиваться в любом возрасте.
Классификация
Выделяют две основные формы течения лимфовенозной недостаточности:
Острая - характеризуется внезапным развитием. Часто спровоцирована закупоркой тромбозом глубоких вен ног на фоне травмы. Функционирование подкожных сосудов не нарушается.
Хроническая лимфовенозная недостаточность внижних конечностей вовлекает в патологический процесс вены, близко расположенные к поверхности кожи. Сопровождается выраженными проявлениями.
По степени тяжести выделяют 3 стадии течения. Начальные этапы патологии отличаются слабовыраженными симптомами, болями, судорогами. На втором этапе появляются пигментные пятна, патологическое шелушение. Самая тяжелая форма болезни протекает с трофическими язвами и тяжелыми поражениями кожи.
Причины развития
Лимфовенозная недостаточность нижних конечностей может развиться, как на фоне врожденных особенностей, так и из-за приобретенных нарушений. Риск возникновения болезни повышается, когда человек вовремя не проводит лечение других патологий опорно-двигательного аппарата и сосудистой системы.
При отсутствии генетических нарушений причины развития лимфовенозной недостаточности следующие:
Это основные заболевания, которые нередко приводят к развитию заболевания. Если вовремя избавиться от них, то тяжелые последствия недостаточности не проявятся.
Есть группа предрасполагающих факторов, при которых вероятность развития лимфовенозной недостаточности нижних конечностей значительно возрастает. Больше всего заболеть рискуют те, у кого есть следующие проблемы:
Симптоматика
Симптомы венозно-лимфатической недостаточности зависят от стадии развития патологии. Когда кровообращение не сильно нарушено, признаки не выражены ярко. Из-за этого многие списывают симптомы серьезного заболевания на обычную усталость или переутомление.
Важно обращать внимание на следующие проявления:
Прогрессирование патологии вызывает чувство зуда и жжения в области ног, боли обретают более постоянный характер. Самая тяжелая стадия течения болезни отличается образованием глубоких незаживающих трофических язв, вызванных нарушением кровообращения в сосудах, утратой двигательных функций. Лечению поддается очень сложно, не всегда реально достичь полного избавления от болезни.
Лечение
Медикаментозное лечение направлено на уменьшение таких симптомов, как боль или отек, а также нормализация венозного кровообращения. Врач может назначить следующие виды лекарств:
Во время лечения важно пользоваться компрессионным бельем. Специальные чулки способствуют улучшению кровообращения и снижают нагрузку на нижние конечности.
Помимо препаратов положительное действие на состояние сосудов оказывает физиотерапия. Можно воспользоваться лазерным воздействием, электрофорезом, магнитотерапией.
Хирургическое вмешательство
Если консервативное лечение не помогает избавиться от лимфовенозной недостаточности, а у пациента образовались трофические язвы, сопровождаемые сильной болью, врачи прибегают к операции. На сегодняшний день существует несколько способов оперативного вмешательства:
Отсутствие лечения лимфовенозной недостаточности может привести к гангрене и соответственно к ампутации.
Профилактика
Профилактика включает следующие методики:



Лимфатическая система (называемая лимфатической системой) состоит из лимфатических сосудов и органов, таких как вилочковая железа, миндалины, лимфатические узлы и лимфатические узлы. Эти органы производят клетки, называемые лимфоцитами, которые входят в состав лимфы (лимфы) и стекают по лимфатическим сосудам в кровь.
Лимфатические капилляры представляют собой слепые сосуды, которые соединяются в более крупные сосуды.Мелкие и средние лимфатические сосуды впадают во все более крупные протоки, большинство из которых впадают в грудной проток и добавочный грудной проток. Обе линии соединяются с венами, а также связаны лимфатическая и кровеносная системы. На слепых концах лимфатических капилляров имеются большие отверстия, способствующие прохождению жидкости, белков и крупных частиц из интерстициального пространства. Так образуется лимфа, т. е. жидкость, циркулирующая в лимфатической системе.
Основной функцией лимфатического кровообращения является всасывание и отток внеклеточной жидкости и реагирование на инфекции.
Заболевания, связанные с лимфообращением, можно разделить на врожденные и приобретенные.
Наиболее распространенным заболеванием лимфатической системы является лимфатический застой. В большинстве случаев поражаются нижние конечности, исключительно верхние конечности, туловище или голова. Основной симптом – безболезненный отек, который носит пастообразный характер (держится некоторое время после надавливания на кожу).Причин застоя лимфы может быть много. Его всасывание может быть заторможено, лимфатические сосуды могут отсутствовать (врожденная гипоплазия, удалена хирургическим путем) или закупорены. Лимфедемы можно разделить на первичные и вторичные.
Первичная лимфедема чаще всего встречается у людей, у которых развились или закрылись аномальные лимфатические сосуды.Этот тип отека может возникать при различных генетических состояниях, таких как наследственная лимфедема типа I или типа II.
Вторичная лимфедема — приобретенное состояние, возникающее в результате повреждения ранее функционировавшего лимфатического сосуда. Причиной вторичного отека может быть острый лимфангит. Это заболевание возникает в результате инфицирования кожи бактериями (чаще всего стрептококками). На коже наблюдается линейное покраснение, идущее вдоль пораженного лимфатического сосуда, так называемаякрасная полоса. Изменения сопровождаются сильными болями.
Эти проблемы исчезают по мере борьбы с бактериальной инфекцией. Другие причины вторичного лимфатического отека включают филяриоз (заражение паразитом, встречающимся в тропических странах), хронические рецидивирующие воспалительные заболевания (например, рожистое воспаление, туберкулез), некоторые виды рака, ревматоидный артрит. Лимфедема также может быть побочным эффектом хирургического вмешательства и лучевой терапии, а иногда и у беременных женщин.
Более длительный отек приводит к деформации частей тела, разрушению лимфатических сосудов, фиброзу и реактивным изменениям кожи.Это состояние называется слоновостью.
Увеличение окружности конечностей, пастообразный отек, первоначально дистальный, постепенно поражающий более высокие части тела. Со временем припухлость становится твердой и одревесневает. Конечность искажается, пальцы становятся квадратными. Сопровождается хроническим чувством тяжести в конечностях.
Болезнь прогрессирует и ее трудно остановить. Редким, но серьезным осложнением хронического лимфостаза является новообразование, возникающее в лимфатических сосудах, - лимфосаркома.
Диагноз лимфедемы ставится на основании клинической картины, и особенно важно установить причину заболевания.
Визуализирующие исследования проводятся для исключения заболеваний вен и артерий. Лабораторные тесты могут быть полезны в первую очередь для исключения или подтверждения сопутствующих заболеваний.
Необходимо лечение сопутствующих заболеваний.До тех пор, пока опухоль не перестанет быть фиброзной, может помочь перевязка конечностей или ношение специально подобранных компрессионных чулок.
Кортикостероиды и пероральные ретиноиды использовались при тяжелых отеках, но их эффективность варьирует.
Хирургические процедуры, удаляющие часть отечной массы, предназначены для крайне тяжелых случаев. Тем не менее, существует риск рубцевания и инфицирования при лечении. Важно соблюдать гигиену конечностей, а также носить соответствующую обувь, поднимать конечности и выполнять упражнения для улучшения венозного и лимфатического кровообращения.
В дальнейшем важна профилактика вторичных инфекций (бактериальных, вирусных, грибковых).
Первичная лимфедема не может быть полностью излечена. Возможна при некоторых формах вторичной лимфедемы, когда удается устранить причину заболевания (инфекционные агенты, воспалительные поражения сосудов и кожи).
Избегайте факторов риска вторичной лимфедемы.
.90 000 Доктор Марек Цечерский | Лимфедема 9000 1Возникающая спонтанно первичная нечастая лимфедема . Исследования Rochester Group показали, что это происходит с частотой 1,15 на 100 000 жителей в возрасте до 20 лет. Его вызывают все виды аномалий развития лимфатической системы нижних конечностей. Чаще всего она проявляется у детей подросткового возраста, чаще женского пола.Обычно поражается только одна конечность.
Значительно чаще встречается вторичный лимфатический отек , возникающий в результате приобретенных изменений лимфатической системы, нарушающих отток лимфы от нижних конечностей - путем повреждения лимфатических сосудов и/или самих лимфатических узлов. Например, к таким изменениям приводят видов рака и их лечение — рак предстательной железы у мужчин и лимфогранулематоз у женщин. Лимфедема, расположенная на бедре, в паховой области, может быть первым симптомом раковой инфильтрации матки.
В субтропических странах, таких как Китай, Индия и Индонезия, другой распространенной причиной лимфатического отека являются паразиты : нематоды и столбы, которые вызывают воспаление лимфатических узлов, приводящее к их фиброзу и индурации (заболевание, называемое филяриозом). Инфекция быстро затрудняет отток лимфы из лимфатических сосудов и, следовательно, приводит к слоновости. Подсчитано, что около 90 миллионов человек страдают этим заболеванием.
Могут пройти месяцы или даже годы, прежде чем лимфатический отток от конечности будет поврежден до появления какой-либо видимой опухоли.За это время заболевание можно диагностировать только с помощью лимфографии или биоимпедансометрии ( биоимпедансометрия - БИА). Отек чаще всего появляется в области голеностопного сустава или на переднем отделе стопы . Он исчезает после поднятия ноги (например, на диване). Летом он усиливается, а в холодные месяцы исчезает. Кожные покровы бледные или бледно-розовые со слегка повышенной температурой.
Первая стадия лимфедемы Первая стадия лимфедемыСо временем припухлость перестает исчезать в одночасье, становится более выраженной и теряет свой сезонный характер. Кожа медленно становится твердой и толстой , теряет эластичность, лишается и ороговеет (так называемая свиная кожа). Он начинает сморщиваться и на нем появляются небольшие углубления, которые получили название апельсиновой корки ( peau d'orange ). Нарастание отека на стопе вызывает ее деформацию с течением времени до характерной формы копыта буйвола ( буйволиный горб ).
Застой лимфы также вызывает увеличение сосочков , особенно в области пальцев ног.Сквозь кожу в этих местах наблюдается повышенное проникновение лимфы через кожу; также характерен синдром желтых ногтей ( синдром желтых ногтей ). Сами ногти становятся ломкими, ломкими, деформированными, часто смещаются. У некоторых больных они даже исчезают или часто выпадают.
По мере прогрессирования отека исчезает разница в окружности верхней и нижней окружностей голени. Это создает хрустальный цилиндр голени, напоминающий ногу слона .Тяжелая, опухшая конечность не позволяет больным нормально ходить, и они используют для ее подъема руки. Со временем из-за ограниченной тренировки мышц, деформации конечностей и изменений в крупных суставах они перестают двигаться.
Элефантиаз при лимфедеме Элефантиаз при лимфедемеНаличие и степень отека на стопе или голени можно оценить с помощью пробы давлением пальцем : если после надавливания, а затем отдергивания пальца от кожи на его поверхности остается характерная ямочка, это свидетельствует о наличии отека.
Тест на сжатие пальцев - Шаг 1 Тест на сжатие пальцев - Шаг 2 Тест на сжатие пальцев - Шаг 3Другим способом является Тест Стеммера : Если вы не можете схватить и приподнять кожу на другом пальце ноги, результат положительный и указывает на отек. (Невозможность выполнения этого действия связана с тем, что отек вызывает высокую концентрацию белка в подкожной клетчатке пальца и, как следствие, утолщение кожи.Важно отметить, что отрицательный тест Стеммера не исключает лимфедему.
Повреждение кожи является воротами к инфекции для бактерий, присутствующих на коже, которые у 25% больных вызывают рецидивирующие инфекции лимфатических сосудов и местные воспалительные поражения кожи. Наиболее распространенными основными виновниками являются стрептококки ( Streptococcus ) и стафилококки ( Staphylococcus ). Лимфангит проявляется через:
Дерматит можно распознать по следующим симптомам:
Истечение лимфы в межпальцевые промежутки, поражение кожи пальцев и снижение естественной резистентности кожи к инфекциям благоприятствуют грибковым инфекциям . Основной причиной являются дерматофиты, но возбудителями могут быть и дрожжеподобные и плесневые грибы.Симптомы грибковой инфекции включают:
[СДЕЛАТЬ]
.90 000 Доктор Марек Цечерский | Лимфедема 9000 1Возникающая спонтанно первичная нечастая лимфедема . Исследования Rochester Group показали, что это происходит с частотой 1,15 на 100 000 жителей в возрасте до 20 лет. Его вызывают все виды аномалий развития лимфатической системы нижних конечностей. Чаще всего она проявляется у детей подросткового возраста, чаще женского пола.Обычно поражается только одна конечность.
Значительно чаще встречается вторичный лимфатический отек , возникающий в результате приобретенных изменений лимфатической системы, нарушающих отток лимфы от нижних конечностей - путем повреждения лимфатических сосудов и/или самих лимфатических узлов. Например, к таким изменениям приводят видов рака и их лечение — рак предстательной железы у мужчин и лимфогранулематоз у женщин. Лимфедема, расположенная на бедре, в паховой области, может быть первым симптомом раковой инфильтрации матки.
В субтропических странах, таких как Китай, Индия и Индонезия, другой распространенной причиной лимфатического отека являются паразиты : нематоды и столбы, которые вызывают воспаление лимфатических узлов, приводящее к их фиброзу и индурации (заболевание, называемое филяриозом). Инфекция быстро затрудняет отток лимфы из лимфатических сосудов и, следовательно, приводит к слоновости. Подсчитано, что около 90 миллионов человек страдают этим заболеванием.
Могут пройти месяцы или даже годы, прежде чем лимфатический отток от конечности будет поврежден до появления какой-либо видимой опухоли.За это время заболевание можно диагностировать только с помощью лимфографии или биоимпедансометрии ( биоимпедансометрия - БИА). Отек чаще всего появляется в области голеностопного сустава или на переднем отделе стопы . Он исчезает после поднятия ноги (например, на диване). Летом он усиливается, а в холодные месяцы исчезает. Кожные покровы бледные или бледно-розовые со слегка повышенной температурой.
Первая стадия лимфедемы Первая стадия лимфедемыСо временем припухлость перестает исчезать в одночасье, становится более выраженной и теряет свой сезонный характер. Кожа медленно становится твердой и толстой , теряет эластичность, лишается и ороговеет (так называемая свиная кожа). Он начинает сморщиваться и на нем появляются небольшие углубления, которые получили название апельсиновой корки ( peau d'orange ). Нарастание отека на стопе вызывает ее деформацию с течением времени до характерной формы копыта буйвола ( буйволиный горб ).
Застой лимфы также вызывает увеличение сосочков , особенно в области пальцев ног.Сквозь кожу в этих местах наблюдается повышенное проникновение лимфы через кожу; также характерен синдром желтых ногтей ( синдром желтых ногтей ). Сами ногти становятся ломкими, ломкими, деформированными, часто смещаются. У некоторых больных они даже исчезают или часто выпадают.
По мере прогрессирования отека исчезает разница в окружности верхней и нижней окружностей голени. Это создает хрустальный цилиндр голени, напоминающий ногу слона .Тяжелая, опухшая конечность не позволяет больным нормально ходить, и они используют для ее подъема руки. Со временем из-за ограниченной тренировки мышц, деформации конечностей и изменений в крупных суставах они перестают двигаться.
Элефантиаз при лимфедеме Элефантиаз при лимфедемеНаличие и степень отека на стопе или голени можно оценить с помощью пробы давлением пальцем : если после надавливания, а затем отдергивания пальца от кожи на его поверхности остается характерная ямочка, это свидетельствует о наличии отека.
Тест на сжатие пальцев - Шаг 1 Тест на сжатие пальцев - Шаг 2 Тест на сжатие пальцев - Шаг 3Другим способом является Тест Стеммера : Если вы не можете схватить и приподнять кожу на другом пальце ноги, результат положительный и указывает на отек. (Невозможность выполнения этого действия связана с тем, что отек вызывает высокую концентрацию белка в подкожной клетчатке пальца и, как следствие, утолщение кожи.Важно отметить, что отрицательный тест Стеммера не исключает лимфедему.
Повреждение кожи является воротами к инфекции для бактерий, присутствующих на коже, которые у 25% больных вызывают рецидивирующие инфекции лимфатических сосудов и местные воспалительные поражения кожи. Наиболее распространенными основными виновниками являются стрептококки ( Streptococcus ) и стафилококки ( Staphylococcus ). Лимфангит проявляется через:
Дерматит можно распознать по следующим симптомам:
Истечение лимфы в межпальцевые промежутки, поражение кожи пальцев и снижение естественной резистентности кожи к инфекциям благоприятствуют грибковым инфекциям . Основной причиной являются дерматофиты, но возбудителями могут быть и дрожжеподобные и плесневые грибы.Симптомы грибковой инфекции включают:
[СДЕЛАТЬ]
.90 000 Доктор Марек Цечерский | Лимфедема 9000 1Возникающая спонтанно первичная нечастая лимфедема . Исследования Rochester Group показали, что это происходит с частотой 1,15 на 100 000 жителей в возрасте до 20 лет. Его вызывают все виды аномалий развития лимфатической системы нижних конечностей. Чаще всего она проявляется у детей подросткового возраста, чаще женского пола.Обычно поражается только одна конечность.
Значительно чаще встречается вторичный лимфатический отек , возникающий в результате приобретенных изменений лимфатической системы, нарушающих отток лимфы от нижних конечностей - путем повреждения лимфатических сосудов и/или самих лимфатических узлов. Например, к таким изменениям приводят видов рака и их лечение — рак предстательной железы у мужчин и лимфогранулематоз у женщин. Лимфедема, расположенная на бедре, в паховой области, может быть первым симптомом раковой инфильтрации матки.
В субтропических странах, таких как Китай, Индия и Индонезия, другой распространенной причиной лимфатического отека являются паразиты : нематоды и столбы, которые вызывают воспаление лимфатических узлов, приводящее к их фиброзу и индурации (заболевание, называемое филяриозом). Инфекция быстро затрудняет отток лимфы из лимфатических сосудов и, следовательно, приводит к слоновости. Подсчитано, что около 90 миллионов человек страдают этим заболеванием.
Могут пройти месяцы или даже годы, прежде чем лимфатический отток от конечности будет поврежден до появления какой-либо видимой опухоли.За это время заболевание можно диагностировать только с помощью лимфографии или биоимпедансометрии ( биоимпедансометрия - БИА). Отек чаще всего появляется в области голеностопного сустава или на переднем отделе стопы . Он исчезает после поднятия ноги (например, на диване). Летом он усиливается, а в холодные месяцы исчезает. Кожные покровы бледные или бледно-розовые со слегка повышенной температурой.
Первая стадия лимфедемы Первая стадия лимфедемыСо временем припухлость перестает исчезать в одночасье, становится более выраженной и теряет свой сезонный характер. Кожа медленно становится твердой и толстой , теряет эластичность, лишается и ороговеет (так называемая свиная кожа). Он начинает сморщиваться и на нем появляются небольшие углубления, которые получили название апельсиновой корки ( peau d'orange ). Нарастание отека на стопе вызывает ее деформацию с течением времени до характерной формы копыта буйвола ( буйволиный горб ).
Застой лимфы также вызывает увеличение сосочков , особенно в области пальцев ног.Сквозь кожу в этих местах наблюдается повышенное проникновение лимфы через кожу; также характерен синдром желтых ногтей ( синдром желтых ногтей ). Сами ногти становятся ломкими, ломкими, деформированными, часто смещаются. У некоторых больных они даже исчезают или часто выпадают.
По мере прогрессирования отека исчезает разница в окружности верхней и нижней окружностей голени. Это создает хрустальный цилиндр голени, напоминающий ногу слона .Тяжелая, опухшая конечность не позволяет больным нормально ходить, и они используют для ее подъема руки. Со временем из-за ограниченной тренировки мышц, деформации конечностей и изменений в крупных суставах они перестают двигаться.
Элефантиаз при лимфедеме Элефантиаз при лимфедемеНаличие и степень отека на стопе или голени можно оценить с помощью пробы давлением пальцем : если после надавливания, а затем отдергивания пальца от кожи на его поверхности остается характерная ямочка, это свидетельствует о наличии отека.
Тест на сжатие пальцев - Шаг 1 Тест на сжатие пальцев - Шаг 2 Тест на сжатие пальцев - Шаг 3Другим способом является Тест Стеммера : Если вы не можете схватить и приподнять кожу на другом пальце ноги, результат положительный и указывает на отек. (Невозможность выполнения этого действия связана с тем, что отек вызывает высокую концентрацию белка в подкожной клетчатке пальца и, как следствие, утолщение кожи.Важно отметить, что отрицательный тест Стеммера не исключает лимфедему.
Повреждение кожи является воротами к инфекции для бактерий, присутствующих на коже, которые у 25% больных вызывают рецидивирующие инфекции лимфатических сосудов и местные воспалительные поражения кожи. Наиболее распространенными основными виновниками являются стрептококки ( Streptococcus ) и стафилококки ( Staphylococcus ). Лимфангит проявляется через:
Дерматит можно распознать по следующим симптомам:
Истечение лимфы в межпальцевые промежутки, поражение кожи пальцев и снижение естественной резистентности кожи к инфекциям благоприятствуют грибковым инфекциям . Основной причиной являются дерматофиты, но возбудителями могут быть и дрожжеподобные и плесневые грибы.Симптомы грибковой инфекции включают:
[СДЕЛАТЬ]
.90 000 Доктор Марек Цечерский | Лимфедема 9000 1Возникающая спонтанно первичная нечастая лимфедема . Исследования Rochester Group показали, что это происходит с частотой 1,15 на 100 000 жителей в возрасте до 20 лет. Его вызывают все виды аномалий развития лимфатической системы нижних конечностей. Чаще всего она проявляется у детей подросткового возраста, чаще женского пола.Обычно поражается только одна конечность.
Значительно чаще встречается вторичный лимфатический отек , возникающий в результате приобретенных изменений лимфатической системы, нарушающих отток лимфы от нижних конечностей - путем повреждения лимфатических сосудов и/или самих лимфатических узлов. Например, к таким изменениям приводят видов рака и их лечение — рак предстательной железы у мужчин и лимфогранулематоз у женщин. Лимфедема, расположенная на бедре, в паховой области, может быть первым симптомом раковой инфильтрации матки.
В субтропических странах, таких как Китай, Индия и Индонезия, другой распространенной причиной лимфатического отека являются паразиты : нематоды и столбы, которые вызывают воспаление лимфатических узлов, приводящее к их фиброзу и индурации (заболевание, называемое филяриозом). Инфекция быстро затрудняет отток лимфы из лимфатических сосудов и, следовательно, приводит к слоновости. Подсчитано, что около 90 миллионов человек страдают этим заболеванием.
Могут пройти месяцы или даже годы, прежде чем лимфатический отток от конечности будет поврежден до появления какой-либо видимой опухоли.За это время заболевание можно диагностировать только с помощью лимфографии или биоимпедансометрии ( биоимпедансометрия - БИА). Отек чаще всего появляется в области голеностопного сустава или на переднем отделе стопы . Он исчезает после поднятия ноги (например, на диване). Летом он усиливается, а в холодные месяцы исчезает. Кожные покровы бледные или бледно-розовые со слегка повышенной температурой.
Первая стадия лимфедемы Первая стадия лимфедемыСо временем припухлость перестает исчезать в одночасье, становится более выраженной и теряет свой сезонный характер. Кожа медленно становится твердой и толстой , теряет эластичность, лишается и ороговеет (так называемая свиная кожа). Он начинает сморщиваться и на нем появляются небольшие углубления, которые получили название апельсиновой корки ( peau d'orange ). Нарастание отека на стопе вызывает ее деформацию с течением времени до характерной формы копыта буйвола ( буйволиный горб ).
Застой лимфы также вызывает увеличение сосочков , особенно в области пальцев ног.Сквозь кожу в этих местах наблюдается повышенное проникновение лимфы через кожу; также характерен синдром желтых ногтей ( синдром желтых ногтей ). Сами ногти становятся ломкими, ломкими, деформированными, часто смещаются. У некоторых больных они даже исчезают или часто выпадают.
По мере прогрессирования отека исчезает разница в окружности верхней и нижней окружностей голени. Это создает хрустальный цилиндр голени, напоминающий ногу слона .Тяжелая, опухшая конечность не позволяет больным нормально ходить, и они используют для ее подъема руки. Со временем из-за ограниченной тренировки мышц, деформации конечностей и изменений в крупных суставах они перестают двигаться.
Элефантиаз при лимфедеме Элефантиаз при лимфедемеНаличие и степень отека на стопе или голени можно оценить с помощью пробы давлением пальцем : если после надавливания, а затем отдергивания пальца от кожи на его поверхности остается характерная ямочка, это свидетельствует о наличии отека.
Тест на сжатие пальцев - Шаг 1 Тест на сжатие пальцев - Шаг 2 Тест на сжатие пальцев - Шаг 3Другим способом является Тест Стеммера : Если вы не можете схватить и приподнять кожу на другом пальце ноги, результат положительный и указывает на отек. (Невозможность выполнения этого действия связана с тем, что отек вызывает высокую концентрацию белка в подкожной клетчатке пальца и, как следствие, утолщение кожи.Важно отметить, что отрицательный тест Стеммера не исключает лимфедему.
Повреждение кожи является воротами к инфекции для бактерий, присутствующих на коже, которые у 25% больных вызывают рецидивирующие инфекции лимфатических сосудов и местные воспалительные поражения кожи. Наиболее распространенными основными виновниками являются стрептококки ( Streptococcus ) и стафилококки ( Staphylococcus ). Лимфангит проявляется через:
Дерматит можно распознать по следующим симптомам:
Истечение лимфы в межпальцевые промежутки, поражение кожи пальцев и снижение естественной резистентности кожи к инфекциям благоприятствуют грибковым инфекциям . Основной причиной являются дерматофиты, но возбудителями могут быть и дрожжеподобные и плесневые грибы.Симптомы грибковой инфекции включают:
[СДЕЛАТЬ]
.Лимфатическая система человека состоит из клеток, органов, протоков и узлов, разбросанных по всему телу. Он защищает организм от инфекций, распределяет и уравновешивает жидкости тела.Наиболее заметные лимфатические узлы находятся в подмышечных впадинах, вокруг челюсти и в паху.Органами, составляющими нашу лимфатическую систему, являются прежде всего селезенка, миндалины, костный мозг и вилочковая железа, которые помогают производить лейкоциты. Когда лимфатическая система работает хорошо, мы даже не думаем о ее существовании, только когда она атакована - чувствуем себя намного хуже. При инфекции увеличиваются лимфатические узлы, что сигнализирует о наличии бактерий, вирусов, реже рака.
— это простой, полезный и неинвазивный тест, который помогает в оценке лимфатической системы.Оно может быть выполнено на лимфатических узлах шеи или в паху, однако чаще всего это исследование проводится для оценки состояния брюшной полости, затем врач ищет пораженные лимфатические узлы, измененную селезенку и печень. Этот метод позволяет подтвердить или исключить поставленный ранее диагноз на основании физикального осмотра и анализа крови.
Острый лимфангит возникает, когда бактерии и вирусы атакуют лимфатические сосуды в результате инфицированного пореза или раны.Является осложнением бактериальной инфекции. Этот недуг чаще всего поражает нижние конечности, тогда вокруг раны появляются нежные красные полосы, направленные к ближайшим лимфатическим узлам. Кроме того, у больного может наблюдаться озноб, высокая температура и общее недомогание. Диагноз острого лимфангита прост и, если его не лечить, может иметь серьезные последствия. Лечение обычно заключается в антибактериальной терапии.
Острый лимфангит возникает при попадании бактерий и вирусов в лимфатические каналы.Чаще всего это происходит из-за пореза, который вызывает инфекцию (обычно стафилококковую) и не проходит. Бактерии, попадающие в кровоток, могут привести к серьезным осложнениям, таким как сепсис. Факторы, повышающие риск острого лимфангита, перечислены ниже:
При остром лимфангите появляется болезненное линейное покраснение по ходу пораженного лимфатического сосуда, сопровождающееся лимфедемой и регионарной лимфаденопатией. Это первый и наиболее характерный симптом заболевания. Другие симптомы включают:
Диагноз острого лимфангита довольно прост, лимфаденопатия является первым тревожным признаком. После пальпации врач назначит дополнительные анализы крови, чтобы выявить воспаление в организме.
Лечение следует начать как можно скорее, чтобы предотвратить распространение болезни.При лечении острого лимфангита больные чаще всего принимают:
При осложнении в виде абсцесса - требуется оперативное лечение.
Внимание! За инфицированным участком следует ухаживать и ухаживать должным образом, это поможет уменьшить отек и замедлит распространение болезни.
Лимфангит может вызвать следующие осложнения:
Контент от medonet.pl предназначен для улучшения, а не замены контакта между Пользователем Веб-сайта и его врачом. Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом. Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте. Нужна консультация врача или электронный рецепт? Зайдите на halodoctor.pl, где вы получите онлайн-помощь - быстро, безопасно и не выходя из дома.
Лимфедема — это длительное состояние, при котором в тканях накапливается избыток жидкости (лимфы), вызывая отек.Лимфатическая система является частью системы...
Адриан ЮревичУ одного из ста человек в месте инъекции появляется небольшой безболезненный инфильтрат.Это псевдолимфома, или лимфатический боррелиоз.
Джоанна ЗелевскаЛимфодренаж — это массаж под давлением, который стимулирует циркуляцию лимфы, уменьшает отек и способствует снижению веса. Процедура дополняет лечебную терапию ... 9000 5 Марлена Костыньска
Лимфодренаж – неоценимая помощь, в том числе.в при лечении отеков. Его производительность также очень важна для людей после мастэктомии. Это лечение стоит использовать, ...
Лимфоцитарный лейкоз — это рак с очень плохим прогнозом.Продолжительность жизни больного от постановки диагноза во многом зависит от его общего состояния здоровья и...
Марта ПавлякЛимфатический массаж, или лимфодренаж – процедура, применяемая в физиотерапии и косметологии. Его задача – стимулировать крово- и лимфообращение с целью улучшения ...
Лимфодренаж, также известный как лимфатический массаж, представляет собой процедуру, направленную на укрепление кожи, восстановление ее эластичности и улучшение внешнего вида.Как дела...
Иногда у них наблюдаются симптомы гриппа или простуды, мононуклеоза, а иногда симптомы атопического дерматита.Поздняя диагностика снижает ... 9000 5 Пресс-материалы
В открывшемся отделении выздоравливают люди, страдающие лимфедемой, во многих случаях возникшей в результате хирургического лечения новообразований...
Высокое качество грудных протезов и пожизненное улучшение способности делать хорошую мину при плохой игре делают этот вопрос наиболее частым...
Юлия ВолинЛимфедема — это отек одной или нескольких конечностей, возникающий в результате нарушения кровотока в лимфатической системе.
Лимфатическая система представляет собой сеть специализированных сосудов (лимфатических сосудов) по всему телу для сбора избыточной лимфатической жидкости вместе с белками, липидами и отходами из тканей.Затем эта жидкость переносится в лимфатические узлы, которые фильтруют продукты жизнедеятельности и содержат борющиеся с инфекцией клетки, называемые лимфоцитами.
Избыток жидкости в лимфатических сосудах со временем возвращается в кровоток. Когда лимфатические сосуды блокируются или не могут отводить лимфатическую жидкость от тканей, возникает местный отек (лимфедема).
Лимфедема чаще всего поражает одну руку или ногу, но редко может поражать обе конечности.
Первичная лимфедема является результатом анатомических аномалий лимфатических сосудов и является редким наследственным заболеванием.
Вторичная лимфедема возникает в результате распознаваемого повреждения или закупорки нормально функционирующих сосудов и лимфатических узлов. К наиболее частым причинам вторичного лимфатического отека относятся механические травмы, оперативные вмешательства, бактериальные и грибковые инфекции, неопластические опухоли, сдавливающие лимфатические сосуды, воспаление кожи или лимфатических узлов, ожирение, филяриоз, хроническая венозная недостаточность, лучевая терапия или даже длительное отсутствие упражнения, вызванные, например, .травма, повреждение.
См. также: 10 самых дорогих медицинских процедур
Существует множество причин лимфедемы. Это может быть следствием врожденных или приобретенных дефектов. Поэтому лимфедемы делят на первичные и вторичные.
Первичная лимфедема представляет собой заболевание лимфатической системы и обычно возникает при рождении, хотя симптомы могут проявиться только в более позднем возрасте.В зависимости от возраста, в котором появляются симптомы, описаны три формы первичной лимфедемы. В большинстве случаев первичная лимфедема возникает при неизвестном семейном анамнезе заболевания.
Вторичный лимфатический отек развивается, когда нормально функционирующая лимфатическая система блокируется или повреждается. Относительно распространенной причиной является хирургическое вмешательство по поводу рака молочной железы, особенно в сочетании с лучевой терапией. Это вызывает одностороннюю лимфедему в руке.
Любой тип операции, требующий удаления регионарных лимфатических узлов или лимфатических сосудов, может вызвать лимфедему.Хирургические процедуры, связанные с лимфедемой, включают удаление вен, липэктомию, иссечение ожогового рубца и хирургию периферических сосудов.
Повреждение лимфатических узлов и лимфатических сосудов, приводящее к лимфатическому отеку, также может быть вызвано травмой, ожогом, радиацией, инфекцией, давлением, воспалением (например, ревматоидным артритом и экземой) или инвазией опухоли в лимфатические узлы.
Однако во всем мире филяриатоз является наиболее частой причиной лимфедемы.Филяриатоз – это прямое заражение лимфатических узлов паразитом Wuchereria bancrofti. Болезнь распространяется среди людей комарами и поражает миллионы людей в тропиках и субтропиках Азии, Африки, западной части Тихого океана и некоторых частях Центральной и Южной Америки.
Инвазия паразита повреждает лимфатическую систему, приводя к отеку рук, груди, ног и, у мужчин, области половых органов. Вся нога, рука или область гениталий могут опухнуть в несколько раз по сравнению с нормальным размером.
Кроме того, отек и снижение функции лимфатической системы затрудняют борьбу организма с инфекцией. Лимфатическая филаментозная болезнь является ведущей причиной постоянной инвалидности в мире.
См. также: Паразиты и мы
Лимфедема обычно возникает на одной или обеих руках или ногах, в зависимости от степени и локализации поражения.Первичная лимфедема также может возникать на одной или обеих сторонах тела.
Лимфедема может быть слабо выраженной или изнурительной и тяжелой, например, при филяриозе, при котором конечность может опухать в несколько раз по сравнению с нормальным размером. В первый раз больной может заметить асимметрию между руками или ногами или трудности в подгонке тела к одежде или украшениям. Если отек становится выраженным, может возникнуть усталость от лишнего веса, а также смущение и ограничение подвижности.
Продолжительное накопление жидкости и белка в тканях приводит к воспалению и, в конечном итоге, к рубцеванию тканей, что приводит к сильному тугому отеку, не образующему точечного отека. Кожа в пораженной области утолщается и может приобретать комковатый вид, что описывается как эффект «апельсиновой корочки». Покрывающая кожа также может стать шелушащейся и потрескавшейся, могут развиться вторичные бактериальные или грибковые кожные инфекции.Пораженные участки могут быть чувствительными и болезненными, может наблюдаться потеря подвижности или гибкости.
Другими симптомами, которые могут сопровождать лимфедему, являются:
Функция иммунной системы также нарушена в рубцовых и опухших областях, пораженных лимфедемой, что приводит к частым инфекциям и даже к злокачественной опухоли лимфатических сосудов, известной как злокачественная лимфангиома (лат. лимфангиосаркома ).
См. также: Как распознать аллергическую сыпь? Причины, симптомы и лечение кожной аллергии
Тщательный сбор анамнеза и медицинский осмотр проводятся для исключения других причин отека конечностей, таких как отек из-за застойной сердечной недостаточности, почечной недостаточности, тромбов или других состояний.Часто история болезни хирургического вмешательства или других состояний, связанных с лимфатическими узлами, указывает на причину и позволяет поставить диагноз лимфедемы.
Если причина отека не ясна, можно провести другие тесты для определения причины отека конечности.
Лимфедема неизлечима. Лечение направлено на уменьшение отека и контроль дискомфорта и других симптомов.
Компрессионное лечение может помочь уменьшить отек и предотвратить рубцевание и другие осложнения. Примеры компрессионных процедур:
Операция рассматривается, если другие нехирургические методы лечения не работают.Не всем показана операция, но некоторые симптомы можно облегчить хирургическим путем.
Инфекции кожи и тканей, связанные с лимфедемой, необходимо лечить быстро и эффективно с помощью соответствующих антибиотиков, чтобы избежать распространения в кровоток (сепсис). Пациенты, страдающие лимфедемой, должны постоянно контролировать инфицирование пораженного участка. В пораженных регионах мира диэтилкарбамазин применяют для лечения филяриатоза.
См. также: Несколько интересных фактов о трансплантации
Частыми осложнениями лимфедемы являются воспаление кожи и соединительной ткани (флегмона) и лимфангит (лат. лимфангит ). Тромбоз глубоких вен (образование тромбов в более глубоких венах) также является известным осложнением лимфедемы. Дальнейшие осложнения лимфедемы включают функциональные нарушения в пораженной области и косметические проблемы.
У людей с хроническим длительно существующим лимфедемой более 10 лет существует 10% вероятность развития рака лимфатических сосудов, известного как злокачественная лимфангиома (лат. лимфангиосаркома ).Рак начинается с красноватого или пурпурного пятна, видимого на коже, и быстро распространяется. Это агрессивная опухоль, которая лечится ампутацией больной конечности. Даже при лечении прогноз неблагоприятный – через 5 лет выживает менее 10% больных.
Интересно отметить, что лимфедема может повлиять на внешний вид, а это, в свою очередь, может иметь психологический эффект, особенно у людей, живущих с раком. Лимфедема увеличивает риск развития депрессии.
См. также: Острый лимфангит
Людям с лимфедемой рекомендуется вести здоровый образ жизни, включая регулярные физические упражнения и физические упражнения. Однако в некоторых случаях вам может понадобиться специализированная помощь, чтобы тренироваться безопасно и эффективно.
Исследования показали, что женщины, подверженные риску лимфедемы после операции по поводу рака молочной железы, не будут подвергаться большему риску лимфедемы в руке, если будут выполнять легкие упражнения с подъемом тяжестей.Исследователи говорят, что подобные упражнения могут снизить риск лимфедемы.
Полезными могут быть следующие виды упражнений:
Также рекомендуются аэробные упражнения, направленные на верхнюю часть тела, помогающие сбросить вес и способствующие глубокому дыханию.
Если наблюдается какая-либо тяжесть или изменение формы, текстуры или другие изменения конечности, это следует наблюдать. Это может означать, что ваш текущий уровень физической активности слишком высок.
Эксперты считают, что мышцы действуют как насос во время упражнений, перекачивая лимфу в те области, где она необходима.
Тем не менее, пока недостаточно доказательств в поддержку какого-либо конкретного типа упражнений при лимфедеме.Женщинам, перенесшим операцию по поводу рака молочной железы, рекомендуется обратиться за помощью к специалисту-физиотерапевту или другому медицинскому работнику, который поможет им постепенно увеличивать свою физическую активность.
Лимфедема лучше контролируется правильным питанием. Наша лимфатическая система работает более эффективно благодаря лучшим питательным веществам из натуральных продуктов с минимальной обработкой (фрукты, овощи, цельные зерна).Здоровое питание приближает нас к идеальному весу, что является важным фактором уменьшения симптомов заболевания. Это заставляет нас чувствовать себя лучше в целом.
Здоровое питание при лимфедеме включает следующие правила.
См. также: Тревожные данные. Мы едим слишком много мяса и сладостей и слишком мало рыбы и овощей
Первичную лимфедему нельзя предотвратить, но можно принять меры для снижения риска развития лимфедемы, если существует риск вторичной лимфедемы, например, после операции по поводу рака или лучевой терапии.
Следующие шаги могут помочь снизить риск развития лимфедемы у людей с риском вторичной лимфедемы.
Контент с сайта медонец.pl предназначены для улучшения, а не замены контакта между Пользователем веб-сайта и его врачом. Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом. Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте. Нужна консультация врача или электронный рецепт? Зайди к галодоктору.pl, где можно получить онлайн-помощь - быстро, безопасно и не выходя из дома .
Рак шейки матки – крайне коварное заболевание.При раннем обнаружении, когда он еще находится в доинвазивной фазе, он дает 99,9 процента. шансы на успех...
Ханна ЩигелУ одного человека из ста в месте инъекции образуется небольшой безболезненный инфильтрат.Это псевдолимфома, или лимфатический боррелиоз.
Джоанна ЗелевскаЧто такое микседема? Каковы причины появления отеков? Может ли микседема протекать бессимптомно? Какие симптомы должны...
Лук. Анна МитшкеЛимфодренаж – это массаж под давлением, который стимулирует циркуляцию лимфы, уменьшает отек и способствует снижению веса. Процедура дополняет лечебную терапию ... 9000 5 Марлена Костыньска
Лимфодренаж – неоценимая помощь, в том числе.в при лечении отеков. Его производительность также очень важна для людей после мастэктомии. Это лечение стоит использовать, ...
Лимфоцитарный лейкоз — это рак с неблагоприятным прогнозом.Продолжительность жизни больного от постановки диагноза во многом зависит от его общего состояния здоровья и...
Марта ПавлякЛимфодренажный массаж, также известный как лимфодренаж, – процедура, применяемая в физиотерапии и косметологии. Его задача – стимулировать крово- и лимфообращение с целью улучшения ...
Лимфодренаж, также известный как лимфатический массаж, представляет собой процедуру, направленную на укрепление кожи, восстановление ее эластичности и улучшение внешнего вида.Как дела...
Острый лимфангит является наиболее частым осложнением бактериальных инфекций нижних конечностей.Болезнь поражает лимфатическую систему, которая ...
В недавно открывшемся отделении выздоравливают люди, страдающие лимфедемой, во многих случаях возникшей в результате хирургического лечения рака...