2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Amir, L.H. ABM Clinical Protocol #4: Mastitis, Revised March 2014. Breastfeed Med 9, 239–243 (2014). - Амир Л.Х., "Клинический протокол АВМ №4: мастит", в редакции от марта 2014 г. Брестфид Мед (Медицина грудного вскармливания) 9, 239–243 (2014).
Jacobs, A. et al. S3-Guidelines for the Treatment of Inflammatory Breast Disease during the Lactation Period: AWMF Guidelines, Registry No. 015/071 (short version) AWMF Leitlinien-Register Nr. 015/071 (Kurzfassung). Geburtshilfe Frauenheilkd. 73, 1202–1208 (2013). - Джейкобс А. и соавторы, "Рекомендации S-3 по лечению воспалительных заболеваний груди в период грудного вскармливания: рекомендации AWMF, регистрационный номер 015/071 (сокращенная версия)" AWMF Ляйтлиньен- Регистрационный номер 015/071 (Курцфассунг). Гебуртшильфе Фрауэнхейлкд. 73, 1202–1208 (2013).
Amir, L.H., Forster, D.A., Lumley, J. & McLachlan, H. A descriptive study of mastitis in Australian breastfeeding women: incidence and determinants. BMC. Public Health 7, 62 (2007). - Амир Л.Х., Форестер Д.А., Ламли Дж., МакЛахлан Х (2007), "Дескриптивное исследование мастита у кормящих австралиек: частота возникновения и решающие факторы", БиЭмСи Паблик Хелс 7,62 (2007).
American Academy of Pediatrics and The American College of Obstetricians and Gynecologists. Breastfeeding handbook for physicians 2006). - Американская академия педиатрии и Американский колледж акушерства и гинекологии. "Врачебный справочник по грудному вскармливанию", 2006.
Lawrence, R.A. & Lawrence, R.M. Breastfeeding: a guide for the medical profession (Elsevier Mosby, Maryland Heights, MO, 2011). - Лоуренс Р.А., Лоуренс Р.М., "Грудное вскармливание: руководство для медиков". (Издательство Maryland Heights, Миссури, США: Элсевьер Мосби; 2011.)
Hale, T.W., Rowe, H.E. Medications and Mothers' Milk 2014 (Hale Publishing, Plano, 2014). - Хейл Т. и Роу Х.И., "Лекарственные препараты в материнском молоке" 2014 (Издательство Hale Publishing, Plano, 2014).
Как известно, повышенная температура – это не болезнь, а симптом. Поэтому если у кормящей женщины начался жар, нужно понять, что его вызвало. Ставить диагноз и назначать лечение должен только квалифицированный врач. Самолечение – плохой сценарий для любого человека, в случае с молодой мамой он категорически недопустим. Также, именно специалист должен решать вопрос о прерывании или продолжении грудного вскармливания. Сегодня малыша от груди отлучают в крайних случаях. Продолжение естественного вскармливания крайне важно для здоровья ребенка. И несмотря на то, что решение остается за доктором, знать, какие сценарии возможны, нужно каждой молодой маме.
Когда отказываться от кормления грудью не стоит:
Если мама заболела ОРВИ или ОРЗ (это самая распространенная причина повышенной температуры). Дело в том, что вместе с маминым молоком в этот период в организм младенца попадут крайне важные антитела. Они необходимы для формирования иммунной системы ребенка. Если даже малыш заразится от мамы, он перенесет болезнь легче. Разумеется, в этом случае женщина может принимать только разрешенные врачом лекарства.
Если начался лактостаз (застои молока в железах) или мастит (воспаление молочной железы). Важно: мастит ни в коем случае не должен сопровождаться гнойными процессами! Прикладывание малыша к груди в этих случаях поможет облегчить состояние мамы и избежать осложнений в дальнейшем. Мастит не всегда является препятствием к кормлению ребенка грудью. Если в груди появилось только уплотнение и ограниченное воспаление без выделения гноя, кормить малыша разрешается. При сильных болях и появлении гнойной инфекции прикладывание ребенка к больной груди следует временно прекратить. При этом молоко из больной груди необходимо регулярно отсасывать. Кормление здоровой грудью следует продолжать.
Когда кормить грудью при температуре нельзя:
Если жар поднялся выше 39 °С. При лихорадке у молока меняется вкус и консистенция. Это может повлечь за собой отказ ребенка от груди впоследствии.
Если у мамы обострились хронические заболевания почек, печени, сердца, дыхательных путей или других внутренних органов.
Если причиной высокой температуры стал мастит, осложненный гнойно-воспалительным процессом в груди.
#PROMO_BLOCK#
Мерить температуру в подмышечной впадине можно только спустя 30-40 минут после кормления (или сцеживания). Даже когда мама здорова, но грудь наполнена, градусник покажет 37,1-37,3 °С. Обязательно вытрите пот, вода поглощает тепло и данные могут быть некорректными. Можно воспользоваться способом, обычно рекомендуемым акушерами – измерять температуру в локтевом сгибе.
Напомним, что молодой маме при недомогании непременно нужно обратиться к врачу для диагностики и назначения лечения. Не занимайтесь этим самостоятельно. Пожалуй, единственный безопасный способ сбить температуру – обильное питье. Пейте больше чая с лимоном или вареньем, молока с мёдом, полезны компоты и морсы. Безусловно, при приеме этих напитков нужно быть уверенным, что у малыша нет аллергии на его компоненты.
Лактостаз является следствием дисфункции молочных желез у женщин при грудном вскармливании между выработкой и выделением молока, приводящей к застою молока.
Лактостаз многими специалистами рассматривается как количественное несоответствие между повышенной или часто нормальной выработкой молока и его недостаточным оттоком.
Записаться на прием к маммологу.
ПРИЧИНЫ ЛАКТОСТАЗА
I. Повышенная секреция молока
Избыточная выработка молока заключается в том, что вырабатывается больше молока, чем это требуется для ребенка. Обычно нормализация между выработкой молока и его оттоком наступает в течение первых 2 недель после рождения ребенка.
II. Анатомо-физиологические факторы возникновения лактостаза
1. Варианты строения молочных желез. Это касается, прежде всего, женщин с большой, провисающей грудью. Ребенок не может полностью опустошить молочные протоки, что приводит к формированию застоя молока.
2. Аномальное строение соска молочной железы. Невыраженные, особенно плоские соски не позволяют ребенку правильно захватывать и держать сосок. В этом случае, молочные железы кормящей матери недостаточно опорожняются, что в конечном результате может привести к лактостазу.
3. Анатомическое строение протоков молочных желез. При узких и извилистых молочных протоках, особенно их сочетании, резко повышается вероятность развития лактостаза.
4. «Молочная пробка». Закупорка «молочной пробкой» одного или нескольких млечных протоков приводит к механическому прекращению оттока молока и является причиной лактостаза на фоне проводимого грудного вскармливания.
5. Трещины соска и ареолы. Повреждение целостности кожи на сосках молочных желез приводит к затруднению грудного вскармливания, вплоть до отказа от него, повышается вероятность развития не только лактостаза.
6. Диффузная фиброзно-кистозная мастопатия. Отмечено, что при мастопатии в молочных железах разрастается фиброзная ткань, которая имеет очень плотную структуру и может сдавливать протоки молочных желез, нарушая отток молока при грудном вскармливании.
7. Травмы молочных желез. Различные виды травм (ушибы, удары в результате падений и т.д.) молочной железы ведут к нарушению морфологии и функционированию проточно-дольковой системы и формированию застоя молока.
8. Переохлаждение молочных желез. Сильное переохлаждение ведет к тому, что молочные протоки сильно сужаются, что резко затрудняет отток молока и может способствовать развитию лактостаза.
III. Поведенческие факторы возникновения лактостаза
1. Неправильное прикладывание ребёнка к груди, когда не все дольки находятся в равном «физиологическом положении» может привести к передавливанию молочных протоков. Это ведёт к быстрому развитию не только лактостаза, то и к травмированию соска с появлением трещин.
2. Недостаточное опорожнение груди, как и нерегулярное опорожнение груди с высокой вероятностью может закончиться застоем молока.
Слишком большие временные промежутки во время грудного вскармливания, превышающие 3 часа, часто ведут к застойным явлениям.
3. Дополнительное сцеживание молока может привести к дополнительной его выработке, которую ребенок не осилит, что может привести к возникновению лактостаза.
IV. Другие факторы
1. Тесное нижнее белье. Ношение тесного нижнего белья, в особенности бюстгальтера, приводит к пережатию молочных протоков и к застою молока.
2. Стресс и недосыпание могут привести к физиологическому сужению протоков, нарушению оттока, в результате чего появляются очаги застоя молока в молочных железах.
3. Тяжелый физический труд может привести к пережатию молочных протоков, к затруднению оттока молока у кормящей матери, результатом чего может стать лактостаз.
4. Сон на животе также может привести к пережатию молочных протоков и к застою молока.
МЕХАНИЗМ РАЗВИТИЯ ЛАКТОСТАЗА
Формирование лактостаза характерно для первородящих женщин в первые недели и месяцы после родов. Причем лактостаз в первые дни после родов патогенетически отличается от застоя молока при проводимом регулярном грудном вскармливании.
В первые дни после родов быстрое снижение уровня плацентарных стероидов на фоне резкого повышения секреции пролактина приводит с одной стороны к накоплению молока в альвеолах молочной железы, с другой стороны вызывает отек тканей молочной железы и сдавление её протоков. Ситуация осложняется отсутствием стимуляции сосково-ареолярной зоны, ранним прикладыванием ребенка в первые часы после родов и сцеживания молочных желез, что в сумме отражается в низкой продукции окситоцина и парезе млечных протоков. В результате недостатка окситоцина молоко застаивается в альвеолах и не поступает в молочные протоки. Все эти явления в итоге приводят к отеку, нагрубанию и болезненности молочных желез.
Установлено, что независимо от причины возникновения, некупированный лактостаз патогенетически протекает по стандартной схеме и, как правило, завершается маститом.
ЛЕЧЕНИЕ ЛАКТОСТАЗА
Терапия лактостаза комплексная и включает в себя изменение режима и кратности кормления, проведение консервативной терапии.
Режим и методика грудного вскармливания при лактостазе.
Следует отказаться на время от попеременного кормления грудью в пользу кормления двумя грудями через каждые 1,5–2 часа, при необходимости интервал кормления следует сократить до часа. Обязательными являются ночные кормления.
Роль, техника сцеживания.
Сцеживание остается важным звеном борьбы и при лактостазе должно проводиться не только аккуратно, но и технически правильно.
С этой целью для преодоления лактостаза показал свою эффективность молокоотсос, перед применением которого необходимо провести мягкий и нежный массаж проблемных участков, тепловые процедуры.
При лактостазе сцеживание проводится до состояния комфорта, а не до «последней капли», чтобы не усилить выработку и приток молока.
Правила сцеживания при лактостазе. Следует обхватить молочную железу с уплотнением одноименной рукой так, чтобы она лежала на ладони, большой палец сверху, остальные поддерживают и приподнимают её. При этом молоко будет оттекать безболезненно, сосок не будет травмироваться. Одновременно другой свободной рукой проводится массаж области уплотнения в направлении от периферии к центру молочной железы, освобождая её от молока.
Облегчает сцеживание прием таблетки но-шпы за 20–30 минут до кормления, теплая грелка, приложенная к груди и сцеживание после кормления ребенка. Можно проводить эти мероприятия и делать это под тёплым душем.
Следует отметить, что сильное сдавливание молочных желез при грубом сцеживании может привести к травматизации дольково-протоковой системы молочных желез и может привести к развитию мастита.
Изменение позы ребенка и матери во время кормления при лактостазе
При лактостазе нужно использовать позы, способствующие освобождению молочной железы от молока в тех областях, где оно застоялось. В таких случаях часто эффективным оказывается кормление из-под руки.
Массаж молочных желез
При проведении массажа молочных желез все движения должны быть мягкими, плавными, по направлению от основания груди к соскам.
Тепловые и холодовые процедуры
Для достижения эффекта перед кормлением и сцеживанием рекомендуется принимать теплый душ, либо прикладывать на молочные железы влажные теплые салфетки, что способствует улучшению оттока молока. После кормления используют холодовые аппликации на 10–15 минут, что позволяет уменьшить выработку молока.
Мази и компрессы
Задача всех мазей и компрессов уменьшить отек молочной железы и улучшить отток молока, снимая спазм млечных протоков. Используются сульфат магнезии, мази: траумель С, малавит.
Применение ультразвука
Для купирования лактостаза применяется ультразвук, обычно назначается 3–4 процедуры, датчиком ультразвукового аппарата для физиотерапии делается массаж молочной железы над уплотнением, после этого необходимо молоко сразу сцедить.
Медикаментозное уменьшение секреции молока
Схема лечения лактостаза 1. Назначается бромокриптин (парлодел) по 2,5 мг 2 раза в сут. в течение 2–3 дней. Добавляется бережное сцеживание молочных желез через 2–3 часа после начала приема препарата в течение 1–2 дней, грудное вскармливание – через 1 час.
Схема лечения лактостаза 2. Назначается достинекс 1 мг по ? табл. 1 раз в день в течение 1–2 дней, грудное вскармливание – через 1 час.
Схема лечения лактостаза 3. Накожные аппликации 2,5 г 1% прожестожель гель 1 раз в день в течение 2 дней, дополнительно проводится сцеживание молочных желез – через 15–20 мин после аппликации, грудное вскармливание – через 1 час.
Оптимальное сочетание: бромокриптин + прожестожель, достинекс + окситоцин.
Окситоцин при лактостазе
При выраженном лактостазе можно использовать сублингвальное введение препарата по 2 капли за 15 мин. до кормления. В редких случаях используют внутримышечное введение окситоцина однократнов дозировке 0,2–0,3 мл.
Антибиотики при лактостазе не показаны.
НПВС. Прием парацетамола и других препаратов нестероидных противовоспалительных средств (НПВС) возможен, особенно при выраженном болевом синдроме и на грудное вскармливание не влияет.
Медикаментозное подавление лактации
При отсутствии ожидаемого эффекта в течение 1,5–2 суток следует проводить тщательную дифференциально-диагностическую процедуру для исключения лактационного мастита. С этой целью обязательно повторное проведение УЗИ молочных желез с пункционной биопсией проблемного участка молочной железы толстой иглой.
Если применение всех мероприятий при лактостазе неэффективно, более того имеется угроза развития или развился мастит, встает вопрос о полном прекращении лактации.
Более известно и наиболее часто на практике с этой целью применяется бромокриптин по схеме: по 2,5 мг 2–3 раза в сутки в течение 3–5 дней. Лактация прекращается за пару дней при приеме таблеток по схеме.
Из современных препаратов с этой целью применяется достинекс в дозировке 1 табл. 1 раз в день в течение 2-х дней. Лактация обычно прекращается за 1 сутки. Редко из-за неэффективного подавления лактации приходится продлевать курс лечения до 3-х дней.
ПРОФИЛАКТИКА ЛАКТОСТАЗА
1. Правильное положение ребенка у груди позволяет кормящей женщине избежать многих проблем и осложнений.
Признаки правильного прикладывания:
2. Критерии правильного сосания:
3. Признаки неправильного сосания:
4. Кормление по требованию ребенка. Необходимо прикладывать его к груди по любому поводу, предоставив возможность сосать грудь, когда он хочет и сколько хочет. Это очень важно не только для насыщения ребенка, но и для его ощущения комфорта и защищенности.
5. Продолжительность кормления регулирует ребенок. Не следует отрывать ребенка от груди раньше, чем он сам отпустит сосок. Это может привести к недостаточному опорожнению молочной железы.
6. Ночные кормления ребенка обеспечивают устойчивую лактацию и предохраняют женщину от застоя молока. Кроме того, ночное молоко считается наиболее полноценным.
7. При раздельном грудном вскармливании по очереди двумя грудями промежуток времени между кормлениями не должен превышать 3 часа, включая ночной период. При появлении застойных явлений промежуток нужно сокращать до 2 часов, или вовсе перейти на грудное вскармливание двумя грудями.
8. При склонности к развитию лактостаза каждое кормление надо проводить из обеих молочных желез, при этом заканчивают кормление той же грудью, с которой начинали. Такая техника кормления способствует лучшему опорожнению и дренированию молочных желез, исключает травмирование сосков, а также препятствует заглатыванию ребенком воздуха.
9. Не следует перекладывать ребенка ко второй груди раньше, чем он высосет первую грудь, это может привести к застою молока.
10. При наличии трещин следует применять средства, способствующие скорейшему заживлению (бепантен, пурелан 100, авент и др.)
11. Для профилактики образования трещин следует исключить частое мытье грудей до и после кормления.
Частое мытье груди приводит к удалению защитного слоя жиров ареолы и соска, что приводит к образованию трещин. Молочные железы следует мыть не чаще 1 раза в день во время гигиенического душа. Если женщина принимает душ реже, то и в этом случае следует протирать перед кормлением влажной салфеткой без использования мыла.
12. Дополнительное сцеживание молока. При правильно организованном грудном вскармливании молока вырабатывается ровно столько, сколько нужно ребенку, поэтому необходимости в сцеживании после каждого кормления не возникает. Необходимость сцеживания появляется при недостаточном отсасывании его ребенком и/или застое молока.
Мастит– воспалительный процесс в тканях молочной железы. Проявляется сильными распирающими болями в груди, набуханием, уплотнением, покраснением кожи железы, резким подъемом температуры тела, ознобом. Диагностируется мастит при визуальном осмотре маммологом, дополнительно возможно проведение УЗИ молочной железы. Заболевание может привести к образованию гнойника, абсцесса, флегмоны, некроза в молочной железе, развитию сепсиса и даже летального исхода.
В качестве основной причины развития мастита выделяют попадание бактерий непосредственно в ткани молочной железы. Произойти это может посредством трещин в сосках, которые в этом случае выступают в качестве открытых ворот для проникновения в указанную среду инфекции, а также посредством крови, что происходит при наличии хронических инфекционных очагов в организме. В последнем случае к таким очагам относятся пиелонефрит, хроническая форма тонзиллита и иные заболевания.
Следует заметить, что при нормальном состоянии здоровья попадание некоторого количества бактерий к молочной железе приводит к соответствующему их уничтожению, осуществляемому со стороны иммунной системы. Между тем, подавляющее большинство случаев свидетельствует об ослабленности женского организма после родов, соответственно, иммунная система перестает должным образом бороться с инфекциями.
В качестве важного момента, способствующего развитию рассматриваемого нами заболевания, следует выделить лактостаз, при котором происходит застой к протоках желез молока, что происходит по причине недостаточного сцеживания молока, неполного его сцеживания либо по причине редких кормлений. Застой молока в протоках обеспечивает благоприятную среду для процесса размножения бактерий, ведь молоко в целом располагает массой питательных веществ.
Обычно мастит отличает острое развитие – это свидетельствует о том, что симптомы появляются быстро (в течение нескольких часов – пары суток)
Выделяют такие главные признаки и симптомы мастита:
- температура тела увеличивается до 38 градусов, что является свидетельством наличия в организме воспалительного процесса. В результате повышения температуры появляется озноб, боли в голове, слабость;
- постоянные болезненные ощущения в груди ноющего характера, которые усиливаются во время грудного вскармливания;
- увеличение объема молочной железы, покраснение кожи в районе воспаления, кожа становится горячей.
Если на ранних стадиях не вылечить мастит, он прогрессирует в гнойную форму.
Главные признаки и симптомы гнойного мастита таковы:
- температура тела повышается до 39 градусов и больше, отмечается расстройство сна, выраженные боли в голове, плохой аппетит,
- сильно выраженная болезненность в молочной железе, боль ощущается даже от легкого касания,
- в подмышечной области отмечается увеличение лимфоузлов, которые на ощупь представляются как маленького размера плотные болезненные образования.
Диагностический поиск при подозрении на мастит включает в себя проведение следующих исследований:
1) Общеклинический анализ крови, в котором определяется повышенное содержание лейкоцитов, ускоряется скорость оседания эритроцитов
2) Бактериологическое исследование отделяемого из соска, а также выделений из раны с определением чувствительности к антибиотикам выделенных микроорганизмов
3) Ультразвуковое исследование молочных желез
4) Рентгенологическое исследование молочных желез (маммография), которое особенно показано в случае подозрения на карциноматозный мастит (однако последний можно исключить только после проведения гистологического исследования)
5) Для исключения специфических инфекций необходимо проводить исследование на туберкулез, актиномикоз и т.д.
В ряде случаев требуется проводить дифференциальную диагностику мастита с другими заболеваниями, которые имеют схожие клинические проявления.
Стратегия лечения мастита зависит от характера, давности болезни и объема пораженной области. Инфекционные формы лечат антибиотиками направленного воздействия. Для того, чтобы достичь желаемого результата при проведении бакпосева определяют вид возбудителя и его сосредоточение. При граничных состояниях между маститом и лактостазом, в первую очередь используют антисептики и наблюдают за динамикой. Исключительно в случае если ситуация усугубилась, переходят на антибиотики.
Нужно сцеживать молоко каждые 3 часа, но при абсцессе грудь трогать нельзя. В случае если образовались гнойные мешки – доктора их вскрывают хирургически либо откачивают гной через иглу, молочную железу промывают и назначают антибиотики. При лечение мастита назначают местное использование холода, иммуномодуляторы и физиотерапию. Острый негнойный мастит не помеха для грудного вскармливания, но если молоко содержит гной — запрещено кормить грудью!
Гнойные формы мастита, как правило, требуют хирургического вмешательства. Развившийся абсцесс молочной железы является показанием к экстренной хирургической санации: вскрытию мастита и дренированию гнойного очага.
Прогрессирующий мастит вне зависимости от его стадии является противопоказанием к дальнейшему вскармливанию (в том числе и здоровой грудью), поскольку грудное молоко, как правило, инфицировано и содержит токсические продукты распада тканей. Для ребенка патологически измененное грудное молоко может стать причиной развития дисбактериоза и расстройства функционального состояния пищеварительной системы. Поскольку терапия мастита включает антибиотики, кормление в этот период так же не безопасно для младенца. Антибиотики могут заметно повредить нормальному развитию и росу органов и тканей. Во время лечения мастита можно сцеживать молоко, пастеризовать и только после этого давать ребенку.
| Действие | Рекомендовано | Допустимо | Запрещено и неэффективно |
| Частые прикладывания в нужной позе с эффективным захватом | +++ |
|
|
| Холод после кормления или сцеживания | +++ |
|
|
| Вибрационный и поколачивающий массаж молочной железы | +++ |
|
|
| Нанесение мази после кормления или сцеживания (Траумель С) | ++ |
|
|
| Лечение у остеопата | ++ |
|
|
| Сцеживание (предпочтительно ручное, в правильной технике, при необходимости) |
| + |
|
| Теплый душ до кормления или сцеживания (при отсутствии высокой температуры и гнойного воспаления) |
| + |
|
| Жаропонижающие препараты, совместимые с ГВ, при необходимости |
| + |
|
| Компрессы (на время менее 60 минут) – капустный лист |
| + |
|
| Физиотерапевтические процедуры (при отсутствии противопоказаний) |
| + |
|
| Болезненное воздействие на молочную железу – «расцеживание», «освобождение протоков» и прочее |
|
| - |
| Ограничение кормлений («накопление» молока, боязнь кормить больной грудью) |
|
| - |
| Ограничение жидкости для питья маме |
|
| - |
| Отсасывание молока из груди взрослыми |
|
| - |
| Нагревание болезненного участка – любое (компрессы, физиотерапия, интенсивный массаж) |
|
| - |
| Компрессы на длительное время - любого состава |
|
| - |
| Компрессы с любым алкоголь-содержащим препаратом (спирт, водка, хлорофиллипт, камфорный спирт) |
|
| - |
| Компрессы с любым сильнопахнущим веществом (димексид, мазь Вишневского и прочее) |
|
| - |
| Но-шпа (дротаверина гидрохлорид) |
|
| - |
| Лекарственные препараты, угнетающие лактацию (достинекс, бромокриптин, прожестожель и т.д.) |
|
| - |
| Антибиотикотерапия препаратами, несовместимыми с грудным вскармливанием |
|
| - |
| Профилактический прием противогрибковых препаратов системного действия (таблетки) после антибиотикотерапии |
|
| - |
Сцеживание
Молокоотсос может не помочь с удалением молока при лактостазе и мастите. Если не получается часто прикладывать ребенка, используем сцеживание руками (минимально болезненное - смотри п. 4). Режим сцеживания обычно индивидуален. Сцеживание «до последней капли» не нужно (и трудновыполнимо) – важно ликвидировать неприятные ощущения в груди (распирание, давление, покалывания и т.д.). Первый вариант (при кормлении грудью) - удалить доступное молоко и после этого приложить ребенка. Второй вариант (если мама кормит сцеженным молоком) – после удаления легко отходящего молока сцеживание с бережным поддавливанием уплотненной зоны.
Тепло и компрессы
Любое прогревание и длительные компрессы активизируют кровоток в области застоя, что ведет к усилению воспалительного процесса. Все, что рекомендуется держать на груди (капустные листья, мази, лепешки с творогом, солевые растворы и пр), допустимо оставлять на срок не более 40-60 минут. Если использование капустных листьев согласно научным исследованиям не вредит течению лактостаза, то мед и лук может оказать раздражающее действие на кожу груди. Раствор соли (любой, не только сернокислая магнезия), может снизить отек, но только при непродолжительном применении, чтобы не было прогревания. Нельзя использовать полиэтиленовые пленки, пакеты и прочее – это вызывает нагревание. Часто для лучшего отделения молока рекомендуют принять теплый душ до кормления или сцеживания - это помогает не всем. Обычно эффективно прикладывание ребенка к груди или пара глотков теплой жидкости. Душ можно применять, только если вы уверены, что нет воспаления.
Физиотерапевтическое лечение
Ультразвуковая терапия и прочие воздействия могут облегчать состояние, но являются лишь вспомогательными средствами лечения. Физиотерапевтические процедуры не рекомендуется проводить, в частности, при повышении температуры выше 38 ° С и формировании острого гнойного процесса. Поэтому до физиотерапевтического лечения желательно пройти УЗИ у грамотного специалиста, с опытом работы с лактирующими женщинами. Наиболее распространено лечение с помощью ультразвука (УЗТ), который действует с помощью теплового, механического и физико-химического факторов - повышает температуру в тканях, на которые воздействует, активизирует обменные процессы, способствует высвобождению биологически активных веществ. Далеко не всегда при лактостазе такие последствия полезны. Некоторые службы, предлагающие медицинскую помощь при лактостазе и мастите, рекламируют физиотерапевтическое лечение на дому при первом же обращении, в то время, как реальная необходимость в этой услуге имеется у небольшого числа женщин. Кроме того, при правильном и последовательном соблюдении адекватных рекомендаций никакого дополнительного лечения не требуется. Физиотерапевтическое воздействие не безразлично для организма и должно проводиться сертифицированным специалистом, имеющим лицензию на этот вид деятельности. Сертификаты и лицензии выдают только государственные аккредитованные органы.
Боль при лактостазе или мастите
Любое воздействие на молочную железу должно быть по возможности безболезненным! Сцеживать через боль нельзя. Если болевой синдром сильно выражен, сцеживание производят с меньшей интенсивностью и давлением, наименее травматично для матери. «Расцеживания» , особенно болезненные, ни в начале лактации, ни в процессе не нужны и не являются гарантией того, что лактостаз не возникнет. Наоборот, травмированная отечная грудь при нарушении опорожнения (неидеальном прикладывании и неэффективном захвате) имеет предпосылки для застоя молока. Если делать массаж – то только аккуратными, легкими прикосновениями, вибрацией или постукиваниями. Ни давление, ни растирания, ни тем более разминание не применяется на нежной ткани груди.
Ограничение
Ограничение кормлений или сцеживаний – ведет к нарушению оттока молока, дальнейшей закупорке протока, увеличению вязкости молока.
Жидкость
Ограничение жидкости усугубляет лактостаз , также повышается вязкость молока.
"Помощь" родственников
Лучше не допускать отсасывания молока не ребенком. Во-первых, у взрослых совершенно другой механизм сосания, они не могут высосать «застрявшее» молоко. Во-вторых, ротовая полость взрослого - самое обсемененное микробами место и переносить эти микробы на сосок кормящей мамы не нужно.
Алкоголь или спирт
Компрессы с алкоголем (спиртом, водкой, спиртосодержащими лекарственными препаратами) – приводят к затруднению оттока молока, инкапсуляции воспаленного участка, то есть ведут к абсцессу. Кроме того, известно, что алкоголь и камфора резко снижают чувствительность клеток молочной железы к пролактину. Компресс со спиртом приведет к снижению количества молока на длительный период времени. Кроме того, алкоголь всасывается через кожу и вызывает прогревание тканей.
Медикаментозные препараты
- Спазмолитики - например, но-шпа . Спазмолитики работают при наличии спазма гладкой мускулатуры. При застое и мастите нет спазма, а есть отек, мешающий отхождению молока. Также может быть увеличена вязкость молока. Кроме того, за границей но-шпа (дротаверина гидрохлорид) вообще применяется крайне редко, особенно у кормящих женщин.
- Мазь Вишневского – обладает резким запахом, мешает малышу. Приводит к инкапсуляции воспаленного участка и способствует формированию абсцесса.
- Мазь арники – вызывает прогревание тканей, имеет местнораздражающее действие, активирует кровообращение.
- Достинекс, бромкриптин – серьезные препараты с тяжелыми побочными эффектами в той или иной мере встречающимися у каждой женщины, принимающей их. Убедитесь, что назначение сделано врачом, поддерживающим лактацию (то есть реально необходимо). Угнетение лактации не способ лечения лактостаза!
- Димексид – препарат с резким запахом, может вызвать раздражение кожи, противопоказан для детей до 12 лет и при лактации.
- Прожестожель – гормональная мазь, снижающая лактацию. Назначение, не совместимое с грудным вскармливанием
- Жаропонижающие препараты – начинать сбивать температуру стоит с физических методов – снять одежду, протереть кожу прохладной водой и т.п. Допустимо принимать только ибупрофен (предпочтительнее) или парацетамол при плохом общем состоянии (головная боль, слабость, головокружение и пр) при температуре выше 38-38,5
- Антибиотики, несовместимые с грудным вскармливанием – для лечения мастита применяются современные препараты, не оказывающие вредного воздействия на ребенка. Проверить, совместим ли назначенный препарат с кормлением грудью, можно на сайте испанского госпиталя «Марина Альта» В крайне редких ситуациях, при упорном течении заболевания и тяжелом состоянии пациента возможно назначение лечения, несовместимого с кормлением. В таких случаях необходимо убедиться, что врач, назначивший препарат, поддерживает грудное вскармливание и назначение конкретного лекарства необходимо. Кроме того, надо получить рекомендации по возможности продолжать лактацию после окончания лечения и поддержки лактации во время лечения. Назначение системной противогрибковой терапии после лечения антибиотиками обычно не требуется.
Важно помнить, что успешное лечение зависит не от обилия препаратов, манипуляций и воздействий, а от частого (каждые 1,5-2 часа днем и каждые 3 часа ночью) прикладывания ребенка в подходящей позе с правильным захватом и эффективным сосанием. Многим помогает направление подбородка малыша в сторону уплотнения – в положении мамы «полулежа на спине (биологическое расслабленное кормление) с малышом на животике моделируется любое положение подбородка.
Хорошо снимает отек и боль применение холода, можно использовать мази, снимающие отек и безопасные для малыша.
Расслабить грудь и улучшить отток молока помогут разные практики, в том числе вибрационный и поколачивающий массаж, остеопатическое лечение.
Иногда необходимо сцеживание больной доли (по возможности, минимально болезненное). Все остальные рекомендации имеют вспомогательное значение и работают только при использовании основных способов избавления от застоя.
Обратите внимание на обилие бесполезных, а зачастую, вредных советов. К сожалению, иногда они исходят медицинских работников, не понимающих нормальной и патологической физиологии лактации.
Берегите грудное молоко и здоровье молочных желез!
Лыкова Полина Петровна, врач, консультант по лактации, преподаватель курса ВОЗ по грудному вскармливанию, мама трех детей.
Во время кормления женская грудь особенно уязвима и подвержена различного рода негативным влияниям. Но в череде проблем мы можем пропустить симптомы мастита при грудном вскармливании, не обращая внимание на дискомфортные ощущения в области груди. Итогом такой невнимательности становится развитие этого серьезного заболевания.
Мастит является воспалением тканей молочной железы у женщин инфекционного происхождения. Наиболее часто возникновение этой болезни провоцирует золотистый стафилококк.
Следует различать:
1. Послеродовый мастит. Чаще всего заболевание возникает на фоне воспалительных процессов, когда лактостаз обретает запущенную форму. При закупорке молочных протоков происходит застой молока в грудных долях, вслед за которым возникает местное воспаление. Если его не лечить, воспалительные процессы усугубляются, и в застоявшемся молоке начинают развиваться вредные микроорганизмы.
2. Фиброзно-кистозный мастит. Это заболевание возникает при уже имеющихся доброкачественных новообразованиях (кистах) в молочной железе. Проникая в эти видоизмененные ткани, инфекция запускает механизмы развития заболевания. Говорить о фиброзно кистозном мастите можно только при наличии уплотнений в тканях груди.
Как только начинается мастит у кормящей матери, симптомы заболевания проявляются довольно четко и стремительно.
Возникновению мастита способствует целый ряд причин, к которым можно отнести:
Очень важно отличать признаки мастита от лактостаза, поскольку последний способен при игнорировании его симптомов, недостаточно тщательном лечении или его отсутствии развиться в затяжной мастит.
Выделяют несколько форм мастита, для каждой из которых характерны свои симптомы.
1. Серозный мастит. Симптомы проявляются резко. Возникает ощущение озноба, температура возрастает до 37-38 градусов. Появляется чувство разбитости и усталости. Появляется боль в суставах и мышцах, снижается аппетит, повышается потоотделение. В области груди наблюдается покраснение, отечность, повышение температуры кожи груди. Прикосновения довольно болезненны. Боль в молочной железе возникает даже при ходьбе. Напряженность в груди не проходит после кормления ребенка и ощущается постоянно. При отсутствии адекватного лечебного воздействия болезнь развивается далее.
2. Инфильтративный мастит. При переходе к этой форме заболевания в ткани груди появляются одно или множество чрезвычайно болезненных уплотнений, сопровождающихся покраснением кожи. При анализе крови выявляется повышение содержания лейкоцитов в крови. Температура колеблется между 38 и 38, 5 градусов. Если лечение не предпринимается своевременно, в местах уплотнений возникают абсцессы, и заболевание развивается в следующую стадию.
3. Абсцедирующий мастит. При этой форме наблюдаются признаки отравления организма. Возникает лихорадочное состояние, слабость, повышается потоотделение. Боли в пострадавшей груди усиливаются. Кожа на ней приобретает желтовато-синюшный оттенок. Молочная железа отекает и увеличивается в размерах. В центре уплотнения при осмотре ощущается жидкость (экссудат). Наблюдаются резкие перепады температуры тела (три-четыре градуса). В молоке появляется гной и кровянистые выделения.
4. Флегмонозный мастит. До этой стадии болезнь доходит редко (при достаточно адекватной заботе женщины о своем здоровье). Она характеризуется резким увеличением размеров груди, высокой температурой тела, ярко выраженным покраснением кожи, расширением сосудов и множеством гнойных очагов воспаления.
Мастит при грудном вскармливании, лечение которого может проводиться только под контролем врача, имеет различные формы искоренения в зависимости от стадии. К общим формам лечения относятся: прием антисептических препаратов, антибиотиков, иммуностимулирующая терапия, очистка организма от последствий интоксикации.
В первой – серозной стадии заболевания зачастую применяется консервативное лечение:
При инфильтративной стадии:
Основная задача на первых двух этапах – обратить вспять воспалительные процессы.
При возникновении абсцессов очень часто используется хирургическое вмешательство. На груди делается множество разрезов, удаляются плотные участки ткани, производится дренирование и очистка полостей от гноя и экссудата.
При бездействии нелеченный мастит переходит в финальную – гангренозную стадию, единственно эффективным лечением при которой становится ампутация молочной железы.
Для профилактики мастита при кормлении грудью следуйте данным рекомендациям:
Заботьтесь о вашей груди, будьте здоровы!
Даже каждая четвертая кормящая мать в какой-то период лактации страдает маститом. Проявляется болью в одной из молочных желез, ее покраснением и жаром. Сама мама чувствует себя разбитой и ослабленной. У вас может быть высокая температура.
Воспаление при грудном вскармливании – это заболевание, которое чаще всего появляется между второй и пятой неделей после родов, т.е. в самом начале грудного вскармливания.Тогда лактация достаточно интенсивная и малыш может не допить всю еду. Он также развивается, когда ребенка слишком редко или неправильно прикладывают к груди. Оставшееся в груди молоко вызывает застой, что, в свою очередь, приводит к воспалению. Сосок, поврежденный во время грудного вскармливания, также может быть причиной воспаления молочной железы — тогда бактерии, естественным образом присутствующие на коже, попадают в грудь и вызывают инфекцию.
Мы связываем воспаление в основном с борьбой организма с бактериями.В случае воспаления молочной железы механизм развития заболевания таков: младенца неправильно или слишком редко прикладывают к груди. Это приводит к недостаточному опорожнению одного из молочных протоков. Образуется пищевой застой, который начинает проникать через стенки канальцев в ткани молочной железы. Эти номера от до воспринимают проникающие частицы молока как атакующие бактерии. Иммунная система реагирует немедленно, посылая свои клетки в молочную железу для борьбы с предполагаемыми бактериями.Появляются симптомы мастита: место, где образовался застой, становится гиперемированным и очень теплым. Больные также жалуются на сильную боль, упадок сил и слабость. В некоторых случаях возникает лихорадка. Послеродовое воспаление молочной железы следует лечить как можно скорее – игнорирование проблемы может привести к серьезным осложнениям в виде абсцесса молочной железы.
В разделе HelloZdrowie вы найдете продукты, рекомендованные нашей редакцией:
Resistance
WIMIN Ваш микробиом, 30 капсул.
PLN 79.00
PLN 79,00
Сопротивление
Bloxin Оральный распылительный гель, 20 мл
PLN 25.99
Сопротивление
Naturell Immuno Hot, 10 саше
PLN 14.29
Сопротивление, хорошее старение
Naturell Vitanell D 1000 мг, 365 леденцами
70,00 зл.
Иммунитет
Naturell Уромаксин + С, 60 таблеток
15,99 зл. Самое главное удалить застой молока из пораженного канальца. Многих женщин интересует взаимосвязь: мастит и грудное вскармливание – можно ли кормить ребенка «больной» грудью? При воспалении даже рекомендуется. Ребенка следует прикладывать к пораженной груди не реже одного раза в два часа. В случае кормления по схеме «одна грудь — одно кормление» после опорожнения здоровой груди ребенка следует приложить к больной груди. Мать с недугами также должна убедиться, что она правильно прикладывает ребенка к груди – акушерка, медсестра или даже более опытная женщина, например, акушерка.мама, свекровь и даже бабушка. Также важно знать, что некоторые позы для кормления лучше помогают избавиться от застоя. Это и.а. поза волчицы, когда малыш лежит на спине, а мама склоняется над ним, лежа на боку. Положение «под мышками» также работает хорошо. Кроме того, вы всегда должны устраивать своего карапуза так, чтобы он был в сторону застоя. Во время кормления она будет естественным образом «массировать» больное место. Следующим этапом снятия воспаления являются теплые компрессы перед каждым кормлением и холодные компрессы в течение 20 минут после кормления.Также нельзя не упомянуть лучший способ наших мам и бабушек – полезна капуста при воспалении груди. Достаточно наколоть его листья вилкой или слегка размять пестиком, а затем поставить в холодильник. Форма капустного листа идеально соответствует форме груди, а выделяющийся из него сок обладает обезболивающим и противовоспалительным действием. То, что кормящей маме в таких ситуациях нельзя принимать какие-либо лекарства, является мифом. Противовоспалительные препараты, такие как ибупрофен по 400 мг 3-4 раза в день, совершенно безопасны.Парацетамол тоже безвреден - по 500 г каждые 4 часа (не чаще). Если у вас воспаление груди, вам следует много пить и отдыхать — неплохо попросить помощи в уходе за ребенком и в домашних делах. Если симптомы сохраняются, несмотря на вышеуказанные меры, обратитесь к врачу. Многие женщины задаются вопросом, нужно ли в таком случае посещать гинеколога. К какому врачу следует обратиться при воспалении молочной железы? В этом случае визита к семейному врачу будет достаточно.Если воспаление молочной железы не проходит через сутки, необходим антибиотик.
Описанные выше симптомы многие считают «грудной простудой», но такой болезни не существует. Простуда — это системное заболевание, сопровождающееся насморком, лихорадкой, болью в горле и чувством разбитости. Грудь не простудится , хотя так говорят наши бабушки или тёти, увещевающие кормящих матерей прикрывать декольте. С грудью будет все в порядке, если в теплые, весенние или летние дни мы будем носить воздушные блузки с вырезом.Риска воспаления груди нет ни при каких обстоятельствах. В первые недели кормления возникает неприятное явление, называемое феноменом соска Рейно. Это ощущение «тока», проходящего через сосок и затвердевающего на холоде. Однако это лишь физиологический симптом и не свидетельствует о каком-либо заболевании.
Содержание веб-сайта предназначено только для информационных целей и не является медицинской консультацией. Помните, что при любых проблемах со здоровьем необходимо обязательно обратиться к врачу.
.Внезапно вы заметили покрасневшую и опухшую часть груди. Грудь болезненна как во время кормления, так и между кормлениями. Вы заметили, что ребенок сосет меньше времени, чем раньше, или вообще не хочет сосать. Вы чувствуете себя так, как будто у вас грипп: у вас озноб, боли в мышцах, головные боли, вы устали, у вас жар. Вы боитесь, что это серьезное заболевание, и не знаете, сможете ли вы прокормиться.

Рис.iStock.com
Воспаление может поражать молочную железу частично или полностью и обычно является системным, но не всегда бактериальным, но не всегда симптоматическим. Может возникнуть на любом этапе лактации, но чаще всего между 2-й и 6-й неделями после родов. Зимой чаще, чем в летние месяцы.
Чаще всего развивается односторонне в верхненаружном квадранте молочной железы (рис. 1), достоверных различий между правой и левой молочными железами не обнаружено. Причиной развития воспаления является неправильное обращение в период лактации и неправильная техника кормления.Но причиной также могут быть все предрасполагающие к закупорке молочных протоков факторы, перечисленные в разделе «Непроходимость молочного или выводного протоков», а также неполноценное питание, анемия, переутомление, стресс, нарушения иммунитета, повреждение сосков или наличие в анамнезе воспаление молочной железы. Чаще всего он развивается как осложнение невылеченной или плохо вылеченной обструкции молочных протоков (например, при интенсивном массаже).
Воспаление диагностируют при проникновении частиц пищи в ткани молочной железы в результате дальнейшего переполнения молочных протоков и альвеол в результате повреждения эпителия млечных протоков.Это вызывает защитную реакцию в организме в виде локального воспаления. Когда частицы пищи попадают в кровеносные сосуды, все тело реагирует гриппоподобными симптомами. Дальнейшей стадией болезни будет размножение бактерий в оставшейся пище. Повреждение сосков облегчает проникновение микроорганизмов с кожи в железу.
 Рис. 1. Воспаление молочной железы в верхненаружном квадранте.
Рис. 1. Воспаление молочной железы в верхненаружном квадранте.  Рис. 2. Подмышечное положение рекомендуется при воспалении в наружных квадрантах молочной железы.
Рис. 2. Подмышечное положение рекомендуется при воспалении в наружных квадрантах молочной железы.
После: Неринг-Гугульска М., Жуковска-Рубик М., Петкевич А. (ред.): Грудное вскармливание в теории и на практике, там же.
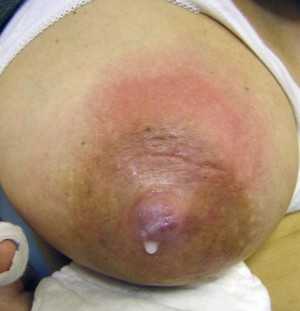
Рис.3. Абсцесс молочной железы, расположенный вблизи ареолы; короткое четырехдневное интервью.
После: Неринг-Гугульска М., Жуковска-Рубик М., Петкевич А. (ред.): Грудное вскармливание в теории и на практике, там же.
Наиболее распространенными бактериями являются золотистый стафилококк ( Staphylococcus aureus ), устойчивый к пенициллину MSSA (наиболее распространенный), иногда устойчивый к метициллину золотистый стафилококк MRSA, кожный стафилококк ( S. epidermidis ), MSCNS, толстой кишки и редко дрожжи толстой кишки.Показания к рутинной культуре питания отсутствуют. Этими показаниями являются только: воспаление, которое не поддается лечению, рецидивирующие воспаления и тяжелые или атипичные внутрибольничные инфекции.
Наиболее важным лечебным действием является частое опорожнение груди . Лучший способ сделать это – правильно сосать ребенка. Если ваш ребенок не сосет грудь, вы должны опорожнить грудь с помощью молокоотсоса в том же ритме. Пища безопасна для ребенка (бактерии покрыты антителами, неактивны в пище).
Начните кормить больную грудь, но если у вас есть проблемы с потоком молока, начните со здоровой груди и переключитесь на больную грудь, когда поток молока начнется. Кормите часто, каждые 2 часа, особенно если вы на грудном вскармливании. Кормите правильно и в течение длительного времени (см. Как правильно прикладывать ребенка к груди?).
Меняйте положение для кормления таким образом, чтобы подбородок или нос ребенка при сосании были обращены к пораженному участку (рис. 2).
После кормления облегчение принесут холодные компрессы на больную часть груди (влажные компрессы, лед, гелевые компрессы).Носите подходящий бюстгальтер без давления между кормлениями.
Чтобы улучшить свое состояние, вам следует увеличить потребление жидкости, правильно питаться, отдыхать в постели и просить близких о помощи по дому.
Воспаление молочной железы — это состояние, при котором вводятся лекарства , . Наиболее распространены нестероидные противовоспалительные препараты, обезболивающие, а по показаниям - антибиотик на 10-14 дней. Наиболее часто используются пероральные изоксазолилпенициллины, амоксициллин с клавулановой кислотой, цефалоспорины 1-го и 2-го поколения или макролиды.Противопоказаний для грудного вскармливания ребенка в связи с приемом этих препаратов нет.
Антибиотик не всегда нужен. Если у вас здоровые соски груди, вы исправляете то, что можете в ходе процедуры, применяете все вышеперечисленные рекомендации и чувствуете себя значительно лучше в течение 24 часов, вы сможете обойтись без антибиотиков. Однако, если ваше состояние не улучшается, а даже ухудшается, грудь болит все сильнее, температура не спадает или у вас с самого начала были синяки на сосках – не откладывайте визит к врачу.Стоит поискать еще и советника по лактации - все устроишь комплексно. Не бойтесь антибиотика. Если есть показания, берите. Своевременное и правильное применение лечения снижает риск осложнений.
Практики, давно забытые в медицинской литературе и сохранившиеся до сих пор, приводят к серьезным осложнениям. Зная, что они вредны, никогда не используйте их! Не массируйте, не разминайте грудь! Не используйте горячие компрессы!
Если вы хотите продолжать грудное вскармливание, не принимайте бромокриптин или другие препараты, подавляющие лактацию.
Не отлучайте ребенка от груди сейчас! На это будет время позже.
Наиболее частым осложнением мастита является его рецидив . Им страдают около 20% матерей. Он обусловлен неправильным или несвоевременным лечением первичного воспаления: неспособностью распознать заболевание и несвоевременным началом лечения, неполным излечением мастита (слишком коротким, продолжительностью менее 10 дней или плохо подобранной антибактериальной терапией), стойким поражением сосков и другие.Причин рецидива очень много. Чтобы устранить причину и разорвать цикл повторяющихся инфекций, стоит обратиться в клинику лактации (см. Список клиник лактации).
Вторым по частоте, а иногда и сопутствующим осложнением является снижение уровня лактации .
Серьезным осложнением, которого боится каждая мама, является развитие абсцесса молочной железы (рис. 3). Его типичными симптомами являются сильная локальная боль, высокая температура, типичное поражение молочной железы и четко определенный резервуар жидкости, видимый на УЗИ.
Это происходит без паники. В настоящее время методы лечения не столь радикальны, как раньше. Как с диагностической, так и с лечебной целью при небольших изменениях (до 3 см в диаметре) проводят аспирацию содержимого абсцесса под контролем УЗИ. Иногда приходится повторять. Рецидивов заболевания нет, косметический эффект отличный. Только очень обширные, многокамерные абсцессы требуют дренирования через хирургический дренаж. Если повязка обеспечивает доступ к соску, вы можете кормить или сцеживать молоко.Еда безопасна для ребенка. Однако если в нем есть гной или кровь, это означает, что проток мог быть поврежден, и кормление не рекомендуется. Лекарства вводят как при мастите (см. выше), антибиотик подбирают по антибиотикограмме. Такое лечение позволяет сохранить лактацию в большинстве случаев.
Воспаление молочных желез длится 3-4 дня, пик симптомов приходится на 2-й день заболевания. Если с самого начала действовать правильно, лихорадка и общие симптомы исчезают через 24-36 часов, покраснение и болезненность исчезают через 2 часа.–3. день. Использование адекватной антибактериальной терапии значительно снижает риск осложнений.
.С какой целью и на каком основании мы обрабатываем ваши данные?
Ваши данные будут обработаны с целью отправки Информационного бюллетеня на ваш адрес электронной почты.
Основанием для обработки ваших персональных данных компанией Canpol является ваше согласие, т.е. ст. 6 сек. 1 лит. а) GDPR. Вы можете отозвать свое согласие в любое время. Отзыв согласия не влияет на законность обработки, которая осуществлялась на основании согласия до его отзыва.
Canpol будет делиться вашими личными данными с другими получателями, которым поручена обработка личных данных от имени и в интересах Canpol. Кроме того, Canpol будет делиться вашими личными данными с другими получателями, если такое обязательство вытекает из правовых положений.
Ваши данные не будут переданы в третьи страны и международные организации.
Как долго мы будем обрабатывать ваши данные?
Canpol будет обрабатывать ваши персональные данные до тех пор, пока вы не отзовете свое согласие на обработку.
Каковы ваши права?
Вы имеете право:
ознакомиться со своими персональными данными и получить копию персональных данных, подлежащих обработке;
исправить неверные данные;
запросы на удаление данных (право на забвение) в случае возникновения обстоятельств, предусмотренных ст. 17 Общего регламента по защите данных;
запросы на ограничение обработки данных в случаях, указанных в ст.18 Общего регламента по защите данных;
возражать против обработки данных в случаях, указанных в ст. 21 Общего регламента по защите данных;
передача предоставленных данных, обработанных в автоматическом режиме;
, а также право отозвать согласие на обработку данных в любое время.
Если вы считаете, что ваши персональные данные обрабатываются неправомерно, вы можете подать жалобу в надзорный орган (УОДО, ул.Ставки 2, Варшава).
Связаться с
Если вам нужна дополнительная информация, связанная с защитой личных данных или вы хотите воспользоваться своими правами, пожалуйста, свяжитесь с нами:
Специалист по защите данных: Электронная почта: [email protected]
Canpol Sp. z o. o. со штаб-квартирой в Варшаве на ул. Пулавска 430, 02-884 Варшава.
.
Воспаление груди – бич многих молодых мам. Многие женщины борются с маститом на первом этапе грудного вскармливания после родов. Развитию воспаления способствует неправильная техника прикладывания ребенка к груди, а также повреждения сосков, повышающие риск попадания микроорганизмов в железу.
Воспаление молочной железы (мастит) возникает у многих кормящих женщин после родов.Это может произойти на любом этапе лактации, хотя обычно это происходит между 2 и 6 неделями мочекаменной болезни ребенка после родов (послеродовой мастит) и во время отлучения от груди.
Воспаление может поражать молочную железу полностью или частично и обычно связано с лактацией. Типичная картина включает воспаление ткани молочной железы с острой болью. Воспаление молочных желез часто сопровождается лихорадкой, головной и мышечной болью, тошнотой и ознобом различной интенсивности. В некоторых случаях также присутствует бактериальная инфекция.
Воспаление молочных желез у мужчин
Воспаление молочных желез также может возникать у мужчин, хотя это случается редко. Если лечение неэффективно, проводятся анализы на рак молочной железы.
Воспаление молочной железы возникает при проникновении частиц пищи в ткани молочной железы вследствие переполнения молочных протоков и альвеол.
Проще говоря, в результате недостаточного опорожнения груди пища остается в молочных протоках.Это вызывает переполнение, растяжение и сдавление стенок протоков и молочных альвеол, что вначале приводит к уплощению секреторного эпителия, а затем к его разрыву и стойкому повреждению соединительнотканных связей между клетками. Через созданные таким образом промежутки между клетками молоко поступает в стромальные ткани железы. Это вызывает защитную реакцию организма в виде воспаления. Когда частицы пищи попадают в кровоток, организм реагирует гриппоподобными симптомами.
Воспаление молочной железы считается вызванным инфекцией или механическим фактором, т.е. неадекватной техникой прикладывания ребенка к груди и сосания груди ребенком.Оба эти фактора могут привести к скоплению пищи и воспалению молочной железы.
Стресс, неправильное питание (неполноценное питание), анемия, иммунные расстройства, поврежденные соски и предшествующее воспаление молочной железы могут способствовать закупорке молочных или выводящих протоков.
Повреждение сосков способствует проникновению микроорганизмов, в том числе бактерий, в железу.
Первыми симптомами, указывающими на воспаление молочной железы, являются:
Со временем симптомы ухудшаются, увеличиваются отеки, повышается температура, появляется озноб. Вы также можете получить головную боль, и ваше сердце будет биться быстрее.
Воспаление молочной железы длится 3-4 дня, из которых второй день обычно самый беспокойный. При правильном лечении лихорадка и общие симптомы должны исчезнуть через 24–36 часов, покраснение и боль — через 2–3 часа. день.
Наиболее важной терапевтической рекомендацией при мастите является частое опорожнение пищи.Лучший способ сделать это – правильно сосать ребенка. Однако, если ребенок не ест грудное молоко или делает это неправильно, грудь следует опорожнить с помощью молокоотсоса.
При мастите женщине также необходимо принимать лекарства: в основном нестероидные противовоспалительные препараты и антибиотики. Однако медикаментозное лечение не является противопоказанием к грудному вскармливанию ребенка.
Как кормить ребенка во время мастита?
Мама должна хорошо есть и много пить во время грудного вскармливания. Поскольку она плохо себя чувствует, ей следует отдохнуть в постели и успокоиться.Хорошо, если другой человек возьмет на себя ваши домашние обязанности, пока вы проходите курс лечения.
Воспаление молочной железы и грудное вскармливание
Ваш ребенок может есть свободно, даже если у него был грудной рак, вызванный бактериальной инфекцией. Пища безопасна для ребенка, потому что бактерии покрыты антителами и неактивны в пище.
Наиболее частым осложнением мастита является его рецидив. В основном это вызвано неадекватным или несвоевременным лечением воспаления.
Другим возможным осложнением после мастита является снижение лактации.
Серьезным осложнением, которого часто опасаются женщины, является абсцесс молочной железы, который проявляется сильной болью, лихорадкой, поражением молочной железы и отграниченным резервуаром жидкости, видимым на УЗИ.
Внимание! При воспалении груди нельзя массировать, разминать и прикладывать к груди горячие компрессы! Это чревато осложнениями.
См. также
Приведенный выше совет не может заменить визит к специалисту.Помните, что при любых проблемах со здоровьем обращайтесь к врачу.Источник: mp.pl; podymium.pl 9000 3.
Воспаление молочной железы
Воспаление молочной железы обычно начинается на 2-й или 3-й неделе послеродового периода. Патогенным фактором более чем в 90% случаев является гемолитический стафилококк, причем белый стафилококк, кишечная палочка и клещи. Воспалению способствуют поврежденные соски, чрезмерно возбужденная лактация и неправильная техника кормления. Существует два пути заражения: транспапиллярный и очень редко гемодермальный.Большую роль в трансмапиллярных инфекциях играют возбудители, обнаруженные в полости рта и носоглотки новорожденных, у домочадцев, в нижнем белье и в послеоперационных ранах. Распространению инфекции благоприятствуют наименьшие повреждения соска молочной железы. Начало заболевания внезапное, отмечаются озноб, боли в мышцах и суставах, высокая температура (39-40°С) и тахикардия - учащение пульса, повышение уровня лейкоцитов. Наиболее распространенной формой послеродового мастита является интерстициальное или лимфогенное воспаление.Воспаленная железа плотная, горячая и красная. Покраснение обычно появляется через 12-14 часов после появления болей и лихорадки. Поражение обычно поражает один из квадрантов молочной железы (чаще верхне-наружный), где кожа становится красной и теплой. Каждое прикосновение к груди обычно очень болезненно. Воспаление сопровождается снижением секреции пищи.
Лечение мастита различается. Во-первых, ограничить лактацию.Сразу после появления первых симптомов вводят малые дозы препарата, ингибирующего пролактин, — бромокриптина или лизурида. Лечение направлено на уменьшение количества вырабатываемой пищи. Очень важно следить за тем, чтобы в это время ваша грудь была полностью пустой. Благодаря такому лечению лихорадка обычно проходит через 12-24 часа, а также удается сохранить лактацию и продолжить грудное вскармливание. Антибиотики показаны, если снижение лактации не привело к улучшению.Еще один способ лечения – антибиотики и регулярное опорожнение здоровой груди путем кормления новорожденного, а пораженной груди – массажем и сцеживанием. Раннее начало лечения приводит к облегчению симптомов в течение 2-3 дней, но лечение следует продолжать в течение 10 дней. При правильном лечении - длится от 2-6 дней.
Больную грудь рекомендуется кормить часто, даже каждые 2 часа, в разных позах, а после кормления прикладывать к груди холодные компрессы.По назначению врача антибиотик 10-14 дней, лечение бородавок. В это время следует много отдыхать, пить больше жидкости и правильно питаться – диета, поддерживающая иммунитет. Следует иметь в виду, что плохо вылеченное воспаление может вызвать абсцесс соска.
Из-за схожего течения у многих матерей возникают проблемы с различением воспаления молочной железы и гиперемии, ниже приведена таблица, позволяющая сравнить 2 наиболее частых недуга в период лактации и порядок действий в зависимости от причины и симптомов.
Несмотря на то, что они очень похожи, они не всегда одинаковы, и воспаление часто является результатом застоя Узнайте о различиях и общих симптомах
| ПОДСТАВКА | ЗАЖИГАНИЕ |
| РАСПОЛОЖЕНИЕ И ОБЩИЕ ПОЛОЖЕНИЯ | |
|
|
| МЕСТНЫЕ СИМПТОМЫ | |
|
|
| СИСТЕМНЫЕ СИМПТОМЫ | |
|
|
| ОБЩИЕ СИМПТОМЫ | |
ПОДСТАВКА:
ПОСЛЕ ЗАЖИГАНИЯ:
| |
 Пиксабай.ком /
Пиксабай.ком /
| ЗА ПОДСТАВКА | ЗАЖИГАНИЕ |
| РАСПРОСТРАНЕННЫЕ ПРИЧИНЫ | |
|
|
| НЕ ОГРАНИЧИВАТЬ ИЛИ ПРЕКРАТАТЬ КОРМЛЕНИЕ НЕОБХОДИМО СРОЧНОЕ ЛЕЧЕНИЕ, ВО ИЗБЕЖАНИЕ ОСЛОЖНЕНИЙ | |
| ПОДСТАВКА | ЗАЖИГАНИЕ |
| ПРОЦЕДУРА | |
|
|
| ТЕПЛО, МАССОВОЕ, ОСТАТОЧНОЕ, СЛИВНОЕ | |
* Соль Эпсома, также известная как горькая или английская соль, представляет собой природное чистое минеральное соединение - сульфат магния (MgSO4). Название соли происходит от популярного города Эпсом в Англии, где соединение изначально выпаривали из источников минеральной воды. Похож на поваренную соль, не имеет запаха, нейтральный для кожи показатель рН, содержание чистого магния не менее 9,7%; содержание чистой серы не менее 12,9%.Это натуральное средство, которое уже давно используется для лечения многих заболеваний, в косметических целях и для пользы для здоровья. | |
| ПОДСТАВКА | ЗАЖИГАНИЕ |
| АНАЛЬГЕТИЗМ | |
|
|
| АНТИБИОТЕРАПИЯ | |
| нет | при легких симптомах, длящихся не более 24 часов, нет необходимости в применении антибиотика, если в течение 12-24 часов нет улучшения или даже симптомы ухудшаются и быстро нарастает лихорадка, а мать плохо себя чувствует или больным, введение следует рассматривать как антибиотик.Поскольку пенициллин не эффективен при лечении воспаления, следует рассмотреть возможность назначения антибиотиков:
время лечения не должно быть короче 10 дней, максимально 14 дней, более короткое лечение может привести к рецидивам, необходимо использовать противогрибковый препарат для матери и пробиотик для матери и ребенка до 3 недель после окончания антибиотикотерапии.Дополнительно можно налегать на капусту и зелень |
| ПОМНИТЕ, ЧТО АНТИБИОТИКИ ЯВЛЯЮТСЯ ПРОПИСАННЫМИ ЛЕКАРСТВАМИ НЕ ИСПОЛЬЗУЙТЕ АНТИБИОТИКИ САМОСТОЯТЕЛЬНО, ВСЕГДА КОНСУЛЬТИРУЙТЕСЬ С ВРАЧОМ, КОТОРЫЙ НАИБОЛЕЕ ПОДХОДИТ | ПОДХОДИТ|
Ссылка:
http://kellymom.com/
http://krainasoli.pl/
http://www.nbci.ca/
http://pediatria.mp.pl/
http: // педиатрия.пл.пл/
Библиография:
Лига Ла Лече, «Женское искусство грудного вскармливания», Дайан Виссингер, Дайана Уэст, Тереза Питман, изд. Ballantine Books, Нью-Йорк, 2010 г.,
Фото заголовка: lethomeremedies.com
90 447 90 448 Родственные 90 449 90 450
. Бэбиблюз
Это психологическая реакция на гормональные изменения, которая возникает примерно на четвертый или пятый день после родов. Это не болезнь, а момент депрессии, который является неотъемлемой частью связи между матерью и ребенком. Наиболее важные признаки: повышенная чувствительность, утомляемость, мрачные мысли. Часто она проходит через несколько дней.
Головная боль
Усталость может вызвать головную боль после родов.Долгий труд изнуряет организм. Это также относится к измененной гормональной регуляции. Уровень гормонов временно падает и даже падает до более низкого уровня, чем до беременности. Если вы потеряли много крови во время родов, баланс жидкости в вашем организме слишком низкий. Если вы выпьете слишком мало, есть большая вероятность, что у вас будет болеть голова. Надлежащий отдых, достаточное потребление жидкости и ацетаминофен часто помогают при головной боли.
Тазовая боль
После родов ваша лобковая кость может стать чувствительной, и вы можете почувствовать нестабильность таза.
СОВЕТЫ
Послеродовые боли
Послеродовые боли – это сокращение матки после родов. Это может быть болезненно. После вторых или следующих родов боли часто более интенсивны, чем после первых родов. Также при грудном вскармливании могут возникать сильные боли внизу живота и сокращения матки.
СОВЕТЫ
Боль в мышцах
Во время родов вы долго напрягали мышцы, поэтому они были крайне напряжены. Так что неудивительно, что у вас болят мышцы.
СОВЕТЫ
Геморрой
При потугах оказывается сильное давление на родовые пути и задний проход, что может привести к образованию геморроидальных узлов. Это опухшие кровеносные сосуды снаружи и внутри ануса. Им может быть очень больно опорожнять кишечник, двигаться и даже сидеть.
СОВЕТЫ
Кровотечение
Когда плацента выходит из организма, она оставляет рану в матке. Следовательно, есть кровотечение.Не пугайтесь, если увидите большие сгустки крови. В первые дни они от светло-красного до коричневого цвета. У вас может быть легкое кровотечение в течение шести недель после родов.
СОВЕТЫ
Послеродовые слезы
Эмоции играют огромную роль в послеродовом периоде, потому что тело изменено гормонами и нуждается в восстановлении после рождения. Ваша семья изменилась, в ней появился ребенок, который требует много внимания и ответственности. Ваше настроение может меняться, вы можете бросаться из одной крайности в другую. Итак, вы сначала очень счастливы и веселы, а потом вдруг ни с того ни с сего расплакались.Это послеродовые слезы.
Пищевые перегрузки
Это происходит на третий или четвертый день после родов. Прилив пищи вызван усилением притока крови к груди. Из этой крови делается молоко. Груди твердые, опухшие и болезненные при прикосновении. Иногда может наблюдаться повышение температуры. Это естественный процесс для всех женщин, независимо от того, кормят они грудью или нет. Примерно через два дня пищевая нагрузка исчезает сама собой.
СОВЕТЫ
Сокращение матки
Ассистент родильного дома ежедневно проверяет высоту матки, слегка надавливая на живот.Матка должна сокращаться, чтобы достичь своего размера до беременности.
СОВЕТЫ
Мочеиспускание
После родов необходимо попытаться помочиться. Мочеиспускание может вызвать ощущение жжения (см. кончик нити). При наполненном мочевом пузыре матка сокращается труднее.
Испражнения
Это нормально, если вы не чувствуете давления в первые три-пять дней. Это связано с большой потерей жидкости и гормональными изменениями. Стул часто твердый.
СОВЕТЫ
Питание
Пищевая пирамида — полезный инструмент для построения разнообразного рациона.Ешьте что-нибудь из всех слоев пирамиды каждый день. Выбирайте из как можно большего количества различных овощей и фруктов. Ешьте рыбу два раза в неделю, в том числе 1 раз с жирной рыбой. Ешьте как можно меньше насыщенных жиров.
Включите в ежедневную потребность в жидкости все напитки: воду, чай, молочные продукты, фруктовые соки. Пейте около двух литров дополнительно в день.
Чередуйте различные виды продуктов с высоким содержанием клетчатки: картофель, коричневый рис, цельнозерновые продукты, бобовые, цельнозерновой и цельнозерновой хлеб.
СОВЕТЫ
Потливость
Даже во время беременности в организме остается много воды. После родов от нее нужно избавиться. Потоотделение обычно происходит под влиянием гормонов, особенно ночью.
СОВЕТЫ
Потрескавшиеся/болезненные соски
Трещины на сосках почти всегда являются результатом неправильного прикладывания ребенка к груди. Слишком поверхностное прикладывание к груди приводит к тому, что ребенок сосет только кончик соска, кожа сосков повреждается, появляются царапины или ранки, которые могут кровоточить или образовываться волдыри.Прикладывать ребенка к груди очень больно. При воспаленных сосках также важно неправильное положение при кормлении.
СОВЕТЫ
После консультации с акушеркой или акушеркой можно использовать специальный крем или мазь, ускоряющие заживление раны.
Кесарево сечение
В случае кесарева сечения вам фактически сделали операцию на брюшной полости. Восстановление занимает немного больше времени, чем после родов естественным путем.Почаще проси о помощи и не поднимай.
Сон/отдых
Убедитесь, что вы много отдыхаете, в том числе во второй половине дня между часами.
13 и 15.
Ваше тело нуждается в отдыхе, поэтому создание собственного ритма необходимо для быстрого восстановления.
СОВЕТЫ
Стежки
Через несколько часов анестезия перестанет действовать, и швы могут начать болеть. Даже без разреза область вокруг влагалища и промежности может быть раздраженной и опухшей. Вы часто испытываете жгучую боль при мочеиспускании. Швы тянутся, и часто в любом положении болит.
СОВЕТЫ
Примерно на седьмой день после рождения акушерка может снять швы. Обычно используются рассасывающиеся швы, которые исчезают самостоятельно. Это занимает около трех недель. Иногда удаление шва в одном месте может принести огромное облегчение.
Вставать
После родов ваше тело нуждается в отдыхе, но упражнения также важны для обеспечения хорошего кровообращения.
Запрещенные препараты
Ни алкоголя, ни сигарет, ни булочек.Не ходите с ребенком туда, где он горит.
Воспаление молочной железы
Воспаление молочной железы обычно вызывается закупоркой молочного протока или бактериями извне, например, из-за трещин на сосках или молочницы у ребенка. Он может возникать с восьмого дня и длиться от 3 до 5 дней. На груди красные пятна, опухшие, твердые и теплые. Они не исчезают после кормления и могут быть очень болезненными. Вы можете почувствовать, что у вас грипп, и у вас жар.Если симптомы сохраняются в течение 24 часов, обратитесь к акушерке или врачу общей практики. Обычно требуется лечение антибиотиками.
СОВЕТЫ