2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Начнем с самого простого вопроса: что нужно делать, если в области живота появились неприятные ощущения? Конечно же, выпить таблетку! Для многих из нас ответ... «очевидный». Человек, который «слишком» заботится о здоровье, а тем более знает о нем «больше, чем нужно», выглядит странно. С точки зрения многих окружающих, ему просто нечем заняться! Результаты налицо: 45% россиян, почувствовав боль в животе, хватаются за анальгетики... И лишь 28% принимают спазмолитики. При этом за последние полгода болевые ощущения в области живота чувствовал каждый шестой. Чаще страдают женщины.
Чем опасен анальгетик при абдоминальной боли?
Тем, что истинную причину неприятных ощущений он не устранит, а замаскирует. Ведь в 60% случаев виновник болевого синдрома – спазм.
Что такое спазм?
Это чрезмерное сокращение клеток гладкой мускулатуры различных органов. В нашем случае речь пойдет о пищеварительной системе. Воспалительный процесс – например, гастрит, энтерит, колит или язва, отравление и другое воздействие болезнетворных микробов, инородное тело в полости органа пищеварения (деталь от игрушки в желудке или камень в желчном пузыре), дисбаланс необходимых нам веществ – витаминов и микроэлементов... Из-за этого наши органы, так или иначе отвечающие за переваривание пищи, чувствуют себя некомфортно и болезненно сжимаются. Анальгетики не действуют на причину боли, и они повлияют лишь на передачу нервных импульсов, а спазм не уберут. Плюс, как уже было сказано раньше, замаскируют болевые ощущения – и врач ничего не поймет. Или поймет, но слишком поздно. Ведь оставшиеся 40% болей в животе – 4 случая из 10 – это состояния, при которых надо вызывать скорую!
Острый панкреатит, аппендицит, прободение язвы, разрыв аневризмы кровеносных сосудов в брюшной полости, тяжелые воспалительные заболевания у женщин. Перитонит – воспаление брюшины, которое возникает не только при разрыве аппендикса, но и при «лечении» гинекологических болезней путем терпения. Камень, который вышел из желчного пузыря и закупорил желчный проток. Если принять анальгетик, доктору трудно будет понять, где причина недуга. И драгоценное время, когда должна была начаться экстренная хирургическая операция, будет потеряно. Спазмолитик же не повлияет на те ощущения, которые вызывает острый холецистит, перфорация язвы или разрыв аппендикса. Боль не уменьшится.
Что будет, если «лечить» анальгетиком обычный хронический гастрит?
Обезболивающие препараты такого действия вредны для слизистой оболочки желудка (да и для других органов пищеварения). Если принимать нестероидные противовоспалительные препараты всего-то неделю, то у каждого пятого будет язва желудка. А у одного из семидесяти начнется вообще желудочно-кишечное кровотечение. Что если снимать боль такие пациенты будут тоже анальгетиками? У «безобидных и безопасных» препаратов для снятия боли есть свои побочные эффекты. Поэтому нестероидные противовоспалительные средства и прочие анальгетики принимать нужно под контролем врача! Превращать их в ежедневное лекарство опасно. Кстати, сколько времени можно «лечить себя» обезболивающими?
Что делать, если заболел живот?
В 2002 году Владимир Трофимович Ивашкин, академик РАМН, главный гастроэнтеролог России, директор Клиники пропедевтики внутренних болезней, гастроэнтерологии, гепатологии Первого МГМУ им. И.М. Сеченова, разработал ступенчатый алгоритм действий при боли в животе:
• Ступень первая – слабая боль Что делать: если необходимо, принять спазмолитик. Но: – если болевые ощущения были один раз, после непривычной или некачественной пищи, нарушений в режиме питания или при переедании, – это одна ситуация. А если боль возникает с достаточной частотой, т.е. живот болит иногда или периодически, или по утрам, или после нервного стресса, или даже от голода – ситуация совсем другая. Идите к доктору на прием как можно скорее!
• Ступень вторая – боль достаточно сильная и/или долгая Что делать: обязательно принять спазмолитическое средство. После этого – даже если живот будет болеть меньше или абдоминальные боли вовсе прекратятся, срочно обратитесь к врачу!
• Ступень третья – очень сильная боль! Или боль, которая усиливается. Если живот болит нестерпимо, причиной могли стать те самые 40% – аппендицит, разрыв желчного пузыря, прободение язвы, тромбоз сосудов кишечника. Что делать: звонить в скорую!
Пять принципов, которые важно знать каждому
Боль в животе – это особенная боль. Ее природу универсальные препараты для снятия болевых ощущений попросту не учитывают. А наши соотечественники, столкнувшись хотя бы раз с современной «оптимизированной» поликлиникой (по нормативам Минздрава, на 70 тысяч человек полагается один гастроэнтеролог), пытаются решить проблему, приняв таблетку. Почему это опасно, им не расскажут. Ведь докторов не хватает даже для лечения, не то что для профилактики и школ здоровья. Поэтому французский производитель SANOFI и организовал учебную программу – «Боль, которую опасно обезболивать» с привлечением для участия в образовательном проекте врачей-гастроэнтерологов. Клинический фармаколог, к.м.н., Александр Масляков разработал еще одну памятку для пациента – пять принципов действия при боли в животе.
• Принцип 1. Одна из причин боли в животе – это спазм, сокращение гладкой мускулатуры органов пищеварения под воздействием неблагоприятных факторов. По этой причине лекарства, снимающие болевой синдром, – лишь средства первой помощи. Обязательно выясните, почему болит живот, т.е. в каком состоянии желудочно-кишечный тракт, печень, желчный пузырь, поджелудочная железа и селезенка.
• Принцип 2. Препарат первого выбора при боли в животе – это спазмолитик. Если у вас спазм гладкой мускулатуры желудка или кишечника – после приема лекарства болеть будет меньше. А при острых состояниях, требующих срочной операции, спазмолитические средства не замаскируют болевых ощущений, и врач успеет понять, что же случилось и как действовать.
• Принцип 3. При боли в животе анальгетики опасны! Применять их нельзя ни в коем случае! Причину болей препарат такого типа не устранит – он просто заблокирует передачу сигналов о неполадках в организме. Головной мозг о проблемах не узнает. Не узнают о них и доктора – ведь болевые ощущения замаскированы, и поставить верный диагноз затруднительно.
• Принцип 4. Если спазмолитик за 2–3 часа не снял боль, обратитесь к врачу!
• Принцип 5. Если боль в животе сильная, если она нарастает или даже просто не уменьшается, если у вас повышена температура, если понижено давление, если есть тошнота и/или рвота, если болит голова – срочно звоните в скорую!
Будьте внимательны! Берегите себя!
Ссылка на публикацию: life24.ru
Учитывая 77 отчетов из Швейцарии и 1417 международных, подвела свой итог и Всемирная организация здравоохранения: согласно выводам ее экспертов, риск составляет 0,46-1,63 на миллион человеко-дней использования.
Таким образом, большинство результатов сводится к тому, что не стоит употреблять препараты на основе метамизола долгое время, хотя, по некоторым данным, однократный прием может быть относительно безопасен. Как бы то ни было, иммигранты из Латинской Америки в США продолжают принимать метамизол нелегально, ругаясь на местное законодательство, а некоторые ученые предполагают, что препарат сильнее влияет именно на распространенные в Европе гаплогруппы, поэтому латиноамериканцам и азиатам достается гораздо меньше.
Indicator.Ru рекомендует: применять можно, но не в течение долгого времени
Данные научных исследований указывают на относительную опасность препарата при долгосрочном применении, хотя с этой точкой зрения согласны не все ученые. При этом во многих развитых странах препарат либо изъят из обращения, либо отпускается строго по рецепту, но в других — свободно продается, как и в России. Что же делать? Для подстраховки лучше все же внять предостережениям и если и пить Анальгин, то при острых приступах боли, но никак не затяжной, хронической. Также можно сделать выбор в его пользу, если другие обезболивающие не помогают или не подходят, но тоже не увлекаться этим препаратом и не принимать его больше нескольких дней подряд.
Постоянный прием анальгетиков может быть опасен: одни, как многие нестероидные противовоспалительные препараты, повышают риск инфаркта и желудочно-кишечного кровотечения, другие, как Анальгин, могут критически понизить уровень иммунных клеток, разновидности лейкоцитов, в крови. А если это произойдет, вы станете беззащитны перед рядом серьезных заболеваний, что может привести и к пневмонии, и к гепатиту, и к летальному исходу в конце этой эпопеи.
Но всегда помните, что заглушить боль — еще не значит победить саму болезнь. Поэтому лучше постараться узнать причину проблемы и устранить ее, если боль не проходит через пару дней, чем неделями пить анальгетики, закрывая глаза на возможную угрозу своему здоровью не только от них самих, но и от того, что за «лечением» симптомов вы забываете о самой болезни.
А если вы все-таки пьете Анальгин, внимательно прислушивайтесь к своему здоровью: даже сильный стоматит и повышение температуры могут оказаться тревожным знаком, после которого лучше пойти к врачу и попросить направление на анализ крови, чтобы эти самые лейкоциты вам посчитали.
Наши рекомендации нельзя приравнивать к назначению врача. Перед тем, как начать принимать тот или иной препарат, обязательно посоветуйтесь со специалистом.
Подписывайтесь на Indicator.Ru в соцсетях: Facebook, ВКонтакте, Twitter, Telegram.
При лечении больных, получающих цитостатические средства, а также детей в возрасте до 5 лет, лечение метамизолом натрия должно проводиться только под наблюдением врача.
При выборе способа применения метамизола натрия следует учитывать, что парентеральное введение связано с более высоким риском возникновения анафилактических/анафилактоидных реакций.
Повышенный риск развития реакций гиперчувствительности на метамизол натрия может быть обусловлен следующими состояниями: анальгетическая бронхиальная астма, особенно с сопутствующим полипозным риносинуситом; хроническая крапивница; непереносимость алкоголя (повышенная чувствительность к алкоголю), на фоне которой даже при приеме незначительного количества некоторых алкогольных напитков у пациентов возникают чиханье, слезотечение и выраженное покраснение лица, непереносимость алкоголя может свидетельствовать о ранее неустановленном синдроме аспириновой астмы.
Перед применением метамизола натрия необходимо провести тщательный опрос пациента. При выявлении риска развития анафилактических реакций прием возможен только после тщательной оценки соотношения ожидаемой пользы к возможному риску применения метамизола натрия. В случае применения метамизола натрия у таких пациентов необходимо строгое медицинское наблюдение за их состоянием, необходимо иметь средства для оказания им неотложной помощи в случае развития анафилактических/анафилактоидных реакций. У предрасположенных пациентов может возникать анафилактический шок, поэтому пациентам с астмой или атопией метамизол натрия следует назначать с осторожностью. Пациенты, у которых в ответ на применение метамизола натрия возникают анафилактоидные реакции, также подтверждены риску их развития в ответ на применение других ненаркотических анальгетиков/НПВП. Пациенты, у которых в ответ на применение метамизола натрия возникают анафилактические или другие иммуноопосредованные реакции (например, агранулоцитоз), также подвержены риску их развития на применение других пиразолонов и пиразолидинов.
На фоне применения метамизола натрия были описаны угрожающие жизни кожные реакции, такие как синдром Стивенса-Джонсона (ССД) и токсический эпидермальный некролиз (ТЭН). При появлении симптомов ССД и ТЭН, в т.ч. прогрессирующей кожной сыпи, часто с пузырями или поражением слизистой оболочки, лечение метамизолом натрия следует немедленно прекратить, и в последующем не проводить у данной категории пациентов. Пациенты должны быть осведомлены о симптомах данных заболеваний. У них следует тщательно контролировать кожные реакции, особенно в течение первых недель лечения.
При длительном применении (более 7 сут) необходимо контролировать картину периферической крови. На фоне приеме метамизола натрия возможно развитие агранулоцитоза. Он возникает очень редко, длится не менее недели, не зависит от дозы, может быть тяжелым, угрожать жизни и, в отдельных случаях, приводить к летальному исходу. В связи с чем, при выявлении симптомов, таких как немотивированный подъем температуры, озноб, боли в горле, затрудненное глотание, стоматит, эрозивно-язвенные поражения ротовой полости, вагинит или проктит, снижение количества нейтрофилов в периферической крови менее 1500/мм3 необходимо немедленно обратиться к врачу и отменить метамизол натрия.
В случае развития панцитопении лечение следует немедленно прекратить, необходимо контролировать показатели развернутого анализа крови вплоть до их нормализации.
Все пациенты должны быть осведомлены о том, что патологические изменения со стороны крови могут сопровождаться появлением таких симптомов как общее недомогание, инфекции, стойкая лихорадка, образование гематом, кровотечения, бледность на фоне приема метамизола натрия, что требует немедленного обращения к врачу.
Метамизол натрия может вызывать изолированные гипотензивные реакции. Эти реакции могут носить дозозависимый характер. Риск таких реакций также повышен при предшествующей артериальной гипотензии, снижении ОЦК или дегидратации, нестабильной гемодинамике или остром нарушении кровообращения (например, у пациентов с инфарктом миокарда или травмой), у пациентов с лихорадкой. В связи с этим, у таких пациентов следует проводить подробную диагностику и устанавливать за ними тщательное наблюдение. В целях снижения риска гипотензивных реакций могут потребоваться превентивные меры (стабилизация гемодинамики).
У пациентов, у которых снижения АД следует избегать любой ценой (например, при тяжелой ИБС или значимом стенозе церебральных артерий), метамизол натрия допускается применять при тщательном наблюдении за гемодинамическими параметрами.
Недопустимо использование метамизола натрия для снятия острых болей в животе до выяснения их причины.
У пациентов с нарушением функции почек или печени рекомендуется избегать приема метамизола натрия в высоких дозах из-за снижения скорости его выведения. Необходимо учитывать содержание натрия в средстве лицам, находящимся на диете с низким содержанием питания.
В/в введение следует осуществлять очень медленно (не более 1 мл/мин), чтобы при первых признаках анафилактических/анафилактоидных реакций можно было бы прекратить введение, а также для минимизации возникновения отдельных гипотензивных реакций.
Влияние на способность к управлению транспортными средствами и механизмами
Учитывая профиль нежелательных реакций метамизола натрия, следует соблюдать осторожность при управлении транспортными средствами, механизмами, а также при выполнении работ, требующих повышенной концентрации внимания и быстроты психомоторных реакций.
С началом лета на всей территории страны станет невозможно купить без рецепта обезболивающие или противокашлевые лекарства, содержащие кодеин.
Речь идет о лекарствах от кашля и обезболивающих. Таких, как "Нурофен плюс", "Пенталгин-Н", "Каффетин", "Коделак", "Солпадеин", "Терпинкод". Теперь аптеки обязаны отпускать их строго по рецептам, причем довольно строгой формы N 148, с красной полосой. Эти рецепты при приобретении препарата остаются в аптеке и должны храниться там три года.
Запрет введен постановлением правительства, принятом год назад. Дело в том, что таблетки с кодеином в массовом порядке закупали наркоманы, чтобы "сварить" из них тяжелый наркотик дезоморфин - альтернативу дорогому героину.
Мало того что зависимость от дезоморфина ничуть не легче героиновой. Но дезоморфин "домашнего" изготовления наркоманы не случайно прозвали "крокодилом". Это вещество приводит к тому, что на руках и ногах больного возникают незаживающие язвы, человек начинает заживо гнить, и средство спастись одно - ампутация.
В 20 регионах местные власти ввели отпуск кодеинсодержащих лекарств по рецептам, не дожидаясь, когда вступит в силу федеральная норма. В результате "крокодил" там присмирел - стало меньше случаев тяжелого отравления, уменьшилось количество преступлений, совершенных "под кайфом".
"Самолечение вредно, - говорит глава Аптечной гильдии Елена Неволина. - Разовый прием обезболивающих таблеток - еще куда ни шло. Но если, допустим, вы вынуждены регулярно снимать головную боль и вам кажется, что помогают только таблетки с кодеином, это прямой повод обратиться к врачу. Кодеин сам не обезболивает, он только усиливает действие других входящих в таблетку веществ. А вот привыкание он действительно вызывает. Поэтому мы, аптекари, поддержали решение о запрете".
Отпуск по рецептам упорядочит продажу таких лекарств и приструнит тех торговцев, которые пренебрегают этическими нормами. Ведь по большому счету провизор в аптеке всегда видит, кто к нему пришел за лекарством, - обычный больной или наркозависимый.
Хорошо и то, что принято решение, что выписываться такие лекарства должны не на обычных бланках 107-й формы, которые возвращаются на руки потребителю, а на бланках формы N 148 - они подлежат более строгому учету. Правда, пока не вышел соответствующий приказ минздрава, но в ближайшее время, как заверили нас в министерстве, и врачам, и аптекам будут даны все необходимые разъяснения и рекомендации.
Что касается пациентов, я не слышала от своих коллег, чтобы в регионах, где запрет уже действует, покупатели жаловались на сложности с приобретением таких препаратов.
Арсенал обезболивающих большой. Это и монопрепараты, и комбинированные. Производители за год тоже сумели перестроиться. Например, пенталгин выпускается как с кодеином, так и без него".
Чем унять боль
Как действует. Хорошо снимает боль, сбивает температуру при простуде. Воспаление не лечит.
Плюсы. Сравнительно безобиден. В таблетках его часто дополняют кофеином, и тогда больной чувствует прилив энергии. Парацетамол хорошо действует при головной боли, вызванной стрессом. А вот мигрень не снимает. Не раздражает желудок, поэтому хорошо переносится больными гастритом.
Минусы. Отрицательно влияет на печень и почки. Противопоказан людям, у которых с ними проблемы.
Применение. Перед едой, запивая водой. Средняя доза для взрослого: 0,2 г три раза в день, не дольше трех дней подряд.
Применение для детей и беременных. Есть детские разновидности - обычно в сиропе. Лечатся им и будущие мамы.
Как действует. Универсальное лекарство. Хорошее жаропонижающее, обезболивающее, противовоспалительное. Понижает свертываемость крови.
Плюсы. По воздействию при ОРЗ и гриппе превосходит парацетамол. Снимает боли в позвоночнике, в суставах и мышцах. Незаменим при похмелье. Иногда купирует приступы мигрени. Вместе с парацетамолом входит в состав "томапирина" - сильного обезболивающего.
Минусы. Раздражает желудок, способен вызвать желудочное кровотечение даже у здорового человека. Поэтому стоит отдавать предпочтение растворимым формам. Аспирин категорически противопоказан всем, кто страдает желудочно-кишечными заболеваниями.
Применение. Только после еды, запивая щелочной минеральной водой. Нерастворимую таблетку можно предварительно истолочь в порошок.
Применение для детей и беременных. Аспирин не рекомендован детям до 16 лет, он иногда вызывает у них особую форму расстройства центральной нервной системы. Категорически противопоказан в первые три месяца беременности.
Как действует. Хорошо известное, проверенное временем обезболивающее, обладает сильным жаропонижающим действием. От воспаления не спасает.
Плюсы. Эффективен при сильных ушибах, при зубной боли.
Минусы. Влияет на состав крови: уменьшает число лейкоцитов.
Применение. До еды, запивая водой. Без консультации с врачом не принимать дольше трех дней.
Применение для детей и беременных. Без назначения врача давать ребенку нельзя. Беременным тоже лучше обойтись без него.
Как действует. Мощный обезболиватель, снимает воспаление.
Плюсы. Эффективен при послеоперационных болях, радикулитах, артритах, последствиях спортивных травм и ушибов. Помогает при болезненных месячных и тяжелом ПМС с судорогами в икроножных мышцах и отеками. Снимает сжимающие головные боли. При ОРЗ и гриппе не используется.
Минусы. Раздражает желудок, снижает количество лейкоцитов. В редких случаях понижает свертываемость крови.
Применение. После еды, запивая водой.
Применение для детей и беременных. Без назначения врача давать ребенку не следует. В первые три месяца беременности он категорически противопоказан.
Как действует. Нестероидный противовоспалительный препарат. Оказывает анальгезирующее, жаропонижающее действие. Снимает боли воспалительного характера.
Плюсы. Хорошо действует при заболеваниях суставов (ревматоидном и других видах артритов, остеохондрозе). Снимает боль при миалгии, мигрени. Помогает унять зубную боль.
Минусы. Нельзя применять при гастрите, печеночной и почечной недостаточности. Противопоказаний много - нужно внимательно читать инструкцию.
Применение для детей и беременных. Будущим и кормящим мамам применять с осторожностью. Детям 6 - 12 мес. назначают только по рекомендации врача.
1. Мезим, панкреатин, фестал (ферментные препараты). Обострений недиагностированных болезней не вызовут, но за дающие сбои органы поработают: помогут усвоить и балычок, и телятинку, да и о своевременном выведении шлаков позаботятся. Тем, кто отмечал у себя тошноту (вроде бы беспричинную) или метеоризм, прием хорошо бы начать немедленно. И не прекращать, пока сохраняется опасность гастрономических излишеств.
В полную силу она зазвучит, когда вы окажетесь за праздничным столом. Здесь ферменты придутся особенно кстати. Двух-трех таблеток будет достаточно. Но чуть раньше необходимо запустить выработку ферментов собственных. Командой "пуск" должны стать 20 граммов того самого алкогольного напитка, на который вы положили глаз. А к усвоению всяческих жирностей и пряностей пусть организм ваш подготовит какой-нибудь "крамольный" бутерброд - да хотя бы с маслом и икрой.
2. Активированный уголь, полифепан (энтеросорбенты) пригодятся, если, несмотря на "ферментативную поддержку", ваши пищеварительные органы потерпят фиаско. А такое возможно вполне. Новогодний стол обычно выглядит так аппетитно, что при одном на него взгляде начинается бурное слюноотделение. Но не приходило ли вам в голову брать из каждого блюда всего по одной ложке, выкладывать ее содержимое не в рот, а в тарелку, потом все это перемешать и сдобрить... содержимым стоящих на столе бутылок? Ну как? Вместо обильного слюноотделения - странные спазмы в пищеводе? А ведь в желудке все это еще и взаимодействует - между собой и с соками организма. Перевести это месиво в удобоваримые формы и нейтрализовать "непереводимое" - задачка для организма не из легких. А это "непереводимое" и есть токсины. От них, известное дело, плохо. Но управиться с токсинами вполне по силам энтеросорбентам. Впитают и выведут. Полифепану "по зубам" даже бактерии. Считается, что он в 10 раз эффективнее, чем активированный уголь. Но сегодня все большее число специалистов склоняются к мысли, что истинная ценность этого "бабушкина средства" не только в адсорбирующей активности. В чем? Пока ответа на этот вопрос нет. Но, когда нехитрый этот препарат начали "скармливать" мышам, продолжительность их жизни увеличилась почти в полтора раза. Да и люди после всего нескольких дней приема чувствовать себя начинают значительно лучше. Общий тонус повышается. Сексуальные возможности возрастают. Похмельный же синдром сходит на нет всего за несколько часов. Но важно помнить: все энтеросорбенты следует принимать натощак не менее чем за 40 - 60 минут до еды.
3. Мотилиум (противорвотный препарат). Тем, в ком дух дегустатора в новогоднюю ночь одержит верх, поможет последствия этой "слабости души" нивелировать. Древние использовали с этой целью гусиное перо. Мотилиум побуждает съеденное оставить организм естественным путем. Впрочем, при расстройстве желудка он тоже может быть полезен. Равно как при тошноте и рвоте. Но требует осторожности. При передозировке в кишечнике могут начаться спазмы. Да и противопоказания серьезны.
4. Но-шпа (спазмолитик). Лекарство поистине универсальное. Создано расширять сосуды и понижать тонус гладких мышц. А гладких мышц где только нет! Боль же - это чаще всего их спазм, сжатие. Поэтому, заболит голова - примите но-шпу. Живот заболит, печень прихватит - но-шпа. При острой боли в ходе застолья медики рекомендуют принять сразу две таблетки. Но тем, у кого наблюдается выраженный атеросклероз коронарных артерий, но-шпа противопоказана. Вызывайте "скорую".
4. Анальгин, баралгин. Обезболивающие, противовоспалительные, жаропонижающие средства. Голова ли болит, живот, поясница ли, зуб ли - боль убирают быстро и эффективно. Но для длительного бесконтрольного приема не годятся. И аллергию могут вызвать, и слизистую оболочку желудка нарушить, и кроветворение угнетают.
5. Аспирин. Тоже обезболивает. Входит в состав любимого многими средства от головной боли цитрамона, а также кофицила, асфена, аскофена и др. Но обычно об аспирине вспоминают, когда необходимо уменьшить воспаление и жар. Агрессивность его в отношении слизистой оболочки желудка для многих наверняка не новость. Только этой агрессивностью "оборотная сторона" полезности аспирина не исчерпывается. Неприятностей при бесконтрольном приеме он может принести много. Но и прием под контролем врача от них не гарантирует. В некоторых инструкциях по применению аспирина до сих пор значатся дозы, рекомендованные детям - чуть ли не грудничкам. А между тем на Западе этот препарат разрешен к применению лицам не моложе 15 лет. Дело в том, что у детей аспирин легко проникает в центральную нервную систему и может вызвать так называемый синдром Рэя. А проявляется этот синдром страшно - остановкой дыхания.
6. Корвалол (сосудорасширяющее и успокаивающее средство). По составу и действию аналогичен валокордину. После бессонной новогодней ночи с изначально ей присущей невоздержанностью в еде и питии головная боль - почти норма. За ней, конечно, стоять может что угодно. Но если боль пульсирует. Если ей сопутствует ощущение стесненности дыхания. Если кружится голова, а перед глазами летают белые мушки, возможно, повысилось артериальное давление. Только не спешите воспользоваться любезностью убеленного сединами соседа по столу. Предлагаемая им пилюля наверняка не из слабых. И что будет, если давление все-таки в норме, а причина боли - другая? Правильно, обморок. Поэтому меньшим злом будет прием все той же "толерантной", универсальной но-шпы. Она расширит сосуды. Успокоят 40 капель корвалола. А для снятия боли практически любого происхождения медики, как правило, рекомендуют баралгин.
7. Нитроглицерин - средство скорой помощи при ишемической болезни сердца и стенокардии. Полученный вместе с тающей на языке семужкой избыток соли может напрочь запереть в организме все выпитые за праздничным столом напитки. А это означает одышку, отеки либо скачок артериального давления. У имеющих стенокардию все это может спровоцировать приступ. Ощущается он обычно загрудинной болью. Боль может отдавать в левую руку, в левую половину шеи, в лопатку, даже в челюсть. Известны также случаи, когда после обильных возлияний люди попадали в гастроэнтерологические отделения с диагнозом "язва желудка". А позже выяснялось, что это инфаркт миокарда. Ошибаются врачи. Где уж нам, простым смертным, разобраться. Лучше не рисковать - вызвать "скорую". А пока она в пути - положить под язык пару таблеток нитроглицерина. Как и но-шпа, он расширяет сосуды. Но так, что может купировать даже приступ желчекаменной болезни.
ВАЖНО. Эти рекомендации - только для облегчения состояния, когда рядом нет врача. Любое из лекарств становится опасным, когда его принимают неправильно. Правило: чем больше, тем лучше, здесь не работает. Имеет значение не только заболевание, но и возраст больного, а также состояние его организма.
Автор фото, Thinkstock
Подпись к фото,Парацетамол на службе у человечества с XIX века, ибупрофен синтезировали в середине XX века
Беременным женщинам лучше избегать употребления не только ибупрофена, но и парацетамола, - к такому выводу подталкивает исследование шотландских ученых. Длительный прием последнего, утверждают они, может привести к нарушениям репродуктивной функции у детей мужского пола.
Ученые из Эдинбургского университета выяснили, что употребление беременными женщинами в течение семи дней парацетамола блокирует выработку тестостерона у плода, что может губительно сказаться на формировании мужских репродуктивных органов.
До сих пор считалось, что парацетамол в период беременности, хотя и нежелателен, но может применяться в течение непродолжительного времени - таковы рекомендации Национальной службы здравоохранения Британии.
Получается, что и ибупрофен (наиболее известным препаратом на его основе является "нурофен"), и парацетамол оба в достаточной степени вредны для женщин в положении.
Но что со всеми остальными? Могут ли изыскания шотландских ученых каким-либо образом повлиять на наш повседневный выбор между этими двумя наиболее популярными обезболивающими?
Мы составили небольшую памятку, где попытались взвесить все "за" и "против" употребления каждого из анальгетиков.

Автор фото, Thinkstock
Подпись к фото,Парацетамол снимает боль и может сбить температуру
Преимущества:

Автор фото, Thinkstock
Подпись к фото,Как и парацетамол, ибупрофен обладает болеутоляющим эффектом, но кроме того, это еще и противовоспалительное средство
Преимущества:

Автор фото, EyeWire Inc
Подпись к фото,Если боль терпимая, британские врачи рекомендуют не принимать обезболивающее
Острая боль часто ощущается после травмы, и обычно она кратковременная. У большинства людей после операции бывает умеренная или сильная боль. Обезболивающие средства (анальгетики) назначают людям с болью после удаления зубов мудрости. У участников исследования должна быть боль, по крайней мере, умеренной интенсивности, и боль, при которой обычно назначают пероральные обезболивающие [для приема внутрь]. Этот обзор является полезным, главным образом, для острой боли, продолжающейся всего несколько дней или недель, а не для хронической боли, продолжающейся в течение многих месяцев. В этот обзор мы не включали информацию из обзоров по мигрени, головной боли напряжения, или периодической боли.
В мае 2015 года мы просмотрели фармацевтические веб-сайты на предмет ряда пероральных обезболивающих [для приема внутрь], которые доступны в Великобритании без рецепта врача. Мы также просмотрели веб-сайты в Австралии, Канаде и США. Затем мы провели поиск Кокрейновских обзоров, сообщающих о том, насколько хорошо действуют эти обезболивающие, и о любых побочных эффектах. Мы использовали доказательства высокого качества из 10 Кокрейновских обзоров с добавлением информации из одного не-Кокрейновского анализа.
Исходом успешного лечения мы считали облегчение боли, по крайней мере на 50% от максимально возможного, примерно через 6 часов, у людей с умеренной или сильной болью. Это тот исход, который люди с острой и хронической болью, и головной болью, считают для себя полезным.
Комбинации ибупрофена с парацетамолом были эффективны у 7 из 10 (70%) человек, и быстродействующие лекарственные формы ибупрофена в дозах 200 мг и 400 мг, ибупрофен в дозе 200 мг с кофеином в дозе 100 мг, и диклофенак калия в дозе 50 мг были эффективны у более 5 из 10 (50 %) человек. Дипирон в дозе 500 мг, который доступен как безрецептурное средство во многих частях мира, также был эффективен у около 5 из 10 человек. Парацетамол с аспирином в разных дозах был эффективен ["работал"] у 1 из 10 (11%) до 4 из 10 (43%) человек. Важный результат был в том, что низкие дозы некоторых лекарств в быстрых действующих лекарственных формах были одними из лучших. Мы не могли найти информации по многим широко доступным комбинациям, содержащим низкие дозы кодеина. Применение обезболивающих с пищей может уменьшить их эффективность.
Было меньше побочных эффектов у людей, принимающих ибупрофен с парацетамолом, чем у тех, кто принимал плацебо (симуляция лечения). Результаты по побочным эффектам могут быть различными, если обезболивающие принимают более, чем несколько дней.
Врожденная аналгезия – полное отсутствие болевых раздражителей. Люди, обремененные анальгезией, обычно имеют хорошее здоровье, но по статистике живут короче из-за неспособности оценивать риски и предотвращать опасные ситуации. Анальгезия может быть опасной для жизни.
Обезболивание — неизлечимое заболевание, но консервативное лечение может улучшить качество жизни и снизить риск воздействия раздражителей, повреждающих ткани организма.В научной литературе перечислено всего несколько десятков случаев обезболивания в мире.
Анальгезия ( Врожденная интенсивность боли - CIP) является генетическим заболеванием. Возникает в результате мутации гена SCN9A, отвечающего за передачу болевых импульсов в головной мозг. Врожденная анальгезия считается типом периферической невропатии.
Обезболивание – это не ощущение только болевых раздражителей . Ощущение и распознавание других стимуляторов, т.е.прикосновение, температура или глубинное ощущение воспринимаются правильно, т. е. в экстралатеральных пределах.
Люди с обезболиванием имеют более короткую продолжительность жизни. Они умирают быстрее из-за отсутствия навыков оценки риска. Они не предотвращают опасные ситуации и не реагируют на состояния, угрожающие здоровью и жизни, например, при заболеваниях, при ранениях и травмах.
В разделе HelloZdrowie вы найдете продукты, рекомендованные нашей редакцией:
Resistance
Naturell Омега-3 500 мг, 240 капсул.
PLN 30.00
PLN 30.00
IMBUNITY, хорошее старение
Naturell Vitamin D 1000 мг, 365 лозги
PLN 70,00
IMBUNITY
Estabiom Junior, диетические добавки, 20 капсул
PLN 28.39
Immunity
Naturell чеснок бесплатно, 90 капсул
17,39 зл.
Устойчивость
Блоксин Гель-спрей для перорального применения, 20 мл
25,99 зл.
Боль субъективное, неприятное чувственное впечатление.Его вызывают раздражители, которые угрожают повредить ткани организма или уже повреждают их. Это сопровождается стимуляцией симпатической нервной системы, например, повышением артериального давления, температуры тела или секреции гормонов.
Болевые ощущения являются предупреждающим признаком потенциальной опасности для здоровья . Они запускают физиологические защитные реакции, такие как безусловные рефлексы. Они поощряют лечение, чтобы свести к минимуму неприятные раздражители и найти их источник.Нечувствительность к боли в случае обезболивания приводит к накоплению проблем со здоровьем, прогрессированию заболевания и телесным повреждениям. Больной их просто не чувствует и часто не замечает.
Диагноз анальгезии ставится с помощью генетического тестирования, чаще всего при повторном дефиците реакций на тяжелые и обширные телесные повреждения. Анальгезия как генетическое заболевание диагностируется после сообщения о нарушениях восприятия раздражителей, которых больной ранее не испытывал.
Анальгезия у детей обычно проявляется на первом году жизни . Подозрение на нечувствительность к боли чаще всего вызывают раны во рту, вызванные прикусыванием губ, щек и языка во время прорезывания первых молочных зубов. Кроме того, ребенок может пораниться, укусив пальцы.
На следующих этапах взросления ребенок не испытывает никакого дискомфорта при падениях и травмах, например, при падении.пока учится ходить, играя со сверстниками. Я не чувствую боли, вызванной трением кожи, ожогами или порезами тела.
Анальгезия проявляется нечувствительностью к внутренним болевым раздражителям , например висцеральной боли, часто являясь первым признаком патологических процессов, развивающихся в брюшной полости. Например, аппендицит у ребенка, отягощенного анальгезией, может привести к перфорации аппендицита и распространению бактерий по всему телу, в результате чего могут возникнуть опасные для жизни бактериальные инфекции, в том числев сепсис (сепсис). Практически каждая инфекция или хроническое заболевание, развивающееся в организме человека при обезболивании, представляет опасность и повышает риск прогрессирования и осложнений.
Дети и взрослые с анальгезией могут вести нормальный образ жизни при правильном лечении.
Поскольку анальгезия является генетическим заболеванием , от нее нет лекарства. Тем не менее, больных, отягощенных данным аппаратом, проходят консервативное лечение .
Лечение обезболивания направлено главным образом на:
Анальгезия сама по себе не опасна для жизни, прогрессирует и не смертельна. Только последствия обезболивания могут быть опасными.
Характеристики послеоперационной боли
Послеоперационная боль — это тип острой боли, возникающей в результате интраоперационного разрушения ткани/органа. Его источником являются повреждения поверхностных тканей (кожи, подкожной клетчатки, слизистых оболочек), а также более глубоких структур (мышц, фасций, связок, надкостницы). В случае обширной хирургии, кроме поверхностной и глубокой соматической боли, имеется еще и висцеральный компонент, обусловленный сокращением гладких мышц, вызванным размозжением и растяжением висцеральных структур, а также воспалительными изменениями, либо натяжением или раздавливанием брыжейка [1,2].
Величина и степень послеоперационной боли зависят от многих факторов, таких как тип операции или анестезии, а также отношение медицинского персонала. На степень ее восприятия также влияют: уровень эндогенных опиоидов, уровень невротизма и тревожности больного, осознание больным ожидающих его болевых недугов. Предыдущие болевые ощущения пациента, состояние здоровья, а также условия окружающей среды и личности также важны. Интенсивность боли максимальна в первые 24 часа после операции и постепенно уменьшается.Это связано с тем, что послеоперационная боль является «самоограничивающимся» явлением [3].
| Факторы, влияющие на послеоперационную боль Послеоперационная боль возникает, когда интраоперационная анальгезия перестает действовать, и ее интенсивность и степень зависят от многих факторов, таких как: 1. Тип операции Как место проведения процедуры, так и ее объем и продолжительность существенно влияют на степень восприятия боли пациентом.Наиболее сильные боли возникают после торакотомий и операций в эпигастральной области, а значительно меньшие - после лечебных процедур, например на конечностях.2. Предоперационная подготовка Врачи и медсестры играют очень важную роль в подготовке больного к операции как с «содержательной», так и с психологической точки зрения. Беседа медперсонала с больным о ходе операции, о возможных послеоперационных болях или осложнениях делает больного более спокойным, не вызывает беспокойства, а его последующее лечение короче и эффективнее.3. Особенности личности больного Интенсивность послеоперационной боли во многом зависит от самого больного. Люди невротические, с чувством страха, беспомощности или одиночества могут чувствовать боль сильнее и чаще. Тревожность также имеет большое значение, так как ослабляет действие анальгетиков, поэтому ее необходимо назначать вместе с анксиолитиками или седативными средствами. Существует также большая потребность в обезболивающих препаратах у пациентов, склонных к депрессии.4. Возраст Послеоперационная боль лучше переносится пожилыми людьми, чем молодыми.Причиной этого может быть то, что болевой порог с возрастом повышается.5. Пол Женщины более чувствительны к боли из-за более низкого болевого порога. Тем не менее, они сообщают о меньшей потребности в обезболивающих препаратах, чем мужчины [3]. |
Неблагоприятные физиологические эффекты боли
Хирургическая процедура неизбежно связана с травмой тканей и высвобождением мощных медиаторов воспаления, которые активируют «гормональную реакцию на стресс», что приводит ко многим физиологическим расстройствам, таким как:
Обезболивающее после операции
Эффективное лечение послеоперационной боли позволяет минимизировать страдания пациента и улучшить качество его жизни в этот период, а также снижает количество осложнений, позволяет сократить сроки пребывания пациента в стационаре и снизить общую стоимость лечения.Эффективное облегчение послеоперационной боли может также снизить частоту так называемых постоянные послеоперационные боли.
Послеоперационное обезболивание основано на трех основных терапевтических принципах:1. использование анальгетиков, эффективность которых пропорциональна дозе введенного анальгетика;
2. методики регионарной анестезии, прерывающие проведение боли по принципу «все или ничего»;
3. Мультимодальная анальгезия, предполагающая использование нескольких анальгетиков с различным механизмом действия (комбинированная фармакотерапия), включающая отдельные методики регионарной анестезии [7].
Выбор соответствующего обезболивающего препарата и его формы зависит от: предполагаемой продолжительности терапии, типа и выраженности боли, гипотетического риска применения данного препарата, сопутствующих заболеваний и применяемых в связи с этим препаратов, а также эффективности предшествующей анальгетической терапии [3]. , 6, 8].
Неопиоидные анальгетики
Нестероидные противовоспалительные препараты (НПВП) 9000 5
Это группа препаратов, которая становится все более популярной для облегчения послеоперационной боли, особенно боли в мышцах, суставах и костях.НПВП могут применяться как в качестве монотерапии, так и в сочетании с внутривенным введением парацетамола и/или опиоидов. Использование НПВП в качестве препаратов, поддерживающих опиоидную терапию, позволяет снизить дозы опиоидов примерно на 40-50%, что напрямую снижает частоту побочных эффектов, связанных с применением опиоидных анальгетиков, таких как сонливость, тошнота, рвота и головокружение. НПВП также не вызывают угнетения дыхательного центра, седативного эффекта, не замедляют моторику желудочно-кишечного тракта и не нарушают функцию мочевого пузыря.Их применение, в отличие от опиоидов, не связано с толерантностью или физической зависимостью [9].
НПВП помимо обезболивающего действия обладают также противовоспалительными и жаропонижающими свойствами. НПВП чаще всего применяют перорально, в Польше единственным доступным препаратом для внутривенного введения является кетопрофен. Побочные эффекты неселективных НПВП напрямую связаны с механизмом их действия. Самой большой проблемой являются побочные реакции со стороны желудочно-кишечного тракта.Хотя раньше считалось, что это в первую очередь результат длительного применения, современные данные показывают, что лечение НПВП всего в течение пяти-семи дней у пожилых пациентов может привести к изъязвлению с частотой 20-40%.
Использование НПВП может привести к нарушению почечной перфузии и задержке натрия, что приводит к отекам и артериальной гипертензии. У взрослых пациентов с нормальной функцией почек НПВП мало влияют на клиренс креатинина и экскрецию калия в раннем послеоперационном периоде.В свою очередь, пациенты со значительной артериальной гипотензией и/или гиповолемией относятся к группе особого риска почечной ишемии и почечной дисфункции. Аналогичному риску подвержены пожилые пациенты, люди, страдающие сердечными заболеваниями, циррозом печени с асцитом. Другим фактором риска является использование НПВП в сочетании с другими нефротоксическими агентами, например, диуретиками, ингибиторами ангиотензинпревращающего фермента, антагонистами АТ1-рецепторов и аминогликозидными антибиотиками. Напротив, гепатотоксичность НПВП, особенно в случае краткосрочного послеоперационного применения, не представляет серьезной проблемы.
Другим побочным эффектом, имеющим особое значение в периоперационном периоде, является нарушение функции тромбоцитов неселективными НПВП. Это может привести к увеличению времени кровотечения примерно на 30% [7]. Кроме того, НПВП могут вызывать нежелательные взаимодействия с глюкокортикостероидами (повышение гастротоксичности), пероральными противодиабетическими препаратами (увеличение их свободной фракции и, следовательно, появление побочных эффектов) и β-блокаторами (снижение эффекта) [21].
Таблица 1. Принципы использования НПВП при лечении послеоперационной боли
Парацетамол
Парацетамол классифицируется как неопиоидный анальгетик с жаропонижающим действием. В течение многих лет он использовался как отдельно, так и в сочетании с НПВП или слабыми опиоидами для облегчения послеоперационной, посттравматической или дегенеративной боли. Тем не менее механизм его действия до сих пор до конца не выяснен, хотя имеются убедительные данные, указывающие на центральное действие парацетамола [10].Ряд клинических исследований подтверждают высокую анальгетическую эффективность парацетамола у взрослых [6,8,11]. Биодоступность парацетамола после перорального введения составляет 80-90%. Однако в раннем послеоперационном периоде была обнаружена значительная межиндивидуальная вариабельность всасывания парацетамола после перорального приема из-за замедленного опорожнения желудка.
Ректальное введение, с другой стороны, не очень популярно среди пациентов и медсестер, а неправильный метод применения может привести к субтерапевтическому уровню препарата в крови.В связи с вышеизложенным внутривенное введение парацетамола кажется лучшим решением (более высокая пиковая концентрация за более короткое время). Внедрение внутривенной формы значительно увеличило частоту использования парацетамола в качестве периоперационного анальгетика, что позволило назначать этот препарат больным, которые не могут принимать пероральные формы [7].
Противопоказания к применению парацетамола включают повышенную чувствительность к препарату, алкоголизм и тяжелой почечной и печеночной недостаточности.Применение парацетамола в терапевтических дозах (взрослым - не более 4 г в сутки в несколько приемов; раздельно; детям - 10-15 мг/кг массы тела) при наличии противопоказаний и мер предосторожности практически не вызывает побочных эффектов.
С другой стороны, передозировка парацетамола вызывает повышенную продукцию N-ацетилбензохинимина, обладающего гепатотоксическим действием [10].
Таблица 2. Рекомендации по применению парацетамола при лечении послеоперационной боли
Метамизол
Метамизол относится к группе производных пиразолона; этот препарат оказывает сильное обезболивающее и жаропонижающее действие.Метамизол, впервые примененный клинически в 1922 г., до сих пор очень часто применяется при лечении послеоперационной боли как в качестве монотерапии, так и в качестве адъювантного препарата, что позволяет снизить дозы одновременно применяемых опиоидов [12, 13]. Метамизол также снижает напряжение гладких мышц [14], ингибирует апоптоз лимфоцитов [15] и действует как противосудорожное средство [16]. Метамизол применяют также при лечении мигрени или онкологических болей, а благодаря своему спазмолитическому действию — и при мочекаменной болезни мочевыводящих и желчевыводящих путей [12, 13].Часть центрального и периферического действия метамизола может быть связана с действием на центральные и периферические μ-опиоидные рецепторы, что также объясняет благоприятное влияние метамизола на висцеральную боль [12].
При лечении послеоперационной боли метамизол в основном применяют внутривенно и перорально. При этом его можно вводить внутримышечно и ректально [12, 13]. Побочные эффекты со стороны желудочно-кишечного тракта и нефротоксичность после применения метамизола менее выражены, чем после применения НПВП [12].Применение метамизола, особенно длительное, связано с риском лекарственно-индуцированного агранулоцитоза, поэтому не рекомендуется применять лекарственные средства, содержащие метамизол, более 7 дней. При длительном применении метамизола следует контролировать показатели периферической крови. Симптомы агранулоцитоза (например, повышенная температура тела, боль в горле, язвы во рту) являются показанием к отмене препарата. Частота поражения костного мозга сильно варьирует, что может свидетельствовать о генетической предрасположенности [12, 13, 17].Метамизол следует применять с осторожностью у больных, подверженных эндотоксической или лекарственно-зависимой (цитостатики, фуросемид) депрессии костного мозга [12], а также у больных с систолическим АД ниже 100 мм рт.ст. или с сердечной недостаточностью; у больных с почечной и/или печеночной недостаточностью, язвенной болезнью желудка и двенадцатиперстной кишки или у больных бронхиальной астмой [12,17].
Метамизол не вызывает перекрестной сенсибилизации к салицилатам [12]. Риск развития анафилактической реакции после применения метамизола очень мал, однако описанные внезапные падения АД чаще всего связаны с быстрым внутривенным введением, особенно в первый час после введения [12].Появление таких симптомов, как одышка, отек языка, ангионевротический отек, сыпь или крапивница, может указывать на возникновение анафилаксии [17]. Максимальная суточная доза метамизола составляет 5 г, однако сообщаемые в литературе симптомы отравления после перорального приема возникали после приема дозы, превышающей 10 г [12, 17]. При использовании форсированного диуреза и промывания желудка доза 49 г метамизола полностью восстанавливалась [18]. После приема внутрь метамизол полностью гидролизуется до фармакологически активного 4-N-метилантипирина (МАА).Биодоступность МАА составляет примерно 90%. Метамизол проникает через плацентарный барьер, его метаболиты выделяются с грудным молоком. В связи с этим метамизол противопоказан при беременности и кормлении грудью [17].
Таблица 3. Рекомендации по применению метамизола при лечении послеоперационной болиТаб.3а. Применение метамизола при лечении боли после операций и в амбулаторных условиях
Опиоидные анальгетики
Опиоиды относятся к соединениям растительного, полусинтетического или синтетического происхождения с чрезвычайно высокой фармакологической активностью и специфичностью.Эти препараты составляют основную группу препаратов, применяемых при лечении послеоперационной боли. Фармакологический эффект опиоидов связан с их взаимодействием с опиоидными рецепторами (µ, α и β), расположенными в центральной нервной системе (прежде всего в лимбической системе, продолговатом мозге и задних рогах позвоночника), а также вне ее. его, например, в нервах вегетативной системы. Сродство опиоидов к отдельным рецепторам связано с силой их обезболивающего действия и, следовательно, с их обезболивающей эффективностью.Опиоиды очень избирательно снимают боль, не влияя на другие сенсорные восприятия, такие как осязание, вибрация, зрение или слух. Опиоидные анальгетики можно вводить внутривенно, внутримышечно, подкожно, подоболочечно, перорально, сублингвально и ректально [7,9,19].
Внутривенное введение опиоидов является наиболее распространенным способом лечения послеоперационной боли на ранних стадиях. К преимуществам внутривенного введения опиоидов относятся индивидуальное дозирование, быстрое начало действия и небольшие различия в абсорбции и биодоступности.Однако следует помнить, что риск угнетения дыхания и чрезмерного седативного эффекта возрастает при таком введении опиоидов. Внутривенные опиоиды используются в виде разовых доз (болюсов) или путем непрерывной инфузии. Внутримышечное введение опиоидов при лечении послеоперационной боли не обеспечивает адекватного уровня обезболивания и подвергает пациента эпизодам боли между дозами и боли в месте инъекции. Кроме того, этот метод имеет недостаток более медленного начала действия по сравнению с внутривенным введением. Вопреки распространенному мнению, внутримышечное введение опиоидов также может вызвать опасное для жизни угнетение дыхания.Пероральное применение опиоидов в раннем послеоперационном периоде нецелесообразно из-за более медленного начала действия. В некоторой степени это связано с замедленным опорожнением желудка. Биодоступность препарата также снижает эффект первого прохождения через печень [3,9].
Таблица 4. Руководство по применению морфина в периоперационном периоде
Фармакотерапия послеоперационной боли у пациентов группы риска
К пациентам с особым риском развития побочных эффектов обезболивающих относятся:
Больные с желудочно-кишечными заболеваниями
Рекомендуются обезболивающие без противовоспалительного действия, такие как парацетамол или метамизол. При необходимости применения препаратов из группы нестероидных противовоспалительных средств целесообразно использовать препараты, селективные или предпочтительные в отношении ЦОГ-2, после исключения сердечно-сосудистых факторов риска [6,7].
Пациенты с нарушением метаболической функции печени
У больных с хроническими заболеваниями печени парацетамол можно применять в минимальных эффективных дозах и в течение короткого времени.У пациентов с печеночной недостаточностью период биологического полувыведения парацетамола может удлиняться примерно на 75%, при этом ход метаболизма такой же, как у здоровых лиц. При тяжелой печеночной недостаточности парацетамол противопоказан [6-8].
Пациенты с нарушением выделительной функции почек
Избегайте использования анальгетиков, которые сильно ингибируют активность ЦОГ-1, например кетопрофена; особенно у пациентов старше 65 лет, одновременно принимающих препараты, угнетающие активность ренин-ангиотензин-альдостероновой системы, и петлевые диуретики.
При тяжелой почечной недостаточности (клиренс креатинина 10-30 мл/мин) время выведения парацетамола и его метаболитов удлиняется. У людей с тяжелой почечной недостаточностью, с клиренсом креатинина
Больные сердечно-сосудистыми заболеваниями
НПВП повышают артериальное давление и увеличивают риск сердечной недостаточности. Ингибиторы ЦОГ-2 приводят к снижению продукции простациклина и усилению проагрегационного эффекта.Повышенный сердечно-сосудистый риск связан с приемом всех НПВП, кроме ацетилсалициловой кислоты. Повышенный риск сердечно-сосудистых осложнений для кетопрофена и ибупрофена умеренный. НПВП у этой группы больных следует применять только при отсутствии альтернативы, в самых низких дозах и в течение как можно более короткого времени. Рекомендуемыми анальгетиками для этой группы больных являются парацетамол и метамизол [6-8].
Пациенты с повышенной чувствительностью к анальгетикам в анамнезе
Перед началом применения анальгетиков следует провести тщательный опрос пациента о побочных эффектах, вызванных лекарствами в анамнезе, особенно если планируется прием НПВП и метамизола.Риск гиперчувствительности у пациентов, применяющих парацетамол, ниже, чем в случае применения других НПВП [6,7].
90 017 Пациенты старше 65 лет 90 018 9000 5
У пациентов старше 65 лет изменения фармакокинетики лекарств и сопутствующие заболевания могут увеличить риск побочных эффектов, вызванных приемом анальгетиков. Это касается пациентов с сопутствующими заболеваниями желудочно-кишечного тракта, печени, почек, сердечно-сосудистыми заболеваниями, в частности артериальной гипертензией, недостаточностью кровообращения и атеросклерозом.Риск лекарственных побочных эффектов, в основном от НПВП, также увеличивается у обездвиженных пациентов. Также заболевания, связанные с гипоальбуминемией, могут повышать риск развития побочных эффектов из-за увеличения свободной фракции препарата. Следует уделять внимание другим одновременно применяемым препаратам, чтобы предотвратить неблагоприятное взаимодействие между ними. Наибольший риск неблагоприятных взаимодействий возникает при применении НПВП.
Могут снижать терапевтический эффект ингибиторов АПФ, антагонистов АТ1-рецепторов, диуретиков, β-адреноблокаторов.В результате вытеснения других препаратов из комбинаций с белками крови НПВП могут усиливать действие пероральных антикоагулянтов, противоэпилептических средств и пероральных противодиабетических препаратов из группы сульфонилмочевины. Следует соблюдать осторожность у пациентов, получающих лечение препаратами из группы ингибиторов обратного захвата серотонина, поскольку их совместное назначение с НПВП повышает риск кровотечений [6,7,19,20]. Точно так же риск увеличения кровотечения возникает при сочетании парацетамола с антагонистами витамина К (варфарином) [22].
Методы обезболивания, используемые для лечения послеоперационной боли
A. Анальгезия, контролируемая пациентом (PCA- Анальгезия, контролируемая пациентом)
Подразумевает парентеральное введение анальгетиков, чаще всего опиоидов, с помощью микропроцессорного инфузионного насоса самим пациентом и по его желанию. Этот метод основан на предположении, что только пациент может оценить интенсивность боли и силу обезболивающего, которым его лечат.Когда пациент начинает чувствовать боль, он сам запускает дозирующую систему, нажимая переключатель, расположенный в пределах его досягаемости. В результате активации системы АПП пациент получает запрограммированную терапевтической бригадой дозу препарата, а система защиты системы АПК одновременно активирует так называемую рефрактерный период (время блокировки), т.е. временная блокировка системы дозирования, что позволяет избежать передозировки препарата.
При методе АКП препарат можно вводить внутривенно, внутримышечно (внутривенный катетер вводят в дельтовидную мышцу), подкожно или эпидурально.Наиболее часто применяемыми анальгетиками являются морфин, петидин, фентанил, альфентанил, трамадол, бупренофин, налбуфин. Следует помнить, что лечение должно определяться индивидуально для каждого пациента. Оптимальной разовой дозой является минимальная доза, обеспечивающая достаточное обезболивание без побочных эффектов. Он должен зависеть от циркадного ритма: эффективен в течение дня, но, возможно, как можно ниже из-за седативного эффекта некоторых опиоидов, и выше ночью, что удлинит период между последовательными дозами и позволит пациенту отдохнуть.
Контролируемая пациентом анальгезия помогает поддерживать постоянный уровень препарата в сыворотке крови, что позволяет более эффективно купировать послеоперационную боль по сравнению с другими методами парентерального введения опиоидов. Также было доказано, что АКП обеспечивает пациентам больший комфорт и удовлетворение, а также улучшает вентиляцию легких по сравнению с обычными методами введения лекарств. Еще одним преимуществом системы является ее простота в эксплуатации и снижение частоты побочных эффектов.
Наиболее распространенными побочными эффектами АКП являются тошнота, рвота, зуд, гипергидроз, седативный эффект, эйфория и дисфория.Факторы риска, возникающие при использовании методики АКП, связаны с возможностью ошибки лечащей бригады (неправильное программирование системы АКП, неправильная концентрация препарата, отсутствие реакции на сигнализацию дозатора), самим пациентом (некачественное обслуживание). , преднамеренное злоупотребление наркотиками) или сбой системы PCA [1,3,21].
B. Упреждающее обезболивание ( Упреждающее обезболивание )
Предварительное обезболивание предотвращает развитие периоперационной гиперчувствительности.Целью этого метода является минимизация или защита ЦНС от усиления афферентной ноцицептивной стимуляции, возникающей во время процедуры. Как следствие, это приводит к ограничению периферической и центральной сенсибилизации при сохранении механизмов физиологического восприятия боли, необходимых для правильной интерпретации осложнений в послеоперационном периоде. В этом методе используются различные препараты, такие как: опиоиды, НПВП, парацетамол, метамизол, антагонисты NMDA-рецепторов (кетамин, декстрометорфан), агонисты α2-рецепторов (клонидин), ингибиторы синтазы оксида азота (NOS), ионы магния, трициклические антидепрессанты (доксепин), модуляторы активации цитокинов, местные анестетики [1,7].
C. Мультимодальная/сбалансированная анальгезия
Этот метод предполагает, что эффективный контроль послеоперационной боли достигается за счет использования ряда различных анальгетиков и способов их введения таким образом, чтобы они работали синергетически, обеспечивая оптимальное обезболивание, например введение НПВП вместе с опиоидами, местное введение в операционную рану в сочетание с препаратами, назначаемыми внутрь. Следовательно, мультимодальная анальгезия использует возможность разнонаправленного ингибирования процесса ноцицепции и обеспечивает непрерывную модуляцию потока информации о боли.Это позволяет снизить максимальную дозу и уменьшить побочные эффекты [1].
Каталожные номера
1. Wordliczek J, Dobrogowski J. Лечение боли. Варшава: Медицинское издательство PZWL; 2007.
2. Wordliczek J. Оценка влияния «упреждающей анальгезии» на процесс ноцицепции в периоперационном периоде. Краков: вид. Ягеллонский университет; 1998.
3. Ларсен Р. Анестезиология. Польское издание.Кублер А (ред.). Вроцлав: Медицинское издательство Urban & Partner;
1996. С. 567-603.4. Плотник Р.Л. Оптимизация послеоперационной боли. Am Fam Physican 1997, 56: 835-44.
5. Динер Х., Майер Ч. Лечение боли, болевые синдромы - методы лечения. Вроцлав: Издательство Urban & Partner, 2005: 285-321.
6. Профессиональная информация. Руководящие принципы группы экспертов (2008 г.). Лечение послеоперационной боли у взрослых и детей. Французские Анналы d'Anesthésie et de Réanimation 2009; 28: 403-9.
7. Доброговский Дж., Майзнер-Завадска Е., Дробник Л. и др. Послеоперационное обезболивание – рекомендации 2008 г. Боль 2008 г. 9: 9-22.
8. Pöpping DM, Zahn PK, Van Aken HK и др. Эффективность и безопасность послеоперационного обезболивания: обзор 18 925 последовательных исследований. пациентов в период с 1998 по 2006 год (2-й пересмотр): анализ базы данных проспективно полученных данных. Бр Дж Анаст 2008; 101: 832-40.
9. Доброговский Дж., Вордличек Дж. Медицина боли. Варшава: Медицинское издательство PZWL; 2004.стр. 80-93, 311-55.
10. Стопински М., Мрозиньска М. Парацетамол (ацетоминофен) – эффективные и безопасные дозы. Руководство для врачей 2003, 6: 88-95.
11. Онг К.К., Сеймур Р.А., Лирк П., Веселый А.Ф. Сочетание парацетамола (ацетаминофена) с нестероидными противовоспалительными препаратами: качественный систематический обзор анальгетической эффективности при острой послеоперационной боли. Анест Анальг. 8 февраля 2010 г. [Epub перед печатью]
12. Дробник Л. Метамизол в купировании периоперационной боли – современный взгляд на народную медицину.Анестезиология и Спасение 2010, 4: 416-39.
13. Дробник Л. Метамизол - все еще современный препарат. Anestezjologia Intensywna Terapia 2004; 36: 135-42.
14. Brandstätter G, Kratochvil R, Kalhammer R, Schinzel S. Влияние спазмолитических анальгетиков на моторику сфинктера Одди. Копать науку 1996; 41: 1814-8.
15. Pompeia C, Boaventura MF, Curi R. Антиапоптотическое действие анальгина на клеточные линии HL-60, Jurkat и Raji, подвергнутые УФ-облучению, лечение арахидоновой кислотой и циклогексимидом.Int Immunopharmacol 2001; 1: 2173-82.
16. Reis GML, Doretto MC, Duarte IDG, Tatsuo MAKF. Участвуют ли эндогенные опиоиды и оксид азота в противосудорожном действии? анальгина? Braz J Med Biol Res 2003, 36: 1263-8.
17. Пиралгин 0,5% раствор для инъекций, Zakłady Farmaceutyczne Polpharma S.A. Сводка характеристик продукта, 2009.06.10.
18. Keita H, Tubach F, Maalouli J и др. Адаптированное к возрасту титрование морфина дает эквивалентную анальгезию и побочные эффекты у молодых и пожилых пациентов.Eur J Anaesthesiol 2008; 25: 352-6.
19. Power I. Последние достижения в терапии послеоперационной боли. Бр Дж Анаст 2005; 95: 43-51.
20. Wordliczek J. Купирование послеоперационной и посттравматической боли. Новая клиника 2000, 7: 956-62.
21. Woroń J, Kostka-Trąbka E: Важность лекарственных взаимодействий для эффективности и безопасности фармакотерапии в отоларингологии. Отоларингология, 2: 73-8.
22. Mahé I, Bertrand N, Drouet L, Bal Dit Sollier C, Simoneau G, Mazoyer E, Caulin C, Bergmann JF: Взаимодействие между парацетамолом и варфарин у пациентов: двойное слепое плацебо-контролируемое рандомизированное исследование.Гематологика 2006; 91: 1621-27.
. Роль регионарных методов обезболивания в группе тяжело госпитализированных в отделениях интенсивной терапии (ОРИТ) постоянно обсуждается. С одной стороны, эти методики обладают рядом преимуществ, в том числе хорошей эффективностью. обезболивающий и потенциальный кардиопротекторный эффект, особенно в случае грудная эпидуральная анальгезия. Кроме того, они снижают риск легочных и тромбоэмболических осложнений и позволяют значительно снизить необходимые дозы опиоидов, которые, как вы знаете, могут быть приняты вызывают множество побочных эффектов, в том числе иммуносупрессивные эффекты и повышенный риск инфекций.С другой стороны, эти методы не отсутствие риска осложнений, в том числе инфекционных или геморрагических осложнений; последние более вероятны из-за их частого возникновения коагулопатия у больных в критическом состоянии. Следовательно, использование Методы регионарной анальгезии у пациентов ОИТ должны быть всегда рассматривается индивидуально, после рассмотрения баланса потенциалов преимущества и риски. Непрерывная торакальная эпидуральная анальгезия должна быть рассмотрена у тяжелых пациентов. травмы грудной клетки, особенно при множественных двусторонних переломах ребер.
Непрерывная анальгезия у пациентов с тяжелым некротизирующим панкреатитом эпидуральная анестезия позволяет эффективно контролировать боль без необходимости употребление опиоидов. По сравнению с обезболиванием, которое может быть обеспечено при систематическом применении опиоидов более эффективны методы регионарной анальгезии. купировать болевой синдром в динамических условиях, что дает возможность ранней реабилитации и более быстрой мобилизации больных. Кроме того, постоянная эпидуральная анальгезия благотворно влияет на перистальтику желудочно-кишечного тракта и висцеральный кровоток.
Помимо центральных блокад, также может быть частью мультимодальной анальгезии. методы регионарной анестезии, включая альтернативы непрерывной эпидуральная анальгезия, межфасциальная блокада. В этих техниках под контролем УЗИ местный анестетик вводят в пространство между фасциями отдельных мышц, в котором имеются чувствительные нервы, иннервирующие грудную стенку или брюшной полости. В зависимости от локализации патологии и области, в которой необходимо обеспечить обезболивание, может быть выполнена одна из многочисленных блокад. межфазная, м.в блокада разгибательного мышечного ложа спины (блокада прямостоячих мышц; ESP), PECS I и PECS II (блокады грудных нервов I и II), Блок Serratus Plane Block (SPB), блокада влагалища прямой мышцы живота (блокада влагалища прямой мышцы живота; RSB), блокада пространства поперечной мышцы живота. (Плоскостная блокада поперечной мышцы живота; TAP) или блокада компартмента трапециевидной мышцы поясничного отдела (Quadratus Lumborum Block; QLB).
При процедурах или травмах конечностей используйте безопасную и эффективную технику обезболивания. имеются блокады сплетений (плечевого в верхней конечности и пояснично-крестцового в нижней конечности) или соответствующих периферических нервов (лучевая, срединная и локтевая для верхней конечности и седалищная и бедренная для нижней конечности).
Использование методов регионарной анестезии эффективно обезболивание и позволяет снизить дозы системно вводимых обезболивающих средств. Это также снижает риск развития стойкой послеоперационной и посттравматической боли. Имплантация катетера вблизи вышеупомянутых нервных структур позволяет продолжить обезболивание. в течение длительного периода времени, сохраняя катетер в правильном положении и предотвращая его его непреднамеренное удаление является сложной задачей.
Головная боль, зубная боль, ревматические боли, дегенеративные боли, послеоперационные боли, боли при раке ... Есть много ситуаций, в которых нам приходится использовать обезболивающие, и легкий доступ к некоторым из них означает, что мы перестаем обращать внимание на время их действия. Применение и принимаемые дозы. Между тем, обезболивающие, даже отпускаемые без рецепта, имеют множество побочных эффектов. Вот почему так важно подобрать их в соответствии с характером недугов, т.е. не использовать сильнодействующие препараты при болях слабой интенсивности, и соблюдать рекомендации относительно их дозировки.
Эффективная терапия боли – одна из важнейших задач современной медицины. Боль является наиболее частой причиной обращения к врачу. Боль, особенно хроническая, снижает качество жизни, вызывает хронический стресс, который, ускоряя выработку свободных радикалов, приводит к преждевременному старению организма. Депрессия также может быть следствием хронической боли.
Читайте также: Подагра (артрит, подагра) - причины, диагностика, лечение
Анальгезия или лечение для облегчения боли в основном основано на использовании фармакологических средств.В основе лечения боли лежат так называемые лестница обезболивания, разработанная в 1986 году Всемирной организацией здравоохранения. Он организует использование лекарств в зависимости от тяжести боли. Обезболивающая лестница состоит из трех этажей:
3. Сильные опиоиды – морфин, оксикодон, фентанил, метадон, бупренорфин.
2. Слабые опиоиды - трамадол, кодеин, дигидрокодеин, низкие дозы морфина, оксикодона и гидроморфона.
1. Неопиоидные анальгетики - парацетамол, нестероидные противовоспалительные препараты.
Терапия боли в онкологии и анестезиологии базируется преимущественно на 2-й и 3-й ступенях анальгетической лестницы. Препараты 1 и 2 класса, особенно НПВП, обычно используются в ортопедии и ревматологии. Препараты первой ступени обезболивающей лестницы применяют при слабой и умеренной боли (головная, зубная, менструальная боль).
Парацетамол — обезболивающее и жаропонижающее средство, применяемое при головных болях, мигренях, ушных болях, зубной боли, менструальных болях, невралгиях, ревматических болях, миофасциальных болях, болях в костях, послеоперационных болях и других.
Жаропонижающее действие парацетамола обусловлено ингибированием синтеза простагландинов (мессенджеров, стимулирующих болевые рецепторы и способствующих лихорадке и отекам в ЦНС). Простагландины, воздействуя на центр терморегуляции в гипоталамусе, повышают температуру тела. В свою очередь, анальгетический эффект возникает в результате снижения чувствительности болевых рецепторов, что увеличивает так наз. болевой порог, при котором мы чувствуем боль. Анальгезирующее действие парацетамола сохраняется после однократного приема в течение 4-6 часов, жаропонижающее - в течение 6-8 часов.
НПВП обладают обезболивающими, жаропонижающими и противовоспалительными свойствами. К наиболее часто применяемым препаратам из этой группы относятся производные пропионовой кислоты – ибупрофен, напроксен, флурбипрофен, кетопрофен. НПВП ингибируют активность ферментов циклооксигеназы (ЦОГ-1 и ЦОГ-2), приводят к снижению продукции простагландинов, что приводит к уменьшению болевого восприятия, а также к уменьшению отечности и лихорадки. Ингибирование активности ЦОГ-1 также снижает выработку простагландинов, потенцирующих воспалительный процесс.
Узнайте больше: Ибупрофен или парацетамол
Опиоиды — это соединения, встречающиеся в природе как в растениях (кодеин, морфин), так и в организме человека (эндорфины, энкефалины).Однако синтетические опиоиды широко используются в медицине. Они используются для лечения очень сильной хронической боли, часто у неизлечимо больных пациентов. Благодаря своему эйфорическому эффекту они могут привести к развитию зависимости. Опиоидные препараты действуют путем прикрепления к рецепторам центральной и периферической нервной системы. Эффекты стимуляции опиоидных рецепторов различны: после присоединения молекулы лекарства к опиоидному рецептору в нервной клетке может возникнуть гиперполяризация, т. е. состояние, при котором ее возбудимость снижена.Другие опиоиды могут снижать обратный захват определенных нейротрансмиттеров (таких как серотонин и норадреналин) в различных структурах нервной системы.
Слабые опиоиды включают:
К сильным опиоидам относятся:
При сильных болях можно или даже необходимо комбинировать препараты с разным механизмом действия (т.н.мультимодальная анальгезия). Наиболее часто используемой комбинацией является комбинированное введение НПВП и опиоидного препарата. Однако следует строго избегать комбинации двух препаратов из одних и тех же терапевтических групп, в частности двух препаратов из группы НПВП (следите за препаратами, отпускаемыми без рецепта). Такие комбинации не усиливают обезболивающий эффект, но вызывают значительное увеличение риска серьезных побочных эффектов.
Индивидуальный ответ на терапию тесно связан с фармакологическим лечением.Бывает, что даже очень эффективное лекарство может быть введено в недостаточной дозе. В случае многих анальгетиков, особенно НПВП, мы можем столкнуться с отсутствием ответа на лечение из-за самой структуры и химических свойств препарата. В таких случаях не следует превышать максимальные дозы, а следует сменить препарат на другой. Первостепенный принцип лечения боли заключается в максимально быстром достижении желаемого терапевтического эффекта и поддержании его наиболее безопасным для пациента препаратом или комбинацией препаратов.Неудовлетворительный ответ на терапию и появление боли, несмотря на лечение, всегда должны вызывать необходимость пересмотра медицинского решения.
.© Borgis - Postępy Nauk Medycznych 5/2014, стр. 308-312
* Томаш Росиньски, Радослав Чутковски, Павел Крженчко, Эдита Виклинска, Каролина Недзи, Малгожата Малец-Милевска
Влияние двусторонней поперечной блокады брюшной стенки после кесарева сечения под спинальной анестезией на интенсивность послеоперационной боли и потребность в подкожном введении морфина при послеоперационном обезболивании.Собственный опыт 9000 3
Влияние двусторонней поперечной блокады брюшной стенки (тап-блокада) после кесарева сечения со спинальной анальгезией на интенсивность послеоперационной боли и потребность в подкожном введении морфина при послеоперационной анальгезии. Собственный опыт
Отделение анестезиологии и интенсивной терапии, Медицинский центр последипломного образования, Варшава
п.о. Заведующая клиникой: Малгожата Малец-Милевска, доктор медицинских наук,
Реферат
Введение. Высокая потребность в сильнодействующих опиоидах, применяемых при лечении болей в послеоперационном периоде после кесарева сечения, обуславливает возникновение побочных эффектов у этой группы больных, таких как: чрезмерная сонливость, тошнота, редко рвота или кожный зуд. С целью уменьшения побочных эффектов фармакотерапии, после планового кесарева сечения, к вышеуказанной схеме лечения поперечной блокады брюшной стенки мы добавили методику регионарных блокад.
Цель работы. Целью данного исследования является оценка возможности ограничения поступления морфина за счет использования поперечной блокады брюшной стенки, выполняемой под ультразвуковым контролем.
Материал и методы. В исследование включено 147 женщин, которым после операции кесарева сечения под спинальной анестезией для послеоперационного обезболивания проведена двусторонняя поперечная блокада брюшной стенки в сочетании с внутривенной фармакотерапией. Контрольную группу составили пациенты, у которых потребность в сильнодействующих опиоидах оценивалась на основании анализа карт послеоперационного обезболивания (175 человек), и которые в послеоперационном периоде получали только внутривенное и подкожное фармакологическое лечение.
Результаты. В группе из 147 женщин, перенесших двустороннюю абдоминальную блокаду, у 81 (55%) пациентки потребность в сильном опиоиде (морфине) в первые послеоперационные сутки снизилась примерно вдвое по сравнению с пациентками, получавшими исключительно фармакотерапию (5-8 мг - основная группа против 10-15 мг/доза - контрольная группа).
Выводы. Применение поперечной блокады брюшной стенки в сочетании с внутривенным введением парацетамола и подкожным введением морфина после кесарева сечения значительно снизило потребность в опиоидах.
Резюме
Введение. Чрезмерный спрос на сильные опиоиды после кесарева сечения может вызвать такие побочные эффекты, как сонливость, тошнота, рвота (редко) или зуд. Для уменьшения этих побочных эффектов после планового кесарева сечения мы использовали методику регионарной анестезии - блокаду поперечной плоскости живота (ТАР) в сочетании с указанным выше фармакологическим лечением.
Цель. Целью исследования является оценка блокады поперечной плоскости живота под ультразвуковым контролем при снижении потребности в морфине.
Материал и методы. Мы включили 147 женщин, которые получили двустороннюю блокаду ТАР и фармакотерапию внутривенно после кесарева сечения, проведенного под спинальной анестезией. В контрольную группу мы включили 175 пациентов, получавших фармакотерапию внутривенно и подкожно, и их потребность в опиоидах оценивали на основании послеоперационной документации лечения боли.
Результаты. У 81 пациентки (55%) из 147 женщин с двусторонней блокадой ТАР потребность в сильнодействующих опиоидах (морфине) в первые послеоперационные сутки снизилась примерно на 1 сут.50% по сравнению с пациентами после только спинальной анестезии (контрольная группа из 175 женщин) (5-8 мг против 15 мг/доза).
Выводы. ТАР-блокада после кесарева сечения в сочетании с в/в. парацетамол и подкожно морфин значительно снижал потребность в сильных опиоидах.
Введение
Кесарево сечение – это хирургическая процедура, связанная с обширной травмой тканей. В нашей клинике пациенты для кесарева сечения более чем в 80% случаев получают спинальную анестезию, примерно в 15% случаев эпидуральную анестезию и примерно в 15% случаев.5% всего. Последствием этой медицинской процедуры является сильная послеоперационная боль, требующая применения мультимодальной анальгезии. Он обычно предполагает произвольное применение как минимум двух обезболивающих средств разной силы и механизма действия — сильного опиоида (морфина) и парацетамола. До 2010 г. послеоперационное обезболивание проводилось акушерками, которые вводили обезболивающие через равные промежутки времени (согласно врачебным предписаниям) или в зависимости от жалоб пациентов.С 2011 года, после обучения медицинского персонала (акушеров и акушерок), мы ввели карты лечения послеоперационной боли, основанные на стандартах лечения послеоперационной боли Польского общества изучения боли (1). Интенсивность боли по шкале NRS регулярно оценивают 6 раз в сутки, и рекомендуется модифицирующее лечение, если интенсивность боли превышает 3 балла. До 2011 года большинство женщин получали еще одну дозу сильного опиоида только тогда, когда они сообщали о сильной или очень сильной боли (по шкале NRS > 6).Такое положение было следствием недостаточной образованности медперсонала (родильного отделения) и самих больных. Основные опасения по поводу употребления сильнодействующих опиоидов были связаны с неправильным представлением об их вредном и опасном воздействии на мать и ее новорожденного ребенка (во время грудного вскармливания). С конца 2010 года мы используем парацетамол (Perfalgan, Польша) 1 г внутривенно каждые 6 часов и морфин (Morphine Sulfas, Польша) в качестве стандартного лечения послеоперационной боли после кесарева сечения в нашем центре.Дозу определяют по системе титрования, вводят подкожно каждые 3 часа. Хирургический разрез брюшной стенки является основным болевым фактором после абдоминальных операций. Для лечения этого компонента все чаще используются методы регионарной анестезии и инфильтрация хирургической раны (1). Сильные, острые послеоперационные боли после операции кесарева сечения требуют применения высоких доз опиоидов в этот период, что способствует развитию побочных эффектов.
В статье описано влияние поперечной блокады брюшной стенки на снижение дозы опиоидов и общая оценка обезболивающего лечения после операции кесарева сечения со спинальной анестезией.
Цель работы
Целью данного исследования является оценка возможности ограничения поступления морфина за счет использования поперечной блокады брюшной стенки, выполняемой под ультразвуковым контролем.
Материалы и методы
В период с сентября 2011 г. по март 2012 г. в исследование было включено 147 женщин, у которых применяли билатеральную поперечную блокаду брюшной стенки в сочетании с внутривенной и подкожной фармакотерапией после кесарева сечения под спинальной анестезией при послеоперационном обезболивании.В послеоперационной фармакотерапии использовали парацетамол (Перфалган) в дозе 1 г внутривенно каждые 6 ч и морфин (Морфини Сульфас) в дозе, определяемой методом титрования (в среднем от 5 до 9 мг), вводимые каждые 3 ч подкожно.
Контрольную группу составили пациентки после операции кесарева сечения, выполненной под спинальной анестезией в период с января по август 2011 года. Этим больным в качестве обезболивающего лечения у этих больных назначали парацетамол по 1 г внутривенно каждые 6 часов и морфин подкожно каждые 3 часа в дозе, определяемой методом титрования, в среднем 10-15 мг на дозу.На основании анализа карт лечения послеоперационной боли в контрольную группу вошли пациентки, перенесшие плановое кесарево сечение, с риском по ASA 1-2. Всего в эту группу было включено 175 пациентов.
Для получения двусторонней блокады поперечной брюшной стенки использовали 0,25% бупивакаина гидрохлорид + эпинефрин (маркаин - адреналин 0,5%, Швеция) в объеме 20 мл на каждую боковую область живота. Боковую блокаду брюшной стенки выполняли из заднего доступа, т.е.место введения иглы определялось треугольником Пти, образованным двумя мышцами: широчайшей мышцей спины сзади, наружной косой мышцей живота спереди и гребнем подвздошной кости у основания (2). Блокаду проводили под контролем УЗИ (аппарат Sonosite, США). Для введения препарата использовалась субарахноидальная игла 22 G. Вся лечебная процедура проводилась с соблюдением всех правил стерилизации и дезинфекции (стерильная драпировка больного, хирургическая очистка места пункции, стерильный чехол для ультразвуковой головки, стерильный гель, предназначенный для для ультразвуковых исследований).Поперечная блокада брюшной стенки выполнялась в условиях операционной сразу после операции кесарева сечения. Эту блокаду изначально выполняли три специалиста, а в последние три месяца наблюдения еще и два обученных ординатора. В обеих группах в первые сутки после кесарева сечения пациентки находились в послеоперационной палате, где помимо стандартного мониторинга (артериальное давление, пульсоксиметрия, дыхание и диурез) через каждые 4 часа оценивали уровень боли по шкале NRS. , согласно картам лечения боли Польского общества изучения боли.Первая доза морфина была дана, когда пациент впервые сообщил о начале боли (NRS 3-5). В контрольной группе это произошло между первым и третьим часом после кесарева сечения, а в группе наркотизированных больных с двусторонней поперечной блокадой брюшной стенки - между вторым и седьмым часом после завершения кесарева сечения. Первую дозу морфина вводили титрованием 2 мг морфина, одновременно добавляя внутривенную инфузию парацетамола.
Техника блокировки
Мы загрузили отрывок из статьи выше, к которой вы можете получить полный доступ.
Платный доступ только к одной ВЫШЕизложенной статье в Czytelnia Mediczna |
| |
Платный доступ ко всем ресурсам Медицинского читального зала |
Ссылки
1.Misiołek H, Mayzner-Zawadzka E, Dobrogowski J, Wordliczek J: 2011 рекомендации по лечению острой и послеоперационной боли. Ежеквартальный отчет «Боль» за 2011 г.; 12 (2).
2. Рафи А.Н.: Блокада брюшного поля: новый подход через поясничный треугольник. Анестезия 2001; 56: 1024-1026.
3. Макдоннелл Дж. Г., О'Доннелл Б. Д., Туите Д. и др.: Метод региональной инфильтрации абдоминального поля (RAFI): компьютерная томографическая и анатомическая идентификация нового подхода к поперечной брюшной нервно-сосудистой фасциальной плоскости.Анестезиология 2004; 101: 899,
4. Hebbard P, Fujiwara Y, Shibata Y, Royse C: Блокада поперечной брюшной полости под ультразвуковым контролем. Анестезия и интенсивная терапия 2007; 35 (4): 616-617.
5. McDonnell JG, Curley G, Carney J и др.: Обезболивающая эффективность блока поперечной плоскости живота после кесарева сечения: рандомизированное контролируемое исследование. Отделение анестезии, Институт клинических наук, Центр исследования боли, Ирландский национальный университет, Голуэй, Ирландия.Анест Аналг, январь 2008 г .; 106 (1): 186-191, оглавление.
6. Белави Д., Коулишоу П.Дж., Хоус М., Филлипс Ф. Блокада поперечной мышцы живота под ультразвуковым контролем для обезболивания после кесарева сечения. Отделение анестезии, Mater Misericordiae Health Services, Raymond Terrace, South Brisbane, Qld, Australia. Br J Anaesth, ноябрь 2009 г .; 103 (5): 726-730. Epub 2009 22 августа.
7. Патель С.А., Готкин Дж., Хуанг Р. и др.: Блок поперечной плоскости живота для послеоперационной анальгезии после кесарева сечения.Отделение акушерства и гинекологии, Военный медицинский центр Мэдигана, Такома, Вашингтон, США. J Matern Fetal Neonatal Med 2012 17 мая. 9000 3
8. Urbańczak L: Поперечная блокада брюшной стенки. Anestezjologia Intensywna Terapia 2009; XLI (3): 166-169.
9. Мишрики Б.М., Джордж Р.Б., Хабиб А.С.: Блокада поперечной плоскости живота для обезболивания после кесарева сечения: систематический обзор и метаанализ. Can J Anaesth 2012 авг; 59 (8): 766-778.
10. Abdallah FW, Halpern SH, Margarido CB: Блокада поперечной плоскости живота для послеоперационной анальгезии после кесарева сечения, выполненного под спинальной анестезией? Систематический обзор и метаанализ.Br J Anaesth 2012 ноябрь; 109 (5): 679-687.
.Каждая хирургическая операция связана с разрывом тканей, и это неизбежно заканчивается болью. Современные хирургические методики, особенно с применением лазера, минимизируют размеры раны наружных тканей и внутренних органов, однако существенной проблемой остается послеоперационная боль. Чем серьезнее операция, тем больше жалоб. Какие факторы влияют на послеоперационную боль и можно ли ее устранить?
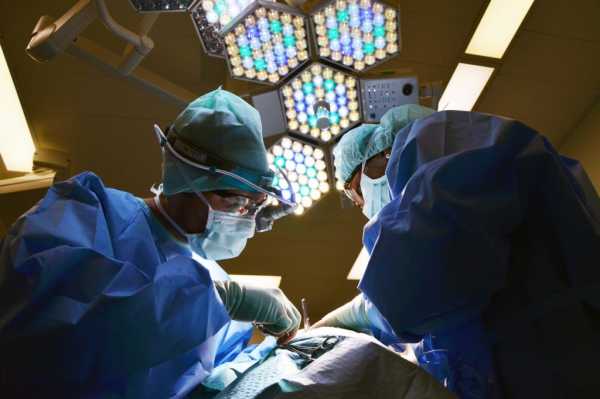
Послеоперационная боль возникает из-за… операции, конечно.Но почему одни чувствуют это сильнее, другие меньше? Во время процедуры повреждается поверхностных тканей, (кожа, подкожная клетчатка), более глубоких структур : мышцы, фасции, связки и надкостница, а также внутренние органы. Существуют также висцеральные ощущения , , вызванные сокращениями гладких мышц. Боль возникает, когда операционная анестезия перестает действовать.
Объем и место операции, тип анестезии, особенности личности пациента, восприимчивость к боли и даже отношение медицинского персонала — все это может повлиять на уровень недомогания:
Вид оперативного вмешательства - наиболее сильная послеоперационная боль наблюдается после торакотомии и эпигастральных вмешательств, наименьшая после процедур в области конечностей.
Предоперационная подготовка - это очень важный этап, позволяющий значительно уменьшить симптомы после операции. Важны такие элементы, как психологическая подготовка пациента, предоперационная физиотерапия и предоперационное обезболивание.
Характер больного - люди с низким болевым порогом, невротики, невротики с чувством страха, склонные к депрессиям, могут испытывать более выраженные недомогания и требуют применения повышенных доз обезболивающих препаратов.
Возраст и пол - у пожилых людей часто повышен болевой порог, а женщины более чувствительны к болевому фактору.
Боль – это не только физическое ощущение, но и психическое, и слишком сильная боль может иметь очень негативные последствия, так что дело не только в дискомфорте. Чрезмерное страдание вызывает гормональную стрессовую реакцию , и это может привести, среди прочего, к: нарушениям дыхания, повышению артериального давления, нарушениям сердечного ритма, увеличению нагрузки на сердце и даже к недостаточности кровообращения. Другие эффекты чрезмерной боли включают: тромбоэмболические явления, тошноту и рвоту, иммуносупрессию, бессонницу и депрессию, а также аномальные метаболические изменения.

Современная медицина располагает таким количеством средств и методов, что в большинстве случаев удается эффективно облегчить страдания больного. Однако метод борьбы с болью должен подбираться индивидуально, состоять из нескольких компонентов и не опираться исключительно на введение основных анальгетиков.Облегчение такой боли основано на 3 основных принципах:
Введение обезболивающих, соответствующих интенсивности боли.
Методы регионарной анестезии, прерывающие проведение болевого импульса.
Мультимодальная анальгезия или введение обезболивающих препаратов с различными механизмами действия.
Обычно используемые агенты включают: нестероидные противовоспалительные препараты НПВП, парацетамол, метамизол и опиоидные анальгетики, напримерморфий. К методам регионарной анестезии относятся: центральные блокады, анестезия нервных стволов и сплетений, инфильтрация краев раны и внутрисуставная анестезия. Существует также множество немедикаментозных методик послеоперационного обезболивания , к которым относятся чрескожная электростимуляция нервов, акупунктура и акупрессура, релаксация, дыхательные техники. Эффективность терапии зависит от сочетания многих методов. В AnalgoMed во Вроцлаве мы всегда подбираем лечение индивидуально для пациента, обеспечивая максимальное уменьшение боли.Да, операция не должна болеть!
Особым типом является постоянная боль, сохраняющаяся в течение недель, месяцев и даже лет после операции, несмотря на заживление тканей. Хотя это может быть вызвано многими факторами, например, плохо выполненной операцией, очень часто это вызвано неэффективным и неправильным послеоперационным обезболиванием. Лечение патологических, хронических болей затруднено, а недуги устойчивы к опиоидным и неопиоидным препаратам.Наиболее эффективными методами предупреждения ее образования являются: щадящее и точное хирургическое вмешательство, снижение риска неврологических осложнений анестезии, грамотное лечение послеоперационной боли.
.Хроническая боль сопровождает большинство пациентов онкологических отделений на том или ином этапе их терапии. У одних из них является первым симптомом заболевания, у других появляется после диагностики других симптомов заболевания, нередко является побочным эффектом хирургического лечения, химио- и лучевой терапии, а также неэффективности применяемой процедуры. в случае прогрессирования. На терминальной стадии рака наиболее распространенной болью является хроническая боль — до 80–90% больных нуждаются в постоянном приеме обезболивающих средств.
Несмотря на высокие дозы лекарств, комбинированную терапию и инвазивные методы лечения, у большинства пациентов в дополнение к хронической боли наблюдается 9005 приступов прорывной боли. Чаще встречается у больных, получающих препараты длительного действия (СР, Ретард), и представляет собой довольно серьезную клиническую проблему. Прорывная боль – это острая, быстро нарастающая, довольно быстро преходящая, пароксизмальная боль , накладывающаяся на существующие симптомы, большинство из которых эффективно контролируется хронической фармакотерапией.По шкале оценки боли (визуально-аналоговой, ВАШ) они классифицируются как боли средней и высокой интенсивности. Приступы возникают периодически, даже при успешном лечении хронической боли, независимо от доз и вида применяемых препаратов. Частота и интенсивность болевых приступов практически не связаны с полом, возрастом больного и органом, пораженным опухолевым процессом.
Характер ощущений и локализация прорывной боли в большинстве случаев адекватны хронической боли. Частота приступов (от нескольких в течение дня до редких, эпизодических приступов), время возникновения (у части больных постоянное, что позволяет принимать дозу «профилактически») и пусковые механизмы наблюдаемых недомоганий различны индивидуально.
Боль в конце приема дозы , распространенная при терапии длительного действия, иногда ошибочно принимается за приступ прорывной боли. Как следует из названия, он появляется перед очередной дозой хронического терапевтического обезболивающего и его появление связано со слишком малой дозой основного препарата (особенно если больной принимает длительно ретард или СР) или со слишком большими интервалами между приемами. (плохая подгонка времени подачи ко времени действия соответствующего фармпрепарата).Затем простой модификацией терапии является увеличение дозы основного препарата или сокращение интервалов между последовательными введениями, в случае высоких доз и наблюдаемых побочных эффектов - добавление анальгетика из другой группы или введение соответствующего коанальгетика. Введение спасительных доз в этом случае является ошибкой - больной получит разовую и краткосрочную пользу, проблема повторится перед следующей запланированной дозой препарата.
В группе больных прорывные болевые приступы не прогнозируемы , прогностических состояний и аур не наблюдается.Другие, напротив, знают обстоятельства, которые могут влечь за собой больший риск их возникновения: резкое движение, прикосновение, контакт с горячим предметом, смена послеоперационной повязки, физиологические действия: глотание, кашель, более глубокое дыхание, дефекация, мочеиспускание, нервы или эмоции. Частые приступы прорывных болей представляют значительную клиническую проблему, сказываются на снижении переносимости проводимой лечебной процедуры, ослабляют активность больного, аппетит, настроение, ухудшают качество жизни и готовность к активной борьбе с заболеванием.
Для достижения успеха пациент должен предоставить максимально полную и подробную информацию о своей природе. При опросе следует обращать внимание на выраженность симптомов, их наиболее частую локализацию, иррадиацию, прогностические и предшествующие симптомы, отягощающие факторы, время возникновения, время их нарастания и продолжительность, вариабельность последующих приступов. Также важно знать эффективность текущего фармакологического лечения. Следует обратить внимание на индивидуальный, индивидуально вариабельный болевой порог, который может быть снижен или, как это ни парадоксально, повышен у хронически больных.Более того, прежде чем принимать какие-либо терапевтические решения, следует проверить, является ли базовое обезболивающее лечение достаточным и эффективным.
Основным методом лечения прорывных болей является применение так называемого спасательных доз - дополнительных доз обезболивающих, вводимых при возникновении боли или - если больной может предвидеть обстоятельства приступа - профилактически. Учитывая особенности прорывной боли - внезапное начало, быстрое нарастание, значительная выраженность симптомов, кратковременность, препарат должен быстро всасываться в кровоток из места инъекции и достигать терапевтического уровня в крови.
При хроническом лечении больного опиоидными производными этот же препарат традиционно вводят в разовой «спасательной» дозе — около 1/6 суточной дозы — но это в среднем — дозу препарата следует подбирать так, чтобы для обеспечения максимально быстрого эффективного обезболивания с минимальным побочным эффектом . В случае повторных приступов прорывной боли пациент должен иметь возможность оценить эффективность лечения предшествующего эпизода и скорректировать дозу препарата короткого действия в соответствии с его эффективностью.Поскольку прорывная боль — не редкое явление в клинической практике, каждому пациенту, длительно принимающему препараты пролонгированного действия (у которых обезболивающий эффект сохраняется до 12 часов, начало действия наблюдается до часа после приема), следует обеспечить быстрый, короткодействующий препарат для экстренного использования. Не однозначно и рекомендуется пациентам, хронически лечащимся опиоидными производными, принимать препарат той же группы, что и препарат от прорывной боли - некоторые, несмотря на высокие дозы опиоидов, применяемых при хронической боли, одинаково хорошо реагируют на однократную спасательную дозу опиоидов. препараты из других групп (НПВП), метамизол).
Характер симптомов обострения указывает на введение анальгетиков внутривенно как на наиболее выгодный - за счет скорости достижения терапевтической концентрации в крови, потенции и благоприятного соотношения обезболивающего эффекта к вводимому доза. Однако при лечении хронических заболеваний в домашних условиях этот путь снабжения часто технически недоступен и не практикуется, в отличие от пребывания в больнице. Доза препарата при внутривенном введении ниже, чем при подкожном или пероральном введении, более безопасна и сопряжена с меньшим риском побочных эффектов.Внутримышечное введение опиоидных препаратов не рекомендуется, хотя когда-то это было обычной практикой при острых болевых приступах - сегодня таким способом вводят мало лекарств. Следует обратить внимание на различия в биодоступности препарата (в зависимости от мышечной массы, скорости мышечного метаболизма, физической нагрузки), времени до появления первых обезболивающих эффектов и меньшей переносимости терапии больными (внутримышечные инъекции болезненны). .
В больничных учреждениях для обезболивания иногда используются системы анестезии, контролируемой пациентом (PCA) , которые позволяют пациенту самостоятельно регулировать количество обезболивающего, вводимого пациентом, благодаря использованию автоматических шприцев, вводящих обезболивающие внутривенно (чаще всего производные опиоидов).
Система АКП состоит из автоматического, соответствующим образом запрограммированного шприца, соединенного с внутривенной линией - канюлей, и простой в использовании системы управления, которую пациент активирует каждый раз, когда чувствует усиление боли. Автомат выдает очередную дозу препарата (в безопасных пределах), каждый раз одну и ту же, с контролем общего суточного количества - для предотвращения передозировки. Помпа регистрирует каждое нажатие на кнопку, сигнализирующую о боли - также без подачи дозы препарата, что позволяет врачу дополнительно оценить суточную потребность в обезболивающих средствах, модифицировать хроническую фармакотерапию, ввести именно то количество обезболивающего средства, которое необходимо пациенту, что снижает вероятность приступов прорывной боли, сводя к минимуму риск побочных эффектов.Этот метод, хотя и эффективен и удобен, предназначен для определенной группы пациентов: он требует от пациента сотрудничества и активного участия в процессе лечения.
В домашних условиях морфин короткого действия перорально чаще всего используется для лечения прорывной боли. Продолжительность его действия составляет около 4 часов, но начало действия проявляется только через 30-45 минут после приема. Аналогично - парацетамол или препараты из группы нестероидных противовоспалительных средств, принимаемые внутрь, действуют только через 30-40 минут после его приема.Учитывая вышеизложенное, несмотря на эффективность и широкое признание, такое лечение не может считаться стандартом лечения прорывной боли. Ректальное введение , очень хорошее, как неинвазивное, может рассматриваться у пациентов, страдающих от тошноты и рвоты (более низкая эффективность пероральных препаратов), и особенно у детей. Абсорбция препарата происходит путем диффузии, препарат быстро поступает в кровоток, однако количество абсорбированного препарата и ожидаемые эффекты могут варьировать индивидуально (эффект первого прохождения).Популярно используются нестероидные препараты в виде суппозиториев.
В последние несколько лет были предприняты попытки введения спасательных доз сублингвально и через слизистую оболочку. Это оправдано в связи с хорошей и быстрой абсорбцией препаратов через слизистую оболочку полости рта и носа. Это прекрасно васкуляризированная область, лекарства всасываются прямо в большой круг кровообращения, поэтому мы не имеем дело с так называемым Эффект первого прохождения зависит от скорости метаболизма препарата.
Введение морфина через слизистые оболочки в настоящее время не рекомендуется из-за плохой растворимости в липидах и плохой абсорбции.Кроме того, морфин при естественном рН полости рта ионизируется (на 90%), что препятствует его всасыванию в кровоток и транспортировке к местам захвата. Фентанил, производное опиоида с гораздо более сильным действием, может успешно применяться в мукозальной форме - интраназальной ( интраназальный фентанилцитрат - INFC), буккальной ( пероральный трансмукозальный фентанилцитрат - OTFC). При введении через слизистую оболочку (OTFC) прекрасно всасывается в полости рта, начинает действовать быстро и имеет короткую продолжительность действия, поэтому широко рекомендуется для лечения прорывных болей.В отличие от морфина является липофильным соединением, быстро проникает через белково-липидные мембраны (клеточные барьеры), всасывается через слизистую оболочку и достигает терапевтической концентрации в крови. Кроме того, он имеет высокое сродство к структурам центральной нервной системы.
Этот препарат начинает действовать через 5-10 минут после приема, обезболивающий эффект сохраняется максимум до 4 часов. Доза фентанила для чресслизистого введения должна определяться экспериментально и индивидуально для каждого пациента и модифицироваться в соответствии с эффектами терапии, но процентное преобразование не должно применяться к суточной дозе анальгетика, например.хронический морфин превращается в фентанил. Введение следует начинать с минимальной дозы, постепенно увеличивая ее в случае неэффективности. Популярные и эффективные дозы фентанила, снимающие прорывную боль, колеблются в пределах 200 - 1600 мкг, при этом наблюдаются значительные индивидуальные различия, причем тип и локализация новообразования, вызывающего боль, обычно менее важны, чем продолжительность текущего лечения и хронических препаратов. Фентанил для слизистых оболочек более эффективен, чем морфин, вводимый перорально, хорошо переносится, легко используется и безопасен, а наиболее распространенные побочные эффекты аналогичны группе опиоидов: сонливость, спутанность сознания, тошнота и рвота.Недавно были предприняты попытки интраназального введения фентанила (INFC). Низкая доза препарата, вводимого интраназально, купирует боль в течение 5-10 минут после введения у большинства пациентов.
При лечении прорывной боли, помимо болеутоляющих в строгом смысле, также используется в качестве дополнительной терапии . Препараты из других групп, так называемые коанальгетики, добавляются к анальгетической терапии на каждой ступени анальгетической лестницы. При прорывных болях, вызванных сенсорной или вегетативной невропатией, хороший обезболивающий эффект получают противосудорожные и антидепрессивные препараты.Когда боль связана с чрезмерным, тоническим сокращением скелетных мышц, к терапии добавляются миорелаксанты. Несмотря на их эффективность, следует иметь в виду, что терапевтический эффект этих препаратов наблюдается уже через несколько дней после их применения, поэтому их роль более важна в профилактике и лечении хронических, а не в немедленном купировании острых заболеваний.
Прорывные боли в брюшной полости, связанные с аномальными сокращениями или симптомами желудочно-кишечной непроходимости и кишечной, почечной или желчной коликой, хорошо реагируют на антихолинергические спазмолитики.Боль в груди, связанную с кашлем, спровоцированным хроническим или внезапным раздражением дыхательных путей, можно эффективно купировать противокашлевыми средствами (кодеин идеально подходит для этого состояния и обладает как противокашлевыми, так и обезболивающими свойствами). Препараты из группы глюкокортикостероидов, вводимые в одной большой дозе, снимают костно-суставные боли, головные боли, обусловленные повышением внутричерепного давления, чрезмерное уплотнение тканей (отек), чрезмерный бронхоспазм.Препараты из группы бисфосфонатов применяют при лечении хронических болей, вызванных вторичными изменениями в костях.
Немедикаментозное лечение рекомендуется и применяется в некоторых случаях, особенно на далеко зашедших стадиях заболевания и при паллиативном лечении.
При прорывной боли, вызванной метастазами опухоли в кости, локальная лучевая терапия является высокосимптомной. При высоком риске патологических переломов важно обеспечить больного ортопедическими средствами, стабилизирующими поврежденные раком элементы скелета, что минимизирует риск повреждений и патологических искривлений.
Кроме вышеперечисленного, при сильных, хронических болях, сопровождающихся прорывными болями, особенно в случае неэффективности других методов лечения, считается проведение нейролиза , т.е. процедуры, направленной на разрушение нервных волокон с помощью нейродеструктивных средств тем самым блокируя проведение сенсорных импульсов. Эта процедура может затрагивать периферические нервы, вегетативные ганглии или чувствительные волокна в субарахноидальном или эпидуральном пространстве.Наиболее часто используются фенол, этиловый спирт или глицерин, т.е. вещества, вызывающие необратимое повреждение нервной структуры, подвергаемой процедуре (процедура аналогична блокаде нерва, но при ее проведении используются местные анестетики - кратковременного действия, соответствующего характеристики препарата).
Нейролиз вызывает обезболивающий эффект, сохраняющийся до нескольких месяцев, затем болевые ощущения возвращаются, но с гораздо меньшей интенсивностью (регенерация нервных волокон).Эти методы лечения в силу их инвазивности и частичной необратимости применяются при болях, которые не поддаются лечению другими средствами, чаще всего у паллиативных больных. Нейролиз проводят в зависимости от локализации недуга: невролиз висцерального сплетения при болях, локализованных в эпигастральной области (рак желудка, поджелудочной железы, болезни печени и желчевыводящих путей), невролиз верхнего подчревного сплетения или ганглия при тазовых и боли в промежности, невролиз задних корешков позвоночника и периферических нервов, невролиз грудного отдела симпатического ствола (при вегетативных недугах, связанных с опухолью Панкоста).Нейролиз нервов, содержащих чувствительные и двигательные корешки, может сопровождаться (помимо местного обезболивания) двигательным параличом.
Подготовил: лек. врач Паулина Цихон
Кафедра онкологической хирургии
Университетский клинический центр Гданьск