2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Информация, предоставленная в статье, не может быть использована для постановки диагноза, назначения лечения и не заменяет консультацию врача.
| Услуга | Цена | |
|---|---|---|
| Удаление кисты на губе 1 категории сложности | 2000 грн | |
| Удаление кисты на губе 2 категории сложности | 3000 грн |
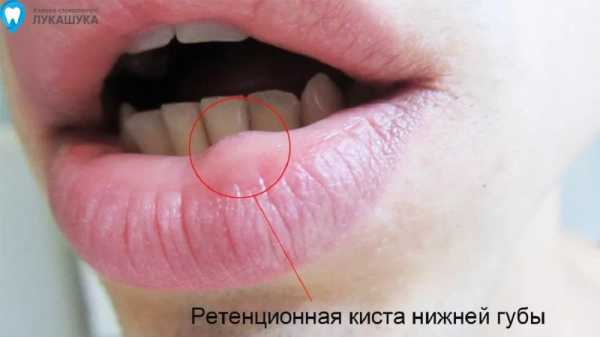
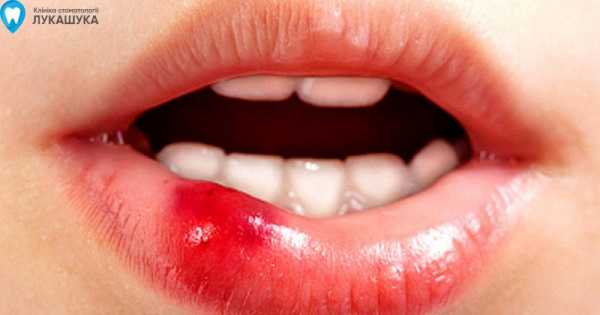
Эта киста возникает зачастую на слизистой губ (в основном на нижней). Как правило, это связано с травмой (прикусывание губы), в следствие чего возникает закупоркавыводного протока слюнной железы, а слюна в железе продолжает вырабатываться и происходит ретенция (задержка слюны), что приводит к растяжению в капсуле слюнной железы и увеличение ее в объеме.
В большинстве случаев ретенционные кисты не вызывают больших проблем, они безболезненные, слизистая над ними не изменена в цвете и только когда они достигают достаточно большого объема до 2см в диаметре, может возникать эстетический дискомфорт или возможно травмирование при жевании, при повторном прикусывании.
Чем раньше пациент обратился с такой проблемой к специалисту, тем легче и быстрее ее будет вылечить (только хирургическое лечение). Длительное время игнорирование проблемы может привести к рубцовым изменениям слизистой в районе кисты, и как следствие будет труднее ее удалить.
Зачастую, люди страдают от ретенционной кисты нижней губы, реже бывает ретенционная киста верхней губы, также она может появиться на щеке, языке, небе.
Природа слизистой кисты не связана напрямую с бактериями и вирусами, поэтому она не является заразной.
Киста на внутренней стороне губы – это капсула, образованная из соединительной ткани, внутри которой находится вязкое содержимое. Если смотреть на нее внешне, она схожа на небольшой шар. Сама по себе эта киста не причиняет дискомфорта, лишь в отдельных случаях обращают внимание на эту патологию – во время еды или при разговоре.
Кисты на губах могут быстро расти, увеличиваться до 2 см. в диаметре. Слизистая оболочка вокруг нее не изменяется, однако порой может приобретать синюшный оттенок из-за содержимого, которое в ней накапливается.
Осуществляя пальпацию кисты, она мягкая. В процессе приема пищи новообразование может быть повреждено, опустошено от жидкости, но спустя некоторое время она наполнится снова.
Специалист определит, о какой кисте идет речь быстро и просто. Нажимая на новообразование, оно пропадает, однако спустя время появляется снова.
Для постановки точного диагноза потребуется ультразвуковое исследование, чтобы полноценно оценить, какова ее структура, размер, чем она наполнена. Зондируя канал, удается определить ширину протоков и наличие зубного камня.
Проведя полноценное обследование, стоматолог в Киеве порекомендует, каким образом произвести удаление кисты на губе.
Ретенционная киста нижней губы фото:
На первых порах после образования кисты на губе, нет определенных симптомов, указывающих на ее появление. Однако спустя некоторое время, появляются неприятные симптомы, возникает нагноение, прорыв. Обратите внимание на то, что киста в губе растет небыстро, без ощущения дискомфорта, поэтому человек может даже не обращать на нее внимания. По достижению ею больших размеров, она затрагивает зубы, расположенные рядом, нервные окончания и пазухи.
При обнаружении первых симптомов заболевания, стоит незамедлительно обратиться к доктору.
Ретенционная киста на губе трется об зубы, а спустя некоторое время повреждается. Изначально возникает воспаление, однако спустя некоторое время будет спровоцировано нагноение и нарыв. Киста также может кровоточить.
Киста, сама по себе, может спровоцировать и другие заболевания. Например, если человек курит, такая киста может перейти из доброкачественной в злокачественную. Тогда потребуется особая процедура – изучение природы ее возникновения, проведение биопсии и принятие дальнейших решений.
Киста на нижней губе, на верхней губе зачастую требует незамедлительного хирургического вмешательства.
Удаление ретенционной кисты под инфильтрационной анестезией, после удаления накладывают швы, чаще всего, которые рассасываются самостоятельно в течении 5-10 дней.
Киста на верхней губе поддается и консервативному лечению, когда обходятся без внедрения хирургического вмешательства. Тогда вылущивают ткани в кистозном образовании, далее рану зашивают.
После удаления может наблюдаться незначительная боль и отек, проходящие 2-3 дней. Постоперационный период рекомендован прием обезболивающих препаратов по мере надобности и антисептические полоскания, которые проводятся в течение 4-7 дней.
Чтобы предотвратить последующие рецидивы, нужно наблюдаться у специалиста, систематический приходя на осмотры.
Основное правило профилактики кисты на губе – тщательная гигиена полости рта (профессиональная чистка зубов), своевременное безотлагательное лечение заболеваний стоматологического и лор характера, а также здоровое питание.
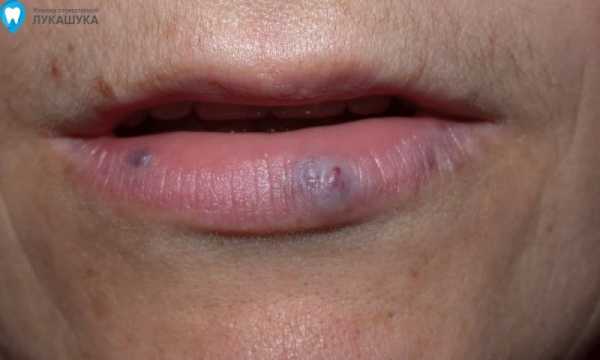
Есть ли варианты предотвращения возникновения кисты на губе? Так или иначе, травмировать губу можно в любой момент, непредвиденно и неожиданно. Но следует соблюдать меры предосторожности, которые помогут этого избежать.
Принимать пищу стоит аккуратно и небыстро, поскольку именно из-за прикусываний могут появляться кисты. Чистить зубы также следует тщательно, без спешки и неторопливо.
Когда появились первые признаки новообразования, дискомфорт, уплотнения на губе, щеке, под языком, следует незамедлительно проконсультироваться с врачом обратившись в стоматологию Теремки, пройти диагностику, определить, какой это тип кисты, это поможет предотвратить ее разрастание.
Полостная опухолеподобная киста, заполненная слизью. Заболевание провоцируется затруднением либо полной блокировкой оттока секрета, который продуцируют клетки паренхимы. У больного возникает безболезненное выпячивание на слизистой оболочке ротовой полости. Киста может вскрыться без медицинской помощи, однако затем образуется вновь. Чтобы установить и подтвердить диагноз, врач анализирует клиническую картину, собирает анамнестические данные, проводит физикальный и стоматологический осмотр, а также направляет больного на дополнительные обследования. В целях диагностики выполняют общий анализ крови, пункцию кисты, биохимический анализ содержимого мукоцеле, реакцию Троммера, ультразвуковое исследование, контрастную сиалографию, а также гистологический анализ образования после его иссечения. Патология требует хирургического лечения. Медикаментозная схема может включать антибактериальные препараты, нестероидные противовоспалительные средства и опиоидные анальгетики. При послеоперационных кровотечениях назначают гемостатические средства. Метод оперативного вмешательства определяют в зависимости от места расположения опухоли.
Патологическое выпячивание образуется на фоне травм и воспалительных заболеваний слюнных желез. Медицине известны случаи, когда опухоль формировалась из-за перекрытия протока конкрементом. Врожденная атрезия выводного протока слюнной железы может стать причиной новообразования даже у детей до года. Прикусывание и травмы слизистых оболочек могут привести к развитию кисты, локализованной на нижней губе.
В ротовой полости формируется полупрозрачное, безболезненное выпячивание на слизистой оболочке. Когда новообразование разрастается, его капсула становится тоньше, а сама опухоль приобретает голубоватый цвет. Из-за кисты пациенту тяжело принимать пищу. Опухоль достаточно подвижна и не спаивается с окружающей тканью. Если больной прикусит выпячивание, оно может вскрыться, однако вскоре киста снова наполняется слизью. Болевые ощущения не наблюдаются. Для приушного и поднижнечелюстного мукоцеле характерны: выраженная асимметрия лица и небольшая припухлость в проекции новообразования.
Чтобы установить и подтвердить диагноз, врач анализирует клиническую картину, собирает анамнестические данные, проводит физикальный и стоматологический осмотр, а также направляет больного на дополнительные обследования. В целях диагностики выполняют общий анализ крови, пункцию кисты, биохимический анализ содержимого мукоцеле, реакцию Троммера, ультразвуковое исследование, контрастную сиалографию, а также гистологический анализ образования после его иссечения. Кроме стоматолога, пациента обследуют специалисты хирургического и онкологического профилей. Заболевание отличают от паразитарных и эпидермоидных кист шеи, сиалоаденоза, лимфаденита, доброкачественных и злокачественных опухолей.
Патология требует хирургического лечения. Если выпячивание располагается на нижней губе, врач выполняет сходящиеся полулунные разрезы в проекции опухоли и иссекает новообразование. После оперативного вмешательства накладывают швы и давящую повязку. При подъязычном мукоцеле проводят цистэктомию либо цистсиаладенэктомию. Опухоль в приушной области удаляют методом паротидэктомии. В большинстве случаев выпячивание иссекают вместе со слюнной железой. Если причиной образования кисты является ретенция слизи, возможно применение лакримальных катетеров, чтобы расширить выводные протоки. Недуг может рецидивировать, если хирург во время оперативного вмешательства оставит даже небольшой участок капсулы опухоли. После операции нужно обрабатывать рану антисептическими растворами. Медикаментозная схема может включат антибактериальные препараты (цефазолин, линкомицин), нестероидные противовоспалительные средства (кетопрофен, ибупрофен) и опиоидные анальгетики (тримеперидин). При послеоперационных кровотечениях назначают гемостатические средства (этамзилат).
Специфические методы профилактики не разработаны. Необходимо избегать травм слюнной железы. Важно своевременно обращаться за медицинской помощью, чтобы выявить и начать лечение воспалительных заболевай желез на ранних этапах. Запрещено прикусывать губы.

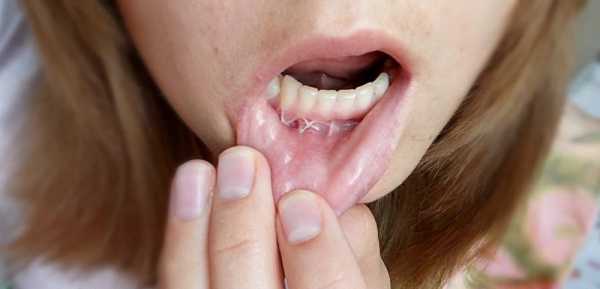
В ПН мне сделали операцию, с местным наркозом и наложением швов.
Пришлось вырезать это образование, трудился стоматолог. Подробности будут с фото, я предупредила.
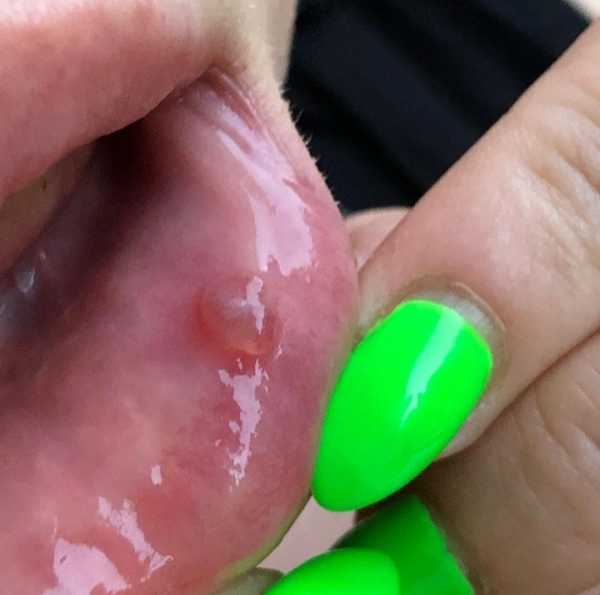
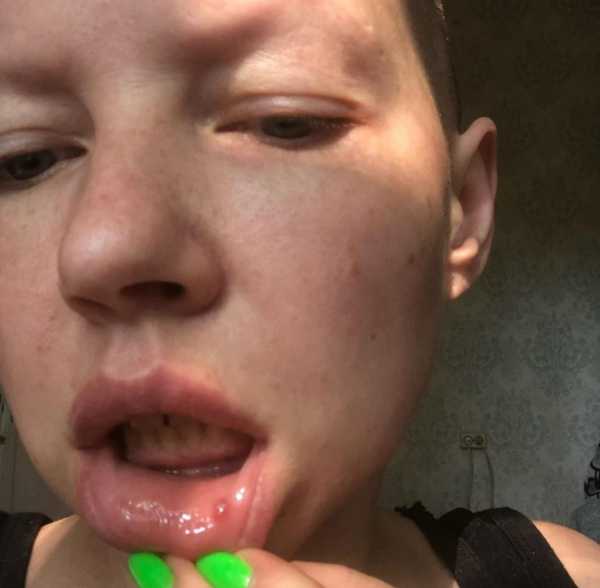
Начиналось ЭТО как стоматит. На нижней губе слева в середине внутри возникло белое образование, похожее на стоматит. Как будто прыщ на слизистой. Я подумала: фигня, как обычно! Полоскала стоматофитом, и вроде прошло чутка.
Потом через пару дней оно снова возникло там же (думаю, что и не проходило, просто как-то сладилось на какое-то время). Я сходила к доктору, - он тоже сказал стоматит и прописал метрогил. Мазала, - не проходит. Потом я была в Питере и по делам и съемкам… ОНО стало расти.
Белое обросло плотной капсулой с прозрачной жидкостью, и потом вроде на этой сфере начала расти еще одна - смотришь и как будто хочется проколоть… Во время еды мерзкие ощущения были, в потом я уже и вовсе боялась ее надкусить… Внутри какие то красные и синие цвета по краям пошли…
В течение 3-4 дней оно вдруг стало невыносимым. Доктор сказал, что это мукоцеле, киста малой слюнной железы. Ее только вырезать, что мы и сделали сразу же.
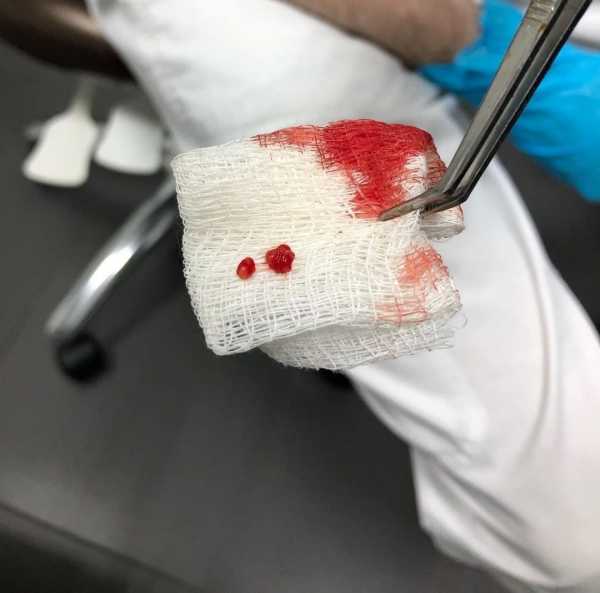
Наркоз. Скальпель. Под той, которая была на губе, оказалась еще одна внутри, больше гораздо. Три шва. Операция не больно. Потом начало ныть, я выпила обезбол. Сразу, как отрезали, наступило облегчение, ибо только лишившись этой папулы я поняла, как же она меня задолбала. Выносила мозг, поднывала. Нет, не болело, не жгло… Но оно было всегда и всегда мерзко. Сейчас я чувствую тока нитки, их снимать в ПН.
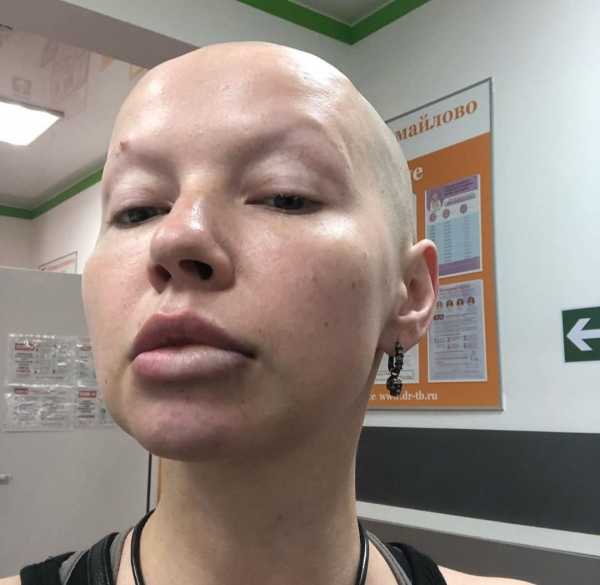
Вот как бывает в жизни: ни с того, ни с сего возникает в теле киста. Но доктор сказал, что психосоматику отменять не стоит - нервничала? Ага, заманалась переживать из-за будущего страны и моей семьи внутри этой страны. Как хорошо, что это все так быстро закончилось! Спасибо Богу, что я здорова!

Итак, у кого еще была такая закупорка малых слюнных желез? Я впервые про такую фигню узнала.

Пост написан по просьбе подписчиков, поэтому очень прошу поставить лайк!
Сотрудничество и заказ фотосъемки:
[email protected] - 89996559853 (вотсап, телеграмм)
Как попасть к Пушбе на фотосессию
Портфолио и все важное тут
#моёлето, #этолето
36
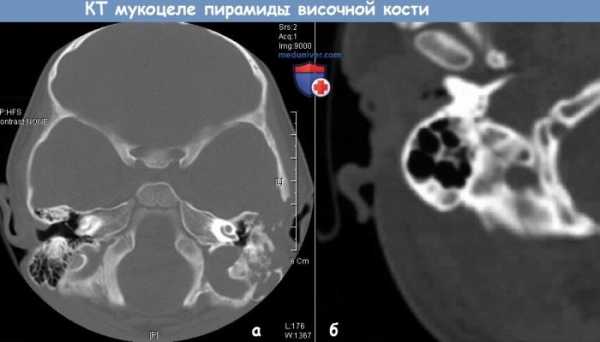
Мукоцеле – это киста, которая возникает из тканей слизистых оболочек в результате их растяжения скопившейся жидкостью. Данный недуг часто протекает совершенно бессимптомно и становится явным только тогда, когда размеры кистозного образования сильно увеличиваются.
Врачи утверждают, что мукоцеле – это такое достаточно редкое образование, которое может локализоваться в околоносовых пазухах, также иногда его обнаруживают в червеобразном отростке, на губе и пр. В подавляющем большинстве случаев киста возникает во фронтальном синусе (в лобных пазухах), чуть реже – в решетчатом. Мукоцеле верхнечелюстной пазухи считается достаточно редкой патологией.
Киста носовых пазух является доброкачественным новообразованием. Тем не менее она способна наносить серьезный вред здоровью. Увеличение размеров образования приводит к давлению на окружающие ткани и даже может стать причиной деструкции кости.
Киста мукоцеле заполняется слизистым содержимым светлой, серовато-желтой опалесцирующей либо янтарной окраски. Такая жидкость не имеет запаха, отличается тягучей структурой. Иногда ее цвет меняется на желтый, коричневый или кофейный, что объясняется присутствием измененных клеток крови. При нагноении кисты врачи говорят о развитии пиоцеле.
Основной метод лечения мукоцеле – хирургическое вмешательство по устранению кисты и ее содержимого.
Основная причина формирования мукоцеле кроется в недостаточном (или полностью нарушенном) оттоке секрета из носовых пазух, что может объясняться:
Как правило, мукоцеле лобной пазухи не диагностируют у детей дошкольного возраста (ведь околоносовые пазухи формируются до шести-семи лет). Чаще всего такая киста возникает в промежутке от десяти до двадцати лет.
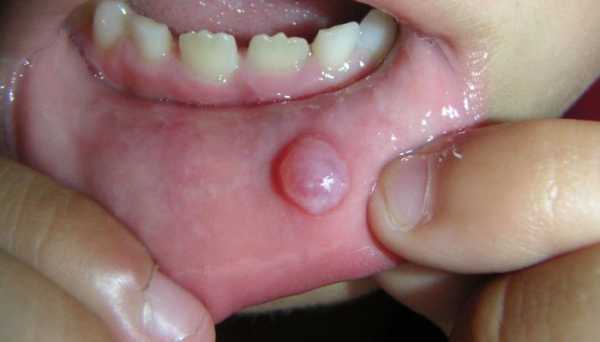
Образующаяся в носовых пазухах киста может совершенно не давать о себе знать, лишь иногда больного беспокоит насморк. Чаще всего заболевание протекает бессимптомно на протяжении пары лет, после чего начинает доставлять дискомфорт:
Обычно пациенты с развивающимся мукоцеле в первую очередь приходят с жалобами к офтальмологу. Но лечением данной патологии занимается специалист-отоларинголог.
Для постановки точного диагноза больному обычно необходимо:
Иногда врач может настаивать на выполнении эндоназальной пункции верхнечелюстных пазух. Во время такого исследования специалист забирает часть содержимого кисты на анализ и оценивает его структуру.
Проведение обыкновенной риноскопии при мукоцеле является совершенно неинформативным. Во время такого исследования врач может разве что обратить внимание на выпячивание в области носовых ходов.

Единственный возможный метод терапии мукоцеле – оперативное вмешательство. На сегодняшний день врачи отдают предпочтение эндоскопическим хирургическим методикам, при которых на коже пациента практически не остается отверстий, а ткани травмируются минимально, что обеспечивает быстрое восстановление и снижает риск осложнений.
Во время вмешательства специалист:
Некоторые медики настаивают на выскабливании слизистых оболочек носовой пазухи для профилактики рецидивов недуга. Однако есть данные, что подобная манипуляция может дать абсолютно обратный эффект. Поэтому чаще всего от нее отказываются.
После оперативного вмешательства пациенту нужно принимать лекарства для профилактики осложнений. Обычно используются антибиотики, противовоспалительные медикаменты, а также препараты от отечности.
При своевременном обращении за медицинской помощью мукоцеле носовых пазух успешно поддается лечению. Устранение кисты помогает избавиться от нее навсегда.
Вконтакте
Google+
Примерно у 7-8% детей, острые респираторные вирусные инфекции (ОРВИ) осложняются острым бактериальным синуситом – то есть, инфекцией придаточных пазух носа. Несмотря на широкую распространенность этих осложнений у маленьких детей, на них не так и часто обращают внимание ни родители, ни врачи, поскольку клинические проявления часто неспецифичны, и из-за неправильного представления о том, что бактериальный синусит редко встречается в этой возрастной группе.
Синусит – это воспаление слизистой оболочки одной или нескольких придаточных пазух носа. Если воспаляется слизистая верхнечелюстной (Гайморовой) пазухи, то заболевание называют гайморитом, если инфекция возникает в лобной пазухе – фронтитом. Воспаление клиновидной пазухи называют сфеноидитом, а решетчатого лабиринта – этмоидитом. Врехнечелюстная пазуха развивается уже к возрасту 2-х лет, решетчатая и клиновидная – к 7-ми годам, а лобная – только к 15-летнему возрасту. Поэтому гайморит является наиболее актуальной проблемой для малышей.
По продолжительности заболевание может быть острым (при течении менее 30 дней), подострым (30–90 дней) и хроническим (> 90 дней). Острый гайморит может быть вызван вирусной, бактериальной или грибковой инфекцией, экологическими раздражителями (табачный и печной дым) и аллергией. Чаще всего острый бактериальный синусит возникает в результате вторичной бактериальной инфекции носовых пазух. Без адекватного лечения синусит может перейти в подострую или хроническую форму или привести к серьезным или опасным для жизни осложнениям.
Чаще всего к развитию синусита приводит плохой дренаж секрета пазух из-за нарушения функции цилиарного аппарата («ресничек» слизистой оболочки), закупорки устья пазухи, увеличения перепроизводства или вязкости отделяемого. В этом отношении ОРВИ является наиболее важной причиной развития синуситов, так как при них нарушается функция мерцательного эпителия носовой полости, и он в меньшей степени способен выводить секреты и слизь из придаточных пазух носа и носовой полости. Это приводит к созданию благоприятной среды для роста бактерий в придаточных пазухах носа. Поскольку устье гайморовой (верхнечелюстной) пазухи расположено в самой верхней части пазухи и, с учетом небольшого размера устья верхнечелюстной пазухи, удаление секрета из пазухи затруднено, верхнечелюстная пазуха воспаляется наиболее часто.
К другим причинам отека слизистой оболочки и обструкции устьев пазух приводят аллергический ринит, муковисцидоз, иммунодефицит, травмы лица, ныряние, плавание и чрезмерное употребление противоотечных средств для носа. Механические препятствия, возникающие в результате гипертрофии аденоидов, полипов, инородных тел, искривления носовой перегородки, атрезии хоан, также приводят к обструкции устьев пазух. Кроме того, отрицательное давление в пазухе, создаваемое закупоркой, может втягивать дыхательные выделения и бактерии в непроходимую пазуху.
Синусит можно заподозрить при сохранении стойких симптомов ОРВИ (кашель, заложенность носа и выделения) в течение 10 дней без значительного улучшения. Хотя у детей с неосложненным ОРВИ симптомы могут сохраняться к 10-му дню болезни, их динамика практически всегда положительна. Кашель должен присутствовать в дневное время, хотя часто он усиливается ночью. Это может быть результатом раздражения задней стенки глотки оттоком отделямого в положении лежа. Кашель, возникающий исключительно ночью, больше указывает на сопутствующее заболевание дыхательных путей. Кашель со временем становится более выраженным. Заложенность носа при синусите более выражена, чем выделения. Выделения из носа обычно передние (текут из ноздрей), но могут быть и задними (текут по задней стенке глотки). Выделения могут быть жидкими или густыми, прозрачными, серозными, слизисто-гнойными или гнойными (серыми, желтыми, зелеными или вариантами их сочетаний).
Течение заболевания может быть тяжелым, с лихорадкой выше >39°C и обильными гнойными выделениями из носа. В другом варианте течения лихорадка, если она присутствует, обычно субфебрильная, возникает на ранней стадии болезни и проходит в течение первых 2 дней. Заболевание может сопровождаться болью в лицевой области и периорбитальным (вокруг глаз) отеком. Ребенок при этом обычно выглядит характерно больным. Третьим вариантом является повторное ухудшение состояния после нескольких дней улучшения.
Неспецифические симптомы у детей младшего возраста включают раздражительность, плохой аппетит, кашель, заложенность носа, неприятный запах изо рта и миалгию. У детей старше возникает головная боль и чувство давления или боли в лицевой части. Лицевое давление или боль часто сосредоточены над щекой при гайморите верхнечелюстной кости, в теменной и височной областях при заднем этмоидальном синусите, в области внутренних углов глаз при переднем решетчатом синусите, над бровями при лобном синусите и в затылочной области при клиновидном синусите. Боль в лице может усиливаться, когда ребенок наклоняет голову вперед, и может иррадиировать (распространяться) на зубы.
Диагностическая ценность простой визуализации, УЗИ, компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ) при синуситах у детей сомнительна. Эти исследования могут быть полезны только в том случае признаков развития осложнений синуситов. Рентгенологические находки включают полное помутнение пазухи, уровень жидкости и воздуха и утолщение слизистой оболочки (более 4 мм) пораженных пазух. КТ и МРТ обеспечивают лучшую визуализацию полости пазухи и ее содержимого, чем обычные рентгенограммы. Кроме того, компьютерная томография и МРТ с контрастированием позволяют лучше оценить осложнения, связанные с внутричерепными пространствами и глазницей. Диагноз острого синусита ставится в основном по клиническим критериям, включая стойкие клинические признаки ОРВИ более 10 дней без значительного улучшения, высокую температуру и гнойные выделения из носа, длящимися не менее трех дней подряд, и двухфазные или ухудшающиеся симптомы (двойное недомогание). Лабораторные и рентгенологические исследования обычно не требуются.
Отсутствие лечения или неполное лечение синусита может привести к развитию подострой и хронической его формы. При правильном лечении острого синусита осложнения возникают редко. Частота осложнений выше у детей с более низким социально-экономическим статусом и ограниченным доступом к квалифицированной медицинской помощи. По оценкам, осложнения возникают примерно у 5% госпитализированных детей с синуситом. Лобные и решетчатые пазухи являются наиболее частыми пазухами, из-за которых возникают осложнения. Орбитальные (глазничные) осложнения являются наиболее частыми и включают пресептальный или периорбитальный целлюлит, орбитальный целлюлит / абсцесс, орбитальный поднадкостничный абсцесс, потерю зрения, неврит зрительного нерва и синдром Брауна. Внутричерепные осложнения включают менингит, энцефалит, эпидуральный абсцесс, субдуральный абсцесс / эмпиему, церебральный абсцесс, субгалеальный абсцесс, септический сагиттальный тромбоз или тромбоз кавернозного синуса, эпидуральную гематому, паралич глазодвигательного нерва и невралгию тройничного нерва. Местные осложнения могут включать мукоцеле, тромбофлебит, предчелюстной абсцесс, остеомиелит. Системные осложнения могут включать сепсис, инсульт и пневмонию.
Лечение направлено на ускорение клинического улучшения и выздоровления, уменьшение тяжести и продолжительности симптомов, искоренение патогенных микроорганизмов и предотвращение гнойных осложнений, а также хронических или рецидивирующих синуситов у детей. При этом спонтанное (самопроизвольное) излечение происходит примерно у 40–45% детей.
Основным методом лечения неосложененного бактериального синусита является антибиотикотерапия, а препаратом первой линии является амоксициллин-клавуланат (Амоксиклав) в стандартной дозе 45 мг / кг / в стуки. Рекомендуется незамедлительно начинать антимикробную терапию для детей с тяжелым началом заболевания (высокая температура с гнойными выделениями из носа) или с ухудшающимся течением. При легкой форме врачи могут либо немедленно начать лечить ребенка антибиотиками, либо наблюдать за болезнью в течение 3 дней. В последнем случае антибиотики следует начинать, если состояние ребенка не улучшается клинически после 3 дней наблюдения или если состояние ребенка ухудшается.
Другими эффективными противомикробными препаратами являются амоксициллин, цефподоксим, цефдинир, левофлоксацин, цефтриаксон, цефподоксим, цефуроксим, ампициллин-сульбактам и цефтриаксон. Антибиотик следует выбирать на основе эффективности, тяжести заболевания, наличия факторов риска, вероятных возбудителей и паттернов их устойчивости, удобства дозы, безопасности и стоимости. Антибиотик следует назначать в адекватной дозировке и в течение достаточного периода времени. В настоящее время принято считать, что лечение антибиотиками следует продолжать до тех пор, пока у пациента не исчезнут симптомы, а затем еще в течение 7 дней, что может потребовать курса антибиотиков продолжительностью 10–21 день. При правильном подборе антибиотика клиническое улучшение ожидается в течение 72 часов.
Детям, страдающим рвотой и непереносимостью пероральных препаратов, можно назначать цефтриаксон 50 мг / кг / сутки (максимум 1 г / день) внутривенно или внутримышечно один раз в день. После исчезновения рвоты следует перейти на пероральный прием антибиотика. Детям, у которых наблюдается анафилактическая реакция гиперчувствительности на пенициллин, следует назначать левофлоксацин 10–20 мг / кг / сутки внутрь либо однократно, либо в двух дозах.
Не рекомендуется использование противоотечных средств местного или перорального применения. Продолжительное использование местных противоотечных средств может привести к медикаментозному риниту. Антигистаминные препараты могут сушить слизистую и сгущать выделения из носа. Другие их нежелательные явления включают седативный эффект, сухость во рту, помутнение зрения, запор и задержку мочи. Антигистаминные препараты не имеют доказанной ценности при лечении синуситов, и поэтому не рекомендуются. Интраназальные стероиды могут использоваться в качестве дополнительной терапии для уменьшения воспаления слизистой оболочки, которое вызывает закупорку устья пазухи, тем самым облегчая дренаж пазух. Может использоваться спрей для носа с солевым раствором, капли для носа с солевым раствором и / или промывание носа солевым раствором для предотвращения образования корки в полости носа и, таким образом, облегчения дренажа пазух.
Прогноз заболевания позитивный. Само по себе заболевание не вызывает значительной смертности. Рецидивы редко встречается у здоровых детей. Однако дети с иммунодефицитом, муковисцидозом, полипами носа и синдромом неподвижных ресничек склонны к рецидиву синуситов.
Лучшей профилактикой заболевания является своевременное обращение к врачу при развитии ОРВИ у ребенка.
Киста на губе образуется и у взрослых, и у детей. Новообразование доброкачественной природы возникает по нескольким причинам и требует обязательного лечения. Консервативная терапия для устранения уплотнения чаще всего оказывается неэффективной. Медикаментозные средства применяют, как сопровождение при хирургическом удалении капсулы.
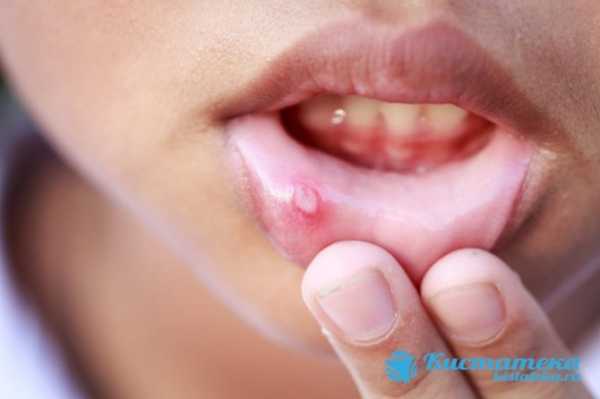
Ретенционные кисты возникают по нескольким причинам и требуют обязательного лечения.
Важно понимать, что мукоцеле возникают в результате закупорки или, возможно, травмы слюнных желез в полости рта. Кисты являются временными, и от большинства из них можно избавиться самостоятельно. Некоторые из причин:
Прикусывание губ считается общей причиной слизистой кисты. Если случайно кусать губы, проток слюнной железы разрывается или блокируется. Эта физическая травма провоцирует появление мукоцеле. В итоге появляется прозрачный синеватый бугорок, мягкий на ощупь и примерно в один сантиметр в диаметре.
Пирсинг на языке или нижней губе может быть причиной слизистой кисты. Большинство из них вызваны неглубоким повреждением или воспалением слюнного канала или тканей вокруг губы. Если носить неправильные украшения, можно повредить место прокола и вызвать образование мукоцеле.
Кроме того, если не заботится о пирсинге, появляется возможность получить инфекцию, которая может вызвать шишки на губах. Киста будет развиваться вблизи слюнной железы, где произошло заражение.
Для определения того, носит ли киста на губе онкологический характер, нужно полагаться на историю травмы. В некоторых случаях потребуется биопсия мукоцеле для правильной диагностики.
Если размер слизистой кисты больше 2 сантиметров в диаметре и или нет истории травмы, то можно сделать вывод, что это аденома или липома. Рак губ является редкостным, а аденомы доброкачественны, но со временем они могут развиваться и становиться злокачественными, известными как аденокарциномы.
Слизистая киста развивается от повреждения слюнной железы и не является признаком рака. Рак слюнной железы – редкое заболевание, сообщается о нескольких случаях развития злокачественных клеток в тканях этих желез.
Если есть безболезненный комок в губе, ухе, щеке или во рту, обратитесь к врачу для диагностики.
Кисты, находящиеся внутри полости рта, могут быть связаны с плохой гигиеной зубов. Если есть привычка не чистить и не поддерживать здоровье десен и зубов, Вы рискуете получить шишку, заполненную жидкостью, которая уступит место развитию слизистой кисты. Кроме того, привычка кусать губы или щеку может спровоцировать образование кисты на слизистой оболочке.
Утолщение образуется на внутренней стороне губы и быстро увеличивается в размерах. Обычно оно достигает 1.5 – 2 см в диаметре. Прощупывается плотная структура капсулы, но при этом отсутствуют болезненные ощущения. Исключение составляют случаи, когда новообразование нагноилось.
У ретенционной кисты губы есть следующие отличительные особенности:
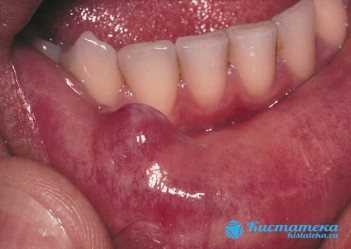
Болезненные ощущения отсутствуют.
От слизистой кисты на губе можно избавиться с помощью одной из домашних процедур. Тем не менее, медицинский работник должен подтвердить правильную диагностику. Следует учитывать меры по уходу, чтобы избежать осложнения в виде бактериальной или вирусной инфекции. Иногда наличие постоянных травм может продлить процесс заживления.
Несмотря на то, что мукоцеле не являются серьезным риском для здоровья, следует рассмотреть возможность лечения, чтобы избежать повторения этой проблемы. Слизистая киста обычно должна пройти самостоятельно, но некоторые случаи требуют хирургической процедуры.
Хирургия считается лучшим средством лечения любой слизистой кисты, в том числе на губе. В случае, если в ней наблюдаются боли, рецидивирующая инфекция или хронический дренаж, рекомендуется сделать операцию.
Существует несколько типов хирургических процедур для удаления слизистой кисты. К ним относятся лазерная техника и минимально-инвазивные методы, которые направлены на сокращение времени восстановления и минимальную травматичность. Однако удаление мукоцеле хирургическим путем или лазером не обязательно означает, что она не появится снова.
Период восстановления после удаления слизистой кисты путем хирургического лечения зависит от ряда факторов, включая общее состояние здоровья человека и / или послеоперационный уход за полостью рта.
Необходимо свести к минимуму движение рта в течение хотя бы 48 часов. Также важно не прикасаться предметами или пальцем, чтобы избежать инфекции.
Отек после хирургического вмешательства длится до 48 часов. Чтобы облегчить его, используйте мешок для льда и плотно прикрепите рядом с прооперированной областью.
Следует отказаться от курения и употребления алкоголя как минимум на двое суток, чтобы обеспечить процесс заживления. Кроме того, избегать продуктов, раздражающих губу, например, апельсиновый сок или лимон.
Киста иссекается хирургическим путем. Медикаментами обрабатывается шов для быстрого заживления раны и восстановления слизистой оболочки.
Использование согревающих мазей, типа бальзама Вишневского, противовоспалительных аптечных средств не дадут ожидаемого результата при любой локализации.
Удаление хирургическим методом – это единственный способ избавится от нароста. Операция проводится под местной анестезией. Некоторые специалисты могут предложить в качестве альтернативы лазерную хирургию или криодеструкцию. Но эффективно и аккуратно убрать дефект на эстетически значимой зоне, как губы, возможно лишь используя традиционный скальпель. При беременности хирургический метод разрешается после консультации врача.
Важно, чтобы за операционный инструмент взялся профессионал с опытом, так как неправильное рассечение, удаление слишком большого объема ткани вместе с новообразованием приведет к деформации губы. Недостаточный захват проблемного участка приводит к частичному вылущиванию кисты, рецидиву.
Важными моментами при операции являются правильный доступ и введение анестетика. Поперечный листообразный разрез позволит избежать деформации, а ментальная анестезия полностью лишит боли.
Применение лазера, ультразвукового или радиочастотного скальпеля не гарантируют эстетического результата операции. Отзывы пациентов, фото неудачных хирургических вмешательств подтверждают важность профессионализма специалиста и выбора правильной методики.

Народные целители предлагают массу рецептов, помогающих избавиться от кисты. Примочки с растительным маслом, настойкой фикуса, смазывание медом, соком алоэ, лимона. Но лечить кисту народными средствами в домашних условиях специалисты настоятельно не рекомендуют. Такие методы не способны качественно помочь, могут стать причиной прорыва стенки полости. Открытая рана не защищена от инфекции, начинается воспаление, происходит образование гноя – формируется абсцесс.

Алюмокалиевые квасцы – лучшее домашнее средство от слизистой кисты
Химически известный как гидратированный сульфат алюминия-калия, он, вероятно, является одним из лучших домашних средств для лечения мукоцеле на губе. Квасцы помогает кисте расти быстрее и, следовательно, быстрее проходить. Кроме того, они уменьшают вероятность заражения или воспаления. Вот как использовать квасцы:
Полоскание полости рта теплой соленой водой помогает удалить кисты и помочь предотвратить инфекцию.
Для того чтобы точно поставить диагноз и впоследствии назначить грамотное лечение, важно уметь распознать данную патологию среди иных новообразований доброкачественной природы. Выделяют следующие виды кист слюнной железы:
Ранула локализуется над подъязычно-челюстной мышцей. Известны случаи проникновения в подчелюстную область. Данное образование отличается большими размерами. Оно может смещать уздечку языка, мешая тем самым человеку полноценно принимать пищу и вести беседы.
Киста подчелюстной железы характеризуется медленным развитием. Во время пальпации легко обнаружить округлое образование. Когда эта киста разрастается, она может охватывать верхние области ротовой полости. В такой ситуации обычно наблюдается выбухание образования в подъязычную часть.
Патология околоушной железы встречается довольно редко. К числу основных причин ее образования относят механические повреждения, воспалительные процессы и закупорку протоков. Именно такие же факторы провоцируют формирование иной аномалии ротовой полости под названием ретенционная киста нижней губы (фото представлено в этой статье). Развитие патологии на начальном этапе не сопровождается ярко выраженной симптоматикой.
В результате механических повреждений может образоваться так называемая экстравазальная киста. Данное образование отличается тем, что вокруг него формируется грануляционная ткань.
Вам может быть интересно: Удаление халязиона лазером
К относительным противопоказаниям относятся патологии выводящих путей, сердечно-сосудистая недостаточность, сахарный диабет, неврологические расстройства, нарушения в свертываемости крови.

Пациенту назначают день операции, после визуального осмотра применяют местную анестезию, это помогает больному не испытывать дискомфорт в ходе вмешательства. Затем в слизистой оболочке делают прокол, через который вводят пункционную иглу, через которую поступает лазерное излучение. Луч лазера растворяет ткани и одновременно запаивает поврежденные сосуды. На заключительном этапе вмешательства специальным вакуумным устройством через иглу оттягивают растворенные ткани. Наложения швов в этом случае не требуется.
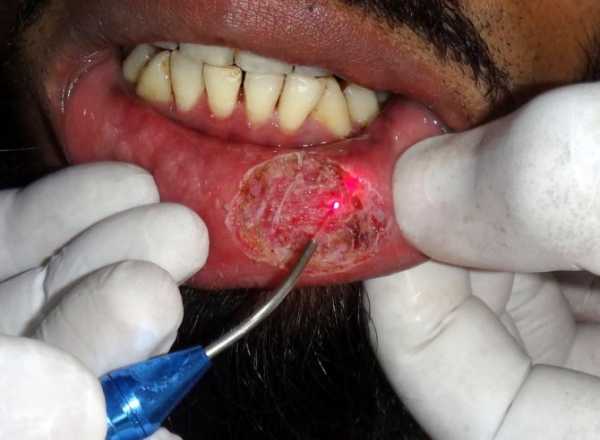
Продолжительность сеанса зависит от размера кисты, ее формы и глубины залегания. В большинстве случаев операция занимает не более получаса.
Связаны с выполнением ряда правил:
Соблюдение мер профилактики предотвратит развитие мукоцеле, сохранит здоровье слизистых оболочек. При имеющемся недуге необходима консультация специалиста, диагностирование, дальнейшее лечение. Самостоятельная терапия не допустима и чревата осложнениями.
Многие пациенты, которым пришлось столкнуться с данной патологией, боятся хирургического вмешательства. Именно поэтому они выбирают альтернативные решения борьбы с этой проблемой. Большинство полагает, что в лечении новообразования следует обратиться к нетрадиционной медицине. Целители для уменьшения кисты в размерах предлагают использовать различные примочки с отварами лечебных трав.
Наиболее эффективным в этом вопросе признается сок каланхоэ. Растение следует тщательно разжевать и оставить на некоторое время во рту, чтобы его сок попал на кисту. Таким же образом применяют алоэ. Это растение зарекомендовало себя в качестве отличного противовоспалительного и ранозаживляющего средства.
Можно приготовить еще один целебный раствор. Необходимо 70 г водки смешать с 10 г сока фикуса. Получившийся раствор следует поставить в холодильник на три дня. Затем смесь необходимо развести водой в соотношении 1:3. Ватный диск смачивают в этом растворе и прикладывают на пораженную область примерно на 10 минут.
Вопрос о том, действительно ли эффективно такое лечение, остается до сих пор открытым. Безусловно, перед тем как прибегать к помощи народной терапии, следует проконсультироваться с врачом. Очень часто случается так, что после лечения примочками пациент все же возвращается в кабинет стоматолога, где ему удаляют кисту хирургическим способом. С уверенностью можно утверждать только одно: чем больше по размерам новообразование, тем меньше времени у пациента на эксперименты с собственным здоровьем.

Хирургическая стоматология (более правильный термин - "хирургия полости рта") - это гораздо больше, чем просто удаление зубов и дренаж периоститов. Даже не считая дентальную имплантологию, в ней множество других операций и методик лечения, много сложностей и интересностей. По объему необходимых знаний и мануальных навыков она ничем не отличается от других стоматологических отраслей, а по некоторым направлениям (например, по фармакологии, клинической патофизиологии и реабилитологии) значительно превосходит их.
Вчера мы с Вами рассуждали о врачах-суперпупермегауниверсалах. В конце дискуссии сошлись на том, что нужно заниматься тем, что делаешь лучше всего, а не хвататься за каждую работу, которая тебе попадается, аки голодный гастарбайтер. Мой друг 100matolog_spb совершенно прав, утверждая, что хороший врач должен обладать широким кругозором и знать предел своих возможностей. К словам Кирилла добавлю лишь, что когда доктор ставит в приоритет своей работы деньги (хватаясь за все, лишь бы заработать), он перестает быть доктором.
Сегодня я хочу вновь поговорить о лечении ретенционных кист малых слюнных желез. Я подозреваю, что тема раскрыта плохо, публикаций по ней, не считая вот этой, очень мало и, как следствие, ко мне обращается подозрительно много пациентов с данным заболеванием. Каждый месяц я делаю с десяток подобных операций, что, на самом деле, немало для такой небольшой клиники как наша.
В этой записи я расскажу Вам о том, на что нужно обращать внимание при операции удаления ретенционной кисты, как проходит процесс послеоперационной реабилитации, каковы типичные ошибки врачей и пациентов в ходе лечения и к чему эти ошибки приводят. Статья предназначена, в первую очередь, для докторов, но, думаю, она будет интересна всем, кто интересуется своим здоровьем.
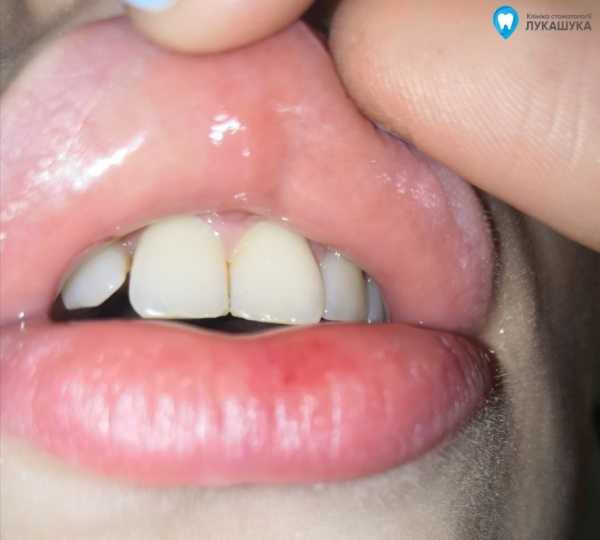
Фото до операции: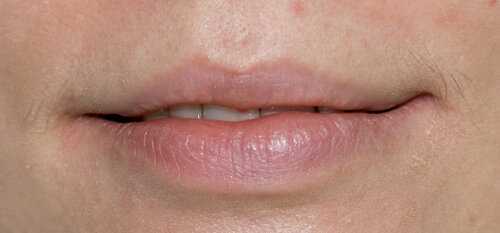
Фото после операции: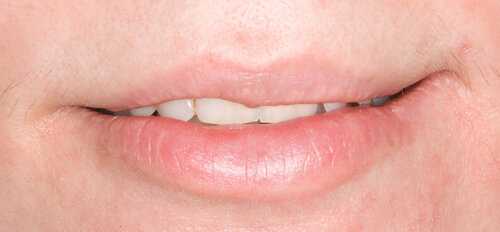
Это я к тому, что при правильно сделанной операции совершенно не меняется конфигурация губ, а сам процесс реабилитации проходит абсолютно безболезненно и комфортно.
Нужно понимать, что ретенционная киста малой слюнной железы - это опухолевидное образование. Это значит, что ее появление имеет причины (пусть не всегда очевидные), она растет и очень-очень редко исчезает самостоятельно, без посторонней помощи. Относиться к ней надо также, как к любому другому заболеванию - чем раньше начато лечение, тем выше шансы на то, что оно пройдет легко, быстро и без осложнений.
Самая главная ошибка пациентов с ретенционной кистой малой слюнной железы (назовем сокращенно РКМСЖ) - надежда на то, что все "пройдет само собой" и, как следствие, доведение опухоли да такого размера, что и операция по ее удалению, и последующий реабилитационный период начинают представлять серьезные сложности.
Нельзя забывать, что губы - это эстетически значимая зона, от внешнего вида которой зависит психологический комфорт. Чем больше РКМСЖ - тем больше риск нарушить форму губы и, следовательно, испортить эстетику. Тут, кстати, следует напомнить, что операции на губах - одни из самых сложных в пластической хирургии.
Далее начинаются врачебные ошибки.
Первая и самая главная заключается в том, что некоторые доктора воспринимают пациента как объект для отработки мануальных навыков и экспериментов. Ну нельзя, ни в коем случае нельзя браться за операцию, которую раньше не делал. Нельзя делать операции, в результате которых ты не уверен. И, - внимание, это самое важное, - необходимо включить мозг и спрашивать себя: "Почему я делаю именно так, и никак иначе?". Самый тупой ответ на данный вопрос: "... нас так учили." нужно вообще забыть.
Недавно один из пациентов прислал мне фотографии. Оперировал небезызвестный Вам доктор Косякин.
Сразу после операции:
на фотографии хорошо видна линия оперативного доступа. Пациента сразу смутил образовавшийся дефект, на что Косякин сказал: "Само пройдет" и не стал ничего делать.
Через пару недель:
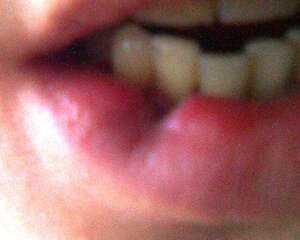
Губа деформировалась и, к сожалению, исправить эту деформацию может только сложная пластическая операция. А пока пациент даже воду без трубочки пить не может.
Как избежать встречи с таким доктором Косякиным? Очень легко:
- не обращайте внимания ни на какие регалии, звания и награды.
- на консультации спросите: "Доктор, а Вы делали раньше такие операции?"
- если он ответит "Да, делал", попросите его показать фотографии его работ хотя бы в формате "до-после". Это пластическая хирургия, поэтому именно внешний вид и эстетика являются показателями работы врача в данном направлении.
- не ищите места, где подешевле или бесплатно. Критерий выбора - это качество работы, сколько бы она не стоила. Потому как исправить последствия выйдет намного сложнее и дороже. Это, блджад, не имплант переставить и не зуб доудалить.
Давайте рассмотрим основные моменты операции удаления ретенционной кисты малой слюнной железы.
Вот пример: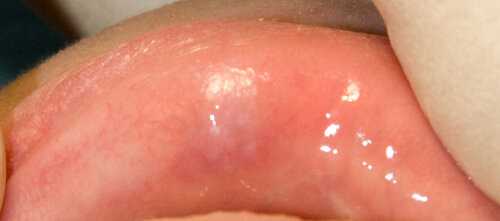
Молодая и красивая девушка обратилась с жалобами на появление кисты на нижней губе. Это самая типичная локализация РКМСЖ.
Респект пациентке за то, что не стала затягивать с обращением. Хотя, из-за кисты уже наблюдается легкая деформация формы губы:
Совместно с пациенткой мы принимаем решение о проведении операции. К сожалению, других способов избавиться от ретенционной кисты нет.
Немного о методиках удаления кист губы. Научно-технический прогресс не обошел стороной медицину, поэтому сейчас предлагаются различные способы лечения РКМСЖ - от лазера до криодеструкции. Однако, самым эффективным, безопасным и эстетически благоприятным способом лечения остается классическая хирургия с применением скальпеля, рук и головы хирурга. Нельзя забывать, что губы - эстетически значимая зона, поэтому всякие эксперименты по применению холодного термоядерного синтеза плазменного излучения могут закончится очень печально.
Первое - это, конечно, анестезия. При пластических операциях на губах я предпочитаю делать ментальную (подбородочную) анестезию, либо, в крайнем случае, инфильтрационную анестезию по переходной складке. Инфильтрация области кисты может серьезно исказить соотношение мягких тканей и создать сложности для последующей пластики.
Не вижу необходимости использования седации или наркоза при данных манипуляциях. Мы же не даем наркоз при обработке небольших ранок на губах и лице? К малым пластическим операциям следует относиться абсолютно также.
Исключение - это дети младшего дошкольного возраста. Операция очень точная и деликатная, поэтому если ребенок дергается и не может спокойно посидеть в кресле 15-20 минут, лучше проводить подобное вмешательство под седацией или общей анестезией (наркозом).
Итак, операционный доступ. Именно на этом этапе делается большинство врачебных ошибок, приводящих к сложнопоправимым деформациям губы.
Обозначим ретенционную кисту красным пунктиром. Важно знать, что она обычно несколько больше того, что мы видим: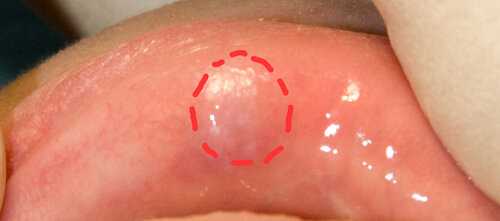
Следует запомнить, что все разрезы в эстетически значимых зонах всегда делаются ПОПЕРЕК направления мышечных волокон. То есть, правильный разрез на губе должен проводиться ПЕРПЕНДИКУЛЯРНО красной кайме.
Вот так: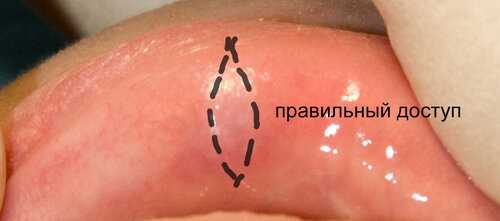
Мы выбираем именно ромбовидный разрез, так как для полного удаления оболочки кисты необходим широкий доступ. Линейный разрез не дает нужного обзора, а при его проведении можно повредить саму РКМСЖ, что сильно осложнит операцию цистэктомию и может привести к рецидиву (вследствие неполного удаления оболочки кисты).
Разрез, параллельный красной кайме губы, обязательно приведет к ее деформации, хотя, с точки зрения некоторых хЕрургов выглядит более логичным. Посмотрите и запомните - вот это: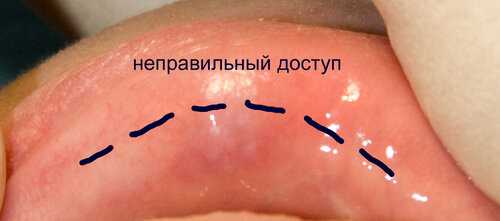
как Вы поняли - неправильный доступ. Именно он, вкупе с высокой травматичностью операции, привел к деформации губы в этом случае:

В общем, запомните и никогда-никогда не повторяйте косяков доктора Косякина.
Доступ следует располагать в пределах слизистой оболочки и стараться не попадать на переходную зону (там, где губа сухая и розовая), тем более - на кожу.
Сама операция занимает по времени 15-25 минут, в зависимости от сложности и объемов. Гемостаз во время операции достигается за счет прижатия краев операционной раны. Можно пользоваться электрокоагулятором, но только в глубоких тканях. Нельзя задевать слизистую оболочку, ибо это приведет к ее некрозу и формированию некрасивого послеоперационного рубца.
После удаления кисты имеет смысл внимательно осмотреть операционную рану и удалить все увеличенные малые слюнные железы, если таковые имеются. Они могут стать причиной рецидива кисты, особенно если повредить их при наложении швов.
Для ушивания операционной раны я использую исключительно нерассасывающийся шовный материал. Причина - с ним легче контролировать процесс рубцеобразования, он образует тонкие лигатурные каналы, не депонирует налет и бактерии, за ним легче ухаживать, а сами узелки получаются меньше. НЕЛЬЗЯ для пластических операций в эстетически значимых зонах (а это все - именно пластическая операция) использовать кетгут. Vicryl или PGA Resorba нежелательны, как и любые другие плетеные материалы. Не очень удобны мононити вроде Resolone или Prolene, так как острые усики лигатур раздражают рану и пациентов.
Идеальный шовный материал для пластических операций, в том числе и для этой - Gore-Tex. Да, он дорогой, с ним сложно работать, но это того стоит. Желательно использовать Gore-Tex 6-0, в крайнем случае - 5-0, не толще.
Нельзя прошивать всю толщу тканей. Если операционная рана глубокая, лучше зажить ее послойно - внутреннюю часть каким-нибудь рассасывающимся шовным материалом (например, Vicryl 5-0 или 6-0), а слизистую оболочку - Gore-Tex 6-0.
После наложения швов операционная рана обрабатывается антисептиком. Я использую обычную зеленку.
Рекомендации по послеоперационному режиму следующие:
1. Избегать травматических воздействий на область операции, на несколько дней ограничить мимику (если возможно), игру на духовых инструментах и поцелуи взасос.
2. Тщательно следить за гигиеной полости рта, после еды споласкивать рот раствором антисептика (подойдет любой ополаскиватель).
3. Исключить грубую, горячую, острую пищу.
4. Дважды в день обрабатывать операционную рану антисептиком (зеленкой). Это нужно делать хотя бы пару дней.
5. В случае болезненных ощущений принимать рекомендуемые анальгетики (Кетонал или Нурофен).
6. Придти на контрольный осмотр через пару дней, а на снятие швов - через 5-8 дней.
Не нужны антибиотики, режим, приближенный к тюремному, какие-то особые лекарства и процедуры. Как я уже отметил выше, по ощущениям и травматичности данная операция - точно также, как получить в драке по губе. Думаю, губы в детстве все разбивали, но никто не принимал по этому поводу кучу лекарств.
Полезная штука при любых пластических операциях - витамины. Особенно витамин С. Суточную дозу в послеоперационном периоде можно довести до 1 г в сутки, это ускорит процесс заживления раны и поможет формированию красивого рубца.
Вернемся к нашей пациентке. Я попросил ее придти на осмотр через 2 дня после операции. Губа выглядит вот так:
а сама операционная рана - вот так: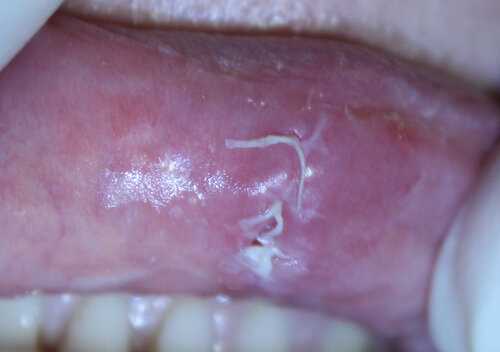
Пока сохраняется небольшой отек области операции, но больше пациентку ничто не беспокоит. Болей нет, неприятных ощущений нет. С ее стороны все рекомендации выполняются.
Я прошу ее уделить больше внимания гигиене полости рта и приглашаю на снятие швов через пять дней.
Да, швы снимать иногда очень даже противно. Иногда даже приходится делать анестезию, так как нитки зарастают слизистой оболочкой. Но я никогда не видел гнойных или воспалительных осложнений, расхождения краев раны, неконтролируемого рубцеобразования и т. д. Один раз за всю практику был рецидив, связанный с тем, что я не удалил находящуюся рядом с кистой малую слюнную железу. Естественно, сейчас я таких ошибок не делаю.
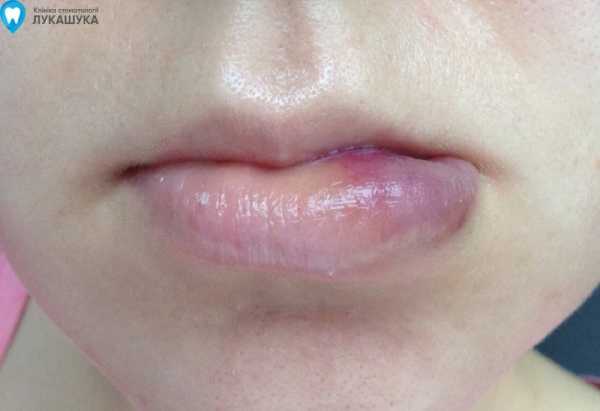
Через две недели после операции пациентка выглядит так:
а послеоперационный рубец - вот так: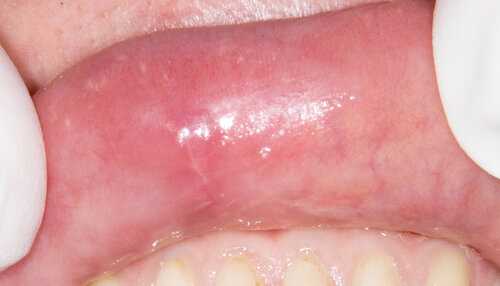
Пока рубец изменен в цвете, он более плотный, чем окружающие ткани. Но, через 2-3 месяца он вообще исчезнет, не останется даже следов.
На мой взгляд, получилось неплохо.
На всякий случай напомню, что это - совершенно обычная работа без всякого эксклюзива, а фотографии пациентов размещены с их разрешения. Многие из тех, кто читал первую статью о РКМСЖ, обращались ко мне в клинику, и сами прошли через эту операцию. Не знаю, захотят ли они поделиться впечатлениями от нашей совместной работы. Это их право.
Если у Вас остались какие-нибудь вопросы по данной операции и лечению ретенционных кист, пишите в комментарии. С удовольствием отвечу.
Спасибо за внимание.
С уважением, Станислав Васильев.
Поверхность носовых полостей выстлана мембраной, покрытой защитным слоем слизи. Слизь, покрывающая дыхательные пути человека, отличается по химическому составу от одного отдела к другому, но основным ее компонентом всегда остается вода.Эта слизь как клей захватывает бактерии, вирусы, клещей, пыльцу, пыль, и благодаря движению эпителиальных ресничек эти загрязнители перемещаются в сторону глотки и желудочно-кишечного тракта. Отсюда следует, что неправильно увлажненная слизистая носа может стать причиной учащения инфекций дыхательных путей. Сухой и поврежденный, он не является достаточно хорошим барьером для вирусов и бактерий. Так чем же смочить нос, чтобы он стал «непоколебимой крепостью» для микробов?
Можем выбрать препараты на основе гиалуроновой кислоты или карбоксиметил-β-глюкана.Эти препараты выпускаются в виде спрея или геля. Если раздражение возникает в результате сухости, стоит поискать в составе декспантенол. Мы также должны убедиться, что выбранный нами препарат не содержит консервантов.
Доказано, что специально подобранные и контролируемые составы морской воды более эффективны, чем изотонический 0,9% раствор хлорида натрия (физиологический раствор). Морскую воду можно использовать без ограничений по времени, даже для ежедневного очищения и ухода за носом (в том числе для младенцев).В настоящее время выбор этого вида препаратов огромен. Стоит отметить, что они делятся на изотонические и гипертонические растворы. Когда дело доходит до увлажнения носа, нас будут интересовать только эти изотонические версии.
Для увлажнения носа используйте препараты, специально предназначенные для этой цели. Пожилые люди часто пытаются смазать сухую слизистую, например, обычным аптечным парафином. Это неприемлемо. Не следует использовать жидкий парафин, так как он препятствует движению ресничек из-за своей высокой вязкости.
Пристрастие к курению пагубно влияет на наш нос. Сигаретный дым парализует реснички внутри носовой полости. Однако синдром сухости может быть и одним из первых симптомов некоторых системных заболеваний. Он появляется, например, при синдроме Шегрена. Отдельной проблемой является сухость слизистых при гормональных изменениях, например, в период менопаузы.
Стоит увлажнять помещение, в котором мы находимся, особенно в осенне-зимний период, когда включено центральное отопление.Давайте возьмем измеритель влажности воздуха (гигрометр) и простой керамический увлажнитель.
.Гастрит – это состояние, при котором слизистая оболочка желудка повреждается. Чаще всего его вызывает бактерия Helicobacter pylori . Другой формой поражения слизистой оболочки является острая геморрагическая (эрозивная) гастропатия, при которой на поверхности слизистой оболочки появляются кровоточащие эрозии (каверны)
Термин гастрит определяется как любое состояние, возникающее в результате повреждения самого внутреннего слоя стенки желудка (слизистой оболочки), обычно в результате инфекции или аутоиммунного процесса, иногда лекарственных препаратов или повышенной чувствительности к различным внешним факторам.Аналогичным состоянием является гастропатия, т.е. поражение клеток слизистой оболочки желудка в результате действия веществ, вырабатываемых организмом (например, желчью) или поступивших в организм извне (например, наркотиков, алкоголя), а также ишемии или гиперемии.
Различают четыре основные формы поражения слизистой оболочки желудка:
Острая геморрагическая (эрозивная) гастропатия – поражение слизистой оболочки желудка, на поверхности которого образуются кровоточащие эрозии (каверны). Вызывается действием токсических факторов или ишемией. К причинам его образования относятся:
Гастрит очень распространен. Бактерия Helicobacter pylori является причиной более 90% гастритов, поскольку ею инфицировано примерно 80% взрослого населения Польши.Кроме того, многие люди постоянно принимают различные лекарства, особенно НПВП, которые могут вызвать гастрит.
У детей инфекция Helicobacter pylori встречается реже (она поражает примерно 30% населения), а заболеваемость зависит от окружающей среды и возраста ребенка - чем ниже гигиенические нормы окружающей среды и выше у ребенка возраст, тем чаще инфекция.
Острый гастрит , вызванный Helicobacter pylori , чаще всего возникает в детском возрасте и не вызывает дискомфорта.У некоторых людей могут появиться боли в животе, тошнота и рвота.
Хронический гастрит также может протекать бессимптомно или проявляться диспепсией (боли в верхней части живота, чувство переполнения после еды, тошнота и рвота). Аналогично и при билиарной гастропатии - течение может быть бессимптомным или с явлениями диспепсии.
При острой геморрагической (эрозивной) гастропатии у больных отмечаются боль или дискомфорт в средней эпигастрии, тошнота, возможна рвота с примесью крови (рвота имеет вид кофейной гущи).
Аутоиммунный гастрит может иногда приводить к анемии, которая иногда становится тяжелой.
В целом связь между восприятием симптомов (или их отсутствием) и наблюдаемыми эндоскопическими и микроскопическими (гистопатологическими) изображениями невелика. Многие люди годами жалуются на периодические недомогания, такие как боли в животе, чувство сытости после еды, тошноту или непереносимость многих продуктов, а их слизистая оболочка желудка совершенно нормальна как эндоскопически, так и микроскопически.
Есть также много пациентов, которые имеют изменения при эндоскопии или микроскопии, но не имеют каких-либо жалоб и могут есть любую пищу.
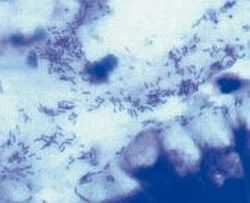 Рис. 1. Helicobacter pylori (темные, тонкие палочки) в слизи и на поверхности эпителиальных клеток желудка
Рис. 1. Helicobacter pylori (темные, тонкие палочки) в слизи и на поверхности эпителиальных клеток желудка 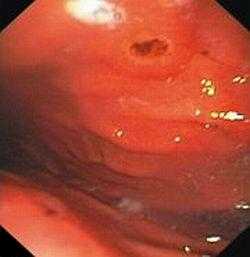 Рис. 2. Эндоскопическая картина острой геморрагической гастропатии - видимые одиночные эрозии слизистой оболочки желудка
Рис. 2. Эндоскопическая картина острой геморрагической гастропатии - видимые одиночные эрозии слизистой оболочки желудка
При появлении стойких или повторяющихся диспепсических явлений в течение нескольких недель необходимо обратиться к участковому терапевту.Отчетливое кровотечение из желудочно-кишечного тракта (рвота или так называемый дегтеобразный стул) свидетельствует о необходимости срочного обращения в травмпункт.
Также анемия (на которую может указывать, например, утомляемость, плохая переносимость физической нагрузки, бледность кожи или шум в ушах) является абсолютным показанием к визиту к врачу общей практики.
На основании анамнеза пациента врач может заподозрить, что симптомы, о которых сообщает пациент, могут указывать на повреждение слизистой оболочки желудка.Затем он направит пациента на диагностику для подтверждения диагноза и выявления повреждающего фактора. Некоторые из таких причин можно выявить уже во время беседы с пациентом (например, лекарства, алкоголь). Тестом, который может подтвердить гастрит или гастропатию, является гастроскопия. Во время гастроскопии также можно взять образцы слизистой оболочки для гистопатологического исследования и провести тест на инфекцию Helicobacter pylori .
Если причиной гастрита является инфекция Helicobacter pylori , лечение заключается в приеме лекарств, удаляющих желудочные бактерии из желудка.Это лечение называется эрадикацией. Он включает в себя прием определенных лекарств (обычно четырех или трех) в соответствии с назначением врача.
Острая геморрагическая (эрозивная) гастропатия обычно проходит сама по себе после удаления возбудителя (например, при отмене препарата). Чтобы ускорить заживление слизистой, врач может назначить лекарства, подавляющие секрецию кислоты. Нелеченая острая геморрагическая гастропатия может привести к образованию глубоких язв и их осложнениям - кровотечениям, перфорациям.
Витамин В необходим на всю жизнь при аутоиммунном гастрите 12 .
Билиарная гастропатия у больных после операций с частичной резекцией желудка лечится хирургическим путем или с применением так называемых лекарств. прокинетические (метоклопрамид) или содержащие альгиновую кислоту.
Если причина гастрита выявлена и устранена (инфекция Helicobacter pylori , лекарства, желчь) и воспаление не очень выражено (особенно при микроскопии), полное излечение почти наверняка.С другой стороны, если микроскопические изменения были значительно запущены, регресс изменений даже в случаях устранения причины может оказаться невозможным.
.Если вы страдаете от сухости во рту , вы не исключение. На этот недуг жалуются многие, но правильная гигиена и последовательные действия заставят вас перестать ощущать дискомфорт во рту.
Сухость во рту развивается, когда слюнные железы не производят достаточного количества слюны. Сопровождается неприятным ощущением во рту. Помимо дискомфорта, увеличивается риск возникновения различных проблем с зубами, например.заболевания десен. Как объясняют исследователи из Варшавского медицинского университета , снижение количества слюны, например, в результате приема лекарств, может увеличить риск развития кариеса. Слюна защищает зубы от кислот, содержащихся в пище и напитках, а без этой защиты эмаль подвергается эрозии.
Сухость во рту может развиться в результате многих факторов: приема лекарств, дефицита питательных веществ, стресса и т. д. Ваш стоматолог поможет вам определить причину. Вот 10 простых способов облегчить ваши симптомы.
1. Питьевая вода
Обезвоживание может вызвать сухость во рту, поэтому убедитесь, что вы пьете достаточно жидкости. Обезвоживание не всегда является причиной этого недуга, но помните, что питьевая вода поможет очистить зубы и язык от бактерий в условиях пониженного слюноотделения.
2. Ешьте леденцы без сахара
Как исследователи из Медицинской академииК. Марцинковски в Познани , сосание леденцов без сахара стимулирует секрецию слюны. Избегайте сахаросодержащих продуктов, так как они способствуют разрушению зубов – кроме того, сухость во рту ухудшает течение болезни.
3. Жевательная резинка без сахара
Тебе не нравятся конфеты? Выберите жевательную резинку. По данным исследователей из Медицинского университета г. К. Марцинковски в Познани , жевательная резинка стимулирует слюноотделение. Однако помните, что жевательные резинки не должны содержать сахара.
4. Выбирайте продукты без кофеина
Кофеин сушит рот, поэтому он может усугубить симптомы сухости во рту. Это не означает, что вы должны избегать таких продуктов, как кофе, чай или газированные напитки — просто выбирайте версии без кофеина.
5. Дышите через нос
Дыхание через рот может пересушить рот. Поэтому, чтобы избежать обострения симптомов, попробуйте дышать через нос. Если у вас аллергия или насморк, обратитесь к врачу — устранение этих проблем поможет вам облегчить симптомы сухости во рту.
6. Используйте увлажнитель воздуха
Вдыхание сухого воздуха способствует сухости во рту. Чтобы повысить уровень влажности в помещении, используйте увлажнитель воздуха. Дыхание в более влажных условиях поможет облегчить ваши симптомы, особенно во время сна.
7. Бросить курить
Как поясняется на портале Medonet , курение может нарушать слюноотделение. Если вам, как и многим людям, трудно бросить курить, обратитесь за советом к своему стоматологу.
8. Прополоскать рот жидкостью, не содержащей спирта
Многие жидкости для полоскания рта содержат спирт, который из-за своих свойств может влиять на уровень гидратации полости рта. Используйте безалкогольные лосьоны — они борются с микробами и предотвращают сухую среду, в которой они могут размножаться.
9. Предметы, отпускаемые без рецепта
На рынке представлено множество продуктов для увлажнения полости рта: аэрозоли, жидкости для полоскания рта и зубные пасты, содержащие специальные ингредиенты.Спреи — удобный способ облегчить симптомы — их можно принимать где угодно, а эффект виден уже через секунду. Большинство заменителей слюны можно использовать по мере необходимости или по указанию врача.
10. Принимать витаминные добавки
Как поясняет портал Medonet , витамин С уменьшает сухость во рту, поскольку поддерживает выработку коллагена и оказывает увлажняющее действие. Газета добавляет, что витамины группы В укрепляют иммунитет организма.Спросите у врача о возможности приема препаратов с витаминами группы В, содержащих тиамин, никотиновую кислоту, рибофлавин и пиродксин.
Сухость во рту увеличивает риск возникновения проблем с зубами и деснами. Чистите зубы зубной пастой, содержащей фтор, чтобы предотвратить кариес. Ежедневная чистка зубной нитью полезна всем, но для тех, кто страдает от сухости во рту, она может быть полезной - она увеличивает риск развития заболеваний пародонта , а чистка зубной нитью заменяет естественную циркуляцию слюны в межзубных промежутках и вокруг линии десен.
Сухость во рту – это неприятное заболевание, имеющее множество причин. Ваш стоматолог расскажет вам, как с этим бороться — есть много простых домашних средств для облегчения симптомов.
.Сухость в горле и пищеводе можно устранить, увлажняя их, например, ополаскивателями для рта, сиропами или спреями, содержащими, например, корень алтея, гиалуроновая кислота и исландский лишайник. Также стоит избегать острых и соленых блюд и стимуляторов, пить много воды и использовать жевательную резинку.
Сухость в горле , технически известная как ксеростомия , представляет собой группу симптомов, возникающих из-за снижения или отсутствия слюноотделения.К причинам этого состояния относятся:
Храп и носовое дыхание также могут быть причиной сухости в горле ночью . Сухость в горле также возникает при рефлюксе .
лица, работающие с голосом , например, учителя, актеры, певцы, а также люди, находящиеся в кондиционируемых помещениях, особенно подвержены риску ксеростомии.
Недостаточное выделение слюны не только приводит к неприятному ощущению сухости, но и может вызвать такие недомогания, как:
Помните, что вещества, содержащиеся в слюне, участвуют в первичном переваривании пищи и оказывают защитное действие на зубы и десны, поэтому нельзя недооценивать проблему сухости в горле и пищеводе.
Адекватная гигиена полости рта важна для устранения сухости в горле. Рекомендуется использовать мягкие щетки для чистки зубов, языка и внутренней стороны щек .Не менее важно обеспечить горло адекватной гидратацией . В этом случае будут использованы:
В таких препаратах наиболее распространены:

Существуют также препараты, содержащие муцин - слюнный гликопротеин, связывающий воду и образующий защитный слой на слизистой оболочке. Действие таких препаратов длится до 3 часов.
К продуктам, рекомендуемым при сухости в горле, также относятся:
Кроме того, для устранения сухости в горле рекомендуется:
Прежде всего следует отметить, что не все назальные препараты вызывают привыкание. Термин «назальные капли» очень общий. Все назальные препараты безопасны, если мы используем их в соответствии с показаниями. Зависимость может быть вызвана назальными деконгестантами при слишком длительном использовании.
Назальные препараты, применяемые при лечении ринита и аллергии, можно разделить на 4 категории в зависимости от действия активного вещества, содержащегося в их составе:
Противозастойные капли часто выбирают пациенты, страдающие инфекциями верхних дыхательных путей или аллергией. Большинство капель этого типа содержат:
Эти вещества при местном нанесении на слизистую оболочку носа быстро и надолго стимулируют α-адренорецепторы. В результате они сужают сосуды и уменьшают заложенность носа, уменьшают воспаление, отек и экссудацию слизистой.Дополнительно улучшают дренаж околоносовых пазух, что облегчает носовое дыхание. Они действуют быстро и продолжительно, принося облегчение примерно через дюжину минут, а эффект длится до 12 часов. Однако именно эта группа назальных спреев при неправильном использовании может вызвать привыкание.
Препараты этой группы можно считать безопасными при условии, что они используются на разовой основе в соответствии с рекомендациями, изложенными в листке-вкладыше.В первую очередь важна продолжительность лечения: взрослые не должны использовать капли без консультации с врачом более 3-5 дней, а дети не должны использовать максимум 3 дня . После применения препарата в течение нескольких дней следует сделать перерыв не менее 10 дней перед повторным использованием капель с целью регенерации слизистой. Также следует помнить о правильной частоте использования спрея – нанесение препарата рекомендуется каждые 8-10 часов, максимум до 3-х раз в сутки.
Препараты, содержащие вещества, разжижающие слизистую оболочку носа, подходят для симптоматического лечения и в качестве вспомогательного средства при ринитах, вызванных простудой, синуситах, обострении аллергии или остром среднем отите, для разблокировки евстахиевой трубы.
В ловушку привыкания к назальным каплям попадают больные частыми синуситами, аллергией или простудой, не прекратившие прием препарата через 3-5 дней.
Наиболее частые жалобы на то, что, несмотря на исчезновение всех симптомов, после болезни остался насморк. Это побуждает их покупать капли в нос, а потом и больше... Так из недели в неделю, из месяца в месяц препарат используется годами.Часто пациенты задаются вопросом, аллергия это или проблемы с носовыми пазухами, даже не догадываясь, что в этом виноваты капли. К сожалению, препараты, которые должны были приносить облегчение при лечении насморка, после слишком длительного применения стали его основной причиной. Это явление можно наблюдать и у детей, чьи родители слишком долго употребляют препарат. Больные говорят, что без капель они не могут дышать или сосредоточиться на работе, не могут спать, даже чувствуют себя рыбой, вытащенной из воды.
Одним из последствий постоянного применения деконгестантов является медикаментозный ринит.Риск простудных заболеваний возрастает с увеличением продолжительности применения препарата. Вероятная причина развития ринита – стимуляция β-рецепторов α-миметиками. После кратковременного сокращения сосудов слизистой оболочки носа происходит их расслабление за счет стимуляции β-рецепторов. Это вызывает отек слизистой оболочки носа и появление насморка. Длительное применение назальных деконгестантов делает организм ленивым, снижая выработку эндогенного норадреналина, естественно сужающего сосуды, что связано с более слабой вазоконстрикцией и ощущением отека слизистой оболочки носа после окончания действия.
Первый симптом, который должен нас насторожить, это необходимость более частого использования капель в нос.
Когда организм привыкнет к препарату, прекращение его применения приведет к риниту с рикошетом , который характеризуется отеком или даже отеком оболочек слизистой оболочки носа , что приводит к нарушению его проходимости , появлению выделений , ощущению обструкции и затруднению дыхания .Обоняние работает неправильно. покраснение , пересушивание и отек оболочки слизистой оболочки также появляются часто, что может сопровождаться незначительным кровотечением. Длительная вазоконстрикция может привести к атрофии слизистой оболочки носа и обнажению хрящей, что в долгосрочной перспективе может привести к дефектам носовой перегородки, т.е. перфорациям. Гистологическое изображение слизистой оболочки показывает значительно уменьшенное количество или даже отсутствие ресничек, которые были разрушены консервантом, содержащимся в каплях.Эти симптомы носят стойкий характер и значительно снижают качество жизни.
Эффект снежного кома может наблюдаться при длительном злоупотреблении назальными препаратами. В результате пациенты нуждаются в назальных каплях, чтобы дышать через нос. Со временем препараты присутствуют везде: в кармане, сумочке, ванной и на тумбочке, потому что отсутствие очередной дозы мешает нормальному функционированию. Многие пациенты обнаруживают, что их лекарства менее эффективны, поэтому им все чаще требуется еще одна доза.Это доказывает возникновение феномена толерантности. Лекарственная толерантность означает, что для достижения желаемых результатов необходимы все большие и более частые дозы. Постоянное использование деконгестантов снижает чувствительность α-рецепторов, поэтому для достижения желаемого эффекта нужна большая доза за более короткое время.
Если вы пристрастились к назальным каплям, первым и самым важным шагом будет осознание проблемы.Решений много, и выбор метода и его эффективность зависят в основном от воли и силы воли.
Назальные капли можно отменить на ночь , но это очень радикальная процедура. При использовании этого метода вы должны быть готовы примерно к 2-3 неделям напряженной работы, в течение которых нос будет полностью заложен. Облегчение в этот сложный период может быть достигнуто применением препаратов с гипертоническим солевым раствором , что облегчит дренирование остаточного секрета. ингаляции , увлажнители воздуха и препараты улучшающие увлажняющие и регенерирующие слизистые содержащие глицерин, масло пантенол или арахис.
Если полное прекращение использования назальных капель слишком радикально, мы можем попробовать отучить сначала одно отверстие, а затем другое . В этом методе мы наносим спрей только на одну ноздрю до тех пор, пока слизистая оболочка другой ноздри не восстановится и не позволит вам дышать свободно.Затем полностью откладываем капли и ждем, пока вторая дырка тоже регенерирует. Несомненным преимуществом этого метода является то, что у нас всегда есть одно незагроможденное отверстие, которое облегчит нам дыхание. В качестве вспомогательных можно использовать увлажняющие препараты и гипертонические растворы соль .
Другой метод — снижение дозы ксилометазолина и оксиметазолина . Большинство препаратов имеют разные дозы, предназначенные для взрослых и детей.На упаковке назальных капель есть информация о концентрации действующих веществ, например: 0,05%, 0,025% и 0,01%. Этот метод включает в себя постепенный выбор все более и более слабых составов до тех пор, пока слизистая оболочка не привыкнет к самой низкой доступной дозе. Тогда полностью отказываемся от использования капель или можем использовать метод с обработкой ноздрей отдельно. С помощью этого метода мы сломаем зависимость более мягким способом, ослабив силу зависимости.
Последним решением является прекращение приема назальных капель и использование таблеток от ринита с псевдоэфедрином или псевдоэфедрином в сочетании с противоаллергическим веществом в течение недели.Их нельзя использовать более недели. Псевдоэфедрин имеет много противопоказаний, а также взаимодействует со многими лекарствами, поэтому внимательно прочитайте инструкцию и проконсультируйтесь с врачом и/или фармацевтом.
К сожалению, у пациентов, которые используют назальные деконгестанты в течение многих месяцев или даже лет, вышеуказанные методы могут оказаться неэффективными. В таких случаях рекомендуется консультация ЛОРа.
Стоит отметить, что существуют альтернативы использованию вызывающих привыкание назальных капель.Один из них препараты содержащие изотонические или гипертонические растворы морской воды . Изотонические растворы будут работать для гигиены, увлажнения и очищения дыхательных путей, а гипертонические — для борьбы с насморком. За счет более высокой концентрации солей в их составе они будут вызывать приток воды в полость носа и более интенсивно разжижать выделения из пазух. К сожалению, даже гипертонический солевой раствор не заменит сосудосуживающие средства в случае массивного отека слизистой.
Эффективным решением является также применение ингаляций и увлажнителей воздуха с добавлением соответствующих эфирных масел , которые увлажнят слизистую оболочку и помогут очистить нос. Также это отличное профилактическое средство, которое поможет предотвратить инфекции верхних дыхательных путей в осенне-зимний сезон.
Таким образом, не все назальные препараты вызывают привыкание. Используйте с осторожностью и в соответствии с указаниями при использовании препаратов, содержащих ксилометазолин, оксиметазолин и нафазолин.Более безопасной альтернативой, особенно у детей, является использование препаратов с гипертоническим солевым раствором, которые также оказывают противоотечное действие на дыхательные пути без риска стать зависимыми от слизистой.
Источники:

Стойкая сухость во рту и горле, часто сопровождающаяся охриплостью и неприятным першением, является очень распространенным заболеванием. Это может быть вызвано различными причинами, в том числе инфекции верхних дыхательных путей. К счастью, существуют эффективные методы, включая простые домашние средства, для устранения или облегчения сухости в горле.
Сухость в горле поражает как взрослых, так и детей.Вызывает дискомфорт при приеме пищи или разговоре. Иногда он возникает случайно и проходит сам по себе, в более серьезных ситуациях может быть длительным недугом, который следует правильно лечить, чтобы устранить более серьезные последствия.
Из этой статьи вы узнаете о наиболее распространенных причинах сухости во рту и горле, а также об эффективных домашних средствах для увлажнения горла.
Ряд факторов может вызвать сухость или зуд в горле. Инфекции верхних дыхательных путей , вызванные вирусами (например, простуда), появляются чаще всего. Также появляется при сухости слизистой дыхательных путей.
Может быть из-за проблем с выделением нужного количества слюны. Недостаток слюны иногда бывает побочным эффектом принимаемых лекарств, в основном антигистаминных, противоаллергических, гипотензивных, антидепрессантов и сердечных препаратов.
На сухость во рту часто жалуются человек, которые часто говорят или поют .Этот недуг часто сопровождает учителей, лекторов, певцов, гидов и актеров. К причинам сухости во рту и горле также относят аллергию, курение, загрязнение воздуха или длительное пребывание в кондиционируемых помещениях. Это также один из симптомов обезвоживания.
Когда в дополнение к сухости в горле также возникает охриплость , это обычно связано с инфекцией верхних дыхательных путей, например.воспаление глотки, гортани или трахеи. С краткосрочными неудобствами можно успешно бороться домашними средствами. Длительный дискомфорт требует консультации со специалистом.
Сухость в горле и охриплость также могут возникать при других заболеваниях. К ним относятся, в том числе гастроэзофагеальная рефлюксная болезнь, заболевания мышц, давящие опухоли гортани (доброкачественные и злокачественные) и др.
Если симптомы относительно легкие и не указывают на более серьезные заболевания, их можно эффективно лечить, т.е.безрецептурные леденцы.
Также может возникать сухость в горле и во рту у беременных женщин . Некоторые женщины даже считают это одним из первых признаков беременности. Если сухость в горле сопровождается металлическим привкусом, это обычно является признаком изжоги, часто поражающей беременных женщин. Изжога и даже кислотный рефлюкс вызываются гормональными изменениями в организме женщины.
Сухость во рту может сопровождаться болью в горле, что характерно для инфекции верхних дыхательных путей. С легкими симптомами можно бороться безопасными домашними средствами. Однако, если они не проходят около двух недель, лучше обратиться к врачу.
Однако следует помнить, что сухость во рту и горле и постоянное чувство жажды могут быть симптомом довольно серьезного заболевания, которым является гестационный диабет . Поэтому, если симптомы сохраняются длительное время, стоит записаться на профилактический прием к специалисту, который развеет все сомнения.
Сухость во рту и горле очень часто идут рука об руку с постоянным царапаньем и щекоткой . Першение в горле может быть следствием длительного ощущения сухости и в то же время может быть инфекционным или аллергическим . Иногда это сигнализирует о раздражении слизистой горла или паразитарной инфекции.
У многих пациентов одновременно развиваются все три симптома, а именно сухость во рту и горле, осиплость голоса, царапанье и щекотание.В некоторых случаях также отмечается сильный, непрекращающийся кашель (чаще сухой).
Чтобы временно решить эту проблему, можно использовать специальные леденцы с увлажняющим и успокаивающим эффектом , например, чабрец. Аптека также предлагает ассортимент сиропов, леденцов, спреев и полосканий. В случае с детьми стоит обратиться за специальными леденцами.
Если сухость во рту и першение в горле сопровождаются такими симптомами, как лихорадка, слабость или боль в горле, и сохраняются, несмотря на симптоматическое лечение, обратитесь к врачу.Это могут быть симптомы бактериальной инфекции, требующей лечения антибиотиками.
Сухость в горле и во рту может быть до ночью во время сна . Это вызвано множеством различных факторов. Одним из них является низкий уровень воды в организме и нарушенный процесс слюнопродукции слюнными железами. В таких случаях необходимо увеличить количество выпиваемой воды каждый день, особенно перед сном.
Ощущение сухости во рту может появиться также у людей, которые спят с открытым ртом или в помещениях с низкой влажностью воздуха. Помочь может использование специальных увлажнителей воздуха .
Сухость в горле по ночам также может относиться к таким заболеваниям, как инфекции, описанные выше, а также любые заболевания, поражающие слюнные железы, такие как волчанка, сахарный диабет или образование отложений, т.е. камней в протоках слюнных желез.
Как и чем смочить горло? Сухость в горле можно облегчить или несколько облегчить с помощью нескольких проверенных домашних средств. Однако стоит помнить, что эти методы могут быть эффективны только при легких состояниях и должны использоваться только в течение определенного периода времени. Если они длятся более двух недель, о состоянии своего организма следует проконсультироваться с врачом.
Ниже представлены домашние средства и препараты от сухости в горле:
Травы — натуральное и безопасное средство от сухости в горле, першения в горле и охриплости. Вот несколько примеров известных трав, которые могут облегчить недуги:
Травы можно использовать для приготовления настоев для полосканий, лосьонов для растираний, а также успокаивающих и увлажняющих травяных чаев.
Луковый сироп, который каждый может приготовить дома, является отличным решением проблем с горлом. Препараты лука обладают успокаивающими и обеззараживающими свойствами. Достаточно смешать нарезанный лук с двумя столовыми ложками сахара и дождаться образования густого лукового сока (более часа). Выпивая столовую ложку сиропа 2-3 раза в день, можно безопасно облегчить симптомы сухости в горле и во рту.
Смесь молока, масла и меда нравится не всем, но она, безусловно, может облегчить боль в горле.Достаточно подогреть стакан молока, добавить 1 столовую ложку сливочного масла и 1 столовую ложку меда. Все перемешать до полного растворения. Предупреждение! После добавления ингредиентов следите, чтобы молоко не закипело, ведь тогда оно потеряет свои свойства. Смесь лучше всего пить перед сном.
В прошлом льняное семя применяли при различных заболеваниях. Стоит обратиться к ним сегодня, чтобы эффективно увлажнить сухость в горле. Настой льняного семени приготовить очень просто.Столовую ложку семян залейте стаканом кипятка и оставьте приготовленную смесь под крышкой на 10 минут. По истечении этого времени процедить семена, которые теперь полностью покрыты сплошным слоем слизи. Именно эта слизь проявляет успокаивающие свойства.
Если сухость во рту и горле вызвана недостаточным увлажнением, простая вода и другие жидкости, такие как фруктовые соки, — это все, что вам нужно.
Очищенный и измельченный ломтик корня имбиря (1 чайная ложка) добавить в теплый чай.Затем подождите 5 минут. Для лучшего эффекта можно добавить мед.
Раны во рту возникают по разным причинам. Повреждения слизистой оболочки полости рта могут быть следствием укусов, порезов или других видов механических травм. Также бывает, что он появляется в результате реакции на высокую температуру или раздражающие вещества. Раны во рту приводят к стоматиту, вызывая болезненные язвы и язвы во рту.
1 Почему во рту язвочки?
2 Раны во рту после употребления ананаса
3 Раны во рту после употребления алкоголя
4 Раны во рту после антибиотика
5 Механические повреждения слизистой оболочки
6 Как залечить раны во рту?
6.1 Устранение раздражителей
6.2 Облегчение симптомов и ускорение заживления
6.3 Домашние средства от ран во рту
Раны во рту особенно часто встречаются у детей, беременных женщин, пожилых людей и лиц с пониженным иммунитетом. Это связано со строением слизистой оболочки полости рта, которая чрезвычайно чувствительна и богато васкуляризирована (что также способствует процессу заживления), а при иммунных нарушениях более подвержена всевозможным повреждениям.Какие именно язвы во рту?
Раны в полости рта в результате повреждения слизистой оболочки . Слизистая оболочка жевания, то есть область вокруг зубов, небо и верхняя часть языка, особенно подвержена сильному трению - при недостаточной гигиене полости рта или жевании слишком твердой пищи. Овсянка или чипсы — не единственные продукты, которые могут навредить вам локально. Подобный эффект имеют и горячие блюда, из-за риска ожогов, и некоторые фрукты.Хорошим примером этого является раны во рту после употребления ананаса или киви . Содержащиеся в них фруктовые кислоты раздражают слизистую оболочку языка, мягкого неба, щек и губ, вызывая боль и жжение. Иногда бывает и так, что после употребления ананаса в уголках рта появляются облизывания.
То же самое происходит после употребления чрезмерного количества спиртных напитков. Алкоголь отрицательно влияет на слизистую оболочку полости рта, а также на горло, пищевод и желудок.
Злоупотребление им вызывает гиперемию слизистой оболочки и катар. Отмечается отек, жжение, общий дискомфорт. Возрастает риск стоматита и появления язв, эрозий и афты. Так как напряженные ткани более восприимчивы к инфекциям, также могут быть прыщи и герпес, а также кандидоз (оральный микоз).
Грибковые, а также бактериальные и вирусные стоматиты также могут появиться после лечения антибиотиками. Эти виды препаратов воздействуют не только на возбудителя, но и на всю физиологическую флору, представляющую собой нежную и очень подверженную разрушению экосистему. После ее стерилизации на слизистой оседают патогенные микроорганизмы из ближайшего окружения – грибки из штамма Candida или вирусы из семейства Herpes.
На степень поражения слизистой оболочки влияет как спектр действия антибиотика, его фармакокинетические свойства, так и продолжительность терапии. Таким образом, даже несколько дней лечения могут способствовать образованию ран во рту после лечения антибиотиками и повышать риск кандидоза или других инфекций полости рта.То же самое и с противораковой терапией — 90 023 раны рта после химиотерапии, лучевой терапии и антибиотиков образуются очень похожим образом.
Другой причиной ран в полости рта являются механические повреждения, вызванные ортодонтическими брекетами , неправильно подобранным зубным протезом или неправильно установленной пломбой . Когда слизистую оболочку постоянно растирают в одном месте в течение длительного периода времени, эпителий со временем изнашивается, вызывая боль и дискомфорт.Ранки рта у детей, особенно самых маленьких, часто появляются в результате укусов или укусов. У малышей резцы и клыки часто имеют острые края, что позволяет легко повредить слизистую оболочку. То же, что и в случае аномалий прикуса, которые благоприятствуют образованию мелких повреждений во рту.
Первое, что необходимо сделать при начале лечения ран во рту, это устранить раздражающие вещества .При раздражении слизистой брекетами ортодонтического аппарата их можно защитить специальным воском. Также стоит сходить к ортодонту, чтобы он подкорректировал выступающие элементы. То же самое относится к плохо подогнанному протезу и неадекватно установленной пломбе. Вторым важным моментом при лечении стоматита является легкоусвояемая диета. Горячие, жареные, кислые, острые, обильно приправленные блюда дополнительно раздражают поврежденную слизистую оболочку, что удлиняет сроки заживления ран во рту.Во время лечения также стоит избегать алкоголя и сахара, который является рассадником бактерий и грибков, поэтому способствует распространению инфекции.
Раны во рту причиняют боль и сильный дискомфорт. Они мешают говорить, есть и поддерживать надлежащую гигиену полости рта. Хотя раны во рту заживают намного быстрее, чем раны на коже, они могут быть более неприятными. Поэтому рекомендуется использовать нестероидные анальгетики, которые облегчат боль и поддержат регенеративные процессы. Препараты для местного применения просты в применении, а при непосредственном нанесении на рану оказывают анестезирующее, биоцидное и окклюзионное (защитное) действие. Могут оказаться полезными фармацевтические препараты, содержащие бензидамин с обезболивающими, противовоспалительными и антисептическими свойствами. Такие препараты выпускаются в виде спреев (рекомендованы для детей) и растворов для полоскания (для пожилых людей).
Помимо препаратов из группы НПВП, стоит использовать домашние средства для лечения ран во рту. Среди них травяные ополаскиватели из шалфея, чабреца, ромашки или бузины. Облегчение может принести и льняная кашица, которая действует окклюзионно, оставляя на ране защитный слой (хотя и менее прочный, чем в случае с препаратом). Для облегчения боли и ускорения заживления можно также смазывать рану во рту медом, в состав которого входят ингредиенты с антиоксидантными и бактерицидными свойствами. Также стоит помнить об оздоровительном действии витамина С, укрепляющего иммунитет и поддерживающего регенерацию организма – при повреждении слизистой лучше всего давать его в виде добавки, которая, в отличие от фруктов и овощей, не вызовет дополнительного раздражения.
Раны во рту должны зажить в течение нескольких дней. Обратитесь к врачу, если они сохраняются или часто повторяются. Любые изменения в ротовой полости, кажущиеся безобидными, могут быть симптомом серьезных заболеваний, в том числе онкологических. Такими тревожными симптомами являются: многочисленные язвы, везикулярные высыпания, белые высыпания, эритема, пигментные высыпания. Важен тип симптомов, а также их продолжительность. Во время врачебной консультации как можно точнее опишите врачу обстоятельства поражения, а также собственные наблюдения, которые могут помочь в постановке диагноза.Ранняя диагностика позволяет излечить многие, даже самые опасные заболевания.