2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Редактор статьи
Статья прошла строгую редактуру эксперта! Это означает, что информация проверена на соответствие медицинским практикам. Мы заботимся о вас!
Написано статей
Время чтения: 4 мин.Под термином «пиодермия» в дерматологии подразумевается целый ряд инфекционных заболеваний кожи, вызываемых гноеродными микроорганизмами (от латинского слова «pýon» — гной). В их число входит стрептодермия, при которой возбудителями являются стрептококковые бактерии.
Стрептодермия чаще диагностируется у детей, чем у взрослых. Это объясняется, в первую очередь, несовершенством иммунной системы, которая находится в стадии становления и не в силах оказывать сопротивление патогенной микрофлоре.
Самой распространенной разновидностью стрептодермии является стрептококковое импетиго, которое может проявиться на кистях рук, стопах ног, подбородке или в носу у ребенка. Заболевание считается заразным и требует обязательного лечения, даже при протекании в легкой форме.
Стрептококки, которые относятся к условно-патогенным микроорганизмам, имеются в большом количестве на кожных покровах, во рту, в носу, а также в кишечнике любого человека и могут не приносить вреда длительное время.
Для того, чтобы стрептококки привели к симптомам болезни, необходимо наличие двух условий:
Уменьшить уровень защитных сил и «поспособствовать» заражению могут такие факторы:
Обычно стрептодермия в носу появляется у малышей, которые имеют привычку исследовать его содержимое пальчиками, повреждая слизистую ногтями. Часто это заболевание встречается у детей с хроническим насморком, который вызывает мацерацию (размягчение) тканей и создает благоприятные условия для патогенных бактерий.
Облегчить проникновение стрептококков в подкожный слой могут некоторые заболевания, которые сопровождаются сильным зудом и вынуждают ребенка расчесывать пораженные участки тела. К ним относятся:
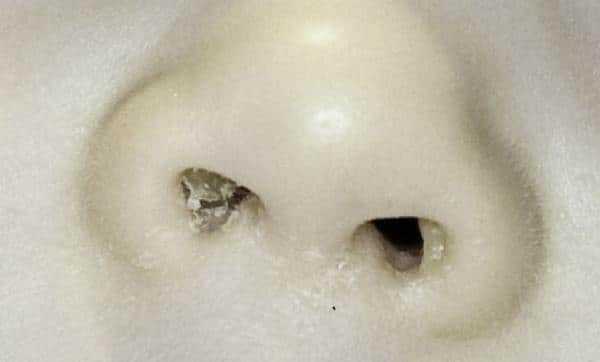
По наблюдениям детских дерматологов, стрептодермия часто развивается у малышей, которые появились на свет недоношенными. Кроме того, пострадать могут дети, мамы которых во время беременности бесконтрольно принимали лекарственные препараты, не соблюдали специальную диету, курили.
Стрептококки относятся к особо жизнестойким бактериям, которые могут длительное время находиться на различных предметах. Поэтому самый распространенный путь заражения – бытовой, через игрушки, посуду, полотенца, мебель и т п.
Кроме того, инфицирование может произойти при непосредственном контакте – поцелуях, объятиях, рукопожатиях.
Для стрептодермии в носу актуальным остается также воздушно-капельный путь, когда болезнетворные бактерии распространяются при чихании.
В детских учреждениях стрептодермия, появившись у одного ребенка, может вызвать эпидемиологическую вспышку. Поэтому заболевшему ребенку нельзя посещать ясли или садик, чтобы уберечь от заражения остальных детей.
Основным симптомом стрептококкового импетиго является образование на коже или слизистых небольших пузырьков-фликтен (от греч. «phlyktaina» — пузырь), заполненных гнойным содержимым. Они могут увеличиваться в размере и сливаться между собой. При этом наблюдается покраснение и небольшая отечность кожи.
После вскрытия фликтен возникают небольшие мокнущие эрозии с выделяемым гнойно-серозным экссудатом. Затем на их месте появляются корочки желто-коричневого цвета. На месте отпавших корочек некоторое время сохраняются розовато-красные или синюшные пятна.
Обычно от появления до исчезновения каждой фликтены проходит 5-7 дней. Если лечение начато сразу, заболевание может быть купировано и не получит распространения. В противном случае, высыпания могут разойтись на носогубный треугольник и подбородок.
Заболевание в большинстве случаев сопровождается зудом, что вынуждает малыша постоянно чесаться. Прикасаясь к пораженным участкам, он разносит инфекцию на другие части тела и болезнь часто приобретает затяжной, хронический характер.
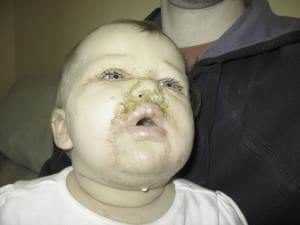 При отсутствии своевременного лечения, стрептодермия в носу может проявиться такими симптомами:
При отсутствии своевременного лечения, стрептодермия в носу может проявиться такими симптомами:
Это делает ребенка капризным, плаксивым и может привести к расстройству нервной системы.
При появлении в носу или на лице ребенка любых высыпаний нужно не мешкая записаться на прием к дерматологу (лучше всего детскому) или педиатру. Прежде всего врач осмотрит пораженные участки и проведет опрос родителей, чтобы составить полный анамнез заболевания.
Некоторые признаки стрептококкового импетиго похожи на симптомы других болезней: экземы, белого лишая, атопического дерматита. Чтобы не ошибиться в диагнозе, врач может дать направления на лабораторные исследования:
Определить причину снижения иммунитета и выявить хронические болезни помогут общий анализ мочи и анализ кала на содержание гельминтов.
На основании результатов анализов и визуального осмотра врач ставит диагноз и назначает лечение.
Если стрептодермия у ребенка находится в начальной стадии: не распространилась на большие участки кожи и не сопровождается общим недомоганием, то избавиться от фликтен можно выполнением таких двух условий:
Для того, чтобы предотвратить распространение инфекции, на все фликтены необходимо несколько раз в сутки  наносить дезинфицирующие медикаменты. К ним относятся:
наносить дезинфицирующие медикаменты. К ним относятся:
Эти препараты не только обеззараживают верхний слой кожи, но и обладают подсушивающим эффектом, что важно при мокнущих образованиях.
Кроме того, пораженные участки можно обрабатывать отварами лекарственных растений – ромашки, череды, дубовой коры, которые ускоряют заживление ранок и снимают воспаление.
Для местного применения используются также различные мази. Самыми действенными и безопасными для детей являются такие:
Иногда для быстрейшего излечения врач назначает мази с антибиотиками:
При запущенных формах стрептодермии в носу и на лице используются гормональные мази с кортикостероидами – Акридерм, Бетадерм, Целестодерм. В большом количестве эти препараты могут вызвать у ребенка побочные реакции, поэтому превышать дозировку и кратность применения категорически запрещается.
Если стрептококковое импетиго сопровождается зудом, то необходимо предотвратить расчесывание пораженных участков, которое может усугубить течение заболевания. Для этого малышу назначаются антигистаминные препараты для перорального приема:
Возможно также снятие зуда противоаллергическими назальными каплями или спреями:
Врачи рекомендуют осторожно промывать каждую ноздрю следующими изотоническими растворами:
Они улучшают отхождение слизи, способствуют заживлению ранок и микротрещинок, оказывают противовоспалительное действие.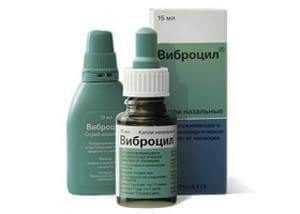
применяется для лечения стрептодермии у детей только в самых крайних случаях, когда заболевание проходит в тяжелой форме. При этом самыми эффективными считаются препараты пенициллинового ряда, такие как:
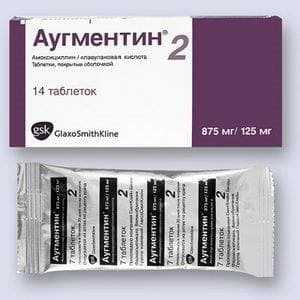 Перед тем, как назначить лекарственное средство, врач должен дать направление на лабораторные исследования, чтобы выявить реакцию детского организма на тот или иной антибиотик.
Перед тем, как назначить лекарственное средство, врач должен дать направление на лабораторные исследования, чтобы выявить реакцию детского организма на тот или иной антибиотик.
При индивидуальной непереносимости пенициллинов, выписывают цефалоспорины – Цефтриаксон, Цефазолин или макролиды – Кларитромицин, Сумамед.
Как правило, детям антибиотики назначаются в виде суспензии, и только при сильных осложнениях – в виде внутримышечных инъекций.
При своевременно начатом лечении и строгом выполнении всех предписаний врача прогноз при стрептодермии в носу у ребенка положительный. Выздоровление наступает через 8-12 дней.
Такие осложнения, как микробная экзема, стрептококковая ангина, каплевидный псориаз встречаются только при игнорировании указаний врача и пренебрежении гигиеническими мерами.
Стрептококковое импетиго относится к заболеваниям, в лечении которой гигиенический фактор играет не менее важную роль, чем использование фармацевтических средств. Поэтому необходимо соблюдать такие рекомендации:
Кроме того, до выздоровления из рациона малыша нужно исключить продукты, которые могут спровоцировать повышенный выброс гистамина и усугубить состояние – цитрусовые, орехи, мед, шоколад, молоко, клубнику, малину.
Нужно также ограничить контакты больного ребенка со здоровыми членами семьи, чтобы не допустить распространения инфекции.
Стрептодермия - это инфекционная кожная болезнь, вызванная проникновением под кожу через микротрещины или поврежденные участки стрептококков. Заболевание является коварным и опасным осложнением, а также вызывает дискомфорт, особенно в случае детского организма. Поэтому важно начинать лечение стрептодермы в детское время. И как это должно быть? Ниже подробнее об этом.
Причины заболевания
Прежде чем узнать, каким должно быть лечение трептодермии у ребенка, стоит разобраться в причинах заболевания.Как уже отмечалось, инфекция возникает из-за проникновения глубоко в кожу стрептококков. Это может произойти с укусом насекомого, ссадинами и царапинами. Как правило, стрептококки могут жить на коже и не причинять вреда, но если снижается иммунитет, возникает дефицит питательных веществ в организме или ребенок испытывает стресс, то у детей возникает стрептодермия. Лечение, фотографии, симптомы которых можно изучить на примере этой статьи.
Симптомы
Каковы признаки заболевания? Мы перечислим их:
Но врач может только диагностировать и назначать лечение стрептодермии у ребенка.
Лечение
Любое лекарство должно быть назначено врачом после обследования и обследования. Но как часто стрептодермия у детей устраняется? Лечение (мази и другие местные средства правовой защиты), конечно, подразумевается, но есть и другие важные моменты:
Остается только добавить, что лечение стрептодермии у ребенка может и должно назначаться только врачом. Самолечение недопустимо!
р >> ,Летающий огонь - заболевание инфекционной природы, которое провоцирует стрептококковую бактерию, вырабатывая ее токсины в слоях дермы. В медицине это называется стрептодермия. Независимо от пола и возраста, симптомы заболевания все идентичны. В области поражения на верхних слоях кожи образуется небольшой пузырь, заполненный жидкостью. Через некоторое время процесс приобретает воспалительный характер, а налет становится красным, а его поверхность становится шероховатой.
В организме каждого человека живут полезные и патогенные бактерии. Стрептококковая группа - это нечто среднее между ними, позиционируется как условно-патогенное. То есть микроорганизмы могут долго жить внутри человека, но сам он не болеет. Однако при благоприятных условиях бактерии становятся более активными, что приводит к развитию заболевания.
В старшей возрастной группе летающий огонь возникает в результате повреждения эпителиального слоя кожи и слизистой оболочки.Бактерия настолько активна, что наносится достаточно маленький урон для ее проникновения в организм. Например, в месте укола, царапин или трения. Если у человека низкий уровень защитной функции, он заболевает, так как организм не может подавить патогенную микрофлору.
Факторами, способствующими развитию стрептодермии, являются:
Летающий огонь у представителей старшей и младшей возрастной группы также развивается после тесного контакта с больным человеком или предметами, к которым он прикоснулся.
Только врач может определить, что у пациента прогрессирует стрептодермия. Симптомы и лечение у детей и взрослых практически идентичны.
Первым признаком заболевания является появление на коже небольшого пятна розоватого цвета. Примерно через 2 часа на его поверхности образуется пузырь, который становится шероховатым на ощупь.В течение этого периода трудно заподозрить развитие серьезного заболевания, которое связано с легкой выраженностью симптомов.
В редких случаях появляется зуд на месте сыпи, и температура тела пациента повышается. Через несколько часов лимфатические узлы увеличиваются.
Чаще всего поражаются такие части тела, как: лицо, ягодицы, руки и ноги. Что касается диаметра высыпаний, то он может варьироваться в зависимости от сложности процесса, но в среднем составляет от 40 до 60 миллиметров.
Определить пожар для опытного специалиста будет сложно, но описанные выше характерные места помогают в этом. Чтобы получить подробную информацию о возбудителе, врач прописывает посев на микрофлору и устойчивость к антибиотикам. При необходимости пациенту может быть назначен общий анализ крови, который показывает уровень СОЭ и лейкоцитов.
Если у ребенка или взрослого диагностирован летучий огонь, то необходимо его лечить, иначе инфекция станет иммунной, а состояние пациента станет чрезвычайно тяжелым.
Необходимые медицинские препараты назначаются лечащим врачом, а также предусмотрены схемы приема лекарств. В основном это антибиотики. Если заболевание не переходит в острую форму, то пациенту не нужно находиться в больнице, но его следует изолировать от здоровых людей: детям запрещается ходить в детский сад и школу, а взрослым - учебные заведения, работа и места конге
.Torticollis является болезненным состоянием, когда шея согнута в одну сторону или слегка искривлена. В большинстве случаев верх головы наклоняется в одну сторону, а подбородок - в другую (1). Дети с кривошеей обычно имеют жесткую шею и не могут свободно передвигаться.
Дети могут получить это состояние, также известное как перекос шеи, при рождении или позже. Это может вызвать хроническую боль в шее ребенка и может повлиять на его повседневную деятельность.Хотя боль и скованность в шее можно уменьшить с помощью физической терапии и лекарств, в некоторых случаях может потребоваться хирургическое вмешательство. Доктор вашего ребенка будет лучшим человеком, чтобы определить это.
В этом посте MomJunction рассказывает о симптомах, причинах и вариантах лечения для шеи у детей.
Причины тортиколиса у детей могут возникать, то есть развиваться в определенный момент из-за внешних факторов или заболеваний.Иногда он может быть врожденным, который присутствует во время родов. Вот некоторые из причин приобретенной и врожденной кривошеи.
При врожденных кривошеях, которые часто встречаются у детей, стерноклеидомастоидная мышца (SCM) короче и плотнее. Хотя причина неизвестна, вот несколько возможных причин, по которым это происходит:
Тортиколлис, вызванный внешним фактором, называется приобретенной кривошеей. Учитывая, что состояние может быть «приобретено», некоторые факторы могут привести к перекосу шеи у детей:
Хотя вы можете обнаружить наличие кривошеи или искривленной шеи, глядя на ребенка, вы не сможете определить точную причину заболевания.Следовательно, вы должны проконсультироваться с врачом вашего ребенка, чтобы диагностировать тип кривошеи, некоторые из которых могут быть решены с помощью простых упражнений, а некоторые требуют медицинского вмешательства.
Давайте посмотрим на каждый тип дальше.
[ Прочитано: Сколиоз у детей ]
Тортиколлис возникает, когда травма или напряжение на шее тяжелые. Это может также произойти из-за причин, перечисленных выше, на основании которых условие делится на следующие типы (9).
Это состояние является временным и исчезнет через пару дней. Это может произойти из-за:
Иногда кривошея у детей может быть постоянным заболеванием, потому что она врожденная или приобретенная, когда шея необратимо повреждена из-за травмы. Фиксированная кривошея, также известная как острая кривошея, обычно возникает из-за дефекта костной структуры или мышц. Это также может быть результатом опухоли в головном или спинном мозге. Дети с фиксированной кривошеей могут иметь уплощенную или слегка наклоненную голову.
Иногда напряженные мускулы на одной стороне шеи вашего ребенка могут стать причиной фиксированной кривошеи, называемой мышечной кривошея.Сжатие мышц препятствует легкому движению шеи и даже наклоняет голову в сторону.
Также известная как спастическая кривошея, цервикальная дистония - это редкое рецидивирующее заболевание. Дети с цервикальной дистонией испытывают трудности с перемещением головы в стороны, а иногда даже вперед или назад из-за боли. Однако это состояние обычно встречается у взрослых в возрасте от 40 до 60 лет (10).
Тяжесть состояния, лечение и симптомы могут зависеть от типа кривошеи у ребенка.Но как вы узнаете, какая у вас кривошея? Хорошо, следи за симптомами.
[ Прочитано: Локоть медсестры у детей ]
В отличие от других заболеваний или медицинских состояний, которые не являются очевидными, кривошея имеет внешние симптомы, которые трудно пропустить. Вот признаки, которые вы должны искать, чтобы диагностировать кривошею у ребенка.
Некоторые симптомы кривошеи неуловимы, поэтому для выяснения первопричины необходим медицинский диагноз. Читайте дальше, чтобы узнать больше об этом.
[ Прочитано: Переломы у детей ]
Когда мы говорим о диагностике кривошеи, мы говорим о основной болезни, которая привела к состоянию.Чтобы точно определить причину и устранить ее, ваш ребенок должен пройти определенные тесты и процедуры (9).
Тортиколлис не может быть предотвращено, но существуют определенные варианты лечения для уменьшения воспаления и боли.В случае врожденной кривошеи ранние вмешательства могут помочь улучшить состояние. Для приобретенной кривошеи лечение предоставляется на основании причины.
Ниже представлены различные варианты лечения для различных видов шеи.
Если у вашего ребенка при рождении перекос шеи, его можно улучшить с помощью описанных ниже процедур.
Физиотерапия: Врожденная кривошея может быть улучшена путем растяжения шейных мышц посредством физиотерапии.Это должно быть начато вскоре после рождения, предпочтительно в течение нескольких месяцев, для повышения шансов на успех (14).
Воротник TOT: Врач может назначить вам устройство, известное как воротник TOT, которое обозначает трубчатый ортез для Torticollis. Это небольшая пластиковая трубка, которую можно надеть на шею ребенка, чтобы выпрямить шею и укрепить мышцы шеи.
Примечание : Ошейник TOT следует использовать только тогда, когда ребенок не спит и находится под наблюдением.Не следует использовать для детей в возрасте до четырех месяцев (15).
Корректирующие меры: Дети с асимметричной головкой могут хорошо реагировать на корректирующие меры, такие как:
Хирургия: При вышеуказанном хирургические методы не приносят облегчения, тогда врач может пойти на операцию, чтобы исправить укороченную мышцу СКМ. Исходя из состояния вашего ребенка после операции, врач может назначить шейные скобки, чтобы предотвратить рецидив и поддерживать нормальные движения шеи (16).
Доктор вашего ребенка - лучший человек, который определит ход лечения. Тем не менее, будучи родителем, вы должны быть в состоянии выявить едва различимые ранние симптомы и как можно скорее доставить ребенка к врачу.
Если проблема не врожденная, а приобретенная, существуют различные способы ее решения в зависимости от причины:
[ Прочитано: Колено перемычки у детей ]
Тортиколлис нельзя лечить в домашних условиях, но вы, безусловно, можете сделать заболевание переносимым для вашего ребенка. Вот несколько вещей, которые вы можете сделать дома, чтобы облегчить боль и дискомфорт, которые причиняет кривошея вашему ребенку.
Проблемы со здоровьем, такие как кривошея, могут осложнить жизнь ребенка.Как родитель, вы можете помочь своему ребенку лучше справиться с этим заболеванием, пока оно не будет исправлено с помощью лечения. Вот как.
[ прочитано: Ювенильный идиопатический артрит у детей ]
Лечение тортиколиса для детей может быть эффективным, если вы позаботитесь о ребенке дома. И чтобы сделать это, вам нужно знать о состоянии, его тяжести и о том, что вы можете сделать, чтобы оно стало лучше для вашего ребенка. Не забудьте спросить своего врача о:
Ретроспективное когортное исследование показало, что врожденная кривошея является наиболее распространенным типом кривошеи у детей (17).
Сначала спросите педиатра вашего ребенка. Они могут порекомендовать хирурга или физиотерапевта в зависимости от тяжести состояния.
Нет. Невозможно предотвратить кривошею. Вы можете, однако, попытаться избежать жесткой шеи.
Продолжительность лечения зависит от тяжести состояния.
Если голова вашего ребенка постоянно наклонена в сторону, найдите другие симптомы, такие как боль в шее или комки, а затем обратитесь к врачу вашего ребенка.
Причины врожденной кривошеи не известны. Тем не менее, исследования показали, что такие факторы, как ребенок, являющийся первенцем, множественные гестации, роды с дистоцией (когда голова ребенка отсутствует, но тело захватывается над лобковой костью) могут способствовать возникновению этого состояния (17). ).
Пожалуйста, проконсультируйтесь с физиотерапевтом, который может порекомендовать правильные упражнения для шеи для лечения кривошеи у вашего ребенка.
Хотя большинство форм кривошеи не могут быть предотвращены, есть некоторые, которые вы можете стараться избегать заблаговременно. Кроме того, врожденные кривошеи могут быть исправлены в раннем возрасте у детей. Поэтому следите за любыми симптомами и признаками, которые указывают на кривую шею у ребенка, и сначала прибегайте к физиотерапии.Если это не работает, операция всегда может помочь.