2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
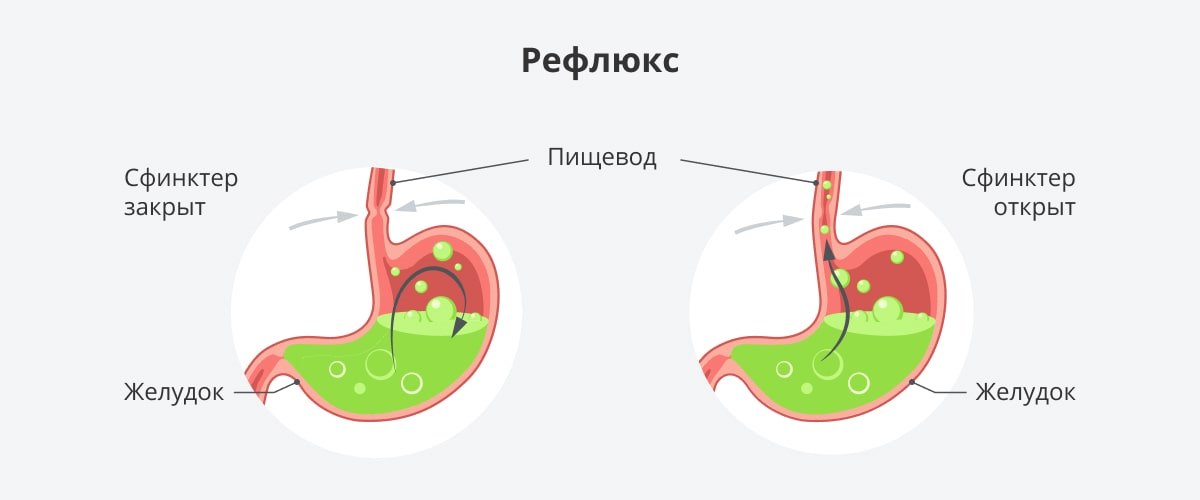
Патологический заброс желчи в пищевод и повреждение его слизистой под действием кислоты, желчи и пепсина — основные проявления гастроэзофагеальной рефлюксной болезни (ГЭРБ)[1]Ивашкин В.Т., Маев И.В., Трухманов А.С., Лапина Т.Л., Сторонова О.А., Зайратьянц О.В., Дронова О.Б., Кучерявый Ю.А., Пирогов С.С., Сайфутдинов Р.Г., Успенский Ю.П., Шептулин А.А., Андреев Д.Н., Румянцева Д.Е. Рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению гастроэзофагеальной рефлюксной болезни. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2020;30(4):. URL:https://www.gastro-j.ru/. Болезнь эта — одна из самых распространенных в мире: ГЭРБ диагностирована примерно у 40% взрослого населения Земли. Расскажем о том, что происходит в организме из-за частых рефлюксов, как распознать симптомы заболевания и что можно предпринять для его лечения.
На заметку
В быту нередко говорят не «заброс», а «выброс желчи». Смысл у этих определений один и тот же, но правильным считается первый вариант. Врачи называют процесс заброса желчи в желудок и далее в пищевод термином «рефлюкс».
В чем причина
Выработка желчи — нормальное биологическое явление. Эта жидкость секретируется печенью и поступает в желчный пузырь и двенадцатиперстную кишку, чтобы обеспечить процессы пищеварения[2]Ишманов М. Ю., Сертакова А.В., Соловьев А.М., Федяшина Н.А., Щербакова Е.В. 250 показателей здоровья. Справочник. Исследование желчи. Глава 8 раздела I кн. 2013.. В частности, желчь помогает перевариваться и усваиваться жирам и белкам, поддерживает нормальную микрофлору в ЖКТ, отфильтровывает вредные вещества[2]Ишманов М. Ю., Сертакова А.В., Соловьев А.М., Федяшина Н.А., Щербакова Е.В. 250 показателей здоровья. Справочник. Исследование желчи. Глава 8 раздела I кн. 2013.. Без нее процесс пищеварения был бы невозможен.
Заброс содержимого желудка в пищевод — тоже норма. На самом деле это происходит в организме регулярно — примерно до 50 раз за сутки — и человек этого даже не ощущает. Но если количество эпизодов рефлюкса повышается, то содержимое желудка (кислота, желчь, пищеварительные ферменты) задерживается в пищеводе слишком долго, повреждая его слизистую — она, по сути, получает ожог едкими веществами, от которых по природе своей защиты не имеет. Клетки, выстилающие пищевод изнутри, начинают расходиться из-за этого агрессивного воздействия, в итоге желчь и ферменты, которые находятся в желудке, начинают проникать в образовавшиеся промежутки. Таким образом и развивается ГЭРБ. Патологическое присутствие желчи и ферментов в пищеводе человек уже не может не заметить. Больной ГЭРБ ощущает изжогу, его беспокоит отрыжка, в некоторых случаях возникает кашель и одышка. Человек чувствует при глотании ком и боль в области грудины.
Что может вызвать ГЭРБ? Причины заброса желчи в пищевод могут быть различны, поэтому остановимся лишь на некоторых из них. Болезнь может вызвать прием некоторых лекарственных препаратов, в частности, седативных и снотворных, бета-блокаторов, нитратов, антагонистов кальция, психоактивных веществ[3]Калинин А. В. «Гастроэзофагеальная рефлюксная болезнь. От патологии к клинике и лечению». РМЖ. URL:https://www.rmj.ru/ . Кроме того, заброс желчи в пищевод может быть обусловлен избыточным весом, высоким внутрибрюшным давлением и даже положением тела во сне.
К ГЭРБ могут привести и пищевые привычки. Соблюдать осторожность следует любителям жирной и острой пищи, фастфуда, кофе, шоколада, цитрусов, помидоров. Употребление алкоголя и курение также в числе предрасполагающих факторов.
Важно понимать, что сама по себе проблема ГЭРБ не решится, и при первых же неприятных симптомах обратиться к врачу. Проявления болезни неприятны сами по себе, но без лечения у человека может развиться целый ряд осложнений. Так, ГЭРБ может привести к эзофагиту, язвам и стриктурам (патологическое сужение) пищевода, кровотечению и даже раку.
Если поставлен диагноз «гастроэзофагеальная рефлюксная болезнь», нужно быть готовым к комплексному курсовому лечению. Кроме того, полностью устранить болезнь вряд ли удастся — ГЭРБ носит рецидивирующий характер, поскольку повлиять на сам процесс заброса желчи в пищевод возможности нет. Так что в основном терапия направлена на снятие симптомов, что возможно только при полном восстановлении слизистой оболочки.
Поговорим о современном лечении ГЭРБ.
Первое, что нужно сделать, если есть подозрение на ГЭРБ, — посетить врача-гастроэнтеролога. Специалист соберет анамнез и для подтверждения диагноза и выявления возможных осложнений, скорее всего, отправит пациента на гастроскопию. В процессе терапии — в случае ее недостаточной эффективности — могут быть назначены дополнительные обследования, например пищеводная манометрия или рентгенологическое исследование.
Если человек обратился к врачу слишком поздно, когда заболевание дало осложнения, ему стоит быть готовым к хирургическому вмешательству. Но в большинстве случаев терапия ограничивается назначением медикаментов и коррекцией образа жизни.
Напомним, что лечение будет комплексным и длительным. Традиционная терапия заболевания пытается решить три основные задачи. Во-первых, защитить слизистую оболочку пищевода. Во-вторых, уменьшить рефлюкс и снизить повреждающие свойства рефлюктата — того агрессивного «коктейля», который забрасывается в пищевод. В-третьих, необходимо улучшить пищеводный клиренс, или очищение пищевода[4]Ивашкин В.Т. Гастроэзофагеальная рефлюксная болезнь. Клинические рекомендации по диагностике и лечению. 2014..
Для лечения ГЭРБ долгие годы используют четыре основные группы препаратов:
При желчном рефлюксе врачи могут добавить в схему лечения урсодезоксихолевую кислоту, которая уменьшает агрессивность желчных кислот и способствует нормализации функции желчевыводящей системы[9]Маев И.В., Дичева Д.Т., Андреев Д.Н. Подходы к индивидуализации лечения гастроэзофагеальной рефлюксной болезни // Эффективная фармакотерапия. Гастроэнтерология. 2012. №4. C. 18-22. URL:https://www.gastroscan.ru/.
Важно!
Необходимо принимать медикаменты в соответствии с рекомендациями врача: не нарушая дозировку и не прерывая курс лечения раньше времени. Терапия длится несколько недель, риск возникновения рецидивов болезни при преждевременной отмене препаратов составляет около 90%.
Как видите, хотя симптомы рефлюксной болезни вызваны повреждением пищевода, все основные препараты для лечения ГЭРБ действуют в желудке. И в этом кроется их недостаток. К тому же ни одно из традиционных лекарств против ГЭРБ не защищает пищевод от пепсина и желчи, а ведь эти вещества даже более агрессивны, чем соляная кислота, на которую прежде всего и направлено действие применяемых препаратов. Это значит, что состояние слизистой пищевода будет ухудшаться.
Решение этой проблемы появилось не так давно — список медикаментов от ГЭРБ пополнился еще одной группой средств, которая получила название «эзофагопротекторы». Такое наименование говорит само за себя: «эзофагус» переводится как «пищевод», а «протектор» — «защитник». То есть это средства для целенаправленной защиты и восстановления слизистой пищевода.
По большому счету, эзофагопротекторы существовали и ранее, однако первые представители этой группы являлись механическими изделиями и применялись для лечебно-диагностических процедур и защиты пищевода после ожогов[10]Ивашкин В. Т., Маев И. В. Рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению гастроэзофагеальной рефлюксной болезни. URL:http://www.gastro.ru/. Сейчас же существует эзофагопротектор в виде раствора для приема внутрь. После применения его активные компоненты — гиалуроновая кислота и хондроитина сульфат — фиксируются на стенках пищевода, обволакивая и защищая его. Таким образом, средство не подавляет агрессию желчи, а усиливает защиту от нее. Кроме того, оно оказывает прямое заживляющее действие на поврежденную слизистую. Еще одно преимущество средства заключается в том, что оно способствует устранению симптомов и продлевает межрецидивный период. Ценность медизделия доказана: в 2020 году эзофагопротектор для применения внутрь вошел в Рекомендации по диагностике и лечению гастроэзофагеальной рефлюксной болезни[1]Ивашкин В. Т., Маев И. В., Трухманов А. С., Лапина Т. Л., Сторонова О. А., Зайратьянц О. В., Дронова О. Б., Кучерявый Ю. А., Пирогов С. С., Сайфутдинов Р. Г., Успенский Ю. П., Шептулин А. А., Андреев Д. Н., Румянцева Д. Е. Рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению гастроэзофагеальной рефлюксной болезни. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2020;30(4):. URL:https://www.gastro-j.ru/.
Несмотря на то что ГЭРБ — хроническое заболевание, которое невозможно вылечить полностью, с основными ее симптомами современная фармацевтика может справиться. Главное — осознавать, что необходима комплексная терапия, и тщательно следовать рекомендациям врача. И именно специалист должен решать, как лечить заброс желчи: он подберет средства с учетом характера заболевания, возможных противопоказаний к приему медикаментов и индивидуальных особенностей пациента.
Вся информация, касающаяся здоровья и медицины, представлена исключительно в ознакомительных целях и не является поводом для самодиагностики или самолечения.
Эрик Николаевич Платошкин - заведующий кафедрой поликлинической терапии и общеврачебной практики, врач-консультант Центра превентивной гастроэнтерологии.
Скачать публикацию
Весной, вопросы здоровья становятся более актуальными. Живейший интерес наших читателей вызвала горячая линия, организованная «Вечерним Гомелем» совместно с Республиканским научно-практическим центром радиационной медицины и экологии человека. Телефон редакции звонил не умолкая. Заведующий кафедрой поликлинической терапии и общеврачебной практики, врач-консультант Центра превентивной гастроэнтерологии Эрик Николаевич Платошкин компетентно проконсультировал всех дозвонившихся:
- Здравствуйте, Эрик Николаевич! У меня такой вопрос: мне знакомые посоветовали принимать препарат «Ксеникал» для похудения. Скажите, возможно, ли в таких целях использовать этот препарат? Спасибо!
- В двух словах можно объяснить механизм действия этого препарата так - он препятствует всасыванию жиров. Таким образом, вместо того, чтобы платить большие деньги, можно просто ограничить потребление жиров в пище. И потом, резкое снижение поступления жиров, которое может вызвать «Ксеникал», нарушает поступление жирорастворимых витаминов, поэтому могут появиться ощутимые проблемы со здоровьем. Очевидно одно, без консультации врача не стоит принимать этот препарат, консультироваться лучше с эндокринологом, потому что изменение массы тела может быть связано с недостаточной функцией именно щитовидной железы.
- Здравствуйте, меня зовут Наталья. Моему сыну 7 лет. И врачи сказали, что есть подозрения, на то, что у ребёнка гастрит. Нас направляют на обследования, но мальчик никак не может проглотить зонд, срабатывает обратный рефлекс. Есть ли какая-то альтернативная диагностика?
- Да, есть. Дело в том, что чаще всего гастрит вызывает микроорганизм, который называется «хеликобактер пилори». Существуют методы определения антител к этому организму по анализу крови, кала, в выдыхаемом воздухе. Правда, в нашей стране основной является практика взятия материала для определения этого микроорганизма при выполнении фиброгастроскопии. В рамках научных исследований в нашем Республиканском научно-практическом центре радиационной медицины и экологии человека выполняется выявление данного микроорганизма. Ваш участковый педиатр может направить вашего ребенка ко мне на консультацию и мы определим какие исследование можно выполнить вашему ребенку. Хотя основной задачей центра превентивной гастроэнтерологии является предупреждение рака желудочно-кишечного тракта и мы исследуем пациентов на наличие этого микроорганизма (тех, у кого выявлена дисплазия в желудке или у кровных родственников первой линии родства которых установлен диагноз рака желудка), потому что «хеликобактер пилори» является канцерогеном, то есть может вызывать рак желудка у взрослых.
- Эрик Николаевич, здравствуйте! Меня зовут Дмитрий, мне 21 год. У меня такая проблема – после еды меня постоянно мучает изжога. Что это может означать? И как от неё избавиться?
- Рекомендации будут следующие: во-первых, навести порядок в еде. Не переедать, не употреблять газированные напитки, много жирной, сладкой пищи, кофе, соки цитрусовых, лук, чеснок – все эти продукты могут провоцировать изжогу. Если вы соблюдаете диету и всё изжога не оставляет вас, тогда необходимо прибегать к медикаментозному лечению. Нужно проконсультироваться с врачом, если есть возможность, то именно с гастроэнтерологом. В нашем центре мы консультируем пациентов не с опухолевой патологией желудочно-кишечного тракта, но только на платной основе. В качестве «пожарной помощи» можно выпить полстакана воды с растворённой ложкой пищевой содой, но длительно её использование не рекомендуется. Для основательного лечения есть специальные препараты, которые должен назначить врач.
- Добрый день. Меня зовут Наталья Владимировна. У моей мамы язва и хотелось бы, чтобы Вы пояснили причины этого заболевании. Язва – это инфекционное заболевание или болезнь «от нервов»?
- Наталья Владимировна, скажите, сколько маме лет и какие лекарства она принимает?
Болят ли у нее суставы, страдает ли она сердечной патологией?
- Ей около 70 лет, суставы не болят, но она принимает таблетки от нервного заболевания.
- Язвы могут быть вызваны разными причинами. Это могут быть и микробы, как мы уже говорили ранее. Язву могут вызвать и лекарственные препараты, например, аспирин, противовоспалительные препараты (которыми лечится как раз суставная патология), язву могут вызвать принимаемые гормоны. Могут быть язвы и «стрессовые», эндокринные, при болезни других органов. То есть, резюмируя сказанное, причин может быть множество. Для уточнения диагноза и последующего лечения исследования язвы желудка необходимы эндоскопические исследования, с отщипыванием кусочка слизистой желудка и подробным изучением его под микроскопом.
- Здравствуйте, меня зовут Александр Александрович, я звоню Вам из Минска. Моему родственнику неоднократно удаляли полипы из прямой кишки. Скажите, есть ли какие-то иные, дополнительные методы лечения?
- Препарат урсодезоксихолевой кислоты «Холудексан»эффективен в качестве дополнительного лечения, он является препаратом нетоксичной водорастворимой желчной кислоты, которая в отличие от желчных кислот, находящихся в организме человека, не повреждает слизистую желудочно-кишечного тракта. Это капсулы, которые дозируются в зависимости от массы тела и принимаются в один раз вечером несколько месяцев по назначению врача.
-Эрик Николаевич, добрый день! Моему ребёнку два года, он плохо ест, и его мучают запоры, в стуле бывает кровь. Что нам делать и с чем это может быть связано?
- Даже таким маленьким детям, как ваш ребёнок, при наличии крови в стуле необходимо делать эндоскопию толстой кишки. Кровь – это сигнал тревоги и говорить о том, что вы просто плохо кормите ребёнка, нельзя. Причины могут быть различные - это может быть и полип, и трещина, и воспалительное заболевание толстой кишки, поэтому в данном случае необходима консультация детским хирургом для решения вопроса о необходимости проведения эндоскопии.
- А где можно её сделать?
- Обычно, ребёнка направляют в областную клиническуюю поликлинику по улице Братьев Лизюковых. Там консультируют детские хирурги и проводят гастроэнтерологическое обследование.
- Здравствуйте! Меня зовут Светлана, мне 49 лет. Меня постоянно мучает боль в области правого подреберья. Эта боль возникает после каждого приёма пищи. Подскажите, почему это происходит?
- Возможно, что у вас дисфункция желчного пузыря, результатом которой может быть и воспаление, и образование камней. Посоветую вам сделать повторное ультразвуковое исследование. Сейчас есть определённые методики, которые помогают определить функцию желчного пузыря. Если раньше обследование было возможно только с помощью рентгена, то сейчас это можно сделать с помощью ультразвукового аппарата. Также вам посоветую назначение препаратов, которые изменяют коллоидное состояние желчи, делая её более текучей жидкой, вплоть до растворения камней (Это тот же«Холудексан» ). Допустимо применение спазмолитических препаратов, таких как «Но-шпа», «Дротаверин» для снятия спазма. При сильной, не прекращающейся от этих препаратов боли, нужно обязательно обращаться к хирургу!
- Скажите, а травами можно лечить мою болезнь?
- Дело в том, что сейчас отношение врачей к травам несколько изменилось. Потому, что казавшиеся ранее безобидными травы, нередко вызывали побочные эффекты и даже достаточно серьёзные заболевания. Поэтому, о травах нужно говорить отдельно, конкретно о каждой траве в отдельности.
- Скажите, что такое означает такой диагноз, как рефлюкс-гастрит? Как его лечить?
- Это такой процесс, когда из двенадцатиперстной кишки по направлению, обратному нормальной моторике, забрасывается желчь в желудок и вызывает там воспаление. Заброс желчи из двенадцатиперстной кишки приводит к воспалению и даже к метаплазии – изменению клеток желудка по кишечному типу. Поэтому это состояние требует медикаментозной коррекции. Существуют препараты, которые, во-первых, нормализуют моторику желудка, во-вторых, защищают слизистую желудка. Это «домперидон» (в частности, «Допрокин» или аналоги), который вам может назначить врач. Во-вторых, существуют препараты, которые защищают слизистую желудка от повреждающего действия желчных кислот, присутствующих в желчи человека (они жирорастворимые, токсичные и в кислой среде желудка выпадают в осадок и повреждают клетки желудка). Речь опять идёт о таком препарате, как«Холудексан» - препарат желчной кислоты (урсодезоксихолиевой), которая водорастворима, нетоксична. Препарат и сроки лечения должен назначить врач!
-Здравствуйте, меня зовут Нина Ефимовна. Мне 54 года. Три года подряд меня мучает страшная изжога. Врачи установили диагнозы: Аксиальная грыжа пищеводного отверстия диафрагмы, хронический гастрит. Лечусь я «Лансопразолом». Но улучшения не наступает. Подскажите, что мне делать?
- Мы уже говорили, что в таких случаях необходимо придерживаться определённого рациона питания. Питание должно быть частным, дробным. Не рекомендуется употребление газированных напитков (ту же минеральную воду лучше пить в негазированном виде). Следует ограничить потребление жирной пищи, соков цитрусовых, кофе, шоколада(то есть, тех продуктов, которые провоцируют заброс кислоты из желудка в пищевод, так как именно это и является причиной изжоги). Не рекомендуется употреблять острые приправы, лук, чеснок, так как они оказывают раздражающее действие на внутреннюю оболочку пищевода и желудка. Если у вас избыточная масса тела, то надо похудеть. Не рекомендуется поднимать тяжести, работать наклоняясь вниз. Что же касается лечения, кроме лассопразола (или других блокаторов выделения кислоты) рекомендуется применять так называемые «прокинетики» (например«Допрокин») и «антациды», т.е. препараты, связывающие уже выделившуюся кислоту (последние коротким курсом – не более 2-3-х недель подряд). В ряде случаев (неэффективность комбинированного консервативного лечения в течение 4-х месяцев, наличие осложнений) требуется выполнение рентгеновского исследования пищевода и консультация хирургом.
- Здравствуйте, меня зовут Марина. У меня сразу несколько вопросов к уважаемому Эрику Николаевичу. Мне поставили диагноз – гастрит. Я принимаю препарат «Алмагель». Но принимаю его только тогда, когда появляются боли. Мой первый вопрос звучит так – может ли этот препарат меня полностью вылечить от гастрита?
- Этим препаратом гастрит вылечить вы не сможете. Препарат «Алмагель» относится к «антацидам» Это лекарство, как я уже говорил, может применяться как «скорая помощь», т.е. коротким курсом, а не длительно, ввиду ряда побочных эффектов(размягчение костей, влияние на центральную нервную систему, запоры). Для правильного лечения гастрита нужно пройти обследование и выяснить причину его возникновения (микроб, заброс желчи, прием лекарств) для проведения более целенаправленного лечения, а не только воздействуя на симптомы (признаки) болезни.
- А может ли гастрит перерасти в язву?
- Длительное воспаление в желудке может привести к неблагоприятным процессам: образование эрозий, язв, а также так называемой раковой трансформации клеток желудка. В вашем молодом возрасте не думаю, чтобы последнее было возможно. Но всё-таки вам необходимо сделать эндоскопию с биопсией (то есть ощипыванием кусочка ткани желудка и его подробное изучение) для уточнения формы гастрита.
- Ещё вопрос, если позволите. У меня растёт маленький ребёнок. Но он не любит ничего жидкого, не могу заставить его есть супы. Что нужно делать в таком случае, чтобы в будущем у него не было проблем с работой желудка?
- Совершенно не обязательно употребление супов, гораздо более существенно - правильное питание, то есть – соответствующее возрасту ребёнка. Нужно следить за тем, чтобы он не «кусочковал», не тянул еду в рот какую-то еду между основными приёмами пищи. Потому, что именно такое неправильное поведение приводит к заболеваниям желудочно-кишечного тракта. Микроб же, вызывающий гастрит, может передаваться через поцелуи (детей лучше обнимать!), а также через посуду (поэтому каждому члену семьи желательно иметь индивидуальные столовые приборы).
- Добрый день, меня зовут Ирина. Сейчас на дворе весна и я хочу поинтересоваться, каким образом смена сезона влияет на наше здоровье, в частности на работу желудочно-кишечного тракта? И ещё – где можно в Гомеле пройти обследование желудка, и сколько это стоит?
- Если у вас есть боли в животе, обследоваться и лечиться вы можете бесплатно в поликлинике по месту жительства. Если же вы не хотите ожидать очереди на эндоскопию или если это ваше личное желание проверить состояние своего желудка, тогда возможно платное выполнение эндоскопии желудка (фиброгастроскопии) практически во всех лечебных учреждениях, где есть кабинеты (отделения) эндоскопии. Цены на эту процедуру доступные, но могут отличаться в различных учреждениях по объективным экономическим причинам.
Что касается первой части вашего вопроса, - да, сезонность в обострении некоторых заболеваний, конечно же, наблюдается. В целом же рекомендации будут следующие: обращать внимание на своё питание. В нашем желудке содержится кислота, которая должна переваривать белковую пищу. Поэтому надо стараться употреблять мясо, птицу, рыбу, яйца (т.е. продукты - основные поставщики белка). Для улучшения работы кишечника нужно употреблять в пищу продукты, богатые клетчаткой, кисломолочные продукты с бифидо-, лактобактериями (сейчас выбор препаратов большой). У меня сложилось хорошее впечатление об эффективности препарата, нормализующего микрофлору кишечника«Лацидофил», который можно назначать как детям так и взрослым.
Еще ряд звонков содержали конкретные вопросы, носящие личный интерес для звонивших. Все получили разъяснения по интересующим их вопросам.
В заключении хотелось бы обратиться к читателям «Вечерки» вот с чем: Всемирная ассоциация гастроэнтерологов объявила предупреждение рака органов пищеварения Всемирной акцией XXI века. В ряде стран (особенно успешно – в Японии, Великобритании, Бельгии) реализуются национальные программы по предупреждению наиболее распространенных злокачественных опухолей желудочно-кишечного тракта. Онкопревенция – это не ранняя диагностика и лечение уже развившегося рака, а диагностика и лечение предраковой патологии (мы уже говорили о полипах, атрофическом гастрите с дисплазией, об отягощенной наследственности по раку желудка и кишечника). Основной задачей открытия Центра превентивной гастроэнтерологии Республиканского научно-практического центра радиационной медицины и экологии человека является профилактика возникновения рака желудочно-кишечного тракта. Надеюсь, что ответственное отношение населения к своему здоровью, внедрение современных лечебных и диагностических технологий, научных исследований, позволят добиться в будущем снижения распространенности рака желудочно-кишечного тракта и в нашем экологически неблагоприятном регионе.
По направлениям врачей для консультации в Центре превентивной гастроэнтерологии обращайтесь в Государственное учреждение «Республиканский научно-практический центр радиационной медицины и экологии человека». Справочный телефон (0232) 377740.
Дуоденогастральный рефлюкс- заброс содержимого двенадцатиперстной кишки в полость желудка. В норме, через некоторый период времени после поступления пищи в желудок, в просвет двенадцатиперстной кишки выделяется порция желчи, направленная на дальнейшее, более тщательное переваривание пищевого комка. Наличие желчи создает в полости двенадцатиперстной кишки щелочную среду. На границе желудка и двенадцатиперстной кишки находится пилорический сфинктер, который препятствует движению пищи в обратном направлении и отделяет кислую среду желудка от щелочной среды двенадцатиперстной кишки. При нарушении функции сфинктера, например, при неполном его смыкании, щелочное содержнимое двенадцатиперстной кишки попадает в желудок. Жечь оказывает раздражающее действие на слизистую оболочку желудка, что, при регулярном ее воздействии вызывает хронический воспалительный процесс, называемый рефлюкс-гастритом.
Для рефлюкс гастрита характерны такие симптомы, как боль и тяжесть в эпигастрии, отрыжка, неприятный горький привкус во рту, тошнота, а также снижение аппетита.
При гастродуоденоскопии нередко удается увидеть некоторое количество желчи в полости желудка. Немаловажную роль играет ультразвуковое исследование органов брюшной полости, способное выявить патологию желчевыводящих путей. Значительно реже применяется суточная рН-метрия. Из лабораторных методов диагностики информативными являются определение уровня пищеварительных ферментов.
Лечение должно быть комплексным и включать в себя мероприятия по нормализации образа жизни, режима и характера питания, а также медикаментозную терапия. По-возможности устранять физические и эмоциональные перегрузки, отрицательно влияющие на моторику желудочно-кишечного тракта. Недопустимы длительные перерывы в приеме пищи, употребление жирных, экстрактивных продуктов, маринадов, копченостей, кофе. Исключают курение, употребление алкоголя и газированных напитков. Лекарственная терапия подбирается врачом гастроэнтерологом в зависимости от степени выраженности симптомов и результатов обследования.
Дуоденогастральный рефлюкс или заброс содержимого двенадцатиперстной кишки обратно в желудок – это чрезвычайно распространенное нарушение пищеварения. Симптомы, которые свидетельствуют об этой патологии, многими субъективно трактуются как «изжога» или «расстройство желудка», что свидетельствует об их малой специфичности. Точный диагноз может поставить только специалист после тщательного обследования. Если вы испытываете дискомфорт, связанный с приемом пищи, то рекомендуем вам обратиться в Клинику профессора Горбакова за специализированной помощью.В норме, пища поступает в ротовую полость, продвигается по пищеводу в желудок, а затем попадает в двенадцатиперстную кишку. Здесь она смешивается с желчью, что обеспечивает эмульгирование (расщепление) жиров и всасывание большей части питательных веществ. Одностороннюю эвакуацию пищи в двенадцатиперстную кишку поддерживает рефлекторно открывающийся и закрывающийся пилорический сфинктер (привратник). Он также препятствует ретроградному (обратному) току пищевого комка.
Неправильное функционирование сфинктера (его недостаточное запирание), а также гипертензия в двенадцатиперстной кишке, связанная с дуоденитом в хронической форме, может стать причиной заброса желчи обратно в желудок – дуоденогастрального рефлюкса.
Зачастую данное нарушение провоцирует наличие воспалительных процессов в желудке (гастрит), двенадцатиперстной кишке (дуоденит), желчного пузыря (холецистит, дискинезия желчевыводящих путей), поджелудочной железы (панкреатит), и оперативные вмешательства, а именно:
Признаки заболевания не отличаются специфичностью, однако, можно выделить несколько симптомов дуоденогастрального рефлюкса:
Для выявления, либо исключения, а также лечения заброса желчи в желудок при необходимости, следует обратиться к врачу-гастроэнтерологу.
Диагноз ставится на основе жалоб пациента, анамнеза и ряда лабораторных и инструментальных исследований, таких как:
Необходимо принять во внимание, что некоторые методы диагностики заброса желчи в желудок проводятся натощак.
Специалисты подходят к лечению этой патологии комплексно. Оно включает в себя медикаментозное лечение рефлюкса, стоимость которого варьирует в зависимости от выбранных медикаментов, и диетотерапию, а также обязательную коррекцию образа жизни.
Медикаментозная терапия нейтрализует агрессивное воздействие компонентов желчи на слизистую оболочку и нормализует моторику ЖКТ. Ожидаемый эффект достигается при помощи:
И других препаратов, подбирающихся индивидуально в каждом случае.
Главная задача диетотерапии заключается в правильном режиме питания. Для начала необходимо:
После ослабления течения заболевания и по рекомендации врача рацион может быть расширен, путем ввода кисломолочных и молочных продуктов, свежих фруктов и овощей.
Правильное питание при дуоденогастральном рефлюксе способствует скорому улучшению самочувствия и его продолжительным ремиссиям.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Горечь во рту: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.Определение
Очень часто при появлении такого симптома, как привкус горечи во рту, пациенты не спешат с визитом к врачу, а пытаются справиться с ним самостоятельно, заедая или запивая неприятное ощущение, а также используя всевозможные полоскания. Для того чтобы эффективно избавиться от горечи во рту, следует рассмотреть разновидности и возможные причины ее появления.
Разновидности горечи во рту
В большинстве случаев горечь во рту ощущается по утрам – сразу после пробуждения. После гигиенических мероприятий, приема пищи она может исчезнуть до следующего утра.
Иногда горький привкус возобновляется после физической работы, резких наклонов или в горизонтальном положении.
Горечь может возникать после приема лекарственных средств (антибиотиков, анальгетиков, противовоспалительных, противосудорожных, гиполипидемических, антигипертензивных, снотворных препаратов) или определенных продуктов (например, кедровых и миндальных орехов), что свидетельствует об отсутствии ее связи с заболеваниями.Иногда пациенты, особенно пожилого возраста, жалуются на горьковатый привкус любой пищи.
Возможные причины появления горечи во рту
К появлению горечи во рту могут привести нарушения гигиены полости рта и воспалительные заболевания (чаще всего десен). В этих случаях остатки пищи, скапливаясь между зубами и в карманах десен, начинают разлагаться и дают неприятный привкус, сопровождаемый гнилостным запахом.
Достаточно частая причина привкуса горечи – скопление на слизистой оболочке рта продуктов горения табачных смесей (смол).
Однако основная причина жалоб на горький привкус связана с рефлюксом (забросом) желчи в пищевод и полость рта.
Обычно такой симптом не единственный, иногда он сопровождается рвотой желчью, отрыжкой, болью и ощущением вздутия в области желудка. Возможна также боль вверху живота и в правом подреберье, иногда она иррадиирует в спину и/или правую подлопаточную область. Боль не изменяется и не снижается после опорожнения кишечника, при перемене положения тела, после приема антацидов (препаратов, снимающих изжогу).Причиной заброса желчи в пищевод чаще всего служит нарушение моторики (дискинезия) желудочно-кишечного тракта и желчных путей. Желчь необходима для эмульгирования жиров, что обусловливает ее продукцию и поступление в двенадцатиперстную кишку.
При нарушении моторики желчь из двенадцатиперстной кишки попадает обратно в желудок (дуоденогастральный рефлюкс).
А в тех случаях, когда нижний пищеводный сфинктер также открыт, желчь попадает в пищевод (дуоденогастроэзофагеальный рефлюкс) и полость рта, вызывая ощущение горечи.Такое встречается при язве двенадцатиперстной кишки, ожирении, сахарном диабете, низкокалорийной диете, во время беременности, а также при кормлении через назогастральный зонд (через нос проводится тонкая трубка в желудок для того, чтобы можно было доставить жидкую пищу. Это необходимо, если пациент не может принимать пищу обычным способом.).
Кормление через назогастральный зонд
Заброс желчи также возникает из-за ее застоя в двенадцатиперстной кишке (дуоденостазе) после удаления желчного пузыря. Переполнение двенадцатиперстной кишки приводит к возбуждению рвотного центра и вызывает тошноту, рвоту и горький вкус во рту.
Ощущение горечи во рту вследствие нарушения моторики желчевыводящих путей сопровождает также ряд системных заболеваний, лечением которых занимается ревматолог.
Дискинезия желчных путей характерна для гормональных расстройств (в том числе и при гормонозаместительной терапии). При нарушениях работы головного мозга, в частности при поражении продолговатого мозга, дискинезия вызвана нарушением нервной и эндокринной регуляции билиарного (желчевыводящего) тракта.
К каким врачам обращаться при появлении горечи во рту
При появлении чувства горечи во рту в первую очередь необходимо провести санацию ротовой полости, посетив стоматолога.
При отсутствии стоматологических проблем следует обратиться к терапевту для получения направления на необходимые исследования. После опроса пациента и получения результатов анализов крови и мочи лечение может продолжить гастроэнтеролог или эндокринолог.Диагностика и обследования при появлении горечи во рту
Если при осмотре не выявлены проблемы стоматологического характера, а также признаки ревматологических (системных) заболеваний, врач назначает пациенту клинический и биохимический анализы крови для оценки уровня печеночных ферментов (АЛТ, АСТ), билирубина и щелочной фосфатазы, общий анализ мочи.
Если при опросе подтверждается связь привкуса горечи с приемом пищи или физическими нагрузками, или пациенту проводилось хирургическое вмешательство на желудке, кишечнике или желчном пузыре, это может свидетельствовать о забросе желчи. Для подтверждения диагноза проводят УЗИ желчного пузыря; может быть также назначена эндоскопическая ретроградная холангиопанкреатография и эндоскопическая манометрия сфинктера Одди.
Что делать при возникновении горечи во рту?
Необходимо убедиться, что чувство горечи не возникает в связи с приемом лекарственных препаратов и не связано с курением. Если горечь появляется во рту после приема пищи или физических упражнений, в частности наклонов, необходимо изменить режим питания, сократив время между приемами пищи и уменьшив порции.
Не следует сразу же после еды ложиться или делать наклоны. Не стоит принимать пищу второпях или в напряженной обстановке, поскольку стресс вызывает спастические явления, которые провоцируют рефлюкс.
Регуляции деятельности гепатобилиарной системы очень часто помогает восстановление нормального веса – ожирение всегда приводит к нарушению функции печени, ее жировой инфильтрации, холестазу, холангиту и желчнокаменной болезни. Если несмотря на меры профилактики рефлюкса чувство горечи становится постоянным симптомом, визит к врачу откладывать нельзя. Не диагностированный вовремя гастродуоденальный и гастродуоденоэзофагеальный рефлюкс переходит в гастроэзофагеальную рефлюксную болезнь, лечить которую значительно труднее.Лечение заболеваний, сопровождающихся горечью во рту
Если чувство горечи вызвано заболеванием десен, плохой гигиеной зубов и полости рта, решение проблемы может быть достигнуто гигиеническими мероприятиями.
При таких заболеваниях, как сахарный диабет, а также ревматологические заболевания, необходима патогенетическая терапия.
Если чувство горечи во рту обусловлено билиарными расстройствами, лечение предусматривает нормализацию деятельности желчного пузыря, желчевыводящих путей и сфинктера Одди. В этих случаях врач может назначить препараты нескольких групп. В комплексе они должны усиливать секрецию желчи и моторику желчного пузыря (препараты урсодезоксихолевой кислоты и средства растительного происхождения), а также оказывать спазмолитическое действие на сфинктер Одди. Необходимо также нормализовать процессы пищеварения, используя ферментативные препараты. Состояние диспепсии требует восстановления микрофлоры кишечника, для чего врач может назначить пробиотики. Улучшение реологических свойств желчи с помощью диеты и питьевого режима положительно сказывается на работе желудочно-кишечного тракта.
Из рациона исключают жирное, жареное, копченое, острое и алкоголь.
При обострении заболевания нельзя употреблять продукты, оказывающие желчегонное действие (термически необработанные растительные масла, цитрусовые, яблоки, бананы, курагу и т.д.).Источники:
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гастроэнтеролог, гепатолог GMS Clinic Сергей Вялов дал интервью интернет-порталу stopkilo.net и рассказал о проблемах и лечении желчного пузыря.
Желчный пузырь является одним из «особенных» органов, способных в прямом смысле готовить сюрпризы. Такие сюрпризы представляют собой неожиданный приступ сильных болей в животе справа где-то под ребрами, который мы называем «желчная колика».
Желчный пузырь служит чем-то вроде резервуара, собирающего и хранящего желчь до нужного момента, а затем выбрасывает ее для нужд пищеварения. Если желчь начинает плохо «храниться» или «застаиваться», то изменяется ее состав. Дальше все зависит от того, насколько далеко зашел процесс...
Но начинается все с нарушения нормальных сокращений желчного пузыря — он сокращается либо слишком быстро и сильно, либо слишком слабо и медленно. Оба этих нарушения приводят к неправильному желчевыделению и изменению состава желчи, а в долгосрочной перспективе — к образованию камней.
Чаще всего к этому приводят погрешности в питании, когда мы переедаем или едим много жирной, жареной, копченой пищи. У некоторых людей дополнительный вклад в развитие болезней желчного пузыря вносит высокий уровень холестерина, нарушение гормонального фона, прием некоторых лекарств, наследственная предрасположенность. Стрессы, эмоциональное и нервное напряжение также ведет к нарушению функций желчного пузыря. Именно поэтому последней стадией, желчнокаменной болезнью, чаще страдают женщины после критического возраста. Хотя в последние годы болезни желчного пузыря сильно «помолодели» и очень часто выявляются даже у детей!
Ощущения, расположенные вверху живота (в области желудка) или под ребрами справа чаще всего связаны с заболеванием желудка или желчного пузыря, а в редких случаях даже кишечника. Отличить их друг от друга самостоятельно очень сложно. При осмотре живота врач с легкостью определяет, что именно привело к появлению симптомов. Подсказать может связь с приемом пищи: при появлении симптомов после еды вероятнее всего проблема связана с желчным пузырем или желудком. Если симптомы с приемом пищи четкой связи не имеют, есть основания предполагать проблему с кишечником.
Типичными симптомами заболевания желчного пузыря являются дискомфортные или болезные ощущения вверху живота или под ребрами справа, чаще связанные с приемом пищи. У многих людей появляются легкая тошнота, горький привкус во рту, тяжесть под ребрами или ноющее ощущение. Наиболее часто они возникают при провокации желчного пузыря жирной, жареной, острой или копченой пищей. Однако могут развиваться и через несколько дней после приема антибиотиков, противогрибковых и противовирусных препаратов.
Хронический холецистит развивается долго и медленно, чаще проявляет себя дискомфортом и болями. Острый холецистит имеет более сильные симптомы, может даже подниматься температура, боли заставляют сидеть согнувшись и держаться за правый бок, иногда даже отдают в спинную. И хочется пойти ко врачу. Чаще всего эти симптомы достаточно типичны у большинства людей.
Холецистит, по своей сути, представляет собой воспаление желчного пузыря, которое сопровождается и нарушением его сокращений, и нарушением желчевыделения.
Именно нарушение нормального желчевыделения и приводит к повышению давления в пузыре, концентрированию и сгущению желчи. Она начинает собираться в сгустки, появляются хлопья и комки, которые кристаллизуются в виде камней в пузыре. Если холецистит не лечить, он может перейти в острый или в пузыре появятся камни. Мы называем эту последовательную смену стадий «желчным континуумом».
Образ жизни в значимой степени НЕ влияет на состояние желчного пузыря или развитие в нем воспалительного процесса. Большее значение имеет питание, а также прием лекарств, которые выводятся вместе с желчью.
Важным является взаимосвязь стресса и повышенной тревожности с сокращениями желчного пузыря. Очень часто эмоциональный срыв или нервный период могут приводить к развитию заболевания.
При заболеваниях желчного пузыря рекомендуется стол № 5. Он используется также при лечении болезней печени и поджелудочной железы. Питание при болезнях желудка или кишечника отличается от питания, необходимого при болезнях желчного пузыря. Основные ограничения касаются жирной, жареной, острой и копченой пищи, а также алкоголя. Мы разработали специальное приложение для телефона «Стол № 5», в котором подробно освещены вопросы питания.
Холодом и голодом лечат острейший период острого панкреатита, который иногда возникает из-за желчнокаменной болезни. Поэтому и существует такой стереотип. Также голод иногда используют при желчной колике. При обострении холецистита (не остром холецистите!) стандартом лечения являются лекарства, восстанавливающие сокращения желчного пузыря и препараты урсодеоксихолевой кислоты (урсосан). В начальном периоде обострения используются спазмолитики (мебеверин, дротаверин, гимекромон). Далее возможно использование прокинетиков (итомед), но они не применяются при желчнокаменной болезни, только на ранних стадиях. Эти препараты нормализуют желчевыделение. Использовать желчегонные без результатов УЗИ категорически запрещено!
В некоторых случая, действительно, болезни других органов могу приводить к развитию холецистита. Дуоденит является наиболее частым заболеванием, которое за счет отека «выхода» желчевыводящих путей приводит к нарушению выделения желчи. Это повышает давление в желчном пузыре, способствует воспалению или возникновению камней. Также способствует холециститу и дисфункции желчного пузыря избыток бактерий в кишечнике, так называемый избыточный бактериальный рост. Данное состояние может возникать после пищевых отравлений, при долго существующих запорах или длительной диарее, а также при воспалительных заболеваниях кишечника и дивертикулярной болезни.
Источник: stopkilo.net
Оперативный метод борьбы с камнями в желчном пузыре уже давно признан самым эффективным и безопасным. Однако, у многих он по-прежнему вызывает сомнения.
Что больше всего волнует наших читательниц?
Отвечает доктор медицинских наук, заведующий кафедрой госпитальной хирургии РГМУ, хирург ГКБ № 31 г. Москвы, профессор Сергей Георгиевич Шаповальянц.
1) Зачем удалять желчный пузырь, если в нем образовался лишь один мелкий камушек?
– Мелкие камни в данном случае не означают маленькую проблему. Как раз наоборот, именно они часто вызывают серьезные осложнения.
Если крупные образования приводят к пролежням и прорывам желчного пузыря, то мелкие камешки коварны по-своему. Они могут легко передвигаться и проникать в желчные протоки.
Блуждая по ним, камни доходят до двенадцатиперстной кишки. Там рано или поздно они застревают, перекрывая отток желчи. Из-за этого возникает механическая желтуха.
Более того, может неожиданно развиться приступ острого панкреатита. В этом случае необходима скорая помощь врача.
Поэтому не стоит игнорировать мелкие камни. Даже если обнаружен хотя бы один, нужно действовать. На сегодняшний день единственным методом лечения желчнокаменной болезни является операция – удаление желчного пузыря.
2) Существует методика растворения камней с помощью медикаментов. Почему бы не попробовать ее, прежде чем идти к хирургу?
– Действительно, такие препараты есть. Но сложность в том, что они крайне редко полностью растворяют камни. Как правило, лекарства лишь немного уменьшают их. Камень никуда не уходит, он просто становится меньше. Хорошо это или плохо – большой вопрос. Как мы говорили выше, мелкие камни причиняют не меньше проблем, чем крупные.
Более того, лекарственные препараты эффективны только против холестериновых камней. Если же в них много кальция, консервативные методы бесполезны.
Еще один момент. Размер камней не должен превышать 2 см. Растворять более крупные образования не имеет смысла. На это понадобится слишком много времени. Ведь камень, в среднем, уменьшается не более чем на 1 мм в месяц.
Тратить месяцы и даже годы на эту процедуру не стоит. Ведь стопроцентной гарантии благополучного результата никто дать не сможет. А риск запустить проблему довольно высок.
С особой осторожностью следует применять препараты у людей, имеющих другие заболевания желудочно-кишечного тракта. Нельзя проводить растворение камней при застое желчи, острых воспалительных заболеваниях желчного пузыря и желчных протоков, болезнях печени, язве желудка и двенадцатиперстной кишки, проблемах с кишечником.
Кроме того, этот, казалось бы, безобидный метод борьбы с желчными камнями имеет свои побочные эффекты. Самый частый – это расстройство стула. А если учесть, что консервативное лечение рассчитано на долгий период, то «перетерпеть» неприятные реакции вряд ли получится.
Ситуация получается непростая. С одной стороны, метод лекарственного растворения камней довольно безопасен – не нужно наркоза, разрезов, послеоперационной реабилитации. С другой, он имеет множество ограничений и не отличается большой эффективностью.
3) Насколько эффективен метод дробления желчных камней, ведь дробят же камни в почках?
– Аналогию между камнями в почках и в желчном пузыре проводят довольно часто. Но это совершенно разные заболевания, каждое из которых проявляется и лечится по-своему. Приводить их к одному знаменателю некорректно.
Одно время был широко распространен метод дробления желчных камней при помощи дистанционной литотрипсии. Во время сеанса на камень снаружи направляли множественные ударные волны. В результате он дробился на фрагменты, которые затем самостоятельно выходили через желчные протоки и кишечник.
На деле не все было так гладко. Крупные фрагменты не могли пройти через проток, поэтому они оставались в желчном пузыре. Большинство мелких покидали «свое место жительства». Но часть из них застревала в желчных протоках, закупоривала их и нарушала процесс образования желчи. Поэтому после подобной процедуры иногда приходилось срочно делать операцию.
Есть и еще один важный нюанс. Обычно желчные камни ровные, гладкие, адаптированы к форме желчного пузыря. Вне приступа, как правило, они никак не ощущаются. А вот после дробления образуются осколки, которые могут вызывать колики и другие болезненные ощущения.
Из-за внушительного количества нежелательных последствий этот метод сегодня практически не применяется. А в некоторых зарубежных клиниках он вообще запрещен.
4) Можно ли убрать только камни, а желчный пузырь оставить?
– Можно, но этот способ сегодня признан неэффективным. Существует мнение, что некоторым людям, особенно молодым, удалять желчный пузырь не стоит. Ведь он выполняет в организме важные функции.
Сторонники такого подхода проводят операцию, во время которой в желчном пузыре делается небольшой надрез. Через него и достают желчные камни. Затем пузырь зашивают, и спустя двое-трое суток довольный пациент возвращается домой. Без камней, и с сохраненным желчным пузырем.
Но не все так просто. Примерно через 2-3 месяца после такой операции болезнь начинает беспокоить вновь. Процент ее возвращения болезни через разные промежутки времени достигает почти 100%. Дело в том, что одна из предпосылок образования камней в желчном пузыре – его плохая сократимость. В нем застаивается желчь, из которой потом и образуются камни.
Другой причиной являются индивидуальные особенности самой желчи. При любом питании, даже самом легком, она концентрируется и выпадает в осадок. В этом случае устранение одних лишь камней просто не имеет смысла. Окончательно решить проблему можно только путем полного удаления желчного пузыря.
5) В чем преимущество лапароскопического удаления камней?
– Долгое время желчные камни удаляли обычным полостным методом. Но сегодня многие крупные больницы и клиники переходят на более простую и безопасную методику – лапароскопию.
Вся операция осуществляется через три или четыре прокола в брюшной стенке. Через них внутрь вводится миниатюрная оптическая система. С ее помощью брюшная полость осматривается, а затем желчный пузырь удаляется специальными инструментами.
Как правило, на этом все неприятности пациента заканчиваются. После небольшого периода адаптации он сможет навсегда забыть о желчнокаменной болезни.
Причем отсутствие желчного пузыря будет практически незаметным. Ведь на самом деле его «биологическая потеря» произошла гораздо раньше – еще на этапе образования камней. Уже тогда желчный пузырь перестал нормально работать, и его «обязанности» взяли на себя другие органы.
6) Довольно часто после удаления желчного пузыря человек чувствует себя еще хуже, чем до операции. Может, она вообще не нужна?
– Существует такое понятие, как постхолецистэктомический синдром. Это ухудшение самочувствия после удаления желчного пузыря. Чаще всего такое происходит, если операция сделана на запущенной стадии болезни, когда в процесс вовлечены соседние органы.
В этой ситуации можно сказать только одно – не доводите дело до крайности. Делайте операцию в плановом порядке, а не когда «грянет гром». Тогда проблем можно будет легко избежать.
Есть и другая причина – недостаточно серьезное предварительное обследование. Сегодня удаление желчного пузыря считается технически простой для врачей и легко переносимой для пациентов манипуляцией. Поэтому спектр предварительных тестов нередко ограничивается одним УЗИ брюшной полости. А этого крайне мало.
Чтобы получить полную картину и выяснить истинную причину неважного самочувствия, необходимо тщательное обследовать не только желчный пузырь, но и все расположенные рядом органы. Нужно внимательно оценить состояние желчных протоков, поджелудочной железы, двенадцатиперстной кишки, правой почки, желудка.
Не все медицинские учреждения оснащены для этого необходимым оборудованием. Поэтому лучше обращаться в крупные клиники и центры.
При подозрении на наличие камней сейчас с успехом используется эндоскопическая ультрасонография желчных протоков. Она проводится при помощи миниатюрного ультразвукового зонда или эндоскопа, на конце которого расположен ультразвуковой датчик. Если в желчных протоках есть камешки, сначала нужно устранить их, а уже потом браться за желчный пузырь.
Обследовать печень и поджелудочную железу поможет компьютерная томография. Многие необходимые подробности расскажет биохимический анализ крови. Конечно, эти исследования нужны не всем. Но если есть хоть какие-то сомнения, игнорировать их нельзя.
Именно тщательное обследование до операции позволяет выбрать правильную тактику лечения, подготовки и восстановительного периода. Ведь цель хирургических манипуляций – не просто убрать проблему, а сделать это наиболее комфортным для пациента способом.
Желчнокаменная болезнь (ЖКБ) — заболевание гепатобилиарной системы, обусловленное нарушением обмена холестерина и/или билирубина, характеризующееся образованием желчных камней в желчном пузыре, печеночных желчных протоках или в общем желчном протоке. Чаще желчные камни формируются в желчном пузыре.
Если 2 и более пункта из этого списка верно для Вас,
то Вы находитесь в группе риска.Не рискуйте.
Обратитесь на первичный осмотр к врачу гастроэнтерологу.
Почему нужен осмотр врача?
Первые стадии желчнокаменной болезни часто не сопровождаются ярко выраженными симптомами или протекают бессимптомно на протяжении 10-15 лет. Больной чувствует себя прекрасно и не подозревает, что уже сейчас нуждается в помощи специалиста.
Игнорируя это, Вы лишаетесь шанса подавить болезнь малыми силами и без серьезных последствий для организма.
Выявление нарушений состава желчи (наличие густой желчи в желчном пузыре) именно в этом периоде великолепно поддается лечению и предотвращает формирование камней, а значит минимизирует риск хирургического вмешательства в дальнейшем!
Лечить осложнения и запущенную стадию — дольше, сложнее и дороже.
На этой стадии можно выявить густую неоднородную желчь в желчном пузыре, формирование билиарного сладжа, наличие замазкообразной желчи, сочетание замазкообразной желчи с микролитами.
Если пропустить лечение на этой стадии,
начинается образование желчных камней.
Если приступить к лечению
Возникает возможность нормализации реологических свойств желчи. Можно воспрепятствовать процессу камнеобразования и дальнейшего развития болезни.
Пациентам с выявленной I стадией показана консультация врача гастроэнтеролога-гепатолога:
На этой стадии в ходе обследования выявляется наличие желчных камней:
Определяется клиническая картина — в какой форме проявляется заболевание:
Если пропустить лечение на этой стадии,
в дальнейшем оперативное вмешательство станет неизбежным.
Если приступить к лечению
Возникает возможность растворить холестериновые камни, не прибегая к оперативному вмешательству. Можно предотвратить осложнения.
Пациентам показана консультация врача гастроэнтеролога-гепатолога для назначения лечения.
При наличии показаний врач гастороэнтеролог-гепатолог назначит совместную консультацию с хирургом для определения дальнейшей тактики лечения.
При частых обострениях заболевания показана совместная консультация врача хирурга и гастроэнтеролога-гепатолога для решения вопроса об оперативном лечении и специальной подготовки к операции.
Показана совместная консультация врача хирурга и гастроэнтеролога-гепатолога.
Очень часто, особенно на начальных стадиях, желчнокаменная болезнь никак не дает о себе знать и не тревожит больного. Более чем у половины пациентов камни в желчном пузыре обнаруживаются случайно при обследовании по поводу других заболеваний.
Обычно симптомы проявляются на более запущенных и опасных стадиях заболевания. Поэтому, если Вы наблюдаете у себя что-то из нижеописанного, Вам рекомендована консультация
врача гастроэнтеролога.
Минимальные проявления желчнокаменной болезни:
Желчнокаменная болезнь развивается медленно, годами. Ее симптомы нарастают постепенно. В течение нескольких лет Вы можете ощущать тяжесть в правом подреберье после приема пищи (особенно при употреблении жирного, жареного мяса, копченых, соленых, маринованных продуктов, а также вина). В дальнейшем к неприятным ощущениям могут присоединиться тошнота, рвота и резкая острая схваткообразная боль в правом подреберье — печеночная колика.
Если вы наблюдаете у себя похожую ситуацию — не подвергайте свое здоровье риску и не ждите осложнений — обратитесь
к врачу гастроэнтерологу.
Это могут быть сильные боли в верхних отделах живота, которые сопровождаются тошнотой и рвотой, не приносящей облегчения (желчная или печеночная колика).
К вышеописанным симптомам могут добавиться: желтуха (слизистые и кожные покровы окрашиваются в желтый цвет), зуд, смена цвета мочи на более темный, осветление кала (закупорка камнем общего желчного протока — самое распространенное осложнение желчной колики)
Если Вы испытываете эти симптомы, можно с высокой вероятностью предположить: желчнокаменная болезнь на запущенной стадии.
Описанные осложнения требуют оперативного вмешательства, т.к. приводят к летальному исходу.
К сожалению, некоторые негативные последствия заболевания останутся на всю жизнь — даже, если Вам окажут самую высококачественную медицинскую помощь. После проведения операции по удалению желчного пузыря (холецистэктомии) примерно у половины пациентов отмечается сохранении боли, тошноты и других неприятных симптомов. Это состояние называется постхолецистэктомический синдром (ПХЭС), найти причину развития которого - задача гастроэнтеролога и врача ультразвуковой диагностики. Для решения этой задачи применяется УЗ-метод - динамическая эхо-холедохография (УЗИ желчных протоков).
Не откладывайте визит к врачу гастроэнтерологу.
Позаботьтесь о своем здоровье сегодня!
Часто больные знают о том, что у них в желчном пузыре есть камни. Однако, если камни не проявляются какими-либо симптомами, либо эти симптомы появляются редко и не влияют на качество жизни, больные предпочитают не обращать на это внимания.
Если не обращать на это внимания, первый же приступ желчной колики может привести к очень серьезным осложнениям:
Желчная колика сопровождается состоянием:
Любой из перечисленных факторов — это повод обратиться к врачу гастроэнтерологу-гепатологу. Не ждите осложнений.
Консультация опытного врача гастроэнтеролога-гепатолога, который внимательно выслушает Вас, выяснит историю заболевания, проведет объективное обследование, определит объем необходимого дополнительного обследования.
Лабораторные и инструментальные исследования:
Ведущее значение в диагностике принадлежит УЗ-исследованию желчного пузыря, позволяющему определить размеры и форму желчного пузыря, толщину его стенки, количество конкрементов и их величину.
На основе полученных данных врач гастроэнтеролог предоставит расширенные рекомендации по соблюдению диеты, ведению правильного образа жизни, плановой медикаментозной терапии, в случае необходимости, направит на консультацию к хирургу.
Такая диагностика в нашей клинике помогает решить пациенту решить вопросы:
Самый эффективный метод лечения — это лечение на ранних стадиях, когда болезнь можно взять под контроль как немедикаментозными (режим, диета), так и медикаментозными методами лечения.
На поздних стадиях высок риск развития серьезных осложнений, которые могут привести к инвалидности или даже к летальному исходу. На этих стадиях оперативное лечение неизбежно.
Консультация и наблюдение врача гастроэнтеролога-гепатолога, в рамках которого Вы получите назначения и рекомендации:
Консультация и наблюдение врача гастроэнтеролога-гепатолога, в рамках которого Вы получите назначения и рекомендации:
Консультация и наблюдение врача гастроэнтеролога-гепатолога, в рамках которого Вы получите назначения и рекомендации:
Решение вопроса об оперативном лечении — в ходе совместной консультации врача гастроэнтеролога-гепатолога и врача-хирурга.
Для назначения оперативного лечения требуется совместная консультация врача хирурга и врача гастроэнтеролога-гепатолога. В ходе этой консультации будет выработана тактика такого лечения и решены вопросы, связанные с подготовкой к лечению.
Операция показана также в тех случаях, когда присоединяются ранние клинические симптомы калькулезного холецистита (колика, лихорадка, отсутствие стойкой ремиссии в промежутках между приступами).
В настоящее время используют следующие виды лечения:
Выбор тактики терапии определяется согласованностью действий между врачом гастроэнтерологом-гепатологом и хирургом.
Врач гастроэнтеролог ведет пациента с момента выявления самых первых бессимптомных признаков заболевания.
Почему решение об удалении пузыря принимает гастроэнтеролог совместно с хирургом?
В ПолиКлинике ЭКСПЕРТ проводится совместная консультация врача хирурга и врача гастроэнтеролога и совместно определяется дальнейшая тактика.
Только гастроэнтеролог обладает полной информацией о состоянии желчного пузыря пациента. При назначении лечения (в том числе и назначение на хирургическую операцию) во внимание принимаются такие факторы, как:
После уточнения всех вышеописанных факторов можно определить тактику лечения конкретного пациента.
Удаление желчного пузыря проводится в плановом или экстренном порядке.
Плановое оперативное лечение
Проводится после соответствующей предоперационной подготовки, купирования (приостановления) осложнений ЖКБ с помощью консервативной терапии. Цель подготовки – адаптировать организм пациента к предстоящей операции (убрать воспаления в желчном пузыре). В этом случае удаление желчного пузыря будет проходить с минимальными последствиями для больного (риск послеоперационных осложнений сильно снижается).
В экстренном порядке
Проводят операции при развитии осложнений ЖКБ, которые без срочного вмешательства, приведут к летальному исходу. Данный вид вмешательства считается самым травматичным для организма и восстановление может быть более длительным.
При решении о плановом оперативном лечении врач гастроэнтеролог проводит этап предоперационной подготовки.
Подготовка минимизирует риски осложнений и облегчает протекание хирургического вмешательства, травматичного для организма.
Сопровождение пациента после хирургического вмешательства.
Рекомендованы периодические обследования на которых врач гастроэнтеролог наблюдает за состоянием пациента и активностью заболевания. Это позволит врачу во время скорректировать лечение при появлении постхирургических осложнений.
Зачем нужна помощь врача гастроэнтеролога на послеоперационном этапе?
В первую очередь специалист:
С удаленным желчным пузырем пациенту необходимо
постоянное регулярное наблюдение,
так как это отражается на качестве его жизни.
Без помощи врача гастроэнтеролога или при несоблюдении его рекомендаций, жизнь пациента с постхолецистэктомическом синдромом может превратится в адскую череду диарей и невыносимых болей в животе.
Чтобы не попасть в волну осложнений и очередных проблем эти пациенты не должны забывать о необходимости постоянного регулярного наблюдения врача гастроэнтеролога.
Если после оперативного лечения сохраняются симптомы ЖКБ, то это является тревожным знаком, при котором необходимо как можно быстрее обратиться к гастроэнтерологу. Чаще всего это связано с уже развившимися осложнениями ЖКБ и требуют своевременной диагностики и правильного лечения.
Если оперативное вмешательство выполнено вовремя (не по экстренным показаниям, до развития серьезных осложнений), то никакого дискомфорта возникать не будет. Однако, это не значит, что после операции происходит излечение от ЖКБ. Поэтому, для того, чтобы предотвратить повторное образование камней, только уже не в желчном пузыре, а в желчных протоках необходимо наблюдаться гастроэнтерологом, ежегодно проходить обследование, в первую очередь - УЗ-исследование желчных протоков (динамическую эхо-холедохографию) и по необходимости проводить курсы терапии.
Зачем нужна помощь врача гастроэнтеролога на данном этапе?
После холецистэктомии (удаления желчного пузыря) может развиться постхолецистэктомический синдром.
Встречается у 10-30% пациентов прошедших операцию. Данный синдром очень сильно сказывается на качестве жизни больного. К примеру, неправильный прием пищи провоцирует сильные приступы поноса и боли в животе. Людям, страдающим от постхолецистэктомического синдрома, приходится соблюдать строгую диету и подстраивать под нее своей ритм жизни.
На данном этапе помощь гастроэнтеролога сильно облегчит жизнь пациента. Однако, соблюдение всех рекомендаций врача, в любом случае, требует огромных усилий от больного
на протяжении всей жизни.
На развитие постхолецистэктомического синдрома влияет множество факторов, в том числе своевременность и качество оперативного лечения.
Постхолецистэктомический синдром включает в себя функциональные расстройства, органические поражения, связанные с рецидивом заболевания или с сопутствующими заболеваниями (хронический панкреатит, язвенная болезнь). Чаще всего он проявляется сохранением болей, иногда тошнотой, вздутием живота, отрыжкой, горьким привкусом во рту, изжогой, диареей.
Очень высок риск развития этого синдрома у тех, кто имел осложненное течение желчнокаменной болезни, и был оперирован на фоне воспалительного процесса в экстренном порядке по жизненным показаниям. Причем, синдром имеет органический характер, и подобрать адекватную терапию для устранения беспокоящих симптомов обычно нелегко. Для выяснения точной причины развития ПХЭС в качестве старта обследования используется динамическая эхо-холедохография (УЗИ желчных протоков).
Если же удаление желчного пузыря происходит в плановом порядке, после соответствующей предоперационной подготовки, то шанс развития постхолецистэктомического синдрома резко снижается. А если и будут возникать беспокоящие симптомы, то вероятнее всего, они будут носить функциональный характер, протекать более благоприятно и при соблюдении всех рекомендаций гастроэнтеролога не будут влиять на самочувствие и качество жизни.
Что Вы получите, обратившись к нам:
При лечении желчнокаменной болезни врач-куратор ПолиКлиники ЭКСПЕРТ готов сопровождать Вас на всех этапах лечения. Начиная от первичной консультации, заканчивая периодом постхирургического вмешательства, Вы всегда можете рассчитывать на помощь и поддержку врача-куратора.
Прогноз при желчнокаменной болезни зависит от многих факторов, включая возможные осложнения. Известны редкие случаи спонтанного выздоровления, когда приступ желчной колики заканчивается выходом мелкого камня в просвет кишки. Как правило, прогноз благоприятен и зависит от своевременного обращения к врачу гастроэнтерологу-гепатологу, адекватной консервативной терапии или качества хирургического лечения.
К сожалению, для того, чтобы забыть о желчнокаменной болезни на более поздних стадиях, недостаточно просто соблюдать правильный режим и диету. Любой врач скажет Вам, что «это лишь дополнительная терапия, а не основное лечение».
Деформация желчного пузыря зачастую относится к анатомическим особенностям и может длительное время протекать бессимптомно. В то же время может наблюдаться нарушение оттока желчи из желчного пузыря, перенасыщении желчи холестерином, образование осадка, замазкообразной желчи, формирование билиарного сладжа, который является важнейшим условием формирования желчных камней. Со временем возможно появление жалоб:
В данном случае рекомендован активный образ жизни, занятие физкультурой, нормализация массы тела. Необходима консультация врача гастроэнтеролога с целью подбора медикаментозной терапии (при необходимости), рекомендаций по правильному питанию, дальнейшего наблюдения.
Примерно у половины пациентов билиарный сладж не вызывает каких-либо симптомов и выявляется лишь при УЗИ желчного пузыря. Многие больные не придают значения этой патологии и не обращаются в врачу. Между тем, длительное существование билиарного сладжа более чем у половины больных может осложняться билиарным панкреатитом, дисфункцией или стенозом сфинктера Одди, острым холециститом, холангитом, отключением желчного пузыря. У 20% формируются желчные камни. Для предотвращения развития ЖКБ и осложнений рекомендовано своевременное обращение к врачу гастроэнтерологу-гепатологу. В результате будут выявлены и устранены причин, способствующие формированию билиарного сладжа и развитию осложнений.
При возникновении жалоб обойтись рекомендациями по изменению образа жизни, умеренной физической нагрузке, нормализации массы тела, зачастую недостаточно. Необходима консультация гастроэнтеролога с целью подбора медикаментозной терапии, которая позволит улучшить выведение желчи из желчного пузыря, купирует болевой синдром, предотвратит образование желчных камней и развитие осложнений в будущем, и, как следствие, позволит избежать оперативного лечения в запущенных случаях.
Латентное (бессимптомное) камненосительство требует длительного наблюдения врача гастроэнтеролога-гепатолога:
При необходимости проводится совместная консультация с врачом хирургом и определяются показания для оперативного лечения.
Безотлагательно обращаться на консультацию к врачу гастроэнтерологу, на которой специалист определит:
Успех консервативной терапии ЖКБ определяется четким соблюдением рекомендаций, правильным подбором литолитической терапии. Эффективность лечения контролируют врач гастроэнтеролог-гепатолог с помощью ультразвукового исследования, которое необходимо проводить в течение всего курса лечения. После окончания медикаментозного курса растворения конкрементов, в редких случаях, возможен рецидив камнеобразования. Поэтому, для профилактики рецидива врач гастроэнтеролог формирует поддерживающую и профилактическую терапию.
Эти жалобы довольно неспецифичны и могут присутствовать при заболеваниях печени, поджелудочной железы, желудка, двенадцатиперстной кишки, желчного пузыря (в том числе и при желчнокаменной болезни).
Если Вас беспокоит тяжесть, дискомфорт, боли под «ложечкой» и в правом подреберье, необходимо обратиться за помощью к врачу гастроэнтерологу-гепатологу, который:
Обязательное наблюдение врача гастроэнтеролога-гепатолога:
Эта простая мера:
Повторные желчные колики, рецидивирующее течение заболевания увеличивает риск развития осложнений и риск смерти почти в 4 раза.
В этом случае показано обязательное наблюдение врача гастроэнтеролога-гепатолога совместно с хирургом:
При подготовке к плановой холецистэктомии необходима совместная консультация врача гастроэнтеролога-гепатолога и хирурга:
В случае решения об оперативном лечении важно выполнить ряд инструментальных и лабораторных исследований, которые входят в стандарт обследования перед оперативным вмешательством.
Желчный пузырь является важным органом желудочно-кишечного тракта. При его отсутствии часто наблюдаются:
Это приводит к нарушениям моторики и секреторной функции желудка, язвенному поражению желудка или двенадцатиперстной кишки, дуоденитам, панкреатитам, поражениям кишечника, нарушению обмена жирорастворимых витаминов, белкового и углеводного, жирового обмена и обмена кальция.
Пациенты, перенесшие холецистэктомию (то есть хирургическое удаление желчного пузыря), нуждаются в постоянном наблюдении у врача гастроэнтеролога-гепатолога.
В большинстве случаев удаление желчного пузыря не избавляет пациента от нарушений метаболизма, лежащих в основе камнеобразования. Отделяемая желчь содержит много холестериновых кристаллов, остается густой и вязкой. После операции патологические процессы, лежащие в основе ЖКБ, протекают в новых условиях: в силу отсутствия желчного пузыря выполняемая им физиологическая функция далее невозможна, моторика желчевыводящих путей нарушена, регуляция процессов желчеобразования и желчевыведения отсутствует.
Выпадение физиологической роли желчного пузыря, а именно отсутствие концентрации желчи в межпищеварительный период и выброса ее в двенадцатиперстную кишку во время еды, сопровождается нарушением выведения желчи и расстройством пищеварения. Изменение химического состава желчи и хаотичное ее поступление в двенадцатиперстную кишку нарушает переваривание и всасывание липидов, уменьшает бактерицидные свойства содержимого кишечника, что приводит к микробному обсеменению двенадцатиперстной кишки, ослаблению роста нормальной кишечной микрофлоры.
В этой связи пациента могут беспокоить:
Избыточный бактериальный рост в кишечнике приводит к нарушениям белкового, углеводного и жирового обмена, обмена кальция и жирорастворимых витаминов. Это приводит:
Как минимум 1 раз в 4 месяца — с такой периодичностью рекомендовано регулярное наблюдение врача гастроэнтеролога-гепатолога и проведение УЗИ желчных протоков (динамическая эхо-холедохография) после холецистэктомии в целях ранней диагностики возможных осложнений.
У пациентов после удаления желчного пузыря имеющиеся клинические проявления могут быть связаны с массой факторов:
В этом случае необходимо:
Пациентка Т., 42 года, обратилась в Клинику ЭКСПЕРТ к врачу гастроэнтерологу с жалобами на снижение аппетита, тошноту, горечь во рту, тяжесть и боль в правом подреберье после еды.
Из анамнеза заболевания известно, что после родов 15 лет назад прибавила в массе тела 23 кг, питается нерегулярно, любит сладкое и жирное. В течение 3-х лет последних лет принимает гормональные контрацептивы. Из анамнеза жизни удалось выяснить, что мама и бабушка пациентки страдают желчнокаменной болезнью (ЖКБ). Обе были прооперированы.
При осмотре пациентки обращало на себя внимание ожирение 2 степени, неинтенсивные боли при пальпации правого подреберья, обложенность языка. В процессе консультации было проведено УЗИ органов брюшной полости, где было установлено наличие одиночного облаковидного образования, занимающего 1/3 объема желчного пузыря с уплотнением его
При гастроскопии выявлен билиарный гастрит и желчь в желудке, других изменений нет. Я жестоко страдаю, боли в эпигастрии ужасны. Принимаю лекарства 3-й месяц. Я принимаю Проурсан 1х, Гелицид 2х, Гастрид 2х и Сульпирид. УЗИ исключило другие возможности заболевания. Может кто-нибудь мне помочь? Может дозировки препаратов увеличить? Сколько времени нужно, чтобы зажить? Я умоляю вас о помощи. В чем причина?
Д-р.врач Анна Мокровецка
специалист по внутренним болезням
специалист по гастроэнтерологии
Клиническое отделение общей гастроэнтерологии и онкологии
Университетская клиническая больница Медицинского университета Лодзи
Холитический гастрит обусловлен поступлением желчи в желудок и ее повреждающим действием на слизистую оболочку. Однако часто диагноз билиарной желчи ошибочно используют для определения простого присутствия желчи в желудке.Его наличие при гастроскопическом исследовании встречается часто, является нормальным явлением и не обязательно свидетельствует о поражении слизистой оболочки. Диагноз подтверждают только желчные обои стенок желудка и наличие явных признаков воспаления. На практике такая ситуация чаще всего возникает у больных, перенесших операцию на желчном пузыре.
Лечение – это лекарства, большинство из которых упомянуты в вопросе. Ингибиторы протонной помпы (здесь Helicid) сами по себе не облегчают желчный рефлюкс, но влияют на кислотный рефлюкс.Иногда мы имеем дело с перепроизводством соляной кислоты и, например, со смешанным рефлюксом.
Еще одним препаратом, применяемым при лечении холангита, являются препараты, разжижающие желчь, или препараты урсодезоксихолевой кислоты (здесь проурсан). Иногда помогают препараты, влияющие на моторику верхних отделов желудочно-кишечного тракта (здесь Гасприд). Препарат может быть очень полезен, в т.ч. блокирует D2-адренорецепторы (здесь сульпирид).
То есть большинство групп препаратов, применяемых при лечении этого заболевания, уже используются больным.Вы можете попробовать увеличить дозу Проурсана.
Другие полезные лекарства: итоприд, применяемый перед едой, холестирамин - смола, связывающая желчные кислоты, или сукральфат - средство, защищающее слизистую оболочку, средства, подщелачивающие альгиновую кислоту (Геалцид, Гевискон), иногда эффективны препараты, используемые в психиатрии: трициклические антидепрессанты и ингибиторы обратного захвата серотонина.
Диета должна быть легкоусвояемой, богатой белком, а приемы пищи должны быть регулярными, но не слишком тяжелыми.
Хирургическое лечение может быть необходимо для пациентов с билиарным холангитом.
.Здравствуйте. Мой папа недавно попал в больницу. У него было проблем с желудком , в какой-то момент он начал болеть так сильно, что пришлось вызывать скорую. Врачи сумели спасти папу (папе 68 лет) и сказали, что проблема в скопившейся в желудке желчи. Конечно, он не спросил, что именно происходит и на меня у врачей все еще нет времени.И я, конечно, со временем обращусь к ним за советом, но до тех пор я все еще волнуюсь и не уверен, что проблема прошла.
Итак, я хотел бы спросить, что означает желудочная желчь ? Откуда она взялась? У папы были проблемы с желудком и печенью, но они никогда не были серьезными. Приступ боли, который перенес мой папа, сильно меня обеспокоил, и я бы не хотел, чтобы ему пришлось пережить это снова. Так откуда же берется эта желчь в желудке? Может ли это быть результатом не очень здорового питания? Папа любит есть много жирного, мясо ест практически каждый день.Может ли это быть причиной симптомов? Придется ли папе сесть на диету после выписки из больницы? Буду признателен за помощь.
Судя по тому, что вы описываете, вероятно, было рефлюксов в желудок . Желчь — это пищеварительный секрет, вырабатываемый в печени и отвечающий за переваривание и всасывание жиров. Он вырабатывается клетками печени и хранится в желчном пузыре.Богатая жирами пища заставляет желчь, хранящуюся в фолликуле, секретироваться в двенадцатиперстную кишку, где происходит переваривание жира, а затем поступает в кишечник с другими пищеварительными соками, обеспечивая оптимальный рН для панкреатических и кишечных ферментов.
Если, однако, желчь откладывается вверх по желудочно-кишечному тракту, то есть по направлению к желудку, а иногда даже к пищеводу, это называется желчным рефлюксом. Для этого состояния характерны такие симптомы, как: боли в эпигастрии, часто очень интенсивные, частая изжога, тошнота и рвота с зелено-желтым содержимым, иногда также отмечается кашель и похудание.
Это состояние может быть вызвано недостаточным мышечным тонусом привратника желудка, который должен достаточно закрыться после прохождения содержимого желудка из желудка в двенадцатиперстную кишку, чтобы предотвратить возвращение желудочного содержимого в желудок. Причиной аномального мышечного тонуса может быть состояние после предшествующих операций на желудке, язвенная болезнь желудка, особенно в дистальном отделе, или как побочный эффект холецистэктомии.
Что касается лечения желчного рефлюкса, в отличие от гастроэзофагеальной рефлюксной болезни, при которой желудочный рефлюкс в пищевод, диетическая профилактика не так важна, как при вышеупомянутой ГЭРБ. Лечение в основном фармакологическое с использованием урсодезоксихолевой кислоты или ингибиторов протонной помпы. Врач также может предложить хирургическое лечение при безуспешности консервативного лечения или при обнаружении предракового поражения в образцах, взятых при эндоскопическом исследовании.
- Лек. Катажина Дарецкая 9000 7
Редакция рекомендует:
Вы долго не могли найти причину своих недугов или все еще ищете ее? Хотите рассказать нам свою историю или привлечь внимание к распространенной проблеме со здоровьем? Пишите в адрес рассылки @medonet.пл. # ВместеМы МожемБольше
Контент от medonet.pl предназначен для улучшения, а не замены контакта между Пользователем веб-сайта и его врачом. Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом. Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте.
Холестаз (холестаз) – это состояние, при котором блокируется отток желчи. Желчь, вырабатываемая клетками печени, необходима для пищеварения...
Люди с повышенным, но нормальным уровнем билирубина в крови, компонента желчи, менее склонны к развитию серьезных заболеваний легких и смерти от различных заболеваний...
Печень — один из наших самых загруженных органов.Он метаболизирует, фильтрует, выводит токсины, поддерживает иммунитет и хранит многие необходимые ...
Как лечить кислотный рефлюкс? Какую диету следует использовать для снятия дискомфорта? Чем лечить желчный рефлюкс? Если вы берете любой...
Лук. Катажина ДарецкаяГестационный холестаз — редкое заболевание печени, которое развивается у некоторых женщин в третьем триместре беременности. Его симптомы не следует воспринимать легкомысленно - если холестаз в ...
Магдалена ВавщакIPP означает ингибиторы протонной помпы.Это группа препаратов, используемых для лечения заболеваний верхних отделов желудочно-кишечного тракта. Препараты из группы ИПП... 9000 7 Марта Павляк
Gastrotuss — медицинский прибор, предназначенный для людей, страдающих желудочным рефлюксом.Это медицинское средство может быть как в виде сиропа, так и ...
Хелицид — препарат, применяемый в семейной медицине и гастроэнтерологии.Влияет на работу пищеварительного тракта, замедляя секрецию желудочного сока. Гелицид - это...
депутат5-нуклеотидаза - секреторный фермент печени, секретируемый в желчь клетками паренхимы печени.Нуклеотидаза расщепляет нуклеотиды на нуклеозиды и кислоты ...
В среднем мы тратим около 2,5 часов в день на приемы пищи, большие и маленькие. Питательная и сбалансированная пища обеспечивает организм энергией для действий. Вкусная и эстетически сервированная еда также может поднять настроение едокам. Иногда, однако, съеденная пища не дает нам забыть о себе еще несколько часов, потому что мы устаем после несварения.
Термин расстройство желудка (диспепсия) используется для описания комплекса неприятных желудочно-кишечных жалоб.К ним относятся, в том числе боль или дискомфорт в животе, чувство переполнения, раннее чувство переполнения, метеоризм, тошнота, изжога и потеря аппетита. Часто все симптомы расстройства желудка проявляются вместе, хотя это может быть и не так. Могут быть времена, когда мы будем чувствовать некоторые или иногда только одно из вышеперечисленного.
У взрослых склонность к несварению желудка может быть больше или меньше. Это зависит от индивидуальных различий в работе пищеварительного тракта и от общего состояния здоровья.Примерно в 40% случаев расстройство пищеварения может быть следствием желудочно-кишечных заболеваний (например, гастроэзофагеальной рефлюксной болезни, синдрома раздраженного кишечника, желчной колики), в остальных 60% невозможно выделить одну конкретную причину. Принято считать, что несварение желудка связано со слишком жирной диетой. Это предложение верно лишь отчасти, поскольку другие продукты и напитки также могут вызывать диспептические явления.
Симптомы расстройства желудка могут быть вызваны или усугублены курением. Также склонность к нервозности или депрессиям не служат правильной работе пищеварительного тракта. При стрессе могут развиться спазмы желудка, затрудняющие пищеварение. Диспепсия также может быть одним из побочных эффектов некоторых лекарств, например аспирина или других нестероидных противовоспалительных препаратов, антибиотиков, стероидов, дигоксина и теофиллина.
Наконец, помните, что переедание также может быть причиной расстройства желудка.Слишком много пищи вызывает перегрузку пищеварительной системы и, следовательно, замедляет ее работу. Кроме того, еда в спешке, большими порциями и без тщательного пережевывания приводит к попаданию воздуха в желудок, что вызывает газообразование и отрыжку.
Лекарства от расстройства желудка, содержащие экстракт расторопши, популярны среди людей, страдающих заболеваниями печени. Благодаря их регулярному применению симптомы заболевания становятся менее неприятными, а состояние печени значительно улучшается. Содержащееся в них активное вещество – силимарин – защищает клетки печени от вредных факторов и восстанавливает вызванные ими повреждения. Показаниями к применению этих препаратов являются, среди прочего, состояния после повреждения печени, вызванного алкоголем и пестицидами, и выздоровление после других заболеваний печени.
В группу перечисленных выше препаратов для печени входят: Силимарол 35, Силимарол 70, Силифлекс, Силивит 80, Силицинар и Силимарол Вита 150.Эти препараты также эффективны при лечении расстройства пищеварения, особенно после употребления обильной пищи и в ситуациях, когда блюда сопровождались алкогольными напитками.
Sylimarol Vita 150 содержит самую высокую дозу силимарина, поэтому достаточно принимать по одной капсуле два раза в день после еды. Лекарства, которые содержат меньшую дозу экстракта расторопши, следует вводить соответственно больше. Кроме того, Sylimarol Vita 150 содержит комплекс витаминов группы В, помогающих в регенерации печени.
Силицинар кроме силимарина также содержит экстракт артишока, обладающий желчегонным действием. Желчь, вырабатываемая печенью и хранящаяся в желчном пузыре, необходима для переваривания жирной пищи. Благодаря ему крупные, нерастворимые частицы жира могут расщепляться на гораздо более мелкие «шарики», более восприимчивые к действию пищеварительных ферментов. Рекомендуемая доза Силицинара составляет две таблетки три раза в день после еды. Помимо поддержки печени и переваривания жиров, силицинар также снижает уровень холестерина.
Самый простой и эффективный способ избежать диспептических заболеваний — избегать продуктов, которые могут их вызвать. Как правило, люди с несварением желудка, как правило, знают, что можно есть безопасно, а что может быть вредно. Также следует постараться изменить свой образ жизни, чтобы расстройство желудка возникало как можно реже. С этой целью можно:
Если приведенные выше советы не помогают или симптомы становятся более неприятными, вам необходимо обратиться к врачу, который назначит соответствующие анализы и по результатам определит истинную причину расстройства желудка.Только тогда можно будет проводить соответствующее лечение или специальную диету, которая восстановит баланс в пищеварительной системе.
.Гастрит — это повреждение слоя клеток, выстилающих внутреннюю часть желудка.Болезнь может протекать по-разному. Часто протекает бессимптомно или неспецифично. Причиной гастрита могут быть бактерии H. pylori, некоторые вещества, такие как алкоголь или обезболивающие и многие другие. Острое воспаление обычно самопроизвольно разрешается после прекращения действия вредного агента. С другой стороны, хронический мукозит может привести к его исчезновению.
Гастрит – это воспалительный процесс в слизистой оболочке желудка, вызванный самыми разными факторами – как внешними, так и внутренними. Воспаление слизистой оболочки желудка иногда называют гастритом или гастритом . Гастропатия, с другой стороны, представляет собой тип повреждения слизистой оболочки желудка, которая не воспаляется. Некоторые термины взаимозаменяемы. Гастрит и гастропатии могут быть острыми или хроническими . К факторам, вызывающим повреждение слизистой оболочки желудка, относятся в том числе:
В Польше подавляющее большинство случаев гастрита вызвано H.пилори . С другой стороны, гастропатии, в том числе острая геморрагическая гастропатия, вызваны хроническим применением болеутоляющих средств или злоупотреблением алкоголем.
При отсутствии лечения гастрит может привести к таким осложнениям, как образование язвы желудка, рак желудка или атрофия слизистой оболочки.
Гастрит у детей чаще всего вызывается инфекционными агентами .Реже является следствием передозировки обезболивающих, отравления раздражающими веществами или алкоголем. Подсчитано, что подавляющее большинство взрослых в нашем населении являются носителями бактерии H. pylori . Однако у этих людей мукозит если и возникает, то чаще всего протекает в хронической форме. Острая фаза гастрита, вызванного H. pylori , возникает в основном в детском возрасте, потому что тогда происходит инфицирование.
Симптомы гастрита у детей нехарактерны, и, как и у взрослых, у них могут появиться боли в животе, тошнота, рвота и отсутствие аппетита. В более тяжелых случаях возникает небольшое желудочное кровотечение. Стойкое действие повреждающего фактора приводит к развитию хронического воспаления.
Лечение гастрита у детей аналогично лечению взрослых . Кроме того, важно обеспечить ребенку достаточное количество отдыха, избегая стрессов и пищи, вызывающей обострение недугов.
Симптомы острого гастрита быстро появляются, но также быстро исчезают. В редких случаях они длятся более нескольких дней. Симптомы включают боль в животе, тошноту, рвоту и иногда диарею. Высокая потеря воды может вызвать обморок и головокружение из-за обезвоживания.
Хронический мукозит часто протекает незаметно, без каких-либо симптомов или только с неспецифическими симптомами. Первоначально воспалительный процесс в слизистой оболочке стимулирует эпителиальные клетки к увеличению секреции соляной кислоты, т. е. становится гиперацидной.Это может вызвать такие симптомы, как кислотный рефлюкс, боль натощак, тошнота, запор и газы. Продолжительное воспаление приводит к постепенному исчезновению нормальной слизистой оболочки желудка и, таким образом, к снижению секреции желудочного сока, то есть кислотности. Затем могут появиться симптомы расстройства желудка, отрыжки, диареи или запора. Нарушения желудочной секреции также ухудшают всасывание таких веществ, как железо или витамин B 12 .Их дефицит может привести к анемии. Еще одним осложнением нелеченного гастрита может быть язвенная болезнь желудка и двенадцатиперстной кишки.
Гастроскопия – основа диагностики гастрита . Он позволяет точно оценить состояние слизистой, взять образцы для гистопатологического исследования и сделать тест на инфекцию H. pylori . Эндоскопическая картина мукозита и гастропатии может быть сходной.При осмотре на слизистой оболочке можно обнаружить отек, эритематозные пятна, экхимозы и эрозии.
Удаление повреждающего агента имеет важное значение при лечении гастрита. В зависимости от причины это может быть эрадикация инфекции H. pylori , прекращение употребления алкоголя, прекращение использования болеутоляющих средств или изменение лечения и т. д. В большинстве случаев это приводит к заживлению воспаления и повреждения слизистой оболочки.Прием лекарств для снижения секреции кислоты в желудке может помочь вам быстрее восстановиться. Эти препараты включают ингибиторы протонной помпы (ИПП) и блокаторы Н3-рецепторов. Некоторые из них, такие как пантопразол и омепразол, продаются без рецепта. Людям, которым требуется хроническая терапия обезболивающими средствами, а также больным, находящимся на лечении в отделениях интенсивной терапии после тяжелых травм, следует применять эти препараты профилактически.
Если инфекция подтверждена, H.pylori необходимо эрадикировать с помощью одной из схем приема препаратов. Гастриты и гастропатии, особенно в острой фазе, поддаются лечению. Однако для полной регенерации слизистой оболочки желудка могут потребоваться годы.
Симптоматическое лечение, включая лечение в домашних условиях, важно при острых гастропатиях. В первые сутки после появления симптомов необходимо соблюдать голодание и восполнение жидкости, чтобы предотвратить обезвоживание при диарее или рвоте.Следует пить негазированную воду или некрепкий чай без сахара. Некоторое облегчение при остром гастрите может быть обеспечено настоями трав, таких как ромашка, шалфей или мята . По мере улучшения состояния больного диету можно продлевать со второго дня. Необходимо постепенно вводить каши, разбавленные фруктовые и овощные соки. С 3-4 дня можно вводить легкоусвояемую твердую пищу, такую как нежирное вареное мясо, белый рис, вареную морковь. При лечении хронического гастрита диету следует подбирать индивидуально в зависимости от формы заболевания. Стоит обратиться за советом к диетологу, который посоветует, что есть и чего избегать.
Определенная эффективность в естественном лечении гастрита приписывается таким веществам, как льняное семя или прополис . Однако нет никаких доказательств того, что слизь льняного семени оказывает защитное действие на слизистую оболочку желудка. Вместо этого он помогает регулировать работу кишечника и задерживает опорожнение желудка. Следовательно, употребление льняного семени может ухудшить симптомы как острого, так и хронического гастрита.Целебные свойства прополиса известны давно. Его бактериостатическое и ранозаживляющее действие может оказать благотворное влияние в качестве дополнения к лечению хронического гастрита.
.Гастрит может быть хроническим или острым. Есть много причин для этого. Каковы симптомы гастрита? Чем лечить гастрит? И почему легкоусвояемая диета, то есть домашнее лечение больных, самое главное? Мы объясняем!
Гастрит – это воспаление слизистой оболочки желудка, гастрит или желудочный грипп. Домашнее лечение этого недуга часто бывает достаточным и включает в себя:в. правильное питание. Иногда наблюдается сосуществование гастроэнтерита. Причин может быть много, от патогенов и лекарств до употребления алкоголя и неправильного питания. Наиболее распространенными симптомами гастрита являются: метеоризм, тошнота, рвота или отрыжка.
Гастрит — это повреждение слизистой оболочки желудка, которое может быть хроническим или острым.
Наиболее частыми причинами гастрита являются:
Употребление токсических веществ в виде алкоголя или других стимуляторов может даже привести к возникновению опасных микротрещин в слизистой оболочке желудка, вследствие чего иногда появляется примесь крови в содержимое рвотных масс или стула.
В торговом районе Hellozdrowie вы найдете продукты, рекомендованные нашим редакционным офисом:
Сопротивление
Naturell Immuno Hot, 10 Sachets
PLN 14.29
сопротивление
Naturell Ester-C® Plus 100555
PLN 57,00
Интимное здоровье и пол, иммунитет, хорошее старение, энергия, красота
Wimin Set с SOS PMS, 30 Sachets
139.00 PLN
Immunity
Estabiom Bab , Хорошее старение, Энергия, Красота
Вимин Набор с вашим микробиомом, 30 пакетиков
139,00 злотых
Симптомы гастрита:
Если рвота с примесью крови или стул черного цвета, необходимо срочно обратиться к врачу.Это может быть симптомом опасного для жизни кровотечения. Сосуществование симптомов в виде чрезмерной утомляемости, одышки и бледности кожных покровов очень опасно.
При появлении тревожных симптомов всегда стоит обратиться к врачу. Для врача очень важны следующие факторы: характер боли, тип регулярно принимаемого лекарства, время появления симптомов, образ жизни, сопутствующие заболевания, семейные нагрузки, диета и стимуляторы. При пальпации живота выявляется значительная болезненность в эпигастрии.
Также могут быть выполнены базовые лабораторные анализы, такие как анализ крови, что позволит исключить, например, хроническую кровопотерю из-за поврежденной слизистой оболочки. Гастроскопия является прекрасным диагностическим исследованием. Он основан на эндоскопическом исследовании верхних отделов желудочно-кишечного тракта. Во время обследования можно взять пробы слизистой желудка и провести анализ на наличие Helicobacter pylori .
Острую эпигастральную боль иногда также можно отличить от пневмонии или острого коронарного синдрома.
В зависимости от причины домашнее лечение может быть основой лечения. Больному редко требуется госпитализация. При обнаружении H. pylori следует рассмотреть возможность полной эрадикации. Также необходимо избегать нестероидных обезболивающих препаратов, раздражающих слизистую желудка.Необходимо отказаться от стимуляторов (алкоголя или сигарет).
Стоит использовать препараты, нейтрализующие рН желудка. Этой цели служат ингибиторы протонной помпы. Вы всегда должны помнить, что усиление воспаления в стенке желудка приводит к дефициту витамина B12. Все эти мероприятия можно выполнять дома, если у пациента не проявляются тревожные симптомы, указывающие на желудочно-кишечное кровотечение. Это когда необходима срочная эндоскопия и госпитализация.
Если причина гастрита известна, лечение очень эффективно. Однако, если трудно найти непосредственную причину ринита, трудно провести эффективное этиотропное лечение. Тем не менее, признано, что в большинстве случаев гастрит полностью излечим.
Диета при гастрите основана на отказе от жареной, жирной пищи. В качестве способа приготовления пищи рекомендуется приготовление пищи на воде или на пару.Диета при гастрите должна быть легкоусвояемой. Запрещено употреблять острые приправы и есть слишком горячие блюда. Стоит помнить о питании 5–6 раз в день, небольшого объема. Категорически запрещены газированные напитки, алкоголь и другие стимуляторы.
Содержание сайта носит исключительно информационный характер и не является медицинской консультацией. Помните, что при любых проблемах со здоровьем обязательно нужно обратиться к врачу.
.Амол богат натуральными маслами трав и растений, которые обладают свойствами, способствующими лечению диспептических заболеваний. Это эффективный пищеварительный препарат , который не только поддерживает наш организм, но и помогает облегчить некоторые симптомы.
Амол — эффективное лекарство от болей в животе, возникающих в результате проблем с пищеварением.При появлении недомоганий развести 10-15 капель Амола в жидкости, например воде или ромашковом чае, и пить медленно. Препарат оказывает успокаивающее действие при различных диспепсических недугах, таких как метеоризм, расстройство желудка, тошнота, чувство переедания и др.
Амол — это лекарство от боли в желудке с расслабляющим эффектом, которое может быть эффективным при облегчении боли, вызванной проблемами пищеварения.Амол для желудка следует принимать внутрь. Лучше всего сочетать 10-15 капель препарата с мятным чаем, а для усиления эффекта можно дополнительно втирать его в желудок в течение нескольких минут. Амол — это натуральное и мягкое безрецептурное лекарство от боли в желудке .
Амол также является эффективным средством от вздутия живота, помогая облегчить связанный с ним дискомфорт. Вздутие живота – проблема, с которой сталкиваются многие люди. Иногда они появляются случайно, но во многих случаях это частый, регулярно возникающий недуг.
Почему Амол является эффективным средством от метеоризма? В первую очередь помогает пищеварению и уменьшает чувство переполнения в желудке. Если ваш ежедневный рацион содержит большое количество жиров и углеводов, а большая часть потребляемой вами пищи содержит много сахара, острых специй или искусственных добавок, организм может быть подвержен неприятным желудочным заболеваниям. Тогда необходимо соответствующее средство от вздутия живота .
Амол от метеоризма оказывается полезным в основном за счет содержания натуральных масел, в т.ч.в. гвоздика, корица или мята. Они обладают диастолическими свойствами. Этот традиционный препарат от вздутия живота можно принимать на разовой основе в случае недомогания. Достаточно растворить 10-15 капель Амола с жидкостью или сахаром и принимать приготовленную специфику до 3-х раз в день. Оптимальное содержание растительных эфирных масел также способствует общему оздоровлению организма. Итак, если мы собираемся приобрести безрецептурных препаратов от вздутия живота , стоит обратить внимание на Амол.
Амол также является эффективным средством от расстройства желудка . В ситуации, когда мы боремся с такой проблемой, стоит использовать 10-15 капель препарата, разбавленного водой или чаем. Также можно соединить капли Амола с сахаром. Препарат от расстройства желудка , приготовленный таким образом, следует употреблять до трех раз в день, пока симптомы не исчезнут. Травы от несварения желудка , содержащиеся в Амоле, а точнее содержащиеся в них эфирные масла, могут помочь организму бороться с несварением желудка, которое может проявляться очень неприятно.
Амол в своем составе также содержит травы от тошноты . Когда мы чувствуем такие недомогания, примем Амол, разведенный в напитке или смешанный с сахаром. Для усиления эффекта и улучшения самочувствия также стоит протирать Амолом лоб и виски.
.Если по неизвестной причине вы часто испытываете боль в животе, не стоит недооценивать ее и обязательно обратитесь к врачу. Однако, безусловно, бывает, что вы точно знаете, что вызвало дискомфорт. Когда вы чувствуете себя плохо после чрезмерно обильного приема пищи, сильно алкогольной вечеринки или напряженного рабочего дня, вы можете использовать травы от неврозов или травяные капли для пищеварения.
Правильно подобранные травы эффективно избавляют от таких недугов, как:
чувство жжения в пищеводе, связанное с регургитацией желудочного содержимого (гастроэзофагеальный рефлюкс),
расстройство пищеварения и связанное с ним ощущение тяжести в желудке, а также как метеоризм или запор,
боли, вызванные сокращением гладкой мускулатуры желудка или воспалением его слизистых оболочек.
Травы могут поддерживать работу желудка и уменьшать болезненные симптомы его расстройств благодаря активным веществам, содержащимся в растениях , таким как: флавоноиды, кислоты, сложные эфиры, терпены, дубильные вещества и спирты.Это природные соединения, оказывающие широкий спектр воздействия на организм человека. Они не только облегчают различные недуги, но и отлично подходят для профилактики заболеваний. Правильно подобранные травы могут помочь даже при лечении язвы желудка и других хронических заболеваний.
Травы от болей в желудке можно употреблять в виде ароматного настоя, приготовленного из свежих листьев или сушеных частей растений, доступного в магазинах и аптеках в виде чайных пакетиков. Вы найдете более высокую концентрацию активных веществ в растительных экстрактах, содержащихся в каплях, сиропах или таблетках.Вы также можете воспользоваться полезными свойствами трав, используя ароматерапию натуральными эфирными маслами, полученными из отборных растений.
Болезни пищеварительной системы - от изжоги до запоров - очень часто возникают в результате диетических ошибок . Если вы едите второпях, едите нерегулярно, едите слишком жирную пищу с высоким содержанием клетчатки или с низким содержанием клетчатки, у вас могут возникнуть неприятные симптомы расстройства желудка.Точно так же ваш организм будет реагировать в случае легкого пищевого отравления. Какие травы помогут при боли в желудке?
Мята — одна из лучших трав для пищеварения. Содержащиеся в нем соединения стимулируют секрецию желудочного сока и желчи, стимулируют перистальтику кишечника, предотвращают метеоризм.Похожим образом действует ромашка . Болеутоляющие и противовоспалительные свойства этого растения дополнительно уменьшают проблемы с пищеварением. Скорость метаболизма также улучшается тмином, поэтому его стоит добавлять в трудноперевариваемые блюда.
Раздражение желудка — это состояние, которое вы можете испытывать после употребления в пищу определенных продуктов, например слишком холодных или горячих, очень острых или кислых . Консерванты, содержащиеся в продуктах с высокой степенью обработки, вызывают раздражение. Болезни, вызванные гастритом, также сопровождают язвенную болезнь . В таких случаях вам помогут противовоспалительные и защитные травы.
Известно, что их антисептические и противовоспалительные свойства включают:в. корневище календулы, тысячелистника и лапчатки. Успокаивают раздражения, обладают вяжущим и бактериостатическим действием. При гастрите травы также могут покрывать сверхчувствительную слизистую оболочку (к желудочным кислотам или механическим факторам) своеобразным защитным слоем . Вот как работают листья льняного семени или подорожника.
В наше время темп жизни настолько огромен, что мы все чаще сталкиваемся с различными соматическими проблемами, вызванными стрессом.Одним из таких симптомов является боль в животе, вызванная хроническим спазмом гладкой мускулатуры. Это состояние, которое может негативно сказаться на процессе пищеварения и, следовательно, на всем организме. К счастью, симптомы стресса относительно легко облегчить.
Если вы относитесь к тем людям, которые чутко реагируют на суету повседневных дел и расплачиваются за это болью в животе, приобретите спазмолитических трав . мелисса, зверобой или валериана. Более того, вещества, содержащиеся в этих растениях, оказывают тонизирующее действие на нервную систему.Так что они не только помогут вам избавиться от дискомфорта в желудке, но и поднимут настроение
.