2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
1. Болезни щитовидной железы. Под редакцией Л.И.Бравермана. М.: Медицина, 2000; 1–3.
2. Фадеев В.В., Мельниченко Г.А. Гипотиреоз. Руководство для врачей. М., 2002; 15–16: 46.
3. Демидова Т.Ю., Галиева О.Р. К вопросу лечения субклинического гипотиреоза у больных ожирением. Клиническая и экспериментальная тиреоидология. 2008; 4(1): 48–52.
4. Нейроэндокринология: клинические очерки. Под редакцией Маровой Е.И. Ярославль: Диа-пресс, 1999: 360–369.
5. аl-Adsani H, Hoffer LJ, Silva JE. Resting energy expenditure is sensitive to small dose changes in patients on chronic thyroid hormone replacement. J Clin Endocrinol Metab. 1997; 82: 1118–1125.
6. Alevizaki M, Saltiki K, Voidonikola P, et al. Free thyroxine is an independent predictor of subcutaneous fat in euthyroid individuals. Eur J Endocrinol. 2009; 16: 459–465.
7. Antonelli A, Fallahi P, Ferrari SM, et al. 3,5-diiodo-L-thyronine increases resting metabolic rate and reduces body weight without undesirable side effects. J Biol Regul Homeost Agents. 2011; 25: 655–660.
8. Asteria С. Central hypothyroidism: consequences in adult. L P. 1297-8.
9. Bastemir M., Akin F., Alkis E. et al. Obesity is associated with increased serum TSH level, independent of thyroid function Swiss. Med. Wkly. 2007; V. 137. Р. 29–30.
10. Baxter JD, Webb P. Thyroid hormone mimetics: potential applications in atherosclerosis, obesity and type 2 diabetes. Nat Rev Drug Discov 2009; 8:308–320.
11. Boeving A, Paz-Filho G, Radominski RB, et al. Low-normal or high-normal thyrotropin target levels during treatment of hypothyroidism: a prospective, comparative study. Thyroid 2011; 21:355–360.
12. Boivin M., Camirand A., Carli F., Hoffer L.J. Silva J.L Uncoupling protein-2 and -3 messenger ribonueclic acids in adipose tissue and skeletal muscle of healthy males: variability, factors affecting expression, and relation to measures of metabolic rate. Journal of Clinical endocrinology and Metabolism. 2000;82:5.
13. Boutcher SH and Dunn SL. Factors that may impede the weight loss response to exercise-based interventions. Obes Rev, November 1. 2009; 10(6): 671-80.
Boutcher SH and Dunn SL. Factors that may impede the weight loss response to exercise-based interventions. Obes Rev, November 1. 2009; 10(6): 671-80.
14. Canaris G.J., Manowitz N.R., Mayor G., Ridgway E.C. The Colorado thyroid disease prevalence study. Arch. Internal Med. 2000; V. 160. P. 526–534.
15. Celi FS, Zemskova M, Linderman JD, et al. Metabolic effects of liothyronine therapy in hypothyroidism: a randomized, double-blind, crossover trial of liothyronine versus levothyroxine. J Clin Endocrinol Metab. 2011; 96:3466–3474.
16. Chaffler A., Binart N., Scholmerich J. et al. Hypothesis paper brain talks with fat – evidence for a hypothalamic–pituitary–adipose axis? Neuropeptid. 2005; V. 39. P. 363–367.
17. Davis PJ, Davis FB. Nongenomic actions of thyroid hormone. Thyroid, October 1. 1996; 6(5): 497-504.
18. De Pergola G, Ciampolillo A, Paolotti S, Trerotoli P, Giorgino R. Free triiodothyronine and thyroid stimulating hormone are directly associated with waist circumference, independently of insulin resistance, metabolic parameters and blood pressure in overweight and obese women. Clin Endocrinol (Oxf). 2007;67:265–266.
Clin Endocrinol (Oxf). 2007;67:265–266.
19. Emerson CH. Anthropomorphic thyroidopathies? Thyroid 2010; 20:1195–1197.
20. Fox CS, Pencina MJ, D’Agostino RB, Murabito JM, Seely EW, Pearce EN, Vasan RS. Relations of thyroid function to body weight: cross-sectional and longitudinal observations in a community-based sample. Arch Intern Med. 2008;168:587–592.
21. Garber J.R., Cobin R.H., Gharib H.,Hennessey J.V., Klein I., Mechanick J.I.,Pessah Pollack R., Singer P.A., Woeber K.A.Clinical Practice Guidelines for Hypothyroidism in Adults: Cosponsored by the American Association of Clinical Endocrinologists and the American Thyroid Association Endocr. Pract. 2012; 11: 1–207.
22. Gianoukakis A.G.Jennings T.A.King C.S., Hyaluronin accumulation in thyroid tissue: Evidence for contributions from epithelial cells and fibroblasts. Endocrinilogy. 2007; 148 (1), 54-62.
23. Gorglia F, Lanni A, Barth J, Kadenbach B. Interaction of diiodothyronines with isolated cytochrome c oxidase.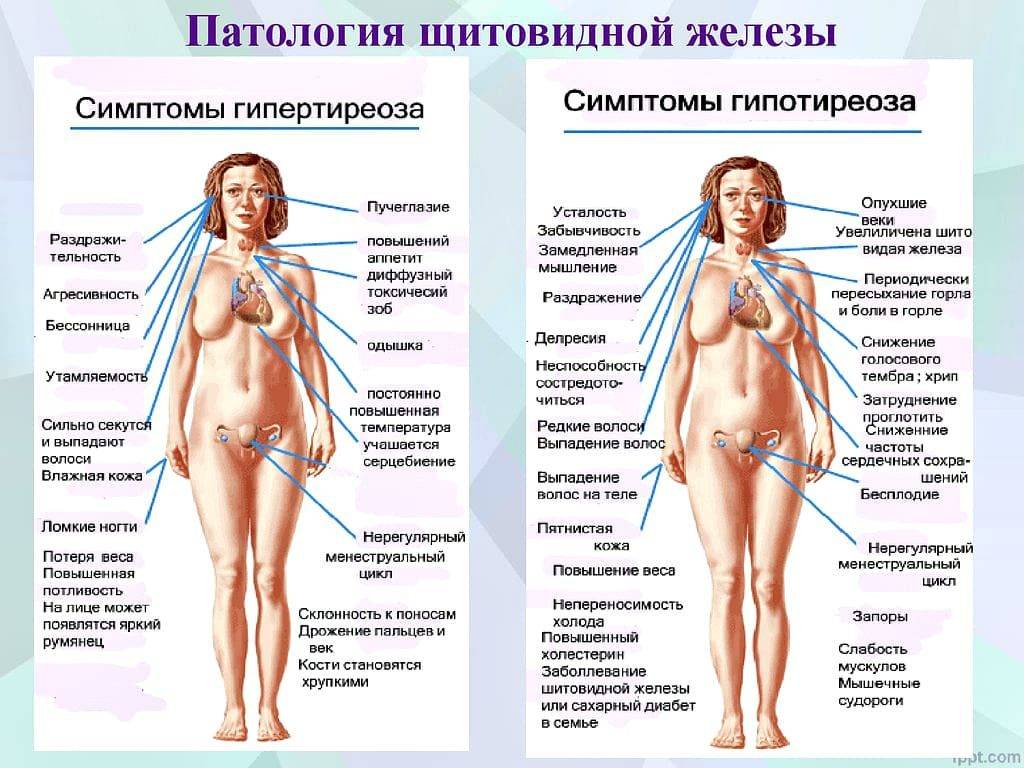 FEBS Lett 1994. 295-298.Endocrinol. 1995; V. 43(1). P. 55–68.
FEBS Lett 1994. 295-298.Endocrinol. 1995; V. 43(1). P. 55–68.
24. Iacobellis G, Ribaudo MC, Zappaterreno A, Iannucci CV, Leonetti F Relationship of thyroid function with body mass index, leptin, insulin sensitivity and adiponectin in euthyroid obese women. Clin Endocrinol (Oxf). 2005; 62:487–491.
25. Karmisholt J, Andersen S, Laurberg P. Weight loss after therapy of hypothyroidism is mainly caused by excretion of excess body water associated with myxoedema. J Clin Endocrinol Metab. 2011; 96:E99–E103.
26. Kaptein EM, Beale E, Chan LS. Thyroid hormone therapy for obesity and nonthyroidal illnesses: a systematic review. J Clin Endocrinol Metab. 2009; 94:3663–3675.
27. Kok P, Roelfsema F, Langendonk JG, Frolich M, Burggraaf J, Meinders AE, Pijl H. High circulating thyrotropin levels in obese women are reduced after body weight loss induced by caloric restriction. J Clin Endocrinol Metab. 2005; 90:4659–4663.
28. Knudsen N., Laurberg P., Rasmussen L.B. et al. Small differences in thyroid function may be important for body mass index and the occurrence of obesity in the population.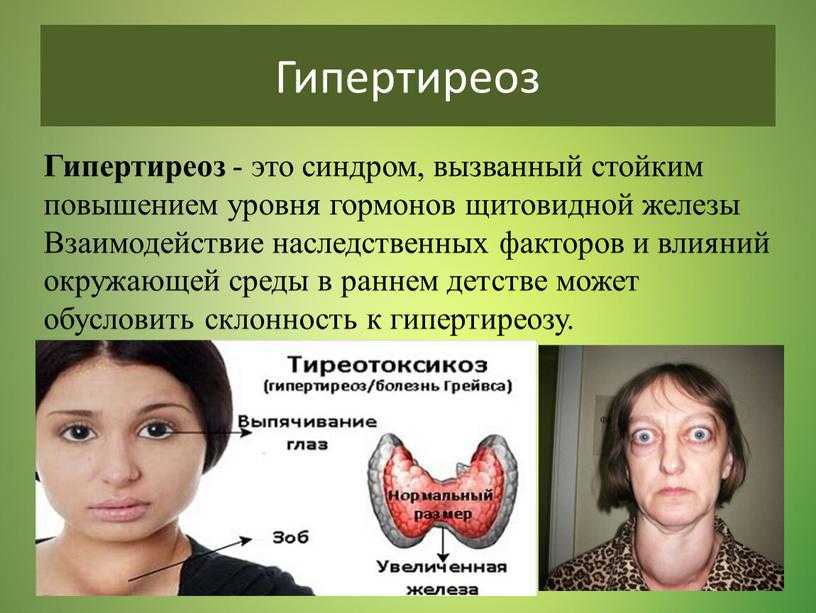 J. Clin. Endocr. Met. 2005; V. 90. P. 4019–4024.
J. Clin. Endocr. Met. 2005; V. 90. P. 4019–4024.
29. Ladenson PW, Kristensen JD, Ridgway EC, et al. Use of the thyroid hormone analogue eprotirome in statin-treated dyslipidemia. N Engl J Med. 2010; 362:906–916.
30. Lu S, Guan Q, Liu Y, et al. Role of extrathyroidal TSHR expression in adipocyte differentiation and its association with obesity. Lipids Health Dis. 2012; 11:17.
31. Menendez C, Baldelli R, Camina JP, Escudero B, Peino R, Dieguez C, Casanueva FF. TSH stimulates leptin secretion by a direct effect on adipocytes. J Endocrinol. 2003; 176:7–12.
32. Michalaki M.A., Vagenakis A.G., Leonardou A.S. et al. Thyroid function in humans with morbid obesity. Thyroid. 2006; V. 16.P. 73–78.
33. Montenegro J.Gonzalez O. Saracho R. Aguirre R., Martinez I. Changes in renal function in primary hypothyroidism. American Journal of Kidney desease. 1996; 27 (2), 195-198.
34. Monzani F., Caraccio N., Kozàkowà M., Dardano A., Vittone F., Virdis A. Effect of Levothyroxine Replacement on Lipid Profile and Intima-Media Thickness in Subclinical Hypothyroidism: A Double-Blind, Placebo- Controlled Study. The Journal of Clinical Endocrinology & Metabolism January 1. 1998; vol. 83 no. 1 140-143.
The Journal of Clinical Endocrinology & Metabolism January 1. 1998; vol. 83 no. 1 140-143.
35. Nannipieri M, Cecchetti F, Anselmino M, Camastra S, Niccolini P, Lamacchia M, Rossi M, Iervasi G, Ferrannini E. Expression of thyrotropin and thyroid hormone receptors in adipose tissue of patients with morbid obesity and/or type 2 diabetes: effects of weight loss. Int J Obes (Lond) 2009;33:1001–1006.
36. Ortega FJ, Moreno-Navarrete JM, Ribas V, et al. Subcutaneous fat shows higher thyroid hormone receptor-alpha1 gene expression than omental fat. Obesity (Silver Spring). 2009; 17:2134–2141.
37. Polotsky HN, Brokhin M, Omry G, et al. Iatrogenic hyperthyroidism does not promote weight loss or prevent ageing-related increases in body mass in thyroid cancer survivors. Clin Endocrinol (Oxf). 2012; 76:582–585.
38. Radetti G, Kleon W, Buzi F, Crivellaro C, Pappalardo L, di Iorgi N, Maghnie M. Thyroid function and structure are affected in childhood obesity. J Clin Endocrinol Metab. 2008;93:4749–4754.
2008;93:4749–4754.
39. Reinehr T. Obesity and thyroid function. Mol Cell Endocrinol 2010; 316:165–171.
40. Reinehr T, de Sousa G, Andler W. Hyperthyrotropinemia in obese children is reversible after weight loss and is not related to lipids. J Clin Endocrinol Metab. 2006; 91:3088–3091.
41. Rotondi M., Cappelli C., Leporati P. A hypoechoic pattern of the thyroid at ultrasound does not indicate autoimmune thyroid diseases in patients with morbid obesity, European Journal of Endocrinology.2010; 163: 105–109.
42. Rotondi M, Leporati P, La Manna A, Pirali B, Mondello T, Fonte R, Magri F, Chiovato L. Raised serum TSH levels in patients with morbid obesity: is it enough to diagnose subclinical hypothyroidism? Eur J Endocrinol. 2009; 160:403–408.
43. Scarabottolo L, Trezzi E, Roma P. Experimental hypothyroidism modulates the expression of the low density lipoprotein receptor by the liver. Atherosclerosis, March 1. 1986; 59(3): 329-33.
44. Sorisky A., Bell A. Gagnon A. TSH receptor in adipose cells. Hormon. Met. Res. 2000; V. 32. P. 468–474.
TSH receptor in adipose cells. Hormon. Met. Res. 2000; V. 32. P. 468–474.
45. Svare A, Nilsen TI, Bjøro T, et al. Serum TSH related to measures of body mass: longitudinal data from the HUNT Study, Norway. Clin Endocrinol (Oxf). 2011; 74:769–775.
46. Tang MH, Chen SP, Ng SW, et al. Case series on a diversity of illicit weightreducing agents: from the well known to the unexpected. Br J Clin Pharmacol 2011; 71:250–253.
47. Vanderpump M., Tunbridge W., French J. et al. The incidence of thyroid disorders in the community: a twenty year follow up of the Whickham survey.Clin. Endocrinol. 1995; V. 43(1). P. 55–68.
48. Weaver JU. Classical endocrine diseases causing obesity. Front Horm Res, January 1. 2008; 36: 212-28.
49. Wieshammer S. Et al. Acute hypothyroidism slows the rate of left ventricular diastolic relaxation. Can.J.Physiol.pharmacol. 1989; Vol.67.P.1007-1010.
50. Yen Paul M. Physiological and Molecular Basis of Thyroid Hormone Action. Physiol Rev. 2001;Vol. 81 no. 3. 1097-114.
81 no. 3. 1097-114.
51. Zulewski H., Muller B., Exer P. et al. Estimation of tissue hypothyroidism by a new clinical score: evaluation of patients with various grades of hypothyroidism and controls. J. of Clin. Endocrinol. and Metab. 1997; V. 82, N 3. P. 771–776.
Главная•Новости•Наука•
Европейское эндокринное общество...
Европейское общество эндокринологии (ESE) опубликовало клинические рекомендации по диагностике эндокринных заболеваний у пациентов с ожирением, согласно которым предлагается их обязательное обследование на гипотиреоз. Полный текст рекомендаций представлен в European Journal of Endocrinology.
Фото: depositphotos.com
https://eje.bioscientifica.com/view/journals/eje/182/1/EJE-19-0893.xml
Авторы рекомендаций отмечают, что диагностика гипотиреоза предлагается для всех пациентов, поскольку заболевание часто встречается у людей с ожирением, при этом скрининг гиперкортицизма, гипогонадизма, гонадной дисфункции и прочих гормональных нарушений целесообразен только при наличии других проявлений этих заболеваний. Для данного руководства использован такой критерий ожирения, как ИМТ более 30 кг/м2.
Для данного руководства использован такой критерий ожирения, как ИМТ более 30 кг/м2.
Ключевые рекомендации:
Скрининг гипотиреоза

Скрининг гиперкортицизма
Скрининг гипогонадизма (у мужчин)
 При этом необходимо принять во внимание противопоказания данного варианта лечения. Заместительная терапия тестостероном не рекомендуется в качестве первоочередной меры для повышения фертильности.
При этом необходимо принять во внимание противопоказания данного варианта лечения. Заместительная терапия тестостероном не рекомендуется в качестве первоочередной меры для повышения фертильности.Скрининг гонадной дисфункции (у женщин)
Indian J Endocrinol Metab. 2016 июль-август; 20(4): 554–557.
doi: 10.4103/2230-8210.183454
Информация об авторе Информация об авторских правах и лицензии Отказ от ответственности
Согласно распространенному мнению, причиной ожирения является гипотиреоз. Однако причинно-следственная связь между ними вызывает споры. Явный гипотиреоз связан с умеренным увеличением веса, но нет ясности в отношении субклинического гипотиреоза. Новая точка зрения указывает на то, что изменения уровня тиреотропного гормона (ТТГ) вполне могут быть вторичными по отношению к ожирению. Растущая распространенность ожирения еще больше затрудняет определение нормального диапазона ТТГ в популяционных исследованиях. Статус тиреоидных аутоантител может помочь в постановке диагноза субклинического гипотиреоза при ожирении. Высокий уровень лептина может играть роль в гипертиреотропинемии при ожирении, а также повышать восприимчивость к аутоиммунитету щитовидной железы и последующему гипотиреозу. При явном гипотиреозе лечение L-T4 оказывает лишь незначительное влияние на снижение массы тела; польза при субклиническом гипотиреозе не установлена, и нет данных, подтверждающих использование гормонов щитовидной железы у пациентов с эутиреоидным ожирением.
Явный гипотиреоз связан с умеренным увеличением веса, но нет ясности в отношении субклинического гипотиреоза. Новая точка зрения указывает на то, что изменения уровня тиреотропного гормона (ТТГ) вполне могут быть вторичными по отношению к ожирению. Растущая распространенность ожирения еще больше затрудняет определение нормального диапазона ТТГ в популяционных исследованиях. Статус тиреоидных аутоантител может помочь в постановке диагноза субклинического гипотиреоза при ожирении. Высокий уровень лептина может играть роль в гипертиреотропинемии при ожирении, а также повышать восприимчивость к аутоиммунитету щитовидной железы и последующему гипотиреозу. При явном гипотиреозе лечение L-T4 оказывает лишь незначительное влияние на снижение массы тела; польза при субклиническом гипотиреозе не установлена, и нет данных, подтверждающих использование гормонов щитовидной железы у пациентов с эутиреоидным ожирением.
Ключевые слова: Гипертиреотропинемия, гипотиреоз, лептин, ожирение, аутоиммунитет щитовидной железы
Ожирение и гипотиреоз — два общих клинических состояния, которые тесно связаны друг с другом. Эта ссылка стала более актуальной в контексте беспрецедентного роста распространенности ожирения во всем мире. Ожирение обычно расценивается пациентами как вторичное по отношению к дисфункции щитовидной железы. Новая точка зрения указывает на то, что изменения уровня тиреотропного гормона (ТТГ) вполне могут быть вторичными по отношению к ожирению. Недавние данные также выявили связь между ожирением и аутоиммунитетом щитовидной железы, при этом гормон адипоцитов лептин, по-видимому, является ключевым фактором, связывающим эти два состояния. В этой статье мы рассмотрим интригующую взаимосвязь между ожирением и гипотиреозом и вытекающие из этого клинические последствия.
Эта ссылка стала более актуальной в контексте беспрецедентного роста распространенности ожирения во всем мире. Ожирение обычно расценивается пациентами как вторичное по отношению к дисфункции щитовидной железы. Новая точка зрения указывает на то, что изменения уровня тиреотропного гормона (ТТГ) вполне могут быть вторичными по отношению к ожирению. Недавние данные также выявили связь между ожирением и аутоиммунитетом щитовидной железы, при этом гормон адипоцитов лептин, по-видимому, является ключевым фактором, связывающим эти два состояния. В этой статье мы рассмотрим интригующую взаимосвязь между ожирением и гипотиреозом и вытекающие из этого клинические последствия.
Состав тела и гормоны щитовидной железы тесно связаны. Гормоны щитовидной железы регулируют основной обмен, термогенез и играют важную роль в метаболизме липидов и глюкозы, приеме пищи и окислении жиров.[1] Дисфункция щитовидной железы связана с изменениями массы и состава тела, температуры тела и общего расхода энергии и энергии в покое (REE) независимо от физической активности.
Гипотиреоз связан со снижением термогенеза, снижением скорости метаболизма, а также было показано, что он коррелирует с более высоким индексом массы тела (ИМТ) и более высокой распространенностью ожирения.[2] Имеются клинические данные, свидетельствующие о том, что даже легкая дисфункция щитовидной железы в форме субклинического гипотиреоза связана со значительными изменениями массы тела и представляет собой фактор риска избыточной массы тела и ожирения [2], однако это остается серой областью. Кроме того, было отмечено, что небольшие изменения уровня ТТГ в сыворотке, вызванные минимальными изменениями дозы L-T4 во время заместительной терапии, связаны со значительными изменениями REE у пациентов с гипотиреозом [3]. Однако данных о фактической степени увеличения и потери веса при лечении L-T4 при гипотиреозе недостаточно.
Имеющиеся данные свидетельствуют о том, что незначительные изменения функции щитовидной железы, находящиеся в пределах лабораторных норм, также способствуют тенденции к увеличению веса,[4] хотя это не было подтверждено во всех исследованиях. Сообщалось об обратной корреляции между свободным Т4 (свТ4) и ИМТ, даже когда свТ4 остается в пределах нормы;[3] накопление жира было связано с более низким свТ4 и более высоким уровнем ТТГ у лиц с небольшим избыточным весом и эутиреозом, что приводило к положительному результату. корреляция между ТТГ и прогрессирующим увеличением веса со временем.[5] Изменение функции щитовидной железы с нормальной регуляцией обратной связи может быть первичным событием, вызывающим изменения расхода энергии с последующим увеличением ИМТ и массы тела.[4]
Сообщалось об обратной корреляции между свободным Т4 (свТ4) и ИМТ, даже когда свТ4 остается в пределах нормы;[3] накопление жира было связано с более низким свТ4 и более высоким уровнем ТТГ у лиц с небольшим избыточным весом и эутиреозом, что приводило к положительному результату. корреляция между ТТГ и прогрессирующим увеличением веса со временем.[5] Изменение функции щитовидной железы с нормальной регуляцией обратной связи может быть первичным событием, вызывающим изменения расхода энергии с последующим увеличением ИМТ и массы тела.[4]
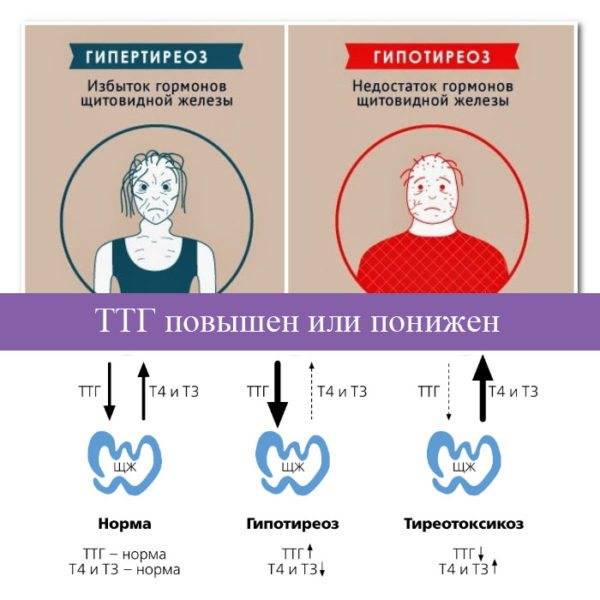
Уровни ТТГ находятся на верхней границе нормы или слегка повышены у детей, подростков и взрослых с ожирением и положительно коррелируют с ИМТ.[4] Сообщалось о низком fT4 с умеренным повышением уровней T3 или свободного T3 (fT3) у пациентов с ожирением.[6] Прогрессирующее накопление жира было связано с параллельным увеличением уровней ТТГ и свТ3 независимо от чувствительности к инсулину и метаболических параметров, а также была отмечена положительная связь между соотношением свТ3 и свТ4, окружностью талии и ИМТ у пациентов с ожирением [7]. Хотя типичная картина высокого ТТГ, низкого свТ4 и высокого свТ3 является наиболее распространенной, различные исследования взрослых людей с ожирением сообщают о нормальных, повышенных или сниженных концентрациях гормонов щитовидной железы и ТТГ.
Хотя типичная картина высокого ТТГ, низкого свТ4 и высокого свТ3 является наиболее распространенной, различные исследования взрослых людей с ожирением сообщают о нормальных, повышенных или сниженных концентрациях гормонов щитовидной железы и ТТГ.
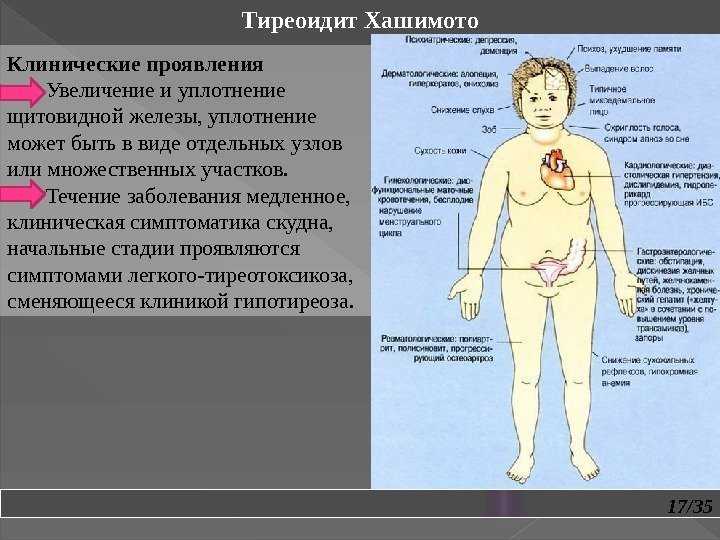
У детей с ожирением наиболее частой аномалией является гипертиреотропинемия. Недавно также было показано, что педиатрические пациенты с ожирением часто имеют ультразвуковую картину щитовидной железы, которая в высокой степени указывает на тиреоидит Хашимото. Однако эти результаты не связаны с продукцией аутоантител к щитовидной железе.
Причины, лежащие в основе этих изменений функций щитовидной железы, неизвестны. Одна теория предполагает повышенную активность дейодиназы, приводящую к высокой скорости превращения Т4 в Т3. Это интерпретируется как защитный механизм у людей с ожирением, способный противодействовать накоплению жира за счет увеличения расхода энергии.[8] Другим возможным механизмом является компенсаторное увеличение секреции ТТГ и свТ3 в попытке преодолеть сниженную чувствительность тканей к циркулирующим гормонам щитовидной железы из-за сниженной экспрессии как ТТГ, так и гормонов щитовидной железы в адипоцитах у лиц с ожирением [9]. ] Высокие уровни лептина, обнаруживаемые у людей с ожирением, являются еще одной потенциальной причиной. Основное действие лептина заключается в том, чтобы централизованно сообщать о количестве жира, что приводит к снижению аппетита и потребления пищи. Также было показано, что лептин централизованно стимулирует транскрипцию протиреотропин-рилизинг-гормона (ТРГ) и, следовательно, также транскрипцию ТРГ и ТТГ. Лептин также усиливает активность дейодиназ. Дальнейшее объяснение заключается в том, что воспалительные цитокины, секретируемые из жировой ткани, такие как фактор некроза опухоли альфа, интерлейкин (IL)-1 и IL-6, ингибируют экспрессию мРНК симпортера натрия/йодида и активность поглощения йодида.
] Высокие уровни лептина, обнаруживаемые у людей с ожирением, являются еще одной потенциальной причиной. Основное действие лептина заключается в том, чтобы централизованно сообщать о количестве жира, что приводит к снижению аппетита и потребления пищи. Также было показано, что лептин централизованно стимулирует транскрипцию протиреотропин-рилизинг-гормона (ТРГ) и, следовательно, также транскрипцию ТРГ и ТТГ. Лептин также усиливает активность дейодиназ. Дальнейшее объяснение заключается в том, что воспалительные цитокины, секретируемые из жировой ткани, такие как фактор некроза опухоли альфа, интерлейкин (IL)-1 и IL-6, ингибируют экспрессию мРНК симпортера натрия/йодида и активность поглощения йодида.
Было обнаружено, что гипертиреотропинемия у пациентов с ожирением возвращается после потери веса, вызванной либо бариатрической хирургией, либо гипокалорийной диетой. Потеря веса вызывает значительное снижение уровней fT3 и ТТГ в сыворотке [4]. Кажется, что даже простые изменения образа жизни, характеризующиеся увеличением физической активности и улучшением состава тела без сопутствующих изменений ИМТ, приводят к снижению ТТГ и свТ3 [10]. Изменение состава тела уменьшает состояние воспаления, снижает секрецию цитокинов и, как следствие, ухудшение функции щитовидной железы. Это явление также означает, что аутоиммунное разрушение тироцитов не является причиной повышения уровня ТТГ в сыворотке, а изменения показателей функции щитовидной железы в значительной степени носят функциональный характер. .
Изменение состава тела уменьшает состояние воспаления, снижает секрецию цитокинов и, как следствие, ухудшение функции щитовидной железы. Это явление также означает, что аутоиммунное разрушение тироцитов не является причиной повышения уровня ТТГ в сыворотке, а изменения показателей функции щитовидной железы в значительной степени носят функциональный характер. .
Связь между ожирением и риском аутоиммунной дисфункции щитовидной железы (АИТД), которая является основной причиной гипотиреоза у взрослых, представляет собой серую область. Сообщалось, что распространенность АЗИТ при ожирении составляет 12,4% у детей и от 10% до 60% у взрослых.[11] Марзулло и др. . обратились к интригующей гипотезе о связи между ожирением, лептином, аутоиммунитетом и гипотиреозом. Это исследование показало, что ожирение является фактором риска аутоиммунитета щитовидной железы, тем самым установив связь между основной причиной приобретенной недостаточности щитовидной железы и ожирением.[12] Это исследование, а также другие исследования подтверждают роль аутоиммунного субклинического гипотиреоза в патогенезе ожирения. [13]
[13]
Термогенно активная бурая жировая ткань (БЖТ) обнаружена у взрослых. Следовательно, наличие термогенно активной БЖТ D2 у взрослого человека является клинически важным. В последние годы наличие BAT было признано важной мишенью для лечения ожирения. Было обнаружено, что энергетический гомеостаз в BAT в значительной степени зависит от передачи сигналов гормонов щитовидной железы. Передача сигналов гормонов щитовидной железы, особенно путем индукции дейодиназ типа II, играет ключевую роль в адипогенезе коричневой ткани. BAT активируется местным действием, опосредованным D2 (дейодиназой II типа). D2 увеличивает экспрессию гена Ppargc1a за счет усиления передачи сигналов гормонов щитовидной железы, что коактивирует рецепторы гормонов щитовидной железы, что приводит к увеличению экспрессии гена Ucp1. Dio2 также активируется усилением (трийодтиронина) передачи сигналов T3. Эти (дейодиназа II типа) D2-зависимые пути придают зрелым коричневым адипоцитам их полную термогенную идентичность. Зависимый от D2 T3 необходим для функционирования BAT, а также для коричневого адипогенеза, как показали доклинические испытания и исследования клеточных линий. Таким образом, активация BAT у взрослых, в частности, посредством путей, опосредованных гормонами щитовидной железы, может играть потенциальную роль в лечении ожирения. [14]
Зависимый от D2 T3 необходим для функционирования BAT, а также для коричневого адипогенеза, как показали доклинические испытания и исследования клеточных линий. Таким образом, активация BAT у взрослых, в частности, посредством путей, опосредованных гормонами щитовидной железы, может играть потенциальную роль в лечении ожирения. [14]
С клинической точки зрения ожирение и умеренная недостаточность щитовидной железы являются распространенными заболеваниями и часто сосуществуют. Индийское исследование показало, что среди страдающих ожирением у 33% был явный, а у 11% — субклинический гипотиреоз. Кроме того, было показано, что ожирение чаще встречалось (46% против 34%) при явном, чем при субклиническом гипотиреозе.[13]
Клиницисты должны быть особенно внимательны к возможности дисфункции щитовидной железы у пациентов с ожирением. Проблема заключается в выявлении лиц с ожирением, страдающих легким дефицитом гормонов щитовидной железы. С одной стороны, повышенный уровень ТТГ может быть просто функциональным следствием ожирения. С другой стороны, тиреоидная недостаточность, особенно субклиническая форма, у пациентов с ожирением может оставаться невыявленной. Эти пациенты будут продолжать набирать вес и у них разовьется нарушенный липидный профиль, тем самым сводя связь щитовидной железы/ожирения к полному кругу.
С другой стороны, тиреоидная недостаточность, особенно субклиническая форма, у пациентов с ожирением может оставаться невыявленной. Эти пациенты будут продолжать набирать вес и у них разовьется нарушенный липидный профиль, тем самым сводя связь щитовидной железы/ожирения к полному кругу.
Возникает вопрос, следует ли диагностировать у пациента с ожирением субклинический гипотиреоз только на основании повышенного уровня ТТГ в сыворотке. Имеющиеся данные свидетельствуют о том, что просто повышенный уровень ТТГ в сыворотке крови может быть недостаточным для диагностики субклинического гипотиреоза у пациентов с морбидным ожирением. Таким образом, представляется разумным измерять уровни циркулирующих в плазме тиреоидных гормонов и аутоантител к щитовидной железе у этих пациентов, чтобы подтвердить диагноз аутоиммунной недостаточности щитовидной железы.[11]
У детей с ожирением могут быть обнаружены различные степени изменений функции щитовидной железы и УЗИ щитовидной железы. Рекомендуется соблюдать осторожность при диагностике тиреоидита Хашимото у таких пациентов. Диагноз не должен основываться только на патологическом УЗИ без установления наличия антитиреоидных антител.
Рекомендуется соблюдать осторожность при диагностике тиреоидита Хашимото у таких пациентов. Диагноз не должен основываться только на патологическом УЗИ без установления наличия антитиреоидных антител.
Другой важный вопрос – быть беспристрастным и не приписывать все увеличение веса гипотиреозу. Мы должны помнить, что существует значительная часть пациентов с явным гипотиреозом, но худощавых. При всем сказанном и сделанном существует недостаток данных относительно степени фактического увеличения массы тела при гипотиреозе и величины потери массы тела после восстановления эутиреоза с помощью лечения L-T4. Имеющиеся ограниченные данные показывают, что, вопреки распространенному мнению, лечение явного гипотиреоза приводит только к умеренной потере веса, и это не обязательно у всех пациентов.
Также очень важно отметить, что, хотя гормоны щитовидной железы часто использовались в попытках вызвать потерю веса у пациентов с ожирением и эутиреозом, нет показаний для их введения для контроля массы тела, за исключением пациентов с ожирением и гипотиреозом.
В ближайшем будущем растущая распространенность ожирения может затруднить определение нормального уровня ТТГ в популяционных исследованиях. Легкая гипертиреотропинемия вполне может быть вторичной по отношению к ожирению, поэтому статус аутоантител к щитовидной железе может помочь в постановке диагноза субклинического гипотиреоза при ожирении. Существует самое скромное влияние лечения L-T4 на снижение массы тела при явном гипотиреозе, а польза при субклиническом гипотиреозе не установлена. Нет никаких показаний к назначению L-T4 для контроля массы тела, за исключением пациентов с ожирением и гипотиреозом. Необходимы дальнейшие исследования, чтобы определить, является ли субклинический гипотиреоз причиной развития ожирения. Необходимо изучить связь между лептином, аутоиммунитетом щитовидной железы и развитием последующего гипотиреоза. Вполне возможно, что выбранные аналоги щитовидной железы могут быть средством для улучшения потери веса за счет увеличения расхода энергии у пациентов с ожирением и низким уровнем Т3 во время продолжительной гипокалорийной депривации. [15]
[15]
Нет.
Конфликт интересов отсутствует.
1. Розенбаум М., Хирш Дж., Мерфи Э., Лейбель Р.Л. Влияние изменений массы тела на углеводный обмен, экскрецию катехоламинов и функцию щитовидной железы. Am J Clin Nutr. 2000;71:1421–32. [PubMed] [Google Scholar]
2. Danforth E, Jr, Horton ES, O'Connell M, Sims EA, Burger AG, Ingbar SH, et al. Диетические изменения метаболизма гормонов щитовидной железы при переедании. Джей Клин Инвест. 1979;64:1336–47. [Бесплатная статья PMC] [PubMed] [Google Scholar]
3. Knudsen N, Laurberg P, Rasmussen LB, Bülow I, Perrild H, Ovesen L, et al. Небольшие различия в функции щитовидной железы могут иметь значение для индекса массы тела и возникновения ожирения в популяции. J Clin Endocrinol Metab. 2005;90:4019–24. [PubMed] [Google Scholar]
4. Бионди Б. Щитовидная железа и ожирение: интригующая взаимосвязь. J Clin Endocrinol Metab. 2010;95:3614–7. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
5. Reinehr T, de Sousa G, Andler W. Гипертиреотропинемия у детей с ожирением обратима после потери веса и не связана с липидами. J Clin Endocrinol Metab. 2006;91:3088–91. [PubMed] [Google Scholar]
6. Tagliaferri M, Berselli ME, Calò G, Minocci A, Savia G, Petroni ML, et al. Субклинический гипотиреоз у пациентов с ожирением: связь с расходом энергии в покое, сывороточным лептином, составом тела и профилем липидов. Обес Рез. 2001; 9: 196–201. [PubMed] [Google Scholar]
7. Chomard P, Vernhes G, Autissier N, Debry G. Сывороточные концентрации общего T4, T3, обратного T3 и свободного T4, T3 у пациентов с умеренным ожирением. Хум Нутр Клин Нутр. 1985; 39: 371–38. [PubMed] [Академия Google]
8. Longhi S, Radetti G. Функция щитовидной железы и ожирение. J Clin Res Pediatr Endocrinol. 2013; 5 (Прил. 1): 40–4. [Бесплатная статья PMC] [PubMed] [Google Scholar]
9. Nannipieri M, Cecchetti F, Anselmino M, Camastra S, Niccolini P, Lamacchia M, et al. Экспрессия рецепторов тиреотропина и гормонов щитовидной железы в жировой ткани пациентов с патологическим ожирением и/или диабетом 2 типа: влияние потери веса. Int J Obes (Лондон) 2009; 33: 1001–6. [PubMed] [Google Scholar]
Экспрессия рецепторов тиреотропина и гормонов щитовидной железы в жировой ткани пациентов с патологическим ожирением и/или диабетом 2 типа: влияние потери веса. Int J Obes (Лондон) 2009; 33: 1001–6. [PubMed] [Google Scholar]
10. Radetti G, Longhi S, Baiocchi M, Cassar W, Buzi F. Изменения в образе жизни улучшают состав тела, функцию щитовидной железы и структуру тела у детей с ожирением. Дж Эндокринол Инвест. 2012;35:281–5. [PubMed] [Академия Google]
11. Ротонди М., Лепорати П., Ла Манна А., Пирали Б., Монделло Т., Фонте Р. и др. Повышение уровня ТТГ в сыворотке крови у пациентов с морбидным ожирением: достаточно ли этого для диагностики субклинического гипотиреоза? Евр Дж Эндокринол. 2009; 160:403–8. [PubMed] [Google Scholar]
12. Marzullo P, Minocci A, Tagliaferri MA, Guzzaloni G, Di Blasio A, De Medici C, et al. Исследования гормонов щитовидной железы и антител при ожирении: уровни лептина связаны с аутоиммунитетом щитовидной железы независимо от биоантропометрических, гормональных и связанных с массой тела детерминант. J Clin Endocrinol Metab. 2010;95: 3965–72. [PubMed] [Google Scholar]
J Clin Endocrinol Metab. 2010;95: 3965–72. [PubMed] [Google Scholar]
13. Верма А., Джаяраман М., Кумар Х.К., Моди К.Д. Гипотиреоз и ожирение? Причина или следствие. Saudi Med J. 2008; 29:1135–8. [PubMed] [Google Scholar]
14. Bianco AC, McAninch EA. Роль гормонов щитовидной железы и бурой жировой ткани в энергетическом гомеостазе. Ланцет Диабет Эндокринол. 2013;1:250–8. [Бесплатная статья PMC] [PubMed] [Google Scholar]
15. Ladenson PW, Kristensen JD, Ridgway EC, Olsson AG, Carlsson B, Klein I, et al. Использование аналога гормона щитовидной железы эпротирома при дислипидемии, леченной статинами. N Engl J Med. 2010;362:906–16. [PubMed] [Google Scholar]
1. Риобо Серван П. Ожирение и диабет. Нутр Хосп. (2013) 28 (Приложение 5): 138–43. 10.3305/nh.2013.28.sup5.6929 [PubMed] [CrossRef] [Google Scholar]
2. Mitchell AB, Cole JW, McArdle PF, Cheng YC, Ryan KA, Sparks MJ, et al. Ожирение увеличивает риск ишемии инсульт у молодых людей. Гладить. (2015) 46:1690–2. 10.1161/СТРОКЕАГА.115.008940 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Ожирение увеличивает риск ишемии инсульт у молодых людей. Гладить. (2015) 46:1690–2. 10.1161/СТРОКЕАГА.115.008940 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
3. Afshin A, Forouzanfar MH, Reitsma MB, Sur P, Estep K, Lee A, et al. Влияние избыточного веса и ожирения на здоровье в 195 Страны старше 25 лет. N Engl J Med. (2017) 377:13–27. 10.1056/NEJMoa1614362 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
4. Taylor PN, Albrecht D, Scholz A, Gutierrez-Buey G, Lazarus JH, Dayan CM, et al. Глобальная эпидемиология гипертиреоза и гипотиреоз. Нат Рев Эндокринол. (2018) 14:301–16. 10.1038/nrendo.2018.18 [PubMed] [CrossRef] [Google Scholar]
5. Томер Ю. Механизмы аутоиммунных заболеваний щитовидной железы: от генетики к эпигенетике. Анну Рев Патол. (2014) 9:147–56. 10.1146/annurev-pathol-012513-104713 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
6. Baumgartner C, da Costa BR, Collet TH, Feller M, Floriani C, Bauer DC, et al. y Функция щитовидной железы в пределах нормы, субклинический гипотиреоз и риск мерцательной аритмии. Тираж. (2017) 136:2100–16. 10.1161/CIRCULATIONAHA.117.028753 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
y Функция щитовидной железы в пределах нормы, субклинический гипотиреоз и риск мерцательной аритмии. Тираж. (2017) 136:2100–16. 10.1161/CIRCULATIONAHA.117.028753 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
7. Journy NMY, Bernier MO, Doody MM, Alexander BH, Linet MS, Kitahara CM. Гипертиреоз, гипотиреоз и смертность от конкретных причин в большой группе женщин. Щитовидная железа. (2017) 27:1001–10. 10.1089/thy.2017.0063 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
8. Бионди Б. Щитовидная железа и ожирение: интригующая взаимосвязь. Дж. Клин. Эндокринол. Метаб. (2010) 95:3614–17. 10.1210/jc.2010-1245 [PubMed] [CrossRef] [Google Scholar]
9. Cooper DS, Laurberg P. Гипертиреоз при беременности. Ланцет Диаб Эндокринол. (2013) 1: 238–49. 10.1016/S2213-8587(13)70086-X [PubMed] [CrossRef] [Google Scholar]
10. Burch HB, Cooper DS. Лечение болезни Грейвса: обзор. ДЖАМА. (2015) 314:2544–54. 10.1001/jama.2015.16535 [PubMed] [CrossRef] [Google Scholar]
11. Антонелли А., Феррари С.М., Коррадо А., Ди Доменикантонио А., Фаллахи П. Аутоиммунные заболевания щитовидной железы. Аутоиммун Rev. (2015) 14:174–80. 10.1016/j.autrev.2014.10.016 [PubMed] [CrossRef] [Google Scholar]
Антонелли А., Феррари С.М., Коррадо А., Ди Доменикантонио А., Фаллахи П. Аутоиммунные заболевания щитовидной железы. Аутоиммун Rev. (2015) 14:174–80. 10.1016/j.autrev.2014.10.016 [PubMed] [CrossRef] [Google Scholar]
12. Копельман П.Г. Гормоны и ожирение. Baillieres Clin Endocrinol Metab. (1994) 8:549–75. 10.1016/S0950-351X(05)80286-1 [PubMed] [CrossRef] [Google Scholar]
13. Pearce EN. Гормоны щитовидной железы и ожирение. Curr Opin Endocrinol Diabetes Obes. (2012) 19:408–13. 10.1097/MED.0b013e328355cd6c [PubMed] [CrossRef] [Google Scholar]
14. Бхоумик С.К., Дасари Г., Левенс К.Л., Реттиг К.Р. Распространенность повышенного уровня тиреотропного гормона в сыворотке крови при детском/подростковом ожирении и аутоиммунных заболеваний щитовидной железы в подгруппе. J Natl Med Assoc. (2007) 99:773–6. 10.1016/С0929-6646(07)60013-8 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
15. Marzullo P, Minocci A, Tagliaferri MA, Guzzaloni G, Di Blasio A, De Medici C, et al. .. Исследования гормонов щитовидной железы и антител при ожирении: уровни лептина связаны с аутоиммунитетом щитовидной железы независимо от биоантропометрических, гормональных и связанных с весом детерминант. J Clin Endocrinol Metab. (2010) 95:3965–72. 10.1210/jc.2009-2798 [PubMed] [CrossRef] [Google Scholar]
.. Исследования гормонов щитовидной железы и антител при ожирении: уровни лептина связаны с аутоиммунитетом щитовидной железы независимо от биоантропометрических, гормональных и связанных с весом детерминант. J Clin Endocrinol Metab. (2010) 95:3965–72. 10.1210/jc.2009-2798 [PubMed] [CrossRef] [Google Scholar]
16. Dekelbab BH, Abou Ouf HA, Jain I. Распространенность повышенных уровней тиреотропного гормона у детей и подростков с ожирением. Эндокр Практ. (2010) 16: 187–90. 10.4158/EP09176.OR [PubMed] [CrossRef] [Google Scholar]
17. Moher D, Liberati A, Tetzlaff J, Altman DG. Предпочтительные элементы отчетности для систематических обзоров и метаанализов: заявление PRISMA. БМЖ. (2009) 339:b2535. 10.1136/bmj.b2535 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
18. Margulis AV, Pladevall M, Riera-Guardia N, Varas-Lorenzo C, Hazell L, Berkman ND, et al.. Оценка качества обсервационных исследований в систематическом обзоре безопасности лекарственных средств, сравнение двух инструментов: шкалы Ньюкасла-Оттавы и банка данных RTI. Клин Эпидемиол. (2014) 6:359–68. 10.2147/CLEP.S66677 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Клин Эпидемиол. (2014) 6:359–68. 10.2147/CLEP.S66677 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
19. DerSimonian R, Laird N. Метаанализ в клинических испытаниях. Контрольные клинические испытания. (1986) 7:177–88. 10.1016/0197-2456(86)
-2 [PubMed] [CrossRef] [Google Scholar]
20. Higgins JP, Thompson SG, Deeks JJ, Altman DG. Измерение несогласованности в мета-анализах. БМЖ. (2003) 327: 557–60. 10.1136/bmj.327.7414.557 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
тестовое задание. БМЖ. (1997) 315:629–34. 10.1136/bmj.315.7109.629 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
22. Peters JL, Sutton AJ, Jones DR, Abrams KR, Rushton L. Эффективность метода обрезки и заполнения в наличие систематической ошибки публикации и неоднородности между исследованиями. Стат мед. (2007) 26:4544–62. 10.1002/sim.2889 [PubMed] [CrossRef] [Google Scholar]
23. Римм А.А., Вернер Л.Х., Изерлоо Б.В., Бернштейн Р.А. Взаимосвязь ожирения и заболеваний у 73 532 женщин, страдающих ожирением. Представитель общественного здравоохранения (1975) 90:44–51. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Представитель общественного здравоохранения (1975) 90:44–51. [Бесплатная статья PMC] [PubMed] [Google Scholar]
24. Stichel H, l'Allemand D, Gruters A. Функция щитовидной железы и ожирение у детей и подростков. Горм Рез. (2000) 54:14–9. 10.1159/000063431 [PubMed] [CrossRef] [Google Scholar]
25. Knudsen N, Laurberg P, Rasmussen LB, Bulow I, Perrild H, Ovesen L, et al. Небольшие различия в функции щитовидной железы могут быть важны для массы тела. индекс и распространенность ожирения среди населения. J Clin Endocrinol Metab. (2005) 90:4019–24. 10.1210/jc.2004-2225 [PubMed] [CrossRef] [Google Scholar]
26. Holm IA, Manson JE, Michels KB, Alexander EK, Willett WC, Utiger RD. Курение и другие факторы образа жизни и риск гипертиреоза Грейвса. Arch Intern Med. (2005) 165:1606–11. 10.1001/archinte.165.14.1606 [PubMed] [CrossRef] [Google Scholar]
27. Асволд Б.О., Бьоро Т., Ваттен Л.Дж. Ассоциация уровня ТТГ в сыворотке крови с высокой массой тела различается у курильщиков и никогда не куривших. J Clin Endocrinol Metab. (2009) 94:5023–7. 10.1210/jc.2009-1180 [PubMed] [CrossRef] [Google Scholar]
J Clin Endocrinol Metab. (2009) 94:5023–7. 10.1210/jc.2009-1180 [PubMed] [CrossRef] [Google Scholar]
28. Gopinath B, Wang JJ, Kifley A, Wall JR, Eastman CJ, Leeder SR, et al. Пятилетняя заболеваемость и прогрессирование дисфункции щитовидной железы у пожилых людей. Население. Стажер-медик J. (2010) 40: 642–9. 10.1111/j.1445-5994.2009.02156.x [PubMed] [CrossRef] [Google Scholar]
29. Somwaru LL, Arnold AM, Cappola AR. Предикторы инициации гормонов щитовидной железы у пожилых людей: результаты исследования здоровья сердечно-сосудистой системы. J Gerontol A Biol Sci Med Sci. (2011) 66:809–14. 10.1093/gerona/glr063 [PMC free article] [PubMed] [CrossRef] [Google Scholar]
30. Hemminki K, Li X, Sundquist J, Sundquist K. Риск астмы и аутоиммунных заболеваний и связанных с ними состояний у пациентов, госпитализированных по поводу ожирения . Энн Мед. (2012) 44: 289–95. 10.3109/07853890.2010.547515 [PubMed] [CrossRef] [Google Scholar]
31. Онг К.К., Кух Д., Пирс М.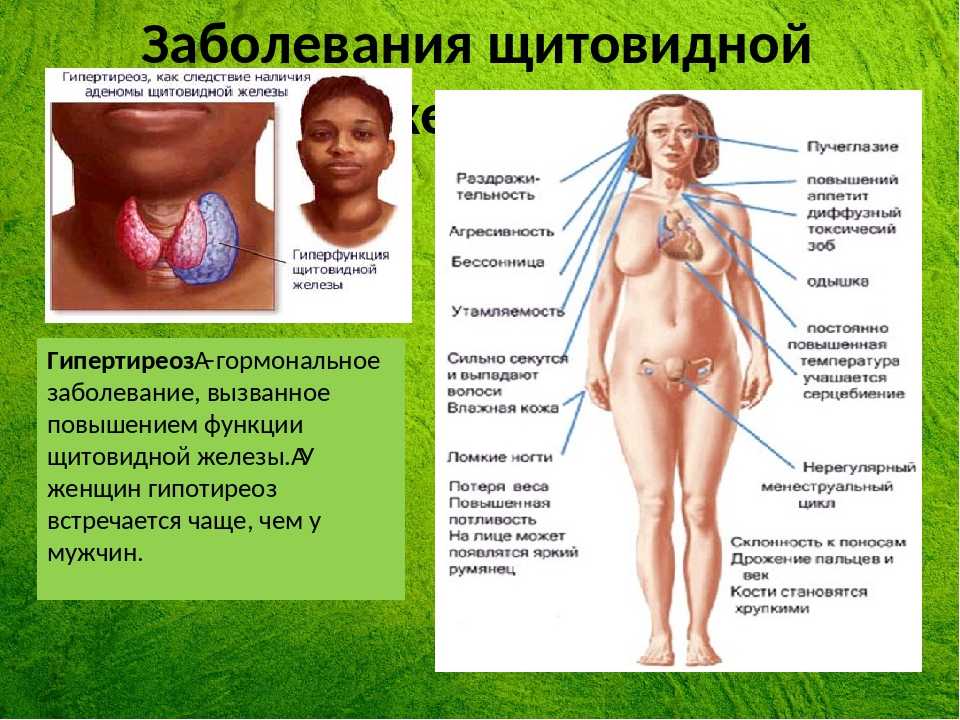 , Франклин Дж.А. Увеличение веса в детстве и аутоиммунитет щитовидной железы в возрасте 60–64 лет: британское когортное исследование 1946 года. J Clin Endocrinol Metab. (2013) 98:1435–42. 10.1210/jc.2012-3761 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
, Франклин Дж.А. Увеличение веса в детстве и аутоиммунитет щитовидной железы в возрасте 60–64 лет: британское когортное исследование 1946 года. J Clin Endocrinol Metab. (2013) 98:1435–42. 10.1210/jc.2012-3761 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
32. Marwaha RK, Tandon N, Garg MK, Ganie MA, Narang A, Mehan N, et al. Влияние индекс массы тела по функциям щитовидной железы у индийских детей. Клин Эндокринол. (2013) 79:424–8. 10.1111/cen.12148 [PubMed] [CrossRef] [Google Scholar]
33. Ittermann T, Thamm M, Schipf S, John U, Rettig R, Volzke H. Связь курения и/или пассивного воздействия табачного дыма на связь между сывороточным тиреотропином и индексом массы тела в больших группах подростков и детей. Щитовидная железа. (2013) 23:262–8. 10.1089/thy.2012.0110 [PubMed] [CrossRef] [Google Scholar]
34. Han C, Li C, Mao J, Wang W, Xie X, Zhou W и др.. Высокий индекс массы тела является индикатором гипотиреоза у матери. , гипотироксинемия и положительная реакция на антитела к тиреоидной пероксидазе на ранних сроках беременности. Биомед Рез Инт. (2015) 2015:351831. 10.1155/2015/351831 [PMC free article] [PubMed] [CrossRef] [Google Scholar]
Биомед Рез Инт. (2015) 2015:351831. 10.1155/2015/351831 [PMC free article] [PubMed] [CrossRef] [Google Scholar]
35. Ghergherehchi R, Hazhir N. Гормональный статус щитовидной железы у детей с ожирением. The Adv Endocrinol Metab. (2015) 6:51–5. 10.1177/2042018815571892 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
36. Korevaar TI, Nieboer D, Bisschop PH, Goddijn M, Medici M, Chaker L, et al. Факторы риска и модель клинического прогнозирования низкая функция щитовидной железы у матери на ранних сроках беременности: два популяционных проспективных когортных исследования. Клин Эндокринол. (2016) 85:902–9. 10.1111/cen.13153 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
37. Гарсия-Гарсия Э., Васкес-Лопес М.А., Гарсия-Фуэнтес Э., Галера-Мартинес Р., Гутьеррес-Реписо С., Гарсия -Escobar I, et al.. Функция щитовидной железы и аутоиммунитет щитовидной железы в связи с массовым статусом и сердечно-сосудистыми факторами риска у детей и подростков: популяционное исследование.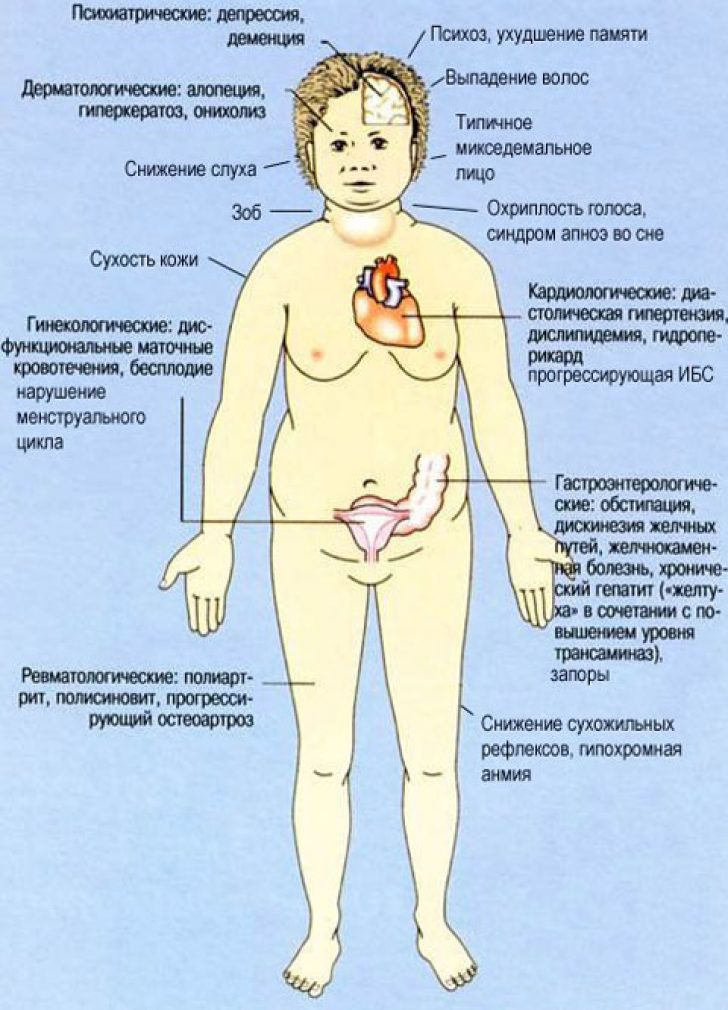 J Clin Res Pediatr Endocrinol. (2016) 8:157–62. 10.4274/jcrpe.2687 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
J Clin Res Pediatr Endocrinol. (2016) 8:157–62. 10.4274/jcrpe.2687 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
38. Amouzegar A, Ghaemmaghami Z, Beigy M, Gharibzadeh S, Mehran L, Tohidi M, et al.. Естественное течение эутиреоза и подсказки для ранней диагностики дисфункции щитовидной железы: Тегеранское исследование щитовидной железы. Щитовидная железа. (2017) 27:616–25. 10.1089/thy.2016.0409 [PubMed] [CrossRef] [Google Scholar]
39. Valdes S, Maldonado-Araque C, Lago-Sampedro A, Lillo-Munoz JA, Garcia-Fuentes E, Perez-Valero V, et al. Референтные значения ТТГ могут быть недостаточными для определения гипотиреоза у лиц с морбидным ожирением: исследование [email protected]. Ожирение. (2017) 25: 788–93. 10.1002/oby.21796 [PubMed] [CrossRef] [Google Scholar]
40. Ornaghi S, Algeri P, Todyrenchuk L, Vertemati E, Vergani P. Влияние чрезмерного индекса массы тела до беременности и аномальной прибавки массы тела во время беременности на исходы беременности у женщин с хронической артериальной гипертензией. Беременность Гипертония. (2018) 12:90–5. 10.1016/j.preghy.2018.04.005 [PubMed] [CrossRef] [Google Scholar]
Беременность Гипертония. (2018) 12:90–5. 10.1016/j.preghy.2018.04.005 [PubMed] [CrossRef] [Google Scholar]
41. Сантини Ф., Марзулло П., Ротонди М., Чеккарини Г., Пагано Л., Ипполито С. и др. Механизмы в эндокринологии: перекрестные помехи между щитовидной железой и жировой тканью: интеграция сигналов в норме и при болезни. Евр Дж Эндокринол. (2014) 171:R137–52. 10.1530/EJE-14-0067 [PubMed] [CrossRef] [Google Scholar]
42. Wang B, Song R, He W, Yao Q, Li Q, Jia X и др. Половые различия в ассоциациях ожирения с гипотиреозом и аутоиммунитетом щитовидной железы среди взрослых китайцев. Фронт Физиол. (2018) 9:1397. 10.3389/fphys.2018.01397 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
43. Матцен Л.Е., Кветный Дж., Педерсен К.К. ТТГ, гормоны щитовидной железы и ядерное связывание Т3 в мононуклеарных клетках крови женщин с ожирением и без него. Scand J Clin Lab Invest. (1989) 49: 249–53. 10.1080/00365518909089090 [PubMed] [CrossRef] [Google Scholar]
44. Strata A, Ugolotti G, Contini C, Magnati G, Pugnoli C, Tirelli F, et al. Щитовидная железа и ожирение: обзор некоторых функциональных тестов при большом ожирении Население. Инт Дж. Обес. (1978) 2:333–40. [PubMed] [Google Scholar]
Strata A, Ugolotti G, Contini C, Magnati G, Pugnoli C, Tirelli F, et al. Щитовидная железа и ожирение: обзор некоторых функциональных тестов при большом ожирении Население. Инт Дж. Обес. (1978) 2:333–40. [PubMed] [Google Scholar]
45. Duntas L, Hauner H, Rosenthal J, Pfeiffer EF. Иммунореактивность тиреотропин-рилизинг-гормона (ТРГ) и функция щитовидной железы при ожирении. Инт Дж. Обес. (1991) 15:83–7. [PubMed] [Google Scholar]
46. Fontenelle LC, Feitosa MM, Severo JS, Freitas TE, Morais JB, Torres-Leal FL и др. Функция щитовидной железы при ожирении человека: основные механизмы. Горм Метаб Рез. (2016) 48: 787–94. 10.1055/s-0042-121421 [PubMed] [CrossRef] [Google Scholar]
47. Sanyal D, Raychaudhuri M. Гипотиреоз и ожирение: интригующая связь. Индийский J Endocrinol Metab. (2016) 20:554–7. 10.4103/2230-8210.183454 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
48. Ротонди М., Лепорати П., Ла Манна А., Пирали Б., Монделло Т., Фонте Р. и др. Повышение уровня ТТГ в сыворотке крови уровни у пациентов с морбидным ожирением: достаточно ли этого для диагностики субклинического гипотиреоза? Евр Дж Эндокринол. (2009 г.) 160:403–8. 10.1530/EJE-08-0734 [PubMed] [CrossRef] [Google Scholar]
Повышение уровня ТТГ в сыворотке крови уровни у пациентов с морбидным ожирением: достаточно ли этого для диагностики субклинического гипотиреоза? Евр Дж Эндокринол. (2009 г.) 160:403–8. 10.1530/EJE-08-0734 [PubMed] [CrossRef] [Google Scholar]
49. Longhi S, Radetti G. Функция щитовидной железы и ожирение. J Clin Res Pediatr Endocrinol. (2013) 5 (Приложение 1): 40–4. 10.4274/jcrpe.856 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
50. Isozaki O, Tsushima T, Nozoe Y, Miyakawa M, Takano K. Регуляция лептином щитовидной железы: негативная регуляция уровня гормонов щитовидной железы у здоровых субъектов и ингибирующее действие на поглощение йодида и экспрессию мРНК Na + /I- симпортера в клетках крысы FRTL-5. Эндокр Дж. (2004) 51:415–23. 10.1507/endocrj.51.415 [PubMed] [CrossRef] [Google Scholar]
51. Jakobs TC, Mentrup B, Schmutzler C, Dreher I, Köhrle J. Провоспалительные цитокины ингибируют экспрессию и функцию 5'-дейодиназы I типа человека в клетках гепатокарциномы HepG2. Евр Дж Эндокринол. (2002) 146: 559–66. 10.1530/eje.0.1460559 [PubMed] [CrossRef] [Google Scholar]
Евр Дж Эндокринол. (2002) 146: 559–66. 10.1530/eje.0.1460559 [PubMed] [CrossRef] [Google Scholar]
52. Kwakkel J, Surovtseva OV, Vries EM, Stap J, Fliers E, Boelen A. Новая роль фермента, активирующего тиреоидные гормоны, дейодиназы 2 типа. при воспалительной реакции макрофагов. Эндокринология. (2014) 155:2725–34. 10.1210/en.2013-2066 [PubMed] [CrossRef] [Google Scholar]
53. Radetti G, Kleon W, Buzi F, Crivellaro C, Pappalardo L, diIorgi N, et al. Функция и структура щитовидной железы затрагиваются при детском ожирении. J Clin Endocrinol Metab. (2008) 93:4749–54. 10.1210/jc.2008-0823 [PubMed] [CrossRef] [Google Scholar]
54. Verbeeten KC, Elks CE, Daneman D, Ong KK. Связь между детским ожирением и последующим диабетом 1 типа: систематический обзор и метаанализ. Диабет Мед. (2011) 28:10–8. 10.1111/j.1464-5491.2010.03160.x [PubMed] [CrossRef] [Google Scholar]
55. Hedstrom AK, Olsson T, Alfredsson L. Высокий индекс массы тела в возрасте до 20 лет связан с повышенным риском рассеянного склероза как у мужчин, так и у женщин. Мульт Склер. (2012) 18:1334–6. 10.1177/1352458512436596 [PubMed] [CrossRef] [Google Scholar]
Мульт Склер. (2012) 18:1334–6. 10.1177/1352458512436596 [PubMed] [CrossRef] [Google Scholar]
56. Gremese E, Tolusso B, Gigante MR, Ferraccioli G. Ожирение как фактор риска и тяжести при ревматических заболеваниях (аутоиммунных хронических воспалительных заболеваниях). Фронт Иммунол. (2014) 5:576. 10.3389/fimmu.2014.00576 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
57. Russolillo A, Iervolino S, Peluso R, Lupoli R, Di Minno A, Pappone N, et al.. Ожирение и псориатический артрит: от патогенеза до клинических результатов и лечения. Ревматология. (2013) 52:62–7. 10.1093/rheumatology/kes242 [PubMed] [CrossRef] [Google Scholar]
58. Vieira-Potter VJ. Воспаление и модуляция макрофагов в жировых тканях. Клеточная микробиология. (2014) 16:1484–92. 10.1111/cmi.12336 [PubMed] [CrossRef] [Google Scholar]
59. Hino J, Nakatani M, Arai Y, Tsuchida K, Shirai M, Miyazato M, et al.. Гиперэкспрессия костного морфогенетического белка-3b (BMP -3b) в жировых тканях защищает от ожирения, вызванного диетой с высоким содержанием жиров. Инт Дж. Обес. (2017) 41:483–8. 10.1038/ijo.2017.15 [PubMed] [CrossRef] [Google Scholar]
Инт Дж. Обес. (2017) 41:483–8. 10.1038/ijo.2017.15 [PubMed] [CrossRef] [Google Scholar]
60. Лоуренко Э.В., Лю А., Матарезе Г., Ла Кава А. Лептин способствует развитию системной красной волчанки за счет увеличения продукции аутоантител и ингибирования иммунной регуляции. Proc Natl Acad Sci USA. (2016) 113:10637–42. 10.1073/pnas.1607101113 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
61. Abella V, Scotece M, Conde J, Pino J, Gonzalez-Gay MA, Gomez-Reino JJ, et al.. Лептин во взаимодействии воспаления, метаболизма и нарушений иммунной системы. Нат Рев Ревматол. (2017) 13:100–9. 10.1038/nrrheum.2016.209 [PubMed] [CrossRef] [Google Scholar]
62. Teixeira PF, Cabral MD, Silva NA, Soares DV, Braulio VB, Couto AP, et al. Лептин сыворотки при явном и субклиническом гипотиреозе: влияние лечения левотироксином и связи с менопаузальным статусом и составом тела. Щитовидная железа. (2009) 19:443–50. 10.1089/thy.2007.0393 [PubMed] [CrossRef] [Google Scholar]
63.