2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
ПОДПИСАТЬСЯ
ПОДПИСАТЬСЯ
Caput ossis metatarsi
English
Определение этой анатомической структуры пока отсутствует
Определение на:
English
Я даю согласие на уступку прав, связанных с моим участием в проекте, в соответствии с Правила и условия пользования сайтом.
Я даю согласие на уступку прав, связанных с моим участием в проекте, в соответствии с Правила и условия пользования сайтом.
Человеческое тело > Systemata musculoskeletalia > Systema skeletale > Кости нижней конечности > Ossa partis liberae membri inferioris > Кости стопы > Плюсневые кости > Os metatarsi > Головка плюсневой кости
Основные структуры: Нет анатомических терминов, относящихся к этой части тела
Системная анатомия > Кости; система скелета > Кости нижней конечности > Свободная часть нижней конечности > Кости стопы > Плюсневые кости [I-V] > Головка плюсневой кости
Основные структуры: Нет анатомических терминов, относящихся к этой части тела
Переводы
Заметили ошибку?
Не стесняйтесь предложить поправку, свою версию перевода или решение по улучшению контента.
Сообщить об ошибке
Ваши комментарии помогают нам улучшить содержимое сайта. Не стесняйтесь предлагать поправки. Мы их внимательно рассмотрим.
Пожалуйста, опишите ошибку
Показать больше
Показать меньше
IMAIOS и некоторые третьи лица используют файлы cookie или подобные технологии, в частности для измерения аудитории. Файлы cookie позволяют нам анализировать и сохранять такую информацию, как характеристики вашего устройства и определенные персональные данные (например, IP-адреса, данные о навигации, использовании и местонахождении, уникальные идентификаторы). Эти данные обрабатываются в следующих целях: анализ и улучшение опыта пользователя и/или нашего контента, продуктов и сервисов, измерение и анализ аудитории, взаимодействие с социальными сетями, отображение персонализированного контента, измерение производительности и привлекательности контента. Для получения дополнительной информации ознакомьтесь с нашей политикой конфиденциальности: privacy policy.
Для получения дополнительной информации ознакомьтесь с нашей политикой конфиденциальности: privacy policy.
Вы можете дать, отозвать или отказаться от согласия на обработку данных в любое время, воспользовавшись нашим инструментом для настройки файлов cookie. Если вы не согласны с использованием данных технологий, это будет расцениваться как отказ от имеющего правомерный интерес хранения любых файлов cookie. Чтобы дать согласие на использование этих технологий, нажмите кнопку «Принять все файлы cookie».
Аналитические файлы сookie
Эти файлы cookiе предназначены для измерения аудитории: статистика посещаемости сайта позволяет улучшить качество его работы.
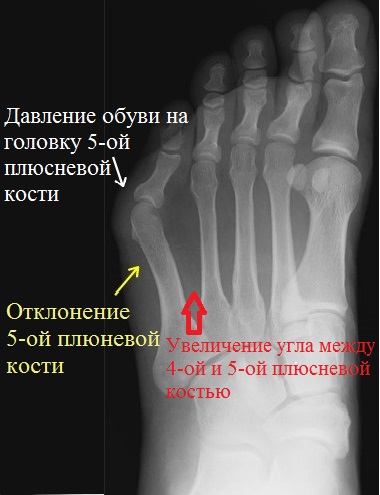
Вальгусная деформация большого пальца (Hallux Valgus), а на языке обывателей «шишки на стопах» является одной из самых распространенных деформаций стопы. Деформация происходит при прогрессировании поперечного плоскостопия из-за смещения головки первой плюсневой кости кнаружи. Большой палец смещается в сторону остальных четырех пальцев. Деформация происходит при прогрессировании поперечного плоскостопия из-за смещения головки первой плюсневой кости кнаружи. Большой палец смещается в сторону остальных четырех пальцев.
Вальгусная деформация большого пальца приводит к воспалению в области суставной сумки, с болезненностью по внутренней поверхности большого пальца. Деформация переднего отдела стопы причиняет большие беспокойства и вызывает нарушение ходьбы. | |
|
Данная патология, в основном, встречается у женщин. Причиной развития искривления пальцев лежит врожденная слабость соединительной ткани. Развитию деформации способствует: длительное ношение тесной модельной обуви, обуви на высоком каблуке и с узким носком, неправильно подобранная обувь. Негативное постоянное влияние такой обуви приводит к прогрессированию поперечного плоскостопия, которое, как правило, лежит в основе таких деформаций стопы. При выраженных, стойких деформациях, возникает необходимость в оперативном лечении. | |
| Hallux Valgus | |
Длительное ношение тесной обуви на каблуках так же приводит к снижению рессорной функции стопы. В результате чего, ослабление мышц и связочного аппарата приводит к веерообразному расхождению плюсневых костей с варусным отклонением и пронацией первой плюсневой кости, иногда вывихом сесамовидных костей, подвывихом в I клиновидно-плюсневом суставе с вальгусным отклонением первого пальца. Варусное отклонение (приведение первой плюсневой кости), является ключевым моментом в формировании отклонения первого пальца.
Нарушение соосности в первом плюснефаланговом суставе приводит к развитию деформирующего артроза и костно-хрящевым разрастаниям в области головки I плюсневой кости, и прогрессированию молоткообразной или куркообразной деформации остальных пальцев стопы.
Хирургическое лечение вальгусного отклонения первого пальца стоп
При первой степени деформации в большинстве случаев бывает достаточно восстановление капсульно-связочного баланса (операция Мак-Брайта) и удаления «шишки» с головки первой плюсневой кости (операция Шеде). Данная операция в нашей клинике ортопедии и травматологии проводится уже много лет.
Данная операция в нашей клинике ортопедии и травматологии проводится уже много лет.
Она заключается в транспозиции (перенесении места прикрепления) сухожилия мышцы отводящей первый палец стопы. Это позволяет устранить отклонение первого пальца и сформировать поперечный свод стопы.
Вторая степень деформации требует вмешательства на костях. Как правило бывает достаточно шевронной остеотомии первой плюсневой кости в сочетании с операцией Мак-Брайта.
В основе шевронной остеотомии лежит V-образное рассечение головки первой плюсневой кости, устранение ее приведения и фиксация самокомпрессирующим винтом.
При третей степени надо выполнять более сложные остеотомии первой плюсневой кости (SCARF, проксимальная остеотомия).
Первые этапы выполняются как и при шевронной остеотомии. Далее производится Z-образное рассечение первой плюсневой кости, устранение ее приведения и фиксация двумя самокомпрессирующими винтами.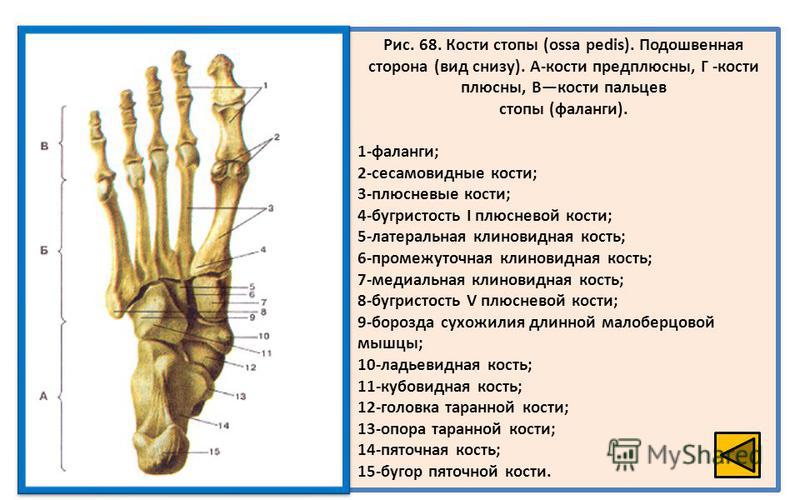
Видео "Коррекция стопы"
Послеоперационный период и реабилитация
После операции больной активизируется на следующий день в специальной ортопедической обуви — туфли Барука. Она позволяет разгрузить передний отдел стопы. Двигательный режим постепенно расширяется по мере стихания болей. В ортопедической обуви необходимо ходить от 2 до 8 недель, в зависимости от выполненной операции. На период сращения после выполнения остеотомии.
| Ботинок Барука |
Эластичное бинтование нижних конечностей необходимо для уменьшения отека и профилактики тромбоэмболических осложнений. Пациентам с венозной недостаточностью назначаются препараты, разжижающие кровь. Назначается физиотерапевтическое лечение и лечебная гимнастика.
Как правило, выписка из стационара производится на 5—6 сутки. После чего необходимо выполнять перевязки через день, лечебную гимнастику. Желательно продолжить физиотерапевтическое лечение в амбулаторных условиях. Швы снимаются на 12—14 сутки.
После чего необходимо выполнять перевязки через день, лечебную гимнастику. Желательно продолжить физиотерапевтическое лечение в амбулаторных условиях. Швы снимаются на 12—14 сутки.
Если выполнена остеотомия плюсневых костей, через 6—8 недель выполняется контрольное рентгенологическое исследование. По его результатам решается вопрос о расширении двигательного режима в обычной обуви.
С целью закрепления результата и профилактики возможных рецидивов, обязательно ношение стелек с выкладкой сводов стопы. До 6 мес с момента операции не желательно носить обувь на каблуках более 3—4 см.
Срок временной нетрудоспособности зависит от характера выполненного хирургического вмешательства. В среднем через 1,5—2 мес после операции пациент возвращается к труду и ходит в обычной обуви.
Автор: Шарлотта О'Лири BSc, MBChB • Рецензент: Латиция Кенч
Последнее рассмотрение: 23 ноября 2022 г.
Время считывания: 7 минут
Плюсневая кость стопы состоит из пяти длинных костей, которые называются плюсневыми костями . Как и пястные кости кисти, плюсневые кости состоят из проксимального основания, стержня и дистальной головки.
Наряду с предплюснами плюсневые кости помогают формировать своды стопы, которые необходимы как при весовой нагрузке, так и при ходьбе.
Содержимое
+ Показать все
Плюсневые кости соединяют лодыжку с пальцами ног. Они обозначены от I до V медиально и латерально, от тыльной поверхности стопы. Плюсневые кости выпуклые на своих тыльных поверхностях , но вогнутые на своих подошвенных поверхностях . Проксимальное основание сочленяется с одной или несколькими дистальными костями предплюсны; а именно кубовидная и клиновидная кости. Эти артикуляции известны как предплюсне-плюсневые суставы .
Дистальные головки сочленяются с соответствующими проксимальными фалангами, образуя плюснефаланговых суставов . Головка I плюсневой кости также сочленяется с двумя сесамовидными костями на подошвенной поверхности стопы.
Кроме того, основания плюсневых костей сочленяются друг с другом, образуя межплюсневых суставов .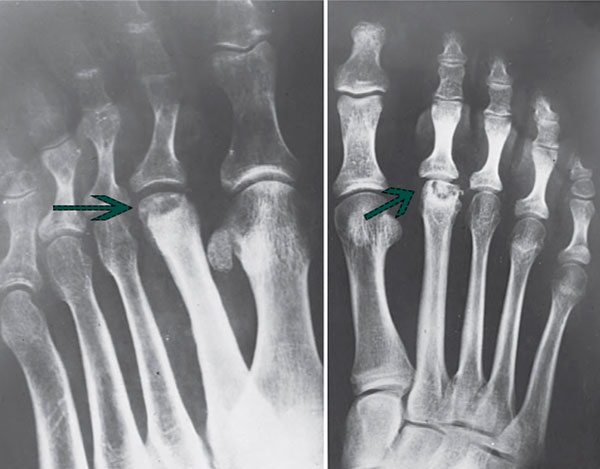 Гладкие участки плюсневых костей, сочленяющиеся с другими костями, известны как 9.0007 суставные поверхности .
Гладкие участки плюсневых костей, сочленяющиеся с другими костями, известны как 9.0007 суставные поверхности .
Первая плюсневая кость самая толстая и короткая из плюсневых костей. В основании обычно нет фасеток, но иногда есть латеральная фасетка, где она сочленяется со второй плюсневой костью. Проксимально он сочленяется с медиальной клинописью у основания. Здесь имеется бугристость медиально. Вал прочный и имеет призмоидальную форму. Дистально есть две желобчатые грани, где две сесамовидные кости сочленяются на дорсальной поверхности. Он также соединяется дистально с 1-й проксимальной фалангой .
Первая плюсневая кость (вид спереди)Мышцы прикрепления первой плюсневой кости следующие:
Вторая плюсневая кость является самой длинной из плюсневых костей и имеет у основания четыре суставные фасетки.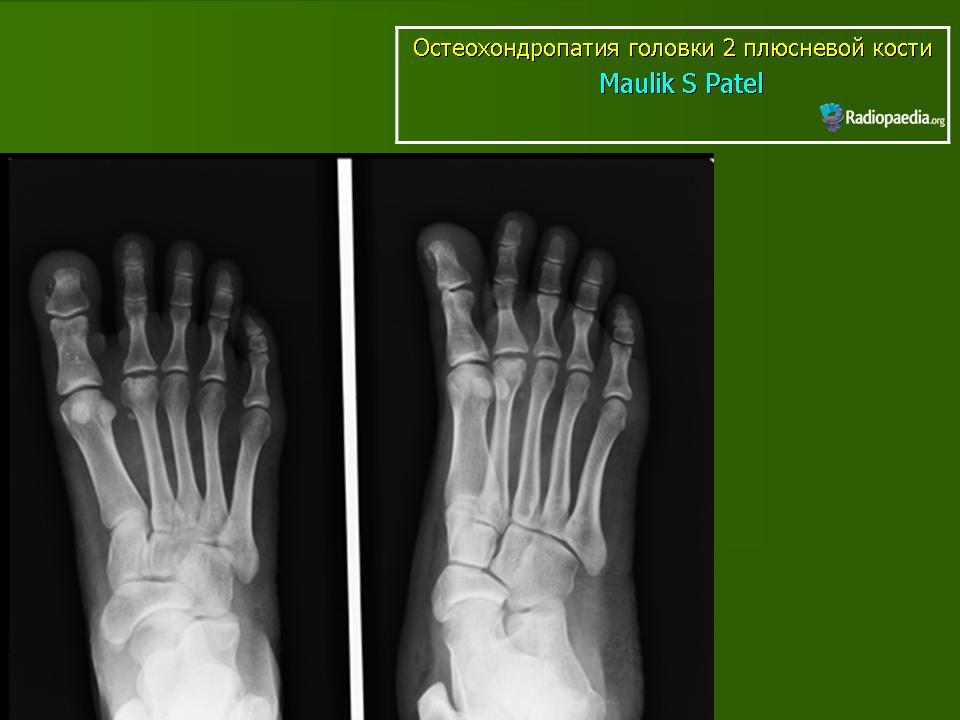 Они сочленяются с медиальной, промежуточной и латеральной клинопись , а также третья плюсневая кость . Иногда в основании имеется медиальная фасетка, которая сочленяется с первой плюсневой костью . Дистально он сочленяется со 2-й проксимальной фалангой .
Они сочленяются с медиальной, промежуточной и латеральной клинопись , а также третья плюсневая кость . Иногда в основании имеется медиальная фасетка, которая сочленяется с первой плюсневой костью . Дистально он сочленяется со 2-й проксимальной фалангой .
Мышцы прикрепления второй плюсневой кости следующие:
Третья плюсневая кость имеет треугольное основание, которое проксимально сочленяется с латеральной клиновидной костью . Медиально он имеет две грани, где он соединяется со второй плюсневой костью , а латерально он соединяется с четвертой плюсневой костью одной фасеткой. Головка сочленяется с 3-й проксимальной фалангой .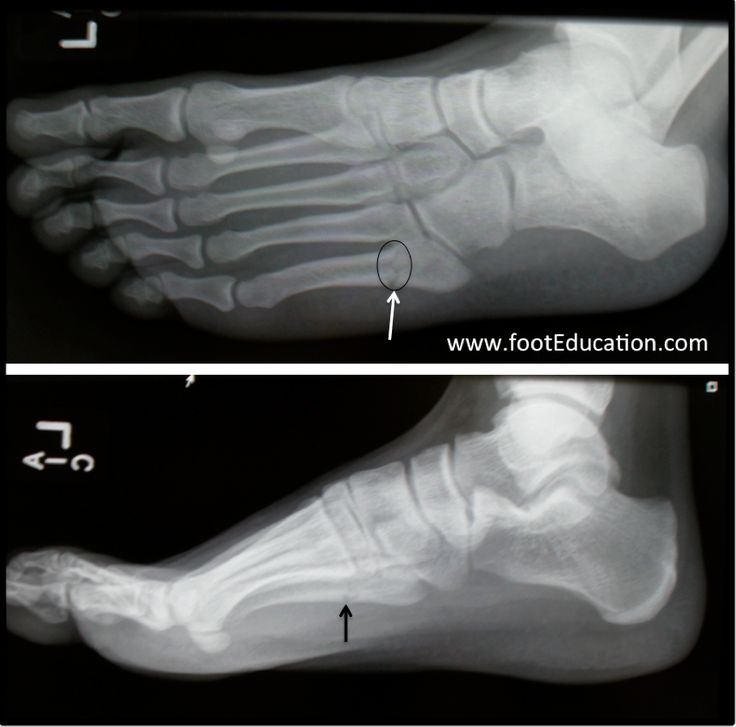
Мышцы прикрепления третьей плюсневой кости следующие:
Четвертая плюсневая кость меньше третьей и имеет в основании 3 суставные фасетки. Проксимально он имеет четырехугольную грань, которая сочленяется с кубоидом . Медиально имеется овальная фасетка, которая сочленяется с третьей плюсневой костью , а на латеральной поверхности есть еще одна единственная фасетка для сочленения 9-й плюсневой кости.0007 пятая плюсневая кость . Дистально головка сочленяется с 4-й проксимальной фалангой .
Четвертая плюсневая кость (вид спереди)Мышцы прикрепления четвертой плюсневой кости следующие:
Пятая плюсневая кость имеет бугорок латеральнее основания, который виден и прощупывается на латеральном крае стопы.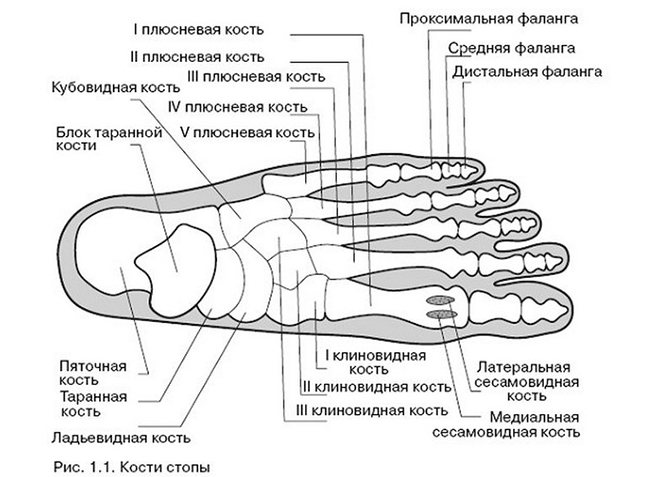 Основание сочленяется с кубовидный проксимально треугольной поверхностью и медиально с четвертой плюсневой костью . Его головка также сочленяется с 5-й проксимальной фалангой .
Основание сочленяется с кубовидный проксимально треугольной поверхностью и медиально с четвертой плюсневой костью . Его головка также сочленяется с 5-й проксимальной фалангой .
Мышцы прикрепления пятой плюсневой кости следующие:
Наряду с пяточной костью в участвуют плюсневые кости, поддерживающие вес тела. Плюсна имеет 5 основных точек контакта с землей:
Большая часть нагрузки приходится на более толстую 1-ю плюсневую , а 2-5-я плюсневые кости обеспечивают баланс и комфорт.
Проверьте свои знания о костях стопы с помощью нашей интерактивной викторины.
Переломы плюсневых костей встречаются редко, но возникают, когда тяжелый предмет падает или перекатывается через стопу. Эти переломы также могут возникать у артистов балета, когда они теряют равновесие, стоя на кончиках пальцев ног. Это приводит к тому, что на плюсневые кости приходится весь вес тела, что может привести к перелому одной или нескольких плюсневых костей.
Подагра представляет собой воспалительный артрит, характеризующийся высоким уровнем мочевой кислоты в крови и кристаллическими отложениями в суставах и окружающих тканях. плюснефаланговый сустав большого пальца ноги часто является первым суставом, пораженным подагрой. Подагра может вызвать болезненность и отек в этом суставе. Поражение этого сустава называется подагрой. Остеоартрит также может вызывать сильную боль в этом суставе.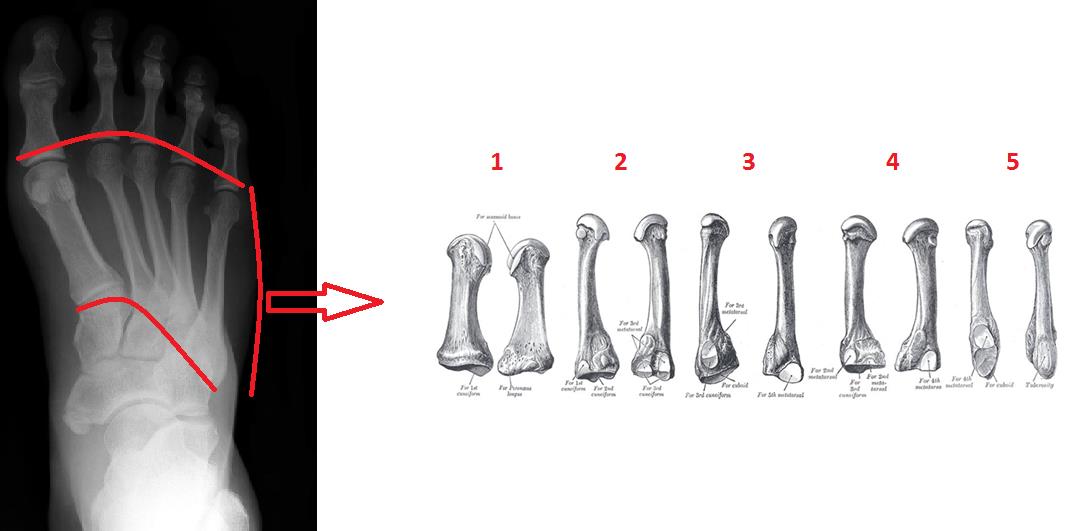
Hallux valgus — деформация стопы, характеризующаяся медиальным отклонением первой плюсневой кости и отклонением большого пальца стопы ( hallux ) латерально. Это часто вызвано дегенеративным заболеванием суставов или давлением обуви. Вальгусная деформация первого пальца стопы, чаще встречающаяся у женщин, вызывает смещение 1-й плюсневой кости медиально, а сесамовидных костей — латерально. В результате сесамовидные кости лежат между головками 1-й и 2-й плюсневых костей. При отеке окружающих тканей может образоваться подкожная бурса. Когда эта бурса воспалена, это может вызвать сильную боль. Болезненная вальгусная деформация большого пальца стопы называется бурситом.
Весь контент, публикуемый на Kenhub, проверяется экспертами в области медицины и анатомии. Информация, которую мы предоставляем, основана на научной литературе и рецензируемых исследованиях.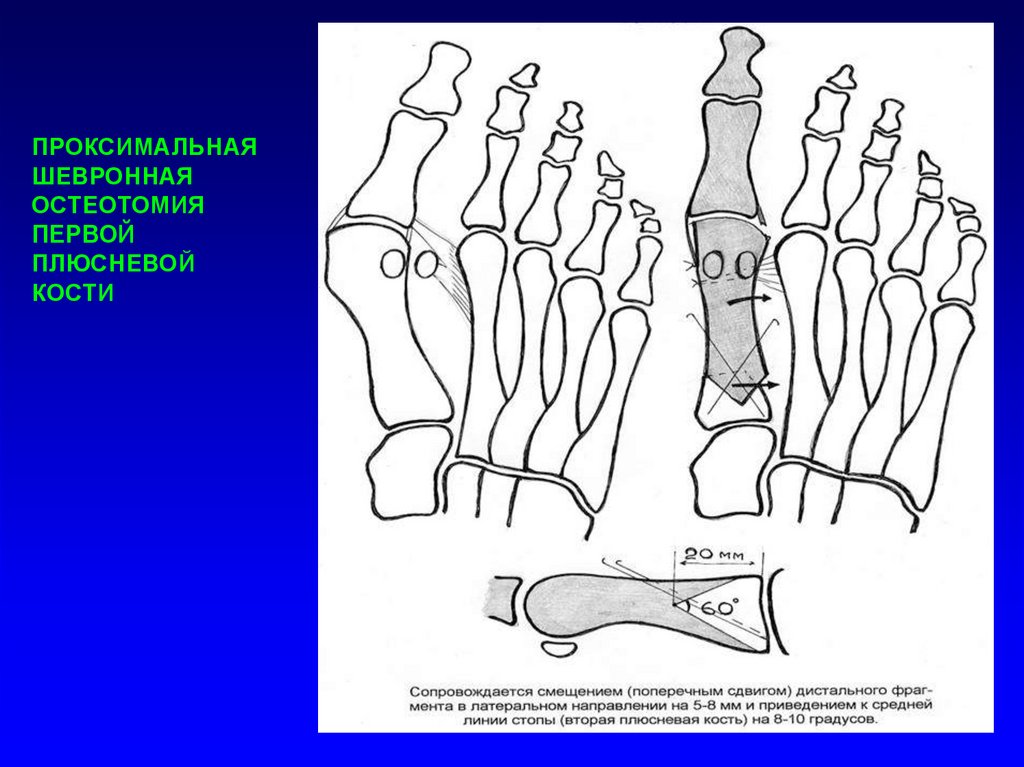 Kenhub не дает медицинских консультаций. Вы можете узнать больше о наших стандартах создания и проверки контента, прочитав наши рекомендации по качеству контента.
Kenhub не дает медицинских консультаций. Вы можете узнать больше о наших стандартах создания и проверки контента, прочитав наши рекомендации по качеству контента.
Каталожные номера:
Иллюстраторы:
Плюсневые кости: хотите узнать об этом больше?
Наши увлекательные видеоролики, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь наилучших результатов.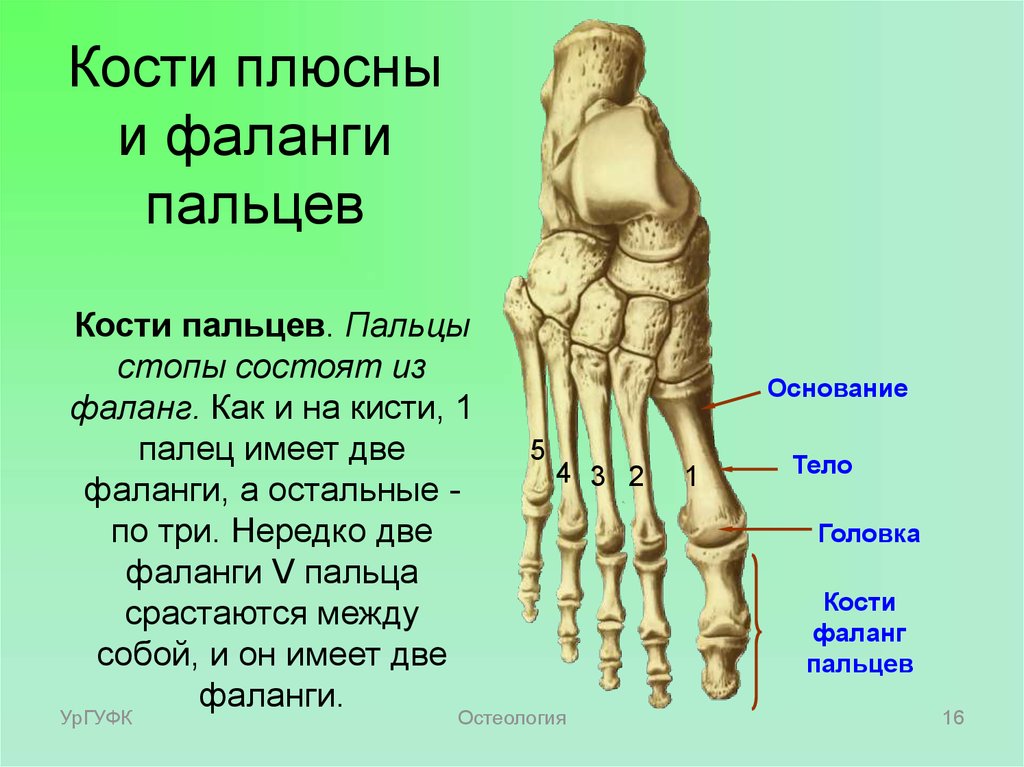
На чем ты предпочитаешь учиться?
Видео викторины Оба
«Я бы честно сказал, что Kenhub сократил время моего обучения вдвое». – Прочитайте больше. Ким Бенгочеа, Реджисский университет, Денвер
© Если не указано иное, все содержимое, включая иллюстрации, является исключительной собственностью Kenhub GmbH и защищено немецкими и международными законами об авторском праве. Все права защищены. Плюсневые кости — это кости переднего отдела стопы, которые соединяют дистальные части клиновидных (медиальных, промежуточных и латеральных) костей и кубовидной кости с основанием пять фаланг стопы. Есть пять плюсневых костей, пронумерованных от первого до пяти от большого пальца стопы (большой палец) до мизинца. Плюсневые кости являются важной структурой для начала и прикрепления многих мышц нижней конечности и стопы и участвуют в проксимальной половине плюснефаланговых суставов.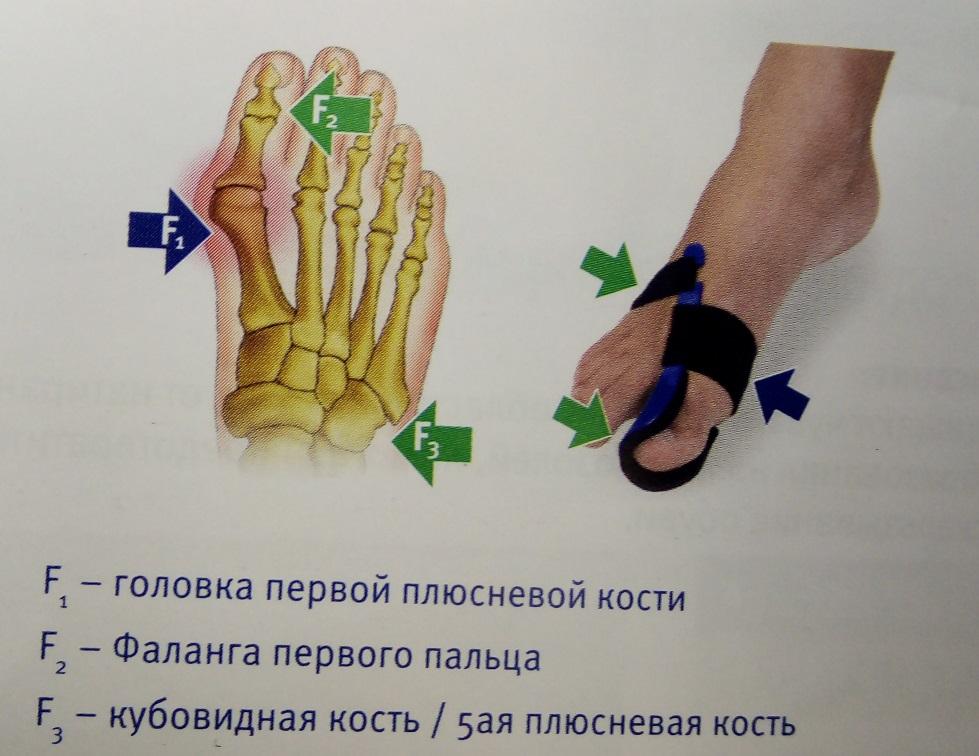 Несколько патологий затрагивают плюсневые кости, включая переломы, вывихи, врожденные и приобретенные аномалии, а также дегенеративные состояния, которые будут обсуждаться в этой статье.
Несколько патологий затрагивают плюсневые кости, включая переломы, вывихи, врожденные и приобретенные аномалии, а также дегенеративные состояния, которые будут обсуждаться в этой статье.
Пять плюсневых костей пронумерованы от одной до пяти, медиально и латерально, начиная с большого пальца стопы. Каждая из плюсневых костей сочленяется проксимально с костью предплюсны и дистально с одной из пяти фаланг стопы, образуя плюснефаланговый сустав (ПМФ). Проксимальное соединение плюсневых костей и костей предплюсны образует предплюсне-плюсневой суставной комплекс (ПМТ), обычно называемый суставом Лисфранка. Травма и нарушение сочленения между медиальной клиновидной костью и основанием второй плюсневой кости широко известна как травма Лисфранка.
Суставной комплекс ТМТ может делиться на медиальную, среднюю и латеральную колонны. В первую колонку входят первая плюсневая и медиальная клинопись. Первая плюсневая кость является самой короткой и широкой плюсневой костью и сочленяется с медиальной клиновидной костью проксимально и с проксимальной фалангой большого пальца стопы дистально. Средний столб суставного комплекса TMT состоит из второй и третьей плюсневых костей, а также промежуточной и латеральной клиновидных костей соответственно. Вторая плюсневая кость является самой длинной из плюсневых костей и соединяется с промежуточной клиновидной костью, а третья плюсневая кость сочленяется с латеральной клиновидной. Латеральный отдел суставного комплекса TMT состоит из четвертой и пятой плюсневых костей и кубовидной кости. Две сесамовидные кости связаны с медиальной колонной, расположенной от подошвы до головки первой плюсневой кости в пределах сухожилия короткого сгибателя большого пальца стопы. Сесамовидные кости большого пальца являются одним из трех мест расположения сесамовидных костей в человеческом теле в дополнение к руке и надколеннику.
Средний столб суставного комплекса TMT состоит из второй и третьей плюсневых костей, а также промежуточной и латеральной клиновидных костей соответственно. Вторая плюсневая кость является самой длинной из плюсневых костей и соединяется с промежуточной клиновидной костью, а третья плюсневая кость сочленяется с латеральной клиновидной. Латеральный отдел суставного комплекса TMT состоит из четвертой и пятой плюсневых костей и кубовидной кости. Две сесамовидные кости связаны с медиальной колонной, расположенной от подошвы до головки первой плюсневой кости в пределах сухожилия короткого сгибателя большого пальца стопы. Сесамовидные кости большого пальца являются одним из трех мест расположения сесамовидных костей в человеческом теле в дополнение к руке и надколеннику.
Плюсневые кости являются важным местом прикрепления и начала многих мышц нижней конечности и стопы. Конкретные места прикрепления каждой из мышц плюсневых костей приведены ниже:
Прикрепления:
Первая плюсала: Peroneus Longus, Tibialis Передняя
Второй плюс0005
Пятая плюсневая кость: короткая малоберцовая мышца, третья малоберцовая мышца, минимальная противоположность малоберцовой кости
Начало:
Первые плюсневые костюмы: нет
Второй плюсневой кости: Аддуктор Hallucis (наклонная головка), дорсальный интерфейс
. приводящая мышца большого пальца (косая головка), подошвенные межкостные мышцы, тыльные межкостные мышцы
приводящая мышца большого пальца (косая головка), подошвенные межкостные мышцы, тыльные межкостные мышцы
Пятая плюсневая кость: короткая малоберцовая, подошвенная межкостная, тыльная межкостная ступня. Своды стопы служат для поглощения силы, поддержки и в качестве жесткого рычага во время движения при ходьбе. [2] Есть три основных свода: медиальный продольный свод, латеральный продольный свод и поперечный свод. Медиальный продольный свод формируется из первых трех плюсневых костей, соответствующих им суставных костей предплюсны и пяточной кости. Латеральный продольный свод формируется из головок четвертой и пятой плюсневых костей, кубовидной и пяточной костей. Наконец, поперечный свод образуется из головок плюсневых костей, кубовидных костей и трех клиновидных костей. Своды поддерживаются мышечно-сухожильными единицами передней и задней части голени, а также собственными мышцами и связками среднего и заднего отделов стопы.
Плюсневые кости жизненно важны для правильной биомеханической походки, так как они образуют основную опорную зону в дистальном отделе головы.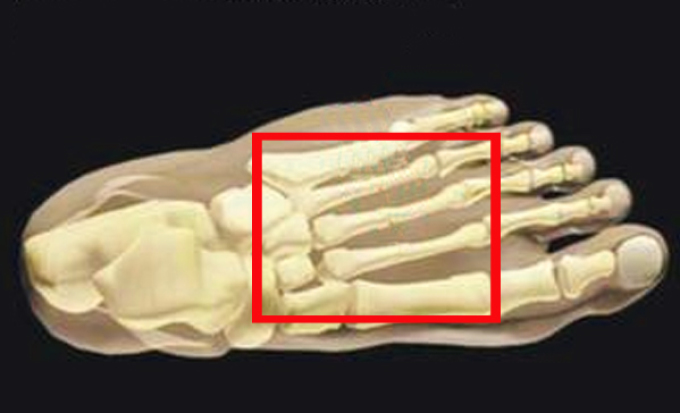 Первая плюсневая кость несет около 30-50% веса во время цикла ходьбы. Кроме того, комплексы первой и пятой плюсневых костей и колонны подвижны, что позволяет движению вверх-вниз адаптироваться к неровным поверхностям. Другие плюсневые кости обычно не двигаются в этом отношении, поскольку они прочно закреплены в своем основании.[2]
Первая плюсневая кость несет около 30-50% веса во время цикла ходьбы. Кроме того, комплексы первой и пятой плюсневых костей и колонны подвижны, что позволяет движению вверх-вниз адаптироваться к неровным поверхностям. Другие плюсневые кости обычно не двигаются в этом отношении, поскольку они прочно закреплены в своем основании.[2]
Зачатки конечностей эмбриона начинают формироваться примерно через пять недель после оплодотворения, когда мезодерма мигрирует в зачаток конечности и образует переднюю, заднюю и боковую конденсации, в конечном итоге формируя мышечный и скелетный компоненты нижней конечности.[ 3][4][5] Основной вклад в скелетный компонент нижней конечности вносит мезодерма латеральной пластинки, которая формирует подвздошную, седалищную, лобковую, бедренную, большеберцовую, малоберцовую, предплюсневую, плюсневую кости и фаланги. Боковая конденсация хондризируется с образованием гиалинового хряща в течение 6-7 недель и начинает формировать первичные центры окостенения к 9 неделе.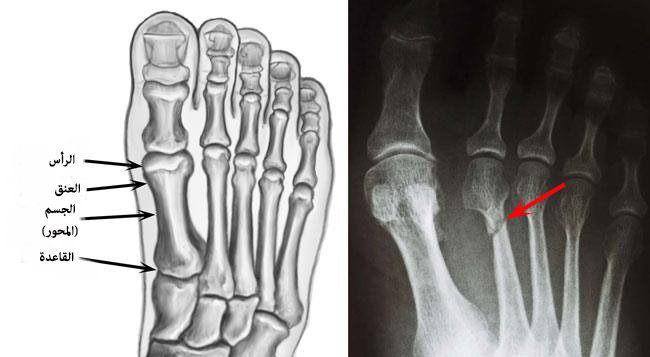 , которые продолжают развиваться до рождения.[3][4][5]
, которые продолжают развиваться до рождения.[3][4][5]
Кровоснабжение стопы обеспечивается двумя основными артериями: передней большеберцовой артерией и задней большеберцовой артерией. Передняя большеберцовая артерия проходит дистально. Она заканчивается в передней части лодыжки посередине между латеральной и медиальной лодыжками, где делится на тыльную мышцу стопы и латеральную предплюсневую артерию. Тыльная артерия стопы продолжается дистально между сухожилиями длинного разгибателя большого пальца и длинного разгибателя пальцев, где ее пульс часто пальпируется как часть клинического физикального обследования. Тыльная артерия стопы и латеральные предплюсневые артерии образуют анастомоз, который дает начало тыльным плюсневым артериям. Тыльная артерия стопы заканчивается глубокой подошвенной артерией.
Задняя большеберцовая артерия дает начало медиальной и латеральной подошвенным артериям, которые анастомозируют, образуя глубокую подошвенную дугу. Тыльная артерия стопы дает начало глубокой подошвенной артерии, которая сообщается с глубокой подошвенной дугой, образуя анастомоз между передней большеберцовой и задней большеберцовыми артериями.
Тыльная артерия стопы дает начало глубокой подошвенной артерии, которая сообщается с глубокой подошвенной дугой, образуя анастомоз между передней большеберцовой и задней большеберцовыми артериями.
Лимфатические сосуды нижней конечности делятся на две основные группы — поверхностные и глубокие сосуды. Поверхностные лимфатические сосуды нижней конечности можно разделить на две группы: медиальную группу, которая следует за большой подкожной веной, и латеральную группу, которая следует за малой подкожной веной. Существуют также глубокие лимфатические сосуды, в том числе передние большеберцовые, задние большеберцовые и малоберцовые сосуды, которые следуют по ходу соответствующих кровеносных сосудов.[3] Лимфатические сосуды нижних конечностей впадают в подколенные, поверхностные паховые, глубокие паховые, наружные подвздошные и поясничные или аортальные лимфатические узлы.[3]
Большеберцовый нерв разветвляется на два основных нерва подошвенной стопы: медиальный и латеральный подошвенные нервы.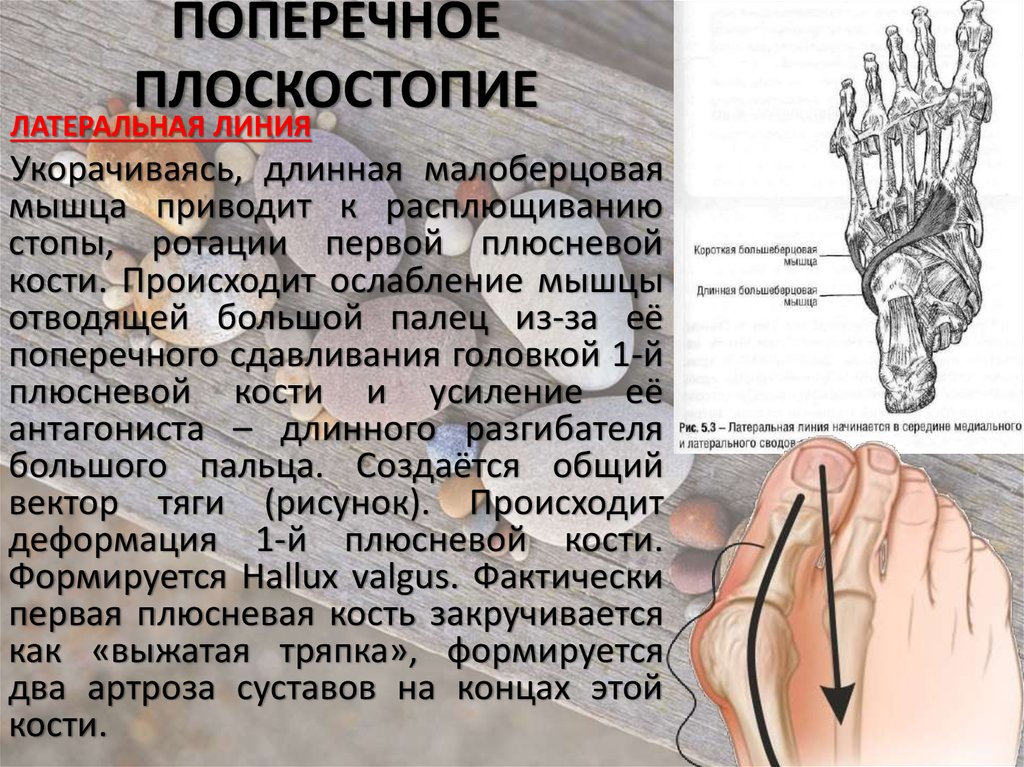 Медиальный подошвенный нерв иннервирует первый червеобразный нерв, отводящий большой палец, короткий сгибатель пальцев и короткий сгибатель большого пальца. Латеральный подошвенный нерв также является ветвью большеберцового нерва и иннервирует все мышцы стопы, кроме четырех упомянутых выше.
Медиальный подошвенный нерв иннервирует первый червеобразный нерв, отводящий большой палец, короткий сгибатель пальцев и короткий сгибатель большого пальца. Латеральный подошвенный нерв также является ветвью большеберцового нерва и иннервирует все мышцы стопы, кроме четырех упомянутых выше.
Тыльный отдел стопы состоит из двух мышц, включая короткий разгибатель пальцев и короткий разгибатель большого пальца стопы. Каждый из них получает иннервацию от глубокого малоберцового нерва, ветви общего малоберцового нерва, который также иннервирует все мышцы переднего отдела нижней конечности.
Чаще всего у взрослых ломается пятая плюсневая кость. Как упоминалось в обсуждении клинической значимости, консервативное лечение, включающее защищенную нагрузку в обуви с жесткой подошвой, сапоге или гипсовой повязке или без нагрузки в течение шести-восьми недель, обычно является выбором лечения травм зоны 1. Однако при переломах зоны 2 и зоны 3 у элитных или соревнующихся спортсменов показано хирургическое вмешательство с интрамедуллярной фиксацией винтом, чтобы свести к минимуму риск несращения и/или длительного ограничения активности. [6][7]
[6][7]
Травмы Лисфранка можно лечить оперативно путем открытой репозиции и внутренней фиксации (ORIF), первичного артродеза вовлеченных предплюсне-плюсневых суставов или артродеза среднего отдела стопы. ORIF показан при наличии признаков нестабильности. ORIF при травмах Лисфранка, как правило, дает лучшие результаты при переломах-вывихах костей, чем при травмах только связок. В случаях нестабильности можно рассматривать первичную установку в качестве альтернативы ORIF, и она продемонстрировала эквивалентные функциональные результаты с уменьшенной скоростью возврата в операционную для удаления оборудования. Артродез среднего отдела стопы заслуживает внимания при наличии хронических травм Лисфранка, не поддающихся консервативному лечению, или в условиях коллапса среднего отдела стопы.[8][9]][10]
В тяжелых случаях болезни Фриберга может потребоваться хирургическое вмешательство. Хирургические варианты включают метатарзофаланговую артротомию с удалением свободных тел, дорсальную замыкающую клиновидную остеотомию и артропластику по ДюВри (частичная резекция головки плюсневой кости).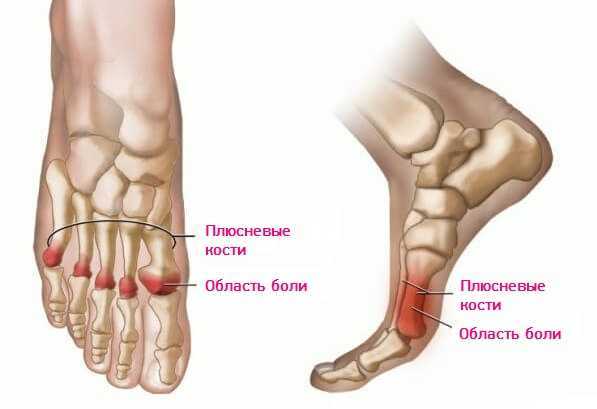 Первый вариант требуется редко, но другие варианты могут быть показаны, если заболевание затрагивает большую часть дорсальной кости и хряща или на более поздних стадиях заболевания.
Первый вариант требуется редко, но другие варианты могут быть показаны, если заболевание затрагивает большую часть дорсальной кости и хряща или на более поздних стадиях заболевания.
Повреждения плюсневых костей довольно распространены, среди наиболее часто регистрируемых переломов плюсневых костей, стрессовых переломов и травм Лисфранка. Ниже приведен краткий обзор клинических состояний плюсневых костей.
Переломы плюсневых костей относятся к наиболее частым травмам стопы. У детей наиболее частым переломом плюсневой кости является первая плюсневая кость, в то время как пятая плюсневая кость является наиболее частым переломом плюсневой кости у взрослых. Двумя основными механизмами переломов плюсневых костей являются прямые размозжения и непрямые вращательные механизмы. Косвенные механизмы встречаются гораздо чаще, чем прямые раздавливающие травмы, и обычно включают инверсию заднего отдела стопы, приведение переднего отдела стопы или повторяющиеся микротравмы. Пациенты предъявляют жалобы на боль по соответствующему краю переднего отдела стопы, боль и ограничение при нагрузке и могут сопротивляться выворачиванию стопы при физикальном осмотре. Ручная пальпация проблемной области вызывает сильную боль. Большинство переломов плюсневых костей заживают при консервативном лечении. Открытые переломы, переломы со смещением и множественные переломы центральных плюсневых костей являются показаниями к хирургической фиксации. Неправильное сращение переломов плюсневых костей может привести к переносу метатарзалгии, определяемой как боль в переднем отделе стопы, возникающая в результате дисфункции переднего отдела стопы в другой области.
Пациенты предъявляют жалобы на боль по соответствующему краю переднего отдела стопы, боль и ограничение при нагрузке и могут сопротивляться выворачиванию стопы при физикальном осмотре. Ручная пальпация проблемной области вызывает сильную боль. Большинство переломов плюсневых костей заживают при консервативном лечении. Открытые переломы, переломы со смещением и множественные переломы центральных плюсневых костей являются показаниями к хирургической фиксации. Неправильное сращение переломов плюсневых костей может привести к переносу метатарзалгии, определяемой как боль в переднем отделе стопы, возникающая в результате дисфункции переднего отдела стопы в другой области.
Переломы пятой плюсневой кости являются наиболее распространенными переломами плюсневой кости у взрослых. От проксимального к дистальному пятая плюсневая кость может делиться на костные сегменты; бугристость, основание, стержень, шейка и головка. Переломы пятой плюсневой кости классифицируют в зависимости от местоположения или зоны перелома.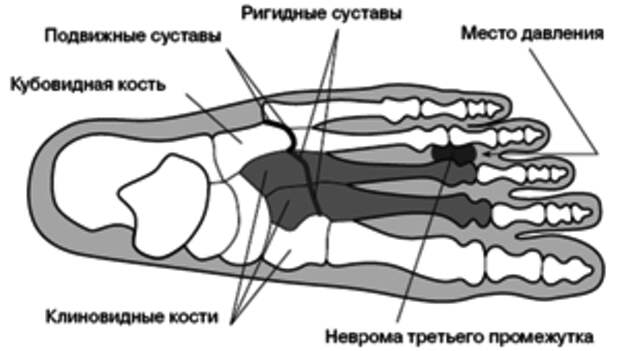 Переломы, расположенные проксимальнее четвертого-пятого плюсневых сочленений, классифицируются как перелом зоны 1, также известный как перелом «псевдо-джонса». Переломы в метадиафизарном соединении, затрагивающие сочленение четвертой и пятой плюсневых костей, известны как переломы зоны 2 или переломы «Джонса». Из-за области сосудистого водораздела в этом соединении переломы Джонса связаны с повышенным риском несращения, которое, как сообщается, приводит к несращению в 15–30% переломов. Переломы зоны 3 — это переломы дистальнее четвертого-пятого плюсневых сочленений, которые могут быть результатом прямой травмы или стрессового перелома у пациента с предшествующей болью. При физикальном осмотре у пациента отмечаются боль и припухлость по латеральному краю стопы. Рентгенограммы часто бывает достаточно для правильного диагноза. Травмы зоны 1 лечат консервативно в обуви с жесткой подошвой или в прогулочных ботинках с регулируемой подвижностью лодыжки. Повреждения зоны 2 и 3 можно первоначально лечить консервативно, без нагрузки на короткую шину ноги, с последующим коротким гипсом на 6-8 недель.
Переломы, расположенные проксимальнее четвертого-пятого плюсневых сочленений, классифицируются как перелом зоны 1, также известный как перелом «псевдо-джонса». Переломы в метадиафизарном соединении, затрагивающие сочленение четвертой и пятой плюсневых костей, известны как переломы зоны 2 или переломы «Джонса». Из-за области сосудистого водораздела в этом соединении переломы Джонса связаны с повышенным риском несращения, которое, как сообщается, приводит к несращению в 15–30% переломов. Переломы зоны 3 — это переломы дистальнее четвертого-пятого плюсневых сочленений, которые могут быть результатом прямой травмы или стрессового перелома у пациента с предшествующей болью. При физикальном осмотре у пациента отмечаются боль и припухлость по латеральному краю стопы. Рентгенограммы часто бывает достаточно для правильного диагноза. Травмы зоны 1 лечат консервативно в обуви с жесткой подошвой или в прогулочных ботинках с регулируемой подвижностью лодыжки. Повреждения зоны 2 и 3 можно первоначально лечить консервативно, без нагрузки на короткую шину ноги, с последующим коротким гипсом на 6-8 недель.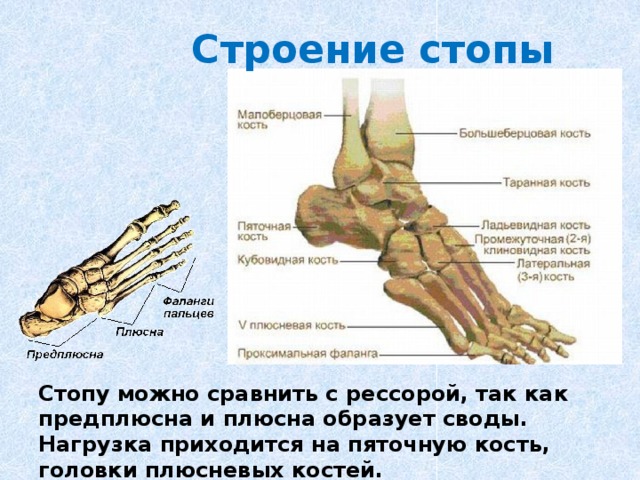 У элитных или соревнующихся спортсменов зону 2 можно лечить с помощью интрамедуллярной винтовой фиксации, чтобы снизить риск несращения и ускорить возвращение в спорт.
У элитных или соревнующихся спортсменов зону 2 можно лечить с помощью интрамедуллярной винтовой фиксации, чтобы снизить риск несращения и ускорить возвращение в спорт.
Нередки стрессовые переломы плюсневой кости. Многократные повторяющиеся циклы деформации, также известные как усталостные переломы, приводят к микротрещинам в кости. Если повторяющаяся нагрузка продолжается, микропереломы могут возникать быстрее, чем кость успевает срастись, что приводит к полному перелому. Стрессовые переломы плюсневых костей являются одной из наиболее частых локализаций стрессовых переломов в организме, что приводит почти к половине всех стрессовых переломов. Лечение стрессовых переломов обычно консервативное, включает в себя снижение активности на срок от шести до двенадцати недель и ношение обуви с твердой подошвой или гипсовой повязки.[13]
Травмы Лисфранка характеризуются нарушением сочленения между медиальной клиновидной костью и основанием второй плюсневой кости, переломо-вывихом предплюсны плюсневой кости, нарушением суставного комплекса ТМТ.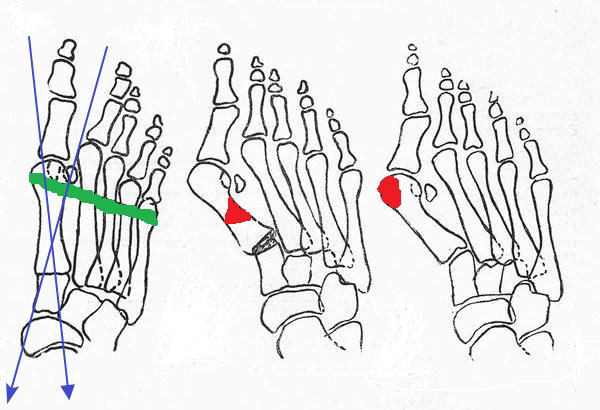 Этот тип травмы чаще всего возникает в результате высокоэнергетической травмы в условиях дорожно-транспортного происшествия, падения с высоты или спортивной травмы из-за осевой нагрузки на гиперподошвенный согнутый передний отдел стопы. Травмы Лисфранка можно лечить консервативно с помощью иммобилизации гипсовой повязкой, когда нет смещения на рентгенограммах с нагрузкой или стрессом или нет признаков повреждения костей на КТ. Часто травмы Лисфранка лечат оперативно с открытой репозицией внутренней фиксации или, чаще, первичным артродезом пораженных плюсневых суставов. Недавние исследования показывают, что первичный артродез приводит к снижению частоты ревизионных операций или удаления аппаратных средств с эквивалентными функциональными результатами.][10]
Этот тип травмы чаще всего возникает в результате высокоэнергетической травмы в условиях дорожно-транспортного происшествия, падения с высоты или спортивной травмы из-за осевой нагрузки на гиперподошвенный согнутый передний отдел стопы. Травмы Лисфранка можно лечить консервативно с помощью иммобилизации гипсовой повязкой, когда нет смещения на рентгенограммах с нагрузкой или стрессом или нет признаков повреждения костей на КТ. Часто травмы Лисфранка лечат оперативно с открытой репозицией внутренней фиксации или, чаще, первичным артродезом пораженных плюсневых суставов. Недавние исследования показывают, что первичный артродез приводит к снижению частоты ревизионных операций или удаления аппаратных средств с эквивалентными функциональными результатами.][10]
Наконец, болезнь Фрайберга — редкое состояние, характеризующееся инфарктом и переломом головки плюсневой кости. Считается, что болезнь или инфаркт Фриберга возникают в результате нарушения кровоснабжения на фоне микротравмы или остеонекроза, что приводит к коллапсу.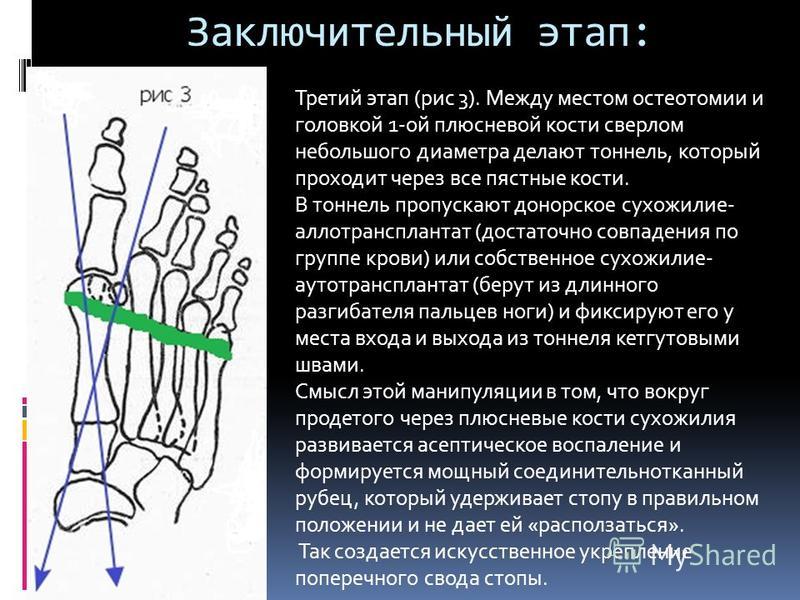 Это проявление наиболее часто встречается у спортсменок-подростков с поражением дорсальной поверхности головки второй плюсневой кости. Лечение может быть консервативным с ограничением активности, НПВП и иммобилизацией с помощью короткой гипсовой повязки или обуви с жесткой подошвой в течение четырех-шести недель на ранних стадиях заболевания. Однако в более тяжелых случаях может потребоваться хирургическое вмешательство.[11]
Это проявление наиболее часто встречается у спортсменок-подростков с поражением дорсальной поверхности головки второй плюсневой кости. Лечение может быть консервативным с ограничением активности, НПВП и иммобилизацией с помощью короткой гипсовой повязки или обуви с жесткой подошвой в течение четырех-шести недель на ранних стадиях заболевания. Однако в более тяжелых случаях может потребоваться хирургическое вмешательство.[11]
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Связки стопы; Латеральная сторона, задняя латеральная лодыжечная связка, задняя таранно-малоберцовая связка, передняя латеральная лодыжечная связка, тыльная таранно-ладьевидная связка, пяточно-ладьевидная связка, пяточно-малоберцовая связка, передняя таранно-малоберцовая (подробнее...)
Фронтальная рентгенограмма стопы с аваскулярным некрозом головки второй плюсневой кости (болезнь Фрайбергса). Предоставлено Кевином Картером, DO
Предоставлено Кевином Картером, DO
Перелом Джонса Классический вид перелома Джонса мета-диафизарного сочленения 5-й плюсневой кости. Предоставлено Марком А. Дрейером, DPM, FACFAS
Вывих Лисфранка Предплюсне-плюсневой перелом-вывих. Обратите внимание на связь и вывих в предплюсне-плюсневых суставах. Предоставлено Марком А. Дрейером, DPM, FACFAS
Chen W, Cheng J, Sun R, Zhang Z, Zhu Y, Ipaktchi K, Zhang Y. Распространенность и разнообразие сесамовидных костей в руке: многоцентровое рентгенографическое исследование. Int J Clin Exp Med. 2015;8(7):11721-6. [Бесплатная статья PMC: PMC4565393] [PubMed: 26380010]
Chan CW, Rudins A. Биомеханика стопы при ходьбе и беге. Мэйо Клин Proc. 1994 г., май; 69(5):448-61. [PubMed: 8170197]
Лезак Б., Саммерс С. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 8 августа 2022 г. Анатомия, костный таз и нижняя конечность, передний отдел ноги. [PubMed: 30969547]
Анатомия, костный таз и нижняя конечность, передний отдел ноги. [PubMed: 30969547]
Мроз И., Кельчевский С., Павлицкий Д., Куржидло В., Бачул П., Конарска М., Береза Т., Валоча К., Кайтхампиллай Л.Н., Депукат П., Пастернак А., Хмельский Т. P, Mizia E, Skrzat J, Mazur M, Warchoł Ł, Tomaszewski K. Кровеносные сосуды голени - передняя большеберцовая артерия - анатомия и эмбриология - собственные исследования и обзор литературы. Фолиа Мед Краков. 2016;56(1):33-47. [В паблике: 27513837]
Грос Дж., Табин С.Дж. Формирование зачатков конечностей позвоночных инициируется локализованным эпителиально-мезенхимальным переходом. Наука. 2014 14 марта; 343 (6176): 1253-6. [Бесплатная статья PMC: PMC4097009] [PubMed: 24626928]
Bernstein DT, Mitchell RJ, McCulloch PC, Harris JD, Varner KE. Лечение проксимальных переломов и повторных переломов пятой плюсневой кости с помощью подошвенной пластины у элитных спортсменов. Стопа лодыжки Int. 2018 дек;39(12):1410-1415. [В паблике: 30079768]
Стопа лодыжки Int. 2018 дек;39(12):1410-1415. [В паблике: 30079768]
Портер Д.А. Перелом Джонса пятой плюсневой кости у спортсмена. Стопа лодыжки Int. 2018 фев; 39 (2): 250-258. [PubMed: 29228800]
Лау С., Гость С., Холл М., Тейси М., Джозеф С., Оппи А. Функциональные результаты после травмы Лисфранка - трансартикулярные винты, дорсальное покрытие моста или комбинированное лечение? J Ортопедическая травма. 2017 авг; 31 (8): 447-452. [PubMed: 28731965]
Буда М., Кинк С., Ставенуйтер Р., Хагемейер К.Н., Чиен Б., Хоссейни А., Джонсон А.Х., Гасс Д., ДиДжованни К.В. Различия в частоте повторных операций между внутренней фиксацией открытой репозиции и первичным артродезом травм Лисфранка. Стопа лодыжки Int. 2018 Сен;39(9): 1089-1096. [PubMed: 29812959]
Magill HHP, Hajibandeh S, Bennett J, Campbell N, Mehta J. Открытая репозиция и внутренняя фиксация по сравнению с первичным артродезом для лечения острых травм Лисфранка: систематический обзор и мета- анализ.