2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Мы лечим детей по принципам доказательной медицины: выбираем только те методы диагностики и лечения, которые доказали свою эффективность. Никогда не назначим лишних обследований и лекарств!
Записаться по WhatsApp
Видео Цены Врачи
Первая детская клиника доказательной медицины в Москве
Никаких лишних обследований и лекарств! Назначим только то, что доказало эффективность и поможет вашему ребенку.
Лечение по мировым стандартам
Мы лечим детей так же качественно, как в лучших медицинских центрах мира.
В Фэнтези лучшая команда докторов!
Педиатры и узкие специалисты Фэнтези - доктора с большим опытом, члены профессиональных обществ. Врачи постоянно повышают квалификацию, проходят стажировки за рубежом.
Предельная безопасность лечения
Мы сделали детскую медицину безопасной! Весь наш персонал работает по самым строгим международным стандартам JCI
У нас весело, как в гостях у лучших друзей
Игровая комната, веселый аниматор, подарки после приема. Мы стараемся подружиться с ребенком и делаем все, чтобы маленькому пациенту было у нас комфортно.
Вы можете записаться на прием, позвонив по телефону или заполнив форму на сайте
Другие услуги раздела «Детская отоларингология (ЛОР-болезни)»
Манипуляции, процедуры, операции
Частые обращения
Оплата онлайн
Документы онлайн
Онлайн сервисы
Дети часто болеют ОРВИ. Большинство инфекций быстро проходит благодаря защитным функциям организма малыша, правильному уходу, а также адекватному лечению. Однако в некоторых случаях ОРВИ протекают с осложнениями. Отит относится к наиболее распространенным осложнениям вирусных респираторных инфекций у детей. Этому способствуют особенности анатомического строения у маленьких детей короткая, широкая и более горизонтальная слуховая труба, которая соединяет полость носоглотки и среднее ухо, а значит, инфекция может легко проникать из носоглотки. Отит могут вызывать инфекционные болезни, такие, как корь, краснуха. Иногда бывает, что причиной отита становятся частые обильные срыгивания малыша, при этом остатки еды могут попадать в среднее ухо через слуховую трубу и вызывать воспаление. Причиной повторных отитов часто становится аденоидит.
Большинство инфекций быстро проходит благодаря защитным функциям организма малыша, правильному уходу, а также адекватному лечению. Однако в некоторых случаях ОРВИ протекают с осложнениями. Отит относится к наиболее распространенным осложнениям вирусных респираторных инфекций у детей. Этому способствуют особенности анатомического строения у маленьких детей короткая, широкая и более горизонтальная слуховая труба, которая соединяет полость носоглотки и среднее ухо, а значит, инфекция может легко проникать из носоглотки. Отит могут вызывать инфекционные болезни, такие, как корь, краснуха. Иногда бывает, что причиной отита становятся частые обильные срыгивания малыша, при этом остатки еды могут попадать в среднее ухо через слуховую трубу и вызывать воспаление. Причиной повторных отитов часто становится аденоидит.
Как проявляется отит
У маленьких детей обычно начинается внезапно, появляется резкая боль в ухе. Более старшие дети могут жаловаться на снижение слуха. Боль в ухе может сопровождаться подъемом температуры до 40
0С. заподозрить отит у младенцев сложнее, т.к. они не могут пожаловаться на боль. Родители могут заподозрить отит у малыша по следующим признакам:
Боль в ухе может сопровождаться подъемом температуры до 40
0С. заподозрить отит у младенцев сложнее, т.к. они не могут пожаловаться на боль. Родители могут заподозрить отит у малыша по следующим признакам:
Выделение из уха – еще один признак отита. Они могут быть серозными или гнойными, иметь примесь крови. Выделения из ушей при отитах происходят в результате перфорации (разрыва) барабанной перепонки. Отсутствие лечения данного состояния может привести к стойкому нарушению остроты слуха у малыша, что еще раз подтверждает необходимость немедленного обращения к врачу при первых признаках отита.
Лечение отита и первая помощь
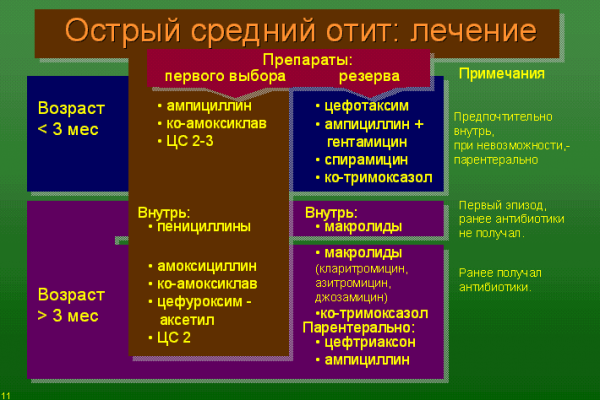
Лечение отита должен назначать врач. Не нужно увлекаться лечением без осмотра оториноларинголога. Обычно отиты лечат антибиотиками, курс лечения составляет 7-10 дней. Туалет наружного слухового прохода, восстановление проходимости евстахиевой трубы и норматизация давления в барабанной полости, местная и общая противовоспалительная терапия, антибиотикотерапия относятся к основным направлениям лечения отита. В некоторых случаях пациенту показано проведение парацентеза – лечебного прокола барабанной перепонки. Еще раз обратите внимание, конкретные препараты вашему ребенку может назначить только врач.
Обычно отиты лечат антибиотиками, курс лечения составляет 7-10 дней. Туалет наружного слухового прохода, восстановление проходимости евстахиевой трубы и норматизация давления в барабанной полости, местная и общая противовоспалительная терапия, антибиотикотерапия относятся к основным направлениям лечения отита. В некоторых случаях пациенту показано проведение парацентеза – лечебного прокола барабанной перепонки. Еще раз обратите внимание, конкретные препараты вашему ребенку может назначить только врач.
Чем можно помочь дома:
Использование сосудосуживающих капель в нос – важнейший компонент терапии среднего отита. Эти препараты восстанавливают проходимость слуховой трубы, что способствует нормализации давления в барабанной полости.
 Препараты парацетамола и ибупрофена эффективно купируют болевые ощущения при отитах.
Препараты парацетамола и ибупрофена эффективно купируют болевые ощущения при отитах.
Профилактика
Необходимо своевременно лечить нос, носоглотку и глотку у детей. Особенно это касается увеличения аденоидов. Если ребенок тяжело дышит носом, спит с открытым ртом, храпит, нужно обратиться к ЛОР-врачу. Если врач настаивает на удалении аденоидов, обдумайте и согласитесь на эту процедуру. Своевременно лечите другие вирусные и бактериальные заболевания. Для грудничков лучшей профилактикой отита является грудное вскармливание.
Следующие рекомендации по уходу за ребенком с ОРВИ помогут вам уменьшить вероятность развития отита:
Врач-оториноларинголог Корзун Ирина Валерьевна
КАЛЯНАКРИШНАН РАМАКРИШНАН, доктор медицины, FRCSE, РОНДА А. СПАРКС, доктор медицины, И УЭЙН Э. БЕРРИХИЛЛ, доктор медицины
СПАРКС, доктор медицины, И УЭЙН Э. БЕРРИХИЛЛ, доктор медицины
Диагностические критерии острого среднего отита включают быстрое появление симптомов, выпот в среднем ухе, а также признаки и симптомы воспаления среднего уха. Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis являются наиболее распространенными бактериальными изолятами из жидкости среднего уха у детей с острым средним отитом. Лихорадка, оталгия, головная боль, раздражительность, кашель, ринит, вялость, анорексия, рвота, диарея и подергивание ушей являются обычными, но неспецифическими симптомами. Обнаружение выпота в среднем ухе с помощью пневматической отоскопии является ключевым в постановке диагноза. Наблюдение является приемлемым вариантом у здоровых детей с легкими симптомами. Антибиотики рекомендуются всем детям младше шести месяцев, детям от шести месяцев до двух лет, если диагноз установлен, и детям с тяжелой инфекцией. Амоксициллин в высоких дозах (от 80 до 90 мг на кг в сутки) рекомендуется в качестве терапии первой линии. Антибиотики-макролиды, клиндамицин и цефалоспорины являются альтернативой у детей, чувствительных к пенициллину, и у детей с резистентными инфекциями. Пациенты, которые не реагируют на лечение, должны быть повторно обследованы. Проверка слуха и языка рекомендуется детям с подозрением на потерю слуха или стойкий выпот в течение как минимум трех месяцев, а также детям с проблемами развития.
Амоксициллин в высоких дозах (от 80 до 90 мг на кг в сутки) рекомендуется в качестве терапии первой линии. Антибиотики-макролиды, клиндамицин и цефалоспорины являются альтернативой у детей, чувствительных к пенициллину, и у детей с резистентными инфекциями. Пациенты, которые не реагируют на лечение, должны быть повторно обследованы. Проверка слуха и языка рекомендуется детям с подозрением на потерю слуха или стойкий выпот в течение как минимум трех месяцев, а также детям с проблемами развития.
Острый средний отит, вирусная или бактериальная инфекция среднего уха, является наиболее распространенной инфекцией, при которой детям в США назначают антибиотики. 1,2 Прямые и косвенные затраты на лечение и потери времени в школе и на работе из-за острого среднего отита в 1995 г. составили почти 3 миллиарда долларов. 3 Острый средний отит чаще всего встречается в возрасте от шести до 24 месяцев; к трем годам диагноз ставится более чем у 80 процентов детей. 4
4
Средний отит с выпотом — это выпот в среднем ухе при отсутствии острой инфекции. Ежегодно в США регистрируется около 2,2 миллиона случаев среднего отита с выпотом. 5 Хронический гнойный средний отит — это персистирующая инфекция, приводящая к перфорации барабанной перепонки. 6 В этой статье будут рассмотрены последние данные, в том числе научно обоснованные рекомендации Американской академии педиатрии и Американской академии семейных врачей по диагностике и лечению острого среднего отита и среднего отита с выпотом. 1,5
| Клиническая рекомендация | Рейтинг доказательств | Ссылки |
|---|---|---|
| Диагностика Остров воспаления среднего уха. | C | 1 |
Детям с острым средним отитом или средним отитом с выпотом не следует назначать антигистаминные и противоотечные средства. | B | 5 , 22 |
| Наблюдение без антибактериальной терапии возможно у некоторых детей с острым средним отитом. | B | 1 , 22 |
| Амоксициллин в дозе от 80 до 90 мг/кг в день должен быть антибиотиком первой линии для большинства детей с острым средним отитом. | B | 1 |
| Пациенты со средним отитом, не реагирующие на первоначальный вариант лечения в течение 48–72 часов, должны пройти повторное обследование для подтверждения диагноза. Если диагноз подтверждается, антибиотики должны быть начаты у пациентов, для которых антибиотики изначально были отложены, а пациентам, уже принимающим антибиотик, следует назначить другой антибиотик. | С | 1 |
Генетические, инфекционные, иммунологические факторы и факторы окружающей среды предрасполагают детей к ушным инфекциям (Таблица 1) . 4,7 В большинстве случаев аллергия или инфекция верхних дыхательных путей вызывают гиперемию и отек слизистой оболочки носа, носоглотки и евстахиевой трубы. Непроходимость на перешейке евстахиевой трубы (то есть в самой узкой части) приводит к скоплению секрета среднего уха; вторичная бактериальная или вирусная инфекция выпота вызывает нагноение и признаки острого среднего отита. 8 Выпот может сохраняться в течение недель или месяцев после исчезновения инфекции. 4 Средний отит с выпотом может возникать спонтанно в результате дисфункции евстахиевой трубы или как воспалительная реакция после острого среднего отита. 5
4,7 В большинстве случаев аллергия или инфекция верхних дыхательных путей вызывают гиперемию и отек слизистой оболочки носа, носоглотки и евстахиевой трубы. Непроходимость на перешейке евстахиевой трубы (то есть в самой узкой части) приводит к скоплению секрета среднего уха; вторичная бактериальная или вирусная инфекция выпота вызывает нагноение и признаки острого среднего отита. 8 Выпот может сохраняться в течение недель или месяцев после исчезновения инфекции. 4 Средний отит с выпотом может возникать спонтанно в результате дисфункции евстахиевой трубы или как воспалительная реакция после острого среднего отита. 5
| Фактор | Комментарии |
|---|---|
| Возраст | Максимальная заболеваемость в возрасте от шести до 24 месяцев; евстахиева труба в этом возрасте короче и менее изогнута. Недоразвитие физиологических и иммунологических реакций на инфекцию у детей |
| Грудное вскармливание | Грудное вскармливание в течение как минимум трех месяцев является защитным; этот эффект может быть связан с положением, сохраняемым во время грудного вскармливания, сосательными движениями и защитными факторами в грудном молоке |
| Посещение детских садов* | Контакт с несколькими детьми и воспитателями способствует распространению бактериальных и вирусных патогенов |
| Этническая принадлежность* | Дети коренных американцев, жителей Аляски и канадских инуитов имеют повышенную заболеваемость |
| Воздействие сигаретного дыма | Повышенная заболеваемость из-за сигаретного дыма и загрязнения воздуха, особенно если курят родители неудачного лечения антибиотиками |
| Использование пустышки | Рост заболеваемости |
| Предшествующее применение антибиотиков* | Повышенный риск неэффективности лечения антибиотиками |
| Предыдущая среда Отита* | Повышенный риск недостаточности лечения антибиотиками |
| Сезон* | Увеличение заболеваемости осенью и зимой |
| PATHOLOGION* | . Ужигание в All -Plaintis, у Nallindits, с утомкой в AllDITITITITITS, с новой патологией. Синдром Дауна Ужигание в All -Plaintis, у Nallindits, с утомкой в AllDITITITITITS, с новой патологией. Синдром Дауна |
Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis являются наиболее распространенными бактериальными изолятами из жидкости среднего уха у детей с острым средним отитом (табл. 2 4,6–10 ). 8–10 Устойчивый к пенициллину S. pneumoniae является наиболее частой причиной рецидивирующего и персистирующего острого среднего отита. 7
| Организм | Частота (%) | Комментарии | |
|---|---|---|---|
| От.0046 от 40 до 50 | Наиболее распространенными патогенами являются серотипы 19F, 23F, 14, 6B, 6A, 19A и 9V | ||
| Haemophilus influenzae* | 30–4047 | ||
| Moraxella catarrhalis* | От 10 до 15 | Большинство вырабатывают β-лактамазу Чаще сочетается с перфорацией барабанной перепонки и мастоидитом | |
| Staphylococcus aureus* | Rare | More common in chronic infection | |
| Anaerobic organisms | Rare | More common in chronic infection | |
| Gram-negative bacilli | — | In newborns , пациенты с ослабленным иммунитетом и пациенты с хроническим гнойным средним отитом | |
| Вирусы | Менее 10 | Респираторно-синцитиальный вирус, аденовирус, риновирус или вирус гриппа могут действовать совместно с бактериями.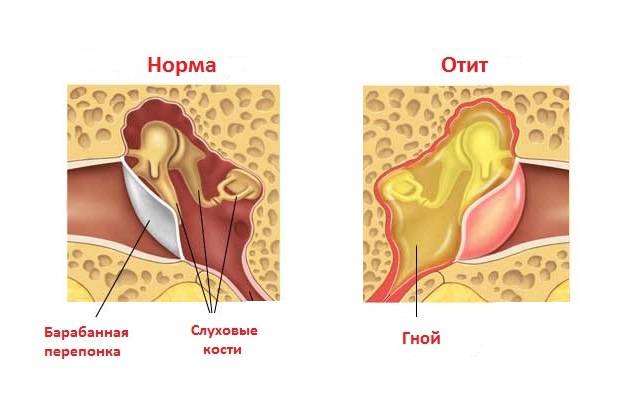 Коинфекция бактериями присутствует более чем у 40% детей с вирусным острым средним отитом Коинфекция бактериями присутствует более чем у 40% детей с вирусным острым средним отитом | |
| Другие | Редко | Mycoplasma pneumoniae, Chlamydia pneumoniae, Chlamydia trachomatis (у детей младше шести месяцев), Mycobacterium tuberculosis (в развивающихся странах), паразитарные инфекции (например, например, кандидоз, аспергиллез, бластомикоз) | |
| Хронический гнойный средний отит | |||
| Аэробные микроорганизмы | — | Pseudomonas aeruginosa, Proteus mirabilis, S. aureus, Streptococcus pyogenes, Escherichia coli , or Klebsiella species | |
| Anaerobic organisms | — | Bacteroides, Peptostreptococcus , or Propionibacterium species | |
Диагностические критерии острого среднего отита включают быстрое появление симптомов, выпот в среднем ухе, а также признаки и симптомы воспаления среднего уха (Таблица 3 1,2,6,7,11 ). 1 Неспецифические симптомы острого среднего отита (например, лихорадка, головная боль, раздражительность, кашель, ринит, вялость, анорексия, рвота, диарея, подергивание ушей) часто встречаются у младенцев и детей младшего возраста. Оталгия реже встречается у детей младше двух лет и чаще встречается у подростков и взрослых. 4 Острый средний отит нельзя надежно отличить от инфекции верхних дыхательных путей только на основании симптомов. 10 Однако оталгия, трение или дергание за уши и подозрение родителей на средний отит имеют положительное отношение правдоподобия (LR+) 3,0 или более и являются умеренно полезными для принятия решения в диагнозе ( Таблица 4 12–16 ). 12,13
1 Неспецифические симптомы острого среднего отита (например, лихорадка, головная боль, раздражительность, кашель, ринит, вялость, анорексия, рвота, диарея, подергивание ушей) часто встречаются у младенцев и детей младшего возраста. Оталгия реже встречается у детей младше двух лет и чаще встречается у подростков и взрослых. 4 Острый средний отит нельзя надежно отличить от инфекции верхних дыхательных путей только на основании симптомов. 10 Однако оталгия, трение или дергание за уши и подозрение родителей на средний отит имеют положительное отношение правдоподобия (LR+) 3,0 или более и являются умеренно полезными для принятия решения в диагнозе ( Таблица 4 12–16 ). 12,13
| Тип | Диагностические критерии | |||
|---|---|---|---|---|
| Острый средний отит | Острое начало | |||
| Выпот в среднем ухе, проявляющийся выбуханием барабанной перепонки, ограниченной или отсутствующей подвижностью перепонки, уровнем воздуха и жидкости за перепонкой | ||||
| и | ||||
| Персистирующий острый средний отит | Персистирующие признаки инфекции среднего уха во время лечения антибиотиками | |||
| or | ||||
| Relapse within one month of treatment completion | ||||
| Recurrent acute otitis media | Three or more episodes of acute otitis media within six to 18 months | |||
| Otitis media with effusion | Жидкость за барабанной перепонкой при отсутствии признаков острого воспаления | |||
| Хронический средний отит с выпотом | Стойкая жидкость за неповрежденной барабанной перепонкой при отсутствии острой инфекции | |||
| Хронический гнойный средний отит | Персистирующее воспаление среднего уха или сосцевидного отростка | |||
| Рецидивирующая или персистирующая оторея через перфорацию барабанной перепонки | ||||
| Клиническая характеристика | Чувствительность (%) | Специфичность (%) | LR+* 9 0 0 3 9 0 0 0 0 3 9 00006 –† | |
|---|---|---|---|---|
| Signs | ||||
| Bulging tympanic membrane 14 | 61 | 97 | 20. 3 3 | 0.4 |
| Cloudy tympanic membrane 14 | 81 | 95 | 16,2 | 0,2 |
| Нарушение мобильности барабанной мембраны 14 | 98 | 79 | 4,7 | 0,03 | 4,7 | 0,03 | 4.7 | 0,03 | 4.7 | 0,03 | 0,03 | 0,03 | .0029 | Symptoms |
| Parental suspicion of otitis media 12 | 70 | 80 | 3. 4 4 | 0.4 |
| Pulling at or rubbing the ear 13 | 42 | 87 | 3,3 | 0,7 |
| Otalgia 13 | 54 | 3,0 | 0,6 | |
| . Экспрессионный крик 13 | ||||
| 13 | ||||
| 13 | ||||
| 13 | ||||
| 13 | ||||
| 13 | ||||
| .0046 55 | 69 | 1.8 | 0.7 | |
| Rhinitis 13 | 75 | 43 | 1. | 0.6 |
| Poor appetite 13 | 36 | 66 | 1.1 | 1.0 |
| Cough 13 | 47 | 45 | 0.9 | 1.2 |
| Fever 13 | 40 | 48 | 0.8 | 1.2 |
| Diagnostic methods | ||||
| Acoustic reflectometry 16 | 65 to 97 | 85 to 99 | ||
| Pneumatic otoscopy 15 | 94 | 81 | ||
| Переносная тимпанометрия 15 | 89 | 58 | ||
| от 49 до 94 | ||||
Обнаружение выпота в среднем ухе с помощью пневматической отоскопии является ключевым в постановке диагноза острого среднего отита.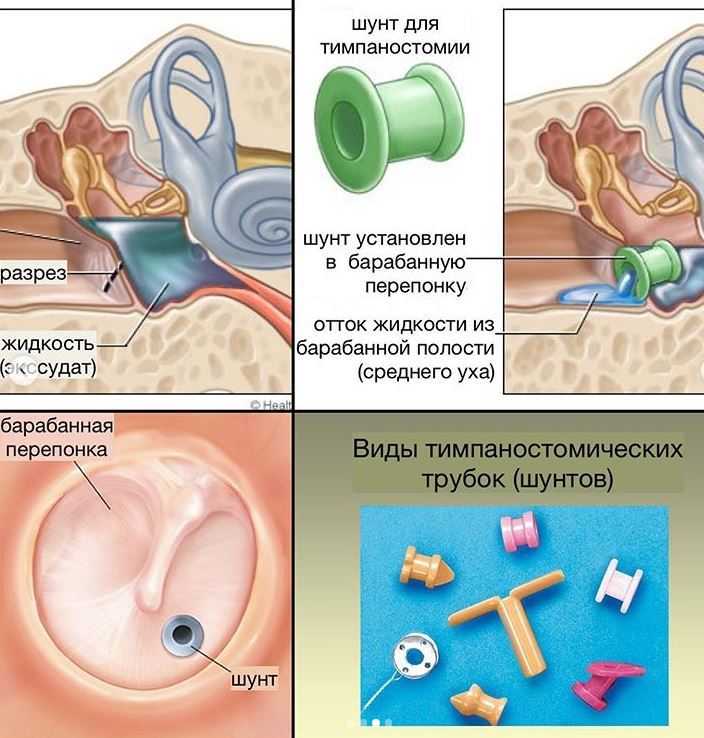 Барабанная перепонка в норме выпуклая, подвижная, полупрозрачная, интактная; нормальный цвет и подвижность мембраны указывают на то, что средний отит маловероятен (отрицательное отношение правдоподобия [LR–], 0,03). 10 Выпячивание мембран значительно увеличивает вероятность отита (LR+, 20,3), так же как и нарушение подвижности мембраны (LR+, 4,7) и отчетливо красная мембрана (LR+, 2,6), хотя и в меньшей степени. 14
Барабанная перепонка в норме выпуклая, подвижная, полупрозрачная, интактная; нормальный цвет и подвижность мембраны указывают на то, что средний отит маловероятен (отрицательное отношение правдоподобия [LR–], 0,03). 10 Выпячивание мембран значительно увеличивает вероятность отита (LR+, 20,3), так же как и нарушение подвижности мембраны (LR+, 4,7) и отчетливо красная мембрана (LR+, 2,6), хотя и в меньшей степени. 14
Применение пневматической отоскопии с тимпанометрией повышает точность диагностики. Ручной тимпанометр регистрирует податливость барабанной перепонки и предоставляет количественную информацию о структурной функции и наличии выпота в среднем ухе. 15 Уплощенная кривая с низкой статической проводимостью (кривая типа B) указывает на выпот в среднем ухе; сильно отрицательное давление в среднем ухе (кривая типа С) указывает на втянутую барабанную перепонку; и очень положительное пиковое давление соответствует вздутию мембраны 15 (рис. 1) . Акустическая рефлектометрия обнаруживает жидкость в среднем ухе путем анализа спектрального градиента звука, отраженного от барабанной перепонки. 16
1) . Акустическая рефлектометрия обнаруживает жидкость в среднем ухе путем анализа спектрального градиента звука, отраженного от барабанной перепонки. 16
Тимпаноцентез с последующей аспирацией и посевом образцов жидкости из среднего уха полезен у детей с интоксикацией, неэффективным многократным курсом антибиотиков или с иммунодефицитом. 4 Хотя отрицательные результаты посева носоглотки хорошо коррелируют с отрицательными посевами жидкости среднего уха, их обычно не рекомендуют. 17
Хронический гнойный средний отит проявляется стойкой или рецидивирующей отореей через перфорацию барабанной перепонки (активный) или сухой, но постоянной перфорацией барабанной перепонки (неактивный). 6 Другие признаки включают утолщенную зернистую слизистую оболочку, полипы и холестеатому в среднем ухе. 18 Аэробные и анаэробные бактерии могут попасть в среднее ухо через перфорацию. 6 Редко, виды Pseudomonas могут вызывать глубокие деструктивные инфекции среднего уха и сосцевидного отростка. Диагноз ставят на основании анамнеза и результатов осмотра, в том числе отоскопии. При обследовании могут быть обнаружены другие очаги инфекции, требующие лечения (например, нос, околоносовые пазухи, легкие, глотка). Тщательная очистка уха полезна для визуализации барабанной перепонки и аттика, а также для исключения холестеатомы. 19
Диагноз ставят на основании анамнеза и результатов осмотра, в том числе отоскопии. При обследовании могут быть обнаружены другие очаги инфекции, требующие лечения (например, нос, околоносовые пазухи, легкие, глотка). Тщательная очистка уха полезна для визуализации барабанной перепонки и аттика, а также для исключения холестеатомы. 19
Цели лечения острого среднего отита включают устранение симптомов и снижение частоты рецидивов. 20 У большинства детей с острым средним отитом (от 70 до 90 процентов) наступает спонтанное разрешение в течение 7-14 дней; следовательно, антибиотики не следует изначально назначать всем детям. 21,22 Отсрочка антибактериальной терапии у отдельных пациентов снижает связанные с лечением затраты и побочные эффекты, а также сводит к минимуму появление резистентных штаммов. 23
Симптоматическое лечение . Лечение боли важно в первые два дня после постановки диагноза. Варианты включают ацетаминофен (15 мг на кг каждые четыре-шесть часов) и ибупрофен (мотрин; 10 мг на кг каждые шесть часов). 24 Отическая суспензия антипирин/бензокаин (Ауральган) может использоваться для местного обезболивания (Таблица 5) . 1,5,25
Варианты включают ацетаминофен (15 мг на кг каждые четыре-шесть часов) и ибупрофен (мотрин; 10 мг на кг каждые шесть часов). 24 Отическая суспензия антипирин/бензокаин (Ауральган) может использоваться для местного обезболивания (Таблица 5) . 1,5,25
| Агент | Дозировка | Комментарии |
|---|---|---|
| Антимикробий * | ||
| Amoxicillin | 80 до 90 мг на кг на KG на дни, данный ORALALY в Dividind | . Безопасный, эффективный и недорогой |
| Амоксициллин/клавуланат (Аугментин) | 90 мг амоксициллина на кг в день; 6,4 мг клавуланата на кг массы тела в сутки, перорально в два приема | Препарат второго ряда. Для пациентов с рецидивирующим или персистирующим острым средним отитом, принимающих профилактически амоксициллин, принимавших антибиотики в течение предыдущего месяца, а также имеющих сопутствующий гнойный конъюнктивит |
| Азитромицин (одна доза; зитромакс) | 30 мг на кг, перорально | Для пациентов с аллергией на пенициллин. Одна доза так же эффективна, как и более длительные курсы Одна доза так же эффективна, как и более длительные курсы |
| Азитромицин (трехдневный курс; Zithromax Tripak) | 20 мг/кг один раз в день внутрь | Для пациентов с рецидивирующим острым средним отитом |
| Азитромицин (f дневной курс; Zithromax Z-pak) | 5–10 мг/кг один раз в день, перорально | Для пациентов с аллергией на пенициллин (гиперчувствительность 1-го типа) |
| Цефдинир (Омницеф) | 14 мг на кг в день, перорально в один или два приема | Для пациентов с аллергией на пенициллин, за исключением пациентов с крапивницей или анафилаксией к пенициллину (т. е. гиперчувствительность 1-го типа) |
| Цефподоксим (вантин) | 30 мг на кг один раз в день, перорально | ) |
| Цефтриаксон (роцефин) | 50 мг на кг один раз в день внутримышечно или внутривенно. Одна доза при начальном эпизоде среднего отита, три дозы при рецидивирующих инфекциях Одна доза при начальном эпизоде среднего отита, три дозы при рецидивирующих инфекциях | Для пациентов с аллергией на пенициллин, персистирующим или рецидивирующим острым средним отитом или рвотой |
| Цефуроксим (цефтин) | 30 мг на кг в день, перорально в два приема | Для пациентов с аллергией на пенициллин, за исключением пациентов с крапивницей или анафилаксией на пенициллин (т.е. гиперчувствительность 1 типа) |
| Кларитромицин (биаксин) | 15 мг на кг в день, перорально в три приема | Для пациентов с аллергией на пенициллин (гиперчувствительность 1 типа). Может вызывать раздражение желудочно-кишечного тракта |
| Клиндамицин (Клеоцин) | 30–40 мг на кг в день, перорально в четыре приема | Для пациентов с аллергией на пенициллин (гиперчувствительность 1-го типа) |
| Ciprofloxacin/hydrocortisone (Cipro HC Otic) | 3 drops twice daily | — |
| Hydrocortisone/neomycin/polymyxin B (Cortisporin Otic) | 4 drops three to four times daily | — |
| OfLoxacin (Floxin Otic) | 5 капель два раза в день (10 капель у пациентов старше 12 лет) | - |
| Анальгетики | ||
| Актаминофен | 15 15 | |
| Acetaminophen | 15 15 15 MG. 0047 0047 | — |
| Antipyrine/benzocaine (Auralgan) | 2 to 4 drops three to four times daily | — |
| Ibuprofen (Motrin) | 10 mg per kg every six hours | — |
| Наркотические вещества | Варьируется | Может вызывать желудочно-кишечные расстройства, угнетение дыхания, изменение психического состояния и запор |
Антигистаминные препараты могут помочь при назальной аллергии, но они могут пролонгировать выпот в среднем ухе. 26 Пероральные деконгестанты могут быть использованы для облегчения заложенности носа. Однако ни антигистаминные препараты, ни деконгестанты не улучшают заживление и не минимизируют осложнения острого среднего отита, и их обычно не рекомендуют. 27 Использование кортикостероидов не приносит пользы при остром среднем отите. 26
26
Антибиотики . Метаанализ рандомизированных исследований показал, что антибиотики наиболее эффективны у детей младше двух лет с двусторонним острым средним отитом и у детей с острым средним отитом и отореей. 28 Антибиотики рекомендуются для всех детей младше шести месяцев, для детей в возрасте от шести месяцев до двух лет, когда диагноз установлен, и для всех детей старше двух лет с тяжелой инфекцией (определяемой как умеренная или тяжелая оталгия или температура выше чем 102,2° F [39° C]). 1 Применение антибиотиков может быть отложено у здоровых в других отношениях детей в возрасте от шести месяцев до двух лет с легким отитом, у которых диагноз неясен, и у детей старше двух лет с легкими симптомами или у которых диагноз неясен (Рисунок 2) . 1,5 Если выбран этот вариант, обязательно наличие надежного опекуна, который будет наблюдать за ребенком, распознавать признаки серьезного заболевания и иметь возможность беспрепятственного доступа к медицинской помощи.
Набор антибиотиков . Высокие дозы амоксициллина (от 80 до 90 мг/кг в сутки, разделенные на две суточные дозы в течение 10 дней) рекомендуются в качестве антибактериальной терапии первой линии у детей с острым средним отитом. 1,24 У детей старше шести лет с заболеванием легкой и средней степени тяжести достаточен пяти-семидневный курс. 1 Амоксициллин эффективен, безопасен и относительно недорог, и он имеет узкий микробиологический спектр. 29 Терапия первой линии амоксициллином не рекомендуется детям с сопутствующим гнойным конъюнктивитом, после антибиотикотерапии в течение предшествующего месяца, детям, принимающим амоксициллин в качестве химиопрофилактики рецидивирующего острого среднего отита или инфекции мочевыводящих путей, а также детям с аллергией на пенициллин.
Цефалоспорины могут использоваться у детей с аллергией на пенициллин, если в анамнезе нет крапивницы или анафилаксии на пенициллин. Если в анамнезе имеется пенициллиноиндуцированная крапивница или анафилаксия, можно использовать макролиды (например, азитромицин [Зитромакс], кларитромицин [Биаксин]) или клиндамицин [Клеоцин]. Однократная доза парентерального цефтриаксона (роцефин, 50 мг на кг массы тела) может быть полезна у детей с рвотой или у детей, которым трудно соблюдать режим лечения. 1 Однократная доза азитромицина безопасна и эффективна при неосложненном остром среднем отите и хорошо сравнима с более длительными курсами азитромицина или других антибиотиков. 30
Однократная доза парентерального цефтриаксона (роцефин, 50 мг на кг массы тела) может быть полезна у детей с рвотой или у детей, которым трудно соблюдать режим лечения. 1 Однократная доза азитромицина безопасна и эффективна при неосложненном остром среднем отите и хорошо сравнима с более длительными курсами азитромицина или других антибиотиков. 30
Персистирующий острый средний отит . Если в течение 48–72 часов клинического улучшения не наступает, пациент должен пройти повторное обследование для подтверждения диагноза, исключения других причин заболевания и начала антибактериальной терапии у пациентов, получающих только симптоматическое лечение. Пациентов, которые уже принимают антибиотики, следует перевести на терапию второй линии. 1 Варианты включают высокие дозы амоксициллина/клавуланата (аугментин), цефалоспорины и макролиды. Парентеральный цефтриаксон, вводимый ежедневно в течение трех дней, полезен у детей с рвотой или резистентностью к амоксициллину/клавуланату. Для детей, которые не реагируют на антибиотики второго ряда, подходящими вариантами являются клиндамицин и тимпаноцентез. Хотя левофлоксацин (левахин) не одобрен для применения у детей, он эффективен у детей с персистирующим или рецидивирующим острым средним отитом. 31
Для детей, которые не реагируют на антибиотики второго ряда, подходящими вариантами являются клиндамицин и тимпаноцентез. Хотя левофлоксацин (левахин) не одобрен для применения у детей, он эффективен у детей с персистирующим или рецидивирующим острым средним отитом. 31
Компьютерная томография (КТ) полезна при подозрении на рост кости. Магнитно-резонансная томография превосходит КТ в оценке потенциальных внутричерепных осложнений. 32
Рецидивирующий острый средний отит . Большинство детей с рецидивирующим острым средним отитом выздоравливают при выжидательной тактике. 20 Хотя профилактика антибиотиками может снизить частоту рецидивов, не существует общепринятых рекомендаций по выбору антибиотиков или продолжительности профилактики. 33 Сведение к минимуму факторов риска (например, воздействие сигаретного дыма, использование пустышки, кормление из бутылочки, посещение детского сада) снижает частоту рецидивов. Гептавалентная пневмококковая вакцина (Превнар) снижает заболеваемость острым средним отитом, но не снижает частоту рецидивов.
Стойкий выпот в среднем ухе после разрешения острого среднего отита не указывает на неэффективность лечения и требует только наблюдения и подтверждения. Факторы риска персистирующего острого среднего отита с выпотом включают потерю слуха более 30 дБ, предшествующую установку тимпаностомической трубки, гипертрофию аденоидов и начало заболевания летом или осенью. 34
В период наблюдения возможно проведение клинического осмотра, пневматической отоскопии и тимпанометрии. 5 Антигистаминные и противоотечные средства не играют роли; побочные эффекты включают бессонницу, гиперактивность, сонливость, изменения поведения и лабильное артериальное давление. 5 Пероральные и местные интраназальные кортикостероиды отдельно или в комбинации с антибиотиком вызывают более быстрое краткосрочное разрешение среднего отита с выпотом, но нет доказательств долгосрочной пользы. 35 Аутоинфляция (т. е. открытие евстахиевой трубы путем повышения интраназального давления) полезна у детей старшего возраста с персистирующим острым средним отитом с выпотом, которые могут выполнить пробу Вальсальвы.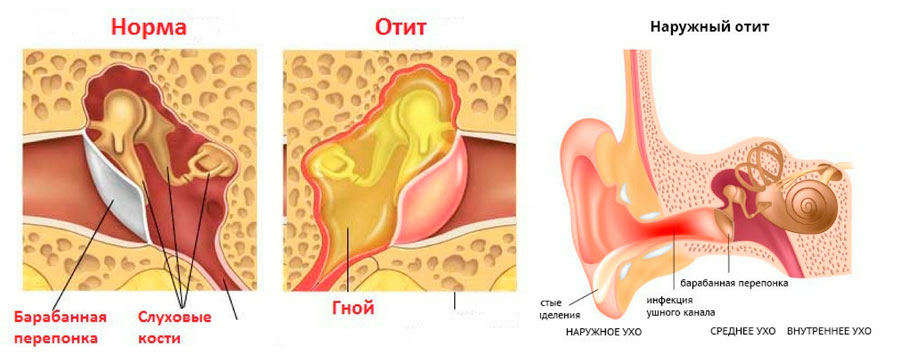 36
36
Детей старше двух лет, у которых средний отит с выпотом и нет нарушений развития, необходимо осматривать с интервалом от трех до шести месяцев до исчезновения выпота, выявления потери слуха или структурных аномалий барабанной перепонки или среднего уха подозреваются. 5 Проверка слуха и языка рекомендуется пациентам с подозрением на потерю слуха или стойкий выпот в течение как минимум трех месяцев или при выявлении проблем развития. Могут наблюдаться дети с потерей слуха 20 дБ или менее, у которых нет речи, языка или проблем в развитии. Лица с потерей слуха от 21 до 39 дБ могут быть осмотрены или направлены на операцию, а лица с потерей слуха 40 дБ и более должны быть направлены на операцию. 5
Тимпаностомия с введением вентиляционной трубки является предпочтительной начальной процедурой. Мета-анализ рандомизированных контролируемых исследований, оценивающих влияние вентиляции на слух, продолжительность выпота, развитие речи, когнитивные функции, поведение и качество жизни, показывает, что преимущества у детей в лучшем случае незначительны. 37,38 Вентиляционные трубки могут быть более полезными для детей младшего возраста в среде с высокой инфекционной нагрузкой (например, дети, посещающие детский сад), а также для детей старшего возраста с потерей слуха 25 дБ или выше на оба уха в течение как минимум 12 недель. 37 Аденоидэктомия может быть рассмотрена у детей с рецидивирующим средним отитом с выпотом после тимпаностомии (от 20 до 50 процентов детей), если присутствует хронический аденоидит или если гипертрофия аденоидов вызывает заложенность носа. 5 Тонзиллэктомия не улучшает результаты. Осложнения тимпаностомии включают транзиторную и стойкую оторею, тимпаносклероз, атрофию, перфорацию барабанной перепонки и холестеатому. 39 Легкая кондуктивная тугоухость также может возникать в результате изменений барабанной перепонки. Местные антибиотики (например, хинолоны, аминогликозиды, полимиксины) более эффективны, чем системные антибиотики, в лечении инфекции у пациентов с хроническим гнойным средним отитом; топические хинолоны являются предпочтительными.
37,38 Вентиляционные трубки могут быть более полезными для детей младшего возраста в среде с высокой инфекционной нагрузкой (например, дети, посещающие детский сад), а также для детей старшего возраста с потерей слуха 25 дБ или выше на оба уха в течение как минимум 12 недель. 37 Аденоидэктомия может быть рассмотрена у детей с рецидивирующим средним отитом с выпотом после тимпаностомии (от 20 до 50 процентов детей), если присутствует хронический аденоидит или если гипертрофия аденоидов вызывает заложенность носа. 5 Тонзиллэктомия не улучшает результаты. Осложнения тимпаностомии включают транзиторную и стойкую оторею, тимпаносклероз, атрофию, перфорацию барабанной перепонки и холестеатому. 39 Легкая кондуктивная тугоухость также может возникать в результате изменений барабанной перепонки. Местные антибиотики (например, хинолоны, аминогликозиды, полимиксины) более эффективны, чем системные антибиотики, в лечении инфекции у пациентов с хроническим гнойным средним отитом; топические хинолоны являются предпочтительными. 6 Нехинолоновые антибиотики могут вызывать ототоксичность и вестибулярную дисфункцию, но эти осложнения маловероятны при кратковременном применении. 39 Пероральные или парентеральные антибиотики полезны у пациентов с системным сепсисом или неадекватным ответом на местные антибиотики. Их следует выбирать на основе результатов посева и чувствительности. Тимпанопластика (с использованием трансплантата из мягких тканей) с реконструкцией цепи слуховых косточек, если необходимо, является вариантом лечения пациентов с хронической перфорацией и тугоухостью. Мастоидэктомия часто рекомендуется пациентам с хроническим мастоидитом.
6 Нехинолоновые антибиотики могут вызывать ототоксичность и вестибулярную дисфункцию, но эти осложнения маловероятны при кратковременном применении. 39 Пероральные или парентеральные антибиотики полезны у пациентов с системным сепсисом или неадекватным ответом на местные антибиотики. Их следует выбирать на основе результатов посева и чувствительности. Тимпанопластика (с использованием трансплантата из мягких тканей) с реконструкцией цепи слуховых косточек, если необходимо, является вариантом лечения пациентов с хронической перфорацией и тугоухостью. Мастоидэктомия часто рекомендуется пациентам с хроническим мастоидитом.
Общая частота осложнений среднего отита чрезвычайно низка; подвисочные и внутричерепные осложнения возникают у одного на 100 000 детей и у одного на 300 000 взрослых в год. 40,41 У пациентов с выпотом в среднем ухе может наблюдаться стойкая или флуктуирующая кондуктивная тугоухость (потеря около 25 дБ). 4 Дети с хроническим выпотом в среднем ухе получают более низкие баллы по тестам речи, языка и когнитивных способностей. 42 Центральная перфорация барабанной перепонки может вызвать хроническую инфекцию среднего уха и сосцевидного отростка. Острый мастоидит (т. е. гной в воздушных ячейках сосцевидного отростка) может разрушать кость, образуя подкожное скопление гноя (абсцесс Бецольда). Сплошное распространение или гематогенное заражение может поражать внутреннее ухо, каменистую часть височной кости, мозговые оболочки и головной мозг. Мастоидит и внутричерепные осложнения острого среднего отита чаще встречаются в развивающихся странах, где люди имеют ограниченный доступ к медицинской помощи. 4
4 Дети с хроническим выпотом в среднем ухе получают более низкие баллы по тестам речи, языка и когнитивных способностей. 42 Центральная перфорация барабанной перепонки может вызвать хроническую инфекцию среднего уха и сосцевидного отростка. Острый мастоидит (т. е. гной в воздушных ячейках сосцевидного отростка) может разрушать кость, образуя подкожное скопление гноя (абсцесс Бецольда). Сплошное распространение или гематогенное заражение может поражать внутреннее ухо, каменистую часть височной кости, мозговые оболочки и головной мозг. Мастоидит и внутричерепные осложнения острого среднего отита чаще встречаются в развивающихся странах, где люди имеют ограниченный доступ к медицинской помощи. 4
Кондуктивная тугоухость легкой и средней степени тяжести встречается у половины детей с хроническим гнойным средним отитом, также могут развиваться внечерепные и внутричерепные осложнения. Менингит является наиболее серьезным внутричерепным осложнением.
Взрослые составляют менее 20 процентов пациентов с острым средним отитом. 43 H. influenzae и S. pneumoniae являются распространенными бактериальными изолятами у этих пациентов. По сравнению с детьми у взрослых чаще наблюдаются оталгия, выделения из уха, снижение слуха и боль в горле. Помутнение и покраснение барабанной перепонки одинаково часто встречаются у детей и взрослых. Рекомендации по применению антибиотиков одинаковы для детей и взрослых. Следует отказаться от курения. Назальные и пероральные стероиды могут быть полезны у пациентов с персистирующим острым средним отитом и сопутствующими аллергиями. Взрослые с односторонним выпотом в среднем ухе, длящимся более двух месяцев, должны пройти визуализирующие исследования, чтобы исключить внутричерепное новообразование, особенно если выпот связан с параличом черепных нервов. 11
US Pharm. 2010;35(3):44-49.
Средний отит (СО) является распространенным заболеванием, поражающим как младенцев, так и детей, часто многократно в течение первых нескольких лет жизни. Приблизительно 16 миллионов посещений врачей и 13 миллионов назначений антибиотиков в течение 2000 года были связаны с СО. 1 СО различной степени тяжести, в том числе острый СО (ОСО), СО с выпотом (ОМЕ) и хронический гнойный ОМ (ХГСО).
ОСО является одним из наиболее часто встречающихся детских заболеваний, вторым после инфекций верхних дыхательных путей. Это ведущая причина обращений к врачу, антимикробной терапии и педиатрической хирургии в нескольких странах. 2 В США ОСО диагностируют более 5 миллионов раз в год. 3 Хотя ОСО может возникать у взрослых, приблизительно 80 % случаев приходится на детей, при этом наибольшая частота приходится на детей в возрасте от 6 до 9 лет.месяцы. К возрасту 1 года примерно 75% младенцев столкнутся с одним эпизодом ОСО, а 17% будут страдать как минимум от трех эпизодов. 2
2
ОСО развивается после проникновения бактерий в среднее ухо. Факторы, приводящие к этой инвазии, включают колонизацию носоглотки, инфекции верхних дыхательных путей и дисфункцию евстахиевой трубы. 4 После вирусных инфекций дыхательных путей активность ресничек в клетках слизистой оболочки дыхательных путей может быть нарушена, что приводит к снижению защиты от вторжения микроорганизмов. Евстахиевы трубы у детей в возрасте до 2 лет короче, чем у детей старшего возраста, что приводит к более коротким расстояниям для распространения бактерий и увеличивает вероятность заражения. 2 Кроме того, у младенцев и детей младшего возраста может быть нарушен механизм открывания евстахиевых труб. Кроме того, генетические, инфекционные, иммунологические факторы и факторы окружающей среды могут предрасполагать детей к ушным инфекциям (, ТАБЛИЦА 1, ). 5,6
Американской академией педиатрии и Американской академией семейных врачей (AAP/AAFP) были разработаны клинические рекомендации по диагностике и лечению ОСО. Согласно этому руководству, для того, чтобы диагноз считался «верным», необходимо соответствие трем конкретным критериям: быстрое начало, подтвержденное наличие выпота в среднем ухе (MEE) и признаки и симптомы воспаления среднего уха. На признаки и симптомы воспаления среднего уха может указывать отчетливая эритема барабанной перепонки или отчетливая оталгия. У младенцев оттягивание уха часто свидетельствует об оталгии. Другие признаки и симптомы, которые могут проявляться у педиатрических пациентов, хотя и не являются специфическими для ОСО, включают раздражительность у младенцев или детей ясельного возраста, выделения из уха и лихорадку. На наличие МЭЭ указывает выпячивание барабанной перепонки (лучший предиктор АСО), ограниченная или отсутствующая подвижность барабанной перепонки, уровень воздуха и жидкости за барабанной перепонкой или оторея. 7
Согласно этому руководству, для того, чтобы диагноз считался «верным», необходимо соответствие трем конкретным критериям: быстрое начало, подтвержденное наличие выпота в среднем ухе (MEE) и признаки и симптомы воспаления среднего уха. На признаки и симптомы воспаления среднего уха может указывать отчетливая эритема барабанной перепонки или отчетливая оталгия. У младенцев оттягивание уха часто свидетельствует об оталгии. Другие признаки и симптомы, которые могут проявляться у педиатрических пациентов, хотя и не являются специфическими для ОСО, включают раздражительность у младенцев или детей ясельного возраста, выделения из уха и лихорадку. На наличие МЭЭ указывает выпячивание барабанной перепонки (лучший предиктор АСО), ограниченная или отсутствующая подвижность барабанной перепонки, уровень воздуха и жидкости за барабанной перепонкой или оторея. 7
АОМ может переходить либо в постоянный, либо в повторяющийся АОМ. Персистирующий ОСО возникает при персистирующих признаках инфекции среднего уха во время лечения антибиотиками или при рецидиве в течение 1 месяца после завершения терапии. Если у ребенка наблюдается три или более эпизодов острого среднего отита в течение 6–18 месяцев, следует поставить диагноз recu r рентного острого среднего отита . 5
Если у ребенка наблюдается три или более эпизодов острого среднего отита в течение 6–18 месяцев, следует поставить диагноз recu r рентного острого среднего отита . 5
ОМЭ или секреторный ОМ , характеризуется жидкостью в среднем ухе без признаков или симптомов инфекции. Обычно это происходит, когда евстахиева труба закупоривается и жидкость попадает в среднее ухо. 8 ОМО может возникать спонтанно как часть риносинусита (воспаление носовой полости и придаточных пазух) или развиваться после приступа ОСО. 9 Приблизительно 90% случаев приходится на детей, при этом наибольшая заболеваемость приходится на возраст от 6 месяцев до 4 лет. 10
CSOM, самая тяжелая форма СО, обычно является осложнением ОСО. 9,11 Персистирующее воспаление полости среднего уха или воздухоносных ячеек сосцевидного отростка, CSOM характеризуется выделениями через перфорированную барабанную перепонку. 5 Заболевание обычно длится от 2 до 6 недель. 9
5 Заболевание обычно длится от 2 до 6 недель. 9
Streptococcus pneumoniae, Haemophilus influenzae и Moraxella 10 catarrhalis являются наиболее распространенными возбудителями, согласно исследованиям 9. 5,7 При исследовании жидкости среднего уха S. pneumoniae, H. influenzae и M. catarrhalis были обнаружены в 25-35%, 15-30% и 3-20% время соответственно. 7 Имеющиеся данные свидетельствуют о том, что микробиология может измениться благодаря плановой вакцинации семивалентной пневмококковой вакциной; исследования выявили увеличение количества изолятов H influenzae с 39% до 52% у детей в возрасте от 7 до 24 месяцев и снижение количества изолятов S pneumoniae от 49% до 34% в период с 1992 по 1998 год и с 2000 по 2003 год. анаэробные организмы, грамотрицательные бациллы, вирусы, Myc o Plasma pneumoniae , Chlamydia pneumoniae, и Chlamydia trachomatis (у детей младше 6 месяцев). S. pneumoniae, H. influenzae, M. catarrhalis , GAS и S aureus также ответственны за рецидивирующий и стойкий ОМ. 7 Бактериальные патогены, связанные с OME, такие же, как и при AOM. В CSOM, однако, видов Pseudomonas aeruginosa, S. aureus, Proteus mirabilis, и Klebsiella являются наиболее распространенными выделенными патогенами, и часто встречаются смешанные инфекции. Важно отметить, что полирезистентность к антибиотикам часто встречается при инфекциях, вызванных Pseudomonas . 5,9
S. pneumoniae, H. influenzae, M. catarrhalis , GAS и S aureus также ответственны за рецидивирующий и стойкий ОМ. 7 Бактериальные патогены, связанные с OME, такие же, как и при AOM. В CSOM, однако, видов Pseudomonas aeruginosa, S. aureus, Proteus mirabilis, и Klebsiella являются наиболее распространенными выделенными патогенами, и часто встречаются смешанные инфекции. Важно отметить, что полирезистентность к антибиотикам часто встречается при инфекциях, вызванных Pseudomonas . 5,9
Разрешение симптомов и снижение частоты рецидивов являются целями лечения ОСО. Анальгетики в дополнение к пероральным и местным противомикробным препаратам являются основой лечения. Использование антибактериальных препаратов у детей с неосложненным ОСО во время постановки диагноза вызвало опасения в отношении устойчивости к антибактериальным препаратам; однако ОСО является наиболее распространенной детской инфекцией, для лечения которой в США назначают антибактериальные препараты 7 Антигистаминные препараты и противоотечные средства могут помочь облегчить аллергию и заложенность носа, но не было доказано, что они улучшают заживление или уменьшают осложнения ОСО. 5 Дозировка анальгетиков и пероральных антибиотиков у детей зависит от веса (кг). Рекомендуемые диапазоны дозирования приведены в ТАБЛИЦА 2 .
5 Дозировка анальгетиков и пероральных антибиотиков у детей зависит от веса (кг). Рекомендуемые диапазоны дозирования приведены в ТАБЛИЦА 2 .
Поскольку эпизоды ОСО часто связаны с болью, в руководствах AAP/AAFP настоятельно рекомендуется использование анальгетиков, особенно в течение первых 24 часов после эпизода. Варианты лечения для уменьшения боли, связанной с оталгией, включают ацетаминофен, ибупрофен и ушной раствор антипирина/бензокаина. 7 Отический раствор антипирина/бензокаина — это рецептурный препарат, используемый благодаря своим местным обезболивающим свойствам. После закапывания раствора в слуховой проход облегчение ушной боли наступает примерно через 30 минут. Этот продукт предназначен только для ушного применения, и его нельзя использовать, если раствор коричневого цвета или содержит осадок. Утилизация флакона рекомендуется через 6 месяцев после помещения капельницы в раствор. 12
Лечение антибактериальным средством рекомендуется детям в возрасте до 6 месяцев, детям в возрасте от 6 месяцев до 2 лет с определенным диагнозом ОСО, а также любому ребенку с умеренной или тяжелой оталгией или лихорадкой 102,2 °F (39°С) или выше. Наблюдение без антибактериального лечения может быть рассмотрено у здоровых детей в возрасте от 6 мес до 2 лет с нетяжелым течением заболевания и неясным диагнозом, а также у детей старше 2 лет без тяжелых симптомов или с неясным диагнозом в течение 48–72 часов; тем не менее, следует принять соответствующие меры, чтобы обеспечить общение между лицом, осуществляющим уход, и врачом, повторную оценку и доступ к антибактериальной терапии. Ребенок, находящийся под наблюдением, получит только симптоматическое лечение. Эта рекомендация основана на имеющихся данных, свидетельствующих о том, что дети, не получающие антибактериальную терапию, чувствуют себя хорошо и не испытывают нежелательных явлений. 7
Наблюдение без антибактериального лечения может быть рассмотрено у здоровых детей в возрасте от 6 мес до 2 лет с нетяжелым течением заболевания и неясным диагнозом, а также у детей старше 2 лет без тяжелых симптомов или с неясным диагнозом в течение 48–72 часов; тем не менее, следует принять соответствующие меры, чтобы обеспечить общение между лицом, осуществляющим уход, и врачом, повторную оценку и доступ к антибактериальной терапии. Ребенок, находящийся под наблюдением, получит только симптоматическое лечение. Эта рекомендация основана на имеющихся данных, свидетельствующих о том, что дети, не получающие антибактериальную терапию, чувствуют себя хорошо и не испытывают нежелательных явлений. 7
Амоксициллин в высоких дозах рекомендуется в качестве терапии первой линии для детей с ОСО из-за его эффективности и безопасности, низкой стоимости, приятного вкуса и узкого микробиологического спектра. 7 Из-за риска высокорезистентных микроорганизмов высокие дозы амоксициллина не следует применять у детей, получавших антибиотики в предшествующие 30 дней, у детей с ОСО и гнойным конъюнктивитом или у детей, получающих хроническую профилактику амоксициллином. Этой группе высокого риска следует назначить начальное лечение высокими дозами амоксициллина/клавуланата.
Этой группе высокого риска следует назначить начальное лечение высокими дозами амоксициллина/клавуланата.
Цефалоспорины являются альтернативным средством для лечения детей с аллергией на пенициллин, если при воздействии пенициллина не возникает крапивница или анафилаксия (реакция гиперчувствительности I типа). У детей с индуцированной пенициллином реакцией гиперчувствительности I типа в анамнезе можно использовать клиндамицин или антибиотики-макролиды азитромицин и кларитромицин. Хотя высокие дозы амоксициллина рекомендуются в качестве терапии первой линии, данные объединенных анализов не обнаружили, что какой-либо конкретный антибиотик обладает большей эффективностью по сравнению с другими антибиотиками. Антибиотики, включенные в сравнительные исследования, включали пенициллин, ампициллин, амоксициллин, амоксициллин/клавуланат, цефаклор, цефиксим, цефтриаксон, азитромицин и триметоприм/сульфаметоксазол. 13
Безопасность и эффективность фторхинолонов оценивали для определения роли этих препаратов в лечении СО. Исследования показали, что фторхинолоны могут быть вариантом лечения ОСО с множественной лекарственной устойчивостью; было обнаружено, что эти агенты являются клинически эффективными и уничтожают патогены. 14 Безопасность является основной проблемой при лечении детей фторхинолонами. Фторхинолоны имеют предупреждение о том, что их использование связано с повышенным риском тендинита и разрыва сухожилия во всех возрастных группах; однако токсичность костей или суставных хрящей, по-видимому, возникает у животных и не оказывает сильного воздействия на людей. 12,14
Исследования показали, что фторхинолоны могут быть вариантом лечения ОСО с множественной лекарственной устойчивостью; было обнаружено, что эти агенты являются клинически эффективными и уничтожают патогены. 14 Безопасность является основной проблемой при лечении детей фторхинолонами. Фторхинолоны имеют предупреждение о том, что их использование связано с повышенным риском тендинита и разрыва сухожилия во всех возрастных группах; однако токсичность костей или суставных хрящей, по-видимому, возникает у животных и не оказывает сильного воздействия на людей. 12,14
Стандартная продолжительность лечения 10 дней, короткий курс от 1 до 7 дней. 7 К сожалению, наиболее подходящая продолжительность лечения антибиотиками не установлена из-за ограничений, связанных с исследованиями, оценивающими это; однако для детей в возрасте до 6 лет и всех детей с тяжелым заболеванием рекомендуемая продолжительность лечения составляет 10 дней. Для детей в возрасте 6 лет и старше с легким и среднетяжелым ОСО целесообразен 5-7-дневный курс антибиотиков. 7 Кокрановский обзор 30 исследований 2000 г. пришел к выводу, что у здоровых детей без рецидивирующих ушных инфекций 5-дневный курс антибиотиков был столь же эффективен, как и 10-дневный курс, поддерживаемый рекомендациями AAP/AAFP. 15
7 Кокрановский обзор 30 исследований 2000 г. пришел к выводу, что у здоровых детей без рецидивирующих ушных инфекций 5-дневный курс антибиотиков был столь же эффективен, как и 10-дневный курс, поддерживаемый рекомендациями AAP/AAFP. 15
Клиническое улучшение должно наступить через 48–72 часа после начала лечения ОСО. Детям, которые не реагируют на терапию первой линии высокими дозами амоксициллина, следует назначать высокие дозы амоксициллина/клавуланата. Детей, у которых не наступает улучшение после первоначального лечения высокими дозами амоксициллина/клавуланата, следует перевести на цефтриаксон (внутривенно или внутримышечно) ежедневно в течение 3 дней подряд. 7
Антибиотики для местного применения одобрены для использования у детей с тимпаностомическими трубками, страдающих ОСО, и у детей, страдающих ХССО. Рекомендуемое лечение пациентов с тимпаностомическими трубками, у которых ОСО вызвано чувствительными красителями S. aureus, S. pneumoniae, H. influenzae, M. catarrhalis или P. aeruginosa , представляет собой озическую суспензию гидрохлорида ципрофлоксацина/дексаметазона или раствор офлоксацина. Офлоксациновый раствор также можно использовать для лечения CSOM у детей в возрасте 12 лет и старше. При CSOM раствор офлоксацина рекомендуется для лечения чувствительных штаммов S aureus, P mirabilis или P aeruginosa . Так как раствор офлоксацина стерилен, его можно использовать для лечения ушных инфекций, даже если мембрана перфорирована, в отличие от нестерильной комбинации стероидов ципрофлоксацина. 11,12 Консультации лиц, осуществляющих уход, относительно правильного введения ушных препаратов важны ( ТАБЛИЦА 3 ).
pneumoniae, H. influenzae, M. catarrhalis или P. aeruginosa , представляет собой озическую суспензию гидрохлорида ципрофлоксацина/дексаметазона или раствор офлоксацина. Офлоксациновый раствор также можно использовать для лечения CSOM у детей в возрасте 12 лет и старше. При CSOM раствор офлоксацина рекомендуется для лечения чувствительных штаммов S aureus, P mirabilis или P aeruginosa . Так как раствор офлоксацина стерилен, его можно использовать для лечения ушных инфекций, даже если мембрана перфорирована, в отличие от нестерильной комбинации стероидов ципрофлоксацина. 11,12 Консультации лиц, осуществляющих уход, относительно правильного введения ушных препаратов важны ( ТАБЛИЦА 3 ).
Хирургическое размещение тимпаностомических трубок рекомендуется детям с рецидивирующими эпизодами ОСО. Американская академия отоларингологии рекомендует использовать тимпаностомические трубки у детей, у которых было четыре эпизода ОСО в течение 6 месяцев или шесть эпизодов в течение 1 года. 17 Размещение тимпаностомических трубок также рекомендуется при OME. Тимпаностомические трубки обычно служат от 6 до 12 месяцев; после экструзии нет никаких доказательств продолжающейся пользы. 9
17 Размещение тимпаностомических трубок также рекомендуется при OME. Тимпаностомические трубки обычно служат от 6 до 12 месяцев; после экструзии нет никаких доказательств продолжающейся пользы. 9
Роль фармацевта в ведении педиатрического СО включает обеспечение адекватного дозирования антибиотиков и/или анальгетиков в зависимости от веса и обучение лиц, осуществляющих уход. Консультирование относительно болезненного состояния, правильного ушного введения, завершения лечения антибиотиками и нежелательных явлений, связанных с лекарствами, имеет важное значение для достижения улучшения состояния здоровья пациента.
1. Маккейг Л.Ф., Бессер Р.Э., Хьюз Дж.М. Тенденции в частоте назначения противомикробных препаратов детям и подросткам. ЯМА. 2002; 287:3096-3102.
2. Применение антибактериальных препаратов у детей с острым средним отитом зависит от возраста пациента и тяжести заболевания. Наркотики The Perspect. 2008;1:13-16.
2008;1:13-16.
3. Пауэрс Дж. Диагностика и лечение острого среднего отита: оценка доказательств. Infect Dis Clin North Am. 2007;21(2):409-426.
4. Пелтон С., Лейбовиц Э. Последние достижения в лечении среднего отита. Pediatr Infect Dis J. 2009; 28 (доп. 10): S133-S137.
5. Рамакришнан К., Спаркс Р.А., Беррихилл В.Е. Диагностика и лечение среднего отита. Ам семейный врач. 2007;76:1650-1658.
6. Кершнер Ю.Э. Средний отит. В: Kliegman RM, Behrman RE, Jenson HB, Stanton BF, eds. Учебник педиатрии Нельсона . 18-е изд. Филадельфия, Пенсильвания: Saunders Elsevier; 2007: 2632-2645.
7. Подкомитет Американской академии педиатрии и Американской академии семейных врачей по лечению острого среднего отита. Диагностика и лечение острого среднего отита. Педиатрия . 2004; 113:1451-1465.
8. Натал Б.Л., Чао Дж.Х. Средний отит. Эмедицин. http://emedicine.medscape.com/article/764006-обзор. По состоянию на 14 декабря 2009 г.
9. Моррис П.С., Лич А.Дж. Острый и хронический средний отит. Pediatr Clin N Am . 2009;56:1383-1399.
10. Американская академия семейных врачей, Американская академия отоларингологии-хирургии головы и шеи и Подкомитет Американской академии педиатрии по среднему отиту с выпотом. Средний отит с выпотом. Педиатрия . 2004; 113:1412-1429.
11. Гулд Дж.М., Роджерс Г.Л. Местные противомикробные средства. В: Лонг С.С., Пикеринг Л.К., Пробер К.Г., ред. Принципы и практика педиатрии t ric Инфекционные болезни . 3-е изд. Филадельфия, Пенсильвания: Черчилль Ливингстон; 2008.
12. Lexi-Comp Online. http://online.lexi.com/crlsql/servlet/crlonline [по подписке]. По состоянию на 14 декабря 2009 г.
13. Takata GS, Chan LS, Shekelle P, et al. Доказательная оценка лечения острого среднего отита: I. Роль антибиотиков в лечении неосложненного острого среднего отита. Педиатрия . 2001;108:239-247.
14. Arguedas A, Sierra H, Soley C. Фторхинолоны в педиатрии. Курр Медикаментозная терапия. 2006; 1:117-125.
Фторхинолоны в педиатрии. Курр Медикаментозная терапия. 2006; 1:117-125.
15. Козырский А.Л., Hildes-Ripstein GE, Longstaffe SE, et al. Короткий курс антибиотиков при остром среднем отите. Cochrane Database Syst Rev. 2000;(2):CD001095.
16. Серия Micromedex Healthcare. www.thomsonhc.com [по подписке]. По состоянию на 14 декабря 2009 г.
17. Инглис А.Ф., Гейтс Г.А. Острый средний отит и средний отит с выпотом. В: Cummings CW, Flint PW, Harker LA и др., ред. Cu m mings Отоларингология: Хирургия головы и шеи . 4-е изд. Филадельфия, Пенсильвания: Elsevier Mosby, Inc.; 2005.
18. Факты и сравнения онлайн. http://online.factsandcomparisons.com [по подписке]. По состоянию на 14 декабря 2009 г.
19. Крыпель Л. Слуховые расстройства. В: Berardi RR, Kroon LA, McDermott JH, et al, eds. Han d Книга безрецептурных препаратов . 15-е изд. Вашингтон, округ Колумбия: публикации APhA; 2006.