2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Ученые Таллиннского технического университета изучили, как меняется состав бактерий в человеческих экскрементах в зависимости от скорости пищеварения. Результаты исследования подтвердили, что от потребляемой пищи зависит, преобладают ли в кишечнике "быстрые" или "медленные" бактерии. Первые характерны для быстрого пищеварения у людей, потребляющих много клетчатки, а вторые - для людей, которые сидят на так называемой "западной" диете с минимумом клетчатки.
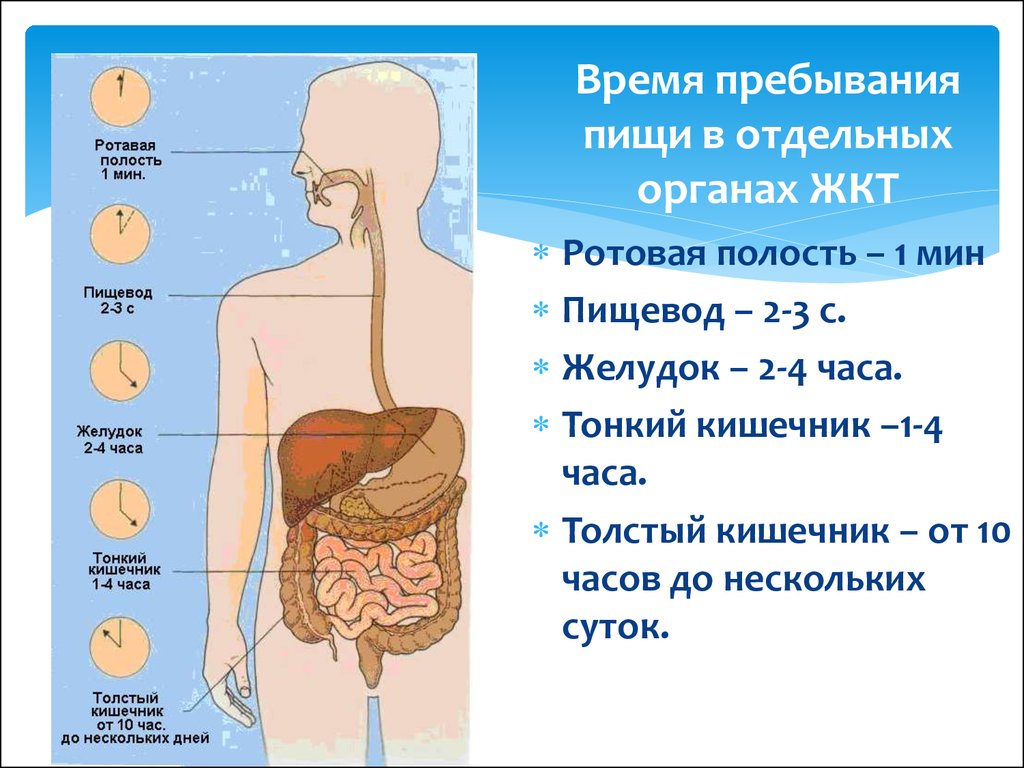
С точки зрения физиологии, медленное пищеварение означает переваривание порции пищи в течение 3-4 дней, быстрое - в течение 1-2 дней.
"Чем медленнее процесс пищеварения, тем больше в кишечнике скапливается бактерий, разлагающих остаточные вещества. Из-за длинного процесса пищеварения удельный вес бактерий все больше увеличивается. Они начинают вырабатывать вредные для организма токсичные вещества. Кроме того, в таком случае основным источником энергии для них становится слизистая оболочка кишечника, при повреждении которой в кишечнике возникает воспаление", - пояснил старший научный сотрудник отдела пищевых технологий ТТУ Каарел Адамберг.
Как правило, около одной трети в человеческих экскрементах образуют бактерии, а остальное - непереваренные или неусваиваемые остатки пищи и жидкость.
В рамках проведенного исследования ученые ТТУ поставили целью провести различие между быстро и медленно разлагающими бактериями. "Быстро растущие сообщества бактерий характеризуют ситуацию, когда разложение клетчатки преобладает по сравнению с разложением белков", - добавил Адамберг.
Бактерии нужно кормить
Результаты исследования, проведенного совместно с Центром разработки пищевых и ферментационных технологий, могут найти применение в улучшении здоровья человека.
Так, анализ позволяет получить представление о том, какие бактерии преобладают в кишечнике конкретного человека. В зависимости от полученных результатов в организм можно в виде таблеток добавить именно те бактерии, в которых он больше нуждается.
Однако Адамберг подчеркивает, что и в таком случае нельзя оставлять бактерии в кишечнике без еды. Если в кишечнике доминируют "медленные" бактерии, а потом в него добавляют "быстрые" бактерии, которые любят клетчатку, то последние начнут голодать, если человек не ест достаточно фруктов, овощей и продуктов из цельнозерновой муки.
Если в кишечнике доминируют "медленные" бактерии, а потом в него добавляют "быстрые" бактерии, которые любят клетчатку, то последние начнут голодать, если человек не ест достаточно фруктов, овощей и продуктов из цельнозерновой муки.
Нижеприведенная таблица показывает, какие виды продуктов поддерживают рост "быстрых", а какие - "медленных" бактерий.
В результате возникает больше полезных органических кислот, таких как молочная, уксусная кислота и пр. Они дают энергию клеткам кишечника, активизируют иммунную систему, ограничивают чрезмерный аппетит и регулируют кислотность в кишечнике. Кроме того, из-за клетчатки и органических кислот увеличивается объем пищевой массы. В свою очередь, это активизирует перистатику кишечника, ускоряя движение пищи в пищеварительном тракте.
В случае медленного обмена веществ в значительной мере разлагаются и образующиеся из белков аминокислоты, которые делают среду в кишечнике более щелочной. Разложение белков также сопровождается образованием ряда токсичных для организма соединений (фенол, сероводород и пр. ). Т.н. "западная" диета связана и с повышенным потреблением жиров, что в свою очередь увеличивает количество солей желчных кислот в пищеварительном тракте.
). Т.н. "западная" диета связана и с повышенным потреблением жиров, что в свою очередь увеличивает количество солей желчных кислот в пищеварительном тракте.
Хотя исследование прямо не изучало воздействие таких солей, известно, что они препятствуют росту ряда полезных бактерий, которые разлагают клетчатку и вырабатывают органические кислоты. Кроме того, продукты бактериального разложения солей желчных кислот ядовиты для человека.
Адамберг с коллегами подтвердили, что скорость движения пищи в пищеварительном тракте существенно влияет на состав бактерий. "Рассмотрев два различных типа пищеварения, можно сделать вывод о том, что потребляемой пищей мы можем значительно больше повлиять на метаболизм бактерий в кишечнике, чем считали ранее, и, тем самым, повлиять на здоровье человека", - добавил ученый.
"Здоровая, разнообразная и богатая клетчаткой пища не только обеспечивает хорошее самочувствие и оптимальный вес тела, но и существенно уменьшает образование токсичных веществ в организме, предотвращая воспаления и онкологические заболевания", - пояснил Адамберг значение сделанных выводов.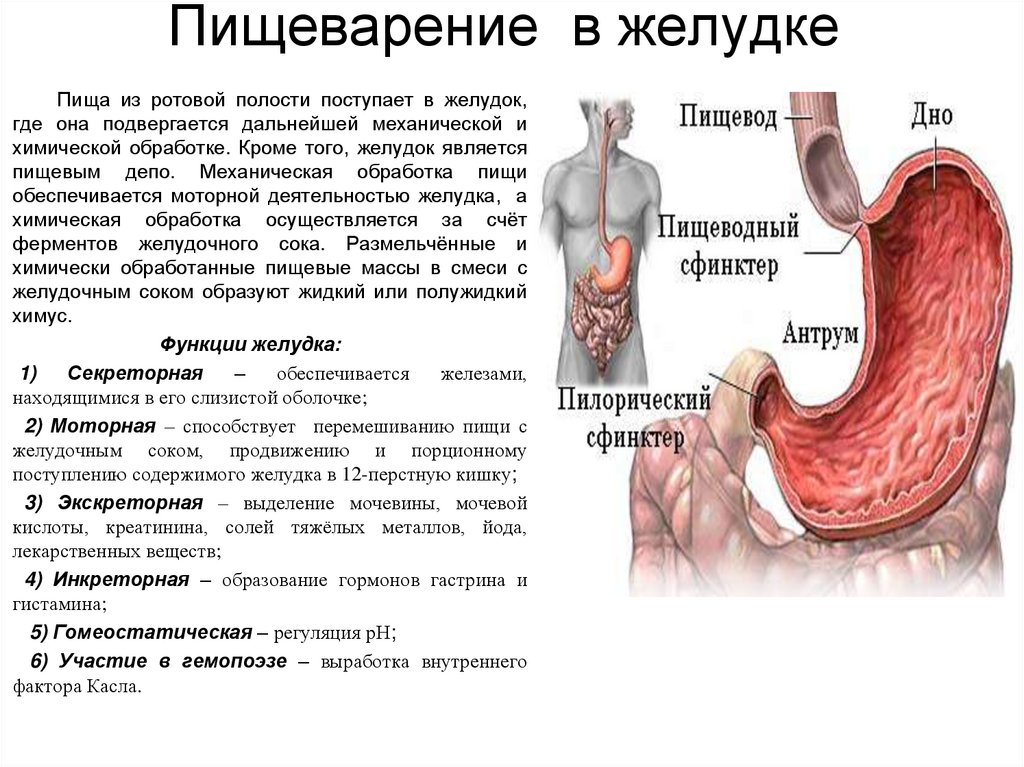
Исследование было опубликовано в журнале Microbal Ecology in Health and Disease.
Несварение может проявляться по-разному. Например, болью и ощущением тяжести в области желудка, изжогой, отрыжкой, вздутием живота, а также громким «урчанием» в нем, изменениями стула и другими симптомами. В отдельных случаях может появляться легкая тошнота, которую описывают словом «мутит»1, 2.
В любом случае важно отслеживать частоту, продолжительность и время возникновения жалоб4: связаны ли они с приемом пищи или возникают натощак, а также время с момента принятия пищи до появления первых подобных симптомов. Зная это, легче предположить, из- за чего может нарушаться пищеварение1.
Так, например, если жалобы появляются сразу или через полчаса-час после еды, то, возможно, нарушена работа верхних отделов желудочно-кишечного тракта (ЖКТ): пищевода, желудка, двенадцатиперстной кишки. Таким образом может проявляться функциональная диспепсия. В то же время для ряда заболеваний верхнего отдела ЖКТ характерны и боли в период между приемами пищи или даже ночью1, 2.
Если жалобы также связаны с приемом пищи и включают расстройство стула, повышенное образование газов и вздутие живота, то их причиной может быть нарушение двигательной активности кишечника, недостаточность ферментов или нарушение микробного баланса 1, 2, 4.
Так, например, если жалобы появляются сразу или через полчаса-час после еды, то, возможно, нарушена работа верхних отделов желудочно-кишечного тракта (ЖКТ): пищевода, желудка, двенадцатиперстной кишки.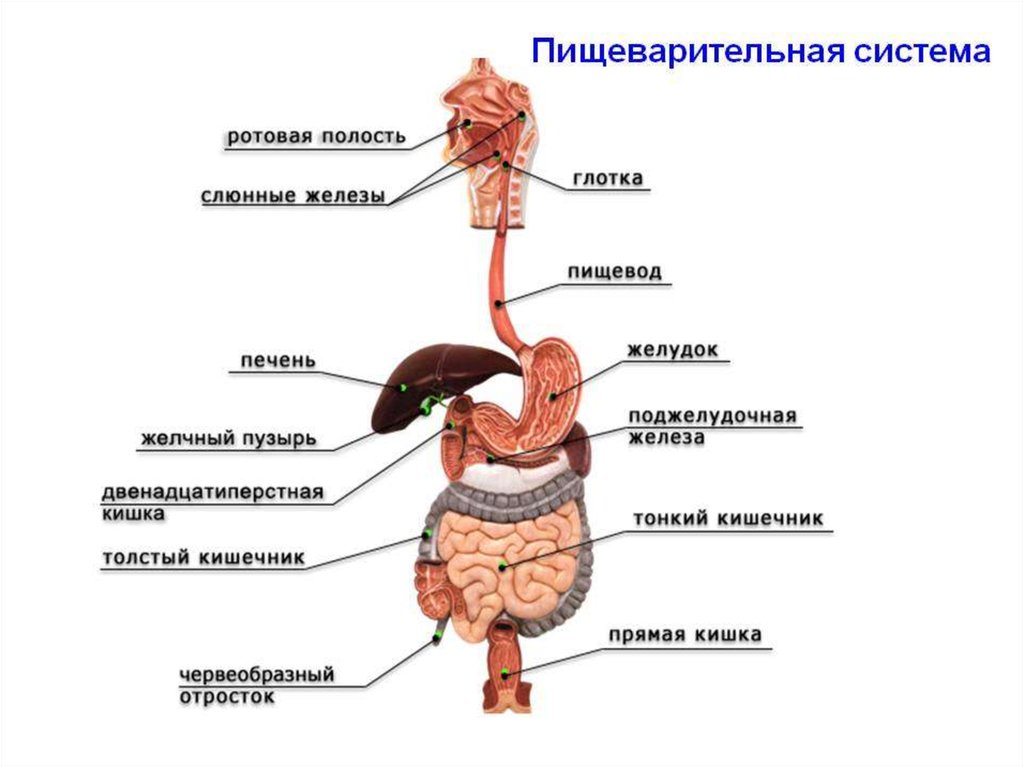 Таким образом может проявляться функциональная диспепсия. В то же время для ряда заболеваний верхнего отдела ЖКТ характерны и боли в период между приемами пищи или даже ночью1, 2.
Таким образом может проявляться функциональная диспепсия. В то же время для ряда заболеваний верхнего отдела ЖКТ характерны и боли в период между приемами пищи или даже ночью1, 2.
Если жалобы также связаны с приемом пищи и включают расстройство стула, повышенное образование газов и вздутие живота, то их причиной может быть нарушение двигательной активности кишечника, недостаточность ферментов или нарушение микробного баланса1, 2, 4.
Процесс пищеварения начинается еще в полости рта. Если человек не может тщательно пережевывать пищу, она недостаточно измельчается в ротовой полости, и пищевой комок недостаточно ферментируется слюной. Это может затруднять прохождение пищи по пищеводу, вызывая его чрезмерное раздражение. Кроме того, сухая пища дольше задерживается в желудке, медленнее пропитывается желудочным соком и пищеварительными ферментами, нарушая переваривание пищи2, 4, 5.
Кроме того, сухая пища дольше задерживается в желудке, медленнее пропитывается желудочным соком и пищеварительными ферментами, нарушая переваривание пищи2, 4, 5.
В желудке пища пробудет какое-то время. Для ее переработки организм затрачивает ресурсы, которым требуется восстановление. Если человек постоянно перекусывает, не соблюдая график приема пищи, то органы пищеварения могут работать с «перегрузкой», что в итоге может повышать риск сбоев в их работе1, 7.
Пища, принятая «на бегу», может оказаться плохо пережёванной. К тому же быстрый темп поглощения пищи может быть связан с непроизвольным заглатыванием большого количества воздуха. А это может вызывать отрыжку1, 2, 4, 6.
Существует понятие «циркадные ритмы». В разное время суток желудочно-кишечный тракт и его ферменты могут работать с меньшей или большей интенсивностью. Эти циклы частично связаны с чередованием периодов дневной активности и ночного покоя. Частое или постоянное нарушение этих циклов также может стать причиной плохого пищеварения10.
Эти циклы частично связаны с чередованием периодов дневной активности и ночного покоя. Частое или постоянное нарушение этих циклов также может стать причиной плохого пищеварения10.
Большую часть озвученных выше факторов и причин, не связанных с болезнями, можно устранить организацией правильного режима питания, нормализацией психологического состояния, формированием здоровых привычек2.
Здоровое пищеварение обеспечивается не только налаживанием режима питания. В рационе может оказаться слишком много жирной, соленой, жареной или копченой еды, клетчатки или пищи, стимулирующей избыточное желчеотделение2, 3. Всё это может создавать дополнительную нагрузку на органы пищеварения, поэтому необходимо достаточное количество ферментов, способствующих наиболее полному перевариванию «тяжелой» пищи2, 4.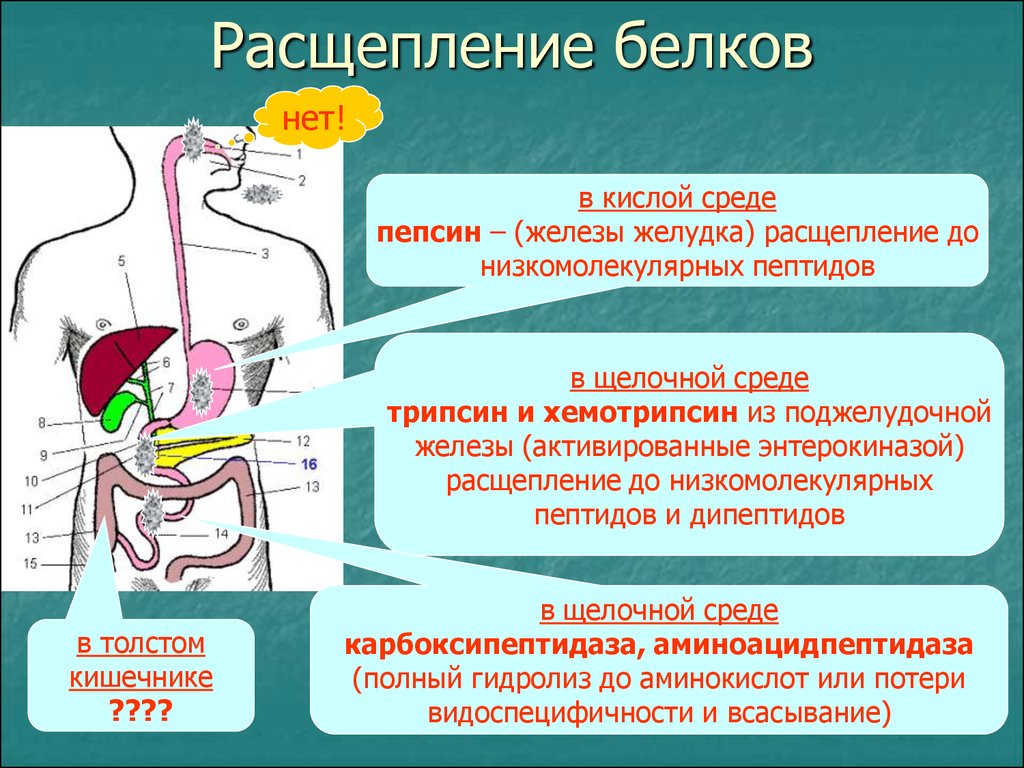
Лекарственные препараты и средства народной медицины в норме или при нарушении правил их приема могут являться причиной нарушенного пищеварения2. Людям с симптомами диспепсии следует очень осторожно подходить к приёму различных медикаментов, например, нестероидных противовоспалительных препаратов1, 3.
Недостаток или избыток сна, низкая физическая активность, курение, алкоголь, фастфуд и готовые закуски — все это также может плохо влиять на работу желудочно-кишечного тракта1, 3, 9.
Иногда нарушенное пищеварение может быть связано с «перенапряжением» нервной системы человека. Возникновению диспепсии в ряде случаев предшествует значимый стрессовый фактор или сочетание таковых, а также депрессия или беспокойство3, 11.
Лечение может включать изменение образа жизни, нормализацию питания, применение лекарственных препаратов, а в ряде случаев — методов психотерапии3. Успех терапии во многом зависит от конкретного человека: дисциплинированности по части приёма лекарств, пищи, соблюдения рекомендаций11. Общие рекомендации представлены ниже.
Успех терапии во многом зависит от конкретного человека: дисциплинированности по части приёма лекарств, пищи, соблюдения рекомендаций11. Общие рекомендации представлены ниже.
1
В идеале есть нужно 5 или 6 раз в день, небольшими порциями3, 11, не спеша, не заглатывая воздух. Пищу стоит прожевывать тщательно, чтобы она обильно смачивалась слюной и была хорошо измельчена4, 5. Важно не допускать переедания, особенно перед сном. Пищу и напитки следует употреблять тёплыми — не холодными и не горячими, ближе к температуре тела3.
1
1 Соблюдение режима приёма пищиВ идеале есть нужно 5 или 6 раз в день, небольшими порциями3, 11, не спеша, не заглатывая воздух. Пищу стоит прожевывать тщательно, чтобы она обильно смачивалась слюной и была хорошо измельчена4, 5. Важно не допускать переедания, особенно перед сном. Пищу и напитки следует употреблять тёплыми — не холодными и не горячими, ближе к температуре тела3.
Пищу стоит прожевывать тщательно, чтобы она обильно смачивалась слюной и была хорошо измельчена4, 5. Важно не допускать переедания, особенно перед сном. Пищу и напитки следует употреблять тёплыми — не холодными и не горячими, ближе к температуре тела3.
2
Еда не должна быть жирной, чрезмерно острой и соленой. Также следует ограничить кофе. Лучше выбирать блюда, обладающие обволакивающим эффектом: кисели, овощные супы- пюре, жидкие каши, пюре из тыквы или картофеля3.
3
Нужно исключить курение и прием алкоголя. Вредные привычки причастны к нарушению двигательной и секреторной активности пищеварительного тракта и могут провоцировать возвращение заболеваний желудочно-кишечного тракта3. Также стоит ограничить употребление снеков: чипсов, сухариков, бургеров и хот-догов — фастфуд зачастую плохо совместим со здоровым образом жизни и «нормальным» процессом пищеварения1, 2, 8.
Вредные привычки причастны к нарушению двигательной и секреторной активности пищеварительного тракта и могут провоцировать возвращение заболеваний желудочно-кишечного тракта3. Также стоит ограничить употребление снеков: чипсов, сухариков, бургеров и хот-догов — фастфуд зачастую плохо совместим со здоровым образом жизни и «нормальным» процессом пищеварения1, 2, 8.
1
3 Исключение вредных привычекНужно исключить курение и прием алкоголя. Вредные привычки причастны к нарушению двигательной и секреторной активности пищеварительного тракта и могут провоцировать возвращение заболеваний желудочно-кишечного тракта3. Также стоит ограничить употребление снеков: чипсов, сухариков, бургеров и хот-догов — фастфуд зачастую плохо совместим со здоровым образом жизни и «нормальным» процессом пищеварения1, 2, 8.
4
Нарушение пищеварения может возникать из-за стрессовых ситуаций3. Чтобы снизить влияние стресса, можно освоить методы психологического расслабления12. В сложных ситуациях стоит обратиться к специалисту — психологу, психотерапевту.
5
Адекватные физические нагрузки не только нормализуют перистальтику ЖКТ, они могут влиять на тонус всего организма. Стоит попробовать прогулки перед сном, катание на велосипеде и лыжах, плавание, фитнес, лечебную физкультуру1, 2, 9.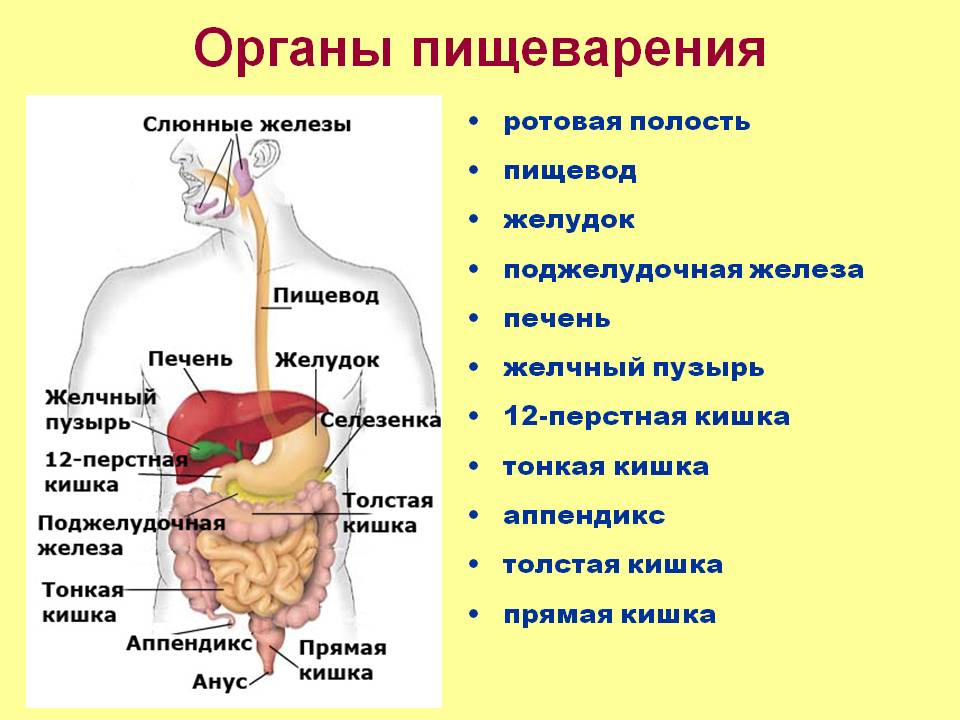
1
5 Занятия спортомАдекватные физические нагрузки не только нормализуют перистальтику ЖКТ, они могут влиять на тонус всего организма. Стоит попробовать прогулки перед сном, катание на велосипеде и лыжах, плавание, фитнес, лечебную физкультуру1, 2, 9.
При жалобах на симптомы диспепсии специалист может посоветовать прием препаратов, содержащих пищеварительные ферменты14. Один из таких препаратов — Фестал®13. Компоненты препарата Фестал® способствуют облечению переваривания белков, углеводов, жиров, выделению собственных ферментов поджелудочной железы, а также уменьшению газообразования в кишечнике13.
Подробнее о препарате
При жалобах на симптомы диспепсии специалист может посоветовать прием препаратов, содержащих пищеварительные ферменты14. Один из таких препаратов — Фестал®13. Компоненты препарата Фестал® способствуют облечению переваривания белков, углеводов, жиров, выделению собственных ферментов поджелудочной железы, а также уменьшению газообразования в кишечнике13.
Важно помнить, что разобраться в причинах неприятных ощущений и назначить правильное лечение может только врач. Если симптомы нарушенного пищеварения сохраняются или усиливаются, необходимо обратиться к специалисту.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ.
ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ.
Гастропарез — это длительное (хроническое) состояние, при котором желудок не может нормально опорожняться. Пища проходит через желудок медленнее, чем обычно.
Считается, что это результат проблемы с нервами и мышцами, которые контролируют опорожнение желудка.
Если эти нервы повреждены, мышцы желудка могут работать неправильно, и движение пищи может замедлиться.
Симптомы гастропареза могут включать:
Эти симптомы могут быть легкими или тяжелыми и имеют тенденцию появляться и исчезать.
Обратитесь к врачу общей практики, если вы испытываете симптомы гастропареза, так как это может привести к некоторым потенциально серьезным осложнениям.
К этим осложнениям относятся:
Во многих случаях гастропареза нет очевидной причины. Это известно как идиопатический гастропарез.
Известные причины гастропареза включают:
Другие возможные причины гастропареза включают:
Чтобы диагностировать гастропарез, врач общей практики спросит о ваших симптомах и истории болезни и может организовать для вас анализ крови.
Вас могут направить в больницу для прохождения некоторых из следующих тестов:
лечение может помочь вам контролировать состояние.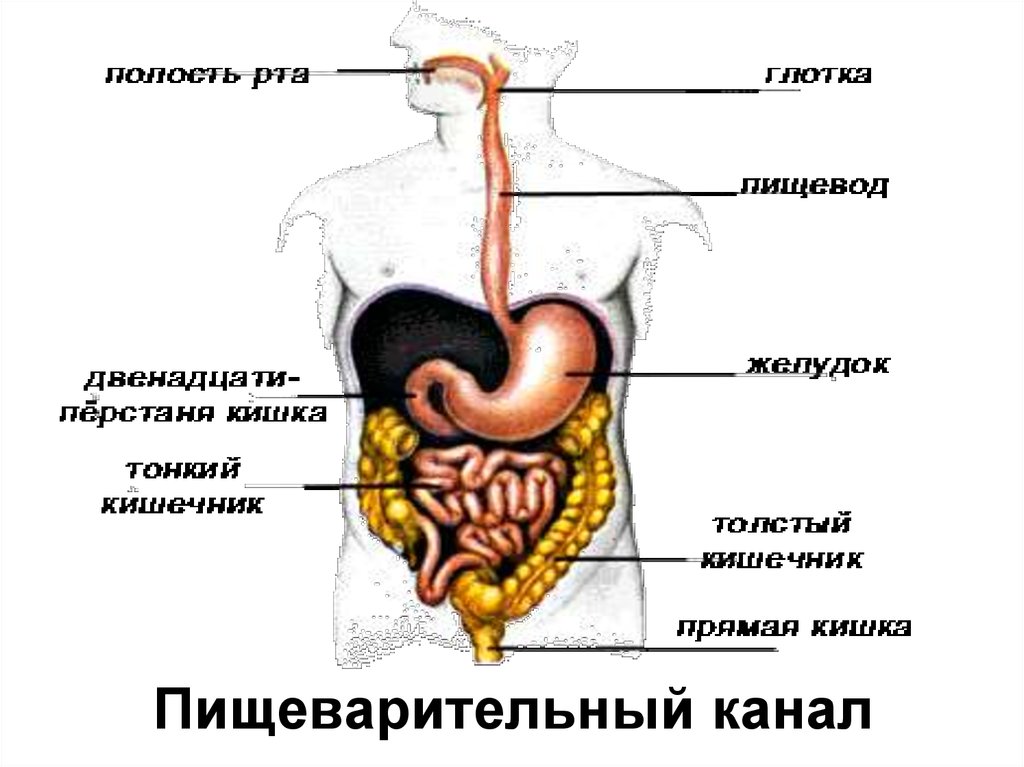
Эти советы могут оказаться полезными:
Также может помочь избегать определенных продуктов, которые трудно перевариваются, например, яблок с кожей или продукты с высоким содержанием клетчатки, такие как апельсины и брокколи, а также продукты с высоким содержанием жира, которые также могут замедлить пищеварение.
Следующие лекарства могут быть назначены для облегчения ваших симптомов:
Однако доказательства того, что эти лекарства облегчают симптомы гастропареза, относительно ограничены, и они могут вызывать побочные эффекты. Ваш врач должен обсудить с вами потенциальные риски и преимущества.
Ваш врач должен обсудить с вами потенциальные риски и преимущества.
Домперидон следует принимать только в самой низкой эффективной дозе в течение как можно более короткого времени из-за небольшого риска потенциально серьезных побочных эффектов, связанных с сердцем.
Если диетические изменения и лекарства не помогают вашим симптомам, может быть рекомендовано относительно новое лечение, называемое гастроэлектрической стимуляцией. Однако в настоящее время многие органы NHS обычно не финансируют это.
Гастроэлектрическая стимуляция включает хирургическую имплантацию работающего от батареи устройства под кожу живота.
Два электрода, прикрепленные к этому устройству, фиксируются к мышцам нижней части живота. Они посылают электрические импульсы, чтобы помочь стимулировать мышцы, участвующие в контроле прохождения пищи через желудок.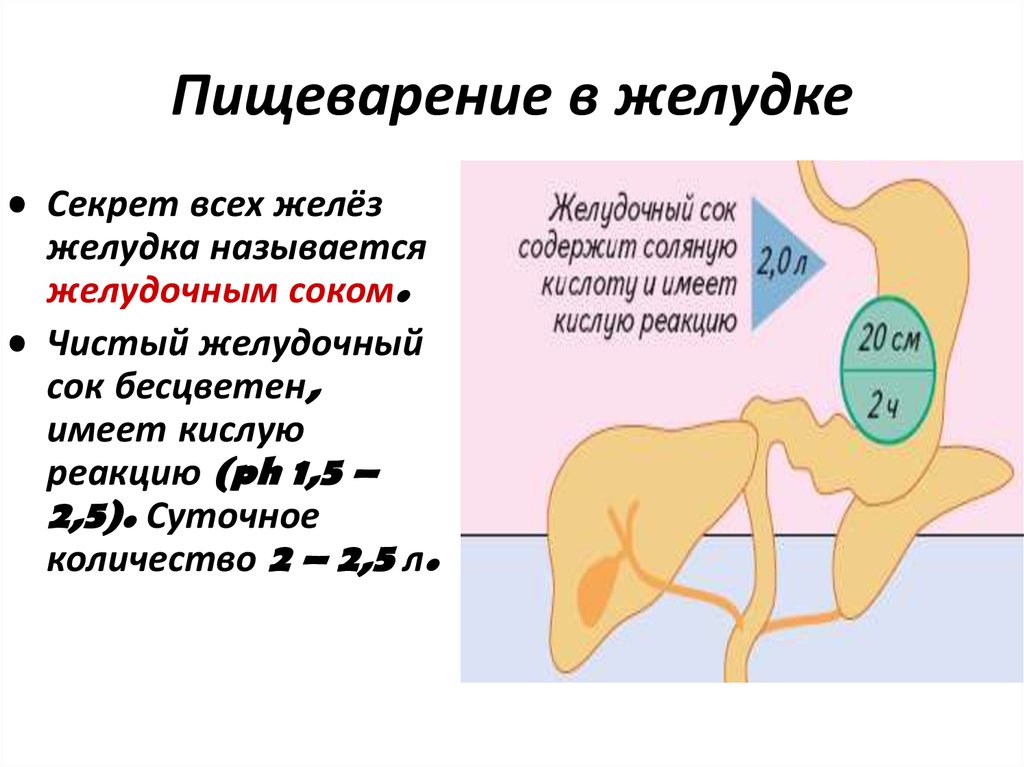 Устройство включается с помощью ручного внешнего управления.
Устройство включается с помощью ручного внешнего управления.
Эффективность этого лечения может значительно различаться. Не все будут реагировать на это, и для многих людей, которые реагируют, эффект в значительной степени исчезнет в течение 12 месяцев. Это означает, что электрическая стимуляция подходит не всем пациентам с гастропарезом.
Существует также небольшая вероятность того, что эта процедура приведет к осложнениям, требующим удаления устройства, таким как:
Поговорите со своим хирургом о возможных рисках. Вы также можете ознакомиться с рекомендациями Национального института здравоохранения и передового опыта (NICE) по гастроэлектрической стимуляции при гастропарезе.
Более тяжелые случаи гастропареза иногда можно лечить путем инъекции ботулинического токсина в клапан между желудком и тонкой кишкой.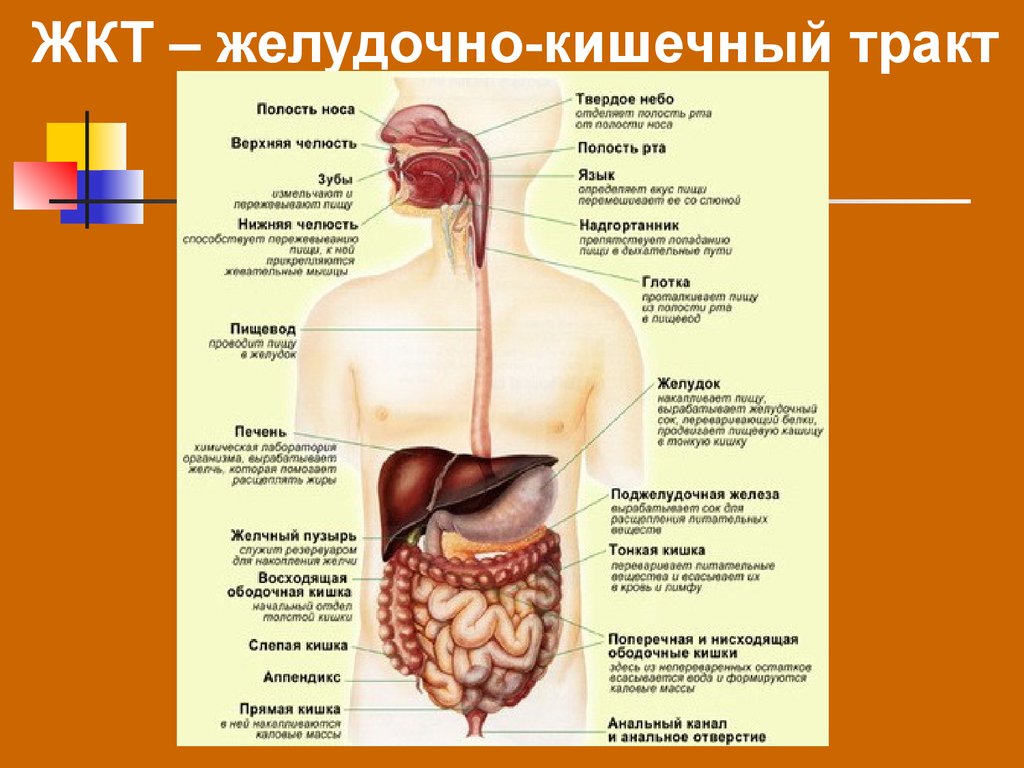
Это расслабляет клапан и держит его открытым в течение более длительного периода времени, чтобы пища могла проходить через него.
Инъекцию делают через тонкую гибкую трубку (эндоскоп), которую вводят через горло в желудок.
Это довольно новый метод лечения, некоторые исследования показали, что он может быть не очень эффективным, поэтому не все врачи рекомендуют его.
Если у вас чрезвычайно тяжелый гастропарез, который не улучшается с помощью диеты или лекарств, может быть рекомендован питательный зонд.
Доступны различные типы временных и постоянных зондов для кормления.
Сначала вам могут предложить временный зонд для кормления, называемый назоеюнальным зондом. Он вводится в пищеварительный тракт через нос и доставляет питательные вещества прямо в тонкую кишку.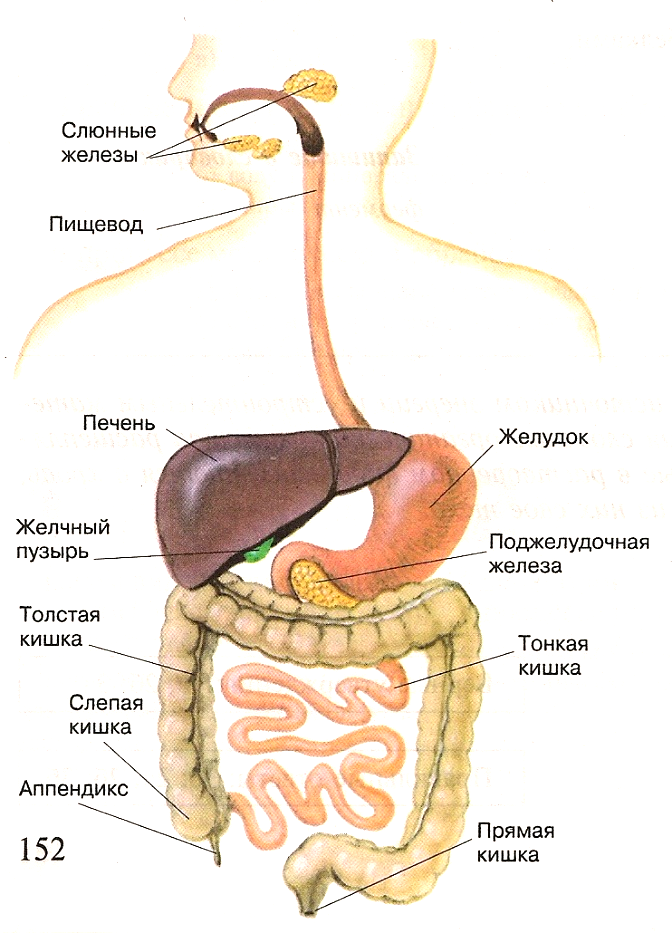
Зонд для кормления также можно ввести в кишечник через разрез (разрез), сделанный в животе. Это известно как еюностомия.
Жидкая пища может подаваться через трубку, которая направляется прямо в кишечник для всасывания, минуя желудок.
Поговорите со своим врачом о рисках и преимуществах каждого типа зонда для кормления.
Альтернативным методом питания при тяжелом гастропарезе является внутривенное (парентеральное) питание. Здесь жидкие питательные вещества доставляются в кровоток через катетер, вставленный в крупную вену.
Некоторым людям может помочь операция по введению трубки в желудок через живот. Эту трубку можно периодически открывать для выпуска газов и уменьшения вздутия живота. 9( гастроеюностомия)
Эти операции могут уменьшить ваши симптомы, позволяя пище легче проходить через желудок.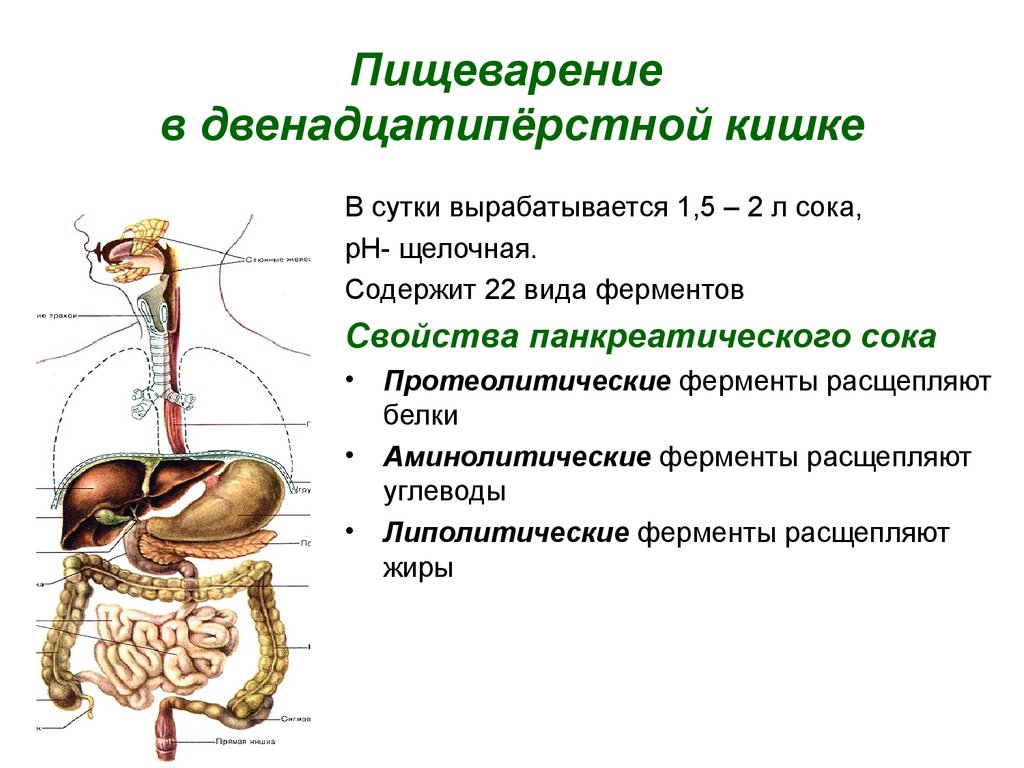
Ваш врач может объяснить, подходят ли вам какие-либо процедуры, и обсудить возможные связанные с этим риски.
Гастропарез означает, что ваша пища переваривается медленно и в непредсказуемое время. Если у вас также есть диабет, это может иметь большое влияние на уровень сахара в крови.
Нервы желудка могут быть повреждены высоким уровнем глюкозы в крови, поэтому важно держать уровень глюкозы в крови под контролем, если у вас диабет.
Ваш врач может сообщить вам о любых изменениях, которые вам может потребоваться внести в свой рацион или лекарства. Например, если вы принимаете инсулин, вам может потребоваться разделить дозу до и после еды и ввести инсулин в области, где всасывание обычно происходит медленнее, например, в бедро.
Вам также необходимо часто проверять уровень глюкозы в крови после еды.
Последняя проверка страницы: 14 октября 2019 г.
Дата следующей проверки: 14 октября 2022 г.
Врачи используют несколько тестов для диагностики гастропареза и исключения состояний, которые могут вызывать подобные симптомы. Тесты могут включать:
Чтобы увидеть, насколько быстро ваш желудок опорожняет свое содержимое, может быть рекомендован один или несколько из этих тестов:
Сцинтиграфия. Это наиболее важный тест, используемый для диагностики гастропареза. Это включает в себя употребление легкой пищи, такой как яйца и тосты, которые содержат небольшое количество радиоактивного материала. Сканер, обнаруживающий движение радиоактивного материала, помещается на живот, чтобы контролировать скорость, с которой пища покидает желудок.
Вам необходимо прекратить прием любых лекарств, которые могут замедлить опорожнение желудка.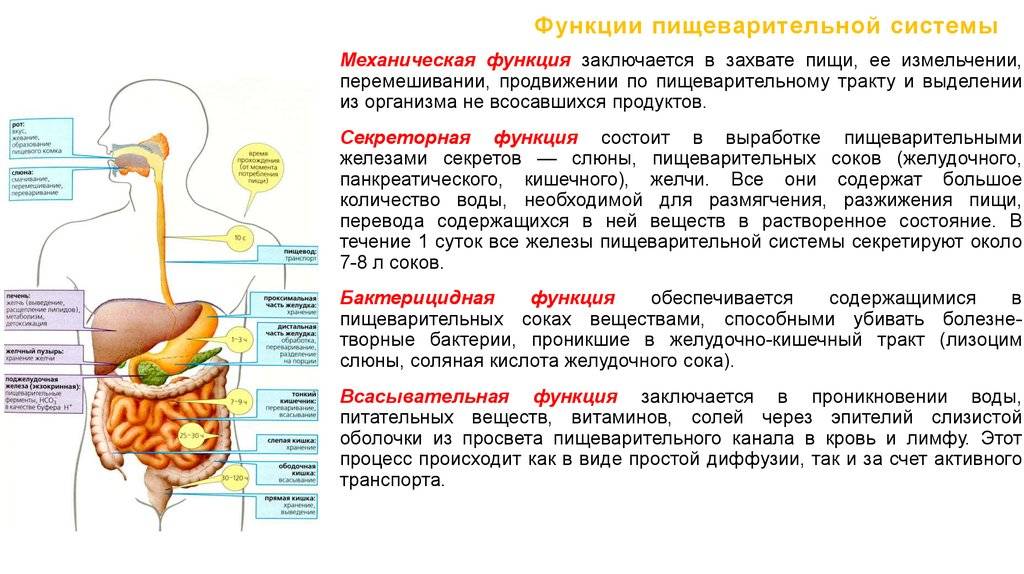 Спросите своего врача, может ли какое-либо из ваших лекарств замедлить пищеварение.
Спросите своего врача, может ли какое-либо из ваших лекарств замедлить пищеварение.
Эта процедура используется для визуального осмотра верхних отделов пищеварительной системы — пищевода, желудка и начала тонкой кишки (двенадцатиперстной кишки). Он использует крошечную камеру на конце длинной гибкой трубки. Этот тест также можно использовать для диагностики других состояний, таких как язвенная болезнь или стеноз привратника, которые могут иметь симптомы, сходные с симптомами гастропареза.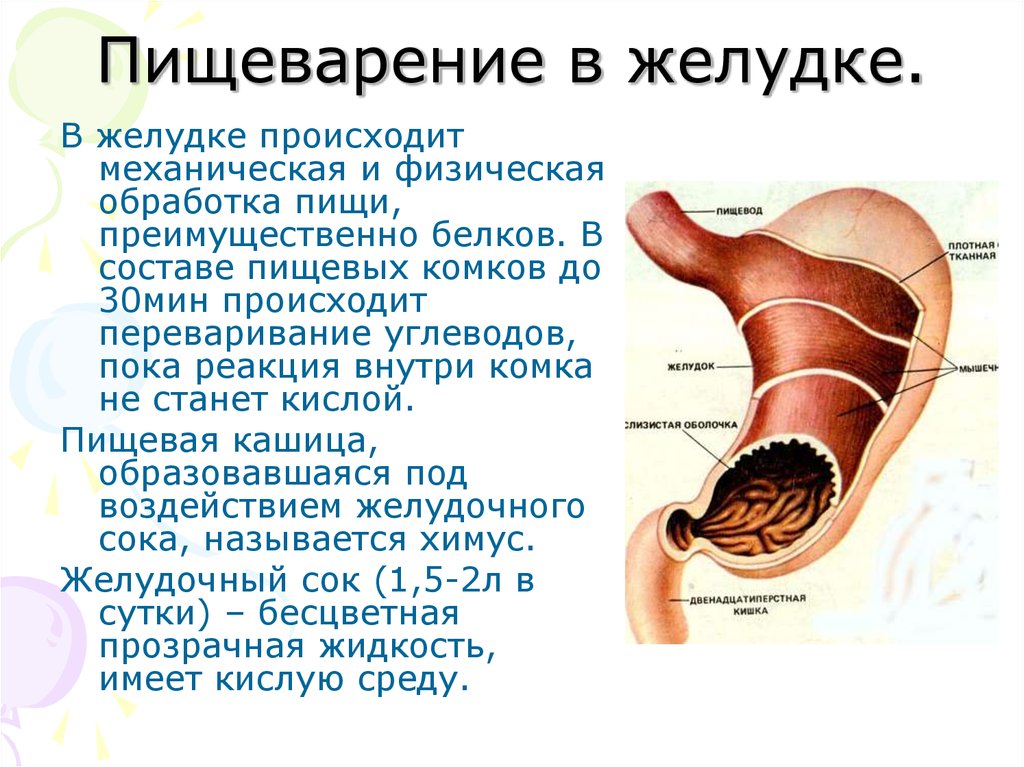
В этом тесте используются высокочастотные звуковые волны для получения изображений структур вашего тела. Ультразвук может помочь определить, могут ли проблемы с желчным пузырем или почками вызывать ваши симптомы.
Наша заботливая команда экспертов Mayo Clinic может помочь вам решить проблемы со здоровьем, связанные с гастропарезом. Начни здесь
Лечение гастропареза начинается с выявления и лечения основного заболевания. Если диабет вызывает ваш гастропарез, ваш врач может помочь вам контролировать его.
Поддержание адекватного питания является наиболее важной целью лечения гастропареза. Многие люди могут справиться с гастропарезом с помощью диетических изменений. Ваш врач может направить вас к диетологу, который поможет вам подобрать продукты, которые вам легче переваривать. Это может помочь вам получить достаточное количество калорий и питательных веществ из пищи, которую вы едите.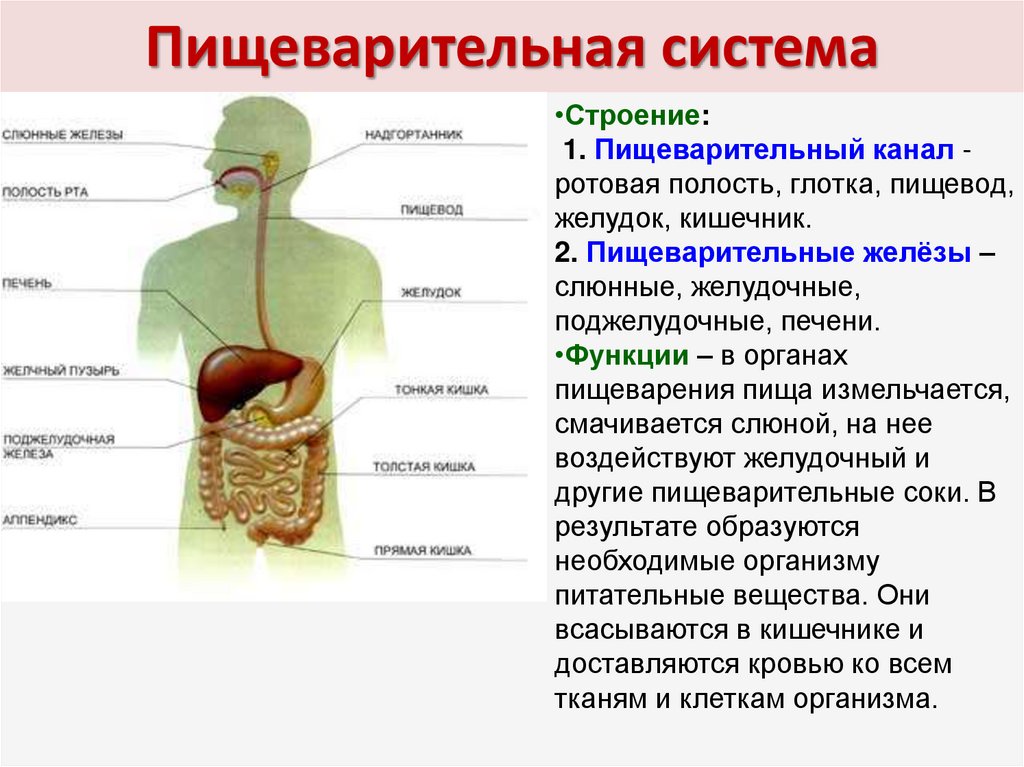
Врач-диетолог может порекомендовать вам:
Спросите у своего диетолога полный список продуктов, рекомендуемых людям с гастропарезом.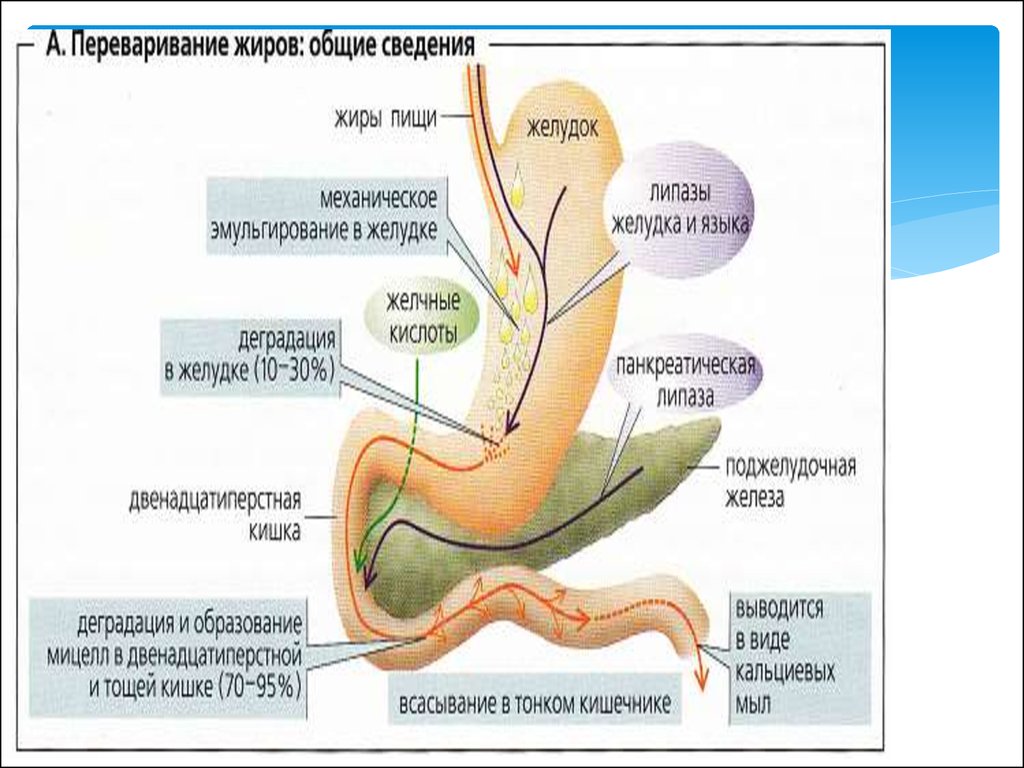 Вот краткий список:
Вот краткий список:
Лекарства для лечения гастропареза могут включать:
Лекарства для стимуляции мышц живота.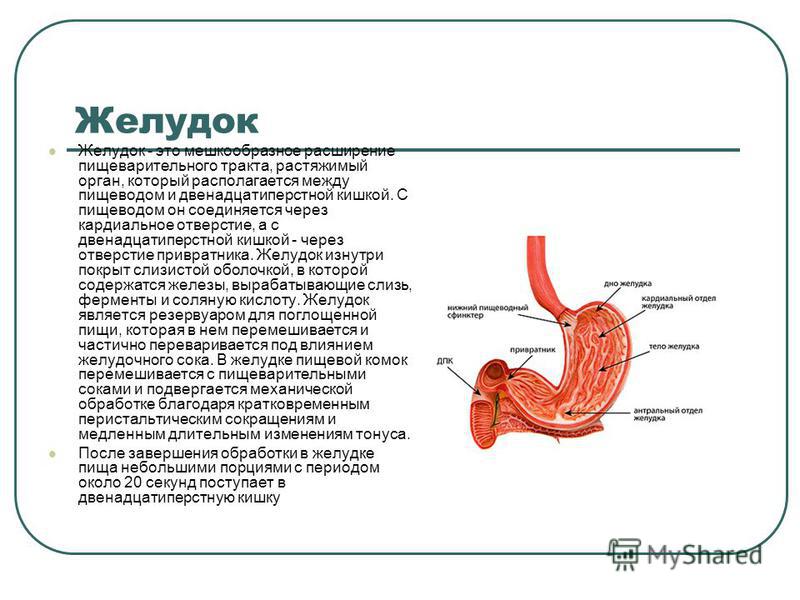 Эти препараты включают метоклопрамид (Реглан) и эритромицин. Метоклопрамид имеет риск серьезных побочных эффектов. Эритромицин может со временем терять свою эффективность и вызывать побочные эффекты, такие как диарея.
Эти препараты включают метоклопрамид (Реглан) и эритромицин. Метоклопрамид имеет риск серьезных побочных эффектов. Эритромицин может со временем терять свою эффективность и вызывать побочные эффекты, такие как диарея.
Более новый препарат домперидон с меньшим количеством побочных эффектов также доступен с ограниченным доступом.
Некоторые люди с гастропарезом могут не переносить любую пищу или жидкости. В этих ситуациях врачи могут порекомендовать установить зонд для кормления (еюностомическую трубку) в тонкую кишку. Или врачи могут порекомендовать вентиляционную трубку для сброса давления желудочного содержимого.
Зонды для кормления можно вводить через нос или рот или непосредственно в тонкий кишечник через кожу. Трубка обычно является временной и используется только при тяжелом гастропарезе или когда уровень сахара в крови не может контролироваться каким-либо другим методом. Некоторым людям может потребоваться внутривенное (парентеральное) питание через зонд, который вводится непосредственно в вену на грудной клетке.
Трубка обычно является временной и используется только при тяжелом гастропарезе или когда уровень сахара в крови не может контролироваться каким-либо другим методом. Некоторым людям может потребоваться внутривенное (парентеральное) питание через зонд, который вводится непосредственно в вену на грудной клетке.
Исследователи продолжают исследовать новые лекарства для лечения гастропареза.
Одним из примеров является разрабатываемый новый препарат Реламорелин. Результаты испытания фазы II показали, что препарат может ускорить опорожнение желудка и уменьшить рвоту. Препарат еще не одобрен в Соединенных Штатах Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA), но в настоящее время проводятся более масштабные клинические испытания.
Опробуется ряд новых методов лечения с помощью эндоскопии — процедуры, проводимой с помощью тонкой трубки (эндоскопа), которая вводится в пищевод.
Одна процедура, известная как эндоскопическая пилоромиотомия (желудочная пероральная эндоскопическая миотомия, или G-POEM), включает в себя разрез в клапане или мышечном кольце между желудком и тонкой кишкой, называемом привратником. Затем открывается канал из желудка в тонкую кишку. Это относительно недавняя процедура, которая показывает многообещающие результаты, хотя необходимы дополнительные исследования.
Затем открывается канал из желудка в тонкую кишку. Это относительно недавняя процедура, которая показывает многообещающие результаты, хотя необходимы дополнительные исследования.
Другой тип эндоскопической процедуры заключается в размещении небольшой трубки (стента) в месте соединения желудка с тонкой кишкой (двенадцатиперстной кишкой), чтобы это соединение оставалось открытым.
При электрической стимуляции желудка хирургически имплантированное устройство обеспечивает электрическую стимуляцию мышц желудка для более эффективного перемещения пищи. Результаты исследования были неоднозначными. Тем не менее, устройство кажется наиболее полезным для людей с диабетическим гастропарезом.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) разрешает использовать устройство в порядке исключения из соображений сострадания для тех, кто не может контролировать симптомы гастропареза с помощью изменения диеты или лекарств. Однако необходимы более масштабные исследования.
Однако необходимы более масштабные исследования.
Записаться на прием в клинику Майо
Ознакомьтесь с исследованиями Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты в качестве средств для предотвращения, выявления, лечения или управления этим заболеванием.
Если вы курите, бросьте. Вероятность улучшения симптомов гастропареза со временем снижается, если вы продолжаете курить.
Некоторые дополнительные и альтернативные методы лечения использовались для лечения гастропареза, включая иглоукалывание. Иглоукалывание включает в себя введение очень тонких игл через кожу в стратегически важных точках вашего тела. Во время электроакупунктуры через иглы пропускают небольшой электрический ток. Исследования показали, что эти методы лечения могут облегчить симптомы гастропареза больше, чем ложное лечение.
Исследования показали, что эти методы лечения могут облегчить симптомы гастропареза больше, чем ложное лечение.
Если у вас есть признаки и симптомы гастропареза, скорее всего, вы сначала обратитесь к своему лечащему врачу. Если ваш врач подозревает, что у вас может быть гастропарез, вас могут направить к врачу, специализирующемуся на заболеваниях органов пищеварения (гастроэнтерологу). Вас также могут направить к диетологу, который поможет вам выбрать продукты, которые легче перерабатывать.
Поскольку встречи могут быть краткими, рекомендуется хорошо подготовиться. Чтобы подготовиться, попробуйте:
Ваше время с врачом ограничено, поэтому подготовка списка вопросов поможет вам максимально эффективно проводить время вместе. Перечислите свои вопросы от самого важного к наименее важному на случай, если время закончится.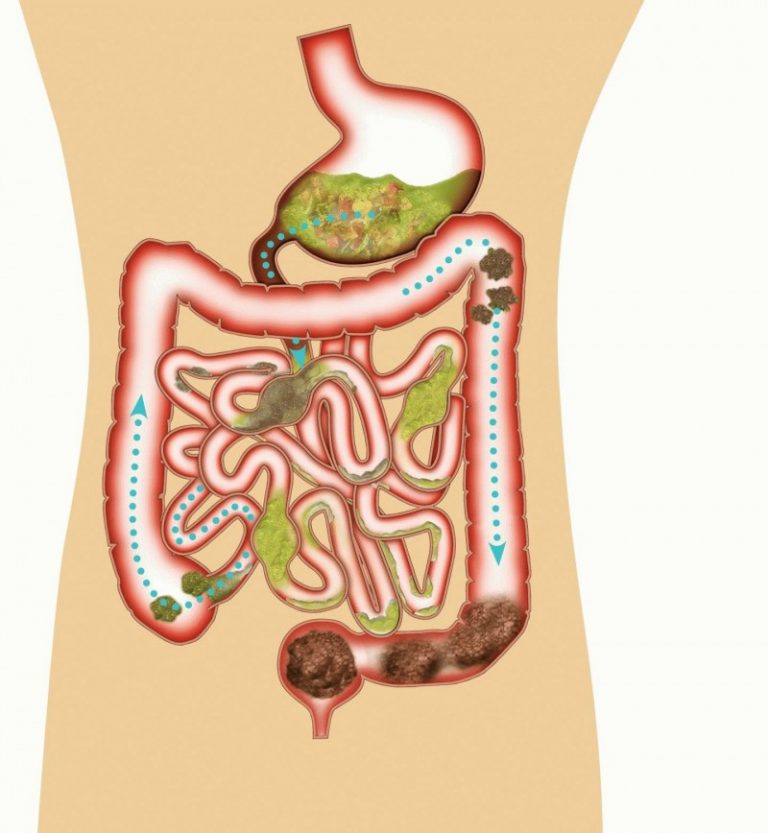 При гастропарезе необходимо задать вашему врачу следующие основные вопросы:
При гастропарезе необходимо задать вашему врачу следующие основные вопросы:
В дополнение к вопросам, которые вы подготовили, не стесняйтесь задавать другие вопросы во время приема.