2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
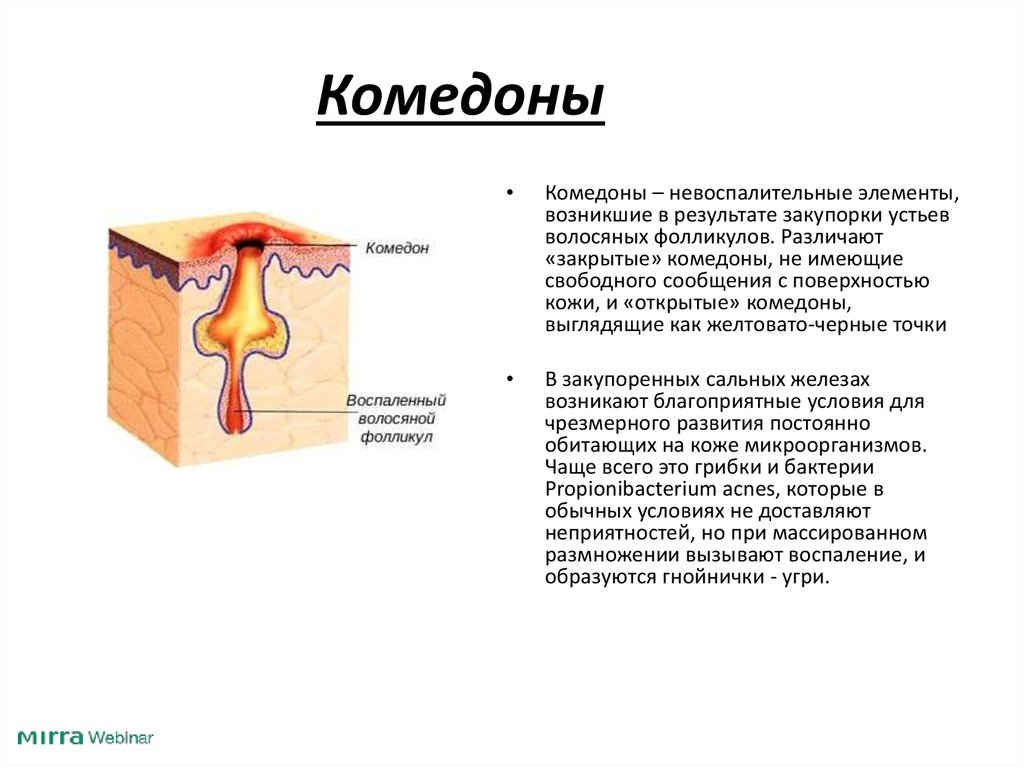
Комедоны – небольшие кисты кожи, образующиеся вследствие скопления или закупорки устьев волосяных фолликулов кожным салом и слущенными клетками. Комедоны могут иметь вид белесых узелков (белые угри, закрытые комедоны) или черных точек (черные угри, открытые комедоны). Чаще возникают на жирной и пористой коже. Диагностика и устранение причин образования комедонов проводится дерматологами, эндокринологами, гастроэнтерологами. Важное значение в решении проблемы имеет грамотный и регулярный гигиенический уход за кожей, проведение косметологических процедур (чистки кожи, химических и механических пилингов и др.
).
Комедоны являются симптомом некоторых кожных болезней, а также заболеваний желудочно-кишечного тракта, печени и эндокринных нарушений. Кожное сало, грязь и слущенные клетки эпидермиса закупоривают поры, в результате чего и образуются узелки-комедоны. Комедоны встречаются во всех возрастных группах, но у подростков в период полового созревания и у женщин, особенно при изменениях гормонального фона (нарушения менструального цикла, беременность, менопауза) комедоны встречаются чаще. Комедоны разной степени проявлений встречаются у 85% в возрастной группе от 12 до 24 лет. В более зрелом возрасте из-за естественного снижения салообразования комедоны диагностируют реже.
Комедоны
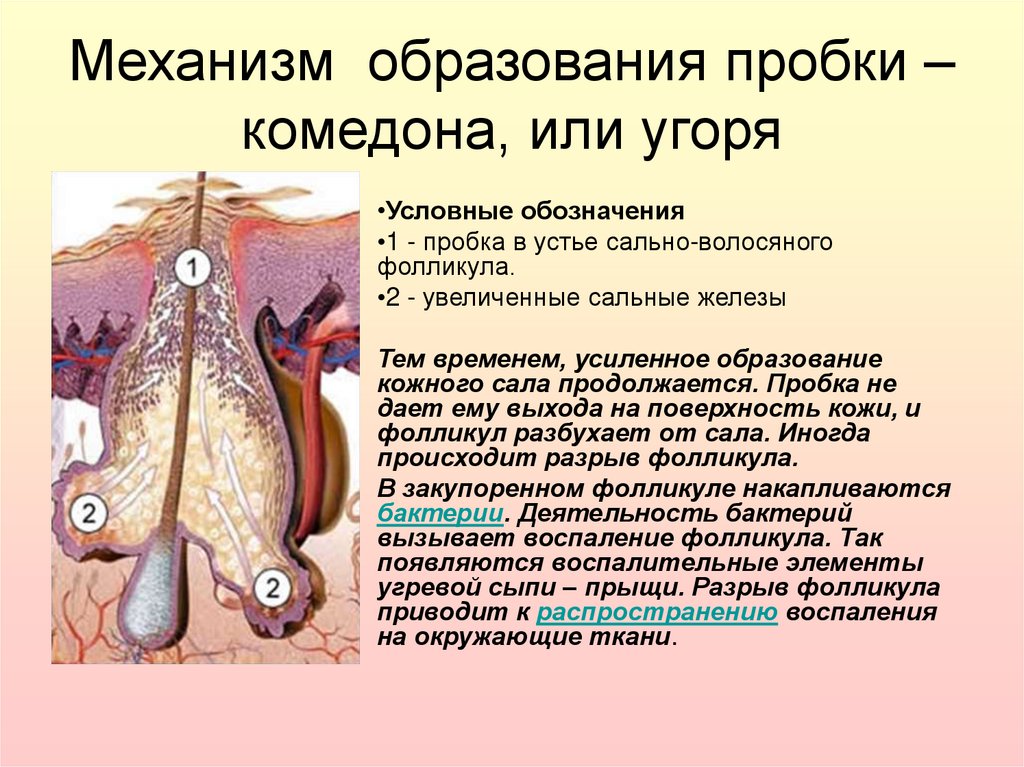
Основная причина возникновения комедонов – это скопление кожного сала в устье волосяного фолликула, которое закупоривается пробкой из клеток кожи и пылевых частичек. То есть, кожное сало не может эвакуироваться из фолликула самостоятельно и постепенно накапливается в нем. Токсины, которые должны выводиться через кожные поры, взаимодействуют с кожным салом, в результате образуется густая клейкая масса. Внешне комедон становится заметным, когда кожное сало, смешанное с токсинами и бактериями, частично выходит через суженное устье фолликула и под действием кислорода приобретает темный оттенок.
То есть, кожное сало не может эвакуироваться из фолликула самостоятельно и постепенно накапливается в нем. Токсины, которые должны выводиться через кожные поры, взаимодействуют с кожным салом, в результате образуется густая клейкая масса. Внешне комедон становится заметным, когда кожное сало, смешанное с токсинами и бактериями, частично выходит через суженное устье фолликула и под действием кислорода приобретает темный оттенок.
Основной причиной комедонов является неправильный уход за кожей лица и тела. Использование косметики на основе жиров, использование грима и привычка ложиться спать не умывшись, приводит к скоплению на коже лица омертвевших клеток, затвердевшего кожного сала, пыли, бактерий и кристалликов солей (из пота). Если же кожа лица склонна к жирности, то одного или нескольких из вышеперечисленных факторов достаточно для образования комедонов. Генетическая предрасположенность тоже является одной из причин комедонов, так как у женщин, чьи близкие родственницы имели, или имеют комедоны на коже лица, процент заболеваемости выше.
Повышенный уровень тестостерона особенно у людей склонных к угревой сыпи стимулирует активность сальных желез, кроме того эпителиальные клетки, выстилающие отверстие волосяного фолликула вовремя не отпадают, что вызывает сначала сужение протока, а потом и полную его закупорку, после чего и образуется комедон. В редких случаях, прием некоторых препаратов в качестве побочного эффекта может сопровождаться появлением комедонов, которые после отмены лекарственных средств проходят самостоятельно.
При стрессовых ситуациях состав кожного сала тоже изменяется, также во время стресса люди меньше уделяют внимания гигиене и уходу за лицом, что опосредованно и приводит к образованию комедонов. После восстановления нормального образа жизни и при должном уходе за кожей комедоны, возникшие по этой причине, проходят самостоятельно. Влажный климат и загрязненность воздуха способствуют накапливанию на коже микрочастиц грязи и провоцируют образование комедонов.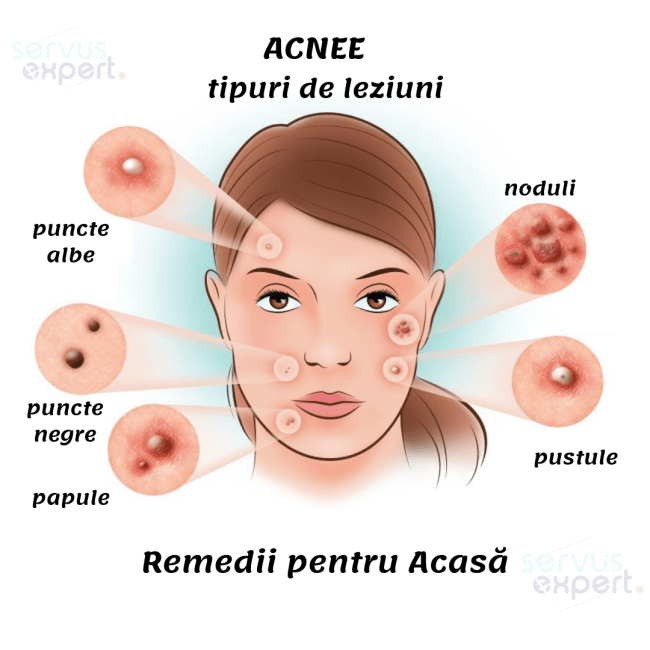
Первыми признаками комедонов, когда еще нет проявлений на коже, являются огрубение кожи и расширение пор. Жирная кожа, но склонная к шелушению тоже является клиническим проявлением, которое предшествует комедонам. Цвет кожи становится нездоровым, с серым, иногда зеленоватым оттенком. Косметика держится плохо, так как «стекает» с кожи из-за ее повышенной жирности. На этом этапе терапия наиболее эффективна, так как узелков-комедонов еще нет или они находятся на стадии, когда устье фолликула полностью закрыто. Часть сала еще может эвакуироваться из фолликула, но какая-то часть его остается внутри, потому на коже можно заметить небольшие бугорки, которые хорошо ощущаются при поглаживании участков лица с большим количеством сальных желез (Т-зона лица и подбородок).
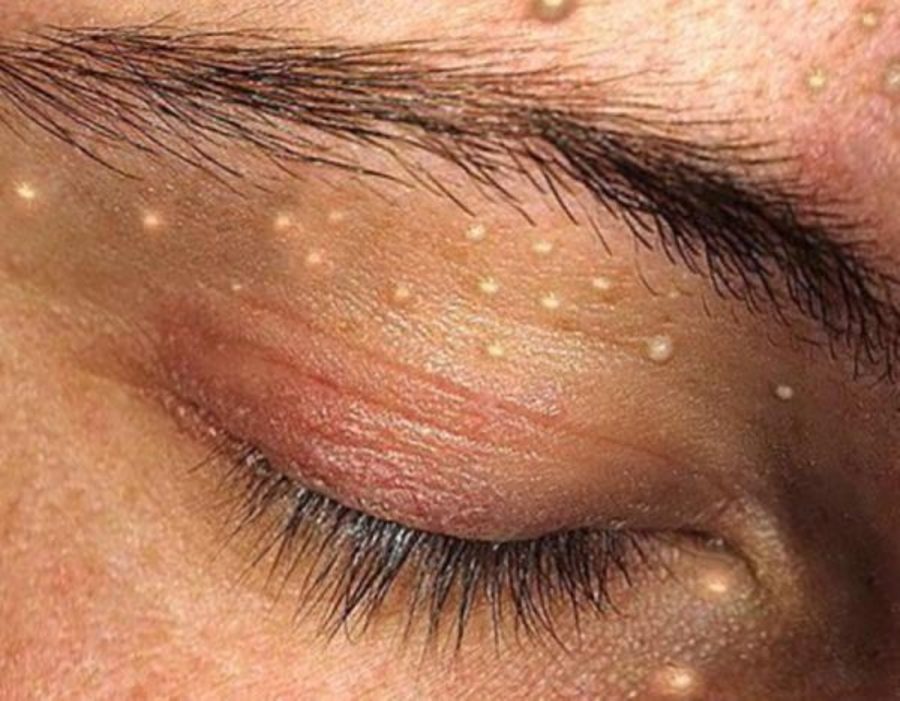
В дальнейшем появляются открытые комедоны, которые внешне напоминают узелок с черной точкой из-за окисления поверхностной части кожного сала.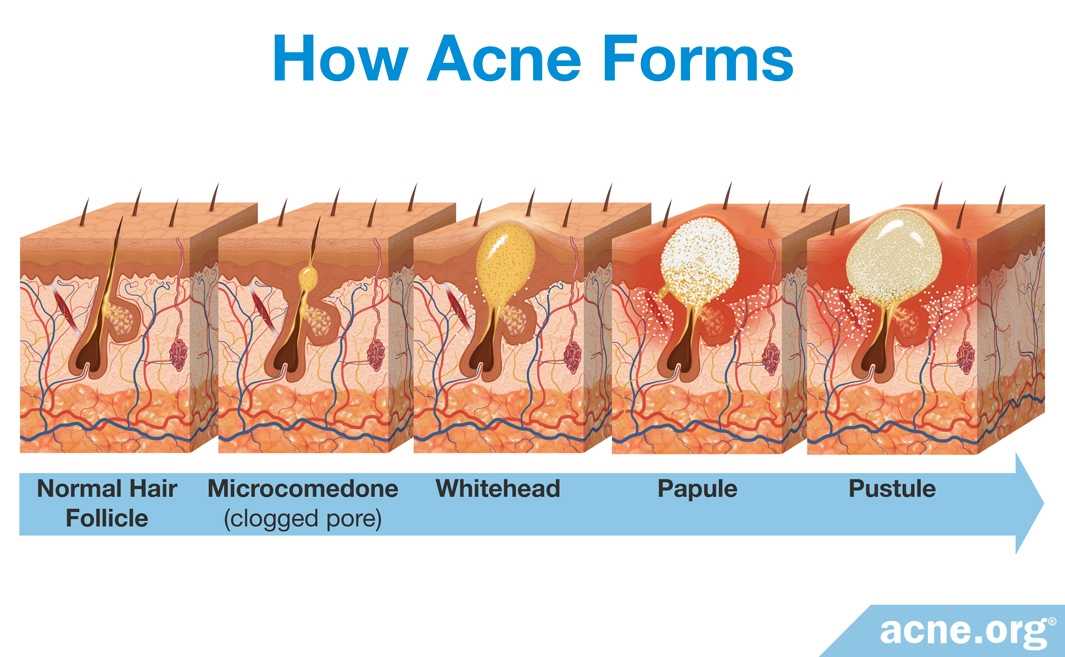 Закрытые комедоны находятся под кожей, а, потому, не имея возможности для эвакуации содержимого, часто воспаляются. Внешне выглядят как розовые или красные бугорки с неизмененной или воспаленной сверху кожей.
Закрытые комедоны находятся под кожей, а, потому, не имея возможности для эвакуации содержимого, часто воспаляются. Внешне выглядят как розовые или красные бугорки с неизмененной или воспаленной сверху кожей.
Самостоятельное удаление комедонов ведет к образованию рубцов, присоединению вторичной инфекции гнойного характера с развитием пиодермии. Поэтому на коже пациентов имеются как невскрытые комедоны, так и гнойничковая сыпь, иногда имеются серозные и кровянистые корочки на месте выдавленных комедонов.
Диагноз ставится на основании визуального осмотра и опроса пациентов. Почти всегда имеются сопутствующие заболевания желудочно-кишечного тракта и эндокринные нарушения. Поэтому пациентам с комедонами рекомендована консультация гастроэнтеролога и эндокринолога.
Лечение комедонов должно быть комплексным. Необходимо проводить терапию, а при невозможности – коррекцию основного заболевания.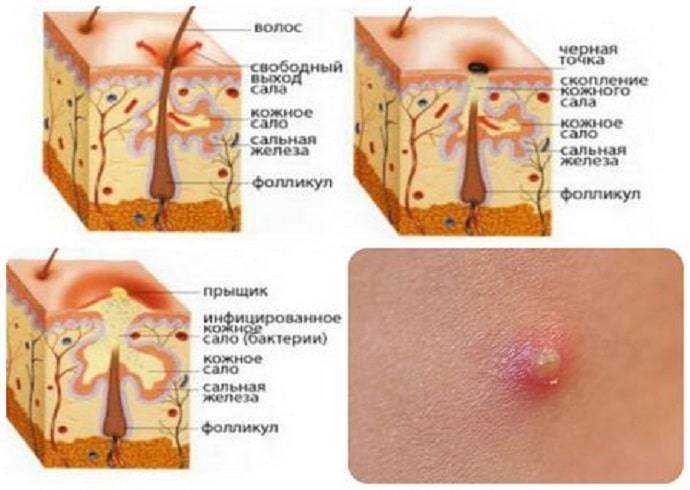 Косметические процедуры, направленные на нормализацию выработки сала и на слущивание умерших клеток помогают оздоровить кожу и вернуть ей нормальное состояние. Необходимо внимательнее относиться к личной гигиене, умываться с моющими средствами не более 2-х раз в день, как можно реже прикасаться к коже лица руками и не допускать, чтобы волосы ниспадали на лицо.
Косметические процедуры, направленные на нормализацию выработки сала и на слущивание умерших клеток помогают оздоровить кожу и вернуть ей нормальное состояние. Необходимо внимательнее относиться к личной гигиене, умываться с моющими средствами не более 2-х раз в день, как можно реже прикасаться к коже лица руками и не допускать, чтобы волосы ниспадали на лицо.
Пилинг с фруктовыми кислотами и микродермабразия снимают верхний слой мертвых клеток. После чего рекомендовано наносить на лицо косметические лекарственные препараты, обладающие антикомедогенными свойствами. Воспаленные участки протирают салициловым раствором и наносят антибактериальные гели. Обязателен прием витаминокомплексов и соблюдение гипоаллергенной диеты с исключением жирных и сладких блюд. При присоединении вторичной инфекции показан прием антибактериальных препаратов.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении комедонов.
Источники
 krasotaimedicina.ru/
krasotaimedicina.ru/ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Дерматовенеролог (косметолог)
Байчорова
Маруа Азретовна
Стаж 22 года
Врач-дерматолог (косметолог)
Записаться на прием
Постоянный процесс обновления кожного покрова может стать причиной закупорки сальных желез и фолликулов. Попадая в микроскопические отверстия, избыток кожного сала и омертвевшие клетки отслоившегося эпидермиса приводят к появлению черных точек или прыщиков. Специалисты объединили их названием «комедоны». Ситуацию усугубляет отсутствие надлежащего ухода за кожей, пребывание в неблагоприятных санитарных условиях, а также интенсивная выработка кожного сала, избытки которого забивают протоки и волосяные фолликулы.
Подавляющее большинство случаев образования комедонов отмечается на жирной коже лица: на носу, на лбу и щеках. По мнению большинства медицинских специалистов, подобная патология – верное свидетельство о нарушениях гормонального фона, скрытых дерматологических проблемах и сбоях в функционировании печени и органов ЖКТ. Поэтому пациентам, испытывающим неудобства от своего внешнего вида, рекомендуется не заострять внимание на косметической проблеме, а пройти комплексное обследование для выявления возможных заболеваний внутренних органов.
Мнение о появлении комедонов только у подростков и молодых людей не вполне соответствует действительности. С ними сталкивается до 85% пациентов до 25 лет, после чего выработка кожного сала уменьшается, и условия для закупорки желез исчезают сами собой. Также от заболевания нередко страдают женщины в период беременности и при начале климактерического периода, когда на организм приходится значительная гормональная нагрузка. Интенсивное развитие заболевания может быть вызвано антисанитарными условиями труда или жизни, отсутствием надлежащего ухода за кожным покровом, пренебрежение правилами гигиены и прочими причинами, вследствие которых неблагоприятное воздействие на кожу лица приобретает столь неприятные последствия. Отказ от лечения комедонов может стать причиной образования рубцов и пигментных пятен на месте высыпания, устранить которые удастся только методами пластической хирургии.
Интенсивное развитие заболевания может быть вызвано антисанитарными условиями труда или жизни, отсутствием надлежащего ухода за кожным покровом, пренебрежение правилами гигиены и прочими причинами, вследствие которых неблагоприятное воздействие на кожу лица приобретает столь неприятные последствия. Отказ от лечения комедонов может стать причиной образования рубцов и пигментных пятен на месте высыпания, устранить которые удастся только методами пластической хирургии.
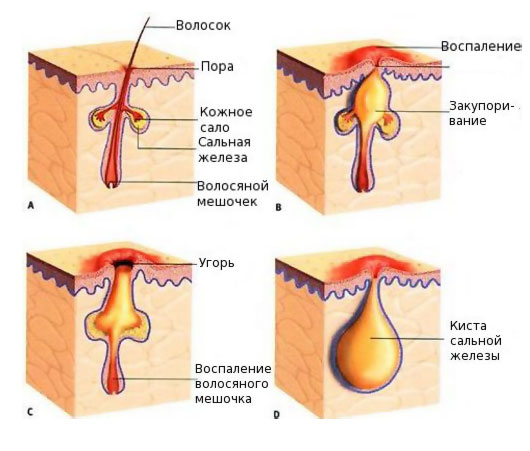
Черная точка или выпуклое белое пятно на поверхности кожи – излишки кожного сала, которые застряли в сальном протоке или внутри фолликула. Образовавшаяся пробка нарушает работу желез и образует замкнутую среду, идеальную для размножения патогенных микроорганизмов. Их жизнедеятельность «обогащает» пробку токсинами, что становится причиной локального воспалительного процесса и его последующего распространения на здоровые участки кожного покрова.
В числе причин, вызывающих появление множественных комедонов на лице, в ушах или спине, специалисты называют:

Комплексное обследование организма пациента, жалующегося на открытые и закрытые комедоны, часто выявляет скрытые патологии следующего характера:
Полное удаление внешнего дефекта кожи возможно только при устранении перечисленных выше внутренних причин.
Кожный покров чутко реагирует на отсутствие ухода и сбои в организме. В числе симптомов-предшественников появления подкожных комедонов большинство пациентов отмечает:

Выделяют открытые и закрытые комедоны, которые отличаются внешним видом. Черные точки на поверхности щек, носа и подбородка, так называемой Т-зоны – открытая форма заболевания. Заметные белые сальные пробки под кожей – закрытый вид патологии. Часто они развиваются на фоне скрытых воспалительных процессов вследствие поражения кожи грибковой инфекцией, стафилококком или патогенными бактериями. Отсутствие надлежащего лечения становится причиной появления на месте пробок гнойных угрей, которые оставляют после себя шрамы и рубцы.
Область локализации закрытых белых комедонов на лице – лоб, нос и подбородок, а также зона декольте и верхняя часть спины. Появление образований на теле часто связано с ношением синтетического белья и одежды, которое не пропускает воздух и заставляет кожу выделять потовой секрет. Попытка бороться с комедонами выдавливанием в антисанитарных условиях лишь усугубляет проблему. Гнойничковая инфекция распространяется на расположенные рядом здоровые участки кожного покрова, и заболевание быстро прогрессирует. А на месте выдавленных образований остается серозная корка и малозаметный шрам, свидетельствующий о повреждении кожи.
А на месте выдавленных образований остается серозная корка и малозаметный шрам, свидетельствующий о повреждении кожи.
Открытые комедоны, или черные точки, приобретают неприятный внешний вид вследствие загрязнения сальной пробки пылью или остатками косметических средств. Под воздействием воздуха содержимое сального протока окисляется и темнеет, что делает его заметным на поверхности кожи. Удаление таких комедонов не приносит ожидаемого эффекта. Пустой проток железы вскоре забивается салом, и заболевание вновь дает о себе знать неприятным косметическим эффектом.
Специалисты рекомендуют не откладывать визит к врачу при появлении симптомов воспаления и закупорки сальных желез. Не стоит мириться с неприятным косметическим эффектом или пытаться справиться с ним домашними методами, рискуя усилить патологический процесс. Тем более что в распоряжении современной медицины есть немало эффективных методов борьбы с заболеванием в зависимости от типа и общего состояния кожи.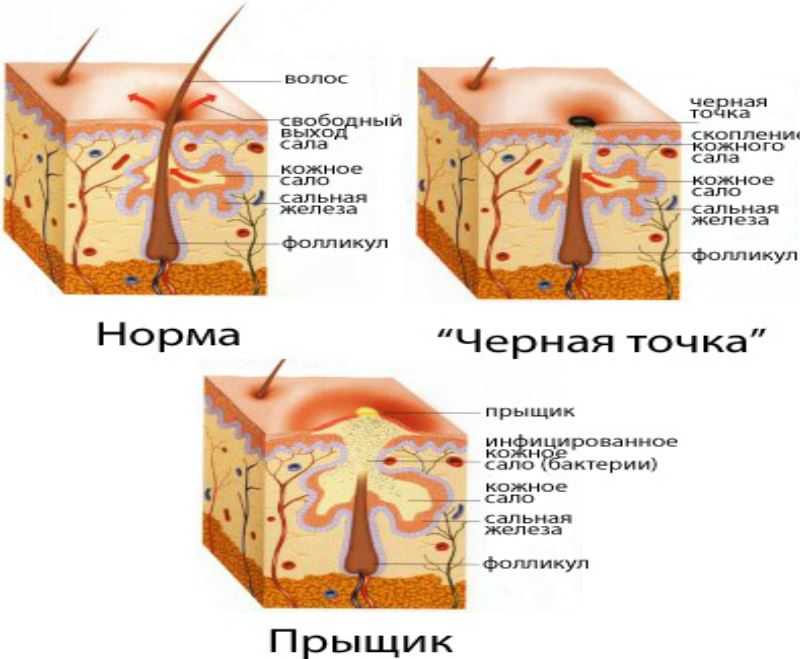
Опытному дерматологу достаточно внешнего осмотра кожи пациента, чтобы сразу поставить верный диагноз. Уточнить механизм развития заболевания и наличие патологий внутренних органов позволяют специализированные методы лабораторных исследований: анализ крови на предмет гормонального баланса и внутренних инфекций, томография органов ЖКТ и печени. Возможно назначение дополнительных мероприятий в рамках стандартного обследования, если в анамнезе пациента имеются серьезные заболевания внутренних органов.
Справиться с появлением ограниченного числа прыщей и комедонов любого типа можно с помощью тщательного ухода за кожей. При интенсивном осыпании требуется консультация дерматолога. Он подберет средство от комедонов и подходящий перечень процедур для освобождения протоков (так называемая экстракция) и уменьшения объема выработки кожного сала.
В большинстве случаев применяют следующие методы лечения:
 После чистки кожа обрабатывается спиртом. При условии полного удаления содержимого протока риск заражения сведен к нулю, а на лице отсутствуют признаки гиперемии и воспаления. В течение суток категорически запрещено пользоваться косметикой, чтобы ее частицы не засорили открытый проток;
После чистки кожа обрабатывается спиртом. При условии полного удаления содержимого протока риск заражения сведен к нулю, а на лице отсутствуют признаки гиперемии и воспаления. В течение суток категорически запрещено пользоваться косметикой, чтобы ее частицы не засорили открытый проток; При этом процедура имеет выраженный косметический эффект – убирает морщины, освежает цвет лица, подтягивает кожу;
При этом процедура имеет выраженный косметический эффект – убирает морщины, освежает цвет лица, подтягивает кожу;Обратите внимание: выдавливание комедонов и применение сомнительных домашних средств может ухудшить состояние кожи. Также не рекомендуется самостоятельно подбирать препараты в аптеке, ориентируясь на рекламные ролики и советы знакомых. Лечение должен назначать только опытный специалист, изучивший результаты диагностических исследований.
Записаться на прием к специалистам АО «Медицина» (клиника академика Ройтберга) можно на сайте – интерактивная форма позволяет выбрать врача по специализации или осуществить поиск сотрудника любого отделения по имени и фамилии.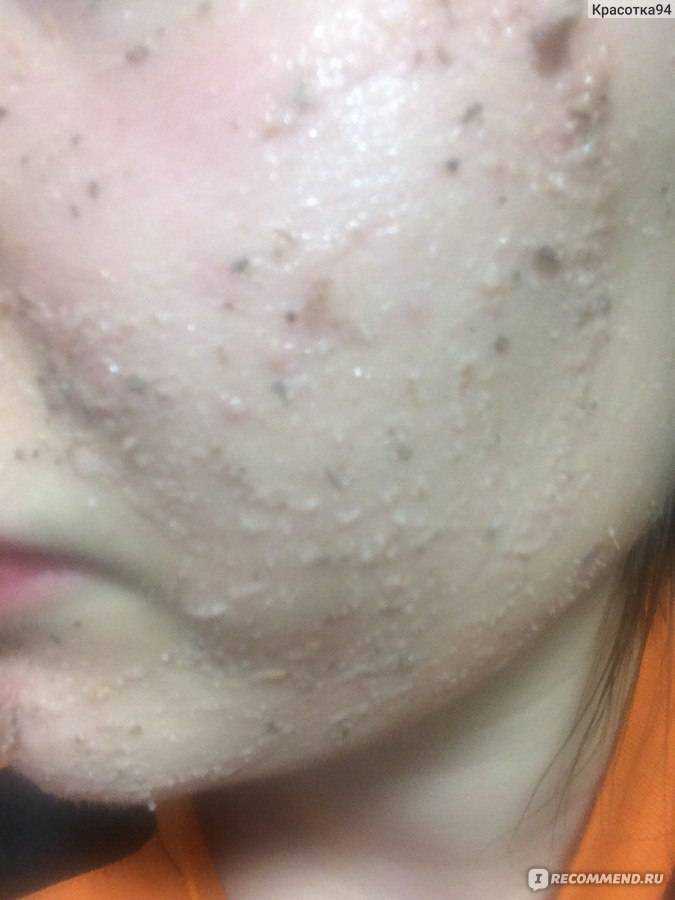 Расписание каждого доктора содержит информацию о приемных днях и доступных для визитов пациентов часах.
Расписание каждого доктора содержит информацию о приемных днях и доступных для визитов пациентов часах.
Администраторы клиники готовы принять заявку на прием или вызов врача на дом по телефону +7 (495) 775-73-60.
Удобное расположение на территории центрального административного округа Москвы (ЦАО) – 2-й Тверской-Ямской переулок, дом 10 – позволяет быстро добраться до клиники от станций метро «Маяковская», «Новослободская», «Тверская», «Чеховская» и «Белорусская».
Автор: проверено и обновлено доктором Амандой Окли, дерматологом, Гамильтон, Новая Зеландия, Ванессой Нган, штатным корреспондентом, и Клэр Моррисон, редактором текстов, апрель 2014 г.
Комедоны представляют собой маленькие бугорки (папулы) телесного цвета, часто встречающиеся на лбу и подбородке у людей с акне. Единичное поражение – комедон.
Открытые комедоны
Закрытые комедоны
Гигантский комедон
Комедональные угри — это форма акне, при которой большинство поражений представляют собой комедоны. Комедональные угри чаще всего поражают лоб и подбородок.
Комедональные угри чаще всего поражают лоб и подбородок.
Открытые комедоны
Комедональные угри
Комедональные угри
Комедоны возникают, когда клетки, выстилающие сальные протоки, разрастаются (ороговение) и увеличивается выработка кожного сала. Комедон образуется из-за закупорки сального протока и волосяного фолликула. В настоящее время известно, что комедоны также связаны с воспалением (см. причины акне).
В развитии комедонов могут участвовать следующие факторы:
Если у вас комедональные угри, выбирайте нежирную косметику и умывайтесь два раза в день водой с мягким мылом.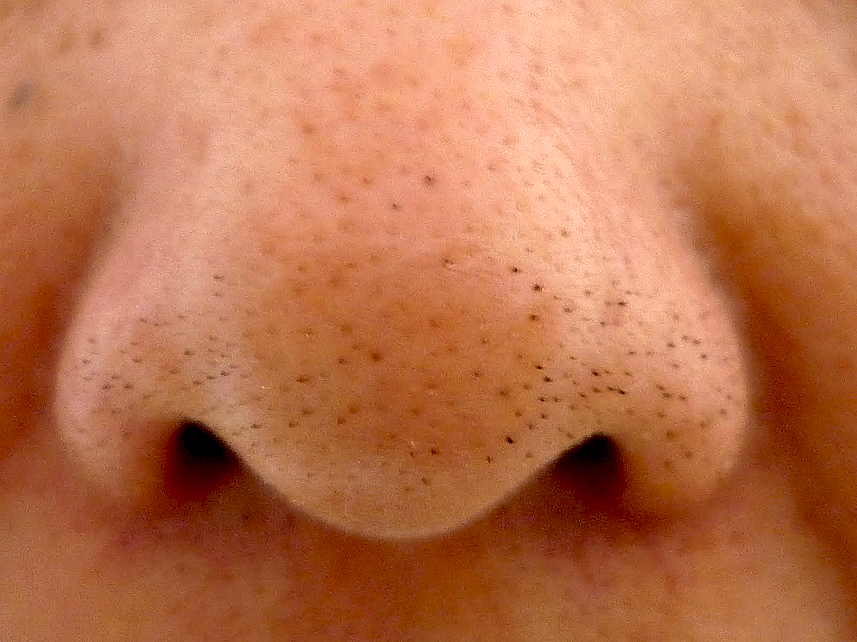 Лучше всего бросить курить и придерживаться диеты с низким содержанием сахара, жира и молочных продуктов.
Лучше всего бросить курить и придерживаться диеты с низким содержанием сахара, жира и молочных продуктов.
Выберите «комедонолитические» препараты для местного применения. Их следует наносить один или два раза в день тонким мазком на всю пораженную область. Может пройти от нескольких недель до месяцев, прежде чем наступит значительное улучшение. Лечение необходимо продолжать длительно (иногда в течение многих лет).
Подходящие средства местного действия включают:
Рецептурные пероральные препараты для лечения комедонов включают:
Антибиотики также могут улучшить состояние при комедональных угрях, но обычно их назначают при воспалительных угрях (acne vulgaris).
Иногда рекомендуется хирургическое лечение для удаления стойких комедонов:
Электрохирургия комедонов
Существует несколько видов акне. Комедональное акне характеризуется множеством мелких папул телесного цвета, из-за которых кожа выглядит неровной.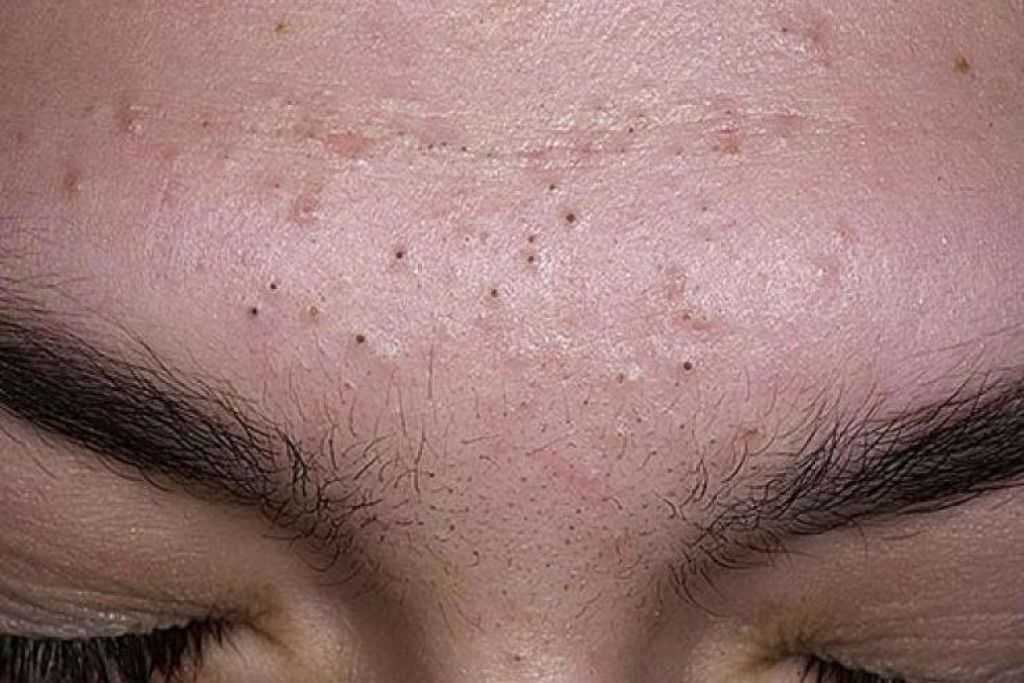
Внешний вид комедональных угрей отличается от воспалительных акне. Комедональные угри включают в себя угри и белые угри, а не прыщи.
Хотя эта форма может развиться у любого человека, чаще всего она встречается у подростков. Папулы, называемые комедонами, обычно возникают на лбу и подбородке и могут препятствовать тому, чтобы кожа выглядела гладкой и ровной.
В этой статье мы расскажем, как определить комедоны. Мы также изучаем их типы, причины и варианты лечения.
Комедональные угри вызывают образование множества мелких бугорков близко к поверхности кожи. Типы этих бугорков включают:
 Гигантский комедон представляет собой большое поражение с отверстием, похожим на угри.
Гигантский комедон представляет собой большое поражение с отверстием, похожим на угри. Комедональные угри не вызывают воспаления. Повреждения обычно не содержат гноя или бактерий, которые могут вызывать акне. Они также обычно не красные и не чувствительные на ощупь.
У человека с комедональными угрями одновременно может быть более одного типа комедонов. Между тем, у людей с воспалительными угрями также могут быть комедоны, в дополнение к более крупным красным и болезненным пятнам.
Комедональные угри также отличаются от других типов тем, что их поражения, как правило, небольшие. Узловые и узловато-кистозные формы акне, например, могут вызывать более крупные, болезненные, заполненные жидкостью поражения.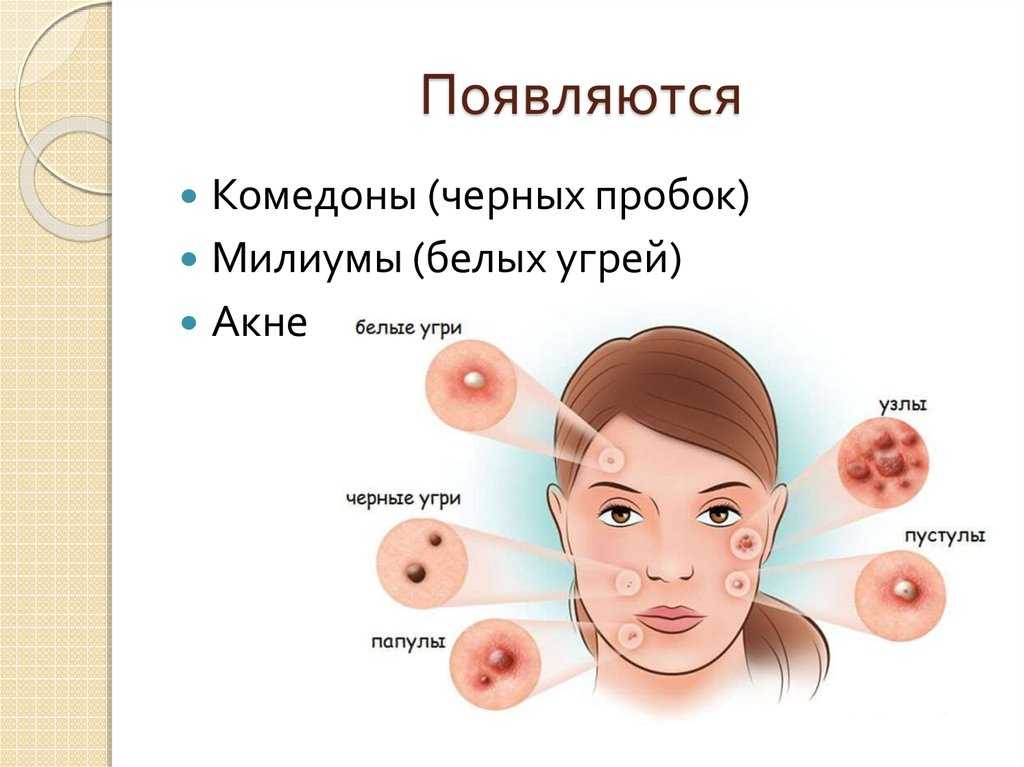
Врачи обычно считают комедональное акне легкой или средней формой заболевания, согласно статье в Журнал Европейской академии дерматологии и венерологии .
Комедоны образуются, когда избыток кожного сала и мертвые клетки кожи блокируют сальные железы кожи. Это приводит к тому, что пораженные поры выпячиваются наружу, создавая шишки.
Развитию комедональных угрей могут способствовать несколько факторов. К ним относятся:
У курящих людей чаще возникают комедональные угри. Кроме того, у некоторых людей к этой проблеме могут привести диетические факторы, такие как употребление слишком большого количества молока или сахара.
Лечение комедоновых угрей включает изменение привычек ухода за кожей, использование лечебных кремов или гелей, а иногда и изменение диеты.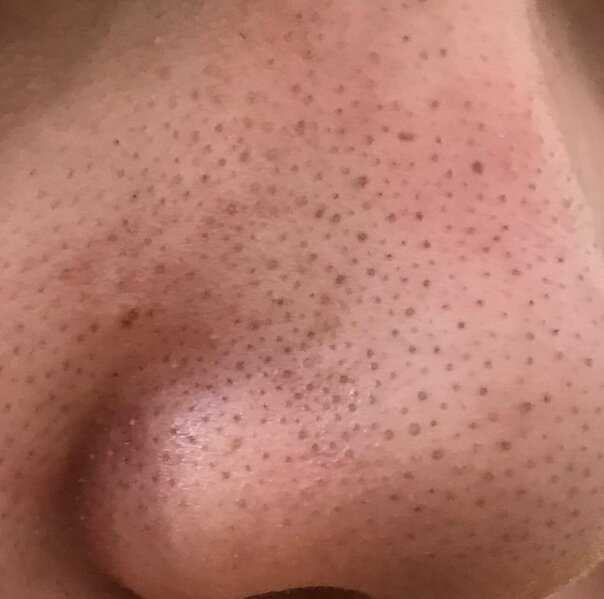
Процедура ухода за кожей, предназначенная для уменьшения комедонов, может включать:
Человеку может потребоваться использовать лекарство в течение как минимум 8 недель, прежде чем он сможет сказать, было ли оно эффективным.
Различные лечебные кремы и гели могут помочь уменьшить избыток кожного сала и стимулировать обновление клеток кожи. Эффективное лекарство может содержать:
препараты для местного применения, называемые ретиноидами.
Эти лекарства стимулируют обновление клеток кожи. Тем не менее, они требуют рецепта, потому что они могут быть более абразивными для кожи.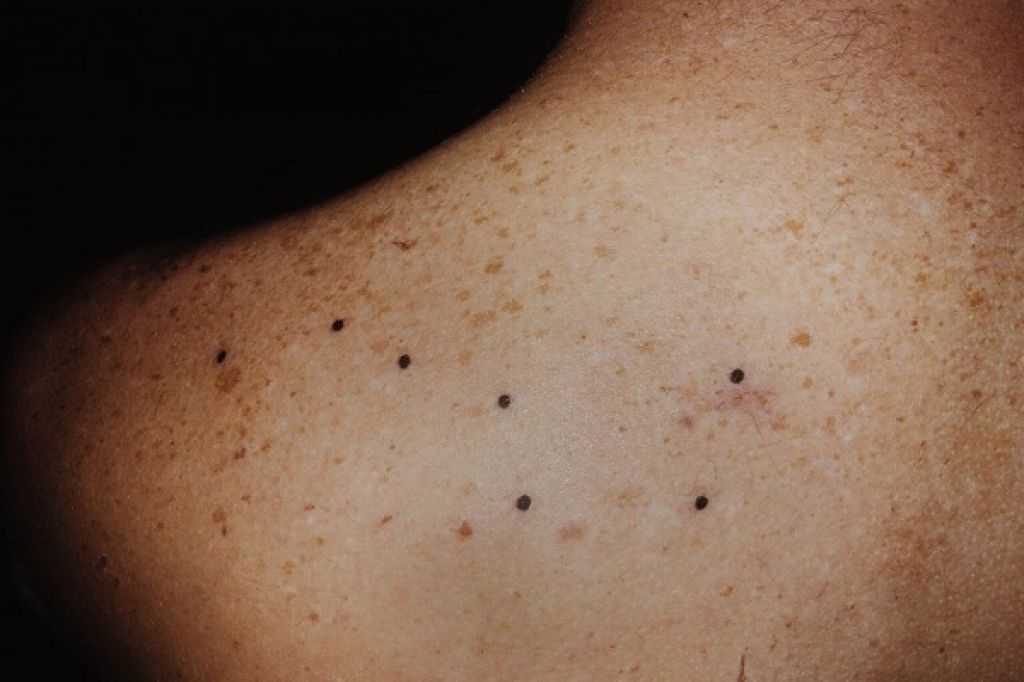 Примеры ретиноидов включают третиноин и изотретиноин.
Примеры ретиноидов включают третиноин и изотретиноин.
В отличие от воспалительных угрей комедональные угри обычно плохо поддаются лечению антибиотиками, таблетками изотретиноина или гормональными препаратами, которые контролируют высыпания, например, противозачаточными таблетками.
В редких случаях комедональные угри не реагируют на местное лечение. В этом случае врач может порекомендовать лечение в кабинете, чтобы закрыть комедоны и предотвратить их повторное появление. Эти процедуры включают:
Есть некоторые доказательства того, что природные средства могут помочь избавиться от прыщей благодаря их противовоспалительному, антибактериальному или антиоксидантному действию.
Популярные домашние средства от прыщей включают:
Узнайте больше о натуральных средствах от прыщей.