2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Самая высокая заболеваемость колоректальным раком (КРР) отмечается в США (33,2%), где она занимает второе место после рака легкого у мужчин. За исключением Японии, в которой заболеваемость КРР составляет 15,7%, эти злокачественные новообразования наиболее часто встречаются в экономически развитых странах, что подтверждает взаимосвязь между степенью экономического развития страны и частотой возникновения рака прямой кишки. В экономически развитых странах мира КРР занимает одно из ведущих мест по темпам прироста, значительно опережая большинство других солидных злокачественных новообразований.
Раком ободочной кишки мужчины заболевают в 1,5—2 раза реже, чем женщины, зато раком прямой кишки, наоборот, в 1,5 раза чаще. Заболеваемость раком прямой кишки городского населения выше, чем у сельского. Считается, что большему риску заболевания раком прямой кишки подвержено население старше 40 лет. Однако в последнее время в онкопроктологическое отделение РОНЦ им.
Н.Н. Блохина поступает много пациентов молодого возраста (30—40 лет). Ученые считают, что, учитывая большой контингент населения, подлежащий обследованию, целесообразно максимально ограничить круг лиц, подлежащих регулярным профилактическим медицинским осмотрам, формируя группы риска.
Прослеживается взаимосвязь между заболеваемостью КРР и особенностями питания в экономически развитых странах. Обнаружено, что избыточное введение животного жира влияет на уровень желчных кислот в организме, которые являются потенциальными канцерогенами и коканцерогенами, т.е. изменяют активность определенной микрофлоры кишечника, которая начинает продуцировать канцерогенные вещества. Питание, содержащее грубоволокнистую клетчатку, антиоксидантные комплексы витаминов, по мнению некоторых авторов, выполняет защитную функцию по отношению к возникновению КРР и может быть использовано для его профилактики.
Несмотря на совершенствование методов обследования больных с применением рентгенодиагностической и эндоскопической техники, расширение сети хорошо оснащенных диагностических центров, до настоящего времени не удалось существенно улучшить положение с ранним выявлением КРР: больные поступают на лечение в стационары в основном с III—IV стадиями заболевания.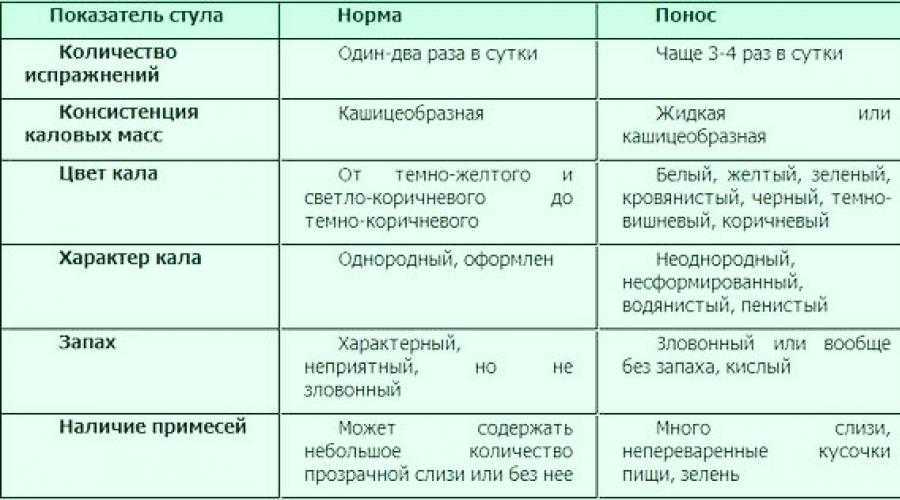
Анализируя материалы московского канцеррегистра, мы убедились, что свыше 50% больных раком ободочной кишки в Москве попадают в общехирургические стационары в связи с возникновением грозных осложнений основного заболевания: острой толстокишечной непроходимости, перфорации опухоли и перитонита, где они получают экстренную хирургическую помощь по жизненным показаниям и не всегда в необходимом объеме, а также остаются без специфического противоопухолевого лечения.
Аналогичная картина наблюдается при КРР. В большинстве случаев его поздняя диагностика связана с тем, что длительное время КРР ничем не проявляется, к тому же после 50 лет, как правило, имеется букет хронических заболеваний, на этом фоне многие не замечают болезнь. К сожалению, симптомов, специфичных только для КРР, нет.
В настоящее время известны следующие основные факторы риска и симптомы, которые могут явиться ориентиром для своевременного установления диагноза:
1) возраст после 50—55 лет,
2) семейный онкологический анамнез,
3) метеоризм, неустойчивый стул (запоры, чередующиеся с поносами), характер стула (“овечий”, “ленточный”),
4) примесь крови и слизи в кале,
5) боли неопределенного характера и локализации в животе,
6) слабость, повышенная утомляемость,
7) чувство неполного опорожнения кишечника при дефекации и т.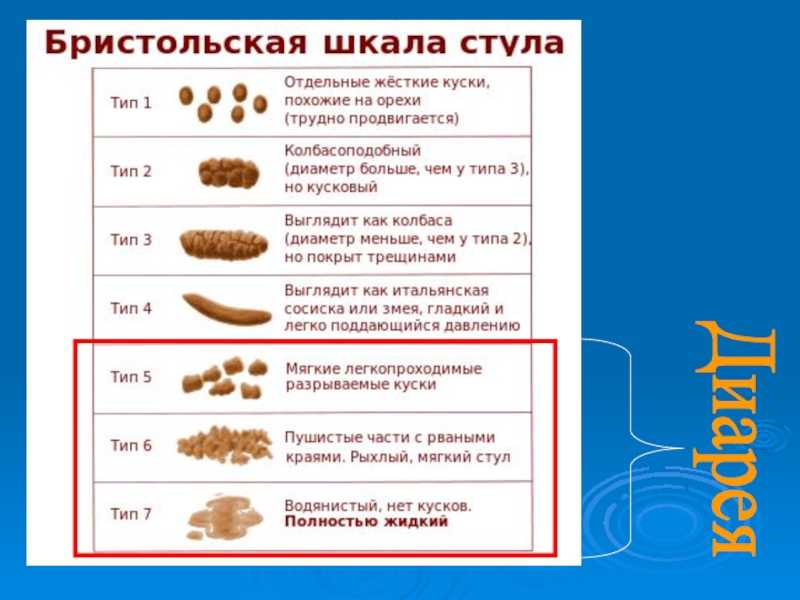 д.
д.
Много лет назад Дюкен предложил схему симптомокомплекса рака толстой кишки в виде “синдрома правой” и “синдрома левой” половины.
При расположении опухоли в правом восходящем отделе ободочной кишки, помимо общего дискомфорта, ведущим симптомом является снижение уровня гемоглобина в крови из-за постоянного подкравливания из опухоли (тогда же больные отмечают малиновую окраску каловых масс). Сами больные часто не придают значения таким симптомам, как быстрая утомляемость, слабость, частые головокружения, снижение аппетита, объясняя их общим утомлением, нервными и физическими перегрузками и т.п., и только когда близкие обращают внимание на сероватый оттенок кожи больного, он впервые приходит к врачу.
Формальное обследование в поликлинике зачастую не выявляет истинной причины заболевания. У больного, как правило, обнаруживают хронический гастрит, и врачи списывают снижение уровня гемоглобина на железодефицитную анемию. Начинают соответствующее лечение, которое на какое-то время приносит облегчение, но болезнь продолжает развиваться и прогрессировать.
При расположении опухоли в ободочной кишке справа, под печенью, больные часто отмечают тупую ноющую боль и тяжесть в правом подреберье, что весьма характерно для хронического калькулезного или некалькулезного холецистита. Обследовать толстую кишку не приходит в голову ни больному, ни врачам.
Когда опухоль располагается в поперечной части ободочной кишки и левом подреберье (т.е. в проекции желудка, поджелудочной железы, селезенки), болевые ощущения часто принимают за проявления гастрита, панкреатита. И опять толстая кишка остается в тени.
Для опухолей левой половины толстой кишки (нисходящий отдел ободочной кишки и сигмовидная кишка) характерны запоры. Многие люди страдают запорами долгие годы и привыкают к этому недугу, поэтому далеко не сразу обращают внимание на увеличение их продолжительности (свыше 3 дней). Зная, что у них хронический колит, больные прибегают к самолечению, различным диетам и т.д., к врачу же обращаются со значительным опозданием, зачастую попадают уже в хирургическое отделение какой-либо больницы с симптомами острой кишечной непроходимости, вызванной опухолью.
У опухоли прямой кишки своя симптоматика, и степень ее проявления определяется размерами, степенью инвазии, формой роста и локализацией опухоли, а также сопутствующими осложнениями и характером метастазирования. По мере роста и метастазирования опухоли симптомы заболевания становятся все более разнообразными, а степень их выраженности возрастает. Несмотря на большое разнообразие, патогномоничных и специфичных только для КРР симптомов нет.
Первичные симптомы
Кровь в кале первоначально появляется в виде прожилок. По мере роста и травматизации опухоли количество выделяемой крови может увеличиться. Кровь при этом темная или черная (измененная), почти всегда перемешана с каловыми массами либо предшествует калу. На поздних стадиях болезни может приобретать зловонный запах или выделяться в виде кровяных сгустков.
Слизь при раке прямой кишки в чистом виде выделяется очень редко. Более характерно выделение слизи с прожилками крови, чаще с сукровичными выделениями либо (на более поздних стадиях) с примесью гнойно-кровянистой жидкости или гноя со зловонным запахом.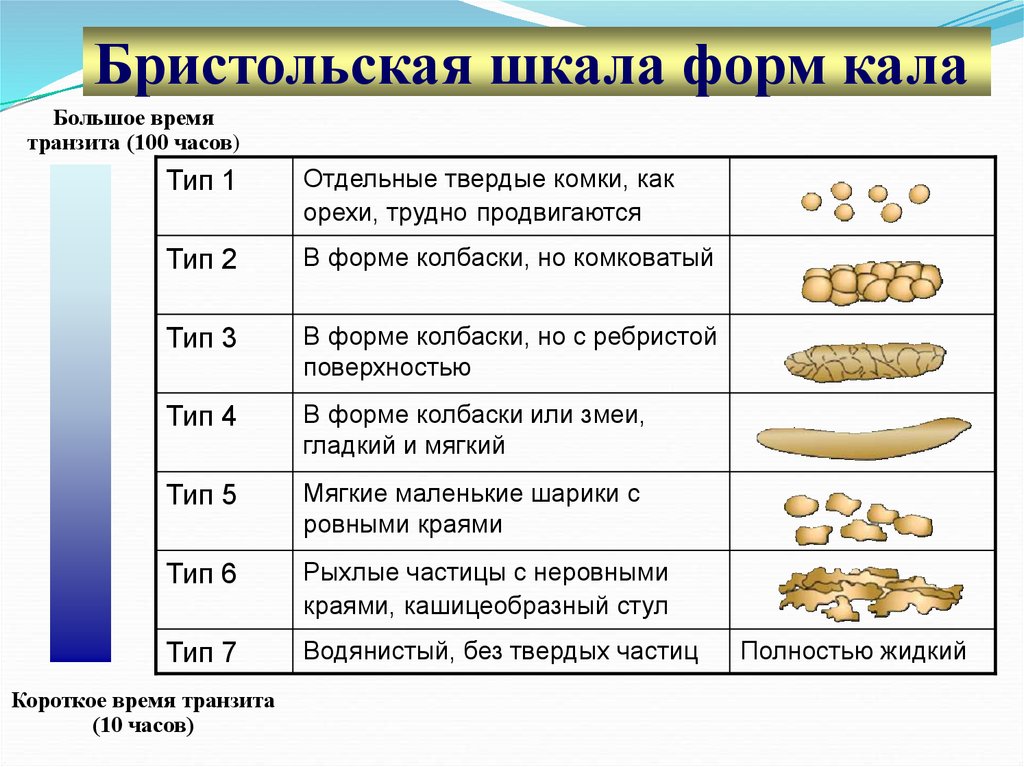
С ростом опухоли локальная симптоматика становится более выраженной: выделение крови из прямой кишки усиливается, часто появляются сгустки, однако, как правило, профузных кровотечений не бывает. Может измениться форма испражнений — лентовидный кал, появляется чувство инородного тела в прямой кишке.
Вторичные симптомы проявляются, когда опухоль достигает значительных размеров, патогенетически обусловлены сужением просвета прямой кишки и ригидностью стенок, в редких случаях бывают первыми и единственными симптомами заболевания. При раке, локализующемся в интраперитонеальной (ректосигмоидный отдел) части прямой кишки, преобладают симптомы обтурационной кишечной непроходимости разной степени выраженности, вплоть до завершенной. Прежде всего, это нарушение пассажа каловых масс по кишечнику: запоры, вздутие живота, урчание, усиленная перистальтика, в запущенных случаях сопровождающаяся спастическими болями в животе. Часто стойкие запоры сменяются периодическими поносами. Механизм этого явления связан с тем, что плотные каловые массы не проходят через суженный просвет прямой кишки, что в свою очередь приводит к уменьшению всасывания воды, повышению секреторной деятельности и усилению перистальтики толстой кишки. При таком ложном поносе твердая часть кала не проходит через опухолевый канал и постепенно накапливается в толстой кишке выше опухоли. Без лечения могут развиться обтурационная кишечная непроходимость, перфорация кишки выше опухоли от перерастяжения и, как следствие, каловый перитонит.
При таком ложном поносе твердая часть кала не проходит через опухолевый канал и постепенно накапливается в толстой кишке выше опухоли. Без лечения могут развиться обтурационная кишечная непроходимость, перфорация кишки выше опухоли от перерастяжения и, как следствие, каловый перитонит.
При раке ампулярного отдела прямой кишки завершенная кишечная непроходимость встречается крайне редко из-за ширины просвета. Для этой локализации наряду с симптомами частичной толстокишечной непроходимости характерно ощущение неполного опорожнения прямой кишки после дефекации, обусловленное наличием большой опухоли в кишке.
При значительном сужении нижнеампулярного отдела прямой кишки опухолью у ряда больных возникают частые (до 15—20 раз в день) мучительные позывы на дефекацию — тенезмы, при этом из прямой кишки или не выделяется ничего, или лишь жидкий кал с патологическими примесями, и то в небольшом количестве. Это опухоль как инородное тело стимулирует кал в прямой кишке, и запускается рефлекс дефекации, однако твердые каловые массы не проходят через суженный участок кишки и, несмотря на стул до 20 раз в день, у больного имеются симптомы незавершенной непроходимости.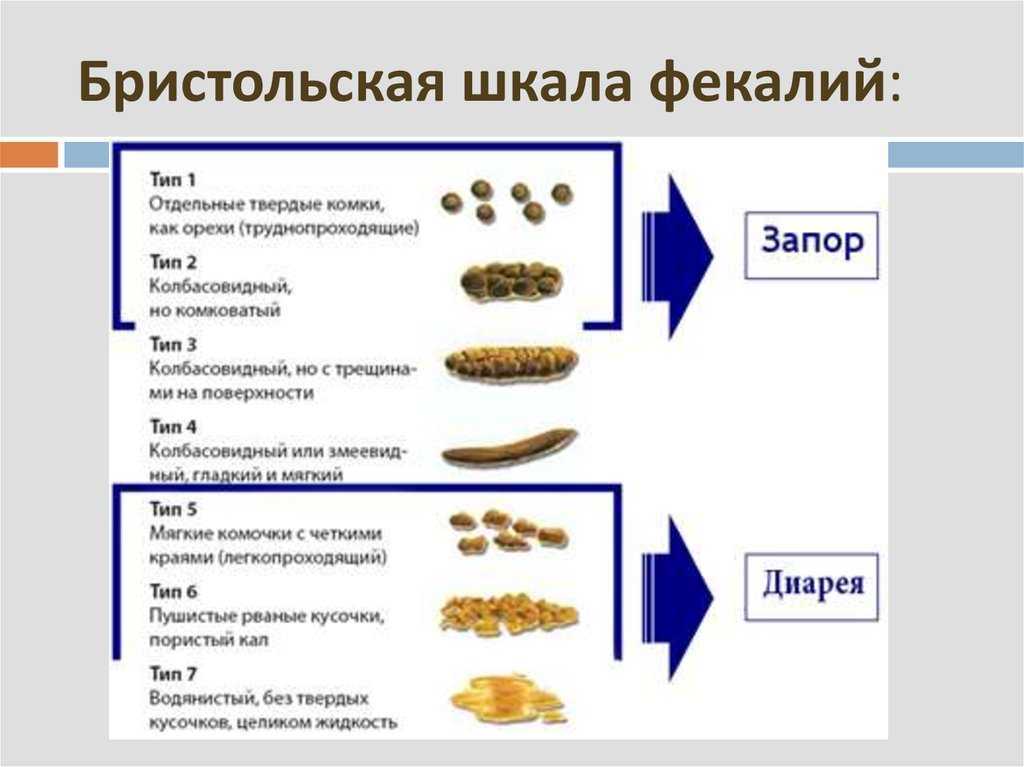
При прорастании опухолью кишечной стенки и врастании в соседние структуры и органы наряду с вышеуказанными симптомами появляются и другие. Опухоль, расположенная в нижних отделах прямой кишки, может распространяться на заднепроходной канал, в ретроректальное пространство, на предстательную железу у мужчин и на влагалище у женщин. В этих случаях больные могут испытывать боли в области анального прохода, копчика, крестца и даже в поясничной области. У мужчин возможны затруднения при мочеиспускании.
При раке верхнеампулярного и ректосигмоидного отдела прямой кишки у мужчин опухоль может прорастать в стенку мочевого пузыря. Клинические проявления в этом случае возникают лишь при образовании ректовезикального свища. У таких больных отмечается лихорадка в связи с развитием восходящей инфекции мочевых путей. При мочеиспускании через уретру выделяются газы, иногда кал. Может отмечаться обратная картина: выделение мочи через прямую кишку, иногда присутствует и то и другое. У женщин при прорастании в матку клинических проявлений не возникает.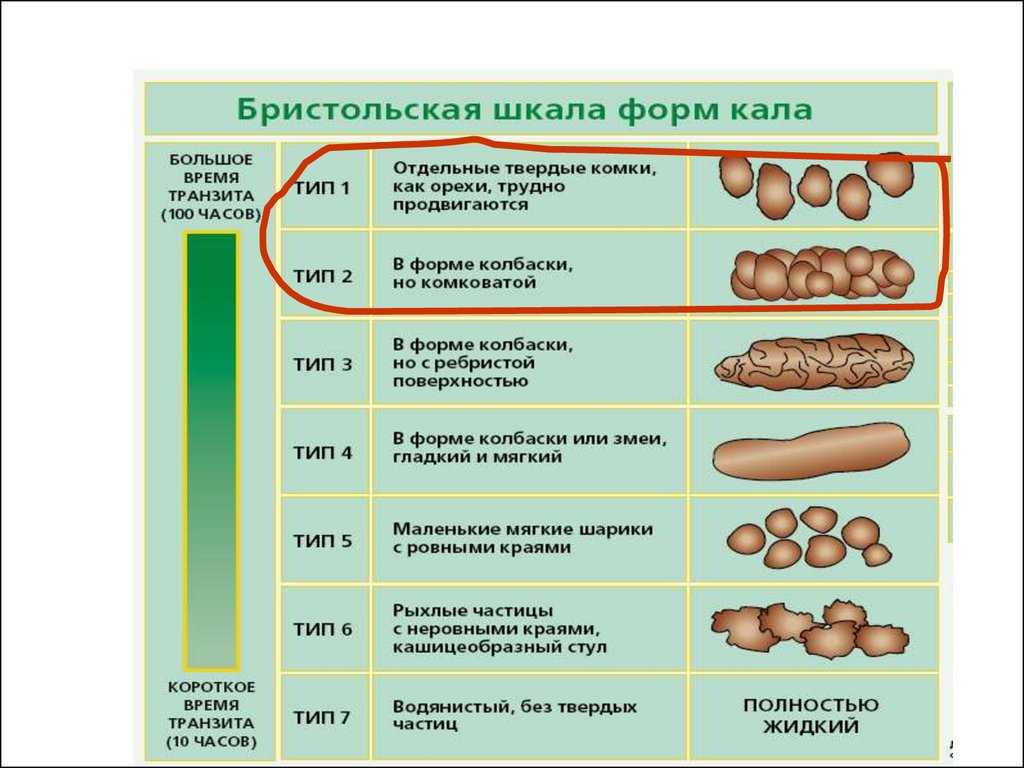 При прорастании задней стенки влагалища может образоваться ректовагинальный свищ, при этом из влагалища выделяются кал и газы.
При прорастании задней стенки влагалища может образоваться ректовагинальный свищ, при этом из влагалища выделяются кал и газы.
Общие симптомы — нарушение общего состояния больных: похудание, слабость, снижение трудоспособности, утомляемость, анемия, землистый цвет лица, снижение тургора и сухость кожи — возникают лишь при распространенном опухолевом процессе, на начальных же стадиях состояние практически не изменяется.
К сожалению, в ряде случаев и врачи, к которым обращается больной по поводу выделения крови при дефекации, ограничиваются констатацией этого факта, ставят диагноз “кровоточащий геморрой” и назначают соответствующее лечение.
Пальцевое исследование позволяет своевременно диагностировать большую часть опухолей прямой кишки. По нашим данным, ошибочный диагноз “геморрой” при КРР хирурги поликлиники ставили больным в 90% случаев.
И все-таки следует отметить, что онкологическая настороженность врачей поликлиник, диагностических центров за последние 30 лет существенно выросла.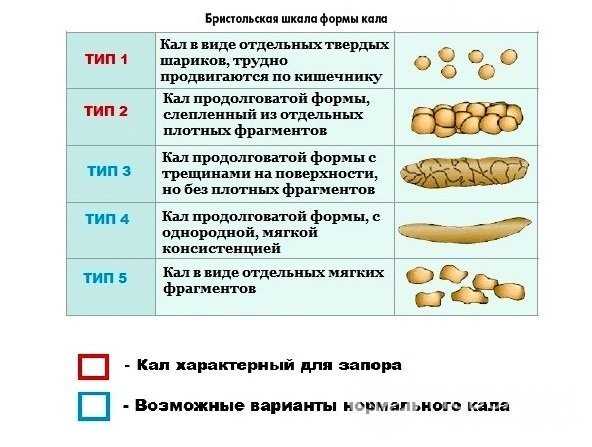 Раньше, в 70-е гг., доля врачебных ошибок составляла 10,8% (сейчас — 1,7%), длительность обследования с момента первичного обращения к врачу сократилась в 8 раз.
Раньше, в 70-е гг., доля врачебных ошибок составляла 10,8% (сейчас — 1,7%), длительность обследования с момента первичного обращения к врачу сократилась в 8 раз.
По сравнению с 2001 г. прирост абсолютного числа вновь выявленных больных составил у мужчин и женщин 1,9 и 8,6% соответственно.
В структуре заболеваемости мужского населения России первые места занимают:
В структуре заболеваемости женского населения:
М.И. Давыдов, Е.М. Аксель “Заболеваемость злокачественными новообразованиями населения России и стран СНГ в 2006 г.”
Вестник РОНЦ им. Н.Н. Блохина РАМН, т.19, № 2 (прил.1), 2008
Наиболее информативное исследование для диагностики КРР — тотальная колоноскопия. Однако далеко не каждый согласен пройти эту процедуру. Существуют определенные показания для проведения колоноскопии: анемия неясного генеза, повышенная температура тела, необъяснимая потеря веса, локальные симптомы поражения кишечника: выделение крови или слизи во время дефекации, боли в проекции толстой кишки, в промежности, возникновение запоров или поносов.
Однако далеко не каждый согласен пройти эту процедуру. Существуют определенные показания для проведения колоноскопии: анемия неясного генеза, повышенная температура тела, необъяснимая потеря веса, локальные симптомы поражения кишечника: выделение крови или слизи во время дефекации, боли в проекции толстой кишки, в промежности, возникновение запоров или поносов.
Показаний может быть очень много, но существует группа больных, которые участвуют в скрининге предраковых состояний и КРР. Под этим подразумевают: наследственные факторы риска по нескольким параметрам — наличие в семейном анамнезе у родственников первой линии рака толстой кишки, наличие наследственных синдромов, проявляющихся неполипозным КРР, семейный аденоматозный полипоз. Эти пациенты подлежат скрининговой колоноскопии гораздо раньше, чем люди в общей популяции. По данным статистики, при семейном аденоматозном полипозе у большинства пациентов уже к 30 годам развивается КРР. Естественно, в этом случае наблюдения начинаются с детства, а уже к 20 годам, по западным стандартам, пациентам показана колэктомия. По результатам многочисленных клинических исследований доказано, что в общей популяции, которая не имеет наследственных факторов риска, у пациентов в возрасте 50 лет уже надо проводить колоноскопию.
По результатам многочисленных клинических исследований доказано, что в общей популяции, которая не имеет наследственных факторов риска, у пациентов в возрасте 50 лет уже надо проводить колоноскопию.
Развитие КРР — это многошаговый и многостадийный процесс, который, по подсчетам ведущих специалистов мира, изучающих генетику, биологию, факторы риска этого процесса, составляет в среднем 10 лет. От этой цифры и отталкиваются специалисты, рекомендуя интервал между скрининговыми колоноскопиями.
Ю.А. БАРСУКОВ, заведующий отделением онкопроктологии, доктор медицинских наук, профессор, З.З. МАМЕДЛИ, В.М. КУЛУШЕВ, сотрудники отделения онкопроктологии
Российский онкологический научный центр им. Н.Н. Блохина, отделение онкопроктологии
Колоректальный рак занимает всё большую долю среди онкологических заболеваний, что особенно заметно стало в последние годы. Следует сказать, что это заболевание возможно и необходимо диагностировать на ранних стадиях, когда возможно проведение радикального лечения.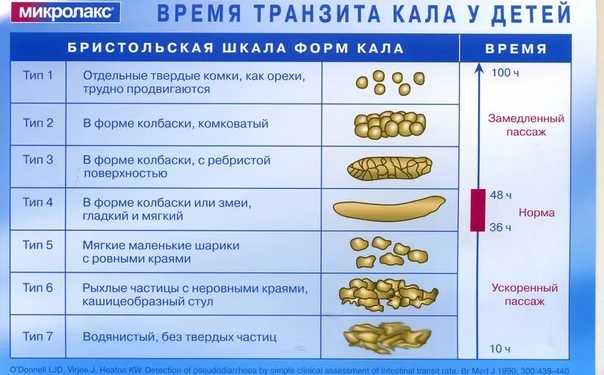

Проводится первичная беседа с пациентом, уточнение жалоб и анамнеза, клинический анализ крови, анализ кала. При возникновении подозрений на онкологическое заболевание прямой кишки назначаются ректороманоскопия, ректосигмаскопия или колоноскопия. При необходимости рекомендуются дополнительные методы диагностики, включающие УЗИ, КТ, МРТ.
Всегда нужно помнить, что рак — не приговор. Чем раньше проведена диагностика и начато лечение — тем больше шансов на полное выздоровление.
Основной метод лечения рака прямой кишки — оперативное лечение.
Не нужно стесняться обращаться к врачам даже по самым деликатным вопросам. Выявление любой болезни на ранней стадии значительно облегчает процесс борьбы с ней.
Время от времени следует проходить комплексное обследование для выявления возможных скрытых проблем. А если проблема уже существует, не стоит игнорировать её.
Смотреть программу
Врачи санатория
О.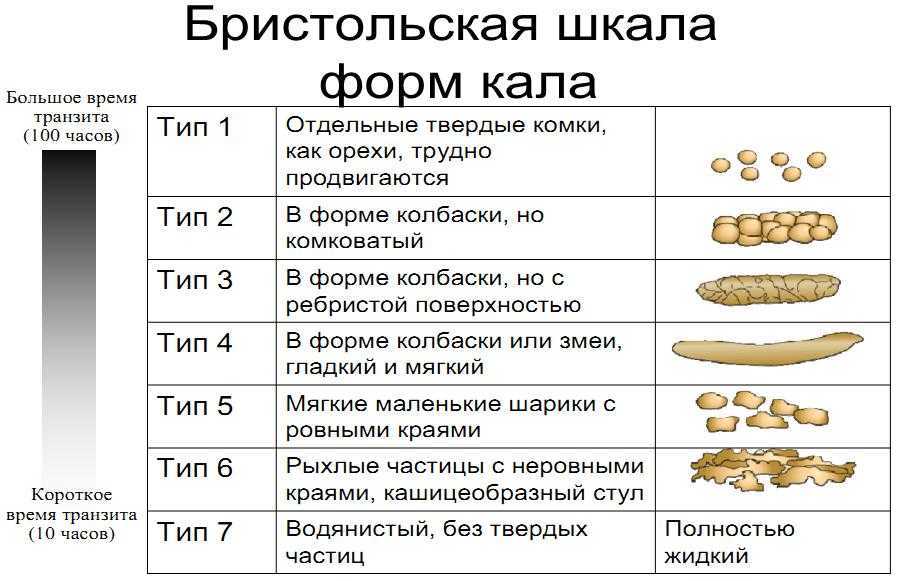 Г. Пономарева, заместитель директора-главного
Г. Пономарева, заместитель директора-главного
врача по медчасти, врач-гастроэнтеролог, эндоскопист.
Имеются противопоказания. Консультация специалиста обязательна.
Изменения консистенции и цвета стула нередко зависят от того, что вы недавно съели. Иногда вы можете заметить, что ваши какашки выглядят особенно плоскими, тонкими или нитевидными. Обычно это изменение не вызывает беспокойства, и вскоре после этого ваши какашки вернутся к своему «нормальному» виду.
Однако бывают случаи, когда постоянно плоские стулья могут указывать на более серьезное заболевание. Продолжайте читать, чтобы узнать, какими они могут быть.
Очень часто ваши какашки очень похожи на ваши кишки. Он слегка округлый и бугристый. Плоская какашка не круглая. Вместо этого он выглядит квадратным или похожим на струну. Иногда у вас плоская какашка вместе с очень жидким стулом, который может включать диарею.
Плоские какашки не имеют определенного цвета или частоты.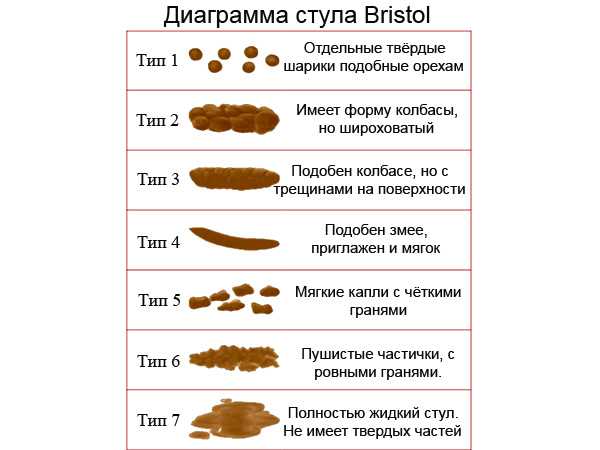 Вы можете заметить, что у вас стало больше плоского стула, когда вы изменили свой рацион (например, стали есть меньше клетчатки). В других случаях вы можете увидеть плоские какашки в унитазе и не сможете связать их с тем, что вы ели или не ели.
Вы можете заметить, что у вас стало больше плоского стула, когда вы изменили свой рацион (например, стали есть меньше клетчатки). В других случаях вы можете увидеть плоские какашки в унитазе и не сможете связать их с тем, что вы ели или не ели.
Вот как может выглядеть плоский кал:
Иногда кал плоский, а основной причины нет. Точно так же, как ваши какашки могут быть размером с гальку или иметь разный цвет, плоские какашки могут быть одним из вариантов, которые вы иногда видите. Однако, если у вас стали чаще появляться плоские какашки, это может быть связано с одной из следующих причин.
Синдром раздраженного кишечника или СРК — это желудочно-кишечное расстройство, возникающее из-за нарушения функции кишечника и головного мозга. СРК может вызывать боль в животе, а также изменения дефекации, включая диарею, запор или и то, и другое. Те, у кого есть СРК, могут испытывать различные типы стула, от очень больших какашек до плоских.
По оценкам, 12 процентов людей в Соединенных Штатах страдают СРК, поэтому это состояние может быть частой причиной плоского стула и других изменений стула.
Запор может быть частой причиной плоского стула, который обычно имеет вязкую консистенцию. Запор может возникнуть, когда вы не получаете достаточного количества клетчатки в своем рационе, чтобы увеличить объем стула. В результате ваш стул может стать более жидким, плоским и трудным для прохождения.
Иногда причиной плоского стула является не сам кишечник, а что-то вокруг него. Это случай доброкачественной гиперплазии предстательной железы или ДГПЖ. Это состояние вызывает увеличение мужской предстательной железы. Простата расположена прямо перед прямой кишкой и ниже мочевого пузыря.
В то время как ДГПЖ чаще влияет на мочеиспускание (например, слабая струя при мочеиспускании), у некоторых людей есть симптомы, связанные с дефекацией, такие как запор и изменения стула, такие как плоский кал.
Хотя редко, но возможно, что жидкий стул может указывать на рак толстой кишки. Это связано с тем, что в толстой кишке может вырасти опухоль, которая препятствует прохождению стула в его нормальной форме.
Хотя колоректальный рак не всегда вызывает много симптомов на самых ранних стадиях, он также может привести к таким симптомам, как ректальное кровотечение, необъяснимая потеря веса или проблемы с опорожнением стула.
Плоский кал также может быть вызван любым состоянием, которое может повлиять на то, как стул проходит через толстую кишку или выходит из нее. Примеры включают:
Даже грыжи живота могут вызвать достаточное сужение движения стула, так что стул может казаться плоским.
Методы лечения плоского стула зависят от того, что в первую очередь вызвало его плоский вид. Ваш врач может порекомендовать вести дневник питания и отмечать, когда у вас происходят значительные изменения стула, чтобы вы могли определить потенциальные продукты и напитки, которые могут привести к тому, что ваш стул станет плоским.
Ваш врач может порекомендовать вести дневник питания и отмечать, когда у вас происходят значительные изменения стула, чтобы вы могли определить потенциальные продукты и напитки, которые могут привести к тому, что ваш стул станет плоским.
Другие вмешательства такие же, как те, которые обычно используются для лечения запоров и СРК. Примеры включают:
Некоторые люди также могут обнаружить, что их стул становится более нормальным по размеру, когда они принимают пробиотики. Это добавки, которые содержат живые микроорганизмы, подобные тем, которые естественным образом живут в вашем пищеварительном тракте. Пробиотики также присутствуют в продуктах с живыми и активными культурами, таких как йогурт и кефир. Тем не менее, проверьте этикетки перед покупкой, чтобы убедиться, что не все эти продукты содержат их.
Это добавки, которые содержат живые микроорганизмы, подобные тем, которые естественным образом живут в вашем пищеварительном тракте. Пробиотики также присутствуют в продуктах с живыми и активными культурами, таких как йогурт и кефир. Тем не менее, проверьте этикетки перед покупкой, чтобы убедиться, что не все эти продукты содержат их.
Испражнения толщиной с карандаш не всегда вызывают беспокойство, но вам следует обратиться к врачу, если у вас плоские испражнения и любой из следующих симптомов:
Если у вас стабильно плоский стул в течение трех дней или более, возможно, пора обратиться к врачу.
Бывают плоские какашки. Важно обратить внимание на любые другие симптомы, которые вы можете испытывать, такие как боль в животе или запор, чтобы понять возможную причину.
Важно обратить внимание на любые другие симптомы, которые вы можете испытывать, такие как боль в животе или запор, чтобы понять возможную причину.
Если вы беспокоитесь, что ваши плоские какашки могут быть вызваны каким-либо заболеванием, позвоните своему врачу для проверки. Ваш врач также может дать рекомендации, которые помогут вашему стулу принять более ожидаемый вид.
Иногда стул может быть плоским, квадратным или тягучим. Это редко вызывает беспокойство.
Какашки в целом должны напоминать место, из которого они исходят: кишечник. Обычно он слегка округлый, как колбаса, и гладкий, с некоторыми трещинками на поверхности.
Это может вызывать беспокойство, если стул вдруг стал не «нормальным». Однако в большинстве случаев изменение внешнего вида носит кратковременный характер и не о чем беспокоиться.
Временные изменения формы или цвета стула являются обычным явлением и не обязательно являются признаком болезни.
Иногда они связаны с диетой человека. Например, продукты, содержащие красители, могут изменить цвет фекалий. Избыток жирной пищи может привести к маслянистым или жирным фекалиям, а употребление слишком малого количества клетчатки также может придать стулу необычный вид.
Узнайте больше о различных типах какашек здесь.
Если изменения длятся всего один или два акта дефекации или даже пару дней, они, скорее всего, не вызывают беспокойства.
Однако, если изменения формы или цвета стула сохраняются дольше или сопровождаются другими симптомами, причиной может быть основное заболевание, требующее медицинской помощи.
Хотя изменения цвета или внешнего вида стула часто связаны с диетой и носят временный характер, некоторые основные проблемы со здоровьем могут вызывать более длительные изменения.
Ниже мы описываем некоторые состояния, которые могут вызывать плоский стул:
Синдром раздраженного кишечника (СРК) относится к группе желудочно-кишечных симптомов, которые возникают без каких-либо видимых признаков повреждения или заболевания в пищеварительной системе.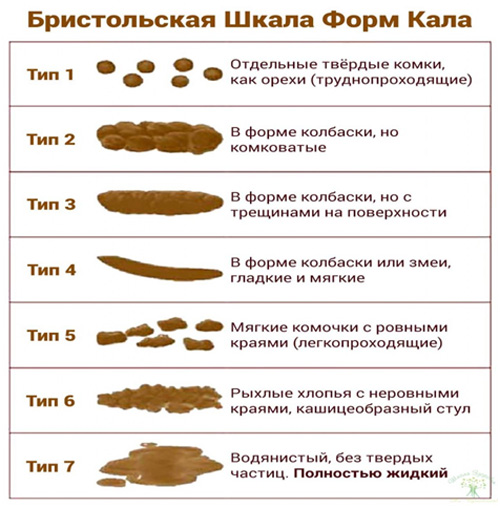
Симптомы включают:
Лечение может включать:
Узнайте больше о признаках СРК здесь.
Запор связан с меньшим количеством опорожнений кишечника, чем обычно, или с твердым стулом, который трудно пройти.
Симптомы включают:
может включать в себя:
Здесь вы найдете домашние средства от запоров.
Диарея – выделение жидкого или водянистого стула несколько раз в день. Это может также сопровождаться болью или дискомфортом.
Это может также сопровождаться болью или дискомфортом.
Симптомы включают:
Узнайте, как быстро остановить диарею, здесь.
Доброкачественная гиперплазия предстательной железы (ДГПЖ) относится к увеличению предстательной железы. Обычно это влияет на мочеиспускание, но также может поражать толстую кишку и вызывать вязкий или плоский стул.
Симптомы включают:
Узнайте больше о ДГПЖ здесь.
Изменения формы стула могут быть одним из признаков рака толстой или прямой кишки. Если опухоль растет в любой области, она может изменить форму кишечника, в результате чего стул станет плоским или жидким и похожим на карандаш.
Симптомы включают:

Важно помнить, что чем раньше врач диагностирует рак , тем выше вероятность успешного лечения.
Узнайте больше о колоректальном раке здесь.
Все, что может привести к сужению толстой или прямой кишки, также может вызвать плоский кал. К таким проблемам относятся:
Лучший подход зависит от причины проблемы. Некоторые методы домашнего ухода включают:
Если запор вызывает плоский стул, может помочь употребление большего количества продуктов, богатых клетчаткой.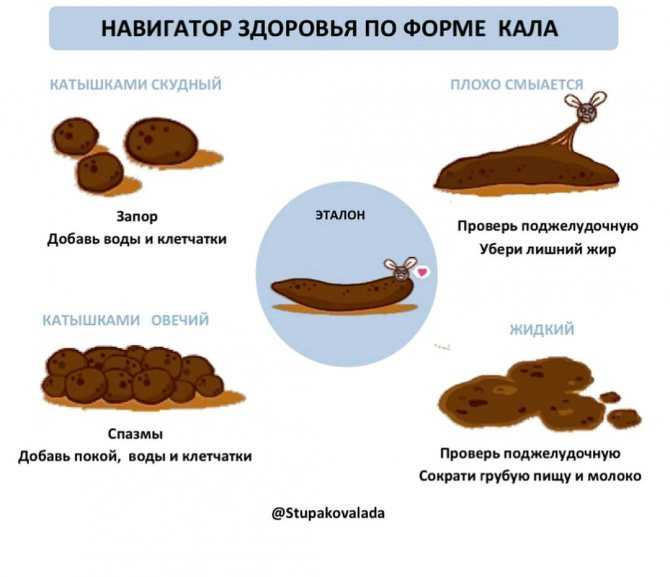
Продукты с высоким содержанием клетчатки включают цельнозерновые продукты и многие фрукты и овощи. По возможности оставляйте кожицу.
Узнайте здесь о продуктах с высоким содержанием клетчатки.
Употребление большого количества воды может облегчить прохождение стула, уменьшая вероятность того, что он будет плоским.
Узнайте о симптомах обезвоживания здесь.
Некоторые данные свидетельствуют о том, что умеренная физическая активность может положительно влиять на проблемы с желудочно-кишечным трактом.
Ходьба, бег трусцой, езда на велосипеде, плавание, гребля, поднятие тяжестей и участие в организованных видах спорта могут, например, улучшить симптомы СРК.
FODMAP означает «ферментируемые олигосахариды, дисахариды, моносахариды и полиолы». Это углеводы с короткой цепью, которые плохо усваиваются в тонком кишечнике и могут вызывать желудочно-кишечные симптомы.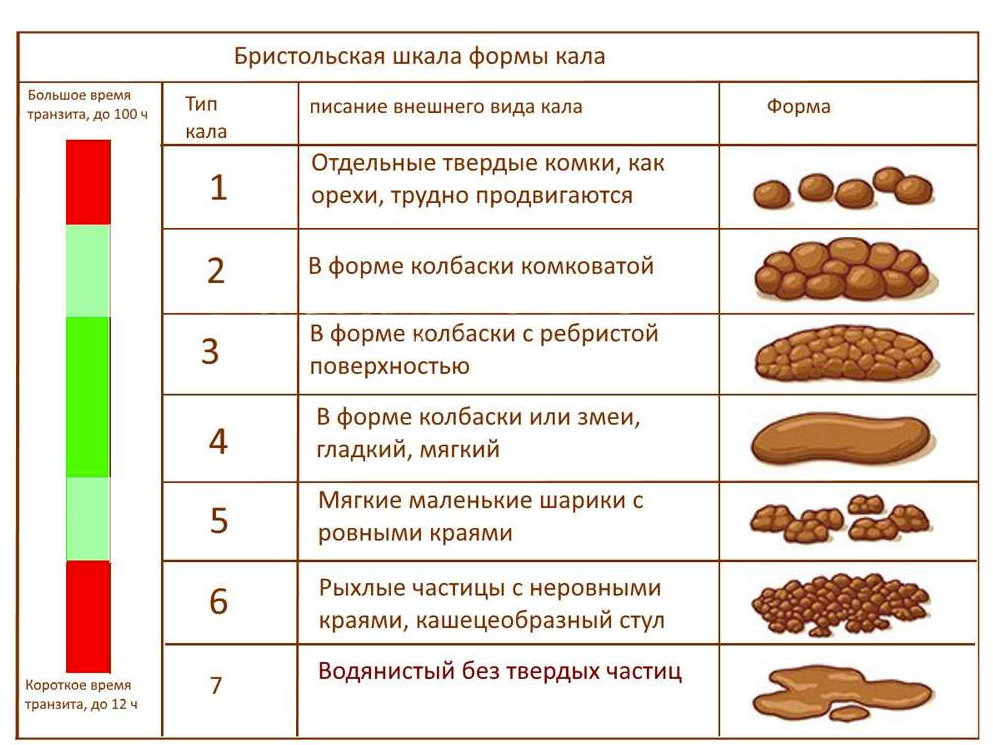
Доказательства поддерживают использование диеты с низким содержанием FODMAP при лечении СРК.
Узнайте больше о диете с низким содержанием FODMAP здесь.
Плоские какашки редко вызывают беспокойство. Тем не менее, обратитесь за медицинской помощью при возникновении любого из следующих симптомов:
В целом, если жидкий или плоский стул сохраняется более 3 дней, даже без каких-либо из вышеперечисленных симптомов, следует обратиться к врачу.
Движения кишечника естественным образом меняются изо дня в день, и эти временные изменения обычно не вызывают беспокойства.
Однако длительные изменения могут указывать на основную проблему со здоровьем. Если плоский стул продолжается более 3 дней, обратитесь за медицинской помощью.