2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
6 ноября 2020
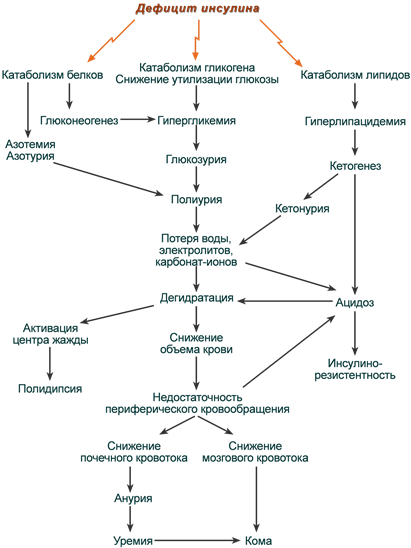
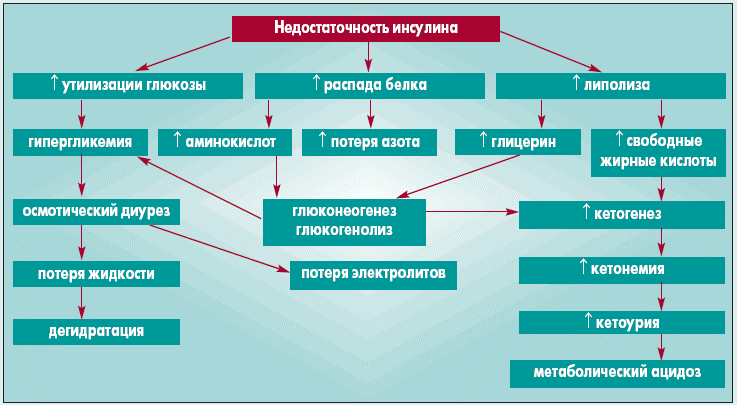
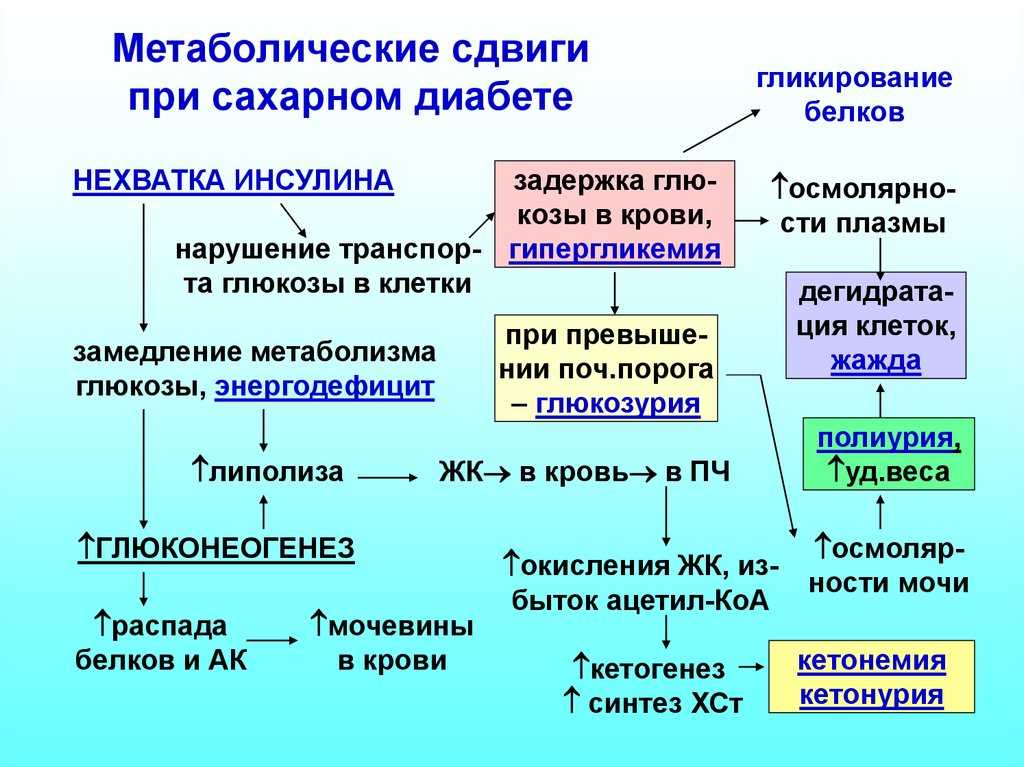
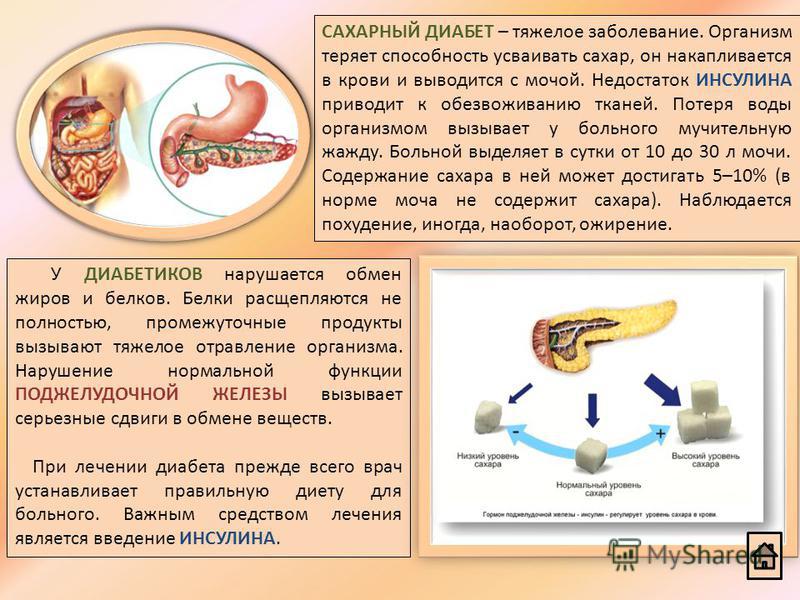
Сахарный диабет – это нарушение обмена углеводов и воды в организме. Следствием этого является нарушение функций поджелудочной железы. Именно поджелудочная железа вырабатывает гормон, называемый инсулином. Инсулин участвует в процессе переработки сахара. А без него, организм не может осуществить превращение сахара в глюкозу. Вследствие чего сахар накапливается в нашей крови и выводится в больших количествах из организма через мочу.
Параллельно с этим нарушается водный обмен. Ткани не могут удерживать воду в себе, и в результате много неполноценной воды выводится через почки.
Если у человека содержание сахара (глюкозы) в крови выше нормы, то это главный признак заболевания – сахарного диабета. В организме человека за выработку инсулина отвечают клетки поджелудочной железы (бета-клетки). В свою очередь инсулин - это гормон, который отвечает за то, чтобы к клеткам в нужном количестве поставлялась глюкоза.
Что же происходит в организме при сахарном диабете? В организме вырабатывается недостаточное количество инсулина, при этом содержание сахара и глюкозы в крови повышенное, но клетки начинают страдать от недостатка глюкозы.
Это заболевание обмена веществ может быть наследственным или же приобретённым. От нехватки инсулина развиваются гнойничковые и другие поражения кожи, страдают зубы, развивается атеросклероз, грудная жаба, гипертоническая болезнь, страдают почки, нервная система, ухудшается зрение.
Признаки сахарного диабета
Клинические признаки заболевания в большинстве случаев характеризуются постепенным течением. Редко диабет манифестирует молниеносной формой с подъемом показателя гликемии (содержания глюкозы) до критических цифр с развитием различных диабетических ком.
Симптомы:
1. Постоянная сухость во рту;
2. Чувство жажды с невозможностью утолить её . Больные люди выпивают до нескольких литров суточной жидкости;
3. Повышение диуреза – заметное повышение порционной и общей выделяемой за сутки мочи;
4. Снижение или резкое увеличение веса и жировых отложений;
Снижение или резкое увеличение веса и жировых отложений;
5. Сильный зуд кожи и её сухость;
6. Повышенная склонность к гнойничковым процессам на коже и мягких тканях;
7. Мышечная слабость и повышенная потливость;
8. Плохое заживление любых ран;
Обычно перечисленные жалобы являются первым звонком заболевания. Их появление должно стать обязательным поводом для незамедлительного исследования крови на гликемию (содержание глюкозы).
По мере прогрессирования заболевания, могут появиться симптомы осложнений диабета, которые затрагивают практически все органы. В критических случаях могут возникнуть жизнеугрожающие состояния с нарушением сознания, тяжелой интоксикацией и полиорганной недостаточностью.
Профилактика сахарного диабета
К сожалению, не во всех случаях можно повлиять на неизбежность появления сахарного диабета первого типа. Ведь основными его причинами является наследственный фактор и мелкие вирусы, с которыми сталкивается каждый человек.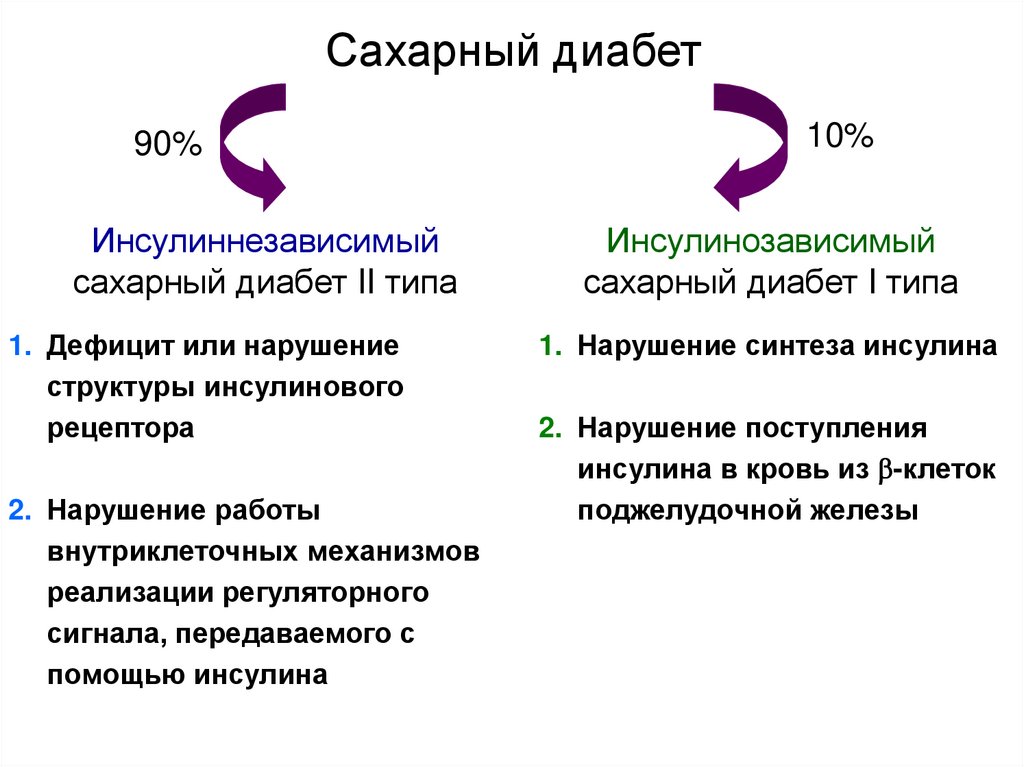 Но заболевание развивается далеко не у всех. И хотя учеными установлено, что диабет намного реже возникает у детей и у взрослых, которые находились на грудном вскармливании и лечили респираторные инфекции противовирусными препаратами, это нельзя отнести к специфической профилактике. Поэтому действительно эффективных методов не существует.
Но заболевание развивается далеко не у всех. И хотя учеными установлено, что диабет намного реже возникает у детей и у взрослых, которые находились на грудном вскармливании и лечили респираторные инфекции противовирусными препаратами, это нельзя отнести к специфической профилактике. Поэтому действительно эффективных методов не существует.
Совсем другая ситуация с профилактикой диабета второго типа. Ведь он очень часто является результатом неправильного образа жизни.
Поэтому к полноценным профилактическим мерам можно отнести:
1. Нормализацию массы тела;
2. Контроль артериальной гипертонии и липидного обмена;
3. Правильное дробное диетическое питание с минимальным содержанием углеводов и жиров способных к легкому усвоению;
4. Дозированные физические нагрузки. Предполагают борьбу с гиподинамией и отказ от избыточных нагрузок.
Можно ли вылечить сахарный диабет?
Очень неоднозначно рассматривается сегодня вопрос возможности полного излечения от сахарного диабета. Сложность ситуации в том, что очень тяжело вернуть то, что уже утрачено. Единственное исключение составляют те формы сахарного диабета второго типа, которые хорошо поддаются контролю под влиянием диетотерапии. В таком случае, нормализуя режимы питания и физической активности, можно полностью избавиться от диабета. При этом нужно иметь в виду, что риск повторного возникновения болезни в случае нарушения режима крайне высокий.
Сложность ситуации в том, что очень тяжело вернуть то, что уже утрачено. Единственное исключение составляют те формы сахарного диабета второго типа, которые хорошо поддаются контролю под влиянием диетотерапии. В таком случае, нормализуя режимы питания и физической активности, можно полностью избавиться от диабета. При этом нужно иметь в виду, что риск повторного возникновения болезни в случае нарушения режима крайне высокий.
Как утверждает официальная медицина - сахарный диабет первого типа и стойкие формы диабета второго типа полностью излечить нельзя. Но постоянным медикаментозным лечением можно недопустить или замедлить прогрессирование осложнений диабета. Ведь именно они опасны для человека. Поэтому крайне важно заниматься регулярным контролем величины гликемии крови, контролируя эффективность лечебных мероприятий. Нужно помнить, что они должны быть пожизненными. Допустимо изменять только их объемы и разновидности в зависимости от состояния больного.
Пациент, страдающий сахарным диабетом, должен регулярно наблюдаться эндокринологом и терапевтом.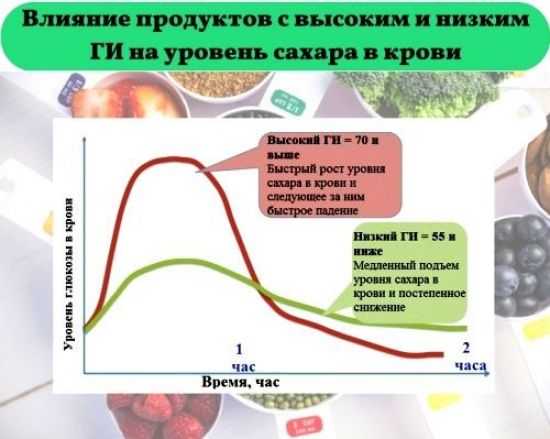 Проходить профилактические осмотры и диспансеризацию по месту жительства в поликлинике.
Проходить профилактические осмотры и диспансеризацию по месту жительства в поликлинике.
Подпишитесь на нашу рассылку ”Контекст”: она поможет вам разобраться в событиях.
Автор фото, Getty Images
Подпись к фото,Сахарный диабет 1 типа обычно появляется в детстве или подростковом возрасте. Иногда он имеет генетические причины, но может быть вызван и вирусной инфекцией
Сахарный диабет - серьезное заболевание, от которого ежегодно умирает более миллиона человек, и заболеть им может каждый.
Диабет возникает, когда наш организм не может справиться с уровнем сахара (глюкозы) в крови. Кровь становится густой, и со временем это может привести к инфаркту, инсульту, слепоте, почечной недостаточности и гангрене нижних конечностей.
Заболеваемость диабетом растет: сегодня, по данным ВОЗ, в мире насчитывается 422 миллиона диабетиков - это почти вчетверо больше, чем всего 40 лет назад.
Однако, несмотря на серьезнейшую угрозу, которую диабет представляет для здоровья, половина диабетиков даже не подозревают о своей болезни.
При этом во многих случаях, чтобы избежать сахарного диабета, достаточно просто изменить свои привычки и подкорректировать стиль жизни. Вот как это делается.
Когда мы принимаем пищу, наш организм перерабатывает содержащиеся в ней углеводы в сахар (глюкозу). За его усвоение отвечает инсулин - гормон поджелудочной железы, который дает клеткам сигнал поглощать растворенную в крови глюкозу и использовать ее как источник энергии.
Диабет возникает тогда, когда производство инсулина прекращается или гормон перестает нормально выполнять свою функцию, в результате чего сахар начинает в крови накапливаться.
Автор фото, Getty Images
Сахарный диабет бывает нескольких типов.
При диабете 1 типа поджелудочная железа перестает производить инсулин, и сахар начинает накапливаться в крови. Чаще всего это случается довольно рано - в детском или подростковом возрасте.
Ученые до сих пор точно не знают, по какой именно причине это происходит, однако полагают, что тут свою роль может играть генетическая предрасположенность или вирусная инфекция, повреждающая клетки поджелудочной, ответственные за производство инсулина. Примерно 10% диабетиков страдают именно диабетом 1 типа.
При диабете 2 типа производство инсулина не прекращается полностью, однако либо его производится недостаточно, либо что-то мешает ему эффективно работать.
Автор фото, Getty Images
Подпись к фото,Инсулин, позволяющий нашему организму перерабатывать сахар, производится поджелудочной железой
Это обычно происходит уже в среднем возрасте или ближе к старости, однако диабет второго типа встречается и у молодых людей, если они страдают ожирением или ведут малоподвижный образ жизни. К нему также более склонны представители отдельных народов - особенно выходцы из Южной Азии.
К нему также более склонны представители отдельных народов - особенно выходцы из Южной Азии.
Диагноз "гестационный диабет" иногда ставят беременным женщинам - это значит, что их организм вырабатывает не достаточно инсулина, чтобы хватило и им самим, и еще не рожденному ребенку.
В зависимости от критериев оценки, такой диагноз можно поставить от 6 до 16% всех беременных - им необходимо внимательно следить за уровнем сахара в крови, поддерживая его в норме за счет диеты, физических упражнений и/или инъекций инсулина, чтобы у них не развился диабет второго типа.
Различают и так называемый предиабет - повышенный уровень глюкозы в крови, что также может привести к развитию полноценного заболевания.
Автор фото, Getty Images
Подпись к фото,Повышенная усталость, постоянная жажда и слишком частое мочеиспускание могут быть признаками развивающегося диабета
В числе самых распространенных симптомов:
Симптомы диабета 1 типа чаще всего развиваются в детстве или подростковом возрасте и выражены значительно сильнее.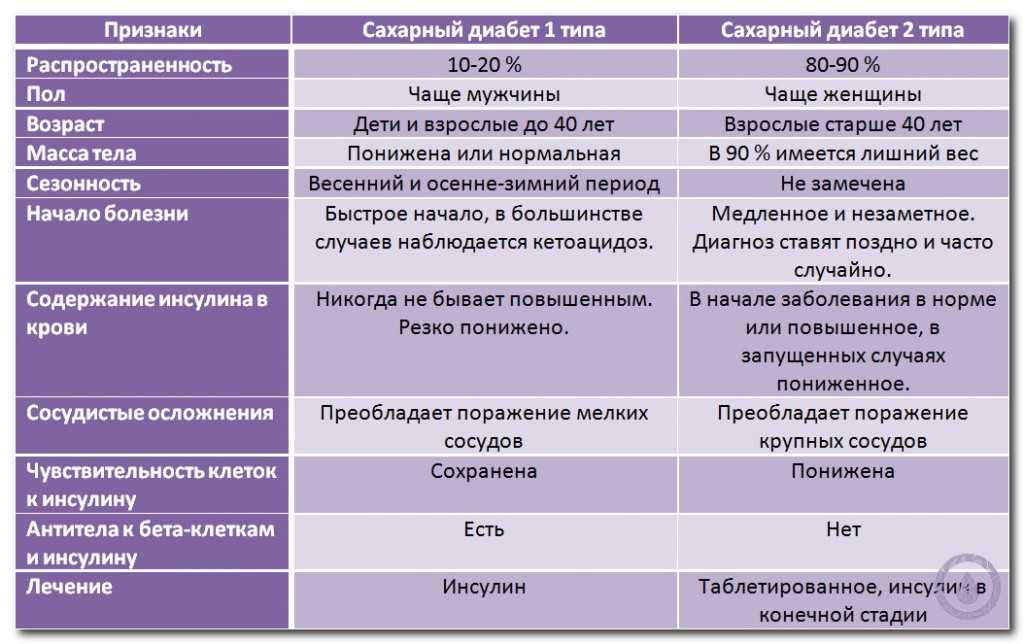
В группу риска диабета 2 типа обычно входят люди старше 40 лет (выходцы из Южной Азии - старше 25), а также родственники диабетиков (братья, сестры, дети) и люди с излишним весом.
Риск заболеть диабетом зависит от генетических факторов и условий окружающей среды, однако вы можете поддерживать концентрацию сахара в крови на нормальном уровне за счет здоровой диеты и активного образа жизни.
Автор фото, Getty Images
Подпись к фото,Один из способов снизить риск диабета - заменить рафинированные сахара и изделия из белой муки на фрукты и продукцию из неочищенных злаков
Пропустить Подкаст и продолжить чтение.
Подкаст
Что это было?
Мы быстро, просто и понятно объясняем, что случилось, почему это важно и что будет дальше.
эпизоды
Конец истории Подкаст
Для начала можно сократить потребление кондитерских изделий и сладких напитков, а белый хлеб и макаронные изделия заменить продукцией из муки грубого помола.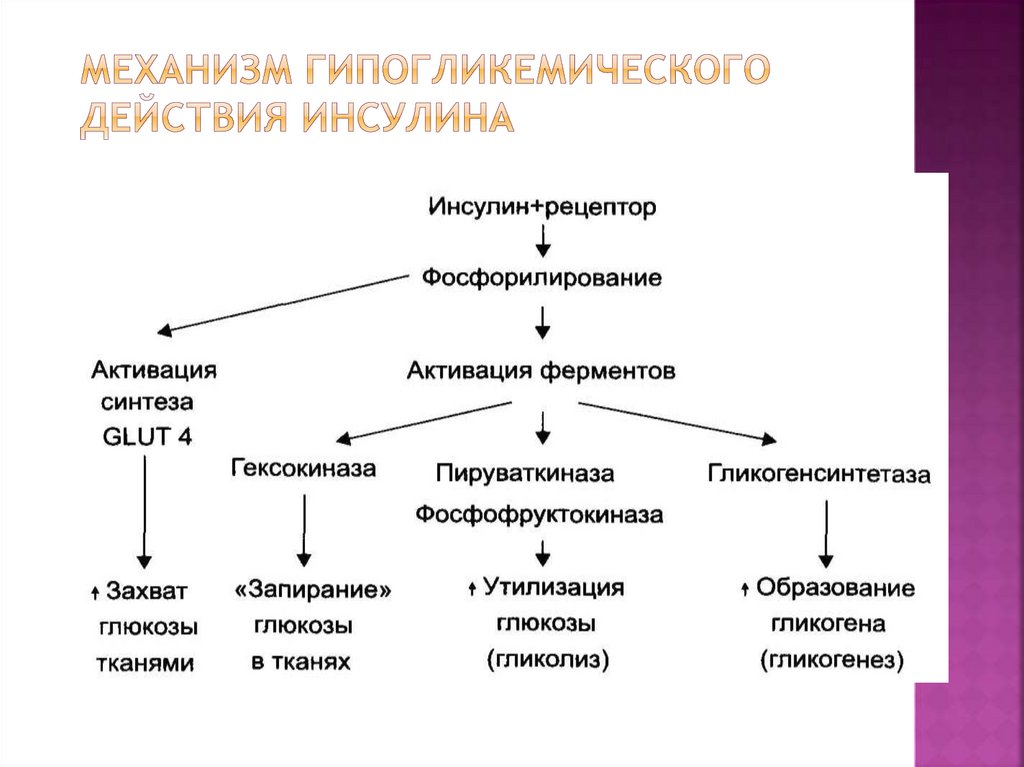
Продукты питания из рафинированного сахара и очищенных злаков содержат меньше питательных веществ, так как витамины и волокна содержатся преимущественно в оболочке зерен. Примеры таких продуктов - белая мука, белый хлеб, белый рис, белая паста, выпечка, газированные напитки, конфеты и хлопья для завтрака с добавлением сахара.
В здоровый рацион входят овощи, фрукты, бобовые и цельнозерновые продукты, а также полезные растительные масла, орехи и сорта рыбы, богатые омега-3-ненасыщенными жирными кислотами, такие как сардина, лосось или макрель.
Важно принимать пищу с регулярными интервалами, чтобы избежать переедания.
Понизить содержание сахара в крови помогают и физические упражнения. Врачи рекомендуют проводить по меньшей мере два с половиной часа в неделю, занимаясь аэробными нагрузками - например, ходьбой или подъемом по лестнице.
Автор фото, Getty Images
Подпись к фото,Важно избегать сидячего образа жизни и заниматься физическими упражнениями по меньшей мере два с половиной часа в неделю
Организму будет легче поддерживать нормальный уровень сахара в крови, если у вас нет лишнего веса.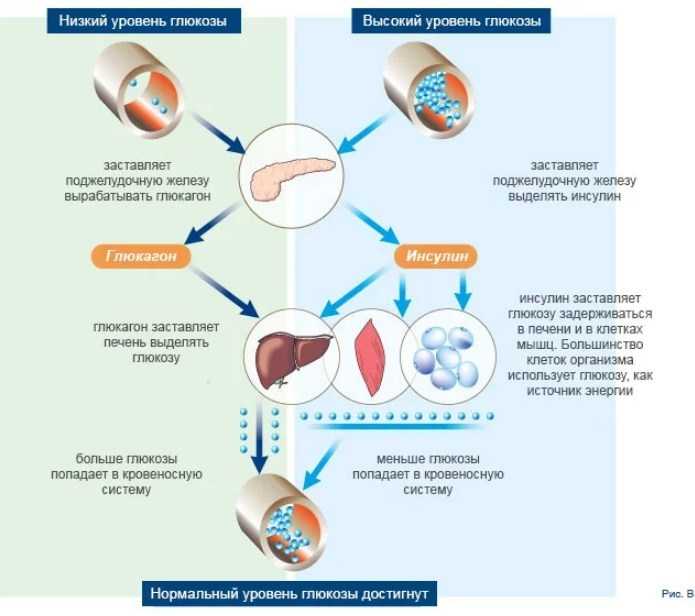 Но если вам нужно похудеть, лучше делать это медленно, теряя не больше 0,5-1 кг в неделю.
Но если вам нужно похудеть, лучше делать это медленно, теряя не больше 0,5-1 кг в неделю.
Чтобы снизить риск сердечных заболеваний, полезнее всего не курить и следить за уровнем холестерина.
Высокий уровень сахара в крови может сильно повредить сосуды.
Когда кровь густеет, ей становится труднее перемещаться по телу - до некоторых клеток она может не доходить вовсе, что повышает риск повреждения нервов (потеря чувствительности и болевых ощущений), потери зрения и инфекционных заболеваний ступней.
По данным ВОЗ, сахарный диабет является одной из основных причин развития слепоты, почечной недостаточности, инфаркта, инсульта и гангрены нижних конечностей, ведущей к ампутации ног.
Автор фото, Getty Images
Подпись к фото,Инфаркт - одно из возможных осложнений диабета
Только в 2016 году от прямых последствий заболевания диабетом скончалось около 1,6 млн человек.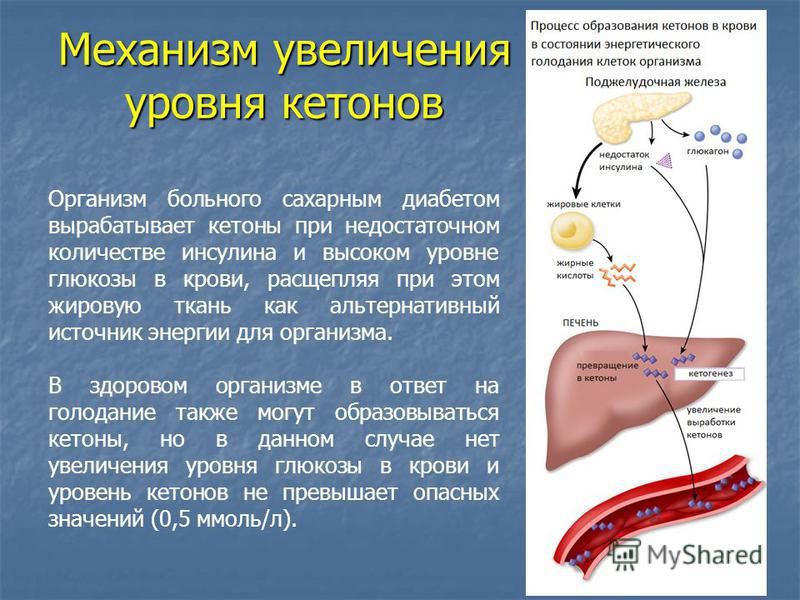
По данным ВОЗ, с 1980 по 2014 год число диабетиков по всему миру выросло со 108 млн до 422 млн человек.
В 1980 году диабетом страдали менее 5% взрослого населения планеты. В 2014-м этот показатель составил уже 8,5%.
Согласно подсчетам Международной федерации диабета, 80% людей, страдающих от этого заболеваний, живут в странах с низким или средним уровнем дохода.
В развитых странах диабетом чаще болеют люди, живущие за чертой бедности и/или употребляющие в пищу дешевые полуфабрикаты.
Диабет 1 типа — это пожизненное (хроническое) заболевание, при котором наблюдается высокий уровень сахара (глюкозы) в крови.
Диабет 1 типа может возникнуть в любом возрасте. Чаще всего диагностируется у детей, подростков или молодых людей.
Инсулин – это гормон, вырабатываемый в поджелудочной железе особыми клетками, называемыми бета-клетками. Поджелудочная железа находится ниже и позади желудка. Инсулин необходим для перемещения сахара в крови (глюкозы) в клетки. Внутри клеток глюкоза хранится и позже используется для получения энергии. При диабете 1 типа бета-клетки производят мало инсулина или вообще не производят его.
Поджелудочная железа находится ниже и позади желудка. Инсулин необходим для перемещения сахара в крови (глюкозы) в клетки. Внутри клеток глюкоза хранится и позже используется для получения энергии. При диабете 1 типа бета-клетки производят мало инсулина или вообще не производят его.
Без достаточного количества инсулина глюкоза накапливается в кровотоке, а не поступает в клетки. Это накопление глюкозы в крови называется гипергликемией. Организм не может использовать глюкозу для получения энергии. Это приводит к симптомам диабета 1 типа.
Точная причина диабета 1 типа неизвестна. Скорее всего, это аутоиммунное заболевание. Это состояние, которое возникает, когда иммунная система ошибочно атакует и разрушает здоровые ткани организма. При диабете 1 типа инфекция или другой триггер заставляет организм ошибочно атаковать бета-клетки поджелудочной железы, которые вырабатывают инсулин. Склонность к развитию аутоиммунных заболеваний, в том числе диабета 1 типа, может быть унаследована от родителей.
ПОВЫШЕННЫЙ САХАР КРОВИ
Следующие симптомы могут быть первыми признаками диабета 1 типа. Или они могут возникать при высоком уровне сахара в крови.
Для других людей эти серьезные предупреждающие симптомы могут быть первыми признаками диабета 1 типа. Или они могут возникать при очень высоком уровне сахара в крови (диабетический кетоацидоз):
НИЗКИЙ САХАР В КРОВИ
Низкий уровень сахара в крови (гипогликемия) может быстро развиться у людей с диабетом, принимающих инсулин. Симптомы обычно появляются, когда уровень сахара в крови человека падает ниже 70 миллиграммов на децилитр (мг/дл), или 3,9ммоль/л. Смотрите:
Симптомы обычно появляются, когда уровень сахара в крови человека падает ниже 70 миллиграммов на децилитр (мг/дл), или 3,9ммоль/л. Смотрите:
Диабет диагностируется с помощью следующих анализов крови:

Иногда также используется определение кетонов. Тест на кетон проводится с использованием образца мочи или образца крови. Тестирование кетона может быть проведено, чтобы определить, был ли у кого-то с диабетом 1 типа кетоацидоз. Тестирование обычно проводится:
Следующие обследования и тесты помогут вам и вашему медицинскому работнику контролировать диабет и предотвращать проблемы, вызванные диабетом:
 ст. или ниже.
ст. или ниже. Поскольку диабет 1 типа может начаться быстро и симптомы могут быть тяжелыми, людям, которым только что поставили диагноз, может потребоваться пребывание в больнице.
Если у вас только что диагностировали диабет 1 типа, вам, возможно, придется проходить обследование каждую неделю, пока вы не научитесь контролировать уровень сахара в крови. Ваш врач рассмотрит результаты вашего домашнего мониторинга уровня сахара в крови и анализа мочи. Ваш врач также просмотрит ваш дневник приема пищи, закусок и инъекций инсулина. Может потребоваться несколько недель, чтобы согласовать дозы инсулина с графиком приема пищи и активности.
Ваш врач рассмотрит результаты вашего домашнего мониторинга уровня сахара в крови и анализа мочи. Ваш врач также просмотрит ваш дневник приема пищи, закусок и инъекций инсулина. Может потребоваться несколько недель, чтобы согласовать дозы инсулина с графиком приема пищи и активности.
По мере того, как ваш диабет станет более стабильным, у вас будет меньше визитов для последующего наблюдения. Посещение вашего врача очень важно, чтобы вы могли отслеживать любые долгосрочные проблемы, связанные с диабетом.
Ваш врач, скорее всего, попросит вас встретиться с диетологом, клиническим фармацевтом и сертифицированным специалистом по лечению диабета и обучению (CDCES). Эти поставщики также помогут вам справиться с диабетом.
Но вы самый важный человек в управлении диабетом. Вы должны знать основные этапы лечения диабета, в том числе:
ИНСУЛИН
Инсулин снижает уровень сахара в крови, позволяя ему выходить из кровотока и проникать в клетки. Каждый человек с диабетом 1 типа должен ежедневно принимать инсулин.
Каждый человек с диабетом 1 типа должен ежедневно принимать инсулин.
Чаще всего инсулин вводят под кожу с помощью шприца, инсулиновой ручки или инсулиновой помпы. Другой формой инсулина является ингаляционный тип. Инсулин нельзя принимать внутрь, потому что кислота в желудке разрушает инсулин.
Типы инсулина отличаются тем, как быстро они начинают действовать и как долго действуют. Ваш врач выберет для вас лучший тип инсулина и сообщит, в какое время суток его использовать. Некоторые виды инсулина можно смешивать в инъекции для лучшего контроля уровня глюкозы в крови. Никогда не следует смешивать другие типы инсулина.
Большинству людей с диабетом 1 типа необходимо принимать два вида инсулина. Базальный инсулин действует долго и контролирует, сколько сахара вырабатывает ваш собственный организм, когда вы не едите. Инсулин для приема пищи (пищевой) действует быстро и вводится с каждым приемом пищи. Это длится достаточно долго, чтобы помочь переместить сахар, поглощенный из еды, в мышечные и жировые клетки для хранения.
Ваш лечащий врач или преподаватель диабета научит вас делать инъекции инсулина. Сначала инъекции ребенку может делать родитель или другой взрослый. К 14 годам большинство детей могут делать себе инъекции самостоятельно.
Ингаляционный инсулин выпускается в виде порошка, который вдыхается (вдыхается). Он быстро действует и используется непосредственно перед каждым приемом пищи. Ваш врач может сказать вам, подходит ли вам этот тип инсулина.
Людям с диабетом необходимо знать, как регулировать дозу инсулина, который они принимают:
ЗДОРОВОЕ ПИТАНИЕ И ЗАНЯТИЯ
Измеряя уровень сахара в крови, вы можете узнать, какие продукты и занятия больше всего повышают или понижают уровень сахара в крови. Это поможет вам скорректировать дозы инсулина для определенных приемов пищи или видов деятельности, чтобы предотвратить слишком высокий или слишком низкий уровень сахара в крови.
Американская диабетическая ассоциация и Академия питания и диетологии располагают информацией для планирования здорового и сбалансированного питания. Также полезно поговорить с зарегистрированным диетологом или консультантом по питанию.
Регулярные физические упражнения помогают контролировать количество сахара в крови. Это также помогает сжигать лишние калории и жир для достижения и поддержания здорового веса.
Поговорите со своим врачом перед началом любой программы упражнений. Люди с диабетом 1 типа должны принимать особые меры до, во время и после физической активности или упражнений.
КОНТРОЛЬ САХАРА В КРОВИ
Самостоятельная проверка уровня сахара в крови и запись результатов покажет вам, насколько хорошо вы справляетесь со своим диабетом. Поговорите со своим врачом и инструктором по диабету о том, как часто нужно проверять.
Чтобы проверить уровень сахара в крови, вы используете устройство, называемое глюкометром. Обычно вы прокалываете палец маленькой иглой, называемой ланцетом, чтобы получить крошечную каплю крови. Вы наносите кровь на тест-полоску и вставляете ее в глюкометр. Измеритель дает вам показания, которые сообщают вам уровень сахара в крови.
Вы наносите кровь на тест-полоску и вставляете ее в глюкометр. Измеритель дает вам показания, которые сообщают вам уровень сахара в крови.
Глюкометры непрерывного действия измеряют уровень сахара в крови по жидкости под кожей. Эти мониторы используются в основном людьми, которые используют инсулиновые помпы для контроля своего диабета. Некоторые мониторы не требуют прокола пальца.
Ведите учет уровня сахара в крови для себя и своей медицинской бригады. Эти цифры помогут, если у вас есть проблемы с контролем диабета. Вы и ваш врач должны установить целевой уровень сахара в крови в разное время в течение дня. Вы также должны планировать, что делать, когда уровень сахара в крови слишком низкий или высокий.
Поговорите со своим провайдером о вашей цели для теста A1C. Этот лабораторный тест показывает средний уровень сахара в крови за последние 3 месяца. Он показывает, насколько хорошо вы контролируете свой диабет. Для большинства людей с диабетом 1 типа целевой уровень A1C должен составлять 7% или ниже.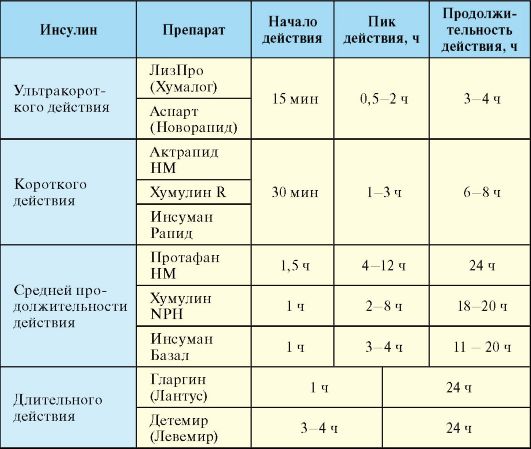
Низкий уровень сахара в крови называется гипогликемией. Уровень сахара в крови ниже 70 мг/дл (3,9 ммоль/л) слишком низкий и может нанести вам вред. Уровень сахара в крови ниже 54 мг/дл (3,0 ммоль/л) требует немедленных действий. Поддержание хорошего контроля уровня сахара в крови может помочь предотвратить низкий уровень сахара в крови. Поговорите со своим врачом, если вы не уверены в причинах и симптомах низкого уровня сахара в крови.
УХОД ЗА НОГАМИ
Люди с диабетом чаще, чем люди без диабета, имеют проблемы со стопами. Диабет повреждает нервы. Это может сделать ваши ноги менее восприимчивыми к давлению, боли, теплу или холоду. Вы можете не заметить травму стопы до тех пор, пока у вас не возникнет серьезное повреждение кожи и тканей под ней или пока вы не заболеете тяжелой инфекцией.
Диабет также может повредить кровеносные сосуды. Небольшие язвы или разрывы кожи могут стать более глубокими кожными язвами (язвами). Пораженная конечность может нуждаться в ампутации, если эти кожные язвы не заживают или становятся больше, глубже или инфицируются.
Во избежание проблем с ногами:
ПРЕДОТВРАЩЕНИЕ ОСЛОЖНЕНИЙ
Ваш лечащий врач может прописать лекарства или другие виды лечения для снижения вероятности развития распространенных осложнений диабета, в том числе:
При диабете 1 типа вы также подвержены риску развития таких состояний, как потеря слуха, заболевания десен, заболевания костей или дрожжевые инфекции (у женщин). Надлежащий контроль уровня сахара в крови может помочь предотвратить эти состояния.
Поговорите со своим лечащим врачом о других мерах, которые вы можете предпринять, чтобы снизить вероятность развития осложнений диабета.
Людям с диабетом следует соблюдать график прививок.
ЭМОЦИОНАЛЬНОЕ ЗДОРОВЬЕ
Жизнь с диабетом может быть стрессовой. Вы можете чувствовать себя подавленным всем, что вам нужно сделать, чтобы справиться с диабетом. Но забота о своем эмоциональном здоровье так же важна, как и о физическом здоровье.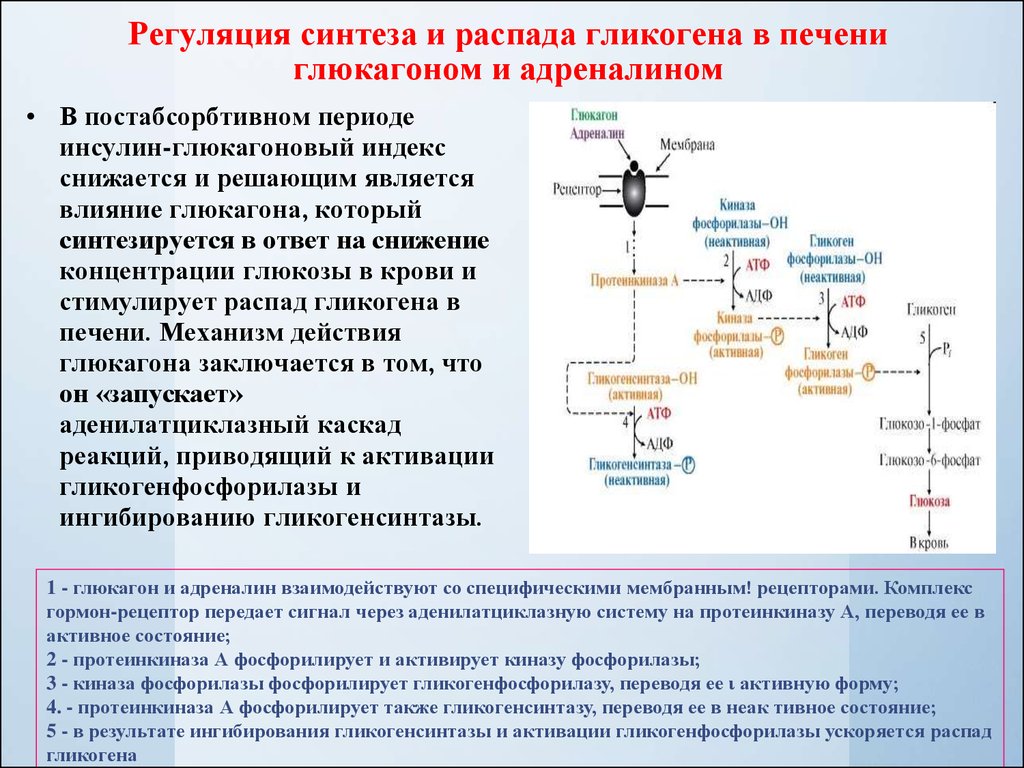
К способам снятия стресса относятся:
Чувство грусти, подавленности (депрессии) или беспокойства иногда является нормальным. Но если вы испытываете эти чувства часто и они мешают вам контролировать диабет, поговорите со своим лечащим врачом. Они могут найти способы помочь вам почувствовать себя лучше.
Существует множество ресурсов по диабету, которые помогут вам больше узнать о диабете 1 типа. Вы также можете узнать, как управлять своим состоянием, чтобы вы могли хорошо жить с диабетом.
Диабет 1 типа — это пожизненное заболевание, и от него нет лекарства.
Жесткий контроль уровня глюкозы в крови может предотвратить или отсрочить осложнения диабета. Но эти проблемы могут возникать даже у людей с хорошим контролем диабета.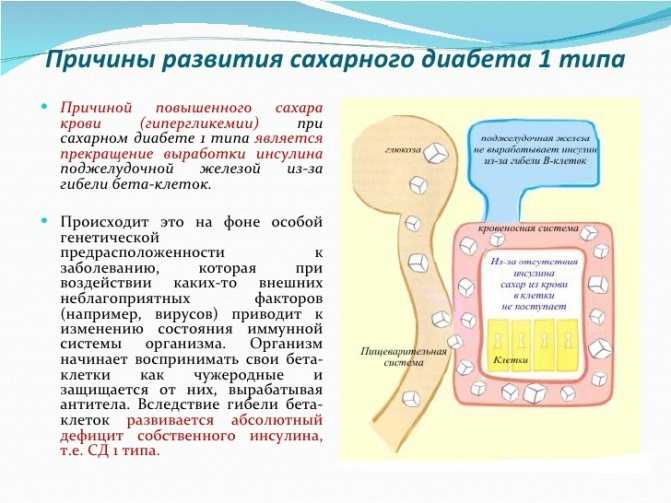
Через много лет диабет может привести к серьезным проблемам со здоровьем:

Позвоните по телефону 911 или в местный номер экстренной помощи, если у вас есть:
Если у вас есть симптомы диабетического кетоацидоза, обратитесь к своему врачу или в отделение неотложной помощи.
Также обратитесь к своему врачу, если у вас есть:
Вы можете лечить первые признаки гипогликемии в домашних условиях, выпивая апельсиновый сок , есть сахар или конфеты, или принимать таблетки глюкозы. Если признаки гипогликемии сохраняются или уровень глюкозы в крови остается ниже 60 мг/дл (3,3 ммоль/л), обратитесь в отделение неотложной помощи.
Если признаки гипогликемии сохраняются или уровень глюкозы в крови остается ниже 60 мг/дл (3,3 ммоль/л), обратитесь в отделение неотложной помощи.
В настоящее время диабет 1 типа невозможно предотвратить. Это очень активная область исследований. В 2019 году исследование с использованием инъекционного препарата помогло отсрочить начало диабета 1 типа у детей из групп высокого риска. Не существует скринингового теста на диабет 1 типа у людей, у которых нет симптомов. Тем не менее, тестирование на антитела может выявить детей с более высоким риском развития диабета 1 типа, если у них есть родственники первой степени родства (брат, сестра, родитель) с диабетом 1 типа.
Инсулинозависимый диабет; Ювенильный диабет; Сахарный диабет - 1 тип; Высокий уровень сахара в крови - диабет 1 типа
Комитет профессиональной практики Американской диабетической ассоциации.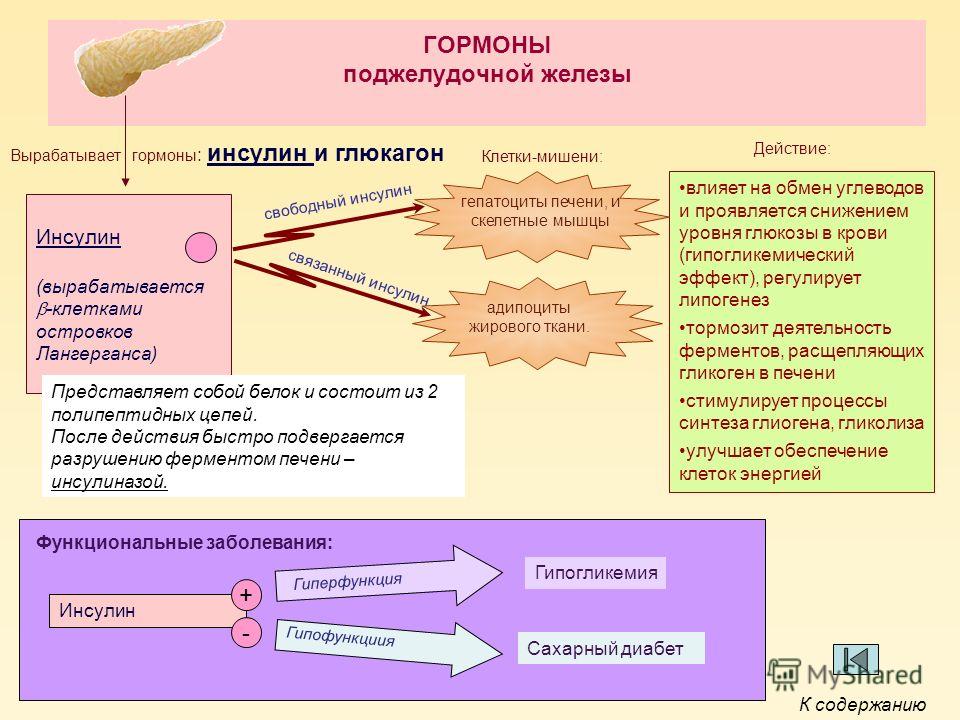 2. Классификация и диагностика сахарного диабета: стандарты медицинской помощи при сахарном диабете - 2022. Диабетическая помощь. 2022;45(Приложение 1):S17-S38. PMID: 34964875. pubmed.ncbi.nlm.nih.gov/34964875/.
2. Классификация и диагностика сахарного диабета: стандарты медицинской помощи при сахарном диабете - 2022. Диабетическая помощь. 2022;45(Приложение 1):S17-S38. PMID: 34964875. pubmed.ncbi.nlm.nih.gov/34964875/.
Аткинсон М.А., Макгилл Д.Э., Дассау Э., Лаффел Л. Сахарный диабет 1 типа. В: Melmed S, Auchus, RJ, Goldfine AB, Koenig RJ, Rosen CJ, eds. Учебник Уильямса по эндокринологии. 14-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 36.
Браунли М., Айелло Л.П., Сан Дж.К. и др. Осложнения сахарного диабета. В: Melmed S, Auchus, RJ, Goldfine AB, Koenig RJ, Rosen CJ, eds. Учебник Уильямса по эндокринологии. 14-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 37.
Обновлено: Sandeep K. Dhaliwal, MD, сертифицированный специалист по диабету, эндокринологии и метаболизму, Springfield, VA. Также рассмотрены Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конауэй, редакционным директором, и A.D.A.M. Редакция.
Инсулинорезистентность, также известная как нарушение чувствительности к инсулину, возникает, когда клетки мышц, жира и печени не реагируют должным образом на инсулин — гормон, вырабатываемый поджелудочной железой, необходимый для жизни и регулирующий уровень глюкозы (сахара) в крови. Резистентность к инсулину может быть временной или хронической и в некоторых случаях поддается лечению.
Резистентность к инсулину может быть временной или хронической и в некоторых случаях поддается лечению.
В нормальных условиях инсулин функционирует следующим образом:
По нескольким причинам ваши мышцы, жировые клетки и клетки печени могут неадекватно реагировать на инсулин, что означает, что они не могут эффективно поглощать глюкозу из вашей крови или хранить ее.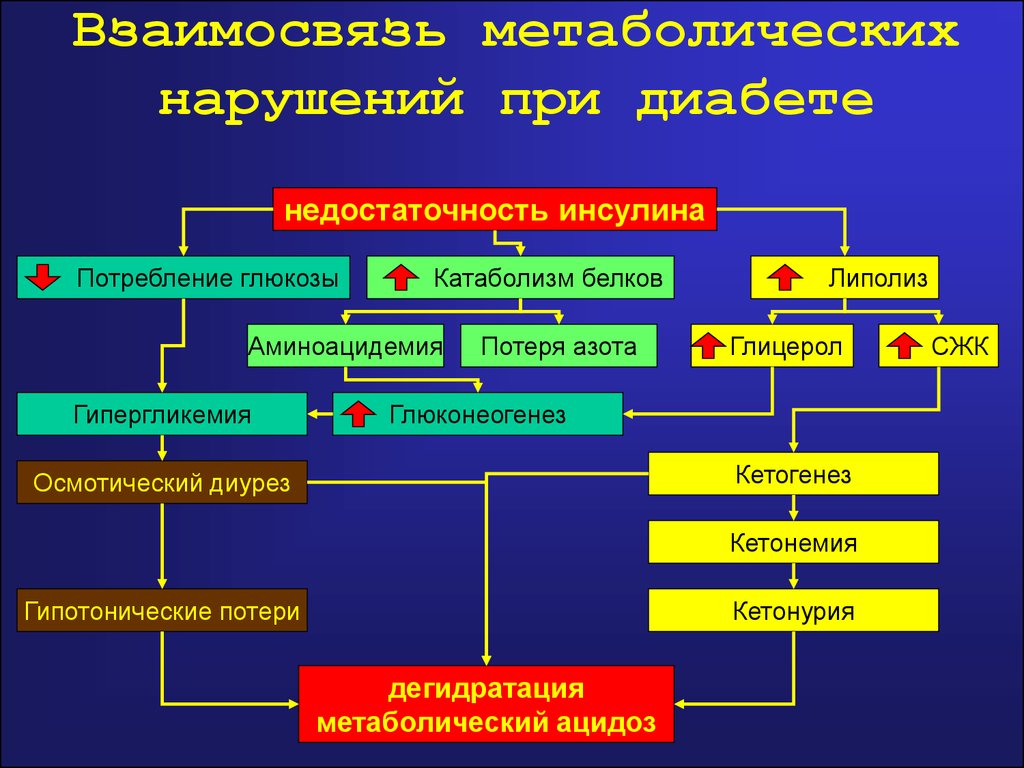 Это инсулинорезистентность. В результате ваша поджелудочная железа вырабатывает больше инсулина, чтобы попытаться преодолеть растущий уровень глюкозы в крови. Это называется гиперинсулинемией.
Это инсулинорезистентность. В результате ваша поджелудочная железа вырабатывает больше инсулина, чтобы попытаться преодолеть растущий уровень глюкозы в крови. Это называется гиперинсулинемией.
Пока ваша поджелудочная железа может вырабатывать достаточно инсулина, чтобы преодолеть слабую реакцию ваших клеток на инсулин, уровень сахара в крови будет оставаться в пределах нормы. Если ваши клетки становятся слишком устойчивыми к инсулину, это приводит к повышению уровня глюкозы в крови (гипергликемия), что со временем приводит к преддиабету и диабету 2 типа.
Помимо диабета 2 типа, резистентность к инсулину связана с несколькими другими состояниями, включая:
У любого человека может развиться резистентность к инсулину — временная или хроническая.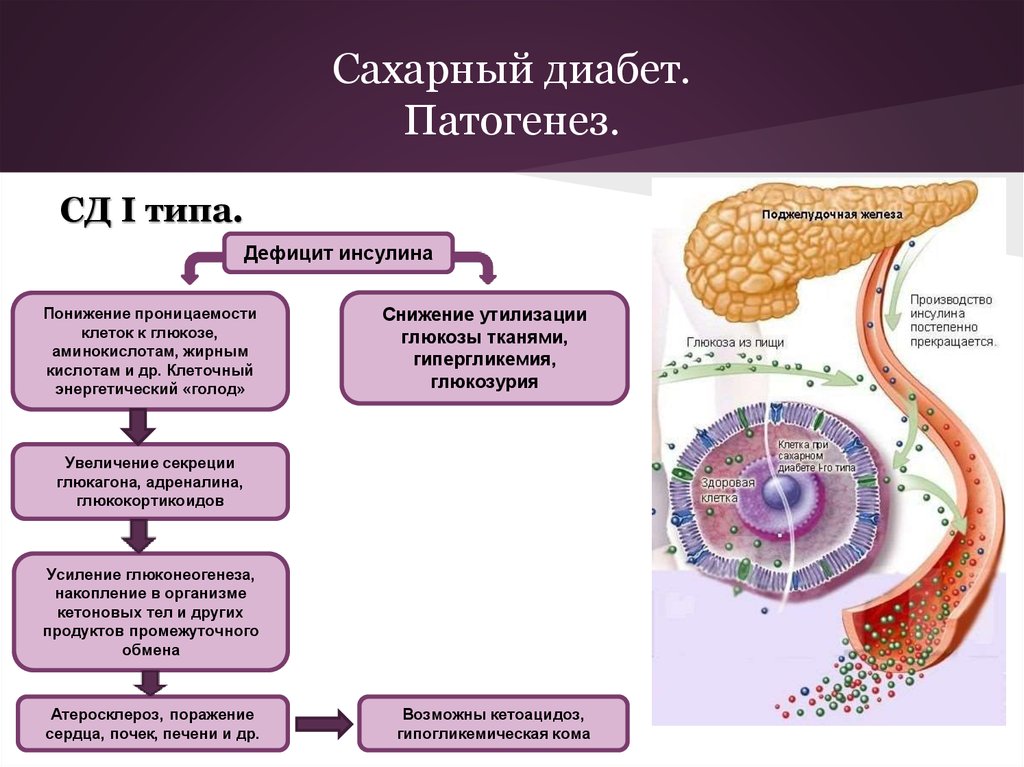 Со временем хроническая резистентность к инсулину может привести к преддиабету, а затем к диабету 2 типа, если его не лечить или можно лечить.
Со временем хроническая резистентность к инсулину может привести к преддиабету, а затем к диабету 2 типа, если его не лечить или можно лечить.
Предиабет возникает, когда уровень глюкозы в крови выше нормы, но не настолько высок, чтобы диагностировать диабет. Предиабет обычно возникает у людей, у которых уже есть некоторая резистентность к инсулину.
Предиабет может привести к диабету 2 типа (СД2), наиболее распространенному типу диабета. T2D возникает, когда ваша поджелудочная железа не вырабатывает достаточного количества инсулина или ваше тело плохо использует инсулин (резистентность к инсулину), что приводит к повышению уровня глюкозы в крови.
Диабет 1 типа (СД1) возникает, когда иммунная система вашего организма атакует и разрушает клетки, вырабатывающие инсулин, в поджелудочной железе по неизвестной причине. T1D является аутоиммунным и хроническим заболеванием, и люди с T1D должны делать инъекции синтетического инсулина, чтобы жить и быть здоровыми. В то время как T1D не вызван резистентностью к инсулину, люди с T1D могут испытывать такие уровни резистентности к инсулину, при которых их клетки плохо реагируют на вводимый ими инсулин.
Гестационный диабет — это временная форма диабета, которая может развиться во время беременности. Это вызвано резистентностью к инсулину из-за гормонов, вырабатываемых плацентой. Гестационный диабет исчезнет, как только вы родите ребенка. Приблизительно от 3% до 8% всех беременных людей в Соединенных Штатах имеют диагноз гестационного диабета.
Медицинские работники часто используют анализ крови, называемый гликированным гемоглобином (A1c), для диагностики диабета. Он показывает средний уровень сахара в крови за последние три месяца. Всего:
Люди с диабетом типа 1 обычно имеют очень высокий уровень A1C и очень высокий уровень глюкозы в крови при постановке диагноза, потому что их поджелудочная железа вырабатывает очень мало инсулина или вообще не производит его.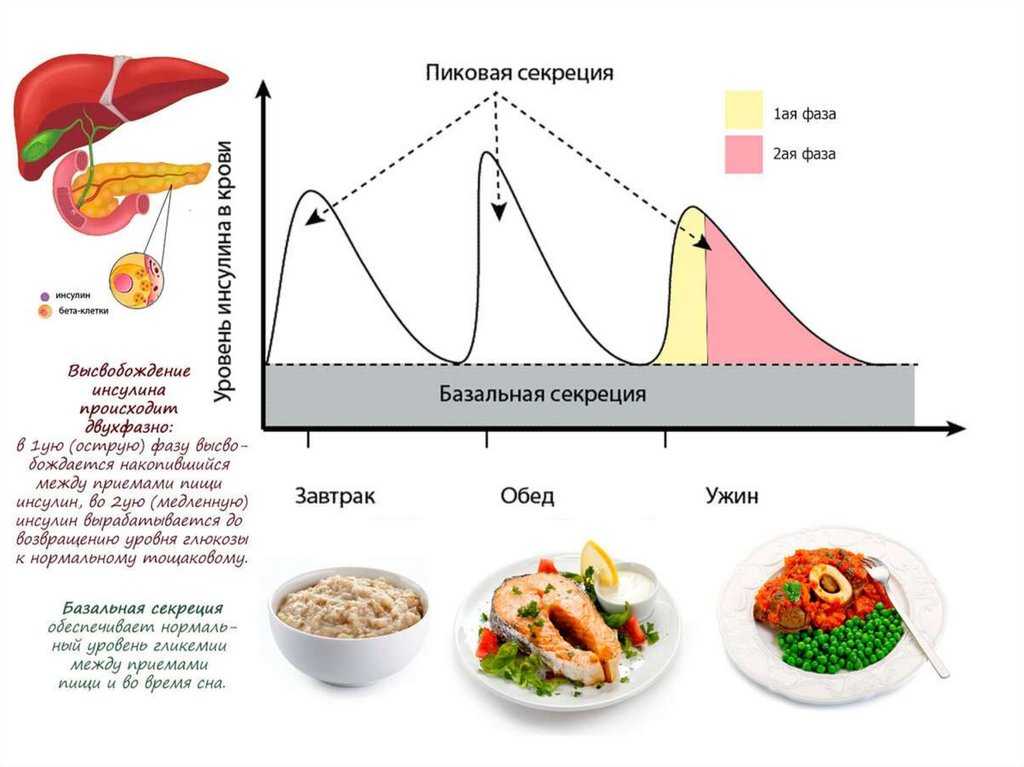
Инсулинорезистентность может возникнуть у любого — у вас не обязательно должен быть диабет — и она может быть временной (например, прием стероидных препаратов в течение короткого периода времени вызывает резистентность к инсулину) или хронической. Два основных фактора, которые, по-видимому, способствуют резистентности к инсулину, — это избыток жира в организме, особенно вокруг живота, и недостаток физической активности.
Люди с преддиабетом и диабетом 2 типа обычно имеют определенный уровень резистентности к инсулину. Люди с диабетом 1 типа также могут испытывать резистентность к инсулину.
Поскольку не существует общепринятых тестов для проверки резистентности к инсулину и нет никаких симптомов до тех пор, пока она не перерастет в предиабет или диабет 2 типа, лучший способ измерить распространенность резистентности к инсулину — это количество случаев преддиабета. Более 84 миллионов взрослых в США страдают предиабетом. Это примерно 1 из каждых 3 взрослых.
Более 84 миллионов взрослых в США страдают предиабетом. Это примерно 1 из каждых 3 взрослых.
Развитие резистентности к инсулину обычно увеличивает выработку инсулина (гиперинсулинемия), поэтому организм может поддерживать нормальный уровень сахара в крови. Повышенный уровень инсулина может привести к увеличению веса, что, в свою очередь, усугубляет резистентность к инсулину.
Гиперинсулинемия также связана со следующими состояниями:
Резистентность к инсулину также является основным признаком метаболического синдрома, который представляет собой набор признаков, связывающих избыток жира на талии и резистентность к инсулину с повышенным риском сердечно-сосудистых заболеваний, инсульта и диабета 2 типа.
К признакам метаболического синдрома относятся:

Чтобы иметь метаболический синдром, необязательно иметь все четыре признака.
Если у вас резистентность к инсулину, но ваша поджелудочная железа может увеличивать выработку инсулина, чтобы поддерживать уровень сахара в крови в допустимых пределах, у вас не будет никаких симптомов.
Однако со временем резистентность к инсулину может ухудшаться, а клетки поджелудочной железы, вырабатывающие инсулин, изнашиваются. В конце концов, ваша поджелудочная железа больше не может вырабатывать достаточное количество инсулина для преодоления резистентности, что приводит к повышению уровня сахара в крови (гипергликемия), что вызывает симптомы.
К симптомам высокого уровня сахара в крови относятся:

Многие люди не имеют симптомов предиабета, часто в течение многих лет. Преддиабет может быть незаметен, пока не перерастет в диабет 2 типа. Некоторые люди с предиабетом могут испытывать следующие симптомы:
Если вы испытываете какие-либо из этих симптомов, важно обратиться к врачу.
Ученым еще многое предстоит узнать о том, как именно развивается резистентность к инсулину. На данный момент они идентифицировали несколько генов, которые делают человека более или менее склонным к развитию резистентности к инсулину. Кроме того, пожилые люди более склонны к резистентности к инсулину.
Кроме того, пожилые люди более склонны к резистентности к инсулину.
Различные факторы и состояния могут вызывать резистентность к инсулину разной степени. Ученые считают, что избыток жира в организме, особенно вокруг живота, и отсутствие физической активности являются двумя основными факторами, способствующими резистентности к инсулину.
Приобретенные причины резистентности к инсулину, т. е. вы не родились с причиной резистентности к инсулину, включают:
 Это воспаление может играть роль в резистентности к инсулину
Это воспаление может играть роль в резистентности к инсулину 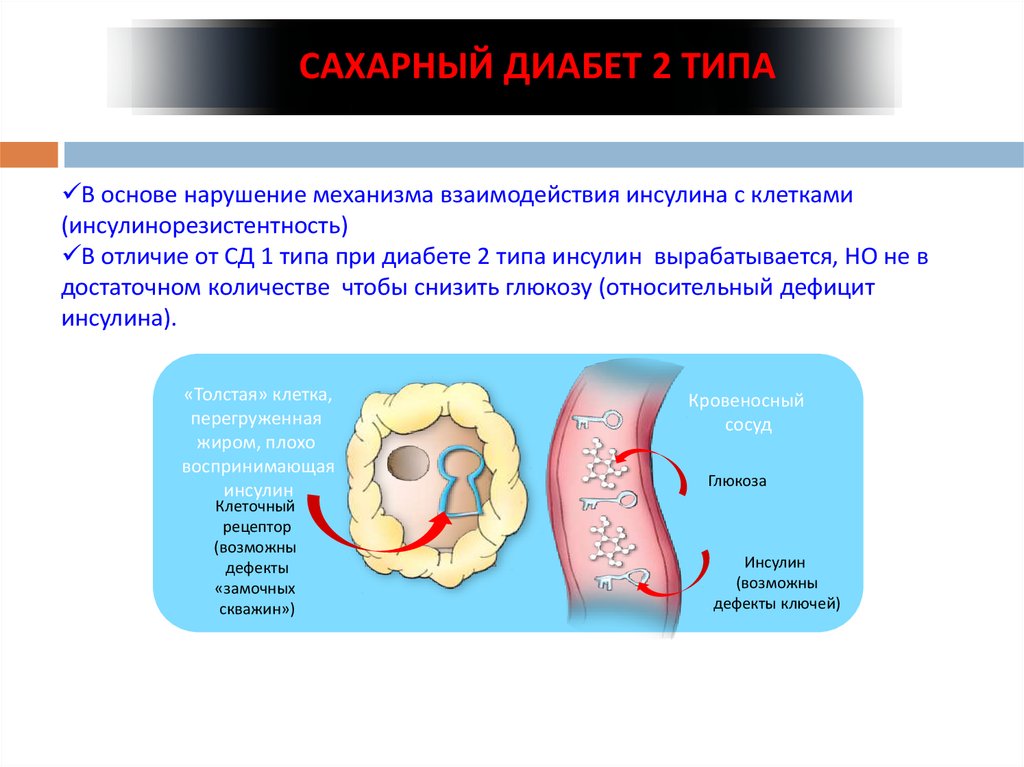
Ваше тело вырабатывает сотни гормонов, которые представляют собой химические вещества, которые координируют различные функции в вашем теле, передавая сообщения через вашу кровь к вашим органам, мышцам и другим тканям. Эти сигналы сообщают вашему телу, что и когда делать.
Проблемы с некоторыми гормонами могут повлиять на то, насколько хорошо ваш организм использует инсулин. Гормональные расстройства, которые могут вызвать резистентность к инсулину, включают:
 Избыток кортизола может противодействовать действию инсулина, вызывая резистентность к инсулину.
Избыток кортизола может противодействовать действию инсулина, вызывая резистентность к инсулину. Определенные наследственные генетические состояния (состояния, с которыми вы родились) могут вызывать резистентность к инсулину по разным причинам.
Существует группа редких родственных состояний, описываемых как наследственные тяжелые синдромы резистентности к инсулину, которые считаются частью спектра. Эти синдромы, перечисленные от самых легких до самых тяжелых, включают:
 Смерть обычно наступает в результате осложнений, связанных с диабетом.
Смерть обычно наступает в результате осложнений, связанных с диабетом. Другие наследственные состояния, вызывающие резистентность к инсулину, включают:
Инсулинорезистентность трудно диагностировать, потому что для нее нет рутинных анализов, и пока ваша поджелудочная железа вырабатывает достаточно инсулина для преодоления резистентности, у вас не будет никаких симптомов.
Поскольку не существует единого теста, который может напрямую диагностировать резистентность к инсулину, ваш лечащий врач будет учитывать несколько факторов при оценке резистентности к инсулину, в том числе:
Ваш лечащий врач может назначить следующие анализы крови для диагностики резистентности к инсулину и/или предиабета или диабета:
Ваш лечащий врач может также заказать тесты, которые помогут диагностировать другие состояния, связанные с резистентностью к инсулину, такие как метаболический синдром, сердечно-сосудистые заболевания и синдром поликистозных яичников (СПКЯ).
Поскольку не все факторы, способствующие резистентности к инсулину, такие как генетические факторы и возраст, поддаются лечению, изменение образа жизни является основным методом лечения резистентности к инсулину. Модификации образа жизни включают:
Со временем эти изменения образа жизни могут:
Вы можете работать с другими поставщиками медицинских услуг, такими как диетолог и эндокринолог, в дополнение к вашему обычному врачу, чтобы разработать индивидуальный план лечения, который лучше всего подходит для вас.
Хотя в настоящее время не существует лекарств, специально предназначенных для лечения резистентности к инсулину, ваш поставщик медицинских услуг может прописать лекарства для лечения сопутствующих состояний. Вот некоторые примеры:
Вот некоторые примеры:
Инсулинорезистентность имеет несколько причин и способствующих факторов. Хотя изменения образа жизни, такие как здоровое питание, регулярные физические упражнения и снижение лишнего веса, могут повысить чувствительность к инсулину и снизить резистентность к инсулину, не все причины обратимы.
Поговорите со своим лечащим врачом о том, что вы можете сделать, чтобы лучше справиться с резистентностью к инсулину.
Ваш рацион оказывает большое влияние на уровень сахара в крови и уровень инсулина. Продукты с высокой степенью переработки, углеводы и жиры требуют больше инсулина.
В общем, употребление в пищу продуктов с низким и средним гликемическим индексом и ограничение продуктов с высоким гликемическим индексом может помочь вам обратить вспять и/или справиться с резистентностью к инсулину. Употребление в пищу продуктов, содержащих клетчатку, также помогает регулировать уровень сахара в крови, потому что вашему организму требуется больше времени для переваривания клетчатки, а это означает, что уровень сахара в крови не повышается так сильно.
Употребление в пищу продуктов, содержащих клетчатку, также помогает регулировать уровень сахара в крови, потому что вашему организму требуется больше времени для переваривания клетчатки, а это означает, что уровень сахара в крови не повышается так сильно.
Гликемический индекс (ГИ) — это показатель, который ранжирует продукты, содержащие углеводы, в соответствии с тем, насколько сильно они влияют на уровень сахара в крови. Фонд гликемического индекса (GIF) классифицирует ГИ продуктов как низкий, средний или высокий, с чистой глюкозой, как правило, в качестве эталона 100:
Продукты с высоким ГИ, как правило, содержат много углеводов и/или сахара и содержат мало клетчатки или вообще не содержат ее. Продукты с низким ГИ обычно содержат мало углеводов и больше клетчатки.
Примеры продуктов с высоким ГИ включают:

Примеры продуктов с низким ГИ включают:
Всегда консультируйтесь со своим лечащим врачом, прежде чем вносить радикальные изменения в свой рацион.
Определенные генетические факторы и факторы риска образа жизни повышают вероятность развития инсулинорезистентности или преддиабета. Факторы риска включают:

Люди следующих расовых или этнических групп также подвержены более высокому риску инсулинорезистентности или преддиабета:
Хотя вы не можете изменить определенные факторы риска инсулинорезистентности, такие как семейный анамнез или возраст, вы можете попытаться снизить вероятность ее развития, поддерживая здоровый вес, придерживаясь здоровой диеты и регулярно занимаясь спортом.
Прогноз (прогноз) резистентности к инсулину зависит от нескольких факторов, в том числе:

У людей может быть умеренная резистентность к инсулину, которая никогда не переходит в преддиабет или диабет 2 типа. У людей также может быть инсулинорезистентность, которая является обратимой или легко управляемой при изменении образа жизни. Для некоторых людей с наследственными состояниями, вызывающими тяжелую резистентность к инсулину, это может быть опасным для жизни или привести к смерти.
Если у вас есть резистентность к инсулину, спросите своего поставщика медицинских услуг о том, чего вам следует ожидать и как с этим справиться.
Большинство осложнений, которые могут возникнуть в результате резистентности к инсулину, связаны с развитием сосудистых (кровеносных) осложнений из-за повышенного уровня сахара в крови и повышенного уровня инсулина (гиперинсулинемия).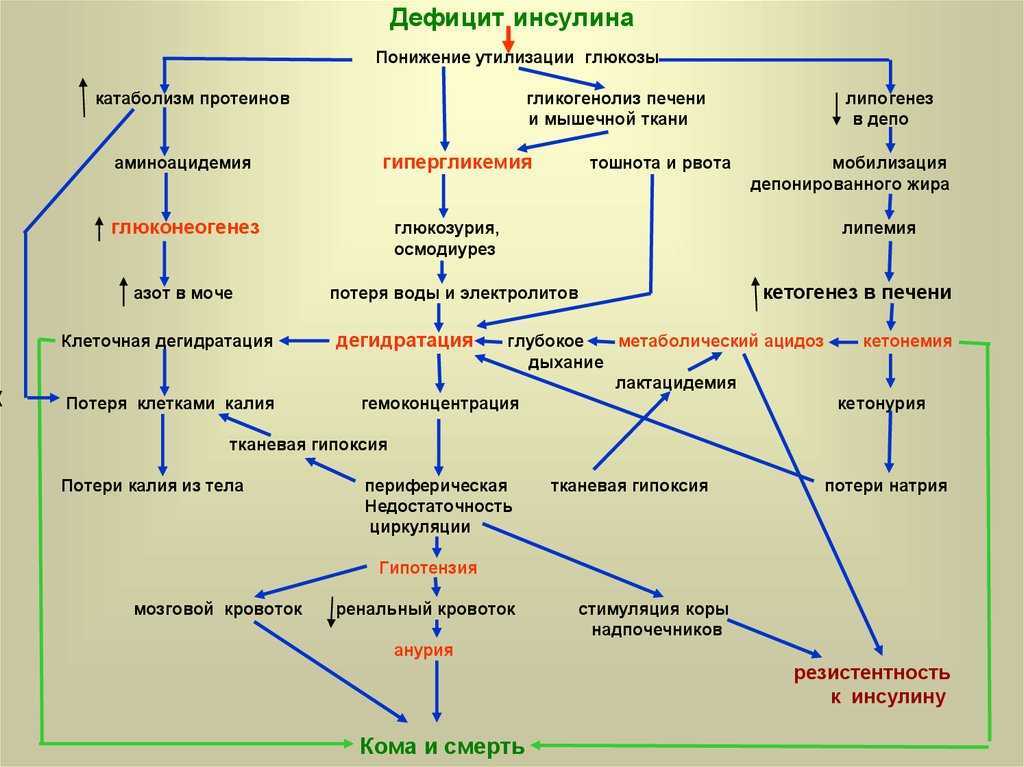
Не у всех людей с резистентностью к инсулину возникают осложнения. Если у вас диагностирована резистентность к инсулину, диабет 2 типа или метаболический синдром, важно регулярно посещать своего лечащего врача и следовать своему плану лечения, чтобы попытаться предотвратить эти осложнения.
Если у вас диагностирована резистентность к инсулину или состояния, связанные с резистентностью к инсулину, важно регулярно посещать своего лечащего врача, чтобы убедиться, что уровень сахара в крови находится в пределах нормы и что ваше лечение работает.
Если вы испытываете симптомы высокого уровня сахара в крови или преддиабета, обратитесь к своему лечащему врачу. Они могут провести простые тесты, чтобы проверить уровень сахара в крови.
Если у вас есть семейная история диабета или состояний, которые могут вызвать резистентность к инсулину, поговорите со своим лечащим врачом о риске развития резистентности к инсулину.
Если у вас диагностирована резистентность к инсулину, возможно, будет полезно задать вашему лечащему врачу следующие вопросы:
Записка из клиники Кливленда
Инсулинорезистентность — это сложное состояние, которое может по-разному влиять на ваше здоровье. Поскольку у него нет никаких симптомов, пока он не перерастет в предиабет или диабет 2 типа, лучшее, что вы можете сделать, это попытаться предотвратить и обратить вспять резистентность к инсулину, поддерживая здоровый вес, регулярно занимаясь спортом и придерживаясь здоровой диеты. К сожалению, не все причины резистентности к инсулину можно предотвратить или вылечить.