2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
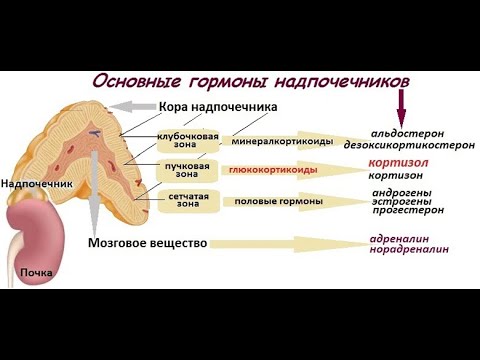
Надпочечники – это парный орган, выполняющий важную роль в работе организма человека. Основная роль – синтез гормонов, отвечающих за функционирование всех систем. Сбой в работе надпочечников вызывает развитие тяжелых заболеваний вплоть до летального исхода.
Анатомически надпочечники расположены прямо над почками, что и дало им название. Правый имеет треугольную форму, левый – форму полумесяца.
В основе надпочечников – две структуры:
Мозговое вещество.
Корковое вещество.
Они регулируются нервной системой.
Мозговое вещество – основной источник катехоламиновых гормонов в организме — адреналина и норадреналина.
Адреналин – главный гормон при борьбе со стрессами. Увеличение его выработки происходит при положительных и негативных эмоциях, например, при травме, стрессовой ситуации.
При воздействии адреналина организм использует запасы накопленного гормона, что проявляется такими реакциями:
резкий прилив сил;
учащение дыхания;
расширение зрачков.
Человек ощущает себя более сильным, чем обычно, значительно снижается болевой порог.
Норадреналин – тоже гормон стресса, но его выработка происходит перед выработкой адреналина. По воздействию намного слабее. Его функция – регуляция кровяного давления, что стимулирует работу миокарда – сердечной мышцы.
Корковое вещество надпочечников состоит из нескольких слоев, каждый из которых выполняет определенную функцию.
Сетчатая зона.
Пучковая зона.
Клубочковая зона.
В сетчатой зоне синтезируются андрогены – половые гормоны. Они ответственны за развитие вторичных половых признаков и влияют на:
состояние либидо – полового влечения у мужчин и женщин;
уровень холестерина и липидов в крови;
отложение жира;
увеличение силы и массы мышц.
Независимо от пола, в каждом организме вырабатываются и мужские, и женские половые гормоны. Разница – в их количестве. Например, у женщин синтезируются эстроген и прогестерон, ответственные за репродуктивную функцию – зачатие и рождение детей, но также и тестостерон в небольшом объеме, который считается мужским гормоном.
Эта зона ответственна за синтез глюкокортикостероидов. Они отвечают за белковый, углеводный и жировой обмены в организме.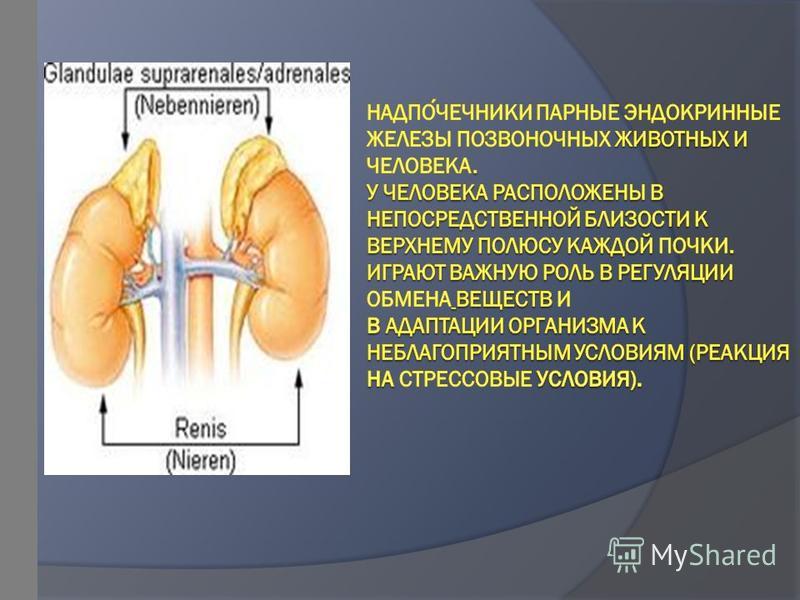 Тесно взаимосвязаны с выработкой инсулина и катехоламинов.
Тесно взаимосвязаны с выработкой инсулина и катехоламинов.
Глюкокортикостероиды снижают иммунный ответ, угнетают воспалительные процессы, постепенно подавляя их.
Один из гормонов пучковой зоны – кортизол. Он принимает участие в углеводном обмене, сохраняет энергетические ресурсы организма. Уровень кортизола в организме постоянно меняется – в утренние часы его больше, чем в вечерние или ночью.
Клубочковая зона коры надпочечников отвечает за минеральный обмен в организме. Продуцируемые здесь гормоны нормализуют функционирование почечных канальцев, поэтому из организма выходит избыточная жидкость, что, в свою очередь, держит в норме показатели артериального давления.
В клубочковой зоне происходит секреция таких гормонов:
Альдостерон. Его функция – в поддержании баланса ионов натрия и калия в крови. Гормон принимает участие в водно-солевом обмене, улучшает циркуляцию крови, увеличивает кровяное давление.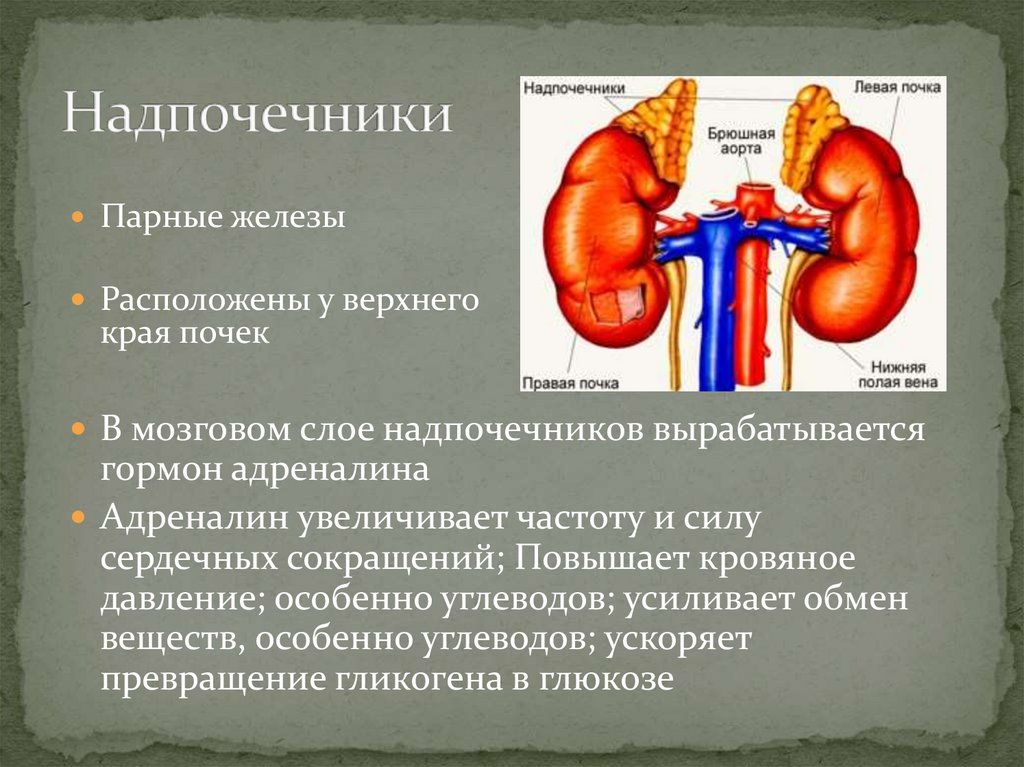
Кортикостерон – гормон с малой активностью, участвует в минеральном балансе.
Дезоксикортикостерон – тоже регулирует водно-солевой баланс, придает силу скелету и мышечной ткани.
При нарушении баланса гормонов в организме происходит сбой в его работе. Симптомы появляются по схеме зависимости, то есть конкретное продуцируемое в надпочечниках вещество отвечает за присущий только ему симптом. Например, при дефиците альдостерона из организма вместе с мочой выводится натрий, что понижает показатели давления, значительно увеличивает содержание калия в крови.
Чтобы избежать тяжелых последствий, необходимо обратиться к врачу при первых признаках заболеваний надпочечников. К ним относятся:
слабость в мышцах;
постоянную усталость;
сильное похудение следствие снижения аппетита;
низкую стрессоустойчивость;
высокую раздражительность;
быструю и постоянную утомляемость;
проблемы со сном;
головокружение, головные боли.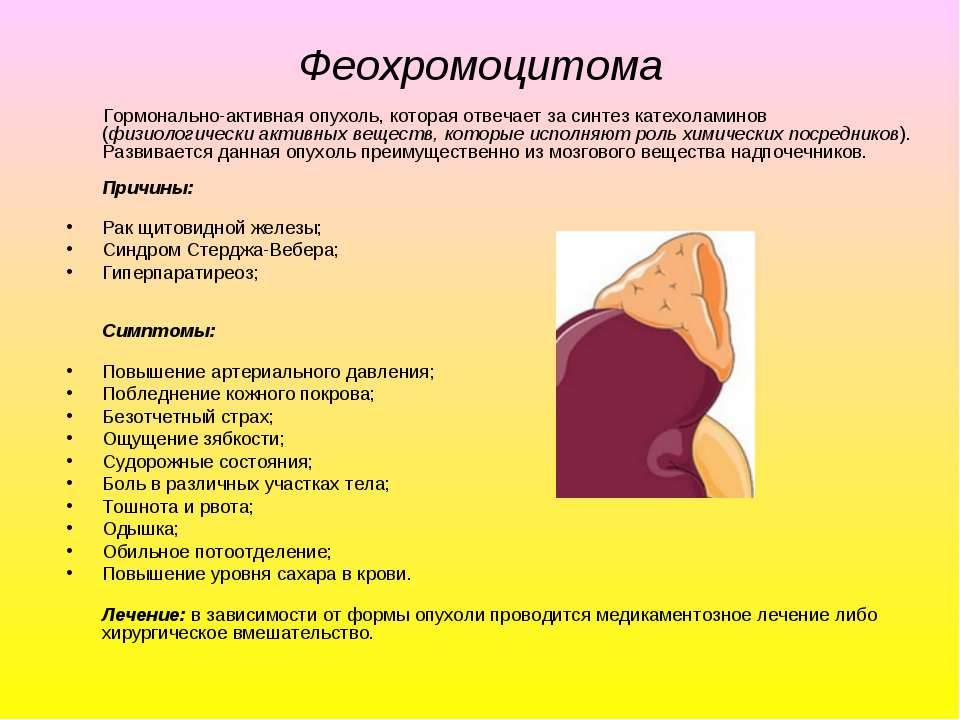
Далее – наиболее распространенные заболевания надпочечников, которые имеют свои симптомы и причины, требуют определенной тактики лечения.
Другие названия болезни Аддисона – первичная надпочечниковая недостаточность и гипокортицизм.
Редкая патология, на которую приходится 50 – 100 случаев на один миллион в год. Диагностируют и у женщин, и у мужчин. Средний возраст – от 20 до 40 лет.
При заболевании происходит поражение всех трех зон надпочечниковой коры. Характеризуется дефицитом выработки кортикостероидов. Нарушение синтеза гормонов вызывает серьезные осложнения в организме.
Причина разрушения коры надпочечников – попавшие в организм болезнетворные микроорганизмы – вирусы, бактерии, грибки, а также иммунные нарушения.
Проявления болезни Аддисона:
снижение показателей артериального давления;
быстрая утомляемость, слабость, отсутствие физических сил;
отсутствие аппетита;
нарушение работы пищеварительной системы;
пигментация кожных покровов, появление темных пятен на слизистых оболочках;
озноб;
повышение температуры тела.
Для выявления заболевания необходима сдача анализов на уровень кортизола в крови. Проводят обследование состояния коры надпочечников, функционирования желез.
Лечение – прием препаратов с содержанием кортикостероидов на протяжении всей жизни. Возможно введение гидрокортизона внутримышечно.
Относится к нейроэндокринным патологиям. Причина – сбой работы гипоталамо-гипофизарной системы в результате травмирования головного мозга или перенесенных человеком инфекций. Характеризуется продуцированием излишнего объема кортикостероидов надпочечниками.
Болезнь Иценко-Кушинга – редкая патология. Диагностируют преимущественно у женщин в возрасте от 30 до 45 лет.
Сбой в работе гипоталамо-гипофизарной системы провоцирует нарушения в организме. Утрачивается связь между надпочечниками, гипоталамусом и гипофизом. Сигналы, идущие в гипоталамус, провоцируют избыточную выработку гормонов, высвобождающих адренокортикотропный гормон (АКТГ) в гипофизе, что стимулирует выброс вещества в кровь.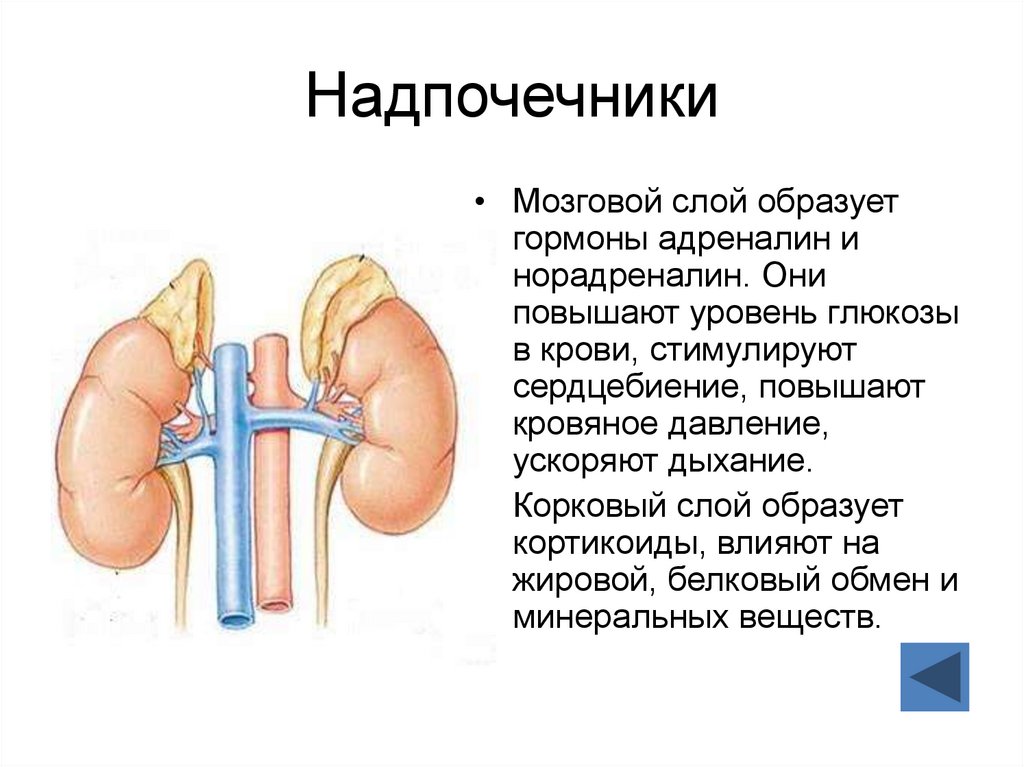 Излишнее количество АКТГ влияет на надпочечники, которые начинают усиленного вырабатывать много кортикостероидов.
Излишнее количество АКТГ влияет на надпочечники, которые начинают усиленного вырабатывать много кортикостероидов.
При прогрессировании патологии происходит видимое увеличение гипофиза и надпочечников в размерах.
Признаки болезни Иценко-Кушинга:
головные боли, мигрени;
прогрессирующая гипертония;
атрофия мышц;
формирование лунообразной формы лица;
отсутствие менструации у женщин;
развитие остеопороза;
рост волос на лице у женщин.
Для выявления заболевании назначают сдачу анализов крови и мочи, в которых определяется избыточное количество АКТГ и кортизола. Дополнительно проводят инструментальное обследование.
Цель терапии – восстановление нарушенного обмена веществ, нормализация работы гипоталамуса, приведение в норму синтеза кортикостероидов.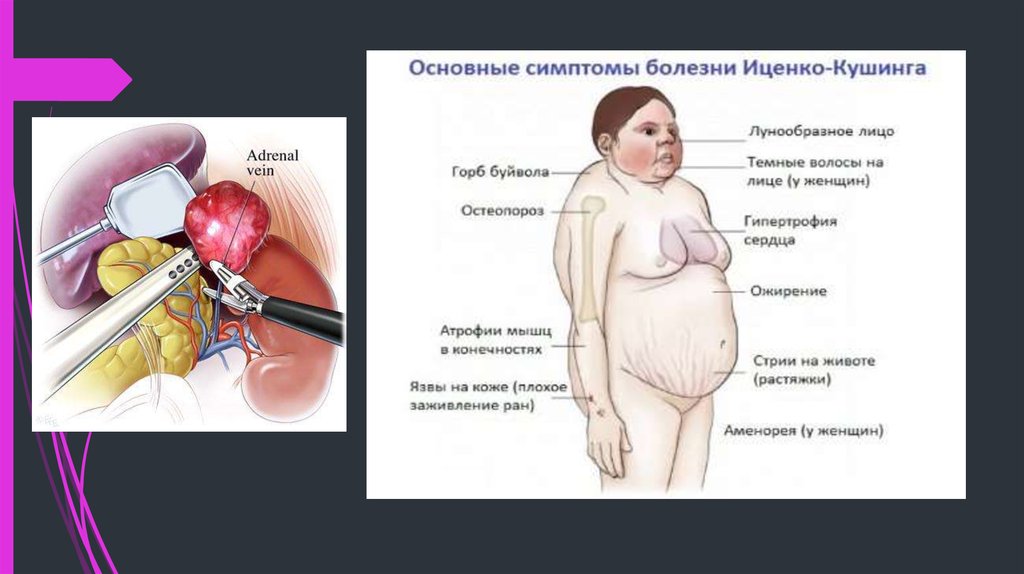
Развивается как следствие операции по удалению надпочечников при прогрессирующей болезни Иценко-Кушинга.
Симптомы заболевания:
регулярные головные боли;
снижение чувствительности рецепторов вкуса;
понижение остроты зрения;
гиперпигментация кожных покровов.
Феохромоцитома представляет собой опухоль, развивающуюся в мозговом веществе надпочечников. В ее основе – хромаффинные тела, которые способствует синтезу большого количества катехоламинов.
Причина – артериальная гипертензия и катехоламиновые кризы.
Симптомы феохромоцитомы:
высокое артериальное давление, гипертонические кризы;
головная боль;
повышенное потоотделение;
одышка;
обезвоживание организма;
судороги;
кардиомиопатия;
высокий уровень сахара в крови.
Для диагностики заболевания назначают анализы для определенияметаболитов катехоламинов в моче и крови. Для выявления образования применяются аппаратные методы – МРТ и ультразвуковое сканирование.
Лечение медикаментозное, направлено на снижение степени выраженности пароксизмальных приступов.
Другие название патологии – синдром Кона. Состояние, при котором в коре надпочечников вырабатывается излишнее количество альдостерона и дезоксикортикостерона.
Причины гиперальдостеронизма – злокачественное образование в коре надпочечников или гиперплазия тканей коры.
Синдром Кона имеет первичную и вторичную степени развития. Симптомы первичной степени заболевания:
повышение артериального давления;
головные боли;
нарушение сердечного ритма;
кардиалгия – боли в левой части груди;
снижение остроты зрения.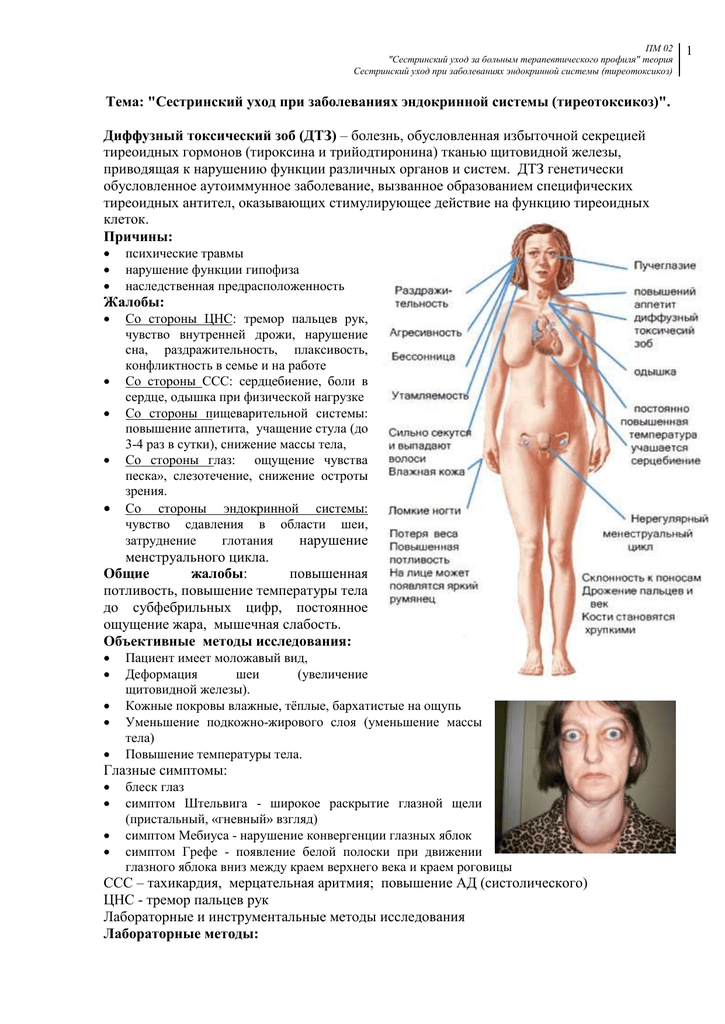
Симптомы вторичной степени возникают в результате избытка калия и дефицита натрия:
отеки;
хроническая почечная недостаточность;
деформация глазного дна;
артериальная гипертензия.
Диагностические мероприятия включают определение уровня калия и натрия, альдостерона в крови и моче.
Терапия зависит от результатов проведенного обследования. Чаще это медикаментозное лечение с назначением гормональных препаратов. При наличии опухоли возможно проведение операции.
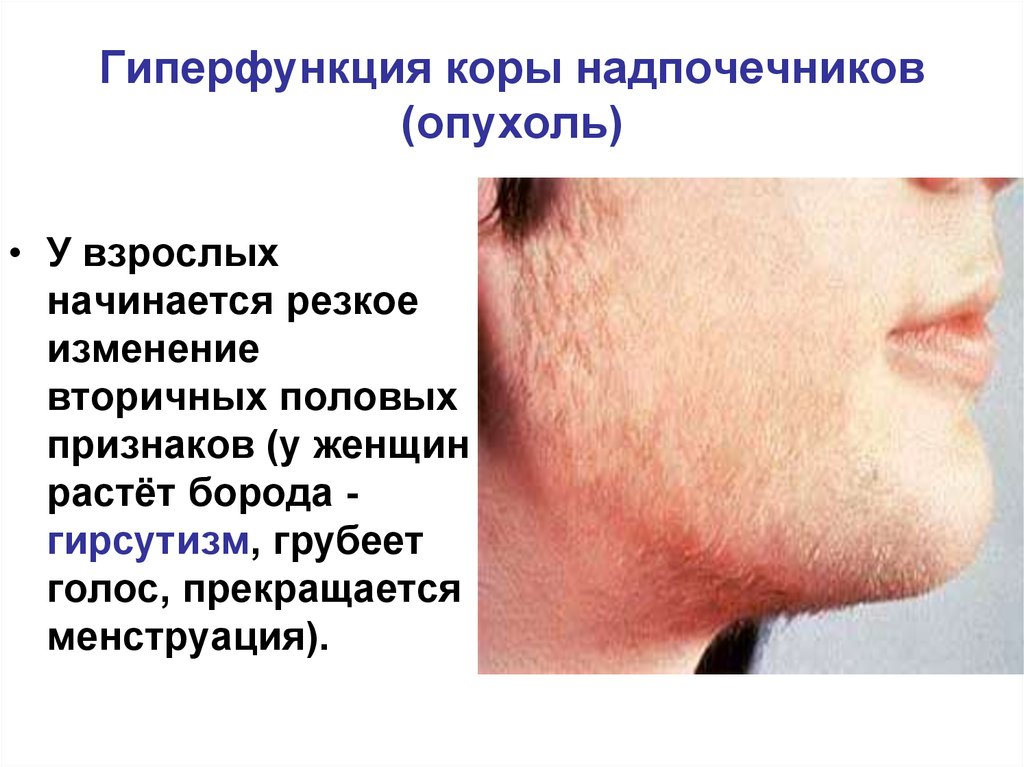
Это увеличение в размере коры надпочечников, что ведет к усиленному синтезу андрогенов. Основная причина – генетическая, то есть заболевание является врожденным.
Выделяют три основные формы гиперплазии:
Простая вирилизирующая. Происходит усиление синтеза андрогенов, в результате увеличиваются половые органы, мышечная ткань, ускоренно растут волосы на всем теле независимо от пола больного человека.
Происходит усиление синтеза андрогенов, в результате увеличиваются половые органы, мышечная ткань, ускоренно растут волосы на всем теле независимо от пола больного человека.
С синдромом утраты соли. Характеризуется избытком калия и дефицитом других гормонов.
Гипертоническая. Происходит избыточное продуцирование андрогенов и кортикостероидов, в результате развивается артериальная гипертензия, ухудшается зрительная функция.
Симптомы гиперплазии коры надпочечников:
Признаки появляются в детском возрасте. Для уточнения диагноза назначают сдачу анализов, лабораторные исследования.
Лечение медикаментозное, включает постоянный прием гормональных препаратов. При тяжелом течении заболевания показано хирургическое вмешательство.
Это нарушение функционирования надпочечников аутоиммунной природы.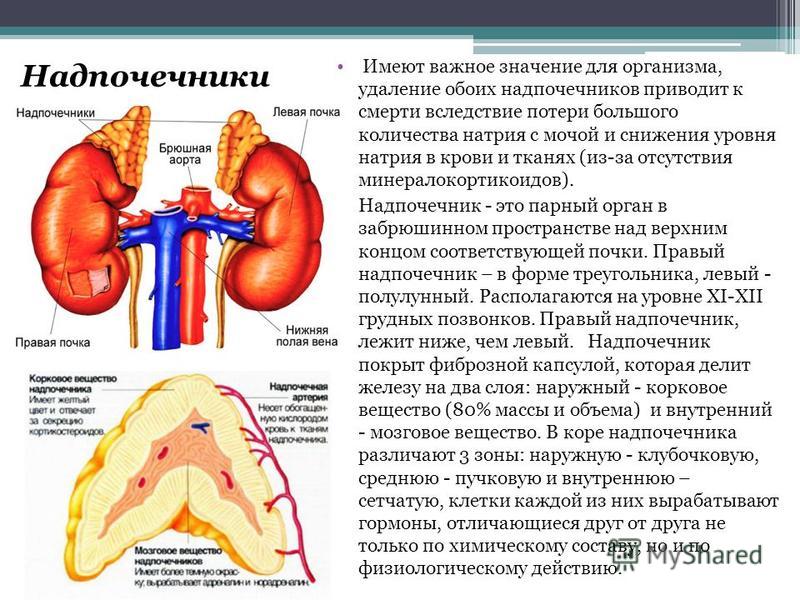 Бывает двух видов – острая и хроническая.
Бывает двух видов – острая и хроническая.
Хроническая недостаточность коры надпочечников возникает в результате деструктивных изменений в железистых тканях органа. Основные причины – перенесенные инфекционные заболевания, опухоль гипофиза или макроаденома, омертвление или угнетение передней доли гипофиза.
Острая форма развивается на фоне хронической. Самостоятельно почти не возникает, исключение – сепсис или внезапное кровоизлияние в надпочечниках.
Симптомы надпочечниковой недостаточности:
слабость, постоянный упадок сил;
снижение аппетита, в результате этого – резкое снижение массы тела;
гиперпигментация кожных покровов;
артериальная гипотензия;
снижение уровня сахар в крови;
частое мочеиспускание;
тошнота, переходящая в рвоту;
нехарактерный стул.
Воспалительные процессы в надпочечниках возникают чаще всего на фоне туберкулезного поражения их коры. Особенность патологии – в медленном развитии.
Характерные симптомы воспаления:
ощущение постоянной усталости;
низкая стрессоустойчивость;
регулярные ноющие головные боли;
неприятный запах изо рта;
тошнота, переходящая в рвоту.
При запущенной форме высока вероятность развития хронического воспалительного процесса.
Туберкулез надпочечников – редкая патология. Для нее характерно накапливание кальцинатов в тканях надпочечников.
Чаще диагностируют в детском и подростковом возрасте. Причина – проникновение туберкулезной палочки из зараженных легких в надпочечники через общий кровоток.
Симптомы туберкулеза надпочечников:
низкое артериальное давление;
нарушение работы желудочно-кишечного тракта, выражающееся диарей, тошнотой с рвотными приступами;
гипогликемия;
постоянная слабость, ощущение усталости;
дистрофия миокарда.
Это доброкачественное образование в тканях надпочечников. Опухоль появляется редко и становится опасной только при перерождении в злокачественную. Опасно состояние, при котором происходит разрыв кисты надпочечника.
Симптомы опухоли:
боли в пояснице, спине, по бокам;
нарушение функционирования почек;
увеличение надпочечников в размере;
повышение артериального давления в результате сдавливания почечной артерии.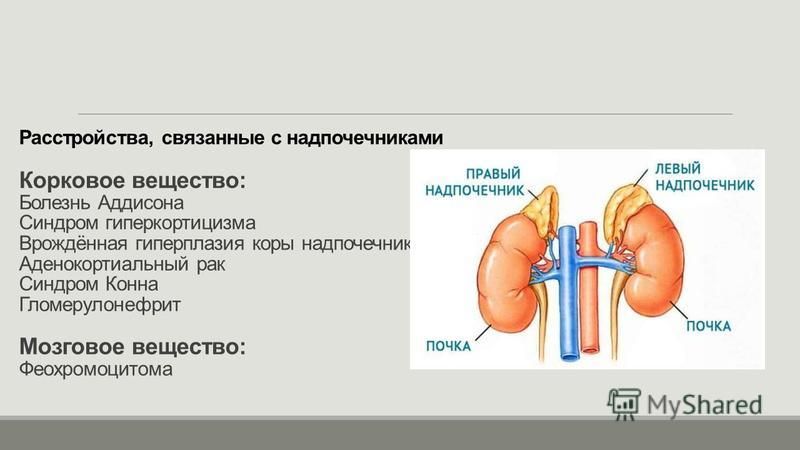
Диагностика кисты надпочечников затруднена из-за ее небольших размеров. Выявить патологию можно только при прогрессировании и росте опухоли.
Если киста является доброкачественным образованием, то есть ряд опухолей, склонных к озлокачествлению.
Наиболее частые из них:
Точные причины развития образований установить сложно, но высока вероятность их гормональной активности на фоне следующих провоцирующих факторов:
гиперплазия клеток и разрастание тканей надпочечников;
избыточное количество продуцируемых гормонов;
онкологические заболевания щитовидной железы;
заболевания, связанные с врожденными патологиями кожи, глазной оболочки, сосудов головного мозга.
Локализация опухолей различна. Они могут формироваться и в мозговом, и в корковом слоях. Характерные симптомы:
Они могут формироваться и в мозговом, и в корковом слоях. Характерные симптомы:
высокие показатели артериального давления;
опоздание процесса полового развития;
частая тошнота, переходящая в рвоту;
боли в животе, в области груди;
изменение цвета кожи на лице – бледнеет, краснеет, приобретает синюшный оттенок;
резкое изменение уровня глюкозы в крови;
сухость во рту;
судороги;
тремор конечностей;
повышенная раздражительность, возбудимость;
повышенная тревожность, постоянное чувство страха.
Возможности современной медицины позволяют выявить заболевания надпочечников в короткие сроки. При обращении к эндокринологу будет назначено обследование.
Основные лабораторные методы включают:
общий анализ крови;
общий анализ мочи;
сдача проб на содержание гормонов (тестостерон, альдостерон, кортизол, ДЭА-с, АКТГ).
Инструментальные методы диагностики, которые применяют для выявления патологий надпочечников:
МРТ или компьютерная томография;
ультразвуковое исследование;
рентгенологическое исследование головного мозга для определения размеров гипофиза;
флебография;
лучевое обследование, позволяющее получить полную картину состояния органа.
19 Августа 2020
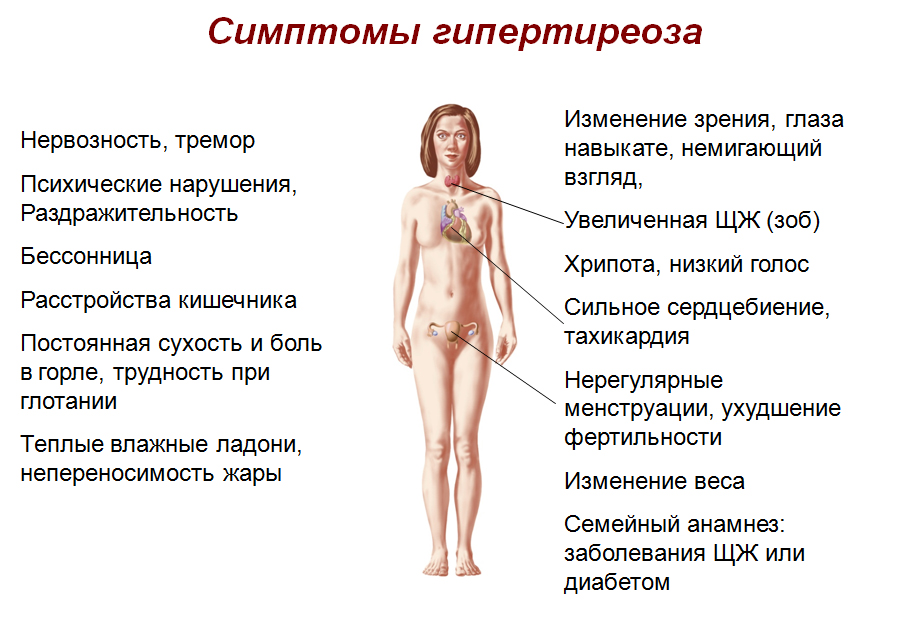
Лишний вес всегда связывают с огрехами питания и обжорством, а усталость — с напряженным ритмом жизни. Приступы необъяснимых страхов списывают на модные ныне панические атаки и вегето-сосудистую дистонию или же на психологические проблемы. Все это может быть правдой, а может быть признаком нарушения гормонального фона. И виной оказываются надпочечники. А что мы знаем о них и их роли в нашем психическом состоянии? И куда идти, если невролог и психолог не помогают?
Приступы необъяснимых страхов списывают на модные ныне панические атаки и вегето-сосудистую дистонию или же на психологические проблемы. Все это может быть правдой, а может быть признаком нарушения гормонального фона. И виной оказываются надпочечники. А что мы знаем о них и их роли в нашем психическом состоянии? И куда идти, если невролог и психолог не помогают?
 Если бы они вышли из строя и перестали вырабатывать гормоны в принципе, то нервная система пришла бы в полный дисбаланс, что, скорее всего, привело бы к печальным последствиям.
Если бы они вышли из строя и перестали вырабатывать гормоны в принципе, то нервная система пришла бы в полный дисбаланс, что, скорее всего, привело бы к печальным последствиям.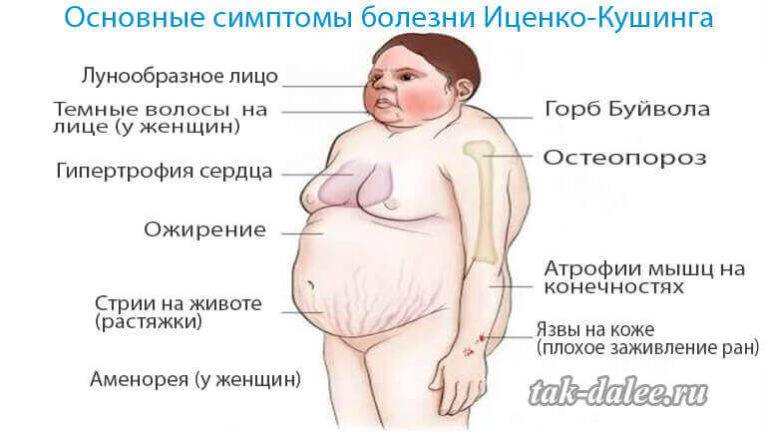 И это может привести к болезням, ведь даже в идеале последствия стресса ликвидируются в организме спустя пару дней. Если же идет накопительный эффект, то организм быстро изнашивается. При этом сначала размеры надпочечников увеличиваются, а потом уже истощаются.
И это может привести к болезням, ведь даже в идеале последствия стресса ликвидируются в организме спустя пару дней. Если же идет накопительный эффект, то организм быстро изнашивается. При этом сначала размеры надпочечников увеличиваются, а потом уже истощаются. При появлении стрессирующего обстоятельства выброс кортизола увеличивается. Но если человек живет в состоянии стресса постоянно, то постепенно выработка кортизола снижается. Это признак истощения надпочечников.
При появлении стрессирующего обстоятельства выброс кортизола увеличивается. Но если человек живет в состоянии стресса постоянно, то постепенно выработка кортизола снижается. Это признак истощения надпочечников. На первых порах это проявляется чувством непреходящей усталости, которая не проходит даже после сна. Кстати, считается, что распространенный ныне модный диагноз "синдром хронической усталости" является не чем иным, как ослаблением функций надпочечников.
На первых порах это проявляется чувством непреходящей усталости, которая не проходит даже после сна. Кстати, считается, что распространенный ныне модный диагноз "синдром хронической усталости" является не чем иным, как ослаблением функций надпочечников.
 Выражается это в том, что любые события принимаются близко к сердцу и возводятся в катастрофические и в том, что становится все труднее и труднее находить общий язык с окружающими людьми. Выдержка равна нулю, и любое событие переживается долго.
Выражается это в том, что любые события принимаются близко к сердцу и возводятся в катастрофические и в том, что становится все труднее и труднее находить общий язык с окружающими людьми. Выдержка равна нулю, и любое событие переживается долго. Снизить вес при этом крайне сложно. Иногда нарушения работы надпочечников, напротив, могут привести к потере веса. Изменение цвета кожи тоже говорит уже о появившихся болезнях. Появляющиеся пигментные пятна часто называют бронзовой болезнью.
Снизить вес при этом крайне сложно. Иногда нарушения работы надпочечников, напротив, могут привести к потере веса. Изменение цвета кожи тоже говорит уже о появившихся болезнях. Появляющиеся пигментные пятна часто называют бронзовой болезнью.
Поделиться ссылкой:
Наиболее распространенными симптомами надпочечниковой недостаточности являются
Другие симптомы надпочечниковой недостаточности могут включать
У людей с болезнью Аддисона также может наблюдаться потемнение кожи. Это потемнение наиболее заметно на шрамах; складки кожи; точки давления, такие как локти, колени, суставы пальцев и пальцы ног; губы; и слизистые оболочки, такие как слизистая оболочка щеки.
Поскольку симптомы надпочечниковой недостаточности проявляются постепенно, их можно не заметить или спутать с другими заболеваниями. Иногда симптомы впервые появляются во время надпочечникового криза.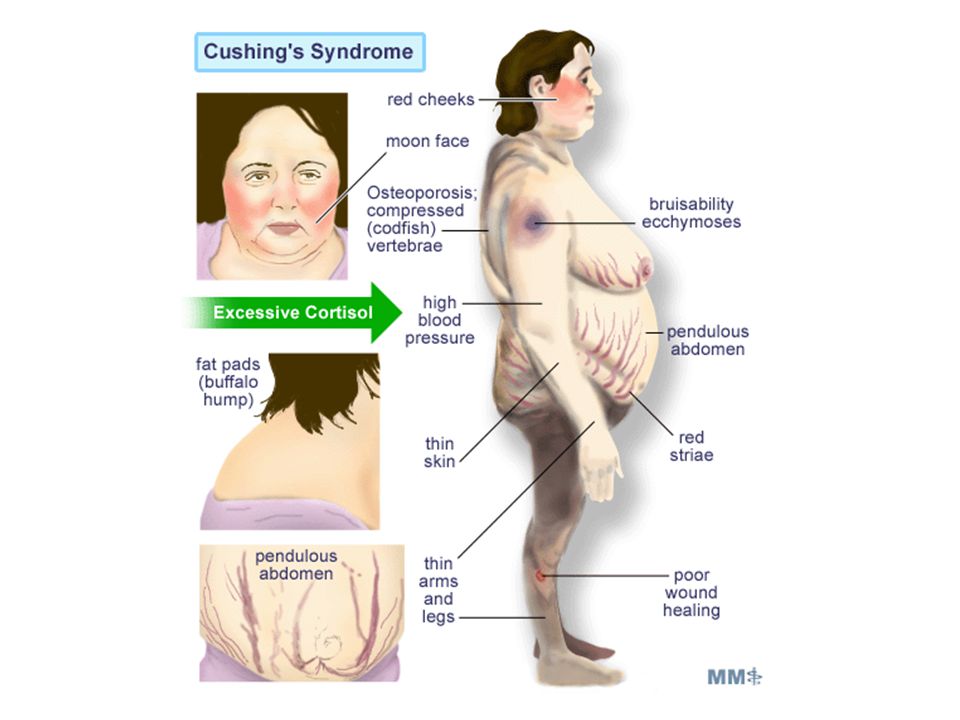 Если вы постоянно чувствуете усталость, слабость или теряете вес, спросите своего лечащего врача, возможно ли у вас надпочечниковая недостаточность. Своевременное лечение может помочь избежать надпочечникового кризиса.
Если вы постоянно чувствуете усталость, слабость или теряете вес, спросите своего лечащего врача, возможно ли у вас надпочечниковая недостаточность. Своевременное лечение может помочь избежать надпочечникового кризиса.
Различные виды надпочечниковой недостаточности имеют разные причины. Наиболее распространенной причиной надпочечниковой недостаточности в целом является внезапное прекращение приема кортикостероидов после их приема в течение длительного времени.
Повреждение надпочечников при болезни Аддисона обычно вызывается аутоиммунным заболеванием, когда иммунная система атакует собственные клетки и органы организма. В развитых странах аутоиммунное заболевание вызывает 8 или 9 из каждых 10 случаев болезни Аддисона. 4
Некоторые инфекции также могут вызывать болезнь Аддисона. Туберкулез (ТБ) может повредить надпочечники и раньше был наиболее частой причиной болезни Аддисона. Поскольку с годами лечение улучшилось, туберкулез стал гораздо менее распространенной причиной. Люди с ВИЧ/СПИДом, чья ослабленная иммунная система не может бороться с инфекциями, которые могут вызвать болезнь Аддисона, также подвержены риску.
Поскольку с годами лечение улучшилось, туберкулез стал гораздо менее распространенной причиной. Люди с ВИЧ/СПИДом, чья ослабленная иммунная система не может бороться с инфекциями, которые могут вызвать болезнь Аддисона, также подвержены риску.
Менее распространенные причины болезни Аддисона:
Все, что влияет на способность гипофиза вырабатывать АКТГ, может вызвать вторичную надпочечниковую недостаточность. Гипофиз вырабатывает много разных гормонов, поэтому АКТГ может быть не единственным гормоном, которого не хватает.
Причины вторичной надпочечниковой недостаточности включают
Наиболее распространенной причиной третичной недостаточности надпочечников является внезапное прекращение приема кортикостероидов после их приема в течение длительного времени. Дозы кортикостероидов, отпускаемые по рецепту, могут вызвать более высокий уровень кортизола в крови, чем обычно вырабатывается организмом. Высокие уровни в крови в течение длительного времени заставляют гипоталамус вырабатывать меньше КРГ. Меньше КРГ означает меньше АКТГ, что, в свою очередь, заставляет надпочечники перестать вырабатывать кортизол.
Дозы кортикостероидов, отпускаемые по рецепту, могут вызвать более высокий уровень кортизола в крови, чем обычно вырабатывается организмом. Высокие уровни в крови в течение длительного времени заставляют гипоталамус вырабатывать меньше КРГ. Меньше КРГ означает меньше АКТГ, что, в свою очередь, заставляет надпочечники перестать вырабатывать кортизол.
После того, как вы прекратите принимать кортикостероиды, ваши надпочечники могут начать работать медленно. Чтобы дать им время снова начать вырабатывать кортизол, врач будет постепенно снижать дозу в течение нескольких недель или даже месяцев. Даже в этом случае ваши надпочечники могут не начать нормально работать в течение многих месяцев. Ваш врач должен внимательно следить за симптомами надпочечниковой недостаточности.
Третичная надпочечниковая недостаточность также может возникнуть после излечения синдрома Кушинга. Синдром Кушинга — это гормональное нарушение, вызванное высоким уровнем кортизола в крови в течение длительного времени. Иногда синдром Кушинга вызывается опухолями, обычно доброкачественными, в гипофизе или надпочечниках, которые вырабатывают слишком много АКТГ или кортизола. Как только опухоли удаляются хирургическим путем, источник избытка АКТГ или кортизола внезапно исчезает. Ваши надпочечники могут медленно начать снова работать.
Иногда синдром Кушинга вызывается опухолями, обычно доброкачественными, в гипофизе или надпочечниках, которые вырабатывают слишком много АКТГ или кортизола. Как только опухоли удаляются хирургическим путем, источник избытка АКТГ или кортизола внезапно исчезает. Ваши надпочечники могут медленно начать снова работать.
Наши тела представляют собой сложные творения переплетенных систем, которые должны работать вместе, чтобы жизнь продолжалась. Когда хотя бы одна функция выходит из строя или подвергается риску, наша жизнь и средства к существованию могут быть брошены в штопор.
Менее известная часть гораздо большей головоломки — надпочечники. Хотя мы относительно не подозреваем об их существовании на протяжении всей нашей повседневной жизни, они действуют как регулирующие элементы всей системы. Часто возникают боли в животе, боль в горле или скованность в суставах, но мы обычно не страдаем от болей в надпочечниках. Две тихие, потайные железы делают свою работу, не вызывая особой суеты – обычно.
Две тихие, потайные железы делают свою работу, не вызывая особой суеты – обычно.
Небольшие надпочечники треугольной формы располагаются над каждой почкой и состоят из двух частей — коркового и мозгового вещества. Кора надпочечников составляет наибольшую часть каждого надпочечника и делится на три специфические зоны, которые вырабатывают специфические жизненно важные гормоны. Кора также играет важную роль в функционировании надпочечников, вырабатывая гормоны стресса. Вся железа заключена в защитную жировую капсулу. Железы обвивают верхнюю часть каждой почки, как перчатка.
Хотя надпочечники больше всего известны выработкой адреналина — гормона, вырабатываемого в стрессовых ситуациях и вызывающего рефлекс «бей или беги», — они также вырабатывают кортикостероидные гормоны. В эту группу гормонов входят глюкокортикоиды и минералокортикоиды, которые отвечают за регуляцию реакций иммунной системы, борьбу с воспалением, мониторинг функций сердца и преобразование жиров, белков и углеводов в энергию.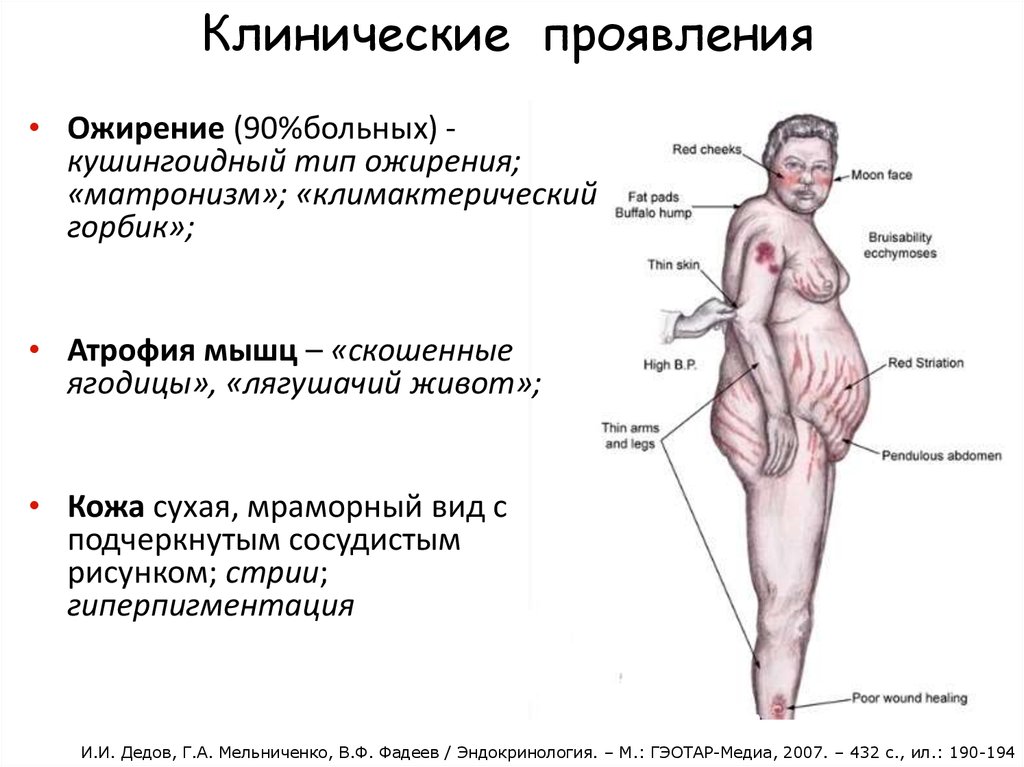
В дополнение к этим важнейшим обязанностям основной минералокортикоидный гормон – альдостерон – уравновешивает соль и воду в кровотоке, регулируя кровяное давление в организме. Без альдостерона почки теряют слишком много натрия и воды, что может привести к падению артериального давления или опасному для жизни обезвоживанию.
Надпочечники также выделяют половые гормоны, андроген и эстроген. У мужчин надпочечники обеспечивают правильное формирование половых органов в годы детского развития. У женщин секреция половых гормонов отвечает за рост волос на теле в период полового созревания.
Заболевания надпочечников варьируются от причины и лечения, однако они могут серьезно помешать физическому и умственному развитию человека. Следующие заболевания надпочечников включают:
 Неспособность вырабатывать достаточное количество гормонов, включая кортизол и альдостерон, может привести к усталости, тошноте, мышечной слабости и, в конечном итоге, к аддисоновому кризису или кризу надпочечников — опасной для жизни ситуации, требующей немедленного лечения и госпитализации.
Неспособность вырабатывать достаточное количество гормонов, включая кортизол и альдостерон, может привести к усталости, тошноте, мышечной слабости и, в конечном итоге, к аддисоновому кризису или кризу надпочечников — опасной для жизни ситуации, требующей немедленного лечения и госпитализации. 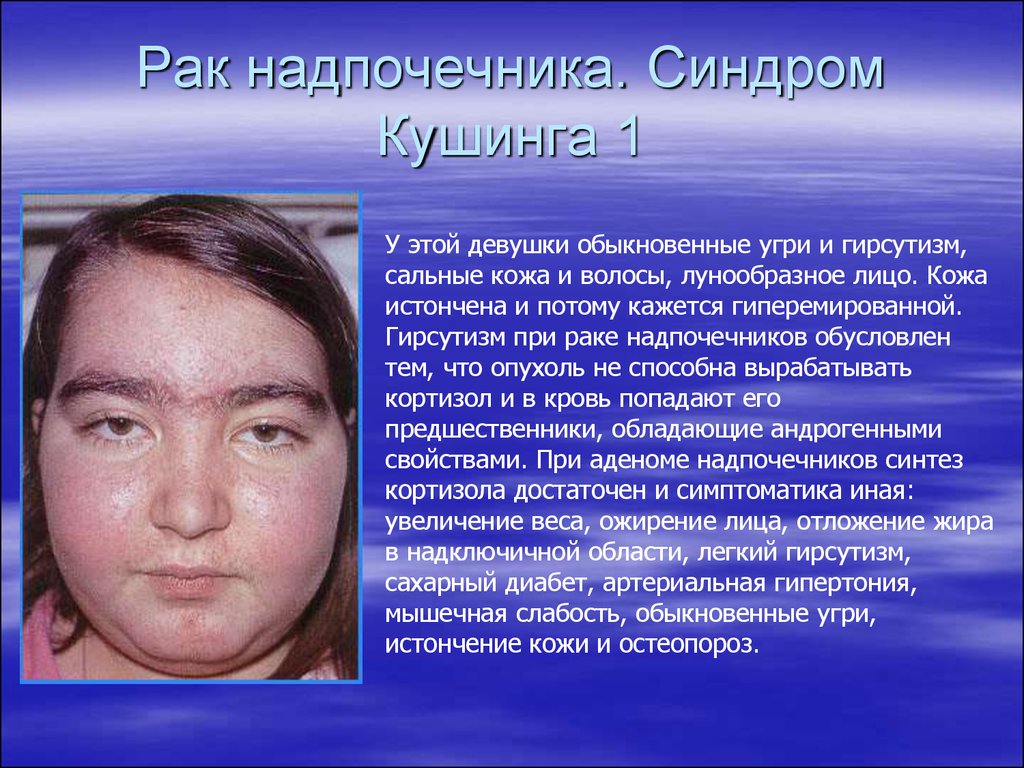
 Гормональный дисбаланс может сохраняться и продолжаться в течение недель или даже месяцев, пока надпочечники снова не сбалансируются.
Гормональный дисбаланс может сохраняться и продолжаться в течение недель или даже месяцев, пока надпочечники снова не сбалансируются. Заболевания надпочечников могут проявляться по-разному. Симптомы могут различаться в зависимости от индивидуальных особенностей и ранее существовавших заболеваний, но часто включают следующее:
Хотя симптомы различаются, существуют определенные доминирующие признаки того, что с вашими надпочечниками что-то не так. К ним относятся:

Факторы риска заболеваний надпочечников могут различаться, но в большинстве случаев они вызваны лежащими в их основе аутоиммунными заболеваниями.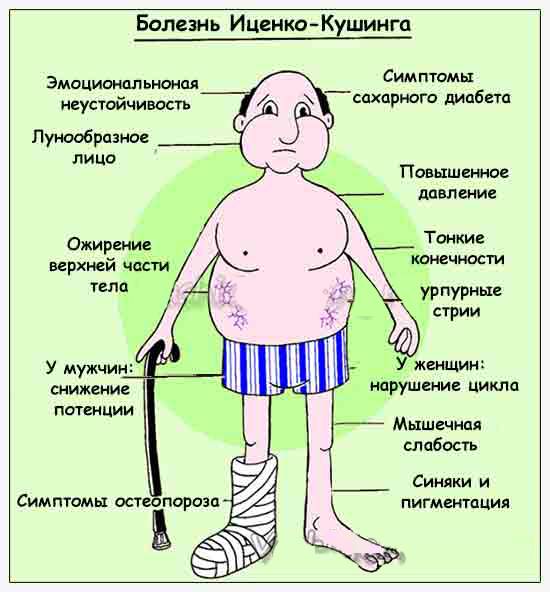 Другие предопределяющие факторы могут включать:
Другие предопределяющие факторы могут включать:
Диагноз различных заболеваний надпочечников может различаться в каждом конкретном случае. Тем не менее, первоначальный процесс обычно начинается с разговора с лечащим врачом о симптомах, которые вы испытываете. Ведение журнала конкретных симптомов и времени их возникновения может лучше помочь вашему лечащему врачу в диагностике, мониторинге и лечении заболеваний надпочечников.
После обсуждения симптомов врач может назначить анализ крови для проверки уровня калия и натрия. Они также могут проводить визуализацию, в том числе МРТ или компьютерную томографию, которые могут выявить потенциальные опухоли, вздутие живота или другие проблемы, связанные с заболеваниями надпочечников.
Лечение заболеваний надпочечников, при которых опухоли проявляются либо в самих железах, либо в гипофизе, обычно включает хирургическое вмешательство.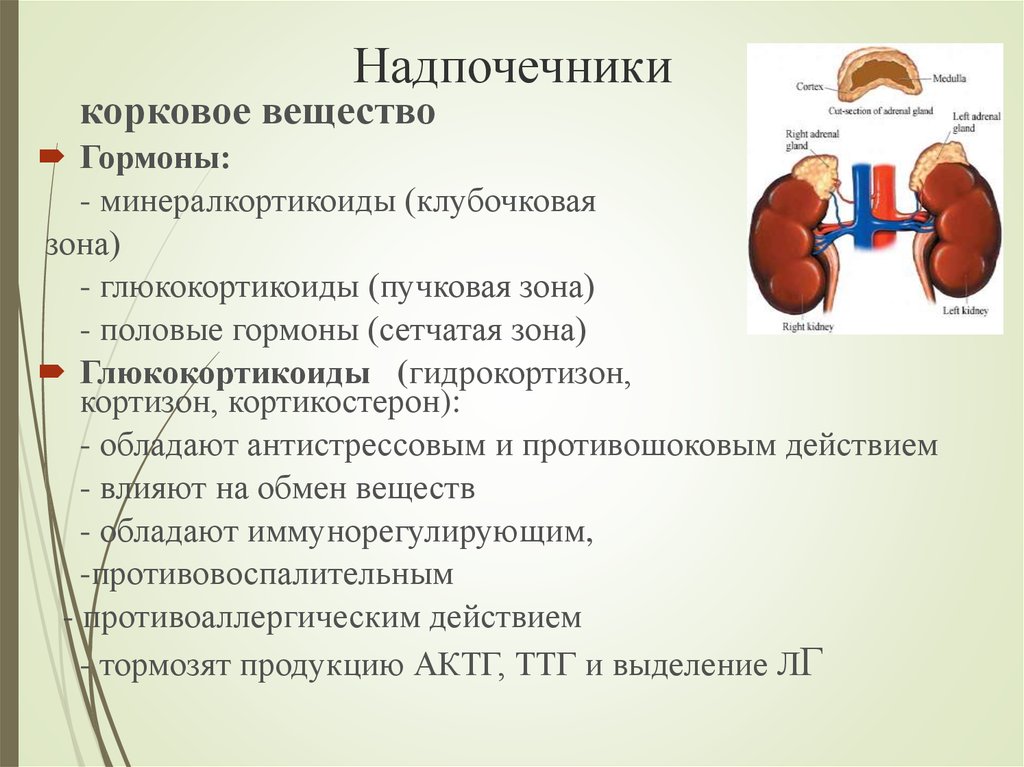 Операция может быть минимально инвазивной в зависимости от размера или тяжести опухоли. Плюсы этого лечения включают точное, полное удаление указанных опухолей, и пациенты могут не нуждаться в дополнительных операциях. Обратной стороной операции могут быть факторы риска, в том числе инфекция и время восстановления.
Операция может быть минимально инвазивной в зависимости от размера или тяжести опухоли. Плюсы этого лечения включают точное, полное удаление указанных опухолей, и пациенты могут не нуждаться в дополнительных операциях. Обратной стороной операции могут быть факторы риска, в том числе инфекция и время восстановления.
Гормональная супрессия или заместительная терапия предлагает облегчение тем, кто страдает от болезни Аддисона или болезни Кушинга. Пациентам с болезнью Аддисона врач может прописать ежедневные лекарства, которые дополняют естественную выработку гормонов надпочечниками. Отказ от приема этого лекарства может привести к надпочечниковому кризису. Люди с болезнью Кушинга могут принимать лекарства, которые помогают подавить перепроизводство гормонов. Многие добились успеха в лечении расстройств надпочечников с помощью препаратов, связанных с гормонами, и продолжают вести счастливую здоровую жизнь. Однако для некоторых лекарства, отпускаемые по рецепту, могут быть дорогими или могут вызывать другие симптомы, связанные с конкретным лекарством.