2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
1. Министерство здравоохранения Российской Федерации. Временные методические рекомендации: Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19). Версия 7 (03.06.2020). Доступно на: https://static-0.rosminzdrav.ru/system/attachments/attaches/000/050/584/original/03062020_%D0%9CR_COVID-19_v7.pdf
2. Baig A.M. Khaleeq A., Ali U. et al. Evidence of the COVID-19 virus targeting the CNS: tissue distribution, host–virus interaction, and proposed neurotropic mechanisms. ACS Chem. Neurosci. 2020; 11 (7): 995–998. DOI: 10.1021/acschemneuro.0c00122.
3. Behzadi M.A., Leyva-Grado V.H. Overview of current therapeutics and novel candidates against influenza, respiratory syncytial virus, and Middle East respiratory syndrome coronavirus infections. Front. Microbiol. 2019; 10: 1327. DOI: 10.3389/fmicb.2019.01327.
4. Covernment of Canada. Coronavirus disease (COVID-19): Symptoms and treatment. Available at: https://www.canada.ca/en/public-health/services/diseases/2019-novel-coronavirus-infection/symptoms.html
5. CDC: Center for Disease Control and Prevention. Coronavirus disease 2019. Available at: https://www.cdc.gov/coronavirus/2019-ncov/index.html
6. Chen N., Zhou M., Dong X. et al. Epidemiological and clinical characteristics of 99 cases of 2019 novel coronavirus pneumonia in Wuhan, China: a descriptive study. Lancet. 2020; 395 (10223): 507–513. DOI: 10.1016/S0140-6736(20)30211-7.
7. Nici L., Donner C., Wouters E. et al. American Thoracic Society/European Respiratory Society statement on pulmonary rehabilitation. Am. J. Respir. Crit. Care Med. 2006; 173(12): 1390–1413. DOI: 10.1164/rccm.200508-1211st.
8. Global Initiative for Chronic Obstructive Lung Disease. Global Strategy for the Diagnosis, Management and Prevention of Chronic Obstructive Pulmonary Disease. Update 2013. Available at: https://goldcopd.org/
9. Исаев Г.Г. Физиология дыхательных мышц. В кн.: Бреслав И.С., Исаев Г.Г., ред. Физиология дыхания. СПб: Наука; 1994: 178–197.
В кн.: Бреслав И.С., Исаев Г.Г., ред. Физиология дыхания. СПб: Наука; 1994: 178–197.
10. McConnell A. Breathe Strong Perform Better. Human Kinetics; 2011.
11. American Thoracic Society/European Respiratory Society. ATS/ERS statement on respiratory muscle testing. Am. J. Respir. Crit. Care Med. 2002; 166 (4): 518–624. DOI: 10.1164/rccm.166.4.518.
12. Black L.F., Hyatt R.E. Maximal inspiratory pressures: normal values and relationship to age and sex. Am. Rev. Respir. Dis. 1969; 99: 696–702.
13. Caine M.P., McConnell A.K. Development and evaluation of a pressure threshold inspiratory muscle trainer for use in the context of sports performance. J. Sports Engineer. 2000; 3 (3): 149–159. DOI: 10.1046/j.1460-2687.2000.00047.x.
14. Edwards A.M., Wells C., Butterly R. Concurreny inspiratory muscle and cardiovascular training differentially improves both perceptions of effort and 5000 m running performance compared with cardiovascular training alone. Br. J. Sports Med. 2004; 42 (10): 523–527. DOI: 10.1136/bjsm.2007.045377.
2004; 42 (10): 523–527. DOI: 10.1136/bjsm.2007.045377.
15. Enright S.J., Unnithan V.B., Heward C. et al. Effect of high-intensity inspiratory muscle training on lung volumes, diaphragm thickness, and exercise capacity in subjects who are healthy. Phys. Ther. 2006; 86 (3): 345–354. DOI: 10.1093/ptj/86.3.345.
16. Epstein S.K. An overview of respiratory muscle function. Clin. Chest. Med. 1994; 15 (4): 619–639.
17. Gregory C.M., Bickel C.S. Recruitment pattern in Himan skeletal muscle during electrical stimulation. Phys. Ther. 2005; 85 (4): 358–364. DOI: 10.1093/ptj/85.4.358.
18. Requena Sánchez B., Padial Puche P., Gonzalez-Badillo J.J. Percutaneous electrical stimulation in strength training: an update. J. Strength Cond. Res. 2005; 19 (2): 438–441.
19. Geddes E.L., O’Brien K., Reid W.D. et al. Inspiratory muscle training in adults with chronic obstructive pulmonary disease: an update of a systematic review. Respir. Med. 2008; 102 (12): 1715–1729. DOI: 10.1016/j. rmed.2008.07.005.
rmed.2008.07.005.
20. Gosselink R., De Vos J., van den Heuvel S.P. et al. Impact of inspiratory muscle training in patients with COPD: what is the evidence? Eur. Respir. J. 2011; 37 (2): 416–425. DOI: 10.1183/09031936.00031810.
21. O’Brien K., Geddes E.L., Reid W.D. et al. Inspiratory muscle training compared with other rehabilitation interventions in chronic obstructive pulmonary disease: A systematic review update. J. Cardiopulm. Rehabil. Prev. 2008; 28 (2): 128–141. DOI: 10.1097/01.hcr.0000314208.40170.00.
22. Lötters F., van Tol B., Kwakkel G. et al. Effects of controlled inspiratory muscle training in patients with COPD: a meta-analysis. Eur. Respir. J. 2002; 20 (3): 570–576. DOI: 10.1183/09031936.02.00237402.
23. Hill K., Jenkins S.C., Philippe D.L. et al. High-intensity inspiratory muscle training in COPD. Eur. Respir. J. 2006; 27 (6): 1119–1128.
24. Meshcheriakova N., Belevskiy A., Cherniak A. et al. Threshold PEP and IMT devices (PID) for COPD patient respiratory training. Eur. Respir. J. [Abstracts 16 th ERS Annual Congress. Munich, Germany, 2–6 September, 2006]. 2006; 28 (Suppl. 50): S553.
Eur. Respir. J. [Abstracts 16 th ERS Annual Congress. Munich, Germany, 2–6 September, 2006]. 2006; 28 (Suppl. 50): S553.
25. Kempainen R.R., Milla C., Duniz J. et al. Comparison of setting used for high-freguency chest-wall compression in cyctic fibrosis. Respir. Care. 2010; 55 (6): 782–783.
26. Allan J.S., Garrity G.M., Donahue D.M. High-freguency chest-wall compression during the 48 hours following thoracic surgery. Respir. Care. 2009; 54 (3): 340–343.
27. Nicolini A., Cardini F., Landucci N. et al. Effectiveness of treatment with high-frequency chest wall ascillation in patients with bronchiectasis. BMC Pulm. Med. 2013; 13 (1): 21. DOI: 10.1186/1471-2466-13-21.
28. Gloeck R., Heinzeimann I., Baeuerle S. et al. Effects of whole body vibration in patients with chronic obstructive pulmonary disease: A randomized controlled trial. Respir. Med. 2012; 106 (1): 75–83. DOI: 10.1016/j.rmed.2011.10.021.
29. Brugliera L., Spina A., Castellazzi P. et al. Rehabilitation of COVID-19 patients. J. Rehabil. Med. 2020; 52 (4): jrmo00046. DOI: 10.2340/16501977-2678.
J. Rehabil. Med. 2020; 52 (4): jrmo00046. DOI: 10.2340/16501977-2678.
30. Bryant M.S., Fedson S.E., Sharafkhaneh A. Using telehealth cardiopulmonary rehabilitation during the COVID-19 pandemic. J. Med. Syst. 2020; 44 (7): 125. DOI: 10.1007/s10916-020-01593-8.
31. De Biase S., Cook L., Skelton D.A. et al. The COVID-19 rehabilitation pandemic. Age Ageing. 2020; 49 (5): 696–700. DOI: 10.1093/ageing/afaa118.
32. Bettger J.P., Thoumi A., Marguevich W. et al. COVID-19: maintain essential rehabilitation services across the care continuum. BMJ Glob. Heath. 2020; 5 (5): e002670. DOI: 10.1136/bmjgh-2020-002670.
33. Carda S., Invernizzi M., Bavikatte G. The role of physical and rehabilitation medicine in the COVID-19 pandemic: The clinician’s view. Ann. Phys. Rehabil. Med. 2020; 99 (6): 459–463. DOI: 10.1097/phm.0000000000001452.
Главная/Программа комплексной реабилитации после COVID-19
Почему стоитпройти реабилитацию? С COVID-19 столкнулся практически каждый из нас: кто-то болел сам, а у кого-то близкие. 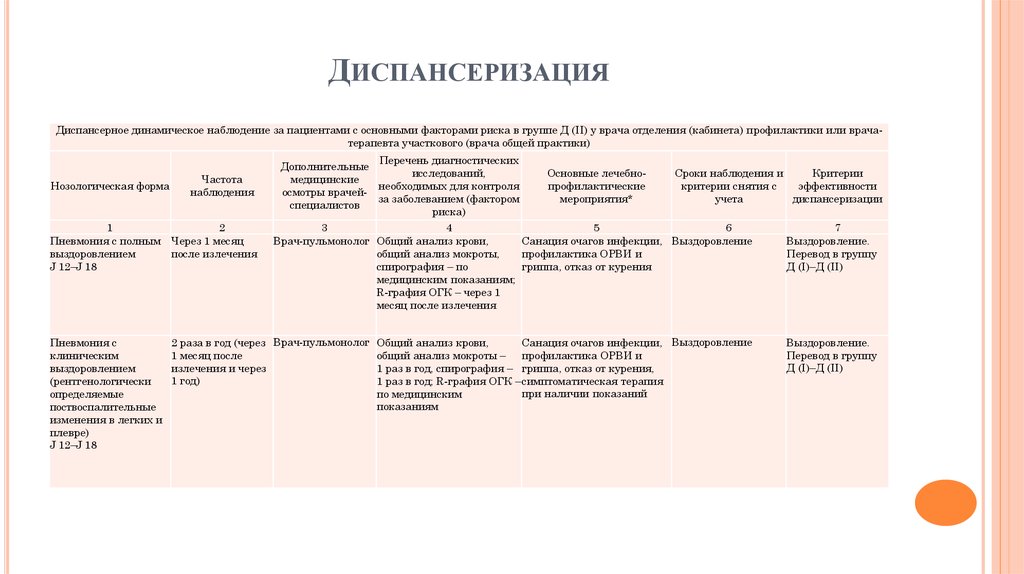 Коварный вирус сильно влияет не только на наше физическое состояние, но и на психику. Коварный вирус сильно влияет не только на наше физическое состояние, но и на психику. Специалисты ФГБУ «НМИЦ эндокринологии» сделают все возможное, чтобы восстановить ваше здоровье и вернуть вас ОСТАВИТЬ ЗАЯВКУ | |
С какими симптомами нужна реабилитация?
| |
Комплексный подходи слаженная работа специалистов ФГБУ «НМИЦ эндокринологии» помогут вам:
Результат прохождения программы реабилитации — улучшение качества жизни. | |
| Программа состоит из двух этапов, длительность которых 10 дней ФГБУ НМИЦ Эндокринологии оставляет за собой право отказать в проведении программы реабилитации после COVID-19 | |
1 этап. Первичная диагностика Специалисты Центра проведут полное обследование,
| |
2 этап. Индивидуальная программа реабилитации Индивидуальная программа реабилитации На основе проведенных исследований врачи подготовят для вас | |
| Восстановительную программу в Центре вы можете получить:
| |
| Амбулаторно | 2-местная палата | 1-местная палата | Апартаменты |
1. Wang C, Horby PW, Hayden FG, Gao GF. Новая вспышка коронавируса, вызывающая глобальную озабоченность в области здравоохранения. Ланцет 2020; 395: 470–473. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Wang C, Horby PW, Hayden FG, Gao GF. Новая вспышка коронавируса, вызывающая глобальную озабоченность в области здравоохранения. Ланцет 2020; 395: 470–473. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2. Всемирная организация здравоохранения (ВОЗ) . Заявление ВОЗ о случаях COVID-19, превышающих 100 000. Женева: ВОЗ. [по состоянию на 12 марта 2020 г.]. Доступно по адресу: https://www.who.int/news-room/detail/07-03-2020-who-statementon-cases-of-covid-19.превышает 100-000 [обновлено 7 марта 2020 г.]. [Google Scholar]
3. Guo YR, Cao QD, Hong ZS, Tan YY, Chen SD, Jin HJ и др.. Происхождение, передача и клиническая терапия вспышки коронавирусной болезни 2019 (COVID-19) – обновленная информация о статусе. Мил Мед Рез 2020; 7: 11. [Бесплатная статья PMC] [PubMed] [Google Scholar]
4. Zhu N, Zhang D, Wang W, Li X, Yang B, Song J и др.. Китайская группа по расследованию и исследованию нового коронавируса. Новый коронавирус от пациентов с пневмонией в Китае, 2019 г.. N Engl J Med 2020; 382: 727–733. [Бесплатная статья PMC] [PubMed] [Google Scholar]
N Engl J Med 2020; 382: 727–733. [Бесплатная статья PMC] [PubMed] [Google Scholar]
5. Джованетти М., Бенвенуто Д., Ангелетти С., Чиккоцци М. Первые два случая 2019-nCoV в Италии: откуда они? Джей Мед Вирол 2020: 92: 518–521. [Бесплатная статья PMC] [PubMed] [Google Scholar]
6. Li Q, Guan X, Wu P, Wang X, Zhou L, Tong Y и др. Динамика ранней передачи нового коронавируса в Ухане, Китай. инфицированная пневмония. N Engl J Med 2020; 382: 1199–1207. [Бесплатная статья PMC] [PubMed] [Google Scholar]
7. Rothe C, Schunk M, Sothmann P, Bretzel G, Froeschl G, Wallrauch C и др. Передача инфекции 2019-nCoV от бессимптомного контакта в Германии. N Engl J Med 2020; 382: 970–971. [Бесплатная статья PMC] [PubMed] [Google Scholar]
8. Jin YH, Cai L, Cheng ZS, Cheng H, Deng T, Fan YP и др.. Для больницы Чжуннань Уханьского университета Управление и исследование нового коронавируса Команда, глава доказательной медицины Китайской международной ассоциации обмена и продвижения медицины и здравоохранения (CPAM). Краткое руководство по диагностике и лечению 2019 г.пневмония, инфицированная новым коронавирусом (2019-nCoV) (стандартная версия). Мил Мед Рез 2020; 7: 4. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Краткое руководство по диагностике и лечению 2019 г.пневмония, инфицированная новым коронавирусом (2019-nCoV) (стандартная версия). Мил Мед Рез 2020; 7: 4. [Бесплатная статья PMC] [PubMed] [Google Scholar]
9. Chan JF, Yuan S, Kok KH, To KK, Chu H, Yang J и др. Семейный кластер пневмонии, связанный с Новый коронавирус 2019 года, указывающий на передачу от человека к человеку: исследование семейного кластера. Ланцет 2020; 395: 514–523. [Бесплатная статья PMC] [PubMed] [Google Scholar]
10. Chen N, Zhou M, Dong X, Qu J, Gong F, Han Y и др.. Эпидемиологические и клинические характеристики 99 случаев новой коронавирусной пневмонии 2019 года в Ухане, Китай: описательное исследование. Ланцет 2020; 395: 507–513. [Бесплатная статья PMC] [PubMed] [Google Scholar]
11. Velavan TP, Meyer CG. Эпидемия COVID-19. Троп Мед Инт Здоровье 2020; 25: 278–280. [Бесплатная статья PMC] [PubMed] [Google Scholar]
12. Chung M, Bernheim A, Mei X, Zhang N, Huang M, Zeng X и др. Особенности компьютерной томографии нового коронавируса 2019 года (2019-nCoV) . Радиология 2020; 295: 202–207. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Радиология 2020; 295: 202–207. [Бесплатная статья PMC] [PubMed] [Google Scholar]
13. Guan WJ, Ni ZY, Hu Y, Liang WH, Ou CQ, He JX и др. Клинические характеристики коронавирусной болезни 2019 года в Китае. N Engl J Med 2020; 382: 1708–1720. [Бесплатная статья PMC] [PubMed] [Google Scholar]
14. Всемирная организация здравоохранения (ВОЗ) . Клиническое ведение тяжелой острой респираторной инфекции при подозрении на новую коронавирусную (nCoV) инфекцию. Женева: ВОЗ. [по состоянию на 28 января 2020 г.]. Доступно по адресу: https://www.who.int/publicationsdetail/clinical-management-of-severe-acuterespiratory-infection-when-novelcoronavirus-(ncov)infection-is-suspected [Google Scholar]
15. Wang D, Hu B, Hu C, Zhu F, Liu X, Zhang J и др. Клинические характеристики 138 госпитализированных пациентов с новой коронавирусной пневмонией 2019 года в Ухане, Китай. ДЖАМА 2020; 323: 1061–1069. [Бесплатная статья PMC] [PubMed] [Google Scholar]
16. Yang X, Yu Y, Xu J, Shu H, Xia J, Liu H и др. Клиническое течение и исходы у пациентов с SARSCoV-2 в критическом состоянии пневмония в Ухане, Китай: одноцентровое ретроспективное обсервационное исследование. Ланцет Респир Мед 2020; 8: 475–481. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Клиническое течение и исходы у пациентов с SARSCoV-2 в критическом состоянии пневмония в Ухане, Китай: одноцентровое ретроспективное обсервационное исследование. Ланцет Респир Мед 2020; 8: 475–481. [Бесплатная статья PMC] [PubMed] [Google Scholar]
17. Болдрини П., Бернетти А., Фиоре П. Исполнительный комитет SIMFER и комитет SIMFER по международным делам. Влияние вспышки COVID-19 на реабилитационные услуги и деятельность врачей физической и реабилитационной медицины (ФРМ) в Италии. Официальный документ Итальянского общества PRM (SIMFER). Eur J Phys Rehabil Med 2020; 56: 316–318. [PubMed] [Google Scholar]
18. Брульера Л., Спина А., Кастеллацци П., Чимино П., Теттаманти А., Худайер Э. и др.. Реабилитация COVID-19пациенты. J Rehabil Med 2020; 52: 1–3. [PubMed] [Google Scholar]
19. Иноуэ С., Хатакеяма Дж., Кондо Ю., Хифуми Т., Сакурамото Х., Кавасаки Т. и др. Синдром после интенсивной терапии: его патофизиология, профилактика и будущие направления. Острая медицинская хирургия 2019; 6: 233–246.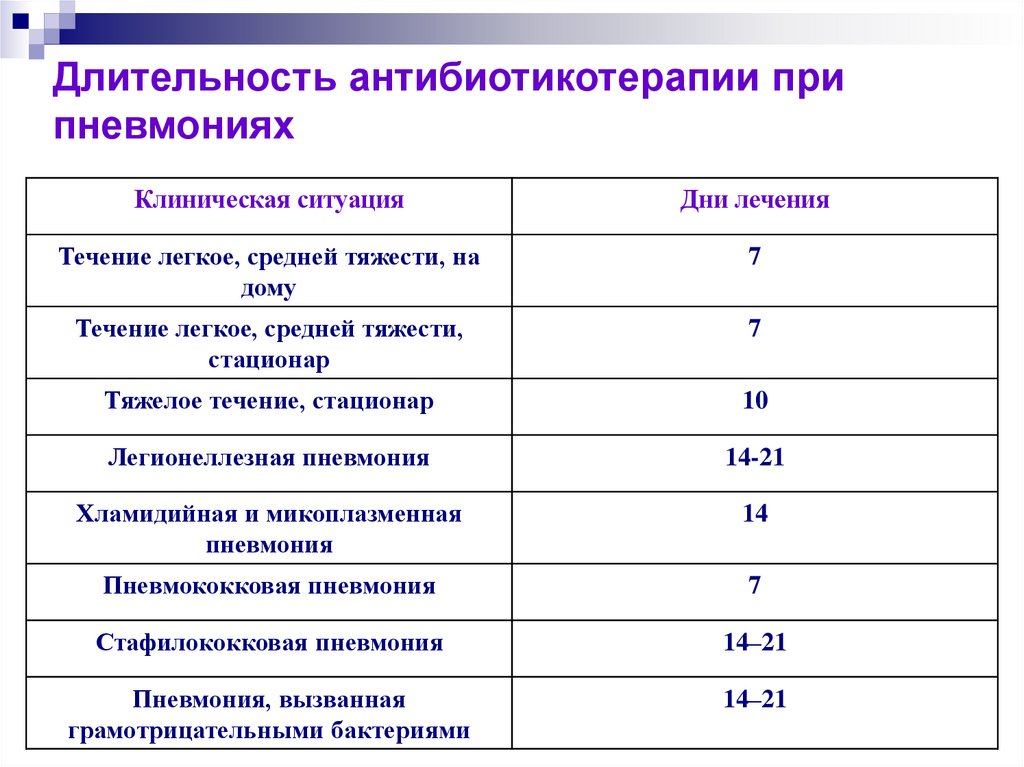 [Бесплатная статья PMC] [PubMed] [Google Scholar]
[Бесплатная статья PMC] [PubMed] [Google Scholar]
20. Симпсон Р., Робинсон Л. Реабилитация после критического заболевания у людей с инфекцией COVID-19. Am J Phys Med Rehabil 2020; 99: 470–474. [Бесплатная статья PMC] [PubMed] [Google Scholar]
21. Li YC, Bai WZ, Hashikawa T. Нейроинвазивный потенциал SARS-CoV2 может играть роль в развитии дыхательной недостаточности у пациентов с COVID-19. Джей Мед Вирол 2020; 92: 552–555. [Бесплатная статья PMC] [PubMed] [Google Scholar]
22. Coraci D, Fusco A, Frizziero A, Giovannini S, Biscotti L, Padua L. Глобальные подходы к решению глобальных проблем: возможная поддержка реабилитации при лечении COVID -19. Джей Мед Вирол 2020; 92: 1739–1740. [Бесплатная статья PMC] [PubMed] [Google Scholar]
23. Mao L, Jin H, Wang M, Hu Y, Chen S, He Q и др.. Неврологические проявления госпитализированных пациентов с коронавирусной болезнью 2019 г. в Ухане, Китай. ДЖАМА Нейрол 2020; 77: 683–690. [Бесплатная статья PMC] [PubMed] [Google Scholar]
24. Wu Y, Xu X, Chen Z, Duan J, Hashimoto K, Yang L и др. Поражение нервной системы после заражения COVID-19 и другими коронавирусами . Мозг Поведение Иммунитет 2020; 87: 18–22. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Wu Y, Xu X, Chen Z, Duan J, Hashimoto K, Yang L и др. Поражение нервной системы после заражения COVID-19 и другими коронавирусами . Мозг Поведение Иммунитет 2020; 87: 18–22. [Бесплатная статья PMC] [PubMed] [Google Scholar]
25. Маджид М., Сафави-Наейни П., Соломон С.Д., Вардени О. Потенциальное воздействие коронавирусов на сердечно-сосудистую систему: обзор. ДЖАМА Кардиол 2020; 5: 831–840. [PubMed] [Академия Google]
26. Beyrouti R, Adams ME, Benjamin L, Cohen H, Farmer SF, Goh YY и др. Характеристики ишемического инсульта, связанного с COVID-19. J Neurol Нейрохирург Психиатрия 2020; 91: 889–891. [Бесплатная статья PMC] [PubMed] [Google Scholar]
27. Carda S, Invernizzi M, Bavikatte G, Bensmaïl D, Bianchi F, Deltombe T, Draulans N, Esquenazi A, Francisco GE, Gross R, Jacinto LJ, Moraleda Перес С., О'Делл М.В., Рибай Р., Вердуско-Гутьеррес М., Виссел Дж., Молтени Ф. Роль физической и реабилитационной медицины при COVID-19Пандемия: взгляд врача. Энн Физ Реабилит Мед 2020; 63: 554–556. [Бесплатная статья PMC] [PubMed] [Google Scholar]
[Бесплатная статья PMC] [PubMed] [Google Scholar]
28. Moher D, Liberati A, Tetzlaff J, Altman DG; Группа ПРИЗМА. Предпочтительные элементы отчетности для систематических обзоров и метаанализов: заявление PRISMA. БМЖ 2009 г.; 339: б2535. [Бесплатная статья PMC] [PubMed] [Google Scholar]
29. Чун-Хуат Кох Г., Хёниг Х. Как реабилитационное сообщество должно подготовиться к 2019-nCoV? Arch Phys Med Rehabil 2020; 101: 1068–1071. [Бесплатная статья PMC] [PubMed] [Google Scholar]
30. Педерсини П., Корбеллини С., Вильяфанье Дж.Х. Реакция итальянских физиотерапевтов на новую чрезвычайную ситуацию COVID-19. Физ Тер 2020; 100: 1049–1051. [Бесплатная статья PMC] [PubMed] [Google Scholar]
31. Негрини С., Ферриеро Г., Кикенс С., Болдрини П. Реабилитация перед вызовами эпидемии Covid-19 в режиме реального времени. Eur J Phys Rehabil Med 2020; 56: 313–315. [PubMed] [Google Scholar]
32. Boldrini P, Kiekens C, Bargellesi S, Brianti R, Galeri S, Lucca L и др. Первое влияние на услуги и их подготовку. «Мгновенная статья с мест» о реабилитационных ответах на Covid-19чрезвычайное происшествие. Eur J Phys Rehabil Med 2020; 56: 319–322. [PubMed] [Google Scholar]
«Мгновенная статья с мест» о реабилитационных ответах на Covid-19чрезвычайное происшествие. Eur J Phys Rehabil Med 2020; 56: 319–322. [PubMed] [Google Scholar]
33. Трегер И., Луцкий Трегер Л., Фридман А. Организация перевода острых больных в реабилитационные службы во время кризиса COVID-19. Eur J Phys Rehabil Med 2020; 56: 366. [PubMed] [Google Scholar]
34. Ceravolo MG, De Sire A, Andrenelli E, Negrini F, Negrini S. Систематический быстрый «живой» обзор потребностей в реабилитации в связи с covid-19: обновление до 31 марта 2020. Евро J Phys Rehabil Med 2020; 56: 347–353. [PubMed] [Академия Google]
35. Балкая И.Ю., Фернандес Дж.А., Гергис В., Канер М.Т., Ламанья М., Лекшминараянан А. и др.. Когда физическая медицина и реабилитация стали медициной – жизнь во времена COVID-19. Am J Phys Med Rehabil 2020; 99: 480–481. [Бесплатная статья PMC] [PubMed] [Google Scholar]
36. Гиткинд А.И., Левин С., Доле С., Гербольд Дж., Томас М., О-Парк М. и др.. Переопределение путей неотложной реабилитации во время COVID-19 кризис. ПМ Р 2020; 12: 837–841. [Бесплатная статья PMC] [PubMed] [Google Scholar]
ПМ Р 2020; 12: 837–841. [Бесплатная статья PMC] [PubMed] [Google Scholar]
37. Stam HJ, Stucki G, Bickenbach J. Covid-19 и постинтенсивный синдром: призыв к действию. J Rehabil Med 2020; 52: jrm00044. [PubMed] [Google Scholar]
38. Wainwright TW, Low M. Помимо неотложной помощи: почему совместное самоуправление должно быть неотъемлемой частью путей реабилитации пациентов с COVID-19. J Rehabil Med 2020; 52: jrm00055. [PubMed] [Google Scholar]
39. Вигорито С., Фаджиано П., Муредду Г.Ф. Пандемия COVID-19: какие последствия для кардиореабилитации? Monaldi Arch Chest Dis 2020; 90. [PubMed] [Google Scholar]
40. Dalal H, Taylor RS, Greaves C, Doherty PJ, McDonagh ST, van Beurden SB, Purcell C; Исследовательская группа REACH-HF. Переписка с EJPC в ответ на документ с изложением позиции Ambrosetti M et al. 2020: Сердечно-сосудистая реабилитация и COVID-19: необходимость сохранения доступа к научно обоснованным услугам, не выходя из дома. Eur J Prev Cardiol 2020. апр 28: 2047487320923053. [Бесплатная статья PMC] [PubMed] [Google Scholar]
апр 28: 2047487320923053. [Бесплатная статья PMC] [PubMed] [Google Scholar]
41. Бабу А.С., Арена Р., Оземек С., Лави С.Дж. COVID-19: время, когда альтернативные модели кардиологической реабилитации выходят на первый план. Кан Джей Кардиол 2020; 36: 792–794. [Бесплатная статья PMC] [PubMed] [Google Scholar]
42. Томас Э., Галлахер Р., Грейс С.Л. Перспективная кардиологическая реабилитация: переход к услугам телездравоохранения во время COVID-19. Eur J Prev Cardiol 2020. апр 23: 2047487320922926. [Бесплатная статья PMC] [PubMed] [Google Scholar]
43. Yeo TJ, Wang YL, Low TT. Имейте сердце во время кризиса COVID-19: аргументы в пользу кардиореабилитации перед лицом продолжающейся пандемии. Eur J Prev Cardiol 2020; 27:903–905. [Бесплатная статья PMC] [PubMed] [Google Scholar]
44. Негрини С., Кикенс С., Бернетти А., Капеччи М., Сераволо М.Г., Лавецци С. и др.. Телемедицина от исследований к практике во время пандемии. «Мгновенная статья с мест» о реабилитационных ответах на чрезвычайную ситуацию Covid-19.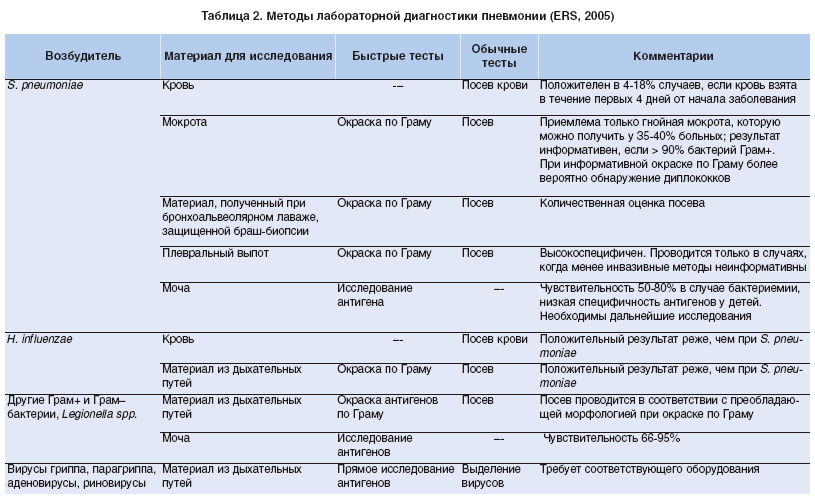 Eur J Phys Rehabil Med 2020; 56: 327–330 [PubMed] [Google Scholar]
Eur J Phys Rehabil Med 2020; 56: 327–330 [PubMed] [Google Scholar]
45. Prada V, Bellone E, Schenone A, Grandis M. Подозрение на инфекцию SARS-Cov-2 у пациента Шарко-Мари-Тута, проходящего послеоперационную реабилитацию: значение телереабилитации для оценки и продолжения лечения. Int J Rehabil Res 2020; 43: 285–286. [Бесплатная статья PMC] [PubMed] [Google Scholar]
46. Shanthanna H, Strand NH, Provenzano DA, Lobo CA, Eldabe S, Bhatia A и др. Уход за пациентами с болью во время пандемии COVID-19: согласованные рекомендации международной группы экспертов. Анестезия 2020; 75: 935–944. [Бесплатная статья PMC] [PubMed] [Google Scholar]
47. Solé G, Salort-Campana E, Pereon Y, Stojkovic T, Wahbi K, Cintas P, et al. Руководство по уходу за нервно-мышечными пациентами во время COVID Вспышка пандемии -19 от Французской сети редкой медицинской помощи при нервно-мышечных заболеваниях. Преподобный Нейрол (Париж). 2020; 176: 507–515. [Бесплатная статья PMC] [PubMed] [Google Scholar]
48. McNeary L, Maltser S, Verduzco-Gutierrez M. Навигация по коронавирусной болезни 2019 (Covid-19) в физиатрии: отчет CAN для стационарных реабилитационных учреждений. ПМ Р 2020; 12: 512–515. [PubMed] [Google Scholar]
McNeary L, Maltser S, Verduzco-Gutierrez M. Навигация по коронавирусной болезни 2019 (Covid-19) в физиатрии: отчет CAN для стационарных реабилитационных учреждений. ПМ Р 2020; 12: 512–515. [PubMed] [Google Scholar]
49. Yang F, Liu N, Hu JY, Wu LL, Su GS, Zhong NS и др.. Руководство по легочной реабилитации по принципу 4S для пациентов, инфицированных новым коронавирусом 2019 г. (2019 г.). -ncov). Чжунхуа Цзе Хе Хе Ху Си За Чжи 2020; 43: 180–182. [PubMed] [Академия Google]
50. Zhao HM, Xie YX, Wang C. Рекомендации по респираторной реабилитации у взрослых с COVID-19. Chin Med J (Англия) 2020; 133: 1595–1602. [Бесплатная статья PMC] [PubMed] [Google Scholar]
51. Li J. Эффект и просвещение реабилитационной медицины в лечении COVID-19. Eur J Phys Rehabil Med 2020; 56: 335–338. [PubMed] [Google Scholar]
52. Bajwah S, Wilcock A, Towers R, Costantini M, Bausewein C, Simon ST и др.. Управление потребностями в поддерживающей помощи для лиц, пострадавших от COVID-19. Евр Респир J 2020; 55: 2000815. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Евр Респир J 2020; 55: 2000815. [Бесплатная статья PMC] [PubMed] [Google Scholar]
53. Борг К., Стам Х. От редакции: Covid-19 и физическая и реабилитационная медицина. J Rehabil Med 2020; 52: jrm00045. [PubMed] [Google Scholar]
54. Чалер Дж., Хиль-Фрагуас Л., Гомес-Гарсия А., Лаксе С., Луна-Кабрера Ф., Льявона Р. и др.. Воздействие вспышки коронавирусной болезни 2019 г. (covid-19) о реабилитационных услугах и деятельности врачей физической медицины и реабилитации (PM&R): перспективы из испанского опыта. Eur J Phys Rehabil Med 2020; 56: 369–371. [PubMed] [Google Scholar]
55. Кикенс С., Болдрини П., Андреоли А., Авесани Р., Гамна Ф., Гранди М. и др.. Реабилитация и лечение органов дыхания в острой и ранней послеострой фазе. «Мгновенная статья с мест» о реабилитационных ответах на чрезвычайную ситуацию Covid-19. Eur J Phys Rehabil Med 2020; 56: 323–326. [PubMed] [Google Scholar]
56. Томас П., Болдуин С., Биссетт Б., Боден И., Госселинк Р., Грейнджер С.Л.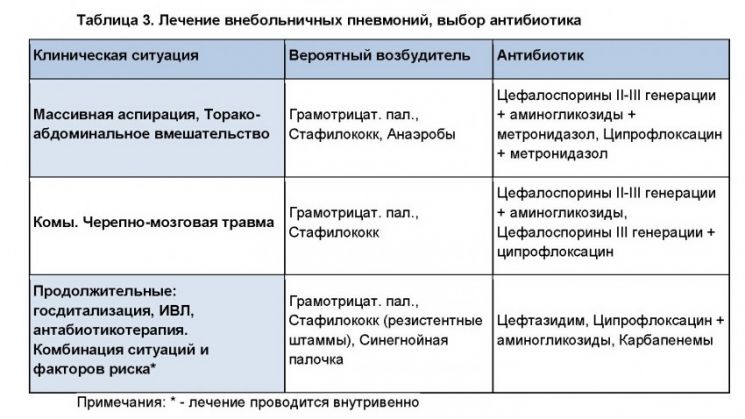 и др. Физиотерапевтическое лечение COVID-19 в условиях стационара неотложной помощи: рекомендации по клинической практике. Дж. Физиотер 2020; 66: 73–82. [Бесплатная статья PMC] [PubMed] [Google Scholar]
и др. Физиотерапевтическое лечение COVID-19 в условиях стационара неотложной помощи: рекомендации по клинической практике. Дж. Физиотер 2020; 66: 73–82. [Бесплатная статья PMC] [PubMed] [Google Scholar]
57. Смит Дж. М., Ли А. С., Железник Х., Коффи Скотт Дж. П., Фатима А., Нидхэм Д. М. и др.. Домашнее и общественное физиотерапевтическое лечение взрослых с синдромом после интенсивной терапии. Физ Тер 2020; 100: 1062–1073. [Бесплатная статья PMC] [PubMed] [Google Scholar]
58. Masiero S, Maccarone MC, Agostini F. Санаторно-курортная медицина может быть подходящей средой для восстановления инвалидности у пациентов с отрицательным результатом теста на COVID-19, выписанных из больницы? Задача на будущее. Int J Биометеорол 2020; 64: 1807–1809. [Бесплатная статья PMC] [PubMed] [Google Scholar]
История болезни: У госпитализированных пациентов, перенесших заболевание SARS-коронавирус-2 19 (COVID-19), наблюдалась высокая распространенность мышечной слабости и снижения физической работоспособности. Цели: Целью данного исследования было оценить эффективность легочной реабилитации у этих субъектов в реальных условиях. Методы: Ретроспективный анализ данных пациентов, выздоравливающих от COVID-19, в том числе нуждающихся в искусственной вентиляции легких или оксигенотерапии, последовательно госпитализированных в стационарную программу легочной реабилитации в период с 1 апреля по 15 августа 2020 г. Короткая батарея физической активности ( SPPB: первичный результат), индекс Бартеля (BI) и шестиминутная прогулка были оценены как показатели результата. Результаты: Были проанализированы данные 140 пациентов. После реабилитации у пациентов наблюдалось улучшение SPPB {от: (медиана [МКР]) 0,5 (0–7) до 7 (4–10), p < 0,001} и BI (от 55 [30–90] до 95 [65–100], p < 0,001), а также по другим оцениваемым показателям исхода. Доля больных, не способных при поступлении стоять, вставать со стула и ходить, достоверно уменьшилась ( p < 0,00).
Цели: Целью данного исследования было оценить эффективность легочной реабилитации у этих субъектов в реальных условиях. Методы: Ретроспективный анализ данных пациентов, выздоравливающих от COVID-19, в том числе нуждающихся в искусственной вентиляции легких или оксигенотерапии, последовательно госпитализированных в стационарную программу легочной реабилитации в период с 1 апреля по 15 августа 2020 г. Короткая батарея физической активности ( SPPB: первичный результат), индекс Бартеля (BI) и шестиминутная прогулка были оценены как показатели результата. Результаты: Были проанализированы данные 140 пациентов. После реабилитации у пациентов наблюдалось улучшение SPPB {от: (медиана [МКР]) 0,5 (0–7) до 7 (4–10), p < 0,001} и BI (от 55 [30–90] до 95 [65–100], p < 0,001), а также по другим оцениваемым показателям исхода. Доля больных, не способных при поступлении стоять, вставать со стула и ходить, достоверно уменьшилась ( p < 0,00). Выводы: Легочная реабилитация возможна и эффективна у пациентов, выздоравливающих от COVID-19. Наши результаты могут быть полезны для клиницистов, ухаживающих за пациентами, пережившими инфекцию COVID-19.
Выводы: Легочная реабилитация возможна и эффективна у пациентов, выздоравливающих от COVID-19. Наши результаты могут быть полезны для клиницистов, ухаживающих за пациентами, пережившими инфекцию COVID-19.
Пандемия SARS-коронавирус-2 болезни 19 (COVID-19) вызвала серьезные последствия во всем мире: десятки миллионов человек были инфицированы и более 1 миллиона человек пострадали [1]. Приблизительно у 80 % пациентов болезнь протекает в легкой и средней степени тяжести, у 15 % — в тяжелой форме, а у 5 % — в критическом состоянии [2]. Заболевание может вызывать серьезное альвеолярное повреждение, приводящее к гипоксической острой дыхательной недостаточности, требующей ИВЛ в высокой доле случаев [3, 4]. Долгосрочные физические, психологические и когнитивные нарушения как у выживших, так и у их опекунов еще предстоит описать [5]. У госпитализированных пациентов без каких-либо предварительных двигательных ограничений, выздоравливающих от COVID-19наблюдается высокая распространенность мышечной слабости и снижения физической работоспособности [6]. Кроме того, у пациентов, которым требуется пребывание в отделении интенсивной терапии, поражение мышц может быть связано, среди прочего, с системным воспалением, искусственной вентиляцией легких, седацией и длительным постельным режимом [7]. Кроме того, многие власти запретили длительные путешествия и перемещение людей, что также препятствует посещению стационарных или амбулаторных программ легочной реабилитации.
Кроме того, у пациентов, которым требуется пребывание в отделении интенсивной терапии, поражение мышц может быть связано, среди прочего, с системным воспалением, искусственной вентиляцией легких, седацией и длительным постельным режимом [7]. Кроме того, многие власти запретили длительные путешествия и перемещение людей, что также препятствует посещению стационарных или амбулаторных программ легочной реабилитации.
Несмотря на то, что клинические показания и методы легочной реабилитации были предложены международными руководствами и рекомендациями [8-10], переносимость и эффекты таких программ у пациентов, выздоравливающих от COVID-19осталось выяснить. Тем не менее, мы не можем ждать публикации хорошо спланированных рандомизированных контролируемых испытаний, прежде чем начинать эти вмешательства в повседневной клинической практике, поскольку число пациентов с COVID-19 быстро растет с каждым днем. Таким образом, цель этого многоцентрового ретроспективного исследования состояла в том, чтобы сообщить об эффективности легочной реабилитации у субъектов, выздоравливающих от COVID-19, в реальных условиях.
Исследование было одобрено Комитетом по этике Istituti Clinici Scientifici (ICS) Maugeri (CEC 2279; 12 марта 2020 г.). При поступлении в учреждения ИКС пациенты давали информированное согласие на научное использование их данных. Как ретроспективный анализ, исследование не было зарегистрировано.
Это исследование было проведено в базе данных Автоматизированной интегрированной медицинской документации пациентов, выздоровевших от COVID-19 с отрицательным результатом теста ОТ-ПЦР на SARS-CoV-2, последовательно госпитализированных для стационарной легочной реабилитации в период с 1 апреля по 15 августа, 2020 г., в больницы ICS Maugeri в Италии (Бари, Лумеццане, Традате, Павия и Веруно) и специализированные учреждения для легочной реабилитации, диагностики и ухода за постострыми и хроническими субъектами [11, 12]. Пациенты были переведены из отделений интенсивной и субинтенсивной терапии, пульмонологических отделений или общих отделений, где они лечились, в том числе по поводу COVID-19. индуцированная острая дыхательная недостаточность, требующая или не требующая инвазивной или неинвазивной вентиляции (НИВ). Пациенты были госпитализированы в выбранные области и получали лекарственную терапию в соответствии с новой информацией и текущими исследованиями [13]. Один или несколько из следующих препаратов — хлорохин, стероиды и антикоагулянты — были назначены пациентам в дополнение к терапии основных сопутствующих заболеваний. Критериями исключения были стойкий положительный результат теста ОТ-ПЦР и сообщения о предшествующих клинических состояниях, препятствующих активной мобилизации.
индуцированная острая дыхательная недостаточность, требующая или не требующая инвазивной или неинвазивной вентиляции (НИВ). Пациенты были госпитализированы в выбранные области и получали лекарственную терапию в соответствии с новой информацией и текущими исследованиями [13]. Один или несколько из следующих препаратов — хлорохин, стероиды и антикоагулянты — были назначены пациентам в дополнение к терапии основных сопутствующих заболеваний. Критериями исключения были стойкий положительный результат теста ОТ-ПЦР и сообщения о предшествующих клинических состояниях, препятствующих активной мобилизации.
При поступлении были собраны следующие данные: демографические, антропометрические данные, количество и диагностика сопутствующих заболеваний по шкале кумулятивной оценки заболеваемости (CIRS), включая индекс сопутствующих заболеваний (CI) и кумулятивную оценку заболеваемости. Индекс серьезности (SI) [14]. CIRS-CI рассчитывался, присваивая каждому пункту балл от 0 (отсутствие) до 4 (крайне тяжелый), общий балл отражал среднее значение первых 13 пунктов. CIRS-CI был получен по сумме пунктов с оценкой ≥3. Также регистрировались продолжительность пребывания (LoS) в направляющих больницах, использование механической вентиляции, инвазивной или неинвазивной, а также газы артериальной крови.
CIRS-CI был получен по сумме пунктов с оценкой ≥3. Также регистрировались продолжительность пребывания (LoS) в направляющих больницах, использование механической вентиляции, инвазивной или неинвазивной, а также газы артериальной крови.
При соблюдении процедур безопасности и ношении соответствующих средств индивидуальной защиты [15] оценивались следующие показатели исхода, когда это позволяли клиническое состояние пациентов и вопросы безопасности или организационные вопросы.
Двигательную активность оценивали по индексу Бартеля (BI) [16]. Общий балл BI варьируется от 0 (максимальный уровень зависимости) до 100 (полная автономия). Оценка ≤70 соответствует тяжелой зависимости.
Функцию нижних конечностей оценивали с помощью батареи коротких физических показателей (SPPB) [17, 18] с прогнозируемыми нормальными значениями Bergland et al. [19]. Суммарный балл SPPB складывается из суммы 3 компонентов: равновесия стоя, теста ходьбы на 4 м (4MWT) и стояния из положения сидя 5 раз (5-STS). Суммарный балл SPPB колеблется от 0 до 12: 1–2: тяжелая; 3–8 умеренная инвалидность; 9-12 норм. Один балл считается минимальной клинически значимой разницей (МКИД) для СППБ [20]. i. Для тестов на равновесие стоя, включающих стояние бок о бок, полутандем и тандем, испытуемым замеряли время до тех пор, пока они не двинулись или не прошло 10 с. Субъектам давали 0 баллов, если они были прикованы к постели, 1 балл, если они могли удерживать только положение стоя бок о бок, 2 балла, если они могли удерживать полутандемное положение, но не могли удерживать тандемное положение более 2 баллов. с, 3 балла, если они могут стоять в тандемной позиции в течение 3–9с, и 4 балла, если они могли стоять в тандемном положении в течение 10 с. II. 4MWT был выполнен дважды. Более быстрое время, затраченное на выполнение теста, использовалось для подсчета очков следующим образом: неспособность пройти тест: 0; >8,7 с: 1; 8,7–6,2 с: 2; 6,2–4,8 с: 3; <4,8 с: 4 [21]. III. Квартили времени, необходимого для завершения 5-STS, использовались для подсчета очков следующим образом: невозможно подняться: 0, ≥16,7 с: 1; 13,7–16,6 с: 2; 11,2–13,6 с: 3; и ≤11,1 с: 4 [22].
Суммарный балл SPPB колеблется от 0 до 12: 1–2: тяжелая; 3–8 умеренная инвалидность; 9-12 норм. Один балл считается минимальной клинически значимой разницей (МКИД) для СППБ [20]. i. Для тестов на равновесие стоя, включающих стояние бок о бок, полутандем и тандем, испытуемым замеряли время до тех пор, пока они не двинулись или не прошло 10 с. Субъектам давали 0 баллов, если они были прикованы к постели, 1 балл, если они могли удерживать только положение стоя бок о бок, 2 балла, если они могли удерживать полутандемное положение, но не могли удерживать тандемное положение более 2 баллов. с, 3 балла, если они могут стоять в тандемной позиции в течение 3–9с, и 4 балла, если они могли стоять в тандемном положении в течение 10 с. II. 4MWT был выполнен дважды. Более быстрое время, затраченное на выполнение теста, использовалось для подсчета очков следующим образом: неспособность пройти тест: 0; >8,7 с: 1; 8,7–6,2 с: 2; 6,2–4,8 с: 3; <4,8 с: 4 [21]. III. Квартили времени, необходимого для завершения 5-STS, использовались для подсчета очков следующим образом: невозможно подняться: 0, ≥16,7 с: 1; 13,7–16,6 с: 2; 11,2–13,6 с: 3; и ≤11,1 с: 4 [22].
Толерантность к физической нагрузке оценивали с помощью теста 6-метровой ходьбы (6MWT) [23] с использованием прогнозируемых значений Enright et al. [24]. Исходное значение пациентов, неспособных выполнить тест, рассматривалось как 0 для анализа.
Медицинские работники, имеющие опыт легочной реабилитации, были обучены ведению пациентов с COVID-19 с использованием соответствующих средств индивидуальной защиты [15]. Мультидисциплинарная программа в соответствии с итальянским позиционным документом применялась во всех задействованных центрах [9]. Тип, интенсивность, время и модальность вмешательства подбирались индивидуально для каждого пациента в зависимости от возраста, клинической тяжести, продолжительности иммобилизации, сопутствующих заболеваний, начиная минимум с одного 20-минутного сеанса в день до двух-трех 30-минутных сеансов в день. сессии.
По суммарному баллу СППБ пациенты распределялись либо на индивидуальную (уровень А, если СППБ < 6 при соотношении физиотерапевт/пациент 1:1), либо на группу (уровень В, если СППБ ≥ 6 при соотношении физиотерапевт/пациент 1:4) –5) сессии. Программа уровня А может включать или ограничиваться одним или несколькими из следующих элементов: мобилизация, активные упражнения и свободная ходьба, активность периферических мышц конечностей, вращение плечами и полной рукой. Программа уровня B может включать или ограничиваться одним или несколькими из следующих элементов: художественная гимнастика, укрепление, упражнения на равновесие и ходьба в темпе. Все упражнения можно выполнять без приспособлений или с использованием гимнастических инструментов, таких как мячи, трости, балансировочные доски или легкие ленты [9].].
Программа уровня А может включать или ограничиваться одним или несколькими из следующих элементов: мобилизация, активные упражнения и свободная ходьба, активность периферических мышц конечностей, вращение плечами и полной рукой. Программа уровня B может включать или ограничиваться одним или несколькими из следующих элементов: художественная гимнастика, укрепление, упражнения на равновесие и ходьба в темпе. Все упражнения можно выполнять без приспособлений или с использованием гимнастических инструментов, таких как мячи, трости, балансировочные доски или легкие ленты [9].].
Пациенты уровня В с более высокой физической автономией также тренировались на велоэргометре при упражнениях низкой интенсивности (<3,0 МЕТ). Начальная тренировочная нагрузка выбиралась, начиная с 0 и постепенно увеличиваясь до тех пор, пока пациенты не оценили одышку и/или утомляемость ног как 4 или 5 по модифицированной 10-балльной шкале Борга [25]. После этого прогрессия интенсивности соответствовала Maltais et al. [26]: рабочая нагрузка увеличивалась на 5 Вт, когда пациенты набирали менее или равные 3 баллам, оставалась неизменной, когда балл по шкале Борга равнялся 4 или 5, и уменьшалась на 5 Вт при баллах >5. Кроме того, при необходимости выполнялась физиотерапия грудной клетки, такая как методы гигиены бронхов с использованием одноразовых устройств с самостоятельным управлением во избежание риска загрязнения окружающей среды [15, 27] и процедуры расширения легких.
[26]: рабочая нагрузка увеличивалась на 5 Вт, когда пациенты набирали менее или равные 3 баллам, оставалась неизменной, когда балл по шкале Борга равнялся 4 или 5, и уменьшалась на 5 Вт при баллах >5. Кроме того, при необходимости выполнялась физиотерапия грудной клетки, такая как методы гигиены бронхов с использованием одноразовых устройств с самостоятельным управлением во избежание риска загрязнения окружающей среды [15, 27] и процедуры расширения легких.
Субъекты ежедневно подвергались переоценке для корректировки типа, интенсивности, времени и модальности вмешательства. В зависимости от индивидуальных особенностей пациента программа может включать также оценку питания и психологическую оценку.
Статистический анализ выполнен с использованием STATA 11 (StataCorp LLC). Данные для непрерывных переменных были выражены в виде медианы (межквартильный размах; IQR), а бинарные результаты были описаны в процентах (%). Общий балл SPB и 6MWT также определялись как среднее значение ± стандартное отклонение (SD). Изменение общего балла SPPB было первичным исходом. Изменения показателя исхода до и после оценивались с помощью критерия знакового ранга Вилкоксона или с помощью χ 2 тестов. Для оценки риска улучшения СППБ выше MCID (1 балл) [22] по исходным характеристикам был проведен анализ отношения нечетных чисел. p < 0,05 считали статистически значимым.
Изменение общего балла SPPB было первичным исходом. Изменения показателя исхода до и после оценивались с помощью критерия знакового ранга Вилкоксона или с помощью χ 2 тестов. Для оценки риска улучшения СППБ выше MCID (1 балл) [22] по исходным характеристикам был проведен анализ отношения нечетных чисел. p < 0,05 считали статистически значимым.
Блок-схема исследования показана на рисунке 1. Из 169 госпитализированных пациентов 140 (Бари: 5, Лумеццане: 51, Павия: 5, Традате: 56, Веруно: 23) с оценкой СППБ как до и после программы, были включены. Демографические, антропометрические, физиологические и клинические характеристики пациентов показаны в Таблице 1. Шестнадцать 1 % и 4,4 % пациентов страдали хронической обструктивной болезнью легких и астмой соответственно.
Демографические, антропометрические, физиологические и клинические характеристики пациентов в исследовании
CONSORT-диаграмма отбора пациентов./72/4_10.png) SPBB, Короткая батарея физической производительности; BI, индекс Бартеля.
SPBB, Короткая батарея физической производительности; BI, индекс Бартеля.
Пациенты страдали от продолжительного LoS в больницах неотложной помощи, и большая часть пациентов подвергалась механической вентиляции либо инвазивной (в том числе трахеостомированной), либо NIV. При поступлении у 6,2% пациентов все еще была трахеостомия, у 7,1% все еще была НИВЛ, а у 23,8% все еще применялась оксигенотерапия (средняя доля вдыхаемого кислорода [FiO 2 ] = 0,23 ± 0,05). Продолжительность жизни в наших учреждениях составила 24,0 (19,0–34,0) дня.
Пациент провел 60 (38–84) сеансов, что соответствует 2,8 (1,0–3,8) сеанса в день. Тридцать один процент пациентов выполняли вмешательства только уровня А, 7% — только уровня В, а 62% перешли с уровня А на уровень В. Около 70% пациентов завершили свою программу до уровня В. Ни одному из пациентов не пришлось переходить с уровня В. В-А. Восемьдесят пять пациентов (61,0%) прошли 14,0 (8,0–19,0) занятий велоэргометрической тренировкой на выносливость с начальной нагрузкой от 5,0 (1,2–10,0) до 30,0 (20,0–40,0) Вт. чем тренировка на выносливость выполнялась у 62% пациентов (силовые упражнения, упражнения на равновесие и физиотерапия грудной клетки). Учебные занятия проводились у 50% больных.
чем тренировка на выносливость выполнялась у 62% пациентов (силовые упражнения, упражнения на равновесие и физиотерапия грудной клетки). Учебные занятия проводились у 50% больных.
Физическое состояние нашего пациента при поступлении было очень тяжелым, что оценивалось по значениям исходных показателей исхода и высокой доле пациентов, неспособных выполнить тесты. Значения SPPB и BI до и после легочной реабилитации представлены на рис. 2. При поступлении балл SPPB составлял 0,5 (0–7) (среднее ± SD = 3,2 ± 3,7). У 82 (58,6%) пациентов показатель СППБ был <3, что указывало на тяжелую инвалидность. Стоять, ходить и вставать со стула без посторонней помощи не могли 71 (50,7%), 76 (54,3%) и 94 (67,1%) пациента соответственно. Среди пациентов, способных ходить и вставать со стула, время выполнения 4MWT и 5-STS составило 5,7 (4,1–90,0) и 16,7 (12,0–22,9) секунд соответственно.
Изменения показателей СППБ и BI до и после легочной реабилитации. SPBB, Короткая батарея физической производительности; BI, индекс Бартеля.
Изменение суммарного балла SPPB после программы составило 3,0 (1,0–6,0), 89 пациентов (63,6%) достигли MCID. Итоговая оценка по СППБ составила 7 (4–10) (6,9 ± 3,8) баллов. Прогнозируемый показатель SPPB, %, улучшился с 4,2 (0,0–58,3) до 66,7 (37,8–107,1) ( p = 0,00). После программы количество пациентов с баллом ≤2 сократилось до 23 (16,4%). На рис. 3 показаны компоненты СППБ (баланс, 4MWT и 5-STS) до и после реабилитации.
Смена компонентов СППБ (баланс, 4МВТ, 5-СТС) до и после реабилитации. Линии, обозначающие медианы данных до реабилитации, соответствуют нулю. SPBB, Короткая батарея физической производительности; BI, индекс Бартеля; 4MWT, 4-метровая ходьба; 5-стс, сидя 5 раз.
После программы значительно улучшились компоненты СППБ по всем предметам. Доля больных, не способных при поступлении стоять, ходить и вставать со стула, после реабилитации значительно уменьшилась (9).0122 р < 0,00). Анализ отношения шансов показал, что улучшение общего балла SPPB выше 1 балла было в значительной степени связано с медианой исходного общего балла SPPB <3 (отношение шансов [ОШ] 3,5 [SE 1,3], p = 0,00), предыдущее использование NIV (OR 3,0 [SE 1,1] p = 0,002) и исходная неспособность выполнить 6MWT (OR 2,3 [SE 0,9], p = 0,001).
BI улучшился после программы с 55,0 (30,0–90,0) до 95,0 (65,0–100,0) ( p = 0,00). Сорок два (30,0%) субъекта смогли выполнить 6MWT при поступлении по сравнению с 81 (57,8%) после лечения. Расстояние, пройденное этими 81 пациентом во время 6MWT, составило 285,0 (232,0–370,0; среднее значение ± стандартное отклонение 29).8,2 ± 116,7 м). Данные по улучшению 6MWT у 42 пациентов, способных выполнять тест также при поступлении, представлены в Таблице 2.
Как и на первом этапе COVID-19, когда международные научные сообщества и специалисты выпустили практические рекомендации, которым необходимо следовать [8–10], дальнейшее изучение наиболее выгодных и терапевтических траекторий, включая легочную реабилитацию, также рекомендуется для пост-острой фаза заболевания [28-31]. Наше многоцентровое исследование в реальной жизни является одним из первых ответов на эти вопросы, показывающим, что легочная реабилитация возможна и эффективна у пациентов, выздоравливающих от COVID-19. инфекция, в том числе требующая искусственной вентиляции легких или оксигенотерапии.
инфекция, в том числе требующая искусственной вентиляции легких или оксигенотерапии.
Сообщалось, что у пост-COVID-пациентов могут наблюдаться нарушения физического функционирования при выписке домой даже после ранней мобилизации [32]. Наши результаты подтверждают эти наблюдения и распространяются на более тяжелых пациентов, непосредственно переведенных из больниц неотложной помощи. По сравнению с этим исследованием [32], наши пациенты страдали более тяжелыми острыми состояниями, что оценивалось по более длительному сроку службы в больницах неотложной помощи и очень высокой доле пациентов, подвергающихся механической вентиляции либо инвазивной (в том числе с трахеостомией), либо НИВЛ.
Среди наших пациентов было 16,1 и 4,4% больных хронической обструктивной болезнью легких и бронхиальной астмой соответственно. Уровень и тяжесть сопутствующих заболеваний у наших пациентов, оцениваемые по индексам CIRS, были аналогичны таковым у пациентов, зарегистрированных вне состояний COVID, и также не влияли на результаты легочной реабилитации [12].
Наша программа легочной реабилитации соответствовала итальянскому документу с изложением позиции [9]. Тип, интенсивность, сроки и модальность вмешательства подбирались индивидуально для каждого пациента. Хотя физические, когнитивные и эмоциональные проблемы, связанные с продолжительным LoS и/или искусственной вентиляцией легких, хорошо известны у пациентов без COVID-19.пациентов, их лечение все еще находится в стадии разработки [33-35].
В наше исследование были включены только пациенты с тестом ОТ-ПЦР на SARS-CoV-2. В отсутствие такой оценки нет единого мнения о том, как долго пациенты должны находиться в самоизоляции. Было предложено следовать рекомендациям по местной профилактике инфекций со значительной адаптацией программы, в конечном итоге с принятием «телереабилитации» [36].
Из соображений безопасности было невозможно выполнить стандартные тесты функции дыхательных мышц или легких, включая оценку диффузионной способности. Следовательно, мы не можем определить, в какой степени снижение физической работоспособности, наблюдаемое при поступлении, может быть связано с нарушением функции легких или дыхательных мышц. Результаты неконтролируемого исследования могут быть трудны для интерпретации, поскольку можно предположить положительный эффект при длительном наблюдении за такими пациентами без реабилитационного вмешательства. Контрольная популяция, не выполняющая никаких действий, была бы неэтичной, учитывая неоспоримые преимущества легочной реабилитации или простой физической активности. Одним из возможных решений этой дилеммы может быть исследование ранней и отсроченной реабилитации после COVID-19.пациенты. Наше исследование может страдать от низкой внешней валидности из-за наших ограничительных критериев включения, которые ограничивали исследование пациентами без функциональных ограничений до COVID-19, чтобы сосредоточиться на прямом влиянии вируса на мышцы и функциональные способности, уменьшая смешанные эффекты.
Следовательно, мы не можем определить, в какой степени снижение физической работоспособности, наблюдаемое при поступлении, может быть связано с нарушением функции легких или дыхательных мышц. Результаты неконтролируемого исследования могут быть трудны для интерпретации, поскольку можно предположить положительный эффект при длительном наблюдении за такими пациентами без реабилитационного вмешательства. Контрольная популяция, не выполняющая никаких действий, была бы неэтичной, учитывая неоспоримые преимущества легочной реабилитации или простой физической активности. Одним из возможных решений этой дилеммы может быть исследование ранней и отсроченной реабилитации после COVID-19.пациенты. Наше исследование может страдать от низкой внешней валидности из-за наших ограничительных критериев включения, которые ограничивали исследование пациентами без функциональных ограничений до COVID-19, чтобы сосредоточиться на прямом влиянии вируса на мышцы и функциональные способности, уменьшая смешанные эффекты.
Легочная реабилитация возможна и эффективна у пациентов, выздоравливающих от COVID-19, в том числе нуждающихся в искусственной вентиляции легких или оксигенотерапии. Наши результаты могут быть полезны для клиницистов, ухаживающих за пациентами, пережившими COVID-19..
Исследование соответствует руководящим принципам исследований на людях и проводилось с соблюдением этических норм в соответствии с Хельсинкской декларацией Всемирной медицинской ассоциации.
У авторов нет конфликтов интересов, о которых следует заявить.
Эта работа была частично поддержана схемой финансирования «Ricerca Corrente» Министерства здравоохранения Италии.
Авторы внесли существенный вклад в следующие работы: Zampogna E.: концепция, интерпретация и набросок работы; Панерони М.: анализ, интерпретация и составление произведения. Белли С.: замысел и приобретение работы; Алиани М.: замысел и приобретение работы; Гандольфо А.: замысел и приобретение работы; Виска Д.: замысел и приобретение работы; Bellanti MT.: концепция и приобретение работы; Амброзино Н.: замысел, интерпретация, набросок произведения и его критическая переработка; Vitacca M: концепция, интерпретация и критический пересмотр.
Белли С.: замысел и приобретение работы; Алиани М.: замысел и приобретение работы; Гандольфо А.: замысел и приобретение работы; Виска Д.: замысел и приобретение работы; Bellanti MT.: концепция и приобретение работы; Амброзино Н.: замысел, интерпретация, набросок произведения и его критическая переработка; Vitacca M: концепция, интерпретация и критический пересмотр.
Авторское право: Все права защищены. Никакая часть данной публикации не может быть переведена на другие языки, воспроизведена или использована в любой форме и любыми средствами, электронными или механическими, включая фотокопирование, запись, микрокопирование или любую систему хранения и поиска информации, без письменного разрешения издателя. .
Дозировка препарата: авторы и издатель приложили все усилия, чтобы гарантировать, что выбор препарата и дозировка, указанные в этом тексте, соответствуют текущим рекомендациям и практике на момент публикации. Тем не менее, в связи с продолжающимися исследованиями, изменениями в правительственных постановлениях и постоянным потоком информации, касающейся лекарственной терапии и реакций на лекарства, читателю настоятельно рекомендуется проверять вкладыш в упаковке для каждого лекарства на предмет любых изменений в показаниях и дозировке, а также для дополнительных предупреждений.