2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Врачи отмечают, что после выписки из больницы многие люди, переболевшие коронавирусом, через 1-2 недели обращаются к врачам с жалобами на повышение температуры до 37-37.9 градусов. Это явление называют субфебрилитетом. Используют также выражение «температурный хвост».
Ситуация настораживает, поскольку человек считается выздоровевшим, а симптом вирусной патологии сохраняется. Значит, не всё еще в порядке. Разберемся, сколько может держаться температура после ковида, почему она появляется, и нужно ли что-то предпринимать.
Подробнее
Явление характерно не только для тех, кто переболел COVID-19 с пневмонией.
Температурный хвост после коронавируса – это устойчивое повышение температуры тела до субфебрильных значений, вызываемое перенесенным заболеванием, которое может длиться до нескольких месяцев.
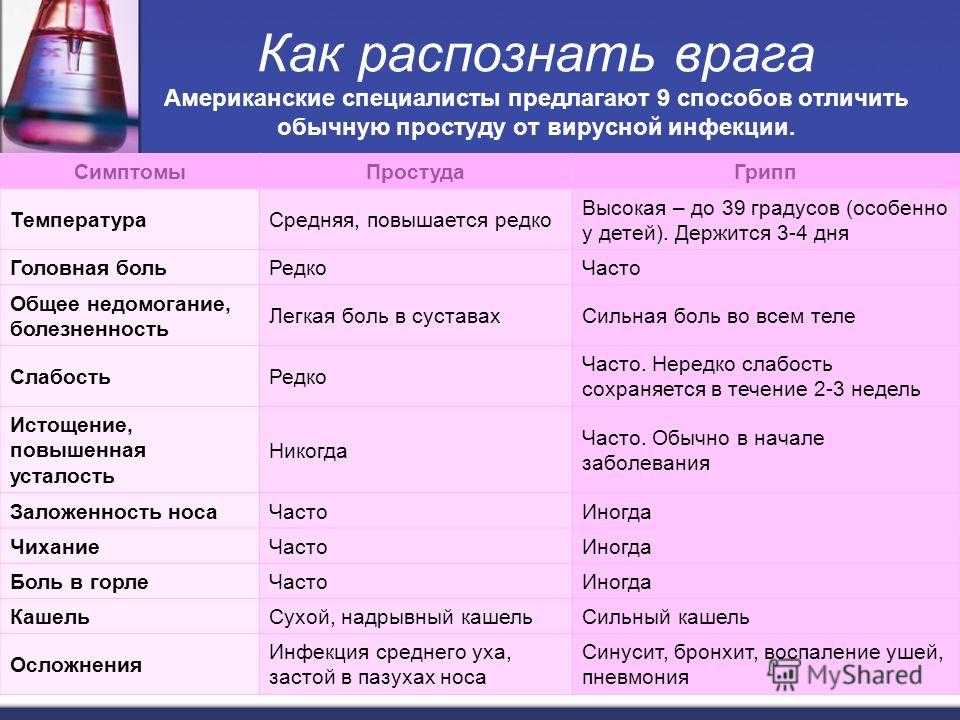
Чтобы полностью раскрыть смысл определения, нужно пояснить, что такое субфебрильные показатели. Температура тела держится в диапазоне от 37.0 до 38 – 38.1 градусов. Например: 37.1, 37.2, 37.3. Есть еще воспаление, или появились посковидные осложнения. В такой ситуации нужно обратиться к врачу, чтобы тот точно определил, в чем проблема.
Если температура тела держится на уровне 38–39 градусов, то это не субфебрилитет, а лихорадочное состояние, при котором может потребоваться госпитализация пациента.
Ученые в мире по-разному объясняют, почему возникает такой симптом. Согласно первой теории, это связано с деятельностью центральной нервной системы.
Процессами эндокринной системы управляет гипоталамус, который дает сигналы надпочечникам, щитовидной железе. А эти органы отвечают за терморегуляцию.
Например:
 Соответственно, выше становится уровень выработки тепла. Тело согревается.
Соответственно, выше становится уровень выработки тепла. Тело согревается.Считается, что COVID-19 влияет на центральную нервную систему человека таким образом, что она начинает работать неправильно. От головы к органам эндокринной системы поступают ненужные сигналы, в результате чего появляется невысокая температура, которая держится долго: несколько дней или даже месяцев. И это происходит, по сути, после полного выздоровления.
Сторонники этой версии считают, что нужно заняться восстановлением работы центральной нервной системы, и всё будет в порядке.
Другая теория более распространена: температурный хвост появляется из-за того, что, когда человек выздоровел, в кровь продолжают поступать пирогены. Это продукты распада патогенных организмов. Они способны менять систему терморегуляции тела.
Они способны менять систему терморегуляции тела.
Появляется субфебрильная температура после коронавируса, или даже возникает лихорадка.
Еще одна версия основана на том, что ковид, попадая в организм, активизирует другие вирусы и бактериальные инфекции.
Например:
Пока воспалительные процессы протекают вяло, температура держится на низком уровне, но если на протяжении длительного времени болезни не лечить, то они начинают прогрессировать и появляется жар.
В 10% случаев повышенная температура на протяжении недель и месяцев – это побочный эффект от препаратов, которые принимали пациенты для того, чтобы справиться с короной.
Основная версия, объясняющая наличие повышенной температуры после КОВИД-19, заключается в том, что организм начинает восстанавливаться, все его системы активны и борются с остаточными очагами заболевания. Это долгий процесс, требующий энергии.
Проще говоря, организм умышленно «разогревается», чтобы побыстрее справиться с остаточными явлениями болезни.
Неприятный постковидный симптом может проявляться по-разному:
Разберемся с возможными вариантами.
Бывает так, что показатели на градуснике утром, днем и вечером разные. Например, в ранние часы – 38.2, днем – 36.9, а вечером доходит до 38.8.
Чтобы можно было оценить общую картину, необходимо вести температурный дневник.
В целом, скачки – это нормальное явление, потому что в разное время суток системы организма имеют неодинаковую активность. К концу дня, например, температура может повышаться из-за общей усталости тела.
К концу дня, например, температура может повышаться из-за общей усталости тела.
Казалось бы, пациент больше не болеет, а температура все равно держится, даже спустя 1 месяц после того, как пациент перенес ковид. Причина в том, что коронавирус негативно воздействует на все системы организма. Процесс выздоровления занимает долгое время. Некоторые симптомы, например, одышка и головокружения, могут не проходить 4 месяца и больше. Если человек выписался из стационара, то это не значит, что у него всё прошло.
Диагностика, лечение, вакцинация COVID-19
Подробнее
Это тоже распространенное явление. Оно означает, что коронавирусная инфекция сама по себе уже неопасна, выработались антитела, о которых можно узнать, сделав тест. При этом высокая температура способна сохраняться потому, что болезнь дает множество осложнений. Показатели, как отмечалось, могут «скакать». Это объясняется тем, что организм борется с остаточными явлениями не постоянно, а волнами.
Показатели, как отмечалось, могут «скакать». Это объясняется тем, что организм борется с остаточными явлениями не постоянно, а волнами.
На второй месяц после того, как пациента выписали, у него может быть температура 37.6, 37.7, 37.8. Иногда доходит до 38.3 – 38.5. Это уже высокие значения, на которые следует обратить внимание.
Практика показывает, что возможно и повторное заражение, если течение болезни прошло с недостаточно большой выработкой антител. Человек может стать ковидным пациентом снова. Также способна дать побочный эффект вакцина.
Все это необходимо помнить и, в случае если температура поднимется слишком высоко, обращаться к доктору, чтобы тот назначил лечение.
В клинике La Salute работают специалисты, которые знают, как справляться с последствиями коронавируса, проводить реабилитацию пациентов с различными осложнениями. У нас есть все необходимое диагностическое оборудование, наши врачи разработали методики лечения ковидных последствий.
Это распространенное явление после инфекции. Низкая температура может держаться иногда 3 недели и даже больше. Она сопровождается слабостью. В течение дня бывают скачки. Их причина может заключаться в особенностях режима дня, питания, активности, работы эндокринной системы.
Низкая температура может держаться иногда 3 недели и даже больше. Она сопровождается слабостью. В течение дня бывают скачки. Их причина может заключаться в особенностях режима дня, питания, активности, работы эндокринной системы.
Распространено мнение, что 36.5 – это уже пониженная температура. Но это не так.
Необходимо ориентироваться на таблицу:
| Состояние | Взрослый | Ребенок |
|---|---|---|
| Гипотермия | ниже 35 градусов по Цельсию | ниже 35 градусов |
| Нормальное | от 35.1 до 37 | от 35.1 до 36.9 |
| Гипертермия | от 37.1 до 39 | от 37 до 38.5 |
| Гиперпирексия | от 39. 1 до 41 и выше 1 до 41 и выше |
от 38.6 до 41 и выше |
Таким образом, 35.5, 35.8, 36.0, 36.2 – это всё показатели нормы. Они меньше привычных для многих «36.6». Но паниковать при «низкой» температуре не стоит. Иногда она бывает такой. И это не повод бить тревогу и вызывать скорую. Хуже, когда появляются перепады, либо температура стабильно высокая на протяжении длительного срока. Серьезной проблемой можно считать, если изменений в лучшую сторону нет через три недели.
Под последним понимают ощущение холода, которое сопровождается появлением «гусиной кожи», бледностью покровов, мышечной дрожью. Это аутоиммунный ответ организма на coronavirus. Часто он сопровождается повышенной температурой. Это явление предназначено, чтобы нагреть тело и снизить теплоотдачу. Тело как будто «сжигает» все болезнетворные микроорганизмы внутри себя.
Тело как будто «сжигает» все болезнетворные микроорганизмы внутри себя.
Если есть дрожь, то это знак, что организм борется с болезнью. С проблемой необходимо обратиться к доктору, потому что причину проявления может установить только он. Нужно следить и за температурой. Показатели выше 38–38.5 градусов необходимо сбивать.
Кашель может долго держаться – до нескольких недель или даже месяцев. Иногда он сохраняется спустя полгода.
В связи с тем, что остаются такие последствия болезни, то возможны подъемы или понижения температуры тела. При этом существуют и другие признаки ковида:
Эти симптомы больше характерны для периода, когда болезнь только начинается. Не исключено, что заражение произошло повторно. Необходимо обратиться к специалисту.
Часть ученых высказывает мнение, что температурный хвост – это последствие ковида, которое не может сопровождаться другими симптомами.
Прежде всего, необходимо убедиться, что скачки температуры – это именно «хвост», а не что-то другое. Как отмечалось ранее, часть медиков уверена, что иных проявлений быть не должно. Если они есть, то возможны варианты:
Температура, которая стоит на одном высоком уровне или скачет и не спадает – это сигнал, что нужно обратиться к врачу, который должен рассказать, как именно лечиться.
Не стоит ждать несколько дней или недель снижения «градуса», и только спустя время, если ничего не изменится, идти к специалисту. При тревожных симптомах необходимо обращаться к доктору. Не медлите.
Диагностика, лечение, вакцинация COVID-19
Подробнее
Лечение в основном медикаментозное. Действуют по следующему алгоритму:
Когда понизить показатели не удается, назначают дообследование.
Замечено, что температурного хвоста не бывает у здоровых молодых людей, которые следят за своим здоровьем, имеют крепкие сосуды.
Чтобы восстановиться после коронавируса и исключить поднятие температуры, необходимо следовать советам докторов:
 Желательно еще и устраивать «тихий час» днем.
Желательно еще и устраивать «тихий час» днем.Важно соблюдать режим питания, отказаться от вредных продуктов и употреблять в пищу только полезное. Рекомендованы блюда, содержащие белок в большом количестве.
Рекомендованы блюда, содержащие белок в большом количестве.
Запрещены:
Нужно также контролировать температуру тела, вести соответствующий дневник. Пожилым людям желательно регулярно измерять давление.
Не нужно ждать, что проблема исчезнет самостоятельно. При высокой или слишком низкой температуре необходимо обращаться к врачу.
Что касается лечения в домашних условиях, народных методов, то использование их допустимо, но только после консультации со специалистом.
Если после коронавируса держится температура, необходимо обратиться к врачу, пройти диагностику. Доктор должен определить, действительно ли речь идет о температурном хвосте, или проблема заключается в другом. Далее, назначить лечение. Нельзя использовать средства, которые не одобрил врач.
Обратитесь в клинику La Salute, чтобы получить медицинскую помощь для быстрой реабилитации после ковида. Наши специалисты разработали схемы лечения, помогающие при разных степенях осложнений.
Наши специалисты разработали схемы лечения, помогающие при разных степенях осложнений.
Страховые партнеры
Нарушение менструационного цикла после коронавируса
Как правильно сдать кровь на коронавирус: рекомендации по подготовке к анализу
Какой анализ на коронавирус самый точный
Признаки и симптомы коронавируса у пожилых людей по дням: как проявляется covid-19 у пенсионеров
Слабость после коронавируса
Как определить коронавирус без симптомов: признаки и последствия для человека
блог
вернутьсяУ многих пациентов, переболевших COVID-19, нередко продолжается повышение температуры тела до 37,2 – 37,5. Почему же это происходит? Давайте разбираться.
Почему же это происходит? Давайте разбираться.
Центр терморегуляции располагается в отделе головного мозга, который называется гипоталамус.
Гипоталамус управляет процессами эндокринной системы, которая тесно взаимосвязана с самыми важными для терморегуляции органами – это надпочечники и щитовидная железа. Так, при понижении температуры окружающей среды усиливается выделение гормонов щитовидной железы, ускоряющих обмен веществ и, как следствие усиливается теплообразование. При изменении погоды надпочечники выделяют в кровь гормоны, сужающие или расширяющие сосуды, в том числе кожи. Из-за этого меняется уровень теплоотдачи.
Физиологические колебания температуры тела в течение суток могут быть на 1-1,3 градуса. При чем, она всегда увеличивается к вечеру и может быть в норме с 16 до 18 часов в подмышечной области в пределах 37,0 – 37,2. Это связано с биоритмами и физиологическими процессами в организме (лактация, менструация у женщин, реакция на стресс, боль, приём пищи, физические нагрузки, особые климатические условия).
Известно, что коронавирус оказывает повреждающее действие на нервную систему. Т.е. колебания температуры тела объяснимы непосредственным поражением нервной системы. Восстановление происходит долго, иногда несколько месяцев.
Симптом субфебрильной температуры является проявлением постковидного синдрома, которое пока не лечится. Это своеобразный астенический синдром, возникший после с болезни, связанной с внушительным воспалительным процессом. Восстановление может протекать несколько месяцев.
Но нервной системе можно помочь восстановиться быстрее:
► Спать 7-9 часов каждую ночь.
► Если есть возможность, устраивать «тихий час» днем.
► Максимально снизить время, проведённое у экранов таких устройств как смартфон, планшет, компьютер или телевизор.
► Отдыхать достаточное количество времени.
► Поддерживать температуру в помещении на уровне 22 градусов, постоянно проветривать для доступа свежего воздуха.
► Соблюдать водный режим – циркулярный душ, контрастный душ.
► Питаться сбалансированно и правильно: употреблять много свежих фруктов и овощей, белка, никакого фастфуда, жареной пищи, алкоголя и кофеина. Возможно применение энтерального питания с повышенным содержанием белка и энергии, например Нутридринк Компакт Протеин по 125 г (1 пластиковая бутылочка) в сутки на протяжении 3-4 недель.
► Гулять на свежем воздухе и иметь регулярную легкую физическую нагрузку, (ЛФК, йога, особенно дыхательные практики, медитации).
► Прием витамина Д в профилактической дозировке 2000 МЕ в сутки, Магне В6 форте по 1 таб 3 р в сутки 1 месяц.
► Применение акупунктуры также признается доказательной медициной, как способ восстановления после перенесенных заболеваний.
Однако очень важно людям, имеющим проблемы с эндокринной системой, обратиться к эндокринологу и провести контроль показателей. Дополнительно можно определить в крови уровень железа, ферритина, витамина Д. Если в анализах будут отклонения, начать соответственное лечение. И в любом случае при появлении и сохранении в течение длительного времени субфебрильной температуры следует обратиться к врачу для выявления возможных проблем.
Что еще важно помимо измерения температуры тела?
Люди, находящиеся в процессе восстановления, особенно пожилые, должны регулярно контролировать пульс, артериальное давление, бдительно относиться к жалобам со стороны сердца, контролировать уровень кислорода с помощью пульсоксиметра. Нормальное насыщение кислородом составляет от 96 до 100% и не должно опускаться ниже 88% во время физической нагрузки. Поэтому важно измерять сатурацию до, во время и после тренировки.
Если после перенесенной коронавирусной инфекции вы не чувствуете себя как раньше, то в «Клинике Вся Медицина» действуют специальные программы реабилитации после COVID-19, которые помогут улучшить ваше самочувствие!
Узнать подробности можно по телефону +7 (351) 240-03-03 или по ссылкам:
Программа амбулаторной реабилитации в «Клинике Вся Медицина»
вернуться к списку
Важное обновление: Медицинские учреждения
Центры по контролю и профилактике заболеваний (CDC) обновили избранные способы эффективной работы систем здравоохранения в ответ на вакцинацию против COVID-19. Учить больше
Учить больше
Затяжные состояния COVID или пост-COVID
Обновлено 16 декабря 2022 г.
Распечатать
ОПРЕДЕЛЕНИЕ
Некоторые люди, инфицированные вирусом, вызывающим COVID-19могут испытывать долгосрочные последствия своей инфекции, известные как пост-COVID-состояния (PCC) или длительный COVID. Рабочее определение состояний после COVID было разработано Министерством здравоохранения и социальных служб (HHS) в сотрудничестве с CDC и другими партнерами.
Люди называют пост-COVID-состояния разными именами, в том числе: длительный COVID, длительный COVID-19, пост-острый COVID-19, пост-острые последствия инфекции SARS CoV-2 (PASC), долгосрочные последствия COVID, и хронический COVID.
В июле 2021 года «длительный COVID», также известный как пост-COVID-состояние, был добавлен в качестве признанного состояния, которое может привести к инвалидности в соответствии с Законом об американцах-инвалидах (ADA). Узнайте больше: Руководство по «длительному COVID» как инвалидности в соответствии с ADA, раздел
Пост-COVID-состояния — это широкий спектр новых, повторяющихся или продолжающихся проблем со здоровьем, с которыми люди сталкиваются после заражения вирусом, вызывающим COVID-19. Большинство людей с COVID-19 выздоравливают в течение от нескольких дней до нескольких недель после заражения, поэтому по крайней мере четыре недели после заражения — это начало, когда можно впервые выявить пост-COVID-состояния. Любой, кто был инфицирован, может испытывать пост-COVID-состояния. Большинство людей с пост-COVID-состояниями испытывали симптомы через несколько дней после того, как впервые узнали, что у них есть COVID-19., но некоторые люди, которые позже испытали пост-COVID-состояния, не знали, когда они заразились.
Большинство людей с COVID-19 выздоравливают в течение от нескольких дней до нескольких недель после заражения, поэтому по крайней мере четыре недели после заражения — это начало, когда можно впервые выявить пост-COVID-состояния. Любой, кто был инфицирован, может испытывать пост-COVID-состояния. Большинство людей с пост-COVID-состояниями испытывали симптомы через несколько дней после того, как впервые узнали, что у них есть COVID-19., но некоторые люди, которые позже испытали пост-COVID-состояния, не знали, когда они заразились.
Не существует теста, определяющего, вызваны ли ваши симптомы или состояние COVID-19. Пост-COVID-состояния — это не одна болезнь. Ваш поставщик медицинских услуг рассматривает возможность постановки диагноза пост-COVID-состояний на основании вашей истории болезни, в том числе если у вас был диагностирован COVID-19 либо по положительному тесту, либо по симптомам или воздействию, а также при проведении медицинского осмотра.
Наука в CDC
Научные данные и исследования, лежащие в основе длительного COVID
Научные данные, лежащие в основе длительного COVID
Как принять участие в длительных исследованиях COVID
Национальный институт здравоохранения (NIH) проводит исследовательский проект под названием RECOVER Initiative, чтобы понять, как люди выздоравливают от инфекции COVID-19 и почему некоторые люди не выздоравливают полностью и у них развиваются длительные состояния COVID или пост-COVID.
ВЫЗДОРОВЛЕНИЕ: исследование COVID для улучшения выздоровления
Люди с пост-COVID-состояниями (или длительным течением COVID) могут испытывать множество симптомов.
Люди с пост-COVID-состояниями могут иметь широкий спектр симптомов, которые могут длиться недели, месяцы или даже годы после заражения. Иногда симптомы могут даже исчезнуть или вернуться снова.
Пост-COVID-состояния могут влиять на всех по-разному. Люди с пост-COVID-состояниями могут испытывать проблемы со здоровьем из-за различных типов и комбинаций симптомов, возникающих в разное время. Хотя симптомы большинства пациентов со временем постепенно улучшаются, обсуждение с вашим лечащим врачом симптомов, которые вы испытываете после COVID, может помочь выявить новые заболевания. У некоторых людей пост-COVID-состояния могут длиться недели, месяцы или годы после COVID-19.заболевание, иногда приводящее к инвалидности.
Люди, которые переносят пост-COVID-состояния, чаще всего сообщают:
Общие симптомы ( Неполный список)
Респираторные и сердечные симптомы
Неврологические симптомы
Пищеварительные симптомы
Другие симптомы
У некоторых людей с пост-COVID-состояниями есть симптомы, которые не объясняются тестами или с которыми легко справиться.
У людей с пост-COVID-состояниями могут развиться или продолжаться симптомы, которые трудно объяснить и с которыми трудно справиться. Клинические оценки и результаты рутинных анализов крови, рентгенограмм грудной клетки и электрокардиограмм могут быть нормальными. Симптомы аналогичны тем, о которых сообщают люди с ME/CFS (миалгический энцефаломиелит/синдром хронической усталости) и другими плохо изученными хроническими заболеваниями, которые могут возникнуть после других инфекций. Медицинские работники могут неправильно понять людей с этими необъяснимыми симптомами, что может привести к тому, что им потребуется много времени, чтобы поставить диагноз и получить надлежащий уход или лечение.
Ознакомьтесь с этими советами, чтобы помочь подготовиться к приему у поставщика медицинских услуг в связи с пост-COVID-состояниями.
Некоторые люди испытывают новые состояния здоровья после болезни COVID-19.
У некоторых людей, особенно у тех, у кого была тяжелая форма COVID-19, наблюдаются полиорганные эффекты или аутоиммунные состояния с симптомами, длящимися недели, месяцы или даже годы после болезни COVID-19.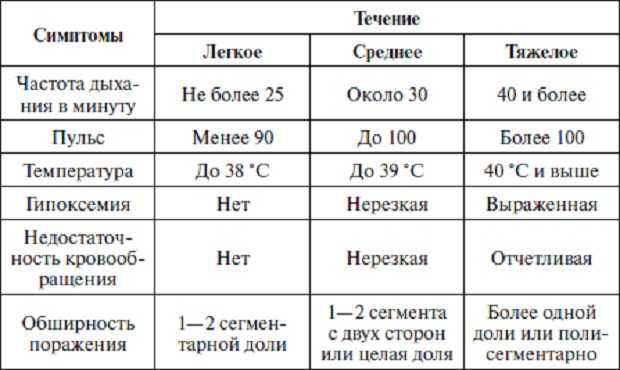 Полиорганные эффекты могут затрагивать многие системы организма, включая сердце, легкие, почки, кожу и мозг. В результате этих эффектов люди, перенесшие COVID-19,могут быть более склонны к развитию новых заболеваний, таких как диабет, сердечные заболевания, тромбы или неврологические заболевания, по сравнению с людьми, у которых не было COVID-19.
Полиорганные эффекты могут затрагивать многие системы организма, включая сердце, легкие, почки, кожу и мозг. В результате этих эффектов люди, перенесшие COVID-19,могут быть более склонны к развитию новых заболеваний, таких как диабет, сердечные заболевания, тромбы или неврологические заболевания, по сравнению с людьми, у которых не было COVID-19.
У людей, перенесших любое тяжелое заболевание, госпитализацию или лечение, могут развиться такие проблемы, как синдром после интенсивной терапии (PICS).
PICS относится к последствиям для здоровья, которые могут начаться, когда человек находится в отделении интенсивной терапии (ОИТ), и которые могут сохраняться после возвращения человека домой. Эти эффекты могут включать мышечную слабость, проблемы с мышлением и суждением, а также симптомы посттравматического стрессового расстройства (ПТСР), длительной реакции на очень стрессовое событие.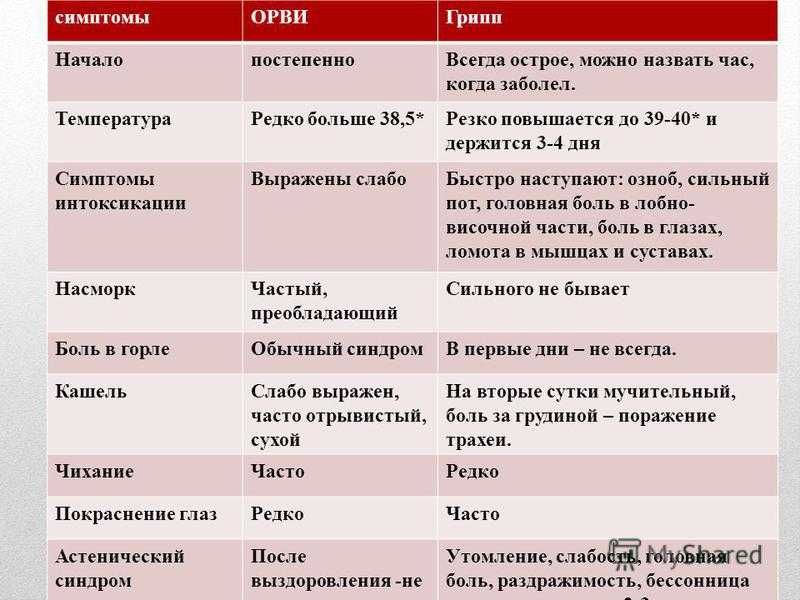 Хотя PICS не специфичен для инфекции SARS-CoV-2, он может возникать и способствовать переживанию человеком пост-COVID-состояний. Для людей, которые испытывают PICS после COVID-19диагноз, трудно определить, вызваны ли эти проблемы со здоровьем тяжелой болезнью, самим вирусом или их комбинацией.
Хотя PICS не специфичен для инфекции SARS-CoV-2, он может возникать и способствовать переживанию человеком пост-COVID-состояний. Для людей, которые испытывают PICS после COVID-19диагноз, трудно определить, вызваны ли эти проблемы со здоровьем тяжелой болезнью, самим вирусом или их комбинацией.
Некоторые люди могут подвергаться большему риску развития пост-COVID-состояний (или затяжного COVID).
Исследователи работают над тем, чтобы понять, какие люди или группы людей с большей вероятностью будут иметь пост-COVID-состояния и почему. Исследования показали, что некоторые группы людей могут больше пострадать от пост-COVID-состояний. Это примеры, а не исчерпывающий список людей или групп, которые могут подвергаться большему риску развития пост-COVID-состояний, чем другие группы:

Некоторые люди подвержены повышенному риску заболеть COVID-19из-за того, где они живут или работают, или из-за того, что они не могут получить медицинскую помощь. Неравенство в отношении здоровья может подвергать некоторых людей из групп расовых или этнических меньшинств, а также некоторых людей с ограниченными возможностями большему риску развития пост-COVID-состояний. Ученые исследуют некоторые из тех факторов, которые могут подвергнуть эти сообщества более высокому риску как заражения, так и развития пост-COVID-состояний.
Лучший способ предотвратить пост-COVID-состояния — защитить себя и других от заражения. Для людей, которые имеют право, CDC рекомендует быть в курсе COVID-19.вакцинация, а также улучшение вентиляции, сдача анализов на COVID-19, если это необходимо, и обращение за лечением от COVID-19, если это необходимо. Дополнительные профилактические меры включают в себя избегание тесного контакта с людьми, у которых подтверждено заболевание COVID-19 или подозрение на него, и соблюдение гигиены рук, что означает мытье рук с мылом в течение не менее 20 секунд.
Для людей, которые имеют право, CDC рекомендует быть в курсе COVID-19.вакцинация, а также улучшение вентиляции, сдача анализов на COVID-19, если это необходимо, и обращение за лечением от COVID-19, если это необходимо. Дополнительные профилактические меры включают в себя избегание тесного контакта с людьми, у которых подтверждено заболевание COVID-19 или подозрение на него, и соблюдение гигиены рук, что означает мытье рук с мылом в течение не менее 20 секунд.
Исследования показывают, что люди, которые вакцинированы, но перенесли прорывную инфекцию, реже сообщают о состояниях после COVID, по сравнению с людьми, которые не были вакцинированы.
Узнайте больше о том, как защитить себя и других от COVID-19.
Жизнь с состоянием после COVID может быть тяжелой, особенно когда нет немедленных ответов или решений.
Тем не менее, люди, переживающие пост-COVID-состояния, могут обратиться за помощью к поставщику медицинских услуг, чтобы разработать личный план лечения, который может помочь улучшить их симптомы и качество жизни. Ознакомьтесь с этими советами, чтобы помочь подготовиться к приему у поставщика медицинских услуг в связи с пост-COVID-состояниями. Кроме того, организовано множество групп поддержки, которые могут помочь пациентам и их опекунам.
Ознакомьтесь с этими советами, чтобы помочь подготовиться к приему у поставщика медицинских услуг в связи с пост-COVID-состояниями. Кроме того, организовано множество групп поддержки, которые могут помочь пациентам и их опекунам.
Хотя пост-COVID-состояния, по-видимому, менее распространены у детей и подростков, чем у взрослых, долгосрочные последствия после COVID-19 действительно возникают у детей и подростков.
Поговорите со своим врачом , если вы считаете, что у вас или у вашего ребенка длительный COVID или пост-COVID состояние. Узнайте больше: Советы по разговору с вашим лечащим врачом о пост-COVID-состояниях
В настоящее время проводятся исследования, чтобы лучше понять пост-COVID-состояния и то, сколько людей с ними сталкиваются.
Центры по контролю и профилактике заболеваний США используют несколько подходов для оценки количества людей, перенесших COVID-19. Каждый подход может стать частью головоломки, которая даст нам лучшее представление о том, кто переживает пост-COVID-состояния. Например, некоторые исследования ищут наличие пост-COVID-состояний на основе симптомов, о которых сообщают сами люди, в то время как другие собирают симптомы и состояния, зарегистрированные в медицинских записях. Некоторые исследования сосредоточены только на людях, которые были госпитализированы, в то время как другие включают людей, которые не были госпитализированы. Оценки того, сколько людей испытывают пост-COVID-состояния, могут сильно различаться в зависимости от того, кто был включен в исследование, а также от того, как и когда исследование собирало информацию. Оценки доли людей, перенесших COVID-19, которые продолжают испытывать пост-COVID-состояния, могут различаться.
Например, некоторые исследования ищут наличие пост-COVID-состояний на основе симптомов, о которых сообщают сами люди, в то время как другие собирают симптомы и состояния, зарегистрированные в медицинских записях. Некоторые исследования сосредоточены только на людях, которые были госпитализированы, в то время как другие включают людей, которые не были госпитализированы. Оценки того, сколько людей испытывают пост-COVID-состояния, могут сильно различаться в зависимости от того, кто был включен в исследование, а также от того, как и когда исследование собирало информацию. Оценки доли людей, перенесших COVID-19, которые продолжают испытывать пост-COVID-состояния, могут различаться.
CDC публикует данные о состояниях после COVID и предоставляет анализы, самые последние из которых можно найти в опросе домашних хозяйств Бюро переписи населения США.
CDC и другие федеральные агентства, а также академические институты и исследовательские организации работают над тем, чтобы больше узнать о краткосрочных и долгосрочных последствиях для здоровья, связанных с COVID-19, а также о том, кто их получает и почему.
Ученые также узнают больше о том, как новые варианты потенциально могут повлиять на симптомы после COVID. Мы все еще изучаем, в какой степени определенные группы подвержены более высокому риску, и склонны ли разные группы людей испытывать разные типы пост-COVID-состояний. Эти исследования, в том числе, например, INSPIRE CDC и RECOVER NIH, помогут нам лучше понять состояния после COVID и то, как медицинские работники могут лечить или поддерживать пациентов с этими долгосрочными последствиями. CDC продолжит делиться информацией с поставщиками медицинских услуг, чтобы помочь им оценить и управлять этими состояниями.
CDC работает над тем, чтобы:

Для медицинских работников
Что вам нужно знать

Если вы считаете, что у вас или у вашего близкого может быть пост-COVID-состояние (новые или стойкие состояния, возникающие через 4 или более недель после первоначального заражения SARS-CoV-2, вирусом, вызывающим COVID-19). 19), предприняв несколько шагов для подготовки к встрече с поставщиком медицинских услуг, вы сможете получить надлежащее медицинское обследование, диагностику и лечение. Вы играете жизненно важную роль, помогая медицинским работникам понять ваши симптомы или симптомы члена вашей семьи и то, как они влияют на вашу повседневную жизнь.
 д.
д. 
Медицинский работник, с которым вы встретитесь, может быть врачом, медсестрой, практикующей медсестрой, помощником врача или другим медицинским работником. Может потребоваться более одного посещения, чтобы оценить потенциальные пост-COVID-симптомы и установить точный диагноз, чтобы лучше контролировать и лечить ваши симптомы. Ваш врач может задать вопросы о вашей истории болезни, текущих симптомах и качестве жизни. В зависимости от ваших симптомов, они могут провести тесты, чтобы определить диагноз и спланировать лечение.
В день приема постарайтесь прибыть немного раньше, а для телемедицинских приемов позвоните или зарегистрируйтесь за несколько минут до приема. Если ваш поставщик опаздывает, вы можете использовать это время, чтобы убедиться, что ваши документы или формы заполнены, а на стойке регистрации есть ваша верная информация. Всем нравится, когда их принимают вовремя, но важно помнить, что каждый пациент должен получать одинаковое внимание от врача, когда подходит его очередь.