2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Цитологическое исследование с использованием специального метода окрашивания материала. Позволяет с высокой чувствительностью выявить атипичные клетки в мазке и диагностировать ранние предраковые изменения эпителия и рак шейки матки.
Синонимы русские
Мазок по Папаниколау, Пап-тест, мазок на онкоцитологию.
Синонимы английские
Pap smear, Papanicolaou Smear; Cervical Smear; Cervical Oncocytology.
Метод исследования
Цитологический метод.
Какой биоматериал можно использовать для исследования?
Мазок смешанный из цервикального канала и поверхности шейки матки.
Общая информация об исследовании
Рак шейки матки (РШМ) по распространенности занимает 3-е место среди всех злокачественных опухолей у женщин (после рака молочной железы и рака толстой кишки). Частота инвазивного рака шейки матки в мире составляет 15-25 на 100 000 женщин. Новообразования шейки матки возникают в основном у женщин среднего возраста (35-55 лет), редко диагностируются моложе 20 лет и в 20 % случаев выявляются в возрасте старше 65 лет.
5-летняя выживаемость при локализованном (местном, in situ) раке шейки матки равна 88 %, в то время как выживаемость при распространенном раке не превышает 13 %.
К факторам риска развития рака шейки матки относится инфицирование вирусом папилломы человека (онкогенные серотипы HPV16, HPV18, HPV31, HPV33, HPV45 и др.), курение, хламидийная или герпетическая инфекция, хронические воспалительные гинекологические заболевания, длительное применение противозачаточных препаратов, неоднократные роды, случаи рака шейки матки в семье, раннее начало половой жизни, частая смена половых партнеров, недостаточное поступление с пищей витаминов А и С, иммунодефициты и ВИЧ-инфекция.
Согласно международным рекомендациям, все женщины должны проходить скрининг (досимптомное обследование) на рак шейки матки через 3 года после начала половой жизни, но не позже 21 года. Начиная с 30-летнего возраста пациентки, у которых было 3 последовательных отрицательных результата при исследовании мазков из шейки матки, могут проходить скрининг каждые 2-3 года. Женщины с факторами риска (инфицирование вирусом папилломы человека, иммунодефицитные состояния) должны продолжать ежегодный скрининг. Женщины 65 лет и старше с 3 и более нормальными результатами анализа мазков из шейки матки за последние 10 лет могут не участвовать в скрининге. Переболевшим раком шейки матки, имеющим папиллома-вирусную инфекцию или ослабленную иммунную систему, желательно продолжать скрининг. Женщины, перенесшие удаление матки и шейки матки, могут не сдавать этот анализ, если операция была выполнена не из-за рака или предракового состояния шейки матки. Те, у кого операция была только на матку, без удаления шейки, должны продолжать участие в скрининге.
Цитологическое исследование материала из шейки матки и наружного маточного зева, окрашенного по методу Папаниколау с соблюдением методики проведения теста и условий подготовки к анализу, позволяет с высокой чувствительностью и достоверностью выявить атипичные клетки в материале, предраковые состояния (дисплазию, интраэпителиальную неоплазию шейки матки). Чаще всего исследуют биоматериал, полученный при помощи специальной цитощетки из двух точек (эпителий эндоцервикса и экзоцервикса) и зафиксированный на предметном стекле 96-процентным спиртом. В мазок должен попасть материал из зоны трансформации, так как около 90 % неопластических состояний исходят из зоны стыка плоского и цилиндрического эпителия и только 10 % – из цилиндрического. При данном исследовании также могут быть выявлены признаки наличия инфекции, патологии эндоцервикса и эндометрия.
Скрининг и ранняя диагностика предраковых состояний и начальных стадий рака шейки матки позволяют своевременно провести эффективное лечение и предотвратить опасные последствия.
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
С учетом классификации по системе Бетесда "The 2001 Bethesda Systemterminology"
1. Количество материала
2. Интерпретация результатов
При выявлении минимальных изменений или атипичных клеток неясного значения рекомендовано провести обследование на онкогенные серотипы вируса папилломы человека.
Что может влиять на результат?
У девушек моложе 20 лет возможны ложноположительные результаты в связи с наличием изменений эпителия на фоне транзиторных гормональных нарушений.
Термином «дисплазия», или «неоплазия», уже не удивишь женщин, даже далеких от медицины. Они понимают, что речь идет о наличии атипичных клеток, которое может быть как при злокачественном, так и доброкачественном процессе.
И все же, когда держишь в руках результат мазка с непонятными аббревиатурами, волнение есть всегда.
Что такое цитологический скрининг и почему его нужно проходить каждой женщине, расскажет онкогинеколог Больницы израильской онкологии LISOD Инна Субботина.
— Инна Витальевна, расскажите, что такое ПАП-тест и как часто его необходимо проходить?
— ПАП-тест, который также называют цитологическим скринингом, помогает своевременно выявить предраковые состояния шейки матки средней и тяжелой степени и пролечить их. Регулярное обследование с началом половой жизни значительно снижает риск заболеть раком шейки матки. В большинстве стран мира ПАП-тест рекомендуют проходить раз в три года с 21-летнего возраста, но украинские врачи считают целесообразным начинать его в Украине раньше, с 18 лет, а завершать в 65 лет, как и в большинстве стран мира. Это обусловлено определенными эпидемиологическими особенностями: ранним началом половой жизни, распространенностью различных форм иммунодефицита, чрезвычайно низким уровнем вакцинации от ВПЧ и большим количеством случаев курения среди женщин.
— Нужно ли готовиться к сдаче ПАП-теста?
— Лучше проходить обследование в первые сухие дни после менструации. Для женщин, которые принимают противозачаточные таблетки, неважно, в какой день цикла проходить тест, а женщины в менопаузе могут проходить его в любой удобный день. За 48 часов до теста нужно исключить половые отношения, не использовать вагинальные свечи, орошения, гели и кремы.
ПАП-тест — это безболезненная процедура. Некоторые женщины могут испытывать дискомфорт и ноющие боли внизу живота во время забора анализа. Это нормально.
Забор клеточного материала проводится специальной щеточкой, которая помещается в контейнер с фиксирующим транспортным раствором или наносится тонким слоем на предметное стекло. Первые, но уверенные шаги делает в Украине котестинг (одновременное цитологическое исследование и определение вируса папилломы человека (ВПЧ) методом полимеразной цепной реакции).
— Какими могут быть результаты этого исследования? Что рекомендуется при каждом из них?
— Для описательного цитологического заключения используется классификация Bethesda, согласно которой проводится интерпретация результатов:
Нередко женщины и особенно — молодые девушки обращаются с непонятным для них результатом цитологического обследования шейки матки и с волнующим вопросом «Что делать дальше?» При получении любого из результатов ПАП-теста есть абсолютно четкие и научно обоснованные методы дообследования и тактики ведения пациенток, которые основываются на международных рекомендациях и данных доказательной медицины.
Если вы получили результат «неудовлетворительная цитология согласно классификации Bethesda», рекомендуется повторить ПАП-тест через 2-4 месяца (независимо от возраста).
Заключение ASCUS (Atipical Squamous Cells of Undetermined Significance, атипичные клетки плоского эпителия неясного значения) — характеризует такие структурные изменения в клетках, которых качественно и количественно недостаточно для постановки диагноза CIN. Это означает, что цитологическая картина не позволяет дифференцировать изменения плоского эпителия между реактивными и диспластическими, то есть предраковыми. У большинства больных с такими результатами в течение наблюдения клеточный состав нормализуется, однако 10-20% прогрессируют в дисплазию. Однако риск развития тяжелой дисплазии CIN ІІІ у женщин с ASCUS и отрицательным результатом на ВПЧ (-) не превышает 1-2%, поэтому такие пациентки наблюдаются без применения инвазивных методик обследования, а тактика наблюдения зависит от возраста и наличия или отсутствия высокоонкогенных типов ВПЧ при исследовании урогенитальных выделений.
Результат скрининга ASC-H (Atypical Squamous Cells Can not Exсlude HSIL, атипичные клетки плоского эпителия, которые не исключают HSIL) — независимо от ВПЧ-статуса рекомендуется расширенная кольпоскопия, а при любых признаках поражения показана биопсия, цервикальный кюретаж. У женщин пери- и менопаузального возраста, если зона перехода плоского и цилиндрического эпителия шейки матки кольпоскопически НЕ визуализируется, а кюретаж не дал достоверной информации, — как диагностическая мера может рассматриваться конизация шейки матки. Такое вмешательство должен выполнять специалист экспертного уровня. Дальнейшая тактика зависит от результатов гистологического исследования.
ПАП-тест с результатом CIN I или LSIL (Low-grade Intraepitelial Lesion, поражение эпителия легкой степени) — цитологические изменения, обусловленные ВПЧ (койлоцитоз) и неспецифические воспалительные изменения. CIN І часто регрессирует самостоятельно, поэтому в этой группе пациенток чаще всего применяется тактика динамического наблюдения. Однако необходимо обязательно выполнить ВПЧ-тест для определения дальнейшей тактики.
Для женщин с результатом CIN I и ВПЧ (-) рекомендуется цитологический контроль через 6 мес., возможен двойной тест «котестинг» через 12 мес. Если через 12-18 мес. по результатам наблюдения получаем NILM — рекомендуется перейти к рутинному скринингу.
Для женщин с CIN І / ВПЧ (+) рекомендована кольпоскопия, и при обнаружении тяжелого поражения эпителия шейки матки — биопсия, а при его отсутствии — повторный цитологический контроль через 6 мес. или двойной тест через 12 мес. У таких пациенток необходимо создать условия для элиминации ВПЧ: рекомендовано прекратить курение, при необходимости — провести лечение хронических инфекций, коррекцию вагинального микробиома — кандидоза, бактериального вагиноза, хронической герпетической инфекции и т. п. Стоит помнить, что у 12-25% ВПЧ (+) женщин с CIN І в течение 4 лет может произойти прогрессия в CIN более тяжелых степеней.
При наличии цитологического заключения CIN IІ и CIN ІІІ или HSIL в 70-80% случаев у пациенток оказывается CIN ІІ / ІІІ в гистологическом материале после биопсии и цервикального кюретажа, а в 1-3% — инвазивный рак. Поэтому независимо от ВПЧ-статуса всегда рекомендуется кольпоскопия, обязательно подготовленным специалистом, биопсия измененных участков — под контролем кольпоскопии, эндоцервикальный кюретаж у небеременных с последующим морфологическим исследованием полученного материала. Рекомендовано также кольпоскопическое обследование влагалища. В случаях с цитологическим результатом CIN ІІ / ІІІ, если при кольпоскопии не обнаружено изменений или выявлено поражение легкой степени, рекомендуется биопсия и эндоцервикальный кюретаж (если он не выполнялся до того) и / или диагностическая коническая биопсия.
Как исключение — девушки моложе 21 года. Риск инвазивного рака у них чрезвычайно низкий, кольпоскопия и цитология должны быть проведены повторно через 3-6 месяцев, при условии, что кольпоскопия адекватная, то есть визуализируется зона трансформации, а эндоцервикальный кюретаж отрицательный.
Перед проведением инвазивных вмешательств всегда рекомендуется проведение тестирования на носительство вируса иммунодефицита человека (ВИЧ), поскольку именно эти женщины в группе повышенного риска по цервикальным неоплазиям.
— Что делать при гистологическом подтверждении легкой или средней и тяжелой дисплазии шейки матки?
— В случае выявления при биопсии поражения низкой степени LSIL (легкой дисплазии, CIN I) и при удовлетворительных результатах кольпоскопии (зону трансформации 1-го типа видно полностью) возможны два подхода: наблюдение — рекомендуется в большинстве случаев или активное лечение, которое может рассматриваться при признаках длительной персистенции CIN І.
Наблюдение — оптимальная тактика ведения, особенно молодых женщин и тех, которые планируют беременность. Заключается она в цитологическом контроле + ВПЧ-тестировании + кольпоскопии каждые 6 мес., пока не будет цитологических и кольпоскопических доказательств регрессии легкой дисплазии. Стоит отметить, что у пациенток с нелеченной CIN І существует 13% риск обнаружения CIN ІІ, CIN ІІІ в течение двух лет наблюдения.
Хирургическое, а именно эксцизионное лечение CIN І может быть предложено пациенткам при длительной персистенции поражения более 18 мес., особенно с положительным ВПЧ-статусом и у женщин старше 30 лет; пациенткам, которые не имеют репродуктивных планов и отказываются проходить регулярный контрольный гинекологический осмотр; женщинам с положительным ВИЧ-статусом.
При гистологическом подтверждении HSIL, то есть CIN ІІ и CIN ІІІ тактика лечения чаще склоняется к хирургическому вмешательству. Однако стоит помнить, что около 40% случаев CIN ІІ могут регрессировать в течение 2 лет, особенно у молодых женщин. Регрессия CIN ІІІ происходит крайне редко.
Рекомендации по лечению при тяжелой дисплазии CIN ІІІ единодушны: обязательное удаление патологически измененного участка шейки матки, то есть эксцизия / конизация у небеременных пациенток. Единственное исключение — HSIL (CIN II) у девушек младше 21 года, при отсутствии положительного ВИЧ-статуса, поскольку у молодых пациенток высокая вероятность регрессии. В этой категории больных желательно также проведение иммуногистохимического исследования индекса пролиферативной активности с использованием моноклональных антител к белку р16 или р16 / Кі67 для уточнения биологического потенциала диспластических изменений эпителия шейки матки. Наблюдение возможно при отсутствии гиперэкспрессии р16 не более 12 мес. При персистенции HSIL (CIN II) и ВПЧ (+) более 12 мес. рекомендовано применение эксцизионных методов лечения. Хирургическое лечение HSIL (CIN II / III) может проводиться подготовленными специалистами экспертного уровня под контролем кольпоскопии.
Поскольку шейка матки покрыта не только плоским, но и цилиндрическим железистым эпителием, который расположен в цервикальном канале, соответственно здесь тоже случаются проблемы онкологического характера.
Цитологическое заключение ПАП-теста — AGC (цервикальное интраэпителиальное поражение железистых клеток) и АIS (аденокарцинома in situ) в каждом случае требует консультации цитолога, онкогинеколога, гинеколога экспертного уровня.
Атипичные железистые клетки в цитологическом мазке могут иметь эндоцервикальное происхождение, то есть из шейки матки, или эндометриальное, то есть из полости матки. Поэтому всем пациенткам этой группы рекомендуется расширенная кольпоскопия и цервикальный кюретаж. Обследование в возрасте старше 35 лет включает обязательный эндометриальный кюретаж или гистероскопию, тем более при наличии сопутствующей экстрагенитальной патологии (ожирение + сахарный диабет + гипертоническая болезнь), патологических маточных кровотечений и обремененного раком семейного анамнеза.
При наличии атипии железистых клеток или AIS в биопсии, но без признаков инвазивного рака, может рассматриваться конизация шейки матки как метод выбора у молодых пациенток с репродуктивными планами на будущее однако женщинам, которые реализовали свою репродуктивную функцию и не планируют в дальнейшем рожать, рекомендована гистерэктомия — удаление матки, особенно с подтвержденной гистологически AIS, с учетом высокой вероятности неполного удаления поражения при конизации (до 26%) или инвазивного рака (1,2%), частых рецидивов заболевания после лечения, мультифокальной природы болезни и малоинформативности цитологических проявлений AIS.
Помните, что при своевременном выявлении рака шейки матки болезнь имеет благоприятный прогноз по лечению и полному выздоровлению, поэтому о собственном здоровье в первую очередь должны позаботиться вы сами!
Пройти обследование у гинеколога, сдать все необходимые анализы, сделать ПАП-тест и при необходимости пройти лечение выявленных предраковых заболеваний можно в Больнице израильской онкологии LISOD. Лучшие онкогинекологи дадут подробную консультацию по результатам анализов и назначат эффективное лечение.
Запишитесь на консультацию:
0-800-500-110 — бесплатно по Украине;
+ 38-044-277-8-277.
Вопрос
Цервикальный скрининг позволяет снизить риск рака шейки матки за счет цитологического исследования шейки матки (анализ мазка), применяемого для обнаружения и дальнейшего лечения различных предраковых изменений, которые могут повышать риск возникновения инвазивных заболеваний (инвазивный рак шейки матки) в будущем. Как правило, лечения требуют только серьезные предраковые изменения, однако существуют различия в том, какое лечение необходимо женщинами с незначительными цитологическими изменениями (атипические клетки плоского эпителия неопределенного происхождения (ASCUS/пограничные изменения) или поражением эпителия легкой степени (LSIL/дискариоз легкой степени) при невозможности рутинного анализа на ВПЧ (вирус папилломы человека).
Цель обзора
Мы хотели выяснить, какой из методов – немедленная кольпоскопия или "наблюдательное выжидание" с повторным онкоцитологическим анализом –является наилучшим для женщин с легкой атипией клеток шейки матки.
Каковы основные результаты?
Мы включили 5 рандомизированных контролируемых исследований, в которых приняли участие 11 466 пациенток с легкой атипией клеток шейки матки, которым проводили немедленную кольпоскопию или же повторное цитологическое исследование. Во включенных в обзор исследованиях оценивали различия в частоте развития предраковых изменений шейки матки между этими двумя процедурами.
Согласно результатам, можно предположить, что у женщин, направленных на немедленную кольпоскопию после обнаружения легкой атипии клеток шейки матки во время одного цитологического исследования, клинически незначимые результаты будут получены с большей вероятностью, чем при "наблюдательном выжидании".
Было 18 случаев инвазивного рака шейки матки, семь – в группе немедленной кольпоскопии, и 11 – в группах цитологического наблюдения (повторные цитологические исследования). Частота обнаружения клинически незначимых поражений легкой степени была выше в группе немедленной кольпоскопии, равно как и частота обнаружения клинически значимых предраковых поражений высокой степени (CIN2 или CIN2 или хуже) на сроке 18 месяцев, но не 24 месяца.
Риск нарушения приверженности был значительно большим в группе повторной цитологии и повышался по мере наблюдения.
Качество доказательств
Мы оценили качество доказательств как низкое и умеренное.
Каковы выводы?
Анализ на ДНК ВПЧ зарекомендовал себя как эффективный метод скрининга легких атипий клеток шейки матки. Однако, в настоящее время рутинное применение этого теста во всем мире невозможно. В связи с недоступностью анализа на ДНК ВПЧ, немедленная кольпоскопия, вероятно, поможет диагностировать больше предраковых поражений в ранние сроки, чем цитологическое наблюдение, однако по прошествии двух лет различия между этими подходами могут отсутствовать. Женщины могут быть направлены на немедленную кольпоскопию после однократного обнаружения легкой атипии или пограничных результатов цитологического исследования, если ожидается, что приверженность к цитологическому наблюдению будет низкой. Если же ожидается высокая приверженность, могут быть предложены повторные цитологическое исследования, так как они могут снизить риск гипердиагностики и избыточности вмешательств.
Комплексное исследование: коэкспрессия p16 и Ki67 (CINtec PLUS) и жидкостная цитология с окраской по Папаниколау (ПАП – тест) предназначено для раннего выявления предраковых (диспластических) изменений шейки матки у пациентов с носительством ВПЧ по назначению лечащего врача.
Дисплазия в клетках эпителия шейки матки – это трансформация клеток, способная привести к раку шейки матки. Выделяют дисплазию I, II и III степени, её также называют CIN – цервикальная интраэпителиальная неоплазия. Рак шейки матки прогрессирует достаточно медленно, поэтому своевременная диагностика и лечение диспластических изменений имеет очень важное значение. С этой целью проводятся скрининговые цитологические исследования здоровым женщинам. Предпочтительным методом является жидкостная цитология с окрашиванием по Папаниколау (PAP-тест). Но в некоторых случаях только цитологического исследования недостаточно, есть риск пропустить изменения, предшествующие раку. Особенно это касается длительного носительства ВПЧ онкогенных типов (16, 18, 31, 33, 45 и т.д)
Белки p16 и Ki67 не могут в здоровых клетках быть активны одновременно. P16 – маркер, тормозящий пролиферацию клеток (бесконтрольное размножение), в норме p16 изолированно определяется в зоне трансформации эпителия (место перехода одного вида эпителия в другой). Белок Ki67 отражает пролиферацию клеток. Одновременная экспрессия (коэкспрессия) p16 и Ki67 в одной клетке свидетельствует о нарушении процессов клеточного цикла и говорит о возможности онкотрансформации клетки.
Длительное носительство ВПЧ высокого онкогенного риска
При получении результатов ПАП-теста заключений в виде - ASC-US, ASC-H и L-SIL
Жидкостная цитология BD – автоматизированная методика изготовления монослойных препаратов.
Определение коэкспрессия p16 и Ki67 – иммуноцитохимический метод окрашивания клеток с применением набора реагентов CINtec+.
Результат интерпретируется специалистом совместно с другими исследованиями.
Заключение цитологического исследования представлено согласно классификации Бетесда и ВОЗ.
Коэкспрессия p16 и Ki67 в норме – не обнаружена.
Выявление HSIL (CIN II-III) и коэкспрессии p16 и Ki67 говорит о предраковых изменениях шейки матки
LSIL, ASCUS, ASC-H по результатам цитологического исследования и коэкспрессия p16 и Ki67 требуют углубленного обследования на предмет исключения CIN II-III.
Предпочтительный биоматериал – смешанный соскоб шейки матки и цервикального канала. Исследование не проводится в период менструации и в течение нескольких дней после ее окончания и при нелеченных ИППП; до исследования не рекомендуется использовать спринцевания, вагинальные свечи, спермицидные средства, лубриканты в течение 48 часов.
Говоря о заболеваниях шейки матки, хочется внести ясность в некоторые основополагающие термины. Зачастую на приеме пациентку спрашивают: «Были ли у Вас какие-то операции?». После получения отрицательного ответа, задается еще один вопрос: «Шейку матки когда-нибудь лечили?». В 80% случаев женщины отвечают: «Да, давно уже эрозию прижигала».
Что же такое «эрозия» и почему к лечению этого состояния так легкомысленно относятся?
Во-первых, здесь имеет место неточность в самом названии заболевания. Оно максимально упрощается, чтобы женщине проще было его запомнить. Эрозией в большинстве случаев называются следующие состояния: эктопия и эктропион.
Что же такое «эктопия»? Шейку матки покрывают 2 типа эпителиев (клеток), различающихся по виду, функциям и расположению.
Первый тип – многослойный плоский эпителий, он представлен несколькими рядами клеток, различающихся по степени зрелости. Поверхностные клетки этого эпителия постоянно слущиваются (отпадают), унося с собой прикрепившиеся патогены (вирусы, бактерии). Таким образом, одна из основных задач этих клеток – защита шейки матки от болезнетворных воздействий.
Второй тип – цилиндрический эпителий, покрывающий внутреннюю часть шейки матки – цервикальный канал. Его основная задача – продуцировать слизь, которая в зависимости от дня менструального цикла либо помогает сперматозоидам проникнуть в полость матки, либо, наоборот, препятствует этому процессу. Данная слизь также защищает вышерасположенную полость матки от проникновения болезнетворных бактерий.
Вернемся к нашему вопросу. Что же такое «эктопия»? Это состояния неправильного расположения внутреннего, цилиндрического, эпителия. Он «выходит» на поверхность шейки матки. Считается, что в норме до 25 лет этот эпителий может находиться снаружи, такое состояние называется «физиологической эктопией». Впоследствии окружающий многослойный плоский эпителий «заползает» на неправильно расположенный цилиндрический, как бы закрывая его собой, и эктопия больше не наблюдается. Однако такое «самозаживление» эктопии наблюдается не всегда.
«Эктропион» - это выворот слизистой цервикального канала наружу, с появлением цилиндрического эпителия на поверхности влагалищной части шейки матки. Эктропион также бывает врожденным, но чаще носит посттравматический характер – развивается после родов, абортов.
«Эрозия» шейки матки – это состояние, при котором эпителий, покрывающий влагалищную часть шейки отсутствует, представляя собой раневую поверхность.
Все мы в детстве срывали корочки с ран на коленках, при этом мы видели ямку, лишенную эпителия, красного цвета (за счет поверхностно расположенных сосудов). Состояние этой ранки напоминает состояние шейки матки при эрозии. Если имеет место истинная эрозия, то лечение направлено на ускорение роста клеток - заживления (антибактериальные мази; свечи и мази, способствующие регенерации и др.).
Итак, мы разобрались с терминами «эктопия», «эктропион» и «эрозия», поняв, что «прижигают» шейку матки чаще всего именно при эктопии и эктропионе.А чем же опасны эктопия и эктропион? Сами по себе они не представляют опасности для здоровья женщины, беспокоя, в основной, обильными выделениями. Однако мы не зря уделили внимание различиям в эпителиях влагалищной части шейки матки и цервикального канала. Цилиндрические клетки цервикального канала представляют собой один слой, в результате чего являются более уязвимыми для инфекционных агентов. Наиболее грозным из них является – вирус папилломы человека (ВПЧ).
Именно этот вирус признан основной причиной развития рака шейки матки, занимающего на сегодняшний день первое место в России по причинам смертности у молодых женщин. Проникая в клетку ВПЧ начинает размножаться и обеспечивать себя необходимым для жизни «строительным материалом» - белками.
Эти специфические белки нарушают функцию структур клеток, задача которых контролировать «поведение» клетки и предотвращать ее опухолевое перерождение. В результате клетка, в которой поселился вирус, постепенно приобретает черты опухолевой – развивается дисплазия.
Термин «дисплазия» в переводе с греческого обозначает «неправильное развитие». В зависимости от того, как много клеток поверхностного многослойного и цилиндрического эпителия видоизменились под действием вируса дисплазия бывает 3 степеней тяжести: легкая (CIN I), умеренная (CIN II) и тяжелая (CINIII). Наши зарубежные коллеги для того, чтобы подчеркнуть высокий риск развития онкологического процесса, назвали это состояние не «дисплазией», а «неоплазией» - цервикальной интраэпителиальной неоплазией (Cervical Intraepithelial Neoplasia, CIN). Таким образом, «Дисплазия» = «Неоплазия» = CIN.
Диагноз дисплазии шейки матки выставляется после получения заключения мазка на онкоцитологию, взятого с поверхности шейки матки и из цервикального канала. Именно цитология в нашей стране является скрининговым методом выявления дисплазии. В некоторых странах диагностика этого состояния начинается с забора мазка на ВПЧ.
Заподозрить дисплазию шейки матки можно при выполнении расширенной кольпоскопии – рассмотрения влагалищной части шейки матки после обработки растворами (уксусной кислоты и раствора Люголя).
Кольпоскоп Проба с уксусной кислотой Проба с раствором Люголя «Золотым стандартом» (методом, позволяющим наиболее четко определить диагноз) является – биопсия шейки матки под кольпоскопическим контролем с исследованием гистологии (т.е. строения) наиболее измененной зоны шейки матки.
Итак, диагностика дисплазии шейки матки включает в себя:
Особенности диагностики дисплазии и интерпретации заключений различных исследований являются темой для отдельной беседы, которая также будет опубликована. Именно правильная диагностика позволяет своевременно провести исчерпывающее лечение дисплазии и предотвратить развитие инвазивного рака шейки матки у более, чем 90% пациенток.
Прежде чем говорить о методах лечения дисплазии, хочется указать на еще один важный аспект: особенностью дисплазии шейки матки является – мозаичность процесса. То есть, у одной и той же женщины на шейки матки могут быть изменения, характерные как для легкой дисплазии (CIN I), так и для тяжелой (CIN III). Диагноз выставляется по наиболее тяжелой из найденных степеней.
По данным научной литературы, легкая дисплазия (CIN I) может регрессировать, т.е. проходить самостоятельно у большого количества пациенток. Поэтому зачастую предлагается наблюдать за состоянием шейки матки с регулярной оценкой онкоцитологии и ВПЧ. Однако, если в течение 2 лет наблюдения процесс не произошло элиминации ВПЧ (вирус продолжает определяться/увеличивается его количество), а по результатам онкоцитологии определяется дисплазия – это показание для биопсии и дальнейшего лечения.
Если легкая дисплазия имеет определенный процент самостоятельного излечения, то этот процент гораздо ниже в случае умеренной дисплазии. При тяжелой степени самостоятельный регресс практически не встречается, более того, CIN II и III склонны к дальнейшему прогрессированию в рак на месте (Са in situ), а также инвазивный рак шейки матки. В связи с этим на сегодняшний день по результатам онкоцитологии выделяют только 2 состояние – легкую степень дисплазии (LSIL) и тяжелую (HSIL).
Обращаем Ваше внимание !!! В категорию HSIL входят состояния, включающие как умеренную и тяжелую степени дисплазии, так и рак на месте (Ca in situ).
Лечение дисплазии должно начинаться с биопсии шейки матки. Данный этап необходим для оценки того вида лечебного воздействия, которое мы можем производить на шейку матки, а также для составления индивидуального плана наблюдения пациентки после лечения.
В случае если имеет место эктопия шейки матки в сочетании с легкой степенью дисплазии (CIN I, LSIL) могут выполняться деструктивные методы лечения. Их цель – разрушить патологические клетки, инициировать возникновение той самой «корочки», под которой шейка матки заживет, покрывшись «правильными» клетками. На сегодняшний день выполняются следующие деструктивные виды лечения:
Если выявлена тяжелая дисплазия шейки матки (CIN II-III, HSIL), лечение НЕ может быть деструктивным! В противном случае, мы получим зажившую и визуально ничем не смущающую шейку матки, под новым эпителием которой может прогрессировать дисплазия и развиваться инвазия.
В случае тяжелой дисплазии необходимо выполнение эксцизионных методов, то есть методов, направленных на всех патологических тканей или наиболее измененных тканей. Принцип этого подхода формулируется как «see and treat» - «смотри и лечи». При удалении тканей мы получаем информации о степени тяжести процесса (диагностика) и одновременно удаляем патологические клетки, содержащие ВПЧ. Зачастую при не очень распространенных процессах радиоволновой петлевой биопсии может быть достаточно как для диагностики, так и для лечения. Именно поэтому в нашем центре мы отдаем предпочтение этому виду биопсии. Среди эксцизионных методов лечения шейки матки выделяют:
Результатом ФДТ шейки матки является некроз (смерть) части клеток, накопивших ФС, а также находящихся рядом с ними. На следующий день после ФДТ на шейке матки образуется корочка, аналогичная образующей при деструктивных методах, однако глубина воздействия в данном случае оказывается большей, нежели при воздействии лазером или радиоволной. Под этой корочкой шейка матки заживает и покрывается «правильным» эпителием.
Противопоказаниями к ФДТ являются:
Особенности проведения процедуры:
Фотосенсибилизатор может накапливаться не только в шейке матки, но и в других органах и тканях. И вступать в реакцию с лучами солнечного света. Наиболее уязвимыми в этом случае являются сетчатка глаз и кожа – могут развиваться реакции фоточувствительности, ожоги. В связи с этим пациентки после начала введения фотосенсибилизатора и на протяжении последующих суток должны носить солнцезащитные очки, а также избегать повышенной инсоляции, носить одежду минимизирующие воздействие солнечных лучей на открытые участки кожи.
!!! Обращаем Ваше внимание: ФДТ при диспластических заболеваниях шейки матки должна выполняться только после корректной биопсии и получения гистологического заключения о степени тяжести процесса !!!
При получении данных за инвазивный процесс пациентка направляется на консультацию к онкологу!
В отделении восстановления репродуктивного здоровья (гинекологическое отделение №2) Клиники высоких медицинских технологий СПбГУ фотодинамическая терапия (ФДТ) при вирусассоциированной (ВПЧ) тяжелой дисплазии и Ca in situ выполняется бесплатно, в рамках квот.
Необходимо понимать, что ни один из методов не гарантирует 100% эффективность, особенно, если ВПЧ продолжает определяться после лечения. В этом случае возможен рецидив заболевания. Так же, описаны отдаленные рецидивы – через много лет после периода «полного благополучия».
Таким образом, независимо от вида лечения дисплазии шейки матки в течение первых 3 лет необходимо наблюдение с оценкой онкоцитологии и ВПЧ не менее 2 раз в год. Дальнейшее диспансерное наблюдение проводится ежегодно на протяжении не менее 20 лет.
Автор статьи: Шаповалова Екатерина Андреевна, врач акушер-гинеколог отделения восстановления репродуктивного здоровья.
Получить консультацию и определить индивидуальную тактику лечения заболевания шейки матки можно, записавшись на консультацию к гинекологам нашего отделения по следующим контактам:
Электронная почта: [email protected]Патологии шейки матки появляются не только у рожавших женщин, но и у нерожавших. Чтобы определить их наличие и выработать эффективную методику лечения, необходимо провести обследования. Самым качественным из них по точности результата является биопсия.
Эта процедура, которая представляет собой малоинвазивное операционное вмешательство, служит для забора образца ткани. Впоследствии его исследуют в лаборатории на предмет наличия раковых или предраковых клеток. Также она может использоваться для удаления пораженной области.
Биопсия шейки матки необходима при следующих патологиях:
Биопсия шейки матки – это хирургический метод получения тканей, поэтому она имеет следующие противопоказания:
Биопсия шейки матки для нерожавших применяется только в случае крайней необходимости и строго ограниченным количеством методов.
В период ежемесячного менструального кровотечения биопсию тоже не следует делать.
При наличии патологий шейки матки без данной процедуры практически невозможно обойтись. Только она может точно подтвердить наличие предракового или ракового состояния.
Одновременно некоторые виды такого обследования оставляют после себя рубцы, которые могут быть повреждены во время родов. Поэтому биопсию шейки матки до беременности назначают, но используют не все методы.
По объему вмешательства различают два вида биопсии:
В такой ситуации обычно применяют:
Поскольку при проведении данной процедуры используются местная анестезия или общий наркоз, пациентка не чувствует боли.
Основной опасностью после проведения биопсии шейки матки нерожавшим женщинам является вероятность сужения просвета данного органа, а также образование неэластичного рубца. Поэтому процедура проводится максимально аккуратно и наиболее щадящими методами.
Биопсия позволяет обнаружить признаки таких болезней, как:
Поскольку фактически биопсия – это тип хирургического вмешательства, после ее проведения необходим восстановительный период порядка 2–3 недель. Чтобы заживление прошло успешно, нужно соблюдать рекомендации:
Несоблюдение рекомендаций может замедлить процесс заживления и привести к появлению осложнений:
При их появлении следует немедленно обратиться к врачу.
Для записи на консультацию звоните по телефону 8 (495) 7-800-500.
ПАП-тест в гинекологии – один из главных методов исследования. ПАП-тест делают для диагностики предраковых состояний и своевременного выявления рака шейки матки.
Он считается наиболее информативным исследованием онкологии на начальных стадиях.
ПАП-тест – это анализ на цитологию (микроскопическое исследование биоматериала). Цитологический мазок берется из влагалища. ПАП-тест показывает состояние клеток слизистой оболочки цервикального канала (канала шейки матки) и используется для выявления их патологических изменений и своевременной диагностики рака шейки матки.
Плановое прохождение цитологического исследования (раз в три года в возрасте от 21 до 65 лет) рекомендовано всем женщинам независимо от наличия или отсутствия патологий шейки матки с целью раннего выявления онкологии. Диагностика рака шейки матки ПАП-тестом высокоинформативна, позволяет выявлять онкологию на начальных стадиях, когда лечение проходит быстрее и эффективнее.
Женщинам, находящимся в группе риска (при генетической предрасположенности к раку шейки матки, после аборта), необходимо особенно ответственно подходить к проведению ПАП-теста. Нельзя пропускать регулярные тестирования, возможно более частое проведение цитологического исследования (один раз в год) по рекомендации гинеколога.
В некоторых случаях придется отказаться от проведения ПАП-теста и цитологии. Противопоказания к проведению ПАП-теста:
Также ПАП-тест не делают после тотальной гистерэктомии (хирургического удаления матки). По достижении 65-летнего возраста женщина может прекратить регулярное проведение цитологического исследования, если предыдущие результаты ПАП-тестов были отрицательными.
Чтобы результаты исследования были максимально точными, необходимо правильно подготовиться к ПАП-тесту. Подготовка к ПАП-тесту следующая:
Гинекологи рекомендуют сдавать ПАП-тест в первые дни после окончания менструации, поскольку тогда характер влагалищных выделений наиболее приемлем для проведения цитологии на рак шейки матки. Женщины в периоде менопаузы могут сдавать ПАП-тест в любой день.
Проведение ПАП-теста шейки матки обычно занимает несколько минут. Как проводится ПАП-тест:
В большинстве случаев во время проведения ПАП-теста отсутствуют болевые ощущения и дискомфорт. Также отсутствуют ограничения и противопоказания после проведения мазка на цитологию.
Нормальный результат ПАП-теста – отрицательный, при котором не обнаружено аномальных клеток эпителия шейки матки. Если в процессе расшифровки ПАП-теста был получен положительный результат, необходимо будет пройти дополнительные исследования, которые назначит гинеколог.
| Что может означать положительный результат ПАП-теста | |
| Результат ПАП-теста | Расшифровка положительного результата ПАП-теста |
| Атипичные клетки плоского эпителия неясного значения (ASC-US) | Некоторые клетки выглядят нетипично, но неизвестно, связано ли это с ВПЧ. Среди причин могут быть: инфекции, раздражение, изменения гормонального фона, полипы. |
| Атипичные железистые клетки (AGC) | Некоторые клетки из внутренней части шейки матки или слизистой оболочки шейки матки выглядят нетипично. Может быть признаком проблем с маткой. |
| Низкая степень плоскоклеточного интраэпителиального поражения (LSIL) | В клетках есть незначительные изменения, обычно вызванные ВПЧ. Иногда такое состояние называют лёгкой дисплазией (CIN I). Обычно проходит самостоятельно без лечения. |
| Атипичные клетки плоского эпителия, не позволяющие исключить HSIL (ASC-H) | В тканях внешней части шейки матки есть аномальные клетки. Они могут свидетельствовать о более серьёзных поражениях, которые без лечения могут перерасти в рак. Результат не является диагнозом и требует дополнительного обследования. |
| Высокая степень плоскоклеточного интраэпителиального поражения (HSIL) | В клетках есть умеренные или серьёзные изменения. Обычно аномалии вызваны ВПЧ. Иногда такое состояние называют средней (CIN II) или тяжёлой (CIN III) дисплазией. Без лечения аномальные клетки могут стать раковыми. |
| Аденокарцинома in situ (AIS) | В тканях шейки матки есть обширные поражённые зоны с аномальными клетками. Такое состояние считается предраковым и без лечения может перерасти в рак. |
| Клетки рака шейки матки | В тканях шейки матки есть злокачественные (раковые) клетки). |
Положительный результат ПАП-теста еще не означает, что у вас выявлен рак шейки матки, но требует обязательного обращения к онкогинекологу.
Анализы на рак шейки матки можно сделать в медицинском центре «ОН Клиник Харьков». ПАП-тест проводится методом жидкостной цитологии, который считается наиболее информативным для раннего выявления аномальных клеток эпителия шейки матки.
ПАП-тест в Харькове выполняется на современном оборудовании HURO PATH® System Q1, что позволяет получить максимально точные результаты. Есть возможность сделать два варианта исследований:
После получения результатов ПАП-теста при необходимости можно будет записаться на консультацию гинеколога в Харькове. Также в «ОН Клиник Харьков» можно сдать и другие лабораторные анализы в Харькове, пройти диагностику эрозии шейки матки.
Регулярное прохождение ПАП-теста поможет предупредить развитие рака шейки матки, соответственно увеличит продолжительность жизни. Важно также обращаться на консультацию к гинекологу при появлении любых подозрительных симптомов (болей внизу живота, отсутствия менструации или изменения характера менструальных выделений, усиленного роста волос на теле и т.д.).
1. Какая норма у ПАП-теста?
Норма ПАП-теста – отрицательный результат, который означает отсутствие аномальных клеток эпителия шейки матки. Расшифровку результатов ПАП-теста выполняет гинеколог.
2. Какая цитология лучше: жидкостная или обычная?
Наиболее информативен ПАП-тест на основе жидкостной цитологии. При его проведении биоматериал, взятый из влагалища, помещается в контейнер с жидкой средой и направляется в лабораторию, где подлежит очистке от слизи, крови и прочих примесей.
3. Можно ли делать ПАП-тест при беременности?
ПАП-тест рекомендуется сдавать при беременности для выявления вирусных и грибковых инфекций (например, вируса простого герпеса) и начала своевременного лечения, пока болезнь не навредила беременной женщине и плоду.
4. Как правильно сдавать ПАП-тест?
ПАП-тест рекомендуется делать в первые дни по окончанию менструации. Важно придерживаться правил подготовки (за 48 часов ограничить сексуальные контакты, не проводить спринцевания, не использовать вагинальные кремы и свечи).
Рейтинг статьи:
5 из 5 на основе 2 оценки

«ОН Клиник»
Обычные мазки Папаниколау обнаруживают и излечивают поражения, которые приводят к раку шейки матки. В течение некоторого времени результаты мазка Папаниколау сообщались в соответствии с новой системой Bethesda. Групп уже нет, но подробное описание найденных изменений.
Ранее результат Пап-теста был отнесен к одной из пяти групп, классифицированных Георгиосом Папаниколау, американским гинекологом греческого происхождения, пионером цитологического исследования и раннего выявления предраковых поражений шейки матки.Папаниколау объявил в 1928 году, что раковые клетки можно обнаружить в вагинальном мазке. Однако его открытие оставалось недооцененным до 1943 года, когда гинеколог опубликовал свое исследование по этому вопросу. С тех пор, как в 1940-х годах среди диагностических тестов появился мазок из шейки матки Папаниколау, процент смертности от рака шейки матки впервые снизился на 70%. Однако развитие медицины привело к тому, что классификации Папаниколау оказалось недостаточно для передачи существенной информации между цитологом и гинекологом.Поэтому взамен классификации Папаниколау Национальный институт рака США в Бетесде предложил новую классификацию, которая впервые была опубликована в 1988 году.
Вы можете купить мазок Папаниколау, не выходя из дома, на сайте medonetmarket.pl.
В описании результата Пап-теста вместо групп Папаниколау вводится более подробное обсуждение системы Bethesda.- В системе Bethesda значительно изменено качество чтения цитологии. Многие промежуточные этапы диагностики были введены и до сих пор объединены в одну группу в системе Папаниколау. Теперь оценка в значительной степени направлена на выявление вирусных инфекций, включая ВПЧ, который несет риск развития рака. Диагноз этого вируса дает возможность вылечить или удалить очаги поражения и, следовательно, снизить риск развития рака. Также стоит отметить, что в системе Bethesda важно оценивать подготовку.Если он не соответствует определенным диагностическим критериям, его не оценивают, поскольку он ненадежен. Однако в системе Папаниколау этого не было, говорит д-р Гжегож Полудневский, варшавский гинеколог.
Подготовьтесь к тесту Папаниколау. Соблюдение нескольких простых правил снижает риск искажения результата. Важно выбрать, когда выполнять цитологию. Лучше всего обратиться к врачу через несколько дней после окончания менструации, через четыре-пять дней после нее.Оптимальное время – в середине цикла, с десятого по примерно восемнадцатый день. Тест не следует делать позже, чем за четыре или пять дней до следующей менструации. Перед исследованием мазка нельзя использовать никакие вагинальные препараты, ни наркотики, ни противозачаточные средства. Если женщина использовала какие-либо вагинальные лекарства, в том числе противозачаточные средства или промывания, она должна подождать не менее трех дней. Лучше всего отказаться от половой жизни за сутки до обследования. Перед самим обследованием также следует позаботиться об интимной гигиене.
Хотите сделать цитологию в удобное для Вас время? Зайдите в Медонет Маркет, закажите по почте цитологическое исследование жидкости ЖБК и сами отправьте образец в лабораторию. Если вы предпочитаете, чтобы образец брал врач, закажите жидкостную цитологию ЖБК с консультацией гинеколога.
Взятие материала на исследование безболезненно. Пациентка лежит на гинекологическом кресле, и врач с помощью подходящего устройства собирает материал.Для сбора тампонов используют тампоны, насаженные на палочку, металлические или пластмассовые шпатели и профессиональные щетки. Последние являются фактически единственным устройством, позволяющим собрать соответствующее количество доброкачественного материала, т.е. содержащего клетки, не только из цервикального диска, но и из канала. Поэтому перед тестом стоит выяснить, какие инструменты используются для теста. Щетка в форме трезубца достигает как канала, так и всей поверхности диска шейки с одинаковым эффектом.Это также не вызывает боли при сборе материала. Только после сбора мазка врач должен провести тщательный гинекологический осмотр.
Только правильно подготовленный мазок Папаниколау позволяет патологоанатому правильно оценить его и выявить или исключить неопластическое заболевание. - В первую очередь нужно взять нужное количество клеток. Важно наличие клеток шейки матки.Препарат должен быть чистым, например, не должен содержать клеток крови. В противном случае результат будет искажен, - говорит доктор Полудневский. Система Bethesda также диагностирует инфекции, например вагинальный кандидоз, хламидиоз, которых не было при предыдущей цитологической оценке. Используемая в настоящее время шкала также позволяет диагностировать вирусные инфекции, в том числе инфекции ВПЧ. Определенные типы вируса папилломы человека - ВПЧ ответственны за формирование рака шейки матки. Рак развивается, когда поврежденные инфицированные ВПЧ эпителиальные клетки начинают бесконтрольно делиться.Развитие болезни занимает длительное время. Раннее выявление поражения позволяет его излечить. Не ждите и покупайте мазок Папаниколау, сделанный в медицинском центре Полмед.
Оценка Bethesda говорит нам много информации, в том числе что это за препарат, его качество и общие характеристики. Для женщин наиболее важным критерием является F, т.е. описание и интерпретация результата. По шкале Bethesda имеем следующую классификацию цитологической картины:
Глоссарий:
Внутриэпителиальная неоплазия - неконтролируемое размножение клеток, трансформировавшихся в раковые в результате трансформации.
Внутриэпителиальная дисплазия – аномалия внешнего вида клеток шейки матки, также известная как предраковое состояние. Дисплазия – это постепенная реконструкция ранее здорового органа. Этот термин относится к эпителиальному слою шейки матки.
Эндотелий – выстилка кровеносных и лимфатических сосудов, состоящая из одного слоя плоских клеток
Если в описании результатов теста указано AGUS/ASCUS, результат неверный.Это указывает на воспаление, но раковых клеток в образце обнаружено не было. Используемые аббревиатуры представляют собой названия клеток, которые трудно однозначно классифицировать: атипичные клетки AGUS (цервикальный канал) или ASCUS (часть наружной шейки матки). Поэтому вам нужно вылечить инфекцию, а затем сделать еще один мазок Папаниколау. Результат LSIL показывает, что в образце есть отдельные клетки, которые могут развиваться в опухоли. Возможно, это тоже воспаление. Цитологическая картина HSIL показывает, что в мазке присутствуют многочисленные клетки, из которых могут возникать новообразования.Наряду с результатом цитологии также предоставляется информация о том, подходит ли образец, собранный для анализа, для оценки. Если нет, тест необходимо повторить.
Если результаты вызывают сомнения, врач может провести дополнительные анализы. Кольпоскопия является важным тестом, определяющим направление лечения и дающим информацию о том, следует ли выполнять процедуру. - Это исследование позволяет оценить основу поражения, наличие аномальных сосудов или определить место возможного взятия образца.Следовательно, это рекомендуется, когда мы имеем дело с большими цитологическими изменениями, - объясняет д-р Полудневски. Другое исследование – это взятие образца, т.е. удаление фрагмента ткани и его гистопатологическое исследование. Часто взятие образца также является процессом заживления, поскольку берется все поражение. - В настоящее время существует значительная доступность этой специфической формы лечения, т.н. петля, где мы удаляем все поражение с шеи с помощью электрической петли и можем сразу же провести тестирование.Возможно введение малых процедур по удалению очага на шейке матки после кольпоскопии, либо после взятия пробы очаг можно удалить лазером, замораживанием или электроконизацией. Чаще всего мы решаемся на этот вид процедуры, когда изменения большие, хронические или пациентка не планирует в ближайшее время забеременеть, тогда можно оперировать шейку матки, — добавляет гинеколог.
ASC-УЗИ и даже очаги CIN I, т.е. небольшие диспластические поражения, лечат консервативно, без необходимости хирургического вмешательства, поскольку представляют собой воспалительные поражения различной степени тяжести.В случае поражений HSIL, то есть CIN II, CIN III, мы должны учитывать дисплазию высокой степени, которую следует лечить хирургическим путем. Эти изменения требуют дальнейшей тщательной диагностики. Кроме того, рекомендуется кольпоскопическая верификация – на ее основе мы можем выработать конкретное решение, например, о взятии пробы или операции по удалению этих изменений с шейки матки. Это щадящая процедура. Стоит отметить, что изменения при дисплазии высокой степени не означают наличие там раковых клеток.- Может случиться так, что мы найдем раковые клетки при большой дисплазии, но распознать их сможем только гистопатологией, т.е. взяв образец. Неинвазивные и не угрожающие изменения в системе Bethesda часто интерпретируются как серьезные изменения. Тогда выполняются менее щадящие операции, — говорит доктор Полудневский. В случае неопластических состояний описание включает: плоскоклеточный рак. Это типичный диагноз раковых клеток. Именно тогда начинается лечение онкологии.
Мы не можем вылечить вирус ВПЧ, потому что нет лекарств, которые могли бы уничтожить его напрямую. Инфекции ВПЧ очень распространены, поражая 40-50% населения. Однако опасны только те, которые являются хроническими. Затем вирус ВПЧ длительное время существует в эпителии, вызывая умеренную и высокую степень дисплазийных изменений. Во многих случаях он может исцелить себя. Затем эпителий сбрасывается, и все приходит в норму, а ВПЧ-инфекция может остаться, а может и не остаться.Благодаря противовоспалительному лечению мы можем предотвратить развитие хронической инфекции. Отшелушивающее лечение или поддержание нормальной бактериальной флоры способствуют естественной защите организма от вирусной инфекции. - С вирусами не так просто, как с бактериями, где у нас есть антибиотик и бактерия погибает. В случае с вирусами введение даже противовирусных препаратов не уничтожает их всех. Поэтому нам необходимо укреплять и создавать иммунитет организма, который защищается от этого вируса.Предварительная вакцинация является таким методом. Если в организме есть информация о том, как бороться с этим вирусом, это также не приведет к такого рода изменениям в эпителии, утверждает доктор Полудневский. Перед сексом лучше сделать прививку от ВПЧ. Однако есть исследования, например, в Австралии, где вакцинировано все население. Предварительные результаты показывают, что люди, даже подвергшиеся воздействию вируса и вакцинированные, имеют значительно более низкий риск развития поражений CIN II и CIN III из-за наличия антител.Это немного похоже на терапевтическую прививку.
Хирургическое вмешательство требуется при дисплазии средней и высокой степени (CIS, CIN II, CIS III). - Однако в случае LSIL мы не используем хирургическое лечение. Однако если кто-то решит вырезать такие изменения, это не значит, что он понесет какой-либо ущерб здоровью. На мой взгляд, это преувеличенное решение.Имейте в виду, что некоторые из этих инфекций проходят сами по себе. Мы должны осознавать, что при таком типе изменений процессы, ведущие к раку, занимают годы. Это может быть 5 или даже 15 лет. Сохранение этого состояния в течение многих лет может иметь негативные последствия, - объясняет д-р Полудневский. Единственной процедурой, которая может вызвать осложнения, является ампутация шейки матки – частичная или полная. Чрезмерное, ненужное иссечение образований может повлиять на функцию матки, т.е. увеличить риск выкидышей, преждевременных родов из-за поражения шейного мышечного аппарата.- Однако это не означает, что такая больная не сможет иметь детей. Риск больше, но это риск, который дает вам возможность сообщить. Каждый год у меня 2-3 пациента после ампутации шейки матки, которые рожают детей, - говорит доктор Полудневский.
- Прогноз во всех случаях очень хороший. Все зависит от нашего поведения. Если мы имеем дело с более крупными цитологическими изменениями (CIS, CIN II и CIN III), прогноз очень хороший, поскольку даже при наличии опухолевых клеток показатель излечения составляет 95-98%.Мы просто удаляем изменение и ничего не происходит. В случае микроинвазии с плоскоклеточным раком ранней стадии, которая явно описана, показатель излечения составляет 95%. В случае запущенной инвазии с инфильтрацией возникает большая проблема, потому что эффективность терапии резко падает, – поясняет доктор Полудневский. Таким образом, цитология и система Bethesda предназначены для обнаружения изменений как можно раньше, определения типа изменений и удаления этих изменений как можно раньше, потенциально с возможностью трансформации в неопластические изменения.
Контент от medonet.pl предназначен для улучшения, а не замены контакта между Пользователем веб-сайта и его врачом. Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом. Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте. Нужна консультация врача или электронный рецепт? Зайдите на halodoctor.pl, где вы получите онлайн-помощь - быстро, безопасно и не выходя из дома. Теперь вы можете бесплатно воспользоваться электронной консультацией в рамках Национального фонда здравоохранения.
УЗИ брюшной полости следует делать натощак, а в день маммографии нельзя использовать бальзам в области верхней части тела.Читать как...
Агнешка Похжест-МотычинскаяЦитология – это гинекологическое обследование, которое каждая женщина должна проводить профилактически не реже одного раза в год. Это делает возможным раннее обнаружение ...
Редакторы МедонетаЭтот тест выявляет рак шейки матки на ранней стадии.Этот тест также проверяет, есть ли у женщины эрозия и страдает ли она ВПЧ. Каждая женщина... 9000 3 Онет100 | Онет.
Рак шейки матки — один из немногих видов рака, который можно обнаружить на преинвазивной стадии. Благодаря такой ранней диагностике, а такую возможность предлагает ...
Юстина Войтечек | Редакция МедонетаНаибольший процент женщин, проходящих систематическое обследование, составляют женщины до или во время беременности.Часто женщины делают этот тест впервые в жизни...
новостиrm.tv | Редакция МедонетаЭтот рак до сих пор убивает женщин в нашей стране, но почти не встречается в Скандинавии.Это результат пренебрежения скрининговыми тестами, т.е. обычным...
Халина Пилонис | Редакция МедонетаЦитология — диагностический метод, применяемый в гинекологии, позволяющий на ранней стадии выявить изменения шейки матки.Метод заключается в взятии мазков и ...
Мне сделали конизацию шейки матки после того, как в прошлом году во время операции по поводу миомы у меня случайно обнаружили рак шейки матки.На протяжении многих лет регулярно...
проф. д-р хаб. н., врач Ежи СтельмаховМне 34 года.Мне сделали цитологию. В итоге прочитал, что CIN1 выявлен и цитология соответствует III группе. Последнее обследование я проходил чуть больше года назад.
проф. д-р хаб. н., врач Ежи СтельмаховДля профилактики рака шейки матки важно убедить женщин регулярно делать мазок Папаниколау, а также пропагандировать вакцинацию...
© Borgis - Postępy Nauk Medycznych 7/2013, стр. 457-460
* Адрианна Скрайна, Александра Зелинска, Малгожата Каня, Кшиштоф Цендровский, Влодзимеж Савицкий
Оценка эффективности цитологического исследования при выявлении предраковых состояний и новообразований шейки матки
Оценка эффективности цитологического исследования шейки матки при выявлении предраковых состояний шейки матки и карциномы шейки матки
Отделение и клиника акушерства, женских болезней и онкологической гинекологии II медицинского факультета Варшавского медицинского университета
Заведующий клиникой: проф.доктор хаб. врач Влодзимеж Савицкий
Реферат
Введение. Рак шейки матки является одним из наиболее часто диагностируемых злокачественных новообразований у женщин. Наиболее распространенной формой этого рака является плоскоклеточный рак. Его развитию предшествуют предраковые состояния, к которым относятся интраэпителиальные неоплазии низкой, средней и высокой степени. Их выявление возможно при использовании диагностической панели, первым элементом которой является цитологический тест, оцениваемый по системе Bethesda с модификацией 2001 года.
Цель работы. Цель исследования - оценить эффективность цитологического исследования в выявлении предраковых и опухолевых состояний шейки матки.
Материал и методы. В исследовании приняла участие 91 пациентка с аномальными результатами цитологического исследования, госпитализированная в 2011 году в отделение гинекологии отделения акушерства, женских болезней и гинекологической онкологии 2-го медицинского факультета Варшавского медицинского университета. Всем пациенткам выполняли диагностическое выскабливание цервикального канала и полости матки и забор препаратов из диска влагалищной части шейки матки под контролем кольпоскопии.
Результаты. Из обследованных пациентов 42 (46,16%) имели патологический результат гистологического исследования. CIN 1 был обнаружен у 57,14% женщин, CIN 2 у 28,57%, CIN 3 у 4,76% и рак шейки матки у 9,5% женщин. Совместимость цитологического исследования с полученным гистологическим результатом у больных с LSIL - 34,61% больных, а у женщин с цитологическим диагнозом HSIL - 35,12% пациентов.
Выводы. 1. Полученная согласованность цитологических и гистологических результатов ниже, чем описанная другими авторами.2. Диагноз HSIL, неподтвержденный при гистологическом исследовании, требует дополнительной диагностики. 3. В целях повышения эффективности цитологического исследования при выявлении предраковых состояний и рака шейки матки на ранней стадии клинического течения целесообразно стандартизировать центры оценки мазков.
Резюме
Введение. Рак шейки матки является одним из наиболее частых злокачественных новообразований, диагностируемых у женщин. Наиболее распространенной формой рака шейки матки является плоскоклеточный рак.Его развитию часто предшествуют предраковые изменения, к которым относится цервикальная интраэпителиальная неоплазия I, II или III степени, также называемая, соответственно, легкой, средней или тяжелой дисплазией. Обнаружение этих предраковых поражений возможно с помощью диагностических тестов, первым из которых выполняется цитологическое исследование мазка из шейки матки, оцененное и классифицированное в соответствии с системой Bethesda, последний раз измененной в 2001 году.
Цель. Целью исследования была оценка эффективности цитологического исследования шейки матки в выявлении предраковых состояний шейки матки и карциномы шейки матки.
Материал и методы. Мы обследовали 91 пациентку с отклонением от нормы при цитологическом исследовании шейки матки, которые были госпитализированы в отделение гинекологии кафедры и отделения акушерства, гинекологии и онкологии II Медицинского факультета Варшавского медицинского университета. Всем женщинам была проведена процедура диагностической фракционной дилатации и выскабливания и эктоцервикальной биопсии под кольпоскопическим контролем.
Результаты. Среди всех обследованных пациентов отклонения при гистологическом исследовании выявлены у 42 (46.16%) случаев. CIN 1 был обнаружен у 57,14% женщин, CIN 2 у 28,57%, CIN 3 у 4,76% и рак шейки матки у 9,5% женщин. Корреляция между цитологическим и гистологическим исследованием у пациентов с исходным диагнозом LSIL составила 34,61%, у пациентов с цитологическим результатом HSIL - 35,12%.
Выводы. 1. Корреляция между цитологическими и гистологическими исследованиями ниже, чем у других авторов. 2. Диагноз HSIL, не подтвержденный гистологическим препаратом, требует дальнейшего диагностического исследования.3. Для повышения эффективности цитологического исследования шейки матки в выявлении предраковых поражений шейки матки и рака шейки матки на ранней стадии рекомендуется объединение центров, оценивающих цитологические мазки шейки матки.
Введение
Рак шейки матки является одним из наиболее часто диагностируемых злокачественных новообразований у женщин. По статистике заболеваемости и смертности от этого заболевания Польша занимает одну из лидирующих позиций среди стран Евросоюза.В 2007 г. в нашей стране раком шейки матки заболела 3431 женщина, умерло 1907 (1). Показатели заболеваемости и смертности в 2008 г. составили 11,2 и 5,3 на 100 000 женщин соответственно (2). Плоскоклеточная карцинома является наиболее распространенной формой рака шейки матки, но частота аденокарциномы увеличилась в последние годы. Развитию плоскоклеточных новообразований в большинстве случаев предшествуют предраковые состояния, которыми в шейке матки являются интраэпителиальные неоплазии (анг. цервикальная интраэпителиальная неоплазия - CIN). В зависимости от выраженности изменений мы разделяем их на малые (ЦИН 1), средние (ЦИН 2) или высокие (ЦИН 3). Низкая степень дисплазии может быть показателем папилломавирусной инфекции и не классифицируется как предраковое состояние в современных классификациях (3). Многолетние наблюдения показывают, что риск прогрессирования ЦИН 1 в ЦИН 3 в течение 12 мес составляет 1% (4). Предопухолевые состояния, возникающие в железистом эпителии, включают внутриэпителиальную железистую неоплазию, среди которых есть изменения низкой и высокой степени (5).
Ранние клинические стадии рака шейки матки, а также предраковые состояния, предшествующие его развитию, не проявляются клиническими симптомами. Их обнаружение возможно с помощью диагностической панели, первым элементом которой является цитологический тест, оцениваемый по системе Bethesda с модификацией от 2001 года. Аномалии, происходящие из клеток плоского эпителия, требующие дальнейшей диагностики, включают:
1. атипичные эпителиальные клетки (АСК): сложно однозначно оценить АСКУС и изменения, среди которых нельзя исключить дисплазию высокой степени - АСКИ,
2.внутриэпителиальные поражения низкой степени, которые могут быть связаны с инфекцией ВПЧ - LSIL,
3. Интраэпителиальные поражения высокой степени и преинвазивная карцинома - HSIL,
4. Инвазивный плоскоклеточный рак.
С другой стороны, атипичные изменения, происходящие из железистых клеток, были разделены на:
1. аномальные железистые клетки (АЖК), в том числе патологии, трудно поддающиеся однозначной оценке - АГУС,
2. аденокарцинома (возможно цервикального происхождения, возможно эндометриальная и не связанная с маткой).
В Польше с 2005 года Министерство здравоохранения совместно с Национальным фондом здравоохранения и Польским гинекологическим обществом разработало популяционную программу профилактики и раннего выявления рака шейки матки, которая была запущена в 2006 году. Это касается пациентов в возрасте от 25 до 59 лет. и предусматривает выполнение мазка Папаниколау один раз в 3 года (6).
рабочая цель
Цель исследования - оценить эффективность цитологического исследования в выявлении предраковых и опухолевых состояний шейки матки.
Материалы и методы
Проанализированы результаты цитологического и гистологического исследований 91 пациентки, госпитализированной с 1 января по 31 декабря 2011 года по поводу цитологической дисплазии на кафедре акушерства, гинекологии и онкологии 2-го медицинского факультета Варшавского медицинского университета. Средний возраст диагностированных женщин составил 42,2 года (18-81 год). Неженщины составили 24,17% (22 пациентки), повторнородящие женщины 75,83% (одни роды - 31 пациентка, двое - 29, многочисленные повторнородящие - 9 женщин).В период менопаузы было 16 пациенток (17,58%). У остальных женщин были регулярные менструации. Наиболее частым показанием для уточнения диагноза был диагноз высокодифференцированной цитологической дисплазии - HSIL (37 больных - 40,65%), затем LSIL (26 женщин - 28,57%), ASCUS (14 - 15,38%), ASCH (7 - 7, 69%), АГУС и АГК (по 3 пациента) и у одной пациентки заподозрен рак шейки матки непосредственно при цитологическом исследовании (рис. 1). Всем пациенткам было выполнено диагностическое выскабливание цервикального канала, а также выскабливание и/или биопсия из полости матки.Образцы шейки матки брали из диска влагалищной части шейки матки при кольпоскопии. Эти исследования проводились с помощью оптического кольпоскопа ПЗО. Полученный материал был затем оценен в отделении патоморфологии Мазовецкой воеводской больницы в Варшаве.
Рис. 1. Цитологические диагнозы в исследуемом материале.
Результаты
Из 91 пациента с аномальными результатами цитологического исследования у 42 (46,16%) были аномальные гистопатологические результаты. Гистологическая дисплазия легкой степени выявлена у 24 (57,14%) женщин, средней степени у 12 (28,57%), высокой степени у 2 (4,76%) и 4 (9,5%) больных раком шейки матки.
В группе из 14 пациенток с цитологическим диагнозом ASCUS у 3 (21,4%) была гистологическая дисплазия низкой степени, у одной (7,1%) женщины был диагностирован рак шейки матки, а у 10 (71,4%) пациенток гистопатологические результаты были нормальными.
Результат ASCH явился показанием к углубленной диагностике у 7 пациентов, из которых 2 (28,57%) получили CIN 1 и 1 (14,28%) - CIN 2.
У женщин, обратившихся в Клинику по поводу LSIL, отклонения от нормы были обнаружены у 11 (42,31%) пациенток - у 9 (34,61%) CIN 1 и у 2 (7,69%) CIN 2.Правильный результат получен у 15 (57,69%) больных.
Из самой многочисленной группы из 37 пациенток с цитологическим диагнозом HSIL у 56,75% (21 женщина) был аномальный гистологический результат. ЦИН 1 диагностирован у 8 (21,62%) женщин, ЦИН 2 - у 9 (24,32%), ЦИН 3 - у 2 (5,4%) и у 2 (5,4%) пациенток диагностирован рак шейки матки (рис. 2).
Рис. 2. Гистопатологические диагнозы у 37 пациентов с HSIL.
Мы загрузили отрывок из статьи выше, к которой вы можете получить полный доступ.
Платный доступ только к одной ВЫШЕизложенной статье в Czytelnia Mediczna |
| |
Ссылки
1.Отчет основан на данных онкологического центра Института им. М. Склодовская-Кюри, Варшава, http://epid.coi.waw.pl/krn/ [по состоянию на 20 июля 2012 г.].
2. Wojciechowska U, Didkowska J, Zatoński W: Злокачественные новообразования в Польше в 2008 г. Онкологический центр, Институт М. Склодовская-Кюри, Варшава, 2010.
3. Andersson S, Rylander E, Larsson B и др.: Роль вируса папилломы человека в канцерогенезе аденокарциномы шейки матки. Евр Джей Рак 2001; 37: 246-250.
4.Spaczyński M, Nowak-Markwitz E, Basta A et al .: Руководство Польского гинекологического общества по использованию вакцины против вируса папилломы человека (ВПЧ) при раке шейки матки. Гинекол Пол 2007; 78: 185-190.
5. McCluggage WG: Эндоцервикальные гландулярные поражения: спорные аспекты и вспомогательные методы. Дж. Клин Патол, 2003 г.; 56: 164,
6. Spaczyński M, Karowicz-Bilińska A, Rokita W и др.: Посещаемость в польской программе скрининга рака шейки матки в 2007-2009 годах. Гинеколь Пол 2010; 81 (09): 655-663.
7. Ибрагим С.Н., Кригман Х.Р., Куган А.С., Вакс Т.Д.: Предполагаемая корреляция цервиковагинальных цитологических и гистологических образцов. Am J Clin Pathol, сентябрь 1996 г .; 106 (3): 319-324.
8. Tritz DM, Weeks JA, Spiers SE и др.: Этиология некоррелирующих цервикальных цитологий и биопсий. Am J Clin Pathol, май 1995 г .; 103 (5): 594-597.
9. Izadi-Mood N, Sarmadi S, Sanii S: Контроль качества в цервиковагинальной цитологии с помощью цитогистологической корреляции. Цитопатология, 19 сентября 2011 г., doi: 10.1111/j.1365-2303.2011.00926.х. [Epub перед печатью].
10. Joste NE, Crum CP, Cibas ES: Цитологическая / гистологическая корреляция для контроля качества в цервиковагинальной цитологии. Am J Clin Pathol, 1995, январь; 103 (1): 32-34.
11. Khuakoonratt N, Tangjitgamol S, Manusirivithaya S и др.: Распространенность плоскоклеточного внутриэпителиального поражения высокой степени (HSIL) и инвазивного рака шейки матки у пациентов с плоскоклеточным внутриэпителиальным поражением низкой степени (LSIL) при мазке шейки матки. Asian Pac J Cancer Prev 2008, апрель-июнь; 9 (2): 253-257.
12. Kulig B, Łukaszek S, Brucka A et al .: Сравнительный анализ аномального мазка Папаниколау и результатов гистопатологического исследования образцов из шейки матки Программы углубленной диагностики рака шейки матки, проведенной в отделении оперативной гинекологии ICZMP в г. Лодзь. Гинеколь Пол 2010; 81 (11): 828-833.
.Цитология – это тест для женщин, который следует проводить регулярно в рамках профилактики раннего выявления рака шейки матки. Мазок Папаниколау рекомендуется повторять не реже одного раза в 3 года, если предыдущие результаты были нормальными и у женщины отсутствуют факторы риска развития рака шейки матки.
КУПИТЬ ОНЛАЙН
Состав:
Цитология шейки матки – это специализированное обследование, материал для которого собирает акушерка или гинеколог.Специфика этого диагностического метода делает его применимым при диагностике опухолевых заболеваний на ранних стадиях развития, однако выявление рака шейки матки не является единственным применением мазка Папаниколау.
С помощью цитологии можно определить наличие вируса папилломы человека, известного как ВПЧ. Этот вирус, особенно его отдельные варианты, напрямую связан с развитием некоторых видов рака. Стоит помнить о регулярных мазках Папаниколау, ведь ранняя диагностика рака шейки матки во многих случаях дает очень хороший прогноз, и шанс на полное излечение очень высок.
Цитология – эффективный метод диагностики, позволяющий выявить новообразования шейки матки на ранней стадии развития заболевания.
Прочтите: Результаты мазка Папаниколау и что означает аномальный результат цитологии.
Материал для цитологического исследования берется при стандартном исследовании, но перед внутренним исследованием или трансвагинальным УЗИ. Акушерка или врач с помощью зеркала и специальной кисточки собирают материал для исследования, т.е. клетки из цервикального канала и диска шейки матки.Затем мазок отправляется в лабораторию.
Набор для самостоятельного проведения цитологии в домашних условиях.
ПРОВЕРИТЬ!
Стоит помнить, что к сдаче мазка Папаниколау нужно правильно подготовиться. Некоторые факторы могут повлиять на надежность исследования. Мазок можно брать не позднее чем через 2 дня после окончания менструации или не позднее чем за 4 дня до следующей менструации.Оптимальное время для сбора образца – первая половина цикла. Кроме того, за 4 дня до запланированной даты теста не принимайте никаких вагинальных препаратов, не используйте тампоны и не выполняйте процедуры промывания влагалища. Ограничения распространяются и на общение. От секса следует отказаться как минимум за 24 часа до обследования.
Если у женщины появляются выделения из влагалища, которые могут свидетельствовать о воспалении, то сначала следует устранить симптомы, а затем провести обследование.
В рамках программы профилактики рака шейки матки рекомендуется проводить мазок Папаниколау не реже одного раза в 3 года, если предыдущие результаты в норме и у женщины нет повышенного риска развития рака шейки матки. Более ранний патологический результат цитологии является показанием к сокращению периода между исследованиями.
Первый раз мазок следует брать у женщины на 25-м году жизни при условии, что она ранее не занималась сексом.
Важно отметить, что мазок Папаниколау также следует сдавать женщинам, уже пережившим менопаузу. Женщинам в постменопаузе, желающим отказаться от обследования, следует проконсультироваться со своим лечащим врачом, который рассмотрит индивидуальную ситуацию пациентки с учетом ее состояния здоровья и факторов, предрасполагающих к развитию опухолевого заболевания (рака шейки матки).
Цитология также может быть выполнена у девственниц.Рекомендуется сообщить об этом своей акушерке или врачу до проведения теста, чтобы они могли отрегулировать используемые инструменты. Первичное обследование проводится особенно аккуратно, а зеркало меньше, чем при традиционном обследовании.
Цитология также проводится беременным женщинам. Беременность не является противопоказанием. Наоборот, цитология при беременности является одним из обязательных обследований. Цитологическое исследование у беременной берут, если результат последнего обследования старше 6 месяцев.

Цена цитологического исследования варьируется. Все зависит от вида обследования.
Классический мазок Папаниколау (во время которого взятый мазок помещается непосредственно на предметное стекло микроскопа) можно сделать бесплатно в центрах Medicover, если у пациента есть подписка, включающая такое исследование. Помимо абонемента стоимость классического экзамена составляет несколько десятков злотых в зависимости от места. Жидкостная цитология (ЖЦ) в учреждении стоит от 175 злотых.
Существуют также варианты однослойной цитологии, цитологии ЖСК + ВПЧ 14 и цитологии ЖСК + ВПЧ 24. Вышеупомянутые тесты являются диагностическими наборами для проведения в домашних условиях.
Стоимость однослойной цитологии - стоимость порядка 149 злотых.
Анализ LBC + HPV 14 стоит от 324 злотых.
Цитология LBC + HPV 28 дает больше всего информации о предрасположенности к развитию рака шейки матки (цена домашнего анализа мазка 389 злотых).
Читайте также:
Цитология LBC с тестом на ВПЧ | Жидкостная цитология | Результаты цитологии
.
Комплексная система поддержки диагностики цитологических препаратов от Digitmed сочетает в себе передовые технические решения с простотой использования и доступностью. Наш подход ориентирован на пользователя, особенно на его потребности и комфорт. Инженерия и компьютерные науки, хотя мы ими увлечены, являются для нас лишь средством достижения этой цели. Эти базовые допущения дизайна отражены в дизайне и функциональности комплексной системы поддержки диагностики цитологических препаратов.
 Рис. 1 – Микроскоп
Рис. 1 – Микроскоп Основой нашей системы является ее модульность. Мы включили обширную и продуманную систему полезных функций с учетом простоты использования и доступности. Предлагаемая нами система разработана таким образом, чтобы полностью удовлетворить ожидания каждого пользователя, занимающегося диагностикой и скринингом населения на рак шейки матки, в зависимости от потребностей, т.е. врача, патоморфолога, лабораторного диагноста, акушерки, т. а также управляющие объектами.
 Рис. 2 – Сканирование образца
Рис. 2 – Сканирование образца Предлагаемая нами система состоит из трех основных модулей:
которые предлагаются модульно (вместе или по отдельности) полностью удовлетворяют потребности медицинских работников.
Предлагаемое нами решение представляет собой прежде всего оптический микроскоп с качеством оптического пути, обеспечивающим эффективную оцифровку препаратов, дополненный специально разработанным адаптером для оптических микроскопов, который позволяет эффективно преобразовать их в сканирующие системы с использованием тех, которые уже принадлежат небольшим и средние лаборатории. Вместо существующего столика микроскопа мы установили независимое управление фокусировкой, используя уже существующую механику микроскопа.
 Рис. 3 – Микроскоп
Рис. 3 – Микроскоп Для этой цели была разработана система на основе шаговых двигателей, приводящих в движение механику стола, заменяющая оригинальный столик микроскопа, и независимо смонтированная система с одним двигателем, приводящим в движение винт, так называемая «Микро» для фокусировки. Двигатели централизованно управляются с одного контроллера, подключенного к компьютеру через интерфейс USB. Работа водителя заключается в отправке группы позиций, на которых должен быть размещен стол. Контроллер выполняет эту команду после получения информационного пакета.Это позволяет безопасно и эффективно сканировать препарат без помех в виде ошибок при передаче.
 Рис. 4 – Скан образца
Рис. 4 – Скан образца Контроллер также оснащен системой запуска камеры, т.н. «Триггер», который независимо от компьютера отправляет на камеру информацию о достижении ранее запланированной позиции. Это позволяет чрезвычайно эффективно устранять задержки при съемке. Сконструированный раствор устраняет эту проблему и обеспечивает полное покрытие препарата.Кроме того, использование триггера, управляющего работой камеры независимо от компьютера, открывает путь к развитию системы сканирования по мере развития камер на рынке и не будет подвержено аппаратным ограничениям, вытекающим из скорость связи камера-компьютер-сканер. В описании системы сканирования следует выделить систему фокусировки, а точнее систему полной регулировки рабочего расстояния объектива от образца, поскольку построенная система является универсальным устройством с множеством потенциальных возможностей, возникающих в результате использования компьютерный анализ изображения для контроля фокусировки.Для обеспечения возможности использования системы в любом микроскопе с микровинтом вместе с макровинтом в ее основе лежит система коаксиальных крепежных элементов. Это позволяет адаптировать монтажную часть непосредственно к существующим размерам винтов в модифицированном микроскопе. Примененный мотор и способ его соединения с микровинтом через фрикцион обеспечивает безопасность микроскопа и практически исключает риск повреждения механики. Система смещения в направлении осей X и Y перпендикулярно направлению Z, совпадающему с оптической осью системы микроскопа, также основана на шаговых двигателях.Их соотношения выбраны для получения точности движения, необходимой для сканирования образцов с использованием линз с увеличением в диапазоне от 4 до 100 крат. Следует подчеркнуть, что система сканирования построена таким образом, что позволяет независимо управлять каждым из двигателей и, таким образом, перемещаться в любом направлении в трехмерном пространстве, что гарантирует возможность ее использования как в случае классических препаратов, так и в случае так называемый жидкая фаза. Система сканирования, благодаря своей универсальности, оснащена сенсорными датчиками, позволяющими в любой момент выполнить ее калибровку. Контроллер позволяет полностью контролировать как движение стола, так и процесс срабатывания, выбирая скорость движения двигателей и трижды отвечают за время, по истечении которого с момента достижения точки измерения сработает триггерный сигнал.
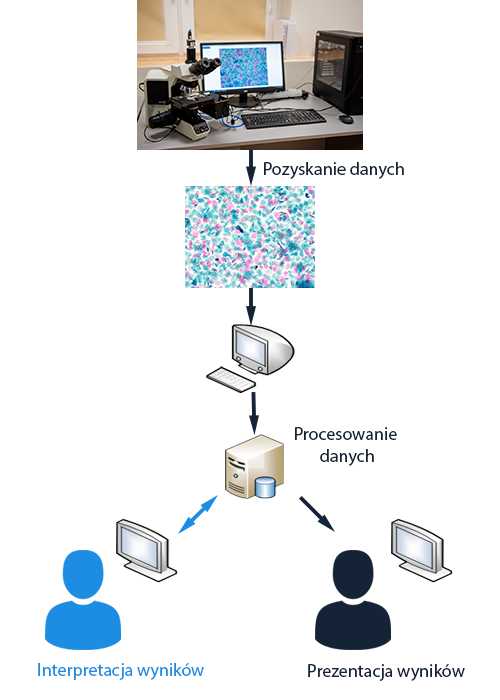 Рис. 5 — Схема — SaaS (Система как услуга)
Рис. 5 — Схема — SaaS (Система как услуга) Фирма Digitmed S.A. предложил собственный алгоритм для поддержки диагностики классической цитологии и LBC. Его задача — классифицировать препараты на положительные и отрицательные, а затем автоматически распознавать места, отмеченные диагностами как HSIL, LSIL, ASCUS, ASCH и CA на цитологических сканах. Кроме того, в случае сомнений система должна отметить все сомнительные места. Алгоритм разбит на 2 части.В первом система тщательно анализирует весь скан цитологического образца и отмечает только те места, которые требуют дальнейшего анализа. Благодаря работе диагностов алгоритм обучения нейронной сети имеет достаточно данных, чтобы научиться правильно определять сомнительные тестовые площадки. Первое обучение алгоритма было выполнено на уникальной базе данных из 22 400 препаратов (половина обычных и половина LBC).
Благодаря точной маркировке аномалий на поверхностях сканов удалось научить нейросеть распознавать такие места.Благодаря работе нейросети можно пометить на образцах все места, которые диагносты считают аномалиями или сомнительными местами. Второй этап работы алгоритма заключается в определении характера аномалии. Первая часть алгоритма отвечает только за просмотр и маркировку достопримечательностей. Вторая нейронная сеть, с другой стороны, была основана на архитектуре VGG. Его задача — выбрать отмеченное место. Выбор был ограничен ASCUS, HSIL, LSIL, ASCH и CA на основании описаний диагностов.
Препараты оцениваются диагностами и проверяются сертифицированной лабораторией Лечебно-диагностического центра в Седльце.
.