2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Вы почувствовали неприятные ощущения во рту и обнаружили на языке белое пятно? Или, возможно, вы случайно заметили белые пятна на языке после чистки зубов? Большинство таких пятен проходят сами, однако стоит пройти осмотр у стоматолога. Наиболее распространенными причинами белых пятен на языке являются кандидозный стоматит, язвенный стоматит и лейкоплакия. Для лечения нужно обратиться к врачу.
Кандидозный стоматит
Кандидозный стоматит, или молочница полости рта, представляет собой избыточное разрастание дрожжевых грибов на слизистой оболочке. Риску молочницы подвержены младенцы, обладатели зубных протезов и курильщики. Часто это заболевание появляется при снижении иммунитета: у пациентов с раком, ВИЧ и другими иммунодефицитными состояниями, с анемией и диабетом. Прием антибиотиков также может спровоцировать это заболевание.
Молочница, как правило, не опасна, но длительную инфекцию необходимо лечить. Белые пятна творожистой структуры на языке — один из признаков молочницы, а другие симптомы включают:
• Белые пятна на других участках рта.
• Трещины.
• Красные, потрескавшиеся углы рта и губ.
• Потеря вкусовых ощущений.
• Сухость во рту.
Удаление белого налета может вызвать небольшое кровотечение и болезненные ощущения.
Язвенный стоматит
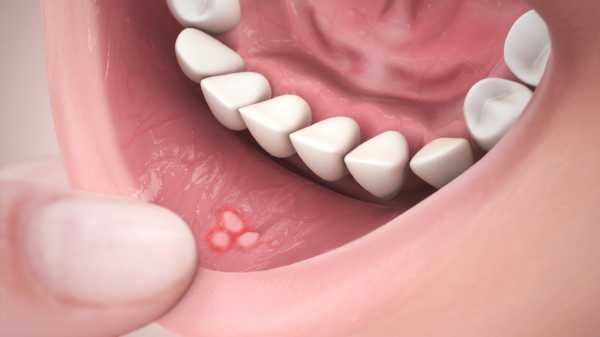
Белое пятно на языке, окруженное красным воспаленным ореолом, вероятно, является симптомом язвенного, или афтозного, стоматита. Это одно из частых, рецидивирующих заболеваний полости рта. Болезненные ранки могут быть одиночными или множественными, а соскабливание их не устраняет. К развитию афтозного стоматита могут привести вирусы, бактерии и проблемы иммунной системы. Риск повышается при травмировании слизистой оболочки рта, аллергии, стрессе, курении сигарет, недостатке железа и витаминов.
Лейкоплакия
Белые или сероватые бляшки, называемые лейкоплакией, обычно появляются на деснах, в нижней части рта или на внутренней поверхности щек, а иногда и на языке. Эти плотные и твердые новообразования нелегко удалить.
Причина лейкоплакии неизвестна, но основным фактором ее развития считается употребление табака в любой форме — для курения, жевания и т.п., а также крепкого алкоголя. У 75 процентов потребителей табачных изделий развивается лейкоплакия. При этом заболевании существует небольшой риск развития рака полости рта.
Волосатая лейкоплакия
Волосатая лейкоплакия проявляется в виде возвышений серовато-белого цвета, похожих на складки, по бокам языка. Ее вызывает вирус Эпштейн-Барра (EBV), после заражения он остается в организме на всю жизнь, но обычно неактивен. Если иммунная система ослаблена болезнью или определенными лекарствами, то вирус может активироваться и вызвать волосатую лейкоплакию.
Когда нужно обратиться к стоматологу
Если белое пятно на языке не проходит в течение недели, обратитесь к стоматологу. Некоторые состояния, например, молочница, проходят самостоятельно, но точную причину возникновения пятен может определить только врач. Чтобы сохранить свежесть и здоровье полости рта, уменьшить риск появления белых пятен и других проблем, чистите зубы два раза в день зубной пастой с фторидом. Белые пятна на языке иногда появляются у многих людей в какой-то момент жизни. Чаще всего эти пятна не опасны, но они могут быть признаком более серьезного заболевания. Пройдите осмотр у стоматолога, это поможет вам устранить беспокойство.
Чаще всего белые пятна в полости рта – это реакция тканей на какой-то раздражитель. При этом ткань в области белого пятна может стать значительно толще. Также белые поражения могут означать какое-либо заболевание, протекающее в организме человека.
Появление белых пятен во рту может быть связано с:
Курящие люди, а также люди с частой сухостью во рту и ослабленной иммунной системой более подвержены развитию грибковой инфекции, которая выглядит как белое пятно во рту. У курящих людей белые пятна могут появляться в полости рта из-за постоянного контакта с табачным дымом. Люди, которые часто закусывают и травмируют щёки, также находятся в зоне риска появления белых пятен. Такие же пятна могут возникать при контакте с неудобным протезом или твердой пищей, особенно в тех местах десны, где раньше были зубы.
Запомните размер, цвет, расположение и время появления белого пятна во рту. Если оно не проходит в течение недели или причиняет боль, обратитесь к стоматологу. Он осмотрит Вашу полость рта и даст рекомендации.
Если белое пятно возникло из-за какого-либо заболевания или прогрессирующей грибковой инфекции, то без лечения ситуация может ухудшиться. Если пятно образовалась из-за постоянного травмирования тканей, то раздражитель (например, неудобный протез) необходимо убирать. Если вовремя не показаться стоматологу, то можно упустить такое серьёзное и опасное заболевание, как рак.
Фиброма от кусания щёк
Красный плоский лишай Уилсона
Грибковая инфекция на нёбе (связана с протезом)
Боль от афт: Нервные окончания подвергаются воздействию окружающей среды
Основными симптомами афт являются чувство жжения, зуда и жгучая боль во рту. И они часто усугубляются разговорами, едой и питьем - особенно в случае горячих или пряных продуктов и кислотных напитков. Это вызвано чувствительными нервными окончаниями в нашем рту. Обычно они хорошо защищены под поверхностью, но в случае афты они подвергаются прямому воздействию раздражающего агента.
Боль во рту наиболее выражена в дни сразу после начального образования язвы, а затем отступает по мере прогрессирования заживления. В некоторых случаях говорить и жевать может быть неудобно. Признаки могут включать боль или жжение в течение 1-2 дней до язв. Тяжелая боль, несоразмерная размеру поражения, может длиться от 4 до 7 дней.
Существуют различные типы афтозных язв:
Небольшие язвы во рту - наиболее частое проявление болезни (70-85% всех случаев). Это небольшие (<1 см) поражения округлой или овальной формы, которые могут возникать на дне рта, на краях или на нижней стороне языка, внутренней стороне щеки и горле. Каждый незначительный эпизод РАС обычно сопровождается появлением 1-5 язв, которые рассасываются в течение 4-14 дней.
Основные язвы во рту более глубокие, большие (> 1 см) и более серьезные. Они рассчитаны на приложение. В 10% случаев и появляются на губах, мягком небе и в горле. Они влияют на способность глотать и есть. Поражения сохраняются более 6 недель и могут оставлять рубцы, поэтому их следует осмотреть стоматолог или терапевт.
Герпетиформный РАС составляет 1-10% всех случаев и характеризуется повторяющимися вспышками небольших, глубоких и болезненных язв. Одновременно может развиваться до 100 очень маленьких афт (размером 2-3 мм). Они имеют тенденцию сливаться, образуя более крупные язвы с неправильным контуром.
Белые пятна на слизистой рта часто появляются из-за раздражения какой-нибудь пищей. Например, заполучить их можно, съев что-то острое, кислое или неосторожно хлебнув горячий чай. Но иногда они могут быть признаком чего-то более серьезного, в частности — рака полости рта. Наш стоматолог Оксана Григорьевна Шийка рассказала о 6 возможных причинах появления белых пятен во рту и о том, в каких случаях с ними нужно показаться специалисту.
Может возникать в любом возрасте, но особенно распространен среди подростков и молодых людей. Пятна при стоматите выглядят как небольшие язвочки с красной каймой по краю. Они могут высыпать на языке, небе, деснах или внутренней стороне щек.
Точных причин афтозного стоматита врачи не знают. Но предполагают, что способствовать его развитию могут стрессы, повреждения слизистой, аллергия на пищевые продукты, проблемы с иммунитетом и дефицит некоторых элементов в организме (например, железа или цинка). Одно ясно точно: с инфекцией афтозный стоматит не связан, поэтому не заразен.
Язвочки при стоматите бывают довольно болезненными, но большой угрозы здоровью не несут. Зачастую они проходят самостоятельно, в течение 1-2 недель. Для уменьшения дискомфорта можно полоскать рот теплым раствором соды, смазывать ранки гелями с анестетиками и принимать безрецептурные анальгетики внутрь.
Если боль очень сильная, сопровождается температурой или симптомы не уменьшаются со временем, необходимо обратиться к стоматологу.
В отличие от стоматита, лейкоплакия никаких неприятных ощущений не доставляет. На языке или внутренней стороне щек просто появляются одно или несколько белых пятен. Причем выглядеть они могут по-разному. Это могут быть плоские пятна с ровными краями и гладкой поверхностью. Или неровные, изъязвленные. Или даже не пятна, а шишечки и не совсем белые, а красно-белые.
Чаще всего лейкоплакия появляется у пожилых мужчин, которые много курят, злоупотребляют алкоголем или жуют табак. Но бывает, что никакой явной подоплеки у этого состояния нет — такую болезнь называют идиопатической.
Сама по себе лейкоплакия доброкачественна. Но в 3-17% случаев может перерождаться в плоскоклеточный рак (один из видов рака кожи). Поэтому пациента с ней обязательно направляют на биопсию. Это процедура, при которой специалист берет кусочки измененных тканей, чтобы потом посмотреть под микроскопом, нет ли в них злокачественных клеток.
В зависимости от ситуации, лейкоплакию лечат с помощью лекарственных препаратов (особых производных витамина А) или хирургически.
Даже после полного устранения пятен пациента просят почаще показываться стоматологу — есть риск, что болезнь (а вместе с ней и угроза рака) появятся снова.
У красного плоского лишая много форм. Одна из них проявляется белыми кружевными пятнами во рту. Иногда к этим пятнам добавляются болезненные язвочки.
Заболевание возникает из-за того, что собственная иммунная система пациента начинает атаковать клетки слизистых оболочек и кожи. Почему так происходит, неясно. Но есть данные, что к сбоям в работе иммунитета могут приводить гепатит С, некоторые химикаты, тяжелые металлы и лекарственные препараты (например, ибупрофен, напроксен или лекарства для лечения артрита).
Как и лейкоплакия, красный плоский лишай связан с повышенным риском рака полости рта. Поэтому пациентов с ним также направляют на биопсию. Для лечения назначают противовоспалительные и иммунные препараты.
Молочницу (или по-научному кандидоз) вызывают грибки, которые постоянно обитают в полости рта. Только в норме их мало, а при кандидозе их колонии начинают активно расти. Такое может случиться, например, из-за ослабления иммунитета или приема некоторых лекарственных средств (антибиотиков, кортикостероидов). Риски заболевания также повышают сахарный диабет и ношение съемных зубных протезов (особенно на верхней челюсти).
Пятна при молочнице — сливочно-белые, творожистые, покрывают язык и внутреннюю поверхность щек. Иногда также могут появляться на небе и деснах.
Осложнений это заболевание, как правило, не вызывает. И при нормальном иммунитете у пациента лечится быстро — с помощью противогрибковых препаратов.
В отличие от афтозного стоматита, герпетический имеет вполне конкретную причину. Его вызывает вирус герпеса 1 типа, которым можно заразиться через поцелуи, посуду или общие полотенца. В организме некоторых людей вирус всю жизнь может проживать скрыто, а у других периодически заявляет о себе белыми пузырьками на лице или слизистой рта. Последний вариант больше характерен для детей.
Герпетический стоматит протекает очень болезненно и неприятно, но, так же как и афтозный, проходит сам — в течение 2-4 недель. Для более быстрого выздоровления пациентам могут назначаться противовирусные препараты. Но радикально от герпеса они не избавляют, поэтому в дальнейшем болезнь может неоднократно рецидивировать.
При раке во рту появляются белые или красные язвочки. Они болезненны, не проходят со временем и постепенно могут утолщаться. Помимо этого, пациентов могут беспокоить чувство онемения в горле, хрипота, боль в ухе и расшатывание зубов.
Риски рака повышают курение, жевание табака, злоупотребление алкоголем, длительное пребывание на солнце и заражение вирусом папилломы человека.
Если гистологическое исследование подтверждает злокачественный характер заболевания, пациенту назначают более детальное обследование, чтобы выяснить, не распространился ли рак за пределы полости рта. Лечение подбирают с учетом стадии заболевания.
Обязательно показаться стоматологу нужно, если пятна во рту:
Понравился материал? Ставьте 👍 и подписывайтесь. Мы пишем о том, как сохранить здоровье зубов и что делать, если возникли проблемы.
Употребление курительного (сигарет и трубки) или жевательного табака, является одной из больших проблем здоровья по всему миру и приравнивается некоторыми учеными к мировой эпидемии.
Дополнительные последствия при использовании табака:
1. Дорогая стоимость медуслуг, инициированная длительным лечением болезней, связанных с использованием табака;
2. Увеличенный спрос на профессиональное медицинское обслуживание
3.Уменьшенная производительность работы и потерянные рабочие дни.
Общая статистика
Табак рассматривается наиболее важным фактором в этиологии малого рака клеток легких. Дополнительно играет важную роль в этиологии рака мочевого пузыря и чешуйчатого рака клеток полости рта, различного расположенных на слизистой оболочке. Другие патологические процессы, связанные с употреблением табака включают: сердечные и артериальные болезни, особенно периферийная атеросклеротическая сосудистая болезнь, желудочный и гортанный рак, хронический обструктивный бронхит, низкий вес рождения, задержка внутриутробного развития. Ежегодный прирост курильщиков среди взрослых мужчин теперь составляет 28 % и 22.5 % взрослых женщин.
30% процентов от всех смертельных случаев рака и более чем 80 % смертельных случаев рака легкого вызваны табаком. Показатель смертности от рака легкого для людей был 4.9 на 100,000, в 1930 и он увеличился до 75.6 на 100,000 в 1990.
Теперь ежегодная смертность от табака составляет 430 000 человек.
Умеренные и тяжелые формы периодонтита - наблюдаются у 25.7 % курильщиков сигарет, 20.2 % прежних курильщиков сигарет и 13.1 % некурящих. Различие в распространенности периодонтальной болезни для этих трех групп статистически значительно. Распространенность умеренного и тяжелого периодонтита у нынешних или прежних курильщиков сигары / трубки оценена в 17.6 %.
Табак и предраковые заболевания:
Наиболее распространенные предраковые повреждения слизистых оболочек рта -лейкоплакия (“белая бляшка”) и эритроплазия (“красная заплата”).
Надо отметить, что не все белые или красные повреждения слизистой оболочке - предраковые, но из-за возможности наличия предракового потенциала, все они должны быть тщательно осмотрены и если считается необходимой биопсия, должен быть взят анализ. Лейкоплакия описывается как белая бляшка на слизистой оболочке, которая не могут быть снята, гистологически не походит ни на какую из известных болезней, которые также проявляются клинически как белая бляшка типа лишая, кандидоза, и т.д. Некоторые из этих белых повреждений могут быть последствием травмы, и гистологически диагностированы как гиперкератоз. В таких случаях имеется история травмы или прямая взаимосвязь белого поражения со сломанным зубным протезом или сломанным зубом. Лейкоплакия также замечена на слизистых оболочках некоторых заядлых курильщиков.
Специфическая форма лейкоплакии известная как пролиферативно-бородавчатая лейкоплакия (ПБЛ) также может быть связана с использованием табака. Около 1/3 ПБЛ диагностированы у заядлых курильщиков. ПБЛ имеет более высокий риск озлокачествления, чем обычная небородавчатая форма лейкоплакии. Эритроплазия - красное повреждение слизистой оболочки рта без очевидной причины. Эритроплазия также должна быть тщательно оценена, особенно если есть использование табака. Эритролейкоплакия - частая комбинация белых и красных повреждений. Эти объединенные повреждения озлокачествляются в четыре раза чаще, чем просто белые или красные повреждения, и из-за этого увеличенного риска неизменно они должны быть подвергнуты гистологическому анализу.
Табак и рак полости рта:
Было известно начиная с 19-ого столетия, что табак ответствен за развитие рака полости рта. Garretson в 1869 в его книге " Система Хирургической стоматологии ", обсуждал случай рака щеки и нижней губы заядлых курильщиков трубки. В течение лет роль табака в происхождении рака рта была не только изучена, но и хорошо задокументирована посредством экспериментального исследования. Общим для всех раковых образований фактором, является мутация ДНК, или у микроба или, что наиболее часто, на уровне клеток организма. Для того чтобы клеткам подвергнуться злокачественной малигнизации, они должны быть подвергнуты двум мутациям, это находится в соответствии с теорией двойного воздействия. Любой из этих двух мутаций может быть: генетическое предрасположение, вирусы и факторы окружающей среды, среди которых полиароматические подфракции углеводорода, содержащиеся в дёгте при использовании табака, включено, также как нитрозамины типа: табако-специфический N-нитрозамин, N '-nitrosonornicotine (NNN), и 4(methylnitrosamino)-1-(3-pyridyl)-1-butanone (NNK).
У 95% людей, у которых развивается рак в полости рта, опухоль называетсясквамозным раком. Этот вид рака образуется из клеток, выстилающих внутреннюю поверхность щек, поверхность языка, десен или неба. Эта форма рака чаще всего развивается у мужчин в возрасте от 55 до 65 и у женщин в возрасте от 50 до 75 лет.
В ходе клинических исследований было установлено, что одной из основных причин развития рака в полости рта может быть курение, употребление жевательного табака и злоупотребление спиртными напитками. Вероятность развития рака в полости рта особенно высока у людей, которые совмещают курение и употребление спиртного.
Другие химические вещества, которые могут способствовать развитию рака полости рта это асбест и полициклические ароматические органические соединения, с которыми некоторые люди могут контактировать на работе.
В ходе других исследований было установлено, что еще одной причиной развития рака полости рта может быть заражение вирусом папилломы человека 16 типа.
Развитию рака в полости рта могут способствовать и некоторые хронические заболевания, при которых слизистая десен, языка, щек или неба воспаляется. В частности, как мы уже говорили в нашей статье о красном плоском лишае, у людей столкнувшихся с этой болезнью вероятность развития рака во рту может достигать 2%.
В ходе некоторых научных исследований было установлено, что использование средств для полоскания зубов (даже если они содержат небольшие количества этилового спирта) не повышает вероятность развития рака полости рта.
Чаще всего рак полости рта развивается на губах (в особенности на нижней губе), по бокам языка, на нижней поверхности языка или под языком (на дне полости рта), на деснах нижней и верхней челюсти, на слизистой оболочке щек, на твердом или на мягком небе.
В большинстве случаев рак полости рта выглядит как «более или менее большое беловатое или красное пятно (точка, выпуклость, нарост), которое не исчезает с течением времени, а напротив, постепенно увеличивается».
В ходе научных исследований было установлено, что у некоторых людей такие пятна изначально не являются раком, но превращаются в рак в течение нескольких лет.
Рак также может выглядеть как «язвочка или ранка (стоматит), которая не заживает уже больше нескольких недель и кровоточит».
Другим признаком рака в области десны может быть на первый взгляд необъяснимое выпадение нескольких зубов.
Симптомами рака языка могут быть утолщение части языка (например, его боковой стороны или корня) нарушение подвижности языка из-за которого вам стало трудно говорить или есть, онемение языка, онемение нескольких зубов или десен или постоянное увеличение лимфатических узлов в области шеи.
| Если вы заметили у себя один или несколько из указанных выше симптомов – немедленно обратитесь к врачу стоматологу или онкологу. |
Как и при других видах рака, прогноз на выживание при раке полости рта зависит от размеров и степени распространенности опухоли (то есть от стадии ее развития).
0 стадия означает, что опухоль имеет небольшие размеры и что раковые клетки располагаются только на уровне слизистой оболочки рта и еще не распространились ни в лимфатические узлы, ни в другие органы.
1 стадияозначает, что диаметр опухоли не превышают 2 см, и что клетки опухоли еще не начали распространяться.
2 стадия означает, что опухоль имеет от 2 до 4 см в диаметре, однако еще не распространилась в лимфатические узлы или в другие органы.
3 стадия означает, что опухоль имеет более 4 см в диаметре и еще не распространилась в лимфатические узлы или в другие органы, либо имеет любые размеры и уже успела распространиться в лимфатические узлы шеи, но еще не дала метастазы в другие внутренние органы.
Врачи говорят о 4 стадии развития рака полости рта, когда опухоль либо начинает прорастать в соседние области тела (например, в области носа, в кости лица, в область околоносовых пазух), либо когда он дает метастазы во внутренние органы (чаще всего, в легкие).
Прогноз на выживание в течение последующих 5 лет на ранних (0,1,2) стадиях развития рака полости рта составляет около 70%. На поздних стадиях (3 и 4) прогноз на выживание в течение последующих 5 лет снижается до 40%.
Как и прогноз на выживание, возможности и схемы лечения рака полости рта зависят от степени распространения опухоли.
В тех случаях когда это возможно, врачи удаляют опухоль хирургическим путем. На ранних стадиях развития рака, когда опухоль еще не распространилась в другие области, такого лечения может быть достаточно и после операции человек полностью выздоравливает.
Если это будет необходимо, после операции врачи могут назначить курс радиотерапии или химиотерапии.
В тех случаях когда врачи не могут удалить опухоль из-за того что она уже успела сильно распространиться, они могут назначить химиотерапию (с использованием таких лекарств как Цисплатин), радиотерапию или комбинированное лечение.
Примерно у 20% людей, которые проходят лечение от рака полости рта, опухоль к сожалению, появляется снова в течение последующих 2 - 3 лет.
В связи с этим врачи онкологи рекомендуют своим пациентам приходить для профилактического осмотра 1 раз в 3 месяца в течение первых 2 лет после завершения лечения и далее 1 раз в 6 месяцев, в течение 3, 4 и 5 года после лечения.
Если во время очередного осмотра врач заметит первые признаки повторного образования опухоли, он сможет вовремя назначить вам лечение.
Если вы хотели бы снизить вероятность развития у вас рака полости рта:
·Откажитесь от курения или употребления табака в другой форме;
·Откажитесь от чрезмерного употребления алкогольных напитков;
·Старайтесь есть больше свежих овощей и фруктов;
·Если вы старше 40 лет старайтесь не реже 1 раза в год проходить полный осмотр у стоматолога.
·Заключение :
·В качестве резюме можно сказать, что любое из утверждений было доказано, и является истинным в отношении употребления табака и заболеваний полости рта, и что любое из них сама по себе является причиной, достаточной для того, чтобы прекратить курить:
·Табак может стимулировать развитие лейкоплакии и эритроплазии, которые имеют потенциальный риск озлокачествления.
·Табак может стимулировать клеточные изменения, типичные для предраковых заболеваний.
Табак содержит канцерогенные вещества.
·Табак может стимулировать генетическую мутацию некоторых генов-подавителей опухоли и участвовать в развитии рака, увеличивая частоту мутаций.
·Пациенты, использующие табак, чаще болеют раком полости рта, чем люди в контрольных группах.
·Табак, используемый в любой форме, стимулирует высокую распространенность рака в различных областях полости рта.
·Чешуйчатый клеточный рак полости рта неотъемлемо связан с использованием табака.
·Смертности от рака полости рта в 24 раза больше у курящих, чем у некурящих.
·Курение табака играет важную роль в развитии острого язвенного некротического гингивита.
·Было статистически доказано, что фактические курильщики имеют большее количество зубного налета и периодонтальную деструкцию чем никогда некурящие.
·Пародонтальные карманы у курильщиков глубже, у них отмечается потеря пароодонтальных связок и большая потерю альвеолярной кости.
·Статистические изучения показали, что серьезность заболеваний пародонта увеличивается с числом выкуренных сигарет, и количеством лет, что пациент курил.
Ответ Пациентов на терапию заболеваний пародонта ухудшен у курильщиков.
90 000 заболеваний полости рта - что о них нужно знать? Заболевания полости рта достаточно распространены, но их негативные последствия обычно недооцениваются. Между тем эти изменения сказываются на здоровье всего организма.Бактериальный рост во рту, который не обязательно означает плохую гигиену полости рта, также может вызывать неприятный запах изо рта. Это состояние вызывает у многих людей проблемы в межличностных отношениях и даже подвергает их социальному остракизму.Некоторые поражения в ротовой полости могут быть симптомом системных нарушений или предвестником более серьезных заболеваний.
Наиболее частым заболеванием тканей пародонта является гингивит. Чаще всего возникает у молодых людей, а причиной воспаления являются бактерии, размножающиеся на шейках зубов возле десен в результате недостаточной гигиены полости рта. Дополнительными факторами, способствующими развитию микроорганизмов, могут быть: зубной камень, полости в пломбах (т.н.пломбы), плохо подогнанные зубные протезы или неправильный прикус.
Воспаленные десны включают отек, покраснение, болезненность и кровоточивость. Иногда течение воспаления может быть очень тяжелым, с лихорадкой, слюнотечением и сильными болями в результате сильного повреждения тканей рта, что делает невозможным прием пищи. Если гингивит не лечить, может произойти вовлечение костей и образование периодонтального абсцесса, что приведет к потере зубов.
Лечение гингивита в основном основано на использовании местных противовоспалительных препаратов, но иногда необходимо только введение обезболивающих или антибиотиков. Для борьбы с гингивитом применяют настои трав (например, ромашки, бузины, календулы, мальвы, липы, листьев мяты, шалфея, чабреца, чабреца, коры дуба или корневища лапчатки) или травяные смеси. Также можно полоскать рот растворами готовых настоек или использовать гель.Гигиена полости рта играет важную роль в профилактике гингивита.
Проблема т.н. неприятный запах изо рта может возникать только временно, например, в результате курения, употребления алкоголя или употребления определенных продуктов, таких как лук, чеснок или определенные специи. Постоянный неприятный запах изо рта обычно вызывается заболеванием десен, а именно налетом, состоящим из бактерий, продукты разложения которых производят неприятный запах. Плохой запах также может быть связан с плохой гигиеной полости рта или хроническим синуситом.Причиной этого надоедливого недуга иногда также являются факторы, снижающие секрецию слюны во рту, такие как: употребление алкоголя, голодание, физические нагрузки или прием некоторых лекарств (например, трициклических антидепрессантов).
Лечение неприятного запаха изо рта следует начинать с посещения стоматолога, который удалит зубной камень и проверит состояние полости рта. Если недомогания сохраняются, полезно жевать свежую зелень: петрушку, укроп, базилик, мяту и жевать жевательную резинку без сахара, так как это увеличивает слюноотделение и облегчает очищение полости рта.Вы также должны употреблять много напитков (предпочтительно минеральную воду), чтобы предотвратить пересыхание рта. Если эти методы не решают проблему, приходится прибегать к фармакологическим веществам.
Конкретными мерами борьбы с неприятным запахом изо рта являются освежающие лосьоны и аэрозоли, часто с ароматами трав (мята, лимон, шалфей, чабрец). Ополаскиватель для рта или бактерицидные леденцы помогают бороться с неприятным запахом изо рта, связанным с гингивитом и наличием бактерий.Некоторые средства для освежения дыхания содержат ионы цинка, которые вступают в реакцию с соединениями серы, отвечающими за запахи, что позволяет сохранить свежесть дыхания на несколько часов.
Еще одно заболевание полости рта – молочница. Это вызвано заражением дрожжеподобным грибком рода Candida. Факторами, предрасполагающими к развитию кандидоза, являются дефицит витаминов, особенно из группы В, иммунные нарушения, тяжелые системные заболевания (сахарный диабет, лейкемия, туберкулез, опухолевые заболевания) или недавно перенесенная химио- или лучевая терапия.Кроме того, использование лекарств, таких как антибиотики, стероиды, оральные контрацептивы и иммунодепрессанты, может способствовать развитию грибковой инфекции. Плохая гигиена полости рта, пониженное слюноотделение, длительное воспаление слизистой, ношение зубных протезов и курение также приводят к развитию дрожжевой инфекции.
Острый кандидоз полости рта характеризуется мягкими, белыми пятнами, плотно прилегающими к основанию, кровоточащими при попытке их отделения.Чаще всего высыпания появляются на языке и небе.
Лечение кандидоза включает использование противогрибковых средств, первоначально местно, и, если это лечение не помогает, может потребоваться пероральная терапия. Все лекарства следует использовать в течение двух недель после исчезновения симптомов из-за возможности рецидива.
Кандидоз также может встречаться у младенцев и называется молочницей. Молочница – это острый стоматит, наиболее часто встречающийся у новорожденных, инфицированных дрожжеподобными грибами из репродуктивных органов матери во время родов.Симптомы заболевания появляются через несколько дней после заражения в виде бело-серых, поверхностных налетов, напоминающих простоквашу. Изменения включают небо, щеки, десны и язык, а в более тяжелых случаях также горло, пищевод и даже бронхи. Молочница у новорожденного может затруднить глотание, а при значительном распространении поражения даже нарушить дыхание.
Лечение в неосложненных случаях заключается в закапывании в рот или протирании слизистой суспензией противогрибкового препарата после каждого приема пищи.Пролеченная молочница исчезает через 5-10 дней. Если после недели лечения молочница не улучшится, необходимо обратиться к врачу, который назначит более сильные противогрибковые препараты.
Кандидоз угла рта, т.е. жевание, чаще всего возникает у детей. Развитию этого заболевания способствуют: дефицит питательных веществ, авитаминоз - преимущественно витамина В2, или анемия. Поражения представляют собой воспалительно-эрозивные очаги, не резко отграниченные от здоровой кожи, покрытые серо-белым эпителием или беловатыми бляшками.Очень характерно потрескивание уголков рта и сопровождающая его боль. Воспалительный процесс может распространиться на окружающую кожу.
Плотные белые пятна на языке и слизистой щек могут быть симптомом лейкоплакии, которая является предраковым состоянием. Чтобы распознать характер изменений, врач возьмет ватным тампоном образец налета и исследует его под микроскопом. Также все долго не заживающие поражения или язвы во рту могут быть раковыми.При сомнениях в природе патологических высыпаний необходимо обратиться к врачу, чтобы исключить опасные заболевания.
Афты могут появиться в любом возрасте, но чаще всего у молодых женщин в возрасте от 25 до 40 лет. Причины их образования до конца не изучены. Было высказано предположение, что основную роль играет снижение иммунитета организма. Образованию афты способствуют механические травмы, стрессы, менструации, неправильное питание, пищевая аллергия, простуда, желудочно-кишечные расстройства.Возможно, причиной их образования является раздражение, вызванное, например, интенсивной чисткой зубов или неправильно подобранными зубными протезами. Курение сигарет также ускоряет развитие афтозного стоматита.
Поражения чаще всего появляются на губах, слизистой оболочке щек, краях языка и деснах. Вначале они представляют собой небольшие, красные, твердые комочки, а в течение 1-2 дней образуются болезненные язвы диаметром от трех до нескольких миллиметров. Они могут мешать говорить и есть.Иногда заболевание сопровождается небольшой лихорадкой и увеличением лимфатических узлов.
Дезинфицирующие и болеутоляющие средства используются при лечении афты. Большинство поражений заживают в течение 7-10 дней. При частых рецидивах следует посетить стоматолога для консультации и составления плана лечения. Более тяжелые формы афтоза требуют лечения антибиотиками или стероидами.
Наиболее частым вирусным заболеванием полости рта является воспаление, вызываемое вирусом простого герпеса.Наиболее тяжелым течением является герпетический гингивит и стоматит, которые могут возникать как у детей, так и у взрослых. Симптомы заболевания включают повышенную температуру, потерю аппетита, локальное покраснение, опухание десен и слюнотечение. Поражения принимают форму заполненных жидкостью пузырьков на губах, углах рта и небе. После того, как пузырьки во рту лопаются, развиваются очень болезненные эрозии. Язык покрывается сероватым налетом. Лечение основано на применении местных или системных противовирусных средств (в более тяжелых случаях), а также жаропонижающих и обезболивающих препаратов.
.На внутренних стенках щек, языке, небе или деснах чаще всего проявляются дерматологические заболевания, аллергии, иммунологические заболевания.
Вы читаете эту статью по платной подписке. Ваша подписка активна
Пациенты с изменениями слизистой оболочки полости рта, прежде чем обратиться к пародонтологу, очень часто обращаются за помощью к другим специалистам: стоматологу, семейному врачу, ЛОР-врачу или дерматологу.

«Поражения, обнаруживаемые на слизистой оболочке полости рта, чаще всего белого или красного цвета. Иногда они одиночные или сгруппированы. Иногда их характерного вида и сопутствующих симптомов бывает достаточно для постановки диагноза. В случае сомнения, с какой формой болезни мы имеем дело, всегда стоит заказать — в зависимости от подозрения — гистопатологическое исследование, мазок или анализ крови», — считает препарат.стома. Агата Хотковска-Секунда, специалист по пародонтологии.
Язвы требуют гистопатологической проверки, особенно те, которые безболезненны и не заживают через 2 недели, несмотря на лечение.
«Большую онкологическую настороженность стоит также соблюдать в отношении пожилых пациентов, курильщиков табака и лиц, злоупотребляющих алкоголем, который раздражает слизистую оболочку», — добавляет специалист.
Некоторые заболевания слизистой оболочки полости рта типичны для детей, в то время как другие чаще диагностируются у молодых людей или пожилых людей. У детей слизистая оболочка полости рта относительно часто колонизируется вирусами, вызывающими, например, герпетический стоматит с лихорадкой, анорексией.
«После противовирусного лечения заболевание проходит через несколько дней без последствий. Чаще всего достаточно местного лечения препаратами с хлоргексидином, горечавкой. Ошибочно давать антибиотик в такой ситуации, что бывает, потому что болезнь иногда путают с ангиной бактериального происхождения. Расположение поражений имеет важное значение в дифференциации обоих заболеваний. При ангине высыпания располагаются на миндалинах и задней стенке глотки.Вирусы же поражают всю слизистую оболочку: внутренние стенки щек, небо, губы и язык. Очень редко в случае бактериального воспаления», — говорит врач.
При появлении у ребенка изъязвления слизистой, кровоточивости десен, лихорадки, похудания или общей слабости необходимо назначить общий анализ крови с мазком для исключения гематологического заболевания. «Это относительно редкие случаи, но при поиске причин проблем такую возможность исключать нельзя», — говорит Агата Хотковска-Секунда.
У детей часто встречается молочница, особенно при снижении иммунитета после лечения антибиотиками.
«Характерной особенностью этих грибковых поражений является то, что налет легко удаляется с языка шпателем. В то время как сама по себе диагностика несложна, при применении эффективного лечения она усугубляется. Все чаще мы сталкиваемся с устойчивостью грибков к назначенным лекарствам.Поэтому терапию следует подкреплять мазком, особенно при возврате болезни», — советует специалист.
Относительно часто вызывает диагностические проблемы, т.н. географический язык, который появляется чаще всего уже в детстве. «На языке есть красные и белые пятна, которые двигаются. Иногда они могут быть симптомом белковых пятен. Кислая или горячая пища может сделать язык сверхактивным. Сегодня считается, что такие изменения – это «красота», а не недуг.Между тем на географическом языке часто ошибочно диагностируют резистентный микоз, воспаление неизвестного генеза», — поясняет пародонтолог.
Патология слизистой оболочки полости рта у молодых людей встречается редко. Наиболее распространенными диагнозами являются фибромы и афты. При рецидивирующих язвах язвы могут быть симптомом общего заболевания.
«Афты – мелкие болезненные эрозии, расположенные в различных частях рта. Они могут быть единичными или многочисленными. Когда они появляются раз в несколько месяцев, не чаще трех раз в год, обычно беспокоиться не о чем. Однако если они досаждают больному раз в несколько недель, то стоит найти причину. У детей могут быть виноваты паразиты. Так же могут проявляться: анемия, целиакия (тогда чаще всего у больного бывает еще и диарея), пищевая аллергия, дефицит витаминов, особенно из группы В.Частые эрозии во рту также могут быть первым симптомом волчанки, которая является аутоиммунным заболеванием», — отмечает Агата Хотковска-Секунда.
При поиске причин рецидивирующих афт нельзя забывать и о более тривиальных, таких как неправильная гигиена полости рта или плохо подобранная ортопедическая реставрация. Часто после удаления зуба остается недоделанный промежуток, а это значит, что десна подвергается воздействию раздражающих факторов при пережевывании и откусывании пищи.
«Красный плоский лишай — распространенное заболевание. Высыпания чаще всего имеют вид белых линий, расположенных беспорядочно, сеточкой. Они безболезненны, хотя больные часто жалуются на склонность к образованию мелких эрозий во рту, повышенную чувствительность к острой, соленой или горячей пище. Болезнь не опасна, а ее причиной являются нарушения иммунной системы.Стресс может иметь значение, так как красный плоский лишай чаще диагностируется у гиперчувствительных и невротических людей», — говорит врач.
У пациентов пожилого возраста незаживающие поражения в ротовой полости должны побуждать к углубленной диагностике опухолевых заболеваний. Особенно когда у человека лейкоплакия.
«Поражение затем выглядит как белое пятно, обычно с гладкой, хотя иногда и потрескавшейся (как у пемзы) поверхностью, которое невозможно стереть со слизистой оболочки. Лейкоплакия может возникать в любом отделе рта, но чаще всего она локализуется на слизистой щек возле уголков рта. Чаще всего диагностируется у курильщиков и лиц, злоупотребляющих алкоголем, хотя иногда бывает идиопатическим. Изменение должно быть удалено. В настоящее время для этой цели используются менее инвазивные современные методы лечения: фотодинамические и высокоэнергетические лазеры.Таким образом, процедура удаления лейкоплакии намного менее разрушительна для пациента», — говорит Агата Хотковска-Секунда.
Специалист отмечает, что лейкоплакию часто диагностируют преувеличенно: «Есть много болезней в виде белых пятен. Еще 20 лет назад любое такое белое поражение диагностировали как лейкоплакию».
.Они вызываются дрожжевым грибком рода Candida albicans. Дрожжи являются частью физиологической кишечной флоры. Заражение происходит при состояниях сниженного иммунитета организма, при дефиците железа и витаминов, после антибактериальной терапии, у больных сахарным диабетом, при неправильной гигиене полости рта и у курильщиков. Оральная молочница также может возникать у женщин, принимающих оральные контрацептивы.
Оральный кандидоз чаще всего встречается у новорожденных, инфицированных во время родов материнским дрожжевым грибком. У взрослых молочница может быть симптомом грибковой инфекции пищеварительного тракта или воспалительного заболевания кишечника.
Молочница диагностируется у взрослых, у которых также есть системные симптомы (например, боль в животе, тошнота, снижение аппетита). Из очага берется мазок на микробиологическое исследование для выявления возбудителя.
Лечение молочницы ротовой полости включает применение противогрибкового препарата, чаще всего в жидкой форме. Кормящим матерям также следует наносить препарат на соски. У детей старшего возраста (старше 14 лет) и взрослых, помимо противогрибковых препаратов, можно использовать жидкости для полоскания рта с противовоспалительными и обезболивающими свойствами. Если дрожжи распространились на другие части желудочно-кишечного тракта, следует использовать пероральные противогрибковые препараты.
Афты — это овальные язвы, которые сильно болезненны и мучительны во рту. Вначале это красные пятна, через несколько дней появляется бело-желтый налет с красным налетом. Иногда афты сопровождаются лихорадкой и увеличением лимфатических узлов.
Афты развиваются у людей с ослабленным иммунитетом, при дефиците питания, после интенсивной антибиотикотерапии, у аллергиков, а также при слишком интенсивной чистке зубов, при травмах полости рта. Они могут быть рецидивирующими, особенно у людей с генетическими заболеваниями.Возникновение афтозного стоматита более одного раза в год приводит к диагностике системной причины. Афты также встречаются у людей, инфицированных ВИЧ.
Афты небольшого размера и обычно заживают спонтанно, чаще всего в течение 1-4 недель. Существует множество «домашних» средств от стоматита, таких как полоскание рта травяными настоями или промывание марлевым тампоном, смоченным в растворе перманганата калия.Кроме того, на фармацевтическом рынке доступны жидкости для полоскания рта с противовоспалительными и обезболивающими свойствами, которые являются эффективными лекарствами от стоматита. Если лечение не помогает, обратитесь к стоматологу. Может потребоваться электрокоагуляция поражений.
Первое, что вам нужно сделать, это позаботиться о гигиене полости рта. Слишком энергичная чистка зубов может повредить слизистую оболочку десен, что может стать воротами для инфекции.Правильная установка зубных протезов также важна, так как существует риск механических травм.
Важным способом предотвращения стоматита и молочницы является отказ от сильно острой или кислой пищи, которая дополнительно раздражает слизистую оболочку полости рта. Также следует помнить о применении во время антибактериальной терапии пробиотиков, защищающих физиологическую флору пищеварительного тракта.
Важно не недооценивать рецидивирующий характер кандидоза полости рта и афты.Затем следует провести детальную диагностику.
.При наличии мутного эпителия, белых пятен или твердых мишеней на деснах, языке или внутренней поверхности щек обратиться к врачу. Это может быть лейкоплакия – аномальный процесс ороговения слизистого эпителия. Этот вид изменений нельзя недооценивать – лейкоплакию относят к предраковым состояниям.
Термин «лейкоплакия» впервые был использован венгерским дантистом Швиммером в 1877 году.Однако уже в 1851 г. Paget описал это изменение, назвав его пятном курильщика, поскольку оно появлялось у больных, пристрастившихся к курению табака. Лейкоплакия состоит из двух греческих слов leuko (белый) и blotch (пятна), описывающих характерные для этого заболевания изменения. Однако до появления этих белых пятен пораженный болезнью эпителий мутнеет. Постепенно эти изменения начинают проявляться и со временем затвердевают. Если лейкоплакию не лечить, на белых бляшках образуются красные трещины и эрозии.Воспаление возникает довольно часто, иногда появляются сосочковые разрастания. Чаще всего такие изменения возникают на щеках, губах, в уголках рта и на языке. Однако, если они появляются в нижней части рта и на брюшной поверхности языка, они, скорее всего, являются злокачественными.
Axell разделил лейкоплакию на две категории: гомогенную (форма белого пятна) и негомогенную, которая включает эрозивную, узловую и папиллярную формы. Это основное деление, которое позже было расширено и изменено другими учеными.Существуют также деления лейкоплакии по возбудителю болезни или тяжести заболевания, к сожалению, точные причины лейкоплакии не известны. Патогенными факторами являются табак, алкоголь, хроническое раздражение слизистой оболочки, УФ-излучение и разность локальных электрических потенциалов. Гормональные нарушения, а также вирусы ВЭБ, ВПЧ, ВПГ и ВИЧ также влияют на развитие лейкоплакии.
По разным результатам исследований лейкоплакия проявляется в среднем от 0,2 до 11 процентов.исследовательская группа. Чаще всего встречается у курильщиков, обычно в возрасте от 40 до 60 лет. Он достигает мужчин в три раза чаще, чем женщин. В от 3 до 14 процентов. случаях изменения переходят в опухоль.
В большинстве случаев лечение заключается в устранении провоцирующих факторов. Если они не реверсируются сами по себе, берется срез поражения. После обследования начинают медикаментозное лечение с местного введения 13-цис-ретиноевой кислоты, витаминов А+Е и бета-каротина.В случае мультифокального поражения возможно применение цитостатиков. Если поражения настолько малы, что их удаление не оставит вяжущих рубцов, может быть проведена операция. Обычно для этого используют следующие методы: традиционные, лазеротерапию или криотерапию. Лазеры, используемые для лечения лейкоплакии, излучают свет с длиной волны 2000–10 000 нм [10]. Также используются лазеры средней энергии. Для хирурга, выполняющего процедуру, лазеры повышают точность разреза за счет изменения длины излучения или аппликации, для пациента они означают меньшее кровотечение, меньший отек и меньшую боль после операции.Криотерапия, или замораживание, проводится под поверхностной или инфильтрационной анестезией и длится от 30 до 90 секунд. Очаги замораживают жидким азотом с температурой кипения –195,8°С. Минусом криотерапии является невозможность взять образец очага поражения для гистопатологического исследования.
После удаления или замораживания очагов важно постоянное наблюдение за больными: каждые 2-3 месяца при лейкоплакии с дисплазией и каждые полгода при лейкоплакии с гиперплазией.
Удаление лейкоплакии CO-лазером 2
.Многим родителям сложно распознать симптомы болезней, которые проявляются у их малыша - особенно проблематично с первым ребенком, когда у нас нет достаточного опыта в этом дело еще. Вот почему очень важно внимательно наблюдать за нашими детьми.
Стоит обратиться к врачу, даже самому мелкому, что вызывает у нас тревогу. Типичные детские болезни Есть болезни, которыми болеешь один раз в жизни - именно в детстве - приобретая затем устойчивость к данным вирусам или бактериям.Эти заболевания играют очень важную роль, поскольку влияют на здоровье ребенка в будущем, устраняя дефекты развития клеток, возникающие на ранних этапах развития организма человека. Во взрослом возрасте они могут быть очень тяжелыми и иметь серьезные последствия. Распространенными инфекционными детскими болезнями являются:
Ветряная оспа
Оспа поражает в основном детей дошкольного возраста. Это вирусное заболевание, вызывающее высокую температуру и красные пятна на коже, которые очень быстро превращаются в зудящие волдыри.Лечение заключается в основном в смазывании высыпаний противозудными препаратами и, при необходимости, назначении жаропонижающих средств. Оспа длится около 2-3 недель. Вакцинация против оспы обязательна [1].
Краснуха
Поскольку младенцы имеют иммунитет от своих матерей, дети старшего возраста – в возрасте от 5 до 15 лет – обычно заболевают краснухой. Начальные симптомы напоминают простуду (может быть насморк, кашель). Кроме того, увеличиваются лимфатические узлы за ушами и на шее.Типичным симптомом краснухи является бледно-розовая сыпь по всему телу, которая исчезает через несколько дней. Вакцинация против краснухи обязательна [1].
Свинья
Младенцы редко болеют паротитом, потому что, как и при краснухе, у них есть материнский иммунитет. Общие симптомы эпидемического паротита включают увеличенные слюнные железы (сначала с одной стороны, затем с другой) и сухость во рту (поскольку слюнные железы перестают вырабатывать достаточное количество слюны). У ребенка отсутствует аппетит и может развиться лихорадка.Отек слюнных желез исчезает примерно через 7-9 дней. Осложнения могут быть очень серьезными. Вакцинация против эпидемического паротита обязательна [1].
Коклюш
Коклюш или коклюш — это бактериальное заболевание, которое особенно поражает детей первого года жизни. В связи с курсом лечения необходимо лечить ребенка в стационаре. Также необходимо введение антибиотика. Сначала коклюш проявляется как сухой изнуряющий кашель, который может длиться до двух недель.Насморк и лихорадка также распространены. Затем следуют очень частые приступы кашля. Ребенок не может отдышаться, его кожа синеет, он часто кашляет и его рвет. Заболевание может длиться до 6-8 недель. Вакцинация детей раннего возраста против коклюша обязательна [1].
Одра
Корь — это вирусное заболевание с очень характерными симптомами. Сначала появляется лихорадка, затем на слизистой оболочке щек можно увидеть белые пятна с красной оболочкой.Постепенно появляются другие симптомы, такие как: боль в горле, налет на языке и миндалинах, пятнистая сыпь на теле. Пятна появляются за ушами, затем вниз к ногам, одно за другим. Корь может сопровождаться конъюнктивитом, также характерна светобоязнь. Трехдневная лихорадка. Чаще всего встречается у детей в возрасте от 6 месяцев до 4 лет. Симптомом является внезапная очень высокая температура (до 40°С), которая держится в течение трех дней. Затем на коже малыша появляется мелкая не зудящая сыпь, которая очень быстро исчезает.
Есть и детские болезни, наличие которых не гарантирует, что они не появятся снова. Они принадлежат им, в том числе. болезнь Бостона и скарлатина.
Бостонка — вирусное заболевание. Его симптомы схожи с симптомами простуды – ребенок слаб, болит горло. Типичными для Бостона являются красные пятна, которые появляются не только на коже, но и во рту. Они могут перерасти в болезненные эрозии и везикулы, наполненные серозной жидкостью, которые обычно исчезают через 7-10 дней.
Скарлатина , или скарлатина, представляет собой бактериальное заболевание. Наиболее часто встречается у детей в возрасте от 3 до 10 лет. Его начало внезапное – появляется очень высокая температура, а также резкая багровая боль в горле. Язык покрывается белым налетом, а на лице, в паху и под мышками появляется мелкая сыпь, распространяющаяся на все тело. В случае скарлатины необходимо как можно скорее ввести антибиотик. Сыпь обычно исчезает примерно через неделю, но кожа некоторое время остается грубой и может шелушиться.
Другие вирусные, бактериальные и пищевые инфекции также являются распространенными детскими заболеваниями. Грипп, сепсис и ротавирус — инфекционные заболевания, которые могут быть очень опасны для детей, поэтому важно быстро реагировать.
Грипп проявляется высокой температурой, мышечными болями, головными болями, сухим кашлем и насморком. Малышу важно как можно больше лежать в постели, а после выздоровления оставаться дома до 2-3 недель, потому что его организм будет очень ослаблен и таким образом подвержен дальнейшим инфекциям.Риск заражения сепсисом , тяжелой бактериальной инфекцией, увеличивается при снижении иммунитета вследствие, например, антибиотикотерапии или оспы в анамнезе. Симптомами являются очень высокая лихорадка, сохраняющаяся, несмотря на введение лекарств, а также синюшные экхимозы на теле. Лечение антибиотиками требуется в стационаре, обычно в отделении интенсивной терапии. Рекомендуется профилактическая вакцинация (требуется прививка только от некоторых бактерий, вызывающих сепсис).
Ротавирус особенно опасен для младенцев и детей младшего возраста, поскольку диарея и рвота, являющиеся обычными признаками инфекции, вызывают огромную потерю жидкости и электролитов.Как правило, требуется лечение в стационаре. Последующие заболевания обычно протекают гораздо мягче. Защита от ротавирусов обеспечивается вакцинацией (в возрасте от 6 до 24 недель).
Также стоит научиться различать симптомы вирусных и бактериальных заболеваний, что может помочь нам определить, чем болеет наш ребенок. В случае вирусных инфекций применяют симптоматическое лечение, а в случае бактериальной инфекции оказывается необходимой антибактериальная терапия.В последней ситуации температура, сопровождающая насморк и кашель, обычно выше (превышает 38°С). Сам кашель обычно влажный, а насморк слизисто-гнойный, зеленого или желтого цвета. Горло интенсивно красное. Важна наблюдательность Как распознать детские болезни на ранней стадии развития? Прежде чем появятся симптомы, типичные для тех или иных заболеваний, большинство из них сначала выглядят одинаково - радостный и энергичный малыш становится сварливым, подавленным, у него пропадает аппетит. Вы можете испытывать лихорадку, насморк, кашель или боль в горле.Младенцев, которые еще не могут сообщить о том, что у них болит, должны беспокоить плач, раздражительность или проблемы со сном. Например, сыпь появляется в последующие дни. Однако важно обращать внимание на любое ненормальное поведение ребенка, так как тогда можно будет действовать быстро.
Если ребенок ходит в детский сад, то лучше оставаться тогда дома - это снизит не только риск заражения других детей, но и риск подхватить инфекцию ослабленным организмом нашего ребенка.Вышеупомянутая статья предназначена только для информационных целей. При появлении у нашего ребенка симптомов, свидетельствующих о развитии заболевания, необходимо посетить врача, который установит причины недомогания маленького пациента и порекомендует соответствующее лечение.
[1] http://www.mz.gov.pl/zdrowie-i-profilaktyka/zdrowie-matki-i-dziecka/szczepienia/szczepienia-obowiazkowe/
.Лек. Клаудия Доопытальска 1 9000 6
Лек. Агата Блащак 1 9000 6
Лек. Дагмара Филипиак 1
Доктор хаб. врач Ирена Валецкая, проф. ЦМКП 2
Адрес для корреспонденции: Лек. Клаудия Допытальска, отделение дерматологии, Медицинский центр последипломного образования при Центральной клинической больнице Министерства внутренних дел и администрации в Варшаве, тел: 225 081 813, e-mail: [email protected]
Доктор хаб. врач Ирена Валецкая, проф. ЦМКП
Инфекции, передающиеся половым путем, остаются эпидемиологической, диагностической и терапевтической проблемой. По оценкам Всемирной организации здравоохранения (ВОЗ), ежедневно регистрируется около миллиона новых случаев. Венерические заболевания вызываются примерно 30 возбудителями, наиболее распространенными из которых являются трихомониаз, гонорея, хламидиоз, сифилис и вирусные инфекции, такие как генитальный герпес, ВПЧ-инфекция ( вирус папилломы человека ) и ВИЧ-инфекция.Изменения слизистой оболочки полости рта являются частым проявлением венерических заболеваний. При физикальном осмотре полости рта особое внимание следует обращать на наличие таких симптомов, как везикулы, эрозии, язвы, покраснение, бляшки или увеличение небных миндалин [1,2]
.Наиболее часто заражение происходит через орогенитальный половой акт. В слюне больных гонококки обнаруживаются примерно у 67%.пациентов, тем не менее заражение при поцелуях считается маловероятным. Примерно в 90 проц. случаях течение заболевания бессимптомное [2]. У симптоматических больных появляется боль в горле, особенно при глотании, глоссодиния, повышенная вязкость слюны и неприятный запах изо рта. Клинически наблюдают покраснение и отек задней части зева и небных дужек. Иногда дополнительно наблюдаются гнойные выделения, покрывающие миндалины, мягкое небо и заднюю стенку глотки, болезненные, незначительное изъязвление слизистой оболочки, покраснение чувствительных десен, что может сопровождаться некрозом межзубных сосочков или изъязвлением языка.Могут быть болезненные, увеличенные лимфатические узлы в этой области и повышенная температура тела.
Методы диагностики, применяемые для выявления N. gonorrhoeae из глоточных выделений, включают тест амплификации нуклеидных кислот ( тест - МАНК) и селективное культивирование с добавлением веществ, подавляющих рост других микроорганизмов. Микроскопическое исследование, которое обычно используется при подозрении на инфекцию у мужчин с гнойными выделениями из уретры, не рекомендуется при подозрении на гонококковый фарингит из-за его низкой специфичности и чувствительности.Терапия первой линии состоит из однократной внутримышечной инъекции 500 мг цефтриаксона вместе с однократным пероральным введением 2 г азитромицина [3].
Обычно протекает бессимптомно. Имеются сообщения о больных изолированным назофарингеальным хламидиозом, у которых клиническая картина не отличалась от классической бактериальной или вирусной инфекции глотки. Заражение происходит при урогенитальном половом акте; передача инфекции при поцелуе пока не доказана.[2,4] В диагностике рекомендуются тесты амплификации нуклеиновых кислот, выявляющие специфическую ДНК или РНК, но их чувствительность и специфичность ниже в случае глоточных выделений по сравнению с материалом, собранным из области половых органов. Лечение включает доксициклин в дозе 2 х 100 мг в течение 7 дней или однократное введение 2 г азитромицина [2,4]
Генитальные бородавки — доброкачественные гиперпластические образования, вызываемые генитальными типами вирусов папилломы человека ( вирус папилломы человека — ВПЧ).Из более чем 100 типов ВПЧ более 90 процентов. случаи ацинарных кондилом соответствуют типам ВПЧ-6 и ВПЧ-11 [2]. Инкубационный период заболевания колеблется от нескольких недель до 12 месяцев (в среднем около 3-6 месяцев) [1]. Поражения в основном располагаются на слизистых оболочках половых органов и вокруг ануса, реже на слизистой оболочке полости рта, где они являются следствием орогенитальных отношений или самозаражением у лиц с поражением в области гениталий. Генитальные бородавки принимают форму мягких папиллярных шишек, они могут увеличиваться и сливаться друг с другом, образуя обширные высыпания, похожие на цветную капусту.Во рту они обычно видны на нижней поверхности языка, деснах, слизистой оболочке губ и неба. Диагноз ставят на основании типичной клинической картины, в сомнительных случаях может потребоваться проведение гистопатологического исследования. Лечение заключается в удалении образований путем хирургического иссечения, применении криохирургии или электрохирургии или применении местной терапии трихлоруксусной кислотой. Несмотря на правильно проведенное лечение, часто возникают рецидивы.На рынке имеются вакцины против ВПЧ, которые содержат, среди прочего, два типа вируса, наиболее часто ответственные за появление остроконечных заболеваний. Их распространенность в популяции позволила бы значительно снизить частоту изменений [5,6]
Синдром приобретенного иммунодефицита — это заболевание, вызываемое ВИЧ-инфекцией, передающееся половым путем, через кровь и вертикально. По данным ВОЗ, примерно 36,7 млн человек во всем мире инфицированы этим вирусом.Благодаря современным лекарствам, профилактическим и лечебным программам СПИД становится контролируемым хроническим заболеванием. В связи с широким спектром симптомов важна роль врачей различных специальностей в раннем выявлении ВИЧ-инфекции. Симптомы на слизистых оболочках могут появиться на любой стадии инфекции. Более того, некоторые заболевания слизистых оболочек могут иметь атипичную клиническую картину и быть резистентными к общепринятому лечению. В диагностике ВИЧ-инфекции используются серологические скрининговые тесты (анти-ВИЧ-антитела), а в случае положительных результатов необходимо выполнить Вестерн-блот-подтверждение.[2.7]
Из-за нарушения работы иммунной системы при ВИЧ-инфекции распространены бактериальные инфекции полости рта, включая гингивит и пародонтит. Язвенно-некротический гингивит , вызываемый спирохетами или веретенами, является частым проявлением ВИЧ-инфекции в полости рта. Симптомы включают внезапное спонтанное появление огненно-красных, опухших, кровоточащих десен с болезненностью и неприятным запахом изо рта ( запах ex ore ).Возможен некроз межзубных сосочков с образованием язв, покрытых серой некротизированной тканью.
В случаях системных симптомов (лихорадка, недомогание, лимфаденопатия) рекомендуется антибактериальная терапия метронидазолом. Язвенно-некротический периодонтит (НЯП) связан с быстро прогрессирующей деструкцией прикрепления эпителия и кости. Он характеризуется болью, спонтанным кровотечением с отеком, изъязвлением, быстро прогрессирующей рецессией десны и быстрой потерей костной массы.Хирургическое лечение и антибактериальная терапия показаны для предотвращения дальнейшего прогрессирования симптомов [8-10]
У пациентов с ВИЧ-инфекцией часто развиваются рецидивирующие, хронические, рефрактерные грибковые инфекции (рис. 1). Наиболее распространенным является кандидоз полости рта, вызываемый дрожжеподобным грибком Candida albicans . Помимо типичных симптомов, таких как беловато-серые налеты или эритема, могут также появляться эритематозно-атрофические изменения, безболезненные эрозии на тонкой поверхности (чаще на твердом небе и слизистой щек).Реже наблюдается гипертрофическая форма с высокими серо-белыми высыпаниями, чаще располагающимися вокруг кариозно измененных зубов. Одной из особых форм кандидоза полости рта у больных с иммунологическими дефектами является линейная эритема десен, проходящая в виде красной полосы по краю десны. В лечении используются местные препараты нистатина, миконазола или кетоконазола. В случае неэффективности местной терапии рекомендуются пероральные препараты кетоконазола и флуконазола.[1,2,8-10]
Рис. 1. Хронический кандидоз языка у больного с синдромом СПИДа.
Оральные вирусные инфекции также наблюдаются чаще. включая более тяжелое течение ВПГ-инфекции ( вирус простого герпеса ) с наличием обширных болезненных эрозий на слизистой оболочке полости рта. К характерным симптомам ВИЧ-инфекции в полости рта относится волосатая лейкоплакия . В патогенезе этого заболевания участвует вирус Эбштейна-Барр (ВГЧ-4).Наиболее часто встречаются боковые поверхности языка в виде многочисленных белых, возвышающихся, безболезненных образований, расположенных полосами. В лечении используются высокие дозы ацикловира перорально или парентерально [8-10]
.Болезнь рук, ящура (HFMD) представляет собой инфекционное заболевание, вызываемое вирусами Коксаки, принадлежащими к распространенным энтеровирусам. Человек является естественным хозяином многих человеческих энтеровирусов.
Как можно заразиться вирусом?
Вирус передается при непосредственном контакте с больным человеком и его слюной, выделениями из носа и горла при кашле и чихании, а также жидкостью из лопнувших волдырей, появляющихся на коже.Вирус также обнаруживается в стуле инфицированного человека. Заражение также может произойти при контакте с предметами и поверхностями, которые ранее были загрязнены выделениями/выделениями инфицированного/больного человека. Источником инфекции также может быть вода или продукты питания, загрязненные фекалиями, а летом – бассейны и места для купания. Заразность очень высокая, особенно среди детей, проживающих в общинах.
Симптомы
Симптомы сохраняются примерно до 7 дней.Найдено:
Инфекция также может протекать бессимптомно или с легкими симптомами, однако инфицированные лица могут быть источником инфекции для других.Больной человек заразен для окружающих на протяжении всей недели болезни. Заболевание обычно протекает легко. Редко его течение тяжелое, осложняется менингитом, церебральным воспалением или параличом. Осложнением после инфицирования вирусами Коксаки также могут быть сахарный диабет I типа и миокардит.
Лечение
Вакцины против вируса, вызывающего болезнь рук, ящура, не существует. В случае заболевания лечение только симптоматическое.
Самый эффективный способ предотвращения инфекции :
