2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
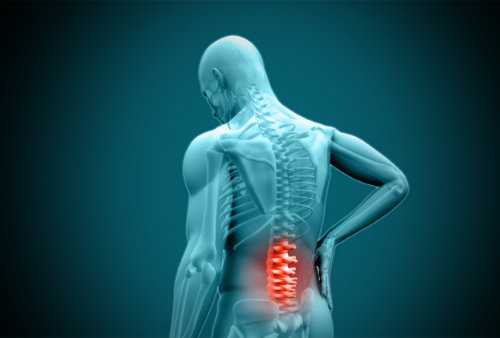
Сама по себе боль в пояснице неприятна, но мы не всегда сразу обращаемся к врачу, считая ее следствием перегрузки, переохлаждения. И действительно, через некоторое время после «домашнего» лечения боль в пояснице может прекратиться. И совсем другое дело, когда боль из поясницы отдает в ногу. Это явный признак обострения заболевания позвоночника, либо появления другого, не связанного позвоночником, заболевания. В любом случае в процесс вовлекаются периферические нервы, что требует более серьезного отношения к этому симптому.
Чаще всего боль начинает отдавать в одну ногу и локализуется как в ягодице, так и в разных областях бедра, голени, стопы, нередко сопровождается онемением. Место, куда распространяется боль, напрямую зависит от того, какой участок нерва испытывает давление. Это может быть давление со стороны поврежденного позвоночника, следствие отека в местах прохождения нерва (туннельные синдромы), прямое давление опухоли на нерв, а также последствия травмы ноги или поясницы.
Заболевания внутренних органов, расположенных на уровне поясничного отдела позвоночника, также могут быть причиной болей в пояснице и ноге. Гинекологические воспалительные и онкологические процессы, заболевания почек, мочевыводящих путей, язва двенадцатиперстной кишки, панкреатит, внематочная беременность – эти и другие заболевания не проходят сами по себе. Боль в ногах может быть одним из первых признаков заболевания, и необходимо обратиться к врачу для своевременного обследования, получения надлежащего лечения.
В клинике «Элеос» имеются все возможности для проведения обследования и лечения заболеваний. Квалифицированные врачи – невролог, терапевт, травматолог, гинеколог – проведут обследование, поставят диагноз и назначат лечение, а специалисты в области физиотерапии, массажа, нетрадиционных методов лечения обеспечат выполнение назначения врачей, полноценное лечение, реабилитацию для восстановления утраченных функций и возвращения к нормальной жизни.
Острая боль в пояснице, отдающая в ногу, обычно говорит о сдавливании или повреждении нервных корешков, которое может быть вызвано патологией позвоночника или его травмами. В отдельных случаях данный симптом бывает связан с болезнями внутренних органов. Это недомогание требует обязательной врачебной консультации.
Наиболее часто боли в пояснице, отдающие в ногу, возникают по причине заболеваний позвоночного столба. Многим из этих патологий свойственны так называемые отраженные боли, когда дискомфортные ощущения появляются не только в пораженном участке позвоночника, но и в других областях:
Отраженная болезненность обусловлена компрессией нервных корешков и кровеносных сосудов. По причине сдавливания нервы передают «неправильные» сигналы, и болевые ощущения появляются в здоровых органах и частях тела.
Одним из основных факторов, приводящих к поясничным болям, является неправильная физическая нагрузка. Также хронические болезни позвоночника могут обостряться из-за гиподинамии или частого принятия вынужденных поз (работы в наклон и т.д.), давящей одежды, недостатка сна и несбалансированного питания.
Сильная боль в пояснице, отдающая в ноги, требует комплексной диагностики и обязательного медицинского наблюдения. Попытки самолечения могут только усугубить состояние больного. Патологии позвоночного столба в отсутствие лечения прогрессируют и вызывают еще более сильное разрушение хрящей и позвонков, повреждение нервов и сосудов вплоть до паралича. Другие болезни, которым может сопутствовать данный синдром, также весьма опасны и без лечения приводят к тяжелым последствиям. Например, подобное состояние иногда возникает при язве двенадцатиперстной кишки, туберкулезной инфекции и болезнях почек.
При каких патологиях могут возникнуть отраженные боли в ногах?
Заболевания позвоночника, при которых появляется боль в пояснице, отдающая в левую или правую ногу, могут быть:
Недопустимо:
Для облегчения состояния необходимо снять давящую одежду, принять обезболивающее (диклофенак, ибупрофен, «Кеторол») и лечь, причем в помещении не должно быть сквозняков. Снять чрезмерное мышечное напряжение поможет теплая ванна. После улучшения состояния обязательно получите врачебную консультацию.
Если у вас болят поясница и ноги, для получения помощи нужно обратиться к ортопеду, терапевту или неврологу. После изучения анамнеза и осмотра врач назначит вам диагностические исследования. Это могут быть:
Лабораторные анализы и различные виды обследования защищают пациента от ошибочного диагноза. К примеру, иногда при пиелонефрите первые несколько дней болит только поясница справа и отдает в ногу. В подобной ситуации верно определить причину болезненных ощущений позволит только комплексное обследование.
Если боль в пояснице, которая отдает в ногу, вызвана заболеваниями позвоночника, то для ее лечения применяются, как правило, консервативные лечебные методы:
На основе общей схемы для каждого больного разрабатывается индивидуальный лечебный план: подбираются лекарственные препараты, типы воздействия при мануальной терапии, комплекс лечебных упражнений.
Лекарственные средства вкупе с физиотерапией помогают достаточно быстро улучшить состояние больного:
Лечебная физкультура способствует восстановлению здоровой анатомии позвоночника и правильному распределению нагрузки, устраняет компрессию нервных корешков и сосудов, укрепляет мышечный корсет и помогает восстановить подвижность.
Все клиники сети «Здравствуй!» располагаются близко к станциям метро, что немаловажно для пациентов, испытывающих боль при ходьбе. Применение современного диагностического оборудования, высокий уровень квалификации и профессиональной ответственности врачей, новейшие методики лечения и реабилитации позволяют быстро распознавать причины болезненности и разрабатывать для каждого пациента максимально эффективный лечебный план.
Крестец представляет собой костное образование, состоящее из пяти неподвижно соединенных позвонков и соединяющее поясничный отдел позвоночника, копчик и тазовые кости. Крестец имеет пирамидообразную форму, основание которой обращено вверх и образует сустав с пятым поясничным позвонком, боковые стороны формируют крестцово-подвздошные сочленения, а вершина смотрит вниз и соединяется с копчиком. Передняя поверхность крестца имеет вогнутую форму и обращена в полость таза, а задняя обращена наружу и выгнута. Крестец играет значительную роль в процессе родоразрешения, поэтому у женщин он короче, шире и менее изогнутый.
Лечение боли в крестце направлено на диагностику и устранение причины боли. Как правило, это длительный процесс, поэтому параллельно проводится симптоматическое лечение, то есть обезболивание сустава.
Подход к лечению боли в крестце комплексный и включает в себя работу мультидисциплинарной команды врачей, в том числе которых ортопед-травматолог, реабилитолог, специалист по лечению боли, физиотерапевт и другие специалисты.
Для каждого пациента подбирается индивидуальная схема обезболивающей терапии, исходя из причин заболевания, особенностей болевого синдрома, возможных противопоказаний и лекарственного взаимодействия. На протяжении всего лечения схема консервативной терапии корректируется в зависимости от клинической ситуации.
Лечебные блокады производятся путем введения анестетика в область периферического нерва или спазмированной мышцы. Блокада не только снимает боль, но и способствует расслаблению мышц, нормализации кровотока и улучшению трофики тканей.
Радиочастотная денервация (РЧД) - современный и безопасный нехирургический метод, подходящий пациентам, для которых малоэффективны или невозможны другие методы лечения.
Когда используется эта методика
Как проводится радиочастотная денервация - РЧД
После стандартного осмотра специалистом-альгологом, дополнительного обследования и диагностики в случае необходимости, принимается решение о проведении радиочастотной денервации.
В некоторых случаях сначала выполняется лечебно-диагностическая блокада для того чтобы определить, насколько методика будет эффективна для данного конкретного случая. В стерильных условиях под контролем рентгенографической системы иглы прецизионно устанавливаются в область, на которую требуется оказать терапевтическое воздействие. Для уменьшения дискомфорта все манипуляции проводятся с применением местной анестезии. После установки игл вводят небольшое количество анестетика, прерывая проведение болевого импульса.
Кокцидиния-это боль, ощущаемая в копчике позвоночника. Копчик - это последняя кость в позвоночнике, и боль в этой области может быть вызвана падением, родами, слишком долгим сидением или, в редких случаях, опухолью.
В большинстве случаев боль проходит через несколько недель или месяцев, но иногда она может быть гораздо дольше и серьезно влиять на способность пациента выполнять повседневную деятельность.
В чем причина этой боли? Как это диагностируется? Как это лечится? И каковы способы предотвратить это? Ответы на все эти вопросы вы найдете в этой статье.
Копчик расположен внизу и у основания позвоночника. Эта кость треугольной формы образует нижнюю часть позвоночника ниже крестца.

В зависимости от индивидуального роста копчик может состоять из трех-пяти костей. Этот кусок кости не фиксирован, и его костные части имеют ограниченные движения, которые выполняются связками и суставами, прикрепленными к ним. Как насчёт
Копчик прикрепляется к крестцу через крестцово-копчиковый сустав. При этом таз и ноги слегка двигаются вперед-назад. Когда вы сидите и стоите, все тазовые кости, частью которых является хвост, двигаются вперед и назад для равновесия.
Копчик - это соединение многих мышц тазового дна. Эти мышцы поддерживают анус и помогают при дефекации, поддерживают влагалище у женщин и помогают ходить, бегать и двигать ногами.

Также прочтите этот пост: Побочный Эффект спинномозговой инъекции
Боль в хвостовой кости бывает легкой или сильной в зависимости от степени травмы. Острая боль обычно возникает внезапно и проходит в течение нескольких дней или недель, но хроническая боль, вызванная воспалением, может длиться более трех месяцев.
Симптомы кокцидиоза могут варьировать от человека к человеку, иногда даже проявляясь другими симптомами. Но в целом его общими симптомами являются:
В этом состоянии боль ощущается только в области копчика, а не в области таза и других костей. Эта боль иногда слабая, а иногда сильная. Иногда он сохраняется непрерывно, а иногда это ощущается по давлению и движению хвоста хвостового побега.

В этом случае человек чувствует боль, когда сидит или откидывается назад. Или когда сидишь на твердой поверхности без подушки. Или, например, он чувствует боль во время езды на велосипеде.
В этом случае вращение тазовых костей и движения мышц могут вызвать боль в хвосте. Эта боль может быть настолько сильной, что человеку трудно стоять и сидеть, и ему нужно опереться на что-то, чтобы легче изменить положение.
Из-за близости хвоста к анусу и гениталиям, в этих случаях пациент может чувствовать легкую или сильную боль.
Причины кокцидинии различны. Но наиболее распространенными из них являются:
Прямая травма копчика является наиболее распространенной причиной кокцидинии и обычно приводит к воспалению и боли вокруг копчика. Связки воспаляются, и иногда передняя или задняя часть копчика ломается и вывихивается.

Некоторые виды деятельности, такие как верховая езда и езда на велосипеде, будут вызывать давление и боль в области хвоста в течение длительного времени. Конечно, эта боль не является постоянной, но если ее не контролировать, она может превратиться в хроническую боль и вызвать длительное раздражение крестцово-крестцового сустава.
Во время родов голова ребенка проходит над копчиком, и давление на копчик может повредить структуры копчика (диски, связки и кости). Хотя это очень необычно, иногда такое давление вызывает повреждение и перелом хвоста.

В очень редких случаях наличие опухоли рядом с копчиком или инфекция в боковых отделах этой кости может распространиться на нее и вызвать боль и воспаление копчика.
Одной из редких причин кокцидиоза является рак. Этот рак может быть раком костей или раком в других областях, которые распространились на эту область. (Метастатический рак)
Это не редкость, но боль может распространиться на другие части позвоночника или таза и даже на мочевой пузырь.
Боль в костях, как правило, чаще встречается у женщин, чем у мужчин, но в целом некоторые факторы увеличивают риск ее развития.
Ожирение мешает движению тазовых костей. Иногда это постоянное давление вызывает боль в хвосте. Исследования показали, что если индекс массы тела (ИМТ) у женщин выше 27,4, а у мужчин больше 29,4, то риск кокцидинии выше.

Чрезмерная потеря веса также является одной из причин кокцидиоза. В этом случае копчик будет более подвержен травмам из-за недостаточного жира в ягодицах.
Из-за большего угла таза, а также травмы хвоста во время родов женщины более склонны к кокцидиозу.

В пожилом возрасте маленькие хрящевые диски (упругая, гибкая ткань), которые помогают удерживать копчик на месте, изнашиваются, и кости, которые составляют копчик, становятся более прочными. Это может усилить нагрузку на копчик и привести к боли.

Обычно в тех случаях, когда боль не является легкой и раздражающей, пациент не будет стремиться найти точную причину. Но сильная боль указывает на серьезную проблему. Вот почему так важен правильный диагноз.

На начальном этапе проводится клиническое обследование и обзор истории болезни пациента. При необходимости для точной диагностики заболевания используются такие диагностические методы, как тестирование; визуализация, рентген, компьютерная томография и МРТ. Некоторые заболевания, такие как ишиас, опоясывающий лишай в ягодицах, сакроилиит или переломы, имеют сходные симптомы с кокцидинией.
Нехирургическое лечение успешно лечит кокцидинию примерно в 90% случаев.
Профилактика Главным ключом является предотвращение рецидивов и рецидивов боли в хвосте. Методы профилактики, такие как следующие, предотвратят развитие кокцидиоза.
1.Хорошо сидите, избегайте длительного сидения, хорошо стойте и хорошо двигайтесь
2.Регулярные упражнения с растяжкой и укреплением
3.Упражнение с соответствующим оборудованием и методами

4.Используйте ремень безопасности во время путешествия
5.Создание эргономичной рабочей среды
6.Хорошее питание, хороший вес
7.Уменьшите стресс и не курите
Также читайте этот пост: Упражнения После операции на спине
Следуя этим советам, вы можете предотвратить боль в хвосте.
Плюсы лечения в нашей клинике:
|
Нижний отдел позвоночника часто болит у детей из-за родовой травмы или неудачного падения, после неправильно выполненных упражнений на физкультуре.
У взрослых боль в копчике возникает из-за остеохондроза, защемления нервов, заболевания мышц, смещения межпозвонковых дисков, а также после травмирования. Кроме того, нижняя часть спины может беспокоить из-за проблем, не связанных с позвоночником. Поэтому так важно обратиться к опытным специалистам, чтобы сразу распознать точную причину дискомфорта и не затягивать с лечением. В клинике доктора Савяка работают высококвалифицированные диагносты, выявляющие даже скрытые заболевания.
Общие причины неприятных ощущений в копчиковой кости:
Вначале необходимо исключить травму нижнего отдела позвоночного столба. Для этого посетите врача-травматолога в клинике Олега Савяка. Если предположение не подтвердится, вас направят к мануальному терапевту. Специалист вправит смещённые позвонки, восстановит здоровую работу мышц и расслабит зажатые нервные окончания.
После тщательной диагностики может потребоваться помощь докторов других сфер: гинеколога, уролога, гастроэнтеролога. При этом копчик может быть абсолютно здоров – боль просто отдаёт в нижнюю часть спины. Тем не менее, начать обследование надёжнее именно в узкоспециализированном центре – институте реабилитации позвоночника. Вертебрологи клиники Савяка смогут выявить опорно-двигательную патологию даже на ранней стадии.
Терапия в нашем медцентре преимущественно консервативная. С помощью массажа, вытяжения на современных аппаратах, мануального воздействия и лечебной физкультуры вы забудете о дискомфорте в спине. Авторская методика позволит не только устранить проблему, но и предотвратить её повторное возникновение.
Не допускайте осложнений и состояния, когда без операции уже не обойтись. Записывайтесь на прием в клинику Савяка, не откладывая.

Возникновение боли в копчиковой кости (кокцигодинии) может быть обусловлено травмой позвоночника или другой провоцирующей проблемой, например, родами или дегенеративными изменениями в суставах. Это одно из самых дискомфортных ощущений, если учитывать, что болит копчик, когда человек сидит, долго стоит, поднимается из сидячего положения и прочее. Болевые ощущения в позвоночнике варьируются от слабых пульсирующих до острых, распространяющихся на другие органы и отделы.
Причины, при которых болит копчик, условно можно подразделить на следующие виды:
Кокцигодиния может носить локальный характер, затрагивая только сам орган, а может перетекать на низ живота, спину и поясницу. Беспокоит пациентов боль в копчике при сидении, смене положения тела и прочее. В зависимости от источника патологии, болевые проявления делятся на ноющие, колющие и острые.
Удар в область ягодиц или падение, приводящие к перелому, трещине, ушибу, смещению – несколько из возможных причин того, почему болит копчик. Травма вызывает сильный, острый приступ кокцигодинии в самом органе или около него. В сидячем положении и во время ходьбы интенсивность её повышается.
Кокцигодиния зачастую носит мгновенный характер (может быть постоянной или приступообразной), но бывают случаи, когда симптом проявляется через несколько лет, в форме сильных жгучих болевых ощущений.
Комбинация кокцигодинии с болью в пояснице и крестце может указывать на другие заболевания, например, остеохондроз, ишиалгию (защемление седалищного нерва), кисты, локализованные в поясничном и крестцовом отделах позвоночника.
Заболевания прямой кишки и геморрой также могут спровоцировать кокцигодинию, сопряженную с дискомфортом в пояснице и крестце.
Если пациент жалуется на кокцигодинию во время вставания, то подобный симптом указывает на послеоперационные осложнения в виде спаек в области малого таза или рубцов в промежности. Данный вид боли не имеет отношения к патологиям позвоночного столба.
Кроме того, в основном у женщин при вставании с места может наблюдаться прострел, а во время сидения беспокоит ноющая боль. Так почему болит копчик у женщин при сидении? Нужно отметить особенности женского строения таза с более эластичными связками и подвижным сочленением костей. Копчик болит при сидении у женщин после 40 лет, ведущих малоподвижный образ жизни, спортсменок.
Кокцигодиния при наклоне – это симптом наличия заболеваний, локализованных неподалеку от органа:
Характерны боли, отдающие в копчиковую кость, для остеохондроза, воспалений в тазобедренных суставах, патологий прямой кишки, послеоперационных рубцов.
Воспаления нервных окончаний в поясничном и крестцовом отделах позвоночного столба приводят к возникновению болей выше копчиковой кости.
Данная разновидность кокцигодинии указывает на опущение промежности, заболевания прямой кишки, давние травмы позвоночника. А также боль под копчиковой костью может беспокоить при рубцах в районе заднего прохода.
Часто ноющая и тянущая кокцигодиния сопровождает воспаление половых органов как у женщин (воспаление яичников и маточных труб), так и у мужчин (простатит, аденома простаты).
Запоры, геморрой и остеохондрозы тоже могут стать теми факторами, от чего болит копчик.
Менструацию часто сопровождает боль в копчике, причины у женщин кроются как в естественных процессах в матке, так и в гинекологических заболеваниях или неврологии. Среди естественных причин выделяют:
Выраженные боли в копчиковой кости при менструации также могут указывать на эндометриоз, кисту яичника и другие гинекологические патологии, а также неврологические заболевания (остеохондроз, к примеру).
Помимо прочих причин, источниками боли у мужчин могут стать инфекционные заболевания, которые приводят к воспалению простаты и мочевого пузыря. А также кокцигодиния возникает у лиц мужского пола, склонных к малоподвижному образу жизни в связи с работой: например, у таксистов, дальнобойщиков или, наоборот, при чрезмерной нагрузке на копчиковую кость во время езды на безрессорном транспорте («джиповая болезнь», приводящая, в отсутствии лечения, к нагноению и свищу).
Беременные нередко жалуются на боль в копчике. Причин данного симптома может быть несколько:
Возникновение кокцигодинии после рождения ребенка говорит о родовой травме, например, крупный плод способен привести к избыточному разгибанию органа.
Болит копчик, что делать в таком случае? Кокцигодиния зачастую имеет в анамнезе большое количество различных патологических процессов, поэтому выбор специалиста, к которому стоит незамедлительно обратиться, должен проводиться с учетом источника проблемы:
Обратиться к специалистам можно в клинике неврологии и нейрореабилитации «Аспект Здоровья» в Уфе. В нашей клинике приём ведут высококвалифицированные специалисты, которые помогут локализовать источник кокцигодинии и составят план, что делать, если болит копчик, избегая ненужных лекарств и операций.
В целях диагностики и для исключения широкого спектра заболеваний, пациент обследуется на выявление источника кокцигодинии – проводится осмотр, в ходе которого исследуется анальный канал, прямая кишка, органы репродуктивной системы, поясничный и крестцовый отделы позвоночника.
Обосновано применения аппаратных методов обследования:

Боли почек и поясницы схожи симптоматически — ощущаются остро, значительно сковывают движения, локализуются в одних и тех же областях.
Но при болезнях почек часто наблюдается общее недомогание с чувством слабости, температурой, головной болью.
В свою очередь, скелетно-мышечная боль не распространяется на живот, отсутствуют признаки расстройств чувствительности, наблюдается хронический характер.
При неврологических нарушениях нередки “выстрелы” в ногу, нарушение чувствительности в зоне пораженных участков.
Красные флажки. На что обратить внимание:
- боль не уменьшается в покое;
- заметны тенденции к нарастанию;
- наблюдается высокая температура, снижается вес.
Как и в случае с любой симптоматикой, не рекомендуем ставить диагноз самостоятельно и заниматься самолечением. Например, если вы решите помочь своей пояснице прогревающей мазью, тогда как существует риск патологий почек, грыжи (что встречается крайне часто), любой другой воспалительный процесс — вы не только не поможете себе, но и нанесете вред здоровью вплоть до инвалидизации.
Боли в пояснице — общий симптом, характерный не только для остеохондроза (и болезней почек), но и для:
- язвенной болезни;
- тромбозов и аневризм;
- заболеваний яичников;
- мочекаменной болезни;
- воспалительных процессов в тазе и брюшной области.
Вне зависимости от сопутствующей симптоматики, при болях в пояснице рекомендуем снизить нагрузку и записаться к доктору.
Если у вас не наблюдается изменений в моче (цветность, запах, наличие крови), записывайтесь к неврологу-остеопату, в ином случае — проконсультируйтесь в колл-центре клиники.
На приеме доктор определит истинную причину боли, если последняя носит неврологический, скелетно-мышечный характер. При подозрениях на грыжи, при снижении рефлексов, атрофии мышц, подозрении на воспалительные процессы, может потребоваться дополнительная диагностика, включающая в себя рентген, КТ, УЗИ почек, анализ мочи и крови.
Не рекомендуем затягивать диагностику своего организма. Тем более, если вы испытываете сомнения в причинах поясничных болей. Даже в случае, если причина болей — остеохондроз, запишитесь к доктору, чтобы остановить разрушительные процессы вашего опорно-двигательного аппарата.
Копчик , также известный как копчик , является последним сегментом позвоночника .Он состоит из нескольких позвонков, прочно соединенных между собой, сросшихся. В результате их подвижность, в отличие от других сегментов позвоночника, гораздо более ограничена. Это остаток предков, потерявших хвост в ходе эволюции. В его основные функции входит стабилизация в положении сидя j, дополнительно он является местом прикрепления многих анатомических структур, таких как связки и мышцы.
Боль в копчике не редкость.Недуги в этой области могут возникнуть в результате самых разнообразных ситуаций. Одной из наиболее частых причин является ушиб или перелом копчика после падения или травмы . Обычно это падение с высоты на твердую поверхность задницей.
Изменение положения таза во время беременности также может вызывать аналогичные симптомы, но гораздо меньшей интенсивности. Боль в копчике может появиться и после тяжелых родов.
Неправильная осанка, инфекции, новообразования, абсцессы, возраст, избыточный вес, повторяющиеся травмы также являются факторами, которые могут вызвать заболевания конечного отдела позвоночника.Болевые симптомы копчика могут появляться при сидении, приседании и вставании, лежании, ходьбе или наклонах. Боль в копчике также возникает у очень многих женщин до периода .
Почему болит копчик? Как упоминалось ранее, причин может быть много. Сильная, внезапная, острая боль при травме копчика может указывать на ушиб или перелом. Правильная диагностика очень важна. К какому врачу тогда идти? В этом случае это должен быть ортопед, который наверняка назначит рентген. Это, в свою очередь, позволит оценить, есть ли перелом.
Боль в копчике и заднем проходе, ягодицах и позвоночнике или боль в копчике, иррадиирующая в ягодицу без травмы, также требует проведения диагностических мероприятий . Особенно, если симптомы хронические и ухудшаются.Тогда может возникнуть необходимость посетить гинеколога, гастроэнтеролога или онколога. Это связано с необходимостью дифференцировать описанные симптомы между перегрузкой мягких тканей и геморроем, ретроверсией матки или новообразованием. Текущие кисты Тарлова также могут проявлять симптомы.
Очень распространенный вопрос: Как облегчить эти неудобства? Все зависит, конечно, от причины боли.Боль в копчике, как уже было описано, может быть результатом множества различных заболеваний или состояний, связанных с прошлыми травмами. При ушибе, перегрузке после тренировки, велосипеде или раздражении после полового акта стоит снять нагрузку с нижнего отдела позвоночника . Для этого избегайте сидячего положения или используйте специальную подушку для сидения при болях в копчике. Кроме того, часто рекомендуют временно ограничить физическую активность и отказаться от упражнений, которые могут усилить боль .
Фармацевтические препараты, прописанные врачами, помогут облегчить боль. Наиболее распространены обезболивающие пластыри, а также гели или мази от болей в копчике, например, с экстрактом окопника, обладающим успокаивающими свойствами, и препараты, содержащие противовоспалительные вещества (например, НПВП).Домашние средства от боли в копчике включают использование холодных пакетов со льдом или холодных компрессов, компрессов из листьев капусты, компрессов, пропитанных касторовым маслом.
Упражнения при боли в копчике — очень важная часть облегчения этого состояния. Примеры упражнений:
Боль в области копчика – очень неприятное состояние.Чтобы его избежать, стоит позаботиться о профилактике и предупреждении болей в копчике. Для этого следует помнить о регулярных осмотрах, избегать опасных ситуаций с риском падения, избегать длительного сидения на твердых поверхностях. Также важно правильно заниматься спортом. В последнем случае идея состоит в том, чтобы всегда разогреваться, а при езде на велосипеде на большие расстояния использовать правильно спрофилированное седло.
.Боль в костях может быть связана с различными дегенеративными заболеваниями, перегрузкой организма или раком. Чаще всего неприятное ощущение появляется в области копчика, голени или бедра. Это также часто сопровождается болями в суставах.
Боль в костях может затрагивать все тело, но также может ощущаться в определенном месте.Чаще всего мы жалуемся на боли в области копчика, голени или бедра. Костно-суставные проблемы могут быть связаны со многими заболеваниями и могут сопровождаться различными другими симптомами, такими как слабость тела и лихорадка.
Существует много причин боли в костях, но одной из наиболее распространенных является остеопороз, особенно после какого-либо повреждения кости, например, перелома. Первоначально заболевание само по себе не вызывает симптомов, но со временем пациент может также заметить различные другие симптомы, помимо переломов, такие как: потеря веса, задержка роста у молодых людей или округление пальцев.
Остеомаляция также часто упоминается как причина болей в костях, от которых особенно страдают люди с дефицитом витамина D. С другой стороны, у детей может наблюдаться рахит. При этом конечности больного принимают форму буквы О, меняется и походка.
См. также
Гиперостоз является еще одной причиной болей в костях и в первую очередь поражает позвоночник.Кроме того, эта боль может мешать повседневному функционированию, поскольку она иррадиирует в конечности и локализуется в суставах. Онемение рук и ног также является распространенным симптомом гиперостоза.
Боль в костях также может быть связана с раком костей, таким как саркома Юинга или множественная миелома. При этих заболеваниях боль чаще всего возникает там, где возникла опухоль. Кроме того, в случае рака также наблюдается отек и утолщение костей. Из-за ослабления костной ткани при онкологических заболеваниях часто возникают переломы.
Кости также болят при остеомиелите. Однако помимо боли это состояние должно сопровождаться такими симптомами, как высокая температура, покраснение и отек. Боль в костях может усиливаться при занятиях спортом или физических упражнениях.
См. также
Боль в копчике является одним из наиболее распространенных заболеваний, связанных с малоподвижным образом жизни или частым и длительным вождением автомобиля.Однако боль в копчике может появиться и при других обстоятельствах, например при:
Боль в копчике может различаться по тяжести и интенсивности в зависимости от связанного с ней состояния. Часто иррадиирует в ягодицы или бедра. Она может сопровождать нас лишь несколько часов, но иногда перерастает в хроническую боль и долгие годы не желает покидать нас.
См. также
Как и в случае с другими костями, боль в большеберцовой кости может возникать по ряду причин.Некоторые из них тривиальны, другие должны нас побеспокоить. Чаще всего такого рода неудобства связаны с занятиями спортом и неправильным обращением с мышцами. Однако если боль в голени сохраняется длительное время, следует обратиться к специалисту.
Наиболее распространенными причинами боли в голени являются:
Как справиться с болью в большеберцовой кости? Есть несколько способов почувствовать облегчение. Сначала можно приложить к больному месту холодный компресс и держать его около 3 минут.Также стоит использовать обезболивающие и противовоспалительные мази. Однако самое полезное — отказаться от требовательных тренировок на несколько дней.
См. также
Бедренная кость — самая длинная и самая твердая кость в организме человека.Именно поэтому боль в бедре чаще всего возникает из-за какой-либо механической травмы, например перелома или перелома. Однако длительные неудобства могут быть и симптомом гораздо более серьезных заболеваний, например, остита, приводящего к деградации костной ткани.
Асептический остеонекроз — еще одно заболевание, с которым может быть связана боль в бедре. Приводит к гибели костной и частично хрящевой ткани в результате ишемии на ограниченном участке кости.Конечно, боль в бедре также может быть вызвана остеомиелитом и раком.
См. также
Неприятная боль в костях и суставах чаще всего вызывается дегенеративным заболеванием, при котором происходит постепенная деградация суставного хряща.Со временем эта деградация также приводит к повреждению связок, мышц и капсулы сустава. Это сильно влияет на качество жизни и может привести к инвалидности.
Формированию дегенераций способствуют различные заболевания, в том числе:
При костно-суставных проблемах есть и другие симптомы, которые затрагивают не кости, а весь организм. Чаще всего это общая слабость организма, высокая температура, общая утомляемость.
См. также
Приведенный выше совет не может заменить визит к специалисту.Помните, что при любых проблемах со здоровьем обращайтесь к врачу.Будьте в курсе. Ставьте лайк фан-странице Zdrowie Radio ZET на Facebook!
.Боль в копчике чаще всего является результатом травмы, например ушиба. Однако возможных причин этого недуга множество – бывает, что постоянные боли, испытываемые при сидении и вставании или длительном сидении, являются одним из симптомов более серьезного заболевания.
Копчик, точнее копчик, является последним отделом позвоночника и представляет собой остаток хвоста, исчезнувший у человека в процессе эволюции.Однако этот элемент не лишний — копчик является точкой опоры для мышц, поддерживающих прямую кишку .
Копчик состоит из нескольких сросшихся позвонков - обычно от трех до пяти. Самый большой из всех копчиковых позвонков имеет придатки, которые соединяются с крестцом.
Боль в копчике ощущается в центре спины, чуть выше ягодиц и под крестцом позвоночника.Интенсивность этой боли, момент ее возникновения, ее продолжительность и степень зависят от причины ее возникновения.
В некоторых случаях боль в копчике длится максимум несколько часов и проходит спонтанно . Однако у других боль длится несколько недель, прогрессируя до хронической .
Инструкция по применению здорового позвоночника - как сесть, вставить...
Боль в копчике чаще всего является следствием механических повреждений , чаще всего ушибов вследствие падения.Из-за своего строения и расположения копчик особенно уязвим для повреждений. Однако существуют и другие источники этого недуга, в том числе, казалось бы, не связанные с ним.
возможных причин боли в копчике включают:
Боль в копчике, которая является симптомом заболевания, требует лечения основного заболевания . По мере прохождения терапии недуг должен исчезнуть.
Если боль вызвана ушибом копчика или малоподвижным образом жизни, обезболивающие , принимаемые перорально или местно, могут облегчить боль. Теплый компресс для области боли и легкий массаж также могут быть полезными. Если симптомы сохраняются, обратитесь за медицинской помощью .
ПОСМОТРЕТЬ: Упражнение для избавления от проблем со спиной . Эксперт: Бартек Палух,
тренер и физиотерапевтКокцигодиния — хроническая боль в области копчика, которая чаще всего поражает женщин молодого и среднего возраста. Обычно проявляется при принятии сидячего положения. Боль может быть вызвана многими причинами. Это как малоподвижный образ жизни, лишний вес и ожирение, так и различные патологии в крестцово-копчиковой области. Чем лечить недуги? Как с этим бороться?
Кокцигодиния (coccydynia, кокцигодиния) — болевой синдром копчика (лат. coccyx), широко известный как копчик . Это состояние, характеризующееся хронической болью в этой области, которая усиливается, когда вы садитесь. Кокцигодиния чаще встречается у женщин, особенно в молодом и среднем возрасте (20-40 лет).
Причины возникновения кокцидий очень разные.Несомненно, на его внешний вид повлияли:
Симптомы кокцигодинии проявляются в основном в положении сидя, а также во время и после дефекации, при вставании со стула, при выходе из машины или при длительной ходьбе.
Больные испытывают боль в копчике и окружающих тканях. Это может быть в области ануса и лобкового симфиза. Возможна также иррадиация болей в ноги, в крестцово-копчиковый сустав, в подвижный сегмент ягодичного копчика, в область крестца и позвоночника.Дискомфорта в пояснице не отмечается. Также отмечаются частые позывы на стул.
Хотя симптомы кокцигодинии весьма характерны, для окончательной диагностики болевого синдрома обычно требуется много времени. Попутно следует исключить многие заболевания.
Кожу и мягкие ткани, окружающие копчик, необходимо проверить на копчиковую кисту (воспаление ягодичной складки) или анальный свищ .Для женщин, которые боролись с вагинитом или болями в области малого таза, необходим гинекологический осмотр . При наличии крови в кале пролиферативный процесс или метастазы считают неопластическим . При диагностике также могут быть обнаружены костных спикул (костных игл), местная припухлость и уплотнения в области копчика.
Диагноз кокцигодиния требует ручных ортопедических тестов копчика и мышц тазового дна.Наружное пальпаторное исследование или ректальное исследование и консультация проктолога необходимы для исключения заболеваний ануса и толстой кишки (например, анальной трещины, простатита, ишемии тазового дна, энтерита, геморроя).
Как я могу себе помочь? Ключ должен обеспечить здоровый вес тела и включить физическую активность. В связи с тем, что боль возникает чаще всего из-за давления на область копчика, стоит использовать подушку со специальным вырезом сидя.Также можно использовать обезболивающие и противовоспалительные препараты (например, нестероидные противовоспалительные препараты — НПВП ).
Когда боль в копчике связана с запором и дефекацией, стоит увеличить потребление пищевых волокон , а также использовать размягчители кала. В некоторых случаях помогает блокада нерва , введенная в область нечетного ганглия под рентгеноскопией. Иногда помогают различные методы лечебной физкультуры, направленные на восстановление правильного положения копчика и расслабление мышц тазового дна.
Когда боль невыносима, когда медикаментозное лечение не помогает или когда жалобы связаны с сопутствующей злокачественной опухолью, иногда необходима операция по удалению копчика (так называемая кокцигэктомия).
Не откладывайте визит к врачу. Воспользуйтесь консультациями со специалистами со всей Польши сегодня на abcZdrowie Найдите врача.
.90,000 Копчик и его беды при беременности - Известная акушеркаУ человека есть гены, определяющие его образование, но они заторможены внутриутробно, что для ученых является неопровержимым доказательством эволюции. Хвостовой отдел позвоночника не несет веса туловища, но, как и другие отделы позвоночника, подвержен травмам, нагрузкам и слабости. Он также может дегенерировать. Он также выполняет важную функцию – к нему крепятся мышцы, сухожилия и связки.Он также поддерживает тело в сидячем положении.
Боль в копчике может быть следствием травмы, перенапряжения или быть идиопатической. Боль в копчике – довольно частая жалоба беременных женщин. Если женщина ранее страдала от боли в копчике, существует больший риск того, что она ухудшится или вернется во время беременности. У некоторых женщин такие боли могут появиться только после рождения ребенка.
Чаще всего боли в копчике при беременности появляются из-за изменений в организме женщины, вызванных беременностью.Увеличенная матка оказывает давление на позвоночник, что может быть болезненным, особенно если у женщины в анамнезе были травмы копчика.
Боль в копчике при беременности может быть вызвана и заболеваниями, непосредственно не поражающими копчик - если боль в этой области резкая, острая, толчкообразная и иррадиирует в область иннервации нерва, а также носит приступообразный характер ( т. е. между периодами болей, которые длятся секунды, минуты или часы, есть периоды совершенно безболезненной или со значительно облегченной симптоматикой), можно заподозрить крестцовую или копчиковую невралгию.Кроме того, он может быть связан с кистами, в том числе с кистами Тарлова.
Кисты Тарлова представляют собой заполненные спинномозговой жидкостью резервуары, расположенные по ходу крестцовых нервов и нервов нижнепоясничных отделов позвоночника. Эти симптомы включают боль в крестце (включая копчик), которая может иррадиировать в одну или обе ноги, боль в ягодицах при сидении и боль в одной или обеих ногах. Кроме того, может нарушаться функция мочевого пузыря и анальных сфинктеров.
Также причиной болей в копчике могут быть боли в верхних отделах позвоночника с иррадиацией вниз, как при беременности, смещение дисков, чрезмерное напряжение паравертебральных мышц поясничного отдела, сдавление нервных окончаний. Боль в спине может возникнуть на любом сроке беременности, но обычно сильнее всего в последнем триместре.
Иногда также трудно локализовать типичную боль в копчике, поскольку она может иррадиировать в верхнюю часть спины, ягодицы или даже ноги.Если у женщины появились боли в копчике, ей следует выяснить их причины, прежде чем принимать решение о беременности.
В диагностике этого вида болей часто используется рентгенологическое исследование, которое не проводится во время беременности. МРТ-обследование (магнитно-резонансная томография), считающееся более безопасным при беременности и используемое при диагностике болей в спине, применяется при беременности только в случаях подозрения на очень серьезные заболевания, своевременная и правильная диагностика которых может повлиять на здоровье и жизнь ребенка. ребенок и мать.
Теплая ванна или прогревание болезненного участка и легкий массаж могут помочь при болях в спине во время беременности. Вы можете попросить своего партнера нежно помассировать ваши больные места. Лягте на бок и позвольте ему медленно, круговыми движениями провести руками вдоль вашего позвоночника. Наилучшие результаты достигаются при массаже в течение дюжины или около того минут непосредственно перед сном. Пояснично-крестцовую боль также можно облегчить, если лечь на спину и поставить ноги выше туловища, например, лежа на спине.на нескольких подушках. Важно при растирании и поглаживании сохранять направление к сердцу, т.е. совершать движения от стопы к бедрам – это дополнительно снимает отечность ног.
Вы также можете и должны делать профессиональный массаж. Лучше всего впервые посетить специалиста примерно на 12 неделе беременности, потому что тогда вы заметите последствия дефектов осанки, которых раньше не ощущали. Во время процедур используются только щадящие техники, без сильного давления или разминания.Больные места желательно погладить или аккуратно растереть.
Массаж проводится в сидячем или так называемом коленно-локтевом положении. Массажист особенно осторожен в пояснично-крестцовом отделе, так как там находятся корешки нервов половых органов. Применение слишком большого давления в этой области может привести к выкидышу или преждевременным родам.
Также подумайте о посещении массажиста в первые три месяца после родов.Затем можно использовать приемы, требующие большей силы, и вывести молочную кислоту из мышц, перегруженных во время беременности. Хорош он и для плавания в бассейне и для отдыха в ванне, а также для щадящей гимнастики, например, йоги, прогулок. Боль обычно усиливается в положении сидя, поэтому вы можете попытаться облегчить ее, сев на подушку. Некоторым женщинам помогают специальные безопасные упражнения на растяжку спины.
Если боль становится невыносимой для матери, врач может порекомендовать обезболивающие препараты, безопасные для беременных.Однако принимать какие-либо лекарства самостоятельно без консультации врача нельзя!!! Это касается не только пероральных средств, но и мазей, кремов, гелей, масел и т. д. Помните, что ингредиенты наружных препаратов также проникают в организм. Их противовоспалительный или согревающий эффект может быть нежелательным во время беременности, вызывая, например, сокращения матки или неблагоприятно влияя на неврологическую систему развивающегося ребенка. Кроме того, перед родами лучше всего сообщить роженице о боли в копчике, так как это может быть дополнительным фактором, усиливающим боль в копчике и риск травмы копчика.
Если до беременности у вас не было дефектов осанки и вы вели активный образ жизни, то сейчас ваш позвоночник должен функционировать нормально. Это практически идеальная структура: упругая, гибкая, готовая к изменениям. Поэтому регулярная прибавка в весе и характерный для беременности изгиб грудного и поясничного отделов позвоночника вперед (из-за растущего живота) не должны его серьезно напрягать.
Если Вы страдаете дископатией или другими заболеваниями, связанными с дефектами позвоночника, Вы должны находиться под наблюдением ортопеда и физиотерапевта с начала беременности.Под влиянием гормональных изменений снижается эластичность тканей (связок, суставных сумок и т. д.), из-за чего структурам легче скользить по отношению друг к другу, поэтому во время беременности ваши проблемы могут усугубиться. Единственный совет – постоянное наблюдение у физиотерапевта, регулярные, специальные упражнения (так называемая «школа болей в пояснице») и использование нательного пояса в последнем триместре беременности.
Но даже здоровый позвоночник может стать неприятным, если долго стоять, неправильно сидеть или носить неподходящую обувь.Подошва должна быть толстой и гибкой, а обувь (в том числе и по ширине) должна соответствовать фактическому размеру стопы. В противном случае вы будете двигаться неправильно и создадите дополнительную нагрузку на позвоночник.
Если вам нужно дольше удерживать своего персонажа, время от времени пытайтесь упираться одной ногой или другой в ступеньку или бордюр. Таким образом вы переносите вес с ноги на ногу и активируете разные группы мышц. Не садитесь на край стула и обеспечьте твердую опору для спины и возможность поднятия ног выше, т.е.благодаря подножке. Измените свое положение, потому что неподвижное сидение оказывает давление на матку и болезненное напряжение мышц спины.
Для позвоночника важно избегать некоторых работ по дому беременных, таких как закалывание штор, уборка пылесосом (требуется согнутое положение) и особенно переноска и поднятие тяжестей. Если вы не можете не гладить, делайте это на достаточно высокой доске, чтобы вам не приходилось наклоняться. С растущим животом трудно удобно лечь спать.Спать лучше всего на боку – верхняя нога согнута в колене, под нее можно положить подушку. Это положение разгружает спину и облегчает дыхание.
Также убедитесь, что у вас есть подходящий матрас. На нем не должно быть складок или выступов, он не должен быть достаточно твердым, чтобы повредить ваши кости, или достаточно мягким, чтобы вы провалились в него. Откажитесь от большой и мягкой подушки под голову. Именно она обычно вызывает недуги шейного отдела позвоночника.В течение дня, если у вас болит спина, больше не ложитесь спать. Лучше лечь на пол, на спину, слегка приподняв ноги (некоторые женщины предпочитают положение на боку) и сделать несколько плавных вдохов.
Я также хотел бы упомянуть несколько ситуаций, когда боль в спине от перегрузки следует отличать от других ситуаций, к которым не следует относиться легкомысленно. При болях в пояснице: 9000 3
- они ритмичны и не исчезают при смене положения тела и после отдыха, то могут быть вызваны сокращениями матки и открытием цервикального канала (т.н.боль в пояснице). Лучше всего сразу обратиться в больницу, особенно если еще слишком рано для родов.
- появляются или усиливаются при мочеиспускании или сопровождаются жжением или болью в области уретры, то весьма вероятно, что у вас не проблема с позвоночником, а инфекция мочевыводящих путей.
- они сильные, иррадиируют в ноги и связаны с нарушением чувствительности и ослаблением силы ног, возможно, вы страдаете ядерной грыжей (известной в народе как «пролапс диска») или ишиасом.
- они иррадиируют или чаще касаются только области лобкового симфиза и тазобедренных суставов и затрудняют движения, это может быть симптомом расхождения симфиза. Лечение этого недуга не сложное: оно заключается в основном в приеме обезболивающих, ведении более экономного образа жизни или, возможно, введении диеты, богатой желатином (для укрепления хрящей, ответственных за проблемы), но в этом случае также необходим уход врача.
2017-06-12
.Боль в спине — это больше, чем просто боль в поясничном отделе позвоночника. Также распространены боли в спине, грудном и шейном отделе, которые могут вызывать боли в области лопаток. Симптомы чаще всего ощущаются днем, но могут появиться и ночью или после подъема с постели.

Наиболее распространенной является боль в пояснице, другими названиями которой являются люмбаго, огнестрельная или радикулит.Болезни могут исходить из многих источников, но чаще всего они исходят из поясничного отдела позвоночника.
Боль в поясничном отделе позвоночника является основной причиной болей в пояснице. Наиболее частыми причинами недуга являются поясничная дископатия и дегенеративные изменения в межкапулярных суставах.
Дископатия может вызывать центральную боль в пояснице , но чаще диск сдавливает корень нерва, вызывая боль в спине, иррадиирующую в ноги, которая в зависимости от распределения боли называется ишиасом или бедренной костью.
Остеоартроз придатков вызывает боль в спине с левой или правой стороны, которая усиливается при длительном стоянии, ходьбе и скручивании туловища. Недомогания появляются и в положении лежа на животе с приподнятым туловищем. Приятно сидеть с наклоненным вперед туловищем.
Боль в пояснице — распространенная проблема водителей. В основном это связано с длительным сидением, а иногда и с необходимостью участия в погрузке или разгрузке товаров.
Люмбаго могут сопровождаться другими симптомами, такими как деформация туловища или отвисание стопы, которые помогают диагностировать причину симптомов.
Боль также может быть вызвана перегрузкой мышц. Растяжение, напряжение или разрывы мышц спины и позвоночника являются частой причиной болей в пояснице . Чаще всего боль дает о себе знать при неправильном подъеме веса.
Боль в спине во время беременности является обычным явлением и может быть очень неприятным.Может появиться на ранних сроках беременности, но чаще всего спина начинает болеть в 3 триместре. Причин таких недугов может быть много. Они связаны с ростом матки и массы тела, изменением искривления позвоночника и расслаблением связок. Симптомы чаще всего исчезают после родов. Часто боль в спине при беременности можно облегчить с помощью:
В случае сильных или постоянных болей, особенно если они сопровождаются кровотечением, спазмами матки или лихорадкой, срочно обратиться к врачу.
Иногда при болях в спине требуется немедленная медицинская помощь. Немедленно обратитесь к врачу или позвоните по номеру экстренной помощи при появлении тревожных симптомов, таких как:
Боль в грудном отделе позвоночника может иметь различные симптомы и быть очень мучительной.Как правило, недуги возникают из-за дегенерации суставов позвоночника или сопровождаются деформациями спины, например, сколиозом (боковым искривлением) или чрезмерным кифозом. Ювенильный кифоз (болезнь Шейерманна) — воспалительное заболевание, вызывающее деформацию позвоночника и способное вызвать боль в спине у ребенка или подростка.

Дискомфорт в задней части спины возле легких может иметь множество причин.
Дыхательная боль в спине может быть результатом межреберной невралгии или мышечной боли, вызванной, например, триггерными точками или разрывами мышц.Такие недуги появляются также при плеврите и некоторых формах пневмонии.
Для боль в спине слева или справа под ребрами в спине может быть связана с энтезопатией или разрывом трапециевидной мышцы или заболеванием почек.
Боль в позвоночнике между лопатками или боль под лопаткой может иметь множество причин. Наиболее распространенными причинами этого типа болей в спине являются:
При внезапной и сильной боли между лопатками следует проконсультироваться с врачом, так как это может быть симптомом серьезных заболеваний, таких как:
Боли внизу живота и спине могут сопровождать заболевания органов брюшной полости и малого таза.Сильная и внезапная боль в спине слева или справа, которая иррадиирует в живот и пах, может быть симптомом почечной колики. Может сопровождаться рвотой и болью при мочеиспускании.
Боль в нижней части спины и нижней части живота иногда возникает до или во время менструации. Если ваши симптомы тяжелые и стойкие, одной из причин может быть эндометриоз.
Боль в области крестца, или крестца, часто вызывает дискомфорт при сидении или ношении носков в положении стоя.Его распространенными причинами являются: энтезопатия крестцово-опухолевой связки и заболевания крестцово-подвздошного сустава.
Дисфункция, воспаление или дегенеративные изменения в крестцово-подвздошных суставах являются частой причиной болей в спине и пояснице. Он располагается в пояснице или в области ягодиц. Чаще всего она иррадиирует в пах и ногу. Часто неприятные ощущения усиливаются, когда вы сидите, стоите или надеваете штаны стоя.
Болезни шейного отдела позвоночника вызывают боль в самой шее, но часто также боль в верхней части спины и груди .
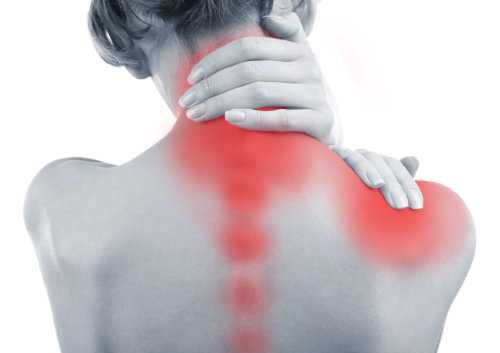
Наиболее распространенными симптомами являются мышечная перегрузка. В других случаях они могут быть вызваны шейной дископатией или дегенерацией суставов шейного отдела позвоночника. Оба состояния могут вызвать боли в спине между лопатками и затылком. Дискомфорт усиливается при запрокидывании и повороте головы, например, при оглядывании назад, сидя в машине.
В наши дни часто перегружаются мышцы шеи, затылка и верхней части спины. Это связано с неправильной осанкой при длительном использовании смартфона, компьютера или планшета.
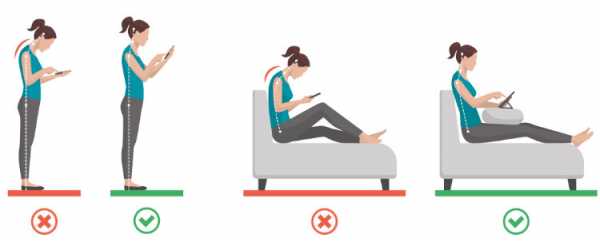
Наклон головы вперед вызывает сильное напряжение в мышцах и связках, что может привести к возникновению триггерных точек и воспалению прикреплений костей или энтезопатии.
Грыжа или протрузия шейного отдела позвоночника могут сдавливать нервные корешки и иррадиировать боль в плечо и по руке и предплечью в кисть.Эта группа симптомов называется плечевой железой или плечевой глаукомой.
Дегенерация и артрит шейного отдела позвоночника вызывают боль в спине в верхней части в дополнение к боли в шее . Симптомы могут ухудшаться при изменении погоды, во время простуды или после простуды. Часто задняя сторона шеи очень болезненна при надавливании.
Боль в спине ночью очень беспокоит, так как приводит к бессоннице и, следовательно, усталости в течение дня.Возможных причин такой боли множество и зачастую только опытный специалист способен поставить правильный диагноз. В случае ночных недомоганий следует обратиться к врачу, поскольку некоторые причины могут быть опасными, а их быстрая диагностика дает больше шансов на излечение.

Боль в поясничном отделе позвоночника чаще всего возникает ночью, и ее типичные причины включают контрактуры в тазобедренных суставах, дископатию и дегенерацию межпозвонковых суставов.
Боль в грудном отделе позвоночника ночью может быть вызвана компрессионным переломом позвонков, сколиозом или чрезмерным кифозом (наклон назад). Кроме того, дегенерация и воспаление его суставов могут быть очень болезненными.
Боль в спине после ночи может быть вызвана теми же причинами, что и ночная боль. В положении лежа суставы тугоподвижны и происходит застой синовиальной жидкости, в которой в таких условиях могут накапливаться вещества, вызывающие воспаление. Во время ходьбы синовиальная жидкость заменяется, и суставы становятся более гибкими.Благодаря этому дискомфорт может уменьшаться в течение дня.
Иногда ночные боли могут быть симптомом очень серьезных заболеваний внутренних органов, таких как рак, но чаще всего они вызваны ишиасом, вызванным массивной грыжей позвоночника.
Боль в спине слева или справа над ягодицей может иметь множество причин, наиболее распространенные из которых описаны ниже.
Энтезопатия подвздошно-поясничной связки вызывает хронический дискомфорт, иррадиирующий в ягодицу, а иногда и в пах.При надавливании на верхнюю часть тазобедренной пластины над ягодицей появляется невыносимая боль.
Квадратная мышца поясницы прикрепляется к пластинкам тазовых костей (чуть выше ягодиц) и в верхней части к позвоночнику и последнему ребру. При перегрузке чрезмерной нагрузкой лапальные связки могут воспаляться и дегенерировать, что проявляется невыносимой болью в спине над ягодицами , усиливающейся при повороте туловища и глубоком вдохе.
Камни в почках, перемещаясь по мочеточникам, вызывают внезапную и очень сильную боль в спине, которая начинается над правой или левой ягодицей и медленно распространяется вниз и вперед к животу и паху.
Для постановки правильного диагноза обратитесь к опытному врачу-вертебрологу и проведите визуализирующие исследования, наиболее ценным из которых является МРТ позвоночника.В некоторых случаях врач может направить вас на специальные анализы крови или другие методы визуализации, такие как функциональный рентген или компьютерная томография.
В менее тяжелых случаях симптомы исчезают с течением времени при приеме безрецептурных препаратов или даже без какого-либо лечения. Однако для того, чтобы вылечить или облегчить оставшиеся боли в спине, в первую очередь необходимо выяснить их причину и подобрать адекватный диагнозу метод лечения.
Физиотерапия может помочь вам справиться с приступом болей в спине и предотвратить рецидивы за счет использования специально подобранных техник и упражнений.Ценные методы, используемые в физиотерапии, включают:
Существует множество современных методов безоперационного обезболивания. Благодаря правильной диагностике можно применять точные контролируемые методы лечения с использованием специального медицинского оборудования, воздействующего непосредственно на причину боли.Примерами таких процедур являются флюороскопические эпидуральные инъекции, которые очень эффективны при нехирургическом лечении грыж позвоночника и ишиаса, вызванных им болей в бедренной или плечевой области.
Операция проводится при самых тяжелых болях в спине. Немедленное хирургическое лечение часто показано при возникновении тревожных симптомов, таких как парезы.
.Асептический некроз кости - ситуация, при которой костная ткань отмирает без участия микроорганизмов. Заболеванию в основном подвержены дети и подростки, чаще мальчики. Заболевание проявляется локальной болью, связанной с физической нагрузкой, иногда также отечностью пораженного участка. Хотя причины заболевания до конца не выяснены, важную роль в развитии некроза считают нарушения кровоснабжения костной ткани.При подозрении на заболевание необходима консультация ортопеда
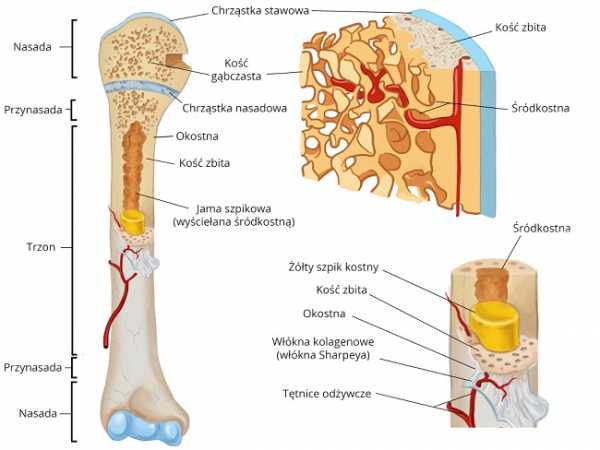
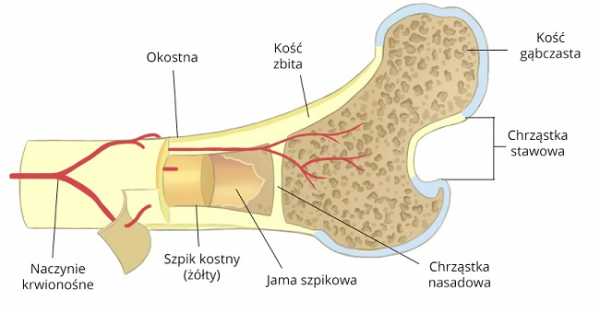
Асептический некроз кости – заболевание, при котором происходит отмирание участка костной ткани. Термин «стерильный» означает, что некроз происходит без участия микроорганизмов (бактерий, вирусов, паразитов). По мере прогрессирования заболевания некротизированная ткань рассасывается и замещается новой, реконструирующей костной тканью, которая, однако, является неполноценной и склонной к деформации.
Стерильный некроз кости чаще локализуется в эпифизах растущих костей. Заболеванию в первую очередь подвержены дети, так как в этом возрасте кровеносные сосуды, расположенные в разных участках растущих костей, не связаны друг с другом. Отсутствие сообщения между кровеносными сосудами приводит к тому, что некоторые участки кости хуже снабжаются кровью, и, таким образом, кости не снабжаются необходимыми питательными веществами и кислородом. Наиболее часто нарушение кровоснабжения кости происходит между эпифизом и эпифизом (см. иллюстрации).
Асептический остеонекроз у детей может поражать все кости, но чаще всего встречается:
Заболевание характеризуется фазным течением. Выделяют следующие 4 стадии заболевания:
Причины асептического остеонекроза до конца не изучены. У детей заболевания из этой группы, вероятно, обусловлены ишемией конкретного фрагмента кости, которая может быть следствием врожденных аномалий, нарушений окостенения, перегрузки, единичной травмы или множественных микротравм.
Другими факторами, которые могут вызвать асептический остеонекроз, являются:
Асептический остеонекроз у детей чаще всего поражает головку бедренной кости. Болезнь поражает 2–10 детей из 10 000. Некроз других костей встречается реже как у детей, так и у взрослых.
Остеонекроз головки бедренной кости (болезнь Пертеса) в основном поражает детей от 3 до 14 лет и чаще поражает мальчиков, чем девочек, так как среди 10 больных 8 мальчиков и 2 девочки.
Некроз бугристости большеберцовой кости возникает у мальчиков в период полового созревания, в возрасте от 10 лет.и 15 лет.
Некроз головки второй плюсневой кости поражает стройных и быстрорастущих девочек в возрасте от 11 до 18 лет.
Некроз опухоли пятки возникает в возрасте от 5 до 16 лет.
Вначале ощущается легкая боль в конечности. Больной начинает щадить одну конечность, что может проявляться, например, в виде хромоты. После отдыха симптомы исчезают. В области пораженной конечности также можно заметить местное потепление или покраснение кожи и локальный отек.Под влиянием давления появляется боль, а по мере прогрессирования заболевания может быть заметно искажение очертаний конечностей. Из-за боли ограничивается объем движений в пораженной конечности.
По мере прогрессирования заболевания некротическая ткань деформируется под давлением, что приводит к необратимой деформации костей, что может привести к инвалидности.
Симптомы у детей, включая локализацию асептического остеонекроза:
Первая стадия заболевания длится около 2-3 месяцев и проявляется болями в тазобедренном суставе, локализующимися в паху или передней части бедра.Боль может также затрагивать коленный сустав, и сначала она стихает после отдыха. На этой стадии заболевания симптомы могут быть незначительными и часто недооцениваются родителями и ребенком, а иногда ребенок не сообщает о каких-либо симптомах. По мере прогрессирования заболевания нарушается подвижность одной нижней конечности, что проявляется хромотой и затрудненным отведением ноги в тазобедренном суставе (разгибание ноги). Чрезмерное сохранение нижней конечности ребенком при ходьбе может проявляться атрофией мышц и асимметрией окружности бедра - уцелевшая нога стройнее другой ноги.
Заболевание проявляется болью в голени, возле ее бугристости, что на несколько сантиметров впереди колена. Боль уходит после отдыха. Отмечается отек и потепление кожи в подколенной области.
Заболевание начинается с боли и припухлости в средней части стопы. Боль возникает после физической нагрузки, например, после танцев или длительной ходьбы.По мере прогрессирования заболевания заметны утолщение или искривление среднего отдела стопы и снижение подвижности пальцев стопы.
При ходьбе или надавливании на пятку может возникать болезненность и отек. Малыш начинает прихрамывать и ходить на носочках, приподнимая пятку.
Первым симптомом является слабость в руке и трудности с захватом предметов.По мере прогрессирования заболевания появляются боль и отек, ограничивается подвижность запястья. В далеко зашедшей стадии заболевания в результате чрезмерного щажения верхней конечности происходит атрофия мышц предплечья.
Если у вашего ребенка появились боли в подколенной области, бедре или стопе с сопутствующим отеком, вам следует обратиться к педиатру, который после осмотра может принять решение о направлении ребенка к ортопеду.Дополнительные симптомы, которые могут указывать на стерильный некроз кости, включают хромоту, хождение на цыпочках или избегание физических упражнений.
У взрослых стерильный остеонекроз чаще всего проявляется болезненностью и снижением подвижности запястья, но могут поражаться и другие кости с болью в конечностях или тазобедренном суставе. У взрослых боль и отек конечностей являются симптомом многих заболеваний, поэтому следует посетить семейного врача, который проведет соответствующие диагностические процедуры и, при необходимости,направит пациента к ортопеду или ревматологу.
Люди с диагнозом асептический остеонекроз должны оставаться под наблюдением ортопеда в течение всего периода лечения для снижения риска осложнений. Во время лечения обычно рекомендуется консультация физиотерапевта и составление плана реабилитационных процедур.
Ваш врач общей практики или педиатр проведет подробный опрос, в ходе которого вы спросите, как долго длятся симптомы, обстоятельства возникновения симптомов, травма, стихает ли боль после отдыха, а также ухудшилась ли походка пораженного сустава или изменилась ли она.Он также спросит о принимаемых лекарствах и сопутствующих заболеваниях. Затем он осмотрит пациента, чтобы определить выраженность изменений. Врач может направить пациента к ортопеду для дополнительных обследований.
Изменения, возникающие в результате стерильного некроза кости, видны при визуализирующих исследованиях, таких как рентген, компьютерная томография или МРТ сустава, поэтому ваш врач может назначить их. Ультразвуковое исследование (УЗИ) сустава также помогает в диагностике.Следует помнить, что на ранних стадиях заболевания изменения могут быть не видны при рентгенологических исследованиях.
Лечение асептического остеонекроза основано в первую очередь на уменьшении нагрузки на конечность, чтобы новообразованная здоровая костная ткань не подвергалась деформации. Чем раньше будет диагностировано заболевание, тем больше шансов на полное излечение без осложнений.
При асептическом некрозе головки бедренной кости лечение основано на разгрузке сустава для предотвращения деформации.Для этого врач-ортопед использует специальные приспособления и подъемники. Важно обеспечить подвижность сустава, чтобы перестраиваемая костная ткань приняла правильную форму. Использование тренировочных слепков обеспечивает как подвижность, так и правильное положение головки бедренной кости в суставе. Если заболевание сопровождается мышечными контрактурами, врач назначит правильно подобранную лечебную физкультуру для конечностей и ортопедические подтяжки.
В редких запущенных случаях заболевания применяют оперативное лечение для восстановления правильной формы и ускорения реконструкции сустава.
Асептический некроз бугристости большеберцовой кости лечат ограничением физической активности, а при обострении применяют временную иммобилизацию нижних конечностей.
Лечение асептического некроза головки 2 плюсневой кости заключается в разгрузке свода стопы. Для этого используются правильно подобранные ортопедические стельки. В редких случаях, когда деформация стопы необратима, врач рассмотрит возможность хирургического вмешательства. При лечении асептического некроза опухоли пятки используют ортопедические стельки для разгрузки пятки при ходьбе.Дополнительно снижение давления на опухоль пятки достигается увеличением пятки на 2-3 см и ограничением физической активности.
Свежие поражения, вызванные некрозом полулунной кости запястья, лечат путем временной иммобилизации запястья. Если поражение диагностируется после более длительного течения болезни, требуется хирургическое вмешательство. Во время процедуры измененная кость удаляется, а на ее место вставляется небольшой протез. Другой метод – постоянная хирургическая поддержка запястья.
Если болезнь привела к деформации, врач назначит использование специального ортопедического оборудования для облегчения движения.
При правильном лечении болезнь, обнаруженная на начальной стадии, излечима и длится около дюжины или около того месяцев. Существует больший риск осложнений и деформации костей после заболевания, если стерильный некроз кости поражает девочек или если симптомы развиваются после 10 лет. Если во время болезни подвижность сустава значительно ограничена, реконструкция новых тканей затруднена, что способствует возникновению таких осложнений, как деформации.При систематическом контроле лечения врачом увеличивается шанс на полное выздоровление и дальнейшее правильное развитие сустава.
После завершения лечения асептического остеонекроза следует обратиться к хирургу-ортопеду для осмотра и оценки состояния пациента. Заболевание может быть связано с возникновением осложнений, таких как деформация суставов или конечностей, мышечные контрактуры, нарушение подвижности суставов. Во время визита врач определит, были ли осложнения, и при необходимости назначит правильно подобранные лечебные физкультуры.
Причина стерильного остеонекроза часто остается невыясненной, и избежать заболевания в такой ситуации невозможно.
Травма и связанная с ней ишемия фрагмента кости могут привести к асептическому остеонекрозу. Чтобы этого не произошло, обратитесь к ортопеду, который проведет сращивание костей для обеспечения адекватной васкуляризации.
Избегайте употребления алкоголя, который является фактором риска развития стерильного остеонекроза.
Люди, подвергающиеся воздействию вибраций или резких изменений внешнего давления в связи с их работой, подвержены микротравмам. Профессиональные группы, особенно подверженные возникновению стерильного некроза костей, включают, среди прочего, водолазы, прыгуны или люди, работающие с отбойными молотками. В целях снижения риска микротравм и асептического некроза костей необходимо соблюдать нормы безопасности труда.
.


