2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Лечение пневмонии направлено на подавление инфекции и предотвращение осложнений. Людей с внебольничной пневмонией обычно можно лечить в домашних условиях с помощью лекарств. Большинство симптомов пропадает через несколько дней или недель, чувство усталости может сохраняться в течение месяца или более.
Конкретные методы лечения зависят от типа возбудителя и тяжести пневмонии, возраста и общего состояния здоровья пациента. Варианты включают в себя:
Антибиотики. Эти лекарства используются для лечения бактериальной пневмонии. Обычно до получения результатов микробиологического обследования назначают антибиотик широкого спектра действия. Может потребоваться время, чтобы определить тип бактерий, вызывающих пневмонию, и выбрать подходящий антибиотик для лечения. Если состояние пациента не улучшается, обычно в течение 2-3 дней, производится смена антибиотика.
Лекарства от кашля. Поскольку кашель помогает выводить мокроту из легких, не стоит полностью избавляться от кашля. Кроме того, вы должны знать, что очень мало исследований посвящено эффективности отпускаемых без рецепта лекарств от кашля. Если вы решите принимать средство от кашля, то используйте минимально возможную дозу, которая поможет вам отдохнуть. Отдельно следует упомянуть отхаркивающее препараты, которые облегчают отхождение мокроты, не угнетают кашлевой рефлекс.
Жаропонижающие/Обезболивающие. Вы можете принимать их по мере необходимости для снижения высокой температуры и уменьшения дискомфорта в грудной клетке при плевральной боли. К ним относятся такие препараты, как парацетамол, аспирин, Ибупрофен и другие противовоспалительные препараты.
Может потребоваться госпитализация, если:
Госпитализация осуществляется либо в терапевтические отделения, либо в отделения интенсивной терапии, если необходима коррекция жизненных функций.
Дети могут быть госпитализированы, если:
Эти советы помогут вам быстрее восстановиться и снизить риск осложнений:
Уделите отдыху больше времени. Не возвращайтесь на учебу или на работу, пока температура не станет нормальной и не прекратится кашель с мокротой. Будьте осторожны, даже когда вы начинаете чувствовать себя лучше: поскольку пневмония может рецидивировать, лучше не возвращаться к повседневной работе, до полного восстановления. Во всех действиях советуйтесь с лечащим врачом.
Пейте много жидкости, особенно воды.
Принимайте препараты, как это предписано лечащим врачом. До полного выздоровления.
Следует начать с посещения терапевта или вызова врача скорой помощи. Эти специалисты могут направить к инфекционисту или пульмонологу при необходимости.
Вот некоторая информация, которая поможет вам подготовиться к встрече и узнать, чего ожидать.
Что ты можешь сделать:
Вот некоторые основные вопросы, которые следует задать врачу:
Будьте готовы ответить на вопросы, которые может задать ваш врач:
Для профилактики пневмонии:
https://ria.ru/20201230/pnevmoniya-1591588986.html
Пневмония у детей: как родителям распознать симптомы и что нужно делать
Пневмония у детей: как родителям распознать симптомы и что нужно делать - РИА Новости, 04.12.2021
Пневмония у детей: как родителям распознать симптомы и что нужно делать
Пневмония — это острое респираторное заболевание, поражающее легкие. Как распознать признаки заболевания у ребенка и как его лечить — в материале РИА Новости. РИА Новости, 04.12.2021
2020-12-30T15:11
2020-12-30T15:11
2021-12-04T10:52
общество
грипп
здоровье
орви
медицина
россия
/html/head/meta[@name='og:title']/@content
/html/head/meta[@name='og:description']/@content
https://cdnn21.img.ria.ru/images/97521/90/975219076_0:104:2000:1229_1920x0_80_0_0_ae6c7417565eb68b12060416c1de5344.jpg
МОСКВА, 30 дек – РИА Новости. Пневмония — это острое респираторное заболевание, поражающее легкие. Как распознать признаки заболевания у ребенка и как его лечить — в материале РИА Новости.Симптомы пневмонииПневмония — это острое респираторное заболевание нижних дыхательных путей, которое также называют воспалением легких. У несовершеннолетних иммунитет еще недостаточно развит, и для малышей до 5 лет патология может быть особенно опасна. Наиболее характерные симптомы пневмонии у детей:Иногда симптомы могут быть не столь яркими — субфебрильная температура и несильный кашель. Для грудничков характерны отказ от груди или смеси, понос, малыш часто срыгивает. Режим дня нарушается — ребенок или постоянно спит, или, наоборот, отказываться от сна, капризничает.Специалист решит, можно лечить воспаление легких дома или необходимо положить ребенка в больницу. Показания для госпитализации: Причины и возбудители пневмонииПо причине возникновения выделяют два типа пневмонии. Первичная - вызванная непосредственно контактом с микроорганизмами или вирусами-возбудителями. Вторичная - развившаяся на фоне тех или иных врожденных и хронических заболеваний - патологии бронхов, деформации грудной клетки и т.д. Окончательный диагноз при симптомах пневмонии у ребенка можно установить только по рентгеновскому снимку легких. Общий анализ крови позволит определить тип возбудителя, вирус это или бактерия.При бактериальном воспалении легких доктор назначает антибиотики. Если конкретный препарат не подействовал в течение 2-3 дней (при лечении пневмонии у ребенка симптомы не облегчаются, температура тела не снижается), его могут заменить на другой, но в каждом конкретном случае решается индивидуально. Курс антибиотиков обычно длится 7 - 10 дней.Вирусная пневмония характеризуется слабыми проявлениями симптомов. Ее возбудители - вирусы гриппа, парагриппа, аденовирусы, риновирусы, вирусы кори и ветряной оспы. Педиатр-пульмонолог детской клиники "РебенОК" Мария Маслова пояснила РИА Новости, что антибиотики применяются и при вирусных пневмониях, т.к. в чистом виде этот тип заболевания встречаются редко. При высокой температуре для ее снижения показан прием жаропонижающих средств, для разжижения мокроты и более легкого ее отделения - отхаркивающие и муколитические препараты, помогающие бронхам очищаться от накопившейся слизи. При воспалении легких человек сильно потеет, поэтому необходимо восполнять потерю жидкости обильным питьем.При пневмония ребенок не должен постоянно лежать, отмечает Мария Маслова. Осложнения при пневмонииНесвоевременное обращение к врачу или неправильно назначенный курс лечения чреват осложнениями. Среди них: плеврит – скопление жидкости в легких; легочный абсцесс – застой гноя в дыхательной системе; сепсис - заражение крови; заболевания сердца; анемия. Рассказы о течении пневмония у ребенка на форумах в Интернете содержат и такие истории.Профилактика пневмонииДля снижения риска развития патологии нужно проводить закаливание, рацион должен включать необходимые витамины и микроэлементы. Следует своевременно лечить респираторные и вирусные заболевания, избегать переохлаждения в холодное время года и одеваться по погоде, важно соблюдать режим проветривания и уборки помещений. Для профилактика пневмонии у детей во время подъема заболеваемости следует избегать контакта с больными и носить маску, а также соблюдать гигиену рук. При первых признаках заболевания нужно незамедлительно обратиться к врачу.Также ребенку стоит сделать все необходимые прививки. Компьютерная томография органов грудной полостиОбычно при подозрении на воспаление легких пациенту выполняют рентгенограмму. Если на флюорографии обнаруживаются при пневмонии у детей признаки болезни, которые требуют дальнейшего изучения, следующим этапом обследования служит КТ грудной клетки. Компьютерную томографию назначают, чтобы выявить осложнения и для выбора дальнейшей тактики лечения. Этот метод более информативен и позволяет точнее визуализировать очаги поражения и патологические процессы, происходящие в легких. Врач может направить пациента на КТ, если лечение не дает результата и болезнь приобретает затяжной характер.Неправильное лечение при ОРВИ По некоторым данным, до 90% воспаления легких у детей возникают как осложнение какой-либо вирусной инфекции (ОРВИ, грипп и т. д.). Иногда, когда ребенок болеет ОРВИ, родители "выпрашивают" антибиотики для профилактики воспаления легких. Врач и телеведущий Евгений Комаровский предостерегает от приема антибиотиков при вирусной инфекции ради избежания осложнений — это может привести к обратному эффекту.
https://ria.ru/20201112/pnevmoniya-1584223658.html
https://ria.ru/20201113/pnevmoniya-1584517465.html
https://ria.ru/20201109/pneumonia-1583825956.html
https://ria.ru/20200424/1570493622.html
https://ria.ru/20201215/pnevmoniya-1589255097.html
россия
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2020
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdnn21.img.ria.ru/images/97521/90/975219076_113:0:1888:1331_1920x0_80_0_0_345d592eb95aeaa91f1d89467336f863.jpgРИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
общество, грипп, здоровье, орви, медицина, россия
МОСКВА, 30 дек – РИА Новости. Пневмония — это острое респираторное заболевание, поражающее легкие. Как распознать признаки заболевания у ребенка и как его лечить — в материале РИА Новости.
Пневмония — это острое респираторное заболевание нижних дыхательных путей, которое также называют воспалением легких. У несовершеннолетних иммунитет еще недостаточно развит, и для малышей до 5 лет патология может быть особенно опасна.
12 ноября 2020, 09:45
Роспотребнадзор перечислил наиболее подверженные пневмонии группы россиянНаиболее характерные симптомы пневмонии у детей:
—
температура повышается до 39°;—
хрипы в легких;—
кожные покровы бледные;—
одышка;—
дети старшего возраста могут отплевывать мокроту, которая иногда имеет "ржавый" оттенок;—
потливость;—
при пневмонии у детей симптомы дополняются признаками интоксикации - слабостью, вялостью, апатичностью, отсутствием аппетита, головной болью, тошнотой.—
в тяжелых случаях признаки пневмонии у ребенка включают кашель, сопровождающийся болезненными ощущениями в груди.Иногда симптомы могут быть не столь яркими — субфебрильная температура и несильный кашель. Для грудничков характерны отказ от груди или смеси, понос, малыш часто срыгивает.
Режим дня нарушается — ребенок или постоянно спит, или, наоборот, отказываться от сна, капризничает.
При проявлении симптомов нужно обратиться в поликлинику, а при высокой температуре тела - вызвать доктора на дом. Признаки пневмонии у детей может точно распознать только врач, так как болезнь способна "маскироваться" под "обычные" ОРВИ, ОРЗ.Специалист решит, можно лечить воспаление легких дома или необходимо положить ребенка в больницу. Показания для госпитализации:
—
возраст до 1 года;—
тяжелая форма патологии;—
осложнения;—
поражение большого участка легкого.По причине возникновения выделяют два типа пневмонии. Первичная - вызванная непосредственно контактом с микроорганизмами или вирусами-возбудителями. Вторичная - развившаяся на фоне тех или иных врожденных и хронических заболеваний - патологии бронхов, деформации грудной клетки и т.д.
Окончательный диагноз при симптомах пневмонии у ребенка можно установить только по рентгеновскому снимку легких. Общий анализ крови позволит определить тип возбудителя, вирус это или бактерия.
 13 ноября 2020, 17:04Распространение коронавирусаМясников рассказал, как снизить риск возникновения пневмонии
13 ноября 2020, 17:04Распространение коронавирусаМясников рассказал, как снизить риск возникновения пневмонииПри бактериальном воспалении легких доктор назначает антибиотики. Если конкретный препарат не подействовал в течение 2-3 дней (при лечении пневмонии у ребенка симптомы не облегчаются, температура тела не снижается), его могут заменить на другой, но в каждом конкретном случае решается индивидуально. Курс антибиотиков обычно длится 7 - 10 дней.
Вирусная пневмония характеризуется слабыми проявлениями симптомов. Ее возбудители - вирусы гриппа, парагриппа, аденовирусы, риновирусы, вирусы кори и ветряной оспы.
Педиатр-пульмонолог детской клиники "РебенОК" Мария Маслова пояснила РИА Новости, что антибиотики применяются и при вирусных пневмониях, т.к. в чистом виде этот тип заболевания встречаются редко.
 9 ноября 2020, 20:53Распространение коронавирусаДоктор Комаровский развеял мифы о пневмонииПри высокой температуре для ее снижения показан прием жаропонижающих средств, для разжижения мокроты и более легкого ее отделения - отхаркивающие и муколитические препараты, помогающие бронхам очищаться от накопившейся слизи. При воспалении легких человек сильно потеет, поэтому необходимо восполнять потерю жидкости обильным питьем.
9 ноября 2020, 20:53Распространение коронавирусаДоктор Комаровский развеял мифы о пневмонииПри высокой температуре для ее снижения показан прием жаропонижающих средств, для разжижения мокроты и более легкого ее отделения - отхаркивающие и муколитические препараты, помогающие бронхам очищаться от накопившейся слизи. При воспалении легких человек сильно потеет, поэтому необходимо восполнять потерю жидкости обильным питьем.При пневмония ребенок не должен постоянно лежать, отмечает Мария Маслова.
- Это ухудшает "вентилируемость" в легких. Если плохо, следует больше отдыхать, на этапе выздоровления можно и гулять. Пневмония - это заболевание, передающееся воздушно-капельным путем, через предметы заразиться очень трудно. Соответственно, показаны изоляция больного, проветривание, использование ультрафиолетовых облучателей-рециркуляторов, - пояснила эксперт.
Несвоевременное обращение к врачу или неправильно назначенный курс лечения чреват осложнениями. Среди них: плеврит – скопление жидкости в легких; легочный абсцесс – застой гноя в дыхательной системе; сепсис - заражение крови; заболевания сердца; анемия. Рассказы о течении пневмония у ребенка на форумах в Интернете содержат и такие истории.
 24 апреля 2020, 03:15Распространение коронавирусаВ Минздраве рассказали о необычном течении пневмонии при коронавирусе
24 апреля 2020, 03:15Распространение коронавирусаВ Минздраве рассказали о необычном течении пневмонии при коронавирусеДля снижения риска развития патологии нужно проводить закаливание, рацион должен включать необходимые витамины и микроэлементы. Следует своевременно лечить респираторные и вирусные заболевания, избегать переохлаждения в холодное время года и одеваться по погоде, важно соблюдать режим проветривания и уборки помещений.
Для профилактика пневмонии у детей во время подъема заболеваемости следует избегать контакта с больными и носить маску, а также соблюдать гигиену рук. При первых признаках заболевания нужно незамедлительно обратиться к врачу.
"Комплекс профилактических мероприятий, который применяется в настоящее время против COVID-19, актуален для всех респираторных заболеваний, в том числе для внебольничной пневмонии", — отметили в Роспотребнадзоре.Также ребенку стоит сделать все необходимые прививки.
Обычно при подозрении на воспаление легких пациенту выполняют рентгенограмму. Если на флюорографии обнаруживаются при пневмонии у детей признаки болезни, которые требуют дальнейшего изучения, следующим этапом обследования служит КТ грудной клетки.
Компьютерную томографию назначают, чтобы выявить осложнения и для выбора дальнейшей тактики лечения. Этот метод более информативен и позволяет точнее визуализировать очаги поражения и патологические процессы, происходящие в легких.
Врач может направить пациента на КТ, если лечение не дает результата и болезнь приобретает затяжной характер.
15 декабря 2020, 09:11
Москва открыла сервис оценки тяжести пневмонии по анализу крови28.08.2020
|
После успешного выздоровления коронавирус снова может напомнить о себе. Появилась статистика: пациенты, которые лечились от COVID-19, во время самой болезни чувствовали себя более-менее нормально, хотя КТ показывала пневмонию. Успешно вылечились, но спустя месяц-два болезнь снова напомнила о себе: одышка, давящее чувство в груди, кашель, першение в горле. |
Журналист городского портала е1 Елена Панкратьева расспросила, что с этим делать заведующую городским амбулаторно-консультативным отделением аллергологии и иммунологии нашей больницы.
Почему так происходит? Пройдет ли это? Рассказывает кандидат медицинских наук, врач-пульмонолог, аллерголог-иммунолог Анна Петухова.
Наша больница начала принимать больных с коронавирусом в самый разгар пандемии. Сейчас на базе 6-й больницы работает реабилитационный центр, куда направляют пациентов, переболевших COVID-19. За три месяца работы центр принял более 500 взрослых пациентов. Все эти люди выздоровели, но продолжают наблюдаться у пульмонолога, чтобы восстановиться.
— Знаете, самое главное правило, которое мы четко усвоили за эти месяцы: ковид не играет по правилам. Течение болезни и ее осложнения могут изменяться от пациента к пациенту. Как только позволяешь себе думать, что наконец понял суть, что есть некая стандартная схема, приходит на прием пациент и предыдущие выводы тут же ломаются. Например, я вижу пациента, у которого был диагностирован большой объем поражения легких — 80, 90 процентов. В этом случае мне понятно и объяснимо, почему после выздоровления он жалуется на одышку. Потому что значительный объем легких «выключен» из процесса дыхания. Эта часть легочной ткани функционально неактивна. Выпала из процесса дыхания. Но, понимаете, у нас также очень много пациентов, каждый третий, наверное, у кого объем поражения легких совсем небольшой или у кого пневмония вообще полностью рассосалась. А одышка при этом осталась. Или они жалуются на заложенность в груди, дискомфортное дыхание. При этом органического субстрата, то есть изменения в легких, нет!
— Внешне легкие чистые, почему тогда болезнь снова напоминает о себе?
— Мы выявили для себя три основные причины одышки после перенесенной ковидной пневмонии. Первая причина — это постковидное поражение легочной ткани, собственно говоря, это и есть ковидная пневмония, а точнее, вирусное повреждение легочной ткани. Второй момент — психогенная одышка.
— Психосоматика?
— Да, психосоматическая одышка. И это очень большая часть наших пациентов. Мы всех наших пациентов тестируем по шкале тревоги и депрессии. И я очень редко вижу нормальные показатели. Я, честно говоря, не ожидала, что мы с этим столкнемся. Вот два фактора, почему возникает такая одышка. Основной фактор — социальный: страхи, связанные с возникновением самого заболевания. Люди про это заболевание очень много слышат, знают о неблагоприятных исходах, поэтому боятся. Второй фактор — это в той или иной мере выраженное поражение нервной системы. Кстати, характерная потеря обоняния при COVID — это не что иное, как поражение обонятельного нерва. На сегодняшний день мы знаем, что еще одна мишень для коронавируса — это центральная нервная система и головной мозг в частности. Если говорить простым языком, центр стресса и центр дыхания в головном мозге расположены близко друг от друга. И возбуждение одного центра переходит на другой центр. Так формируется психогенная одышка. Если говорить простыми словами,
Вчера ко мне на консультацию приходила женщина, у нее в легких все рассосалось, КТ-снимки идеальные. Но прямо на приеме я слышу ее шумное, демонстративное дыхание с глубокими вдохами и периодическим зеванием. Пациентка очень тревожна, она сама измучилась, но не может с этим справиться. Случилась поломка, сбой в технике дыхания.
— А третья причина?
— Декомпенсация хронических заболеваний. Например, пациент и раньше страдал повышенным артериальным давлением. И оно усугубилось после перенесенной коронавирусной инфекции. Коронавирус коварен, он способен поражать не только легкие, но и другие органы и системы организма. Может декомпенсироваться сердечная недостаточность, которая до болезни была в дремлющем (компенсируемом) состоянии. Это проявляется нарастающей одышкой. Более того, данный вирус способен спровоцировать начало новой болезни: поражение сердца — инфаркты, нарушение артериального кровообращения — инсульты, заболевания эндокринной системы — сахарный диабет. Все эти заболевания также могут приводить к появлению одышки у пациента.
— Коронавирус может вызвать сахарный диабет?
— Да. Мы видим такие случаи.
— Почему после бактериальной пневмонии таких последствий обычно нет, она ведь тоже тяжело переносится?
— Коронавирус в несколько раз больше способствует образованию тромбов в мелких сосудах — в сосудах легких, чем, например, обычный вирус гриппа. И есть принципиальная разница между бактериальной и вирусной пневмонией. Вирусную пневмонию даже пневмонией назвать нельзя. Правильно сказать: вирусное повреждение легких. Это повреждение состоит из отека самой ткани и тромбоза. Отек плюс тромбоз. Вирусная пневмония имеет большую скорость распространения по легкому, чем бактериальная. Например, у пациента изначально на КТ при первых симптомах 15–20 процентов поражения, через неделю уже семьдесят. Мы пробуем лечить противовирусными препаратами, но ковид может не поддаваться этому лечению, поэтому очень важно профилактировать и лечить осложнения коронавирусной инфекции. Например, для профилактики тромбозов при ковиде большинству пациентов показаны лекарственные препараты, препятствующие свертыванию крови, — гепарин, например. А теперь скажите, как часто вы слышите, что классическую бактериальную пневмонию лечат гепарином?
Ковид — это не воспаление легочной ткани в классическом его понимании, как бактериальная пневмония, которую можно остановить антибиотиками — и через 14 дней вы здоровы. При этом симптом «матового стекла» («матовое стекло» — это медицинский рентгенологический термин, такой эффект на рентгене дает альвеолярное повреждение легочной ткани, связано с отеком альвеолярной стенки из-за нарушения проницаемости сосудов. — Прим. ред.), характерный для вирусной пневмонии, будет рассасываться от трех до шести месяцев. В зависимости от степени поражения легких. Поэтому после успешного, казалось бы, выздоровления пациенты жалуются на одышку или давление в груди.
В чем абсурдность ситуации? Мы видим пациентов, у которых нет пневмонии, но есть одышка. И видим пациентов, у которых сохраняется изменение в легочной ткани, но нет одышки. Клиническое проявление и картина на рентгене могут не сочетаться. Пациент себя отлично чувствует, а на рентгене ужасная картина.
— Это может остаться на всю жизнь? Вообще, правда или миф, что ковидная пневмония просто уходит в ремиссию и постоянно будет напоминать о себе?
— Миф. Да, есть группа пациентов, у которых последствия останутся на всю жизнь. Но это люди с хроническими заболеваниями или у которых было большое поражение легочной ткани, они долго находились на ИВЛ. У них есть риск формирования легочного фиброза. Но это очень небольшая часть пациентов. Фиброз — это рубец на легочной ткани. То есть это участок функционально неактивной легочной ткани. Поэтому важно приступать к легочной реабилитации, чтобы не допустить фиброза, формирования рубца, как можно раньше, уже на этапе стационарного лечения и даже в условиях отделения реанимации.
— За сколько времени может рубец сформироваться?
— Сложно сказать. Но мы наблюдали пациентов, которые находились в отделении реанимации и приходили к нам на реабилитацию, уже имея фиброзные изменения. Если матовое стекло и консолидация (уплотнение легочной ткани) уйдут бесследно, то насчет фиброза сложно давать прогнозы. Чем больше зона поражения, тем меньше вероятность, что это исчезнет. Понимаете, это перерождение легочной ткани в соединительную. Но, к счастью, по нашим наблюдениям, по наблюдениям московских и европейских коллег, такое поражение, как фиброз, встречается у очень небольшого количества пациентов. В нашем центре это около восьми процентов пациентов. Московские коллеги говорят о 10–12 процентах, европейские медики — о 18 процентах. Да, первое время была некая паника, что у всех переболевших изменения [легочной ткани] уйдут в фиброз. Но на практике это лишь очень небольшая часть пациентов.
— Медики не раз говорили, что изменения в легких на КТ наблюдали даже у бессимптомников. Может такое случиться, что человек перенес коронавирус, даже не зная об этом, конечно, никакой реабилитации не проходил, и у него образовался фиброз?
— Нет. Все-таки организм не обманешь. Легочный фиброз формируется при большом объеме поражения легких. При этом будут клинические проявления в виде одышки. Небольшие изменения в легких рассасываются в ноль, без последствий. Мы не видели ни одного бессимптомного пациента с тяжелыми, серьезными изменениями в легких. Так же как не видели легких пациентов, у которых бы сформировался фиброз.
— Будет правильно, если после перенесенной ковидной пневмонии снова начать заниматься спортом как раньше, чтобы восстановить легкие?
— Не совсем, после любого острого заболевания, которое сопровождается повреждением легочной ткани, увеличивать физические нагрузки нужно постепенно. Очень полезно для таких пациентов плавание в бассейне, при этом работает дыхательная мускулатура. Но основа реабилитации — это восстановление правильного дыхания. Первое, чему мы учим на наших консультациях, — это дыхательная гимнастика, в частности, диафрагмальное дыхание.
Именно при таком типе дыхания происходит максимальное насыщение легких кислородом. На самом деле, это очень физиологичный тип дыхания.Так дышат младенцы, с возрастом это теряется. Это наша самая главная рекомендация, подходит и для пациентов с психогенной одышкой, и для тех, у кого есть изменения в легких. Также обязательно нужно выполнять физические упражнения: для верхней группы мышц — упражнения с гантелями, упражнения на мышечную выносливость, полезна также ходьба по ступенькам, дома можно использовать степ-платформы (степперы). Мы в нашем центре, имея несколько реабилитационных программ, стараемся подходить индивидуально к каждому пациенту, решая его проблемы с дыханием. Все предлагаемые нами методики разработаны федеральными экспертами в области респираторной реабилитации и экспертами Всемирной организации здравоохранения. В среднем физические упражнения должны занимать 20–30 минут в день не менее пяти раз в неделю. Физические упражнения увеличивают кровоток, диафрагмальное дыхание насыщает легкие кислородом. Все это препятствует образованию фиброзной ткани в легких.
— Как понять, достаточная физическая нагрузка или нет?
— Есть несложная методика от экспертов ВОЗ. Например, на высоте физической нагрузки, кросса произнесите любую фразу, предложение. Любое: «Занятия спортом очень полезны для меня». Если не можете произнести предложение без остановок, целиком, значит, физическая нагрузка чрезмерная. Если произносите фразу с легкостью, нагрузка недостаточная. Если слегка останавливаясь, через два-три слова, — это адекватная нагрузка. Но повторю, если раньше не бегали кроссы, не стоит это начинать делать сразу после перенесенной коронавирусной инфекции. Самое идеальное, что подойдет, помимо наших профессиональных реабилитационных комплексов, — это ходьба. Это доступно всем. Мы рекомендуем гулять от 30 минут до двух часов в день. Причем рекомендуем все физические упражнения и прогулки планировать во второй половине дня. Это дает приятную утомляемость и способствует более глубокому и полноценному сну. А полноценный сон — очень важная часть любых реабилитационных методик. Именно во сне восстанавливается организм после заболевания. Мы много говорим нашим пациентам о качественном сне: полная темнота, все окна зашторены, комфортная температура в комнате — 19–23 градуса. Продолжительность ночного сна должна быть не менее 7–8 часов. И очень важно: засыпание в промежуток времени от 22 до 23 часов. Это залог качественного сна и полноценного восстановления.
В завершение хочу сказать, если переболевший ковидом будет внимательно и бережно к себе относиться, будет выполнять все рекомендации врача, то у большинства все закончится полной победой над болезнью.
Источник: https://www.e1.ru/news/spool/news_id-69442636.html
Болезнь иногда возникает как следствие затяжной аллергии или сильной травмы грудной клетки, из-за отравления токсичными веществами, а также ионизирующего излучения.
Помимо характера возбудителя болезни, пневмония классифицируется по объемам поражения легких. Выделяется:
очаговая пневмония. Чаще всего она сопровождается таким признаком, как сухой кашель, и развивается на фоне вирусного заболевания. Сопровождается мокротой, болью в груди, а главное - четким очагом воспаления. О лечении здесь также говорит врач; односторонняя пневмония. Поражает только одно из легких. Опасна тем, что в первое время может протекать бессимптомно, постепенно распространяясь и на другую часть органа; двустороннее воспаление легких. Название говорит само за себя и затрагивает все доли легких; пневмония крупозная. Дает четкую клиническую картину. Признаками пневмонии этого вида являются высокая температура, доходящая до 40 градусов, сильный болевой синдром, мокрота приобретает характерный ярко желтый или оранжевый оттенок; воспаление долевых областей легкого. Легкие делятся на доли. Пневмония задевает не весь орган целиком, а лишь малую его часть. Здесь также внимательно прислушиваемся к симптомам организма, чтобы не запустить болезнь.
Во всех случаях точный диагноз и ход лечения пневмонии ставит специалист.
Прежде всего стоит знать, что эта болезнь коварна. В начале своего развития она схожа с простудой или гриппом, поэтому так сложно пропустить первые «звоночки» и симптомы.
В зависимости от того, какой вид пневмонии поразил организм, отличаются и признаки пневмонии. Вирусная пневмония сопровождается:
Прогрессируя, болезнь приводит к тому, что признаки, такие как, кашель, температура, лихорадка становятся все сильнее, появляются характерные боли в грудной клетке.
Бактериальную пневмонию позволят определить такие симптомы, как:
Кроме того, симптомами могут быть:
В раннем детском возрасте ход развития пневмонии отличается. Вид лечения тоже. Возникает она не только вследствие переохлаждения организма, но и из-за пороков развития, попадания в дыхательные пути инородного предмета, частой аспирации при срыгивании. Стоит обратиться к специалисту, когда вы заметили такие признаки, как:
В возрасте от семи лет и старше симптомы пневмонии сходны со взрослыми и характеризуются высокой температурой, слабостью, сильным потоотделением.
Болезнь быстрей всего поражает детский незащищенный организм, еще не выработавший иммунитет к вирусам и неустойчивый к лечению. Поэтому наиболее опасна пневмония для детей в возрасте до двух лет. Вторыми в зону риска входят дети от 2 до 7 лет. Также туда попадают взрослые старше 65 лет и лица с ярко выраженным ослабленным иммунитетом, перенесшие другие инфекционные заболевания.
Внимательно относиться к первым признакам заболевания пневмонии стоит людям:
В каждом отдельном случае назначается свой ход лечения.
В первую очередь отметим, что несмотря на всю тяжесть болезни, она излечима в большинстве случаев.
Главное - вовремя поставить диагноз и обратиться к врачу. Первым шагом к выздоровлению станет определение вида пневмонии с помощью рентгенографии грудной клетки.
В перечень анализов войдут:
В зависимости от результатов анализов будет подобран курс лечения пневмонии. Если организм поразил вирус, справиться помогут противовирусные препараты. Если болезнь развивалась на фоне стафилококка или из-за гемофильных бактерий, подключаются антибиотики.
В любом случае самолечение при данном заболевании невозможно и при первых же настораживающих признаках необходимо обратиться в больницу. При правильном лечении полное выздоровление наступает в течение двух недель.
Не зря говорят: «Береженного Бог бережет». Первое, что можно сделать, чтобы уберечь себя и близких - это привиться. Нередко пневмонией считают последствия гриппа. Поэтому в эпидемиологический сезон лучше сделать прививку от гриппа. Не лишним будет обеспечить себя вакцинацией с помощью пневмококковой и гемофильной вакцины. Прививки против коклюша и кори тоже помогают развить иммунитет от пневмонии.
Повысить иммунитет и избежать риска заболевания пневмонией помогут:
Болезнь передается воздушно-капельным путем, особенно если организм ослаблен и иммунитет низкий. Возбудителями могут стать стафилококк, кишечная палочка, стрептококк, гемофильная палочка. Она развивается, если назначено неправильное лечение бронхита или гриппа, а также любого другого респираторного заболевания, в том числе обычного ОРЗ.
За последнее время болезнь адаптировалась и не всегда сразу дает о себе знать. Нередко признаком становится просто общая усталость и сонливость, а также боль в груди без характерного кашля и повышенной температуры.
Необходимо настроиться, что даже при таком диагнозе госпитализация обязательна. Лечение пневмонии в домашних условиях приведет к более серьезным осложнениям. Помимо этого, болезнь заразна и, находясь дома, пациент несет угрозу окружающим.
Важно понять, что опасно не столько заболевание, сколько последствия пневмонии. Поэтому главное - не запустить и вовремя остановить ход ее развития.
В худших случаях она приведет к гангрене или отеку легких, сепсису, менингиту, абсцессу. В самых сложных случаях пациенту без лечения грозит летальный исход.
Этот материал обновлен 01.09.2021
Даниил Давыдов
медицинский журналист
Профиль автораПневмония, или воспаление легких, считается одной из самых опасных болезней на Земле.
По данным ВОЗ, на ее долю приходится 15% смертей всех детей до пяти лет. Опасна пневмония и для взрослых. Столкнуться с тяжелыми осложнениями и даже погибнуть рискуют все заболевшие, но особенно — люди старше 65 лет и пациенты с хроническими заболеваниями вроде болезней сердечно-сосудистой системы и сахарного диабета.
Чтобы было легче разобраться, как правильно действовать при подозрении на пневмонию, давайте сначала посмотрим, как работают легкие.
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Легкие — парные органы, живущие в грудной клетке, которые нужны нам для дыхания. Во время вдоха насыщенный кислородом воздух попадает в легкие не сразу. Сначала он поступает в носовую полость, выстланную слизистым эпителием. Эпителий увлажняет и согревает воздух до температуры тела, а еще выделяет слизь, которая улавливает большую часть пыли и микробов.
Из чего состоит дыхательная система — Lumen Learning
Пневмония у взрослых — Uptodate
Затем согретый и очищенный воздух проходит через серию «трубопроводов»: сначала через глотку, а затем через трахею, которая разветвляется на два хода под названием бронхи. Бронхи тоже выстланы эпителием, выделяющим слизь. Эпителий покрыт мелкими ресничками, которые помогают слизи с застрявшей в ней пылью и микробами подниматься по горлу в рот, где ее можно выплюнуть или проглотить.
В легких бронхи начинают ветвиться на более мелкие трубочки — бронхиолы, самая крохотная из которых диаметром всего полмиллиметра. Наименьшие по размеру бронхиолы заканчиваются воздушными мешочками-альвеолами, их оплетают мелкие кровеносные сосуды-капилляры. Альвеолы — конечная остановка для воздуха, который мы вдохнули. Именно в них происходит то, ради чего все затевалось: кровь насыщается кислородом и расстается с углекислым газом.
Альвеолы состоят из клеток, которые выделяют в просвет альвеол слизь, облегчающую их расширение при вдохе. Там же, в легочной ткани, есть иммунные клетки-макрофаги: они патрулируют альвеолы и пожирают вирусы и микробы, проскочившие барьер из слизи.
Путь воздуха начинается в носу и заканчивается в альвеолах легких, где и происходит газообмен. Источник: American Lung AssociationТаким образом, у легких есть три эффективные системы защиты от микробов — слизь, реснички и пожиратели-макрофаги. Но иногда защита дает сбой, и в легкие попадают болезнетворные микроорганизмы, с которыми макрофаги справиться не могут. В этой ситуации может развиться инфекция легких, которая способна привести к пневмонии.
Как мы уже знаем, к группе наибольшего риска относятся люди, у которых в силу возраста или других причин возникают проблемы с иммунной защитой: младенцы и маленькие дети, взрослые в возрасте 65 лет и старше, пациенты с серьезными болезнями.
УЧЕБНИК
Курс для тех, кто много работает и устает. Цена открыта — назначаете ее сами
Начать учитьсяПневмония — воспаление одного или обоих легких, которое провоцируют болезнетворные бактерии, вирусы или, значительно реже, патогенные грибки. Как правило, возбудители болезни передаются от больного к здоровому при чихании и кашле или если здоровый человек прикоснется к предмету, на который попали возбудители инфекции.
Что такое пневмония — American Lung Association
Заразна ли пневмония — NHS
Когда возбудители болезни попадают в легкие, организм включает универсальный иммунный ответ, предназначенный для защиты от любых возбудителей инфекции. Вот что происходит:
Универсальный иммунный ответ защищает легкие от патогенов. Но он же и вызывает симптомы болезни: лихорадку, кашель, при котором из легких «вылетает» зеленая слизь, и затрудненное дыхание, связанное с тем, что лишняя мокрота в альвеолах мешает нормальному газообмену.
«Воспаление легких» — это «народный диагноз», которым обозначают пневмонию. То и другое может быть самостоятельной болезнью или симптомом, например, сердечной недостаточности. Чтобы избежать путаницы, мы использовали только медицинский термин «пневмония».
Чаще всего пневмонию вызывают бактерии или вирусы. Самый «популярный» бактериальный возбудитель пневмонии — это пневмококк. Он живет в носоглотке и распространяется при кашле, так что даже абсолютно здоровые люди могут подхватить его так же просто, как и простуду. А респираторно-синцитиальный вирус — самая частая причина вирусной пневмонии у детей.
Но иногда бактериальная пневмония начинается с вирусного заболевания — простуды, гриппа или коронавирусной болезни. У некоторых людей вирусы настолько ослабляют организм, что он временно утрачивает иммунную защиту. Болезнетворные бактерии, которым в обычных обстоятельствах иммунитет не оставляет ни малейшего шанса, с удовольствием поселяются в беззащитных легких и вызывают пневмонию.
Бактериальные и вирусные пневмонии немного отличаются друг от друга. Например, бактериальная пневмония обычно длится дольше вирусной, а ее симптомы тяжелее. В остальном пневмонии, вызванные разными возбудителями, очень похожи.
Наиболее популярных классификаций пневмонии три. Они помогают подробнее описать заболевание, уточнить диагноз и принять другие важные решения. Например, разобраться, пора ли госпитализировать пациента или можно оставить его болеть дома, и выбрать метод восстановления, который будет оптимален именно для этого человека.
Классификация пневмоний — учебный курс для студентов-медиков и медсестерPDF, 307 КБ
Классификация по месту заражения. Это самая популярная классификация, в которой пневмонии делят на два больших типа: внебольничную и внутрибольничную. Зная, где заразился человек, врач может предположить, какие именно микробы вызвали пневмонию. Такая классификация облегчает диагностику и упрощает выбор подходящего лечения.
Классификация пневмоний — Informed Health Online
Внебольничную пневмонию, как правило, вызывают:
Грибковая инфекция — Medscape
Госпитальная пневмония — Medscape
Иногда внебольничную пневмонию провоцирует грибковая инфекция. Но грибку куда труднее проникнуть в легкие, чем вирусам и бактериям. Так что от грибковой инфекции страдают либо пациенты с ослабленным иммунитетом, например зараженные ВИЧ и не принимающие антиретровирусную терапию, либо люди, постоянно контактирующие с патогенными грибками, такие как фермеры.
Почему пациенты заболевают внутрибольничными инфекциями — Osmosis
Внутрибольничная (нозокомиальная) пневмония — болезнь, которой заражаются пациенты, госпитализированные совсем по другому поводу. Чтобы пневмонию можно было считать внутрибольничной, пациент должен заразиться как минимум через двое суток после того, как попал в больницу.
Пневмония, связанная с утоплением — Международный журнал исследований окружающей среды и публичного здравоохранения
Считается, что пациенты больниц более уязвимы, потому что их иммунная система уже ослаблена «основной» болезнью. А еще они подолгу находятся в больничных стенах, то есть дольше контактируют с внутрибольничными патогенами, и им часто ставят катетеры и подвергают другим инвазивным процедурам, из-за которых в организм могут пробраться лекарственно-устойчивые бактерии.
Некоторые специалисты выделяют в отдельную группу пневмонии, связанные с оказанием медицинской помощи. Это вентиляционные пневмонии, которые развиваются через двое-трое суток после интубации трахеи, и пневмонии, которые развиваются у постоянных постояльцев больниц: хронических больных, пациентов, которым проводят диализ и химиотерапию, жителей домов престарелых.
Классификация по анатомическому положению. Пневмония может быть:
Классификация по возбудителям. Эта классификация совпадает с причинами пневмонии: болезнь может быть связана с бактериями, вирусами, грибками и микоплазмами.
Есть еще несколько уточняющих классификаций, которые используют в первую очередь в нашей стране.
Классификация по механизму развития пневмонии. Пневмония может быть:
Аспирационная пневмония — Medscape
Классификация по характеру течения. Пневмония может быть острой — когда болезнь возникла внезапно, но человек выздоровел достаточно быстро, и хронической, если человек болеет долго, то есть месяцами и годами.
Классификация по степени тяжести. С точки зрения пациента, пневмония может быть:
Симптомы внебольничных пневмоний разного происхождения обычно похожи.
Большинство людей жалуются на лихорадку — когда температура повышается выше +38° C. Но нужно иметь в виду, что люди старше 65 лет могут болеть пневмонией и без лихорадки.
Лихорадка помогает врачам отличить бактериальную пневмонию от острого вирусного бронхита, который не требует лечения антибиотиками. При бронхите пациенты кашляют 10—20 дней подряд, иногда выплевывая прозрачную, желтую или зеленую слизь. Но лихорадки при этом часто нет.
Острый бронхит у взрослых — Uptodate
Другие частые симптомы пневмонии — учащенное сердцебиение и дыхание, одышка, боль в груди при дыхании, кашель, при котором отплевывается прозрачная, желтая или зеленая мокрота, тошнота, рвота и понос. У некоторых людей возникает озноб и путаница в мыслях.
Если у вас или у ваших близких три-четыре дня держится высокая температура и симптомы, напоминающие простуду, самостоятельно в поликлинику лучше не приходить: при лихорадке безопаснее оставаться в кровати. Вызовите врача на дом. Сделать это можно бесплатно по полису ОМС, а за деньги — позвонив в частную клинику.
Из-за эпидемии коронавирусной болезни врачи из многих частных клиник не выезжают на дом к пациентам с симптомами, напоминающими простуду. А больных, которые планируют посетить клинику самостоятельно, могут попросить сначала сдать ПЦР-мазок на COVID-19 или записать на прием только после предварительной консультации по телефону или онлайн.
Стоимость вызова врача на дом в Москве — бесплатно или от 4000 Р.
Большинство пациентов с пневмонией могут поправляться дома. Как правило, госпитализируют только пациентов с пневмонией, которые:
В нашей стране врачи ставят диагноз «пневмония», если соблюдены два условия:
Внебольничная пневмония у взрослых — клинические рекомендации Минздрава, 2019 годPDF, 2,16 МБ
Это означает, что для подтверждения диагноза нужно сделать следующее:
Сколько стоит диагностика. Сделать рентгеновский снимок и сдать анализ крови можно бесплатно по полису ОМС или в частной клинике за деньги.
Стоимость рентгеновского снимка грудной клетки в двух проекциях в Москве — от 370 Р.
Стоимость общего (клинического) анализа крови вместе со взятием биоматериала в Москве — от 475 Р.
Кроме того, составители российских клинических рекомендаций советуют измерять сатурацию — насыщение крови кислородом — всем пациентам с подозрением на пневмонию. Сатурацию измеряют при помощи пульсоксиметра. Скорее всего, при первом визите это сделает врач. Но если человека не планируют госпитализировать, стоит спросить доктора, имеет ли смысл купить собственный прибор, чтобы наблюдать за состоянием здоровья самостоятельно.
Микробиологические анализы крови или мокроты назначают только госпитализированным пациентам — это помогает точнее подобрать антибиотик. Пациентам, которых оставили выздоравливать дома, микробиологические анализы сдавать не рекомендуется. Результат все равно не повлияет на тактику лечения и не увеличит вероятность выздороветь.
Основная цель лечения внебольничной пневмонии — избавиться от инфекции и предотвратить осложнения.
Когда врач ставит диагноз «пневмония», он чаще всего не знает, что ее вызвало — вирусы или бактерии. Зато он может оценить тяжесть симптомов и знает, где и как человек заразился. Это позволяет подобрать лечение, направленное на борьбу с наиболее вероятными патогенами.
Обзор внебольничной пневмонии у взрослых — Uptodate
Как правило, пациентам с внебольничной пневмонией без серьезных заболеваний, которые моложе 65 лет и выздоравливают дома, выписывают рецепт на антибиотики, помогающие против пневмококка и других «популярных» возбудителей. Обычно это амоксициллин, который нужно принимать три раза в день.
Иногда врачи добавляют еще один антибиотик. Например, из класса макролидов — азитромицин или доксициклин. Большинству пациентов достаточно принимать антибиотики в течение пяти дней, но у некоторых людей лихорадка и другие симптомы болезни за это время не проходят. В такой ситуации врач может продлить курс антибиотиков.
Стоимость амоксициллина — от 111 Р, азитромицина — от 150 Р, доксициклина — от 297 Р.
Пациентам с хроническими заболеваниями сердца, легких, почек или печени, с сахарным диабетом, алкогольной зависимостью или с иммуносупрессией, курильщикам и пациентам, которые принимали антибиотики в течение последних трех месяцев, нужен другой набор антибиотиков — например, амоксициллин с клавулановой кислотой. Цена этого препарата начинается от 96 Р.
При этом бывают люди с аллергией на амоксициллин и индивидуальными противопоказаниями, среди них пациенты, которые принимают лекарства, несовместимые с некоторыми из «базовых» антибиотиков. Потому врачам все равно приходится адаптировать стандартную терапию под конкретного пациента.
Некоторым пациентам, в легких которых образовалась густая вязкая слизь, от которой сложно избавиться вместе с кашлем, врач может назначить муколитик — препарат, разжижающий мокроту. Например, препарат с ацетилцистеином или лекарство на основе бромгексина.
Стоимость препарата с ацетилцистеином — от 132 Р, с бромгексином — от 223 Р.
Промывание носа солевым раствором. Поможет облегчить дыхание и избавиться от соплей. Солевой раствор можно сделать самостоятельно или купить — цена начинается от 50 Р.
Жаропонижающий препарат на основе парацетамола или ибупрофена. Поможет людям, у которых температура перевалила за +39,4 °C и тем, кто плохо переносит лихорадку. Цена начинается от 25,5 Р.
Как лечить лихорадку — Клиника Майо
Комбинированный препарат с парацетамолом, фенилэфрином и фенирамином. Это лекарство — три в одном: работает как жаропонижающее, сосудосуживающее и противоотечное. Людям, которые его выберут, не нужны сосудосуживающие капли и жаропонижающие лекарства. Цена начинается от 178 Р.
Как работают комбинированные препараты — Национальный центр исследований здоровья
Госпитализированным пациентам с внебольничной пневмонией тоже выписывают антибиотики. Обычно применяют комбинированную терапию: назначают и бета-лактам, и антибиотик из класса макролидов. Если у пациента есть аллергия на одно из этих лекарств, назначают антибиотик фторхинолон.
Помимо антибиотиков, пациентам, выздоравливающим в больнице, и тем, у которых развилось очень тяжелое воспаление, могут назначить гормональный препарат — например, глюкокортикоидный гормон преднизолон.
Такое лечение помогает большинству госпитализированных пациентов. Однако у некоторых болезнь не проходит или развиваются осложнения. Таких пациентов переводят в реанимацию, продолжают лечить антибиотиками и обеспечивают им искусственную вентиляцию легких при помощи аппарата ИВЛ, который доставляет кислородную смесь прямо в легкие. Обычно пациента на ИВЛ вводят в медикаментозную кому, чтобы он не чувствовал дискомфорта и боли, а кормят через катетер.
Бесполезно принимать противовирусные лекарства вроде римантадина, иммуномодуляторы вроде кагоцела, витамин С в добавках и гомеопатические средства. Римантадин — лекарство от гриппа, которое уже утратило силу. У иммуномодуляторов и высоких доз витамина С мало доказательств эффективности, а гомеопатия в принципе не работает.
Препараты от кашля на основе бутамирата при пневмонии применять тоже не стоит. Кашель — защитная реакция, помогающая выбросить из организма слизь, в которой увязли бактерии и вирусные частицы. Так что безопаснее и полезнее его потерпеть.
Добавки с пробиотиками и пребиотиками. БАДы с полезными кишечными бактериями из групп Lactobacillus и Bifidobacterium часто советуют принимать вместе с антибиотиками, чтобы восполнить утрату полезных кишечных микробов. Однако о пользе такой практики единого мнения нет.
Некоторые специалисты считают, что принимать добавки с пробиотиками и пребиотиками, скорее всего, бесполезно, потому что бактерии из добавок не приживаются в кишечнике.
С другой стороны, члены Всемирной гастроэнтерологической организации утверждают, будто существуют доказательства того, что пробиотики полезны для профилактики диареи, связанной с антибиотиками. А исследователи из Кокрановского сообщества пришли к выводу, что при назначении пробиотиков с антибиотиками риск развития связанной с антибиотиками диареи, вызванной клостридиями, снижается в среднем на 60%.
Ситуация усложняется тем, что добавки заметно различаются и по видовому составу полезных бактерий, и по их концентрации. Поэтому выбор пробиотика имеет смысл обсудить с лечащим врачом.
Сделайте прививку от гриппа и пневмококка. Прививку от гриппа ежегодно делают всем гражданам России — по полису ОМС это бесплатно.
Как не заболеть пневмонией — American Lung Association
В нашей стране есть две вакцины от пневмококка: «Превенар 13», защищающий от 13 штаммов, и «Пневмовакс 23», защищающий от 23 штаммов. По полису ОМС прививают только детей в 2, 4,5 и 12 месяцев, призывников и людей старше 65 лет из группы риска.
Эту прививку стали делать детям только в 2014 году, так что у большинства взрослых людей защиты нет. Тем, кого от пневмококка не прививали, стоит задуматься насчет вакцинации в частной клинике за деньги. Стоимость вакцинации от пневмококка в частной клинике в Москве с осмотром у врача — 4700 Р.
Национальный календарь профилактических прививок
«Превенар 13» — официальный справочник Минздрава ГРЛС
«Пневмовакс 23» — официальный справочник Минздрава ГРЛС
Мойте руки. Особенно после улицы, туалета и перед едой. Иначе есть шанс проглотить вирус или бактерию, которые могут спровоцировать болезнь.
Берегите себя, если простудились. Дайте себе время отлежаться — так меньше шанс, что к вирусной инфекции добавится бактериальная и разовьется пневмония.
Постарайтесь бросить курить. Табачный дым повреждает легкие, так что у курильщиков выше риск заболеть пневмонией. Люди, которые продолжают курить, входят в одну из групп высокого риска, которой рекомендуется сделать прививку от пневмококка.
| Назначение | Цена в Москве |
|---|---|
| Вызов врача на дом | Бесплатно или от 4000 Р |
| Общий анализ крови вместе со взятием биоматериала | От 475 Р |
| Солевой раствор, сосудосуживающие капли, жаропонижающее или комбинированный препарат | От 400 Р |
| Рентгеновский снимок грудной клетки в двух проекциях | От 370 Р |
| Азитромицин или доксициклин | От 150 Р или от 297 Р |
| Амоксициллин | От 111 Р |
Назначение
Цена в Москве
Вызов врача на дом
Бесплатно или от 4000 Р
Общий анализ крови вместе со взятием биоматериала
От 475 Р
Солевой раствор, сосудосуживающие капли, жаропонижающее или комбинированный препарат
От 400 Р
Рентгеновский снимок грудной клетки в двух проекциях
От 370 Р
Азитромицин или доксициклин
От 150 Р или от 297 Р
Амоксициллин
От 111 Р
Еще китайские врачи сообщали, что у пациентов, перенесших COVID-пневмонию, может развиться фиброз легких. Что это такое, чем грозит?
Ольга Богуш: COVID-19 протекает по-разному. У пациентов, которые болели в легкой или скрытой, бессимптомной форме, последствий чаще всего не возникает. Если же больному ставился диагноз двусторонней пневмонии, вызванной коронавирусом, тем более, если было поражено более 25 процентов легких, есть риск возникновения осложнений, в том числе и фиброза.
Что это такое? Фиброз - это замещение нормальной легочной ткани соединительной. В легком, по сути, возникают рубцы. В эластичной ткани формируются нерастяжимые участки, уменьшается дыхательная поверхность легких. Если возникает два-три таких участка и они невелики, пациент этого может и не заметить. Но если фиброз большой, начинаются проблемы с дыханием. Самый частый признак - одышка. Фиброз возникает не только под влиянием вирусной инфекции. Хронической обструктивной болезнью легких, например, страдают многие курильщики со стажем. В тяжелых случаях это приводит к дыхательной недостаточности.
Есть ли возможность предотвратить развитие таких осложнений?
Ольга Богуш: Развитие осложнений зависит от многих причин, от тяжести перенесенного заболевания, в первую очередь. Но бороться за возвращение здоровья легких можно и нужно. В основе лежит физическая реабилитация. Кстати, минздрав недавно выпустил большой документ с рекомендациями по реабилитации после COVID-19.
К сожалению, у нас нет специальных медикаментов, каких-то особых технологий, помогающих легким работать так же, как до болезни. Например, популярный сейчас витамин D от COVID-19 и его последствий не защищает. Легочная ткань должна восстанавливаться сама, а наша задача - ей помочь. Основное, что может сделать человек дома, - заниматься своим физическим восстановлением.
Прежде всего, это дыхательная гимнастика. Она имеет особенности. Нужно выполнять упражнения, направленные на восстановление дыхательной мускулатуры, развивать мышцы, которые отвечают за вдох и выдох.
Дыхательных практик много. Своим пациентам я рекомендую гимнастику Александры Стрельниковой, она очень хорошо работает практически при любых хронических заболеваниях легких. В рекомендациях минздрава указано, что можно практиковать йоговское дыхание. Интересно, что эти дыхательные практики очень отличаются, но на состоянии легких хорошо сказываются и та и другая.
Ну и, конечно, ограничиваться только дыхательными упражнениями можно, пока сохраняется сильная слабость. Гимнастику Стрельниковой, кстати, можно выполнять сначала и сидя, и даже лежа - она все равно работает.
Когда сохраняется сильная слабость, можно даже лежа делать совсем простые вещи: например, надувать шарики или медленно выдыхать через тонкую трубочку, конец которой опущен в воду. Есть специальные тренажеры, которые тренируют вдох-выдох - они красивые, полезные. Хотя и довольно дорогие. Думаю, вполне можно обойтись и без них - просто использовать подручные средства и не лениться. Но постепенно, окрепнув, нужно обязательно добавить физической активности.
Какие упражнения вы рекомендуете?
Ольга Богуш: Обычная гимнастика - это уже хорошо. Если дома есть тренажер - степпер, шаговая дорожка, велосипед - это замечательно. Но даже просто обычная ходьба, махи руками, наклоны туловища и другие элементарные упражнения помогут восстановиться быстрее.
Когда закончится карантинный режим, и можно будет гулять, нужно добавить любую физическую активность на свежем воздухе. Поначалу я бы рекомендовала аэробные нагрузки - неинтенсивные, но продолжительностью не менее получаса-часа.
Самое простое и безопасное - ходьба в бодром темпе, можно велосипед. А интенсивной активностью, подключив силовые упражнения, можно будет заняться позже, когда организм восстановится после болезни.
Какие есть дополнительные рекомендации?
Ольга Богуш: Нужно обратить внимание на сон. Нарушения сна у пациентов мы наблюдаем очень часто.
Многие сейчас психологически насторожены, они элементарно боятся сначала заразиться, потом, если заболели, боятся осложнений. Из-за стресса восстановление замедляется. Важно, чтобы питание было полноценным. Увеличьте количество белка в рационе - это нужно для нормального восстановления тканей организма.
И еще я всем своим пациентам, в том числе и старшего возраста, рекомендую для профилактики сделать вакцинацию против пневмококка. Такая прививка защитит от возникновения вторичной бактериальной пневмонии. Вакцины давно известны. Они проверены временем. Безопасны, и работают очень хорошо.
Часто после перенесенного бронхита или воспаления легких долго держится легкий кашель - прямо месяцами, знаю по себе. Его надо лечить?
Ольга Богуш: Остаточный кашель, действительно, может сохраняться до двух месяцев. Какое-то время может держаться и небольшая температура - в районе 37 градусов, это не страшно.
Иногда пациенты сами затягивают процесс, например, используют ингаляции с муколитиками - лазолваном или какими-то другими аналогичными препаратами. Этого делать не надо. Ингаляции для увлажнения дыхательных путей полезны -с минеральной водой, физраствором. Но если добавлять муколитики, это будет провоцировать кашель.
Поэтому, если какие-то неприятные симптомы со временем не проходят - усиливается одышка, ухудшается самочувствие, кашель приобретает другой характер, к нему присоединяются хрипы, например - в таких случаях не надо лечиться самостоятельно.
Боитесь идти к врачу в поликлинику - сейчас появилась возможность получить консультацию дистанционно, проектов телемедицины сейчас много.
Многие, боясь COVID, купили себе пульсоксиметры. После выздоровления они уже не нужны или могут пригодиться?
Ольга Богуш: Пульсоксиметр поможет контролировать, как проходит восстановление. Нормальный уровень оксигенации - 95-98 единиц, не ниже. 94 - это уже мало, это повод для консультации с врачом. Только надо учесть, что могут быть временные колебания показателей. Например, человек плохо спал - уровень оксигенации у него будет ниже, чем обычно. Так что надо ориентироваться и на общее самочувствие.
Что еще помогает, кроме гимнастики и ингаляций?
Ольга Богуш: Хорошо выполнять вибрационный массаж. Это совсем не сложно: попросите кого-нибудь легко похлопать ладошками по спине несколько минут, аккуратно и не сильно "простукать", "прошлепать" всю спину. Помогает очистить дыхательные пути от слизи, работает как профилактика застойных явлений в легких.
12 ноября отмечается всемирный день борьбы с пневмонией, а 13-го – стартует неделя правильного использования антибиотиков. Эти даты неразрывно связаны, ведь по сей день антибактериальная терапия — главное в лечении этого заболевания.
Что такое пневмония, объяснять, пожалуй, не нужно: почти каждый из нас хоть раз в жизни слышал этот диагноз. Ежегодно в мире пневмонией заболевают около 450 млн человек. Около 7 млн случаев заканчиваются летальным исходом.
О том, какие бывают пневмонии, помогает ли прививка от этого заболевания, и нужно ли принимать антибиотики профилактически мы попросили рассказать доцента кафедры факультетской педиатрии СПбГПМУ Светлану Петрову и врача-педиатра педиатрического отделения №2 клиники университета Наталью Соломатину.
Пневмония – это воспаление легочной ткани, альвеол. Существует множество критериев, по которым специалисты классифицируют это заболевание, и один из важнейших – условия возникновения.
Внебольничные пневмонии (а их около 80-90%), как очевидно из названия, начинаются вне стационара. Госпитальная пневмония, наоборот, возникает уже в лечебном учреждении – как правило, у людей с угнетенным иммунитетом. И третья группа - это пневмонии, непосредственно связанные с медицинскими манипуляциями – их называют внутрибольничными.
Важно понимать, что данное заболевание не возникает «на ровном месте»: всегда есть определенные триггеры, его провоцирующие.
- В первую очередь это снижение имуннорезистентных особенностей организма. Например, ребенок переохладился или переболел ОРВИ и дальше заболевание течет с осложнением, повышается температура, изменяются его соматическое состояние и доктор может заподозрить, что у ребенка развается пневмония - считает Наталья Соломатина.
По словам экспертов, пневмонии и на вирусные и бактериальные официальная наука не делит.
- Так называемые вирусные пневмонии - это атипичные пневмонии, которые имеют особое течение,- говорит Светлана Петрова.
В обычной же ситуации вирусы и бактерии при пневмонии действуют сообща: первые снижают наш иммунный ответ, а вторые умело пользуются ситуацией. Иногда даже собственная флора организма «поднимает голову» и восстаёт против нас.
- У нас везде своя флора, но когда мы здоровы, наш иммунитет с этим справляется , а где болеем и наш иммунный ответ ослабевает, - объясняет Светлана Петрова.
Чаще всего, заболевание вызывает такой микроорганизм, как пневмококк. При этом врачи назначают антибактериальную терапию – ту, которая будет непосредственно бороться с возбудителем.
- Мы рекомендуем прививать детей от этого патогена. Особенно это важно для малышей в возрасте от рождения до 5 лет. В этой возрастной группе самый высокий процент летальных исходов от пневмонии, вызванной пневмококковой инфекцией, - уверенна Наталья Соломатина.
Напомним, что с 2014 года эта прививка входит в национальный календарь.
Памятка для родителей:
Решение о назначении антибиотика при любом осложнении может принять только врач.
Ни в коем случае нельзя применять антибактериальный препарат профилактически! Это неэффективно и может привести к более тяжелому течению болезни. Антибиотики могут оказать прямой токсический эффект и ухудшить течение любой хронической патологии ребенка.
Заподозрить пневмонию у детей можно по следующим признакам:
Если при ОРВИ температура у ребенка держится более 5 дней, сохраняется плохое самочувствие, нужно обязательно вызвать врача!
Дата публикации: 13.11.2020
Пневмония — это инфекция нижних дыхательных путей, поражающая паренхиму легких, то есть альвеолы и интерстициальную ткань. По этиологии различают бактериальные (в том числе типичные и атипичные), вирусные и грибковые пневмонии.
По месту и обстоятельствам различают: госпитальную пневмонию (симптомы развились на 3-й день, после 48 часов пребывания в стационаре), внебольничную пневмонию (симптомы возникли дома или до 48 часов в стационаре или до 72 часов) после выписки из стационара), пневмония, связанная с контактом со службой здравоохранения (пациенты, госпитализированные 2 дня и более в течение 90 дней с пневмонией, пациенты в учреждениях длительного ухода, пациенты, перенесшие гемодиализ/химиотерапию/внутривенное введение антибактериальная терапия в течение 30 дней).
По локализации воспалительных изменений (на основании рентгенологического снимка) различают следующие виды воспаления: крупозное, бронхопневмонию и интерстициальное воспаление.
Вирусы являются ведущей причиной пневмонии у детей в возрасте до 5 лет, за исключением новорожденных и детей в возрасте до 3 месяцев (преобладают бактериальные инфекции). Наиболее распространены вирусы гриппа, парагриппа, РСВ, а также аденовирусы, метапневмовирус человека, коронавирусы.Их роль как возбудителя пневмонии с возрастом снижается. Подсчитано, что около 1/3 инфекций у детей коинфицированы бактериями, поскольку вирусы, повреждая слизистые оболочки дыхательных путей, облегчают инфицирование бактерий.
В течение первого месяца жизни в этиологии пневмонии преобладают бактерии Staphylococcus aureus , грамотрицательные палочки. До 5 лет в основном оболочечных бактерий ( S.pneumoniae , H. influenza , Klebsiella pneumoniae ). В других возрастных группах бактериальные инфекции вызываются пневмококками ( Streptococcus pneumoniae ), у детей старшего возраста и взрослых также атипичными бактериями ( Mycoplasma pneumoniae , Chlamydophila pneumoniae , Bordetella pertussis ), реже Haemophilus).
Грибковые инфекции легких встречаются редко и встречаются в основном в группах риска (иммунодефицит, включая ВИЧ, хронические заболевания легких, например,кистозный фиброз). Чаще всего их вызывают такие грибы, как: Cryptococcus , Aspergillus , Mucor и Pneumocystis .
Паразитарная пневмония встречается редко. Это в основном вызывается Toxoplasma gondii, Plasmodium malariae и Ascaris lumbricoides . Паразиты попадают в дыхательную систему, например, аскариды человека, или вызывают сильную воспалительную реакцию в организме при поражении других органов.
Аллергический альвеолит — редкое заболевание, встречается в основном у взрослых, у аллергиков и поражает альвеолы легких. Воспаление возникает не в результате инфекции, а в результате повышенной чувствительности организма к антигенам аллергенов. Антигены – это белки бактерий, грибов, растений, животные белки, полученные из перьев, слюны, волос, фекалий, а также неорганические частицы, лекарственные препараты, пестициды. Симптомы схожи с симптомами классической пневмонии, и единственным эффективным методом лечения является прекращение контакта с аллергеном.
Также стоит упомянуть химическую пневмонию, которая возникает в результате попадания ядохимикатов в органы дыхания. Сюда же относится аспирационная пневмония (или синдром Мендельсона), вызванная попаданием содержимого желудка в дыхательные пути.
Основным признаком пневмонии является кашель - вначале сухой, затем становится более продуктивным (влажный кашель).Дети постарше и взрослые отхаркивают слизь, но у маленьких детей это может быть проблемой – они чаще всего проглатывают большое количество слизи, что может спровоцировать рвоту. Общие симптомы включают лихорадку и насморк.
У новорожденных и детей грудного возраста до 3 мес кашель и лихорадка могут отсутствовать, но о заболевании могут свидетельствовать: ухудшение аппетита, вялость, утомляемость во время еды (учащение кормлений, перерывы в еде, прием пищи меньшими порциями).
Некоторые пациенты могут испытывать одышку, описываемую как ощущение нехватки воздуха или дыхания.Особенно у детей и пожилых людей могут быть видны дыхательные усилия (тахипноэ, падение сатурации крови, ретракция диафрагмы, скуловой ямки, движение крыльев ноздрей, кровоподтеки вокруг рта). Лихорадка и одышка могут вызвать учащение сердцебиения (тахикардия). Некоторые пациенты могут жаловаться на боль в груди или животе, связанную с учащенным дыханием и сильным кашлем. Изредка при вирусных или атипичных инфекциях, особенно у детей, на коже могут возникать крапивница или другие высыпания.
При физикальном обследовании могут быть выявлены аускультативные изменения - хрипы, хрипы, бронхиальный шум, жужжание, хрипы. Однако их отсутствие не исключает пневмонии. Над воспаленным участком перкуторный шум приглушен, тремор грудной клетки усилен.
Диагноз пневмонии ставится на основании общей клинической картины больного, его анамнеза и подтверждающих исследований.
Воспалительные изменения можно обнаружить при визуализирующих исследованиях – рентгенографии органов грудной клетки, у детей младшего возраста с помощью УЗИ легких. Однако они не являются обязательными и должны быть рекомендованы в случае сомнений относительно диагноза или осложнений. Стоит помнить, что первые рентгенологические изменения появляются через 12-24 часа после появления симптомов и что такая картина может сохраняться даже через несколько недель после начала пневмонии (поэтому контрольные рентгенограммы в конце лечения не назначают). рекомендуется всем детям).
Для дифференциации этиологии пневмонии могут быть полезны серологические тесты (ЦМВ, ВЭБ, вирусы кори, ветряной оспы, атипичные бактерии Mycoplasma pn , Bordetella pertussis , Chlamydia pn и др.), антигенные (грипп, РСВ) тесты . Посев мокроты, мазков со слизистых оболочек и ПЦР-тесты (на наличие генетического материала микроорганизма) дороги, малодоступны и часто требуют длительного ожидания результата.
Трудно дифференцировать этиологию инфекции на основании только клинической картины пневмонии. Врач принимает решение о необходимости применения антибиотика, исходя из тяжести заболевания, возрастной группы больного, а также эпидемиологического анамнеза (контакт с другими больными), прививок (против гриппа, пневмококка, H. influenza ). Вирусное воспаление следует подозревать у детей в возрасте от 4 месяцев до 5 лет с легким течением болезни. В этом случае лечение симптоматическое. Применяют жаропонижающие, солевые ингаляции облегчают разжижение секрета, орошение больного, а в случае обструкции добавляют бронходилататоры (сальбутамол, ипретропия бромид) и ингаляционные стероиды.В случае гриппа можно использовать этиотропную терапию — осельтамивир.
Антибиотиком выбора при бактериальных инфекциях обычно является амоксициллин. У новорожденных препаратами первого ряда являются ампициллин с аминогликозидом или в комбинации с цефтриаксоном, а у детей до 3-месячного возраста — амоксициллин с клавулановой кислотой. У подростков, лиц молодого возраста весьма вероятна атипичная этиология, что требует включения макролидов - азитромицина или кларитромицина.
Осложнения после пневмонии чаще всего возникают у детей в возрасте от 2 до 5 лет и пожилых людей, что связано с благоприятными факторами, т.е. нарушениями иммунной системы, пребыванием в больших поселениях (ясли, детские сады, ДПС), хроническими заболеваниями, нарушением питания. Наиболее частые осложнения включают плевральный выпот, эмпиему плевры, абсцесс легкого, эмфизему, ателектаз и бронхолегочный свищ.При возникновении осложнений необходимо контрольное рентгенологическое исследование органов грудной клетки.
.Пастер, пионер микробных исследований, доказал и представил науке революционную для того времени идею. Он обнаружил, что причинами болезней человека и животных являются бактерии и другие микробы. Это открытие привело к огромным достижениям в области медицины.
В 1880 году Пастеру удалось вырастить одну из бактерий, вызывающую пневмонию. Это был большой успех, но, к сожалению, этого было недостаточно, чтобы найти эффективное лечение.В конце 19 века пневмония все еще была болезнью, часто приводившей к смерти.
Положение улучшил Александр Флеминг и открытие антибиотиков (подробнее о том, как это произошло, читайте в статье здесь). Это позволило эффективно лечить бактериальные заболевания, в том числе пневмонию.
С тех пор были обнаружены как другие микробы, вызывающие пневмонию, так и новые лекарства. Наблюдения, связанные с пневмонией, также привели к описанию СПИДа и открытию его причины — вируса ВИЧ.
Пневмонии можно разделить на 2 группы:
Заболеваемость варьируется в зависимости от типа заболевания – по оценкам, от 5 до 12 человек на 1000 человек страдают внебольничной пневмонией в Европе.
В Польше это дает не менее 300 000 больных поляков в год.Среди лиц старше 75 лет частота выше и составляет более 34 случаев на 1000 человек. Смертность при внебольничной пневмонии составляет 20 случаев на 100 000 заболевших.
Данные показывают, что внутрибольничная пневмония развивается у 5-15 человек из 1000 человек, поступивших в стационар. Этот риск значительно возрастает у тяжелобольных людей и у тех пациентов, которые находятся на искусственной вентиляции легких, то есть аппарат ИВЛ помогает им дышать. В последнем случае риск заболеть зависит от продолжительности ИВЛ - в течение первых 5 дней он составляет 3%, в течение следующих 5 дней - 2% и по 1% на каждый последующий день.
Смертность от внутрибольничной пневмонии колеблется от 30 до 50%.
Наиболее распространенные симптомы пневмонии: в грудной клетке (чаще локализуется в боковых ее отделах и усиливается при глубоком вдохе и кашле).
Симптомы обычно тяжелые, но у людей старше 70 лет они могут быть легкими и менее выраженными.
В случаях, когда воспаление вызвано вирусами, обычными симптомами могут быть боль в горле, охриплость, насморк и мышечные боли.
Читайте также: Как распознать COVID-19?

Симптомы, требующие срочной медицинской консультации:
При симптомах пневмонии необходимо срочно обратиться к врачу:
Бактерии являются наиболее частой причиной пневмонии.
Внебольничное воспаление обычно вызывается Streptococcus pneumoniae, хотя до 1/3 случаев этого вида заболевания составляют вирусные инфекции, наиболее частые осложнения гриппа.Редко инфекция вызывается грибками.
Внутрибольничное воспаление, напротив, вызывается почти исключительно бактериями. Если заболевание возникает в течение 4 дней после поступления, оно обусловлено теми же бактериями, которые вызывают внебольничное воспаление. По истечении этого времени причиной становятся бактерии, «заселяющие» больницу, например Klebsiella pneumoniae. К сожалению, они часто резистентны ко многим антибиотикам, что является серьезной проблемой при лечении таких больных.
Одним из симптомов инфекции COVID-19 может быть пневмония. Обычно это происходит в более тяжелых случаях коронавирусной инфекции SARS-CoV-2. Узнайте больше о симптомах коронавируса и лечении коронавируса.
Факторы риска также зависят от типа заболевания. Люди, особенно подверженные риску развития внебольничного заболевания:
90 014 90 015 человек старше 75 лет.лет 90 015 курильщиков табака 90 016 90 015 больных хронической сердечной недостаточностью 90 016 90 015 больных хронической обструктивной болезнью легких (ХОБЛ) 90 016 90 015 больных сахарным диабетом 90 016 90 015 больных, принимающих иммунодепрессанты или глюкокортикостероиды 90 016 90 015 человек в условиях воздействия вдыхания металлической пыли 90 015 человек с недостаточной гигиеной полости рта (распространенный кариес, пародонтит) - это способствует развитию бактериальной флоры, способной вызвать пневмонию.Факторами риска внутрибольничного воспаления являются:
Для постановки диагноза врачу необходим тщательный сбор анамнеза и осмотр больного, рентген грудной клетки больного. На пневмонию при физикальном обследовании указывают выслушиваемые хрипы и хрипы в легких, а на рентгенограмме - затемнение паренхимы легких. Иногда врач может назначить дополнительные анализы крови: общий анализ крови и уровень белка СРБ. Ультразвуковое исследование грудной клетки также может быть использовано для диагностики воспаления.
Рентгеновский снимок хорошо подходит для контрольного обследования после болезни, но не всегда необходим.
Бронхоскопия проводится у некоторых пациентов с тяжелой или нозокомиальной пневмонией. Этот тест включает забор материала из легких, который затем подвергается бактериологическому исследованию. Его результат показывает, какой микроорганизм вызывает заболевание, чтобы можно было применить наиболее оптимальное лечение.
Ключевое значение имеет антибиотикотерапия. При домашнем лечении их принимают внутрь, а в стационаре - внутрь или внутривенно.
Чаще всего используется амоксициллин, и его следует принимать от 7 до 14 дней.
Принимайте лекарства в соответствии с предписаниями врача, как в отношении дозы, так и продолжительности приема. Несоблюдение этих рекомендаций может привести к развитию устойчивости к антибиотикам и увеличению периода выздоровления. Прежде чем принимать лекарство, прочтите листок-вкладыш, в котором будет содержаться самая важная информация, например, о необходимости принимать лекарство натощак или во время еды.
В связи с тем, что антибиотики приводят к исчезновению естественной бактериальной флоры, при их приеме следует использовать специальные пробиотики.
Курильщики должны бросить курить, по крайней мере, на время лечения. Помимо приема антибиотиков, лечение включает облегчение симптомов:
Кроме того, больной должен оставаться дома и много отдыхать, пить много жидкости (например,вода, чай) и регулярно проветривать помещение.
Показания для лечения в больнице:

У больных, не требующих госпитализации, заболевание обычно быстро разрешается после начала лечения. Их риск смерти составляет менее 1%.
Пациенты, состояние которых требует стационарного лечения, подвержены повышенному риску осложнений и смерти. Это связано с более тяжелым течением заболевания и наличием сопутствующих заболеваний и, очень часто, пожилым возрастом.Риск достигает 30-40%, если пациент заболевает в больнице.
Опасные последствия заболевания чаще всего возникают у пожилых людей, детей и больных, дополнительно отягощенных другими тяжелыми заболеваниями, например сахарным диабетом. Пневмония может привести к увеличению плевральной жидкости, эмпиеме плевры, абсцессу легкого и бактериемии1.
Бактериемия является осложнением, которое возникает у 50% пожилых людей с пневмонией. Он может разрешиться спонтанно, но чаще всего приводит к сепсису и септическому шоку, оба из которых являются опасными для жизни состояниями.
Плевра – это пространство между легким и грудной стенкой. В отличие от легкого, он также иннервируется нервами, ответственными за чувство боли. Физиологически плевра содержит около 5 мл жидкости, но это количество может увеличиваться при пневмонии. В этом случае жидкость следует удалить и собрать для анализа. Для этого делается прокол специальной иглой через грудную стенку (эта процедура называется плевральной пункцией).
В начале заболевания плевральная жидкость стерильна, т.е. в ней нет микробов, но при неправильном лечении в ней начинают размножаться бактерии - это состояние называется плевральным абсцессом.Лечение заключается во введении в плевру специального дренажа — трубки толщиной примерно 1 см, через которую удаляют гнойное содержимое. Кроме того, время использования антибиотиков больше.
В тяжелых случаях пневмонии, вызванной определенными бактериальными штаммами (например, Streptococcus aureus или Klebsiella pneumoniae), части легких могут быть полностью разрушены, что приводит к образованию заполненных гноем пространств, называемых абсцессами легких.
Другим последствием пневмонии является дыхательная недостаточность.Возникает чаще всего при течении пневмонии, как осложнение гриппа, особенно так наз. свиной, или Ah2N1, и SARS — тяжелый острый респираторный синдром.
Важным элементом профилактики пневмонии и других респираторных заболеваний является ведение здорового образа жизни. Действия, которые вы можете предпринять, можно разделить на две группы: ведение здорового образа жизни и естественное повышение иммунитета.
Ведение здорового образа жизни включает:
Естественное укрепление иммунитета состоит из:
Кроме того, важно:
Каталожные номера:
1 Бактериемия - наличие бактерий в крови. Он может протекать бессимптомно или сопровождать другие заболевания, например пневмонию.
Подробнее:
Пневмония у детей, отит, менингит, сепсис - те заболевания, которые могут вызывать пневмококки.
.Вирусная пневмония — это состояние, которое обычно возникает как осложнение гриппа и чаще поражает детей, чем взрослых. Воспаление может быть вызвано вирусами гриппа, РВС или аденовирусами. Характерным признаком вирусной пневмонии является распространение воспалительного процесса на интерстициальную ткань, реже на просвет альвеол.Заболевание чаще всего нападает осенью и зимой, когда мы имеем дело с эпидемией гриппа.
Среди факторов, влияющих на вирусную пневмонию, отметим:
В качестве вспомогательного средства при лечении заболеваний легких можно использовать травяной мед. Из него можно заваривать чай или делать настой с увлажняющим действием на слизистую и разжижающим выделения.
Начало вирусной пневмонии, если оно не является осложнением острого гриппа, протекает менее быстро. Лихорадка возникает аналогично, но обычно нет сильного озноба, сильного кашля, одышки или болей в груди.В начале доминируют симптомы общей слабости, «упадка сил» и головных болей. В дополнение к упомянутым симптомам, другими характерными симптомами являются:
Осложнения после гриппа протекают более тяжело из-за сильно выраженных симптомов токсикоза (учащение пульса и дыхания, падение артериального давления, усиление одышки, цианоз и др.).
Если вы подозреваете, что у вас вирусная пневмония, врач порекомендует вам сдать анализ крови и сделать рентген легких. Если у больного высокая концентрация острофазного белка СРБ в крови и большое количество лимфоцитов, а на рентгенограмме видны тени - возникла вирусная пневмония.
Больной должен оставаться дома во время болезни, госпитализация необходима только при заболевании детей раннего возраста (независимо от того, легкое воспаление или острое, визит в больницу необходим всегда). Самое главное при лечении бронхопневмонии – это удаление выделений, находящихся в бронхах больного. Это требует отхаркивающих препаратов, а также похлопывания по спинке и увлажнения ребенка.Заболевание обычно длится до недели.
90 061 Осложнения 90 062
Вирусная пневмония часто не имеет характерных симптомов, поэтому возможны осложнения из-за отсутствия правильной диагностики (особенно у детей). Все зависит от того, какой вирус вызвал воспаление, но стоит знать, что плохо вылеченная пневмония может в результате вызвать менингит.
В дополнение к фармакологическому лечению вирусной пневмонии можно использовать домашние средства, помогающие избавиться от остаточных выделений из дыхательных путей.
1. Придать больному правильное положение во время приступа кашля – голова должна быть ниже остального тела.
2. При кашле полезно простукивать легкие пациента.
3. В домашних условиях стоит использовать настои трав, о чем, конечно же, следует сообщить врачу.
4. Льняное семя (можно найти практически в каждой аптеке) – продукт, помогающий отхаркивать мокроту. Просто заварите его и пейте, когда он остынет.Благотворно влияет льняное семя и при проблемах с пищеварительной системой, которые часто возникают при пневмонии.
Важнейшим фактором профилактики вирусной пневмонии является профилактика гриппозных инфекций. Мы можем предотвратить это с помощью вакцин, например, против гриппа, эффективность которых достигает 90%. Состав такой вакцины готовят каждый год с учетом угрожающих инфекций.
В целях профилактики важно, чтобы больной гриппом был изолирован и находился дома от одного до десяти дней. Больному не следует в это время заниматься какой-либо физической деятельностью, а следует проводить симптоматическое лечение: жаропонижающее или противовоспалительное (нестероидные препараты). Важно также тщательное лечение бронхита, так как он может иметь такие осложнения, как пневмония.
Контент из медонета.pl предназначены для улучшения, а не замены контакта между пользователем веб-сайта и его врачом. Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом. Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте.
ИсточникиВирусные инфекции считаются наиболее распространенными причинами острой диареи, особенно в странах с высоким уровнем жизни и соблюдением правил гигиены...
Казимеж ЯницкийВакцина против вируса папилломы человека (ВПЧ) может снизить заболеваемость раком шейки матки до 90%. Последние результаты исследований... 9000 5 Адриан Домбек
В мире существует целый спектр вирусных заболеваний, поражающих организм человека - начиная от кожных болезней, через болезни внутренних органов и заканчивая ...
Контакт с ВГС мог иметь более 90 процентов. из нас. Болезнь может проявить себя и после 30 лет, но тогда печень, которую атакует вирус, уже в...
Моника МиколайскаЗаражение ВГС может произойти во многих местах: у стоматолога, косметолога, при татуаже, вирус передается при контакте с инфицированным...
Каролина СвидракГепатитом С заражено в Польше около 150 тыс. человек. люди. При этом, по оценкам, до 120 тыс. больна так называемая "Пропавший без вести", то есть...
Чем ближе к запланированной дате вакцинации от COVID-19, тем больше вопросов о безопасности современных вакцин. Большое беспокойство вызывает само название -...
Моника ЗеленевскаяВирусный гепатит — заболевание органов, вызываемое гепатотропными и негепатотропными вирусами.Гепатит - некроз печени, чаще всего...
В Польше 650 000 человек инфицированы вирусами гепатита В и С. человек, из них 86 проц. об этом не известно - по данным, обнародованным в четверг ...
Дорота СтельмашчикСлово «патоген» происходит от двух греческих слов: пафос, означающее страдание, и суффикса -гены, означающего «производитель чего-либо».Возбудитель - фактор, ответственный...
Вы устали от высокой температуры и уже несколько дней непрерывно боретесь с одышкой и кашлем? Это могут быть симптомы пневмонии. Доктор Петр Домбровецкий*, специалист по внутренним болезням и аллергологии Военно-медицинского института, рассказывает о том, какие вакцины могут защитить нас от болезней, почему стоит обратиться к врачу и кому требуется стационарное лечение.
- На самом деле очень часто причиной пневмонии является неправильное лечение гриппа или бронхита .Больной человек может передать вредоносный вирус или бактерию другим, чаще всего воздушно-капельным путем, например, в результате кашля или рукопожатия, в которое мы ранее чихали. Нам достаточно находиться в одной комнате с больным. Если у нас крепкий организм, мы можем заблокировать болезнь — однако есть большая группа людей, которые более подвержены риску заболеть.
- Заболеть пневмонией гораздо легче, если вы страдаете ХОБЛ, астмой, хроническими сердечно-сосудистыми заболеваниями или хроническими воспалениями.Немаловажную роль играет и возраст – чем мы старше, тем легче заболеть.
- Симптомы зависят от того, какой возбудитель вызвал пневмонию, однако наиболее частыми признаками пневмонии у больного являются высокая температура, одышка и изнуряющий кашель, часто с гнойной (зелено-коричневой) мокротой. Дополнительно могут быть боли в груди и плохое общее состояние больного. Диагноз устанавливают по результатам рентгенологического исследования органов грудной клетки.
- Классическое течение болезни выглядит так - сначала нам кажется, что мы простудились.Помимо кашля у нас бывает одышка, вызванная либо бронхоспазмом, либо затяжными выделениями. Если через несколько дней самолечения улучшения не видно, идем к врачу. После соответствующих обследований, снимка грудной клетки и общего анализа состояния пациента врач либо назначит антибиотики, либо направит нас в стационар. Не всем, у кого диагностирована пневмония, требуется стационарное лечение. Если у больного наблюдается нарушение сознания (спутанность сознания), систолическое артериальное давление будет ниже 90 мм рт.ст., а число вдохов выше 30 - требуется срочное лечение в стационаре.Это состояние чаще встречается у пожилых людей.
- Да, если ситуация не особо угрожающая. В первую очередь рекомендую вам отпустить все свои обязанности - не ходить на работу и ложиться спать, то есть дать себе время на регенерацию. Это стандартные занятия, которые позволяют организму бороться с болезнью и не зацикливаться на ненужных усилиях. Заразиться легче, когда нам тепло и мы не подвергаемся риску, например, во время вождения в общественном транспорте, где мы можем переохладиться или подхватить другой вирус.
В качестве домашнего лечения пневмонии постукивание по грудной клетке может помочь уменьшить накопление секрета в дыхательной системе и позволить вам откашляться. Тогда нам легче дышать, потому что бронхи очищаются от секрета и проводят больше воздуха в альвеолы.
- Да и нет. Если вы заболели, важно оставаться в постели. Но не воспринимайте это буквально — как я уже говорил, речь идет скорее о том, чтобы не работать и отдыхать.Лежать на лепешке весь день тоже вредно, потому что из-за остаточной секреции нам потом трудно дышать. Лучше оставаться в тепле и по очереди лежать и сидеть, а иногда и ходить.
- К сожалению, нет. Да, есть вакцины, которые защищают от конкретных возбудителей, например вируса гриппа или пневмококка, — тогда количество осложнений значительно снижается, особенно у пожилых людей, — но нет ни одной, которая защищала бы нас строго от пневмонии.
- Да, такие воспаления самые опасные.Чаще всего они возникают после двух дней стационарной терапии – у больного появляется высокая температура, кашель, мучает одышка, видны рентгенологические изменения, которых раньше не было. Внутрибольничная флора более опасна, чем внебольничная.
- В основном из-за дополнительных заболеваний, которые поражают пожилых людей. Он идет, среди прочего о дыхательная и циркуляторная недостаточность, астма, плохо функционирующие почки, которые хуже метаболизируют лекарства. У пожилых людей проблемы с отхаркиванием, многие органы работают медленнее.Кроме того, заболевания костно-суставной системы усугубляют инвалидность. Им не хватает упражнений, которые поддерживают нашу иммунную систему. Поэтому, чтобы вылечить пневмонию у молодого человека, иногда достаточно применить один антибиотик и остаться дома. У пожилых мы иногда используем два антибиотика в сочетании с симптоматическими препаратами, которые дополнительно обременяют пожилых людей и не вызывают осложнений. Почечная недостаточность, декомпенсация системы кровообращения, дыхательная недостаточность означают, что терапию этих людей необходимо проводить в условиях стационара.
Смотреть видео: Рак легких опасен для курильщика
- Бывает, что у пожилых людей иммунная система работает иначе. Он менее активен, поэтому у нас меньше шансов достаточно быстро заметить тревожные симптомы. Это плохо, потому что, например, лихорадка, хоть и не является болезнью сама по себе, но сигнализирует о болезни и помогает нам в борьбе с вирусами. В частности, атипичная пневмония может затруднить для врачей общей практики постановку правильного диагноза.
* Петр Домбровецкий, MD, PhD
Врач-терапевт и аллерголог
Военно-медицинский институт
[email protected]
Спасибо, что дочитали нашу статью до конца.
Если вы хотите быть в курсе информации о здоровье и здоровом образе жизни, пожалуйста, снова посетите наш портал!
Пневмония — осложненное заболевание. Это может быть вызвано бактериями, вирусами или грибками. Пневмония может быть типичной или атипичной. Иногда симптомы острые, а иногда бессимптомные. Пневмония опасна как для детей, так и для взрослых. Это также может иметь серьезные осложнения. Узнайте, что такое пневмония и как ее лечить.
Пневмония — воспаление паренхимы легкого, при котором выделяется характерный экссудат. Следствием пневмонии является уменьшение площади легких, одышка в груди, учащенное дыхание, иногда цианоз. Пневмония часто является осложнением инфекционных заболеваний, но бывает и спонтанно, например, при инфекционных заболеваниях.в результате бактериальной инфекции легких. Каждый тип пневмонии требует различного лечения.
Пневмонию можно классифицировать по возбудителю болезни. Различают:
Наиболее часто вызывающими бактериальную пневмонию бактериями являются S.пневмонии и H. influenzae.
Пневмонию также можно разделить на внебольничную и нозокомиальную инфекции (в основном вызываемые Pseudomonas aeruginosa, Escherichia coli, Klebsiella pneumoniae, а также Staphylococcus aureus и Streptococcus pneumoniae).
Пневмония также может быть идиопатической (спонтанной). Идиопатическая пневмония – заболевание альвеол легких. Сначала возникает воспаление, затем фиброз. Последствием этого заболевания является обострение проблем с дыханием.Причины идиопатической пневмонии неизвестны.
Пневмонию также можно классифицировать по локализации воспаления в легких. Различают:
Пневмонии обычно предшествует бронхит. Пневмония возникает у истощенных, ослабленных людей, после операций и др. Причиной пневмонии может быть также вдыхание пыли, различных ядовитых веществ, например хлора, фосгена, иприта, сигаретного дыма.
В большинстве случаев это бактериальная пневмония, вызванная бактериальной инфекцией. Бронхопневмония может развиваться также на фоне длительного застоя в легких в результате значительного ослабления системы кровообращения, у больных без сознания в результате попадания инородных тел в дыхательные пути и легкие.
7 малоизвестных осложнений простуды и гриппа [8 фото]
Простуда или грипп — неприятное явление, но большинство из нас может утешиться тем фактом, что в основном это так...
посмотреть галереюФакторы риска пневмонии :
Иногда люди, у которых нет факторов риска пневмонии , заболевают пневмонией.
Пневмония может иметь разные причины. В том числе:
Нормальный Симптомы пневмонии — лихорадка, кашель с выделением гнойной мокроты и общая боль в груди. При классической пневмонии заболевание появляется и развивается очень быстро.
Иная ситуация для атипичной пневмонии . При атипичной пневмонии можно наблюдать медленное появление симптомов пневмонии в виде сухого и утомительного кашля, головной боли, горловой и мышечной боли, общей слабости, тошноты, рвоты и диареи.Эти симптомы пневмонии могут быть похожи на грипп.
Посмотреть ответы на вопросы людей, которые сталкивались с этой проблемой:
Все ответы врачей
Типичная пневмония длится около 7-10 дней, но когда она вызвана бактериями, она может продолжаться до 14-21 дня.
В лечении пневмонии большое значение имеет уход за больными, так как бронхопневмония возникает при тяжелых инфекционных заболеваниях и других заболеваниях, вынуждающих больного постоянно находиться в постели.Для профилактики пневмонии у лиц, длительно лежащих в постели, необходимо часто менять положение больного, растирать грудную клетку спиртом (например, камфорным или салициловым), следить за вентиляцией легких, обеспечивать приток свежего воздуха, осторожно уход за полостью рта.
Лекарственное лечение пневмонии включает сульфаниламидные препараты, антибиотики, сердечные средства, отхаркивающие средства и, в тяжелых случаях, кислород. При лечении пневмонии диета должна быть легкой и питательной, с большим количеством фруктовых и овощных соков.
Чтобы не заболеть пневмонией, нужно хорошо себя беречь. Также можно использовать вакцинацию против гриппа.
Невылеченная пневмония может привести к серьезным осложнениям, одним из которых является абсцесс легкого. Они представляют собой резервуары гноя, которые появляются в паренхиме легкого. Наиболее частые осложнения после пневмонии вызываются стафилококками или анаэробными бактериями. Симптомами абсцесса легкого являются кашель, желто-зеленая мокрота, которая может содержать кровь, высокая температура и озноб.При аускультации четко выслушайте бронхиальный шум.
Другим осложнением является экссудативный плеврит). Заболевание возникает внезапно. Характерна острая и колющая боль в груди , локализованная в определенной части. Боль усиливается в верхней точке вдоха, делая невозможным глубокий и свободный вдох. Боль также усиливается, когда вы двигаете грудью, например, когда вы кашляете, чихаете, прыгаете или наклоняетесь. Она исчезает, когда больной задерживает дыхание или ложится на пораженный бок.Экссудативный плеврит возникает как осложнение бактериальной или (реже) вирусной пневмонии.
## Показания к госпитализации
Обычно при пневмонии мы можем оставаться и лечиться дома. Однако бывают ситуации, когда врач направляет больного в стационар. Это происходит при низком кровяном давлении, абсцессе легкого, эмпиеме плевры, воспалительных поражениях, поражающих обе стороны легкого, проблемах с дыханием, печеночной или почечной недостаточности и измененном сознании.
Пневмония у детей нельзя воспринимать легкомысленно. Пневмония у детей развивается практически бессимптомно. Явным симптомом пневмонии у ребенка является только недомогание и одышка. Дети могут заразиться этим опасным заболеванием легких от своих старших братьев и сестер.
Ребенок может заразиться пневмонией от вирусной или бактериальной пневмонии. В зависимости от типа пневмонии лечение состоит либо в приеме антибиотиков, либо в облегчении симптомов заболевания легких.
Препараты для облегчения пневмонии используются для лечения вирусной пневмонии. При вирусной пневмонии вводят преимущественно жаропонижающие, противокашлевые, обезболивающие препараты. Иногда врачи также назначают противовирусные препараты для лечения вирусной пневмонии. При бактериальной пневмонии лечение основано на антибиотиках.
Независимо от того, имеем ли мы дело с вирусной пневмонией или с бактериальной пневмонией, во время лечения пневмонии ребенок должен находиться под наблюдением, так как бывает, что из-за тяжелого течения этой болезни легких иногда лечение пневмонии проводят в условиях стационара.
У детей воспаление поражает также легкие в виде аспирационной пневмонии. Аспирационная пневмония чаще всего поражает детей до 5 лет. При аспирационной пневмонии бактерии и вирусы попадают в легкие по-разному. Легкие могут заразиться из кровотока, пищевода и дыхательных путей.
Факторы, которые подвергают ваши легкие аспирационной пневмонии , включают, например, рефлюкс, судороги, кормление через желудочный зонд и лежание. Что касается симптомов, то аспирационная пневмония также требует консультации с врачом и тщательного сбора анамнеза.
Пневмония у новорожденного, возникающая через несколько часов после рождения, очень опасна для здоровья ребенка и может привести к развитию сепсиса. Это очень серьезное состояние, которое может привести к септическому шоку и смерти. Важно, чтобы новорожденный получал профессиональную медицинскую помощь с самого начала заболевания.
Пневмония, возникающая через семь (или более) дней после рождения, может быть результатом длительной интубации новорожденного, необходимой при некоторых проблемах с дыхательными путями.Бактерии, вызывающие пневмонию у новорожденных, передаются во время родов или через инфекцию в больнице. Риск пневмонии выше у недоношенных детей и новорожденных с дыхательной недостаточностью, которые были интубированы и лечились антибиотиками.
Тестирование на сепсис является наиболее важным этапом лечения неонатальной пневмонии. Кроме того, детям назначают антибиотики с максимально широким спектром действия.
Воспользуйтесь медицинскими услугами без очередей.Запишитесь на прием к специалисту по электронному рецепту и электронному сертификату или на обследование в abcHealth Найти врача.
.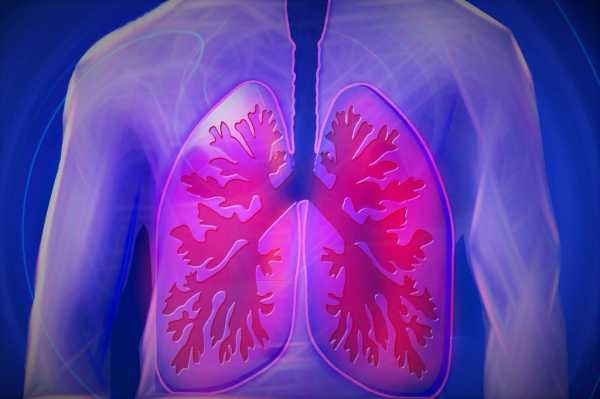 Симптомы бронхита
Симптомы бронхита В большинстве случаев не нужно запускать , чтобы выяснить, что именно вызвало заболевание (какой вирус или бактерия), так как это не влияет на выбор лечения.Для врача достаточно , для медосмотра . Иногда требуется рентген грудной клетки для исключения возможной пневмонии (симптомы сходны с бронхитом, но обычно нарастают лихорадка и кашель, может возникнуть даже одышка). Рекомендации при бронхите:
Бронхит обычно является следствием неблагоприятной погоды и сезонного снижения иммунитета организма. Если это случается до 2 раз в год, не пугайтесь. Однако если он повторяется несколько лет подряд чаще, то, скорее всего, мы имеем дело с хроническим бронхитом или бронхиальной астмой, а они требуют специализированной диагностики и лечения. Чтобы обезопасить себя от рецидивирующего бронхита, следует в первую очередь отказаться от сигарет, избегать пребывания в местах с сильно загрязненным воздухом, не недооценивать инфекции, даже такие, как обычный насморк.
.Риск пневмонии при отсутствии изменений на рентгенограмме органов грудной клетки
Автор: Jędrzej Sarnecki
На основании: Lipsett SC, Monuteaux MC, Bachur RG и др. Отрицательные результаты рентгенографии органов грудной клетки и риск пневмонии. Педиатрия 2018. 142 (3): e20180236.
Пневмонию трудно диагностировать у детей, в том числев в связи с низкой прогностической ценностью отдельных симптомов и недомоганий [1]. По этой причине при подозрении на пневмонию у детей часто проводят рентгенографию грудной клетки, чтобы получить больше данных. Однако, учитывая ограничения этого метода визуализации, к которым относятся невозможность отличить вирусное заболевание от бактериального воспаления, а также возможность отсутствия изменений рентгенологической картины на ранней стадии заболевания, антибиотикотерапия часто назначается, несмотря на отсутствие очагов на рентгенограмме.Чтобы оценить ценность рентгеновских снимков для исключения пневмонии у детей, Lipsett и др. провели 2-летнее проспективное когортное обсервационное исследование.
В исследование были включены 683 ребенка в возрасте от 3 месяцев до 18 лет (медиана: 3,1 года), которым во время посещения отделения неотложной помощи (AED) была проведена рентгенография органов грудной клетки по поводу подозрения на пневмонию. Из исследования исключались дети, получающие антибактериальную терапию, и пациенты с хроническими заболеваниями.
Из 683 набранных пациентов у 457 (72,8%) рентгенограмма грудной клетки была нормальной, у 113 (16,5%) были признаки пневмонии, а у 73 (10,7%) рентгенологические результаты оказались неубедительными. У 44 (8,9%) больных без изменений рентгенологически пневмония была диагностирована на основании клинических симптомов. Кроме этих участников антибактериальная терапия была начата у 42 детей без рентгенологических признаков пневмонии из-за симптомов другой инфекции, чаще среднего отита.Остальные 411 детей с отсутствием инфекционных поражений на рентгенограмме грудной клетки выписаны из травмпункта без диагноза пневмония, антибиотики им не назначались. В течение 2-недельного наблюдения у 5 пациентов в этой подгруппе участников исследования была диагностирована пневмония (отрицательная прогностическая ценность рентгенографии грудной клетки в диагностике пневмонии: 98,8%; 95% ДИ: 97-99,6%).
Как резюмируют авторы публикации, исследование показывает высокую отрицательную прогностическую ценность рентгенографии грудной клетки в диагностике пневмонии у детей.Отсутствие рентгенологически выявляемых пневмоний при низкой подозрении на заболевание на основании клинической симптоматики позволяет исключить пневмонию у большинства больных и избежать антибактериальной терапии.
[1] Шах С. Н., Бачур Р. Г., Симел Д. Л. и др. Есть ли у этого ребенка пневмония?: Систематический обзор рационального клинического обследования. JAMA 2017, 318 (5): 462-471.
.