2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
(лат. distalis)
расположенный дальше от центра или срединной линии тела.
Источник: Медицинская энциклопедия на Gufo.me
Низкое онкотическое давление: либо неспособность синтезировать альбумин (как при недоедании или печень заболевание) или повышенная потеря альбумина (через почки или местная утечка из-за изменения капиллярная проницаемость).
Повышенное гидростатическое давление: передается обратно от уровня сердца (справа сердечная недостаточность), печень (портальная гипертензия), локальная венозная недостаточность (например, венозная клапанная доходность с нарушением притока крови обратно к сердцу с ног), лимфатическая обструкция (например, забрюшинная аденопатия, вторичная по отношению к злокачественной опухоли), или ожирение (которое может нарушать как венозный, так и лимфатический дренаж).
Поймите, что все проблемы с «циркуляцией» не одинаковы. Нарушения кровоснабжения (артериальный) и отток (венозный) имеет различные связанные признаки и симптомы в зависимости от их патофизиология (см. выше). Отек обычно ассоциируется с венозным недостаточность, проблема возврата крови.Это расстройство имеет тенденцию ухудшаться, когда ноги разрешается в течение продолжительных периодов времени ниже уровня сердца (например, ближе к концу день, если у пациента был standinag в течение длительных периодов времени). Жидкость накапливается преимущественно в большинстве дистальные аспекты ноги и продвижение к колену, поскольку процесс ухудшается.Артериальная недостаточность, с другой рука, редко вызывает отеки, что имеет смысл, так как проблема заключается в доставке крови к конечность, а не отдача от нее. В некоторых случаях условия могут сосуществовать.
Может быть трудно обнаружить небольшое количество жидкости.Оглянись вокруг лодыжек, как жидкость вызовет потерю обычно отчетливых появляющихся краев кости. Точно так же жидкость воля имеют тенденцию «заполнять» промежутки между сухожилиями разгибателей на верхней части стопы, заставляя их кажутся менее определенными. Если вы не уверены, присутствует ли жидкость, нажмите на область для несколько секунд, отпустите, а затем осторожно потрите пальцем по тому же месту, чувствуя наличие «Дивот», именуемый точечной коркой.Много говорится о появлении язвенного отека некоторые болезненные состояния и несоответствие другим; Тем не менее, фактическая важность этого различие вероятно, более чем заявлено. Также обратите внимание на проксимальную степень отека и, если он присутствует к одинаковая степень в обеих ногах. Отек может быть рассеянным, охватывая все окружающие ткань симметрично, как это часто бывает при расстройствах с низким онкотическим или повышенным гидростатический давление.Однако, если есть местный воспалительный процесс, который может произойти с целлюлит, область отека может быть довольно очаговым. Существует очень субъективная шкала для оценки отека, которая колеблется от «след на лодыжках» до «4+ до уровня колен». После обследования многих пациентов, Вы будете развить чувство, что это много, а что нет.
Для получения дополнительной информации см .: Digitial DDx: Edema
Отек также может быть определен количественно путем оценки глубины в миллиметрах «пятна», оставшегося после приложения постоянного давления на кожу, наилучшим образом выполненного в области большеберцовой кости. Сравнение различных способов количественного определения отека демонстрируется здесь:
Нормальный
Отек 2+ - простирающийся выше лодыжки
4+ отек - расширение до верхней голени
| 1+ | Минимальный | Едва заметное впечатление | 2мм |
|---|---|---|---|
| 2+ | Слабый | Незначительный отступ | 4мм |
| 3+ | Умеренный | Более глубокий отступ | 6мм |
| 4+ | Тяжелый | Очень глубокий отступ | 8мм |
| * Изменение веса Очень полезно Клинически для оценки общего Объем тела и воздействие диуретиков * | |||
лимфедема левой ноги
,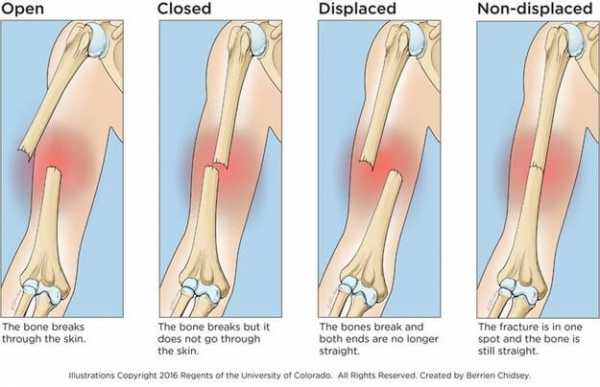 Травма верхней конечности обычно включает перелом плеча или головки плечевой кости, вывих плечевой кости, перелом плечевого стержня, перелом локтя, лучевые и локтевые переломы и переломы запястья или кисти руки.Поскольку человек, попавший в автомобильную аварию, часто берет себя в руки, он ломает одну или несколько костей в верхней конечности, когда силы проталкиваются в руку от автомобильной аварии и «отдают» где-то по ходу верхней конечности. Травмы верхних конечностей также могут включать растяжения связок и травмы нерва, такие как синдром запястного канала. Синдром запястного канала возникает, когда срединный нерв попадает в запястный канал запястья из-за повторяющейся травмы или внезапной травмы, которая повреждает запястный канал и вызывает поражение нерва.Травма нижних конечностей может быть любой: перелом таза, перелом бедра, перелом надколенника, перелом голени и малоберцовой кости, перелом лодыжки или перелом стопы. Также могут быть вывихи надколенника и бедра. Большая часть этих травм вызвана автомобильными авариями. Сила несчастного случая может привести к тому, что нога скрепится в пространстве для ног автомобиля, что приведет к переломам длинных костей, бедра или таза. Колено может быть там, где возникает сила, приводя к таким вещам, как «колено приборной панели» или даже перелом надколенника.Переломы могут быть смещены или не смещены в зависимости от травмы. Смещенные переломы являются более серьезными, потому что костные сегменты перелома находятся не в правильном положении. Они должны быть исправлены путем внешнего или внутреннего сокращения (в операционной). Неразмещенные переломы легче ремонтировать, но все же может потребоваться хирургическое вмешательство для внутренней фиксации перелома с помощью пластин, винтов или стержней, среди прочих вариантов. Причины переломов конечностей Переломы конечностей являются распространенными переломами, которые могут быть вызваны любым количеством опасных состояний.Они происходят из-за следующих условий:
Травма верхней конечности обычно включает перелом плеча или головки плечевой кости, вывих плечевой кости, перелом плечевого стержня, перелом локтя, лучевые и локтевые переломы и переломы запястья или кисти руки.Поскольку человек, попавший в автомобильную аварию, часто берет себя в руки, он ломает одну или несколько костей в верхней конечности, когда силы проталкиваются в руку от автомобильной аварии и «отдают» где-то по ходу верхней конечности. Травмы верхних конечностей также могут включать растяжения связок и травмы нерва, такие как синдром запястного канала. Синдром запястного канала возникает, когда срединный нерв попадает в запястный канал запястья из-за повторяющейся травмы или внезапной травмы, которая повреждает запястный канал и вызывает поражение нерва.Травма нижних конечностей может быть любой: перелом таза, перелом бедра, перелом надколенника, перелом голени и малоберцовой кости, перелом лодыжки или перелом стопы. Также могут быть вывихи надколенника и бедра. Большая часть этих травм вызвана автомобильными авариями. Сила несчастного случая может привести к тому, что нога скрепится в пространстве для ног автомобиля, что приведет к переломам длинных костей, бедра или таза. Колено может быть там, где возникает сила, приводя к таким вещам, как «колено приборной панели» или даже перелом надколенника.Переломы могут быть смещены или не смещены в зависимости от травмы. Смещенные переломы являются более серьезными, потому что костные сегменты перелома находятся не в правильном положении. Они должны быть исправлены путем внешнего или внутреннего сокращения (в операционной). Неразмещенные переломы легче ремонтировать, но все же может потребоваться хирургическое вмешательство для внутренней фиксации перелома с помощью пластин, винтов или стержней, среди прочих вариантов. Причины переломов конечностей Переломы конечностей являются распространенными переломами, которые могут быть вызваны любым количеством опасных состояний.Они происходят из-за следующих условий:  Диагностика травм конечностей включает в себя сначала рентгенологическое исследование простой пленки на пораженном участке для выявления переломов. Большинство переломов легко увидеть на рентгеновской пленке. В ситуациях, когда ожидается перелом, но он не виден на простой пленке, компьютерная томография или МРТ-сканирование могут внимательно посмотреть на кость, чтобы можно было увидеть переломы без смещения. МРТ имеет дополнительное преимущество, заключающееся в возможности показать любое повреждение мягких тканей или гематомы от травмы.Если есть подозрение на повреждение нерва, врач может использовать электромиограмму для проверки нервной функции мышц, дистальных по отношению к травме. Можно провести тест на стимуляцию нерва, чтобы определить, не сломался ли перелом или другое повреждение нерва. Ультразвуковая допплерография может оценить импульсы, дистальные к травме, чтобы определить, был ли поврежден артериальный кровоток. Этот вид травмы требует неотложной хирургии для восстановления кровообращения в пораженной руке или ноге. Лечение травм конечностей Оказание первой помощи и окончательное лечение переломов конечностей.Первая помощь при травмах конечностей включает следующее:
Диагностика травм конечностей включает в себя сначала рентгенологическое исследование простой пленки на пораженном участке для выявления переломов. Большинство переломов легко увидеть на рентгеновской пленке. В ситуациях, когда ожидается перелом, но он не виден на простой пленке, компьютерная томография или МРТ-сканирование могут внимательно посмотреть на кость, чтобы можно было увидеть переломы без смещения. МРТ имеет дополнительное преимущество, заключающееся в возможности показать любое повреждение мягких тканей или гематомы от травмы.Если есть подозрение на повреждение нерва, врач может использовать электромиограмму для проверки нервной функции мышц, дистальных по отношению к травме. Можно провести тест на стимуляцию нерва, чтобы определить, не сломался ли перелом или другое повреждение нерва. Ультразвуковая допплерография может оценить импульсы, дистальные к травме, чтобы определить, был ли поврежден артериальный кровоток. Этот вид травмы требует неотложной хирургии для восстановления кровообращения в пораженной руке или ноге. Лечение травм конечностей Оказание первой помощи и окончательное лечение переломов конечностей.Первая помощь при травмах конечностей включает следующее: При выявлении травм верхней и нижней конечности обязательно примите меры для немедленной терапии и необходимого лечения. Если вы или ваш близкий человек получили травму конечности в результате халатности другого лица и хотели бы обсудить ваши юридические возможности с опытным адвокатом по травмам в Сакраменто, свяжитесь с нами через Интернет или позвоните нам по номеру 916.921.6400, чтобы настроить БЕСПЛАТНУЮ консультацию.
Дистальные дистрофии, или DDs, вызваны многими различными генетическими дефектами, не все из которых еще известны. Кроме того, некоторые ДД получили разные названия на основе различных симптомов, но на самом деле могут быть вызваны дефектами одного и того же гена.
Ваша собственная форма DD может или не может вписаться в одну из этих категорий.Многие из этих заболеваний могут варьироваться от одного человека к другому, и в некоторых случаях исследователи все еще находятся в процессе выяснения, какие симптомы связаны с конкретными генетическими дефектами.
Это расстройство было связано с хромосомой 5 в той же области, что и ген, который дефектен при МД типа конечности 1А. Симптомы появляются в возрасте от 35 до 60 лет и включают слабость рук, ног или голоса.Трудность в глотании может быть особенностью.
Финская мышечная дистрофия (также называемая MD большеберцовой кости) характеризуется слабостью, начинающейся после 40 лет в нижних конечностях (особенно в мышцах голени, кости голени) и медленно прогрессирующей в верхние конечности и мышцы туловища. Сердечные проблемы могут быть особенностью. Эта дистальная миопатия возникает в результате мутаций в белке титина , который играет роль в структуре мышечных волокон и формировании сил.
Финская мышечная дистрофия, которая обычно затрагивает только людей финского происхождения, может быть тяжелой или доброкачественной. Те, у кого только один дефектный ген, испытывают слабую слабость мышц голени (передняя часть икры) спустя некоторое время после 40 лет. Те, у кого два дефектных гена, имеют прогрессирующую слабость, начиная с детства, и могут потерять способность ходить к 30 годам.
Это расстройство начинается с детства до 25 лет. Слабость впервые наблюдается в мышцах ног и шеи и постепенно прогрессирует, включая мышцы верхней части ног, рук и больше мышц шеи.
Дистальная миопатия Гоуэрса-Лейнга возникает в результате мутаций в гене MYH7, который предписывает тяжелой цепи миозина 7 , белку, который участвует в сокращении мышц.
HIBM1 обычно начинается в возрасте от 25 до 40 лет, сначала затрагивая мышцы, которые поднимают переднюю часть стопы и мышцы бедра. Другие мышцы могут быть затронуты позже. Под микроскопом мышечные клетки показывают телец включения , которые представляют собой аномальные скопления клеточного материала; и вакуолей , которые представляют собой клеточные пузырьки.Причина неизвестна.
Это расстройство включает слабость, которая начинается в нижних конечностях, особенно в икроножных мышцах. Это может прогрессировать и к другим мышцам. Симптомы обычно начинаются в возрасте от 15 до 30 лет.
Генетические дефекты, которые вызывают миопатию Миёси, находятся в гене белка дисферлина. Дефекты в гене дисферлина также могут вызвать мышечную дистрофию 2B поясничного пояса, что приводит к мышечной слабости в области бедер и плеч и вокруг них.У людей с одинаковым генетическим дефектом в генах дисферлина может быть любое заболевание, и неизвестно, что определяет характер симптомов у человека.
Обычно встречается в семьях японского происхождения, этот ДД имеет симптомы, которые начинаются в возрасте от 20 до 40 лет. Мышцы передней части голени (те, что находятся в передней части ноги), как правило, поражаются первыми, но болезнь может прогрессировать, затрагивая верхнюю часть руки и мышцы ног и шеи. Мышцы четырехглавой мышцы (в бедре) имеют тенденцию оставаться сильными.
Заболевание вызвано дефектами гена GNE, того же самого гена, который лежит в основе одной из форм наследственного миозита тела включения (HIBM2). (Это состояние также называется миопатия инклюзивного тела.)
Белок GNE, происходящий из этого гена, модифицирует соединения на клеточных поверхностях таким образом, который необходим клеткам для передачи сигналов друг другу и прилипания друг к другу.
Болезнь VCP вызвана мутацией в гене, называемом белок, содержащий валозин (VCP или p97).При мутации гена VCP деление клеток и функция митохондрий нарушаются, что приводит к нескольким возможным симптомам и нарушениям.
Болезнь VCP является аутосомно-доминантной и в основном проявляется как IBMPFD, которая идентифицирует три первичных расстройства, первоначально связанных с заболеванием: миопатия инклюзионного тела, костная болезнь Педжета и лобно-височная деменция. Человек с IBMPFD может иметь одно, два или все эти расстройства.
В настоящее время установлена генетическая связь между мутацией VCP и более распространенными расстройствами, такими как БАС, болезнь Паркинсона и CMT.Для получения дополнительной информации перейдите на www.curevcp.org.
Эта форма дистальной мышечной дистрофии обычно начинается в возрасте от 40 до 50 лет. В первую очередь поражаются верхние конечности, затем нижние. Степень мышечной слабости может варьироваться от легкой до тяжелой. Причина остается неизвестной.