2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Повышенные лейкоциты в крови (син. лейкоцитоз) – отклонение, которое может встречаться как у взрослого, так и у ребенка. Подобное состояние характеризуется возрастанием уровня всех подтипов белых кровяных телец в главной биологической жидкости человека, что можно обнаружить только после сдачи крови.
В подавляющем большинстве случаев провокаторами являются патологические состояния, например, онкология, инфекционные недуги, аутоиммунные болезни, эндокринные патологии, а иногда и воздействие физиологических причин.
Когда лейкоциты повышены – это отражается на общем состоянии здоровья человека, но проблема заключается в том, что характерные признаки могут остаться незамеченными, поскольку на первый план выходит симптоматика базового расстройства.
Количество белых кровяных телец обнаруживается только во время лабораторных изучений крови. Однако, чтобы найти причину, могут потребоваться инструментальные процедуры.
Быстро понизить содержание лейкоцитов можно при помощи консервативных терапевтических методик: прием лекарств, соблюдение диеты и применение рецептов народной медицины. Но такое лечение будет бессмысленным, если не устранить базовый недуг.
Про повышенное содержание лейкоцитов в крови или лейкоцитоз говорят в тех случаях, когда их концентрация в значительной степени отличается от допустимых значений. Стоит отметить, что норма, в свою очередь, диктуется половой принадлежностью и возрастной категорией.
|
Возраст |
Норма (х 10^9/л) |
|
Новорожденные |
7-32 |
|
Дети до года |
6-18.5 |
|
1-2 года |
5-17 |
|
С 2 до 6 лет |
5-16.5 |
|
От 6 до 15 лет |
4.5-13.5 |
|
Подростки (16-21 год) |
4.5-11 |
|
Мужчины среднего возраста |
4.2-9 |
|
Женщины среднего возраста |
4-10.5 |
|
Мужчины преклонных лет |
3-8.5 |
|
Женщины преклонных лет |
3.7-9 |
Белые кровяные тельца – это собирательное понятие, которое включает в себя несколько подтипов лейкоцитов:
Повышение каждого из таких веществ имеет собственные причины. Например, нейтрофилез провоцируют:
Источники моноцитоза:
Высокие базофилы в крови у взрослого могут наблюдаться на фоне:
Эозинофилия зачастую является следствием:
На формирование лимфоцитоза влияет:
Повышение лейкоцитов в крови причины:
Однако повышенный уровень таких веществ далеко не всегда связан с протеканием тяжелых заболеваний или патологических процессов. Нередко провокаторами становятся безобидные источники.
Таким образом, высокие лейкоциты также могут возникать на фоне:
Вполне нормальным явлением считается повышенное количество лейкоцитов у новорожденных.
Виды лейкоцитов
Лейкоцитоз имеет собственные клинические проявления, однако, они неспецифичны и могут быть слабовыраженными. Более того, они зачастую остаются незамеченными из-за того, что на первое место выходят симптомы базового заболевания.
На то, что лейкоциты в крови повышены, могут указывать:
Такие симптомы могут возникнуть как у взрослого, так и у ребенка, но во втором случае степень их выраженности может быть намного сильнее.
На то, что повышены лейкоциты, может указать общеклинический анализ крови. Для диагностического теста нужен биологический материал, взятый из пальца или из вены. Чтобы гематолог правильно расшифровал результаты, пациентам следует соблюдать несколько правил подготовки.
Подготовительные мероприятия включают в себя:
Стоит отметить, что представительницы женского пола не проходят такое исследование во время протекания менструации.
Чтобы выяснить причину того, что повышены лейкоциты в крови, понадобится комплексное лабораторно-инструментальное обследование организма. Такая программа диагностирования подбирается в индивидуальном порядке для каждого пациента.
Общими мерами диагностики выступают:
Дополнительно показано прохождение развернутых лабораторных исследований, специфических инструментальных процедур и консультаций у специалистов из других сфер медицины.
В полной мере снизить лейкоциты в крови представляется возможным только по мере излечения основного патологического первоисточника, при этом лечение будет сугубо индивидуальным.
За короткое время уменьшить концентрацию белых кровяных телец можно при помощи медикаментов, а именно:
Также очень важным является соблюдение специального рациона.
Пациентам рекомендуют отказаться от:
Понизить количество лейкоцитов в крови также можно при помощи рецептов народной медицины, но использовать их следует только после предварительной консультации с лечащим врачом.
В домашних условиях разрешается применять:
В некоторых случаях медики обращаются к такой процедуре, как лейкаферез – процесс очищения организма от излишков лейкоцитов при помощи сепаратора клеток крови.
Чтобы не допустить повышение лейкоцитов в крови, не существует специфических мероприятий. Это означает, что людям нужно лишь соблюдать несколько общих несложных рекомендаций, среди которых:
Прогноз лейкоцитоза зависит от того патологического состояния, которое спровоцировало повышенный уровень лейкоцитов в крови. В любом случае игнорирование симптомов и полное отсутствие терапии чревато тем, что могут сформироваться осложнения и последствия базовой болезни.
Лейкоциты, также известные как лейкоциты, являются центральной частью иммунной системы. Они помогают защитить организм от посторонних веществ, микробов и инфекционных заболеваний.
Эти клетки производятся или хранятся в различных местах по всему телу, включая тимус, селезенку, лимфатические узлы и костный мозг.
Высокий уровень лейкоцитов свидетельствует о том, что организм пытается бороться с инфекцией.
Лейкоциты перемещаются по всему телу, перемещаясь между органами и узлами и отслеживая любые потенциально проблемные микробы или инфекции.
В моче обычно обнаруживаются только очень низкие уровни лейкоцитов, если таковые имеются. Высокое содержание лейкоцитов в моче может указывать на инфекцию или другие воспалительные проблемы со здоровьем.
В этой статье будут рассмотрены пять основных причин лейкоцитов в моче.
Лейкоциты могут появляться в моче по разным причинам.
Инфекция мочевыводящих путей (ИМП) является частой причиной лейкоцитов в моче.
ИМП может поражать любую часть мочевой системы, включая мочевой пузырь, мочеиспускательный канал и почки. Нижние мочевые пути - и особенно мочевой пузырь и уретра - являются частыми местами для инфекции.
ИМП обычно происходит, когда бактерии попадают в мочевыводящие пути через мочеиспускательный канал. Затем они размножаются в мочевом пузыре.
У женщин риск ИМП выше, чем у мужчин. Примерно 50–60 процентов женщин в какой-то момент испытывают ИМП.
Если ИМП происходит в мочевом пузыре и человек не обращается за лечением, инфекция может распространиться на мочеточники и почки. Это может стать серьезным.
Большое количество лейкоцитов иногда может указывать на камни в почках.
Низкие уровни растворенных минералов и солей обычно присутствуют в моче. У тех, кто имеет высокий уровень этих веществ в моче, могут развиться камни в почках.
Симптомы включают:
Если камни в почках попадают в мочеточники, они могут нарушить отток мочи.Если происходит закупорка, бактерии могут накапливаться, и может развиться инфекция.
Количество лейкоцитов в моче может увеличиться при наличии инфекции почек.
Инфекции почек часто начинаются в нижних мочевых путях, но распространяются на почки. Иногда бактерии из других частей тела попадают в почки через кровоток.
Существует большая вероятность развития инфекции почек, если человек:
Если в мочевой системе развивается закупорка, это может привести к:
Обструкция может возникнуть в результате травмы травмы, камни в почках, опухоли или другие посторонние материалы.
Задержка в моче может вызвать ослабление мочевого пузыря, затрудняя опорожнение.
Если моча накапливается в мочевом пузыре, присутствие бактерий увеличивает риск инфекции.
Это может поднять уровень лейкоцитов в моче.
Это лишь некоторые из распространенных причин, но есть и другие. Следующее может также вызвать повышение уровня лейкоцитов в моче:
Лейкоциты в моче вызывают различные симптомы у разных людей, но есть несколько симптомов или признаков, которые предполагают, что лейкоциты могут присутствовать в моче.
Одним из наиболее заметных признаков является мутная или дурно пахнущая моча. Другие признаки включают частое мочеиспускание, боль или ощущение жжения при мочеиспускании или наличие крови в моче.
Другие симптомы включают в себя:
Люди, которые замечают любое из вышеперечисленного Симптомы следует обратиться к врачу для дальнейшего обследования.
Анализ мочи (анализ мочи) используется для проверки мочи на наличие отклонений от нормы и может быть достаточным для выявления любых проблем.
Люди, которые подозревают лейкоциты в моче, предоставляют образец мочи, который их врач может анализировать тремя способами: визуальный осмотр, тест с помощью щупа и микроскопический анализ.
Общий анализ мочи - первый этап тестирования.
Если в моче присутствует кровь или другие вещества, врач может провести дополнительные анализы, чтобы определить причину проблемы.
Проблемой может быть любое из перечисленных выше состояний или более серьезное неинфекционное заболевание, такое как заболевание крови, аутоиммунное заболевание или рак.При необходимости врач назначит дополнительные анализы.
Возможно наличие лейкоцитов в моче без бактериальной инфекции. Стерильная пиурия означает постоянное присутствие лейкоцитов в моче, когда при лабораторном исследовании не обнаружено бактерий.
Согласно , Медицинский журнал Новой Англии , 13,9 процента женщин и 2,6 процента мужчин страдают этим заболеванием. Определенные заболевания, передающиеся половым путем, вирусные или грибковые инфекции или даже туберкулез могут вызвать стерильную пиурию.
Правильный диагноз жизненно важен для определения пути лечения.
Лечение лейкоцитов в моче зависит от причины и наличия инфекции. При некоторых состояниях, таких как бактериальная ИМП, антибиотикотерапия относительно быстро вылечит инфекцию.
Для более серьезных инфекций или тех, которые не могут быть легко устранены, может потребоваться более глубокое медицинское лечение. В некоторых случаях может потребоваться госпитализация.
Изменения в образе жизни могут помочь уменьшить симптомы некоторых состояний, которые вызывают лейкоциты в мочу.
К ним относятся:
Прием ацетаминофена, ибупрофена или рецептурных лекарств также может помочь облегчить боль в мочевой системе.
Пятью основными категориями лейкоцитов у млекопитающих являются: нейтрофилы, эозинофилы, базофилы, лимфоциты и моноциты. Первые три вместе называются гранулоцитов , потому что они содержат гранулы в своей цитоплазме, а последние два вместе называются мононуклеарных клеток по отношению к своим круглым ядрам. Эти собирательные термины вводят в заблуждение, поскольку некоторые гранулоциты имеют едва заметные гранулы, а большинство моноцитов не имеют круглых ядер.Гранулоциты большинства млекопитающих классифицируются как нейтрофилы, эозинофилы и базофилы на основе реакции их специфических гранул с красителями в полихромных пятнах крови, называемых пятнами Романовского.
Прототипом для классификации гранулоцитов являются люди, у которых гранулы нейтрофилов маленькие и розовые со слабым сродством к лазурным комплексам, гранулы базофилов темно-фиолетовые из-за сильного сродства к лазурным комплексам, а эозинофилы интенсивно оранжевые из-за сильного связывания эозина.Классификация гранулоцитов у видов животных основана частично на гомологии внешнего вида для гранулоцитов человека и частично на демонстрации гомологии содержания и функции фермента.
Есть много различий, некоторые тонкие и некоторые очевидные, между видами и внутри видов.
Синонимы : Полиморфноядерный элемент (PMN), сегментированные нейтрофилы
Нейтрофил верблюда и эозинофил
Сегментированный нейтрофил, или гетерофил у птиц, рептилий и некоторых млекопитающих, является преобладающим гранулоцитом.У многих видов это преобладающий лейкоцит в здоровье. В здоровом состоянии обычно только зрелые нейтрофилы выделяются из костного мозга для циркуляции в крови. Поскольку зрелые нейтрофилы в прототипной крови человека имеют ядра, которые сегментированы в доли конденсированного хроматина, соединенных филаментами, зрелые нейтрофилы называются сегментированными нейтрофилами («сегсы» или «гайки»). Зрелые нейтрофилы многих видов животных не имеют четкого расположения лепестков и филаментов (они имеют сжатые ядра или неправильные / изогнутые контуры ядер), тем не менее, их также называют сегментированными нейтрофилами.Нейтрофилы являются частью врожденной иммунной системы и являются первой линией (и необходимой для) защиты от бактериальных патогенов. Нейтрофилы имеют короткий период полураспада - они сохраняются только в течение 10-15 часов после их попадания в периферическую кровь (Carakostas et al 1981). При анализе крови мы отбираем только пробу циркулирующего нейтрофильного пула, а не маргинальный или резервный пул в костном мозге. У большинства видов, кроме кошек, соотношение циркулирующего к маргинальному пулу составляет 1: 1 (Carakostas et al 1981) (у лошадей оно оценивается в 3: 1).Высвобождение нейтрофилов из маргинального пула происходит в ответ на кортикостероиды (эндогенные или экзогенные), которые подавляют молекулы адгезии, ответственные за маргинализацию (или патрулирование эндотелия посредством селекции, опосредованной селектином) и могут удвоить количество зрелых нейтрофилов (так называется «стресс-лейкограмма»).
Нормальные нейтрофилы разных видов
У некоторых животных незрелые нейтрофилы можно увидеть в периферической крови, и их наличие называется , левый сдвиг, , .Наличие увеличенного числа незрелых нейтрофилов (т.е. выше установленного референтного интервала для этого вида) обычно указывает на реакцию на воспалительные цитокины и воспалительную лейкограмму. Наиболее распространенный тип незрелых нейтрофилов, обнаруживаемых в крови, - это нейтрофил с полосой , , , который на одну стадию менее зрелый, чем сегментированный нейтрофил. Ленточные нейтрофилы отличаются от зрелых нейтрофилов формой их ядра, в котором отсутствует четкая сегментация (сегмент определяется как сужение> 50% по ширине ядра) и нерегулярный контур зрелого нейтрофила.В некоторых ситуациях высвобождаются стадии, предшествующие полосам (например, метамиелоциты; см. Ниже). Сдвиг влево обычно (но не всегда) сопровождается токсическими изменениями (токсические изменения могут не наблюдаться, если наблюдается умеренный сдвиг влево или только высвобождение незрелых клеток из костного мозга без ускоренного созревания). Однако незрелые нейтрофилы могут также преждевременно высвобождаться при заболеваниях костного мозга, таких как лейкемия или тяжелые повреждения костного мозга (незрелые нейтрофилы обычно также не токсичны в этих условиях).
Незрелый нейтрофил по сравнению с моноцитом у собаки с дегенеративным левым сдвигом
Предшественники нейтрофилов из мазка крови коровы с сильным воспалением.
Незрелые нейтрофилы классифицируются в зависимости от стадии их созревания. Самым ранним идентифицируемым специфическим предшественником нейтрофилов является миелоцитов , который дифференцируется в метамиелоцитов , затем в полосный нейтрофил и, наконец, в зрелый сегментированный нейтрофил.Только миелоцит способен к делению - все более зрелые стадии (метамиелоцит, полоса, сегментированный нейтрофил) не способны к делению (постмитотический). Основным критерием дифференциации незрелых нейтрофилов друг от друга является форма их ядра, которая начинает отступать или сжиматься по мере созревания клетки. Миелоцит имеет круглое ядро, метамиелоцит имеет ядро в форме зубца или фасоли, а полоса имеет ядро в форме подковы или параллельной стороны (для составленного изображения незрелых нейтрофилов, пожалуйста, обратитесь к левому сдвигу или токсическому изменению страницы).Важно различать незрелые нейтрофилы и моноциты, особенно у собак, где эти клетки могут напоминать друг друга (см. Моноцит ниже). Это достигается путем рассмотрения всех особенностей клетки (ядерный хроматин, ядерная форма, расположение ядра в клетке, цвет цитоплазмы, цитоплазматические границы, наличие или отсутствие вакуолей и гранул) совместно (см. Изображение справа).
При выполнении дифференциального подсчета клеток мы классифицируем нейтрофилы в «сегментированную» категорию, если ядро имеет области, которые явно сужены (более 50% ширины ядра) или имеют боковые выпячивания, приводящие к нерегулярным краям ядра.Клетка с ядерными краями, гладкими и параллельными (или почти параллельными), является «полосным» нейтрофилом и должна учитываться как таковая. Более незрелые стадии классифицируются по их ядерной форме, как описано выше. Обратите внимание, что клетки между этими четко определенными стадиями всегда будут видны в крови. В этих условиях рассматриваемая ячейка будет отнесена к более зрелой категории, то есть ячейка с ядерными особенностями на полпути между полосой и сегментированным нейтрофилом будет называться сегментированным нейтрофилом.Более незрелые нейтрофилы можно считать отдельно как их конкретные категории или сгруппировать как «полосные» нейтрофилы. В Корнелльском университете все незрелые нейтрофилы (полосовые нейтрофилы, метамиелоциты и миелоциты) сгруппированы в категорию «полос» нашего дифференциального числа клеток. Используя приведенное выше изображение в качестве примера, клетки B-D будут считаться «полосами», а только клетка A будет считаться «сегментированным» нейтрофилом. Однако, если мы наблюдаем стадии, которые являются менее зрелыми, чем полосовой нейтрофил (метамиелоцит или миелоцит), мы предоставляем эту информацию в результатах (например,грамм. левый сдвиг распространяется на миелоциты). Наличие этих более незрелых стадий обычно указывает на более сильное воспаление, чем наличие одних только полосных нейтрофилов.
Видовая вариация эозинофилов
Эозинофильные гранулы у большинства животных оранжевые, но всегда есть исключения, особенно в экзотике. Гранулы у эозинофилов игуан и некоторых птиц на самом деле бледно-голубые. В целом, ядра зрелых эозинофилов короче и менее сегментированы, чем ядра нейтрофилов, а цитоплазма, если она видна, бледно-голубая.Существуют заметные различия видов в отношении количества, размера и формы гранул эозинофилов.
Наиболее частое внутривидовое изменение обнаружено у эозинофилов собак. Заметное изменение размера, количества и формы гранул происходит внутри и между особями любой породы. Конкретный и предсказуемый морфологический вариант эозинофилов встречается у борзых, других борзых (например, уиппов, оленей) и у некоторых золотистых ретриверов. Эозинофилы в этих породах лишены видимых гранул и выглядят как клетки со слегка сегментированными ядрами, серой цитоплазмой и вакуолями.Их иногда принимают за токсичные нейтрофилы или моноциты и называют «вакуолизированными» или «серыми» эозинофилами (см. Репрезентативные изображения этих эозинофилов в галерее крови собаки под гематологическим альбомом). На гематологическом анализаторе ADVIA они перемещаются в ворота моноцитов (содержат меньше пероксидазы, чем нейтрофилы или нормальные гранулированные эозинофилы).
Базофилы разных видов
Прототипические базофилы крови человека заполнены мелкими круглыми темно-фиолетовыми гранулами.Подобные базофилы встречаются у лошадей, верблюдов и жвачных животных. Эти клетки содержат много мелких глубоких пурпурных гранул, которые затеняют ядро во многих клетках. Некоторые базофилы имеют мало гранул, что, вероятно, является результатом дегрануляции в образце. Низкое количество базофилов обычно встречается в крови здорового рогатого скота и лошадей, но меньше - у верблюдов.
Собачьи базофилы трудно распознать, поскольку многие из них не имеют легко видимых гранул. Это потому, что гранулы бледно-лавандовые, а не фиолетовые.Основными отличительными признаками собачьих базофилов являются длинное и сложенное ядро, описанное как «лентообразный», и необычный оттенок цитоплазмы от серого до лавандового. Некоторые базофилы содержат несколько явных светло-фиолетовых гранул (гранулы легче увидеть в разорванных клетках). Базофилы редки в крови здоровых собак. Кошачьи базофилы упакованы маленькими, слегка овальными гранулами, которые бледно-лавандовые, а не темно-фиолетовые. Ядро во многих, по-видимому, имеет вакуоли, которые на самом деле представляют собой гранулы, лежащие поверх хроматина.Базофилы редки в крови здоровых кошек.
Вариабельность бычьих лимфоцитов
Лимфоциты разных видов
Большинство из лимфоцитов , которые циркулируют у здоровых собак, кошек, верблюдов и лошадей, представляют собой маленькие (зрелые) клетки с круглыми ядрами с гладким плотным хроматином и небольшим ободком светло-синей цитоплазмы. Хроматин настолько плотный, потому что это в основном гетерохроматин (клетка не активно транскрибирует ДНК).Лимфоциты следует отличать от ядросодержащих эритроцитов (см. Ниже). Некоторые лимфоциты у всех видов могут иметь повышенное количество цитоплазмы от светло-голубого до бесцветного. Они не называются реактивными, а просто считаются нормальными «вариантами». Некоторые лимфоциты немного больше по размеру и имеют более тонкий и слабый образец хроматина. Лимфоциты, обнаруживаемые в крови нормальных жвачных животных, имеют различную внешность. Многие из них являются промежуточными лимфоцитами со слабо комкованным хроматином и довольно обильной цитоплазмой.Не все лимфоциты в мазках крови округлые. Некоторые из них искажаются в другие формы механическими силами, действующими на них во время смазывания, а некоторые формируются при контакте с эритроцитами. Мы обычно измеряем лимфоциты по размеру ядра по отношению к нейтрофилам (которые имеют одинаковый размер у разных видов), как показано в таблице ниже. Кроме того, нормальные лимфоциты необходимо дифференцировать с ядросодержащими эритроцитами, реактивными лимфоцитами и опухолевыми клетками (которые могут быть миелоидными или лимфоидными). Более подробная информация об этом приведена ниже.
| Размер лимфоцитов | Размер ядра по отношению к нейтрофилу |
| Малый | Ядро лимфоцита может поместиться внутри нейтрофилов |
| Средний | Ядро лимфоцита того же размера, что и нейтрофил |
| Большой | Нейтрофил может поместиться внутри ядра. |
Другие лимфоциты, которые можно увидеть в крови:
nRBC против лимфоцитов
nRBC очень поздней стадии, такие как metarubricyte , отличаются от лимфоцитов по их полихроматофильной цитоплазме и пикнотическим ядрам.Более ранние стадии, такие как базофильный рубрицит , , хотя и представляют большую проблему, имеют более глубокую синюю цитоплазму и более грубую конденсированную структуру хроматина по сравнению с лимфоцитом.
Общий контекст мазка также может быть учтен в; например, nRBCs будет , ожидается, что будет сопровождаться выраженной полихромазией (регенеративный ответ). Это не относится к верблюдам и кошкам, где nRBC часто встречается в крови в различных ситуациях, а не только при регенеративных анемиях.
Важно отличать крупные реактивные от опухолевых кроветворных клеток («бласты»). Последние не наблюдаются у нормальных животных, но только у животных с гематопоэтической неоплазией (острый лейкоз, лимфома с лейкозной фазой или редко при миелодиспластическом синдроме). Обратите внимание, что дифференцировать реактивные лимфоциты от лейкозных «бластов» может быть очень трудно у животных с низким количеством проблемных клеток, так называемых « большой синий» клеток.Присутствие опухолевых клеток указывает на лейкемию, тогда как реактивные лимфоциты указывают на антигенную стимуляцию ( очень разных значений ). Причина, по которой мы называем клетки «бластами», заключается в том, что мы не можем окончательно определить их происхождение по их морфологическим признакам; требуются другие средства, такие как иммунофенотипирование и цитохимическое окрашивание. Для получения дополнительной информации о том, как мы различаем эти два очень разных типа лейкоцитов в крови (реактивный или неопластический), обратитесь к странице «большие синие» клетки.
вариации моноцитов
Моноциты являются лейкоцитами, которые являются наиболее проблематичными для идентификации, потому что они могут быть довольно переменными по размеру и внешнему виду. Они часто крупнее нейтрофилов и, как правило, являются самыми крупными лейкоцитами, но нет постоянных видовых различий. Ядро может быть от круглого до почковидного или псевдолабулированного (может имитировать нейтрофил). Это может даже иногда иметь форму полосы, особенно у собак, и может быть перепутано с полосовыми нейтрофилами.Тем не менее, хроматин моноцитов менее плотный, чем нейтрофилы, и описывается как кружевной или слегка комковатый. Цитоплазма обычно гладкая и сине-серая и может содержать несколько вакуолей различного размера, а иногда и несколько очень тонких розово-красных гранул. Некоторые, как моноцит лошади, напоминают лимфоциты. Текстура цитоплазмы в моноцитах слегка зернистая или грубая по сравнению с цитоплазмой лимфоцитов, которая очень гладкая и стеклообразная.
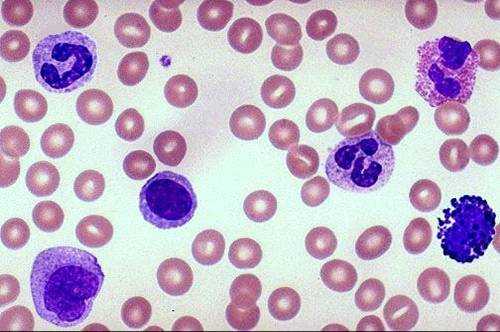
В. Я не уверен, могу ли я правильно идентифицировать лейкоциты. Не могли бы вы дать мне несколько советов? Огромное спасибо.
А. Конечно! Когда вы только начинаете в гематопатологии, это может быть немного подавляющим. Это действительно не так сложно, как кажется. Есть только 5 видов клеток, которые вы видите в нормальной периферической крови, и с несколькими рекомендациями, вы можете легко отличить их друг от друга.
Нейтрофилы
Это самые многочисленные белые клетки в нормальной крови.На изображении выше два изображения (из WebPath): около 3 часов и около 10 часов. Они являются частью категории белых клеток, называемой «гранулоцитами», которая относится к цитоплазматическим гранулам, которые вы видите в этих клетках. У нейтрофилов цитоплазматические гранулы в основном представляют собой мелкие бледно-розово-розовые гранулы. Эти гранулы (называемые «специфическими гранулами») - это то, что придает нейтрофильной цитоплазме ее розоватый цвет. Есть также более крупные, темно-фиолетовые (или «азурофильные») гранулы. Их называют «первичными гранулами», потому что они являются гранулами, которые появляются первыми по мере созревания нейтрофилов.Если вы забудете, что такое созревание нейтрофилов, вы можете вспомнить, что есть что, вспомнив, что p-слова идут вместе (основной = фиолетовый).
Ядро нормального нейтрофила также уникально выглядит. Он сегментирован - зажат в разные секции, как колбасные звенья, - а не круглый, как большинство других ячеек. Нейтрофилы иногда называют полиморфноядерными лейкоцитами, потому что в ядре есть несколько (поли) тел (морфо) (ядерных). В редких случаях вы можете увидеть «полосовую» клетку (которая является нейтрофилом в 10 часов), которая является стадией нейтрофилов непосредственно перед тем, как ядро станет сегментированным.Хроматин нейтрофилов в целом комковатый, и вы не можете видеть никаких ядрышек.
Лимфоциты
Это второй самый многочисленный тип белых клеток в нормальной крови. На изображении выше один лимфоцит в 8 часов. Лимфоциты, как правило, немного меньше нейтрофилов, и их отличает хроматин, который одновременно является комковатым и грязным. Похоже, кто-то взял палец и потер ядро, прежде чем чернила полностью высохли. Хотя в хроматине лимфоцитов имеются скопления, между скоплениями нет дискретных пробелов, как в нейтрофильном хроматине.Посмотрите на изображение выше, и вы поймете, что я имею в виду. Иногда вы увидите, что лимфоциты немного больше, с большим количеством цитоплазмы и, возможно, с несколькими крупными гранулами. Т-клетки часто имеют такой вид (хотя вы действительно не можете сказать наверняка, не проводя специальных исследований).
Моноциты
Моноциты - это большие клетки (одна на 8 часов выше) с большим количеством цитоплазмы. Цитоплазма часто имеет вид «помои», то есть она мутная и сероватая. Иногда, как в приведенной выше ячейке, это скорее бледно-фиолетовый цвет.Вы также можете увидеть несколько мелких фиолетовых гранул. Ядро большое и обычно изогнутое или в форме подковы. Хроматин довольно хороший (более тонкий, чем нейтрофильный или лимфоцитный хроматин), и он имеет странный «сгребенный» вид на большой мощности (похоже, что кто-то испортил хроматин, перетаскивая грабли по нему).
Эозинофилы
Эти клетки, наряду с базофилами, вероятно, легче всего обнаружить (эозинофил в 2 часа выше). Как эозинофилы, так и базофилы являются гранулоцитами.Гранулы у эозинофилов прекрасны - они большие, светящиеся и красновато-оранжевые. Слово эозин происходит от греческого слова иос , что означает «рассвет неба рассвета». Очень крутое название для этих великолепных гранул цвета восхода солнца. На самом деле, ядро - это не то, о чем нужно писать - оно сегментировано на несколько разных частей и выглядит как ядро нейтрофилов.
Базофилы
Базилу можно отличить за милю: это клетка с большими супер-темно-пурпурно-синими гранулами (одна из них находится в 4 часа выше).Гранулы настолько многочисленны и темны, что часто скрывают ядро (довольно скучное ядро, обычно разделенное на два сегмента). Базофилы являются наименее многочисленными из всех лейкоцитов - вам, возможно, придется поискать несколько полей, чтобы найти одно.
И это все! Когда вы начинаете смотреть на различные заболевания (например, инфекция или лейкоз), все становится немного сложнее, потому что вы часто видите незрелые клетки в крови. Но сейчас вы можете просто сосредоточиться на нормальных, зрелых белых клетках.Когда вы познакомитесь с ними, они станут похожи на маленьких друзей, которых вы с радостью узнаете через улицу.