2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
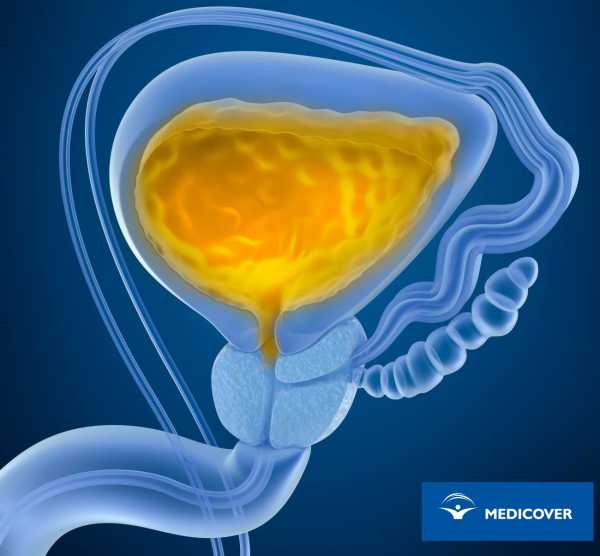
Коричневая моча: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.Определение
Моча здорового человека имеет цвет от светло-желтого до насыщенно-желтого. За цвет мочи «несут ответственность» урохром (пигмент желтого цвета), уроэритрин, урозеин. Преобладание в моче урохрома и объясняет ее желтый оттенок, который меняется при повышении количества других пигментов (уроэритрина, урозеина) или в результате попадания в мочу крови, бактерий, солей и других примесей, в норме в ней не встречающихся или присутствующих в малых количествах.
В течение дня моча меняет свой цвет, что является абсолютной нормой.
Например, после ночного сна она значительно темнее, чем в другое время суток. Это связано с повышенной концентрацией в ней солей и минералов, а также большим перерывом поступления жидкости. При следующем мочеиспускании цвет уже становится светлее.Разновидности потемнения мочи
Физиологическое потемнение мочи – не вызывает беспокойства, цвет мочи приходит в норму без всякого лечения.
Патологическое потемнение мочи – является следствием некоторых заболеваний или состояний органов и систем.
Возможные причины потемнения мочи
На изменение цвета мочи может влиять употреблении продуктов, содержащих красящие вещества (свеклы, бобовых, ревеня, ежевики, крепкого кофе и чая и др.), или лекарств (противомалярийных, антибиотиков, препаратов, содержащих траву сенну, и некоторых других слабительных средств), что может насторожить пациента, но не несет в себе угрозы.
В пожилом и старческом возрасте из-за снижающейся фильтрующей способности почек в мочу попадает большое количество минералов и веществ, в норме в ней не присутствующих, что также ведет к ее потемнению.
Повышенный уровень тестостерона у мужчин может придавать цвету мочи более темный оттенок, что не является поводом для тревоги.
Обезвоживание, перегрев, длительное сдерживание позывов к мочеиспусканию - факторы, приводящие к повышению концентрации мочи и, соответственно, ее потемнению.Заболевания, приводящие к потемнению мочи
Появление коричневой или темной мочи может свидетельствовать о серьезной патологии в организме, требующей консультации врача.
К таким патологиям относят:
Случаи, когда камень перекрывает мочеточник и препятствует оттоку мочи, что сопровождается выраженным болевым синдромом, носят название почечной колики, или почечного блока. Эти состояния являются жизнеугрожающими из-за высокого риска развития почечной недостаточности и требуют немедленного обращения за медицинской помощью.
При желчнокаменной болезни, как и при гепатитах различной природы, изменение цвета мочи связано с повышением в ней содержания пигментов (вследствие нарушения обмена и выведения желчи из печени), которые в норме присутствуют в очень небольшом количестве. Помимо потемнения мочи, желчнокаменная болезнь и гепатиты вызывают следующие симптомы: изменение цвета кожи и склер (их пожелтение), боль или тяжесть в правом подреберье, тошнота (иногда рвота), отсутствие аппетита, слабость.При появлении темной мочи и светлого стула необходимо незамедлительно обратиться к врачу для исключения механической желтухи – когда камень желчного пузыря перекрывает отток желчи. Такая патология в большинстве случаев требует хирургического лечения в условиях стационара.
При болезнях сердца и сосудов ухудшается кровообращение, нарушается почечная фильтрация, лишняя жидкость не выводится из организма. Застойные явления сопровождаются отеками, болями в области сердца и поясницы.Потемнение мочи может быть одним из проявлений воспалительных заболеваний органов малого таза. В случае инфекционного процесса больные ощущают жжение при мочеипускании и в половых путях, наблюдаются выделения слизи, гноя, в некоторых случаях с примесью крови, повышение температуры тела и признаки общей интоксикации.
Онкологические процессы в органах малого таза тоже способны изменять цвет мочи - например, при заболеваниях матки или простаты, если поражены структуры, вырабатывающие и выводящие мочу. Злокачественные процессы в почках могут протекать бессимптомно, проявляясь только изменением цвета мочи.
В случае попадания в мочу крови извне (при травме слизистой половых путей; у женщин – при менструации) она также может казаться более темной, почти коричневой, что можно объяснить анатомическим строением и близостью расположения мочевых и половых путей.
К каким врачам обращаться?
Если причина потемнения мочи не очевидна, следует обратиться к терапевту. Врач назначит ряд исследований и определит необходимость посещения узких специалистов - уролога, гинеколога, нефролога, хирурга, гастроэнтеролога, гепатолога, онколога.
Диагностика и обследования при потемнении мочи
Обследование начинается с определения свойств мочи - для этого необходимо сдать общий анализ мочи. При выявлении в нем отклонений от нормы диагностический процесс продолжается.
Когда с нашим организмом происходит что-то непривычное, чаще всего это вызывает испуг. Однако беспокоиться раньше времени все же не стоит. Если моча вдруг стала темного цвета, у этого могут быть самые разные причины, многие из них не имеют никакого отношения к болезням.
Однако не придавать этому симптому значения тоже нельзя, так как он является признаком многих серьезных заболеваний, в первую очередь всех острых вирусных гепатитов (А, В, С) и цирроза печени. Поэтому, чтобы не беспокоиться напрасно, лучше сразу сдать анализы, а не «накручивать» себя, размышляя, какая смертельная болезнь стала причиной появления неприятного признака. (Моча темного цвета при гепатите) Советуем проконсультироваться у врача-гепатолога в специализированном медицинском центре, чтобы сразу получить компетентную помощь, начиная с диагностики и заканчивая лечением в случае необходимости.
Чтобы ответить на вопрос, почему моча коричневого цвета, давайте рассмотрим, что влияет на ее оттенок в целом. Цвет урины зависит от количества содержащегося в ней урохрома. Именно этот пигмент окрашивает ее то в светло-желтый, то в оранжевый, то в коричневый цвет. Иногда моча может изменить оттенок несколько раз в течение суток. Например, с утра она более концентрированная (после ночи) и более темная, а если человек много пьет воды, становится совсем бледной, так как концентрация пигмента в ней значительно уменьшается. Влияют на цвет продукты питания (например, бобовые или морковь, газированные напитки, содержащие химические красители, свекла), жара на улице, употребление некоторых видов лекарств (при применении слабительных гораздо меньше, чем обычно, жидкости проходит через почки) и многое другое. Даже при больших физических нагрузках, когда увеличивается потоотделение и уменьшается выделение мочи через почки, урина темнеет. Это естественные причины потемнения выделяемой организмом жидкости. Поэтому, если даже моча неожиданно стала коричневого цвета, не стоит думать, что это повод для серьезного беспокойства.
Моча темного цвета после алкоголя, особенно нескольких дней его приема подряд, — тоже явление нередкое. Для организма алкоголь является токсином, вызывая многие заболевания, в том числе и мочеполовой системы. При алкогольном отравлении в урине может появиться кровь, которая и окрашивает ее в коричневый цвет.
В том случае, если на цвет мочи никогда раньше внимания не обращали и теперь сомневаетесь, действительно ли моча темного цвета, фото, размещенные в интернете, помогут развеять все сомнения.
Если моча коричневого цвета остается в течение длительного времени, несмотря на смену рациона и приостановку приема лекарств, влияющих на ее цвет, это повод для обращения к врачу, чтобы не упустить начало болезни. Темная моча является проявлением следующих патологий:
Моча темно-коричневого цвета бывает у всех, но причины ее появления у мужчин и женщин нередко отличаются. Так, у женщин она может быть естественным последствием «старения» внутриматочных тканей (это явление никак не связано с возрастом женщины) или симптомом инфекционных заболеваний, в том числе передающихся половым путем, а также различных болезней внутренних половых органов. У мужчин этот симптом нередко сопровождает болезнь предстательной железы, камни в почках и мочевом пузыре.
Если моча коричневого цвета является признаком серьезного заболевания, то, вероятно, ее появление будет сопровождаться и другими симптомами. Например, если больна печень, коричневый цвет обусловлен высоким содержанием билирубина, который окрашивает не только урину, но и кожу, склеры глаз и слизистые оболочки в желтый цвет. При этом у человека начинается лихорадка, пропадает аппетит, появляются боли в правом подреберье. То есть налицо будут все симптомы желтухи.
Если Вы замечаете у себя признаки, указывающие на проблемы с функциональным состоянием печени, запишитесь на консультацию к опытному гепатологу и пройдите обследование.
Запись на консультацию по телефону: +7 495 255 10 60
Частыми признаками, сопутствующими появлению темной мочи, бывают боль и дискомфорт при мочеиспускании. Обычно это указывает на проблемы с почками, мочевым пузырем, мочевыводящими путями.
Серьезным поводом для беспокойства может стать темная моча у беременной женщины. Конечно, лучше сдать анализы и исключить все заболевания, которые сопровождаются этим признаком. Но если это разовое явление, то, вполне возможно, вызвано оно приемом витаминов, употреблением некоторых продуктов (тем более, беременным часто рекомендуют говядину), обезвоживанием организма из-за токсикоза на ранних сроках.
Потемнение урины у детей вызывает перегрев, нахождение в душном помещении, высокая температура тела при различных заболеваниях. Обильное питье чаще всего помогает справиться с этой проблемой.
Когда моча коричневого цвета, «Что делать?» — вопрос, беспокоящий очень многих. Во-первых, надо посмотреть, нет ли других признаков заболевания: лихорадки, болей, пожелтения кожных покровов. Если они обнаруживаются, необходимо немедленно обратиться к врачу, пройти обследование и начать лечение. Во-вторых, если опасных симптомов нет, то в течение одного-двух дней стоит понаблюдать, не вернется ли нормальный цвет, если исключить из рациона продукты, окрашивающие урину. Если моча снова стала светлой, то беспокоиться не о чем, но если коричневый цвет держится, обратите более пристальное внимание на свое здоровье и не откладывайте визит к специалисту, надеясь, что все само как-нибудь пройдет.
В норме моча здорового человека имеет соломенно-желтый цвет различной насыщенности. Желтоватый оттенок ей придает урохром (красящее вещество, происходящее из билирубина) а также такие мочевые пигменты, как уроэритрин, уромеланин, уроферриновая кислота, уробилин, гематопорфирин, урогематин и др. Интенсивность окраски мочи зависит от её количества и удельного веса (чем меньше выделяется почками жидкости, тем выше её удельный вес и насыщеннее окрашивание).
Вместе с тем цвет мочи может изменяться из-за наличия в ней примесей крови или из-за присутствия желчных пигментов. Также окраска может изменяться после приема некоторых лекарственных препаратов (моча может приобретать коричневый, темно-бурый или черный цвет).
Такие образом, если цвет мочи отклоняется от нормального, это не всегда является сигналом того, что в организме происходят какие-то сбои. Однако, в том случае, когда исключаются все возможные естественные причины, потемнение мочи может являться признаком серьезной патологии. Именно поэтому при лабораторных исследованиях в обязательном порядке, прежде всего, обращают внимание на данный показатель.
Какие непатогенные факторы могут повлиять на цвет мочи?
Заболевания, провоцирующие потемнение мочи
Алкаптонурия, или охроноз. Это достаточно редкая наследственная патология, при которой вместе с мочой происходит выделение гемогентизиновой кислоты, которая на воздухе быстро приобретает черное окрашивание. Избыток данного органического соединения откладывается в соединительных тканях, вызывая почернение кожи и хрящей. Как правило, черно-синяя пигментация возникает у пациентов после 30 лет, а начиная с раннего периода взросления у больных развивается артрит, появляются проблемы с сердцем, наблюдается камнеобразование в почках и в простате.
Обтурационная или паренхиматозная желтуха и другие нарушения печеночной функции. При развитии патологического процесса моча приобретает зеленовато-желтый или темно-коричневый цвет. Это объясняется тем, что вместе с мочой выделяется билирубин и биливердин (желчные пигменты), дающие ей темно-желтое окрашивание.
Примечание: при взбалтывании мочи больного желтухой пена также имеет аналогичную окраску.
Почечные патологии. Твердые, выпавшие в осадок и кристаллизовавшиеся органические и минеральные вещества, формирующиеся при мочекаменной болезни, травмируют ткани выделительной системы, из-за чего в мочу попадает кровь, придавая ей более темное окрашивание. Вместе с тем у мочи может появиться гнойно-коричневый оттенок из-за опухолей, развившихся в мочеполовой системе или из-за поликистоза почек.
Инфекционные заболевания. Возникновение коричневой мочи с примесями слизи и крови является следствием цистита, уретрита и других инфекционных процессов.
Темная моча характерна для пациентов, страдающих меланомой кожи, циррозом печени, гемохроматозом (избытком железа в организме), раком поджелудочной железы или желчных протоков, малярийной кахексией, алкаптонурией, васкулитом, аутоиммунной гемолитической анемией, порфирией.
Хотелось бы подчеркнуть, что не стоит делать определенные заключения только на основании цвета мочи, так как для подтверждения диагноза необходимо провести детальное обследование.
Темная моча при беременности
При нормальном протекании беременности цвет мочи остается неизменным. Однако иногда может наблюдаться потемнение жидкости, выделяемой почками. Как правило, это временное явление, которое для будущей мамы не представляет никакой опасности, и через некоторое время оно проходит самостоятельно, не требуя лечения. В том случае, когда женщину ничего не беспокоит, для устранения данного состояния ей следует наладить питьевой режим, после чего отметить, не поменялся ли цвет мочи. Также не стоит забывать, что моча может стать темной из-за некоторых продуктов питания, витаминов и лекарственных препаратов.
Однако если вместе с потемнением мочи изменяется её запах, а также появляются такие тревожные симптомы, как боли в животе, учащенные позывы к мочеиспусканию, лихорадочное состояние и пр., беременной женщине требуется срочная консультация специалиста.
Факторы, влияющие на изменение цвета мочи
Симптомы, которые требуют обязательной консультации врача
Кровь в моче (гематурия (hematuria)) может появляться по разным причинам. Если это произошло после травмы (например, автомобильной аварии или падения), в большинстве случаев это является признаком ушиба почек или мочевого пузыря. Распространенные причины появления крови в моче включают в себя инфекции мочевыводящих путей (urinary tract infections), мочекаменную болезнь (kidney stones), воспаление (inflammation), опухоли (tumors), а также ряд других заболеваний почек или мочевого пузыря. Появление крови в образце мочи возможно также во время менструации, хотя кровь при этом выделяется не из мочевыводящих путей.
Если присутствует лишь незначительное количество крови, анализ мочи покажет ее наличие, даже при том, что цвет мочи желтый, а не розовый или красный. Это возможно при любом из перечисленных выше состояний, а также после тяжелой физической нагрузки или при высокой температуре. В таком случае врач может назначить сдачу повторного анализа мочи в другой день. После этого будет видно, присутствует ли еще кровь в моче. Если да, будут назначены другие анализы для определения причины.
Соблюдайте следующие рекомендации по уходу в домашних условиях:
Если визуально в моче крови нет (моча не розового, коричневого или красного цвета), вам не нужно как-либо ограничивать свою активность.
Если вы видите в моче кровь, до следующего осмотра у врача вам необходим покой и отсутствие значительных физических нагрузок. Не принимайте аспирин (aspirin), противосвертывающие средства (blood thinners), антиагрегантные (anti-platelet) или противовоспалительные средства (anti-inflammatory medicines). К таким препаратам относятся также ибупрофен (ibuprofen) и напроксен (naproxen). Они разжижают кровь и могут вызвать усиление кровотечения.
Придите на повторный прием согласно назначению вашего врача или полученным указаниям. Если кровь в моче у вас отмечалась после травмы, следует повторно сдать анализ мочи через 1–2 дня. Обратитесь к вашему врачу, чтобы сделать такой анализ.
Если были сделаны рентгенограммы, их должен посмотреть врач-рентгенолог. Вам сообщат, если эти результаты могут повлиять на ваше лечение.
В следующих случаях необходимо незамедлительно обратиться в обслуживающее вас медицинское учреждение.
Кровь ярко-красного цвета или сгустки крови в моче (если ранее такого не было)
Слабость, головокружение или обморочное состояние
Появление боли в области паха, живота или спины
Температура 100,4 °F (38 °C) и выше или в соответствии с указаниями вашего лечащего врача.
Многократная рвота
Кровотечение десен и носа или частое образование кровоподтеков
Все вещества, уровень которых в организме повышен, выводятся вместе с мочой, на чем и построена лабораторная диагностика. Общий анализ мочи назначается практически каждому пациенту и входит в число обязательных исследований. Есть другие методы исследования биоматериала, которые назначаются, чаще всего, при патологии почек и выделительной системы. Особенность анализа мочи заключается в том, что методика чувствительна к изменениям в организме, когда симптомов еще нет, что важно для постановки диагноза на ранних этапах.
Различают такие виды анализа мочи:
Перейти к анализам
В зависимости от патологии назначается тот или иной вид исследования. Общий анализ мочи показан при любом заболевании, так как это общий клинический метод исследования, который является рутинным. Анализы мочи необходимо оценивать комплексно, исходя из данных анализа крови, инструментальных методов исследования, общего состояния пациента. При необходимости, анализ назначают в динамике. особенно это актуально для пациентов урологического, нефрологического профиля. Большое значение анализ мочи имеет для тех, кто перенес оперативное вмешательство, проходит дезинтоксикацию. Регулярная проверка данных анализа мочи актуальна при оценке лечения, для его коррекции, при необходимости.
Рассмотрим каждую методику более подробно.
Общий анализ мочи
Один из основных методов исследования, который применяется в медицинской практике. Основан на том факте, что моча - сложный раствор минералов, солей и органических веществ. В воде, которая составляет большую часть мочи, растворены тысячи веществ. В большей степени с мочой выделяется мочевина и хлорид натрия. В остальном, даже у здоровых людей состав мочи постоянно меняется. В общий анализ входит оценка прозрачности, кислотности, плотности. Изучается количество базовых элементов осадка - уровень белка, глюкозы, кетоновых тел, форменных элементов крови, пигментов.
Общий анализ мочи позволяет контролировать и корректировать лечение, дает исчерпывающую информацию о том, какие процессы происходят в организме. Он быстрый в выполнении и не требует сложной аппаратуры, потому распространен и часто применяется.
Общий анализ мочи не требует особой подготовки. В ургентных случаях проводится сбор, независимо от подготовки пациента.
Анализ мочи по Нечипоренко
Методика предложена специалистом урологом, Нечипоренко А.З. Особенность методики - подсчет исследуемых параметров проводится не в поле зрения, как при общем анализе, а в единице мочи. Методика имеет высокую информативность, не требует значительных затрат и времени, возможна при небольшом количестве мочи и не требует особой подготовки.
Применяется, как уточнение общего анализа, если он показал отклонения. Некоторые показатели общий анализ не освещает досконально и требуется более детальное исследование. Он не заменяет общий анализ, а дополняет его. Широко применяется в урологии, терапии, хирургии и нефрологии.
Анализ мочи по Нечипоренко назначается, если в общем анализе найдены следы крови, лейкоциты, следы белка. Методика информативна при диагностике и лечении различных заболеваний почек и мочевыводящей системы. С помощью анализа изменяется количество эритроцитов, лейкоцитов, цилиндров. Оценивается состав цилиндров, их строение.
Измерение уровня белка в моче
Белок, который выводится из организма в составе мочи - это только следы всего количества белка, который ежедневно фильтруется и реабсорбируется обратно в структурах почки. Иногда, белок повышается на основе функциональных изменений, даже у здоровых людей. Это наблюдается при изменениях показателей кровообращения, острых заболеваниях, изменениях температуры. Функциональная протеинурия проходит одновременно с причиной, которая её вызвала.
Протеинурия - содержание белка в моче, говорит о снижении нормальной функции почек задерживать белок в организме. Это может быть повышенная фильтрация или сниженная реабсорбция. Также, белок может быть изначально повышен в организме, а с мочой выводится его излишек.
Микроскопический анализ мочи
Данный метод позволяет изучить организованный и неорганизованный осадок мочи, оценить количество и качество цилиндров. Речь идет о более чем десяти показателях. Во внимание берутся эпителиальные клетки и цилиндры, форменные элементы крови. Из неорганизованного осадка, измеряется уровень солей, ионов, минералов. Чаще всего, изучается уровень уратов, фосфатов и оксалатов. Повышение данных показателей может говорить о серьезных обменных нарушениях и заболеваниях.
Под цилиндрами имеются в виду слепки мочевыводящих путей, которые формируются из различных веществ - гиалина, эритроцитов, эпителия. Они формируются в почечных канальцах и говорят о нарушениях работы почек, а также об общих изменениях в организме.
Оценка уровня глюкозы в моче
В норме, моча содержит низкую концентрацию глюкозы. Она не выявляется при стандартной методике исследования, потому нормы показателей соответствуют отсутствию глюкозы в моче. Если глюкозу определяют в моче, это называется глюкозурией. Чаще всего, это сопряжено с повышением глюкозы в организме (гипергликемией). Не страшно, если глюкоза повышается при высоком употреблении углеводов, приеме некоторых медикаментов. Бывает, что глюкоза в крови находится на нормальном уровне, но в моче её концентрация повышена - это происходит при некоторых патологиях, во время вынашивания плода. Обязательно учитывается потребление углеводов и объем мочи, который вывелся из организма за сутки, это делает анализ более объективным.
К основным показателям мочи относятся:
Рассмотрим эти показатели подробнее.
Объем
В норме, объем порции мочи составляет 100-300 мл. Низкое количество объема мочи говорит о недостаточности почек, обезвоживании. Полиурия - увеличение объема мочи, которое может говорить о наличии диабета, пиелонефрита и других состояниях. Различают олигурию - суточное количество мочи до 500 мл. Она возникает при патологиях сердца, почек. Есть также анурия - суточное количество мочи до 200 мл. Это серьезное состояние, которое встречается при онкологических заболеваниях, менингите, острой недостаточности почек.
Кроме объема мочи оценивается характер мочеиспускания. Это может быть преобладание ночного диуреза над дневным, хотя в норме должно быть наоборот. К отклонениям относят небольшие и частые порции мочи, болезненное мочеиспускание, непроизвольные акты и ложные позывы. Необходимо оценивать эти показатели комплексно, ведь они формируют полноценную клиническую картину.
Цвет
Нормальная моча имеет соломенно-желтый цвет. По изменению цвета можно сказать многое. К примеру, оранжевый оттенок придают желчные пигменты, которые повышаются в моче при гепатитах, циррозе, нарушениях оттока желчи. Красный цвет наблюдается при повышении эритроцитов в моче. Это сопровождает пиелонефрит, прохождение почечных камней, рак, туберкулез. Зеленовато-белый цвет наблюдается при вкраплениях гноя. Черный цвет мочи бывает при отравлениях. интоксикациях. Моча может быть коричневой, её еще сравнивают с цветом пива - это происходит при нарушениях обмена желчных пигментов, обезвоживании, употреблении некоторых продуктов и химических веществ.
Цвет мочи может меняться в зависимости от продуктов питания, медикаментов. Нормальный цвет не исключает изменений и патологии, но нарушение этого показателя отчетливо говорит о проблеме.
Запах
При некоторых состояниях моча меняет свой запах. К примеру, при воспалении она пахнет аммиаком. У пациентов с диабетом наблюдается легкий запах ацетона. Нормальный запах мочи - специфический, но не резкий, без дополнительных оттенков. Этот показатель не специфический и не используется широко. Это, скорее, показатель, который может насторожить пациента и послужить поводом обращения к врачу.
Наличие пены
Пены в моче быть не должно. Она может появляться при желтухах, повышенном количестве белка, диабете и других нарушениях обмена веществ.
Прозрачность
В норме, моча должна быть прозрачной. Она становится мутной, если имеет примеси гноя, солей, большое количество слизи или форменных элементов. Это наблюдается при инфекционных заболеваниях. В лабораторных условиях используют различные реагенты и изучают, какой из них сделает мочу прозрачной. Для этого применяются кислоты, спирт, нагревание. Эффективность определенного метода говорит о том, что послужило причиной помутнения мочи.
Плотность
Повышение показателя говорит о снижении воды в организме, а снижение - о патологии почек. Норма - 1018-1025 единиц. На уровень плотности влияет количество белка, глюкозы, осадка, наличие бактерий. Низкая плотность наблюдается при диабете, почечной недостаточности, гипертонии, использовании диуретиков. Высокая плотность наблюдается при различных интоксикациях, отеках.
Кислотность мочи
Норма рН мочи 5-7, то есть слабокислая или нейтральная. Более кислая среда наблюдается при туберкулезе, нефрите, подагре, ацидотических изменениях в организме. Также, кислая моча наблюдается при повышенном употреблении белков животного происхождения, некоторых медикаментов.
Щелочная реакция сопровождает высокое количество овощей в рационе, употребление щелочных минеральных вод, гиперкалиемию, алкалоз, воспалительные заболевания.
Белок
Норма - до 0,033 г/л
Причины повышения: диабет, патология сердечнососудистой системы, амилоидоз, обменные нарушения.
Глюкоза
Норма - отсутствует
Повышена при диабете, нарушении мочевыводящих путей, воспалительных процессах в почках.
Билирубин
В норме - отсутствует
Повышен при патологии печени, желчевыводящих путей.
Кетоновые тела
В норме - отсутствуют. Появляются при диабете.
Эритроциты
Норма - не больше 2 в поле зрения
Появляются при мочекаменной болезни, пиелонефрите, инфекционных заболеваниях, системных патологиях и отравлениях.
Лейкоциты
В норме, в поле зрения может присутствовать 3-5 клеток.
Повышение показателя происходит при цистите, простатите, уретрите и других воспалительных процессах.
Гиалиновые цилиндры
В норме не должны быть обнаружены.
Появляются при почечной патологии, сердечнососудистых заболеваниях, гипертермии.
Зернистые цилиндры
В норме отсутствуют.
Появляются при пиелонефрите, гломерулонефрите, нефропатии при диабете, некоторых инфекциях и отравлениях.
Соли
В норме, их быть не должно.
Появляются при изменениях рациона, выраженных физических нагрузках, подагре, недостаточности почек.
Для исследования используется утренняя порция мочи. Необходимо провести тщательный туалет наружных половых органов, так как это делает диагностику более точной. Не проводится сбор мочи во время менструаций. Накануне необходимо ограничить употребление овощей, фруктов, которые имеют яркий цвет. С вечера нельзя есть острые маринады, соусы, копчености, мед. Также, стоит ограничить употребление некоторых медикаментов. Заранее посоветуйтесь об этом с лечащим врачом. Перед сбором мочи желательно избегать сильных физических нагрузок. Ограничьте потребление алкоголя, крепкого чая, кофе.
После соответствующей подготовки мочу собирают в сухую стерильную посуду. Для этого нужно использовать специальный контейнер, предназначенный для одноразового использования. Лучше не собирать первую порцию мочи, так как в ней могут содержаться следы смыва с наружных половых органов. Лучше начать сбор с чистой, второй порции мочи. Контейнер не должен касаться тела во время забора материала. Сбор лучше прекратить до конца акта мочеиспускания. После сбора необходимой порции контейнер плотно закрывают крышкой.
Обратите внимание, что сбор мочи необходимо проводить незадолго до исследования. Не храните контейнер дольше, чем 2 часа и следите за тем, чтобы он находился в прохладном месте.
Сбор суточной мочи
Если вам назначили сбор суточной мочи, следуйте своему обычному образу жизни и привычному питьевому режиму. Первая утренняя порция выливается, а собирается вся остальная моча в течении дня. Необходимо проводить сбор в посуду с широким горлом и достаточным объемом. Все время в течении дня посуда должна стоять в прохладном месте, однако нельзя допускать её перемерзания. Время начала сбора и его конца должно совпадать.
Анализ по Нечипоренко
Для анализа необходимо собрать среднюю порцию первой утренней мочи. Мужчина во время мочеиспускания должен оттянуть кожную складку над половым членом и освободить отверстие мочеиспускательного канала. Женщинам необходимо раздвинуть половые губы.
Начало мочеиспускания происходит в первый канал, следующая порция собирается во второй, а последняя - в третий. Вторая порция должна преобладать по объему.
Анализ для бактериологического исследования
Сбор проводится утром, после тщательного туалета половых органов. Собирается вторая, средняя порция.
Общие правила для любого анализа - чистая сухая посуда, надлежащие условия хранения и быстрая доставка в лабораторию.
Результаты анализов мочи могут быть готовы уже на следующий день. Может понадобиться время на действие химических реагентов, но, в целом, анализ мочи не требует значительных затрат времени.
Желательно сдавать анализы в одной и той же лаборатории, особенно, если есть хроническая патология и необходимо отслеживать состояние.Моча является естественным продуктом метаболизма человека. Основными его компонентами являются вода и диамид угольной кислоты – мочевина. Здоровая моча должна быть прозрачной, соломенного или бледно-желтого цвета. Темная и мутная моча часто является симптомом основного заболевания мочевыводящих путей.
Если ваша моча изменила цвет, это не всегда повод для беспокойства.Моча коричневого или вишневого цвета может появиться после употребления свеклы или употребления свекольного сока. Свекла содержит бетанин, который окрашивает мочу и фекалии в оттенки от светло-розового до темно-вишневого. Выделение бетанина в виде окрашенной мочи можно наблюдать примерно у 10% населения, что не является ненормальной ситуацией. Моча должна вернуться к своему нормальному цвету в течение нескольких дней.
Моча темного цвета появляется у менструирующих женщин, особенно если они пользуются гигиеническими прокладками.Месячная кровь быстро темнеет при контакте с воздухом. В ситуации, когда женщина по каким-либо причинам не может в течение нескольких часов сменить гигиеническую прокладку, последующая моча может оказаться темной, даже коричневой. Если гигиенические прокладки менять достаточно часто, моча окрашивается в ярко-красный цвет со свежей кровью. Обе ситуации возникают в результате примеси месячной крови.
Моча новорожденных до 4-дневного возраста более плотная, чем у детей старшего возраста и взрослых, поэтому может иметь оранжевый или даже коричневатый цвет.Он содержит кристаллы мочевой кислоты, которые могут окрашивать подгузник в розовый или красный цвет. Если моча вашего ребенка меняет цвет после четвертого дня жизни, не волнуйтесь.
Темно-оранжевая моча также является симптомом обезвоживания . Если мы не заметили более серьезных симптомов, в такой ситуации достаточно пить больше жидкости. Цвет вашей мочи должен вернуться к нормальному в течение следующих часов.
Наконец, после приема некоторых антибиотиков моча может окрашиваться в темный цвет.
Изменение цвета мочи неизвестного происхождения является обязательным условием для анализа мочи. Не следует недооценивать темную мочу, особенно если она сохраняется длительное время. Анализ мочи проверяет ее состав, что позволяет найти причину аномального окрашивания и принять соответствующее лечение.
Перед обследованием необходимо иметь емкость для мочи – ее может выдать врач или купить в аптеке.Перед мочеиспусканием в емкость вымойте руки. Стоит обзавестись одноразовыми перчатками. Следим за тем, чтобы внутри контейнера было стерильно и чтобы он был заполнен хотя бы наполовину.
После того, как емкость плотно закрыта, внешнюю часть можно промыть. Мочу нельзя собирать во время менструации и при овуляционных кровянистых выделениях. В случае каких-либо сомнений относительно обследования стоит обратиться к врачу.
Источники:
Моча вырабатывается в почках. Он содержит продукты метаболизма. Это 96% воды. Кроме этого компонента в нем содержится мочевина, минеральные соли и минимальное количество желчных пигментов. Именно эти пигменты отвечают за желтый цвет мочи. Стоит знать, что в моче здорового человека отсутствуют такие элементы, как: сахара, белки, эритроциты и лейкоциты, бактерии.Если есть какой-либо болезнетворный фактор, то моча меняет свой цвет. Поэтому темная моча означает, что в организме человека происходит какое-то воспаление.
Здоровый цвет мочи колеблется от светло-желтого, почти прозрачного, до темно-желтого. Цвет мочи в первую очередь говорит нам о том, что мы едим и пьем. Определенная темная моча может указывать на болезнь. Узнайте, что может означать темная моча?
Темно-желтый цвет говорит нам о том, что мы выпили недостаточно жидкости.Ярко-желтый цвет означает, что рацион питания человека дополнен витаминами группы В. Темно-красная, красно-коричневая или оранжевая моча появляется после употребления в пищу свеклы, ежи, ревеня и когда ежедневное меню обеспечивает организм бета-каротином. Темная моча говорит не только о специфике диеты. Также это может означать заболевания печени, к которым относятся: цирроз, гепатит и даже рак. Вышеупомянутые цвета также являются признаком того, что вы принимаете лекарство от болезни Паркинсона.
Темно-красновато-коричневый цвет мочи может указывать на наличие крови в жидкости. Этот диагноз предполагает заболевание почек или мочевого пузыря. Возникает также после приема следующих препаратов: нитрофурантоина, анестетиков, обезболивающих, некоторых половых гормонов , например прогестерона, а также антигистаминных препаратов.
Исследования, которых не стоит бояться [6 фото]
Болезненные и смущающие — это самые распространенные тесты, которые нам нужно делать хотя бы время от времени...
посмотреть галереюТемно-зеленая моча является наиболее распространенным признаком заражения синей масляной палочкой . Это также происходит после употребления спаржи или пищевых красителей. С другой стороны, это также указывает на простатит, пиелонефрит или цистит. Темная моча с характерным розовым цветом указывает на выделение уратов, что бывает, например, при подагре.Черная, темная моча появляется, когда мы принимаем препараты железа.
Если вы не ели конкретную пищу, которая меняет цвет вашей мочи, необходимо обязательно обратиться к специалисту. Анализ мочи является основной лабораторной процедурой. Благодаря обследованию можно диагностировать ряд заболеваний, в том числе заболевания почек и мочевыводящих путей, а также все системные заболевания. Заслуживают внимания и другие симптомы. Сопровождается ли темная моча лихорадкой, жаждой, болями в животе и т. д.? Врач непременно захочет узнать, что мы недавно ели и какие факторы могут усилить цвет мочи. Чем раньше и точнее вы объясните врачу свою проблему, тем быстрее можно будет диагностировать проблему со здоровьем и применить соответствующие формы лечения. Темная моча, однако, всегда требует медицинской консультации.
Не ждите приема у врача. Воспользуйтесь консультациями со специалистами со всей Польши сегодня на abcZdrowie Найдите врача.
.Цвет мочи, помимо того, что он часто иллюстрирует нашу диету или лекарства, вопреки видимости, также является очень важной информацией о состоянии нашего организма. Цвет мочи может приобретать различные оттенки, в крайних случаях следует проконсультироваться с врачом.
Цвет мочи часто недооценивают, игнорируют или даже не замечают, учитывая естественную функцию дефекации.Каждый из нас не раз смывал воду, не задумываясь, не внимательно изучив свою мочу. Как оказалось, регулярный контроль цвета мочи может спасти нам жизнь, ведь таким образом организм, скорее всего, посылает первые сигналы о развитии инфекции или болезни. Следует помнить, что ранние отклонения могут положительно сказаться на постановке диагноза и дальнейшем лечении.
Моча есть не что иное, как остатки бесполезных и вредных продуктов метаболизма в жидкой форме.Он вырабатывается в почках и выводится из организма через мочеиспускательный канал несколько раз в сутки. Суточный объем мочи должен достигать 600-2500мл.
Моча состоит в основном из воды, мочевины, минеральных солей и других веществ, определяющих вкус и запах мочи. Содержащиеся в нем пигменты также составляют , цвет мочи может значительно отличаться от нормального. Ваша моча также не должна содержать белков, сахаров, бактерий и эритроцитов или лейкоцитов.В противном случае моча , может быть коричневого, красного или даже черного цвета.
Правильный цвет мочи должен быть желтым или соломенно-желтым (по определению аналитиков в лаборатории). Небольшие вариации оттенка мочи могут быть связаны со степенью гидратации организма. Белая или прозрачная моча указывает на чрезмерную гидратацию, а темно-желтая моча может быть сигналом тревоги для предотвращения обезвоживания.
Как правило, светлая моча или ярко-желтая моча не вызывают беспокойства. Это естественный цвет, который лишь сигнализирует о том, что наш организм в хорошем состоянии, имеет соответствующий уровень гидратации, и в рационе нет ничего, что могло бы отрицательно сказаться на нашем здоровье.
Неправильный цвет мочи может присутствовать по целому ряду причин.Обычно сопровождается интенсивным запахом, слизью и эффектом пенообразования. Часто это только влияние съеденных овощей или продуктов с интенсивными красителями, но в некоторых случаях темный цвет мочи может свидетельствовать о развитии инфекции, о чем следует проконсультироваться с врачом.
Красная моча свеклы - Красная моча не всегда должна вызывать панику. Все, что нам нужно было сделать, это съесть накануне свеклу, мангольд или ежевику.Это пищевые продукты, содержащие редкие красители – бетацианины. Больше всего их у свеклы польской, что вызывает довольно интенсивное изменение цвета мочи. Свекольно-красная или розовая моча , однако, зависит от кислотности и рН желудочного сока. Так что это случится не со всеми, кто пьет свекольный сок. Именно после сока наиболее вероятно появление цвета, так как краситель, содержащийся в термически обработанной свекле, разлагается. Однако, если красный цвет мочи не был причиной употребления свекольника, он сохраняется в течение нескольких дней, а кроме того, в моче присутствуют скрипы крови или фрагменты тканей, следует обратиться к врачу, т.к. как можно скорее.Это может быть признаком серьезного заболевания мочевого пузыря или почек. Красная моча также может быть результатом приема обезболивающих или половых гормонов.
Коричневая моча - коричневая моча может вызвать обезвоживание или проглатывание большого количества ревеня. В более неприятных случаях он служит основой для первоначальной диагностики заболевания почек. Коричневая моча выделяется также у людей, страдающих порфирией, для которой характерны нарушения переработки гемоглобина в крови.Если ваш гемоглобин или миоглобин выделяется с мочой, а дополнительные симптомы включают постоянную боль в животе, немедленно обратитесь к врачу и сдайте анализ мочи на коричневую мочу немедленно. Причины возникновения чрезвычайно важны для медицинской диагностики.
Оранжевый цвет мочи - чаще всего этот цвет мочи появляется после употребления большого количества сырой моркови или регулярного употребления морковного сока.В организм поступает большая доза бета-каротина, который окрашивает мочу так же, как и кожу. Оранжевый цвет мочи , однако, может быть результатом применения слабительных средств, когда организм подвергается потере большого количества жидкости, или когда избыточно вырабатывается билирубин, ответственный за выделение желчи. воздуховоды. Сильно желтая моча может быть признаком заболевания печени, особенно если белки глаз также желтые.
Ярко-желтая моча - часто даже флуоресцентная, неонового цвета, свидетельствует о приеме витаминов группы В, в частности витамина В12.Однако это не повод для беспокойства.
Зеленый цвет мочи - как оказалось, моча может удивить своей цветовой гаммой. Интересно, что употребление спаржи может окрасить мочу в зеленый цвет и придать ей специфический запах. Зеленая моча , однако, является поводом для беспокойства, если она сохраняется в течение нескольких дней, а до этого не употреблялись ни спаржа, ни шпинат. Зеленый цвет может означать воспаление или инфекцию мочевыводящих путей, простатит или проблемы с почками.Ни при каких обстоятельствах нельзя недооценивать этот цвет мочи и как можно скорее обратиться к врачу общей практики.
Голубая моча - хоть и очень редко, но существует. Голубая моча является следствием редкого генетического заболевания - гиперкальциемии. Характеризуется высоким уровнем кальция в крови.
Бесцветная моча - приводит к ней поллакиурия - чрезмерные позывы к мочеиспусканию в малых количествах, в просторечии называемые циститом или чрезмерной гидратацией организма, что разбавляет краситель, делая светлой мочи , заметной, например, в спортсмены или маленькие дети.По мере его прогрессирования моча становится почти бесцветной.
Беременность — это уникальное состояние, при котором женский организм функционирует совсем по-другому. Это не только тошнота и позывы, но и более частое мочеиспускание , вызванное давлением на мочевой пузырь. Будущая мама обращает внимание на любой симптом или симптом, который может повлиять на здоровье малыша. Неудивительно, что при отклонении цвета мочи от нормы женщины обращаются за помощью к врачу.
Нормальный цвет мочи при беременности такой же, как и у других здоровых людей. Беременность не оказывает существенного влияния на цвет, поэтому желтый цвет мочи является вполне естественной реакцией организма. Другое дело, если будущая мама замечает, что ее моча побелела и имеет мутную консистенцию. Затем следует провести анализ мочи , поскольку в ней могут быть опасные для плода бактерии.
Не менее опасная ситуация возникает, когда беременная замечает зеленую мочу, темную мочу или, что еще хуже, обнаруживает в ней сгустки крови.Если это не свекольно-красная моча, в таком случае следует как можно скорее проконсультироваться с гинекологом. Темная моча при беременности или любое другое отклонение от нормы нельзя недооценивать, ведь организм может подавать сигналы о развивающейся инфекции, которая может угрожать малышу.
Цвет мочи новорожденного следует регулярно проверять, даже если у матери не было инфекций мочевыводящих путей во время беременности.Особого внимания заслуживают и дети, вскармливаемые модифицированным молоком.
В первые дней у новорожденных моча может быть густой и слегка розового цвета. На него влияют вещества, взятые из чрева матери, так что это не повод для паники. Через неделю ситуация проясняется, так как малыш потребляет все больше и больше молока. С этого момента должна быть заметна светло-желтая моча или полностью прозрачная. Моча также не должна выделять никакого запаха.
Консультация врача необходима, если у ребенка после пятого дня жизни все еще темная моча или если ребенок не мочит не менее шести подгузников в день. Выделение небольшого количества нестандартной мочи является признаком недоедания и начальной стадии обезвоживания.
Для детей старшего возраста применяются те же рекомендации, что и для взрослых. Когда у малыша не развита нервная регуляция рефлекса дефекации, дело обстоит проще, так как требуется только визуальный осмотр подгузника.Позже следует ознакомить ребенка с дефекацией и обучить его необычному цвету мочи .
На вопрос " что означает темная моча?" должен находиться под ответственностью только врача. Именно он на основании конкретного исследования определяет, свидетельствует ли цвет мочи о развивающемся заболевании, или же оно является лишь причиной диеты или принимаемых лекарств.
Анализ мочи — это базовый, неинвазивный и недорогой тест, который точно иллюстрирует текущую ситуацию в организме.Благодаря ему можно быстро распознать заболевания почек, печени и мочевыводящих путей. Он также необходим при диагностике заболеваний надпочечников, желтухи и панкреатита.
Для правильного проведения теста требуется образец мочи, желательно утренний средний поток. Мочу собирают в стерильную посуду, доступную в любой аптеке. Запрещается доставлять пробы в лабораторию в других сосудах, так как они могут исказить результаты анализа. Руки также следует тщательно вымыть перед сбором.
Результаты испытаний можно интерпретировать в соответствии с принятыми стандартами. Цвет мочи янтарный или соломенный цвет не представляет собой никаких изменений. Масса должна быть в районе 1,005-1,030, а рН в пределах 4,6-8,0 единиц. Анализ мочи также не обнаружит глюкозу, белок и клетки крови. В любой другой ситуации результаты анализов следует немедленно проконсультировать у врача общей практики. Сахар может быть признаком развития диабета, а эритроциты предупреждают вас о повреждении почек и даже о раке.
.
Что вызывает жжение в уретре у мужчин в области головки полового члена? Как узнать, есть ли у вас микоз желудей?
Роберт Драбчик, MD, PhD
врач-терапевт
нефролог
нефрологическое отделение и диализная станция
Воеводская больница, Бельско-Бяла
Наиболее частой причиной описанных в вопросе недомоганий, т.е. жжения наружного отверстия уретры у мужчин, особенно у сексуально активных мужчин, является уретрит.Обычно это вызвано инфекцией. Относится к группе венерических заболеваний. Различают уретриты: гонорейные (вызванные гонореей) и, чаще, негонококковые (вызванные хламидиями, микоплазмами, трихомониазом или бактериями, отличными от гонореи).
Симптомы обычно появляются через 4-14 дней после контакта с инфицированным партнером: боль при мочеиспускании локализуется дальше в уретре, наиболее сильная утром; иногда зуд наружного отверстия уретры между мочеиспусканиями; поллакиурия и императивные позывы на мочеиспускание при наличии сопутствующего цистита или простатита; гнойные выделения из уретры, иногда окрашенные кровью.
Микоз слизистой оболочки головки полового члена также может передаваться половым путем. Проявляется жжением, зудом и болью, не ограничивающейся отверстием уретры, а возникающей в пораженных участках. Высыпания вначале пестрые, достаточно четко ограниченные, а со временем могут поражать всю поверхность головки полового члена.
Другие возможные причины жжения в наружном отверстии уретры включают инфекции мочевыводящих путей или аллергические заболевания.
Необходимо обратиться к врачу (семейному врачу или урологу), так как инфекционные причины требуют лечения в связи с возможными осложнениями, а в случае распространения заболевания половым путем необходимо также лечение партнера.
Цистит - неприятное, но распространенное заболевание. Заболевание может появиться как у женщин, так и у мужчин любого возраста. Тревожными симптомами, которые могут быть признаком цистита, являются жжение при мочеиспускании, давление на мочевой пузырь, повышение температуры или лихорадка, боли внизу живота. Инфекция мочевыводящих путей требует соответствующего лечения, так как запущенное течение инфекции может привести к осложнениям в виде рецидивирующего воспаления почек или репродуктивных органов.К какому врачу и когда идти? Какие тесты выполнить? Как и чем лечить больной мочевой пузырь домашними средствами? Как бороться с бактериями в моче? Сколько длится цистит? Могут ли симптомы повториться?
Мочевыделительная система состоит из нижнего отдела мочевыводящих путей — мочеиспускательного канала и мочевого пузыря, и верхнего отдела, включающего мочеточники и почки. Цистит – это инфекция нижних мочевыводящих путей, вызывающая боль в мочевом пузыре.В случае инфекции верхних мочевыводящих путей, именуемой острым пиелонефритом, воспаление поражает лоханки и чашечки почек. Этот тип инфекции является более тяжелым, поскольку при нем труднее избавиться от бактерий в моче из верхних отделов мочевыводящих путей, и он связан с большим количеством хронических осложнений. Стоит подчеркнуть, что защитные механизмы, основанные на перистальтических движениях мышц мочеточника, предотвращают колонизацию микроорганизмами и инфекции верхних мочевыводящих путей.Поэтому они появляются гораздо реже, чем инфекции нижних мочевыводящих путей.
Цистит является одним из наиболее распространенных заболеваний бактериальных инфекций мочевыводящих путей. Этот недуг может возникнуть у женщин и мужчин любого возраста. Однако чаще всего инфекции появляются у женщин в возрасте от двух до 50 лет, что напрямую связано с их анатомическим строением. Короткая уретра и близкое расположение уретры, влагалища и ануса, которые являются естественной средой обитания микроорганизмов, способствуют повышенному риску инфицирования мочевого пузыря у женщин.в. колиформные бактерии (кишечная палочка). Такая структура облегчает доступ и колонизацию (отложение и размножение) в мочевыделительной системе бактерий, реже вирусов и грибков, которые могут вызывать инфекции. Стоит отметить, что воспаление затрагивает слизистую оболочку мочевого пузыря.
Риск развития цистита увеличивается у сексуально активных людей. Это связано с тем, что мужской член является отличным переносчиком возбудителей (болезнетворных микроорганизмов), ведь под крайней плотью находятся микроорганизмы, способные поражать уретру и вызывать интимные инфекции.Риск увеличивается при разрыве слизистой оболочки вульвы. Поэтому одним из основных факторов риска развития цистита являются половые контакты. Чтобы избежать цистита, выпейте стакан воды перед половым актом и опорожните мочевой пузырь после полового акта. Также стоит подчеркнуть, что мочевыводящие пути у беременных более подвержены инфекциям. В результате физиологических изменений, связанных с ростом ребенка, расширяется не только половой орган, но и мочеточники, мочевой пузырь и уретра, что облегчает смешивание бактерий в мочевыделительной системе.Более того, увеличенная матка оказывает давление на мочевыводящие пути, в результате чего моча остается в мочевом пузыре, тем самым способствуя размножению бактерий.
У мужчин риск развития цистита возрастает после 50-60 лет. Эта ситуация связана с увеличенной простатой. Кроме того, к более частому появлению заболевания могут привести декомпенсированный сахарный диабет, нефролитиаз, при котором нарушается отток мочи, дефекты мочевыделительной системы, введение катетера в мочевой пузырь.
Основной причиной цистита являются бактерии, которые гнездятся и колонизируют стенку мочевого пузыря.Как правило, микробы, вызывающие инфекцию, попадают из уретры. Однако они могут развиваться и в результате другого сопутствующего заболевания, и тогда с лимфой они попадают в мочевыводящие пути.
Наиболее частой причиной цистита является кишечная палочка (Escherichia coli) - микроорганизм, входящий в состав нормальной бактериальной флоры толстого кишечника, сапрофитный стафилококк (S. saprophyticus), реже другие кишечные бактерии и некоторые вирусы и грибы.Стоит подчеркнуть, что заболевание часто сосуществует с вагинальными и вульварными инфекциями. Причиной этого является ослабление естественного защитного барьера, повышающее риск инфицирования женского репродуктивного органа.
К факторам риска развития цистита также могут относиться:
• ожирение,
• сахарный диабет,
• мочеточниковый или почечнокаменный болезни,
• анатомические дефекты мочевыделительной системы,
• хроническая травма спинного мозга,
3 90 использование катетеров,
• неправильная гигиена интимных мест,
• использование вагинальной контрацепции,
• длительный прием антибиотиков (благоприятствующих возникновению микоза),
• простуды или морозы, ослабляющие иммунную систему , что способствует повышенной восприимчивости к инфекциям.
Симптомы цистита весьма характерны. Инфекции мочевыводящих путей сопровождаются болью внизу живота, учащением и потребностью в мочеиспускании, давлением на мочевой пузырь и легким жжением во время и сразу после мочеиспускания. У некоторых людей также развивается жгучий мочевой пузырь. Это типичные симптомы, так называемая дизурия, связанные с недугами нарушения мочеиспускания. Другими местными симптомами цистита являются никтурия (ночное мочеиспускание), непроизвольное мочеиспускание и боль в надлобковом мочевом пузыре.К тревожным симптомам, которые могут свидетельствовать о цистите, относятся также обесцвечивание мочи или кровь в моче, что является следствием воспаления слизистой мочевого пузыря, и специфический, неприятный запах мочи. Если не лечить, цистит ухудшает симптомы.
Инфекции сопровождаются системными симптомами в дополнение к местным симптомам. Поэтому больные обычно отождествляют цистит с простудой, так как типичные симптомы проявляются в виде субфебрилитета или лихорадки с ознобом, а также головной и мышечной боли, недомогания, тошноты и рвоты, общей слабости организма.
Для диагностики цистита необходимо посетить врача-специалиста - уролога. В ситуации, когда больной сам не сообщает о замеченных им тревожных симптомах, врач обязан провести врачебный опрос, в том числе задать вопросы относительно того, имеет ли моча неприятный запах или изменила цвет. Изменение цвета мочи на цвет чая связано с гематурией, а кровянистая моча указывает на гематурию.Также стоит обратить внимание на «вспенивание» мочи, что является признаком неправильной фильтрации белков в мочу. Основным элементом диагностики цистита является общий анализ мочи. Внешний вид мочи, обычно мутной, щелочной и с наличием белка, является тревожным признаком воспаления и наличия бактерий в мочевыводящих путях. Однако наиболее важным для постановки точного диагноза является микроскопическое исследование осадка мочи, позволяющее выявить лейкоцитурию или эритроцитурию.Кроме того, проводится посев мочи, чтобы продемонстрировать наличие бактерий. Культура также позволяет составить антибиотикограмму, определяющую чувствительность или резистентность бактерий к антибиотикам, и подобрать соответствующую антибактериальную терапию.
Воспаление мочевого пузыря – неприятный недуг, но правильная диагностика и лечение позволяют эффективно избавиться от проблемы. В большинстве случаев инфекции мочевыводящих путей безвредны и относительно легко поддаются лечению.Поскольку значительная часть инфекций мочевыводящих путей и цистита вызывается кишечной палочкой и сапрофитным стафилококком, лечение обычно основано на препаратах первого ряда, как правило, антибиотиках, которые назначают по рецепту врача. Дополнительно предпочтительнее принимать витамин С (100 мг в сутки).
Цистит в зависимости от течения можно разделить на:
• неосложненный – чаще всего возникает у молодых женщин без анатомо-функциональных отклонений.
• осложненное воспаление мочевыделительной системы – рецидивирующая острая или хроническая боль в мочевом пузыре.
Геморрагический цистит, вызываемый в основном лекарствами, применяемыми при лечении рака, и вирусами у детей, встречается гораздо реже.
При инфекциях мочевыводящих путей обычно применяют препараты с фурагином или антибиотики. Лечение острого неосложненного цистита антибиотиком должно длиться не более трех дней.Лечение рецидивирующих воспалений, с другой стороны, такое же, как и лечение острых воспалений, но препарат применяют в течение семи дней и более. Важно, что дискомфорт, связанный с инфекцией мочевыводящих путей, может исчезнуть уже после первого приема препаратов, но нельзя прекращать антибактериальную терапию, так как это может привести к выработке у бактерий резистентности к антибиотику, что влияет на эффективность лечения.
Кроме того, следует отметить, что при отсутствии полного лечения заболевание может рецидивировать, что приведет к хроническому заболеванию.Рецидивирующие инфекции мочевыводящих путей всегда требуют консультации врача - уролога и проведения соответствующих анализов, направленных на исключение других, более серьезных заболеваний. Осложнение рецидивирующего цистита может включать, например, воспаление почек и репродуктивной системы (например, яичников). Поэтому, если симптомы, даже незначительной интенсивности, не улучшаются, необходимо посетить врача, который назначит анализ мочи и назначит соответствующие препараты.
Цистит сопровождается неприятными, неприятными симптомами.Поэтому начинать лечение в домашних условиях стоит до посещения врача. Важно пить достаточное количество воды, чтобы увеличить диурез, т. е. поддерживать правильный поток мочи. Это ускоряет механическую элиминацию, вымывая бактерии и болезнетворные микроорганизмы из мочевыводящих путей. Лучше всего пить негазированную минеральную воду с добавлением лимона, а также морс клюквы, черной смородины или аронии, поскольку они подкисляют мочу, тормозя размножение бактерий. Также стоит пить травяные смеси, обладающие мочегонным и противовоспалительным действием.Кроме того, могут быть полезны добавки с витамином С, препаратами, содержащими концентрированный экстракт клюквы или другие безрецептурные таблетки (например, урофурагин). Чувство дискомфорта и боли можно устранить, прогревая низ живота грелкой. Также стоит принять ванну, которая принесет облегчение, расслабит и снимет боль. Однако следует подчеркнуть, что оно должно быть коротким (достаточно 10-15 минут) и не слишком горячим. Соки с настоями антисептических трав (напр.ромашка, хвощ, шалфей или сосна обыкновенная). Также стоит позаботиться о теплом, сборном белье и, по возможности, погреться под пуховым одеялом. Тепло улучшает кровоснабжение слизистой оболочки, благодаря чему процесс лечения проходит быстрее. Во время лечения также следует ограничить половые контакты, так как половой акт во время инфекции удлиняет время лечения.
Во избежание повторного заражения в период инфекции следует соблюдать особую осторожность в гигиене интимных мест. Это связано с необходимостью мыть их после туалета одноразовыми бумажными полотенцами.Для подмывания лучше всего выбирать жидкости для интимной гигиены, содержащие живые бактерии. Обладают выраженными бактерицидными, вирулицидными и фунгицидными свойствами, поддерживают естественный рН кожи и слизистых оболочек, поэтому не вызывают раздражения. Также важно принимать пробиотики и принимать симптоматические препараты (обезболивающие и диастолические препараты).
Также стоит обратить внимание на тип нижнего белья, которое вы носите, рекомендуется белье из натуральных тканей, не следует использовать стринги и узкие брюки.
Цистит является распространенным, но обычно безвредным заболеванием, которое может поражать детей и взрослых. Важным элементом в борьбе с заболеванием является раннее выявление проблемы и правильная диагностика, так как это позволяет быстро начать лечение, снижая тем самым риск хронических осложнений. Начало воспаления связано с неприятными недомоганиями, поэтому важно не допустить рецидива. Для этого необходимо соблюдать интимную гигиену, пить рекомендуемое количество воды (ок.2,5 литра в день) и избегать задержки мочи.
Литература:
Старовник Р., Бар К., Урбан М., Этиология, патогенез и лечение инфекций мочевыводящих путей у взрослых, https://www.czytelniamedyczna.pl/1338,etiologia-patogeneza-i-leczenie- zakazen -ukladu-urinary-u-adults.html 04/04/2019
Górnicka J., Заболевания мочевыделительной системы, под ред., Agencja Wydawnicza Jerzy Mostowski, Варшава, 2012
.В физиологических (нормальных) условиях мочевыводящие пути стерильны, т. е. в них отсутствуют микроорганизмы. Чаще всего заражение происходит через уретру.
У женщин из-за небольшого расстояния между отверстием уретры и влагалищем и анусом бактерии легче попадают в мочевой пузырь. Неосложненный цистит является наиболее распространенной инфекцией мочевыводящих путей.У некоторых женщин это происходит несколько раз в течение жизни.
Частота инфекций мочевыводящих путей зависит от возраста и пола. В грудном возрасте проблеме чаще подвержены мальчики, что связано с более частым возникновением пороков развития мочевыделительной системы.
После 1 года ситуация обратная. Частота инфекций мочевыводящих путей значительно возрастает с началом половой жизни и до 50 раз чаще встречается у женщин, чем у мужчин.
После 60 лет в связи с гиперплазией предстательной железы и застоем мочи увеличивается заболеваемость мужчин, но женщины по-прежнему болеют вдвое чаще.
Цистит также может поражать детей, и его симптомы могут частично отличаться от симптомов у взрослых.
Дети и мужчины должны обращаться к врачу при каждом появлении цистита.
Женщины без улучшения после лечения, рецидива или воспаления более 3 раз в год. Консультации врача также требует цистит у беременных.
Хотя бактериальные инфекции являются наиболее частой причиной цистита, воспаление также может быть вызвано рядом других неинфекционных факторов, включаянапример,
Цистит можно диагностировать по его характерным симптомам.
В Польше большинство острых инфекций мочевого пузыря вызывается определенными видами бактерий с известной лекарственной чувствительностью, т.е. степенью чувствительности данного микроорганизма к конкретному лекарственному средству.
Используя эти знания, можно проводить эффективное лечение без посева мочи с помощью антибиотикограммы1 — теста, который дает информацию о видах бактерий, вызывающих инфекцию, и их чувствительности к антибиотикам.Такой подход называется эмпирическим лечением.
На основе исследований, проводимых по всей стране, специалисты Национального института лекарственных средств ежегодно устанавливают рекомендации, какие антибиотики следует применять и в каком порядке в конкретных ситуациях.
Бактериологические исследования, как и другие лабораторные исследования, проводятся только в некоторых случаях цистита. Они проводятся, когда обычные методы лечения неэффективны или когда неясно, вызывают ли симптомы бактерии.
В случае рецидивирующего цистита или/и отсутствия ответа на лечение в соответствии с антибиотикограммой 1 врач может порекомендовать дополнительные исследования:
Расширенная диагностика может быть указана, когда основной причиной симптомов является еще одним заболеванием, например,
Антимикробное лечение неосложненной инфекции длится до 10 дней - обычно 3-5 дней. При рецидивирующих инфекциях требуется 7-14 дней.
Фторхинолоны очень эффективны при лечении неосложненного цистита, однако их неоправданное применение может способствовать повышению антибиотикорезистентности микроорганизмов.
Препараты второго ряда используются, когда нельзя использовать препараты первого ряда.
Самолечение без консультации врача может применяться небеременными женщинами с типичными симптомами неосложненного цистита и при единичном случае.
Если у вас не возникло никаких тревожных симптомов, вы можете следовать приведенным ниже советам.

Симптомы повторяются у 10-20% женщин в течение 2 недель после прекращения лечения цистита.Они вызываются тем же микроорганизмом, который пережил лечение.
Рецидив симптомов — это не то же самое, что реинфекция, т. е. реинфекция мочевыводящих путей, которая встречается гораздо чаще.
Реинфекция возникает через 2 недели после окончания лечения и может быть вызвана тем же (присутствующим в другом месте, например, в анусе или влагалище) или другим патогеном.
При правильном, своевременном и эффективном лечении цистита осложнений и осложнений практически не бывает.Однако, если не лечить, цистит может привести к пиелонефриту.
Маленькие дети и пожилые люди наиболее подвержены риску осложнений из-за возможности не заметить симптомы цистита или спутать их с другими нозологическими единицами.
Для предотвращения рецидива заболевания после окончания лечения целесообразно использовать в быту следующие методы профилактики:
90 020 90 021 Увеличить объем выпиваемой жидкости - рекомендуемое количество жидкости для взрослого человека составляет 1,5-2 литра.Выпейте дополнительный стакан жидкости перед половым актом.В некоторых ситуациях можно использовать профилактические препараты, например:
За исключением безрецептурных препаратов Lactobacillus, другие препараты рекомендуются и назначаются врачом.
Если вы женщина, не беременны и не испытываете никаких тревожных симптомов, вы можете самостоятельно лечить цистит дома, следуя приведенным ниже советам:
Примечания:
90 140 1 Антибиограмма - результат чувствительности бактерий к антибиотикам.
90 087 Источники: 90 088
90 307 Инфекции мочевыводящих путей (ИМП) 90 308
mayoclinic.org/diseases-conditions/urinary-tract-infection/symptoms-causes/syc-20353447 3
90 инфекции мочевыводящих путей ИМП)nhs.uk/conditions/urinary-tract-infections-utis/
Interna Szczeklik 2015 Andrzej Szczeklik, Piotr Gajewski; депутат; Краков 2015; изд. 7
. • Цистит
Первой причиной появления крови в моче является воспаление мочевого пузыря.Это бактериальное заболевание, наиболее частым возбудителем которого является кишечная палочка. Заболевание чаще встречается у женщин, чем у мужчин, и чаще всего поражает женщин в возрасте от 15 до 35 лет. Довольно часто цистит возникает и при беременности. Для течения цистита характерны дизурические явления, т. е. болезненные позывы к мочеиспусканию, мочеиспускание значительно чаще, но в гораздо меньших количествах (иногда моча выделяется буквально «по каплям»).Также отмечается частое жжение при мочеиспускании. Антибиотики и химиотерапевтические средства обычно используются для лечения гематурии, вызванной циститом, и пациентам часто требуются обезболивающие и диастолические препараты. Также стоит использовать клюквенный сок или экстракты клюквы, доступные в аптеках в виде таблеток. Клюква подкисляет мочу и тем самым создает неблагоприятные условия для размножения бактерий.
• Нефролитиаз
Второй причиной появления крови в моче являются камни в почках.В его ходе образуются отложения, т. е. камни в почках, в результате их выпадения из химических веществ. Обычно встречаются подагрические, кальций-оксалатные и кальций-фосфатные камни, при этом значительно реже встречаются цистиновые и струвитные камни. Камни в почках чаще встречаются у мужчин. Сопровождается гематурией, дизурией, болью в поясничном отделе позвоночника, которая у мужчин часто иррадиирует в пах или мошонку, у женщин - в половые губы.Боль часто настолько сильна, что больной не может сидеть и немного облегчается при ходьбе. Симптоматические препараты (анальгетики и спазмолитики) применяют для лечения гематурии, вызванной камнями в почках. Правильная гидратация и, таким образом, увеличение диуреза также очень важны — благодаря этой процедуре часто удается удалить мелкие камни во время мочеиспускания. Другими методами удаления камней из почек являются прежде всего экстракорпоральная литотрипсия, т. е. дробление камней, реже проводится эндоскопическая экстракция камней и еще реже традиционная хирургия.
• Рак почки
Рак почки также является очень серьезной причиной гематурии. Обычно встречается у людей старше 50 лет, мужчины болеют в два раза чаще, чем женщины. Значительно чаще развивается у больных с синдромом Гиппеля-Линдау (это сосуществование гемангиом в ЦНС и в сетчатке глаза, заболевание наследуется по аутосомно-доминантному типу). На начальной стадии рак почки не имеет характерных симптомов, поэтому его трудно обнаружить и обычно выявляют в запущенной форме.Гематурия в своем течении, к сожалению, уже свидетельствует о прогрессировании неопластического процесса. Лечение заключается в удалении опухоли. К сожалению, химиотерапия неэффективна, иногда применяют иммунотерапию интерлейкином 2.
• Рак мочевого пузыря
Еще одной причиной появления крови в моче является рак мочевого пузыря. Это новообразование возникает преимущественно у лиц пожилого возраста, обычно на 7-8-м десятилетии жизни, чаще у мужчин. Кровь в моче часто является первым симптомом рака мочевого пузыря, и в кровавой моче обычно видны сгустки крови.Другие симптомы включают боль при мочеиспускании, более частое мочеиспускание, боль в поясничной и надлобковой области, увеличение лимфатических узлов. Лечение включает химиотерапию, лучевую терапию, иммунотерапию и хирургическое вмешательство.
Гематурия возникает также при гломерулонефрите. Также значительно реже его можно обнаружить при геморрагическом диатезе или у больных, принимающих антикоагулянты. Гематурия также может возникнуть в случае травмы, приведшей к повреждению мочевыделительной системы.Кровь в моче характерна также для ночной пароксизмальной гемоглобинурии — редкого заболевания, связанного с распадом эритроцитов в ночное время. Гематурия также присутствует при шистосомозе, т. е. заражении трематодой (паразитом), принадлежащим к роду Schistosoma.
В этом случае немедленно обратитесь к врачу! Необходимо выяснить причину гематурии. Затем врач соберет подробный, развернутый анамнез ваших недомоганий: спросит, возникла ли гематурия впервые или такая ситуация уже случалась раньше.Кроме того, врач захочет узнать, не сопровождаются ли гематурия другими недомоганиями, такими как боль и жжение при мочеиспускании, учащение мочеиспускания, малые порции мочи, боли в надлобковой и поясничной области, лихорадка. После тщательного сбора анамнеза врач решит, какие возможны дополнительные исследования будут необходимы, обычно необходим общий анализ мочи и УЗИ брюшной полости. После проведения анализов и постановки достоверного диагноза можно начинать соответствующее лечение гематурии.
Каждая гематурия требует срочной консультации с врачом! Гематурия может быть связана с действительно опасными заболеваниями, а отсутствие своевременной диагностики и адекватного лечения может привести к быстрому ухудшению нашего здоровья. Поэтому, если вы наблюдаете гематурию, не пугайтесь и немедленно обратитесь к врачу. В этом случае большое значение имеет своевременная помощь и начало соответствующего лечения гематурии.
.