2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Нос является важной частью дыхательной системы, выполняющей целый ряд важных функций, если носовая полость не заложена. Воздух в носовой полости подвергается фильтрации, т.е. вредные частицы, такие как вирусы, бактерии, пыль и т.д. не пропускаются вовнутрь, что защищает от них дыхательную систему. Кроме того, носовая полость увлажняет и нагревает поступающий воздух, делая возможным нормальное функционирование дыхательных путей и легких. Верхняя часть носовой полости также выполняет функцию обоняния.
Гайморовы пазухи (синонимы: верхнечелюстные пазухи, верхнечелюстные синусы) имеют вид внутричерепных полостей, заполненных воздухом. Пазухи сообщаются с полостью носа посредством отверстия в верхнечелюстной кости. Нос и гайморовы пазухи – это фактически непрерывное пространство, выстланное слизистой оболочкой, которая по сути и выполняет функции защиты, нагревания и увлажнения воздуха.
Сам характер функций носовой полости (как все мы знаем на собственном опыте) подразумевает, что нос подвержен «атакам» со стороны различных «вражеских агентов», самыми распространенными из которых являются инфекции (как правило, вирусные) и аллергии. Основные их проявления – насморк, заложенность носа и снижение обоняния. Эти симптомы могут длиться в течение короткого периода (неделя - две), а могут не проходить и в течение долгих месяцев («хроническое течение»). У многих людей эти явления обусловлены врожденной склонностью или приемом определенных лекарственных препаратов.
Другая возможная проблема – синусит (или гайморит), т.е. воспаление гайморовых пазух, которое выражается в гнойном насморке и болях в области лица, лба и головы. Гайморит может длиться от одной недели до нескольких месяцев. Наиболее частые причины –индивидуальная предрасположенность, аллергия и лечение зубов. При продолжительном (хроническом) синусите могут появиться полипы, которые представляют собой разрастание слизистой оболочки в результате воспалительного процесса. Полипы, заполняя собой гайморовы пазухи и носовую полость, приводят к заложенности носа и снижению обоняния. У значительной части людей эти симптомы причиняют сильные страдания и существенно мешают повседневной деятельности.
Для назначения первичного лечения во время посещения клиники определяют степень выраженности заболевания. На этом этапе обычно назначается лекарственная терапия, призванная уменьшить симптоматику. При необходимости пациент направляется на диагностическую визуализацию (см. фотографии). Если лекарственная терапия не дает значительного облегчения симптомов, может быть предложено хирургическое вмешательство. Пациенты с хроническим или рецидивирующим заболеванием находятся под долгосрочным (иногда на протяжении многих лет) наблюдением врачей. Их лечение, в целях достижения устойчивого эффекта, состоит из сочетанной лекарственной терапии и хирургического вмешательства (в особо неподдающихся лечению случаев приходится проводить несколько операций).
Наиболее распространенные операции на носу – выравнивание носовой перегородки и уменьшение крыльев носа с целью улучшения дыхания, эндоскопические операции, выполняемые через ноздревые отверстия при заболеваниях гайморовых пазух и при удалении опухолей.
Кроме того, в отделении часто выполняется операционное открытие закупоренного слезного канала. При нормальном состоянии слезы направляются через отверстия в веках в слезоотводящие пути, которые открывается в носовую полость. Непроходимость слезного канала проявляется постоянным слезотечением или гнойными выделениями из слезных отверстий. Диагностика и решение о необходимости проведения операции осуществляется офтальмологом, специализирующимся на хирургии слезоотводящих путей (окулопластика). Эта операция проводится через нос, в ходе ее создается новое отверстие для выведения слез. Операция осуществляется совместно с врачом-окулопластиком.
В отделении также проводят лечение упорных, рецидивирующих носовых кровотечений, с трудом поддающихся лечению, переломов носа и дефектов костно-хрящевой структуры носа.
Отдел по лечению носовой полости и гайморовых пазух в Медицинском центре «Шаарей Цедек» обеспечивает лечение стационарных больных и больных, поступающих в приемный покой или в клинику ЛОР. В общей сложности в «Шаарей Цедек» опытные хирурги ежегодно проводят более 400 ринопластических операций, операций на гайморовых пазухах и слезных каналах.
Синус-лифтинг — хирургическая операция, при которой врач наращивает костную ткань верхней челюсти. Эта процедура проводится перед имплантацией в случае, если у пациента атрофирована верхнечелюстная кость. В этом случае врачу не удается восстановить зубной ряд, так как импланты некуда установить.
При синус-лифтинге дно верхнечелюстного синуса пациента при помощи определенных процедур поднимается выше начального уровня. После короткого реабилитационного периода у пациента восстанавливаются жевательные функции и он может полноценно принимать пищу.
Наращивание костной ткани — это серьезное оперативное вмешательство, оно требует высокой квалификации и мастерства хирурга. Но при правильно проведенной процедуре осложнения маловероятны, а реабилитационный период составляет всего 3—4 недели.
Не каждый пациент сразу после удаления зуба задумывается об установке импланта. Иногда решение о протезировании может быть принято спустя несколько лет. За это время костная ткань челюсти «расслабляется» — теряет объем и плотность, поэтому установить имплант уже проблематично. Ткань челюсти может истончиться вследствие:
Для установки имплантов необходим определенный объем костной ткани. Чтобы ее нарастить на верхней челюсти, врач использует пространство гайморовых пазух. Это возможно, поскольку дно гайморовой пазухи представляет собой тонкую костную стенку и находится прямо над верхними зубами.
Оболочка гайморовых пазух достаточно плотная, и в процессе операции врач приподнимает ее тем или иным способом, в зависимости от вида процедуры. А образовавшееся пространство он заполняет костным синтетическим материалом.
Объем введенного материала позволяет надежно установить имплант с длиной штифта до 10 мм и не травмировать ткани гайморовой пазухи.
Синус-лифтинг проводят только на верхней челюсти. На нижней челюсти применить метод невозможно, ведь гайморовых пазух там нет и она представляет собой сплошную кость.
Однако именно верхняя челюсть истончается гораздо быстрее, чем нижняя.
В ходе операции на челюсти, в месте костной пластики, делается небольшой надрез. Дно гайморовой полости аккуратно смещают, чтобы образовалось пространство, необходимое для введения костнопластического заменителя. Таким образом, синус-лифтинг означает именно «поднятие синуса».
Операцию проводят под обезболиванием: местным или общим.
Синус-лифтинг может быть рекомендован пациентам, у которых выявлена атрофия костной ткани верхней челюсти.
Показания к операции:
Врач выбирает вид операции в зависимости от индивидуальных характеристик и состояния пациента. В настоящее время основными методиками являются:
Операция занимает не более 20 минут. Если синус-лифтинг проведен закрытым способом, в ходе операции врач может установить имплант. При открытой процедуре имплантация возможна после того, как десна полностью заживет.
При открытом способе проведения синус-лифтинга операция состоит из следующих этапов:
Последовательность действий при закрытом синус-лифтинге:
Балонный синус-лифтинг проводят в такой последовательности:
Этапы ультразвукового синус-лифтинга:
После того, как десна заживет и введенное костное вещество надежно закрепит имплант, можно проводить следующую операцию синус-лифтинга. Как правило, между двумя операциями проходит не менее полугода, а возможно и дольше — в зависимости от состояния пациента.
Перед тем, как будет принято решение о повторном синус-лифтинге, пациент должен пройти рентген-диагностику гайморовых полостей. Так врач убедится, что в области предстоящей операции нет патологий, а также оценит толщину костного массива.
Кроме того, хирургу необходимо оценить структуру костной ткани альвеолярных отростков на верхней челюсти.
При операции используют несколько видов костнопластического материала. От вида назначенной операции будет зависеть, какой именно состав станет использовать врач.
Основные виды материала для наращивания десны:
Нежелательно проводить операцию пациентам с недостаточной гигиеной полости рта, при зубном камне и с заболевания полости рта. Не всегда можно проводить синус-лифтинг при беременности.
Абсолютно противопоказана операция в следующих случаях::
Строжайшим образом синус-лифтинг запрещен:
Осложнения при синус-лифтинге возникают нечасто. Они могут быть связаны с уже имеющимися у пациента ЛОР-заболеваниями:
Операция по проведению синус-лифтинга не относится к категории простых и абсолютно безопасных. Но если ее провел опытный хирург согласно всем нормам и правилам, нежелательных последствий не возникнет.
24 авг. 2020 г., 13:00
В настоящее время имплантация зубов считается безопасной операцией, но только при высокопрофессиональном подходе. Однако осложнения все же случаются, например, повреждение гайморовой пазухи – когда имплантом или инструментом нарушается ее целостность. Далее расскажем, по каким причинам может произойти подобное осложнение и что делать, чтобы имплантация прошла успешно.
Почему повреждается пазуха
Гайморовы пазухи (околоносовые синусы) занимают большой объем в верхнечелюстной кости, а находятся они по бокам от носа прямо над верхними жевательными зубами. Зачастую корни верхних зубов подходят практически вплотную к этим пазухам, а отделяет их друг от друга только тонкая костная прослойка и дно самой пазухи. Если установить имплант с погрешностями, то в дне пазухи образуется отверстие – перфорация. Полость инфицируется, возникает гайморит, боль, а имплант отторгается. Рассмотрим причины появления перфорации гайморовой пазухи подробнее:
● неполная диагностика перед имплантацией: если пациент не прошел компьютерную томографию (КТ) челюсти, на которой видно состояние кости около пазухи, либо стоматолог не изучил КТ, то риск повреждения тонких стенок инструментом или имплантом очень высок,
● неправильной подбор длины имплантата,
● слишком большое усилие при вкручивании имплантата, из-за которого он «ушел» очень глубоко,
● ошибки при проведении синус-лифтинга: это операция по поднятию дня гайморовой пазухи и подсадке костной крошки в освободившееся пространство – чтобы у пациента с нехваткой кости было достаточно места для установки импланта.
Все рассмотренные выше причины касаются ошибок со стороны врача. Но вина пациента в появлении перфорации тоже может быть. К примеру, если врач пока запретил жевать на прооперированной стороне челюсти или рекомендовал не нагружать установленный протез жесткой пищей – а пациент с пренебрежением отнесся к этому. В результате из-за неосторожного обращения имплант как-бы продавливается в пазуху, особенно, если модель имеет острый кончик.
Как устранить проблему
Чтобы восстановить целостность гайморовой пазухи необходимо удалить имплант, если он стал причиной повреждения, и ушить отверстие. Часто такие операции проводятся не только стоматологом-имплантологом, но и челюстно-лицевым хирургом в тандеме с ЛОРом (оториноларингологом). Далее пациенту нужно восстановиться – здесь назначается прием медикаментов, промывания или ротовые ванночки при необходимости, щадящее питание. Через несколько месяцев, когда ткани восстановятся, можно рассмотреть вопрос о повторной имплантации.
Правила безопасности по стороны стоматолога
Для исключения таких опасных осложнений, как перфорация дна гайморовой пазухи, стоматолог должен внимательно подходить к каждой операции еще на этапе ее планирования. Обязательно нужно тщательно изучить КТ пациента и подобрать модель импланта в строгом соответствии с объемом и качеством кости. Обычно подобное планирование происходит не на глазок, а в специализированных компьютерных программах, куда загружаются данные КТ.
В ходе операции имплантолог тоже должен быть внимательным и проводить установку в соответствии с рекомендациями производителя применяемого бренда имплантов. После операции необходимо ознакомить пациента с рекомендациями по реабилитации и убедиться, что человеку все понятно. Многие клиники сейчас разрабатывают специальные памятки на бумажных носителях, чтобы пациент ничего не забыл.
Правила безопасности со стороны пациента
Главное, о чем должен помнить пациент – нужно в точности следовать советам своего имплантолога. Если врач сказал, что нельзя пока жевать пищу, а можно только пюре, например, то такого меню и следует придерживаться. При разных протоколах имплантации ограничения по питанию накладываются на различный срок – на несколько дней или на пару недель. Т.е. в любом случае скоро уже можно будет есть привычную пищу, а пока стоит немного потерпеть. Чего делать категорически не стоит – так это грызть цельные свежие яблоки, морковь, кусковое мясо, чтобы не «продавить» имплант в пазуху или не заработать иные осложнения.
Источник: сайт zubi-implanti.ru
Источник: http://inchehov.ru/novosti/aktualno/povrezhdenie-gaymorovoy-pazuhi-chem-opasno-i-kak-lechit
Перфорация гайморовой пазухи — осложнение, которое может быть спровоцировано стоматологом-хирургом в процессе удаления верхних зубов. Рассказываем, чем чревато данное осложнение, какие причины могут к нему привести и как избежать перфорации верхнечелюстной пазухи в кабинете стоматолога.

Часто причиной перфорация пазух становятся определённые хирургические манипуляции:
Нередко перфорация становится результатом неловких действий стоматолога и несоблюдения им тактики лечения. Ошибка может быть допущена при удалении зуба, при введении штифта или во время установки зубного импланта. Если стоматолог неверно подбирает размер импланта, не учитывает высоту альвеолярного отростка и некорректно проводит подготовку к имплантированию, риск прободения дна пазухи очень велик.
Бывают случаи, когда данное осложнение проявляется вследствие анатомических особенностей зубочелюстной системы самого пациента – когда корни изначально располагаются в полости пазухи. Опытный врач выявляет эту особенность на этапе подготовки к хирургическому вмешательству, а после удаления зуба проводит комплекс заживляющих и восстановительных процедур.
На перфорацию гайморовой пазухи при удалении зуба указывают следующие специфические симптомы:
Если прободение не было вовремя диагностировано и пролечено, формируется оро-антральный свищ, происходит инфицирование полости гайморовой пазухи, развивается острый синусит с неприятными и опасными симптомами: отёком слизистой носа, нарушением дыхания, появлением острых головных болей.

Для устранения возникшего недуга показано хирургическое лечение. Операции можно избежать, если осложнение возникло в кресле стоматолога после удаления зуба и было незамедлительно диагностировано. В этом случае тактика лечения заключается в бережном сохранении сформированного кровяного сгустка и профилактике инфицирования зубной лунки в течение 5-7 дней. Одновременно врач назначает пациенту курс профилактических мероприятий для предупреждения воспалительных реакций. Обычно это приём противовоспалительных и антибактериальных препаратов, сосудосуживающих капель. Амбулаторно или на дому – зависит от состояния пациента.
Хирургия зубов – работа очень ответственная, а удаление зубов в Калининграде – услуга исключительно востребованная. Пациенты могут обратиться в районную поликлинику, к частному дантисту или в современную, хорошо оснащенную стоматологию. Чтобы избежать осложнений в процессе хирургического лечения, важно максимально ответственно подойти к выбору стоматологии и врача. Стоит обратить внимание не только на богатый жизненный опыт стоматолога, но главным образом на его квалификацию, способность верно оценить состояние пациента, и своевременно оказать ему помощь.
Хирургическое лечение зубов любой сложности вы можете пройти в стоматологии Genesis. Наши высококвалифицированные стоматологи имеют опыт лечения сложных патологий с использованием самого современного стоматологического оборудования. Для наших пациентов мы создаём максимально комфортные условия и используем только эффективные методы лечения – чтобы вы были здоровы.
Евмененко Р.А.
Стоматолог-хирург, имплантолог, к.м.н
Купновицкая И. Г, Кононенко Ю.Г. Неотложные состояния на амбулаторном приеме у стоматолога. Изд. 2.: Учебное пособие.
Тимофеев А.А. Челюстно-лицевая хирургия. — Киев: ВСИ «Медицина», 2010.
←Вернуться к списку статейГайморитом пациенты нередко называют затянувшийся насморк. В действительности гайморит — это воспаление одной или двух верхнечелюстных придаточных пазух носа — гайморовых. Заболевание не всегда является следствием простуды и продолжительного ринита.
Гайморова пазуха находится в толще верхнечелюстной кости, имеет форму пирамиды с четырьмя стенками, в одной из которых есть отверстие, сообщающееся с пространством носовой полости. Пазуха изнутри покрыта слизистой оболочкой, клетки которой вырабатывают слизь. У человека две гайморовых пазухи — справа и слева — выполняют функцию резонатора, влияя на характеристики голоса.
Главная причина гайморита - бактерии, причем часто в развитии инфекционно-воспалительного процесса играет роль не один микроб или грибок, а сразу несколько болезнетворных микроорганизмов.
Гаймориты развиваются (или рецидивируют) чаще всего в межсезонье, когда уровень иммунитета снижен из-за повторяющихся ОРВИ. Гайморит нередко причисляют к так называемым «офисным» болезням, поскольку в современном деловом мире принято переносить респираторные инфекции «на ногах», не соблюдая постельный режим и принимая симптоматические противопростудные средства. Многочисленные эпизоды ОРВИ (к тому же не до конца вылеченные) и приводят к ослаблению общих и местных иммунных механизмов защиты от болезнетворных факторов, что и становится предпосылками для развития гайморита.
Симптомы острого или обострение хронического гайморита похожи между собой:
Гайморит отражается и на общем состоянии:
При хронической форме гайморита, вне обострения, наблюдается заложенность носа, выделения из носа слизистые или с прослойками светло-серого цвета. Пациент ощущает тяжесть, давление в подглазничной области или у корня носа.
Лечение гайморита назначается врачом-оториноларингологом. Стоит отметить, что самостоятельное применение медицинских и немедицинских препаратов приводит лишь к усугублению воспалительного процесса, и нередко пациент попадает к врачу на прием с запущенным гайморитом, лечение которого возможно только в стационаре. Именно поэтому при вышеперечисленных симптомах необходимо сразу обратиться к ЛОР-врачу.
В консервативном лечении гайморита применяются препараты различных групп с сосудосуживающим, антибактериальным, муколитическим действием.
В «ТН-Клинике» Вы сможете получить консультацию высококвалифицированного ЛОР-врача, который проведет дополнительное диагностическое обследование и на основе Ваших данных анализов и обследования составит эффективную программу лечения. Своевременное обращение за медицинской помощью позволит избежать оперативных вмешательств.
+7(495) 210-02-48+7(495) 799-02-06
Записаться на приемИнтересной особенностью строения лицевого черепа является наличие воздухоносных полостей в верхней челюсти, лобной, решетчатой и клиновидной костях. Полости изнутри выстланы слизистой оболочкой, продуцирующей слизь, которая в свою очередь выводится в из пазух в полость носа через систему естественных соустий и каналов и далее в носоглотку. Этот процесс происходит непрерывно и незаметно для человека. Благодаря такой физиологии воздух попадающий в полость носа и пазухи согревается, увлажняется, дисперсные частицы пыли адсорбируются на слизистой оболочке где иммунные комплексы обезвреживают болезнетворные микроорганизмы. Подготовленный таким образом воздух поступает далее, в нижние дыхательные пути.
В латинском языке пазуха называется синус (sinus). Когда слизистая в пазухах воспаляется то это называется синусит. Воспаление, например, в верхнечелюстной (гайморовой) пазухе называется верхнечелюстной синусит (гайморит), соответственно в лобной пазухе — фронтит, в решетчатых — этмоидит, в клиновидной (основной) — сфеноидит. Уточненные названия указывают локализацию процесса.
Нарушение механизма выведения содержимого из пазух приводит к скоплению отделяемого и, зачастую, к нагноению. Причинами такого нарушения может стать отек слизистой оболочки в результате острой вирусной инфекции или аллергический отек. Блокировать выход из пазухи могут полипы в полости носа, искривление перегородки или индивидуальные варианты анатомического строения.
Иногда причиной воспаления слизистой оболочки гайморовой пазухи может быть близко прилегающий больной зуб, гранулема или киста на корне зуба. Такой гайморит называется одонтогенный и, по сути, является симптомом зубного заболевания. При этом сам зуб может быть внешне целым и не болеть. Отличительная особенность такого гайморита заключается в одностороннем поражении пазух.
Существуют и более редкие причины — травмы, аномалии развития, генетические нарушения функции слизистой.
Основными признаками синусита являются заложенность носа, тяжесть в области пазух, слизистые и/или гнойные выделения, головная боль. Также может присутствовать снижение обоняния, стекание слизи по задней стенке глотки, повышение температуры, слабость. При эндоскопии почти всегда видны выделения из пазух, а на компьютерных томограммах снижена пневматизация. В реальности сочетание симптомов может быть разнообразным: от полного отсутствия жалоб при выраженном воспалении, до сильных болей, грубой заложенности при скудных местных проявлениях. Диагноз складывается из жалоб пациента, истории развития заболевания, эндоскопической картины и, при необходимости, данных компьютерной томографии.
Лечение синусита глобально можно разделить на консервативное и хирургическое. Оперативные способы подробно расписаны в разделе функциональная хирургия пазух. Нехирургическое лечение преследует следующие задачи:
Восстановление вентиляции и отведение патологических выделений составляет важнейшую задачу. Реализация может проходить в двух направлениях: медикаментозное снижение отечности и процедуры направленные на активное дренирование. Лекарственное воздействие сводится к применению сосудосуживающих средств, как правило местного действия, антигистаминных препаратов и топических стероидов. К процедурам следует отнести лечение методом перемещения лекарственных веществ по Проэтцу (“Кукушка”), пункции пазух и дренирование пазух при помощи синус-катетера ЯМИК. Хочется сказать, что применение средств данной категории может быть достаточным для лечения острого, неосложненного синусита.
Антибактериальная терапия весьма и весьма эффективна в лечении синуситов микробного происхождения, но при этом абсолютно бесполезна в отношении вирусов. Использование антибиотиков позволяет минимизировать трудозатраты, однако, следует быть аккуратным и стараться избегать назначения таких препаратов без явных показаний. Местная антибактериальная терапия малоэффективна из-за невозможности достижения продолжительной необходимой концентрации препарата в очаге воспаления.
Симптоматическая терапия синусита позволяет минимизировать сопутствующие ощущения и проявления сохраняя приемлемое качество жизни. Если понятна причина боли и/или повышения температуры, то нет особого смысла терпеть и можно использовать соответствующие средства для облегчения страданий.
Препараты влияющие на иммунитет и прочие средства имеют весьма широкое распространение. При этом доказательства эффективности не всегда очевидны, а зачастую и просто отсутствуют, поэтому использование подобных средств носит конвенциональный характер.
Post Views: 2 446
Цветной бульвар
Москва, Самотечная, 5
круглосуточно
Преображенская площадь
Москва, Б. Черкизовская, 5
Ежедневно
c 09:00 до 21:00
Бульвар Дмитрия Донского
Москва, Грина, 28 корпус 1
Ежедневно
c 09:00 до 21:00
Мичуринский проспект
Москва, Большая Очаковская, 3
Ежедневно
c 09:00 до 21:00
В костях средней части лица имеются полости, заполненные воздухом, то есть воздушные пространства или заливы. Интересно, что они не обнаруживаются в черепе новорожденного и развиваются с возрастом. Есть 4 пары пазух - даже верхнечелюстные пазухи, решетчатые пазухи, лобные пазухи и клиновидные пазухи. Самый большой из них и самый важный для лечения зубов есть верхнечелюстная пазуха. Он расположен в одной из лицевых костей – челюсти.Челюсть находится между глазницами и ртом. Верхнечелюстная пазуха имеет форму пирамиды, объем около 20-24 см 3 ; он выстлан слизистой оболочкой. У бухт есть несколько задач. Во-первых, это резонансные органы и от них зависит тембр Во-вторых, они также согревают и увлажняют вдыхаемый воздух. термически изолировать нервные центры. В-третьих, в случае травм они защищают органы чувств. В-четвертых, существует теория, что что пазухи используются для снижения веса черепа.
Как я писал ранее в статье под названием«Костная атрофия после потери зуба» При потере зуба происходит потеря костной массы. Особенно в случае верхней арки, потеря это может предотвратить использование внутрикостных имплантатов вскоре после удаления зуба, то есть импланты. В случае, если между ними недостаточно костей верхнечелюстная пазуха и полость рта, перед использованием имплантатов необходимо пройти операцию подтяжка верхнечелюстной пазухи (часто в польской литературе английский термин — sine lift ).
Синус-лифтинг можно выполнять из двух доступов, использование аутогенной кости или костных заменителей. Во-первых, больше инвазивный метод открытый метод . Во время нее хирург «сверлит» отверстие в кости, окружающее пазуху, отделяет слизистую оболочку от кости выстилает пазуху, а затем вставляет кость в образовавшуюся область или костный заменитель. Есть возможность с этим методом выполнение одномоментной имплантации.Это большое преимущество, потому что оно привязывается к с более коротким временем обработки (требуется только одна обработка) и позволяет размещать материал непосредственно вокруг имплантата.
По второму способу - закрытый (иначе гребневидный) - материал вставляется в верхнечелюстную пазуху через альвеолярный отросток. Во время процедуры хирург аккуратно «просверливает» место, где находились зубы. Затем он «набивает» кость вокруг и выше этой области, тем самым «втягивая» кость в дно верхнечелюстной пазухи.При закрытом методе дно пазухи можно приподнять на 1-3 мм. Важнейшим преимуществом данной процедуры является ее малоинвазивность. Однако он требует привлечение дополнительных людей и техники, а также более длительное время, что может привести к его более высокой стоимости.
Для обоих видов лечения возможна имплантация во время следующего лечения. Это дает больше возможностей для стабилизации первичный (т.е. стабилизация внутрикостного имплантата непосредственно после имплантации), что улучшает прогноз.
Перед каждой процедурой хирург дает индивидуальные рекомендации, такие как использование специальные ополаскиватели и зубные пасты. Как и при любой операции на ротовой полости, гигиена полости рта имеет первостепенное значение. Как я писал в статье пт «Как стоматолог оценивает уровень гигиены полости рта, и как это может сделать пациент?» API (т.е. показатель наличия зубного налета в межзубном промежутке) на уровне 15% является удовлетворительным результатом и позволяет приступить к оперативному лечению.
В случае отягощенных пациентов может потребоваться консультация лечащего врача, который определит условия процедуры или проведет подготовительную процедуру.
Синус-лифтинг выполняется при необходимость использования внутрикостного имплантата, т.е. латерального имплантата части верхней арки. Если расстояние между воздушным пространством (пазухой) и альвеолярным отростком меньше 7 мм, это количество доступной кость всего 7 мм или меньше, операция синус-лифтинга это необходимо.Если исходное количество костей более 4 мм, это хрестоматия. возможна одновременная имплантация. И зачем я написал учебник? Потому что каждый пациент индивидуален и не может быть обобщен.
Противопоказания такие же, как и для любой сопутствующей процедуры с применением имплантатов (имплантация, наращивание кости и лифтинг дно верхнечелюстной пазухи). К ним относятся: сахарный диабет, рак и состояние после их лечения в месте планируемой имплантации, лечение бисфосфонатами и заболевания органов нервные и психические расстройства, такие как старческое слабоумие или различные виды синдромы поражения головного мозга (подробно противопоказания я описал в статье под названием«Имплантаты»).
При открытой технике возможен разрыв слизистой оболочки верхнечелюстной синус. Если ее прерывание незначительно, то по данным литературы стоматологии, это не оказывает отрицательного влияния на успех лечения. В случае большая перфорация, необходимо использовать барьерную мембрану, т.е. искусственный материал, который – как и швы – закроет залив.Осложнения возникают в 26–32% случаев. Расхождение швов раны происходит в 6% случаев, частичная потеря трансплантированного материала - в 2%. Успех процедуры, оцениваемый через 3 года после имплантации, составляет 89–97%.
При закрытом методе также существует риск разрыва слизистой оболочки. При этом процедуру чаще всего проводят открытым методом. В 3-летнем Наблюдения показали 96% успеха лечения, когда высота кости была больше или равна 5 мм. Если высота была уменьшена до 4 мм или меньше, вероятность успеха составила 85%.
Наиболее важным оцениваемым параметром является первичная стабилизация имплантата. Это означает, что имплантат стабилен в кости сразу после процедуры имплантации. Это увеличивает вероятность интеграции имплантата с костью по сравнению даже с минимально подвижными имплантатами.
После процедуры обычно возникает боль, иногда появляются синяки и отеки.Боль, которая длится дольше и усиливается, указывает на на возможное развитие воспаления. На это также указывает увеличение отека.
Однако, несмотря на тревожные симптомы, необходимо сообщить для последующих посещений по указанию вашего врача, если могут возникнуть условия, которые больной не замечает и которые могут иметь неприятные последствия.
.90 000 Параназальный синусит - диагностика и лечение 9000 2 9/2003Анатомия
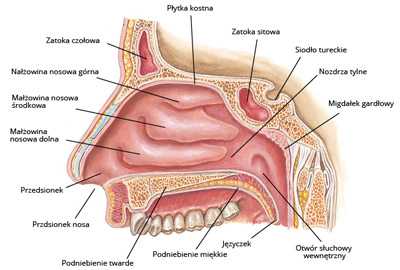
Околоносовые пазухи можно считать продолжением полостей носа. Мы делим их на следующие пазухи: первый ряд (верхнечелюстная пазуха, лобная пазуха, передние решетчатые пазухи) и второй ряд (задние решетчатые пазухи, клиновидная пазуха).
Верхнечелюстная пазуха является самой крупной из околоносовых пазух. Она имеет 4 стенки: переднюю, верхнюю, или глазничную, медиальную, или носовую, и заднюю, обращенную к задней части крыловидно-небной ямки. Медиальная стенка соответствует среднему и нижнему носовым ходам. Устье верхнечелюстной пазухи ( sinus maxillaris ) находится выше дна пазухи. Орбитальная стенка верхнечелюстной пазухи очень тонкая и содержит многочисленные расхождения, через которые инфекция может распространяться в сторону глазницы.Подглазничный нерв проходит в верхней стенке. Передняя стенка образует клыковую ямку. Под его верхним краем находится подглазничное отверстие, через которое выходит подглазничный нерв. Дно пазухи образует верхнечелюстной альвеолярный отросток.
Лобные пазухи относятся к асимметричным воздушным полостям между двумя пластинками лобной кости: лобной чешуей ( squama frontalis ) и глазничной пластинкой ( pars orbitalis ), они обычно делятся костной перегородкой на несколько сообщающиеся полости.Эти пазухи имеют 3 стенки: переднюю (наружную), заднюю (мозговую) и нижнюю (глазничную). Дренаж выделений в средний носовой канал осуществляется через носолобный канал, называемый некоторыми авторами лобным углублением, входящим в состав рото-канального комплекса. Задняя стенка лобной пазухи является костной частью передней черепной ямки...
Просмотреть полный текст ...
.Верхнечелюстные пазухи представляют собой вентилируемые полости около носа. Они отвечают за резонирование при разговоре и нагревание черепа, что делает его легче. Челюстные полости часто воспаляются, что распространяется от воспалений зубов или инфекций слизистой оболочки носа.
Верхнечелюстные пазухи представляют собой две полости объемом примерно 24 кубических сантиметра (у взрослых), которые составляют часть коллатеральных пазух носа вместе с лобной пазухой, клиновидной пазухой и задней решетчатой пазухой. Верхнечелюстные пазухи расположены в диафизах верхнечелюстных костей. Они формируются уже в утробе ребенка и перестают расти, когда появляются постоянные зубы. Стенки пазух покрыты слизистой оболочкой, которая отвечает за выработку выделений, стекающих по носовой полости.Функция верхнечелюстных пазух заключается в создании резонанса во время вашей речи. Более того, воздух внутри этих полостей нагревает череп, уменьшая его вес.
Расположение гайморовых пазух вблизи носа делает ее более склонной к развитию воспаления. Средний носовой ход соединяет полость пазухи с полостью носа.Если слизистая оболочка носа изменится, воспаление распространится и на носовые пазухи. В случае отека слизистой оболочки носа при простуде полностью или частично закрываются отверстия пазух. Тогда секрет, вырабатываемый слизистой оболочкой пазухи, не имеет выхода и скапливается, создавая питательную среду для бактерий и вирусов. В результате развивается синусит.
Признаки воспаления носовых пазух:
• Боль и чувство растяжения в области щеки;
• насморк;
• заложенность носа;
• нарушение или нарушение обоняния;
• лихорадка (в случае бактериального синусита).
В связи с расположением верхнечелюстных пазух в диафизах верхнечелюстных костей причиной воспаления является инфекция зубов. Если зубы воспаляются, то это может легко распространиться на верхнечелюстные пазухи.
Киста, также известная как миксома, развивается в закупоренных верхнечелюстных пазухах. Причиной его образования является хронический синусит. Если киста небольшая, заболевание протекает бессимптомно.Если она достигает значительных размеров, симптомами являются головные боли, а также деформация щеки и выпученные глаза. Киста может увеличиваться до такой степени, что достигает глазницы и полости носа. Плоскоклеточное новообразование чаще всего развивается в верхнечелюстных пазухах.
.Рак носовых пазух представляет собой патологический и непрерывный рост пораженных эпителием клеток в придаточных пазухах носа. В понятие околоносовых пазух входят верхнечелюстные, решетчатые, лобные и клиновидные пазухи. Рак придаточных пазух носа является одним из относительно редких видов рака органов головы и шеи. Несколько чаще (менее чем в два раза) болеют мужчины.
Факторы риска рака носовых пазух точно не определены, хотя воздействие сигаретного дыма, древесной пыли и некоторых химических веществ представляется важным.
При раке околоносовых пазух ранние симптомы отсутствуют или сходны с таковыми при хроническом синусите. Это связано со свободными воздушными пространствами, которые позволяют бессимптомному росту опухоли в течение длительного периода времени. По этой причине диагноз рака носовых пазух на ранней стадии встречается редко. Такие симптомы, как носовые кровотечения, заложенность носа, боль без видимой причины, деформация лицевых костей, нарушения зрения или неврологические нарушения указывают на значительное местное прогрессирование.
Клиническая классификация TNM применяется к новообразованиям органов головы и шеи. Он определяет степень распространения опухоли в организме по каждому признаку.
Признак Т - определяет размер опухоли, ее локализацию и распространение внутри нормальных тканей.
Признак N — определяет размер метастазов в лимфатических узлах и количество пораженных лимфатических узлов.
Признак М - определяет наличие метастазов опухоли в отдаленных от исходного органа тканях - степень распространения опухоли.
С учетом индивидуальных особенностей получаем степень сложности, традиционно имеющую цифры от 0 до IV.
Микроскопически наиболее частым новообразованием в этой области является плоскоклеточный рак, обычно высокой (менее злокачественной) или промежуточной дифференцировки. Встречаются также железистые карциномы (чаще в верхнечелюстной пазухе) и носоглоточные карциномы (чаще в решетчатой пазухе, реже в верхнечелюстной пазухе). Среди неэпителиальных новообразований околоносовые пазухи могут быть отправной точкой для сарком костей, сарком мягких тканей и лимфом.Для постановки диагноза эти новообразования требуют специальной диагностики и лечения.
Верхнечелюстная пазуха является наиболее частой локализацией рака придаточных пазух носа. Решетчатая пазуха реже является местом дебюта заболевания, и только лобная или клиновидная пазуха является исключением. Естественное течение рака носовых пазух характеризуется преимущественно локальным ростом различной степени. Метастазы в шейные лимфатические узлы встречаются очень редко (за исключением редких карцином носоглотки), как и отдаленные метастазы.Из-за своего расположения рост опухоли относительно быстро приводит к поражению и разрушению кости. В случае рака верхнечелюстной пазухи характерно поражение соседних структур, таких как глазница, крыловидно-небная ямка, подвисочная ямка и, наконец, основание черепа. Поражение основания черепа и глазницы также характерно для рака решетчатой пазухи.
Диагноз ставится на основании микроскопического исследования материала, взятого хирургическим путем из опухоли.Требуется тщательное медицинское обследование наряду с оценкой гибкого зеркала, заканчивающегося камерой. Компьютерная томография остается стандартным визуализирующим исследованием. В запущенных случаях с подтвержденным поражением соседних структур ценным дополнительным исследованием по отношению к компьютерной томографии является магнитно-резонансная томография. Рентгенография грудной клетки также должна быть выполнена для исключения метастазов в легкие.
Независимо от стадии рака носовых пазух стандартным лечением является хирургическое вмешательство, но объем процедуры зависит от локализации и стадии опухоли.В связи с низким риском локального метастазирования нет необходимости в проведении профилактических операций на лимфатических узлах. Лимфэктомия шеи оправдана только при обнаружении метастазов при обследовании. В связи с трудностями микроскопической оценки того, была ли удалена вся опухоль, а также обычно значительным локальным продвижением, практически у всех оперированных больных есть показания к дополнительной лучевой терапии. Облучение должно касаться места удаленной опухоли. Нет необходимости в профилактическом облучении лимфатической системы шеи.
В случаях, когда хирургическое вмешательство не показано, возможности лечения ограничены. Рельефную лучевую терапию можно рассматривать только для облегчения симптомов опухоли после предварительного создания синусового промежутка, но эффективность этого типа лечения, даже для облегчения симптомов, ограничена. Другим вариантом является химиотерапия, облегчающая симптомы, а рак придаточных пазух носа не является химиочувствительным раком.
Стандартным лечением пациентов с местными рецидивами является спасительная операция, которая обычно чрезвычайно сложна и требует участия специализированной бригады.Если в этой области наблюдается повторный рост, следует выполнить шейную лимфаденэктомию с последующим дополнительным облучением. Если хирургическое вмешательство невозможно при местных рецидивах, можно рассмотреть только симптоматическую химиотерапию, принимая во внимание ее ограниченную эффективность.
Прогноз у пациентов с раком носовых пазух неблагоприятный. Проведение лечения рака, состоящего из хирургического вмешательства и дополнительной лучевой терапии, приводит к 5-летнему опыту у 40-60% больных.В остальных случаях процент отдаленной выживаемости не превышает 10%.
Вторичная профилактика этого вида рака заключается в предотвращении хронического воспаления пазухи и удалении подозреваемых полипов пазухи. Важную роль здесь играет ЛОР-врач.
.% PDF-1.7 % 118 0 том > эндообъект внешняя ссылка 118 88 0000000016 00000 н 0000002666 00000 н 0000002875 00000 н 0000002911 00000 н 0000003513 00000 н 0000003540 00000 н 0000003679 00000 н 0000003822 00000 н 0000003936 00000 н 0000003963 00000 н 0000004626 00000 н 0000005074 00000 н 0000005475 00000 н 0000005587 00000 н 0000005843 00000 н 0000005880 00000 н 0000006382 00000 н 0000007175 00000 н 0000007929 00000 н 0000008719 00000 н 0000008862 00000 н 0000008889 00000 н 0000009277 00000 н 0000010090 00000 н 0000010231 00000 н 0000010615 00000 н 0000010642 00000 н 0000010961 00000 н 0000011373 00000 н 0000012071 00000 н 0000012214 00000 н 0000012241 00000 н 0000013020 00000 н 0000013207 00000 н 0000013807 00000 н 0000014241 00000 н 0000014391 00000 н 0000015028 00000 н 0000015701 00000 н 0000016528 00000 н 0000016672 00000 н 0000016699 00000 н 0000 017 152 00000 н 0000018072 00000 н 0000018717 00000 н 0000021367 00000 н 0000021437 00000 н 0000021548 00000 н 0000035416 00000 н 0000035694 00000 н 0000036223 00000 н 0000 036 293 00000 н 0000 036 389 00000 н 0000040159 00000 н 0000040440 00000 н 0000040783 00000 н 0000045594 00000 н 0000045871 00000 н 0000048753 00000 н 0000048854 00000 н 0000048924 00000 н 0000049020 00000 н 0000053213 00000 н 0000053490 00000 н 0000053792 00000 н 0000057678 00000 н 0000057748 00000 н 0000057818 00000 н 0000057929 00000 н 0000067461 00000 н 0000067739 00000 н 0000 068 245 00000 н 0000075638 00000 н 0000075917 00000 н 0000076272 00000 н 0000076374 00000 н 0000079923 00000 н 0000080312 00000 н 0000 080 787 00000 н 0000 084 231 00000 н 0000084498 00000 н 0000084848 00000 н 0000087451 00000 н 0000087715 00000 н 0000088012 00000 н 0000 088 333 00000 н 0000091030 00000 н 0000002056 00000 н трейлер ] / Предыдущая 1182186 >> startxref 0 %% EOF 205 0 том > поток hb``b` V €
.Том 4, № 3 (2018)
ОТЧЕТЫ О ДЕЛАХ
Показать PDF Скачать файл PDF
Лукаш Шильберг 1 , Адам Ковалевски 1 , Иоанна Ковалевска 1 , Катажина Павляк-Осинская 2 , Анна Касперска 1 3 , Анджей Маршалек 9
Онкол Практ Клин Эду 2018, 4 (3): 183-187.
ПринадлежностиТом 4, № 3 (2018)
ОТЧЕТЫ О ДЕЛАХ
Хондросаркома, злокачественная опухоль мезенхимального происхождения, является второй по частоте опухолью кости после остеосаркомы.Его диагностика является одной из самых сложных в патоморфологии. Этот вид новообразований редко встречается в органах головы и шеи. В работе представлен случай женщины 45 лет с атипичным проявлением хондросаркомы в виде опухоли левой верхнечелюстной пазухи.
Женщина 45 лет подвергнута детальной диагностике в связи с подозрением на пролиферативный процесс, исходящий из левой верхнечелюстной пазухи. Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) показали наличие аномальной массы, инфильтрирующей окружающие ткани.Диагноз хондросаркомы долгое время не устанавливали из-за отсутствия корреляции между клинической и микроскопической картиной. Больному произведена субтотальная максиллэктомия слева по методу Вебера-Фергюсона, двусторонняя этмоидэктомия, сфеноидэктомия и правая верхняя резекция носа, резекция носовой перегородки, левой лобной пазухи, энуклеация левого глазного яблока.
Микроскопическое изображение биопсийного материала может быть недостаточным для постановки правильного диагноза. Вышеприведенный случай показывает, насколько важна правильная корреляция имеющихся результатов визуализирующих и гистопатологических тестов и насколько гетерогенной может быть опухоль хондросаркомы.Сбор тканей из разных фрагментов опухоли для оценки необходим для снижения риска диагностической ошибки. В сложных и неоднозначных случаях даже неопределенный гистопатологический диагноз может оказаться полезным для определения соответствующего терапевтического лечения.
Хондросаркома, злокачественная опухоль мезенхимального происхождения, является второй по частоте опухолью кости после остеосаркомы.Его диагностика является одной из самых сложных в патоморфологии. Этот вид новообразований редко встречается в органах головы и шеи. В работе представлен случай женщины 45 лет с атипичным проявлением хондросаркомы в виде опухоли левой верхнечелюстной пазухи.
Женщина 45 лет подвергнута детальной диагностике в связи с подозрением на пролиферативный процесс, исходящий из левой верхнечелюстной пазухи. Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) показали наличие аномальной массы, инфильтрирующей окружающие ткани.Диагноз хондросаркомы долгое время не устанавливали из-за отсутствия корреляции между клинической и микроскопической картиной. Больному произведена субтотальная максиллэктомия слева по методу Вебера-Фергюсона, двусторонняя этмоидэктомия, сфеноидэктомия и правая верхняя резекция носа, резекция носовой перегородки, левой лобной пазухи, энуклеация левого глазного яблока.
Микроскопическое изображение биопсийного материала может быть недостаточным для постановки правильного диагноза. Вышеприведенный случай показывает, насколько важна правильная корреляция имеющихся результатов визуализирующих и гистопатологических тестов и насколько гетерогенной может быть опухоль хондросаркомы.Сбор тканей из разных фрагментов опухоли для оценки необходим для снижения риска диагностической ошибки. В сложных и неоднозначных случаях даже неопределенный гистопатологический диагноз может оказаться полезным для определения соответствующего терапевтического лечения.
верхнечелюстная пазуха; хондросаркома; обзор литературы
Информация о статьеХондросаркома верхнечелюстной пазухи: клинический случай и обзор современной литературы
Онкология в клинической практике – образование
Том 4, № 3 (2018)
183-187
3423
90 059 просмотров/загрузок статьи 90 0603450
Онкол Практ Клин Эду 2018. 4 (3): 183-187.
верхнечелюстная пазуха
хондросаркома
обзор литературы
Лукаш Шильберг
Адам Ковалевски
Иоанна Ковалевска
Катажина Павляк-Осиньска
Анна Касперска
Анджей Маршалек
Верхнечелюстной синусит – это воспаление части пазух, которая находится в непосредственной близости от верхних зубов. Невылеченный гайморит может привести к серьезным осложнениям, таким как энцефалит. Каковы причины и симптомы гайморита и как его лечить?
Воспаление верхнечелюстных пазух, в связи с близким расположением к зубам, может быть сосочком невылеченных зубов, а также осложнением после лечения корневых каналов (напр.прорыв в пазуху при расширении канала) или удаление верхнего зуба (частым осложнением после удаления является рото-синусный свищ). Инфекции дыхательной системы, такие как насморк или грипп, являются гораздо более распространенными причинами гайморита. Рецидивирующие инфекции являются наиболее распространенными причинами хронического синусита, включая гайморит. Воспаление также может развиваться у людей, страдающих аллергическим ринитом или бронхиальной астмой. Полезно знать, что плавание и курение являются факторами, усиливающими синусит.
Симптомы
Острый верхнечелюстной синусит характеризуется сильной головной болью, локализующейся в области орбиты и лба, которая усиливается, среди прочего. при наклоне головы, физических упражнениях и кашле, а также при полоскании или прикосновении к пораженному участку. Это вызвано отеком слизистой оболочки носа и протоков, ведущих к верхнечелюстным пазухам, которые расположены в полости носа. Следствием его поэтому является закрытие естественных устьев верхнечелюстных пазух, а тем самым — скопление в них секрета, без возможности его оттока.Боль дополнительно усиливается при отрицательном давлении, которое является следствием невозможности прохождения воздуха из полости носа в верхнечелюстные пазухи. Имеются также симптомы воспаления. Возможными сопутствующими симптомами являются зубная боль, отек щек, заложенность носа, выделение гнойных выделений из носа.
Диагностика и лечение
При диагностике гайморита лучше всего подходит компьютерная томография, но врач также может сделать рентген.В труднодиагностируемых случаях проводят эндоскопию носа и придаточных пазух.
Лечение гайморита зависит от его причины. Если воспаление вызывают бактерии, назначают антибиотики. В случае вирусных инфекций применяется симптоматическое лечение. Вводят капли в нос для устранения воспаления слизистой оболочки носа и ее очищения, а также муколитические препараты (уменьшающие вязкость слизи), жаропонижающие и противовоспалительные средства. Врач также может назначить промывание полости носа физиологическим раствором или гипертоническим раствором.Пункция может быть показана при сильной боли из-за выделений в верхнечелюстной пазухе.