2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Нейрохирургические технологии
Термин «гипоплазия» означает «недоразвитие». Такие дефекты внутриутробного развития встречаются и в артериях головного мозга. В артериях бассейна сонных артерий эти аномалии существуют приблизительно у 4% людей, а в артериях вертебро-базилярного бассейна – у каждого десятого.
Несмотря на то, что головной мозг самый энергоемкий орган и нуждается в массивном кровоснабжении, гипоплазия питающих его артерий может долго оставаться незамеченной. Это связано с особенностями системы кровообращения головного мозга.
Большая часть полушарий получает кровь из системы внутренних сонных артерий, которые образуют переднюю и среднюю мозговые артерии, а также переднюю соединительную артерию. Задняя часть полушарий, ствол мозга и мозжечок питаются из бассейна двух позвоночных артерий, сливающихся в полости черепа в основную артерию, из которой образуются задняя мозговая и задняя соединительная артерии.
За счет передней и задней соединительных артерий образуется сообщение артериальных бассейнов мозга, образующее круг. Он называется виллизиевым, и в его пределах возможен компенсаторный переток крови в участки с пониженным артериальным кровотоком, в том числе по причине гипоплазии какого-либо сегмента артерии. Именно эта особенность кровообращения мозга обеспечивает длительное бессимптомное течение большинства гипоплазий, которые нередко становятся случайной находкой.
Клинические проявления гипоплазии артерий мозга возникают на фоне другой патологии, ухудшающей условия компенсации мозгового кровообращения. Чаще всего это атеросклероз сосудов головного мозга или заболевания шейного отдела позвоночника. В результате могут возникать транзиторные ишемические атаки и ишемические инсульты.
Симптомы хронического нарушения кровообращения мозга зависят от сосудистого бассейна, в котором развивается ишемия ткани мозга. Всех пациентов может беспокоить:
Для гипоплазии артерий каротидного бассейна также характерны слабость и/или онемение в конечностях, нарушения речи. Для ишемии в бассейне позвоночных артерий – нарушения координации, неустойчивость походки.
Для диагностики гипоплазии мозговых артерий и определения лечебной тактики проводятся:
Консервативную терапию препаратами, улучшающими кровоснабжение и метаболизм головного мозга, проводят, если данные выполненного обследования позволяют заключить, что она сможет предотвратить дальнейшее усиление ишемии мозга и ишемический инсульт.
Однако многие пациенты с декомпенсацией кровоснабжения мозга на фоне гипоплазии артерий нуждаются в хирургическом лечении. В ведущих нейрохирургические центрах мира проводятся сложнейшие микрохирургические операции шунтирования артерий мозга, а также малоинвазивные рентгенхирургические внутрисосудистые вмешательства – баллонная ангиопластика и стентирование артерий.
Операция проходит под общим наркозом и продолжается четыре-пять часов. Сначала выделяется теменная ветвь поверхностной височной артерии (она располагается в покровах черепа). Затем проделывается трепанационное отверстие в височной кости. И далее операция проходит с использованием операционного микроскопа и микрохирургических инструментов. Выделяется крупная корковая ветвь средней мозговой артерии и соединяется с ветвью височной артерии с помощью сосудистого шва, выполненного микронитью.
Для подтверждения прочности анастомоза еще до окончания операции выполняют контактное допплеровское исследование заинтересованных сосудов.
В дальнейшем пациент находится сначала в реанимационном, а затем – в послеоперационном отделении в течение 6-7 дней. За это время неоднократно проводятся контрольные допплерография и МРТ головного мозга.
Для поддержания нормального просвета сосуда баллонную ангиопластику часто комбинируют со стентированием сосуда специальной внутрисосудистой сетчатой конструкцией.
Сегодня в крупных многопрофильных иностранных клиниках используется более 400 моделей стентов. Это саморасправляющиеся конструкции из инертных для организма материалов. Они обладают памятью формы, могут устанавливаться в области извитостей и бифуркаций (раздвоений) сосудов, не деформируются с течением времени. Многие модификации длительно выделяют из своего покрытия препараты, препятствующие тромбообразованию и образованию атеросклеротических бляшек в области стента. Также относительно недавно в зарубежную практику введены стенты четвертого поколения. Это биодеградирующиеся конструкции, которые рассасываются в течение нескольких лет после выполнения функции.
Такой сложный раздел хирургии, как операции на сосудах головного мозга, требует не только особых навыков и многолетнего опыта нейрохирурга, который должен также владеть техникой ангиохирургических и микрохирургических вмешательств.
Необходимо современное оборудование – нейроэндоскопическая и микрохирургическая аппаратура, рентгенхирургические операционные, системы нейронавигации и интраоперационного мониторинга функций нервной системы, а также технически оснащенные реанимационные отделения для послеоперационных пациентов. Все эти условия созданы в крупных специализированных нейрохирургических зарубежных центрах, в которые обращаются самые сложные пациенты со всего мира.
В новостных сводках всегда шокируют известия о том, что в юном возрасте кто-то скончался от инсульта, будучи абсолютно здоровым и сильным. Причиной внезапной закупорки сосуда является аномальное уменьшение его просвета. Виной тому являются не холестериновые бляшки, а гипоплазия артерии головного мозга ─ патологическое сужение спинномозговых сосудов или артерий головного мозга. Чаще всего аномалия встречается в сосуде, приводящем кровь к головному мозгу в правой половине туловища. Заболевание наблюдается у 80% пожилых людей, потому что к врождённому дефекту прибавляются возрастные изменения сосудов. Гиперплазия правой позвоночной артерии, что это такое и как проявляется? В каких случаях гипоплазия головного мозга приводит к развитию стеноза, увеличивая риск ишемии сосудов и инсульта? В чём отличия гипоплазии правой и левой позвоночных артерий, сосудов головного мозга? Как проявляется гипоплазия артерии головного мозга?
Правый и левый позвоночные сосуды относятся к вертебробазилярному кровяному бассейну, обеспечивающего перенос от 15 до 30% объёма крови. Остальные 70–85% принадлежат сонной артерии. Гипоплазия головного мозга не даёт полноценно питать кровью такие отделы, как мозжечок, ствол и затылочные доли. Это приводит к ухудшению самочувствия и развитию сердечно-сосудистых заболеваний.
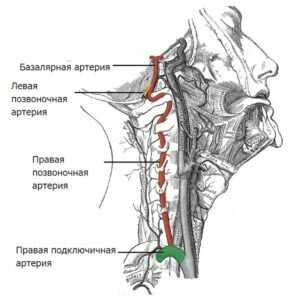 Позвоночные сосуды, правый и левый, проходят через поперечные отростки шейных позвонков и в черепную коробку через затылочное отверстие. Там они соединяются в базилярный канал, обеспечивающего перенос от 15 до 30% объёма крови. Затем под полушариями мозга вновь разветвляются, образуя Виллизиев круг. От магистральных артерий головного мозга отходят многочисленные ответвления, питающие все отделы головного мозга. Отводят кровь от головы яремные вены, расположенные на шее.
Позвоночные сосуды, правый и левый, проходят через поперечные отростки шейных позвонков и в черепную коробку через затылочное отверстие. Там они соединяются в базилярный канал, обеспечивающего перенос от 15 до 30% объёма крови. Затем под полушариями мозга вновь разветвляются, образуя Виллизиев круг. От магистральных артерий головного мозга отходят многочисленные ответвления, питающие все отделы головного мозга. Отводят кровь от головы яремные вены, расположенные на шее.Позвоночные сосуды, правый и левый, проходят через поперечные отростки шейных позвонков и в черепную коробку через затылочное отверстие. Там они соединяются в базилярный канал, обеспечивающего перенос от 15 до 30% объёма крови. Затем под полушариями мозга вновь разветвляются, образуя Виллизиев круг. От магистральных артерий головного мозга отходят многочисленные ответвления, питающие все отделы головного мозга. Отводят кровь от головы яремные вены, расположенные на шее.
Сосуды основания мозга образуют замкнутый круг. Если какой-то участок имеет узкий просвет или неправильное расположение, Виллизиев круг становится незамкнутым, что приводит к развитию различных опасных для жизни заболеваний. Гипоплазия позвоночных артерий или ПА негативно сказывается на подпитке мозжечка, это имеет следующие проявления:
В стволе головного мозга находится отдел, отвечающий за терморегуляцию, движение мышц лица, моргание, мимику, глотание пищи. Гипоплазия мозговой артерии, мешающая нормальному кровоснабжению ствола, вызывает постоянный или частый звон или жужжание в ушах, частые обморочные состояния и головокружение, приступы головной боли, замедляется речь, мимика вялая, глотание затруднено.
Патология сосудов головного мозга, подпитывающих затылочные доли, проявляется в резком ухудшении зрения, возникновении пелены перед глазами, галлюцинаций.
Гипоплазия мозга имеет общую симптоматику: онемение руки, скачки артериального давления, слабость рук и ног. Мигрень, имеющая неясную этимологию, внезапные панические атаки, которые не может объяснить психотерапевт, ─ за этими симптомами часто скрывается гипоплазия. Вот почему при вышеописанных проявлениях стоит немедленно обратиться к терапевту.
Гипоплазия артерии головного мозга имеет врождённую, реже приобретённую природу происхождения. В первом случае узкий артериальный просвет является следствием интоксикации женщины во время беременности. Курение и алкоголь, инфекционные заболевания (краснуха, грипп), приём лекарств и токсичные отравления, а также стрессы и депрессии приводят к неправильной закладке позвоночных сосудов. Признаки гипоплазии правой позвоночной артерии нередко наблюдаются у малыша после того, как в утробе пуповина обмотается вокруг шеи, даже если проблема вовремя устраняется. У эмбриона и новорожденного диагностировать патологию невозможно, она проявляется во взрослом возрасте, чаще на фоне других сердечно-сосудистых заболеваний.
Приобретённое сосудистое нарушение встречается редко, только как результат механических повреждений позвонков и остеохондроза шейного отдела позвоночника. Сужение просвета сонной артерии характерно после травм шеи, связанных с повреждением шейных позвонков либо долговременного ношения специального фиксатора.
Гипоплазия правой позвоночной артерии диагностируется чаще, чем аналогичная патология левосторонней сосудистой магистрали. Гипоплазия левой позвоночной артерии диагностируется у каждого 10 пациента, обратившегося с жалобами к врачу. Патология заключается в недоразвитии или сужении просвета до 1–1,5 мм (в норме она имеет диаметр 2–4,5 мм). Спецификой левосторонней гипоплазии является застой крови в области шеи, что вызывает сильнейшие боли шейного отдела при резком повышении давления.
Правый позвоночный сосуд компенсирует плохой кровоток, и проблема, становится очевидной только спустя годы. Диагностику затрудняют и довольно распространённые симптомы, которыми характеризуется гипоплазия левой позвоночной артерии. Вялость, нарушение координации движения, скачки давления, приступы цефалгии, тошнота схожи с проявлением других заболеваний, например, вегетососудистой дистонии (ВСД), атеросклероза или опухоли головного мозга.
[caption align="aligncenter"] Стрелочкой указана пораженная артерия[/caption][caption align="aligncenter"] Стрелочкой указана пораженная артерия[/caption]
Гипоплазия артерии головного мозга не представляет угрозу жизни, но значительно ухудшает качество жизни. После постановки диагноза большинству пациентов назначаются сосудорасширяющие препараты, которые увеличивают просвет артерии, нормализуя кровоток. Но длительное применение вазодилататоров (сосудорасширяющих средств) приводит к нежелательным побочным действиям (тахикардия, потливость, заложенность носа), поэтому лечение проводится курсами. Если гипоплазия позвоночной артерии слева грозит инсультом или инфарктом, больному назначают ангиопластику ─ внедрение на место, где сужается просвет, металлической сетчатой трубки, которая поддерживает стенки сосуда, обеспечивая полноценный кровоток.
Признаки гипоплазии правой позвоночной артерии легко спутать с обычным недомоганием и утомлением, потому что они схожи с эмоциональным расстройством. Левый позвоночный сосуд в 1,5–2 раза шире правого, поэтому даже в случае сужения просвета аномалия не столь заметна. По этой причине гипоплазия позвоночной артерии справа встречается гораздо чаще, чем артерий позвоночного столба слева. Патология выражается прежде всего в нарушении эмоционального фона, ведь нарушается подпитка затылочного отдела мозга, отвечающего за эмоции и зрение. Характерные признаки плохого кровоснабжения затылочных долей легко спутать с сезонной депрессией: беспричинные бессонницы сменяются неуправляемой сонливостью, развивается метеозависимость, апатия и вялость.
Гиперплазия правой позвоночной артерии является врождённой патологией и редко приобретённой. В некоторых случаях она никак не влияет на качество жизни, но иногда является причиной серьёзных проблем со здоровьем. Нередко признаки гипоплазии правой позвоночной артерии напоминают симптомы опухоли головного мозга:
Сосудорасширяющие лекарства, применяемые при левосторонней артериальной гипоплазии, в лечении правосторонней патологии не используются. Вместо них, врачи выписывают разжижающие кровь препараты. Гипоплазия правой позвоночной артерии опасна тем, что образовавшийся в узком просвете сосуда тромб заблокирует прохождение крови и приведёт к инсульту. Препараты Кардиомагнил, Кавитон, Тиклопидин, Варфарин противостоят тромбообразованию и способствуют повышению эластичности сосудов.
[caption align="aligncenter"] Увеличенная часть показывает место сдавливания артерии[/caption][caption align="aligncenter"] Увеличенная часть показывает место сдавливания артерии[/caption]
Правый и левый позвоночные сосуды, попадая внутрь черепной коробки, соединяются в единую артерию. Основная причина сужение её просвета ─ гипоплазия вертербальной артерии. Она ведёт к развитию серьёзного заболевания ─ вертебрально — базилярной недостаточности. Патология имеет серьёзные последствия и грозит ишемическим инсультом. Тромб, полностью перекрывающий и без того узкий просвет, приводит к остановке кровотока и инсульту.
Гипоплазия вертебральной артерии обычно развивается на фоне шейного остеохондроза. Есть даже специальный термин «синдром пизанской башни»: он случается у туристов, которые осматривают достопримечательности, запрокинув голову назад. Происходит сдавливание задней соединительной артерии, и человек испытывает симптомы:
Лечение сужения вертебральных сосудов проводится в неврологическом отделении, потому что заболевание в запущенных случаях приводит к летальному исходу.
Правый поперечный синус ─ это вена-коллектор, связывающая внутренние и внешние сосуды головного мозга. В них проходит обратное всасывание спинномозговой жидкости из полостей мозговых оболочек. Из поперечного синуса кровь попадает в яремные вены, которые отводят кровь из внутричерепного пространства. Гипоплазия правого поперечного синуса ведёт к уменьшению просвета вены, что, в свою очередь, является угрозой возникновения геморрагического инфаркта мозга.
Болезнь левого поперечного синуса
Гипоплазия левого поперечного синуса даёт осложнения на зрение. Левый поперечный синус лежит симметрично правому, располагается в поперечной борозде черепной коробки. При нарушении оттока крови наблюдается отёк диска зрительного нерва. Больной жалуется на головную боль, головокружение и усталость, но именно резкое падение остроты зрения указывает на то, что у пациента гипоплазия левого поперечного синуса.
Интракраниальные сосуды расположены в полости черепа и костных каналов. К сосудам и артериям интракраниального сегмента относят все мозговые артерии, обе позвоночные артерии, образующие Виллизиев круг, а также основной сосуд, именуемый как прямой синус. Гипоплазия интракраниального отдела правой позвоночной артерии проявляется в виде сильных болей и похрустывания при повороте шеи, болях в глазах, что нередко схоже с симптомами шейного остеохондроза. Во время болезни происходит сдавливание сосудов шеи, у больного наблюдается недостаток питания головного мозга. Помимо курса сосудистой терапии, пациенту назначают массаж, посещение курсов лечебной гимнастики. Спорт имеет большое значение в лечении и профилактике данной патологии.
У детей иногда диагностируется гипоплазия правой почки (либо левой). Это врождённая патология, которая не бывает приобретённой. Она выражается в уменьшении размеров органа из-за пониженного количества нефронов ─ строительных клеток почки. Орган не перестаёт функционировать, но эффективность его работы снижается. Вторая здоровая почка берёт на себя большую часть нагрузки, и на состоянии здоровья это никак не сказывается. Гипоплазия правой почки чаще встречается у девочек, чем у мальчиков. Если заболевание выявлено, но оно не снижает качества жизни, то не нуждается в лечении. Гораздо опаснее двусторонняя почечная недоразвитость, которая приводит к инвалидности.
[caption align="aligncenter"] Справа пораженная почка[/caption][caption align="aligncenter"] Справа пораженная почка[/caption]
Гипоплазия мозолистого тела головного мозга у ребенка является опаснейшим заболеванием, заключающееся в отсутствии мозолистого тела ─ отдела, в котором происходит скопления нервных волокон, осуществляющих нейронное взаимодействие между правым и левым полушариями головного мозга. Это заболевание не является приобретённым, а только врождённым. Оно диагностируется как во внутриутробном периоде развития, так и в течение 2 лет с момента рождения. В 70–75% случаях недоразвитость мозолистого тела у ребёнка приводит к инвалидности, шизофрении и судорожным припадкам. Причины заболевания до сих пор не выяснены, но к неблагоприятным факторам относят интоксикацию будущей мамы во время беременности.
Гипоплазия артерий головного мозга имеет серьёзные последствия, вплоть до летального исхода. К другим сопутствующим проявлениям болезни относят следующее:
Так как гипоплазия артерии головного мозга носит врождённый характер, профилактика проводится в период, когда женщина ожидает малыша. Ей необходимо до наступления беременности вылечить инфекции, избегать отравлений, переехать из экологически неблагополучного региона, остерегаться радиационного и ионизированного излучения, избегать падений и травм живота в период беременности, не принимать без консультации врача лекарственные препараты.
Рекомендуется также профилактическое лечение народными средствами, которые способны повысить эластичность сосудов. Ежедневно нужно употреблять продукты, препятствующие развитию атеросклероза: оливковое масло, лимон, травяные сборы из мяты, мелиссы и боярышника. Периодически выезжайте на природу, проводите чистку организма от токсинов, следуйте низкокалорийной диете.
Источник: https://nervivporyadke.ru
Объявление
Уважаемые коллеги! Просим вас отправлять отчеты о работе сосудистых отделений РФ за 2020 год через личный кабинет на сайте.
Объявление
Глубокоуважаемые коллеги! В соответствии с решением Президиума Российского общества ангиологов и сосудистых хирургов от 18.12.2021 года научные статьи, посвящённые хирургии клапанов сердца, в журнале «Ангиология и сосудистая хирургия» с 2022 года публиковаться не будут.
Объявление
Уважаемые коллеги!
Сообщаем о запуске нового сайта журнала «Ангиология и сосудистая хирургия»: www.angiol.ru.
Обращаем внимание, что архив выпусков за 2015-2021 гг. размещен в свободном доступе.
Объявление
Уважаемые коллеги!
Информируем вас о запуске официального канала Российского Общества ангиологов и сосудистых хирургов в Телеграме.
Ждём вас на нашей новой информационной площадке!
Объявление
Уважаемые коллеги, кафедра ангиологии, сердечно-сосудистой, эндоваскулярной хирургии и аритмологии РМАНПО МЗ РФ приглашает принять участие в циклах повышения квалификации по специальностям сердечно-сосудистая хирургия, рентгенэндоваскулярные диагностика и лечение, кардиология.
Подробности на сайте: rmapo.ru.
Объявление
Уважаемые коллеги!
Обращаем ваше внимание, что статьи для размещения в журнале «Ангиология и сосудистая хирургия» необходимо направлять на новый электронный адрес: .
Если ваша статья не была опубликована или по ней не была получена обратная связь, просим вас повторно направить статью на указанный выше электронный адрес.
С уважением, РОАиСХ
Новости
Уважаемые читатели!
обновлены рекомендации по лечению сердечной недостаточности: medvestnik.ru.
Объявление
Уважаемые коллеги! Вышла книга «Хирургия почечных артерий» под редакцией академика РАН А.Ш. Ревишвили, академика РАН А.В. Покровского, члена-корреспондента РАН А.Е. Зотикова.
Желающие могут приобрести книгу по адресу:
Фонд «Русские Витязи»
125009, Москва, Нижний Кисловский переулок, д.6, стр.1
Тел.: +7(495) 690-32-81, 690-27-98
E-mail:
Сайт: русские-витязи.рф, aerospaceproject.ru
Объявление
Уважаемые коллеги! Просим вас отправлять отчеты о работе сосудистых отделений РФ за 2020 год через личный кабинет на сайте.
Объявление
Глубокоуважаемые коллеги! В соответствии с решением Президиума Российского общества ангиологов и сосудистых хирургов от 18.12.2021 года научные статьи, посвящённые хирургии клапанов сердца, в журнале «Ангиология и сосудистая хирургия» с 2022 года публиковаться не будут.
Объявление
Уважаемые коллеги!
Сообщаем о запуске нового сайта журнала «Ангиология и сосудистая хирургия»: www.angiol.ru.
Обращаем внимание, что архив выпусков за 2015-2021 гг. размещен в свободном доступе.
Объявление
Уважаемые коллеги!
Информируем вас о запуске официального канала Российского Общества ангиологов и сосудистых хирургов в Телеграме.
Ждём вас на нашей новой информационной площадке!
Объявление
Уважаемые коллеги, кафедра ангиологии, сердечно-сосудистой, эндоваскулярной хирургии и аритмологии РМАНПО МЗ РФ приглашает принять участие в циклах повышения квалификации по специальностям сердечно-сосудистая хирургия, рентгенэндоваскулярные диагностика и лечение, кардиология.
Подробности на сайте: rmapo.ru.
Объявление
Уважаемые коллеги!
Обращаем ваше внимание, что статьи для размещения в журнале «Ангиология и сосудистая хирургия» необходимо направлять на новый электронный адрес: .
Если ваша статья не была опубликована или по ней не была получена обратная связь, просим вас повторно направить статью на указанный выше электронный адрес.
С уважением, РОАиСХ
Новости
Уважаемые читатели!
обновлены рекомендации по лечению сердечной недостаточности: medvestnik.ru.
Объявление
Уважаемые коллеги! Вышла книга «Хирургия почечных артерий» под редакцией академика РАН А.Ш. Ревишвили, академика РАН А.В. Покровского, члена-корреспондента РАН А.Е. Зотикова.
Желающие могут приобрести книгу по адресу:
Фонд «Русские Витязи»
125009, Москва, Нижний Кисловский переулок, д.6, стр.1
Тел.: +7(495) 690-32-81, 690-27-98
E-mail:
Сайт: русские-витязи.рф, aerospaceproject.ru
ЗАБОЛЕВАНИЯ ПЕРИФЕРИЧЕСКИХ СОСУДОВ
Эндоваскулярное лечение симптоматического стеноза устья позвоночной артерии
Петр Палушек1, 2, Петр Пенёнжек1, 2, Дамиан Мацеевский2, Каролина Дзерва2, Лукаш Текели1, 2, Роман Махник1, 2, Мариуш Тристула1
1 Отделение сосудистой хирургии с отделением эндоваскулярных процедур Краковской специализированной больницы.Иоанн Павел II, Краков 9000 3
2 Клиническое отделение интервенционной кардиологии Краковской специализированной больницы Иоанн Павел II, Краков 9000 3
Позвоночные артерии, базилярная артерия, возникающая в результате их соединения, и их ветви составляют задний круг васкуляризации (ЗКО). Отвечает за кровоснабжение ствола головного мозга, задней части таламуса, мозжечка, отделов височной и затылочной долей. Ишемические инсульты составляют примерно 70–80% всех инсультов, в то время как инсульты TKU составляют примерно 20–30% всех ишемических инсультов.Симптоматический стеноз позвоночной артерии является признанной причиной инсульта TKU. В популяции больных с инсультом в анамнезе при ТКУ стеноз позвоночных артерий >50% встречается у 20% больных, из них у 9% является основной причиной инсульта. Клиническая картина базальной ишемии позвонков весьма разнообразна из-за обширной зоны васкуляризации. Терапией первой линии является модификация факторов риска и фармакотерапия. Больным, у которых консервативное лечение не приносит удовлетворительных результатов, назначают интервенционное лечение - хирургическим или эндоваскулярным методами.О первой баллонной ангиопластике позвоночной баллонной артерии сообщили в 1981 году; В настоящее время ангиопластика с имплантацией стента является стандартной процедурой, которая включена в рекомендации Европейского общества кардиологов (ESC) от 2011 г. Европейского общества кардиологов (ESC). Стенты, покрытые антимитотическим препаратом, могут снижать частоту рестеноза в стенте, имплантированном в устье позвоночной артерии, по сравнению с классическими металлическими стентами, хотя данные литературы не являются окончательными. Высокая частота рестеноза в позвоночном стенте остается проблемой, но в большинстве случаев пациентов можно успешно лечить с помощью повторной ангиопластики.
Ключевые слова: симптоматический стеноз позвоночных артерий, металлические стенты, стенты, покрытые антимитотическим препаратом
Кардиол. Инвазивный 2017; 12 (2), 37-42
Две позвоночные артерии, базилярная артерия и их ветви образуют систему заднего кровообращения. Эта система обеспечивает кровоснабжение ствола головного мозга, таламуса, мозжечка и отделов височной и затылочной долей.Ишемические инсульты составляют около 70–80% всех инсультов, а инсульты заднего отдела кровообращения — около 20–30% из них. Симптоматический стеноз позвоночной артерии является хорошо известным фактором риска вертебробазилярного (ВБ) инсульта. Клинические симптомы ишемии ВБ очень неоднородны из-за широкой зоны кровоснабжения. Среди больных, перенесших инсульт заднего кровообращения, стеноз позвоночных артерий >50% встречается у 20% больных и у 9% является основной причиной инсульта. Лечение первой линии состоит из модификации факторов риска и фармакотерапии.Пациенты, которым не удается медикаментозное лечение, рассматриваются для интервенционной терапии - хирургической или эндоваскулярной. Первый случай баллонной ангиопластики позвоночной артерии был зарегистрирован в 1981 году, в настоящее время стентирование позвоночной артерии является рутинным методом лечения, описанным в рекомендациях ESC в 2011 году. Стентирование позвоночной артерии безопасно и связано с низким процентом осложнений. Стенты с лекарственным покрытием в устье позвонка могут снизить частоту рестеноза в стенте по сравнению со стентами из чистого металла, но результаты литературы не являются окончательными.Высокая частота рестенозов после стентирования позвоночных артерий остается проблемой, однако в подавляющем большинстве случаев ее можно успешно лечить с помощью реангиопластики.
Ключевые слова: симптоматический стеноз позвоночной артерии, непокрытые металлические стенты, стенты с лекарственным покрытием
Кардиол. Инвазивный 2017; 12 (2), 37-42
Парные позвоночные артерии, результирующая базилярная артерия и их ветви составляют задний круг васкуляризации (ЗКУ), также известный как базальная система позвонков.Отвечает за кровоснабжение ствола головного мозга, задней части таламуса, мозжечка, отделов височной и затылочной долей. Около 20 % сердечного выброса проходит через головной мозг, из которых TKU отвечает за снабжение примерно 20–40 % крови [1]. В Польше ежегодно регистрируют около 60 000–70 000 новых случаев инсульта [2]. Ишемические инсульты составляют примерно 70–80% всех инсультов, в то время как инсульты TKU составляют примерно 20–30% всех ишемических инсультов [3–6]. Стеноз позвоночной артерии является второй по частоте локализацией атеросклеротического стеноза в мозговых артериях после разделения общей сонной артерии [7].Ранее считалось, что атеросклеротические изменения позвоночных артерий носят легкий характер, а ишемия определяется исключительно гемодинамическим механизмом [8]. В последние годы подчеркивалось гораздо большее значение эмболического механизма (образования тромбов на разорвавшейся атеросклеротической бляшке) [9–11]. Результаты регистра Регистра заднего кровообращения Медицинского центра Новой Англии показали, что эмболический механизм был наиболее частой причиной инсульта TKU и составлял 40 % случаев, при этом 14 % инсультов были обусловлены полуустьем и полуустьем. устьевая артериовенозная эмболия внутричерепного сегмента позвоночной артерии [12].В популяции больных с инсультом в анамнезе на фоне ТКУ стеноз позвоночной артерии >50% был обнаружен у 20% больных, из них у 9% являлся основной причиной инсульта [12, 13]. Marquardt и др. В Оксфордском сосудистом исследовании было показано, что наличие симптоматического > 50% стеноза позвоночной или основной артерии было связано со значительно более высоким 90-дневным риском развития еще одного эпизода церебральной ишемии, чем при симптоматическом > 50% стенозе сонной артерии. стеноз [14]. Клиническая картина базальной ишемии позвонков весьма разнообразна из-за обширной зоны васкуляризации.Наиболее частыми симптомами ишемии при КТ являются: нарушение равновесия и выраженное головокружение, диплопия, нистагм, атаксия, изолированная гемианопсия (гемианопсия) или корковая слепота, нарушения речи и глотания, двусторонний моторный и/или сенсорный дефицит, преходящая тотальная амнезия и внезапные падения. ( дроп-атак ).
Оптимальное лечение пациентов с симптоматическим атеросклерозом позвоночных артерий не так хорошо известно, как лечение пациентов с атеросклерозом сонных артерий.Терапией первой линии является модификация факторов риска (отказ от курения, снижение массы тела, физические нагрузки, диета), оптимальное лечение сопутствующих заболеваний, усугубляющих развитие атеросклероза (артериальная гипертензия, сахарный диабет, гиперлипидемия) и фармакотерапия (статины + антиагреганты) [15]. . Больным, у которых консервативное лечение не приносит удовлетворительных результатов, показано оперативное лечение хирургическими или эндоваскулярными методами [16].Показания к ангиопластике включены в рекомендации Европейского общества кариологов (ESC) от 2011 г.: «У пациентов с рецидивирующими эпизодами ишемии, несмотря на применение антитромбоцитарных препаратов или с резистентной к лечению вертебробазилярной гипоперфузией, может быть рассмотрена возможность реваскуляризации» [2]. 17]. Хирургические методы: эндартерэктомия или реконструкция позвоночной артерии (транспозиция позвоночной артерии или сосудистое шунтирование), выполняемые опытными операторами, связаны с низким процентом летальных исходов и инсультов (2–5%) и сохранением проходимости сосудов на уровне 80% в течение 5 лет. продолжение [18].В настоящее время эти методы используются все реже и вытеснены эндоваскулярными методиками.
Первая баллонная ангиопластика позвоночной артерии была описана в 1981 г. Motarjeme и соавт. техника противопоказана. Использование классического металлического стента (BMS, голометаллический стент ) во время ангиопластики позвоночной артерии впервые было сообщено в 1996 г. Storey et al.[21]. Стенты, покрытые антимитотическим препаратом (DES, , стент с лекарственным покрытием ), начали использовать в этом месте в 2004 г. [22]. Ангиопластика экстракраниальных позвоночных артерий, как правило, безопасна, а частота инсульта и смерти остается низкой. В метаанализе, опубликованном Stayman et al., включающем 27 публикаций и общую группу из 993 пациентов после ангиопластики позвоночной артерии, инсульт возник у 1,1% пациентов, а транзиторная ишемическая атака (ТИА, транзиторная ишемическая атака ) у 0,8% пациентов при 30-дневном наблюдении [23].Сопоставимые данные можно найти в другом метаанализе, опубликованном Antoniou et al., включающем 42 публикации и общую группу из 1099 пациентов. Перипроцедурная транзиторная ишемия возникла у 1,5% пациентов, а смерть и инсульт в сумме — у 1,1% [24].
За последние 14 лет в нашем центре выполнено 470 операций первичной ангиопластики проксимального сегмента позвоночной артерии. В процедурах используются 6 или 7 французских направляющих катетеров и 0,014-дюймовые проводники с возможностью дополнительной обработки кончика.В случае большинства поражений можно использовать прямое стентирование, примерно в трети случаев необходимо выполнить преддилатацию баллонным катетером меньше номинального просвета сосуда. В связи со средним диаметром позвоночной артерии (3-5 мм) предпочтение отдается коронарным стентам, однако необходимо иметь на вооружении периферические баллонные стенты номинальным диаметром от 5 до даже 7 мм. Типичная ангиопластика позвоночной артерии показана на рисунке 1.
По данным доступной литературы, 0,7–5% ангиопластики позвоночной артерии неэффективны, в основном правой позвоночной артерии [23–25]. Есть несколько методов, которые вы можете использовать, чтобы увеличить свои шансы на успех. Очень хорошим методом является введение более жесткого проводника (например, 0,018 дюйма) в подключичную артерию, который выпрямляет сосуд и стабилизирует направляющий катетер (этот метод используется в большинстве процедур в нашем центре).Сама позвоночная артерия, особенно сегмент V1, также может быть очень извитой. В случае плохой поддержки проводника и затруднений при введении стента в позвоночную артерию может быть полезно использовать другой проводник, введенный параллельно сосуду (методика , проводник-проводник ). При затруднениях сосудистого доступа через бедренные артерии, проблемах с интубацией подключичной артерии или проводникового пути на периферию позвоночной артерии рекомендуется выполнять процедуру радиальным доступом.Первый случай такой операции был описан в 2000 г. Фесслером и др. [26]. Процедуры радиального доступа выполняются в нашем центре уже несколько лет - пока они эффективны на 100% [27]. Многие авторы разделяют мнение, что точное размещение стента с оптимальным охватом устья сосуда чрезвычайно важно и, как ожидается, снизит риск рестеноза. В каждом случае надо стремиться к получению незначительного выпячивания стента в просвет подключичной артерии. Сам момент имплантации стента требует особого внимания.Из-за существующих напряжений существует риск того, что стент сдвинется при расширении. Раздувание баллона должно быть медленным, и при необходимости следует выполнить дополнительное введение контраста для правильного позиционирования, точной имплантации стента и полного покрытия атеросклеротического поражения. Для этой цели может быть использована методика Szabo ( стент-хвостовая проволочная методика ), впервые описанная в 2005 г. Szabo и др. [28]. Это метод бифуркационного стентирования, который заключается в позиционировании стента в сайдинге с помощью другого проводника через последнее ушко стента и введения в магистральный сосуд (рис.2). Tang и др. описали серию из 26 пациентов, у которых эта методика была успешно использована при ангиопластике позвоночной артерии, добившись полного закрытия отверстия и выпячивания стента в подключичную артерию на 1-2 мм [29]. Еще одним интересным вариантом оптимизации ангиопластики позвоночной артерии является использование специального баллонного катетера (FLASH™ Ostial System, Cardinal Health), состоящего из двух самостоятельных баллонов: высокого давления, стент-утягивающего и низкого давления, которые моделируют выступающую часть позвоночной артерии. стент и закрыть атеросклеротическую бляшку вокруг устья сайдинга.О первом случае использования этого катетера в устье-вертебральной локализации сообщили Дюмон и др. [30]. Rangel-Castilla и др. описали серию из 11 пациентов, успешно пролеченных имплантацией стента, а затем баллонной ангиопластикой с использованием этого катетера с очень хорошим непосредственным эффектом и отсутствием рецидива стеноза стента в течение 11 месяцев наблюдения [31]. Hatano и др. отметили важность оптимального натяжения стента в устье позвоночной артерии. В регистре из 117 пациентов, пролеченных имплантацией стента СГМ в устье позвоночной артерии, рестеноз (подтвержденный ангиографией) возник в 9,6% случаев.Важно отметить, что после изменения методики имплантации стента на определенном этапе регистра, заключающегося в более агрессивной нагрузке самого устья артерии, рестеноз снизился с 13,3% до 4,5% [32].
Факторами риска рестеноза стента, имплантированного в позвоночную артерию, являются: протяженность атеросклеротического поражения [33], курение [16, 34, 35], сахарный диабет [34] и извитость начального сегмента позвоночной артерии [34]. 36, 37].Рестеноз после использования BMS колеблется от 0% (группа из семи пациентов при 11-месячном наблюдении [38]), через 21,2% (группа из 190 пациентов при 16-месячном наблюдении [36]) до 57% (группа из семи пациентов при динамическом наблюдении через 12 мес [39]). С другой стороны, показатели рестеноза при использовании СЛП находятся в еще более широком диапазоне - от 0% (группа из 16 пациентов при 18-месячном наблюдении [40]), до 12% (группа 48 пациентов при 8-месячном наблюдении [41]) и до 75% (группа из четырех пациентов при 8-месячном наблюдении [35]).Song и др. в группе из 206 пациентов показали достоверно меньшую потребность в реваскуляризации экстракраниального сегмента позвоночной артерии в группе СЛП по сравнению с группой БМС (4,5% против ,1,1% соответственно) [34], подобное преобладание стентов DES было также сообщено Ogilvy и др. в группе из 50 пациентов (17% против , 38% соответственно) [42]. Напротив, Аль-Али и др. В проспективном регистре Borgess Medical Center Stenting Registry не было показано преимущество стентов DES над стентами BMS с точки зрения частоты рестеноза (соответственно 26% против ).24%) [43]. Точно так же отсутствие преимуществ стентов DES по сравнению со стентами BMS было описано Edgell и др. в многоцентровом исследовании группы из 148 пациентов; общий процент рестеноза через 7 мес наблюдения составил 15,5% [16].
Langwieser и др. представили результаты метаанализа, сравнивающего использование DES и BMS при лечении стеноза позвоночных артерий [44]. Исследование включало девять нерандомизированных исследований, включающих в общей сложности 443 пациента, у которых в одном центре использовались как стенты DES, так и стенты BMS.Частота общего рестеноза при СЛП была значительно ниже (8,2%) по сравнению с БМС (23,7%), аналогичное преимущество СЛП сохранялось в отношении симптоматических рестенозов (4,7% против ,11,6%). Результаты этого мета-анализа почти полностью совпадают с исследованием регистра, проведенным в прошлом в нашем центре, где мы показали более низкий процент рестеноза при использовании СЛП (8,5% против ,23% в группе BMS в 12- месяц наблюдения) [45]. В другом метаанализе Tank et al.не было обнаружено существенных различий в группах пациентов, получавших имплантацию DES по сравнению с BMS, с точки зрения технического успеха процедуры, клинического успеха или перипроцедурных осложнений; однако было продемонстрировано статистически значимое преимущество СЛП перед БМС в отношении более низкой частоты рестеноза (15,49% против ,33,57%), менее частого рецидива неврологической симптоматики (2,76% против ,11,26%) и снижения в необходимости повторной реваскуляризации (4,83% против , 19,21%) [46].
При критическом рестенозе в подавляющем большинстве случаев (более 95% в нашем материале) успешно выполняется реангиопластика.Наиболее сложным моментом операции является проведение проводника через просвет стента, имплантированного в устье позвоночной артерии и выступающего в просвет подключичной артерии. Существует три основных метода лечения: баллонная реангиопластика, реангиопластика с использованием баллонных катетеров, высвобождающих антимитотические препараты (в настоящее время стандартное лечение в нашем центре) и возможная процедура имплантации стента СЛП в случае рестеноза СГМ.
Адрес для корреспонденции:
препарат. Петр Палушек
Отделение сосудистой хирургии с отделением эндоваскулярных процедур Краковской специализированной больницы. Яна Павла II, Краков
Отделение интервенционной кардиологии Краковской специализированной больницы. Яна Павла II, Краков
ул. Прондницка 80 90 201 31–202 Краков 9000 3 .
Гипоплазия позвоночной артерии – нарушение развития сосуда, отвечающего за кровоснабжение головного мозга. Стоит отметить, что гипоплазия артерии, расположенной с правой стороны костного канала позвоночника, регистрируется значительно чаще, чем гипоплазия левой позвоночной артерии.
Причиной врожденной гипоплазии могут быть патологии плода, вызванные:
Поскольку при данном диагнозе головной мозг не получает достаточного количества веществ, поступающих с кровью и необходимых для правильного функционирования, признаки гипоплазии правой позвоночной артерии могут быть выражены следующим образом:
Диагноз дисфункции артерии ставится врачом-невропатологом на основании осмотра и жалоб больного. Они подтверждаются УЗИ позвоночных артерий и МРТ. Сужение сосуда до двух миллиметров при норме 3,6-3,8 мм является основным критерием для постановки диагноза.
Устранить врожденный дефект, например недоразвитие правой позвоночной артерии, можно только хирургическим путем. Обычно в зрелом возрасте компенсаторные силы организма истощаются, возникают заболевания, которые могут спровоцировать обострение недоразвития позвоночной артерии (чаще справа).Хирургический метод применяется в случае прогрессирования заболевания в более раннем возрасте или при активном тромбообразовании. Стентирование или ангиопластика используется для расширения гипоплазированного сосуда.
При вялотекущем процессе применяют поддерживающую терапию, включающую прием препаратов, способствующих развитию сосудов и разжижающих кровь:
Прием этих препаратов помогает облегчить симптомы гипоплазии, такие как сонливость, вялость, головная боль и головокружение.
Помимо приема лекарств следует прибегнуть к корректировке привычного образа жизни, что улучшит его качество:
Гипоплазия правой позвоночной артерии диагностируется примерно у 8-10% населения, но не является смертным приговором при соответствующем подходе к лечению.
Под «гипоплазией правого позвоночника» в практической практике понимают специфическое патологическое состояние, характеризующееся недоразвитием сосуда, что в результате влияет на гемодинамику головного мозга, особенно в его задних отделах, где формируется круг Вилизиева от сосудов ее бассейна.Обычно у человека имеются две позвоночные артерии, которые отходят от подключичной артерии и направляют их к черепу специфическим путем.Решающим фактором положения сосудов в шейном отделе является то, что они проходят специальный излом. Этот канал образуется за счет наличия позвоночных отверстий в поперечных отростках шейных позвонков С7-С2 На уровне второго шейного позвонка артерия образует сифон (физиологический изгиб) для уменьшения пульса и пульса перед входом в гипоплазию позвоночной артерии чаще всего наблюдается на участке от места ответвления от более крупного сосуда до момента сгибания.
Сущность понятия «недоразвитие правой позвоночной артерии» и патогенез процесса
Гипоплазия - гипоплазия, характеризующаяся значительным сужением просвета в костном канале.Это сужение, связанное с нарушением развития органов шеи и позвоночника, приводит к медленному нарастанию симптомов. Распознать его при первичном неспециализированном осмотре удается редко, так как жалобы больного на боли в шейном отделе более выражены. Однако гипоплазия правой позвоночной артерии никак не связана с болезненностью шейки матки, так как на этом уровне она не дает ветвей, и поэтому органы шеи не могут подвергаться ишемии из-за стеноза. Поэтому основная патология подвергается коррекции, после чего симптомы головокружения исчезают самостоятельно.
Фактически с целью диагностики Следуя принципам патологического значения, так как деформация шейных позвонков имеет шанс развиваться в одностороннем и двустороннем вариантах. Такой процесс растянут во времени и гораздо выгоднее за счет компенсаторного увеличения кровотока по неповрежденным сосудам по мере увеличения их просвета. Патология не имеет большого значения в связи с особой конструкцией системы мозгового кровообращения, полностью основанной на широких анастомозах артерий.Однако при двусторонней гипоплазии позвоночных артерий могут страдать только боковые отделы, ствол мозга и мозжечок.
Компенсация физиологической способности организма к гипоплазии
При нормальной гипоплазии позвоночных артерий симптоматика включает множество неспецифических симптомов, возникающих вследствие нарушения кровоснабжения задней части мозга. На самом деле, если она проявляется, то процесс явно декомпенсирован и требует хирургического лечения.Однако до этого момента, пока головной мозг не испытывает дефицита кровообращения, при такой патологии, как недоразвитие правой позвоночной артерии, лечение должно включать только фармакологические средства, расширяющие артериальные сосуды.
Гипоплазия правой позвоночной артерии: диагностика
Заболевание диагностируется в исходном состоянии, при осмотре неврологом. Учитывают жалобы на нарушение координации, редкие обмороки, пошатывание при вставании. При их оценке, а также вероятности нарушений строения шейного отдела позвоночника невропатолог вправе направить больного на ультразвуковое исследование позвоночных артерий.В то же время сужение просвета до диаметра 2 мм (чаще 3,6-3,8 мм) является четким диагностическим сигналом, морфологически подтверждающим наличие заболевания. Также может быть выполнена контрастная ангиография.
р >> .Гипоплазия – недоразвитие органа в результате недостаточного количества клеток в органе и, как следствие, нарушения функции органа. Виды гипоплазии и симптомы напрямую зависят от пораженного органа. Наиболее опасные и обременительные гипоплазии включают гипоплазию мозжечка, гипоплазию мозолистого тела или гипоплазию костного мозга, то есть неврологическую гипоплазию, а также другие, например, гипоплазию.кардиологический.
Гипоплазия может быть результатом совокупности врожденных дефектов или проявляться как самостоятельный, изолированный приобретенный дефект, влияющий на работоспособность данного органа и, следовательно, на качество функционирование всего организма.
Гипоплазия означает недостаточное развитие данного органа из-за недостаточного количества клеток в данной структуре.Недоразвитие этого типа заключается в ограниченном морфогенезе органа, т. е. в неадекватной форме в процессе роста. Гипоплазия органов обычно сопровождается нарушением функции органов.
Гипоплазия может быть следствием тератогенных факторов, то есть повреждающих плод на стадии органогенеза, то есть в фазе формирования отдельных органов плода, вызывающих замедление или угнетение его развития.
Гипоплазия может проявляться как часть клинической картины врожденных синдромов или представлять собой изолированный дефект и отягощать какой-либо внутренний висцеральный орган, грудную клетку, голову или конечности.
В разделе HelloZdrowie вы найдете продукты, рекомендованные нашей редакцией:
Resistance
Naturell Ester-C® PLUS 100 таблеток
57,00 зл. 99 зл.
Иммунитет
Naturell Omega-3 1000 мг, 120 капсул
54,90 зл.
Иммунитет
WIMIN Ваш микробиом, 30 капсул.
79,00 зл
Иммунитет, хорошее старение, энергия, красота
Вимин Набор с вашим микробиомом, 30 пакетиков
139,00 зл
Гипоплазия может поражать практически любой орган тела. Наиболее опасны для жизни гипоплазии, отягощающие элементы кардиальной системы, тогда как неврологические гипоплазии существенно затрудняют функционирование и ухудшают качество жизни больного.
К наиболее частым формам гипоплазии относятся:
Характеристика и лечение гипоплазии индивидуальны для клинической картины данной гипоплазии, поражающей орган или участок тела.
Синдром гипоплазии левых отделов сердца представляет собой врожденный дефект, при котором левый желудочек не развивается должным образом. Без оперативного хирургического вмешательства этот тип гипоплазии приводит к летальному исходу из-за автоматического закрытия бубонной трубы после рождения ребенка и блокирования доставки насыщенной кислородом крови в организм.
Гипоплазия почки чаще всего возникает как односторонний врожденный или приобретенный порок, при этом противоположная сторона почки замещается избыточным ростом. При этом отягощенная гипоплазия почки влияет только на ее размеры, а по правильному функционированию она не отличается от здоровой.
При односторонней гипоплазии почки и нормально функционирующей противоположной почке симптомов гипоплазии почки не наблюдается. При поражении здорового органа возможно возникновение воспаления вследствие перегрузки малой почки и возникновения симптомов, в том числе: артериальной гипертензии, хронической почечной недостаточности, отечности лица и конечностей, лихорадки, симптомов, характерных для рахита (например, снижение плотности костной ткани), плоскостопие и метеоризм), тошнота, диарея, задержка физического и умственного развития.
Лечение гипоплазии почек зависит от тяжести органной недостаточности. Односторонняя гипоплазия почки редко лечится , если другая почка функционирует нормально. Двусторонняя гипоплазия почек имеет неблагоприятный прогноз у детей первого года жизни, так как органы не трансплантируются.
Гипоплазия мозжечка - спорадический дефект, вызванный внутриутробной инфекцией, воздействием тератогенных факторов, т.е. внутриутробными инфекциями, хромосомными аберрациями, метаболическими и генетическими заболеваниями.
Симптомы гипоплазии мозжечка начинают проявляться при вступлении ребенка в стадию сложной и осознанной моторики, проявляющейся нарушениями обучения садиться и принимать вертикальное положение. Кроме того, отмечается задержка психического развития, гипотония, т. е. состояние сниженного мышечного тонуса, атаксия, т. е. атаксия, нистагм. Головные боли и головокружение наблюдаются у детей старшего возраста и взрослых.
Лечение гипоплазии мозжечка сосредоточено только на симптоматическом и поддерживающем лечении.Для улучшения равновесия и координации движений рекомендуется двигательная реабилитация тем, кто в этом нуждается. Только врожденная гипоплазия мозжечка не прогрессирует.
Гипоплазия полового члена , также известная как гипоплазия, представляет собой врожденный дефект, при котором отверстие уретры располагается на вентральной стороне полового члена. Этот тип гипоплазии не является серьезным или прогрессирующим заболеванием.Биологически гипоплазия полового члена представляет собой незначительный косметический дефект, который затрудняет мочеиспускание или способствует половой дисфункции. Однако гипоплазия полового члена ослабляет психическое состояние мужчины.
Гипоплазия полового члена подлежит хирургическому лечению, заключающемуся в выпрямлении полового члена, реконструкции уретры, головки полового члена, абдоминального слоя полового члена и пластике крайней плоти.
Держите
и откройте
Стачура Дж., Домагала В., Патология означает слово о болезни, Общая патология, Издательство Польской академии наук, Краков, 2003 г.
Подключичные артерии являются одними из самых крупных артерий в организме. Таких артерий у нас две: правая и левая. Каждая из них имеет ветвь, снабжающую кровью основание головного мозга, т. е. позвоночную артерию. Дальнейшие отделы подключичных артерий снабжают кровью всю верхнюю конечность (плечо, предплечье и кисть).
Синдром обкрадывания возникает в результате сужения или полного закрытия подключичной артерии в ее начальном сегменте до выхода из позвоночной артерии.Затем сужение сосуда ограничивает приток крови как к мозгу, так и к верхней конечности. Кроме того, при подключичном стенозе может возникнуть особая ситуация, когда кровь «воруется» из позвоночной артерии, ведущей к головному мозгу, и вместо того, чтобы течь к голове, перенаправляется в руку. Проблема возникает или усугубляется, когда рука нуждается в большем количестве крови, например, во время физических упражнений.
Особое положение касается пациентов после операции коронарного шунтирования (т.н.обход) с использованием левой внутренней грудной артерии . В случае сужения подключичной артерии у человека после такой операции может происходить забор крови из шунта.
Подключичный стеноз чаще всего возникает при атеросклерозе.
К факторам, повышающим риск заболевания, относятся пожилой возраст, артериальная гипертензия, нарушения жирового обмена (т.е. высокий уровень холестерина или нарушение соотношения его фракций: ЛПНП, ЛПВП, ТГЛ), сахарный диабет, абдоминальное ожирение (окружность талии более 102 см у мужчин). и 88 см), курение, семейный анамнез сердечно-сосудистых заболеваний.Анатомические условия благоприятствуют более частому отложению атеросклеротических бляшек в левой подключичной артерии, поэтому синдром обкрадывания поражает эту сторону в 3 раза чаще. Гораздо реже причинами подключичного стеноза являются аневризмы, воспалительные заболевания сосудов (например, болезнь Такаясу - чаще встречается в Азии), наличие шейного ребра (дополнительного ребра у основания шеи) или травматическое повреждение артерии. Синдром также может возникать у людей, получивших лучевую терапию грудной клетки из-за рака.
Частота синдрома подключичного обкрадывания изучена недостаточно. Заболевание часто долгое время протекает бессимптомно. Первым фактором, побуждающим к дальнейшей диагностике, является разница в измерениях артериального давления на обеих верхних конечностях . В США были проведены исследования, которые выявили, что стеноз подключичной артерии встречается у 1,9% населения.Заболеваемость увеличивается с возрастом до 2,7% у людей старше 70 лет. Специалисты предполагают, что заболевание может быть даже более распространенным.
Заболевание в большинстве случаев долгое время остается бессимптомным. Если симптомы развиваются, они могут быть связаны с двумя группами расстройств. Первая обусловлена ишемией кисти, вторая – нарушением мозгового кровообращения, вызванным «воровством» крови. Все симптомы (как неврологические, так и симптомы со стороны верхних конечностей) усиливаются при увеличении потребности в крови, т. е. при выполнении упражнений конечностью и при работе с поднятой рукой.
Симптомы, связанные с ишемией верхних конечностей , вначале холод, онемение, покалывание в руках и пальцах. В более запущенных случаях появляется так называемая хромота верхних конечностей, т.е. усиление болей при физической нагрузке. При выраженной ишемии наблюдаются трофические изменения кисти: длительно незаживающие раны, изъязвления и атрофия ногтевых пластин.
Симптомы аномального притока крови к мозгу включают нарушение равновесия, головокружение, трудности с точными движениями, обмороки, невнятную речь, шум в голове, нарушения зрения (скотомы, нечеткость зрения, двоение в глазах и даже временную потерю зрения) ) или нарушения слуха.
Особое положение применяется к пациентам, перенесшим операцию коронарного шунтирования с использованием внутренней грудной артерии. У этих людей кровь может течь обратно из обходного анастомоза в руку при сужении подключичной артерии. Поскольку в этом случае кровь «украдена» из сердца, это вызывает симптомы стенокардии, заключающиеся в боли и жжении за грудиной. Как и в других ситуациях, дискомфорт усиливается при работе с верхней конечностью.
Тяжесть симптомов как со стороны верхних конечностей, так и со стороны нервной системы зависит от прогрессирования сосудистых изменений.
При осмотре врач может обнаружить отсутствие пульса на стороне суженной артерии или асимметричность пульса на обеих руках. Как правило, частота сердечных сокращений на пораженной конечности снижается при поднятии руки. Другим распространенным симптомом является разница артериального давления между двумя руками > 15 мм рт.ст. Вы также можете выполнить этот простой тест самостоятельно дома. При аускультации в большинстве случаев врач слышит шум под ключицей или у основания шеи.
Возникновение неврологической симптоматики в виде нарушений сознания, равновесия, речи или зрения требует срочной диагностики. Это тревожные симптомы, которые также могут возникать при серьезных неврологических заболеваниях, таких как инсульт. Поэтому при возникновении вышеперечисленных нарушений следует немедленно вызвать скорую помощь.
Боль в руке в покое или нарушение чувствительности в верхней конечности не являются типичными симптомами синдрома подключичного обкрадывания.Они указывают на внезапную и полную закупорку кровоснабжения верхней конечности. Эта ситуация требует немедленного вмешательства в условиях стационара. В этом случае также следует вызвать скорую помощь.
Всем, у кого наблюдаются симптомы, связанные с ишемией верхних конечностей, такие как боль при нагрузке, онемение, покалывание, похолодание рук, следует обратиться к врачу общей практики в ближайшие дни. Как правило, такая ситуация не требует немедленного вмешательства.Если вы заметили разницу в артериальном давлении между двумя руками, вам также следует обратиться к врачу, но при отсутствии каких-либо других симптомов ваш прием может состояться в течение следующей недели.
Вышеуказанные недуги и нарушения, выявленные при медицинском осмотре, являются основанием для более широкого диагноза.
Диагностический тест при стенозе начального отдела подключичной артерии и обратном токе в позвоночной артерии Ультразвуковая допплерография .Иногда невозможно визуализировать начальный сегмент подключичной артерии на УЗИ. В таком случае иногда необходимо выполнить ангиографию (инвазивное рентгенологическое исследование, позволяющее оценить артериальные сосуды благодаря введению контрастного вещества с помощью специального катетера). Этот тест в основном проводится у пациентов с симптомами, которым планируется дилатация суженной артерии. К неинвазивным методам оценки стеноза подключичной артерии относятся ангио-КТ (специальная компьютерно-томографическая проекция) и ангио-МР (специальная магнитно-резонансная проекция), значительно более дорогое и менее доступное исследование, особенно рекомендуемое у пациентов с запущенными заболеваниями почек. , которым другие методы диагностики противопоказаны из-за применения контрастного вещества).
Подключичный стеноз представляет собой заболевание периферических артерий, сопровождающееся атеросклерозом. Пациенты с заболеванием периферических артерий имеют повышенный риск других сердечно-сосудистых заболеваний, включая инфаркт миокарда. Поэтому необходимо оценить все дополнительные факторы, отягощающие пациента, такие как липидный профиль и уровень глюкозы в крови.
Лечение заключается в эндоваскулярной дилатации суженной подключичной артерии (с использованием стентов).Хирургические вмешательства по восстановлению проходимости артерии, например, путем создания анастомоза для обхода места стеноза, выполняются реже. Эффективность обоих методов лечения теперь сопоставима. Поскольку эндоваскулярные процедуры менее инвазивны, чаще всего лечение начинают именно с них. Следует отметить, что интервенционное лечение (как эндоваскулярное, так и хирургическое) предназначено для симптоматических пациентов.
Как у пациентов с симптомами, так и у пациентов с симптомами следует принять меры для снижения риска сердечно-сосудистых заболеваний.Эти меры включают отказ от курения, снижение массы тела у людей с ожирением и изменение образа жизни (модификация диеты и введение регулярных физических нагрузок). В обоснованных случаях может потребоваться фармакологическое лечение. Решение по этому поводу должен принимать кардиолог.
Хирургическое лечение очень эффективно. Почти у каждого пациента возможно расширение суженного сосуда, что облегчает или даже устраняет симптомы.К сожалению, у некоторых больных, особенно с далеко зашедшим атеросклеротическим поражением артерий, кровоснабжающих головной мозг, могут вновь появиться неврологические симптомы. Именно поэтому так важно своевременно устранять все возможные факторы риска заболеваний сердечно-сосудистой системы.
После операции по восстановлению подключичной артерии пациент должен оставаться под наблюдением кардиолога. Рекомендации по снижению риска других сердечно-сосудистых заболеваний следует выполнять всю оставшуюся жизнь.Это часто означает, что вам нужно навсегда изменить свои привычки в еде и ввести регулярные физические упражнения. Существует абсолютный запрет на курение. В случае гипертонии необходимо хорошо контролировать заболевание. То же самое верно и для диабета.
Применение принципов профилактики сердечно-сосудистых заболеваний защищает от синдрома подключичного воровства.
.Сосудистые заболевания центральной нервной системы составляют третью по частоте причину смерти, из которых примерно 80% составляют церебральные ишемические инсульты. Наиболее частыми причинами этих инсультов являются атеросклеротические изменения экстракраниального отдела шейных артерий. Чаще всего атеросклеротические поражения располагаются в области бифуркации общей сонной артерии и начального сегмента внутренней сонной артерии.Ишемический инсульт может появиться в любом возрасте, но наиболее уязвимы к его возникновению люди пожилого и старческого возраста.
История каротидной хирургии началась в 1950-х годах и с тех пор динамично развивается.
По Andziak, 75-80% всех инсультов являются ишемическими, из них 20% вызваны заболеваниями экстракраниальных сонных артерий. У 2/3 больных с явлениями недостаточности мозгового кровообращения эти изменения можно и нужно устранить хирургическим путем.
Основной причиной церебральной недостаточности является атеросклероз. Поражения чаще локализуются в области бифуркации общей сонной артерии и начального сегмента внутренней сонной артерии.Это место особенно подвержено локализации изменений из-за меньшей силы тока крови, связанной с отрывом ее потока. Эндокринная и минимальная дисплазия - гораздо более редкая причина. Причинами церебральной ишемии также могут быть угловые перегибы внутренней сонной артерии. От 5% до 16% пациентов, подвергающихся каротидной ангиографии, имеют перегибы. Мы имеем в виду угловой изгиб, когда угол между подающим и разгрузочным рукавами меньше 90 градусов. Возникновение пароксизмальных симптомов церебральной ишемии, в т.ч.Секунды потери сознания (ТИА) из-за движения головы могут свидетельствовать о перегибе. Изменения этого типа почти всегда сопровождают атеросклероз.
Аневризмы шейки матки могут вызывать неврологические симптомы по разным механизмам. Наиболее распространенной причиной является эмболия, когда эмболический материал представляет собой сгусток, оторвавшийся от аневризматического мешка. Чаще всего аневризма развивается в результате атеросклероза или травмы.
Симптомы, связанные с сужением или окклюзией внутренней сонной артерии, могут различаться. Нет никакой связи между степенью сужения или обструкции второй внутренней сонной артерии и тяжестью симптомов.Причины таких различий очень индивидуальны и индивидуально изменчивы в залоговой способности.
Бессимптомный стеноз внутренней сонной артерии представляет собой гемодинамически значимый стеноз, который не вызывает каких-либо признаков или симптомов.
Симптомы транзиторной ишемии головного мозга (ТИА) - неврологические симптомы полностью исчезают в течение 24 часов.
Обратимый ишемический инсульт - симптомы церебральной ишемии длятся более 24 часов, но не более 3 недель.
Прогрессирующий инсульт - Симптомы ухудшаются в течение 48 часов, и состояние пациента обычно ухудшается.
Успешный инсульт – неврологическая симптоматика сохраняется более 3 недель.
Диагностические тесты для подтверждения диагноза стриктуры или окклюзии шейки матки: ультразвуковая допплерография, субтракционная или магнитно-резонансная ангиография по фазам головного мозга, компьютерная томография для исключения недавних инфарктов головного мозга.
В настоящее время УЗИ с двойной визуализацией рекомендуется в качестве основного первичного обследования. Благодаря неинвазивному характеру, возможность оценки степени сужения внутренней сонной артерии и визуализации морфологии бляшки часто является достаточным тестом для принятия решения о хирургическом лечении.В отделении сосудистой хирургии и ангиологии такое обследование проводится всем больным, имеющим право на большие реконструктивные операции на артериальной системе
Такое обследование стало стандартным, а в случае гемодинамически значимого застоя во внутренней сонной артерии, процедура проводится до проведения плановой операции по реконструкции артериальной системы.
Больных со стенозом внутренней сонной артерии оперируют под общей или местной анестезией.Многие хирурги отдают предпочтение местной анестезии из-за постоянного контроля сознания пациента. Общая анестезия, с другой стороны, дает лучший контроль над общим состоянием пациента, устраняет беспокойство пациента и обеспечивает больший комфорт для оператора.
S Два метода контроля кровоснабжения головного мозга во время операции: оценка ретроградного выброса из внутренней сонной артерии и послеоперационное ЭЭГ-исследование. Оба метода упрощают принятие решения об использовании временного обходного потока во время операции.Во многих центрах временные шунтирующие потоки рутинно используются у всех пациентов. В отделении сосудистой хирургии и ангиологии мы в обязательном порядке используем временный шунтирующий кровоток у пациентов, перенесших инсульт на оперируемой стороне, имеющих обструкцию внутренней шейной артерии на противоположной стороне или недостаточный ретроградный кровоток.
Показаниями к тромбендартериэктомии внутренней сонной артерии являются: одна или более ТИА за последние 6 месяцев и сужение артерии 70% или более, умеренный инсульт и сужение артерии 70% или более, свертываемость менее 70%, но морфология бляшек предполагает возможность тромбообразование, бессимптомный стеноз более 75% с одновременным стенозом внутренней сонной артерии на другой стороне, одно- или двусторонний гемодинамически значимый застой у пациентов, которым показано хирургическое вмешательство на крупных сосудах (например,Аневризма аорты, синдром Лериха)
Хирургическое лечение так называемой внутренней сонной артерии заключается в обнажении общей сонной артерии и ее бифуркации. Шейный блок следует блокировать, чтобы избежать брадикардии и колебаний давления. После введения гепарина и пережатия общей, внутренней и наружной сонных артерий артерию разрезают и выполняют классическую тромбендартериэктомию.
(при необходимости предполагается временный обход). После снятия атрофических очагов артерии ушивают непрерывным швом и восстанавливают конечности.
Операционная рана дренируется в течение 24 часов. После операции пациенту требуется интенсивное наблюдение - контроль ЧСС, АД и неврологического состояния. После операции часто наблюдаются симптомы преходящего застоя головного мозга (головная боль, судороги, вялость, беготня мыслей). В раннем послеоперационном периоде необходимо использовать низкомолекулярные гепарины. Серьезным осложнением может оказаться транзиторная или постоянная ишемия головного мозга, возникающая в результате острого тромба оперированной артерии или смещения фрагмента левого атеросклеротического просвета.
По данным литературы и опыта Клиники процент осложнений невелик и составляет около 1-2% у бессимптомных больных, 2-3% у больных после ТИА и около 4% у больных после ишемических инсультов.
Целью перфорации внутренней яремной артерии является предотвращение инсульта. Поэтому при целенаправленной оценке операции больных со стенозом сонных артерий следует учитывать количество людей, освободившихся из могилы от инсульта.
В отделении сосудистой хирургии и ангиологии в Люблине количество пациентов, прооперированных по поводу деконгестии внутренних сонных артерий, в последние годы колеблется от 60 до 80 ежегодно.
В.К.
Скачиваний:
ЧАЭ яремных артерий
Безымянный документ. Аортальный стеноз (СоА) — сужение просвета аорты в сегменте ее перешейка, т. е. между левой подключичной артерией и местом прикрепления боталлова артериального протока. На этот порок приходится 5—10% врожденных пороков сердца; У мальчиков встречается в 3 раза чаще.
Коарктация аорты бывает двух форм: младенческая и взрослая.
У новорожденных и грудных детей аортальный стеноз обычно возникает в течение длительного периода.
Инфантильная коарктация аорты часто сопровождается другими пороками сердца - чаще всего дефектом межжелудочковой перегородки и пороками характера недоразвития структур левых отделов сердца (стенозом отхождения левых артерий, в том числе двустворчатого аортального клапана, стенозом левый митральный клапан, недоразвитие дуги аорты и синдром дуги аорты).
Взрослая форма, встречающаяся у детей в возрасте нескольких лет, чаще всего представляет собой изолированную стриктуру в форме песочных часов.Нисходящая аорта расширена, коллатеральное кровообращение очень развито.
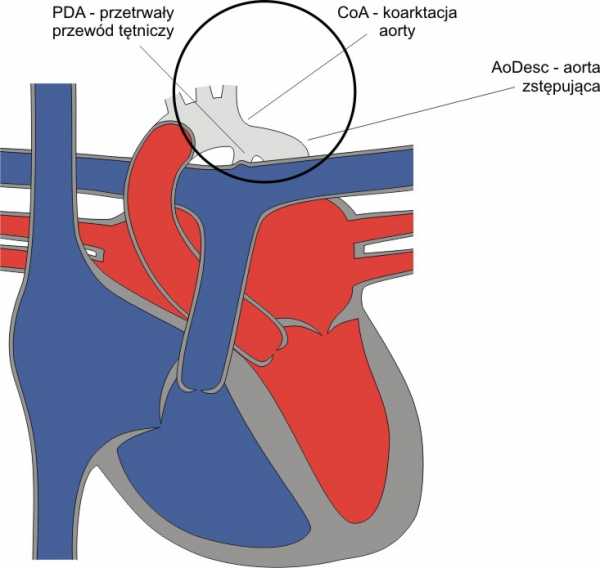
Последствия порока зависят от степени аортального стеноза, проходимости артериального протока и наличия сопутствующих пороков.
Тяжелый аортальный стеноз появляется в неонатальном возрасте и препятствует оттоку крови в большой круг кровообращения. Правый желудочек через артериальный проток снабжает органы нижней части тела кровью с низким содержанием кислорода. Закрытие артериального протока вызывает перегрузку правого желудочка.Гипертензия верхних отделов тела (повышает риск внутричерепных кровотечений) сопровождается ишемией нижних отделов тела (преренальная почечная недостаточность, некротизирующий энтероколит, анаэробный метаболизм тканей с развитием метаболического ацидоза). Тяжелая недостаточность кровообращения является опасным для жизни состоянием новорожденного.
В случае дефекта межжелудочковой перегородки кровь свободно течет из левого желудочка в правый и далее в малый круг кровообращения. Затем кровь с высоким содержанием кислорода течет через артериальный проток, не вызывая заметной разницы в насыщении крови кислородом между верхней и нижней половинами тела.
Небольшой изолированный аортальный стеноз изначально не вызывает нарушений кровотока, являющихся причиной драматических симптомов. Ограничение кровотока через перешеек влияет на развитие артериальной гипертензии в верхней части тела, постепенную гипертрофию левого желудочка и развитие коллатерального кровообращения (по межреберным артериям, внутренним грудным артериям и ветвям щитовидно-сонного ствола). При развитии сосудов коллатерального кровообращения перепад давления вверх-вниз может исчезнуть. Нелеченые больные аортальным стенозом обычно умирают в возрасте 32–40 лет от осложнений артериальной гипертензии (инсульт, инфаркт, разрыв аневризмы аорты), бактериального эндокардита или застойной сердечной недостаточности (гипертрофия сердца, недостаточность аортального клапана).
Большой аортальный стеноз появляется в неонатальном возрасте. Помимо симптомов выраженной недостаточности кровообращения (учащенное сердцебиение, одышка, увеличение печени) в связи с окклюзией артериального протока наблюдаются симптомы нарушения кровотока по органам (низкая диурез, похолодание конечностей, метаболический ацидоз). .Сердцебиение в нижних конечностях прощупывается слабо.
В отличие от драматических симптомов детской коарктации аорты в первые дни жизни, взрослая фигура многие годы протекает бессимптомно. Такие недомогания, как головные боли, носовые кровотечения или перемежающаяся хромота, встречаются редко. Осложнения аортального стеноза (ИБС, инсульт) часто являются первыми симптомами.
Обнаружение зависимого от артериального протока кровотока в верхнем кровотоке у новорожденного с тяжелым течением является абсолютным показанием для непрерывной инфузии простагландина E1 (алпростадил, Простин VR) даже до постановки точного диагноза.Простагландин Е1 поддерживает проходимость артериального протока и, если он закрыт, открывает или, по крайней мере, расширяет перешеек аорты. Стабилизация состояния ребенка часто требует, кроме коррекции метаболических нарушений и введения лекарственных средств, начала искусственной вентиляции легких.
Операцию следует начинать сразу после стабилизации состояния ребенка. У детей с коарктацией без признаков недостаточности кровообращения хирургическое лечение следует проводить после диагностики порока, но не ранее примерно 6 лет.месяц жизни. В настоящее время используются 3 хирургические методики. Все техники требуют вскрытия грудной клетки с левой стороны.
1. Иссечение суженного участка и наложение анастомоза конец в конец (операция Крафорда)
Эта методика заключается в удалении суженного участка аорты вместе с артериальным протоком после его перевязки; затем ушивают участки аорты.
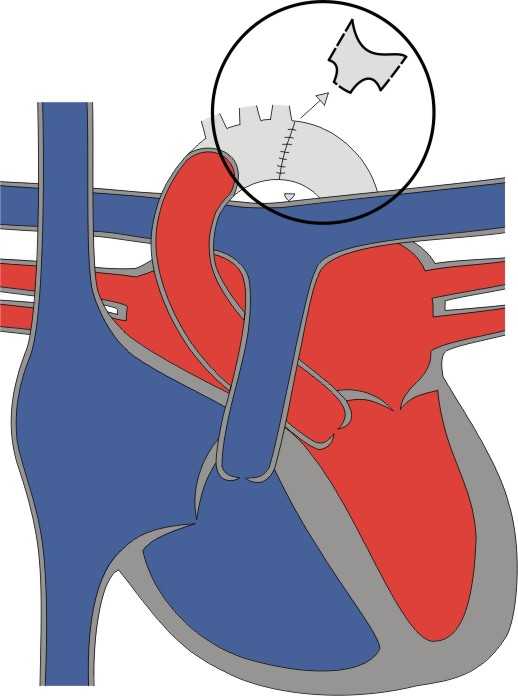
При недоразвитии дуги аорты используется модификация этой методики (анастомоз конец в бок).Важнейшим преимуществом этого метода является полное удаление тканей артериального протока, а недостатком - остающийся циркулярный рубец, который обычно является причиной рестеноза.
2. Операция на аорте лоскутом из левой подключичной артерии (операция Вальдхаузена)
Ткани, вызывающие сужение, удаляют из просвета аорты. Лоскут из подключичной артерии вшивают в стенку аорты, расширяя место стеноза.
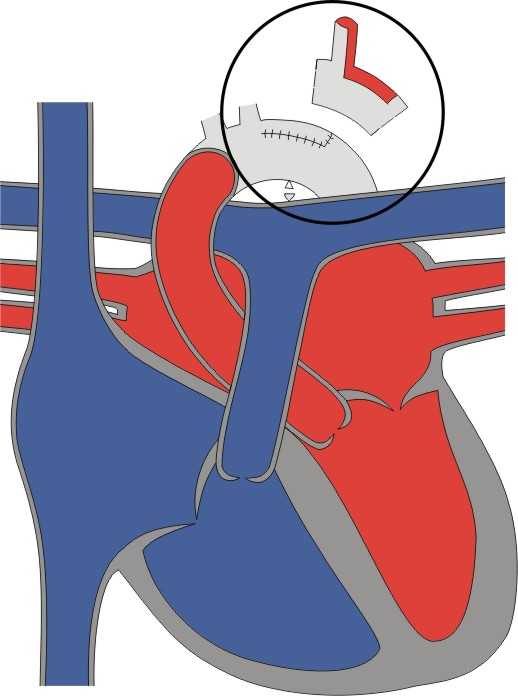
Этот метод не дает круглого рубца, и хотя ткань артериального протока не может быть удалена, рестеноз встречается редко.Эта методика рекомендуется для новорожденных и грудных детей. В отдаленном периоде иногда отмечают ухудшение развития левой верхней конечности и синдром кражи подключичной артерии (головные боли, гемианопсия).
3. Пластика аорты пластиковой заплатой
Это самый простой и быстрый метод устранения перетяжки и расширения перешейка с помощью эллипсовидной заплаты (политетрафторэтилен, дакрон). Описанная методика не требует обширного рассечения аорты (возможно повреждение межреберных артерий), не дает циркулярного рубца и сохраняет васкуляризацию левой верхней конечности.
Несомненным недостатком является использование инородного материала (риск развития бактериального эндокардита и тромбоза, а также формирования аневризм аорты на противоположной стороне заплаты, связанный не только с наличием дефектной ткани аорты, но и в основном с усилением вибрации стенки аорты относительно нерастяжимого материала) Этот метод обычно используется у детей старшего возраста и молодых людей.
У лиц пожилого возраста с недостаточно развитым коллатеральным кровообращением выполняют обходной анастомоз (из искусственного сосуда), который не требует полного закрытия просвета аорты во время операции и не создает риска ишемии спинного мозга.По этой же причине хирургическое вмешательство при аортальном стенозе у взрослых иногда проводят с помощью экстракорпорального кровообращения.
В случае послеоперационного аортального стеноза, возникающего чаще всего после операций, выполненных в неонатальном или младенческом периоде, методом выбора является дилатация баллонным катетером (баллонная ангиопластика). Процедура, чаще всего выполняемая путем пункции бедренной артерии, обычно бывает успешной, расширяет участок стеноза и не требует дальнейшего хирургического лечения.У небольшого процента пациентов баллонная ангиопластика не приносит ожидаемого терапевтического эффекта, и тогда следует рассмотреть вопрос о повторной ангиопластике или стентировании на месте стеноза. Стент представляет собой металлическую сетку соответствующей длины, которая вставляется в сосуд и расширяется до значения, безопасного для данного пациента, и поддерживает соответствующую ширину сосуда. Фармакотерапию после ангиопластики не вводят; после установки стента введение ацетилсалициловой кислоты (например,Ацесан) в той же дозе в течение 6 мес.
При врожденной коарктации аорты у нескольких или нескольких детей подросткового возраста все чаще вместо оперативного лечения предлагается интервенционное лечение. В зависимости от типа стеноза - кольцевидного или тубулярного - рассматривается баллонная ангиопластика или установка стента.
Наиболее частыми ранними хирургическими осложнениями являются кровотечения и развитие артериальной гипертензии.Самым редким (0,4%), но наиболее опасным осложнением является паралич конечностей в результате транзиторной ишемии спинного мозга. Долгосрочные осложнения включают рестеноз и образование аневризмы аорты.
Послеоперационная летальность у новорожденных и грудных детей составляет около 5%, а у детей старшего возраста и взрослых не превышает 1%.