2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
На ранних стадиях рак лёгких обычно протекает бессимптомно, поэтому зачастую к моменту постановки диагноза успевает распространиться за пределы органа, где появился. Иногда рак обнаруживают случайно, во время исследований, связанных с кардиологическими проблемами или легочными заболеваниями.
Скрининг
Чтобы находить рак до того, как появятся симптомы, используют систему скрининга. Это набор исследований, которые проводят здоровым людям.
Основной метод скрининга рака легкого – низкодозная компьютерная томография (КТ) грудной полости. При КТ с помощью рентгентовских лучей получают точное и «послойное» изображение областей тела человека. На снимках КТ можно обнаружить опухоль, скопление жидкости или увеличенные лимфатические узлы еще до появления симптомов.
Рентген грудной клетки и цитологическое исследование мокроты не считаются методами скрининга диагностики рака лёгких.
Важно знать, что скрининг нужен не всем. Современные международные стандарты предполагают, что скрининг стоит проходить людям, которые соответствуют одному из двух вариантов критериев:
Скрининг не только помогает снижать риск смерти от рака легкого (около 20% для групп риска), но и может нести вред, поэтому перед скринингом важно обсудить с врачом, насколько вам действительно нужно это обследование.
Основной возможный вред – это гипердиагностика. Термин означает, что при скрининге врачи могут увидеть какое-то образование, которое потребует дополнительных обследований и процедур, но не окажется раком.
В случае с раком легких это частый случай: около 96% находок на КТ не приведет к диагнозу рак. Однако такая находка повлечет за собой потенциально опасные процедуры: бронхоскопию, биопсию (когда берут кусочки тканей из легких для изучения под микроскопом). И, конечно, стресс, в котором находится человек, у которого нашли подозрительное образование.
Симптомы рака лёгких
Многие из этих симптомов могут быть связаны с другими заболеваниями, поэтому точный диагноз может поставить только врач. Чтобы получить точную картину, врач расспросит вас о личной и семейной истории заболеваний и при необходимости предложит пройти диагностику.
Как ставят диагноз «рак лёгких»
Диагноз «рак лёгких» онколог может поставить только после того, как в образцах тканей или клеток найдут раковые клетки. Надёжный способ это сделать – исследовать образцы под микроскопом и с помощью других тестов. Эти исследования выполняет врач-патолог в специальной лаборатории.
Образцы получают разными способами. Ваш онколог может назначить как один, так и несколько методов забора из этого списка:
После того, как образцы будут получены, врач-патолог исследует плевральный выпот и/или образцы опухолевой ткани на наличие раковых клеток. Если клетки обнаружат, понадобится понять, что это за рак, какого он типа. От этого зависит дальнейшее лечение.
Самые распространённые виды:
Определение стадии рака лёгких
Чтобы установить стадию рака, определяют, насколько он распространился. Рак лёгких чаще всего затрагивает лимфатические узлы, даёт метастазы в головной мозг, кости, печень и надпочечники.
Чтобы определить стадию, назначают исследования:
Не каждому подойдет любой из этих видов исследования, поэтому врачи подбирают программу обследования индивидуально.
Стадии мелкоклеточного рака лёгких
Различают две стадии мелкоклеточного рака, для каждой из которых используются свои методы лечения:
Стадии немелкоклеточного рака лёгких
Немелкоклеточный рак лёгких подразделяется на стадии в зависимости от размера опухоли, от степени распространённости на другие ткани и лимфатические узлы.
Своевременная диагностика рака легкого – серьезная и сложная задача для клиницистов. Заболевание, которое является одной из основных причин смертности во всем мире, в подавляющем большинстве случаев диагностируется на поздних стадиях [1], что сопряжено с неблагоприятным прогнозом и высокой летальностью.
Важнейшей целью работы с пациентом с подозрением на рак легкого является своевременная диагностика и точная постановка диагноза в ранние сроки, позволяющие как можно раньше начать терапию заболевания. Исходя из ведущих международных рекомендаций по диагностике и лечению рака легкого, в том числе рекомендаций NCCN и Американской коллегии торакальных врачей ACCP [2-4], основными задачами на первых этапах обследования пациента с подозрением на рак легкого являются:
Подозрение на рак легкого, как правило, возникает на основании клинической симптоматики, характерной для этого заболевания, или изменений при рентгенологическом исследовании. Согласно рекомендациям Американской коллегии торакальных врачей [3], в подобных случаях для подтверждения диагноза необходимо проведение инвазивной диагностики (трансторакальная биопсия, бронхоскопия и т.д.). По возможности, подтверждение диагноза и оценка стадии заболевания должны быть проведены параллельно с биопсией. Тем не менее, в некоторых случаях требуется серия исследований, в том числе и инвазивных.
Необходимо отметить, что строгого алгоритма диагностики рака легкого не существует, поскольку заболевание имеет слишком много различных форм. Несмотря на это, первоначальная оценка пациентов с подозрением на рак легкого должна проводиться своевременно и наиболее эффективно. Как показывает практика, в большинстве случаев диагностические мероприятия могут быть проведены в амбулаторных условиях, однако нередко, особенно при наличии сопутствующей патологии, целесообразна госпитализация больного. Предпочтительно, чтобы срок выполнения первоначальных диагностических мероприятий у пациентов с невыраженной клинической картиной и отсутствием осложнений составлял не более шести недель [3].
Необходимо учитывать, что у некоторых пациентов с НМРЛ отмечается настолько быстрый рост опухоли, что ее характеристики за время длительной диагностики могут измениться [5]. Поэтому может быть целесообразной повторная оценка стадии заболевания с помощью рентгенологических методик в случаях, когда установка диагноза занимает 8 и более недель.
Каждый пациент с подозрением на рак легкого должен быть подвергнут тщательному клиническому осмотру. Наличие явных признаков или симптомов заболевания, как правило, свидетельствует о прогрессирующей опухоли, что сопряжено с неблагоприятным прогнозом [6].
Наиболее распространенные симптомы рака легкого:
Рак легкого следует подозревать у курильщика (как в прошлом, так и в настоящем) с внезапно возникшим эпизодом кровохарканья или длительного непроходящего кашля.
Особенно пристальную клиническую оценку необходимо дать внелегочным симптомам, поскольку они могут свидетельствовать о метастазировании опухоли (таблица 1) [11].
Таблица 1. Симптомы, сопряженные с метастатическим раком легкого [11].
Симптомы, выявляемые во время сбора анамнеза:
|
Симптомы, выявляемые во время физического осмотра:
|
Лабораторные признаки:
|
При подозрении на рак легкого целесообразно проведение следующих лабораторных исследований [12]:
На основании тщательного физического обследования в комбинации с данными лабораторных тестов можно прогнозировать вероятность метастазирования у пациентов, страдающих раком легкого, особенно немелкоклеточным раком [11].
Рентгенография
При подозрении на рак легкого прежде всего проводят рентгенографическую диагностику [2], при этом зачастую основанием для ее назначения становятся патологические изменения, которые были обнаружены на флюорограмме. При центральном раке легкого на рентгенограмме могут визуализироваться проявления стеноза бронха, причем раньше их обнаруживают, как правило, при эндобронхиальном росте опухоли [13]. При экзобронхиальном росте выявляются рентгенологические признаки нарушения бронхиальной проходимости [13].
Периферический рак легкого на рентгенограмме имеет шаровидную форму при условии, что ее диаметр превышает 3-4 см. Менее крупные опухоли чаще визуализируются в форме полигональной тени с разными по протяженности сторонами и напоминают звездчатый рубец. Редко опухоль изначально имеет правильную круглую или овальную форму. Края опухоли нечеткие, размытые. Вследствие опухолевой инфильтрации окружающей ткани вокруг узла появляется «лучистость» (corona maligna) [13].
Компьютерная томография (КТ)
Обязательное исследование при подозрении на рак легкого – КТ грудной клетки с внутривенным контрастированием. Контрастирование является обязательным условием проведения диагностического КТ и позволяет в том числе различить первичную опухоль медиастинальной локализации или метастатическое поражение лимфатических узлов от сосудистых структур. Целесообразно провести также КТ исследование печени и надпочечников одновременно с первичной КТ грудной клетки.
Основное преимущество КТ – способность анатомически наиболее точно оценить расположение опухоли в грудной клетке, что дает возможность планировать прицельную биопсию с целью установки гистопатологического диагноза и стадирования.
Американская коллегия торакальных врачей предложила дифференцировать пациентов по вероятности вовлечения лимфатических узлов на основании данных КТ на 4 группы [2]:
Распределение пациентов на категории по результатам КТ позволяет врачу максимально точно определиться с выбором варианта биопсии. Так, для пациентов категории А, которым может быть не показано хирургическое лечение, главной задачей является проведение биопсии наиболее безопасным методом. А вот, например, для больных группы B решающее значение имеет как можно более точный забор материала с целью уточнения факта вовлечения лимфоузлов.
Преимуществом КТ является высокая разрешающая способность, позволяющая диагностировать центральный рак еще до появления признаков нарушения вентиляции ткани легкого, а также выявлять начальные формы рака, в том числе и расположенные перибронхиально. Считается, что информативность КТ при центральном раке легкого сопоставима с информативностью бронхоскопии, а при перибронхиальном расположении опухоли в разы превышает последнюю [13].
Так называемая лимфогенная дорожка, расположенная к корню легкого или плевре, визуализируется не всегда. Также только примерно у 30% больных на снимках можно обнаружить втяжение плевры, которое считается относительным признаком первичного рака легкого [13].
При опухолях, превышающих в диаметре 3 см, часто выявляется новообразование неправильной округлой или многоузловой формы, с крупнобугристыми очертаниями и неоднородной структурой, обусловленными участками некроза или распада опухоли.
Основное ограничение КТ грудной клетки заключается в низкой точности идентификации метастазов средостения [2]. При подозрении на опухоли средостения (за исключением крупных образований), как правило, требуются дополнительные исследования. Чувствительность и специфичность КТ составляет 55% и 81% соответственно [2].
Позитронно-эмиссионная томография (ПЭТ)
ПЭТ всего тела
В то время как ПЭТ всего тела широко используется для диагностики рака, единого мнения о целесообразности его проведения при подозрении на рак легкого нет [14].
Преимущество ПЭТ, в частности, заключается в высокой чувствительности, позволяющей с высокой степенью точности визуализировать как первичный опухолевый очаг, так и регионарные и отдаленные метастазы. Также с помощью ПЭТ можно оценивать эффективность лечения рака легкого.
Недостатки ПЭТ прежде всего связаны с отсутствием возможности четкого отображения анатомических структур и пространственного расположения изменений по отношению к окружающим тканям. Их можно компенсировать путем совмещения ПЭТ с КТ, что позволяет повысить точность диагностики [15].
ПЭТ/КТ может быть очень информативным при оценке подозрительных или патологически доказанных случаев рака легкого. Наиболее распространенными показаниями для исследования являются [16]:
Кроме того, ПЭТ/КТ может помочь в гистологической оценке исследуемого поражения [16].
Крупный системный обзор и мета-анализ, в котором изучались данные 19 исследований с участием 2014 пациентов с подозрением на НМРЛ, продемонстрировал, что чувствительность, специфичность, положительная и отрицательная прогностическая ценность метода ПЭТ/КТ составила 62%, 90% ,63% и 90% соответственно, в то время как чувствительность и специфичность только ПЭТ составляет 80% и 88% [2]. Необходимо отметить, что причины этой тенденции неизвестны.
В еще одном масштабном ревью, изучавшем результаты 56 исследований с участием 8699 пациентов [17], было показано, что чувствительность и специфичность ПЭТ/КТ при стадировании опухолей средостения составила 72% и 91%, внутригрудных опухолей – 78% и 90%, при обнаружении отдаленных метастазов – 77% и 95%, а метастазов в кости – 91% и 98%. Данные метаанализа также подтвердили, что при стадировании НМРЛ чувствительность и специфичность ПЭТ/КТ гораздо выше, чем КТ с контрастированием, а только чувствительность выше, чем ПЭТ [17].
Тем не менее, относительно низкая чувствительность и специфичность как только ПЭТ и КТ, так и ПЭТ/КТ могут способствовать получению ложноотрицательных результатов при скрытом (оккультном) раке и, как следствие, привести к упущенным возможностям потенциально курабельной торакотомии [18].
Список литературы
Коронавирусную инфекцию можно спутать с раком легких, считают врачи. Дело в том, что симптомы данных заболеваний очень похожи – в обоих случаях появляется кашель, отдышка, затрудняется дыхание и выделяется мокрота. Кроме того, даже на компьютерной томографии некоторые виды рака выглядят так же, как COVID-19. Тем не менее, различия все же есть. Онкологи и пульмонологи рассказали «Газете.Ru», как на первых стадиях отличить рак от коронавируса.
Коронавирусную инфекцию легко спутать с раком легких, предупредил врач-онколог, хирург Иван Карасев в разговоре с «Российской газетой». Он подчеркнул, что у данных заболеваний есть частичное совпадение клинических симптомов. В частности, речь идет о появлении кашля, выделении мокроты и затрудненном дыхании.
«Также при онкологии осложнения включают двустороннюю пневмонию (в 75% случаев), острый респираторный дистресс-синдром (недостаточное снабжение органов кислородом, — «Газета.Ru») (17%) и полиорганную недостаточность (11%)», — отметил эксперт.
Онколог-химиотерапевт Полина Шило подтвердила «Газете.Ru», что в проявлениях COVID-19 и рака легких действительно есть много общего. «В медицине в целом симптомы разных заболеваний совпадают очень часто. В этом и есть большая сложность нашей работы. В совпадении симптомов рака легкого и коронавирусной пневмонии нет большой интриги и чего-то специфического — ровно таким же образом могут совпасть симптомы бронхита и рака легкого», — пояснила медик.
Так, в мае министр здравоохранения Сахалинской области Владимир Ющук сообщил, что с момента начала пандемии COVID-19 в регионе было проведено более 12 тыс. исследований пациентов с подозрением на коронавирус с помощью компьютерной томографии (КТ).
Из этого числа было обнаружено всего 69 легочных заболеваний и основная доля из них составила не коронавирусная инфекция, как предполагалось, а онкология.
В апреле же у восьми жителей Оренбургской области также подозревали COVID-19, а вместо этого им диагностировали рак легких начальной стадии, рассказывала министр здравоохранения области Татьяна Савинова.
«Ситуация с с коронавирусной инфекцией закончится, а одна из главных проблем—онкологические заболевания легких — останется. Компьютерная томография (КТ) позволит выявлять рак на ранних стадиях, что существенно повысит шанс пациента на выздоровление», — заявила тогда чиновница.
Тем не менее некоторые формы рака даже на КТ можно спутать с коронавирусной инфекцией, из-за чего потребуются и иные обследования. Об этом «Газете.Ru» сообщил пульмонолог Алексей Никишенков. «Например, аденокарцинома легких (самое распространенное среди онкозаболеваний легких, — «Газета.Ru») дает тот же эффект «матового стекла», что и COVID-19», — заявил он.
В свою очередь Полина Шило подчеркнула, что бежать на компьютерную томографию при первом же появлении кашля не стоит – все же в подавляющем количестве случаев он проходит за несколько дней даже без лечения. «Не нужно пугаться и при каждой банальной простуде делать КТ. Это лучевая нагрузка, и вреда от нее в таком случае будет больше, чем пользы», — отметила Шило.
По ее словам, сильнее всего необходимо насторожиться, если человек заметил у себя затруднение дыхание. «И сам по себе, и тем более в сочетании с высокой температурой тела это симптом, который в обязательном порядке требует дополнительной диагностики вне зависимости от того, какой именно диагноз в итоге будет поставлен», — сказала онколог.
Если же у человека выделяется мокрота, паниковать не стоит, убеждена врач. «Сам по себе этот симптом не является чем-то катастрофическим — банальный бронхит может сопровождаться наличием мокроты.
Но если, например, в мокроте появляется кровь, тут уже обязательно обратиться к врачу, так как симптом довольно тревожный»,
— подчеркнула Полина Шило.
Медик также объяснила, что важнейшим признаком, который отличает коронавирусную инфекцию и другие заболевания от онкологии, является продолжительность симптомов. «Да, как я уже сказала, кашель сам по себе еще не означает большую проблему. Но сильный кашель в течение, например, месяца — это серьезное показание к тому, чтобы сделать снимки», — рассказала онколог.
В свою очередь пульмонолог Рустем Насретдинов заявил «Газете.Ru», что именно по причине разной скорости развития патологий спутать онкозаболевания с коронавирусом практически невозможно.
«Онкозаболевания развиваются постепенно, недели, месяцы, порой даже годы, но никак не несколько дней, как при коронавирусе», — сказал врач. При этом пациенты из-за длительности симптомов постепенно привыкают к ним ---приспосабливаются к одышке, стараются меньше двигаться, подчеркнул он.
Насретдинов добавил, что одышка, кашель и затрудненное дыхание при онкологии появляются уже на поздних стадиях, и до этого времени человек не может не заметить, что с ним что-то происходит. Как рассказал эксперт, человек начинает сильно худеть, испытывает слабость.
Его слова подтвердила и онколог Полина Шило. «К сожалению, выявить рак на начальных стадиях действительно проблематично. Именно поэтому есть скрининг рака легкого, который входит в международные рекомендации. Это выполнение низкодозовой КТ грудной клетки 1 раз в 2 года злостным курильщикам, у которых 30 лет стажа по одной пачке в день», — заключила собеседница «Газеты.Ru».
При этом хирург-онколог Ростислав Павлов напомнил, что при любых жалобах, вне зависимости от заболевания, человеку стоит обратиться к врачу, а не ставить себе диагнозы самостоятельно. «COVID-19 безусловно усложняет диагностику других заболеваний, но нужно понимать, что алгоритм жалоб все равно всегда единый – нужно обратиться к терапевту, затем к специалисту и затем пройти ряд обследований», — пояснил врач «Газете.Ru».
Известно, что компьютерная томография лёгких – один из наиболее информативных диагностических методов исследования. Как делается КТ? Что видит врач? Что требуется от пациента, чтобы пройти процедуру? На эти и другие вопросы отвечает врач-рентгенолог «Клиника Эксперт» Иркутск Никита Валентинович Монаков.
— Никита Валентинович, что такое компьютерная томография (КТ)?
— Это особый вид рентгенологического исследования, суть которого заключается в послойном сканировании тканей посредством просвечивания их рентгеновскими лучами. На основе серии таких снимков из множества срезов врач получает прицельные трёхмерные (3D) изображения исследуемого участка и патологического очага.
КТ – это один из самых информативных и высокоточных методов. Он позволяет определить локализацию, размеры патологического очага, оценить результаты лечения. Срезы можно сделать очень тонкими, менее миллиметра, поэтому информацию о патологии врач имеет весьма подробную.
КТ используется и как метод первичной диагностики, и как уточняющая методика в дополнение к другим диагностическим способам – скажем, к тому же рентгену или УЗИ.
— В каких случаях доктор может направить на компьютерную томографию лёгких?
— КТ лёгких назначают для оценки объёма предстоящего хирургического вмешательства, при оценке эффективности лучевой или химиотерапии, а также в случаях, когда другие методы не позволяют выявить патологический очаг.
— Что показывает КТ лёгких?
— С помощью компьютерной томографии можно увидеть лёгочную ткань, бронхиальное дерево, лимфатические узлы, кровеносные сосуды (в том числе, аорту, лёгочные вены). КТ позволяет выявить очаговые и диффузные процессы, определить их характер, распространённость, локализацию, степень выраженности изменений. Кроме того, в ходе исследования лёгких оценивается и состояние пищевода, сердца, костного каркаса грудной клетки. Метод позволяет замерить плотность как самой лёгочной ткани, так и конкретно патологического очага, расположенного в ней. Чувствительность КТ при определении кист, объёмных образований, метастазов в лёгких составляет 98 процентов.
«Рентгенография и компьютерная томография грудной клетки, бронхоскопия будут полезны для обнаружения эхинококкоза лёгких». Цитата из материала «Внимание, эхинококкоз!»
— Как делают КТ лёгких?
— Как и любые другие виды томографии, эта процедура не инвазивна и совершенно безболезненна. Пациент просто ложится на специальную кушетку, которая медленно продвигается через рамку детектора томографического аппарата. Единственное условие: лежать нужно неподвижно. Вся процедура длится от 5 до 20 минут.
— Как готовиться к КТ лёгких?
— Пациент заполняет анкету на возможные противопоказания, после чего он должен раздеться до пояса и снять все металлические предметы и украшения. Перед исследованием необходимо показать направление, результаты предыдущих исследований (УЗИ, КТ, МРТ, рентгенография; плёнки, диски, описания – если всё это имеется), медицинскую документацию (заключения специалистов, выписки из истории болезни, амбулаторные карты и т. д.).
— В основе компьютерной томографии лежит рентгеновское излучение. В связи с этим может появиться вопрос: опасна ли КТ лёгких?
— Доза облучения, получаемая пациентом при прохождении КТ, зависит от комплекции человека: она тем выше, чем крупнее пациент. На новых аппаратах – скажем, таких, как у нас в клинике – дозировка облучения рассчитывается и контролируется автоматически. По детским протоколам эта нагрузка ниже. Опасности для здоровья человека КТ не представляет.
— С учётом того, что компьютерная томография – лучевой метод исследования, возникает вопрос: как часто можно делать КТ лёгких без вреда для здоровья?
— Этот вид исследования назначает врач, и только он принимает решение, есть в нём необходимость или нет. Если доктору нужно оценить динамику какого-то патологического процесса – той же пневмонии, то стандарт предусматривает делать вторую КТ через две недели после первой.
— А существуют ли противопоказания к КТ лёгких?
— Абсолютных противопоказаний нет. Нельзя проводить КТ беременным и кормящим женщинам, маленьким детям. Но в каждой конкретной ситуации решение о необходимости проведения томографии принимает врач, взвесив все риски.
— Если КТ – лучевой метод исследования, то почему бы не сделать МРТ лёгких? Ведь магнитно-резонансная томография – это тоже современный вид диагностики, и при этом нет лучевой нагрузки.
— КТ – это «золотой стандарт». МРТ является альтернативным, третьим методом выявления заболеваний лёгких. МРТ может быть рекомендована при отдельных заболеваниях, таких как кистозный фиброз, ТЭЛА, также может считаться альтернативным методом при опухолях и пневмониях у детей, как дополнение к другим методам (рентгенография, КТ). Также МРТ может быть рекомендована при неоднозначных результатах КТ при подозрении на прорастание опухоли в средостение или плевру.
Современная МРТ позволяет визуализировать бронхоэктазы, утолщение стенок бронхов, наличие уровня жидкости, консолидации и деструкцию.
— Никита Валентинович, а что представляет собой КТ лёгких с контрастом?
— Отличий от обычного КТ практически нет. Пациенту внутривенно вводится контрастное вещество, которое при исследовании позволяет врачу получить ещё более полную картину. Перед контрастированием пациент в обязательном порядке сдаёт анализ на сывороточный креатинин, и, в зависимости от результата, принимается решение – можно ему делать КТ с контрастом или нет.
Существуют относительные противопоказания для введения контрастного вещества. Это реакция на ранее вводимое контрастное вещество, поливалентная аллергия с тяжёлыми реакциями, астма, требующая лечения, и сахарный диабет.
Противопоказанием к КТ с контрастным усилением является гипертиреоз, тиреотоксикоз, лечение радиоактивным йодом.
КТ с контрастным усилением можно проводить, если у пациента сезонная аллергия, лёгкие и умеренные реакции на различные аллергены (в т.ч. йод, морепродукты), астма вне обострения.
Беседовал Игорь Чичинов
Для справки
Монаков Никита Валентинович
В 2012 г. окончил Иркутский государственный медицинский университет, педиатрический факультет.
В 2013-2014 г. – интернатура по рентгенологии ГБОУ ВПО ИГМУ.
2016 г. – профессиональная переподготовка по ультразвуковой диагностике ГБОУ ДПО ИГМАПО г. Иркутск.
2018 г. – повышение квалификации по рентгенологии с курсом компьютерной томографии ФБГУ НМИЦ им. В. А. Алмазова, г. Санкт-Петербург.
2018 г. – повышение квалификации по МРТ, ЧУДПО ИПКМК г. Воронеж.
Рак легкого — рак, возникающий в эпителии дыхательных путей, у мужского пола встречается в три раза чаще, чем у женского. Подавляющее большинство (около 96%) случаев этого вида рака диагностируют после 50 лет. Рак легкого также характеризуется высокой смертностью, так как на его долю приходится около 31% всех смертей от рака у мужчин, а у женщин — почти 16% (ок.23 тысячи смертей из-за этого). Различают четыре морфологических типа рака легкого - аденокарциному, плоскоклеточный рак, мелкоклеточный рак и крупноклеточный рак.
Основным фактором, предрасполагающим к раку легкого, является курение, что обусловлено сильным канцерогенным действием содержащихся в нем веществ. Исследования показывают, что выкуривание пачки сигарет в день в течение 30 лет увеличивает риск развития заболевания примерно в 20-60 раз. Люди, которые курят, но подвергаются воздействию сигаретного дыма, также более склонны к заболеванию.Другие факторы риска для этого рака включают воздействие асбеста, тяжелых металлов, ионизирующего излучения, диету с низким содержанием фруктов и овощей, отсутствие физической активности или генетическую предрасположенность к развитию рака — исследования показывают, что мутация гена CDKN2A увеличивает риск рака на фактор 2 легких.
На ранних стадиях развития рак легкого протекает бессимптомно и часто выявляется случайно на рентгенограммах, назначенных по другим показаниям.По мере прогрессирования заболевания могут появиться одышка, кашель, осиплость голоса, кровохарканье, общая слабость и быстрая утомляемость организма, отсутствие аппетита, ночная потливость или частые пневмонии. У некоторых больных первые симптомы проявляются только при развитии метастатических очагов – увеличиваются надключичные лимфатические узлы, появляются неврологические симптомы вследствие метастазов в головной мозг или боли в костях вследствие наличия метастазов в костях.
5-летняя выживаемость достижима у 17% женщин и 12% мужчин с раком легкого, что связано с частым выявлением рака только в запущенной стадии.Для выявления процесса заболевания на ранней стадии полезны такие тесты на рак, как рентгенограмма грудной клетки , компьютерная томография , позитронно-эмиссионная томография , онкомаркеры или генетический тест .
Рентген грудной клетки является наиболее распространенным визуализирующим тестом — он позволяет визуализировать легкие, дыхательные пути, сердце и кости грудной клетки с помощью ионизирующего излучения.Взрослым в рамках профилактики рака легких следует проводить рентгенографию органов грудной клетки каждые 2 года, а курильщикам или лицам, подвергшимся воздействию вредных веществ, - один раз в год. Этот тест полезен при диагностике рака легких, а также пневмонии и сердечных заболеваний. Аппаратура для рентгенологического исследования состоит из прибора, регистрирующего рентгенологическое изображение, и трубки, излучающей ионизирующее излучение. Рентгенологическое исследование занимает около 15 минут и обычно проводится в двух положениях: боковом и передне-заднем.Это легкое и быстрое обследование, но не всегда на его основании можно диагностировать заболевание – оно может не обнаружить очень мелких опухолевых изменений. Кроме того, в связи с использованием для обследования ионизирующего излучения не следует проводить рентгенологические исследования беременным.
Если вы хотите узнать о своем риске развития рака легких, сделайте генетический тест - это единственный метод, позволяющий определить вероятность развития рака в будущем.
Тест покажет уровень риска, связанный с развитием:
рак поджелудочной железы
меланома
рак легких
Узнать большеКомпьютерная томография (КТ) грудной клетки является более точным исследованием легочных заболеваний по сравнению с рентгенологическим и позволяет провести морфологическую оценку легких и других органов грудной клетки с помощью ионизирующего излучения.Важнейшим элементом томографа является вращающееся кольцо, содержащее источник излучения - кольцо вращается вокруг тела пациента, делая множество снимков фрагментов данного участка тела. Благодаря компьютерной обработке полученных данных можно получить очень точные изображения поперечных срезов тканей и органов, поэтому томография позволяет обнаружить опухоли в легких или других структурах грудной клетки. Доза ионизирующего излучения, используемая при томографии, намного выше по сравнению с дозой, используемой при рентгенографии, поэтому это исследование не следует проводить слишком часто.Также не рекомендуется беременным женщинам и людям с аллергией на контрастные вещества, используемые при томографии.
Позитронно-эмиссионная томография (ПЭТ-КТ) – современный метод раннего выявления и контроля за ходом лечения различных заболеваний, в частности опухолевых заболеваний. Этот тест позволяет не только выявить новообразование на ранней стадии, но и оценить тяжесть заболевания и точный размер опухоли.Во время ПЭТ-КТ пациенту вводят глюкозу, меченную радиоактивным фтором, которая затем метаболизируется клетками. Раковые клетки потребляют больше глюкозы, чем нормальные клетки, поэтому на экране они выглядят иначе. Однако следует отметить, что некоторые новообразования не метаболизируют глюкозу, и в этом случае исследование ПЭТ-КТ не покажет каких-либо отклонений. Противопоказанием к позитронно-эмиссионной томографии является беременность, декомпенсированный сахарный диабет или повышенный уровень глюкозы в крови.
Гистопатологическое исследование является ключевым и незаменимым исследованием в диагностике новообразований. Он заключается в взятии фрагментов опухолевых тканей и их анализе под микроскопом – благодаря этому можно точно определить тип рака и степень его злокачественности, что позволит подобрать соответствующее лечение. Сбор фрагментов тканей для гистопатологического исследования возможен, например, при бронхоскопии – эта процедура предполагает введение в бронх пациента зеркала, благодаря чему можно осмотреть внутреннюю часть дыхательных путей и собрать образцы.Другой метод — тонкоигольная аспирационная биопсия, при которой врач прокалывает опухоль через бронхи или грудную стенку и собирает ее фрагменты. Бывает и так, что взятие препаратов на гистопатологическое исследование возможно только после хирургического вскрытия средостения или грудной клетки.
Онкологические маркеры – это химические вещества, вырабатываемые во многих тканях организма – их концентрация низка в нормальных тканях, но их продукция значительно увеличивается в тканях с раковыми изменениями.Измеряя концентрацию таких маркеров в крови, можно оценить текущее состояние организма — они помогают не только в раннем выявлении рака, но и в контроле за последующей терапией. Однако недостатком этого метода является то, что онкомаркеры обычно не специфичны только для одной опухоли, и могут быть ложноположительные или ложноотрицательные результаты. В случае рака легкого может повышаться уровень таких маркеров, как SCC-Ag , CYFRA 21-1 и NSE в крови.
Генетическое тестирование – это анализ ДНК на наличие мутаций, которые могут предрасполагать к различным заболеваниям, в том числе к злокачественным новообразованиям. Исследования показывают, что в случае наличия мутации A148T в гене CDKN2A риск развития рака легких в 2 раза выше по сравнению с общей популяцией. Ген CDKN2A расположен на хромосоме 9 и кодирует белок p16, участвующий в регуляции клеточного цикла и препятствующий чрезмерному делению клеток.Помимо рака легких наличие мутации в этом гене увеличивает вероятность развития рака поджелудочной железы и меланомы.
При подтверждении наличия аномалии в гене CDKN2A необходимо проведение соответствующих профилактических мероприятий (например, отказ от курения, регулярные осмотры), благодаря которым риск заболевания сводится к минимуму или рак выявляется на ранней стадии развития. Для генетического тестирования на рак необходимо выделить ДНК больного из образца взятого у него биологического материала – чаще всего это венозная кровь или слюна.Этот тест проводится только один раз в жизни (наша ДНК никогда не меняется) — однажды полученный результат действителен навсегда. Кроме того, генетический тест не зависит от текущего состояния здоровья пациента, принимаемых лекарств или диеты, поэтому для него нет противопоказаний.
Генетическое тестирование также высокоэффективно – его чувствительность превышает 99%.
Обновление: 27 октября 2018 г.
.Компьютерная томография грудной клетки — это тест для точной морфологической оценки легких и других структур грудной клетки.
Компьютерная томография использует рентгеновские лучи. Во время обследования пациент лежит на специальном, подвижном, медленно передвигающемся столе. Стол и тело пациента окружены кольцом, на котором размещены источник излучения и система детекторов.Лампа и детекторы вращаются вокруг пациента. Испускаемое лампой излучение в разной степени поглощается структурами грудной клетки, после чего достигает детекторов.
Полученные таким образом частичные изображения комбинируются компьютером, что позволяет получить поперечное сечение грудной клетки пациента, аналогичное показанному на рис. 1. Затем стол немного перемещается вместе с пациентом, и камера делает снимок другого сечения грудной клетки. Такие «срезы» типичны для теста, известного как компьютерная томография высокого разрешения, или TKWR (или HRCT, от английского компьютерная томография высокого разрешения ).Как вариант, во время обследования стол с пациентом может постоянно двигаться, при этом источник излучения и детекторы вращаются, т.е. движутся по спирали вокруг тела пациента - это спиральная компьютерная томография. Он позволяет выполнять трехмерную реконструкцию исследуемых структур.
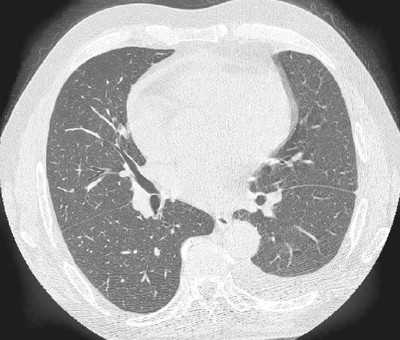
У пациентов с ХОБЛ наиболее частым обследованием является оценка тяжести эмфиземы . .
Контрастные вещества делятся на ионные и — гораздо более безопасные — неионогенные.Наиболее частыми побочными эффектами являются поражения кожи различной степени тяжести, значительно реже - генерализованная анафилактическая реакция, потенциально опасная для жизни. Тяжелые реакции обычно возникают в течение 1 часа после введения.
У больных ХОБЛ компьютерную томографию с контрастным веществом применяют, в том числе, для диагностики поражений с подозрением на раковую природу или пневмонию.
HRCT не требует подготовки. Перед контрастным сканированием пациент должен быть натощак, а если в прошлом были побочные эффекты контрастного вещества или нарушения работы щитовидной железы (контрастные вещества содержат йод), обязательно сообщите о них врачу.
Риск побочных эффектов может быть снижен профилактическим введением глюкокортикостероидов (за 12 и 2 часа до исследования) и антигистаминных препаратов.
Обследование должно быть описано специалистом-радиологом. Обычно результат ожидается через 2-3 дня.
Компьютерная томография — метод диагностической визуализации, использующий рентгеновские лучи (рентгеновские лучи) для получения изображений части тела. Обладает гораздо большей способностью дифференцировать ткани, чем рентгенологическое исследование – томография позволяет точно визуализировать m.в мягких тканей, резервуаров жидкости или неопластических поражений, что делает его особенно полезным для визуализации заболеваний легких.
КТ органов грудной клетки можно проводить как без контраста, так и с применением контрастного вещества, а также методом высокого разрешения и меньшей дозы облучения.
Томография органов грудной клетки проводится при подозрении:
Показанием к проведению томографии также является неоднозначный результат рентгенологического исследования органов грудной клетки . Тест также полезен при оценке медиастинальных лимфатических узлов. Компьютерная томография легких с высоким разрешением (HRCT - High Resolution Computed Tomography ) используется для оценки паренхимы легкого (при диагностике интерстициальных заболеваний, таких как саркоидоз или эмфизема), тогда как компьютерная томография легких с уменьшенной дозой облучения (LDCT - Low -дозовая компьютерная томография ) проводится в качестве скринингового теста для пациентов с высоким риском развития рака легких (длительное, интенсивное курение).
Беременность является относительным противопоказанием для выполнения КТ органов грудной клетки. Воздействие ионизирующего излучения на беременную женщину сопряжено с риском потенциально вредных последствий для плода, который особенно чувствителен к радиации. По этой причине компьютерную томографию проводят только в тех случаях, когда жизнь женщины находится под угрозой (используя все методы, связанные с сохранностью брюшной полости) и когда это обследование не может быть заменено другим методом диагностики, например, напр.магнитно-резонансная томография.
Относительным противопоказанием к выполнению КТ с применением контрастного вещества является гипертиреоз, почечная недостаточность и наличие в прошлом аллергической реакции на контраст. Решение о проведении исследования принимает врач на основании результатов лабораторных исследований и состояния здоровья пациента.Томография органов грудной клетки с контрастированием проводится в основном при подозрении на опухолевые изменения.КТ легких с контрастированием артерий является методом выбора при подозрении на легочную эмболию. В остальных случаях обычно проводят бесконтрастную томографию. Побочным действием компьютерной томографии легких с контрастом может быть аллергическая реакция. покраснение в месте инъекции, тошнота и рвота, чувство жара или одышка. Если вы испытываете такие симптомы или плохо себя чувствуете, вы должны немедленно сообщить об этом медицинскому работнику.
Подготовка к КТ органов грудной клетки зависит от того, будет ли сканирование проводиться с контрастом. При этом больной должен находиться натощак, а это значит, что за 6–8 часов до исследования ему нельзя принимать пищу. Вы также должны взять с собой свой текущий результат креатинина в крови, так как это показатель того, насколько хорошо работают ваши почки, и он удалит любой контраст из вашего тела с мочой.Безконтрастная томография не требует специальной подготовки.
Перед тем, как отправиться на обследование, необходимо удобно одеться, желательно в одежду, не имеющую металлических деталей на груди. Кроме того, на обследование, помимо направления, пациенту необходимо взять с собой удостоверение личности, результаты предыдущих рентгенологических исследований и медицинскую книжку ребенка (в случае несовершеннолетнего пациента).
После входа в лабораторию пациенту будет предложено лечь на диагностический стол, который будет двигаться во время исследования.Если необходимо выполнить КТ легких с контрастным веществом, перед началом исследования медсестра вводит пациенту внутривенный катетер и подключает автоматический шприц для введения контрастного вещества. Компьютерная томография требует, чтобы пациент оставался неподвижным. Его также можно попросить задержать дыхание на несколько/несколько секунд. Обследование обычно занимает не более 15 минут. По завершении сканирования медсестра отключит автоматический шприц с контрастом.Если пациенту не ввели контраст, он может немедленно покинуть учреждение, где проводилась томография. Если вводится контраст, пациент должен оставаться в комнате ожидания не менее 30 минут, чтобы наблюдать за возможными побочными эффектами. После обследования следует пить больше жидкости для улучшения работы почек и выведения контраста.
КТ органов грудной клетки, как и большинство обследований с применением ионизирующего излучения, требует направления от врача – как на частное обследование, так и на возмещение расходов Национального фонда здравоохранения.Стоимость платной компьютерной томографии грудной клетки зависит от выбранного учреждения. Кроме того, от того, потребует ли тест контраста, каким методом будет проводиться тест и нужно ли описание теста. Цена обычно находится в диапазоне от 260 до 450 злотых.
.Диагностика многих травм и заболеваний требует от пациента точного, современного визуализирующего обследования. Наиболее распространенными среди назначаемых врачами являются магнитно-резонансная томография и компьютерная томография. Чем они похожи друг на друга? Чем они отличаются друг от друга? Одинаковы ли показания к их выполнению? Отвечаем на эти и другие вопросы!
Магнитно-резонансная томография и компьютерная томография являются одними из самых современных визуализирующих исследований, используемых в современной медицине.Хотя различий между ними определенно больше, но есть и некоторые общие черты. Как упоминалось ранее, МРТ и компьютерная томография являются визуализирующими тестами — это означает, что они позволяют визуализировать ткани и органы внутри человеческого тела. Благодаря передовым методам они позволяют получать изображения тканей и органов в различных плоскостях, в том числе в технологии 3D. Благодаря этому врач может оценить строение той или иной ткани, ее размер, структуру и выявить возможные отклонения.
И МРТ, и КТ похожи. Обычно их проводят в положении лежа (некоторые виды компьютерной томографии, особенно в стоматологической диагностике, проводят у больных в положении стоя) — пациента укладывают на стол, который затем вставляют в аппарат. Во время обоих обследований следует оставаться на месте, но в случае ухудшения состояния или других внезапных событий пациент может общаться с персоналом через встроенный микрофон.
При наличии таких медицинских показаний возможно проведение как МРТ, так и КТ после введения пациенту контраста. Это химическое вещество, улучшающее качество визуализации анатомических структур. Его можно вводить больному перорально (затем следует выпить приготовленный водный раствор), внутривенно или внутрисуставно. В случае томографии важнейшим компонентом контраста является йод, а в случае МРТ – гадолиний. После завершения обоих тестов пациент должен пить больше воды, чтобы быстрее вывести контраст из организма (он выводится с мочой).
Общим признаком МРТ и КТ является то, что они безболезненны. Они не связаны с ощущением какой-либо боли, поэтому нет необходимости давать пациентам анестезию, даже местную анестезию.
Магнитно-резонансная и компьютерная томография - различия
Основное различие между магнитно-резонансной и компьютерной томографией заключается в методе визуализации. МРТ использует магнитное поле, которое воздействует на атомы водорода в каждой клетке человеческого тела.При воздействии магнитного поля эти атомы начинают двигаться, что улавливается детекторами и преобразуется в точные изображения тканей и органов. Что немаловажно, этот метод полностью безопасен и нейтрален для организма – магнитно-резонансная томография является неинвазивным исследованием и может без опасений проводиться даже детям или пожилым людям так часто, как это необходимо.
В случае с компьютерной томографией дело обстоит несколько сложнее. Для визуализации используются рентгеновские лучи, которые не совсем безразличны человеческому организму.При слишком частом использовании или в слишком высоких дозах они могут вызвать повреждение ДНК организма, поэтому компьютерную томографию нельзя проводить слишком часто или через слишком короткие промежутки времени. В случае детей или пожилых людей КТ проводят только тогда, когда диагностическая польза превышает потенциальный риск, а у беременных ее вообще не следует проводить.
Другими важными отличиями магнитно-резонансной томографии от компьютерной томографии являются:
Магнитно-резонансная томография или компьютерная томография? Показания
Компьютерная томография применяется при диагностике травм и заболеваний, в т.ч. в черепно-лицевой области, грудной клетке и средостении, позвоночнике, конечностях, брюшной полости и тазу (включая расположенные там внутренние органы). Во всех этих ситуациях прекрасно работает и магнитно-резонансная томография, которая, в отличие от томографии, является совершенно безопасным и нейтральным для здоровья исследованием, которое можно проводить практически без ограничений.
Благодаря магнитно-резонансной томографии можно очень точно визуализировать все элементы опорно-двигательного аппарата: мышцы, связки, суставы и сухожилия. Поэтому это бесценный метод визуализации в ортопедии и травматологии опорно-двигательного аппарата.
Документально подтверждено также превосходство магнитно-резонансной томографии в диагностике заболеваний центральной нервной системы – она позволяет получить точную визуализацию структур головного мозга или гипофиза, а значит – выявить инсульты, опухоли позвоночного канала или неврологические расстройства.
Магнитно-резонансная томография - вкл. голова, живот, позвоночник и суставы - посетите нашу клинику Rex Medica в Варшаве! Звоните или пишите нам и записывайтесь на удобное время -> https://www.rexmedica.pl/kontakt/.
.90 000 Кашель - Телемеди 9000 1Кровохарканье (кашель с кровью)
Кашель с кровянистой мокротой в основном является формой влажного продуктивного кашля.Наиболее частые причины кровохарканья включают острый бронхит, легочную эмболию, туберкулез легких, рак легкого и вдыхание инородных тел. Также возможно (хотя и редко), что основной причиной кровохарканья является левожелудочковая недостаточность (ослабление насосной функции левых отделов сердца) или нарушения свертываемости крови (врожденные или обусловленные приемом антикоагулянтов).
90 018 Причины и возможные заболевания 90 021Вообще говоря, основными причинами кашля являются:
Простуда : Простуда – инфекция верхних дыхательных путей, вызываемая вирусами.Обычно сопровождается кашлем, насморком, заложенностью носа и общим недомоганием.
Грипп : Грипп также является вирусной респираторной инфекцией. Однако в то время как простуда может быть вызвана различными патогенами, грипп вызывается вирусами гриппа. Настоящий грипп опаснее обычной простуды. Грипп начинается очень внезапно с высокой температуры, болей в голове, мышцах и конечностях, боли в горле и затрудненного глотания, а также сухого кашля (часто переходящего в густую мокроту).Иногда больных также мучает тошнота.
Хронический синусит : Хронический синусит обычно сопровождается сухим кашлем (раздражающим кашлем), который часто усиливается в положении лежа. Кстати, воспаление часто поражает слизистую носовой полости, то есть идет рука об руку с хроническим насморком (хроническим ринитом). Именно поэтому врачи часто говорят о хроническом рините и гайморите в целом.
Бронхит : Бронхит представляет собой воспаление дыхательных путей, часто сопровождающееся мучительным кашлем.При остром бронхите вначале возникает сухой кашель, позже продуктивный. Кроме того, у пострадавших появляется насморк и боль в горле. Врачи говорят о хроническом бронхите, когда у человека наблюдается кашель и выделение мокроты (продуктивный кашель) каждый день в течение как минимум трех месяцев подряд в течение как минимум двух лет подряд. Курение является очень распространенной причиной хронического бронхита.
Пневмония : Кашель также может указывать на пневмонию.Обычно она сначала сухая, затем больной откашливает мокроту. Другие симптомы пневмонии включают одышку, высокую температуру, внезапный озноб и плохое самочувствие.
Плеврит : Возможные причины включают инфекцию, рак и легочную эмболию. Сухая форма плеврита сопровождается сухим раздражающим кашлем, выраженной односторонней и респираторной болью в грудной клетке, одышкой.
Проглатывание или вдыхание раздражающих газов, пыли и т. д. : Если пища или жидкость случайно попадает в дыхательное горло вместо пищевода, появляется сухой раздражающий кашель - организм пытается кашлем переместить инородное тело обратно в рот.То же самое происходит при вдыхании (вдыхании) или проглатывании (аспирации) раздражающих газов, пыли или других инородных тел.
Аллергия : Аллергический кашель может возникнуть, например, в случае аллергии на плесень, пищевой аллергии и аллергии на клещей домашней пыли. У людей с аллергией на пыльцу (сенная лихорадка) часто позже развивается астма, первыми симптомами которой являются кашель и одышка.
Бронхиальная астма : Астма является широко распространенным хроническим заболеванием, при котором воспаляются и сужаются дыхательные пути.Больных в основном беспокоит сухой кашель (в том числе ночью) и приступы удушья. Также характерны свистящие вторичные дыхательные шумы (хрипы).
Хроническая обструктивная болезнь легких (ХОБЛ): При ХОБЛ дыхательные пути в легких также хронически воспалены и сужены. Сопутствующими заболеваниями являются в основном хронический кашель с мокротой (влажный, продуктивный кашель) и одышка при физической нагрузке. Основной причиной ХОБЛ является курение сигарет.
Пневмоторакс (pneumothorax ): Это патологическое скопление воздуха между внутренней и наружной складками, где в норме воздуха нет. Это связано, например, с разрывом альвеолы или травмой легкого. Пораженное легкое спадается, что можно распознать по внезапной боли в области грудной клетки, которая может иррадиировать в спину. Кроме того, часто отмечаются сухой кашель, боли в дыхательных путях, нарастающая одышка при поверхностном дыхании.
Легочная эмболия: Кашель также может быть симптомом легочной эмболии, которая представляет собой закупорку кровеносных сосудов в легких сгустками крови. Незначительные легочные эмболии иногда не вызывают никаких симптомов или вызывают только короткий кашель. Большие сгустки крови вызывают внезапные симптомы, такие как кашель (иногда с кровью), одышка, боль в груди, сердцебиение, головокружение, потеря сознания и синеватая окраска кожи и слизистых оболочек.
Рак легких : Термин «рак легких» включает различные злокачественные опухоли в легких.Постоянный кашель является относительно ранним симптомом этих видов рака, но он также может быть симптомом многих других состояний. Некоторые пациенты также кашляют кровью. Основной причиной рака легких является курение сигарет.
Интерстициальное заболевание легких : Термин охватывает более 200 различных типов заболеваний легких, вызванных повреждением альвеол. В результате возникает воспаление и патологическое разрастание соединительной ткани (фиброз) в области интерстиция легкого, т. е. тонкой тканевой стенки между альвеолами.Интерстициальное заболевание легких связано с одышкой при физической нагрузке (напряженная одышка) и сухим кашлем, возникающим при судорогах.
Коклюш (коклюш): Коклюш — это тяжелая респираторная инфекция, вызываемая очень заразными бактериями. Больные страдают приступами спазматического кашля с последующим отхаркиванием воздуха (отсюда и название коклюш).
Дифтерия : Дифтерия также является тяжелой острой бактериальной инфекцией дыхательных путей.Возбудители вырабатывают токсины, поражающие слизистые оболочки и, в редких случаях, сердце, печень и почки. Заболевание обычно начинается с боли в горле, затрудненного глотания и небольшой лихорадки. При поражении гортани также появляются кашель, охриплость и одышка (из-за отека слизистых оболочек). Также для дифтерии характерен неприятный сладковато-соленый запах изо рта. Без лечения есть риск смерти, но прививки сделали болезнь редкой.
Псевдокруп : Сухой лающий кашель типичен для этой вирус-ассоциированной инфекции верхних дыхательных путей.Другие симптомы включают хрипоту, хрипы или скрипящие звуки при вдохе, а также отсутствие или незначительное повышение температуры. Также может быть одышка. Псевдокруп встречается в основном у детей раннего возраста.
Туберкулез : Туберкулез — хроническое бактериальное инфекционное заболевание, поражающее обычно легкие, реже другие органы тела. Характерным признаком туберкулеза легких является упорный кашель как с мокротой (продуктивный кашель), так и без мокроты (сухой кашель). В запущенной стадии заболевания отхаркивается кровянистая мокрота (кровохарканье).
Бронхоэктазы : Бронхоэктазы — это термин, используемый медицинскими работниками для описания необратимого увеличения бронхиальных ветвей в легких. Эти изменения бывают врожденными или приобретенными (например, в результате бронхита, муковисцидоза). Симптомы бронхоэктатической болезни включают хронический продуктивный кашель с большим количеством мокроты, которая часто имеет желто-зеленый цвет.
Муковисцидоз : При этом врожденном нарушении обмена веществ нарушается секреция различных выделений организма, таких как слизь и пот.Например, в дыхательных путях образуется все больше липкой слизи, которая все чаще вызывает одышку. Также часто встречается хронический кашель (обычно со слизью, иногда с кровью).
Сердечная недостаточность : Когда ваше сердце слабое, оно не может снабжать ваше тело достаточным количеством крови и кислорода. Органная слабость может поражать левый желудочек (левожелудочковая сердечная недостаточность), правый желудочек (правожелудочковая сердечная недостаточность) или обе камеры сердца (бивентрикулярная сердечная недостаточность).Как левосторонняя, так и бивентрикулярная сердечная недостаточность могут вызывать хронический сухой кашель, особенно ночью (в положении лежа кашель усиливается).
Гастроэзофагеальная рефлюксная болезнь : Характеризуется кислотным рефлюксом или рефлюксом желудочного сока в пищевод. Больные страдают от хронического сухого кашля (с изжогой или без нее), который часто усиливается в положении лежа. При попадании влажного содержимого желудка в дыхательные пути (легочная аспирация) организм реагирует еще более сильным кашлем.Кроме того, может возникнуть воспаление дыхательных путей (например, синусит или хронический бронхит) и астма.
Побочные эффекты некоторых лекарств : Некоторые лекарства могут вызывать хронический сухой кашель как побочный эффект, часто наблюдаемый при судорогах. К таким препаратам относятся, например, ингибиторы АПФ и бета-блокаторы. Оба используются в качестве сердечно-сосудистых препаратов, например, при сердечной недостаточности и высоком кровяном давлении. Кроме того, прием противовоспалительного кортизона (в форме спрея) также может вызвать кашель.
Кашель: хронические заболевания
Астма, хронический бронхит, муковисцидоз – как видно из приведенного выше списка, кашель также может быть симптомом различных хронических заболеваний.
Хронический кашель у детей
У детей хронический кашель часто возникает в результате:
Редкими причинами хронического кашля у детей являются, например, вдыхание инородных тел, муковисцидоз и бронхит после вирусной инфекции.
Хронический кашель у взрослых
Наиболее частыми причинами хронического кашля у взрослых являются:
В редких случаях у взрослых может возникнуть кашель, например, из-за пневмонии, туберкулеза, рака легких или применения ингибиторов АПФ (сердечно-сосудистых препаратов). Иногда причиной хронического кашля является психическое напряжение.
Если ваш кашель вызван таким заболеванием, как астма, ХОБЛ, пневмония, рак легких или кистозный фиброз, ваш врач назначит соответствующее лечение этих состояний.В результате кашель обычно проходит.
При неосложненном остром кашле, вызванном простудой, для облегчения симптомов обычно достаточно общих мер, таких как достаточное питье, вдыхание пара (20 минут при температуре воды 43 °C) и воздержание от курения (активного и пассивного).
Лекарства от кашля
Лекарства от кашля назначаются только в случае крайней необходимости или когда симптомы сильно беспокоят пациента.При необходимости используются отхаркивающие или противокашлевые препараты.
Иногда эти средства от кашля также используются при тяжелых запущенных состояниях, таких как рак легких, когда излечение уже невозможно.
Отхаркивающие средства
Если большое количество густой слизи блокирует дыхательные пути и ее трудно вывести, облегчение могут оказать отхаркивающие средства: они разжижают слизь и облегчают ее отхаркивание.Это не только улучшает дыхание, но и препятствует отложению болезнетворных бактерий в остаточной слизи. Наиболее часто используемые отхаркивающие средства от кашля являются активными веществами:
Противокашлевые средства
Средства от кашля (подавляющие кашель, противокашлевые средства) применяют для лечения надоедливого, сухого, раздражающего кашля, т. е. непродуктивного кашля без мокроты.Они подавляют позывы к кашлю и позволяют регенерировать раздраженной слизистой оболочке дыхательных путей. Средства от кашля часто назначают вечером, чтобы приступы кашля не будили пациента ото сна.
Противокашлевые препараты в препаратах включают кодеин, дигидрокодеин, пентоксиверин и декстрометорфан. Некоторые из них (кодеин, родственное опиуму вещество) могут вызывать привыкание; кроме того, противокашлевые препараты могут вызывать в качестве побочных эффектов запор и нарушение концентрации внимания.Поэтому пациентам не следует принимать средства от кашля более недели. Эти препараты особенно осторожны при управлении механизмами или активном участии в дорожном движении.
Следует также отметить, что средства от кашля ни в коем случае нельзя применять при влажном (продуктивном) кашле! Подавляя кашлевой раздражитель, слизь в дыхательных путях больше не отхаркивается, что может затруднить дыхание и способствует размножению бактерий в остаточной слизи.По этой же причине при кашле не следует одновременно применять отхаркивающие (подавляющие кашель) и противокашлевые препараты.
Натуральным средством от кашля являются лечебные травяные чаи, если они изготовлены из соответствующих лекарственных растений. При сухом кашле выбирайте лекарственные растения, содержащие слизь, которые успокаивают раздраженную слизистую оболочку, напр.липовый цвет, зверобой или алтей. В свою очередь, при влажном (продуктивном) кашле помогают лекарственные травы, облегчающие отхаркивание, например коровяк, первоцвет или чабрец.
Кроме того, в качестве домашнего средства от кашля можно использовать теплые компрессы на грудь и спину – например, имбирный компресс от влажного кашля. Ингаляция – еще один хороший вариант. Глубокое вдыхание теплых паров способствует разжижению слизи в дыхательных путях.
Если вы страдаете от постоянного, продолжительного кашля, вам следует проконсультироваться с врачом, чтобы быть уверенным, особенно если у вас нет подозрений относительно его причины (например,бронхит, астма).
Немедленно обратитесь к врачу в следующих случаях:
Если ваш кашель сопровождается другими возможными симптомами COVID-19 (например, потерей или нарушением обоняния и вкуса или одышкой), вам следует пройти тест на коронавирус.
Первоначально врач проводит углубленный опрос пациента по поводу истории болезни (анамнеза).Например, важная информация:
.На основании этой информации ваш врач часто может сделать предположение о возможной причине вашего кашля.Дальнейшие исследования вносят ясность:
Как долго длится кашель?
После перенесенной инфекции верхних дыхательных путей ваш кашель может продолжаться от четырех до шести недель. Это совершенно нормально. Это раздражает и иногда причиняет боль. Однако часто больные и окружающие излишне беспокоятся по поводу кашля, который длится так долго.
Какой механизм контролирует кашель?
Кашель контролируется механизмом в гортани. Чтобы очистить верхние дыхательные пути, выделения и мусор сначала транспортируются через реснички в бронхах в гортань, а затем отхаркиваются.
Как долго длится кашель после простуды?
Исследования показали, что обычный простудный кашель длится в среднем около двух недель, если его не лечить.
Чем опасен кашель у детей?
Если маленький ребенок очень сильно кашляет и издает громкие звуки при дыхании, немедленно обратитесь к педиатру. Также следует помнить, что псевдокруп может быть опасен для жизни ребенка, так как может вызвать дыхательную недостаточность
Что не так, если я кашляю только днем?
Если это так, то это может быть симптомом бронхита или психогенного кашля, который обычно не возникает ночью.Кашель, возникающий только днем, также может быть вызван воздействием веществ, на которые у вас аллергия или которые вызывают астму.
Мы используем файлы cookie на этом веб-сайте, чтобы предоставить вам возможности, которые лучше всего соответствуют вашим потребностям. Нажимая «Я принимаю», вы соглашаетесь со всеми файлами cookie.
Согласие на управление
.