2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Всемирная организация здравоохранения 11 февраля 2020 года объявила официальное название инфекции, вызываемой новым коронавирусом SARS-CoV-2, ― COVID -19. С тех пор ученые ежедневно мониторят эпидемиологические данные, клиническое течение болезни, разрабатывают и внедряют методы профилактики и лечения. Наиболее распространенное клиническое проявление новой коронавирусной инфекции ― двусторонняя пневмония.
Помимо признаков поражения дыхательной системы, при COVID-19 наблюдаются желудочно-кишечные симптомы, такие как тошнота, рвота и диарея. У большинства инфицированных болезнь протекает в легкой или средней форме тяжести, и им не требуется госпитализация. К часто наблюдаемым симптомам относятся:
У некоторых инфицированных людей могут наблюдаться различные болевые ощущения (боль в горле, мышцах, суставах, головная боль), диарея, конъюнктивит, потеря обоняния и вкусовых ощущений, иногда сыпь на коже, депигментация.
Примечание: если у вас появилась тошнота, горечь во рту, диарея, то это вовсе не является прямым указанием на желудочно-кишечные проявления COVID-19. Следует обратиться к гастроэнтерологу , который знает, как правильно оценить ваши симптомы, какое обследование вам нужно и как вам лечиться. Очень важно разделять состояния, когда впервые появились проблемы с желудочно-кишечным трактом и когда происходят изменения имеющегося хронического заболевания органов пищеварения.
Что мы знаем о первичном поражении желудочно-кишечного тракта вирусом SARS-CoV-2?
Пока что данных не так много. Результаты наблюдения за пациентами таковы: частота возникновения поражений ЖКТ при COVID-19 разная. Так, диарея встречалась в 34 % случаев, рвота наблюдалась в 3,9 % случаев, боль в животе беспокоила 1,9 % пациентов. Для более точной картины необходимо больше данных, так как это исследование проводилось при участии 204 пациентов.
Если говорить о диарее как наиболее частом симптоме, то она чаще всего развивалась уже во время госпитализации. Исследователи выдвинули гипотезу, что сухой кашель и одышка свойственны преимущественно первой волне заболевших коронавирусной инфекцией, а симптомы желудочно-кишечного тракта ― второй волне. Но надо понимать, что это гипотеза: об определении четких критериев диагностики и описании желудочно-кишечной формы ковида говорить преждевременно. Появление симптомов поражения желудочно-кишечного тракта нуждается в оценке специалиста-гастроэнтеролога, и только после подтверждения наличия инфицирования новым коронавирусом можно отнести их к проявлению COVID-19.
Группа риска: люди с воспалительными заболеваниями кишечника
На сегодняшний день люди с хроническими воспалительными заболеваниями кишечника (ВЗК) находятся в группе риска. Есть рекомендации, которые регламентируют то, как меняется тактика лечения серьезных заболеваний в условиях коронавирусной инфекции. При появлении новых симптомов пациентам рекомендуют связаться со своим лечащим врачом.
Группа риска: люди с заболеваниями печени
Люди с заболеваниями печени могут быть подвержены риску тяжелой формы течения болезни COVID-19. Центры по контролю и профилактике заболеваний США (CDC) отмечают, что у некоторых госпитализированных с COVID-19 наблюдался повышенный уровень печеночных ферментов, таких как аланинаминотрансфераза (АЛТ) и аспартатаминотрансфераза (АСТ). Это указывает на то, что печень пациентов, по крайней мере временно, повреждена. Кроме того, повреждение печени чаще встречается у пациентов с тяжелой формой болезни.
Однако на сегодняшний день точно не известно, связано ли это повышение уровня печеночных ферментов непосредственно с вирусом, вызывающим COVID-19 (SARS-CoV-2), находящимся в печени, или же повреждение печени является результатом других факторов.
Почему нужно идти к врачу
Если ковид наслаивается на уже имеющиеся серьезные заболевания органов пищеварения, заболевшему необходим индивидуальный подход в терапии. Тут нужно учесть и оценить состояние пациента, чтобы менять или продолжать основную схему лечения.
Если у вас впервые появились такие симптомы, как диарея, запор, вздутие, изжога или отрыжка, подумайте, есть ли у вас факторы риска, которые могут вызвать тяжелое течение коронавирусной инфекции. Это ожирение, сахарный диабет, артериальная гипертензия. Лучше обратиться к гастроэнтерологу заранее , не дожидаясь симптомов ковида: врач поможет решить проблему и снизить ваши риски.
Диана Абдулганиева о том, что сама принимает для профилактики коронавируса и как действовать, если появились симптомы
«Важно, чтобы не было паники в домах. Столько тревоги накопилось в людях! Надо понять, что это просто отрезок пути, и достойно его пройти», — призывает главный терапевт минздрава РТ Диана Абдулганиева. С начала пандемии врачи накопили приличный опыт лечения и знают, как его верно организовать с любой стадии. Эксперт рассказала «БИЗНЕС Online», как сами медики становятся донорами плазмы, а также дала рекомендации, что положить в домашнюю аптечку.
Диана Абдулганиева: «Когда столько месяцев лечишь одну болезнь, какой бы сложной она ни была в своих проявлениях и прогнозе, понимание заболевания приходит»
— Диана Ильдаровна, вы с самого начала пандемии работаете в «ковидном» госпитале РКБ. Расскажите, как здесь построена работа. Изменилась ли ситуация?
— Весной, в начале пандемии, минздрав РТ принял решение, что пациенты с подозрением на COVID-19 старше 65 лет, нуждающиеся в хирургических операциях, пациенты с травмами, страдающие гематологическими, онкологическими заболеваниями, имеющие пересаженные органы, и другие тяжелые категории заболевших будут госпитализироваться в корпус Б РКБ. 10 апреля открылся провизорный госпиталь в корпусе Б, а 15 апреля был создан так называемый виртуальный консилиум для обсуждения тактики лечения наиболее тяжелых пациентов. Нужно было быстро учиться бороться с малоизвестным заболеванием. В консилиум вошли специалисты разного профиля — пульмонологи, инфекционисты, реаниматологи, терапевты, кардиологи и другие. Базой была выбрана РКБ, потому что у нас в больнице накоплен большой опыт и навык проведения консультаций по республике — в режиме как телефонной связи, так и ВКС в последние годы. Первые 4–5 месяцев консилиум собирался каждое утро в режиме Zoom-конференции. Сейчас врачи по всей республике набрались опыта, и в Zoom мы собираемся только по самым тяжелым случаям.
— Как по вашему ощущению, ситуация сегодня легче или тяжелее, чем весной?
— Ситуация изменилась в плане диагностики и лечения, потому что мы многое узнали о COVID-19 за эти 8 месяцев. Только федеральных методических рекомендаций по этому заболеванию вышло 9 версий! Когда столько месяцев лечишь одну болезнь, какой бы сложной она ни была в своих проявлениях и прогнозе, понимание заболевания приходит. С позиции подготовленности врачей, узнавания симптомов заболевания, оценки риска течения болезни в неблагоприятную сторону ситуация отличается по сравнению с весной. В медицинском сообществе произошел огромный прогресс, мы многому научились и щедро делимся опытом друг с другом.
— Можно ли говорить о полном понимании болезни?
— Это, наверное, пока громко сказано. Основные механизмы развития и прогрессирования болезни мы поняли еще в феврале – марте по работам уханьских коллег, врачей из Италии, наших ведущих федеральных лидеров. А углубленное понимание, например на уровне молекулярной биологии, появляется и в октябрьских-ноябрьских публикациях исследователей, занимающихся фундаментальной медициной.
«Первые 4–5 месяцев консилиум собирался каждое утро в режиме Zoom-конференции»
— И какие закономерности обнаружились в развитии ковида?
— В ходе анализа клинических симптомов большого пула пациентов фундаментальная наука изучила, как вирус проникает в разные клетки организма, что ему необходимо, какие ферментные системы принимают в этом участие. Мы смогли очертить внелегочные проявления. В марте и апреле говорили, что это больше респираторное заболевание с поражением верхних и нижних отделов дыхательной системы, но уже тогда было понимание, что в процесс вовлекаются другие органы. Сейчас все это опубликовано в методических рекомендациях и описано как «маски» новой коронавирусной инфекции. Поэтому мы сейчас четко понимаем, как и почему поражается сердечно-сосудистая система, желудочно-кишечный тракт, центральная и периферическая нервная система и так далее. То есть сам вирус не изменился, но углубилось знание врачей в понимании развития инфекции в организме.
Главное, что само течение ковида не изменилось. Описана двухфазность болезни: с первого по шестой день это, как правило, обычная вирусная инфекция: першение в горле, насморк, недомогание, повышение температуры, может пропадать обоняние, меняться вкус. У кого-то на этом все и заканчивается, а у других (в основном у людей в группе риска) с 6-го по 14-й день болезни начинается реакция гипервоспаления, которую вирус запускает в организме. Человек ощущает так называемую вторую волну болезни: сильно повышается температура, может появиться озноб, наступает общее ухудшение самочувствия, может присоединиться кашель и появиться одышка. Данные симптомы могут развиваться по нарастающей (это называется гипервоспалительным синдромом, или синдромом иммунных нарушений) и достигать пика. Как раз пик заболевания называется цитокиновым штормом, он происходит за счет избыточной активации воспалительных клеток нашего организма. Такая закономерность в виде двухфазности течения заболевания не меняется на протяжении всей пандемии, и мы имеем возможность прогнозировать, как будет развиваться эта достаточно быстрая инфекция у каждого конкретного пациента.
— Насколько быстрая? За сколько дней может резко ухудшиться состояние пациента?
— Очень важно понимать, какой перед нами пациент. Если у него есть ожирение, злокачественное новообразование, тяжелые поражения сердечно-сосудистой системы, пересаженные органы и некоторые другие факторы риска, то кривая развития гипервоспаления может быть достаточно крутой. То есть уже с 7–8-го дня болезни может начинаться стадия иммунных нарушений, которая достигнет пика на 10–11-й день. Если пациент пожилой, ослабленный, у него кривая бывает более пологой. И он идет к пику болезни дольше, допустим, от 7-го до 14-го дня — в таком случае у нас времени на упреждение гораздо больше. Наверное, при ковиде в этом и есть врачебное искусство — понять и спрогнозировать, как у каждого больного будет развиваться переход из стадии вирусной болезни в стадию гипервоспаления. Это может быть два-три дня — короткий срок. А возможно, и 8–9 дней, когда у нас больше времени для принятия решения о противовоспалительной терапии.
— То есть такого нет, чтобы пациент, например, просто сегодня почувствовал себя плохо, температура, а завтра он в реанимации?
— Конечно, нет!
— Получается, что, если кривая гипервоспаления более пологая, человек переносит ковид легче? Или просто дольше? Потому что есть точка зрения, что люди с ослабленным иммунитетом проще переносят вирус, так как он не вызывает столь сильного гипериммунного ответа.
— Не легче — скорее дольше и с более стертой клиникой из-за затягивания иммунного ответа.
«Мы сейчас четко понимаем, как и почему поражается сердечно-сосудистая система, желудочно-кишечный тракт, центральная и периферическая нервная система и так далее»
— Сегодня данные о заболевших представляются в разрезе пола и возраста. А ведется какая-то подробная статистика: условно, курит ли, носит ли очки, какую группу крови имеет?
— Нет. Сейчас в Татарстане внедрен пульморегистр — общереспубликанская база данных жителей с установленным диагнозом вирусной пневмонии. В нем про очки, конечно, нет, но там собирается информация о сроках заболевания, тяжести, лечении, сопутствующих заболеваниях. В дальнейшем эти пациенты попадают под диспансерное наблюдение участковых терапевтов на предмет отсроченных осложнений.
— Спрашиваю, потому что многие сегодня пытаются выявить закономерности, кто именно заболевает. Говорят, например, что чаще всего ковидом заражаются люди с определенной группой крови.
— Есть такая информация. Но это связано только с тем, что у людей чаще всего встречается именно II группа крови. А уж больше ли у них рисков заразиться, наука молчит.
— Справедлива ли точка зрения, что вирус бьет в слабое место?
— Вирус проникает в клетки при помощи определенных рецепторов и белков — и только в те органы, где представлены эти рецепторы.
— Так они же есть везде? Главный внештатный инфекционист РТ Халит Хаертынов, например, рассказывал нам, что нет ни одного органа, который бы не мог поразить COVID-19. Можно ли определить в каждом конкретном случае, что он выберет мишенью?
— Халит Саубанович прав. Это называется клиническое разнообразие. Спрогнозировать, какой орган, кроме легких, может быть поражен, крайне сложно. Известно, что если есть тяжелая артериальная гипертензия или ишемическая болезнь сердца, то тропность вируса к поражению сердца увеличивается.
— А вам встречались пациенты, у которых нет респираторных проявлений вообще, нет легочных поражений, а коронавирус как-то проявляет себя по-другому?
— Это большая редкость. Входные ворота инфекции всегда — верхние дыхательные пути. Поэтому симптомы входа будут в подавляющем большинстве случаев. То есть респираторные жалобы в виде першения в горле, появления насморка, один-два дня — и он прошел, сухого кашля, заложенности носа, конечно, присутствуют в 99 процентах случаев. Другое дело, что люди могут не придать этому значения.
«Ни одна другая известная в настоящее время инфекция изменения вкуса и запаха не дает»
— Особенно осенью. Списывают на «простуды»?
— Да, конечно. Многие говорят: «Я открывал форточку в машине, выбежал на балкон, повесил белье, и продуло меня, я простыл». Или: «Замерз на остановке, поэтому у меня заложило нос, уши, это было два дня, потом я стал чувствовать себя хорошо». Если поговорить с человеком 5–7 минут, зная, что спрашивать, как правило, мы все эти симптомы выявляем.
— То есть бывает так, что у человека появляются незначительные симптомы ОРВИ, потом все проходит, а через несколько дней начинается заново?
— Да. А потом начинает повышаться температура. Он подумал, что это продолжается «простуда», принимает жаропонижающие, продолжает ходить на работу. А здесь надо вовремя обратиться к врачам! Понять, что повышение температуры на 5-й, 6-й, 7-й день болезни — это красный флаг ковида, вторая фаза болезни, которую нельзя игнорировать. И надо обязательно сигнализировать медикам: для врачей второй подъем температуры является наиболее побуждающим к действию сигналом, что надо начинать упреждающую терапию против воспаления. А самая частая ошибка какая? Что в начале болезни сразу начинают принимать те самые пресловутые гормоны или антибиотики для того, чтобы остановить болезнь. Этого не произойдет. У болезни есть стадийность. И все наши усилия мы направляем на то, чтобы правильно организовать лечение на ранних этапах.
— Какой алгоритм действий на ранних этапах? Многие у нас в комментариях пишут: «Не ощущаю запахов, но чувствую себя хорошо, больничный мне никто не даст. Я все так же хожу на работу и потенциально могу всех заразить».
— Понимаете, ни одна другая известная в настоящее время инфекция изменения вкуса и запаха не дает. Если появились эти симптомы, начать минимальную терапию «Умифеновиром» и «Гриппфероном», как прописано, обязательно надо, даже если вы в остальном хорошо себя чувствуете. Потому что в данном случае требуется не наблюдение, а лечение. Если ко мне на прием придет такой человек, я ему скажу: «Нужна терапия, даже если вы себя хорошо чувствуете, и, пожалуйста, изолируйтесь от детей и пожилых».
Кстати, очень частый симптом — не столько исчезновение, сколько изменение запаха, например, кому-то везде ощущается тухлая рыба или тухлые яйца. Это называется дизосмия — изменение восприятия запахов. То же самое со вкусом: агевзия — отсутствие вкуса и дисгевзия — изменение вкуса.
— Лично знаю людей, у которых пропали запахи, но результат теста ПЦР отрицательный. Как такое может быть?
— Если результат теста отрицательный, это хорошо, значит, что человек не выделяет вирус. То есть он болеет, но для окружающих не является заразным. Это тоже очень важно.
— Так говорят же, что тесты в 30–40 процентах случаев дают ложные результаты. Не так взяли…
— 30–40 процентов — это ведь не 100, поэтому мы верим тому, что есть. Как правило, в таких случаях тесты сдают 2 раза. С интервалом через день.
«Еще раз подчеркиваем: лучше позвонить и вызвать помощь на себя»
— Нужно ли сигнализировать в поликлинику о легком недомогании, например, поднялась температура или просто першит в горле?
— Если у вас поднялась температура, вы должны, конечно, вызвать участкового врача.
— Но невозможно же, чтобы врач обошел всех температурящих!
— Многие медучреждения пошли по пути усиления кабинетов неотложной помощи, которые есть в каждой поликлинике. На входе всем пациентам измеряют температуру: если она повышена и есть жалобы респираторного характера, то человеку не дадут подняться на общий этаж, где сидят, к примеру, люди с повышенным давлением, и сразу отправят в кабинет неотложной помощи. Сейчас во многих поликлиниках вместо одного 2–3 таких кабинета и даже больше. В них работают, например, наши ординаторы, которые учатся и имеют право работать участковыми терапевтами, молодые врачи; иногда специально обученные фельдшеры. В таких кабинетах весь персонал трудится в специальных костюмах. Они осмотрят, подскажут, что делать, как лечиться. Эта система реально работает.
— Так если у меня COVID-19, пока я еду в поликлинику, чихаю, кашляю и активно распространяю вирус. Ничего, что рискую заразить кучу людей?
— Это очень хороший вопрос… Лучше всего остаться дома и вызвать медицинского работника. Чаще мы видим другую ситуацию — заболевший человек принимает жаропонижающие и идет в поликлинику на прием, этого не надо делать. Еще раз подчеркиваем: лучше позвонить и вызвать помощь на себя. Количество вызовов в поликлиниках увеличилось. Но и система тоже реагирует соответствующим образом. Студенты 4–5–6-го курсов Казанского медицинского университета помогают врачам амбулаторного звена. Занятия студентов традиционно состоят из теоретической и практической части. Практическая часть по терапевтическим дисциплинам была вынесена преимущественно в поликлиники. Теоретические вопросы ежедневно обсуждаются вместе с преподавателями в дистанционном формате.
— То есть студенты сейчас принимают пациентов?
— Во-первых, все студенты и ординаторы у нас прошли обучение в обязательном порядке по данному заболеванию еще в мае — был специально организован факультатив по COVID-19, затем им прочитали лекции по обновленным рекомендациям — информацию они получают постоянно. Во-вторых, учащиеся помогают медикам по-разному — обзванивают пациентов с ковидом (по протоколу лечащий врач должен связываться с больными, получающими лечение на дому), помогают в кабинетах неотложной терапии, принимают участие в плановом приеме людей — работают в кабинетах вместе с участковыми терапевтами, врачами общей практики и помогают им быстрее выполнить их привычную работу, чтобы сохранить время для вызовов. Например, группа студентов, которые сейчас проходят практическую подготовку в Набережных Челнах, работают на вызовах с фельдшерами. Участие студентов в оказании реальной помощи пациентам будет продлено до 31 декабря.
«Мы сегодня в гораздо более выигрышном положении, чем летом, когда прямые противовирусные препараты могли назначаться только в стационаре»
— Существующие протоколы лечения вызывают множество вопросов. Постоянно появляются сомнения в их эффективности. В основном люди не верят в «Арбидол»-«Умифеновир», периодически называют «фуфломицином», а по «Гидроксихлорохину» тоже крайне противоречивые клинические исследования. Нужно ли их принимать на ранних стадиях? Как, по вашему опыту, они себя успешно зарекомендовали?
— Когда человек узнает, что у него ковид, конечно, сразу возникает вопрос о лечении. И в настоящее время существует три стартовых протокола лечения, о которых мы уже не раз говорили. «Умифеновир» при любой вирусной инфекции обладает доказанным эффектом — гораздо выше, чем плацебо. Другое дело, что степень этого эффекта при средне-тяжелых и тяжелых формах не доказана, при данных степенях тяжести «Умифеновир» не рекомендуется. Но в легких случаях это хорошо зарекомендовавший себя препарат. Пример тому — сотни пациентов. Конечно, когда речь идет о людях, у которых есть факторы риска, стартовать с «Умифеновира» будет не самой оптимальной стратегией: есть тот же «Гидроксихлорохин» и «Фавипиравир» для лиц любого возраста при наличии факторов риска.
Мы сегодня в гораздо более выигрышном положении, чем летом, когда прямые противовирусные препараты могли назначаться только в стационаре. Сейчас они есть в амбулаторной среде, их можно по назначению врача купить и принимать в первые 5–6 дней после появления клинических симптомов. Я считаю, что это очень большой плюс. А критиковать — самая удобная позиция. Прошло всего 10 месяцев, как вирус появился. Исследования лишь на 15–20 пациентах публиковались в ведущих мировых журналах! Это беспрецедентно — чтобы пробиться в Nature или New England Journal of Medicine, люди годами проводили исследования. А тут весной мы видели статьи, основанные на опыте 10–15 пациентов из Ухани, которые публиковали в ускоренном режиме топовые научные журналы. Это о чем говорит? У нас не было доказанных противовирусных препаратов. Они появляются сейчас, и мы являемся свидетелями данного процесса. Геном вируса расшифрован, но нужно время, чтобы провести клинические испытания. А по поводу препаратов, которые прописаны в существующих схемах лечения… Понимаете, в медицине мы всегда взвешиваем пользу и риск. Польза от них, если они назначены по показаниям, гораздо выше, чем риск их применения, — это очень важно понимать.
— На легких стадиях — вопросов нет. Но, когда дело доходит до более тяжелых случаев и более мощных препаратов, есть определенная озабоченность тем количеством побочных эффектов, которые они вызывают.
— Речь идет о так называемом репозиционировании лекарственных препаратов. Что это такое? Все препараты, которые применяются сегодня, были созданы не для лечения ковида. «Фавипиравир», например, синтезировали в 2014 году в Японии для борьбы с гриппом, «Гидроксихлорохин» — против малярии, «Тоцилизумаб» — генно-инженерный биологический препарат — для лечения ревматоидного артрита. В фармакологии есть понятие репозиционирования, когда препарат начинает назначаться не по тем показаниям, по которым он был зарегистрирован, потому что известны его механизмы действия, которые могут помогать при другом заболевании. Так вот, применение препаратов в лечении ковида основано на таком феномене. До этого данные лекарства были известны давно, и их побочные эффекты очень хорошо изучены. Поэтому рассуждения об их вреде не выдерживают критики.
— Больницы сейчас полностью снабжены всеми необходимыми лекарствами?
— Да. Та централизованная система закупок и распределения препаратов по стационарам, которая была выстроена у нас, доказала свою эффективность. У нас очень тесные связи с главными терапевтами ПФО, все к нам обращались за опытом. Мы все созваниваемся, делимся опытом, консультируемся.
— А есть ли дефицит препаратов в аптеках? Говорят, например, «Клексан» не найти…
— «Клексан» — это наиболее известное торговое название препарата «Эноксапарин». У молекулы «Эноксапарина» есть порядка 5–7 других торговых названий, дженериков разного производства. Более того, «Эноксапарин» относится к группе низкомолекулярных гепаринов, в которую входит 5–6 молекул аналогичного действия. У каждой из них по несколько торговых наименований. Так что найти аналог не проблема. Трудность только в том, что «Клексан» на слуху и обычно чаще всего назначался при тромбозах различной этиологии: у него удобная форма выпуска в виде шприц-ручки. «Эноксапарин» других производителей на рынке есть, плюс имеются другие низкомолекулярные гепарины, их в республику завозят в достаточном объеме. По другим препаратам такая же ситуация — у «Умифеновира» есть четыре торговых названия, это не только «Арбидол».
«Есть точка зрения, что при определении антител тест может среагировать не на COVID-19, а на другие подтипы и штаммы»
— Насколько широко практикуется лечение плазмой?
— Мы этим занимаемся с 17 апреля. Татарстан стал вторым регионом после Москвы, где начали применять этот способ лечения благодаря беспрецедентной совместной работе клиницистов и ученых КФУ, которые научились определять титр нейтрализующих антител в плазме переболевших. Это хороший метод лечения для пожилых людей, для пациентов с онкологией в анамнезе, которые не могут сами быстро продуцировать антитела. Начиная с 3 июня плазма включена в официальные рекомендации, у нас ее назначение происходит после коллегиального обсуждения. Мы также практикуем у некоторых пациентов по показаниям программное переливание плазмы, вводим 2–3 раза, были заболевшие, которым получали плазму до 5 раз.
— Но применение плазмы привязано к количеству доноров. Хватает на всех или вы где-то еще закупаете?
— Нет, донорами являются только жители Татарстана, которые переболели ковидом. После выписки из стационара тем, кто потенциально подходит в качестве донора (процедура забора имеет свои показания и противопоказания, в том числе возраст старше 55 лет), предлагают сдать кровь после окончательного восстановления. И довольно часто слышим положительный ответ. Отдельная благодарность медицинским работникам: они никогда не отказывают, когда экстренно нужна плазма, несмотря на то что возвращаются в очаги инфекции и для них самих важно сохранять высокий уровень антител.
— То есть волонтеров из гражданского населения не так много, как бы хотелось, если приходится у медиков кровь забирать?
— Сказать, что мы кому-то не прокапали плазму, потому что ее нет, не можем. Всегда изыскиваем резервы. К тому же есть определенные требования к донорам, например подтвержденный диагноз коронавирусной инфекции, верифицированный положительным результатом теста ПЦР или характерной КТ-картиной. Простого теста на антитела недостаточно: известно, что коронавирус относится к целому семейству вирусов, и есть точка зрения, что при определении антител тест может среагировать не на COVID-19, а на другие подтипы и штаммы.
— А есть надежда, что все-таки синтезируют адресное лекарство именно против коронавируса?
— Сегодня вся научная мысль, которая сконцентрирована вокруг новых препаратов, направлена не на противовоспалительные средства, потому что это вторая половина болезни, когда запускаются иммунные механизмы поражения органов и систем, а на лекарства этиотропные, непосредственно противовирусные, которые помогают в первые пять дней. Они бывают разного действия: например, японские коллеги разрабатывают препараты, которые не дают вирусу проникать в клетку на этапе взаимодействия с белком сериновой протеазой и АПФ2. То есть, когда вирус попал в организм человека, он не может проникать внутрь клетки, циркулирует, циркулирует, а потом покидает организм.
Все, что сегодня делается со стороны фундаментальной и молекулярной медицины, направлено на ранний этап: как мгновенно блокировать размножение вируса после его попадания в организм и как помешать соединению вируса с клеткой. Ну а второй большой блок — это вакцина.
— Сами будете вакцинироваться?
— У меня все больше и больше появляется такое желание.
«Надо соблюдать профилактические меры, они разумные»
— Кстати, о защите. «Арбидол» рекламируется и как профилактическое средство. Есть ли в этом смысл?
— Профилактика состоит из двух принципиальных моментов: механическая (дистанция, маски, обработка рук и посуды) и медикаментозная. По последним методическим рекомендациям, молекула «Умифеновира» входит в схемы и профилактики, и лечения.
— То есть рекомендуете?
— Я сама пью его раз в день после того, как был контакт с заболевшим. Мы принимаем для профилактики, считаем, что работает. А вы думаете, мы как-то по-другому друг друга лечим?
— Интересно. А что еще имеет смысл попить для профилактики?
— Лучше, чтобы дома еще был интерферон-альфа интерназальный, если вдруг что-то случится, чтобы в ночи не бежать в аптеку. Причем у каждого члена семьи должен быть свой флакон. Детей надо приучить мыть руки, ополаскивать рот, не пить из одного стакана в школе.
— А оксолиновая мазь работает?
— При ковиде не доказано. Я недавно услышала очень интересную вещь, что мази склеивают реснитчатый эпителий в носу, который защищает нас от проникновения инфекции. Так что лучше прийти и ополоснуть нос «Долфином» или просто чистой водой.
Как и при любой ОРВИ, нужен правильный распорядок дня, правильное питание. Надо высыпаться — минимум 6–7 часов. Хотя бы в выходные необходим полноценный сон и трехразовое питание. Апельсиновый сок, в чай лимон, курагу, урюк — то, к чему мы привыкли в нашей полосе.
— Лук, чеснок?
— Ну пожалуйста (улыбается). Хотя все мы работаем, маски, конечно, здорово спасают, но… А в выходные лук и чеснок — тоже вариант. Полезно сходить на прогулку, не в торговые центры и кино, а на свежем воздухе. Лучший отдых — смена труда, нужно постоянно быть чем-то занятым: чтение, посещение кружков, другая активность. Научиться жить вместе с ковидом, чтобы дети и пожилые спокойно воспринимали происходящее. Да, эпидемия есть, но помощь рядом, и главное, что мы знаем, как эту помощь оказывать.
Самое разумное — научиться жить вместе с ковидом. Это, во-первых, помогает сохранить нормальное качество жизни: социальное, общественное, профессиональное, семейное. Надо принять данную ситуацию как составляющую жизни на определенный промежуток времени, наверное, до февраля – марта. Важно, чтобы не было паники в домах. Столько тревоги накопилось в людях! Надо понять, что это просто отрезок пути и достойно его пройти. Да, я сама сейчас маму вижу гораздо реже, чем раньше, мы не собираемся всей семьей за столом даже на дни рождения. Да, надо соблюдать профилактические меры, они разумные.
— Такая массовая паника, наверное, психологам серьезно работы прибавит?
— О, это еще впереди, видимо. Люди перестали ездить на отдых, ходить друг к другу в гости, видятся реже, слышат много негативной информации… Нужен разумный человеческий подход к микроокружению: твоя семья, работа. Важно, чтобы там сформировалась нормальная спокойная среда. Вирус очень любит паникующих людей. Как бы ни звучало ненаучно, но это так. Данный феномен четко отмечен, он обсуждается на самых высоких научных форумах. Когда человек очень боится заболеть, не готов морально к этому, вирус его находит чаще. Может быть, начинают страдать стрессовые механизмы клеточного ответа, возможно, меняется поведение: человек недооценивает появившиеся симптомы или неправильно на них реагирует, происходит ошибка в последовательности действий. От настроя очень многое зависит. Когда мы спокойно с пациентом разговариваем, объясняем, что с ним сейчас происходит, как будем лечиться, что станем наблюдать, а пациент это понимает и нам помогает, как правило, мы вместе обречены на успех.
Заместитель главного врача по лечебной работе, заведующая кафедрой поликлинической педиатрии имени академика А.Ф. Тура, профессор Мария Ревнова рассказала о том, как перенесла коронавирусную инфекцию.
– Это не научная статья или интервью. Это мой рассказ о встрече с вирусом, одна из десятков тысяч таких же «ковидных» историй, каждая из которых имеет свой колорит, – подчеркнула Мария Ревнова.
Про то, как я заболела коронавирусом
– Я, как и тысячи людей, была уверена, что не заболею. Я веду здоровый образ жизни: занимаюсь йогой, каждую неделю на даче хожу в баню. После бани купаюсь в Неве – в последний раз я это делала 6 декабря, когда температура воды была +2 градуса. Кроме того, в моём расписании присутствуют обязательные еженедельные прогулки в лесу по 5-6 километров со скандинавскими палками, сопровождаемые гимнастикой и дыхательными упражнениями.
Конечно, в силу большой нагрузки на работе, я очень уставала. Но внимания на это не
обращала, считая усталость к концу года естественной. Однако в последние две недели перед заболеванием появилась очень сильная гиперестезия кожи (повышенная чувствительность к обычным или даже слабым воздействиям, прим. ред.), которой я тоже не придала значения.
Ходила я всегда в маске – особенно в местах, где собиралось больше двух человек. Естественно, постоянно мыла и обрабатывала руки, соблюдала все гигиенические мероприятия на работе и дома, ела мёд, чеснок, повышала иммунитет и считала себя абсолютно недоступной для коронавируса.
Но сбой всё же произошёл.
Восьмого декабря, встав утром, я поняла, что у меня повышенная температура – 37,3 °С. Это стало причиной не пойти на работу и отлежаться пару дней.
Тем не менее у меня не было даже намёка на тот жуткий упадок сил, о котором в один голос твердили все переболевшие знакомые и коллеги. Я чувствовала себя в неплохо и раз по 5-6 в день измеряла сатурацию, которая стойко показывала 97-98%. Я с радостью об этом докладывала руководству, абсолютно уверенная в лёгкости течения болезни. Однако мыслей выйти на работу уже не было. Я готовила, поливала цветы, слушала аудиокниги, но температура стала медленно расти, поначалу достигая 37,7-37,8 °С. Это меня встревожило, ведь температура у меня с молодого возраста никогда не превышала нормы.
Что я только ни делала, чтобы скорее выйти на работу! В буквальном смысле ставила эксперименты на себе, даже опробовала не утверждённые Минздравом схемы лечения коронавируса, но эффекта от них не было никакого. Температура продолжала медленно, но верно расти.
До 13-го декабря я ещё пыталась пить до одного литра регидрона (раствора для пероральной регидратации, необходимого для поддержания водно-солевого баланса, прим. ред) в день. Однако нарастание кашля, внутреннего холода, невозможность дальнейшей оральной регидратации определили показания к домашним капельницам.
Когда температура поднялась до 38,7°, появилось чувство, что медленно внутри меня ползёт какой-то потусторонний холод, заполняя всё тело. Согреться было невозможно. Потом я уже быстро вынимала градусник, успокаивая себя, что 38,5° — это отлично (хотя уверена, на самом деле было за 39°). А самое странное — это липкий теплый пот, страх неизвестно чего и даже не озноб, а какое-то чувство ползущего у тебя по сосудам инородного холодного тела. Это были мои ощущения, но многие, перенесшие COVID-19, тоже говорили о непонятном жутком потустороннем холоде.
Моя соседка по палате (да, домашнего лечения оказалось недостаточно), прошедшая через реанимационное отделение, вспоминала, что лежала дома с температурой 38,5° и всё время осматривала свои холодные ноги, так как ей казалось, что началась гангрена и они чернеют. Она без конца звала сына (сын врач), который говорил, что ноги тёплые, и нарушений кровообращения не было.
Где-то 13-го декабря организовали мне медсестру. Смелая девочка, не болевшая ковидом, ставила мне капельницы в вены, в которые уже становилось сложно попадать. После первой капельницы я согрелась, но это был единственный и неповторимый раз дома. Больше капельницы не помогали, хотя я себя убеждала, что всё прекрасно работает и с моим высоким иммунитетом, я неподвластна дальнейшему развитию болезни. Я принимала антибиотики, противовирусные препараты и витамины.
Всё же хочу сделать небольшое отступление от нарастающей тяжести заболевания, и немного рассказать, почему всё же я была столь уверена в своём скорейшем выздоровлении. Дело в том, что много лет я занимаюсь практической психологией, очень люблю книги доктора Валерия Владимировича Синельникова, в частности «Возлюби болезнь свою». К тому же, шесть лет назад мы с мужем написали книгу про причины детских заболеваний «Кот, который знает всё». Эти знания давали твёрдую почву под ноги, что я болеть ну никак не должна. Да я, собственно, практически никогда не болела (за всю жизнь у меня было два больничных). Поэтому мне казалось, что уж кто-кто, а я, не могу заболеть ковидом. Но, как в итоге выяснилось, я ошиблась.
В ночь с 19-го на 20-е декабря пришлось позвать сына, чтобы он посидел со мной, держа меня за руку. Появилось ощущение кома за грудиной и затруднение дыхания, а также нарос кашель с липкой, трудноотделяемой мокротой. С утра сатурация опустилась до 89%, и я, несмотря на весь свой остаточный позитивный настрой, посадила сына за руль, сама села рядом, и уехала в больницу Боткина.
Наверное, первый раз мне было очень страшно, что меня не возьмут в больницу. Я лежала на коленях у сына и ждала вердикта. Потом меня куда-то долго везли на кресле (хоть не на каталке). Помню, как легла поперёк кровати в палате, и вдруг мне стало легко дышать. Оказывается, в носу стояли канюли, в вене катетер, наконец, я согрелась. Появилось непередаваемое чувство, что ты находишься в руках высоких профессионалов. Высочайших! Знающих, как лечить ковид, знающих, что сделать, чтобы убрать жуткий холод, чтобы ушла пневмония и противный липкий кашель, от которого никак не откашляться.
Про отделение
– Конечно, невозможно не рассказать про отделение. Большая двухместная палата: в ней запирается всё, абсолютно все двери на ключах, выйти невозможно. Еду подают через двойной отсек. Меня не покидало состояние комфортного нахождения на межпланетной станции, когда мимо твоего окна по коридору быстро ходят люди в бело-голубых одеждах — и ещё немного, и они взлетят в невесомость. У меня постоянно было стойкое ощущение «Соляриса». Впрочем, в отличие от героев «Соляриса» в отделении страшно уже не было.
Персонал работает как часы: всё чётко, никаких сбоев. Капельницы, уколы, в лечение входят обязательные омепразол, флуконазол, так как все получают дексаметазон в больших дозах. Ежедневно обход врача в лучших традициях нашей отечественной медицинской инфекционной школы: осмотр зева, выслушивание лёгких. Для меня, педиатра, это, конечно, естественный процесс, но чтобы «взрослый» доктор-инфекционист, ежедневно осматривал зев, слушал лёгкие! Я была потрясена. Конечно, в осмотр входило ежедневное измерение сатурации и артериального давления.
Как всегда говорили наши великие педиатры, появление аппетита — это начало выздоровления. В отделении кормили так много и вкусно, что опять мне напомнило нашу традиционную вкуснейшую кухню Педиатрического университета. Были каши, овощи, фрукты, запеканки, мясо, всегда приготовленные очень нежно и вкусно. Каждый день нам выдавали по две-три полуторалитровые бутылки воды на каждого пациента.
Уже когда состояние стало лучше, я стала наблюдать за уборкой. Чёткая маркировка уборочного материала и инвентаря, ежедневная текущая уборка. Раз в неделю перестилали бельё.
Врачи, сёстры, санитары, все выше всяких похвал. Когда я много лет заведовала четвёртым педиатрическим отделением, я всегда говорила, что у меня был подобран коллектив, с которым можно было спокойно идти в Антарктиду на год. В этом отделении коллектив мне очень напомнил мой. Абсолютно все доброжелательные, настоящие сёстры милосердия: Ольга, Людмила, Алла, Даниил, и многие-многие другие, чьих имён я не запомнила. Это люди, у которых для любого больного найдётся всегда слово поддержки. Буфетчицы всегда желали приятного аппетита.
К утру все выглядят усталыми. В СИЗах, с запотевшими стёклами, с влажными бахилами, со стоптанными до дыр носками. Утром в субботу пришла Ольга С. — одна из сильнейших медсестёр отделения, и сказала, что ночью пришлось побегать, но удалось «отдышать» больного 77 лет, которому не хватило места в реанимации. Реанимация забита до отказа.
Из мимолётных высказываний понятна непредсказуемость ковида. На мой вопрос: «Как вы понимаете, что состояние больного, считающего себя полным сил, сейчас ухудшится?» — она ответила: «Какое-то внутреннее чувство беспокойства, которое тебя поднимает посреди ночи и заставляет идти именно в ту палату, где, как потом выясняется, ты необходим. Интуиция, наверное?». Наверное, интуиция. И опыт. И желание помочь людям.
Про реабилитацию
– Ковид непредсказуем. Я пыталась во благо науки немного на себе поэкспериментировать, но, к счастью, вовремя остановилась, чему очень рада. Умные коллеги ненавязчиво советовали ехать в стационар намного раньше, чем в итоге поехала я. Пожалуй, это было ошибкой. Показания к госпитализации определялись, начиная с 14-го декабря: ежедневная температура 38,7° или выше, децентрализация кровообращения, холод, липкий пот, нарастающий кашель, низкий эффект от внутривенного введения стерофундина с глюкозой 700 мл в день. Однако дух экспериментатора одержал верх над разумом.
Фактически, COVID-19 — это тяжёлая непонятная ни этиологически, ни патогенетически инфекция. Однако поражение ЦНС по типу различной степени вовлечения тканей мозга имеется, и никуда от этого не денешься (на себе поняла). Плюс гипоксия разной степени выраженности, интоксикация, сосудистая реакция в виде страшной головной боли. Патогномоничные симптомы единичны, но и они абсолютно разнятся. Поэтому, каков урон — такова и реабилитация. Ведь многие наши коллеги, переболевшие ковидом весной и летом, до сих пор страдают от последствий.
Поэтому рекомендации, которые очень помогли мне и помогают многочисленным пациентам: ежедневно слушать музыку Моцарта и Баха, например, по полчаса в день в зависимости от подготовки. Слушать ежедневно, как лекарство. Бах – обязательно органное исполнение. Моцарт – обязательно 40 симфония.
Одним из прекрасных средств реабилитации для пациентов (и детей и взрослых) является Чаванпраш, аюрведическое средство необыкновенной жизненной силы.
И последнее.
– Пожалуй, это чувство жуткого холода останется со мной надолго. Все 10 ночей в стационаре я закрывала шею, боясь, что холод опять полезет под одеяло и поползет по мне.
И тут мне пришла в голову одна мысль: дорогие клиницисты! Посмотрите на наших тяжело больных малышей, они обычно «ёжатся», пытаясь втянуть голову. И в основном шея у них открыта. Может, им так же холодно?
Но это уже совсем другая история…
Дата публикации: 13.01.2021
Многие переболевшие коронавирусом даже в легкой форме отмечают, что испытывают разные негативные ощущения в организме даже спустя месяцы после выздоровления. В настоящее время для определения данного состояния появился специализированный термин - постковидный синдром.
Постковидный синдром (англ. Post-COVID-19 syndrome), также известный как Long Covid — последствия коронавирусной инфекции (COVID-19), при которой до 20 % людей, перенёсших коронавирусную инфекцию, страдают от долгосрочных симптомов, длящихся до 12 недель и в 2,3 % случаев дольше. Но нет точных сроков, когда постковидный синдром проявится. Это может произойти в ближайшее время после выписки и через три месяца. Более того, легкая форма ковида - это не гарантия отсутствия постковидного синдрома. В декабре Управление национальной статистики Великобритании посчитало, что каждый десятый заразившийся коронавирусом продолжал страдать от долгосрочных симптомов, которые длились три месяца и более.
Основное поражение при заболевании коронавирусной инфекции диагностируют в легких. Но среди всех больных ковидом тяжелое поражение легких - это всего несколько процентов. Основная масса болела без такого поражения легких. Вирус, попадая в нервную систему через обонятельные рецепторы в верхней носовой раковине, может повреждать напрямую структуры головного мозга, дыхательный и другие центры. Вирус вызывает воспаление сердечной мышцы (миокардит) и ишемию головного мозга. Рецепторы АСЕ2 , к которым прикрепляется ковидный вирус, находятся в любой человеческой ткани. Максимальное их количество в кишечнике, на втором и третьем месте - сердце и легкие. А поскольку кровь доставляется во все органы и ткани, то могут пострадать абсолютно любые системы организма.
К постковидным симптомам относят проблемы, возникающие волнообразно или на постоянной основе такие как:
Ø Слабость, парализующая слабость – у многих пациентов, перенёсших ковидную инфекцию, сохраняется настолько выраженная слабость, что это не позволяет им выполнять привычные для них дела, вплоть до снижения возможностей обычного самообслуживания, не возможности посетить магазин и др. места первой необходимости.
Ø Одышка, чувство нехватки воздуха, неполный вдох, апноэ, тяжесть за грудиной, дискомфорт в грудной клетке, и это всё может быть без выраженного поражения легких, нормальных показателях контрольных рентгеновских снимках и КТ-исследованиях.
Ø В различной степени выраженности, практически у всех переболевших встречаются психические нарушения: плаксивость, плохое настроение, депрессивное настроение, нарушение сна, суицидальные мысли; часто отмечаются когнитивные нарушения (потеря памяти, «туман в голове», дезориентация в пространстве, тревога и панические атаки).
Ø Нарушение терморегуляции организма: не только повышение 37,0 -37.4 С, но и понижение температуры тела: 35.5 С или 36.0 С. И это может сохраняться на протяжении долгого времени; такая температура при постковидном синдроме, как правило, ничем не регулируется.
Ø Потеря обоняния, искажение запаха/вкуса может оставаться так же достаточно длительное время, но встречается гораздо реже других симптомов.
Ø Сильные головные боли, никак не связанные с температурой или повышением АД, миалгические боли в мышцах, суставные боли; отмечаются парестезии – ощущение «иголок», «мурашек», жжения и прочих неприятных симптомов, какие в жизни испытывал каждый, например, отсидев ногу или отлежав руку. Но если в таких случаях ощущения быстро проходят, то после ковида подобная неврология проявляется снова и снова.
Ø У некоторых переболевших могут появляться поражения кожи, различные высыпания: сосудистые и васкулитные проявления на коже, прочие кожные реакции (обширные крапивницы, капиллярные сетки). Иногда из-за инфекции кожа на руках и ногах становится похожей на обмороженную: верхний слой слезает, а на пальцах появляются красные или сиреневые болезненные шишки и ещё один "кожный" симптом - сухие и «чешуйчатые» губы. На них также могут быть мелкие трещинки.
Ø У пациентов перенёсших тяжёлые формы коронавирусной инфекции, период длительной гипертермии через 10-12 недель начинается выпадение волос; у некоторых людей отмечается выпадение зубов, кистозные образования в полости челюстей.
Ø Расстройство желудочно-кишечного тракта, диарея, возникающая волнообразно и не зависящая от диеты, либо приёма лекарств чаще встречается у пациентов, ранее страдающих патологией ЖКТ и (или) получивших массивную антибиотикотерапию в период острого периода болезни.
Ø У пациентов, даже ранее не страдавших артериальной гипертензией, отмечаются резкие скачки давления и пульса, аритмии, тахикардии (в том числе ортостатическая тахикардия, т.е. сердцебиение при перемене положения тела), головокружения, у некоторых переболевших пациентов выявляется повышение уровня холестерина в крови.
Стоит ли беспокоиться тем, кто переболел бессимптомно?
Если никаких симптомов (постковидного синдрома) нет и не было, то стоит жить спокойно. Потому что гонка обследований - это уже ипохондрическая тема.
Но если человек перенес ковид и у него есть какие-то симптомы, то стоит обратиться к врачу-терапевту или врачам-специалистам по профилю наиболее значимых у Вас симптомов. В настоящее время не существует утверждённых протоколов лечения постковидного синдрома, лечением последствий занимаются врачи – специалисты разных профилей.
Поэтому стоит поговорить немного подробнее о причинах и проявлениях постковидного синдрома и что делать при их появлении.
Сохраняющаяся слабость и одышка могут указывать на снижение сердечной функции. В основном касается пациентов, переболевших средней и тяжелой формами ковида. У многих пациентов так же – это тенденция к повышению артериального давления из-за снижения эластичности сосудистых стенок по всему организму. Немецкие врачи, в недавно проведенном исследовании, обнаружили повреждения сердца у 78 из 100 человек, перенесших инфекцию, даже если раньше у них не было сердечных проблем. Несвоевременная диагностика осложнений и отсутствие лечения могут вызвать необратимые изменения в сердечной мышце и привести к хроническим нарушениям ритма и сердечной недостаточности, а неконтролируемая гипертония и высокий уровень холестерина стать причиной развития инсульта и инфаркта. Таким людям рекомендуют сделать ЭКГ и детальную эхокардиографию (то же, что УЗИ сердца), посетить врача-кардиолога, чтобы вовремя выявить признаки и начать лечение.
Длительно непроходящая одышка может быть также признаком развития фиброза легочной ткани, и это наиболее опасно, потому что это изменение уже необратимо. Уточнить наличие поражения лёгких может пульсоксиметрия. Тревожным считается показатель насыщения крови ниже 94%. Стойкое снижение сатурации кислорода может говорить о сохраняющемся поражении лёгких. Но не стоит в данном случае сразу паниковать, так как в большинстве случаев ковида до фиброза не доходит, легкие восстанавливаются. Однако стоит постараться различными методиками предотвратить дальнейшее ухудшение состояния, получив рекомендации по лечению у врача терапевта или пульмонолога. Терапия, как правило, включает в себя приём ацетилцистеина, витаминов группы Е, антиоксидантов - всё это действительно позволяет достичь улучшения вплоть до полного восстановления. Но происходит это небыстро - до полугода.
Обоняние в большинстве случаев восстанавливается само: иногда за 2-3 недели, иногда за месяц, в редких случаях — за 2-3 месяца. При потере обоняния не стоит стремиться возвращать запахи насильно в первые 2-3 недели болезни. А потом постепенно и осторожно можно пробовать разные методики восстановления. По рекомендации члена российской Академии медико-технических наук Павла Евдокимова, процесс можно ускорить использовав эвкалипт, если у вас нет аллергии. Необходимо накапать в стакан с горячей водой 10-15 капель настойки эвкалипта и просто подышать над этим стаканом 2-3 минуты. Также для этих целей можно использовать прибор небулайзер. Еще один способ — купить в аптеке физраствор и два раза в день через пипетку неглубоко закапывать в нос, после чего, подержав чуть-чуть, тщательно высморкаться. Еще физраствор можно заменить стаканом теплой кипяченой воды, половиной чайной ложки соли и капелькой йода. Если данные действия Вам не помогли необходимо обратиться к врачам оториноларингологу и неврологу.
Пониженная температура после ковида – это, как правило, не опасный симптом, а просто особенная реакция организма. Такое часто встречается и после перенесенной вирусной инфекции: организм оказывается слишком истощен, ему неоткуда взять сил, идет общее снижение функций организма за счет неправильной выработки гормонов, и отпадает необходимость в выравнивании температуры, активности, которую и дает нам тепло. Понижение температуры может говорить и о том, что во время болезни сбивается регуляция обмена веществ в организме. Однако не стоит забывать, что пониженная температура встречается и при гипотиреозе, онкологии, онкологии ЦНС, травмах ЦНС и заболеваниях печени, являться симптомом употребления некоторых медицинских препаратов. Поэтому в случае нарушения постковидной терморегуляции необходимо внимательно следить за общим состоянием организма и сдать минимум анализов, контролирующих работу щитовидной железы и печени, при необходимости проконсультироваться у врача эндокринолога и иммунолога.
К токсинам наиболее восприимчива нервная ткань, общая интоксикация организма пагубно влияет на нервную ткань. На провалы в памяти и похожие нарушения когнитивных функций, например потерю ориентации в пространстве, плохой сон, жалуются те, кто перенес ковид в среднетяжелой или тяжелой форме. На сегодня считается, что когнитивные нарушения у переболевших пропадут, но точные сроки самовыздоровления пока не называются. Лечением проявления данных синдромов для ускорения выздоровления занимаются врачи неврологи, психотерапевты, которые назначают курсы ноотропных препаратов, седативных, успокоительных, антидепрессивных и др. средств.
Все мы разные, и проявления последствий коронавирусной инфекции у всех так же проявляются по-разному. Один и тот же симптом, например затруднённое дыхание, может быть как незначительным симптомом нарушений в работе вегетативной нервной системы – вегетативной дистонии, так и серьёзным симптомом воспаления мышцы сердца - вирусного миокардита. Поэтому ни в коем случае нельзя заниматься самолечением, бессистемно принимать лекарства — особенно коагулянты. Это может вызвать нарушение свертываемости крови, внутренние кровотечения.
Чтобы ускорить восстановление, советуем анализировать свое состояние и выполнять все рекомендации лечащего врача. Перечень реабилитационных мероприятий зависит от индивидуальных особенностей пациента и может состоять из следующих элементов:
· лечебной гимнастики;
· дыхательной гимнастики с применением респираторных тренажеров;
· массажа;
· психотерапии;
· диетотерапии;
· физиотерапевтических процедур.
Для того чтобы врачу было легче подобрать терапевтическую схему, пациентам рекомендуют после выздоровления:
1. Контролировать работу легких, АД и ЧСС. Наличие признаков затрудненного дыхания указывает на то, что нужно больше времени заниматься дыхательной гимнастикой, больше времени проводить на свежем воздухе.
2. При мышечной слабости медленно и постепенно наращивать физические нагрузки.
3. Принимать витаминно-минеральные и аминокислотные комплексы, которые позволяют укрепить иммунитет. Наиболее важные витамины при постковидном синдроме — А, Д, Е, С. Аминокислотные комплексы восполняют нехватку белка в организме, который влияет на выработку иммунологических защитных антител.
4. При потере голоса и трудностях с глотанием рекомендуют коррекцию пищевого режима — переход на дробное питание и маленькие порции, чтобы разгрузить мышцы гортани. В комплекс ЛФК включают упражнения для связок.
5. При появлении неизвестных ранее симптомов, усилении имеющихся своевременно обратиться к врачу-специалисту.
Таким образом, Постковидный синдром — достаточно сложное и опасное состояние, которое может влиять на физическое и психологическое состояние человека. Если у Вас не получается самостоятельно восстановиться после коронавируса, то стоит обратиться к специалисту, который разработает индивидуальный курс восстановительной терапии.
Заместитель заведующего медицинским центром «БЕЛСОНО»,
врач кардиолог высшей категории Забиран Ирина Васильевна
Что выдает врага?
Держу пари – на вопрос о самом типичном симптоме коронавируса читатель ответит: «Потеря обоняния и вкуса». И, в принципе, окажется прав, ибо потеря обоняния составляет 79% всех симптомов.
А еще у него может не быть предателей, то есть симптомов. Если это бессимптомная форма болезни. Она составляет не менее 40–45% от всех инфицированных. Болезни нет, но вирус есть, и носитель продолжает заражать окружающих, даже не догадываясь об этом. Вот почему так важно соблюдать медицинские предписания – носить маски, соблюдать дистанцию, обеззараживать предметы и т. д.
Девушка, 20 лет: «Симптом один: отсутствие вкуса и запаха в течение 6-7 дней. Состояние было стабильно хорошее, вообще не понимала, что болею коронавирусом».
Девушка, 27 лет: «На неделю пропало обоняние, была слабость сильная, потливость, легкий кашель, температуры не было».
Мужчина: «Заболел в мае. Первые 2-3 дня нос был очень чувствительный, как при гриппе. Текла из носа вода. Потом вода прекратилась через 2-3 дня. Больше других симптомов не было, кроме потери обоняния и из-за этого вкуса. Обоняние появилось где-то через 3-4 недели. Никак не лечился».
Женщина, 30 лет: «…В какой-то момент я почувствовала, что потеряла обоняние и не чувствую вкус к еде… Анализ на ковид за недели 2 до этого сдавала, отрицательный… Сдала повторно платно, анализ был отрицательный… Так длилось 7-8 дней, больше симптомов никаких, на днях я решила сдать на антитела – положительно, то есть все-таки перенесла… Ни температуры, ни кашля не было…».
Если попытаться выделить наиболее типичные признаки коронавируса, то они будут примерно такими:
- Пониженная насыщенность крови кислородом (признак массивного поражения легких)
- Потеря способности ощущать вкус и запах (в среднем на 8 дней, но у примерно ~11% людей проблемы с обонянием остаются даже спустя 4 недели)
- Резкая одышка, возникающая буквально на ровном месте
- Отсутствие насморка – он может быть, однако случается очень редко
- У детей кашель и одышка наблюдаются реже, чем у взрослых, зато чаще встречаются проблемы с желудочно-кишечным трактом: потеря аппетита, диарея, рвота
С наступлением холодов заболеваемость коронавирусной инфекцией в России увеличилась. Медики это связывают с сезонными простудными заболеваниями. Как отличить COVID-19 от респираторных или сезонных заболеваний, ведь они имеют схожие признаки?
Ковид коварен: большинство людей заражаются, но переносят его без симптомов и не чувствуют себя плохо. Примерно 80% выздоравливают от болезни без специального лечения. Признаки сезонных заболеваний и коронавирусной инфекции похожи, но есть несколько отличий, на которые все же стоит обратить внимание, хотя бы для того, чтобы не впадать в панику или вовремя обратиться к врачу.
Несколько фактов о COVID‑19:
инфекция в большинстве случае протекает в легкой форме у детей и здоровых молодых людей;
коронавирус распространяется через носоглотку при кашле или чихании, при рукопожатии и даже через предметы.
Как рассказала руководитель медицинской экспертизы, терапевт Елена Тарасюк, заболевание коронавирусной инфекции может длиться 13-22 дня, а ОРВИ легкой степени длится 3−5 дней.
Самые распространенные симптомы COVID-19
Как протекает болезньСлабо выраженные, проявляются постепенно:
- слабость, общее недомогание при отсутствии болевых симптомов, невысокая температура, сухой кашель. Затем пропадает обоняние и вкус, наступает боль в горле или диарея (понос).
При заболевании средней тяжести:
- незначительное повышение температуры, боль в горле, быстрая утомляемость, конъюнктивит, заложенность носа, сухой кашель; боль ‑ головная, в суставах и мышцах, сыпь на теле.
Состояние, требующее срочной госпитализации
- быстрое повышение температуры до 38,5−39,5 градусов, кашель, болью за грудиной, нехватка воздуха, отдышка. Эти признаки свидетельствуют о поражении легких и развитии пневмонии. Особенно надо быть осторожным людям, страдающим диабетом, высоким давлением, а так же имеющим заболевания сердечно-сосудистой, дыхательной, иммунной систем.
1-4 день — повышается температура до 38°С, боль в мышцах.
5-6 день — острая нехватка воздуха, затрудненное дыхание, приступы кашля становятся более длительными.
7 день — проблемы с дыханием усиливаются.
8-9 день — если дыхательная недостаточность продолжается, требуется кислородная поддержка.
10-11 день — если лечение пошло на пользу, то больные идут на поправку, дыхание восстанавливается.
12 день — у большинства пациентов снижается температура тела до нормы.
13-22 день — улучшения состояния, нормализация всех функций организма.
Чтобы не подвергать риску здоровье окружающих, при проявлении первых признаков необходимо перейти в режим самоизоляции.
Ранее «Кубанские новости» писали о главной ошибке заболевших коронавирусом.
В настоящее время угроза распространения коронавируса сохраняется во всем мире. Ежедневно растет число заразившихся и погибших от болезни. Многие из тех, кто перенес COVID-19 делятся историями болезни в социальных сетях, чтобы предупредить тех, кого вирус пока не коснулся.
Новая коронавирусная инфекция не всегда проходит в тяжелой форме. Иногда носитель вируса совсем не испытывает симптомов болезни, но потом внезапно поднимается температура, затрудняется дыхание, появляется одышка и кашель и в результате осложнение в виде внебольничной пневмонии.
«У нашей коллеги высеяли положительный. Еще в воскресенье она работала целый день, ходила по группам, смотрела детей, общалась, а в понедельник — одышка, температура, госпитализация, интубация», сообщение в группе ВК «Коронавирус. Реальные Истории».
Многие люди до сих пор не верят в серьезность и смертельную опасность COVID-19. Игнорируют правила самоизоляции, меры профилактики и даже почувствовав первые признаки заболевания, продолжают отрицать. Один из таких ковид-диссидентов, 40-летний мужчина из Москвы рассказал, как он заболел коронавирусом.
«Я долгое время не принимал эту заразу всерьез. Карантинные меры считал излишне суровыми, ограничения — неоправданными. Я думал, что меня это не коснется, что я уже переболел в январе, что у меня врождённый иммунитет и вообще: как я отличу коронавирус от обычного ОРВИ? Как выяснилось, это оказалось несложно. Сейчас я знаю: когда вы заболеете — вы не спутаете это ни с чем. Слишком уж это непохоже на любую другую болезнь. Да, она начинается как обычная простуда, но на пятый день вам всё станет ясно», делится мужчина.
Нужно помнить, что коронавирусная инфекция проходит у всех по разному. Первые симптомы могут проявиться от трех до 10 дней. Развитие болезни, зависит от наличия хронических заболеваний и возраста. Но все переболевшие COVID-19 отмечают, что еще долго испытывают слабость, высокую утомляемость, одышку и кашель.
«Сначала лежал дома, на КТ поставили 25% повреждения легких. Через 10 дней лечения антибиотиками (по два раза в день цефтриаксон и Клацид). Лучше не стало, вызвал скорую, сделали КТ — справа увеличился объем повреждения. Увезли в больницу. Лечили плаквенилом, азитромецином и еще каким-то препаратом. Вроде выкарабкался, но прошло уже почти два месяца как держится температура 37,1-37,5. Утром как только проснулся — 36,5, походил — вот и 37 поднялась. Все время усталость», сообщение в группе ВК «Коронавирус. Реальные Истории».
В комментариях к посту автора подписчики соглашаются с тем, что от неприятных последствий болезни избавиться очень трудно:
— 1,5 месяца назад переболела ковидом и пневмонией 40% поражения. Температуры нет, а вот слабость все время и потливость высокая до сих пор! Мешает это все очень!
— У меня так же. Вылечилась месяц назад. А еще горло не проходит: то першит, то правая, то левая гланды болят.
— Та же история с марта месяца, хотя ковида не было (вроде бы). Температура днем до 37,5, которую не снижают ни антибиотики, ни жаропонижающие.
— Сегодня уже 37 день на больничном, вчера взяли уже пятый тест. Остался кашель, одышка и головная боль.
Безусловно особо тяжело справиться вирусом пожилым и хронически больным людям.
«Страшная инфекция, потихоньку угасаешь без кислорода. До последнего надеялась справиться, но на 9 день стало отказывать сердце. Госпитализировали, если не помощь медиков — умерли бы мы в больнице. Когда положили в больницу, появилась надежда вылечиться. Последствия — сердце работает не в полную силу», сообщение в группе ВК «Коронавирус. Реальные Истории».
Еще одно сообщение из госпиталя от больной коронавирусом:
— Лежу с пневмонией (осложнение после короны), капельница потихоньку капает, кашляю, все как обычно. С утра женщину так и не смогли в стабильное состояние привести, перевели в реанимацию.
Чтобы защитить себя и своих близких от коронавируса, необходимо соблюдать меры профилактики, рекомендованные врачами. Многие заболевшие утверждают, что заразиться ковидом легче, чем можно предположить. Последствия неосторожности или намеренного игнорирования могут быть весьма печальными, а скорая медицинская помощь не всегда своевременной.
«Где и как хватанула корону??? В магазин в маске… купила в Фикс прайс перчатки. Нигде особо не ходила. Проснулась с дикой головной болью, ломота, температура и постоянное покашливание. Потом уже потеря вкуса, отсутствие, запахов и аппетита. Вызвала врача. Участковая как-то очень быстро послушала дыхание, что-то одела на палец, спросила какая температура, положила в прихожей отрывок листочка с напечатанными названием лекарств и быстро, быстро удалилась. На следующий день пришла девушка, взяла тест. На десять дней про меня забыли. Сбивала температуру, ибупрофен пила, антибиотики, все, что было в домашней аптечке. Боялась глубоко вздохнуть, кашлянуть, сразу сводило межреберные мышцы, а боль… невыносимая. Через 10 дней позвонила Участковая и сказала, что тест положительный. У меня был шок и ступор», сообщение в группе ВК «Коронавирус. Реальные Истории».
К сожалению, несоблюдение режима самоизоляции могут привести и к более серьезным последствиям. Мужчина, подписчик группы ВК «Коронавирус. Реальные Истории» рассказал, как коронавирус нанес удар его семье.
«Где-то недели три назад сходили мы на день рождения, на свою голову. Дня через два у супруги поднялась температура и начался жесткий гастрит. Не могла ничего есть, постоянно тошнило. Температура не сбивалась. Дня через три поехали на скорой на КТ. Показало поражение 25% легких. Но у нас на фоне диабета это и так было. Приехали домой. А через 2 дня опять на скорой ее увезли в больницу. После этого дня через 2 увозят ее маму, а следом и сестру. Через неделю супруга попадает в реанимацию, без кислорода не дышит. Легкие отказываются работать. Температура не падает. Поднимается до 40 на пике. Врачи пытаются сбивать — не всегда получается. В таком состоянии она находилась до сегодняшнего дня. И вот час назад ей стало хуже. Сатурация из 96 упала до 30. Потеряла сознание. Ее подключили к аппарату ИВЛ. Прогнозы самые мрачные», сообщение в группе ВК «Коронавирус. Реальные Истории»
Сейчас врачи, рискуя своим здоровьем, отдают все силы, чтобы помочь пациентам с коронавирусом. Но они не всегда могут помочь больному, даже ИВЛ не является панацеей. Конечно, есть бюрократическая неразбериха, которая мешает медикам организовать лечебный процесс, но большинство пациентов, переживших COVID-19, не устают благодарить своих спасителей. В комментариях к историям про коронавирус пользователи соцсетей пишут не только про врачей, но и про младший медперсонал.
«19 дней я лежал в стационаре с КОВИД19. Врача я видел 10-15 минут в сутки. Он (или она) заходил в палату, мерил давление и сатурацию, спрашивал жалобы, что-то себе помечал и уходил. Все! Больше врач в „красной зоне“ не появлялся. МЕДСЕСТРЫ и МЕДБРАТЬЯ — вот кто проводили все 24 часа с нами в „красной зоне“, ставили нам уколы, выдавали таблетки, сбивали температуру и давали кислород. В основном молодые ребята, возможно студенты медвузов. И всегда они были доброжелательны и старались помочь. При этом им было самим очень тяжело! В этих костюмах невыносимо жарко, маски у них всегда были запотевшие, думаю, видели они очень мало. Капельницы и уколы они ставили прекрасно. Как на войне, основную тяжесть на себе тащат рядовые солдаты, так и сейчас медсестры и медбратья вывозят на себе эту эпидемию. Огромное им спасибо за это!», сообщение в группе ВК «Коронавирус. Реальные Истории»
А вот еще история, которая учит быть более ответственным к своему здоровью и безопасности других.
— На прошлой неделе родители с несколькими родственниками договорились съездить на дачу и поесть шашлыков. На этой неделе родственница звонит и говорит: «Мы сначала вообще не хотели вам говорить, но решили, что надо. В общем, мой муж вчера встречался со знакомым, чья жена лежит в больнице с COVID-19». Но по словам родственницы, ничего страшного не будет. Ее муж себя хорошо чувствует и они поедут на шашлыки обязательно. Никакие вирусы им не помешают. Мама говорит, что там еще приглашены бабушка (есть сахарный диабет), дедушка (78 лет), моя двоюродная сестра и дядя (болеют астмой) и рисковать их здоровьем никто не будет. Родственница, как давай причитать, какие мои родители плохие, отказывают им в шашлычках и вообще, давайте собираться вчетвером, никто не заразит никого и вообще этого вируса нет. Мама с папой стоят на своем и ехать никуда не собираются.
«Я знаю, что в голове у таких людей. Теперь я отчетливо понимаю, в России такое большое количество заболевших, потому что всем плевать на всех. Даже если родственники такое творят, то о незнакомых людях и говорить нечего», поделилась историей подписчица «Коронавирус. Реальные Истории/ВК».
В России в настоящее время заболевших коронавирусом насчитывается около 900 тысяч человек. В Югре за весь период пандемии — более 17 тысяч.
Материалы по теме:
Нашли опечатку в тексте? Выделите её и нажмите ctrl+enter
90 000 Кашель при коронавирусной инфекции - чем он характеризуется?Кашель сам по себе не является специфическим симптомом, который может быть безвредным. Однако знающие медицинские работники могут использовать кашель в качестве ориентира при постановке диагноза. Визит к врачу рекомендуется особенно в ситуации, когда мы имеем дело с кашлем, который длится неделями, сопровождается отхаркиванием выделений с кровью или изменением цвета мокроты.Симптомом заболевания, также при заражении коронавирусом , также является кашель с лихорадкой, головокружением и утомляемостью.
Для врача некоторая полезная информация о кашле , которая поможет оценить этот симптом, следующая:
Остальные статьи в видео:
Преобладающими симптомами, указывающими на COVID-19, являются лихорадка и усталость, а также ощущение, похожее на простуду и грипп. Около половины инфицированных коронавирусом SARS-CoV-2 также имеют кашель.
При COVID-19 кашель сухой и упорный из-за раздражения легочной ткани.Мышечные боли и одышка (диспноэ) также появляются при кашле. По мере прогрессирования заболевания в легких накапливается жидкость, поэтому со временем затрудненное дыхание может усугубиться.
Как можно скорее убедитесь, что обнаруженные вами симптомы не связаны с коронавирусом. Выполните один из тестов доставки COVID-19, которые вы можете приобрести на рынке Medonet.
Когда у человека появляется влажный кашель, мокрота попадает в рот из нижних дыхательных путей, а не из носа и горла.Влажный звук издается жидкостью в дыхательных путях и может также сопровождаться хрипами. Инфекции нижних дыхательных путей сопровождаются влажным кашлем, так как у них больше секреторных желез, чем в горле.
При сухом кашле мокрота не выделяется, поскольку кашлевой рефлекс начинается в горле. Звук этого типа кашля лающий или хриплый. Сухой кашель не очищает дыхательные пути от выделений, поэтому его можно охарактеризовать как неудовлетворительный.Это симптом, типичный для инфекций, поражающих нос и горло, таких как грипп или простуда.
Нередко превращается во влажный кашель . Пример — пневмония. Вначале появляется сухой кашель, который может быть болезненным и сопровождаться усилением одышки. Со временем, по мере развития воспаления, слизь начинает заполнять воздушные мешки в легких, и легкие наполняются жидкостью и кровью. Затем кашель становится влажным.На этой стадии заболевания мокрота становится пенистой и кровянистой.
Сухой кашель возникает также при бактериальной инфекции при коклюше. При этом заболевании симптом принимает форму приступов кашля , заканчивающихся громким дыханием и затрудненным дыханием. Нередко также бывают выделения при кашле.
При появлении кашля стоит задуматься о необходимости обращения к врачу.Обращение к врачу особенно важно, если вы боретесь с хроническим и сильным кашлем. Это может привести к повреждению дыхательных путей, разрывам мышц или переломам ребер.
Кашель — симптом, который нельзя недооценивать. Медицинская консультация (также в форме телепортации) рекомендуется, особенно когда симптом сохраняется в течение длительного времени или усиливается.
Тест на антиген коронавируса можно быстро и безопасно купить в меднетмаркете.пл.
Читайте также:
Содержание веб-сайта medonet.pl предназначено для улучшения, а не для замены контакта между Пользователем веб-сайта и его врачом.Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом. Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте. Нужна консультация врача или электронный рецепт? Зайдите на halodoctor.pl, где вы получите онлайн-помощь - быстро, безопасно и не выходя из дома.
Камни в почках — минеральные отложения, которые могут накапливаться в m.в в почках, что приводит к их дисфункции. Поэтому стоит узнать, как распознать, что...
Татьяна НаклицкаяДавление в грудине может иметь множество причин, начиная от прозаического авитаминоза и заканчивая ишемической болезнью сердца.Поэтому...
Татьяна НаклицкаяРынок товаров для людей, занимающихся различными видами спорта, трещит по швам.Многие товары можно приобрести в специальных магазинах для спортсменов,...
Хотя перхоть связана только с кожей головы, розовая перхоть Жиберта присутствует только на теле. Характеризуется поражениями розово-лососевого цвета, ...
Татьяна НаклицкаяАутоиммунные заболевания становятся проблемой все большего числа людей. К сожалению, их причина до сих пор до конца не изучена. Они тесно связаны с работой...
Марта ПавлякВкладки и накладки — это вкладки и накладки на коронки, являющиеся альтернативой традиционным крупным пломбам.Что немаловажно, эти современные пломбы укрепляют зуб и ...
Марта ПавлякВсе мы разные.Мы отличаемся ростом, цветом кожи и многими другими особенностями. Мы также различаемся по психическим характеристикам. Одно из измерений человеческой личности...
Лейкопения – это заболевание, при котором, говоря простым языком, снижается количество лейкоцитов (лейкоцитов) в крови.Согласно Википедии, в здоровом...
Неотъемлемой частью опыта первых месяцев воспитания является наблюдение за головокружительным темпом развития малыша.Некоторые из этих изменений ...
Асфиксия плода, или асфиксия, — это ситуация, при которой у новорожденного или плода возникает сердечно-легочная недостаточность.Что касается основных ...
Кашель, наряду с лихорадкой и слабостью, является одним из наиболее частых симптомов коронавирусной инфекции. Доктор Михал Сутковски признается, что после года опыта он может распознать ковидный кашель во время телефонного разговора. Врач объясняет, как выглядит ковидный кашель и что нас должно беспокоить.
Кашель — один из наиболее характерных симптомов коронавирусной инфекции. Встречается почти у половины инфицированных. В течении COVID-19 чаще всего сопровождается лихорадкой и общей слабостью, но как и в случае с другими симптомами - здесь нет правила.
- Конечно, есть и пациенты с COVID-19, у которых нет этого кашля, но есть другие симптомы инфекции.Это не единственный симптом, на который мы обращаем внимание. Иногда возникает синусит, боль в горле, рвота с диареей, что также может указывать на COVID, - объясняет доктор Михал Сутковски, президент Варшавской семейной медицины.
Доктор Сутковски признается, что после более чем года опыта он способен распознать COVID-19 во время телефонного разговора.
- Это последствия нашего опыта в этом вопросе. Поэтому довольно часто даже по телефону мы распознаем COVID по этому кашлю . Конечно, это не освобождает вас от необходимости выполнять тест. Это специфический кашель, сочетающийся с одышкой, с некоторыми симптомами, и в эпидемиологическом разрезе это практически 100%. диагноз, когда дело доходит до семейных врачей. То же самое могут сказать врачи приемных отделений, реанимаций или инфекционных отделений, признает врач.
Доктор Сутковски поясняет, что в случае заражения коронавирусом обычно сначала появляется сухой кашель, который позже переходит во влажный . Если у вас влажный кашель, в рот попадает мокрота из нижних дыхательных путей. По мере прогрессирования заболевания могут усиливаться затруднения дыхания.
- Этот кашель удушающий, утомляющий, у больного очень мало артикуляции. Кашель продолжается весь день и ночь. У пациентов наблюдается ортопноэ, которое является симптомом усиления одышки в положении лежа на спине . Это очень характерный симптом. Задыхающийся больной сразу принимает сидячее положение, обычно с опорой на локти. Тогда он специально открывает диафрагму, что увеличивает ее дыхательный объем, — говорит врач.
Появление мокроты или гнойных, грязных выделений может свидетельствовать о развитии бактериальной инфекции. Для врачей ключевой информацией, позволяющей оценить стадию заболевания и вид инфекции, является:
Доктор Сутковски обращает внимание на один из самых опасных симптомов, который может сопровождать кашель. Кашель с кровью абсолютно требует неотложной медицинской помощи.
- Такой пациент требует быстрой визуализации, введения лекарств и часто госпитализации. Это зависит от того, кровохарканье это или кровотечение из нижних или верхних дыхательных путей.Пациенты должны быть осведомлены о том, что кашель с кровью или обесцвеченными выделениями нельзя недооценивать. Так же, как кашель с розовыми выделениями, который может свидетельствовать о сердечно-легочной недостаточности, — подчеркивает эксперт.
Доктор Сутковски предостерегает от самолечения и утверждает, что в случае появления каких-либо симптомов заражения следует как можно скорее записаться на телепортацию или встречу на объекте.
- Этот кашель нужно контролировать с самого начала, как и все остальные параметры.Больной должен быстро обратиться к врачу. Когда эти симптомы находятся еще в фазе сухого кашля или когда появляются другие симптомы, которые могут свидетельствовать об инфекции, — подчеркивает врач.
К сожалению, специалисты часто подчеркивают, что поляки обращаются к врачу слишком поздно, чаще всего уже в запущенной стадии болезни. Лечение в таких случаях значительно затруднено.
- Это польский недуг. Мы не должны лечиться дома архаичными, непроверенными, соседскими методами.Многие из этих препаратов, которые больные принимают самостоятельно, мы также используем, но в определенной комбинации. Чаще всего не все сразу и по мере необходимости. Больные, в свою очередь, принимают антикоагулянты, комбинируют их с отхаркивающими средствами и антибиотиками. Это очень часто является причиной позднего обращения пациентов к врачам и последующего неблагоприятного прогноза у этих пациентов, - добавляет эксперт
У вас есть новости, фото или видео? Отправьте нам через czassie.wp.pl
Вам нужна консультация врача, электронная выдача или электронный рецепт? Зайдите в abcZdrowie Найдите Доктора и сразу организуйте стационарный визит со специалистами со всей Польши или телепортацию.
.90 000 Осложнений после коронавируса - Какие осложнения могут возникнуть после заболевания COVID-19?Пандемия COVID-19 продолжается, но врачей интересуют не только методы лечения этого заболевания или эффективность разрабатываемых вакцин. Осложнения после коронавируса стали серьезной проблемой, которая может сохраняться еще долгое время после того, как инфекция прошла.
Из этой статьи вы узнаете:
Читайте также: Ивермектин - что это такое и когда применяется? Ивермектин и COVID-19 - работает ли он против коронавируса?
Многие пациенты выздоравливают и ведут активный образ жизни после заражения COVID-19, но у некоторых из них некоторые симптомы могут наблюдаться в течение недель или даже месяцев. Хотя в основном он поражает пожилых людей или страдающих сопутствующими заболеваниями, даже молодые люди, перенесшие заболевание в легкой форме, жалуются на осложнения от коронавируса.Наиболее распространенными осложнениями после COVID-19 являются:
Другие симптомы, о которых сообщают Cervalescents, включают:
Люди, переболевшие коронавирусной инфекцией, также жалуются на проблемы с пищеварительной системой, такие как боли в животе, тошнота, диарея и нарушение аппетита. Нередко возникают и психические проблемы – депрессия и сопровождающее ее чувство тревоги.
К группе повышенного риска осложнений после коронавирусной инфекции в первую очередь относятся:
Хотя вирус SARS-CoV-2, вызывающий COVID-19, в основном поражает легкие, он может поражать и другие органы. По этой причине помимо стойких вышеперечисленных недугов могут развиться и другие заболевания как следствие коронавирусной инфекции.
| Вид болезни | Характеристика |
| Болезни сердечно-сосудистой системы | В результате инфекции у больного может развиться необратимое повреждение сердечной мышцы - это также относится к людям, у которых есть COVID-19 прошел мягко.Это означает повышенный риск сердечной недостаточности или другие заболевания, такие как воспаление сердечной мышцы. Осложнения могут также включают аритмии, острый коронарный синдром, изменения сосудистое воспаление и тромбоэмболические осложнения. |
| Болезни органов дыхания | Пневмония, возникшая во время COVID-19 может вызвать долгосрочное повреждение и отказ легочной ткани органа, что проявляется постоянными проблемами с дыханием. |
| Болезнь почек | Заражение вирусом SARS-CoV-2 может привести к к поражению почек. |
| Болезни нервной системы | Инсульты могут быть следствием COVID-19, судороги и синдром Гийена-Барре, сопровождающийся временным параличом. Наличие в анамнезе коронавирусной инфекции также может увеличить риск развития заболевания. Болезнь Паркинсона и Альцгеймера. |
| Психические заболевания | У людей, перенесших серьезную инфекцию коронавирус и пришлось лечиться в отделении интенсивной терапии, также наблюдаются симптомы посттравматического стрессового расстройства. |
Осложнения от коронавируса поражают многие органы и системы организма. По этой причине людям с тревожными симптомами, несмотря на исчезновение инфекции, необходимо пройти комплексное обследование, позволяющее достоверно оценить состояние их здоровья. Специалисты советуют сначала обратиться к семейному врачу, который должен провести полный анамнез – определить, когда появились симптомы, в какой последовательности и какова их тяжесть.Во время визита врач должен провести основные анализы – измерение температуры, давления, частоты сердечных сокращений и уровня насыщения крови кислородом.
На основании выявленных отклонений врач может назначить дополнительные исследования, такие как:
При необходимости следует провести визуализирующие исследования, например томографию грудной клетки и рентгенографию грудной клетки, для оценки состояния легких после заболевания.
Помимо лечения после перенесенного COVID-19 крайне важно вести здоровый образ жизни. Рекомендации включают, прежде всего, сбалансированное питание, регулярный сон, отказ от курения и ограничение употребления алкогольных и кофеинсодержащих напитков.Целителям также следует проводить больше времени на отдыхе и расслаблении, а затем постепенно увеличивать свою физическую активность. В целях контроля за самочувствием также стоит каждый день проводить пульсоксиметрию, которая используется для измерения сатурации крови, т.е. ее насыщения кислородом.
Осложнения после COVID-19 становятся все более серьезной проблемой. Заражение вирусом SARS-CoV-2 может нанести ущерб организму даже у людей с легкой формой заболевания.Поэтому, если мы замечаем тревожные симптомы, которые сохраняются даже после того, как инфекция утихла, мы должны как можно скорее обратиться к врачу.
.90 000 Я контактировал с зараженным человеком — что дальше? - Коронавирус: информация и рекомендацииКонтакт с человеком, инфицированным коронавирусом SARS-CoV-2, не обязательно означает, что он инфицирован. Однако в такой ситуации возникает много вопросов и сомнений. Прежде всего, не паникуйте. Важно действовать ответственно и принимать все необходимые меры для предотвращения распространения коронавируса. Ниже вы найдете ответы на интересующие вас вопросы, а также основные процедуры поведения.Мы рекомендуем вам читать.
Риск заражения коронавирусом возникает при непосредственном тесном контакте с больным человеком. Что это означает?
Тесный контакт с больным коронавирусом:
нахождение в непосредственной близости (лицом к лицу) с больным на расстоянии менее 2 м,
прямой физический контакт с человеком, инфицированным вирусом SARS-CoV-2, т.е.рукопожатие,
прямой контакт без защитных мер с выделениями человека с COVID-19, например, прикосновение к использованной салфетке, воздействие кашля больного,
нахождение в одной палате с пациентом с COVID-19, например, в квартире, в классе, приемной больницы/поликлиники, конференц-зале,
контакт на борту самолета или другого транспортного средства общественного транспорта, в том числе лиц, занимающих по два места (в каждом направлении) от лица с COVID-19, лиц, сопровождающих поездку или осуществляющих уход за лицом с COVID-19, членов экипажа, обслуживающих секцию в который находится больным.
Будьте ответственны и, по возможности, оставайтесь дома и ограничьте контакты с другими людьми.
Используйте все необходимые средства индивидуальной защиты.
Помните - простой контакт с больным человеком не является основанием для наложения на вас карантина. Однако стоит ограничить контакты с окружающими и обратить внимание на свое самочувствие.
Даже если у вас нет симптомов заболевания, регулярно проверяйте свое здоровье.Измерьте температуру тела и обратите внимание на гриппоподобные симптомы (недомогание, мышечные боли, кашель), а также на потерю обоняния или вкуса.
Обратитесь к врачу, если у вас есть симптомы заболевания.
Узнайте, что делать при появлении симптомов болезни.
Нужна психологическая поддержка? Основную информацию можно найти здесь: https://www.gov.pl/web/koronawirus/ochrona-zdrowia-psychicznych
При возникновении дополнительных вопросов звоните на горячую линию для обращения в санитарную инспекцию: +48 22 25 00 115 .Горячая линия работает круглосуточно.
Теперь вы можете пройти тестирование в аптеке или получить направление на тест на коронавирус онлайн. Проверьте, как это сделать.
.90 000 Первые симптомы ХОБЛ - на что обратить внимание!Одна из причин, по которой ХОБЛ является таким опасным заболеванием, заключается в том, что ее выявляют слишком поздно. Во всем мире миллионы людей не знают, что они больны. Они узнают о своем заболевании, когда болезнь уже находится в запущенной стадии и больной попадает в реанимационное отделение с острой дыхательной недостаточностью.
Почему это происходит? Почему в нынешний век передовой медицины такое серьезное заболевание дыхательной системы выходит из-под контроля даже опытных врачей? Ответ прост, первые симптомы развивающейся ХОБЛ весьма неспецифичны.Это означает, что они «замаскированы» другими заболеваниями или настолько «мягки», что сами больные не осознают, что в их организме происходит что-то тревожное. Ранние симптомы болезни, такие как кашель или отхаркивание гнойной мокроты, выделяют как последствия, возникшие, в том числе, в результате от курения сигареты. Пациенты обращаются к врачу или в больницу, когда их состояние здоровья серьезно.
Ранние симптомы включают:
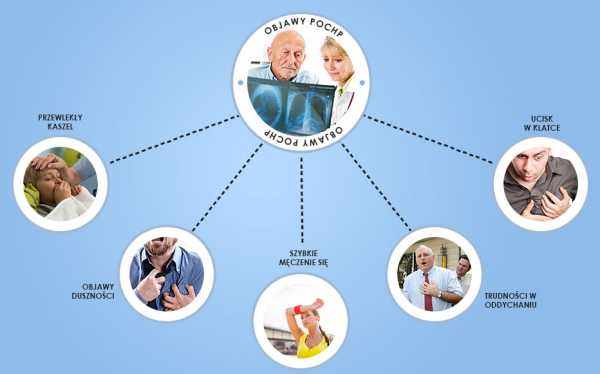
«Курю, значит, кашляю» — так обычно реагируют курильщики на вопрос о кашле. Это правда, что курение сигарет вызывает это состояние, но также верно и то, что курение является основным патогеном, вызывающим ХОБЛ. Доказано, что у каждого четвертого курильщика развивается ХОБЛ. Итак, когда кашель является серьезным? Согласно рекомендациям GOLD*, хроническим кашлем считается кашель, который длится более двух месяцев. Кашель может возникать периодически (например, несколько раз в год) или быть постоянным симптомом.Больной кашляет в течение всего дня, редко только ночью. Чаще всего приступы кашля появляются утром, сразу после пробуждения, больной интенсивно кашляет, часто сопровождается отхаркиванием мокроты/мокроты в легких, этот симптом называют «утренним туалетом бронхиального дерева».
Больные часто отхаркивают гнойную мокроту в легких после приступа кашля. Хотя не все пациенты испытывают этот симптом.Количество отхаркивающей мокроты также не является однозначной величиной, важным фактом является то, что по мере развития болезненного процесса больной откашливает все больше мокроты.
Ощущение одышки, иначе описываемое больными как: «неспособность вдохнуть воздух (...)». Наличие одышки, как и хронический кашель, является важным симптомом обструктивной болезни легких. К сожалению, очень часто больные игнорируют этот симптом, объясняя его наличие возрастом, снижением физической подготовки или следствием курения.В начальной стадии заболевания больной может не испытывать одышки, первым симптомом патологических изменений будет субъективное ощущение быстрой утомляемости даже во время повседневных домашних дел, таких как одевание или приготовление пищи. Особого внимания заслуживает «нарастающее чувство одышки». Это ощущение возникает, когда мы сначала заметили спонтанную одышку — такую, которая возникает при интенсивных физических нагрузках, например, при езде на велосипеде — спонтанная одышка исчезает, когда физическая нагрузка прерывается.Однако со временем чувство одышки сопровождает нас во время ходьбы, а через некоторое время появляется и при выполнении повседневных дел, например, при одевании, мытье посуды или приготовлении пищи. На ранних стадиях заболевания больные очень часто приспосабливаются к своим ограничениям, бросают занятия спортом, пользуются лифтом и со временем все больше ограничивают свою жизнь, часто увольняются с работы и остаются дома.
Эти два симптома больше не являются признаками ХОБЛ.Они могут возникать на ранних стадиях ХОБЛ или не возникать вовсе. Короткие хрипы гораздо чаще встречаются у астматиков. Свистящее дыхание возникает у пациентов с ХОБЛ, у которых развилась эмфизема. ХОБЛ — неизлечимое заболевание, но ранняя диагностика дает возможность повысить комфорт пациента и продлить его жизнь. Поэтому, если вы старше 40 лет, курите сигареты и наблюдаете у себя (или у кого-то из близких) хотя бы один из описанных выше симптомов, немедленно обратитесь к своему терапевту и попросите направление на необходимые анализы.
.Кашель состоит из рефлекторного (непроизвольного) глубокого вдоха, за которым следует сильное сокращение мышц гортани и грудной клетки, вызывающее быстрое выталкивание воздуха из дыхательных путей (может достигать скорости, близкой к скорости звука) . Кашель является основным способом очистки дыхательных путей (гортани, трахеи и бронхов) от чего-либо, чего там быть не должно, например, от избыточной слизи, слюны, пыли или присутствия инородных тел. Таким образом, он выполняет ключевую защитную функцию .
В зависимости от продолжительности различают:
Среди основных причин острого кашля можно выделить: инфекции дыхательной системы (такие как фарингит, бронхит, пневмония, грипп), которые на сегодняшний день являются наиболее частой причиной, бронхиальная астма, попадание инородного тела в дыхательные пути и тяжелые респираторные заболевания , такие как легочная эмболия и отек легких.
Хронический кашель может быть вызван многими заболеваниями. Наиболее распространенными являются:
Список причин хронического кашля очень длинный, среди менее распространенных стоит отметить прием некоторых лекарств при артериальной гипертензии, переломах ребер, раке легких и туберкулезе.
Кашель, связанный с легкой инфекцией, не является поводом для беспокойства. Чаще всего проходит самостоятельно. Однако при тяжелом течении заболевания, появлении лихорадки, слабости или других тревожных симптомов необходима консультация врача. Реже кашель может привести к таким осложнениям, как обмороки, бессонница, разрыв мелких кровеносных сосудов на конъюнктиве глаз или рвота, вызванная кашлем.При появлении таких симптомов обратитесь к врачу.
Выбор эффективного средства от кашля зависит от его причины. Эта так называемая каузальная терапия направлена на (если возможно) излечение заболевания, вызывающего кашель, что приводит к его разрешению.
При сухом утомительном кашле применяют обычное противокашлевое средство для подавления кашлевого рефлекса. В выборе подходящих препаратов следует доверять лечащему врачу или фармацевту. Вы также должны обратить внимание на то, нет ли у вас аллергии на какой-либо из ингредиентов прописанного лекарства.
Кроме того, домашние средства могут помочь в лечении сухого кашля. Особенно полезны следующие продукты:
При лечении влажного кашля будут полезны отхаркивающие препараты (также известные как отхаркивающие средства/муколитики). Они разжижают секрет в дыхательных путях, облегчая его отделение от бронхиальной стенки и отхаркивание. Стоит помнить, что нельзя принимать отхаркивающие препараты в вечерние часы – это может привести к повторным пробуждениям среди ночи из-за кашля.
Как и при лечении сухого кашля, при влажном кашле стоит помочь домашними проверенными методами.Самое простое решение — поддерживать водный баланс тела (водой или травяными настоями). Также может быть полезен самодельный мед или сироп из семян фенхеля.
Независимо от вида кашля, стоит помнить, что помещения, в которых находится больной, должны быть пропылены, а воздух должным образом увлажнен.
.90 000 Общенациональные советы и правила - helsenorge.noЕсть вопросы о Covid-19? Телефон доверия Норвежского управления здравоохранения доступен на английском языке по телефону 815 55 015.
.Симптомы коронавирусной инфекции могут включать внезапную лихорадку, кашель, одышку, головную боль, усталость, снижение обоняния или вкуса и боль в мышцах.Симптомы также могут включать боль в горле, насморк или заложенность носа и чихание.
Если вы не уверены, есть ли у вас симптомы коронавируса, вам следует пройти тестирование.
Некоторые люди могут испытывать последствия COVID-19.Наиболее распространенными недомоганиями являются слабость и быстрая утомляемость, проблемы с концентрацией внимания и памятью, головокружение и одышка, головные боли, изменение обоняния и вкуса.
Некоторые люди могут провести ПЦР-тест в пункте сбора, чтобы подтвердить результат.
Это относится к:
Вакцина защищает от тяжелого заболевания COVID-19. Норвежская служба здравоохранения рекомендует всем, кто может получить вакцину.
Муниципалитет, в котором вы живете или находитесь, несет ответственность за предоставление вам вакцины против коронавируса. Вакцина бесплатна, и ее прием является добровольным.
Каждый, кто находится в Норвегии в течение длительного времени, имеет право на получение вакцины, независимо от статуса проживания.
Национальный институт общественного здравоохранения (FHI) рекомендует всем беременным женщинам пройти вакцинацию от COVID-19, а взрослым теперь будет предложена третья доза вакцины. Людям с ослабленной иммунной системой будет предложена четвертая доза вакцины.
Если вы не получили предложения о вакцинации, свяжитесь с вашим муниципалитетом. Вы имеете право на услуги переводчика при использовании медицинских услуг в Норвегии.
Детям и подросткам до 17 лет будет предложена вакцина против COVID-19.В настоящее время эта вакцина будет предлагаться и детям 5-11 лет, но это не является общей рекомендацией Национального института общественного здравоохранения (FHI) Родители решают вакцинировать детей до 16 лет.
Ссылка на информационные видеоролики о вакцинации против коронавируса. Здесь вы найдете ответ на вопрос о том, что такое вакцина, как она работает и почему нас вакцинируют.
Ссылка для записи видео на разных языках
Как действуют вакцины?
Почему мы делаем прививку от Covid-19?
Важно соблюдать общие противоэпидемические принципы, даже если вы привиты.