2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль в стопе: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.Определение
Стопа состоит из 26 костей, которые, соединяясь между собой, образуют несколько суставов, скрепленных многочисленными упругими мышцами и прочными связками. На ней лежит вся тяжесть тела человека, поэтому боль в стопе вызывает не только дискомфорт, но во многих случаях ограничивает двигательную активность.
Боль в стопе – распространенный симптом, который может быть вызван большим количеством причин.
В одних случаях при сборе анамнеза врачу достаточно таких характеристик боли в стопе, как ее локализация и условия возникновения, а также наличие сопутствующих заболеваний и прочих симптомов, которыми эта боль сопровождается (онемения стопы, зуда кожи и др.). В других – поиск причины боли требует тщательного лабораторного и инструментального обследования.Разновидности боли в стопе
По длительности различают:
Следующая причина – воспалительные процессы, затрагивающие суставы стопы. К ним относятся подагра, хондрокальциноз (псевдоподагра), ревматоидный артрит.
Подагра – это заболевание, возникающее вследствие нарушения обмена мочевой кислоты. Отложение в суставах солей мочевой кислоты носит название подагрического артрита. При этом заболевании чаще всего поражается первый плюснефаланговый сустав, что проявляется сильнейшим приступом боли, покраснением этого сустава, отеком, повышением температуры. Обычно обострение подагрического артрита длится 6–7 дней.
Ревматоидный артрит – системное заболевание, при котором в том числе поражаются суставы стоп и кистей. Характерна утренняя скованность и боль в кистях и стопах.
Боль в стопе может быть симптомом патологии костных структур . В этом случае речь может идти о таких заболеваниях как остеомиелит, остеопороз, бурсит головки плюсневой кости и т.д.Остеомиелит может стать следствием открытых переломов, инфицированных ран, оперативных вмешательств на стопе. Проявляется нарастанием боли, ухудшением общего состояния. Боль пульсирующая, распирающая, усиливающаяся при любых движениях.
При остеопорозе из-за снижения плотности костной ткани нарушается ее прочность. Этому состоянию способствуют гормональная перестройка у женщин в период климактерия и во время беременности, некоторые эндокринные заболевания, недостаточное поступление кальция и фосфора извне, а также чрезмерные нагрузки на опорно-двигательный аппарат.
Боль в стопах при этом заболевании носит постоянный характер, усиливается при движении.
Бурсит головок плюсневых костей – это изменения в суставных сумках суставов стопы, связанное с их повышенной травматизацией из-за возрастного истончения защищающих их жировых прослоек. Проявляется появлением болящих «шишек» в проекции суставов стоп.К заболеваниям связочного аппарата стопы с болевым синдромом относят, например, подошвенный фасциит. Пяточная фасция – это пластинка из соединительной ткани, которая начинается от пяточной кости и заканчивается прикреплением к головкам плюсневых костей. При повышенных нагрузках, избыточном весе, плоскостопии фасция растягивается и травмируется, что вызывает развитие в ней воспаления. Такое состояние носит название подошвенного фасциита и проявляется болью в подъеме стопы и по ее бокам.
Отличительной особенностью этого заболевания также является то, что боль возникает по утрам, после ночного отдыха, усиливается при нагрузке, а в некоторых ситуациях может привести к хромоте.
Состояние, когда происходит окостенение фасции в месте ее прикрепления к пяточной кости и возникает сильная боль в пятке при ходьбе, называют пяточной шпорой.Причиной боли в стопах может быть сахарный диабет – заболевание, при котором из-за нарушения обмена глюкозы страдают и сосуды микроциркуляторного русла. Диабетическая остеоартропатия (разновидность диабетической стопы) поражает преимущественно плюснепредплюсневые сочленения. Боль в стопах вначале неинтенсивная, но по мере развития патологического процесса становится продолжительной, появляется даже в покое, формируется грубая деформация стоп.
При нейропатической форме диабетической стопы формируются зоны с гиперкератозом, на их месте образуются болезненные язвы и трещины.
Для ишемической формы диабетической стопы характерны боли при ходьбе, стойкая отечность стоп, ослабление пульсации артерий.
Диабетическая стопа с развитием гангрены, наряду с облитерирующим атеросклерозом и эндартериитом, является одним их самых серьезных осложнений при сахарном диабете.
Плоскостопие характеризуется изменением формы свода стопы, что ведет как к перераспределению нагрузки на кости и мышцы стопы, так и к передавливанию сосудов и нервов, проходящих в той части подошвы, которая в норме в акте ходьбы не участвует. К причинам развития плоскостопия можно отнести перенесенный в детстве рахит, ношение неправильно подобранной неудобной обуви, занятия тяжелой атлетикой, врожденную слабость соединительной ткани, врожденную разницу в длине ног и т.д.
Воспалительные процессы в мягких тканях стопы также становятся причиной боли. При попадании инфекции в мелкие ранки во время педикюра или травматизации кожи пальцев ног может развиться панариций (гнойное воспаление околоногтевых тканей).
Для панариция характерна стреляющая боль в пораженном пальце, нарушающая сон, выделение гноя из ранки, покраснение и отек пальца.
Вросший ноготь (онихокриптоз) – это врастание ногтевой пластинки в боковой край ногтевого валика. Проявляется это состояние дергающей болью в пораженном пальце, отеком; возможно осложнение в виде присоединения инфекции.К каким врачам обращаться при боли в стопе
Боль в ступне приносит существенный дискомфорт и часто затрудняет передвижение, поэтому следует заранее решить, к какому врачу обратиться, чтобы избежать длительного стояния в очередях и лишних походов в клинику. Как правило, диагностикой, лечением и реабилитацией людей с деформирующим или травматическим поражением костей, суставов, мышц, связок опорно-двигательной системы занимается ортопед. Однако пациентам с сахарным диабетом в первую очередь нужно записаться на прием к
эндокринологу, а с сосудистыми проблемами - к врачу-флебологу. Ревматологи занимаются терапией заболеваний, связанных с хроническими поражениями соединительной ткани. Врач-травматолог консультирует пациентов с травмами стопы. При появлении симптомов, напоминающих клинику вросшего ногтя, остеомиелита или панариция, необходимо обратиться к хирургу.
В большинстве случаев помощь может быть оказана на амбулаторном этапе, но иногда требуется госпитализация.
Диагностика и обследования при боли в стопеНоющие и тянущие боли в области стоп могут возникать после тренировки, долгой прогулки или ношения неудобной обуви. В этих случаях боль проходит самостоятельно и не требует медицинской помощи.
Если болевой синдром не проходит и тем более усиливается, следует обратиться к врачу.Лечение боли в стопе
При бурсите головок плюсневых костей, ревматоидном артрите для снятия болевого синдрома могут применяться местные средства, внутрисуставное введение обезболивающих противовоспалительных препаратов. Для коррекции обмена пуринов при подагре назначают препараты, снижающие концентрацию мочевой кислоты. Подбор дозировки и выбор препарата осуществляет исключительно специалист.
Терапия сахарного диабета носит комплексный характер, где основная задача – поддержание в рамках нормы уровня глюкозы.
Панариций и вросший ноготь корректируют с помощью несложных хирургических манипуляций, чаще в амбулаторных условиях.
Источники:
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль в стопе - это биологически важный предупредительный сигнал, который указывает на патологии ступни. Боль в стопе появляется вследствие перенагрузки, деформации, переломов, патологий сухожилий и суставов либо общих заболеваний, вызванных нарушением обмена веществ. Для того, чтобы установить правильный диагноз, специалистам клиники Gelenk-Klinik в г. Фрайбург необходимо знать при каких обстоятельствах наступила боль в стопе. Боль в стопе может появиться вследстие усиленных тренировок, неправильного распределения нагрузки и травм. Кроме того, существуют другие заболевания, которые проявляются как боль в стопе, однако не имеют никакого отношения к ортопедии.
При внезапных или хронических болях не стоит ждать до последнего. Прежде чем боль в стопе обострится и приведет к непоправимым повреждениям, обратитесь к специалисту.
Боль в стопе можно рассматривать поэтапно: Боль в пятках либо в ахилловом сухожилии характерна для заднего отдела стопы, а боль ступни, подъёма стопы и внутренняя боль сбоку для среднего отдела.
Боль пальцев ног, зачастую как следствие поперечного плоскостопия, наблюдается в переднем отделе ступни.
С данными жалобами не всегда нужно обращаться к врачу: Иногда для того, чтобы успешно вылечить боль в стопе необходимо лишь менять обувь, уменьшать нагрузки в ступне или изменить технику ходьбы.
Анатомия стопы. Анатомия стопы. Боль может возникнуть в любом отделе ступни. Голеностопный сустав соединяет ее с коленом. Крепкая пяточная кость - это опора голеностопного сустава. Предплюсна несет часть ответственности за вертикальную подвижность ступни. Скелет ступни состоит из трех отделов: предплюсны, плюсны и пальцев. Дуга от пяточной кости до пальцев образует продольный свод стопы. При перекате с пятки на носок головки плюсневых костей переносят силу на пол и вместе с пальцами образуют передний отдел стопы. © ViewmedicaУ спортсменов, занимающихся активными видами спорта, боль в стопе имеет ортопедические основания. "Ортопедические" означает повреждения костей, суставов, сухожилий, мышц и связок. Во время тренировок и соревнований нагрузке более всего подвержены ноги, что и интерпретируется как основание большинства травм в стопе. При этом тяжесть приходится на все ткани в стопе: сухожилия, кости, хрящи и околосуставную сумку (бурса). Чрезмерные или неправильные занятия могут привести к переломам в стопе, воспалению сухожилий и разрывам мышц.
Не только спортсменам, но и другим пациентам, страдающим патологиями в стопе, рекомендуется прислушиваться к своему организму и прекратить либо сократить нагрузки если появляется боль в стопе. Квалифицированные специалисты-ортопеды советуют сначала проконсультироваться с врачом прежде чем принимать болеутоляющие препараты. Таким образом, человек может предотвратить продолжительные заболевания и боль в стопе. При болях сухожилий ни в коем случае нельзя принимать обезболивающие, сохраняя прежнюю нагрузку в стопе. Соревнования и силовые тренировки под приемом болеутоляющих препаратов могут нанести серьёзный ущерб на воспаленное ахиллово сухожилие.
Ахиллово сухожилие закрепляется по всей ширине пяточной кости и отвечает за передачу нагрузки от икроножных мышц к заднему отделу стопы.
Ахиллодиния зачастую проявляется в пятках как колющая боль в стопе в начале движения либо в начале тренировки. Однако- это довольно обманчиво: Даже если во время самой тренировки боль в стопе проходит, ахиллово сухожилие всеравно подвергаается нагрузке и становится более хрупким, что, рано или поздно, приведет к его разрыву.
Сократите нагрузки в стопе. При острых воспалениях используйте обезболивающие противоревматические препараты (напр. Ибупрофен).
Для нижней пяточной шпоры характерна режущая боль в стопе на подошве в области пятки. Чаще всего некачественная обувь или перенапряжение в стопе являются основами воспалительных процессов в плантарном сухожилии.
Во время тренировок боль в стопе уменьшается либо исчезает вовсе.
Область крепления подошвенного сухожилия при пяточной шпоре очень чувствительна при давящей боли. Кроме того, подошвенное сухожилие представляет собой сухожильную пластинку, которая проходит от пяточной кости под подошвой ступни. Нижняя пяточная шпора возникает зачастую у людей с лишним весом или у людей высокого роста. Спортсмены-бегуны, а также люди, увлекающиеся другими видами спорта, часто жалуются на колющую боль в подошвенной области ступни.
Для верхней пяточной шпоры характерна боль в области пятки. Ахиллово сухожилие, которое берет свое начало в области соединения медиальной и латеральной головок икроножной и камбаловидной мышц, воспаляется и вызывает давящую боль в стопе при ношении неправильной обуви.
При помощи рентгена специалисты по лечению боли в стопе могут незамедлительно определить болезненное утолщение плантарного либо ахиллова сухожилия.
Спортсменам, страдающим воспалением плантарных (пяточных) сухожилий рекомендуется снизить нагрузки в стопе и не тренироваться, ощущая боль. Упражнения на растяжение пяточных сухожилий в стопе предотвращают это заболевание и ускоряют выздоровление. Специальные стельки освобождают место крепления сухожилия на пятке от нагрузок. Ударно-волновая терапия ускоряет лечение данной патологии.
Иногда, во время ходьбы ощущается боль в тыльной стороне стопы. Целый ряд сухожилий проходит от большеберцовых мышц через её тыльную часть и снабжает каждый палец. Чрезмерные нагрузки могут стать причиной воспалений в сухожилиях.
Боль в стопе, а именно на её тыльной части, очень похожа на маршевый (усталостный) перелом при котором пациент ощущает колющую боль вовремя опускание ноги на пятку. Сухожильное влагалище также воспаляется из-за неправильной обуви или длительных тренировок. Неправильная и слишком узкая обувь, а также чрезмерные спортивные нагрузки, являются главными причинами воспалений сухожильного влагалища.
Людям, занимающимся спортом, рекомендуется приостановить тренировки и заменить обувь на более удобную, пока боль в стопе полностью не пройдет. НПВП - нестероидные противовоспалительные препараты помогут преодолеть и остановить боль в стопе. Кроме того, специалисты Геленк Клинки во Фрайбурге не рекомендуют заниматься спортом во время приема Ибупрофена.
Помимо пяточной шпоры и ахиллодинии существуют и другие причины колющей и давящей боли в заднем отделе стопы. У спортсменов - это, например, кроссовки с зауженными пяточными вкладышами. Такая обувь сильно давит на верхнюю поверхность пяточной кости и является началом целого ряда отклонений в стопе. При ношении неподходящих туфель в стопе могут проявиться и другие дефекты, о которых пациент мог и не знать. Таким образом, полая стопа часто приводит к деформации пятки и образованию выроста на ней. Поэтому, у людей, с данной деформацией хрящевой вырост на пятке образуется чаще, чем у других.
Чаще всего данным заболеванием страдают спортсмены-бегуны. Пациентам рекомендуется приостановить тренировки и снизить нагрузки в стопе. Экзостоз пяточной кости лечится при помощи следующих методов:
Чрезмерные либо интенсивные тренировки могут привести к болезненным маршевым переломам плюсневых костей в стопе. Фрактуры вследствие перенагрузки образуются не только в стопе, но и на других перегруженных участках. Чаще всего усталостные переломы наблюдаются в стопе поскольку она несет на себе всю массу тела. Кроме того, такие повреждения плюсневой (метатарзальной) кости среднего отдела стопы наблюдаются в зоне второй плюсневой кости. При этом большой палец стопы, который удерживается приводящей мышцей, начинает смещаться кнаружи.
В большинстве случаев стрессовые переломы в стопе пациенты принимают за растяжения суставов либо за ушибы. Однако при данной патологии вследствие перенагрузок нарушается структура плюсневой кости. Характерным для усталостного перелома является колющая боль в стопе под нагрузкой.
Прекратите занятия спортом пока не пройдет боль в стопе. Противовоспалительные лекарственные средства ускоряют процесс снижения отечности в стопе. Снижение тяжести на переднюю часть стопы при помощи специальной обуви ускоряет восстановление. При маршевом переломе в стопе смещения костей не наблюдается. В большинстве случаев повреждается только кортикальный слой кости. Из этого следует, что полное обездвиживание стопы не является необходимым. Процесс восстановления длится до шести недель. Именно столько больному рекомендуют держать стопу в состоянии покоя.
Болезненные воспаления суставной сумки (бурсит) Так же могут вызвать боль в стопе. Синовиальная околосуставная сумка - это утолщенная полость, содержащая синовиальную жидкость, отвечающая за подвижность сухожилий и мышц. Кроме того, они защищают мягкие ткани от давления и ушибов.
Одним из признаков бурсита является боль заднего отдела стопы. Ахиллово сухожилие образуется в результате слияния плоских сухожилий задних мышц голени - икроножной мышцы и камбаловидной мышцы и крепится к бугру пяточной кости. Кроме того, ахиллово сухожилие находится между двумя синовиальными сумками, которые могут воспалиться при чрезмерных нагрузках. Довольно часто ахиллобурсит взывает боль в заднем отделе стопы.
Обувь с зауженными пяточными вкладышами необходимо заменить на более удобную с ортопедическими амортизирующими стельками. Противовоспалительные препараты помогают вылечить от боль в стопе и облегчить симптомы заболевания. Для того, чтобы немного "разгрузить" стопу, пациентам рекомендуется приостановить занятия спортом. В запущенных случаях проводится оперативное удаление синовиальной сумки заднего отдела стопы.
Боль в стопе появляется так же и вследствие меж плюсневого бурсита. Воспаление синовиальной сумки переднего отела стопы может наступить вследствие силовых упражнений и ношения узкой обуви, сдавливающей пальцы. Так как при каждом движении значительная часть нагрузки приходится на фаланги пальцев и кости плюсны, стопа может деформироваться. Таким образом, патологии в стопе, а именно поперечное плоскостопие или вальгусная деформация могут привести к перераздражению синовиальной сумки переднего отела стопы.
Довольно часто специалисты-ортопеды наблюдают у пациентов бурсит первого плюснефалангового сустава (плюснефаланговый бурсит). Вследствие уже резвившейся деформации большого пальца стопы обувь в этой области начинает давить еще больше. Смещение первого пальца стопы зачастую приводит к бурситу и болезненной отечности. Синовиальные сумки между другими плюсневыми костями воспаляются во время усиленных занятий спортом.
Противовоспалительные препараты снижают боль и отечность в стопе в стопе. Силовые спортивные нагрузки пациентам необходимо сократить в срочном порядке. Стельки от поперечного плоскостопия помогут уменьшить нагрузку на переднюю часть стопы в области фаланг пальцев.
Мышца отводящая большой палец стопы - вид снизу красным цветом - отвечает за отведение большого пальца стопы. У спортсменов, занимающихся беговыми видами спорта, эта мышца может воспалиться. © Grays AnatomyВ стопе появляется и мышечная боль: Мышца отводящая большой палец стопы (Musculus abductor hallucis) занимает медиальное положение в подошвенной части стопы. Кроме того, эта мышца отвечает за процесс сгибания отвода большого пальца. Колющая боль в стопе является одним из признаков патологии мышцы, отводящей свод стопы.
Колющую боль разгибателя большого пальца можно перепутать с болью в плантарном (пяточном) сухожилии либо с маршевым (усталостным) переломом. Упражнения на растяжение мышц способствуют поддержанию здоровой формы стопы.
Сухожилия малоберцовых мышц соединяют мускулатуру голени (короткая малоберцовая мышца/длинная малоберцовая мышца) с костями предплюсны: с клиновидными внутри стопы и плюсневыми снаружи. Обе кости окружают стопу с медиальной и латеральной сторон. Малоберцовые мышцы способствуют разгибанию стопы и пальцев (подошвенное сгибание).
Голеностопный сустав и малоберцовые сухожилия: длинными малоберцовым сухожилиями управляют икроножные мышцы, расположенные парно – с внутренней и внешней стороны голеностопного сустава - и закрепленные в области предплюсны. При чрезмерных нагрузках и отсутствии регенерации возможны воспаления сухожильного влагалища и разрывы малоберцовых сухожилий. © Bilderzwerg @ fotoliaМалоберцовые сухожилия и мышцы зачастую воспаляются вследствие перенагрузки, усиленных занятий спортом, отсутствия разминки или деформаций в стопе (тендит малоберцовых сухожилий). Критическим моментов в данной ситуации является внезапное изменение общей нагрузки: У людей, начинающих с увеличенного объема тренировки, могут образоваться разрывы мышечных волокон, а также воспаления малоберцовых мышц. Боль в стопе, вызванная воспалением малоберцовых мышц и сухожилий, начинается в икроножных мышцах и через сухожилия отдаёт в стопу. Прежде всего начинает болеть внешняя лодыжка. При подворачивании стопы наружу боль в малоберцовых мышцах усиливается, так как сухожилие продолжает растягиваться. Так же и в области сухожилий, которые проходят поперечно под голеностопным суставом, могут возникнуть воспаления (тендит). Следствием тендита малоберцового сухожилия является болезненное воспаление, а также отечность, боль в стопе и в голеностопном суставе.
Узкая спортивная обувь, ограничивающая плавный перекат стопы, так же вызывает болезненные воспаления малоберцовых сухожилий. При деформациях в стопе отсутствует необходимый объем нагрузки на мышцы голени, что вызывает к боль и перенагрузки некоторых отделов стопы.
Воспалительный процесс может привести к разрыву малоберцового сухожилия. Кроме того, опухшее малоберцовое сухожилие может послужить сдавлению нервов тарзального (плюсневого канала), вследствие чего пациент ощущает зуд, онемение и нарушения чувствительности в стопе.
Не существует таких патологий в стопе, которые касаются только женщин. Однако боль в переднем отделе стопы возникает у женщин в 10 раз чаще, чем у мужчин. Причиной этому является тот факт, что соединительные ткани у женщин слабее. Гормональные изменения, например, беременность или менопауза, так же могут изменить структуру соединительных тканей. Кроме того, женщины любят носить красивую обувь на высоком каблуке, что приводит искривлению мышц в стопе. Очень часто, вместо того, чтобы плавно перекатывать стопу с пятки на носок, основной вес приходится на передний отдел стопы, что приводит к деформации мышц.
При метатарзалгии (боль плюсневых костей) пациенты ощущают боль в плюснефаланговом суставе на уровне подушечек стопы обеих ног, которые расположены прямо под пальцами. На эту область в стопе оказывается наиболее сильное давление, чем на другие. Вследствие поперечного плоскостопия понижается поперечный свод стопы и увеличивается нагрузка на подошвенную фасцию. Во время переката стопы с пятки на носок перенос веса тела на пол происходит при помощи подушечек стопы. Слабость соединительных тканей или не достаточно тренированные ноги - это две наиболее значимые причины, по которым пациенты начинают чувствовать боль в стопе. Если человек каждый день носит неудобную обувь с зауженным носком, риск заболевания значительно увеличивается.
А если туфли еще и на высоком каблуке, увеличивается нагрузка на подушечки стопы и соединительные ткани. Пациентам рекомендуется учесть эти факты и обратить внимание на то, что стопа человека по своей природе не способна переносить такие нагрузки. После нескольких лет ношения подобной обуви у многих наблюдается сильная боль в стопе, а также уплощение свода стопы и поперечное плоскостопие, при котором передние отделы стопы распластываются, а первый палец отводится кнаружи.
Методика лечения патологии будет зависеть от причин, по которым началась боль в стопе. Однако, в любом случае врачи рекомендуют заменить обувь наиболее удобную. Иногда помогают гимнастические упражнения, способствующие укреплению переднего отдела стопы. При деформациях в стопе, вследствие поперечного плоскостопия используются стельки со специальными клиновидными элементами. В таких стельках на пятке делается выемка, а в области поперечного свода стопы устанавливают метатарзальную подушечку. Данная конструкция позволяет выпрямить поперечный свод стопы и снизить нагрузку в стопе.
Заболевание Неврома Мортона Неврома Мортона проявляется в форме болезненного отека нервной оболочки между плюсневыми костями, а поперечное плоскостопие ускоряет ее развитие. Снижение переднего поперечного свода стопы при поперечном плоскостопии оказывает негативное влияние на состоянии переднего отдела стопы. В результате первый плюснефаланговый сустав находится прямо на полу, а область между костями плюсны сужается. Во время ходьбы плюсневые кости сдавливают срединный нерв (Nervus medianus), вследствие чего опухает соединительная ткань, образующая оболочки нерва.
В результате выше указанного отека усиливается давление на нервные окончания в стопе. Пациенты чувствуют сильную колющую боль в стопе, а иногда жжение либо онемение. Таким образом, затронута практически вся область кровоснабжения нервов в стопе.
Если у Вас есть чувство, что Вы как будто наступаете на горошину или гальку при ходьбе, то у вас скорее всего Неврома Мортона.
После того, как пациент снимает обувь, боль в стопе, вызванная Невромой Мортона сразу проходит. Узкие лыжные ботинки также могут спровоцировать боль в стопе.
Чтобы, боль в стопе, вызванная Невромой Мортона, прошла как можно быстрее рекомендуется отказаться от остроконечной обуви на высоком каблуке. Однако в некоторых случаях, при воспалении и уплощении нерва помогает только хирургическое лечение Невромы Мортона.
Вальгусная деформация - это типичная женская проблема. Женщины страдают данным заболеваем в 10 раз чаще, чем мужчины. Для вальгусной деформации характерно болезненное увеличение косточки первого пальца стопы с внутренней стороны, а также отечность, покраснения и боль в стопе при нагрузке. Однако не у всех пациентов с вальгусной деформацией наблюдается боль в стопе.
При воспалении слизистых сумок в области суставов (бурсит) боль в стопе чувствуется при каждом шаге, а выносливость большого пальца значительно снижается. Бурсит большого пальца стопы формируется вследствие скопления, что в синовиальной лишней жидкости, которая иногда является гнойной.
В самых сложных случаях оказание чрезмерной нагрузки на малые пальцы в стопе может привести к стрессовым переломам, то есть к нарушению целостности костей.
При сильной боли в стопе необходимо квалифицированное лечение. В большинстве вылечить боль в стопе помогает только оперативное лечение вальгусной деформации по выпрямлению деформации большого пальца стопы.
Артроз может наступить и вследствие оказания чрезмерной нагрузки на первый плюснефаланговый сустав. В таком случае специалисты рассматривают заболевание Hallux rigidus или другими словами жесткий (ригидный) палец. Одной из наиболее важных причин появления артроза первого плюснефалангового сустава является деформация большого пальца (вальгусная деформация) (Hallux valgus). Другими причинами болезни могут быть травмы, повреждения либо чрезмерно интенсивные нагрузки.
При артрозе боль в стопе усиливается, а большой палец становится ригидным, отчего и пошло определение Hallux rigidus. У пациентов отмечается ограниченность в движениях и сильная боль в стопе. Для того, чтобы уменьшить боль в стопе, при перекате стопы человек переносит вес тела на соседние малые пальцы, что является причиной появления переходной метатарзалгии (боль плюсневых костей вследствие переноса тяжести тела).
Лечение Hallux rigidus должно предотвратить или хотя бы приостановить развитие артроза. При этом целесообразно использование специальных стелек для ослабления нагрузки на сустав. Противовоспалительные медикаменты (НПВП) помогут уменьшить боль в суставе и снизить вероятность износа суставного хрящ.
Артроз может изменить всю структуру первого плюснефалангового сустава: Вследствие повышенного давления вокруг сустава образуются костные шпоры, ускоряющие износ суставного хряща. Во время хэйлектомии - малоинвазивной операции на суставе (хэйлектомия) хирург удаляет эти костные разрастания и таким образом, сохраняет жизнеспособность сустава.
Если вследствие артроза суставный хрящ был полностью изношен, то единственным методом лечения является обездвиживание (артродез) первого плюснефалангового сустава. Специалисты-ортопеды Геленк-Клиники проведут данное вмешательство без особых рисков ограничения для подвижности и спортивных способностей пациента. После артродеза пациент может вернуться и в большой спорт.
Деформация Тейлора или «стопа портного» - это схожее по симптоматике с артрозом первого плюснефалангового сустава, заболевание мизинца, при котором пятый палец стопы отклоняется кнутри и перекрывает соседние пальцы. При этом воспаляется область 5-го плюснефалангового сустава, вследствие чего пациент ощущает сильную боль в стопе. Причиной «стопы портного», как и при вальгусной патологии, является поперечное плоскостопие. Частое ношение обуви на высоком каблуке с зауженным носком усиливает деформацию и боль в стопе.
Ношение свободной обуви предотвращает прогрессирование деформации. При сбалансированном распределении нагрузки на стопу, процесс перенагрузки соединительных тканей и разрушения переднего свода стопы останавливается сразу. Силиконовые подушечки под дистальный отдел стопы способствуют предотвращению существующих воспалений и деформаций в стопе.
В сложных случаях проводится операция по выпрямлению «стопы портного». Данное вмешательство возвращает мизинец в прежнее положение, что способствует сужению стопы.
В то время как у молодых людей боль в стопе наступает вследствие перенагрузок и травм, то у людей средней и старшей возрастной категории боль в стопе может возникнуть вследствие безобидных деформаций в стопе, которые не причиняют молодым и малейших неудобств. У людей более старшего возраста такие деформации проявляются намного быстрее и приводят к анкилозу (неподвижность) в суставах и артрозу. Причиной этому являются изменения в процессе обмена веществ под воздействием гормональных препаратов, которые оказывают негативное влияние на мышечное равновесие и сухожилия в стопе. Износ сустава приводит к артрозу в стопе или плюснефаланговом суставе.
Плосковальгусная деформация в стопе: болезненное уплощение продольного свода стопы на рентгеновском снимке.© Gelenk-KlinikПлосковальгусная деформация - это одна из самых часто встречающихся и болезненных деформаций в стопе. Данное определение описывает две основные патологии в стопе, которые появляются одновременно: Вальгусная стопа - это Х-образное искривлением оси пятки, а плоскостопие снижение продольного свода стопы до пола.
При подъеме продольного свода стопы прозводится активная дейятельность задних мышц голени. Совместно с икроножной и камбаловидной мышцами задняя большеберцовая мышца осуществляет подошвенное сгибание в стопе. Также она участвует в супинациии приведении стопы. При слабости или нестабольности большеберцовой мышцы продольный свод стопы опускается.
Все обстоятельства, снижающие работоспособность мышц, могут стать причиной ослабления продольного свода стопы. Кроме мышечной слабости к таким патологиям относятся заболевания, вызванные нарушением обмена веществ, а так же ревматизм, подагра и стероидные гормональные средства. Читатайте подробнее о причинах плосковальгусной деформации стопы (pes planovalgus).
Пациенты, страдающие плосковальгусной деформацией чувствуют боль в стопе под нагрузкой. При данном заболевании сокращается дистанция «безболевой ходьбы», а медиальная лодыжка часто опухает. При патологиях задней большеберцовой мышцы, боль в стопе может отдавать прямо в голень. Данная деформация в стопе заметна и по обуви пациента: Внутренние края выглядят очень изношеными, так как перекат стопы ощуествляется не через большой палец, а через внутренний край стопы. При этом пальцы стопы отклоняются кнаружи.
Плосковальгусная деформация стопы почти всегда лечится консервативно. Спортивные тренировки и болевая терапия помогают вылечить боль в стопе. Специальные ортопедические стельки поддерживают продольный свод стопы и улучшают походку.
Если при повреждениях и разрывах большеберцовой коллатеральной связки физитерапия не принесла желаемого результата, а боль осталась, специалисты нашей клиники проводят операцию на стопе.
Во время оперативного лечения большеберцовая коллатеральная связки укорачивается и очищается от воспалений.
Другим методом лечения дегеративных изменений большеберцовой коллатеральной связки является аутогенная трансплантация.
Кроме того, существует возможность проведения костной пластики для нормализации положения пяточной кости. Данное вмешательство является необходимым при контранктуре мышц и плосковальгусной деформации в стопе.
Для артроза плюсневого сустава характерна боль над продольным сводом стопы в подъеме ноги. Кости предплюсны (тарзальные кости) находятся между костями плюсны и таранной костью. Они образуют переход между предплюсной и длинной костью плюсны. В медицине такой процесс называют суставом Лисфранка.
Зачастую боль и артроз плюсневого сустава появляются вследствие травм: Предшедствующие переломы костей предплюсны только усиливают боль в стопе. Однако, в некоторых случаях причина неясна. Тогда специалисты рассматривают проблему идиопатического износа в плюсневом суставе.
Довольно часто боль и артроз в плюсневом суставе возникает наряду с отечностью и перенагреванием тыльной части стопы. Поврежденные суставы в задней части стопы ортопеды определяют во время пальпаторного обследования.На ранней стадии заболевания артроз плюсневого сустава и связанную с ним боль в стопе специалисты лечат при помощи специальных ортопедических стеле, которые поддерживают продольный свод стопы.. Если боль в стопе усиливяется, проводится артродез сустава Лисфранка.
Иногда боль в стопе, связанную с артрозом, можно вылечить при помощи противовоспалительных препаратов. В более запущенных случаях боль в стопе устраняется во время артродеза сустава Лисфранка. Хирургичческое обездвиживание не имеет негативного влияния на работоспособноть стопы и стабильность сустава Лисфранка. Пониженная подвижность сустава Лисфранка после операции играет лишь второстепенную роль.
Боль может чувствоваться в нескольких отделах стопы, однако в редких случаях она возникает по ортопедическим причинам. Как правило боль в стопе связана с нарушениями метаболизма.
Диабет - это одна из основных причин, по которым появляется боль в стопе. Периферическая невралгия - особенно боль в стопе - является одним из наиболее распространенных сопутствующих осложнений диабета. Диабетическая невропатия (поражение периферических нервов) сопровождается нарушением чувствительности и боли в стопе. Кроме того, для данной патологии характерна боль в пятке, онемение подошвы стопы, а также изменение восприятия тепла и холода. Боль и нарушения чувствительности в стопе увеличивают риск травматических повреждений. Язвенные образования и воспаления в стопе являются опасными, так как зачастую остаются незаметными.
Невропатическая боль в стопе лечится не у специалиста-ортопеда: С такой патологией необходимо обращаться к семейному врачу или к терапевту. Главными причинами невропатической боли в стопе и диабета являются лишний вес, курение, употребление алкоголя и неправильное питание.
Одним из признаков подагры может быть боль в стопе, сопровождающаяся покраснениями на коже и болезненностью при надавливании. Для начальной стадии подагры характерна внезапная колющая боль в стопе у основания большого пальца. Зачастую пациенты, страдающие этой патологией, просыпаются ночью и чувствуют сильную боль в большом пальце. Сустав при этом опухает и перенагревается.
Подагра возникает вследствие отложения кристаллов мочевой кислоты в суставе. Из этого следует, что причиной подагра является нарушение метаболизма мочевой кислоты.
Для нормального выведения мочи из организма, ограничьте себя в употреблении мясных продуктов и алкогольных напитков.
Нарушение обмена веществ можно вылечить путем изменения режима питания. Для нормального выведения мочи из организма, ограничьте себя в употреблении мясных продуктов и алкогольных напитков.
Ревматоидный артрит (ревматизм) - это болезненное, воспалительное заболевание мягких тканей и суставов, для которого характерна боль в стопе.
Возбудителем болезни являются аутоиммунные патологии, при которых воспалительная реакция организма направлена против собственных тканей. Даный факт является причиной износа суставного хряща. Диагностика артрита проходит при помощи биохимического анализа крови. Колющая боль в стопе, отечность и перенагревания рассматриваются как последствия ревматоидного артрита.
Диагностическая визуализация (напр. УЗИ, ренген, МРТ) помогает отличить ревматоидный артрит от других заболеваний в стопе. Лечение данного заболевания связано с рядом сложностей, так как проводится при помощи антиревматических противовопалительных препаратов. Лечение ревматита рекомендуется проходить у высококвалифицированных врачей-ревматологов. При осложненных деформациях проводится хирургическая коррекция голеностопного сустава.
Синдром тарзального канала: Колющая боль и онемение в стопе вследствие защемления большеберцового нерва голеностопного сустава. © Dr. Thomas SchneiderСиндром тарзального канала возникает вследствие защемления (компрессии) нервов, так же, как и Неврома Мортона. При этом поперечные связки голеностопного сустава сдавливают большеберцовый нерв. В свою очередь жгучая и тупая боль в стопе распространяется до ягодичной области по задней поверхности ноги, и затем усиливается при разгибании стопы. Иногда при компрессионной (туннельной) невропатии боль наступает в зависимости от интенсивности нагрузки в стопе в состоянии покоя. Многие пациенты сталкиваются с проблемой невропатии заднего большеберцового нерва после ношения лыжной обуви.
Металлические стержни лыжных ботинок растягивают связки голеностопного сустава, вследствие чего пациент начинает чувствовать боль и онемение в стопе. Довольно часто отечность и боль в стопе вызывает синдром тарзального канала - например, у диабетиков или при опухоли мягких тканей и голеностопного сустава. В результате увеличивается давление в стопе, а связки, в свою очередь, ограничивают пространство для нервов, которые проходят внутри сустава.
Диагностика заболевания основана на его клинических проявлениях и предварительном опросе пациента. В зависимости от результатов обследования пациентам предлагают два типа лечения - консервативное и хирургическое.
При помощи нестероидных противовоспалительных препаратов (НПВП) либо кортизона проводится консервативное лечение синдрома тарзального канала.
Хирургическое расширение туннельного канала - как и в случае синдрома запястного канала кистевого сустава - проводится с целью устранения сдавления (декомпрессии) нервов. После успешной операции все симптомы туннельной невралгии постепенно проходят.
Боль в стопе у детей наступает по разным причинам. Как правило, дети жалуются на боль в стопе при незначительных травмах - например, когда подворачивают ногу или ударяются пальцами стопы. Подошвенные бородавки на подошве стопы, также являются причинами появления боли.
Если ребёнок жалуется на боль в костях, мышцах и суставах, рекомендуется обратит внимание на другие факторы.
Если боль в стопе настолько сильна, что ребенок не может ступить на ногу, необходимо обратиться в отделение экстренной медицинской помощи. Во время диагностического обследования квалифицированные медики определят наличие структурных повреждений либо переломов в стопе.
Боль в стопе у детей и подростков, как правило, не связана со структурными изменениями костей, сухожилий и суставов.
Зачастую боль в стопе возникает вследствие дисбаланса между ростом скелета и ростом мышц. Вследствие процесса роста наблюдаются раздражения сухожильных оснований - например инсерционная тендинопатия, энтезопатия и тендит. В стопе данная патология затрагивает место прикрепления ахиллова сухожилия к пятке. У детей здесь расположена зона роста кости, а именно костное сращение, в котором происходит рост стопы. Прежде всего боль в пятках, а именно у основания ахиллова сухожилия пяточной кости, является одним из признаков роста ребенка.
У подростков, активно занимающихся спортом, боль в стопе и в пятке может быть связана с заболеванием Экзостоз Хаглунда.
После ортопедического обследования и правильного диагноза жалобы на боль в стопе у подростков можно вылечить путем физио- и мануальной терапии
Рассекающий остеохондрит или расслаивающий остеохондроз - это нарушение обмена веществ в хрящевой и костной ткани прямо под хрящевой плоскостью. Поражены, как правило, участки таранной кости, наиболее подверженные физической нагрузке. Именно поэтому, рассекающий остеохондрит в стопе отмечается у спортивно-активных детей и подростков.
Для данного заболевания характерна потеря кровообращения в отдельном участке кости под суставом. На первой стадии заболевания появляется незначительная боль в стопе неопределенной локализации и устанавливается очаг остеонекроза. На второй стадии усиливается боль в стопе и появляется синовит.
На третьем этапе происходит неполное отделение некротизированного тела, что приводит к защемлению сустава и образованию так называемой суставной мыши. На последней стадии некротизированное тело отделяется полностью, а боль в стопе усиливается.
Если врач-ортопед ставит диагноз «Рассекающий остеохондроз», то, как правило, пациенту запрещается заниматься спортом долгое время. У детей остеонекроз кости проходит при соблюдении всех предписаний врача. С возрастом уменьшаются шансы пациента вылечить боль в стопе консервативно и поэтому начиная с 18-ти лет рассекающий остеохондроз лечится хирургическими методами. При отделении костных фрагментов необходима операция рассекающего остеохондроза. Аутогенная трансплантация (замена костной ткани) - путем взятия трансплантата из подвздошного гребня тазовой кости способствует полному излечению пациента.
Плоско-вальгусная деформация стоп у детей это одна з стадий развития. Однако родители воспринимают ее как деформацию в стопе и начинают активные поиски специалиста. Путем естественного развития продольный свод стопы у детей выпрямляется до 4-6 лет. Нормальному развитию в стопе, также способствуют активность и хождение босиком.
Если же при плосковальгусной установке стоп дети жалуются на боль в стопе и мышечный спазм, отдающий в голень, родителям необходимо заняться поисками квалифицированного ортопеда. Часто боль в стопе ограничивает подвижность ребенка во время ходьбы и является причиной преждевременной усталости. При наличии данных симптомов существует опасность срастания костей в стопе, которые, как правило, должны развиваться отдельно. Боль в стопе, появившаяся вследствие костных срастаний отмечается у детей с 12-ти лет. Причиной этому служит спазмированная плоская стопа (плосковальгусная деформация), не выпрямившаяся во время процесса развития стопы ребенка
Стопа человека состоит из 26-ти костей. В заднем отделе стопы и предплюсне эти кости стабильны и соединены между собой. Неправильное развитие костей, а именно их срастание во время роста стопы могут привести к серьёзным осложнениям. Согласно статистике, примерно у 1% детей наблюдаются такие тарзальные коалиции.
В силу своего опыта специалисты Геленк Клиники во Фрайбурге отмечают регулярность следующих срастаний:
Мышечный спазм является одним из самых распространненых проявлений тарзальной коалиции. Для быстрого устранения проблемы, необходимо выполнять рекомндации лечащего врача.
Диагностика тарзальных коалиций основана на клинических обследованиях и использовании различных визуализирующих методов. Рентген стопы предназначен для более точного определения степени развития патологии а цифровая объемная томография (DVT) способствует получению трехмерного изображения костей, что являтся оптимальным методом диагностики тарзальной коалиции.
Тарзальные коалиции в стопе у детей - это порок развития костей стопы, вылечить который можно хирургическими методами. Проведение операции перед переходным возрастом ребенка необходимо для восстановления нормального процесса роста в стопе.
Во время операции хирург разделяет срощенные кости в стопе. Если хирургическое вмешательство проводится уже после завершения процесса роста стопы пациента, существует большая вероятность появления артроза нижнего (талонавикулярного) голеностопного сустава, либо артроза костей предплюсны, что вызывает дополнительную боль в стопе.
Косолапость - это врожденная деформация в стопе, которая встречается у 0,1 % всех новорожденных. Ввиду специфической формы стоп, данная патология определяется сразу после рождения ребенка. Лечение косолапости проводится еще в грудном возрасте при помощи фиксирующих гипсовых бинтов.
При конской стопе происходит деформация, которая проявляется в виде стойкого подошвенного сгибания и характерной установки стопы. Довольно часто у детей наблюдается двойная деформация в стопе - косолапость и конская стопа. Как и косолапость, конская стопа обнаруживается сразу после рождения ребенка либо еще до его рождения при помощи УЗИ. Нередко конская стопа имеет неврологический характер: повреждения нервов либо икроножных мышц могут послужит возникновению данной патологии.
Физиотерапия является главным методом лечения синдрома «конской стопы» у ребенка.
Остеохондрома в голеностопном суставе - это доброкачественное разрастание хрящевой ткани в метафизе кости предплюсны, за счет которого происходит рост кости в длину в детском и юношеском возрасте. Костно-хрящевой экзостоз вызывает у детей боль на поверхности стопы. В таком случае необходимо обратиться к специалисту, который успешно проведет операцию по удалению данного разрастания в стопе.
Оперативное лечение патологии проводится в том случае, если костно-хрящевые разрастания проходят через нервы и кровеносные сосуды либо образуют защемления сустава предплюсны и боль в стопе.
Боль в плюснефаланговых суставах появляется вследствие нарушения контакта суставных поверхностей и нарушения биомеханики в стопе. Это приводит к травмам синовиальной оболочки и остеоартрозу суставного хряща, а также к подвывихам суставов.
Боль в пальцах ног возникает из-за вальгусной деформации Hallux valgus первого пальца стопы.При этом воспаляется околосуставная сумка внутреннего свода стопы. Воспаленная суставная сумка первого плюснефалангвого сустава отекает и начинет болеть при надавливании.
Боль внешнего свода стопы возникает вследствие пронации малых пальцев. В медицине существует такое понятие как варусное отклонение мизинца (деформация Тейлора) или «стопа портного» (Digitus quintus varus). Варусная деформация пятой плюсневой кости может протекать безболезненно, а иногда пациенты даже не замечают ее.
Аутоиммунные заболевания, например ревматит или такие нарушения обмена веществ, как подагра вызывают сильную боль в стопе.
После усиленной физической нагрузки, беговых тренировок или туристических походов могут образоваться маршевые (усталостные) переломы метатарзальных костей (костей плюсны), которые вызывают сильную колющую боль в стопе и в пальцах.
Защемления большеберцового нерва в области голеностопного сустава могут вызвать давящую боль в стопе и нарушения чувствительности с внешней стороны стопы (Синдром тарзального канала). Также невропатия большеберцового нерва вызывает колющую боль и онемение в стопе.
Деформация пятого плюснефалангового сустава стопа портногоможет быть причиной боли в области внешнего свода стопы.
В некоторых случаях боль с внешней стороны стопы может быть вызвана такой патологией как плосковальгусная деформация.
У спортсменов боль в стопе возникает вследствие воспаления сухожильного влагалища (Тендовагинит) .
Следующей причиной, по которой появляется боль у основания стопы является артроз сустава Лисфранка. Колющая боль в стопе во время каждого шага может привести к отечности в тыльной части стопы.
Защемление нерва в голеностопном суставе может вызвать передний синдром тарзального каналаи колющую боль в стопе.
При сильной нагрузке собственным весом либо продолжительном нахождении в положении «стоя» боль с внешней стороны стопы может появиться и без фонового заболевания.
Боль с внутренней стороны стопы является следствием деформации большого пальца (Hallux valgus). При этом кость первого пальца стопы начинает отклоняться от привычного положения и опухает вследствие воспаления околосуставной сумки (Бурсит).
После продолжительной ходьбы или туристических походов также возникает боль в стопе, а именно с ее внутренней стороны. При недостаточной регенерации может воспалиться (длинный разгибатель большого пальца) проходящий по внутренней части стопы.
Такие деформации как плосковальгусная стопа также вызывают боль с внутренней стороны стопы. При перекатывании подошвы вдоль внутреннего края стопы голеностопный сустав воспаляется, и пациенты начинают чувствовать боль в стопе.
Боль в пятке имеет несколько причин.
Например, боль в пятке и в стопе. после травмы, аварии или падения с высоты может быть связана с переломом пяточной кости.
Заболевания сухожилий вызывают колющую боль в пяточной кости (пяточная шпора) под подошвой, что приводит к ощутимому дискомфорту в стопе. При нижней пяточной шпоре затронуто основание подошвенного сухожилия пяточной кости, а при верхней пяточной шпоре - основание ахиллова сухожилия. .
Колюща боль в пятке и в стопе сверху может указывать и на различные патологии ахиллова сухожилия..
При костных разрастаниях в области пяточного бугра, приводящих к воспалениям мягких тканей в пятке и болевому синдрому в стопе, ставится диагноз «Болезнь Хаглунда». Данная проблема усугубляется при воспалении околосуставной сумки (бурсит) перед ахилловым сухожилием или за ним.
Боль в стопе в начале движения, которая появляется утром после сна или после длительного нахождения стопы в состоянии покоя, имеет точные причины. Боль в стопе и в других суставах в начале движения - это один из признаков артроза, который поражает голеностопные и таранно-предплюсневые суставы. После разминки сустава боль в стопе проходит, однако после некоторого времени безболевой ходьбы боль в стопе появляется снова. Чаще всего встречается артроз верхнего голеностопного сустава.
Артроз нижнего голеностопного сустава (пяточно-таранный сустав) вызывает боль в стопе при передвижении по неровной поверхности.
Боль голеностопного сустава в начале движения может спровоцировать (артроз сустава Лисфранка).
Боль в переднем отделе стопы в начале движения вызывает артроза первого плюснефалангового сустава. (Hallux rigidus).
Кроме того, боль в стопе в начале движения может быть связана с различными воспалительными процессами. При воспалениях в области крепления связок и сухожилий к костям (энтезопатия) и воспалениях сухожильного влагалища (тендовагинит) в начале тренировки и после состояния покоя появляется колющая боль в стопе, которая сразу исчезает после разминки. Врачи не рекомендуют терпеть такую боль в стопе. Если человек чувствует вышеописанную боль в стопе, то ему необходимо пройти обследование и заняться лечением.
Боль в стопе утром после снc встречается при таком заболевании как ахиллодиния..
Также это касается и боли при нижней пяточной шпоре (Плантарный фасциит), котрая после нескольк шагов проходит.
Очень часто при болях в стопе человек подворачивает ногу во внутрь, вследствие чего увеличивается объем нагрузки на сухожилия пяточной кости (ахиллово и пяточное сухожилия) и образуется пяточная шпора. В результата появляется боль в стопе при каждом шаге.
Артроз нижнего голеностопного сустава причиняет колющую боль в области между голеностопным суставом и пяткой при перекате стопы с носка на пятку. Сустав, который находится между таранной и пяточной костью отвечает за передвижение стопы по неровной поверхности.
Если пациент ощущает боль в пальцах при перекате стопы, то поражен первый плюснефаланговый сустав, на который приходится основная часть нагрузки. После длительных тренировок могут воспалиться и околосуставные сумки между плюсневыми костями и флангами пальцев ног. В таком случае специалисты по лечению стопы рассматривают такую патологию как интерметатарзальный бурсит. При перекате стопы с пятки на носок и наоборот, в воспаленных участках стопы чувствуется давящая боль.
В данном случае речь идет о разрыве пяточного сухожилия. Болевой очаг находится на переднем крае подошвенной фасции.
Такие заболевания как подагра, диабет и ревматизм вызывают боль и дискомфорт в стопе.
Защемление латерального и медиального подошвенного нерва приводит к болезненным ощущениям в пальцах (Неврома Мортона). Пациенты, страдающие этим заболеванием чувствуют, что как будто наступают на горошину или гальку при ходьбе. Чаще всего пациенты рассказывают о наличии инородного тела в стопе, а про боль забывают.
Боль в стопе ночью сопровождается зудом, жжением и потерей чувствительности, а также защемлением других нервов - например большеберцового. В этом случае специалисты рассматривают такое заболевание как СТК или невралгическая боль заднего большеберцового нерва в стопе.
Здравствуйте. Меня зовут Алексеев Михаил Иванович, я врач-травматолог ортопед, и в клинике я занимаюсь лечением проблем хирургии стопы. Сегодня я хотел бы с вами поговорить о хронической боли в переднем отделе стопы, или, как это называется, метатарзалгии. Что это такое? Очень часто беспокоит пациентов боль в переднем отделе стопы. С чем она может быть связана? Боль в переднем отеле стопы может возникать при разных ситуациях. Это проявление поперечного плоскостопия. Что это такое? Чтобы вам было понятно, я обращусь к муляжу. Вот это у нас стопа. Муляж выполнен уже не совсем здоровой стопы, это стопа больная, деформированная. Но чтобы было всем понятно, у нас у стопы имеется 3 свода. Это продольный свод, если мы посмотрим все сбоку – это продольное плоскостопие. Это латеральный свод стопы, который у нас вот здесь. И то, о чем я говорил – поперечное плоскостопие – это продольный свод. То есть, если посмотреть на стопу отсюда, мы будем иметь вот такую арочку. То есть, это поперечный свод, который позволяет нам плавно передвигаться, и вся нагрузка при этом ложится на 1 и 5 плюсневую кость. А 2,3 и 4 в процессе опоры не нагружаются.
При патологии у нас ситуация меняется, стопа приобретает другую форму. Это обратная арка, и у нас вместо арки, направленной к тылу, идет арка, направленная в эту сторону. И поэтому мы вынуждены ходить на малых плюсневых костях. Из-за этого возникает хроническая перегрузка и хроническая боль. Хроническая боль в переднем отделе стопы может появляться в результате развития патологии нервов, так называемая формирующаяся невринома. На стопе невринома Мортана – может быть вы слышали, очень много сейчас о ней говорят, пишут – это также связано с хронической перегрузкой. В результате хронической перегрузки у нас в межплюсневых промежутках, это между вторым и третьим пальцем, то есть, в плюсневой области, из-за хронической перегрузки возникает перестройка подошвенного нерва, общего пальцевого. Он утолщается, в связи с этим рубцовая ткань его сдавливает, и возникает постоянная боль. Боль усиливается при ходьбе в узкой обуви, боль усиливается при вождении автомобиля. Вот при невриноме Мортона боль совершенно имеет характерную направленность. Пациентов прежде всего беспокоит боль жгучего характера, простреливающая в пальцы.
Боль настолько интенсивна, что они вынуждены снимать обувь и стоять, разминая стопы, без обуви. Или придя домой, использовать лед или холодную ванну для того, чтобы убрать боль. Боли в переднем отделе стопы могут быть также и при патологии пояснично-крестцового отдела позвоночника. Поэтому самостоятельно поставить себе диагноз зачастую становится сложно. Даже обратясь к врачу общей практики бывает очень сложно поставить правильный диагноз, и, соответственно, выбрать правильный метод лечения. Поэтому при возникновении боли в переднем отделе стопы конечно, лучше обратиться к специалисту по хирургии стопы.
В результате обследования что мы можем выявить и что мы применяем? Во-первых, при осмотре мы ставим: есть плоскостопие поперечное, нет поперечного плоскостопия, есть зоны патологических перегрузок, нет зон патологических перегрузок, и соответственно, можем направить на дополнительные методы обследования. Это, прежде всего, рентгенография в стандартных укладках и это ультразвуковое исследование мягких тканей стопы, что позволяет нам выявить какие-то патологические образования, невриномы, сухожильный ганглий и соответственно, выбрать правильный метод лечения.
Какие методы лечения мы применяем в различных ситуациях? Вкратце я расскажу о коррекции поперечного плоскостопия. Мы применяем, прежде всего, хирургические вмешательства, направленные на то, чтобы убрать из зоны перегрузки вот эти плюсневые кости. Это подвергается остеотомии в специальных вариантах, кости поднимаются кверху, это все срастается очень быстро и хроническая боль уходит. Невринома Мортона, о которой я говорил выше, ее можно лечить и консервативно и оперативно. В нашей клинике уже разработаны показания для оперативного вмешательства на основании результатов ультразвукового исследования. Если она достигает определенных размеров, мы ее просто удаляем. Операция занимает у нас не более 10 минут. Доступ минимальный до 2 см, под внутривенным наркозом удаляется невринома, и через 2-3 часа пациент самостоятельно может спокойно на своих ногах уйти домой. Через 2 недели, как правило, мы снимаем швы, и восстановительный период на этом заканчивается. Если невринома не достигла размеров определенных, которые нам дает ультразвуковое исследование, мы применяем консервативные методы лечения, включающие в себя подбор индивидуальных стелек, мы направляем их к специалистам, которые этим занимаются, можем выполнять лечебные блокады. То есть, 1-2 блокады могут снять все ваши проблемы, которые беспокоили в течение многих и многих месяцев. Поэтому хирургическое вмешательство мы применяем только по строгим показаниям.
Очень часто мы можем обойтись и просто такими методами, как подбор индивидуальной обуви, индивидуальных стелек, что приводит к уменьшению болевого синдрома или к полному его выздоровлению. Если не обращаться вовремя к специалисту, то мы с вами можем получить грозное осложнение поперечного плоскостопия как повреждение подошвенной пластины, развитие видимых деформаций. Деформации пальцев стопы. Многие видели или слышали, когда встречаются пациенты вот с такими искривлениями, так называемый молоткообразный палец, деформация стопы. Это следствие поперечного плоскостопия, вовремя недиагностированного и соответственно, вовремя не леченного. Поэтому еще раз хочу напомнить, что при любой боли в переднем отделе стопы, возникающей на фоне полного здоровья, или возникающей после перегрузки, лучше обратиться к специалисту. Вы потратите 30-40 минут своего времени, но зато будет возможность вовремя и правильно подобрать лечение.
Весь этот сложный комплекс призван:
В прямом смысле слова, ни один шаг нельзя сделать без опоры на ступни. Эволюция создала совершенную форму этой части тела, но очень многокомпонентную. Если где-то происходит сбой – человек сразу же теряет значительное количество функций, ощущает дискомфорт и боли. Причины, по которым болят ступни ног, весьма разнообразны.
Характер болевого синдрома многообразен. Болеть может:Как бы не давала знать о неполадках ступня, идти к врачу нужно обязательно, ведь многие недуги способны усугубляться и еще больше портить здоровье пациента. Не исключена инвалидизация. Зачастую, кроме болезненности, наблюдается жжение, судороги, зуд, отеки, покалывания, высыпания, деформации, слабость. Все это – показатели целого ряда заболеваний, которые могут атаковать ступни.
Чтобы определить, что за недуг отрицательно влияет на жизнь человека, необходимо посетить терапевта, невропатолога, ортопеда, травматолога, которые поставят точный диагноз по результатам различных тестов. Как правило, боль – проявление определенной патологии. Поэтому не избавившись от нее, невозможно излечить ступню. Это делает диагностические мероприятия незаменимыми, а самолечение – вредным.
Специалисты рассматривают множество причин, способных вызвать болевой синдром. Например, если стопа болит ноюще, то это может быть из-за перенапряжения и перенесенной сильной нагрузки, возможно, в связи с ношением тесной обуви на каблуке. Здесь помогут ванночки, массажи, смена обуви на более удобную, уменьшение нагрузки на ноги.
Намного более серьезную опасность представляют травмы, инфекционные, системные и воспалительные заболевания, разнообразные деформации. Например, при плоскостопии свод стопы исчезает, вместо природной арки человек получает практически гладкую стопу. Это приводит к изменению расположения внутренних косточек, сдавливанию нервов и сосудов.
Еще одно заболевание деформирующего типа – так называемая диабетическая стопа. Диагностируется у пациентов с запущенным диабетом 1 типа. Из-за нарушения кровотока опухает нога в районе стопы, человек хромает, на коже появляются трофические язвы. Необходимо срочно снижать уровень сахара и в дальнейшем тщательно за ним наблюдать.
Деформирующий артроз – также причина болей в стопе. При этом заболевании пальцы теряют свою природную форму, становятся похожи на крючки, двигаются плохо. Человек испытывает значительные проблемы с хождением. Одним сочленением не обходится, сразу выходит из строя несколько суставов.
Часто причиной болей в голеностопном сочленении и самой стопе являются недуги воспалительного характера.
Диагноз "бурсит" ставят после рентгенографического исследования. Заболевание представляет собой воспаление суставных сумок, которые по-научному называются бурсами. Лечить следует при помощи антивоспалительных препаратов, хондропротекторов, а в сложных случаях – даже оперативным путем.
Подошвенный фасциит – болезнь, при которой ступня опухает и сильно болит. От пятки к пальцам стопы проходит фасция – полоска из соединительной ткани. Во время движения она помогает амортизации. Если сильно нагружать стопу, то фасция воспаляется. Болит подъем и нога сбоку. Выразительно болевой синдром проявляется утром. Известны случаи, когда фасция теряет эластичность и окостеневает, образуя пяточную шпору. Она впивается в мягкие ткани и делает хождение, в прямом смысле слова, «по мукам». Те, кто испытал на себе это состояние, характеризуют его, как наступание на гвозди.
Если немеют ступни ног, то причина может оказаться в облитерирующием эндартериите. Хотя даже глубоко вросший стержневой мозоль или натоптыш, передавливающие сосуды и нервы, также могут вызывать онемение. В случае с эндартеритом причина возникновения – нарушения кровообращения. Вызывается курением, страдают чаще мужчины от 30 лет. Помимо болевого синдрома и онемения, человек становится крайне чувствителен к переохлаждению, чувствует слабость, хромает. Если не лечиться – может даже развиться гангрена.
Варикозная болезнь также способна вызывать боль в стопах. Пока заболевание не сильно повлияло на состояние вен, помогают венотоники в виде кремов и капсул; эластичные чулки и бинты не дают ногам опухнуть. Если же недуг находится в тяжелой стадии – показано хирургическое вмешательство.
Ответом на вопрос – болят ступни ног: что делать? Можно считать тот, который предписывает лечить основное заболевание. Все остальные подходы дадут только временный эффект.
Такие общие заболевания организма, как:
также проявляются болевым синдромом, который вполне способен локализоваться в ступнях.
Медицинская статистика свидетельствует, что нечасто, однако в наших широтах встречаются редкие патологии, при которых также люди задаются вопросом относительно того, что опухла стопа ноги и болит, или онемела и покалывает, жжет и режет, и чем и каким образом необходимо лечить эти состояния. К перечню этих недугов относят:
В связи со значительным разнообразием болезней, приводящих к болезненности стоп, правильная диагностика не просто важна, а может уберечь человека от инвалидности.рекомендуется
Сначала пациент попадает на прием к специалисту, затем проходит рентген или томографию. При этом определяют, в каком состоянии находятся суставы, мышцы, связки, какое заболевание привело к появлению настораживающих симптомов. Даже отличный специалист без диагностики и тестов не скажет точно, почему болят ступни ног, что точно нужно делать и как их лечить.
Когда диагноз ясен, прописывается схема лечения. Например, устраняются травмирующие факторы, излечиваются инфекции, приводятся в порядок суставы и сосуды. Понятно, что каждое заболевание лечат симптоматически. Нетрадиционные средства, как правило, бессильны. Они хорошо помогают при переутомлении, но малоэффективны при более серьезных причинах болей.
Чтобы ноги не тревожили, нужно регулярно проходить осмотры у специалистов и выявлять болезни на начальных стадиях.
Следующее заболевание – это флеботромбоз, при котором тромбы появляются в глубоких
венах. Сгусток крови фиксируется на сосудистой стенке вены и со временем просто перекрывает кровоток (частично или полностью). Именно по глубоким венам происходит основной отток крови от нижней конечности, поэтому, кроме боли, появляется отечность всей ноги (голени и бедра). Также возможны такие признаки:
Если проявляются подобные симптомы, нужно незамедлительно обращаться к врачу, чтобы избежать осложнений.
Облитерирующий атеросклероз – заболевание, которое относится к артериям. По артериям кровь движется от сердца и снабжает нижние конечности. Когда появляются бляшки в сосудах, появляются характерные проявления болезни. Одним из симптомов является боль в икроножных мышцах, которая возникает при прохождении пациентом определенного расстояния. Человеку приходится останавливаться для того, чтобы мышцы восстановились и наполнились кровью. Только после отдыха человек может продолжить свой путь. Это происходит потому, что бляшка находится в просвете артерии и не дает крови поступать к мышцам.
Самой частой причиной болевого синдрома в нижних конечностях является остеохондроз или грыжа пояснично-крестцового отдела позвоночника. Когда у пациента появляется грыжа или остеохондроз, ощущаются боли стреляющего или распирающего типа. Они идут от пояснично-крестцового отдела, проходят через ягодицу и по задней поверхности бедра спускаются вниз, переходя на всю нижнюю конечность.
Болевые ощущения могут быть именно стреляющего характера. При этом ощущается очень выраженная сильная боль, которая усиливается в ночное время. Также она может сопровождаться судорогами, сведениями и онемением в нижних конечностях.
При частых болях в ногах рекомендуется обратиться к доктору и не заниматься самолечением. Специалист проведет диагностику, изучит симптоматику и определит, в чем именно причина таких болей. Профессиональное обследование поможет назначить правильное лечение во избежание осложнений.
Она представляет собой сложную анатомическую структуру, состоящую из 26 костей, которые образуют два пересечения свода. Продольный формируется по длине ступни, а поперечные – по ширине.
Кости в первую очередь взаимосвязаны друг с другом фиброзной тканью – связками. Мышцы вместе с жестким апоневрозом (подошвенной фасцией) обеспечивают стабильность среднего отдела. Ступня имеет глубокую и поверхностную группу мускулов, которые начинаются в нижней трети голени и прикрепляются на различных уровнях к костям. Внутри также есть жировые отложения для поглощения энергии удара, которая приходится на ногу в процессе ходьбы, бега и прыжков.
Боль в стопе под большим пальцем и в других местах при ходьбе указывает на то, что-то не так с любой из взаимодействующих внутренних структур. Когда и при каких обстоятельствах она появляется, а так же ее локализация – это ключи к определению того, что является причиной её возникновения. Когда болит ступня возле пальцев и в других областях, организм реагирует на изменения, и он переходит в «аварийный режим», с тем чтобы уменьшить эти ощущения. Биомеханические изменения или болезнь могут помешать нормальному движению и вызвать дальнейшее повреждение.
Травмирование в результате внешнего воздействия
Частая причина – неправильное положение ноги, которое приводит к нарушению действия векторных сил приходящихся на нее. Ношение обуви, имеющей слишком жесткое основание, или высоких каблуков, ботинок с сильной шнуровкой также может вызвать гематомы на области давления, из-за чего нередко болит подушечка под большим пальцем ноги и в других местах.
Растяжения связок, мышц и переломы
Обычно возникают внезапно. Они вызывают напряжения в мускулах ступни. Растяжение голеностопного сустава происходит, когда связки, которые удерживают кости между собой, перегружены и их волокна перерастянуты. Слабость связочного аппарата в сочленениях приводит к тому, что болит подушечка на стопе под большим пальцем при ходьбе.
Чрезмерная нагрузка, ушиб или разрыв мускулов
Они возникают, например, при ударе об острый предмет. Приводят к перегрузке мышечного каркаса и фасции ступни. При этом при ходьбе болит стопа в области большого пальца и других местах. Могут диагностироваться различные болезни. Ахиллотендинит – травма сухожилия, которое крепится к пяточной кости по задней части пятки. Метатарзалгия — это боль возникающая под головками 2-3-4-х плюсневых костей.
Повреждение, вызванное давлением или в результате резкого разворота ступни Может привести к стрессовым повреждениям костей и суставов. Тупые травмы, возникающие в результате давления, например, когда кто-то наступил на ногу, приводят к повреждениям мышц и связок. При этом болит подошва ноги около пальцев и в других областях.
Прямая травма в результате удара ногой может вызвать возникновению синяков, разрывам кожи, или даже переломам костей.
Метатарзалгия — это боль возникающая под головками 2-3-4-х плюсневых костей. Травма ногтя может привести к накоплению гематомы под ногтями и временной или постоянной потере ногтя. Повторные травмы костей, мышц, связок и может привести к росту костно-хрящевой ткани, именуемые как шпоры или экзостозы.
Открытая или закрытая травма в результате удара ногой
Может вызвать разрывы кожи, возникновение синяков, отеков или даже переломы костей. Травмирование ногтя приводит к накоплению гематомы под ногтями и временной или постоянной потере ногтевой пластины. Повторные травмы костей, мышц, связок ведут к росту костно-хрящевой ткани, которую называют экзостозой – шпорой на подушечке стопы.
Микротравма из-за перенапряжения
Может быть вызвана при работе на неровных, слишком жестких или мягких поверхностях. Постоянные перенапряжения приводят к стрессовым переломам, тендинитам, фасциту, острому и хроническому остеоартриту. Травма подошвенной фасции также является нередкой причиной возникновения болей. Основание её крепится к пяточной кости и распространяется дистально по всей подошвенной поверхности, соединяясь с головками плюсневых костей, обеспечивая поддержку свода. Когда подошвенная фасция повреждена возникает воспалительная реакция, которая может стать источником боли в подушечке стопы при ходьбе.
Деформация ступни
Своды позволяют равномерно распределить нагрузку веса тела, когда мы стоим. Деформированные, слишком высокие или низкие (плоскостопие), они способны вызывать болезненные ощущения и напряжение в ногах.
Частый источник возникновения боли в ступне возле большого пальца – вросший ноготь. Он становится причиной раздражения, а иногда вызывает инфекцию.
Диабет, болезнь Хансена и подагра являются распространенными недугами, которые влияют на нижние конечности. Болезни нервов ног могут вызвать онемение и ощущение жжения, это называют периферической нейропатией.
Боль в икрах ног явление распространённое. Нередко она возникает вследствие длительных физических нагрузок на нижние конечности и не сигнализирует о патологиях. Однако ответ на вопрос «Почему болят икры ног?» не всегда однозначен, поскольку причины могут крыться в весьма серьёзных заболеваниях. Это касается тех случаев, когда резкая боль и судороги повторяются регулярно или тянущая боль в ноге в икре, не проходит долгое время.
Если Вы столкнулись с подобной проблемой, мы рекомендуем обратится в Клинику боли ЦЭЛТ! Это подразделение, которое специализируется на диагностике и лечении болевых синдромов различных локаций. Высокий профессиональный уровень наших специалистов, их большой опыт работы, наряду с современным медицинским оборудованием и методами лечения, позволяет им возвращать наших пациентов к полноценной жизни, исключая из неё боль.
Причины боли в икрах ног могут крыться в переутомлении мышц, но нередко такое клиническое проявление может сигнализировать о патологиях артериальных сосудов, вен, тканей, окружающих мышц и позвоночника. Если у вас постоянно болит икра левой или правой ноги, или регулярно возникают судороги в ногах, нужно обращаться за врачебной помощью, поскольку последствия могут быть непредсказуемыми.
Болевой симптом при заболеваниях вен является ценным сигналом, поскольку именно благодаря ему можно выявить серьёзные патологии, требующие немедленного обращения за врачебной помощью:
Подробнее о тромбозе вен
Заболевания артерий являются причиной недостаточно хорошего снабжения тканей кислородом и питательными веществами, что приводит к их разрушению. Боли в данном случае вызваны ишемией (недостатком поступления крови) и при разных заболеваниях носят разный характер:
Поражения мышечной ткани разной этиологии также могут быть причиной боли в икрах ног:
Подробнее о миозите
Одним из симптомов невритов и полиневритов является сильная тянущая боль, которая возникает приступами и может распространяться по ходу поражённого нерва. Такое проявление может быть вызвано компрессией нервных корешков. Нередко, его спутниками являются:
Боль в икрах ног может возникать вследствие поражения соседних тканей:
Отражённая боль в икрах нижних конечностей является одним из симптомов остеохондроза поясничного отдела позвоночника.
Руководитель клиники лечения боли ЦЭЛТ, Врач анестезиолог-реаниматолог, специалист по лечению хронических болевых синдромов, врач первой категории
Стаж 13 лет
Записаться на приемОсобое внимание в Клинике боли ЦЭЛТ уделяют проведению диагностических исследований, позволяющих точно установить причину появления боли в икрах. Помимо осмотра у врача и сбора анамнеза могут применяться следующие диагностические методы:
Лечение боли в икроножных мышцах в нашей Клинике боли нередко начинается с устранения болезненных симптомов, если они ярко выражены. Системная терапия предусматривает приём таблеток или внутривенные инъекции по индивидуально разработанной схеме. В процессе задействованы современные препараты, которые затормаживают передачу болевых ощущений по нервам или блокируют их восприятие в ЦНС.
Помимо этого, все усилия наших специалистов направлены на устранение причины, вследствие которой она возникла. Методика лечения разрабатывается после того, как проведены все диагностические исследования и правильно поставлен диагноз. Она учитывает индивидуальные особенности организма пациента и первопричину заболевания.
Так, острые сосудистые патологии нередко требуют срочного хирургического вмешательства; при хронических формах проводится консервативное лечение в стационаре. Если оно не принесло желаемых результатов, может проводиться хирургическая коррекция сосудистого дефекта.
Оперативное вмешательство также показано при заболеваниях позвоночника: новообразования, выпадение дисков с тяжёлыми нарушениями неврологического характера.
Проходите лечение в Клинике боли ЦЭЛТ и возвращайтесь к привычному для вас образу жизни!90 000 возможных причин. Как избавиться от боли в ногах?
Боль в стопе может иметь множество причин, начиная от травм и заканчивая серьезными системными заболеваниями. Это может сильно затруднить повседневную жизнь, поэтому стоит не откладывать визит к специалисту, который поставит диагноз и даст профессиональные рекомендации, как действовать дальше.
Ноги — это часть тела, которая подвергается чрезвычайному стрессу. Они позволяют нам двигаться и поддерживать свой вес – при такой нагрузке легко нарушаются функции костно-мышечно-суставных структур и связанные с этим боли.
Стопа состоит из нескольких областей, таких как плюсна, пальцы, предплюсна и пятка. Мы можем различать его тыльную, подошвенную, латеральную и медиальную поверхности. Чаще всего боль возникает в одном конкретном месте (например, боль в тыльной поверхности плюсны). Однако бывают случаи, когда боль носит разлитой характер и трудно определить больное место – это иногда называют «странной болью в стопе».
Боль в ногах может иметь множество причин.Наиболее распространены механические травмы, например, ушибы, растяжения или перегрузки. В такой ситуации мы часто чувствуем дискомфорт в определенном месте, например, боль в правой ноге или боль в левой ноге, боль в боковой лодыжке или поврежденном пальце ноги. Второй распространенной причиной являются дисфункции в системе сухожилий, в том числе Ахиллотендинит, мозоли, т.н. палец ноги бегуна, молоткообразный палец ноги или плоскостопие. Еще одним фактором риска являются кожные инфекции, связанные со микозом стопы, инфекциями между пальцами ног или вросшими ногтями.
Ниже приведены наиболее распространенные причины боли в определенных частях стопы.
В некоторых случаях боль в стопе может быть связана с системным заболеванием. При заболеваниях, характеризующихся, в том числе, этот тип боли включает периферические невропатии, при которых возникает ощущение боли, жжения или покалывания. Этой проблеме чаще подвержены люди с сопутствующими заболеваниями, группы риска авитаминоза, некоторые онкологические больные и больные хроническими воспалительными заболеваниями.Боль в ногах может быть связана с ишиасом или подагрой, что приводит к рецидивирующему артриту стоп.
Лечение должно основываться на причине болей в ногах. Стоит пойти к врачу и изложить ему проблему как можно более конкретно – сообщаем, что ощущаем боль в плюсне сверху или боль в стопе сбоку. Подробная инструкция поможет поставить точный диагноз. Когда боль в стопе является следствием системного заболевания, необходимо обратиться за помощью к специалисту, т.е.ревматолог или невролог.
При травмах и перегрузках применяют холодные компрессы, а также противовоспалительные мази или гели. Мы также можем обратиться к пероральным нестероидным противовоспалительным препаратам. Если проблема связана с деформацией стопы или наличием мозолей и натоптышей, стоит обратиться к специализированным вкладышам для обуви и отшелушивающим средствам, которые помогут в борьбе с чрезмерным кератозом эпидермиса. При микозах будет необходимо систематическое лечение соответствующими препаратами.
Обратитесь в аптеку: Маникюр и педикюр, косметика и средства по уходу
Во время беременности организм женщины подвергается исключительному напряжению. Повышенная масса тела оказывает большее давление на стопы, вызывая боль, особенно в последнем триместре. Кроме того, гормональные изменения приводят к расслаблению связок стопы и могут способствовать формированию плоскостопия. Измененная осанка и характерные для беременности отеки ног также не помогают.К счастью, эти проблемы проходят сами по себе после родов. Однако стоит позаботиться о комфорте, надевая соответствующую обувь, используя ортопедические стельки, часто отдыхая или поддерживая правильную осанку.
Правильный уход за ногами позволяет защитить их от болезней, вызывающих боль. Важным вопросом является профилактика микоза стоп и регулярное отшелушивание эпидермиса, позволяющее свести к минимуму риск образования натоптышей или мозолей.Не забудьте надеть удобную и красивую обувь и обеспечить ногам приток свежего воздуха. Избегайте ходить в обуви на высоком или плоском каблуке и используйте упражнения для растяжки и расслабления мышц стоп.
Боль в стопе – это всегда тревожный и важный сигнал, посылаемый нашим телом. Стоит прислушиваться к его потребностям и следить за тем, чтобы стопы не были перегружены — благодаря этому мы предотвратим серьезные осложнения, мешающие повседневному функционированию.
См. также
.Больная нога кажется тривиальной и ничем не примечательной проблемой, но когда она кого-то касается - человек сразу выводится из нормального функционирования. Почему вы должны ценить эти работающие двойные части тела?
Прежде всего, особого упоминания заслуживает обширный фрагмент, снятый стопой на изображении головного мозга.На первый план выходят рука и лицо, которые отличаются не только исключительной сложностью в плане подвижности и точности, но и ежедневно принимают и передают миллионы раздражителей.
Мозг избавляется от ненужной информации на постоянной основе, а так как большая часть его занята информацией, которой управляет нога - это должно быть что-то экстраординарное. И это действительно так! Он играет опорную, статическую, динамическую и сенсорную роль, а также является важным элементом правильного функционирования всей нижней конечности.С другой стороны, он подвергается многочисленным повреждениям, травмам и дегенерациям.
Еще раз - не стоит недооценивать функции, которые выполняют наши ноги. Получается, что после сбора интервью всех людей, у которых когда-либо была проблема болей в ногах, по разным причинам собирается немалая сумма.
Дегенерации, дегенерации, повреждения, травмы, растяжения, перегрузки, разрывы, надрывы, а также причины, совершенно не связанные с опорно-двигательным аппаратом - ожирение, подагра, сахарный диабет, сердечно-сосудистая недостаточность и многие другие.Все это приводит к значительному затруднению повседневного функционирования и способствует возникновению беспокоящих болей. Чтобы не было слишком легко, нога может болеть по-разному и в разных местах.
Так как же нам дифференцировать симптомы, определить их подходящую и адекватную этиологию и провести эффективное лечение? С этой целью мы представляем наиболее распространенные состояния, приводящие к определенным видам боли, и объясняем, чем они могут быть вызваны и что они означают.
Записаться на прием для лечения боли в ногах:
Тел.: 503-733-127
Работаем с понедельника по пятницу с 7:00 до 20:00
 Команда специалистов KORE по физиотерапии.
Команда специалистов KORE по физиотерапии. ОТЗЫВОВ О НАС:
Статическое плоскостопие
И у детей, и у взрослых может наблюдаться опускание продольного свода стопы, что увеличивает поверхность контакта стопы с землей, создавая впечатление «плоскостопия».У детей состояние довольно несложное, и улучшения можно легко достичь с помощью регулярных упражнений и использования соответствующих стелек.
Симптомы
У детей раннего возраста боль обычно незначительна или отсутствует, но взрослые могут испытывать острую боль. Диапазон движений также ограничен, и вы даже можете ощущать значительные трудности в повседневном функционировании. Боль локализуется в подошвенно-медиальной области плюсны и заднего отдела стопы.Для него характерно нарастание в периоды повышенной физической нагрузки (особенно если она выполняется с нагрузкой на нижние конечности).
Причины
Плоскостопием страдают примерно 15-23% взрослых. Наиболее распространенной причиной является отказ задней большеберцовой мышцы, которая является одной из мышц, составляющих икру.
Диагностика
Пальпация (осязание) – это когда врач обнаруживает болезненность тканей и любое чрезмерное напряжение в мышцах или плюсневых структурах.Также специалист может проверить объем движений в суставах стопы (в частности, тыльное сгибание в голеностопном суставе).
Также проводится специальный тест для подтверждения или исключения плоскостопия. Это известно как тест вращения тела на одной ноге . Проводится для проверки восприимчивости стопы к коррекции. Больного просят сначала встать на одну ногу, затем на другую и встать на носочки. Если во время пробы возникают трудности или специалист не наблюдает коррекцию положения пятки и продольного свода, это является признаком недостаточности задней большеберцовой мышцы.Тогда риск плоской статической стопы возрастает.
Лечение
Заключается в физиотерапевтическом лечении с целью увеличения объема движений, разгрузки стопы при ходьбе, уменьшения боли.
Поперечное плоскостопие
Чаще всего возникает в результате длительной перегрузки, что в конечном итоге приводит к уплощению переднего поперечного свода стопы.
Причины
Характеризуется тем, что поражает взрослых.Заболевание чаще всего возникает в результате генетической предрасположенности или слишком высокой капсульно-связочной слабости. Они также могут быть вызваны травмами, ношением неподходящей обуви, изменением положения стопы и большим смещением веса тела на переднюю часть стопы. Такая нагрузка и постоянное механическое давление могут вызвать появление болезненных мозолей.
Частой причиной является длительное ношение обуви на высоком каблуке или нагрузка на нижние конечности.
Лечение
Только для симптоматических целей, он основан на использовании литых вставок соответствующего профиля.Специалист также может назначить инъекцию лидокаина для облегчения болевых симптомов. Правильно подобранная лечебная физкультура позволяет увеличить объем движений и стабилизацию в суставах стопы.
Метатарзалгия Мортон
Считается, что это одна из наиболее частых причин метатарзальной боли. Он вызывается сдавлением подошвенных нервов общих пальцев (чаще III) и появляется в передней части стопы.
Вы также можете встретить терминологию компрессии межплюсневого нерва .Это заболевание обычно называют: Неврома Мортона , но это клинически неправильное название. Он связан с доброкачественным раком, и заболевание, о котором идет речь, вызвано раздражением нерва, а не его опухолью.
Причины
Причиной является длительное сдавление нервных тканей, что в итоге приводит к образованию невромы. Затем больной нерв окружается большим скоплением волокнистой соединительной ткани, что дает ряд характерных симптомов.
Симптомы
Чаще всего пациенты жалуются на жгучую, интенсивную, иррадиирующую боль в пальцах ног. Типичным явлением для метатарзалгии Мортона является усиление симптомов при стоянии, беге или ношении обуви на высоком каблуке в течение длительного времени.
Диагностика
В процессе диагностики врач назначает УЗИ или МРТ. Также следует исключить другие заболевания, вызывающие аналогичные симптомы (например, РА).
Лечение
Это сменная обувь с широкими передами.Помогут и правильные вставки. Однако, если изменения очень выражены, может потребоваться хирургическое вмешательство.
Чаще всего возникает в результате травм, переломов, ушибов или повреждений отдельных костей или всего комплекса. Стопа состоит из целых 3 костных комплексов. Они:
I - кости предплюсны (пяточная, таранная, 3 клиновидные, кубовидная и ступичная)
II - плюсневые кости (всего 5)
III - кости пальцев (14)
Тип боли и ее локализация зависят от типа повреждения кости.При переломе ладьевидной кости наиболее часто встречаются отрывные переломы (с отрывом фрагмента кости под действием больших механических сил) и многооскольчатые.
Напротив, клиновидные переломы обычно возникают в сочетании с вывихами.
Лечение
Обычно заключается в неоперабельной постановке кости в правильное положение и наложении гипсовой повязки.
Опять же, из-за сложности и количества костей, составляющих плюсневую, боль возникает не только в разных местах, но и разной интенсивности.Обычно переломы сопровождаются ушибами мягких тканей, гематомами, отеками и даже может нарушаться кровоснабжение стопы. Боль появляется на тыльной стороне стопы, мешая ей свободно двигаться.
Лечение
Нехирургические переломы назначаются для переломов без смещения. Затем больному накладывают ходячую гипсовую повязку примерно на 6-8 недель. Рекомендуется функциональное лечение, так как полная иммобилизация конечности на длительный период в конечном итоге приведет к ослаблению связок.
Если перелом обширный и со смещением, показана операция. Кости удерживаются вместе с помощью винтов, пластин или подпруг.
Резкая, постоянная боль в стопе сверху или сбоку является достаточно распространенным состоянием и состоит из микротравм, вызванных перегрузкой плюсны. Чаще всего им страдают спортсмены и люди со слишком большой массой тела по отношению к прочности костных структур, но это может случиться и с людьми, много часов работающими в положении стоя.
Наросты и аддитивные микротравмы в конечном итоге приводят к перелому без смещения. В отличие от других видов перелома, он не возникает после однократного сильного удара, а развивается в течение нескольких недель или даже месяцев. Длительная перегрузка данной кости постепенно повреждает ее, в конечном итоге нарушая непрерывность структуры.
90 061 Способствующие факторы 90 062 9000 5
Люди, которые интенсивно тренируются, имеют избыточный вес, а также курильщики, люди, злоупотребляющие алкоголем, люди с дефицитом витамина D и гормональными нарушениями предрасполагают к усталостным переломам.
Симптомы
Боль и припухлость возникают в основном в области перелома. Во время отдыха симптомы могут не проявляться, но если вы начнете свою деятельность, они обязательно дадут о себе знать. Отдых значительно облегчает боль.
Лечение
Это прекращение всех действий, которые усиливают вашу боль. Также следует обратиться в специальную ортопедическую клинику для консультации по типу и сложности повреждения и определения дальнейших действий.
В некоторых случаях используются локтевые костыли или специальная обувь, разгружающая переднюю часть стопы (так называемая: башмак большого пальца ). Будьте терпеливы, так как для заживления перелома может потребоваться до 6-8 недель.
Как избежать усталостного разрушения?
Необходимо составить соответствующий план тренировок, распределить нагрузки и не забывать восстанавливаться. Также рекомендуется избегать сигарет, алкоголя и добавок с витамином D.Людям с ожирением необходимо снижение веса.
90 220 Причины болей в стопах - собственная разработка
Подошвенный фасцит = пяточная шпора
Подошвенный фасциит может быть причиной, если боль возникает между подъемом стопы и пяткой и усиливается при ходьбе. Это распространенное заболевание, и если его не лечить, оно может привести к тому, что известно как пяточная шпора. Это костный рост, который может значительно мешать ежедневному функционированию.
Лечение
Заключается в использовании соответствующих рельефных вкладышей, применении противовоспалительных препаратов и мазей, избегании длительного стояния и выполнении упражнений для укрепления мышц длинных стоп. Ударно-волновая терапия очень эффективна. Если шпора значительно развита, рекомендуется операция по ее удалению.
Это хроническое заболевание соединительной ткани, характеризующееся воспалением симметричных суставов, а также возникновением внесуставных изменений и даже осложнений со стороны целых систем организма.
RAприводит к различным видам инвалидности, инвалидности и даже преждевременной смерти.
Причины
Это происходит потому, что иммунная система слишком сильно реагирует на собственные ткани. Женщины болеют РА чаще, при этом пик заболеваемости приходится на 4-5-е десятилетия жизни. В большинстве случаев заболевание развивается коварно в течение нескольких недель, но иногда наблюдается острое и внезапное начало, сопровождающееся сильными болями.
Симптомы
Наиболее характерными симптомами являются боль и припухлость в симметричных суставах кистей и стоп. Часто поражаются фаланговые суставы с характерными припухлостями. Таким образом, боль в пальцах ног может быть вызвана воспалением суставов и накоплением отечной жидкости.
Общим симптомом РА является утренняя скованность в суставах, которая обычно длится более 1 часа. В первую очередь поражаются суставы стопы и кисти, а на более поздних стадиях болезни поражаются более крупные суставы (например, плечевые, локтевые или тазобедренные суставы).
Боль также может появляться в голеностопном суставе, но чаще всего наблюдается при тяжелом и прогрессирующем РА. Может наблюдаться значительный отек в области сустава, а развившееся воспаление и аутоиммунные эффекты медленно приводят к повреждению связок (при этом значительно снижается стабильность голеностопного сустава).
Однако наиболее часто поражаются плюснефаланговые суставы. Характерна боль при надавливании на больное место, что вместе с утренней скованностью может иметь решающее значение в постановке диагноза.Также часто развиваются деформации пальцев стопы.
Лечение
Это неизлечимое заболевание, но используется ряд методов для улучшения качества жизни в долгосрочной перспективе и уменьшения симптомов. Самое главное – быстро контролировать воспаление, предотвращать или отсрочивать деструктивные изменения. Для этого используются так называемые: болезнь-модифицирующие препараты или биоаналоги .
Реабилитацию следует проводить на всех стадиях заболевания.Он включает в себя кинезиотерапию для увеличения мышечной силы и улучшения общей физической работоспособности, физиотерапию (включая электротерапию, лазеротерапию, термотерапию и массаж) и психологическую поддержку.
Хирургическое лечение иногда рекомендуется при сильной боли или значительном ограничении объема движений в суставах.
90 154 Подагра или подаграЭто другой тип артрита, на этот раз он вызван не иммунной реакцией, а химическим веществом, называемым уратом натрия , кристаллизующимся в суставной жидкости.
Кристаллы уратов накапливаются в тканях суставов, но отложения могут образовываться и в других тканях и даже органах.
Эпидемиология
Подагрой могут болеть как женщины, так и мужчины. У мужчин заболевание чаще всего возникает после 40 лет, а у женщин первые симптомы появляются после наступления менопаузы. В настоящее время в мире диагностируется все больше случаев.
Причины
Мочевая кислота является конечным продуктом метаболизма пуринов.Они входят в состав аминокислот, и из них строятся белки. В прошлом подагру называли болезнью богатых из-за того, что ею часто болели люди из высшего общества, имевшие доступ к калорийным блюдам (в том числе морепродуктам), богатым пуринами.
Причин подагры может быть много, но их объединяет одно – гиперурикемия , которая представляет собой повышенную концентрацию мочевой кислоты в крови. Это может быть первичное (врожденное) явление, но наиболее часто встречается приобретенная гиперурикемия.Это может быть результатом:
Гиперурикемия может быть временной (вызванной, например, перенапряжением, сердечным приступом, эпилепсией или гипотиреозом). Сама по себе гиперурикемия не вызывает симптомов подагры, она возникает только после процесса кристаллизации мочевой кислоты в синовиальной жидкости.
Симптомы
Подагра — пароксизмально-рецидивирующее заболевание. В самом начале возникает внезапная, очень сильная боль в суставе, а также его припухлость. Симптомы чаще всего касаются первого плюснефалангового сустава (т.е. большого пальца стопы, тогда заболевание называют подагрой) и появляются рано утром, после пробуждения. Во время приступа область сустава краснеет, появляется эритема, кожа натянута и блестит.
В крупных суставах также скапливается слишком много жидкости, что может мешать вам свободно двигаться.При отсутствии лечения приступ обычно длится не более 2 недель и проходит сам по себе.
Лечение
Ключевым моментом является информирование пациентов и объяснение им того, как возникает заболевание и какие факторы могут спровоцировать приступ (например, употребление алкоголя, интенсивные физические нагрузки, физическая травма или прием определенных лекарств, включая диуретики).
Вам также необходимо изменить свой образ жизни, похудев у людей с избыточным весом, избегая употребления алкоголя и придерживаясь диеты с низким содержанием пуринов и фруктозы.
При возникновении припадка его обычно лечат фармакологически: колхицином, нестероидными противовоспалительными препаратами (НПВП) или глюкокортикостероидами (ГКС).
Хроническое лечение (помимо рекомендаций по образу жизни) заключается в применении препаратов, предназначенных для снижения уровня мочевой кислоты в плазме. Это можно сделать, например, аллопуринолом или фебуксостатом.
Прогноз
Зависит прежде всего от изменений, возникших в почках и всей системе кровообращения, а также от наличия других нарушений, влияющих на время выживания.
Все зависит от причины боли. Если оно не слишком сильное и возникает после перенапряжения (например, длительного стояния, интенсивных тренировок и т. п.), могут быть полезны холодные компрессы, каштановые мази или чередование обливаний холодной и теплой водой.
Если симптомы не проходят или даже усиливаются, необходимо вести щадящий образ жизни. Вы также можете приобрести безрецептурные нестероидные противовоспалительные препараты.
При появлении боли после травмы или удара необходимо проконсультироваться с врачом, но если она возникает при ходьбе, стоит подумать о смене обуви или использовании стелек правильной формы.
Стопы - междисциплинарная тема, ими занимаются такие специалисты как:
Физиотерапевт-ортопед
Хирург-ортопед
Подология
Косметолог
Техник-ортопед-протезист
Записаться на прием для лечения боли в ногах:
Тел.: 503-733-127
Работаем с понедельника по пятницу с 7:00 до 20:00
 Команда специалистов KORE по физиотерапии.
Команда специалистов KORE по физиотерапии.ОТЗЫВОВ О НАС:

физиотерапевт-ортопед, спортивный физиотерапевт
Физиотерапевт-ортопед

Дагмара Порада - Медицинский редактор
Он изучает медицину в Силезском медицинском университете в Катовицах. Копирайтер с 6-летним стажем и световым пером. Автор многих статей, описаний и блогов компании.Любитель собак и хорошая книга.
MARCIN WYTRĄŻEK 1, MAŁGORZATA CHOCHOWSKA 1, 2
1 Лаборатория мануальной терапии и массажа, Университет образования и терапии в Познани
2 Кафедра социальной медицины, Медицинский университет им. Кароль Марцинковски в Познани
Боль в стопе.
Боль в стопах – значимая клиническая проблема, с которой часто сталкиваются специалисты по лечению заболеваний опорно-двигательного аппарата.Большое значение в развитии дисфункции опорно-двигательного аппарата стоп имеют внешние факторы, во многом связанные с цивилизационными изменениями.
Боль в стопах является распространенной клинической проблемой, особенно у пожилых людей, с которыми пациенты обращаются к врачу (1, 2). Они чаще встречаются у женщин, чем у мужчин (3, 4). Боль в ногах может влиять на физическую активность человека, социальную жизнь и настроение (5).
Наиболее распространенным симптомом стопы является боль на подошвенной стороне (6), часто вызванная подошвенным фасцитом. Подсчитано, что это заболевание может затронуть 11-15% людей, обращающихся к специалисту (7, 8). Подошвенный фасциит чаще всего возникает у людей в возрасте от 40 до 60 лет (7).
Однако педиатрические исследования показывают, что это состояние также встречается у детей (8,2% случаев в исследованиях с участием 1000 детей) (9).Другая важная деформация стопы, вальгусная деформация большого пальца стопы, может встречаться у 25% взрослых (10) и у 74% пожилых людей (11).
Подошвенный апоневроз представляет собой толстый слой соединительной ткани, который проходит через подошву стопы от пяточной кости до основания проксимальных фаланг каждого пальца стопы. Такое же начальное прикрепление имеют и короткие мышцы стопы (отводящие пальцы, короткие сгибатели пальцев и трапециевидные мышцы подошв).Подошвенная фасция стабилизирует продольный свод стопы.
Раздражение апоневроза может быть вызвано динамическими нагрузками (например, бег) или статическими нагрузками (например, длительная стоячая работа). Хотя обычно сообщается, что это состояние связано с воспалением, предполагалось, что эти заболевания связаны с невоспалительными дегенеративными изменениями (12).
Факторами, влияющими на его возникновение, являются также структурные изменения, избыточная масса тела, дегенеративные изменения, связанные со старением организма.Дисфункция подошвенной фасции обычно связана с чрезмерным напряжением мышц задней поверхности голени и бедра. Часто имеется также ограничение тыльного сгибания стопы и разгибания большого пальца стопы (15).
Исследования Риддла и др. (14) показывают, что риск развития подошвенного фасциита увеличивается с уменьшением диапазона движения стопы в тыльном сгибании. Боль чаще всего ощущается на внутренней стороне пятки и на внутренней стороне подошвы стопы, особенно во время первых шагов после пробуждения или после длительного отдыха.
Несколько шагов слегка растягивают апоневроз и уменьшают дискомфорт (15, 16). Боль также может ощущаться при длительном стоянии. Хендриксон и Майерс сообщают, что из-за плотной связи с надкостницей пятки длительное натяжение фасции может способствовать формированию так называемой пяточные шпоры (13, 17).
Хотя это довольно распространенная гипотеза, некоторые исследования предполагают, что патомеханизм образования шпор может быть больше связан с вертикальной нагрузкой на пяточную кость, чем с горизонтальными силами натяжения со стороны тканей (18).Затем важным фактором влияния является чрезмерная нагрузка на стопы, возникающая в результате слишком большой массы тела.
Вальгусная деформация большого пальца стопы, известная в народе как hallux (от латинского hallux valgus ), является одной из наиболее часто наблюдаемых патологий стопы, сопровождающейся деформацией первого плюснефалангового сустава. При вальгусной деформации большой палец стопы смещается латерально, а при больших деформациях большой палец может даже выступать над другим пальцем или под ним.
Некоторые исследования показывают, что даже деформации большой степени могут оставаться бессимптомными (19). Однако обычно боль, связанная с этой единицей, ощущается в области плюснефалангового сустава и часто возникает в результате воспаления утолщенной сумки на медиальной стороне сустава.
Другие симптомы, связанные с изменением биомеханики стопы, могут включать: усталость стоп, чувство скованности в стопе, ощущение жжения на подошве стопы, отек стопы, голеностопного сустава (20).
Ножницы под головкой первой плюсневой кости могут смещаться латерально, что также может вызывать сильную боль. Hallux valgus также возникает из-за ослабления мышцы, отводящей палец.
Basmajian заметил, что при исследовании ЭМГ у людей с вальгусной деформацией мышца, отводящая палец, не проявляла активности (21). Hallux valgus может сопровождаться метатарзалгией из-за нарушений биомеханики стопы (19).
Термин «метатарзалгия» относится к боли в головках второй-четвертой плюсневых костей, однако часто сопровождается деформацией первой и пятой плюсневых костей и пальцев стопы (22).
При правильной нагрузке на стопу вес тела должен быть распределен на одну треть первой плюсневой кости, а остальная часть веса должна быть распределена на остальные пальцы стопы.Слишком сильная пронация стопы может способствовать перегрузке другой плюсневой кости.
Дополнительным фактором, усугубляющим заболевание, может быть слабость мышц-сгибателей стопы (23). Одним из лечебных мероприятий является применение упражнений на укрепление сгибателей стопы и ношение обуви с широкой передней частью стопы (24).
Следует отметить, что проблема болей в стопах, являющаяся частым явлением в странах западной цивилизации, относительно редко встречается в африканских странах (1, 25, 26, 27).Возможно, проблема в том, что в странах западной цивилизации обувь фактически носят с рождения.
Часто детям дают первую обувь еще до того, как они могут ходить без посторонней помощи. Между тем влияние ношения обуви на последующее состояние и биомеханическое функционирование стопы, по-видимому, является наибольшим у детей, когда речь идет о динамическом развитии и формировании стопы.
Еще в 1905 году Хоффман заметил, что даже несколько недель ношения детьми обуви влияют на форму стопы, в частности на положение большого пальца ноги (28).
Кроме того, другие исследования показывают, что в популяции, где обувь не носят, процент травм и заболеваний стопы ниже (29). Анализ, проведенный Уэллсом в начале 1900-х годов, показал, что ступни людей на юге Африки (в основном без обуви) шире и имеют более низкий медиальный свод, чем ступни европейцев.
Сим-Фук и Ходжсон также отметили в 1950-х годах, что китайцы, не носящие обувь, имеют более широкую переднюю часть стопы (28).Аналогичные наблюдения (нижний медиальный свод стопы и более широкий передний отдел стопы) были сделаны D'Août и др. (28) у босых жителей южной Индии.
Другое исследование показало, что в Конго у детей, которые не носили обувь, сотни случаев плоскостопия (30). Аналогичные результаты были получены в Индии Рао и Джозефом (31), которые наблюдали более частое появление плоскостопия у детей, носящих обувь.
Приведенное исследование заставляет нас задуматься о том, подходит ли популяция выходцев из высокоразвитых стран для установления так называемогостандарты исследования функции стопы (28).
Многие распространенные боли в стопах связаны с ношением неправильной обуви (32,33,34). К сожалению, большинство людей покупают обувь не потому, что заботятся о своем здоровье, а из-за моды и внешнего вида (34, 35).
Некоторые люди носят слишком маленькую обувь, что может вызвать боль в стопе (36, 37). Исследования показывают, что более 80% здоровых людей носят неподходящую обувь, часто слишком маленькую для размера стопы.В исследовании Фрея (32) большинство из 365 женщин носили слишком тесную обувь, несмотря на боль, которую они чувствовали!
В частности, у пожилых людей существует сильная корреляция между появлением болей в стопах и неподходящей обувью (37).
Еще одна проблема, которая до сих пор актуальна, хотя и обсуждается годами, — это ношение обуви на каблуках. Он способствует не только возникновению недомоганий внутри стоп, но и нарушений во всем опорно-двигательном аппарате, вызывая, например, боли в коленных суставах или позвоночнике.
Ношение обуви на высоких каблуках может способствовать развитию остеоартрита коленного сустава (38,39). Различные исследования подтверждают негативное влияние ношения обуви на высоких каблуках на равновесие, осанку и походку (40, 41, 42).
Кронин и др. (43) считают, что длительное ношение обуви на высоком каблуке может значительно усилить активацию трехглавой мышцы голени, что приводит к повышенному риску перегрузочных травм.
Было замечено, что люди, носящие обувь на высоком каблуке, имеют большее подошвенное сгибание стопы, но меньше движений тыльного сгибания по сравнению с теми, кто ходит в обуви на плоской подошве (44).
Если кто-то уже страдает от боли, ходьба в спортивных кроссовках с более толстой, хорошо амортизирующей подошвой может уменьшить ее (45). Исследование Wolgin и др. (46) показывает, что среди людей с подошвенным фасцитом одним из эффективных способов лечения была замена обуви.
Стоит помнить, что обувь, как и другие предметы одежды, со временем изнашивается и стоит время от времени вкладывать деньги в новую пару обуви, потому что старая со временем теряет свои амортизирующие свойства (45).
При проектировании обуви также следует учитывать ее минимальный вес. Более высокий вес обуви может повлиять на некоторые параметры анализа походки и бега у детей (47).
Таким образом, смена обуви на такую, которая не изменяет форму стопы, может иметь важное значение с точки зрения снижения риска боли в стопе и повышения комфорта при ходьбе. Стахели (48) высказывает мнение, что правильно сконструированная обувь должна повторять рисунок босой стопы и не менять ее форму.
Предлагаемые ниже процедуры могут быть использованы как форма профилактики болей в стопах или, после консультации со специалистом, как дополнение к консервативному лечению, которое может также включать лечебную физкультуру.
Часть представленной методики, безусловно, может быть использована в послеоперационной реабилитации, но эти вопросы не являются предметом данной статьи и в силу их различной клинической природы должны быть рассмотрены отдельно.Вопросы ношения правильной обуви, рассмотренные выше, являются неотъемлемым элементом профилактического лечения.
Как упоминалось выше, простое ношение обуви влияет на биомеханику походки у детей и ограничивает функционирование стоп (47). Американская академия педиатрии рекомендует детям не носить обувь до тех пор, пока в этом нет необходимости (49).
В идеале было бы ежедневно ходить и бегать босиком – это может помочь сохранить правильную биомеханическую функцию стопы, особенно у детей.Ходьба босиком — это функциональное упражнение для увеличения силы мышц стопы (24).
В естественной среде стопа без обуви также испытывает многочисленные проприоцептивные раздражения и своеобразный массаж, которого она лишена, когда обута. Ходьба по ровной поверхности кажется отдельной проблемой.
С развитием цивилизации все реже и реже нога человека испытывает потребность реагировать на неровности грунта. Это приводит к уменьшению количества проприоцептивных стимулов и равномерной нагрузке на опорно-двигательный аппарат стопы.
Ходьба и бег босиком заставляет короткие мышцы стопы работать больше (49). Однако ходьба и бег босиком трудно осуществимы в условиях западной цивилизации, особенно в климатических реалиях Центральной Европы.
Однако дома можно ходить босиком или заниматься физическими упражнениями в гибкой пятипалой обуви, не нарушая правильную функцию стопы. Такая обувь имитирует ходьбу босиком (49).
Упражнения на растяжку рекомендуются при подошвенном фасциите, пяточной шпоре или метатарзалгии (22, 50).Ограничение диапазона движений при тыльном сгибании увеличивает риск подошвенного фасциита (14, 51).
Следствием укорочения ахиллова сухожилия может быть ограничение тыльного сгибания и чрезмерная пронация стопы, что увеличивает нагрузку на подошвенную фасцию (7). Digiovanni наблюдал хорошие результаты в лечении боли в пятке у пациентов, участвовавших в программе, включающей упражнения на растяжку подошвенной фасции и ахиллова сухожилия (52).
Bolivar и др. (53) показали, что у людей с подошвенным фасциитом может наблюдаться укорочение мышц не только на задней стороне голени, но и на задней стороне бедра. Авторы предлагают при составлении лечебного протокола, помимо растяжения тканей вокруг подошвенной фасции, включать также упражнения на растяжку трехглавой мышцы голени (фото 1) и седалищно-голени (фото 2).
Растяжение икроножной мышцы также играет важную роль в лечении метатарзалгии (22).Упражнения на растяжку можно выполнять с использованием техники постизометрической мышечной релаксации.
Упражнения на растяжку, направленные на увеличение и поддержание правильного тыльного сгибания в первом плюснефаланговом суставе, также важны, так как уменьшение этого диапазона движений снижает риск вальгусной деформации (фото 3) (54, 55).
Перегрузка коротких мышц стопы может привести к развитию миофасциального болевого синдрома из-за наличия миофасциальных триггерных точек.Существует множество техник массажа, которые пациент может выполнять в домашних условиях. Это может быть массаж, выполняемый с помощью мяча, специального устройства или с помощью руки.
Массаж должен быть в основном нацелен на миофасциальные триггерные точки, наличие которых иногда может быть основной причиной боли в стопе (56). Снижение их активности может повлиять на воспринимаемую боль и улучшить гибкость стопы.
Мышцами, которые можно массировать мячом, являются короткий сгибатель пальцев и трапециевидная мышца подошвы.Терапия этих мышц будет иметь большое значение в случае пяточной шпоры и подошвенного фасциита (Фото 4). В случае вальгусной деформации в первую очередь следует лечить следующие мышцы: отводящую, короткую, сгибающую и приводящую.
Для увеличения гибкости подошвенной фасции можно также использовать массаж жесткими шариками. Следует помнить, что вне зависимости от вида дисфункции и того, касается ли проблема первого плюснефалангового сустава или апоневроза, лечить стоит все мышцы стопы с триггерными точками.
Также следует проводить профилактику мышц голени, т.к. расположенные в них триггерные точки вызывают боль в стопе и влияют на ее функционирование.
Целью этой группы упражнений является противодействие ослаблению коротких мышц стопы, которое может возникать при многих дисфункциях и болях в стопах (включая боль в пятке и вальгусную деформацию большого пальца стопы) (57).
Было замечено, что у пациентов с подошвенным фасцитом сила коротких сгибателей пальцев ниже (58). Упражнениями для укрепления коротких мышц стопы являются, например, так называемые короткие стопные упражнения (рис. 5) или упражнения, предполагающие изолирующий подъем большого пальца ноги или остальных пальцев по отдельности (рис. 6-7).
Упражнение на короткую стопу включает в себя сокращение коротких мышц подошвенной стороны стопы, чтобы приблизить головки плюсневых костей к пяточной кости, сохраняя расслабленными длинные сгибатели.
Для выполнения этого упражнения может потребоваться инструктаж физиотерапевта и первоначальное пассивное положение стопы. Следующим шагом может быть обучение пациента выполнять упражнение в положении сидя, а затем в положении стоя (59).
При вальгусной деформации стопы мышца, отводящая палец, ослабевает, и нарушается мышечный баланс по отношению к мышце, приводящей палец (60). Хорошим упражнением является разведение пальцев и отведение большого пальца ноги как с сопротивлением, так и без сопротивления (рис.8). Это упражнения, направленные на повышение активности мышц, отводящих пальцы стопы.
0,00 сред. рейтинг ( 0 % баллов) - 0 голосов
.90 000 с лодыжки, пятки и плюсны. Как лечить боль в ногах?
Боль в стопе часто указывает на локальные причины, связанные с самой стопой, но в некоторых случаях является симптомом системного заболевания, часто очень серьезного. Боль может различаться по интенсивности – от легкого дискомфорта до сильной боли, полностью препятствующей нормальному функционированию. Откуда берется сильная стреляющая боль в стопе? Как вылечить этот недуг?
Комплектация:
Строение стопы, которая на практике поддерживает все тело, связано с выполняемой ею функцией. в первую очередь стоит взглянуть на свои пальцы. Пальцы значительно отставлены назад по отношению к пальцам кисти - они короче и их подвижность значительно меньше. Это связано с тем, что их роль ограничивается только функцией поддержки.
Другая часть свода стопы, продольная и поперечная. Эти области образованы костями стопы, мышцами стопы и связками. Своды разгружают подошву стопы в ее средней части. Сама подошва покрыта соединительной и жировой тканью. Таким образом, производится амортизация. Подошвенная фасция расположена под амортизирующим слоем. Он соединяет своды свода путешественника и таким образом предотвращает его уплощение.
Кости стопы следует разделить на кости предплюсны, плюсны и пальцев стопы.Предплюсна делится на пяточную и таранную кости, образующие проксимальный ряд, и кубовидную кость и 3 клиновидные кости — дальний ряд. Ладьевидная расположена между рядами костей. Средняя часть стопы состоит из 5 костей. Анатомия стопы также учитывает мягкие ткани – мышцы и сухожилия стопы. Это сложная система, которую необходимо разбить на мышцы спины и подошвы.
Суставы стопы делятся на суставы:
Сложная конструкция стопы связана не только с необходимостью нести вес тела, но и с широким диапазоном движений . В то же время больная стопа требует детальной диагностики, так как источником недуга может быть любая анатомическая область – пальцы, плюсна, предплюсна и пятка.
Чрезвычайно сложно сказать, откуда именно берется боль в ногах.Причины могут быть самые разные и затрагивать многие участки строения стопы одновременно. Другим источником является боль во внутренней части стопы, а еще одним источником является боль во внешней части стопы. Некоторые люди испытывают боль в центре стопы, которая усиливается при ходьбе. В таком случае обычно подозревают травму стопы, особенно когда боль сопровождается отечностью. Однако следует четко подчеркнуть, что травма стопы не является единственной причиной недомоганий. Что такое боль в костях стопы и что такое боль в подошве стопы? О чем свидетельствует укол в ногу? Откуда берется боль в боку стопы и боль под стопой? Означает ли заболевание одновременная боль в левой и правой ноге? Причины могут быть локальными или системными.
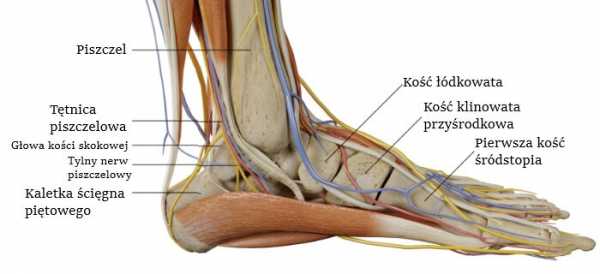
Боли в лодыжках — чрезвычайно стойкий недуг, так как боль может возникать как в состоянии покоя, так и при ходьбе. Вопреки видимому, искривление стопы — лишь одна из многих возможных причин. Чаще всего за возникновение симптомов ответственны следующие факторы:
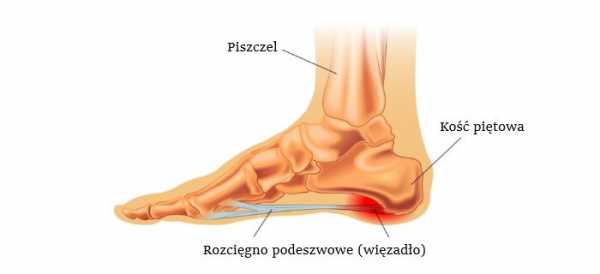
Боль в пятке может быть очень постоянной. Ноющая пятка при ходьбе может существенно ограничивать нормальную активность, а в крайних случаях – и вовсе мешать выполнять повседневные дела.В чем причина болей в районе пятки? наиболее распространенные причины:
Иногда визуализирующие исследования не выявляют каких-либо аномалий в области пятки. В этом случае вероятны боли в пятке от позвоночника.
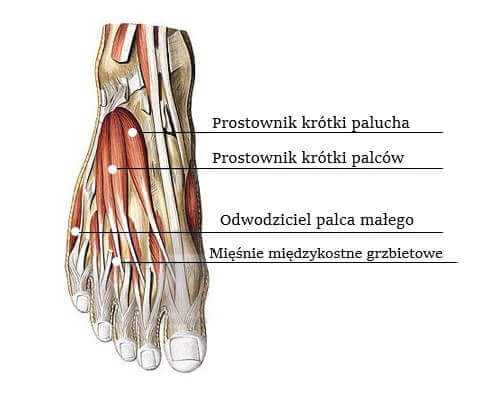
Боль в плюсне часто свидетельствует о том, что эта область сильно перегружена или более серьезно травмирована. Бывает, однако, что боль в плюсневых костях свидетельствует о развивающемся воспалении. Наиболее распространенными причинами недугов являются:
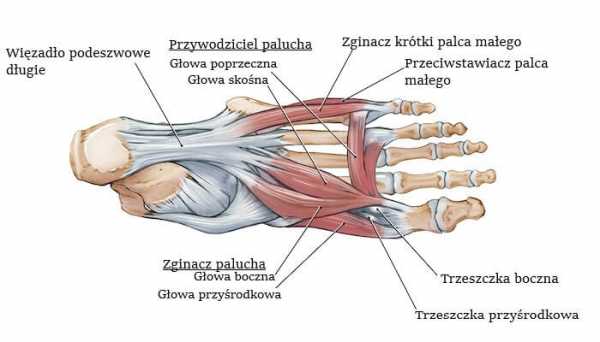
Боль в пальцах ног может иметь множество причин. Зачастую боль несерьезная, но бывает, что болят пальцы ног – это один из симптомов очень серьезного заболевания.Говоря о наиболее частых причинах болей, локализующихся в области пальцев ног, следует указать следующие заболевания и состояния:
Иногда боль не связана напрямую со стопой или результатом травмы. Жжение ног обычно связано с натиранием (в этой ситуации обычно также появляются отеки ног). Ожоги ног возникают в результате перегрева, и жжение является основным симптомом этого состояния. Натертые ноги также можно распознать по явно красной и налитой кровью коже. В некоторых случаях боль в подъеме (или в другой области) стопы является симптомом очень серьезного заболевания.здесь должны быть указаны следующие заболевания:
Чтобы выяснить причину болей в ногах, сначала обратитесь к терапевту.Будет проведена беседа с пациентом и медицинский осмотр, на основании которых пациент будет направлен к соответствующему специалисту. Учитывая сложную этиологию болей в стопах (скелетные причины, травмы, системные и аутоиммунные заболевания), нельзя указать одного грамотного стопного врача.
Если при первом контакте у пациента диагностированы заболевания костей или травма, его направят к ортопеду. При подозрении на неврологические заболевания чаще всего выдается направление к ревматологу.Когда у пациента диагностирован диабет, нужными специалистами будут диабетолог, часто также хирург, специализирующийся на лечении хронических ран. С мозолями, отпечатками, мозолями и вросшими ногтями занимается ортопед, но когда они требуют хирургического удаления, необходимо хирургическое вмешательство.
Важную роль в диагностике причины боли играют визуализирующие обследования – УЗИ стопы (при подозрении на повреждение мягких тканей), рентген стопы (т.е. рентген стопы) и КТ (компьютерное обследование стопы) .При необходимости будут назначены лабораторные анализы – кровь и моча.
Примите решительные меры, когда у вас болят ноги. Домашние средства от боли в ногах помогут, если причина не требует медицинской помощи. Они также могут дополнять правильное лечение.
Врачи говорят, что «лечения без отягощения не бывает». Это означает, что выздоровление будет прогрессировать только в том случае, если пациент не будет пренебрегать отдыхом, независимо от того, вызвана ли боль травмой, растяжением сухожилия или воспалением стопы.Как лечить болевые недуги? Помимо отдыха, стоит воспользоваться одним из способов, описанных ниже.
Опухшие ноги и лодыжки часто указывают на перенапряжение. В этом случае поможет английская соль, содержащая магний, медь и серу. Это соединение оказывает обезболивающее, противогрибковое и противовоспалительное действие. Кроме того, он отлично успокаивает отекшие ноги.
Чтобы приготовить ванну с английской солью, просто добавьте два стакана соли в ванну с теплой водой.Когда он полностью растворится в воде, мы можем войти в ванну. Мы принимаем ванну около 20 минут.
Упражнения для ног укрепляющие и растягивающие. Они являются неотъемлемой частью реабилитации после переломов плюсневых костей и других тяжелых травм. Когда стопа еще не совсем устойчива, поможет эластичный стопный бинт. Обратите внимание: жгут для стопы не заменяет эластичный жгут!
Это чрезвычайно полезное упражнение, когда боль локализуется в пальцах ног или своде стопы. Для правильной работы нужно выполнить 3 серии по 10 повторений в каждой.

Как правильно пройти этот тренинг?
Очень хорошее упражнение, которое тонизирует и укрепляет мышцы, а также помогает облегчить боль в лодыжке.Для таких упражнений выполняйте 3 серии по 20 повторений.

Как правильно выполнять это упражнение?

Тренировка, которая эффективно укрепляет стопу и растягивает мышцы. Выполняемое упражнение помогает успокоить боль в пятке, средней части стопы и пальцах ног.При этом выполняем упражнение только в 2 серии по 10 повторений в каждой.
Как правильно выполнять это упражнение?
Рефлексотерапия стоп (т. е. массаж для стимуляции определенных точек) и акупрессура (лечение давлением) — это процедуры, которые обеспечивают значительное облегчение боли, но должны выполняться специалистами.Однако это не означает, что в домашних условиях невозможно провести эффективный массаж ног. Поможет специальный валик с выступами, он снимает триггерные точки, расслабляет мышцы и стимулирует кровеносную систему. Массаж стоп валиком следует проводить не чаще, чем раз в 2 дня.
Независимо от того, испытываете ли вы боль в левой или правой ноге, медикаментозное лечение может принести значительное облегчение. Что будет лучшим для больных ног?
Обезболивающие средства общего действия могут обеспечить значительное облегчение, но помните, что таблетки или капсулы действуют не сразу (обычно через 15-25 минут) и могут перегрузить пищеварительную систему.Лучше подействуют местные средства, которые следует втирать в место боли. Мази и гели следует разделить на местные обезболивающие и противовоспалительные средства (все НПВП), а также на согревающие или охлаждающие средства.
Обезболивающая мазь для ноющих ног может содержать напроксен, ибупрофен или диклофенак. Такие меры следует принимать по указанию врача или фармацевта (обычно 2 раза в день, до исчезновения симптомов). Мазь от боли в плюсне (или другой области) с согревающим эффектом оказывает действие на окончания нервной системы, приводя к отвлечению нервных импульсов.Кроме того, он расширяет сосуды. Такие средства чаще всего содержат капсаицин, ментол и камфору. Коготь дьявола также является частым аксессуаром. С другой стороны, охлаждающие мази чаще всего содержат эвкалипт.
Такие меры особенно полезны при травмах и ушибах, а также когда боль сопровождается кровоподтеками.
Когда боль вызвана натоптышами, чаще всего виновата плохо подобранная обувь. Как выбрать обувь? Все просто - они не могут быть тесными или слишком большими.Чтобы стопа имела достаточную свободу движений, обувь должна быть на 5 мм длиннее стопы. Также следует обратить внимание на назначение обуви – беговые кроссовки будут разные, и разные для ходьбы по твердым и грязным поверхностям.
Пакеты со льдом уменьшают отек, снимают боль и воспаление. Они особенно полезны, когда боль является результатом травмы. В данном случае имеет значение время реакции – чем раньше мы наложим компресс, тем лучше. Чтобы сделать холодный компресс, кубики льда следует поместить в пакет из фольги или в специальную грелку.Льняная салфетка в этом случае не подойдет – лед довольно быстро растворяется.
Компресс нужно приложить к больному месту на 15 минут. Мы повторяем обработку не менее двух раз в день.
Механические травмы приводят к нарушению костных структур и мягких тканей. В результате суставы стопы теряют устойчивость. В этом случае имеет смысл использовать корсет, ускоряющий процесс восстановления. В случае легких травм хорошо сработает даже самый простой стабилизатор стопы.Однако, если боль и отек начинают усиливаться, обратитесь к врачу. Эти симптомы указывают на серьезную травму, которая может потребовать более эффективной поддержки (шина или ортез).
Домашние средства эффективны при легком перенапряжении или легкой травме. Однако не следует игнорировать боль в стопе. Консультации с врачом требует каждый случай болей у людей с диагностированным сахарным диабетом.Кроме того, медицинское вмешательство необходимо при появлении следующих симптомов:
Часто причины стопы банальны и безобидны, но это не значит, что ее можно игнорировать.Однако если боль является симптомом серьезного заболевания, в крайних случаях следствием пренебрежения может стать ампутация стопы или даже смерть.
Как правило, по хромоте на одну ногу мы узнаем причину своего недуга. Чаще всего виной всему является наша невнимательность, неспособность приспособиться к сложившейся погоде или приверженность применимой моде в остроносой обуви любой ценой. Однако более опасным становится случай, когда после врачебного диагноза выясняется, что хромота является симптомом серьезного заболевания.
Усталость и отеки стоп – одна из самых частых причин хромоты.Отек возникает при нарушении циркуляции крови или лимфы. Облегчение в этой ситуации приносит ходьба, физические упражнения (например, езда на велосипеде) или лежание с поднятыми ногами. Вы также можете опускать ноги в теплую воду с добавлением соли и наносить мази или кремы для облегчения таких недугов. Если эти методы лечения не помогают, обратитесь к врачу. Вышеуказанные симптомы могут быть проявлением серьезных системных заболеваний, например, сердечно-сосудистой недостаточности различного генеза.
Это надоедливое и очень болезненное натирание ног, которое часто возникает после того, как вы наденете новую обувь. Если это простая ссадина, достаточно продезинфицировать больное место перекисью водорода, высушить и дать ему зажить самопроизвольно.
Однако в результате ожогов на коже могут образоваться волдыри. В таком случае их следует продезинфицировать, покрыть осушителем, например, цинковой мазью, и наложить пластырь. Последние могут быть обычными или специально предназначенными для волдырей (например,Соревнуйтесь). Ускоряет заживление, уменьшает боль, не сходит в бане.
Мазурка / МазуркаМозоли также могут вызывать хромоту.Ношение модной, но слишком тесной узконосой обуви сдавливает пальцы ног. В результате на них образуются утолщения и натоптыши. Это недомогание можно уменьшить, используя специальную пелотту (например, Scholl). Самоклеящаяся накладка поддерживает свод стопы и предотвращает ее падение. Вставки также будут полезны. Мы рекомендуем, например, ортопедические стельки для пяточных шпор FootWave, которые одновременно препятствуют образованию натоптышей и мозолей. Мы также рекомендуем гелевые подпяточники при болях в пятках и шпоры FootWave SOFTY. Если это не поможет, необходимо обратиться к ортопеду.Косвенное решение — прикрыть больное место мозолистой прокладкой, которая снизит давление, оказываемое обувью.
Вы можете удалить мозоль самостоятельно благодаря пластырям с салициловой кислотой. Перед нанесением замочите ноги в теплой воде.
Помните, что натоптыши нельзя удалять плоскогубцами и ножницами, так как это может вызвать инфекцию. В случае больших и глубоко вросших мозолей лучше избавиться от них у педикюрши.Чтобы их избежать, следует носить удобную обувь и смазывать ноги кремом, смягчающим эпидермис.
Для уменьшения болей в стопах при ношении обуви на высоком каблуке стоит приобрести ортопедические стельки на шпильки FootWave LADY HIGH HEEL или Ортопедические стельки на каблуки и танкетки FootWave LADY VERSA, которые незаметно улучшают комфорт при ходьбе и предотвращают натоптыши и другие тип деформации стопы.
Неловкое движение, внезапные рывки или падение могут вызвать не только хромоту, но и боль в ноге и отек.Это может быть связано с разрывом мышцы, сухожилия или связки.
Для облегчения боли при свежих травмах применяется лечение холодом. Он вызывает сужение сосудов, подавляет воспаление, расслабляет мышцы и обладает противоотечными свойствами. Вы можете, например, использовать ледяной массаж, который расслабляет мышцы. Хорошие результаты дает также накрытие больного места охлаждаемыми в морозилке криогелевыми пакетами (многоразового использования). Однако перед этим следует защитить кожу от обморожения, приложив к ней кусок льна или бумажное полотенце.Лечение с применением холода должно длиться 15–20 минут.
При разрыве сухожилия сустав горячий, красный и опухший. В такой ситуации могут помочь холодные компрессы, а также болеутоляющие или противовоспалительные препараты (например, салицилаты, ибупрофен, напроксен) каждые 4 часа. Лекарства следует принимать во время еды или запивать стаканом молока, чтобы защитить желудок от раздражения. Если напряжение не улучшается в течение четырех дней, требуется лечение под наблюдением врача.
Сильная боль в голени (как при ударе камнем) может быть симптомом разрыва ахиллова сухожилия. В этом случае часто необходимо хирургическое вмешательство.
В качестве профилактики травм стоит использовать ортопедические стельки FootWave SPORT для спортсменов и бегунов.
Забавно звучащее слово «хромота» происходит от латинского языка и означает хромоту.Однако сейчас смысл несколько изменился. Предполагается, что это дискомфорт или боль, связанные с ходьбой.
Перемежающаяся хромота относится к боли в конечности, интенсивность которой заставляет вас остановиться. Он провоцируется физическими нагрузками, но уступает в состоянии покоя. Его причина – сужение просвета артерии. Боль может появиться в бедре, бедре или голени в зависимости от места сужения.
Атрофия мышц также может возникать над местом стриктуры.Их причиной является так называемая обструктивная артериальная окклюзионная болезнь, при которой нарушается приток крови к артериям нижних конечностей. В группу риска входят курильщики, люди с сахарным диабетом, повышенным артериальным давлением, ожирением, повышенным уровнем холестерина, гиперкоагуляцией и пожилые люди.
Перемежающаяся хромота — это состояние, к которому нельзя относиться легкомысленно, особенно если оно возникает после сердечного приступа или инсульта. Конгестия в конечностях является одним из последствий атеросклероза (артериосклероза).Заболевание необходимо диагностировать как можно раньше, поскольку это дает шанс на эффективное фармакологическое лечение и избежание хирургического вмешательства.
Терапия заключается в улучшении кровоснабжения в зоне нарушения кровоснабжения и лечении возможных осложнений. Важна профилактика, т.е. устранение факторов риска – балансировка уровня сахара, артериального давления, сброс лишнего веса. Кровообращение можно улучшить с помощью соответствующих сосудорасширяющих средств, «разжижителей крови», снижающих уровень холестерина, ингибирующих вязкость клеток крови и защищающих сосудистую стенку.Упражнения, улучшающие кровообращение, важны для предотвращения развития атеросклероза. Иногда необходима хирургическая процедура для реконструкции суженного сосуда и пришивания сосудистого протеза.
Вопреки распространенному мнению, атеросклероз проявляется только после 60 лет. Возраст больных систематически снижается. Иногда у 40-летних уже наблюдаются значительные изменения артерий. В их случае болезнь просто диагностируется намного позже.
Псевдокроманы, одним из симптомов которых является хромота, вызывают не только атеросклероз. Также это может быть признаком дегенеративных изменений позвоночника, аневризм, воспалительных изменений вен, первичных опухолей артерий. Наиболее частой причиной является сдавление корешков спинномозговых нервов грыжей студенистого ядра в позвоночнике. Боль приходит в несколько приемов и ощущается по задней части конечности, а не в мышцах голени.В покое не проходит, может отступить только в положении лежа при правильном положении позвоночника. Боль, связанная с поражением периферических нервов, иногда наблюдается у больных сахарным диабетом.
При неврогенных болях применяют обезболивающие и противовоспалительные препараты. Важным фактором улучшения являются правильные упражнения для укрепления мышц туловища.
Псевдохромания иногда является результатом остеоартрита тазобедренного сустава.Боль имеет тенденцию усиливаться в начале движения, а ее интенсивность зависит от степени нагрузки на сустав, а также от перемены погоды. Однако он не исчезает после остановки, он исчезает медленно после принятия сидячего положения, лежания или опирания на трость или на стену. При артрите хрящевая ткань разрушается и обнажается подлежащая кость. В результате возникает «шероховатость» и деформация поверхности сустава, затрудняющая ходьбу. Нога может казаться короче и ослабленной.Остеоартроз тазобедренного сустава в основном поражает пожилых людей, но также встречается и у молодых людей, например, страдающих ревматоидными заболеваниями.
Нет лекарств для улучшения структуры поврежденного сустава. При острых состояниях применяют анальгетики и противовоспалительные препараты. Также рекомендуются физиотерапевтические процедуры, снижающие мышечное напряжение. При больших поражениях может потребоваться имплантация тазобедренного имплантата.
Это может быть полезно при ходьбе, например.ортопедические стельки. Попробуйте динамические ортопедические стельки FootWave SUPPORT 3/4 или Динамические ортопедические стельки FootWave SUPPORT в полной версии.
Прихрамывание или неустойчивая походка также могут быть симптомом малый инсульт как предвестник полного инсульта. Это может сопровождаться другими тревожными сигналами, напр. неспособность удерживать равновесие, в том числе в положении сидя, расстройства ориентации и речи.
В этом случае следует немедленно вызвать скорую помощь. Время имеет решающее значение — врачи считают, что если бы люди с ранними симптомами инсульта были госпитализированы в течение трех часов после их начала, тысячи людей могли бы быть спасены от смерти или инвалидности.
Консультация: Эва Черницка-Цирпиш, доктор медицинских наук, специалист по внутренним болезням
Читайте также: Кривая проблема
Это не требует много времени, денег или особых способностей, но может помочь вам во многих отношениях. Гарвардские ученые сообщают, что помогает избавиться от ненужных...
Ханна ЩигелРаспространенным до сих пор остается заблуждение, что только убийственные тренировки могут принести эффект потери лишних килограммов. Снова и снова...
Михал ВжосекДавно известно, что спорт положительно влияет не только на наше физическое здоровье, но и на психическое.Однако мы не всегда можем себе позволить...
Магдалена ВавщакУ каждого человека есть свой неповторимый стереотип движения, который отличает нас, как отпечаток пальца. Двигательная функция организма необходима для сохранения ... 9000 3 Моника Зеленевская
О чем свидетельствует боль в паху при ходьбе? Стоит ли обращаться к врачу с таким недугом? Может ли быть связана боль в паху...
Лук. Анна МитшкеМало кто понимает, что такое, казалось бы, тривиальное недомогание, как боль под коленом, может иметь самые разные причины.В большинстве случаев...
Сегодня мы много знаем о развитии ребенка.Медицина, биология, физиология, психология и многие другие специфические дисциплины выработали систематическую и ...
Себастьяну Москалю 19 лет, и у него вся жизнь впереди.За его плечами одиннадцать операций и почти три года борьбы за здоровье. Его ждет еще одна великая битва - на...
Агата Брандт | Онет.Ходьба пешком и на велосипеде на работу не только хорошо влияет на физическое состояние, но и может быть полезна для психического здоровья, предполагает новинка...
Польская коалиция по борьбе с раком шейки матки хочет ввести моду на посещение гинеколога.Она надеется, что это приведет к большему количеству женщин...
Среди вирусных заболеваний кожи наиболее распространены бородавки (почти у 75% населения). Они представляют собой доброкачественные новообразования кожи и слизистых оболочек, вызванные вирусом папилломы человека ВПЧ. Вирусы передаются от человека к человеку, и инфекции чаще встречаются у детей (из-за их слаборазвитой иммунной системы), чем у взрослых. Бородавки могут появиться где угодно, но чаще всего на руках, ногах и в области половых органов.Существует множество методов удаления бородавок. Местное лечение мазями, жидкостями типа Верумал, Бродацид малоэффективно, криотерапия (замораживание) обременительна, очень болезненна и не приносит удовлетворительных результатов. Хотя некоторые бородавки рассасываются самопроизвольно в течение нескольких лет, в большинстве случаев они не рассасываются, а распространяются, лечение этими методами затруднено, часты рецидивы.
Лечение бородавок (бородавок) лазером быстро, эффективно и совершенно безопасно.Преимущества лазерного лечения:
В настоящее время выделено около 150 типов ВПЧ, из которых около 50 являются причиной бородавок. Вирусы содержат ДНК и концентрируются в ядрах клеток верхнего слоя кератоцитов, там размножаются и выделяются в роговой слой, но вирусные частицы присутствуют и в базальном слое кожи. Инкубационный период может составлять до 3 лет, а латентный период без новых высыпаний может превышать 4 года. Стабильная оболочка вируса позволяет ему выживать в заразной форме в течение недель и даже месяцев, особенно в теплой и влажной среде.
Инфекция ограничивается эпидермисом и не является результатом системной инфекции. Это может происходить через прямой или косвенный контакт. Заразиться бородавками можно при прикосновении. Состоянием, способствующим заражению, является повреждение кожи – рана, ссадина, царапина. Вы можете заразиться самостоятельно при бритье вокруг зараженных участков кожи. Самозаражение происходит также при уходе за стопами и карциномами - кусачками, надфилями, пемзой, терками, а у детей часто при обгрызании ногтей и ковырянии в носу.Сравнительно часто удаляем вирусные бородавки с носа, губ и даже языка у детей. Редко описываемым, но очень часто встречающимся и недооцениваемым является создание ворот инфекции вздутием кожи в результате длительного воздействия влаги. Более 50% больных бородавками, скорее всего, заразились инфекцией в бассейнах, спортзалах и тренажерных залах. Около 30 типов ВПЧ передаются половым путем.
ВПЧ-бородавки принимают различные клинические формы.Самые распространенные:
Обыкновенные бородавки не представляют значительного онкологического риска (риска образования рака).Только несколько типов вируса могут вызывать новообразования, чаще всего в мочеполовых бородавках и у пациентов с ослабленным иммунитетом. 66% традиционных бородавок исчезают за два года благодаря иммунной системе, 20% — за полгода, но в некоторых случаях с вирусами можно бороться годами. Молодые люди подвергаются большему риску, потому что их иммунная система не полностью готова к вирусным атакам. То же самое верно для людей с первичным или вторичным иммунодефицитом.
Моя позиция ясна. Вирусные бородавки необходимо удалять.
Вы должны сделать это как можно скорее, эффективно и с минимальным количеством побочных эффектов. Благодаря этому мы повышаем шансы на локальное излечение, ограничиваем возможность самозаражения и распространения, боремся с эпидемиями. Пациенты с эффективным, безотказным лазерным удалением поражений охотно обращаются за осмотром или удалением (при появлении новых очагов) - на ранней стадии, предотвращая их распространение и рост.
— типичный медицинский лазер, широко известный и используемый в дерматохирургической практике.Он излучает невидимую глазу электромагнитную волну длиной 10 600 нм. Он поглощается жидкостью внутри и снаружи ткани. Это всасывание не избирательно и вызывает вапоризацию тканей в пределах 0,2-0,6 мм и коагуляцию сосудов, благодаря чему процедура бескровна. Описанный во многих сообщениях процесс рубцевания зависит от возникновения тромботического некроза тканей - но это относится к более старым типам лазеров непрерывного действия - тогда происходит термическое повреждение тканей, подобное электрорезекции.Современные лазеры работают с импульсным светом (суперпульс, ультрапульс) с длительностью импульса в миллисекунды (и даже микро- и наносекунды), благодаря чему практически не происходит термического повреждения ткани и процесс заживления может проходить без рубцов - разумеется если более глубокие слои кожи не повреждены самим патологическим процессом.
Эффективность при удалении вирусных поражений с помощью лазера высока. В нашем материале, куда вошли пациенты, лечившиеся СО2-лазером в течение 30 лет, мы получили в среднем следующие результаты:
Значительной сложностью проведения самой процедуры и фактором, повышающим риск рецидива, является ранее неудачная криотерапия (замораживание) или смазывание специальными жидкостями, такими как Верумал или Бродацид (эксфолиация жидкостями).Вирусные изменения при этом больше, чем первичные, появляется более глубокая патологическая васкуляризация. Лазерное лечение должно быть более обширным, что препятствует заживлению и увеличивает вероятность рубцевания, но все же это наиболее эффективное лечение.
См. прайс-листы
.