2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Вегето-сосудистая дистония (ВСД) – недуг современности, однако человечеству знаком каждый ее симптом. Люди на собственном опыте догадывались, что психологические проблемы часто проявляют себя соматически. К примеру, выражение «меня душит страх» - это не плод фантазии, а реальный синдром. Но для людей с ВСД в период ухудшения самочувствия важно поскорее убедиться, что ощущение сдавленности в горле не является признаком страшной болезни. И, конечно, не менее важно убрать этот неприятный симптом.
Сдавленность в горле и ВСД
Особенность психогенных недугов в том, что они совершенно не связаны с внутренними органами, однако безжалостно бьют по ним, вынуждая человека приписывать себе несуществующие диагнозы. Так, на шее человека, страдающего ВСД, появляется отчетливое ощущение давления. Оно может напоминать тесный воротник или заложенность горла, как при ларингите. Но зачастую пациент не в состоянии описать врачу, как именно сдавливает его горло. Но однозначно на фоне своего «удушья» пациент может ощущать дополнительные симптомы: нехватку воздуха, постоянная зевота, беспокойство и неуверенность в себе, ком в горле, учащенный пульс, обострившийся страх за здоровье и жизнь.
Перечисленные симптомы дают основание предположить, что причина недуга в нервах. Еще одно важное отличие психогенного недуга от органического: «нервное горло» не может быть сдавлено постоянно. Как правило, после пробуждения несколько минут (а то и часов) больной даже не вспоминает о своем ощущении удушья. Но стоит мозгу активизировать организм и возобновить в памяти вчерашние ощущения, как симптом возвращается на место. Это говорит о том, что недуг был зафиксирован в подсознании как пугающая, угрожающая ситуация, и приобрел навязчивую форму – как многие другие психогенные симптомы.
При регулярном стрессе (его испытывает фактически каждый дистоник) подсознание все чаще дает прорыв накопленному негативу и страху. Стоит даже просто понервничать на работе, как тело тут же начинает изнуренно отвечать соматическими симптомами. Как правило, это то, чего более всего боится больной. В нашем случае – шея. Мозг нацелен именно на нее. Мышцы шеи напрягаются и сковываются, дополняясь необычными ощущениями, которые дает нервная система: у больного появляется чувство кома в горле, либо давит шею по бокам, сзади, в области кадыка или яремной впадины.
Чем больше человек зацикливается на этих ощущениях, тем чаще и ярче они проявляются. Страх порой выливается в настоящий невроз глотки. Ощущение давления на шею начинает мешать больному в повседневной жизни. Кажется, что любой шарф, стакан горячего чая или неловкое движение головы может усилить сдавленность.
Как убрать сдавленность в горле
Осознайте: вашей жизни ничего не угрожает, вам не грозит удушье, и все неприятные ощущения являются ложной патологией. Спокойствие и уверенность в себе – необходимые условия для хорошего начала борьбы с недугом. Если вы все же обеспокоены, посетите терапевта, лор врача и невролога – исследования убедят вас в том, что с вашим горлом на самом деле все порядке.
Постарайтесь переключить внимание. Как только почувствовали, что горло снова давит, зафиксируйтесь на другой части тела.
Найдите занятие, во время выполнения которого вам будет не до ощущений в горле. Это может быть как срочное или сложное дело, так и что-то очень увлекательное. Хорошо, если вы найдете новое (или хорошо забытое старое) хобби, мысли о котором будут «уносить» вас от нервной шеи, а заодно – от многих других симптомов дистонии.
Посетите психолога. Ведь корень проблем имеет психологические причины.
Ощущение сдавленности в горле при ВСД может быть лишь сигналом вашего организма о том, что ему нужна передышка. Возможно, на данный момент вы испытываете сильный стресс, который таким образом проявляется на телесном уровне и тогда нужно постараться найти выход из этого стресса. Если это не получается сделать самостоятельно, то лучше обратиться к психологу.
А вы, как человек, желающий выздороветь, обязательно испробуете все возможные варианты.
Постоянное неприятное ощущение кома в горле, в том числе при глотании, сопряженное с отрыжкой и нехваткой воздуха, может быть проявлением нескольких разных заболеваний. Часто ощущение сопровождается появлением дискомфорта при вдохе и чувством давления.
Найти истинные причины ощущения кома в горле помогут специалисты «Первой семейной клиники Петербурга».
Многие люди чувствуют ком в горле после еды, причины этого могут крыться в:
Если ощущается ком в горле с тошнотой, причины этого чаще всего кроются в заболеваниях органов ЖКТ.
Такие признаки как болезненность при глотании, чувство, что инородный предмет застрял, душит и доставляет дискомфорт другого рода, наблюдаются:
Помимо того, что в горле будто встал ком, больным часто досаждает:
Запишитесь в «Первую семейную клинику Петербурга», чтобы узнать, как убрать ком в горле. Мы предлагаем вам полный комплекс диагностических мероприятий и консультации гастроэнтерологов высокого уровня, благодаря чему удается точно установить причины, почему стоит ком в горле. Ждем вас в многопрофильных клиниках Приморского и Петроградского районов.
Чтобы определить болезнь, которая могла вызвать появление ощущения кома в горле, пациентам назначаются:
На основании полученных данных диагностируется конкретная проблема, спровоцировавшая возникновение дискомфорта. Лечение подбирается в зависимости от того, какие симптомы сопровождают ощущение кома в горле.
Пациентам могут назначаться различные комбинации препаратов следующих групп:
Обязательным компонентом лечения является диета. Питание непременно должно иметь щадящий характер, то есть вся пища подается больному в жидком, протертом состоянии. Не допускается обжаривание продуктов, употребление копченостей и прочих блюд, раздражающих поврежденные слизистые оболочки.
В тяжелых случаях, когда в горле обнаруживаются опухоли, грыжи и прочие новообразования, может потребоваться хирургическое вмешательство. Также оно назначается, если консервативная терапия не даёт результата в течение нескольких недель (больному трудно глотать слюну), а также ощущение кома в горле сопровождается болями в животе. Это может быть признаком развития осложнений или образования большой открытой эрозии, не поддающейся лечению медикаментозными средствами.
Крайне важно не игнорировать дискомфорт, а обращаться к специалистам, чтобы правильно установить и устранить проблему навсегда. В противном случае прогрессирующая патология может вызывать серьезные нарушения, включая:
https://ria.ru/20220205/laringit-1771209968.html
Не потерять голос: ларингит – почему возникает и как лечить
Ларингит у взрослых, детей, беременных: симптомы, причины, диагностика, лечение
Не потерять голос: ларингит – почему возникает и как лечить
Ларингит – воспалительный процесс слизистой гортани, который может возникнуть как у взрослых, так и у детей. Заболевание проявляется в острой и хронической... РИА Новости, 05.02.2022
2022-02-05T10:35
2022-02-05T10:35
2022-02-05T10:35
здоровье - общество
общество
россия
орви
/html/head/meta[@name='og:title']/@content
/html/head/meta[@name='og:description']/@content
https://cdnn21.img.ria.ru/images/07e6/02/04/1771138739_0:89:3068:1816_1920x0_80_0_0_e7e405406f0ad27fcd10a2112086e56d.jpg
МОСКВА, 5 фев - РИА Новости. Ларингит – воспалительный процесс слизистой гортани, который может возникнуть как у взрослых, так и у детей. Заболевание проявляется в острой и хронической формах, сопровождается кашлем. О симптомах ларингита, методах лечения и о том, какие препараты может назначить врач, – в материале РИА Новости.ЛарингитЭто заболевание, как правило, имеет вирусную природу, но может возникнуть и по другим причинам. Неправильное лечение или полное его отсутствие может спровоцировать переход из острой формы в хроническую.У взрослыхСимптоматика ларингита у взрослых зависит от формы болезни. Острый ларингит, как правило, переносится благополучно и проходит в течение недели. Общее самочувствие обычно остается в порядке, но пациента беспокоит осиплость или исчезновение голоса, а также же сухой "царапающий" кашель. Хронический ларингит обычно связан с сопутствующим заболеванием легких и длится до тех пор, пока не будет устранена основная причина. Он сопровождается постоянным травмирующим гортань кашлем, который продлевает течение болезни.У детейЧаще всего ларингиту подвержены дети до шести лет, это связано с анатомическими особенностями строения хрящей гортани в таком возрасте. Нередко заболевание может диагностироваться у малышей до года. В этот период ребенок нуждается в особом внимании, так как есть вероятность возникновения ложного крупа (отека гортани): у малыша начинается одышка и нехватка воздуха. Поэтому важно определить болезнь как можно раньше и обратиться к врачу при появлении общих симптомов: осиплость голоса, сухой кашель, першение в горле и т.д.У беременныхКак правило, иммунная система беременных находится на низком уровне. Это естественный процесс, но он повышает риски заболеть ОРВИ, гриппом, ларингитом и т.д. Ларингит у беременных зачастую развивается на фоне других заболеваний, ему может предшествовать обычная простуда. Очень важно вовремя купировать проявления болезни, чтобы она не повлияла на развитие плода. Симптоматика во многом зависит от срока беременности, поэтому точный диагноз может поставить только врач. Важно обращать внимание на следующие признаки: приступы кашля, першение в горле, повышенная температура.СимптомыХроническая и острая формы ларингита отличаются по своему проявлению:При появлении этих признаков необходимо сразу обратиться к врачу, чтобы не запустить болезнь.ПричиныПричины появления ларингита можно разделить на две большие группы.ИнфекционныеОни напрямую связаны с патогенными микроорганизмами:Воздействие инфекции напрямую связано с состоянием иммунитета человека. На него, в свою очередь, влияет множество факторов. Михаил Саулин, стоматолог, кандидат медицинских наук, эксперт в области психофизиологии и коучинга рассказал, как связан ларингит и здоровье полости рта:"Поскольку ларингит может быть вызван повышенной вирусной и бактериальной нагрузкой, не стоит недооценивать значимость состояния смежных областей, например, полости рта. Иными словами, снижение местного иммунитета в полости рта, которое способствует размножению условно патогенных организмов, может поддерживать воспалительный процесс в гортани или привести к его хроническому течению".НеинфекционныеОсновными неинфекционными причинами ларингита являются:Виды ларингитаЗависят от причин развития болезни.БактериальныйВызывается инфекциями, в частности такими патогенными микроорганизмами, как пневмококки, гемофильная палочка, моракселла, стрептококки и стафилококки, хламидии и микоплазмы.ВирусныйСамый распространенный вид ларингита вызывается риновирусами, аденовирусами, реже – вирусами кори и ветряной оспы.ГрибковыйИначе называется ларингомикоз. Возбудителями в подавляющем большинстве случаев являются дрожжеподобные грибы рода Candida, реже – плесневые грибы рода Aspergillus.СпецифическийЭто хронический ларингит, который может развиться при туберкулезе, сифилисе, инфекционных заболеваниях, системных заболеваниях и болезнях крови и кожи.Формы ларингитаКак острый, так и хронический ларингит имеет свои формы проявления. Василий Гоголев, врач-отоларинголог, рассказал о них подробнее.ОстрыйХроническийОсложненияЕсли не начать своевременное лечение, то острая форма ларингита может стать хронической. Если инфекция распространится на нижние дыхательные пути и глотку, то может развиться фарингит и трахеит.Хронический ринит может привести к таким осложнениям, как изменение или полное отсутствие голоса, приступы удушья, образование опухолей в гортани, контактная язва и другие.Одним из самых серьезных осложнений ларингита может стать стеноз (сужение гортани), в этом случае человеку нужна срочная медицинская помощь.ДиагностикаДиагностика начинается с опроса пациента. Он должен сообщить врачу все признаки и предполагаемые симптомы, на основе жалоб врач обычно уточняет, была ли какая-нибудь травма и задает другие вопросы.ОсмотрНа осмотре врач определяет, есть ли воспаление миндалин, глотки и носа. Оно указывает на наличие инфекционного заболевания.ЛарингоскопияОсмотр с помощью ларингоскопа – эндоскопического прибора с зеркалом – помогает оценить степень отека голосовых связок, зафиксировать покраснение слизистой и скопление слизи. Ларингоскопия особенно необходима, если:"Кроме ЛОР-специалиста следует обратиться к стоматологу-терапевту, который проведет осмотр. Врач может выполнить визуальный осмотр полости рта и состояния зубов, а также бактериологический посев на микрофлору и другие процедуры", – уточнил Михаил Саулин.ЛечениеПосле постановки диагноза врач назначает лечение. Во многом оно базируется на природе появления заболевания.Антибактериальная терапияАнтибактериальные препараты может назначить только врач, их нельзя принимать бесконтрольно. Как правило, при легком течении ларингита такие лекарства не назначают. Они показаны в период обострения хронической формы, которая сопровождается гнойными выделениями.Симптоматическая терапияНаправлена на устранение воспаления, отека и раздражения гортани. Такая терапия включает в себя прием жаропонижающих и обезболивающих препаратов.Ингаляционная терапияИнгаляции небулайзером могут применяться и как монотерапия (при неосложненных формах заболевания), и как часть комплексного лечения. При такой процедуре используются лекарственные препараты различного действия: антибактериального, муколитического, противоотечного, противогрибкового и противовоспалительного."Одно из ключевых преимуществ ингаляции – это достижение эффективного лечебного действия с использованием небольшой дозы препарата. Во время процедуры происходит быстрое всасывание лекарства и создается высокая его концентрация в очаге воспаления", – отметил Василий Гоголев.Противоотечная и противовоспалительная терапияПри катаральной форме хронического ларингита могут назначить противовоспалительные препараты: химотрипсин, гидрокортизон, преднизолон.ФизиотерапияФизиотерапевтические методы лечения используются, как правило, при отсутствии лихорадки и выраженных симптомов интоксикации. В качестве таких процедур при ларингите могут применять микроволны, фонофорез и электрофорез.Антигистаминные препаратыМогут назначаться врачом при обострении гиперпластического ларингита и при аллергии в анамнезе. Они помогают быстро снять отек в области гортани, но при этом их редко применяют при катаральной форме ларингита, так как они вызывают сухость слизистой оболочки.Муколитические препаратыОни влияют на вязкость мокроты и облегчают ее отхождение из дыхательных путей.ПрогнозПри остром ларингите, который проходит без осложнений, прогноз благоприятный, главное вовремя обратиться к врачу, чтобы не допустить перехода заболевания в хроническую форму.При адекватном и систематическом лечении хронического ларингита возможно полное излечение или стойкая ремиссия.ПрофилактикаВ качестве профилактики не только ларингита, но и простудных заболеваний в целом, необходимо полноценно отдыхать, правильно питаться, отказаться от вредных привычек, закаляться. В доме важно соблюдать чистоту, не допускать скапливания пыли, а также поддерживать достаточную влажность воздуха. В холодную погоду необходимо соответствующе одеваться и поменьше разговаривать на улице.Людям, чья профессиональная деятельность связана с нагрузкой на голос (певцы, дикторы), вне работы следует давать голосовым связкам отдых, то есть поменьше разговаривать и/или делать это тихо, а также регулярно наблюдаться у фониатра."Для людей, предрасположенных к ларингиту или уже имеющих хроническое течение заболевания, рекомендуется осуществлять профессиональную гигиену полости рта у стоматолога до четырех раз в год, а в домашних условиях тщательно следить за гигиеной полости рта, применять современные и эффективные средства гигиены – механические и электрические зубные щетки, нити и ирригатор для зубов", – дополнил Михаил Саулин.
https://ria.ru/20210930/kashel-1752528345.html
https://ria.ru/20211026/bol-1756275256.html
https://ria.ru/20200911/zuby-1577108668.html
https://ria.ru/20211228/moroz-1765744890.html
https://ria.ru/20220111/adenovirus-1767347752.html
https://ria.ru/20211216/poloskanie-1764128404.html
https://ria.ru/20211222/rinit-1764906255.html
https://ria.ru/20220203/gorlo-1770827167.html
https://ria.ru/20211121/prostuda-1760066173.html
https://ria.ru/20211105/zdorove-1757795808.html
россия
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2022
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdnn21.img.ria.ru/images/07e6/02/04/1771138739_337:0:3068:2048_1920x0_80_0_0_e1b3e631cfbf14f6045f0c461272449c.jpgРИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
здоровье - общество, общество, россия, орви
МОСКВА, 5 фев - РИА Новости. Ларингит – воспалительный процесс слизистой гортани, который может возникнуть как у взрослых, так и у детей. Заболевание проявляется в острой и хронической формах, сопровождается кашлем. О симптомах ларингита, методах лечения и о том, какие препараты может назначить врач, – в материале РИА Новости.
Это заболевание, как правило, имеет вирусную природу, но может возникнуть и по другим причинам. Неправильное лечение или полное его отсутствие может спровоцировать переход из острой формы в хроническую.
Симптоматика ларингита у взрослых зависит от формы болезни. Острый ларингит, как правило, переносится благополучно и проходит в течение недели. Общее самочувствие обычно остается в порядке, но пациента беспокоит осиплость или исчезновение голоса, а также же сухой "царапающий" кашель. Хронический ларингит обычно связан с сопутствующим заболеванием легких и длится до тех пор, пока не будет устранена основная причина. Он сопровождается постоянным травмирующим гортань кашлем, который продлевает течение болезни.
Чаще всего ларингиту подвержены дети до шести лет, это связано с анатомическими особенностями строения хрящей гортани в таком возрасте. Нередко заболевание может диагностироваться у малышей до года. В этот период ребенок нуждается в особом внимании, так как есть вероятность возникновения ложного крупа (отека гортани): у малыша начинается одышка и нехватка воздуха. Поэтому важно определить болезнь как можно раньше и обратиться к врачу при появлении общих симптомов: осиплость голоса, сухой кашель, першение в горле и т.д.

30 сентября 2021, 17:59
Врачи рассказали, чем опасен сухой кашель у ребенка и как его лечитьКак правило, иммунная система беременных находится на низком уровне. Это естественный процесс, но он повышает риски заболеть ОРВИ, гриппом, ларингитом и т.д. Ларингит у беременных зачастую развивается на фоне других заболеваний, ему может предшествовать обычная простуда. Очень важно вовремя купировать проявления болезни, чтобы она не повлияла на развитие плода. Симптоматика во многом зависит от срока беременности, поэтому точный диагноз может поставить только врач. Важно обращать внимание на следующие признаки: приступы кашля, першение в горле, повышенная температура.
Хроническая и острая формы ларингита отличаются по своему проявлению:
—
При хроническом ларингите чувствуется першение и сдавленность в горле, ощущение кома. Также присутствуют охриплость и кашель (преимущественно сухой).—
Острая форма характеризуется охриплостью, частичной или полной потерей голоса, сухостью во рту и першением в горле, сухим кашлем, возможно повышение температуры до 38 °С. Могут появиться проблемы с глотанием и дыханием и симптомы интоксикации, такие как тошнота и общая слабость.При появлении этих признаков необходимо сразу обратиться к врачу, чтобы не запустить болезнь.

26 октября 2021, 12:21
Мясников назвал необычные причины боли в горлеПричины появления ларингита можно разделить на две большие группы.
Они напрямую связаны с патогенными микроорганизмами:
—
Вирусы. Возбудителями острой формы являются риновирусы, аденовирус, респираторно-синцитиальный вирус, грипп А и В, а также вирус парагриппа типа 1 и 2.—
Бактерии. Возбудителями преимущественно становятся стрептококки и стафилококки, которые активизируются под влиянием неблагоприятных факторов.Воздействие инфекции напрямую связано с состоянием иммунитета человека. На него, в свою очередь, влияет множество факторов. Михаил Саулин, стоматолог, кандидат медицинских наук, эксперт в области психофизиологии и коучинга рассказал, как связан ларингит и здоровье полости рта:

11 сентября 2020, 17:58
Названа смертельная опасность невылеченных зубов"Поскольку ларингит может быть вызван повышенной вирусной и бактериальной нагрузкой, не стоит недооценивать значимость состояния смежных областей, например, полости рта. Иными словами, снижение местного иммунитета в полости рта, которое способствует размножению условно патогенных организмов, может поддерживать воспалительный процесс в гортани или привести к его хроническому течению".
Основными неинфекционными причинами ларингита являются:
—
Травмы. Они могут быть физическими или фонотравмами. К первым относится тупая или проникающая травма гортани или вдыхание инородного предмета. Также сюда относятся химические или термические ожоги. Фонотравмы могут быть вызваны криком, пением и другими сильными голосовыми нагрузками.—
Аллергия. При наличии аллергического агента могут возникать типичные симптомы острого ларингита. При повторном воздействии причинно-значимого аллергена может возникнуть анафилаксия и ангионевротический отек, что опасно для жизни.
28 декабря 2021, 02:15
Врач рассказал, чем опасен морозный воздухЗависят от причин развития болезни.
Вызывается инфекциями, в частности такими патогенными микроорганизмами, как пневмококки, гемофильная палочка, моракселла, стрептококки и стафилококки, хламидии и микоплазмы.
Самый распространенный вид ларингита вызывается риновирусами, аденовирусами, реже – вирусами кори и ветряной оспы.
Иначе называется ларингомикоз. Возбудителями в подавляющем большинстве случаев являются дрожжеподобные грибы рода Candida, реже – плесневые грибы рода Aspergillus.

11 января, 15:33
От кашля до отека глаз: как распознать и лечить аденовирусЭто хронический ларингит, который может развиться при туберкулезе, сифилисе, инфекционных заболеваниях, системных заболеваниях и болезнях крови и кожи.
Как острый, так и хронический ларингит имеет свои формы проявления. Василий Гоголев, врач-отоларинголог, рассказал о них подробнее.
—
Катаральный. Это поверхностное воспаление слизистой оболочки гортани. Такая форма редко возникает как самостоятельное заболевание и, как правило, становится следствием ОРВИ, гриппа, других респираторных инфекций. Появляется общее недомогание, может повышаться температура. Гортань при этом краснеет и отекает, а слизистая пересыхает, что вызывает сухой кашель.—
Отечный. Проявляется как отек тканей гортани. Основные симптомы – это одышка и затрудненное дыхание.—
Флегмонозный. Характеризуется гнойным процессом, который распространяется на подслизистый слой, а также мышцы и складки гортани. Такая форма сопровождается болью в горле, повышением температуры, "лающим" кашлем и общим недомоганием.
16 декабря 2021, 20:46
Марганцовка и йод не помогут: чем полоскать горло, чтобы снять боль—
Катаральный. Характеризуется поверхностным воспалением слизистой оболочки гортани, которое сохраняется в течение трёх недель. Сопровождается отечностью тканей и проявляется сухим кашлем, осиплостью голоса, ощущением кома в горле.—
Атрофический. Сопровождается истончением слизистой оболочки, проявляется охриплостью голоса, жжением в горле, ощущением инородного предмета и сухим кашлем.Характерным признаком является усиление боли при вдыхании сухого воздуха.—
Гиперпластический. При такой форме, напротив, происходит утолщение слизистой, которое сохраняется больше трёх недель. Сопровождается охриплостью, изменением тембра голоса, терпимой болью в горле и влажным кашлем.Если не начать своевременное лечение, то острая форма ларингита может стать хронической. Если инфекция распространится на нижние дыхательные пути и глотку, то может развиться фарингит и трахеит.
Хронический ринит может привести к таким осложнениям, как изменение или полное отсутствие голоса, приступы удушья, образование опухолей в гортани, контактная язва и другие.

22 декабря 2021, 15:53
Ринит: чем опасен насморк и как его лечить - рекомендации врачаОдним из самых серьезных осложнений ларингита может стать стеноз (сужение гортани), в этом случае человеку нужна срочная медицинская помощь.
Диагностика начинается с опроса пациента. Он должен сообщить врачу все признаки и предполагаемые симптомы, на основе жалоб врач обычно уточняет, была ли какая-нибудь травма и задает другие вопросы.
На осмотре врач определяет, есть ли воспаление миндалин, глотки и носа. Оно указывает на наличие инфекционного заболевания.
Осмотр с помощью ларингоскопа – эндоскопического прибора с зеркалом – помогает оценить степень отека голосовых связок, зафиксировать покраснение слизистой и скопление слизи. Ларингоскопия особенно необходима, если:
—
симптомы продолжаются дольше трех недель;—
присутствует свистящее и шумное дыхание, нарушение глотания, потеря веса;—
недавно была операция на шее, эндотрахеальная интубация, проведение лучевой терапии."Кроме ЛОР-специалиста следует обратиться к стоматологу-терапевту, который проведет осмотр. Врач может выполнить визуальный осмотр полости рта и состояния зубов, а также бактериологический посев на микрофлору и другие процедуры", – уточнил Михаил Саулин.
После постановки диагноза врач назначает лечение. Во многом оно базируется на природе появления заболевания.

3 февраля, 11:59
Врач развеяла популярный миф о лечении больного горлаАнтибактериальные препараты может назначить только врач, их нельзя принимать бесконтрольно. Как правило, при легком течении ларингита такие лекарства не назначают. Они показаны в период обострения хронической формы, которая сопровождается гнойными выделениями.
Направлена на устранение воспаления, отека и раздражения гортани. Такая терапия включает в себя прием жаропонижающих и обезболивающих препаратов.
Ингаляции небулайзером могут применяться и как монотерапия (при неосложненных формах заболевания), и как часть комплексного лечения. При такой процедуре используются лекарственные препараты различного действия: антибактериального, муколитического, противоотечного, противогрибкового и противовоспалительного.
"Одно из ключевых преимуществ ингаляции – это достижение эффективного лечебного действия с использованием небольшой дозы препарата. Во время процедуры происходит быстрое всасывание лекарства и создается высокая его концентрация в очаге воспаления", – отметил Василий Гоголев.
При катаральной форме хронического ларингита могут назначить противовоспалительные препараты: химотрипсин, гидрокортизон, преднизолон.
Физиотерапевтические методы лечения используются, как правило, при отсутствии лихорадки и выраженных симптомов интоксикации. В качестве таких процедур при ларингите могут применять микроволны, фонофорез и электрофорез.
Могут назначаться врачом при обострении гиперпластического ларингита и при аллергии в анамнезе. Они помогают быстро снять отек в области гортани, но при этом их редко применяют при катаральной форме ларингита, так как они вызывают сухость слизистой оболочки.

21 ноября 2021, 18:25
Названы четыре ошибки при простудеОни влияют на вязкость мокроты и облегчают ее отхождение из дыхательных путей.
При остром ларингите, который проходит без осложнений, прогноз благоприятный, главное вовремя обратиться к врачу, чтобы не допустить перехода заболевания в хроническую форму.
При адекватном и систематическом лечении хронического ларингита возможно полное излечение или стойкая ремиссия.
В качестве профилактики не только ларингита, но и простудных заболеваний в целом, необходимо полноценно отдыхать, правильно питаться, отказаться от вредных привычек, закаляться. В доме важно соблюдать чистоту, не допускать скапливания пыли, а также поддерживать достаточную влажность воздуха. В холодную погоду необходимо соответствующе одеваться и поменьше разговаривать на улице.
Людям, чья профессиональная деятельность связана с нагрузкой на голос (певцы, дикторы), вне работы следует давать голосовым связкам отдых, то есть поменьше разговаривать и/или делать это тихо, а также регулярно наблюдаться у фониатра.
"Для людей, предрасположенных к ларингиту или уже имеющих хроническое течение заболевания, рекомендуется осуществлять профессиональную гигиену полости рта у стоматолога до четырех раз в год, а в домашних условиях тщательно следить за гигиеной полости рта, применять современные и эффективные средства гигиены – механические и электрические зубные щетки, нити и ирригатор для зубов", – дополнил Михаил Саулин.

5 ноября 2021, 13:26
Эксперт рассказал, как помочь иммунитету и не заболеть в межсезоньеНевротические расстройства очень часто сопровождаются различными функциональными нарушениями дыхания. По статистике у 70-80% больных неврозами встречаются такие симптомы, как ощущение нехватки воздуха (психогенная одышка), неудовлетворенность вдохом, ларингоспазм, невротическая икота, возникающие в одних случаях остро, сопровождаясь страхом смерти, в других – начинаясь постепенно и продолжаясь месяцами.
Психогенная одышка – наиболее характерное и самое частое проявление невротических нарушений дыхания, встречающееся при панических расстройствах, астено-депрессивных и истерических состояниях, соматоформных дисфункциях вегетативной нервной системы и различных психосоматических заболеваниях.
Попадая в ту или иную психотравмирующую ситуацию, зачастую человек начинает чувствовать появление беспокойства, растерянности, тревоги, раздражения и других проявлений невротического расстройства. Не остаются в стороне и внутренние органы – возникает сердцебиение, неприятные ощущения в грудной клетке, тягостное ощущение затрудненного вдоха, комка в горле, нехватки воздуха. Неудовлетворенность вдохом, ощущение, что воздух не проникает в легкие, а застревает где-то на уровне трахеи, заставляет страдающих психогенной одышкой делать частые глубокие вдохи, помогая себе движениями туловища, рук для максимального расширения грудной клетки. Если удается, наконец, сделать несколько глубоких вдохов, ощущение нехватки воздуха на время исчезает. Однако через несколько минут все начинается сначала. Появление психогенной одышки провоцирует волнение, разговор, физическая нагрузка, нахождение в душном помещении. Обычно во время острого приступа нехватки воздуха дыхание становится аритмичным: частое поверхностное дыхание прерывается отдельными глубокими вдохами с последующими паузами.
Психогенная одышка доставляет немало страданий, сопровождаясь паникой, чувством страха смерти, тревожным ожиданием наступления следующего приступа, выраженными вегетативными расстройствами. Возникающая при ощущении неудовлетворенности вдохом и чувстве нехватки воздуха рефлекторная гипервентиляция, когда человек начинает глубоко и часто дышать, пытаясь восстановить нормальное дыхание, приводит к еще большему возбуждению и обострению имеющейся симптоматики. Часто сопровождающее гипервентиляцию головокружение ухудшает общее самочувствие, «убеждая» пациента в наличии у него «серьезного заболевания».
Ситуацию затрудняет еще и то, что зачастую на картину невротического расстройства наслаивается то или иное органическое нарушение со стороны органов дыхания и кровообращения, окончательно запутывая клиническую картину.
Только тщательное обследование с привлечением опытных специалистов различного профиля: пульмонолога, кардиолога, психотерапевта и использованием современных диагностических исследований позволяет разобраться в многообразии клинических проявлений и оперативно поставить правильный диагноз, что в свою очередь является залогом успешного лечения.
В медицинском центре «Столица» установлено самое современное диагностическое оборудование, позволяющее быстро определить истинную природу имеющихся у пациента изменений, исключить наличие органической патологии со стороны различных органов и прежде всего, сердца и сосудов, дыхательной системы.
Исследование функции внешнего дыхания, кровообращения, ультразвуковое и рентгенологическое исследование, аллергологические пробы и изучение иммунного статуса, всевозможные лабораторные исследования, тщательный клинический осмотр врача-пульмонолога, аллерголога, кардиолога, психотерапевта – комплексное обследование в медицинском центре «Столица» проводится в кратчайшие сроки, позволяя на основе полученных результатов разработать индивидуальную схему лечения.
Связь имеющихся симптомов с психотравмирующей ситуацией, отсутствие органических изменений со стороны органов дыхания и кровообращения, высокая эффективность психотерапии, седативных средств, транквилизаторов и антидепрессантов – основа правильной диагностики невротической природы расстройств.
Специалисты медицинского центра «Столица» проводят высокоэффективное лечение психогенной одышки и других функциональных нарушений функции дыхания.
Основа лечения – сочетание медикаментозного воздействия с использованием лекарственных препаратов, быстро купирующих основные проявления психогенной одышки и грамотно проводимой психотерапии, обучение пациентов правилам поведения и самопомощи при появлении психогенной одышки.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Нарушение глотания - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Нарушение акта глотания, или дисфагия, обусловлено невозможностью проведения пищевого комка, сформированного в полости рта, через ротоглоточную или глоточно-пищеводную часть в желудок.
Следует различать истинную дисфагию и псевдодисфагию, которая проявляется ощущением комка в горле, но не сопровождается нарушением глотательного акта.
Процесс глотания регулируется нервным центром, который расположен в продолговатом мозге, поэтому поражение мозговых структур ведет к нарушению глотательного рефлекса. В акте глотания участвуют мышцы ротоглотки и пищевода, патология которых также приводит к дисфагии.
Разновидности нарушения глотания
Нарушение глотания является, как правило, симптомом желудочно-кишечных, онкологических или неврологических заболеваний.
Акт глотания состоит из трех фаз: ротовой (осуществляется произвольно), глоточной (осуществляется рефлекторно) и пищеводной (осуществляется также рефлекторно). В зависимости от того, на каком этапе возникает трудность проглатывания, можно говорить о причине этого явления. В некоторых случаях затруднение глотания вызвано нарушением акта глотания в сочетании с болезненностью (одинофагия). Иногда бывает ощущение, что при проглатывании в горле застревает комок, в остальное время такой жалобы не возникает. При некоторых заболеваниях развивается страх глотания (фагофобия), человек боится поперхнуться, чувствует, что не может проглотить пищу. Такое состояние может возникнуть при тревожно-мнительных расстройствах, истерии, предшествующих негативных случаях. Некоторые люди могут ощущать процесс прохождения пищи по пищеводу. Однако такая чувствительность не связана с задержкой пищи в пищеводе или с его закупоркой. Иногда пациенты жалуются на трудности глотания, хотя на самом деле у них переполнен желудок после приема пищи, особенно когда торопливой еде сопутствует заглатывание воздуха.
В зависимости от причины, которая не позволяет пище попасть в желудок, различают функциональную и органическую дисфагию. Функциональное нарушение акта глотания обусловлено расстройством сокращения и расслабления мышц верхнего пищеводного сфинктера либо ротоглотки и пищевода вследствие нарушения нервной регуляции. Возможна также органическая причина расстройства акта глотания из-за механического препятствия или сужения в области ротоглотки или пищевода.
Возможные причины нарушения глотания
Одной из ведущих причин нарушения глотания являются последствия инсульта.
Клинически проявления нарушения глотания в данном случае включают поперхивание или кашель при приеме пищи; слюнотечение; накапливание пищи за щекой или ее выпадение изо рта, затруднение при приеме таблетированных лекарственных средств.
Дисфагия служит также симптомом болезни Паркинсона и выявляется почти у половины пациентов.
Дегенеративные процессы в центральной нервной системе в конечном итоге приводят к поражению мышц ротоглотки, что сопровождается нарушением глотания и речи. Симптом чаще проявляется на поздних стадиях развития болезни.
К нарушению акта глотания приводит дискинезия пищевода, которая может сопровождаться атонией и параличом либо спазмом пищевода (эзофагоспазм).
К атонии пищевода могут приводить поражения головного мозга при травмах головы, кровоизлияниях или опухолях мозга и нарушение работы вегетативной нервной системы при системных заболеваниях (системной склеродермии, миастении и др.).
Как правило, при этом ведущими клиническими признаками выступают симптомы основного заболевания. При системной склеродермии поражаются соединительные ткани с вовлечением в патологический процесс кожи, опорно-двигательного аппарата и внутренних органов. Пищевод при этой патологии поражается чаще, чем другие органы, что проявляется затруднением глотания. Дисфагия при миастении (мышечная слабость) часто бывает единственным симптомом заболевания и проявляется затруднением глотания сухой и плохо пережеванной пищи, особенно в положении лежа.
Другой причиной дискинезии пищевода является дисфагия спастического характера (эзофагоспазм), которая возникает вследствие психоэмоционального стресса у пациентов с эзофагитом, язвенной болезнью желудка и т. д. Кроме того, эзофагоспазм развивается при заболеваниях, которые сопровождаются общим судорожным синдромом (эпилепсия).
Клинически спазм пищевода проявляется загрудинными болями и нарушением глотания.
К числу довольно редких причин нарушения глотания относится ахалазия кардии. При этом заболевании поражаются межмышечные нервные сплетения, что приводит к невозможности расслабления нижнего пищеводного сфинктера и перистальтике пищевода. Нарушение тонуса пищевода при этом сопровождается дисфагией, рвотой и болью в момент проглатывания пищи.
Сократительная функция пищевода нарушается при дисфункции верхнего пищеводного сфинктера, окулофарингеальной мышечной дистрофии (наследственное заболевание, при котором поражаются мышцы лица и головы). В этих случаях дисфагия вызвана поражением нервно-мышечной ткани пищевода, которое сопровождается слабостью мышц.
Органические причины нарушения глотания включают, прежде всего, новообразования головы, шеи, пищевода и средостения. Поскольку анатомическое пространство средостения ограничено, опухоли, разрастаясь, могут сдавливать венозные стволы, что сопровождается развитием синдрома верхней полой вены (нарушением оттока венозной крови от верхней части тела). Сдавление трахеи и пищевода переполненным венозным стволом может сопровождаться симптомами удушья и дисфагии.
Одной из частых причин нарушения акта глотания служит появление дивертикулов пищевода – мешковидных выпячиваний стенок пищевода в сторону средостения. При этом возникают першение, повышенное слюноотделение и ощущение комка в горле.
Нарушение проходимости пищевода, которое вызывает дисфагию, может развиваться при инфекционных процессах в пищеводе или ротоглотке (например, при ангинах, абсцессах и флегмонах), а также при туберкулезе вследствие рубцового сужения пищевода.
Тиреомегалия (увеличение щитовидной железы) также может приводить к нарушению акта глотания вследствие сдавления пищевода, однако этот процесс наблюдается лишь на поздней стадии развития заболевания.
На фоне психосоматических нарушений, истерий возможно возникновение психогенной дисфагии, которую сопровождают другие неврологические симптомы (псевдозаикание, «ком в горле» и др.).
К каким врачам обращаться?
Важно помнить, что начальные симптомы спазма и нарушения моторики пищевода могут возникать у детей первого года жизни.
Появление первых симптомов расстройства пищеварения – срыгивания, внезапной рвоты неизмененной пищей сразу после еды, боли при глотании – требует немедленного обращения к педиатру. Если такие симптомы в течение длительного времени (более месяца) выявляются у взрослого, необходимо в обязательном порядке посетить терапевта. По результатам осмотра терапевт может дать направление к гастроэнтерологу или онкологу для обследования желудочно-кишечного тракта. При неврологических нарушениях, сопутствующих дисфагии, необходимо обратиться к неврологу или психотерапевту.Диагностика и обследования
Поставить предварительный диагноз можно уже после тщательного опроса пациента. При этом обращают внимание на длительность дисфагии и характер ее течения. Например, эзофагит сопровождается, как правило, кратковременной дисфагией. Быстрая и неуклонно прогрессирующая симптоматика затруднения глотания характерна для рака пищевода. При доброкачественных сужениях пищевода (стриктурах, опухолях) дисфагия характеризуется периодичностью и возникает чаще при глотании твердой пищи. При функциональной дисфагии вследствие таких заболеваний, как ахалазия кардии или эзофагоспазм, затруднено проглатывание как твердой, так и жидкой пищи.
У пациентов с системной склеродермией характерным признаком является поражение коже. О неврологической природе дисфагии свидетельствуют такие симптомы, как ухудшение речи, охриплость голоса, атрофия языка, а также признаки нервно-мышечных поражений. Для выявления заболеваний, которые способны нарушить поступление пищи в пищевод, исследуют полость рта и глотки.
Для выявления дисфункции мышц рта и глотки, а также органических изменений выполняют рентгеноскопию с сульфатом бария и пищеводную манометрию; компьютерную томографию гортани.
Лечение
Учитывая разные причины появления дисфагии, врач назначает лечение только после постановки диагноза. При прогрессирующей форме дисфагии, которая может свидетельствовать об онкологическом заболевании, визит к врачу откладывать нельзя.
Что следует делать при нарушении акта глотания?
При постинсультной дисфагии при сохранении глотательного рефлекса употребляют мягкие, полужидкие блюда.
Прием всех медикаментов пациент должен осуществлять в присутствии медперсонала, запивая лекарства маленькими глотками воды в положении полусидя.
Если функция глотания не восстанавливается в течение трех суток, питание проводят через назогастральный зонд.
Если причиной нарушения акта глотания служит эзофагит или гастроэзофагеальная болезнь, необходимо сократить промежутки между приемами пищи и уменьшить размер порции. Не рекомендуется употреблять горячие и холодные блюда, пищу следует тщательно пережевывать. Желательно ограничить потребление продуктов, вызывающих раздражение слизистой оболочки пищевода (жиров, алкоголя, кофе, шоколада, цитрусовых и др.).
После принятия пищи необходимо избегать наклонов вперед и не ложиться в течение 1,5 часов. Кроме того, стоит отказаться от ношения тесной одежды, тугих поясов.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Магний относится к числу макроэлементов, которые необходимы для протекания важных физиологических процессов в организме. Благодаря этому минеральному веществу клетки, мышцы и, главное, нервная ткань функционируют нормально. Поскольку наш организм не способен самостоятельно производить магний, он должен получать его вместе с продуктами питания, либо препаратами, восполняющий дефицит магния в организме - магнелис В6.
Присутствие магния обязательно для всех систем: это вещество активирует ферменты, которые участвуют в жировом, углеводном и белковом обмене. Прямое участие магния наблюдается в 300 биохимических процессах, а косвенное – в еще большем количестве.
Магний – антистрессовый минерал, так как контролирует процессы возбуждения в ЦНС, ослабляет чувствительность организма к воздействиям извне, избавляет от беспокойства и раздражительности. Когда человек попадает в экстремальную ситуацию, усиливается выброс гормональных веществ, вырабатываемых надпочечниками, повышается уровень адреналина в крови. В результате этого из клеток выводится магний, цель которого – приостановиться возбуждение, привести нервную систему в норму. Вот почему магний успешно лечит стрессы. Кроме того, он снижает тягу к курению, алкоголю, наркотикам, если присутствует в организме в должном количестве.
Магний не позволяет формироваться кальций-оксалатным камням – фактору, провоцирующему возникновение мочекаменной болезни. Согласно результатам исследований, ежедневные 500-миллиграммовые порции магния снижают риск камнеобразования более чем на 90%.
Количество магния в организме быстро меняется, так как этот компонент является одним из самых неустойчивых. В сутки взрослый человек должен получать около 350 мг магния, причем исключительно с пищей. Увы, средний житель планеты поглощает намного меньше, и причина – неправильное питание.
Современный рацион беден продуктами с высоким содержанием магния – необработанными злаками, свежими овощами, фруктами. Большой удар наносит fast food – рафинированная пища, полная насыщенных жиров и простых углеводов. Дефицит магния вызывают элементы, выводящие его из организма, в частности ортофосфорная кислота. Она содержится в консервантах, лимонадах и кока-коле.
Нехватка магния может быть вызвана следующими факторами:
Количество магния уменьшается в период роста организма, при беременности и кормлении грудью, из-за огромных физических и психологических нагрузок. Недостаточность магния может быть связана со стрессовыми ситуациями, серьезными заболеваниями и травмами, приемом лекарств. К таким лекарственным средствам относятся кортикостероиды, антибиотики, сердечные гликозиды, диуретики, оральные контрацептивы, противовоспалительные средства, заместители гормональной терапии.
Понять, что организму не хватает именно магния, можно по сильной утомляемости, склонности к депрессии. Без магния ухудшается память, дергаются веки, появляется чувство напряжения, раздражительность, бессонница, онемение в конечностях, ночные судороги. Дефицит магния может привести к постоянному головокружению, учащению сердцебиения, перебоям в работе сердечной мышцы. Нехватка воздуха, ощущение кома в горле тоже характерны для недостаточности магния. Если ограничить поступление этого вещества, возникнет аритмия, нарушатся функции пищеварительного тракта.
Дефицит магния – одна из наиболее распространенных проблем по дефициту микроэлементов в сибирском регионе. Недостаток поступления магния с пищей, высокое стрессовое напряжение, высокие умственные и физические нагрузки – всё это приводит к развитию дефицита магния. Довольно часто приходится слышать от пациентов и знакомых, что появились судороги икроножных мышц по ночам, или что «забарахлило сердечко». Скорее всего это как раз проявления дефицита магния.
Если у вас имеются похожие симптомы, вы можете обратиться за консультацией к врачу-терапевту.
Метки: магнийсимптомы
ЧТО СЛЕДУЕТ ЗНАТЬ ОБ ОПУХОЛЯХ ГОЛОВЫ И ШЕИ И ИХ ПРОФИЛАКТИКЕ
РАК ОБЛАСТИ ГОЛОВЫ И ШЕИ представляют в настоящее время значительную клиническую и социальную проблему, поскольку поражают многие важные анатомические области, такие как: гортань, глотку, язык, губы и нос, непосредственно влияя на важнейшие жизненные функции человека - глотание, дыхание и речь. Опухоли головы и шеи не включают опухоли головного мозга или глаз.
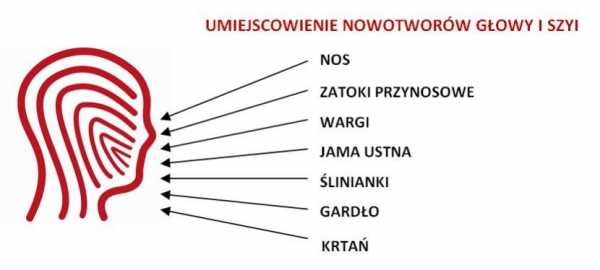
Расположение опухолей головы и шеи
НЕСКОЛЬКО ФАКТОВ:
При первой стадии заболевания шансы на выздоровление составляют 95%.
КАКИЕ ФАКТОРЫ ПОВЫШАЮТ РИСК ЗАБОЛЕВАНИЯ?
КОГДА Я МОГУ ОБРАЩАТЬСЯ К ВРАЧУ?
КАКИЕ СИМПТОМЫ НЕ СЛЕДУЕТ ЛЕЧИТЬ?
Симптомы опухолей головы и шеи зависят от локализации первичной опухоли.
Ранние симптомы рака часто схожи с типичными и распространенными симптомами инфекций верхних дыхательных путей, аллергии или гастроэзофагеального рефлюкса.В том числе:
ПОМНИТЕ!
При появлении 1 из вышеперечисленных симптомов, длящегося в течение 3 недель и сохраняющегося после регулярного лечения, обязательно обратитесь к ЛОР-врачу, стоматологу или челюстно-лицевому хирургу!
Поздние симптомы , связанные с развитием опухоли в зависимости от локализации первичной опухоли, включают:
КАКОЕ ОБСЛЕДОВАНИЕ ДОЛЖНО БЫТЬ ПЕРВЫМ ДЛЯ ИСКЛЮЧЕНИЯ ИЛИ ПОДТВЕРЖДЕНИЯ РАКА?
ЛОР-осмотр
Медицинский осмотр для оценки состояния ушей, носа, рта, горла и гортани.
Фиброскопическое исследование
Фиброскоп представляет собой устройство в виде тонкого гибкого кабеля с камерой и источником света. Он позволяет просматривать и, при необходимости, брать образцы для гистопатологического исследования из мест, недоступных при стандартном ЛОР-обследовании. Обследование занимает несколько минут и безболезненно.
КАКОВЫ ВОЗМОЖНОСТИ ЛЕЧЕНИЯ ОПУХОЛЕЙ ГОЛОВЫ И ШЕИ?
План лечения определяется индивидуально для каждого пациента многопрофильной командой врачей-специалистов на основании точной диагностики вида рака, его локализации и прогрессирования, с учетом общего состояния пациента и сопутствующих заболеваний.
ПОМНИТЕ!
Даже при наличии у врачей наилучшего доступного хирургического лечения, современных методов лучевой или химиотерапии поздняя диагностика далека от оптимальной.
РАК ГОРТАНИ
Рак гортани является одним из наиболее распространенных злокачественных новообразований в группе рака головы и шеи. Ежегодные случаи заболевания в Польше оцениваются примерно в 2500 случаев. Мужчины болеют гораздо чаще (в 8 раз чаще, чем женщины), пик заболеваемости приходится на возраст 55–65 лет.
Основными факторами риска являются курение сигарет (заболевание диагностируется случайно у некурящих), злоупотребление алкоголем, воздействие химических паров (асбеста, соединений хрома, никеля, тяжелых металлов), папилломавирусная инфекция человека (особенно ВПЧ-16 типа ), рефлюксная болезнь и недостаточность питания с дефицитом витаминов А и С и ненасыщенных жирных кислот.
Часто заболевание развивается на базе предшествующих предраковых состояний - лейкоплакии, хронического ларингита с утолщением рогового слоя или папилломами.
Гортань делится на надгортанную часть (защищает дыхательные пути от аспирации пищевого содержимого при проглатывании), голосовую щель (голосовые складки, образующие голос) и подскладочную область (соединение гортани с трахеей). Из-за различных функций этих областей гортани симптомы особенно ранних злокачественных новообразований будут различными.
При раке голосовой щели (голосовых складок) первым симптомом является стойкая, периодически усиливающаяся охриплость с последующей одышкой вследствие нарушения проходимости гортани.
При опухоли надгортанного отдела гортани первым симптомом является дисфагия: ощущение затруднения при глотании, ощущение инородного тела в нижних отделах глотки, боль при глотании или удушье. Лишь позже может появиться кашель или одышка, что свидетельствует о прогрессировании рака.
Из-за отсутствия специфической функции подсвязочного отдела гортани первым симптомом новообразования в этой области может быть кровохарканье или одышка, обусловленные большой массой опухоли.
В связи с ключевой ролью гортани в важнейших для человека функциях, таких как дыхание, глотание и речь, очень важна ранняя диагностика рака!
РАК РОТА И РТА ГОРЛА
Часто эти две смежные анатомические локализации - полость рта и ротовая часть глотки (средний зев) - соединяются в связи с тем, что развивающиеся здесь опухоли нередко инфильтрируют обе области одновременно.На поздних стадиях трудно точно определить локализацию опухоли. Эта группа новообразований является второй по количеству ежегодно регистрируемых новых случаев в Польше.
Это неоднородная группа новообразований - здесь мы различаем очень злокачественные рака языка или дна полости рта, , которые требуют очень агрессивного лечения, и рака небных миндалин, зависимых от ВПЧ-инфекции у некурящих. , с гораздо лучшим прогнозом. Симптомы зависят от локализации поражения.
Методы лечения этой группы заболеваний также несколько различаются, так как при первой стадии рака полости рта обычно рекомендуется оперативное вмешательство, а при поздних стадиях рака среднего глотки лечение обычно начинают с радио- или радиохимиотерапии.
ДРУГИЕ РАК ОБЛАСТИ ГОЛОВЫ И ШЕИ
Среди других злокачественных новообразований в этой области рак губы является наиболее распространенным. Эта опухоль имеет относительно лучший прогноз из всех злокачественных новообразований головы и шеи — обычно она растет медленно.90% из них развиваются на нижней губе, так как основным предрасполагающим фактором является солнечное излучение.
Среди редких опухолей относятся к опухолям полости носа, околоносовых пазух или носоглотки . В этиологии этих новообразований выделяют, кроме табачного дыма и химических паров, плоскоклеточный папилломавирус (ВПЧ) и вирус Эпштейна-Барр (ВЭБ), вызывающие инфекционный мононуклеоз. Симптомы вначале могут быть очень незаметными: одностороннее носовое кровотечение, односторонний насморк, обонятельные расстройства или односторонний средний отит с выпотом в барабанной полости и потерей слуха.Боль в челюсти, зубах, ухе, глазу, глубоко локализованная головная боль или потеря чувствительности в пределах участка кожи лица обычно свидетельствует о прогрессировании опухолевого процесса. Первым симптомом, наблюдаемым у больного, может быть двоение в глазах, в результате попадания опухоли в глазницу.
Опухоли больших слюнных желез представляют собой преимущественно мультиформные аденомы (гистопатологически доброкачественные новообразования), длительный медленный рост которых повышает риск их малигнизации.При опухолях околоушной железы важным аргументом в пользу раннего хирургического лечения является снижение риска повреждения лицевого нерва, разветвление которого на мелкие ветви в пределах этой слюнной железы значительно затрудняет любое вмешательство в этой локализации.
.Здравствуйте, у меня уже несколько недель проблема - в области гортани, трахеи, я чувствую, что у меня там что-то вроде шишки, это трудно описать, и я часто хрюкаю и сглатываю с мыслью что это пройдет, что это может быть? Что я мог сделать? Я прошу совета.
Доктор медицинских наук Анна Мокровецка
специалист по внутренним болезням
специалист по гастроэнтерологии
Клиническое отделение общей и онкологической гастроэнтерологии
Университетская клиническая больница Медицинского университета Лодзи
Причина дисфагии может быть совершенно безобидной, напр.функциональные заболевания пищевода на фоне эмоциональных расстройств, неврозов.
К функциональным заболеваниям относится бугорок (или шаровидный), который можно описать как ощущение застревания инородного тела, застрявшего кусочка пищи или стеснения в горле. Эти симптомы непостоянны, часто ослабевают во время еды и не болезненны. Галка поражает до 40% взрослого населения среднего возраста.
Другим примером функциональных заболеваний пищевода является функциональная дисфагия, значительно реже глобуса, проявляющаяся чувством застревания и задержки пищи при глотании.
Функциональные заболевания не опасны и не вызывают осложнений. Однако важно исключить серьезную органическую причину дисфагии, поэтому дисфагия всегда требует диагностики. Установление диагноза и лечение часто требует сотрудничества многих специалистов – необходимы эндоскопические исследования и консультации: невролога, ЛОР и психиатра.
Дисфагия может быть связана с нарушениями ранней стадии глотания (так называемая предпищеводная) и характеризуется неспособностью сформировать кусок пищи и нарушением глотательных рефлексов.Наиболее частыми причинами этого вида дисфагии являются нервно-мышечные расстройства. Причиной также могут быть местные изменения в полости рта, глотки или окружающих тканей (зоб, дегенеративные изменения в позвоночнике) и функциональные нарушения верхнего пищеводного сфинктера, вызванные, например, нарушения его диастолы, дивертикула или опухоли пищевода.
Гастроскопическое исследование следует проводить, особенно если симптомы появились недавно и быстро ухудшаются, а также при наличии других тревожных симптомов у человека старше 40 лет.-50. (включая анемию, потерю веса, семейный анамнез рака).
Важным исследованием, особенно при нарушениях моторики пищевода или дивертикулах пищевода, является рентгенография пищевода после перорального введения контрастного вещества. Более подробная гастроэнтерологическая диагностика включает рентгеноскопическое исследование акта глотания и эзофагеальную манометрию.
.- кардиомиопатия, вызванная введением антрациклинов (адриамицин, эпирубицин)
- Миелосупрессия, вызывающая анемию и склонная к воспалению.
IV. Вызвано другими причинами:1. Беспокойство.
2. Бронхиальная астма.
3. Хроническая обструктивная болезнь дыхательных путей (ХОБД).
4.Пневмоторакс.
5. Легочный фиброз.
6. Коронарная недостаточность, инфаркт миокарда.
7. Левожелудочковая недостаточность кровообращения.
8. Порок митрального/аортального клапана.
9. Цианические пороки сердца.
10. Боковой амиотрофический склероз спинного мозга.
11. Деформация грудной стенки.
12. Ожирение.
13. Действие препаратов, ослабляющих мышечную силу.
Патомеханизм и оценка одышки
Патофизиология одышки до сих пор плохо изучена.Важную роль играют химические факторы, возбуждающие дыхательный центр и напряжение бронхиальной мускулатуры, диафрагмы и межреберных мышц. Иннервация легких включает холинергические нейроны парасимпатической системы, стимулирующие дыхание и тормозящие адренергические нейроны симпатической нервной системы (2). В легких были обнаружены опиоидные рецепторы и эндогенные опиоиды, и кажется, что они играют важную роль в патофизиологии одышки (6).
Следует подчеркнуть, что, с одной стороны, одышка является субъективным симптомом, а с другой стороны, нередко является отражением объективно существующих патологических изменений, происходящих в дыхательной, кровеносной и нервно-мышечной системах.Гипоксия и гиперкапния, раздражение рецепторов, расположенных в дыхательных путях и мышцах, участвующих в дыхании, играют важную роль в развитии одышки (7). Как правило, одышка вызывает повышенное вентиляционное усилие и увеличение частоты дыхания, причем чаще всего возникает тревога. Это вызывает увеличение мертвого пространства и повышенное потребление кислорода, вызванное увеличением усилия дыхательных мышц (8). Это часто приводит к приступам «респираторной паники».Важен психологический аспект одышки, и она часто проявляется в виде боязни удушья. Часто больные выражают свои опасения вопросом: «Не задохнусь ли я?» Важно убедить пациента в том, что существуют доступные методы лечения одышки.
Правильная оценка одышки должна включать как объективные патологические изменения в дыхательной системе, так и субъективные ощущения пациента. Для оценки интенсивности одышки можно использовать различные шкалы.Одной из них является визуально-аналоговая шкала (ВАШ), которая является частью Эдмонтонской системы оценки симптомов (ESAS) (9). Шкала выраженности одышки состоит из отрезка длиной 100 мм, слева начало отрезка описывается как отсутствие одышки, а справа конец отрезка описывается как самая сильная одышка. Больной отмечает место, соответствующее интенсивности одышки, затем врач измеряет расстояние отмеченного участка от начала шкалы, результат чаще всего дается в миллиметрах (10).Другим способом оценки интенсивности одышки является 5-балльная вербальная шкала, входящая в симптомокомплекс опросника STAS (Support Team Assessment Schedule): 0 – одышка отсутствует, 1 – одышка встречается редко, активность больного не снижена. беспокоит одышка, 2 - одышка средней интенсивности, иногда бывают дни ухудшения настроения и усиления одышки, 3 - выраженная, частая одышка, деятельность и концентрация значительно ограничены одышкой, 4 - очень интенсивная и постоянная одышка, больной ни о чем другом не думает (11 ).
В дополнение к шкалам тяжести одышки необходимо провести надлежащую клиническую оценку пациента, уделяя особое внимание респираторным симптомам. Важно как тщательно собрать анамнез, так и провести детальное физикальное обследование, которое должно включать тщательную перкуссию и аускультацию легочных полей.
В обоснованных случаях проводятся дополнительные тесты, которые могут подтвердить или исключить предполагаемые причины одышки.Чаще всего проводят переднезаднее изображение органов грудной клетки (при необходимости дополняется ультразвуковым исследованием, например, при подозрении на скопление жидкости в плевральной полости), анализ крови (при наличии анемии), иногда определение содержания кислорода в крови проверяют сатурацию (пульсоксиметрия) и давление газов в крови (капиллярные или артериальные газы крови). Необходимость в других исследованиях (спирометрия, бронхоскопия) возникает редко.
Лечение одышки
«По нашему опыту, сильная одышка является настолько неприятным симптомом, что пациенты и персонал, ухаживающий за пациентом, должны получать любое лечение, которое они хотят, чтобы облегчить его состояние.(Коэн и др., 1992) (12).
Приведенное выше утверждение хорошо иллюстрирует, насколько неприятным симптомом является одышка не только для пациента, но и для его семьи и медицинского персонала. Это также указывает на необходимость знать, как правильно справляться с одышкой.
Подобно тому, как разработанная Всемирной организацией здравоохранения (ВОЗ) анальгетическая лестница значительно облегчила обезболивание при раке, к сожалению, не удалось разработать аналогичный стандарт для симптоматического лечения одышки.Как только причинные процедуры исчерпаны, лечение одышки часто бывает трудным и не всегда эффективным (13).
Ниже мы перечислили факторы, которые следует учитывать при принятии терапевтических решений у пациентов с одышкой на поздних стадиях рака:
1. Степень запущенности болезненного процесса и общее состояние больного.
2. Скорость прогрессирования заболевания.
3. Бремя дополнительных обследований и лечения и потенциальная польза для пациента.
4. Личные цели пациента.
5. Ожидаемые побочные эффекты запланированного лечения.
6. Сопутствующие заболевания.
7. Возможности проведения реабилитации.
Когда это возможно, лечение одышки должно быть основано на попытке подавить опухолевый процесс и устранить причину симптома (причинно-следственная терапия). Если этиотропная терапия не может быть проведена у данного пациента по разным причинам, следует назначить симптоматическое лечение.Следует подчеркнуть, что симптоматическое лечение можно применять одновременно с этиотропной терапией.
Причинная терапия
1. Закрытие верхних дыхательных путей
Обструкция верхних дыхательных путей может быть связана с развитием первичной или метастатической опухоли. Развивающееся новообразование может, помимо одышки, вызывать затруднение глотания (дисфагию). При паллиативном онкологическом лечении опухолей головы и шеи применяют хирургию и лучевую терапию, а также цитостатическое лечение.Если невозможно продолжить лечение причины, положительный эффект можно получить с помощью кортикостероидов. Предполагаемый механизм их действия связан с уменьшением отека вокруг опухоли. Обычно дексаметазон назначают в разовой суточной дозе 8-12 мг в течение нескольких дней, постепенно снижая дозу препарата до 2-4 мг в сутки (14). В случае бактериальной инфекции в области опухоли могут появиться боли, связанные с отеком вокруг опухоли и одышкой. В этом случае целесообразно введение антибиотиков.
2. Закрытие бронхов
Рак бронхов может сужать или закупоривать просвет бронхов, что часто приводит к ателектазу или всему легкому. Утрата паренхиматозной функции легких может не вызывать одышки из-за гипоксии, однако коллапс доли или всего легкого является очень сильным раздражителем, вызывающим одышку. Наиболее часто применяемым методом лечения является паллиативная лучевая терапия (15). Химиотерапия может быть использована в случае опухолей, чувствительных к лечению цитостатиками, т.е.мелкоклеточный рак легкого. К эндобронхиальным методам лечения распространенного рака легкого относится лазеротерапия, которая с успехом может применяться при опухолях магистральных дыхательных путей. Еще одним видом процедуры является брахитерапия, при которой в зону бронхиального стеноза вводят источник излучения. Уменьшение одышки наблюдается у большинства пролеченных больных (16). Когда опухоль сдавливается снаружи, что приводит к закрытию просвета трахеи или главных бронхов, иногда используют эндобронхиальные протезы (стенты), чтобы держать главные дыхательные пути открытыми.
3. Синдром верхней полой вены.
Раковые поражения средостения могут сдавливать верхнюю полую вену и вызывать симптомокомплекс, называемый синдромом верхней полой вены (СВКП). Наиболее часто наблюдаемые симптомы включают гиперемию и отек лица, верхней части грудной клетки и рук, расширение вен на шее и грудной клетке (вызванное развитием коллатерального кровообращения), охриплость, одышку, коллапс при наклонах, головную боль и головокружение.Симптомы могут усиливаться при поднятии рук над головой (симптом Пембертона).
Наиболее частые причины синдрома верхней полой вены включают рак легкого (75% случаев), лимфомы (15%) и метастазы других новообразований в медиастинальные лимфатические узлы, например, рак молочной железы (7%). Симптомы могут появиться внезапно, но чаще развиваются постепенно. В случае немелкоклеточного рака легкого наиболее часто используемым методом лечения является лучевая терапия в области средостения.Химиотерапия играет важную роль у пациентов с диагностированной опухолью, чувствительной к лечению цитостатиками, например, лимфомой, мелкоклеточным раком легкого (17). Если дальнейшая этиотропная терапия нецелесообразна, то может быть эффективным лечение кортикостероидами, чаще всего дексаметазоном внутрь или дексавеном внутривенно в дозе 12-24 мг/сут. Кроме того, применяют диуретики, чаще всего фуросемид в дозе 40-80 мг/сут.
4. Плевральный выпот
Чаще всего возникает у пациентов с раком легких и молочной железы.Проведенные до сих пор исследования показывают, что среднее время выживания после диагностики экссудата составляет около одного года при раке молочной железы и шесть месяцев при раке легкого (14). Важно учитывать, коррелирует ли выраженность одышки с количеством экссудата, небольшое количество жидкости в плевральной полости обычно не вызывает выраженной одышки. Если затем появляется сильная одышка, это скорее указывает на другую причину симптома. Методом выбора при плевральном выпоте является дренирование плевральной полости, иногда в сочетании с инъекцией цитостатиков (например,блеомицины) или тетрациклины для предотвращения повторного накопления жидкости, вызывающего плеврит и последующие спайки. Введение этих препаратов может вызвать боль и лихорадку. В нашей практике показанием к фармакологическому плевродезу являются частые, рецидивирующие плевральные выпоты. После эвакуации экссудата для уменьшения боли внутриплеврально вводят 15-20 мл 0,5% раствора лигнокаина, а через несколько минут вводят 200 мг доксициклина. Выполнение пункции плевральной полости требует госпитализации.
5. Легочный лимфангиоз (карциноматозный лимфангит)
Прорастание опухолью мелких лимфатических сосудов легкого может произойти, когда опухоль инвазирует лимфатические узлы ворот легкого. Поражения обычно поражают полости обоих легких. К наиболее частым причинам относятся новообразования легких или метастазы в лимфатические узлы легочных полостей рака молочной железы, новообразования желудочно-кишечного тракта или предстательной железы (1). Рентгенологические изменения появляются относительно поздно, у больного может возникать выраженная одышка в покое, что значительно снижает активность больного.Часто выраженность одышки несоразмерна наблюдаемым клинико-рентгенологическим изменениям, а легочный лимфангиоз нередко не диагностируется. Причиной одышки является затруднение оттока лимфы из легких, что вызывает накопление интерстициальной жидкости и блокирование диффузии кислорода через альвеолы, возможно раздражение J-рецепторов и, кроме того, утомление дыхательных мышц, вызванное гипервентиляцией. Следует рассмотреть онкологическое лечение, если это позволяет общее состояние больного.Симптоматическое лечение заключается в назначении дексаметазона в дозе 2-4 мг в день и морфина вначале в низких дозах (обычно 5 мг перорально каждые 4 часа), иногда в комбинации с анксиолитиком. Кислородная терапия может принести положительные краткосрочные эффекты (18). Прогноз при карциноматозном лимфангите очень неблагоприятный, независимо от типа первичной опухоли.
6. Метастазы в легкие
Метастазы в легкие обычно возникают при остеогенных саркомах и саркомах мягких тканей, раке почки, щитовидной железы, молочной железы и предстательной железы и злокачественной меланоме (14).Часто они могут протекать бессимптомно. В зависимости от чувствительности опухоли и общего состояния пациента следует рассмотреть возможность лечения цитостатиками. Симптоматическое лечение заключается во введении опиоидов (чаще всего морфина перорально или подкожно), иногда в сочетании с седативными средствами, например мидазоламом, первоначально в дозе 1-2 мг подкожно или внутривенно и 3,75-7,5 мг перорально. маршрут, а затем повторяется в дозах, соответствующих интенсивности одышки.
7. Жидкость в околосердечной сумке
Скопление жидкости в околосердечной сумке вызвано инфильтрацией или раздражением перикарда и может вызвать сильную одышку и ограничить активность пациента.Жидкость в перикардиальной сумке вызывает снижение венозного возврата и значительное снижение сердечного выброса (синдром низкого устойчивого сердечного выброса), клинически проявляющееся одышкой и значительным снижением активности. Наиболее частые причины скопления жидкости в перикарде включают рак легкого, медиастинальные лимфомы и рак молочной железы (1). В случае большого количества жидкости может возникнуть тампонада сердца, опасная для жизни. В этом случае необходимо срочно выполнить пункцию перикарда и эвакуировать жидкость.Диагноз выпота в околосердечной сумке подтверждается рентгенологическим исследованием, на котором виден увеличенный силуэт сердца, низкий вольтаж желудочковых комплексов на записи ЭКГ, и эхокардиографией, позволяющей определить количество скопившейся жидкости. При меньшем количестве жидкости может быть эффективным лечение нестероидными противовоспалительными препаратами или глюкокортикостероидами (14).
8. Асцит
Скопление значительного количества жидкости в брюшной полости вызывает давление на диафрагму и появление одышки.Пункция брюшной полости и дренирование экссудата приводят к быстрому купированию одышки и улучшению самочувствия больного. Если высвобождается значительное количество жидкости, целесообразно восполнить потерю белка (вводят альбумин) и иногда вводить жидкости внутривенно. Консервативные меры могут быть эффективны при меньшем накоплении жидкости и иногда предотвращают дальнейшее накопление экссудата. Наиболее часто используются фуросемид (40–80 мг/сут) и спиронолактон (100–200 мг/сут) (19). При диагностировании опухоли, поддающейся лечению цитостатиками (например,рак яичников, лимфомы) и у пациентов с хорошим общим состоянием может быть предпринята попытка химиотерапии (20).
9. Анемия
Если анемия вызывает сердечную недостаточность или вызывает одышку при физической нагрузке, следует рассмотреть вариант переливания крови. Эта процедура обычно выполняется у больных в относительно хорошем общем состоянии с уровнем гемоглобина ниже 5 ммоль/л.
10. Пневмония
Инфекции легочной ткани обычно являются показаниями к лечению антибиотиками, которые чаще всего назначают перорально, реже при тяжелых инфекциях - парентерально.В случае умирающих больных от антибиотикотерапии обычно отказываются в пользу симптоматического лечения, направленного на купирование боли и других симптомов (1, 7, 14, 18).
11. Громкое, «хрипящее» дыхание
Одним из симптомов, который часто возникает у пациентов без сознания, является чрезмерное накопление секрета в дыхательных путях. Затем говорится о так называемом свистящее дыхание или дыхание умирающего. Этот симптом часто беспокоит семью больного, которая чувствует себя беспомощной.Ведение, помимо разъяснения семье, что больной не болеет, заключается во введении антихолинергических препаратов, подавляющих секрецию в бронхиальном дереве. Чаще всего бусколизин или бускопан вводят подкожно бабочке в дозе 40-120 мг/сут или скополамин тем же путем в дозе до 2,5 мг/сут. При значительном нарушении периферического кровообращения более эффективен внутривенный путь введения вышеперечисленных препаратов. Не рекомендуется использование млекопитающего, вызывающего появление кашлевого рефлекса и способного вызвать ненужный дискомфорт у пациента.Если в трахее есть слизистая пробка, ее можно осторожно удалить с помощью тонкого катетера (1).
12. Легочная эмболия
При массивной легочной эмболии обычно наблюдаются сильная одышка, плевральные боли, кашель и гипоксемия. Прогноз в этом случае очень плохой, и больной обычно умирает в течение короткого времени. Затем рекомендуется введение морфина с добавлением мидазолама перорально или парентерально и оксигенотерапия (1).
При менее тяжелой легочной эмболии, помимо симптоматического лечения, следует рассмотреть назначение антикоагулянтов.Если больной старше 70 лет, ожидаемая продолжительность жизни короткая (несколько дней или недель) или у больного в анамнезе имеется язвенное кровотечение, от введения антикоагулянтов следует отказаться. Чаще всего внутривенно вводят гепарин, а затем через 7-10 дней лечение продолжают пероральным путем производными аценокумарола (Синтром, Синкумар) или варфарином в течение не менее 6 нед, терапию можно продолжать до 6 мес после начало эмболического эпизода (21).Лечение антикоагулянтами требует контроля показателей свертывания крови, особенно в начале терапии.
Симптоматическое лечение
Лечение причинной одышки, описанное выше для устранения причины симптома, может не использоваться в некоторых клинических ситуациях. В этом случае остается симптоматическое лечение, и, как было сказано ранее, лечение одышки этими методами затруднено и не всегда эффективно.
1.Бронходилататоры
Эта группа препаратов чаще всего используется у пациентов с бронхиальной астмой и ХОБЛ. В группу бронходилататоров входят бета-адреномиметики, холинолитики и метилксантины.
Бета-адреномиметики можно разделить на две группы: селективные и неселективные. При применении последней группы могут возникать сердечные аритмии. Однако в случае селективных бета-адреномиметиков иногда наблюдается мышечный тремор (22).Побочные эффекты более выражены у пациентов, которые одновременно получают производные метилксантина. Примером препарата избирательного действия и большой продолжительности действия (8 часов) является фенотерол (Беротек), выпускаемый в виде аэрозоля, который обычно применяют 2-3 раза в сутки или в качестве экстренной помощи в случаях усиление одышки. Начало действия препарата наступает через 2-15 минут.
Из группы антихолинергических средств ипратропия бромид (Атровент) применяют при бронхоспастических состояниях. Препарат действует в течение 4-6 часов, начало действия наступает через 3-5 минут, дозирование 3-4 раза в день по 1-2 вдоха.Препарат менее эффективен, чем бета-адреномиметики.
Отдельную группу составляют производные метилксантина, такие как теофиллин и аминофиллин. Эти препараты расслабляют гладкую мускулатуру бронхов, стимулируют ЦНС, увеличивают сердечный выброс, снижают периферическое сопротивление, увеличивают перфузию органов и обладают мочегонными свойствами. Экспериментальные исследования показали, что эти препараты увеличивают сократительную способность диафрагмы и, таким образом, улучшают эффективность дыхания (23). Эти эффекты, продемонстрированные у пациентов с ХОБЛ и астмой, до сих пор не были подтверждены у пациентов с одышкой, вызванной опухолевым заболеванием.Метилксантины чаще всего назначают внутрь в виде препаратов пролонгированного действия (Аминофиллина и Теофиллина пролонгатум). При острых приступах удушья аминофиллин вводят в виде медленной внутривенной инфузии из-за потенциальной гипотензии и сердечных аритмий.
Мы загрузили отрывок из статьи выше, к которой вы можете получить полный доступ.
У меня есть код доступа
19
зл. я выбираюполученный код необходимо ввести на странице статьи, на которую он был погашен
49
злотых я выбираю119
злотых я выбираюСсылки
1. Ахмедзай С.: Смягчение респираторных симптомов, в ред.: Дойл Д., Хэнкс Г.В.К., Макдональд Н.: Оксфордский учебник паллиативной медицины, издательство Оксфордского университета, Оксфорд, 1997, стр. 349-378. 2. Дэвис С. Л.: Терапия одышки, в: Исследования рака. Паллиативная медицина: проблемные области в управлении болью и симптомами . Нью-Йорк: Издательство лаборатории Колдстрим-Харбор, 1994; 21: 85-98. 3. Рубен Д. Б., Мор В.: Одышка у неизлечимо больных раком, Chest 1986; 89 (2): 234-236. 4. Хиггинсон И., Маккарти М.: Измерение симптомов терминального рака: контролируются ли боль и одышка? Журнал Королевского медицинского общества, 1989 г.; 82: 264-267. 5. Heyes-Moore L. et al.: Насколько серьезной проблемой является одышка при распространенном раке, Palliative Medicine 1991; 5: 20-26. 6. Frossard N., Barnes P.J.: Mu-опиоидные рецепторы модулируют нехолинергические констрикторные нервы в дыхательных путях морских свинок, European Journal of Pharmacology 1987, 141: 519-522. 7. Łuczak J.: Респираторные симптомы у неизлечимо больных раком, Аннотация, Расширенный курс паллиативной помощи, Лонд, июнь 1992 г., Отделение паллиативной помощи, Познань, 1992. 8. Йохансон Г. А.: Следует ли использовать опиоиды или седативные средства при одышке в терминальной стадии болезни? Американский журнал хосписной помощи 1990; 4; 12-13. 9. Bruera E. et al .: Эдмонтонская система оценки симптомов (ESAS): простой метод оценки пациентов паллиативной помощи, Journal of Palliative Care 1991; 7 (2): 6-9. 10. Majkowicz M. и др. Практическое использование шкалы ESAS (Эдмонтонская система оценки симптомов) в паллиативной помощи, Nowotwory 1998; 48: 847-857. 11. Хиггинсон И.: Клинический аудит в паллиативной помощи, Radcliffe Medical Press, Оксфорд, 1993, стр. 182-186. 12. Cohen M.H. et al.: Лечение трудноизлечимой одышки: клинические и этические вопросы, Исследование рака, 1992; 10: 317-321. 13. De Conno F. et al .: Влияет ли фармакологическое лечение на ощущение одышки у неизлечимых больных раком? Паллиативная медицина 1991; 5: 237-243. 14. Cowcher K., Hanks G.W.: Долгосрочное лечение респираторных симптомов при распространенном раке, Journal of Pain Symptom and Symptom Management 1990; 5 (5): 320-330. 15. Leppert W. et al.: Роль лучевой терапии в паллиативной помощи, Nowiny Lekarskie 1996, 6: 752-759. 16. Яссем Э., Яссем Дж.: Эндобронхиальные методы лечения больных с распространенным раком легкого, Nowotwory 1996; 46: 133-141. 17. Козак Ю., Турвон А.: Синдром верхней полой вены, Онкол.Половина. 1998 год; 3-4: 153-157. 18. Лепперт В.: Симптомы дыхательной системы, в: Паллиативная помощь на поздних стадиях опухолевого заболевания. Материалы для обучения паллиативной медицине, Познань, 1999. 19. Лучак Й.: Паллиативное лечение, в [ред.]: Марковска Дж.: Рак яичников, Springer PWN, Варшава, 1997, стр. 189-196. 20. Шарма С., Уолш Д.: Лечение симптоматического злокачественного асцита диуретиками: два клинических случая и обзор литературы, Журнал управления болью и симптомами, 1995; 10: 237-242. 21. Миллер Л.Г., Каземи Х.: Тромбоэмболические заболевания, в: Миллер Л.Г., Каземи Х.: Заболевания легких, PZWL Варшава 1988, стр. 217-233. 22. Tarchalska-Kryńska B.: Спастические состояния дыхательной системы, в [ред.]: Kostowski W., Kubikowski P.: Фармакология - основы фармакотерапии и клинической фармакологии, PZWL Варшава 1996, 530-544. 23. Обье М. и др.: Сократимость диафрагмы, усиленная аминофиллином: роль внеклеточного кальция, Журнал прикладной физиологии, 1983; 54: 460-464. 24. Rybacka-Chabros B.: Хроническая обструктивная болезнь легких - все еще актуальная клиническая проблема, Infomedica 1999, 7 (67). 25. Mitchell-Heggs P. et al.: Диазепам в лечении одышки при синдроме розового фугу, Quarterly Journal of Medicine 1980; 49: 9-20. 26. De Sousa E., Jepson B. A: Мидазолам в терминальной терапии, Lancet 1988; 9: 67-68. 27. Вентафридда В., Спольди Э., Де Конно Ф.: Контроль одышки у больных раком на поздних стадиях, Chest 1990; 6: 1544-1545. 28. Вудкок А. А. и др.: Медикаментозное лечение одышки: противопоставление эффектов диазепама и прометазина у розовых фугу, Британский медицинский журнал, 1981; 283: 343-346. 29. Mendelson W.B. et al.: Введение буспирона пациентам с апноэ во сне, Journal of Clinical Psychopharmacology 1991; 11: 71-72. 30. Zapaśnik A., Żylicz Z.: Респираторные симптомы, в [ред.]: Zapaśnik A., Żylicz Z.: Симптоматическое лечение опухолевых заболеваний - в далеко зашедшем и терминальном периоде, Медицинский университет Гданьска, Гданьск 1993 , 87-91. 31. Энк Р.: Лечение одышки, Американский журнал хосписной помощи 1989, 4: 11-12. 32. Bruera E. et al .: Влияние морфина на одышку больных раком в терминальной стадии, Journal of Pain and Symptom Management 1990; 5 (6): 341-344. 33. Quelch P.C. et al.: Распыляемые опиоиды при лечении одышки, Journal of Palliative Care 1997; 13 (3): 48-52. 34. Davis C. et al .: Однократное рандомизированное контролируемое исследование распыляемого морфина у пациентов с одышкой, связанной с раком, Palliative Medicine 1996; 10 (1): 64-65. 35. Howard P. et al.: Лидокаиновый аэрозоль и постоянный кашель, British Journal of Diseases of the Chest 1977; 71: 19-24. 36. Ахмедзай С.: Респираторные расстройства у неизлечимо больных, Респираторные заболевания на практике, 1988, 5 (5): 20-29. 37. О & острый Neill P. A. et al .: Играют ли роль простагландины в одышке? Американский обзор респираторных заболеваний, 1985 г.; 132: 22-24. 38. Bruera E. et al .: Влияние кислорода на одышку у гипоксемических пациентов с неизлечимой формой рака, The Lancet 1993; 342: 13-14. 39. LeGrand S.B., Walsh D.: Паллиативное лечение одышки при распространенном раке, Current Opinion in Oncology 1999, 11: 250-254. 40. Corner J. et al.: Немедикаментозное вмешательство при одышке при раке легких, Palliative Medicine 1996; 10: 299-305. 41. Filshie J. et al.: Акупунктура для облегчения одышки, связанной с раком, Palliative Medicine 1996; 10: 145-150. 42. Доннелли С., Уолш Т.Д.: Симптомы запущенного рака, Семинары по онкологии, 1995; 22 (2), Приложение.3: 67-72. 43. Tarchalska-Kryńska B.: Противокашлевые препараты, в [ред.]: Kostowski W., Kubikowski P.: Фармакология - основы фармакотерапии и клинической фармакологии, PZWL, Варшава, 1996, 516-521. 44. Doona M., Walsh D.: Бензонатат от опиоидорезистентного кашля при распространенном раке, Palliative Medicine 1997, 12: 55-58.
.Вы когда-нибудь чувствовали, что находится в вашем горле - даже если вы знаете, что в нем ничего нет?
Это не только неудобно, но и может быть немного пугающим .
Возможно, это случай , известный как стеснение в горле .
Ощущение кома в горле не редкость . Даже роман Эмилии Корчинской, одной из главных героинь романа Элизы Ожешко «На Немане», страдал этим недугом.Многие люди хотя бы раз в жизни испытывают это безболезненное ощущение.
Запишитесь на бесплатную психологическую консультациюСтеснение в горле, также называемое комом в горле — это ощущение, что комок не может быть удален из горла или что там застряла таблетка. В отличие от некоторых других проблем с горлом, у нет фактического препятствия .
Хотя это чувство не слишком болезненно, оно может быть раздражающим и очень тревожным.
Чувство, о котором идет речь, давно называлось globus hystericus , потому что врачи в древности считали людей, которые его испытывали, «истеричными».
Еще в году в 486 г. до н.э. Гиппократ, отец медицины, впервые описал ощущение кома в горле.
Он считал, что эта проблема характерна только для женщин только из-за предполагаемой им связи между истерией и маточной дисфункцией.
В настоящее время врачам гораздо больше известно о причинах этого недуга, которые могут быть (а часто бывают) и психологическими.
Слово «глобус» происходит от латинского и означает «шар» (в польском языке мы чаще употребляем название «ком в горле» или «кубок в горле»).
В психологии, конкретно в психодинамическом течении, термин соматизация обозначает защитный механизм. Этот механизм работает с помощью , чтобы преобразовать эмоциональную боль в физические симптомы .
В такой ситуации страдающий полностью сосредотачивается на проблемах физической боли, вместо того, чтобы заниматься проблемами психики.
Вероятно, вы знакомы с некоторыми «распространенными» симптомами тревоги.
Тревога может вызвать у вас напряжение, тошноту или сильное потоотделение. Это симптомы, которые большинство людей связывают с тревогой.
Тем не менее, тревога также может вызвать многие из менее распространенных симптомов .Чрезмерный уровень тревожности может проявляться такими «странными» способами, как сердцебиение и стеснение в горле (ком в горле).
Проблема со стеснением в горле заключается в том, что люди, страдающие этим заболеванием , испытывают дополнительный стресс из-за появления симптома . Когда какой-либо симптом тревожности становится дополнительной ее причиной, он становится катализатором или топливом, еще более повышающим общий уровень тревожности.
Несмотря на то, что стеснение в горле указано как «симптом», на самом деле это не обязательно должно быть «симптомом».
Слово «симптом» означает, что в его основе лежит болезнь, а давление в горле не обязательно означает болезнь, а лишь тревогу в пределах здоровья .
Тревога (или низкий уровень страха) — это эмоция, и, как и любая эмоция, она несет в себе набор физических ощущений и мыслей, которые могут сопровождаться или не сопровождаться комом в горле.
Подробнее о тревогеСтеснение в горле является относительно хорошо известным состоянием, и существует множество надежных исследований и научных статей, описывающих его.
Как проводится диагностика?
Для диагностики Globus Hystericus, необходима консультация ЛОРа для исключения заболеваний глотки и гортани.
Детальная диагностика рекомендуется при наличии таких симптомов, как:
Эти симптомы свидетельствуют о других заболеваниях и требуют дополнительных обследований , например, гастроскопии, ларингоскопии или рентгенологических исследований.
До половины пациентов, у которых диагностировано стеснение в горле (из-за беспокойства), также имеют дополнительных симптома .
Наиболее распространенные:
Глобус признан на основании критериев Романа III.

Критерии Романа III (другое название: Руководства Романа III) — классификация желудочно-кишечных заболеваний , определяющая принципы их диагностики и рекомендации по лечению.
Критериями диагностики отдельных функциональных нарушений являются симптомы, сообщаемые больным, и отсутствие органического заболевания.
Римские критерии включают восемь классов болезней, обозначаемых буквами от А до Н (в зависимости от органа, с которым связаны симптомы — например, кишечник, задний проход, двенадцатиперстная кишка), и каждый класс содержит специфические нарушения.
Globus Hystericus входит в первую группу (А) , в которую входят функциональных заболевания пищевода.
В эту группу входят:
Что такое ком в горле? Для диагностики Globus Hystericus должны присутствовать все следующие симптомы стеснения в горле:
Вышеуказанные критерии должны быть соблюдены в течение последних 3 месяцев и появление симптомов должно быть по крайней мере за 6 месяцев до постановки диагноза .
Стеснение в горле может быть симптомом многих разных вещей, в том числе присутствия нормальных бактерий .
Если у вас красное горло или белые пятна на миндалинах, у вас может быть стрептококк (обычно в этом случае также наблюдается увеличение лимфатических узлов и лихорадка) или мононуклеоз (который может иметь такие же симптомы, как стрептококк).
Также ЗППП иногда проявляются в горле - наиболее часто встречается гонорея . Симптомы гонореи могут включать сильную боль в горле; красные, опухшие миндалины и язвы во рту.
Другая возможность — орофарингеальный герпес .
Многие задаются вопросом - а может ли быть рак ? К сожалению, ответ на этот вопрос может быть положительным. Однако помните, что это наименее вероятный вариант из всех!
Рак ротоглотки обычно возникает у людей, которые относятся к группе риска , например, при чрезмерном употреблении табака (сигареты, сигары, жевательный табак), чрезмерном употреблении алкоголя или при воздействии вредного излучения.
Ощущение давления в шее является одним из симптомов тревожных расстройств (ранее известных как неврозы). Большинство людей с тревожным расстройством описывают его как чувство удушья.
Ощущение удушья, однако это всего лишь впечатление - люди с Globus Histericus никогда не рискуют подавиться. На самом деле, хотя у могут возникнуть трудности с глотанием, они могут, например, без проблем пить воду.
Соматизация, т.е. перевод душевного страдания в душевную боль, проявляющуюся в горле, иногда называют неврозом пищевода . Симптомом такого невроза может быть как просто давление в горле, так и другие (не подкрепленные болезнью) недомогания в области пищевода.
Специфического лечения пищеводного давления не существует, но можно контролировать и облегчать. Когда ощущение кома является результатом другого заболевания, лечение им также облегчит симптом кома в горле.
Лечение некоторых распространенных причин боли в горле включает:
Поскольку у нет конкретной причины стеснения в горле , трудно понять, как это предотвратить.Таким образом, лучший план действий — заботиться о своем горле настолько хорошо, насколько это возможно.
Следуйте этим советам, чтобы иметь здоровое горло, чтобы предотвратить любые проблемы с ощущением горла или другие проблемы с горлом:
Иногда симптомы проходят сами по себе (особенно после того, как врачи уверяют, что это не связано с каким-либо заболеванием).
Если вам интересно, как избавиться от чувства стеснения в горле, есть несколько способов, которые вы можете попробовать, чтобы ускорить или облегчить исчезновение симптомов самостоятельно:

Когда ощущение кома в горле длительное и беспокоящее , первым делом следует обратиться к врачу и исключить какие-либо основные заболевания, которые могут вызывать этот симптом.
Например, врач может провести медицинский осмотр для обнаружения каких-либо новообразований в области шеи и дна полости рта.
Если это ощущение вызывает боль или затруднение при глотании или речи, вас могут направить к ЛОР-врачу. При подозрении на ГЭРБ вас могут направить к гастроэнтерологу .
Ощущение бугорка часто самоограничивается со временем и само по себе не опасно , но из-за возможной путаницы с более серьезным состоянием вам следует проконсультироваться с врачом.
В частности, важно обратиться к специалисту, если стеснение в горле сопровождается любым из следующих дополнительных симптомов:
Также стоит позвонить своему врачу, если:
Даже если у вас не было диагностировано какое-либо заболевание горла, игнорирование симптомов тревоги может иметь серьезные последствия .
Во-первых, вы не узнаете, что на самом деле их вызывает.
Страх - предупреждающий знак, предлагает остановиться и заметить, что что-то не так. Но если вы проигнорируете его, он не исчезнет. На самом деле верно как раз обратное. Если вы проигнорируете его, он найдет другие способы сообщить вам, что что-то не так.
Игнорирование высокого уровня тревоги и стресса в течение длительного времени может обернуться серьезным расстройством.
Лучшее решение — обратиться за профессиональной помощью, чтобы вы могли справиться со своим беспокойством и выяснить, что его вызывает.
Наличие беспокоящих соматических симптомов психологического характера является признаком того, что что-то требует немедленного внимания!
Хотя стеснение в горле распространено и чаще всего не является симптомом какого-либо серьезного заболевания , стоит проконсультироваться с врачом общей практики.
Очень часто оказывается, что это чувство вызвано проблемой в психической сфере - например, чрезмерным беспокойством или стрессом.
В этом случае следует проконсультироваться со специалистом-психотерапевтом.
Следите за собой и не игнорируйте симптомы Globus Hystericus, особенно если они затяжные и мешают нормальному повседневному функционированию.

Это говорит Лукаш Вохадло, доктор медицинских наук, заведующий клиническим отделением общей хирургии и онкологии Госпиталя Св. Рафал в Кракове.
Многие люди с узлами щитовидной железы впадают в панику, когда сразу думают о самом худшем. Верны ли эти опасения? Каждая ли опухоль щитовидной железы является опасным для нас раком?
Наоборот, в основном это доброкачественные узелки.Рак щитовидной железы встречается реже. Опухоль – очень общий термин, можно сказать, что она самая доброкачественная в онкологии. Только осмотр узла может определить его характер и определить, является ли он потенциально серьезным или нет.
Связан ли гипертиреоз или гипотиреоз с узлами щитовидной железы?
Не всегда. Но у некоторых пациентов узлы щитовидной железы начинают чрезмерно вырабатывать гормон щитовидной железы, что приводит к симптомам сверхактивной щитовидной железы.Если узелки образовались при болезни Хашимото, гипотиреоз может быть основным симптомом. Заболевания щитовидной железы проявляются прежде всего нарушением секреции гормонов. Чаще всего больной приходит к семейному врачу из-за недомогания и недомоганий, которые его беспокоят. Врач может заподозрить проблемы со щитовидной железой на основании описанных симптомов, ведь они очень характерны. При гипотиреозе больные часто жалуются, в частности, на при наборе веса, одышке, нарушении памяти, затруднении концентрации внимания, головных болях, постоянном ощущении холода, выпадении волос, сухости кожи, отечности.В свою очередь, при гипертиреозе пациенты отмечают такие симптомы, как снижение массы тела, несмотря на повышенный аппетит, особенно нервную возбудимость, чувство жара, учащенное сердцебиение, сердцебиение. Больной человек гиперактивен, но еще чувствует слабость, днем хочет спать.
Какие анализы назначает врач для подтверждения первоначального диагноза?
Диагноз гипотиреоза или гипертиреоза устанавливают на основании клинической картины и лабораторных исследований. Щитовидная железа представляет собой небольшой орган, расположенный у основания шеи, состоящий из двух долей, соединенных перешейком.Он отвечает за выработку и высвобождение двух гормонов: трийодтиронина, т. е. Т3, и тироксина, т. е. Т4, регулирующих деятельность большинства тканей организма, влияющих на метаболизм организма и теплопродукцию. Щитовидная железа контролируется гипофизом, который выделяет тиреостимулирующий гормон - ТТГ, который стимулирует щитовидную железу вырабатывать гормоны Т3 и Т4. Поэтому семейный врач назначает анализы на определение концентрации гормона гипофиза ТТГ в крови и концентрации свободных гормонов Т3 и Т4. При гипертиреозе концентрация ТТГ неопределяемая или очень низкая, при гипотиреозе - очень высокая.
Врач общей практики может начать лечение или он должен направить пациента к эндокринологу?
Прежде чем принять какое-либо решение, он должен направить пациента на другое обследование, которым является УЗИ. Это очень важный тест, который оценивает всю щитовидную железу - ее размеры, эхогенность паренхимы, кровоснабжение, показывает, есть ли очаговые поражения, т.е. узелки. При исследовании размеров щитовидной железы измеряют ее доли, объем и ширину перешейка и оценивают, нормальных размеров орган или слишком большой.Если это нормально, это не вызывает никаких проблем. Слишком большая щитовидная железа может давить на трахею и вызывать нарушения дыхания и глотания, также увеличивается контур шеи. Длительное давление увеличенной щитовидной железы на хрящи трахеи может привести к их мальтизации, т. е. к повреждению, которое после тиреоидэктомии вызывает их коллапс и только усугубляет затруднения дыхания. Подводя итог, можно сказать, что операция, которая должна была улучшить качество жизни, приводит к его ухудшению и представляет собой очень сложную для лечения клиническую проблему.Так что важно не красить хрящи - именно поэтому мы оперируем увеличенную щитовидную железу в Санкт-Петербурге. Рафал относительно быстро. Большая щитовидная железа также может пересекать грудину, то есть подниматься в грудную клетку. Затем больной может сообщить об одышке, страхе сердечной недостаточности, сердечном приступе. Между тем, он задыхается от зоба щитовидной железы и должен быть направлен к хирургу.
Что такое кровоснабжение щитовидной железы?
Может быть нормальным или повышенным. Увеличение признаков гиперактивности щитовидной железы или какого-либо воспаления, чаще всего аутоиммунного заболевания, наиболее важным из которых является болезнь Хашимото.Увеличение кровоснабжения указывает на сверхактивную щитовидную железу, но при болезни Хашимото это чаще всего гипотиреоз. При сильном воспалении щитовидной железы возможны боли и давление в области шеи. Как лечить решает эндокринолог, иногда в остром состоянии пускает стероиды. Поэтому решение семейного врача лечить пациента самостоятельно или направить его к эндокринологу, который назначит дальнейшую терапию, принимается на основании результатов УЗИ. Однако, если результат теста показывает очаговые изменения, пациента направляют к онкологу – обычно хирургу-онкологу.
Это то, чего больные боятся больше всего.
Т.к, как я уже упоминал, опухоль это самый общий термин, надо просто осмотреть опухоль и узелки и только тогда определим их характер - доброкачественные изменения или нет. По результату УЗИ мы оцениваем размер опухоли, ее васкуляризацию в аппарате допплерографии – периферическое, центральное, смешанное или вообще без кровоснабжения. Мы также оцениваем расположение опухоли и на этом основании решаем, что делать дальше.Доброкачественный узел либо бескровен, либо имеет периферическое кровоснабжение и имеет размер менее сантиметра (10 мм). Такую опухоль мы оставляем на наблюдение, пациент должен приехать в нашу клинику на УЗИ в указанные даты. Если опухоль больше сантиметра или чуть меньше, но имеет смешанное или центральное кровоснабжение, необходимо верифицировать ее природу.
Биопсия?
Да, всегда тонкой иголкой, делаем на месте - в Санкт-Петербурге. Рафаэль. При биопсии ничего не болит, так как иннервируется только кожа, поэтому пациент чувствует лишь легкое покалывание и вынужден задерживать дыхание примерно на 10 секунд.Результат биопсии показывает характер опухоли. Коллоидный узелок является полностью доброкачественным образованием. В2 – доброкачественное образование, В3 – подозрительное (так называемая фолликулярная опухоль), В4 – очень подозрительное, В5 – верифицированный рак щитовидной железы. Дальнейшее лечение заключается в регулярном наблюдении, повторной биопсии или хирургическом вмешательстве. При поражении B3 существует 10-процентный риск того, что это рак — значительный риск в онкологии. Так что лучше оперировать, но решение принимает больной совместно с врачом. Изменения в В4 и В5 однозначно подлежат хирургическому лечению.
Что это за процедура и насколько она безопасна?
Делаем операцию в госпитале св. Рафал, в нашем Филиале. Процедура проводится под общим наркозом, с разрезом у основания шеи. В зависимости от квалификации выкраиваем один лоскут с перешейком или оба, т.е. всю щитовидную железу. Частичную тиреоидэктомию, т.е. только узловой зоб, мы не делаем, потому что боимся, что однажды он снова вырастет.
Безопасна ли эта операция?
В больнице св.Рафал точно, потому что мы используем т.н. интраоперационный нейромониторинг. Одним из наиболее частых осложнений во время операций на щитовидной железе является паралич ретроградных гортанных нервов, проходящих вдоль долей щитовидной железы. Их легко повредить, что значительно снижает качество жизни пациента. Нейромониторинг эффективно минимизирует этот риск, так как во время операции прибор генерирует звуковой сигнал, точно определяя местонахождение ретроградных гортанных нервов, что также является большим подспорьем для оперирующего.Также стараемся щадить паращитовидные железы — это четыре железы, расположенные по обеим сторонам долей щитовидной железы, отвечающие за превращение кальция в организме. Их повреждение может временно привести к снижению уровня кальция в крови, вызывая покалывание и онемение вокруг рта и рук.
Больной долго выздоравливает?
Больной выписывается из стационара на вторые сутки после операции по иссечению всей щитовидной железы или чаще на вторые сутки по иссечению перешейкового лоскута.Его лечат заместительными гормонами щитовидной железы до конца жизни. Прием 1 таблетки утром натощак должен быть единственным отрицательным эффектом процедуры.
Интервью Дороты Деймек, Фото. Анна Качмарц Gazeta Krakowska 24 января 2020 г. 9000 4
.90 000 15 наиболее распространенных симптомов, указывающих на гиперактивность щитовидной железы 90 001
Гипертиреоз, или гипертиреоз, представляет собой эндокринное заболевание, вызванное избытком в организме гормонов щитовидной железы (тироксина, кальцитонина, трийодтиронина). Он проявляется в ускорении активности организма, поэтому поначалу может восприниматься как улучшение здоровья – человек с гипертиреозом почувствует бесконечную энергию, а также сбросит килограммы. К сожалению, недооценка симптомов заболевания может быть связана со многими осложнениями, наиболее опасным из которых является тиреоидный криз, который может привести даже к сердечно-сосудистому коллапсу, а затем и к летальному исходу - к счастью, крайне редко.Нелеченный гипертиреоз гораздо чаще приводит к значительным проблемам с сердцем, мышцами, костями, фертильностью и менструальным циклом, поэтому к нему не следует относиться легкомысленно. Ознакомьтесь с наиболее распространенными симптомами гипертиреоза и узнайте, как эффективно его лечить!
Как распознать гиперактивность щитовидной железы?
Гормоны, вырабатываемые щитовидной железой, влияют на работу практически каждого органа нашего тела, даже на то, как бьется сердце, поэтому симптомы гипертиреоза часто можно спутать с сердечными, желудочно-кишечными заболеваниями или неврозами.Характерно, однако, что симптомы гипертиреоза в основном обусловлены ускорением работы организма.
Наиболее распространенные симптомы избытка гормонов щитовидной железы включают:
- неконтролируемая потеря веса, несмотря на аппетит,
- повышенная потливость и повышенная чувствительность к теплу,
- повышенная жажда,
- раздражительность, нервозность, беспокойство, тревога,
- дрожание рук, пальцев, языка или глазных яблок,
- проблемы с концентрацией внимания,
- бессонница,
- сердцебиение, учащение пульса,
- мышечная слабость, особенно мышц ног, проблемы с подъемом по лестнице или вставанием со стула,
- одышка, возникающая даже при незначительной физической нагрузке,
- проблемы с кожей (красные зудящие пятна на голенях и стопах),
- ухудшение состояния волос и ногтей (редкие и тонкие волосы, ломкие ногти),
- более частые испражнения, диарея или запор,
- нарушения менструального цикла у женщин (светлые менструации или аменорея),
- снижение либидо и эректильная дисфункция у мужчин.
Гипертиреоз – кто болеет?
В Польше проблема гипертиреоза затрагивает около 1-2 процентов взрослого населения, причем женщины болеют этим заболеванием примерно в 5 раз чаще, чем мужчины, у которых заболевание диагностируется очень редко. Риск гипертиреоза выше у людей, страдающих пернициозной анемией (дефицит витамина B12), диабетом 1 типа или первичной надпочечниковой недостаточностью (болезнь Аддисона).Кроме того, в группе повышенного риска находятся люди старше 60 лет, придерживающиеся диеты, богатой йодом или йодсодержащими препаратами, а также те, у кого в ближайших родственниках наблюдается гиперактивность щитовидной железы.
Гипертиреоз - причины
Перепроизводство гормонов щитовидной железы может быть вызвано разными причинами. Наиболее распространены аутоиммунная болезнь Грейвса, токсический узловой зоб , возникающий в результате дефицита йода в организме, гиперактивные узлы щитовидной железы (узелки обычно доброкачественные, т.е. не раковые) или воспалительные заболевания щитовидной железы , такие как хронический аутоиммунный тиреоидит при болезни Хашимото .
Менее распространенные причины гипертиреоза включают: подострый тиреоидит , вызванный предшествующей вирусной инфекцией, послеродовой тиреоидит, тиреотоксикоз беременных , обычно возникающий в конце 1-го триместра беременности и возникающий в результате избытка гормона ХГЧ, который стимулирует щитовидную железу к повышенной активности, передозировка тиреоидных гормонов , , а также аденома гипофиза .
Как проверить сверхактивную щитовидную железу?
Если у вас появились симптомы гипертиреоза, лучше всего сообщить о своих первых шагах своему семейному врачу , который проведет подробный опрос и примет решение о дальнейшем лечении. Врач обычно назначает анализы на уровень ТТГ в крови , а также на уровни других гормонов: трийодтиронина (Т3) и тироксина (Т4). Если диагностирован гипертиреоз, проводятся дополнительные исследования для выбора соответствующего лечения: УЗИ щитовидной железы, анализы крови на антитиреоидные антитела, тонкоигольная аспирационная биопсия или, в некоторых случаях, сцинтиграфия щитовидной железы .
Гипертиреоз - лечение
Для лечения гипертиреоза используют:
- антитиреоидные препараты (тиреостатики) - снижающие секрецию гормонов и бета-адреноблокаторы для облегчения симптомов заболевания,
- йод радиоактивный - обычно при заболевании, вызванном болезнью Грейвса или узловым токсическим зобом,
- оперативное вмешательство - связанное с удалением щитовидной железы (струмэктомия, тиреоидэктомия) - когда причиной гипертиреоза является рак щитовидной железы или большой зоб, угнетающий щитовидную железу.После удаления щитовидной железы возникает гипотиреоз, требующий пожизненного лечения препаратами тироксина.
Как лечить гипертиреоз естественным путем?
Традиционное лечение гипертиреоза должно поддерживаться естественными методами, которые в основном включают соответствующую диету. При лечении гипертиреоза избегайте продуктов, утяжеляющих пищеварительный тракт: капусты, гороха, грубых зерен, соевых бобов, орехов, миндаля и брюссельской капусты.Также стоит отказаться от острых специй, таких как перец, паприка или чили, и заменить их мягкими заменителями: тмином, ванилью, майораном, любистоком или корицей. Кроме того, рассмотрите возможность приема пищевых добавок, таких как магний, селен, кальций и витамин D. Традиционное лечение гипертиреоза также может помочь естественным образом путем употребления чая с мелиссой и пустырником , которые ингибируют ТТГ и снижают перепроизводство гормона щитовидной железы.
.Воспаление верхних дыхательных путей вызывается раздражителем, в данном случае желудочное содержимое затекает обратно в пищевод и вызывает повреждение слизистой оболочки. Это явление называется ларингофарингеальной рефлюксной болезнью (ЛФР) и является частым проявлением гастроэзофагеальной рефлюксной болезни.
К наиболее частым симптомам ларингита при ФЛР относятся: утренняя охриплость, сухой кашель, царапанье в горле, ощущение инородного тела в горле, затруднение глотания, ощущение стекания выделений по задней стенке глотки, неприятный запах изо рта , одышка, проблемы с дыханием, спазмы голосовой щели, отрыжка и заброс желудочного содержимого в пищевод, частые эрозии на деснах, гипертрофия миндалин.
Нелеченый ларингофарингеальный рефлюкс приводит к хроническому ларингиту и таким изменениям, как: контактное изъязвление, подсвязочный стеноз, диффузный отек и покраснение гортани, сужение карманов Морганьи, голосовых бугорков и даже рак гортани .
За раздражение верхних дыхательных путей ответственны два механизма: прямой и рефлекторный. При первых раздражение и повреждение слизистой оболочки возникают вследствие действия желудочного сока и раздражающих веществ (пепсин, соляная кислота). Слизистая гортани подвержена повреждениям, и даже кратковременный контакт с раздражителями, содержащимися в желудочном соке, может повредить ее.
Второй механизм - рефлекторный путь : раздражение желудочным соком нижних отделов пищевода приводит к вагусному рефлексу, вызывающему кашель, бронхоспазм и необходимость откашляться, дополнительно раздражая слизистую оболочку глотки.
Боль в горле и ларингит являются симптомами многих заболеваний. Ларингит, сохраняющийся более 3 недель, считается хроническим и требует обследования у специалиста.Примерно у 4–10% ЛОР-пациентов наблюдаются симптомы, связанные с рефлюксом, и большая часть людей с рецидивирующим ларингитом узнают, что у них рефлюкс, только после осмотра ЛОР-специалистом.
Лечение рефлюксного ларингита симптоматическое лечение для уменьшения отека слизистой оболочки и уменьшения остаточных симптомов верхних дыхательных путей. В то же время, чтобы предотвратить рецидив заболевания, следует начать соответствующее лечение рефлюкса в соответствии с рекомендациями врача.Лечение обычно включает фармакологическую терапию и изменение диеты и образа жизни. Правильное лечение позволяет добиться улучшения состояния дыхательных путей в срок до 12 недель, а симптомы охриплости, першения в горле и кашля у большинства больных исчезают в течение 6 недель.
www.ptwm.org.pl/base/zaburzenia-glosu-i-choroba-refluksowa
Войцех Скшипчак, Божена Ковальска, Изменения гортани при рефлюксной болезни,
.