2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Парестезия — патологическое расстройство, характеризующееся нарушением чувствительности на коже. Типичные проявления — жжение, покалывание, зуд. Выделяют временную и хроническую форму заболевания. Первая — это результат механических воздействий на поверхностно расположенный нерв из-за временного нарушения кровообращения. Подобная симптоматика формируется на фоне длительного пребывания в неудобном положении. Хроническая парестезия, распространяющаяся по всему телу, становится признаком системных патологий: вирусных или бактериальных инфекций, аутоиммунных реакций, новообразований злокачественного или доброкачественного типов. Часто нарушения чувствительности проявляются у лиц, страдающих от алкогольной полинейропатии и заболеваний нервной системы.
Парестезия — это совокупность ложных тактильных ощущений, развивающихся в верхних и нижних конечностях. Чаще всего она проявляется в виде покалываний лица, отсутствием чувствительности определенного участка тела, повышением температуры, зудом, болью различной интенсивности. Приступ формируется под действием внешнего фактора — механического давления на кожные покровы и мышечные ткани, но иногда проявляется без видимых раздражителей.
Биологические причины парестезии — снижение скорости электрохимических процессов, развивающихся в проводящих нервах. Изменение в характере реакций приводит к неверному восприятию электрических импульсов человеческим мозгом, который трактует потерю чувствительности как результат внешнего воздействия на кожу. Неврологи не рассматривают ложные тактильные ощущения в качестве самостоятельного заболевания. Хроническая парестезия считается неврологами одним из симптомов системных расстройств.
Большая часть диагностируемых случаев ложных тактильных ощущений становится следствием заболеваний центральной или периферической нервной системы. Признаки парестезии возникают при поражениях проводящих нервов, расположенных в конечностях. Первичная симптоматика может усилиться на фоне:
Пациентам, страдающим от перечисленных патологий, необходимо регулярно проходить неврологические осмотры. Консультации с врачом позволят предупредить развитие регулярных приступов парестезии в конечностях.
Неврологи выделяют следующие формы нарушения чувствительности:
Изредка больные жалуются на боязнь повреждения кожных покровов или мышц на фоне ощущаемого избыточного натяжения.
Хроническая парестезия обладает характерными симптомами: очаги нарушения чувствительности появляются на верхних или нижних конечностях, лице, ладонях, стопах, грудной клетке или спине. Локализация ложных тактильных ощущения на лице часто указывает на поражения мозга — инсульты, новообразования, абсцессы. На фоне этих патологий проявляются парезы, атаксии и афазии.
Утрата чувствительности верхних конечностей проявляется у пациентов, страдающих от болезни Рейно, остеохондроза шейного отдела позвоночника, метаболической полинейропатии. Развитие симптоматики в нижних конечностях становится возможным при артрите и остеохондрозе поясничного или крестцового отделов позвоночника. Онемение стоп — частый симптом переохлаждения человека.
У вас появились симптомы парестезии?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Симптомы парестезии диагностируются неврологом. Причины развития первичных заболеваний, вызвавших хроническое нарушение чувствительности, устанавливаются врачами других специализаций — онкологами, хирургами, эндокринологами, гастроэнтерологами и т. д.
После неврологического осмотра пациент получает направления на анализы. Изучение его крови специалистами лаборатории позволит исключить из анамнеза отравление тяжелыми металлами, вирусные или бактериальные инфекции. Затем проводится серия инструментальных тестов:
Информация, собранная в ходе диагностических процедур, используется для разработки стратегии лечения основного заболевания и комплекса профилактических мер, направленных на устранение ложных тактильных ощущений.
Симптоматическое лечение заболевания обладает низкой эффективностью. Полное избавление пациента от приступов потери чувствительности возможно только в случае комплексной терапии, направленной на устранение причин первичной патологии. В тяжелых случаях неврологи могут назначить анальгетики и физиопроцедуры. Эти терапевтические мероприятия обеспечивают снижение интенсивности болевого синдрома. Ложные тактильные ощущения, вызванные депрессивными состояниями, купируются с помощью антидепрессантов и нейролептиков.
АО «Медицина» (клиника академика Ройтберга) обладает всем необходимым оборудованием для диагностики и лечения парестезии. При подозрении на заболевание следует немедленно обратиться к неврологу. Прием пациентов в АО «Медицина» (клиника академика Ройтберга) осуществляется в современном диагностическом комплексе, построенном с учетом последних достижений медицины. К вашим услугам – лучшие специалисты в этой области с 30-летним опытом работы в клинике с международным признанием в самом центре Москвы. У нас всегда – прием и диагностика в день обращения, отсутствие очередей, прекрасный сервис и оказание медицинской помощи в полном соответствии с российскими и международными стандартами.
Лечение парестезии осуществляется неврологом. Может потребоваться консультация других врачей: эндокринологов, кардиологов, отоларингологов и т. д.
Данный вид заболевания не требует медикаментозного лечения. Обращение к неврологу показано только в случае систематической потери чувствительности и нарастающей симптоматике расстройства.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу. Онемение, или парестезия – это расстройство чувствительности тканей тела, которое возникает вследствие поражения периферической нервной системы.Оно может сопровождаться различными ощущениями: от покалывания, мурашек по коже до общего снижения чувствительности какого-либо участка тела, чаще всего конечностей.
Любые тактильные воздействия пациент ощущает, как через слой ваты.Разновидности
В зависимости от продолжительности и локализации различают несколько видов парестезий. Временная, или преходящая парестезия может быть обусловлена ослаблением кровотока (ишемическая). Такой тип онемения возникает при спазме или пережатии сосудов конечности. Возможна также постоянная парестезия при пересечении либо сдавлении нервных волокон во время операции, травмы, при онкологических заболеваниях и дегенеративных изменениях опорно-двигательного аппарата.
Причины появления
Примером преходящих парестезий может служить нарушение чувствительности при гипертоническом кризе. Это состояние характеризуется внезапным повышением артериального давления и сопровождается такими симптомами, как резкая головная боль, головокружение, тошнота, рвота, нарушения зрения, «мушки» перед глазами, парестезия конечностей.
При этом следует отметить, что клиническая симптоматика криза может наблюдаться даже при невысоких значениях давления, основную роль играет внезапность и разность перепада систолического и диастолического давления.
Синдром Рейно – эпизодическое нарушение циркуляции крови в конечностях из-за резкого спазма периферических сосудов в ответ на холодовое воздействие или эмоциональный стресс, достаточно часто служит причиной потери их чувствительности. Чаще всего поражаются пальцы рук, которые от воздействия холода приобретают практически белый или синевато-фиолетовый оттенок и теряют чувствительность. После прекращения спазма (обычно через 15-20 минут) кровоток в конечностях восстанавливается, о чем свидетельствует нормализация окраски и чувствительности кожи.Туннельные, или компрессионные синдромы относятся к наиболее частым причинам развития онемения конечностей. Компрессия (сжатие) нервного волокна, располагающегося в узком пространстве между костью и мышцами конечности, происходит вследствие отека, который возникает при травмах суставов и связочного аппарата.
Первыми симптомами такого состояния бывают боль, иногда ощущение прохождения тока (электрический прострел), онемение, слабость и нарушение функции, которые впоследствии приводят к атрофии мышц и потере двигательной способности конечности.
Сдавление нервных корешков (радикулопатия) вследствие грыжи межпозвонковых дисков, опухолей также сопровождается онемением конечности. В зависимости от того, на каком уровне позвоночника происходит защемление нерва, могут возникать боль и онемение на определенных участках конечности, нарушение рефлексов, мышечная слабость, скованность в позвоночнике, боль в проекции пораженного корешка при кашле или чихании.При радикулопатиях боль нарастает в вертикальном положении тела и снижается в положении лежа.
Вызывать онемение конечностей могут полинейропатии различного генеза. Признаком полинейропатии служит симметричное поражение конечностей. Множественное поражение периферических нервов происходит из-за снижения питания нервных волокон (метаболическая полинейропатия). Типичным примером поражения периферических нервов является диабетическая полинейропатия. Она отличается медленным прогрессированием и постепенным развитием двигательных и чувствительных расстройств. Гораздо быстрее развивается алкогольная полинейропатия.К ее характерным симптомам относятся онемение и потеря чувствительности в нижних конечностях, начиная со стоп, болезненность икроножных мышц. В дальнейшем к этим симптомам присоединяются слабость и парез (снижение мышечной силы) конечностей.
Парестезия может возникать при лекарственной полинейропатии при приеме некоторых препаратов, при уремической полинейропатии у пациентов с хронической почечной недостаточностью, а также при других заболеваниях.Дефицит цианокобаламина (В12) приводит к дегенеративным изменениям спинного мозга, которые сопровождаются чувством онемения, покалывания в конечностях, нарушением походки, потерей памяти и выпадением сухожильных рефлексов.
Точно так же при гипокальциемии (недостатке кальция в крови) парестезии и судороги являются ведущими клиническими проявлениями заболевания. Дефицит кальция может развиваться на фоне панкреатита, сепсиса, гормональных нарушений (в частности, при гипопаратиреозе), кровопотери при массивных операциях и травмах.К числу демиелинизирующих поражений, которые вызывают онемение конечностей, относят рассеянный склероз.
При этом заболевании в различных участках центральной нервной системы происходит демиелинизация (разрушение миелиновой оболочки) нервных волокон, что в значительной степени нарушает проведение импульсов по нейронам.
Нарушение чувствительности относится к числу самых первых и частых симптомов рассеянного склероза. У пациента возникает преходяще чувство онемения, «ползанья мурашек» по различным частям тела, чаще в кончиках пальцев ног или рук. Это нарушение чувствительности носит очаговый характер.Нарушение чувствительности в конечностях, онемение возникают при ревматической полимиалгии. Это воспалительное заболевание костно-мышечной системы, которое развивается в возрасте после 50 лет. Выраженные боли в симметричных мышцах плеч, бедер, шеи при этом сочетаются с острым воспалительным процессом. Боли усиливаются при движении и не стихают даже ночью. Характерна мышечная скованность и в утренние часы, и после длительной неподвижности. Поражение мышц сочетается с периферическим артритом, чаще с одной стороны, что сопровождается незначительным нарушением чувствительности и парестезиями.
Профессиональные вредности, воздействие ультразвука также приводят к чувствительным и сосудистым расстройствам. У людей, длительно подвергающихся воздействию вибрации, развивается повышенная чувствительность рук к холоду, периодически возникает онемение пальцев. Кожа приобретает цианотичную, мраморную окраску, становится холодной и влажной на ощупь. Со временем дистрофические изменения распространяются на нервные волокна, мышцы, кости.
Диагностика и обследование
Диагностику заболевания, сопровождаемого онемением, начинают с опроса пациента, что позволяет уточнить локализацию и характер нарушения чувствительности. Для исключения метаболической природы заболевания необходимы анализы крови (общий клинический и биохимический), определение уровня гликированного гемоглобина, мочевины в крови, печеночных ферментов), содержания кальция, витамина В12 и метилмалоновой кислоты, С-реактивного белка и общий анализ мочи.
Лечение
Лечение при онемении конечностей подбирает врач строго индивидуально и в соответствии с рекомендациями по терапии выявленной патологии.
Что делать при появлении симптомов
При сочетании нарушения чувствительности каких-либо участков тела с другими симптомами (головной болью, тошнотой, рвотой, нарушением зрения и слуха) необходимо обратиться к врачу и пройти обследование. Если онемение руки или ноги возникает после тяжелой и монотонной физической нагрузки, в первую очередь следует обеспечить конечности покой и зафиксировать ее в физиологическом (слегка согнутом) положении.
При одновременном возникновении болей в позвоночнике, что может свидетельствовать о защемлении нервного корешка, запрещено применять прогревание, массаж и лечебную физкультуру.
Эти меры могут только усилить болевой синдром. Чтобы исключить возможность лекарственной полинейропатии, необходимо поставить в известность врача обо всех принимаемых препаратах.Список литературы
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Под ощущениями принято понимать такую функцию психической деятельности человека, которая позволяет оценить отдельные свойства предметов и явление окружающего его мира и собственного организма. Физиологической основой ощущение являются анализаторы органов чувств, позволяющие распознать такие стороны как твердое или мягкое, теплое или холодное, громкое или тихое, прозрачное или мутное, красное или синие, большое или маленькое и пр.
Экстероцептивные рецепторы (зрительные, слуховые, обонятельные, тактильные, вкусовые) дают человеку сведения об окружающем мире,
интероцептиные – о состоянии внутренних органов и систем, проприоцептиные – о положении тела в пространстве и совершаемых движений.
Для определения нарушений ощущения используются термины: анестезия, гипестезии, гиперестезия, сенестопатия и парестезия.
Анестезия – отсутствие каках-либо ощущений.
Гипестезия – ослабление ощущений, при котором сильные раздражители воспринимаются как слабые, яркий свет как тусклый, сильный звук как слабый, резкий запах как слабоощутимый и т.д.
Гиперестезия – усиление ощущений, при которой наблюдаются противоположные описанным при гипестезии явления. При гиперестезии, например, больные защищаются от «яркого» света темными очками, жалуются на неприятные болезненные ощущения от мягкого нижнего белья,
раздражаются от любого прикосновения и пр.
Парестезии – появление неприятных ощущений с поверхностных частей тела при отсутствии реальных раздражителей. Это могут быть жалобы на жжение, покалывание, переживание прохождения электрического тока через отдельные участки кожи, чувство отморожения кончиков пальцев и др. Локализация парестезий непостоянна, изменчива, разной интенсивности и продолжительности.
Сенестопатии - неприятно переживаемые ощущения разной интенсивности и длительности со стороны внутренних органов при отсутствии установленной соматической патологии. Они, как и парестезии, трудно вербализуемы больными, и при их описании последние чаще всего используют сравнения. Например: как будто шевелится кишечник, воздух продувает мозг, печень увеличилась в размерах и давит на мочевой пузырь и др.
Чаще всего патология ощущений встречается при астенических расстройствах различной этиологии, но могут наблюдаться и при психотических вариантах заболеваний. Длительно существующие парестезии или сенестопатии могут быть основанием для формирования ипохондрического бреда, бреда воздействия.
Восприятие, в отличие от ощущений, дает полное представление о предмете или явлении. Его физиологической основой являются органы чувств. Конечный продуктом восприятия - образное, чувственное представление о конкретном объекте.
Расстройства восприятия представлены несколькими нарушениями: агнозиями, иллюзиями, галлюцинациями и психосенсорными расстройствами.
Агнозии – неузнавание предмета, неспособность больного объяснить значение и название воспринимаемого предмета Зрительные, слуховые и другие агнозии подобно рассматриваются и изучаются в курсе нервных болезней. В психиатрии отдельный интерес представляют анозогнозии (неузнавание своей болезни) встречающиеся при многих психических и соматических заболеваниях (истерических расстройствах, алкоголизме, опухолях, туберкулезе и др.) и носящие разный патогенетический характер.
Иллюзии – такое нарушение восприятия, при котором реально существующий предмет воспринимается как совершенно иной (например, блестящий предмет на дороге похожий на монету при ближайшем рассмотрении оказывается кусочком стекла, висящий в темном углу халат – за фигуру притаившегося человека).
Различают иллюзии физические, физиологические и психические.
Физические иллюзии обусловлены особенностями среды, в которых находится воспринимаемый объект. Например, горный массив воспринимается окрашенным в разные цвета в лучах заходящего солнца, как мы это видим на картинных Р.Рериха. Предмет, находящийся в прозрачном сосуде наполовину заполненный жидкостью, кажется изломанным в месте границы жидкости и воздуха.
Физиологические иллюзии возникают в связи с условиями функционирования рецепторов. Холодная вода после пребывания на морозе воспринимается теплой, легкий груз после длительного физического напряжения – тяжелым.
Психические иллюзии, чаще их называют аффективными в связи с эмоциональным состоянием страха, тревоги, ожидания. Тревожно-мнительный человек идущий в позднее время слышит за собой шаги преследователя Находящийся в состоянии алкогольной абстиненции в пятнах на стене видит различные лица или фигуры.
Парейдолические иллюзии относятся к психическим, представляют из себя разновидность зрительных с меняющимся содержанием ошибочных образов. Они нередко возникают в инициальном периоде психотических состояний, в частности алкогольного делирия. Больные в рисунках обоев, ковров видят меняющиеся лица, движущиеся фигуры людей, даже картины боя.
Остальные иллюзии зачастую не являются симптомом психического заболевания, нередко встречаются у психически здоровых лиц в указанных выше условиях.
Другая существующая классификация иллюзий основывается на их разграничении по анализаторам: зрительные, слуховые, тактильные, обонятельные, вкусовые. Чаще всего встречаются две первые разновидности, а две последние вызывают большие трудности в разграничении с галлюцинациями обоняния и вкуса.
Галлюцинациями называется такое нарушение восприятия, при котором воспринимается несуществующий в данное время и в данном месте предмет или явление при полном отсутствии критического отношения к ним.. Галлюцинирующие пациенты воспринимают их как действительно существующее, а не воображаемое нечто. Поэтому всякие разумные доводы собеседника о том, что переживаемые ими ощущения есть только проявления болезни отрицаются и могут вызвать только раздражение пациента.
Все галлюцинаторные переживания рубрифицируются по ряду признаков: сложности, содержанию, времени возникновения, заинтересованности того или иного анализатора, и некоторым другим.
По сложности галлюцинации делятся на элементарные, простые и сложные. К первым относятся фотопсии (лишенные конкретной формы в виде пятен, контуров, бликов зрительные образы), акоазмы (оклики, неясные шумы) и другие простейшие феномены. В формировании простых галлюцинаций участвует только какой либо один анализатор. При появлении сложных галлюцинаций участвует несколько анализаторовТак, больной может не только видеть мнимого человека, но и слышать его голос, чувствовать его прикосновение, ощущать запах его одеколона и пр.
Чаще всего в клинической практике встречаются зрительные или слуховые галлюцинации.
Зрительные галлюцинации могут быть представлены единичными или множественными образами, ранее встречаемыми или мифическими существами, движущимися и неподвижными фигурами, безопасными или нападающими на пациента, с натуральной или неестественной окраской.
Если зрительный образ воспринимается не в обычном поле зрения, а где-то сбоку или сзади, то такие галлюцинации называются экстракампинными. Переживание видения своих двойников названо аутоскопическими галлюцинациями.
Слуховые галлюцинации могут переживаться больными как шум ветра, завывание зверей, жужжание насекомых и пр., но чаще всего в виде вербальных галлюцинаций. Это могут быть голоса знакомых или незнакомых людей, одного человека или группы людей (полифонические галлюцинации), находящихся рядом или на далеком расстоянии.
По содержанию «голоса» могут быть нейтральными, безразличными для больного или угрожающего, оскорбляющего характера. Они могут обращаться к больному с вопросами, сообщениями, награждать его орденами или снимать с должности, комментировать его действия (комментирующие галлюцинации) давать советы. Иногда «голоса» ведут разговоры о больном, не обращаясь к нему, при этом одни бранят его, угрожают карами, другие защищают, предлагают дать ему время на исправление (антагонистические галлюцинации).
Наибольшую опасность для больного и его окружения носят императивные галлюцинации, которые носят форму приказов выполнить то или иное действие. Эти приказы могут носить безобидный характер (приготовить еду, переодеться, пойти в гости и т.д.), но нередко приводящий к тяжелым последствиям (самоповреждениям или самоубийству, нанесение повреждений или убийству знакомого лица или случайного прохожего).
Как правило, больной не может противиться этим приказам, выполняет их, в лучшем случае просит как-либо ограничить его в действиях, чтобы не натворить беды.
Тактильные галлюцинации представлены чаще всего чувством ползания по коже или под ней различного рода насекомых. При этом даже если чувство ползания не подтверждается зрительными галлюцинациями, пациент может рассказать об их размерах, количестве, направлении движения, окраске и пр.
Обонятельные и вкусовые галлюцинации встречаются редко. Обонятельные заключаются в ощущении несуществующих приятных, чаще неприятных запахов (сероводорода, гнили, нечистот и др.) Вкусовые – переживанием какого-то вкуса во рту независимо от характера принятой пищи.
При висцеральных галлюцинациях больные утверждают, что в их теле находятся какие-то существа (черви, лягушки, змеи и др.), которые причиняют им боль, поедают принятую пищу, нарушают сон и т.д.).
Висцеральные галлюцинации, в отличие от сенестопатий, имеют вид образа с соответствующими характеристиками размеров, цвета. особенностей движения.
Отдельно от других рассматриваются функциональные, доминантные, гипнагогические и гипнопомпические галлюцинации.
Функциональные галлюцинации возникают на фоне действия внешнего раздражителя, и воспринимается одновременно с ним, а, не сливаясь как это имеет место при иллюзиях. Например, в шуме дождя, тиканий часов больной начинает слышать голоса людей.
Доминантные галлюцинации отражают содержание психической травмы, ставшей причиной заболевания. Например, потерявший близкого родственника слышит его голос или видит его фигуру.
Гипнагогические галлюцинации любого характера возникают в состоянии перехода от бодрствования ко сну, гипнопампические – при пробуждении.
Особое значение для диагностики психического расстройства имеет деление галлюцинаций на истинные и ложные (псевдогаллюцинации).
Для истинных галлюцинаций характерна проекция в окружающую среду, они естественным образом вписываются в нее, носят такие же признаки реальности, как и окружающие предметы. Больные убеждены, что окружающие испытывают те же переживания, но по непонятным причинам скрывают это. Истинные обманы восприятия обычно влияют на поведение больного, которое становится соответствующим содержанию галлюцинаторных образов. Истинные галлюцинации чаще встречаются при экзогенных психозах.
Псевдогаллюцинации имеют целый ряд отличительных от истинных свойств:
Они лишены признаков реальности, не вписываются в окружающую среду, воспринимаются как нечто инородное, странное, отличное от прежних ощущений. Сквозь сидящего на стуле человека видна спинка стула, находящийся неподалеку тигр с оскалом зубов, по данным В.Х.Кандинского, не вызывает чувства страха, а скорее любопытства.
Проецирование галлюцинаций внутри тела. Больной слышит голоса не ухом, а внутри головы, видит образы, расположенные в животе или грудной клетке.
Переживание чувства сделанности галлюцинаций. Пациент не сам видит образ, а ему его показывают, он слышит голос внутри головы потому, что кто-то так сделал, возможно, вставив в голову микрофон. Если зрительная галлюцинация проецируется во вне, но обладает выше перечисленными признаками, она может быть отнесена к псевдогаллюцинации.
Нередко псевдогаллюцинации, если они не носят императивный характер, не отражаются на поведении пациента. Даже близкие родственники месяцами могут не догадываться, что рядом с ними находится галлюцинирующий человек.
Псевдогаллюцинации чаще встречаются при эндогенных расстройствах, а именно при шизофрении, входят в синдром Кандинского-Клерамбо.
О наличии галлюцинаторных переживаний можно узнать не только со слов пациента и его родственников, но и по объективным признакам галлюцинаций, которые отражаются в поведении больного.
Галлюцинации относятся к психотичесому уровню расстройств, их лечение лучше проводить в стационарных условиях, а императивные галлюцинации являются обязательным условием недобровольной госпитализации.
Галлюцинации составляют основу галлюцинаторного синдрома. Длительно существующие, не прекращающиеся галлюцинации, чаще всего вербальные, обозначаются термином галлюциноз.
(нарушения сенсорного синтеза)
Нарушениями сенсорного синтеза называют такое расстройство восприятия, при котором реально существующий (в отличие от галлюцинаций) воспринимаемый объект узнается правильно (в отличие от иллюзий), но в измененной, искаженной форме.
Различают две группы психосенсорных расстройств – дереализацию и деперсонализацию.
Дереализация – искаженное восприятие окружающего мира. Она в высказываниях больных может носить неопределенный, трудно вербализируемый характер. Переживается чувство измененности окружающего мира, он стал каким-то иным, не таким как прежде. Не так стоят дома, не так передвигаются люди, город выглядит камуфляжным и т.д. Для больных, находящихся в депрессии свойственны высказывания, что мир потерял краски, стал тусклым, размытым, нежизненным.
В других случаях переживания дереализации выражаются вполне определенными понятиями. Это касается, прежде всего, искажения формы, размеров, веса и цвета воспринимаемого объекта.
Микропсия – восприятия предмета в уменьшенных размерах, макропсия – в увеличенном размере, метаморфопсия - в искаженной форме (ломаным, наклонившимся, деформированным и пр.) Один из больных периодически с громким криком «пожар» выбегал из палаты, так как воспринимал все окружающее его в ярко красном цвете.
Дереализаци может также проявляться феноменами déjà vu, eprouve vu , entendu vu, а так же jamais vu, jamais eprouve vu, jamais entendu. В первом случае речь идет о том, что индивид переживает возникшую ситуацию как уже когда-то виденную, слышанную или пережитую. Во втором уже ранее известную - как никогда не виденную, не слышанную и не пережитую.
К дереализации относится также нарушение восприятия времени и пространства.
Больные в маниакальном состоянии воспринимают время более быстрым, чем в реальности, в депрессивном – как замедленное.
Находящиеся в состоянии интоксикации в результате курения анаши испытывают чувство, что рядом находящиеся предметы находятся на расстоянии десятков метров от них.
Дереализация чаще встречается при психических расстройствах экзогенной этиологии.
Симптомы деперсонализации могут быть представлены в дух вариантах: соматопсихической и аутопсихической.
Соматопсихическая деперсонализация, или нарушение схемы тела, представлена переживаниями изменения размеров тела или его частей, веса и конфигурации. Больные могут заявлять, что они настолько выросли, что не умещаются в своей постели, голову из-за утяжеления невозможно оторвать от подушки и т. д. Эти расстройства также чаще встречаются при экзогениях.
Аутопсихическая деперсонализация выражается в переживании чувства измененности своего «Я». В таких случаях больные заявляют, что изменились их личностные свойства, что они стали хуже, чем ранее, перестали тепло относиться к родственникам и друзьям и пр. (в состоянии депрессии). Аутопсихическая деперсонализация более свойственна больным с эндогенными заболеваниями.
Деперсонализационно-дереализационный синдром может усложняться бредом, депрессией, психическими автоматизмами и другими расстройствами психической деятельности.
Могут возникнуть резкие перепады настроения, например, тревога или грусть. Когда они возникают, они обычно возникают в перименопаузе. Женщина сообщает об очень заметных изменениях характера в дни, предшествующие менструации, и что, несмотря на то, что она осознает, что у нее нет причин для этого и она хочет ее остановить, для нее это невозможно. Эмоциональность очень лабильна, от легкого плача до раздражительности по малейшей причине.
Снижается способность концентрироваться, но память не теряется, как полагают некоторые женщины. В этот период бессонница,
После наступления менопаузы женщина может сообщить о настроении со склонностью к «депрессии». Если вы начинаете ощущать подобные изменения, обратитесь к своему врачу, которому вы доверяете.
Другие психологические симптомы - раздражительность, нервозность, эмоциональная лабильность, снижение либидо, усталость и трудности с концентрацией внимания.
Во время менопаузы вы можете испытывать бессонницу, проявляющуюся по-разному, включая трудности с засыпанием или внезапное пробуждение ночью, что может вызвать дневную усталость из-за недостатка ночного сна.
В среднесрочной перспективе падение уровня эстрогена, произвести снижение трофики органов которые зависят от этих гормонов, особенно влияющих на влагалище, а также на некоторые структуры мочевыделительной системы, производящие атрофия кожи и слизистых оболочек и уменьшение коллагена, который является наиболее важным соединением в соединительных тканях, что, в свою очередь, вызовет изменения в статике этих органов, поскольку он определяет степень сопротивления и тургор тканей. Мы различаем 3 типа коллагена, один из которых самый распространенный, он находится в коже, костях, связках., сухожилия и артерии.
Содержание коллагена меняется в течение жизни, увеличиваясь примерно до 25-30 лет, а затем постепенно снижаясь, пока не начнется менопауза, когда его уменьшение будет несколько быстрее.
Типичные изменения следующие
3.2.4. Побочные реакции и осложнения склеротерапии
1. Анафилактический шок, требующий интенсивной терапии, при склеротерапии развивается казуистически редко.
2. Глубокие некрозы кожи возникают чрезвычайно редко в результате ошибочно произведенной внутриартериальной инъекции склерозанта.
3. Поверхностные некрозы кожи возникают редко и развиваются либо при ошибочном паравазальном введении высококонцентрированного склерозанта за счет специфического повреждения тканей, либо при быстром введении под избыточным давлением больших объемов склерозанта любой концентрации (в т.ч. низкой) за счет его проникновения в артериальное микроциркуляторное русло или за счет рефлекторного ангиоспазма.
4. Embolia cutis medicamentosa (синдром Николау) - формирование обширных некрозов в зоне лечения - возникают чрезвычайно редко, генез неясен.
5. Гиперпигментация кожи наблюдается в 0,3 - 30% случаев, и, чаще всего, спонтанно медленно регрессирует, исчезая у 70 - 90% пациентов в течение первого года после склеротерапии. Несколько чаще она возникает при пенной склеротерапии.
6. Вторичные ТАЭ - индивидуальная и непредсказуемая реакция в виде появления большого количества очень малого калибра ТАЭ в зоне проведенной склеротерапии. Частота этого нежелательного явления составляет 5 - 10%.
7. Повреждение нерва, проявляющееся в виде парестезии в зоне склеротерапии, встречается чрезвычайно редко. Возможно при паравазальном введении препарата, или неадекватной эластической компрессии.
8. Ортостатический коллапс рассматривается как вегетативная реакция на манипуляцию, особенно у гипотоников; обычно проходит спонтанно.
9. Дыхательные нарушения в виде тяжести в грудной клетке, затрудненного вдоха, ощущения першения, саднения в горле и трахее, а также появления сухого кашля встречаются чрезвычайно редко. Связаны с распространением пенной формы склерозанта по системе кровообращения через правые отделы сердца в легочную артерию с развитием воздушной микроэмболии легочного русла. Угрозы для жизни это состояние не представляет и самостоятельно разрешается в течение 30 - 60 минут. Частота встречаемости данных симптомов повышается с увеличением вводимого объема пенной формы склерозанта.
10. Неврологические симптомы в виде преходящих нарушений зрения, головных болей, мигрени, преходящих парестезий и дисфазии встречаются чрезвычайно редко. Могут быть связаны с проведением склеротерапии любым способом, но более характерны для введения пенной формы препарата. Генез неясен.
11. Транзиторные ишемические атаки и ишемический инсульт встречаются чрезвычайно редко (единичные случаи в литературе). Ассоциированы с наличием у пациента открытого овального окна. Ранний инсульт связан с воздушной эмболией системы мозговых артерий при проведении пенной склеротерапии. Поздний инсульт связан с явлениями парадоксальной тромбоэмболии и может встречаться после проведения любого хирургического вмешательства на венозной системе.
12. Тромбофлебит склерозированных вен не имеет убедительного разграничения с нормальной воспалительной реакцией, сопровождающей рассасывание подвергшейся вмешательству вены. Истинным тромбофлебитом следует считать появление воспалительной реакции в вене, которая не подвергалась склеротерапии.
13. Симптоматические тромбоз глубоких вен и тромбоэмболия легочной артерии являются исключительно редкими осложнениями склеротерапии и требуют назначения специфического лечения. Бессимптомные дистальные тромбозы могут выявлять намного чаще при выполнении ультразвукового ангиосканирования (УЗАС), однако их клиническое значение и необходимость активного лечения до конца не выяснены. Использование больших объемов склерозанта, в частности, пенной формы, ассоциируется с повышенной частотой обнаружения тромбов в глубоких венах.
- Рекомендуется во избежание возникновения кожных некрозов избегать введения больших объемом склерозанта под избыточным давлением [98].
Уровень убедительности рекомендации C (уровень достоверности доказательств - 1).
- Не рекомендуется рутинное обследование пациентов на предмет наличия открытого овального окна (ЭХО-кардиография) перед выполнением пенной склеротерапии [98].
Уровень убедительности рекомендации C (уровень достоверности доказательств - 1).
Комментарий: до 30% общей популяции имеет открытое овальное окно, которое обеспечивает возможность проникновения пузырьков воздуха в систему церебральных артерий [118]. Эта цифра существенно превышает частоту возникновения неврологических нарушений при выполнении пенной склеротерапии. Более того, на сегодняшний день убедительно доказана лишь взаимосвязь открытого овального окна и ишемического инсульта, но не прочих неврологических реакций. Таким образом, тотальный скрининг всех пациентов перед проведением склеротерапии считается нецелесообразным.
- Пациентам с наличием анамнестических указаний на возникновение неврологических реакций при ранее выполненной склеротерапии рекомендуется проводить склеротерапию лишь в том случае, если индивидуальная польза значительно превышает риск, отдавать предпочтение склеротерапии жидкой формой склерозанта, избегать введения больших объемов склерозанта, избегать активизации и натуживания сразу после выполнения инъекции [98].
Уровень убедительности рекомендации C (уровень достоверности доказательств - 2).
- Не рекомендуется рутинное обследование пациентов на предмет наследственной тромбофилии перед выполнением пенной склеротерапии [98].
Уровень убедительности рекомендации C (уровень достоверности доказательств - 1).
- Пациентам с высоким индивидуальным риском ВТЭО (наличие эпизодов ВТЭО в анамнезе, верифицированная наследственная тромбофилия) рекомендуется проводить склеротерапию лишь в том случае, если индивидуальная польза значительно превышает риск, проводить фармакопрофилактику в соответствии с актуальными рекомендациями, использовать эластичную компрессию, избегать введения больших объемов склерозанта, проводить максимально раннюю активизацию после выполнения инъекции [98].
Уровень убедительности рекомендации C (уровень достоверности доказательств - 1)
Почти каждый хоть раз испытывал парестезию – один из самых распространенных случаев, когда появляется ощущение покалывания. Это ощущение возникает обычно во время случайного давления на нерв. Проходит, как только изменяется положение, чтобы снять давление с пораженного нерва. Этот тип парестезии временный и обычно рассасывается без лечения. Если парестезия сохраняется, может возникнуть основное медицинское нарушение, которое требует лечения.
Парестезия может поражать любую часть тела, но она обычно влияет на руки, ноги, стопы. Она может быть временной или хронической. Симптомы могут включать чувства: онемение, слабость, покалывание, горение, холода. Хроническая парестезия может вызвать колющая боль. Это может привести к неуклюжести пораженной конечности. Когда парестезии возникает в ногах и стопах, это может усложнить ходьбу.
Обязательно обратитесь к врачу, если симптомы парестезии, которые хранятся или влияют на качество жизни. Это может быть признаком того, что есть основное медицинское заболевание, которое требует лечения.
Определить причину парестезии не всегда возможно. Временная парестезия часто обусловлена давлением на нерв или короткими периодами плохого кровообращения. Это может произойти, когда засыпаете на руке или слишком долго сидите со скрещенными ногами. Хроническая парестезия может быть признаком поражения нервов. Два типа поражения нервов – радикулопатия и нейропатия.
Радикулопатия
Радикулопатия – это состояние, при котором нервные корешки сжимаются или воспаляются. Это может произойти, когда имеется:
Радикулопатия, которая поражает нижнюю часть спины, называется поясничной радикулопатией. Поясничная радикулопатия может вызвать парестезию в ноге или стопе. В более тяжелых случаях сдавления седалищного нерва может произойти и может привести к слабости в ногах. Цервикальная радикулопатия привлекает нервы, которые обеспечивают ощущение и силу рук.
Невропатия
Невропатия возникает из-за хронического поражения нерва. Наиболее частой причиной невропатии является гипергликемия или высокий уровень сахара в крови.
Другие возможные причины нейропатии включают:
Повреждение нервов со временем могут привести к постоянному онемение или паралича.
Будьте готовы предоставить историю болезни. Также необходимо предоставить информацию о любых лекарства без рецепта или по рецепту, которые принимались. Врач учтет известные заболевания. Если имеется диабет, например, врачу нужно будет определить, есть ли повреждения нервов или невропатия. Возможно, врач проведет полный физический осмотр. Это, вероятно, включает и неврологический осмотр. Работа крови и другие лабораторные исследования, такие как спинальный кран, могут помочь исключить определенные заболевания.
Если врач подозревает, что есть проблема с шеей или позвоночником, может порекомендовать тесты для визуализации, такие как рентген, КТ или МРТ.
Любой может перенести временную парестезию. Риск возникновения радикулопатии растет с возрастом. Можно быть более склонными к этому, если:
Потенциальные заболевания, при которых наступает парестезия: мигрени, алкоголизм, невропатия, менопауза, обезвоживание, фибромиалгия, герпес зостер, гипогликемия, болезнь Фабри, атеросклероз, рассеянный склероз, иммунодефицит, метаболические нарушения, отравления лидокаином, волчанка, неврологические расстройства, заболевания моторных нейронов, инфицирование болезнью Лайма, синдром Гийена-Барре.
Обязательно обратитесь к врачу, если наблюдаются стойкая парестезия без видимых причин. В зависимости от причины, он может направить к специалисту, например, невролога, ортопеда или эндокринолога.
Парестезию не всегда можно предотвратить. Вы можете принять меры для уменьшения возникновения или выраженности парестезии. Следуйте этим советам по профилактике хронической парестезии:
До 20% перенесших коронавирус пациентов жалуются на долгосрочные симптомы, которые не проходят в течение месяца после выздоровления, сообщил «Газете.Ru» заслуженный врач РФ Михаил Каган. Его коллега Андрей Кондрахин уточнил – некоторые последствия COVID-19 могут остаться на всю жизнь. В частности речь идет о невралгических осложнениях – слабости и расстройстве чувствительности. О том, как возникают данные патологии и какие еще симптомы надолго останутся с переболевшими ковидом – в материале «Газеты.Ru».
Коронавирус может приводить к постоянной слабости и парестезии — расстройству чувствительности, характеризующемуся спонтанно возникающими ощущениями жжения, покалывания и ползания мурашек на коже, заявила «Газете.Ru» терапевт-пульмонолог Марина Казакова.
По словам медика, эти симптомы возникают из-за того, что SARS-CoV-2 — нейротропный вирус, способный поражать нервную ткань. Казакова подчеркнула, что о длительности таких последствий заболевания говорить рано, так как врачи еще не проводили долгосрочные наблюдения за пациентами.
«Тем не менее пока что мы предполагаем, что большинство таких последствий исчезают в течение двух месяцев после выздоровления», — заметила терапевт.
В то же время клинический фармаколог, кандидат медицинских наук Андрей Кондрахин не согласился с коллегой. Он считает, что данные невралгические осложнения могут давать о себе знать в течение всей жизни людей, выздоровевших от ковида.
«Чаще всего пациенты жалуются именно на выраженную усталость: «сил нет ни на что вообще, очень тяжело входить в привычный ритм», — уточнил врач.
Невролог Патимат Исабекова объяснила «Газете.Ru», что повреждения нервной ткани организма при COVID-19 могут происходить из-за того, что коронавирус взаимодействует с рецепторами АПФ-2 (белок, присутствующий во многих тканях организма, — «Газета.Ru»), которые есть не только в легких, но и в нервной системе.
Кроме того, SARS-CoV-2 способен атаковать астроциты — наиболее многочисленные клетки ЦНС, отметила медик. Как пояснила «Газете.Ru» невролог Анна Кудрявцева, вирус обладает сходством с астроцитами, поэтому мозг не распознает его как чужеродный агент.
Медик уверена: SARS-CoV-2 поражает не только астроциты, но и все клетки микроглии (важнейшие клетки центральной нервной системы, — «Газета.Ru»), а также поражает непосредственно нейроны. Кроме того, уменьшается и количество синапсов (место контакта между двумя нейронами в мозге, — «Газета.Ru»). Именно поэтому неврологические проявления инфекции сохраняются в течение долгого времени после выздоровления.
Между тем главный терапевт клиники «Семейная» Александр Лаврищев считает, что если невралгические последствия и могут оставаться на всю жизнь, то только из-за сопутствующих заболеваний, а не из-за коронавируса.
«Если была тяжелая форма, если человек провел много времени на ИВЛ, в реанимации и при этом имеет какие-то другие патологии, то тогда действительно заболевания нервно-мышечного аппарата могут развиться и сохраняться на протяжении большого количества времени», — пояснил он «Газете.Ru».
Кроме того, среди долгосрочных последствий COVID-19 медики заметили повышение артериального давления, рассказал Андрей Кондрахин. По его словам, данный симптом появляется в результате отека сосудов и частей, покрывающих их стенки. Они утолщаются, что в результате сужает просвет и приводит к росту давления.
«На самом деле история с сосудами очень многокомпонентная: иммунная система заводится от наличия вируса — это приводит к моментальному ответу всего организма, в том числе и сосудов»,
— пояснил терапевт.
Он уточнил, что в легких образуются тромбы, которые также влияют на эластичность сосудов. Кроме того, нарушается магниево-кальциевый обмен, это заставляет серьезно страдать мышцы и ведет к развитию гипертонической болезни.
Ранее американский вирусолог Дена Грейсон заявила телеканалу NBC Chicago, что мужчины, перенесшие ковид, могут столкнуться с таким долгосрочным последствием, как эректильная дисфункция, что также связано с проблемами с сосудами, которые вызывает COVID-19.
Кроме того, по словам профессора Школы системной биологии Университета Джорджа Мейсона Анчи Барановой, одно из вероятных последствий коронавируса — преждевременное старение организма.
«Даже у людей, которые переболели очень слабо, у 70% наблюдали патологию некоторых внутренних органов. Только главная патология была не сердечная, а в основном жировой гепатоз (страдает печень) и жировые перерождения ткани поджелудочной железы. Обычно такие диагнозы ставят в 60 лет, а у пост-ковидной группы — уже в 40», — рассказывала Баранова.
По ее словам, коронавирусная инфекция «забирает ресурсы и приближает старость». При этом Баранова подчеркнула, что последствия заболевания требуют более детального изучения.
«От 10% до 20% людей, которым был поставлен диагноз COVID-19, сообщают о том, что они испытывают ряд симптомов, длящихся более одного месяца. А 2,3% (1 из 44 человек) говорят о симптомах, которые длятся более 12 недель.
Эти долгосрочные симптомы включают крайнюю утомляемость, головную боль, одышку, аносмию, мышечную слабость, парестезии, субфебрильную лихорадку, когнитивную дисфункцию (туман в голове), выпадение волос и потерю зубов», — в свою очередь сообщил «Газете.Ru» заслуженный врач РФ, ведущий научный редактор Vrachu.ru Михаил Каган.
Согласно же исследованию Королевского колледжа Лондона, опубликованному 21 октября 2020 года, факторы риска развития постковидного синдрома могут включать возраст старше 50 лет, женский пол, избыточный вес, бронхиальную астму, а также наличие более пяти симптомов в первую неделю заражения COVID-19 (например, кашель, усталость, головная боль, диарея и потеря обоняния).
Что может быть причиной т.н. булавки и иглы слева, внизу живота и внизу слева сзади? Тоже редко, но бывает - переходит на левую ногу. Может чего-то не хватает? Хочу добавить, что в последние две недели у меня были проблемы с болью в этой области, но это было вызвано нарушенной бактериальной флорой. Результат УЗИ в норме.
Д-р.врач Агнешка Паджас
врач-терапевт
Кафедра аллергологии и иммунологии, Collegium Medicum, Ягеллонский университет
Покалывание, о котором вы пишете, на медицинском языке является парастезией. Парестезия – это неадекватное ощущение раздражителей в результате поражения периферических нервов, т.е. полиневропатии. Они проявляются спонтанными ощущениями жжения, покалывания, покалывания, жжения на отдельных участках кожи (в зависимости от места поражения нерва).
Причиной поражения периферических нервных волокон (полиневропатии) и, как следствие, парестезии, могут быть дегенеративные изменения позвоночника и дископатия, неправильно леченный сахарный диабет, дефицит витамина В 12 , злоупотребление алкоголем, порфирия, отравление токсинами, прием некоторых лекарственных препаратов , аутоиммунные заболевания или инфекции. Парестезии также могут временно появляться во время беременности. Наконец, активный или предшествующий опоясывающий лишай может быть причиной покалывания или жжения участка кожи на одной половине грудной клетки или живота.Наконец, также стоит упомянуть, что причиной парестезии могут быть и опухолевые заболевания, такие симптомы курения или покалывания кожи при опухолевом заболевании называют паранеопластическим синдромом.
Диагноз поражения периферических нервов (полинейропатия) обычно устанавливается на основании подробного анамнеза и физического осмотра. Дополнительными тестами являются электромиография и электронейрография (ЭМГ и ЭНГ), которые дают информацию о тяжести и распределении поражений и позволяют дифференцировать тип повреждения нерва (тип полинейропатии).Кроме того, исследование спинномозговой жидкости используется в диагностике воспалительных невропатий. В случае подозрения на врожденные полинейропатии возможно проведение генетических тестов.
.90 000 Парестезии 9 000 1В соответствии со своей миссией редакция Medonet.pl делает все возможное, чтобы предоставлять надежный медицинский контент, основанный на новейших научных знаниях. Дополнительный флажок «Проверено содержание» указывает на то, что статья была проверена или написана непосредственно врачом. Эта двухэтапная проверка: медицинский журналист и врач позволяет нам предоставлять контент высочайшего качества в соответствии с современными медицинскими знаниями.
Наши обязательства в этой области были высоко оценены, среди прочегов Ассоциацией «Журналисты за здоровье», которая присвоила редакции Medonet.pl почетное звание «Великий просветитель».
Проверенный контентПредметная консультация: Лук. Александра Витковска
Вы можете прочитать этот текст за 2 минутыПарестезия – неадекватное ощущение раздражителей в результате поражения периферических нервов.Они проявляются жжением, покалыванием, покалыванием, жжением вокруг кожи. Это неприятные симптомы, часто называемые онемением и покалыванием. Болезнь появляется внезапно и быстро исчезает, поражая руки или ноги. Хотя покалывание и онемение не связаны с болью, они доставляют дискомфорт.
CentralITAlliance / iStockПарестезия дает характерные симптомы.Общие симптомы включают:
Иногда парестезия может сопровождаться дополнительными симптомами, такими как паралич, слабость, проблемы с речью или зрением, длительная потеря контроля над конечностями и головокружение. При появлении вышеперечисленных симптомов немедленно обратитесь к врачу.
Причины парестезии достаточно хорошо изучены. Заболевание часто появляется, в том числе, у в случае:
Иногда парестезия может быть результатом дефицита витаминов и минералов, например витамина B12, кальция, калия.
Лечению парестезии должна предшествовать тщательная диагностика. Благодаря этому врач сможет найти первопричину проблемы, что выльется в подбор подходящего метода лечения.
Следующие тесты помогают выявить причины парестезии:
Иногда врач принимает решение о проведении компьютерной томографии головы и позвоночника – обследование поможет исключить изменения в нервной системе, которые могут повлиять на формирование парестезий.
Лечение парестезии двоякое:
Парестезии проходят очень быстро, но имеют склонность к рецидивам. Если ощущение покалывания или онемения в конечностях возникает слишком часто, обратитесь к врачу.
Парестезии можно эффективно предотвратить или снизить вероятность их появления. Главное — начать лечить заболевание, вызывающее стойкое покалывание и онемение в конечностях.Немаловажную роль может сыграть и грамотно составленный рацион – меню, в котором не будет недостатка в витаминах и минералах, способных вызвать неприятные недуги. Также стоит свести к минимуму прием лекарств – чем меньше организм нагружается, тем ниже риск возникновения парестезий.
90 110Мыши, крысы и другие грызуны могут передавать хантавирусы, опасные микроорганизмы, которые иногда вызывают смертельную геморрагическую лихорадку, повреждая легкие или почки.К ...
Марек МатачНачало 2020 г., то есть во время первой волны пандемии коронавируса ученые кафедры семейной медицины Лодзинского медицинского университета разместили ...
Моника ЗеленевскаяЦирроз печени – хроническое заболевание. Заболевание приводит к формированию фиброза печени и нередко к необратимым изменениям паренхимы...
Марлена КостыньскаПлесень хорошо чувствует себя в современном доме. Мы создаем для него идеальную среду для производства спор и захвата все большей и большей территории. Грибы... 9000 3
Изменения в ограничениях на эпидемию COVID-19, которые должны быть введены после 15 декабря, являются шагом в правильном направлении, - сказал д-р Константин Шулджинский из Совета...
ПАПСерьезные заболевания глаз, такие как глаукома, возрастная дегенерация желтого пятна (AMD), диабетическая ретинопатия и катаракта, оцениваются в Польше...
Пресс-материалыОсложнения от COVID-19 могут затронуть почти все органы. Мировые исследования начинают показывать, почему это происходит. Другими словами, что...
ПАПТигровые комары гораздо опаснее хорошо известных нам и встречающихся в большом количестве на территории Польши - мотылькового комара или комара-жужжащего.Еще нет...
Марлена КостыньскаКожные фурункулы выглядят как большие прыщи и могут быть ошибочно приняты за укусы пауков. Фурункулы (называемые также абсцессами или фурункулами) вызываются бактериями ...
Адриан ЮревичТигровый комар нападает на людей и животных и может переносить более 20 разрушительных вирусов. Его родиной является Азия, но он добрался и до других континентов...
Моника МиколайскаВ соответствии со своей миссией редакция Medonet.pl делает все возможное, чтобы предоставлять надежный медицинский контент, основанный на новейших научных знаниях. Дополнительный флажок «Проверено содержание» указывает на то, что статья была проверена или написана непосредственно врачом. Эта двухэтапная проверка: медицинский журналист и врач позволяет нам предоставлять контент высочайшего качества в соответствии с современными медицинскими знаниями.
Наши обязательства в этой области были высоко оценены, среди прочегов Ассоциацией «Журналисты за здоровье», которая присвоила редакции Medonet.pl почетное звание «Великий просветитель».
Проверенный контентПредметная консультация: Лук. Александра Витковска
Вы можете прочитать этот текст за 2 минутыПарестезия – неадекватное ощущение раздражителей в результате поражения периферических нервов.Они проявляются жжением, покалыванием, покалыванием, жжением вокруг кожи. Это неприятные симптомы, часто называемые онемением и покалыванием. Болезнь появляется внезапно и быстро исчезает, поражая руки или ноги. Хотя покалывание и онемение не связаны с болью, они доставляют дискомфорт.
CentralITAlliance / iStockПарестезия дает характерные симптомы.Общие симптомы включают:
Иногда парестезия может сопровождаться дополнительными симптомами, такими как паралич, слабость, проблемы с речью или зрением, длительная потеря контроля над конечностями и головокружение. При появлении вышеперечисленных симптомов немедленно обратитесь к врачу.
Причины парестезии достаточно хорошо изучены. Заболевание часто появляется, в том числе, у в случае:
Иногда парестезия может быть результатом дефицита витаминов и минералов, например витамина B12, кальция, калия.
Лечению парестезии должна предшествовать тщательная диагностика. Благодаря этому врач сможет найти первопричину проблемы, что выльется в подбор подходящего метода лечения.
Следующие тесты помогают выявить причины парестезии:
Иногда врач принимает решение о проведении компьютерной томографии головы и позвоночника – обследование поможет исключить изменения в нервной системе, которые могут повлиять на формирование парестезий.
Лечение парестезии двоякое:
Парестезии проходят очень быстро, но имеют склонность к рецидивам. Если ощущение покалывания или онемения в конечностях возникает слишком часто, обратитесь к врачу.
Парестезии можно эффективно предотвратить или снизить вероятность их появления. Главное — начать лечить заболевание, вызывающее стойкое покалывание и онемение в конечностях.Немаловажную роль может сыграть и грамотно составленный рацион – меню, в котором не будет недостатка в витаминах и минералах, способных вызвать неприятные недуги. Также стоит свести к минимуму прием лекарств – чем меньше организм нагружается, тем ниже риск возникновения парестезий.
90 110Мыши, крысы и другие грызуны могут передавать хантавирусы, опасные микроорганизмы, которые иногда вызывают смертельную геморрагическую лихорадку, повреждая легкие или почки.К ...
Марек МатачНачало 2020 г., то есть во время первой волны пандемии коронавируса ученые кафедры семейной медицины Лодзинского медицинского университета разместили ...
Моника ЗеленевскаяЦирроз печени – хроническое заболевание. Заболевание приводит к формированию фиброза печени и нередко к необратимым изменениям паренхимы...
Марлена КостыньскаПлесень хорошо чувствует себя в современном доме. Мы создаем для него идеальную среду для производства спор и захвата все большей и большей территории. Грибы... 9000 3
Изменения в ограничениях на эпидемию COVID-19, которые должны быть введены после 15 декабря, являются шагом в правильном направлении, - сказал д-р Константин Шулджинский из Совета...
ПАПСерьезные заболевания глаз, такие как глаукома, возрастная дегенерация желтого пятна (AMD), диабетическая ретинопатия и катаракта, оцениваются в Польше...
Пресс-материалыОсложнения от COVID-19 могут затронуть почти все органы. Мировые исследования начинают показывать, почему это происходит. Другими словами, что...
ПАПТигровые комары гораздо опаснее хорошо известных нам и встречающихся в большом количестве на территории Польши - мотылькового комара или комара-жужжащего.Еще нет...
Марлена КостыньскаКожные фурункулы выглядят как большие прыщи и могут быть ошибочно приняты за укусы пауков. Фурункулы (называемые также абсцессами или фурункулами) вызываются бактериями ...
Адриан ЮревичТигровый комар нападает на людей и животных и может переносить более 20 разрушительных вирусов. Его родиной является Азия, но он добрался и до других континентов...
Моника МиколайскаВ соответствии со своей миссией редакция Medonet.pl делает все возможное, чтобы предоставлять надежный медицинский контент, основанный на новейших научных знаниях. Дополнительный флажок «Проверено содержание» указывает на то, что статья была проверена или написана непосредственно врачом. Эта двухэтапная проверка: медицинский журналист и врач позволяет нам предоставлять контент высочайшего качества в соответствии с современными медицинскими знаниями.
Наши обязательства в этой области были высоко оценены, среди прочегов Ассоциацией «Журналисты за здоровье», которая присвоила редакции Medonet.pl почетное звание «Великий просветитель».
Проверенный контентПредметная консультация: Лук. Александра Витковска
Вы можете прочитать этот текст за 2 минутыПарестезия – неадекватное ощущение раздражителей в результате поражения периферических нервов.Они проявляются жжением, покалыванием, покалыванием, жжением вокруг кожи. Это неприятные симптомы, часто называемые онемением и покалыванием. Болезнь появляется внезапно и быстро исчезает, поражая руки или ноги. Хотя покалывание и онемение не связаны с болью, они доставляют дискомфорт.
CentralITAlliance / iStockПарестезия дает характерные симптомы.Общие симптомы включают:
Иногда парестезия может сопровождаться дополнительными симптомами, такими как паралич, слабость, проблемы с речью или зрением, длительная потеря контроля над конечностями и головокружение. При появлении вышеперечисленных симптомов немедленно обратитесь к врачу.
Причины парестезии достаточно хорошо изучены. Заболевание часто появляется, в том числе, у в случае:
Иногда парестезия может быть результатом дефицита витаминов и минералов, например витамина B12, кальция, калия.
Лечению парестезии должна предшествовать тщательная диагностика. Благодаря этому врач сможет найти первопричину проблемы, что выльется в подбор подходящего метода лечения.
Следующие тесты помогают выявить причины парестезии:
Иногда врач принимает решение о проведении компьютерной томографии головы и позвоночника – обследование поможет исключить изменения в нервной системе, которые могут повлиять на формирование парестезий.
Лечение парестезии двоякое:
Парестезии проходят очень быстро, но имеют склонность к рецидивам. Если ощущение покалывания или онемения в конечностях возникает слишком часто, обратитесь к врачу.
Парестезии можно эффективно предотвратить или снизить вероятность их появления. Главное — начать лечить заболевание, вызывающее стойкое покалывание и онемение в конечностях.Немаловажную роль может сыграть и грамотно составленный рацион – меню, в котором не будет недостатка в витаминах и минералах, способных вызвать неприятные недуги. Также стоит свести к минимуму прием лекарств – чем меньше организм нагружается, тем ниже риск возникновения парестезий.
90 110Мыши, крысы и другие грызуны могут передавать хантавирусы, опасные микроорганизмы, которые иногда вызывают смертельную геморрагическую лихорадку, повреждая легкие или почки.К ...
Марек МатачНачало 2020 г., то есть во время первой волны пандемии коронавируса ученые кафедры семейной медицины Лодзинского медицинского университета разместили ...
Моника ЗеленевскаяЦирроз печени – хроническое заболевание. Заболевание приводит к формированию фиброза печени и нередко к необратимым изменениям паренхимы...
Марлена КостыньскаПлесень хорошо чувствует себя в современном доме. Мы создаем для него идеальную среду для производства спор и захвата все большей и большей территории. Грибы... 9000 3
Изменения в ограничениях на эпидемию COVID-19, которые должны быть введены после 15 декабря, являются шагом в правильном направлении, - сказал д-р Константин Шулджинский из Совета...
ПАПСерьезные заболевания глаз, такие как глаукома, возрастная дегенерация желтого пятна (AMD), диабетическая ретинопатия и катаракта, оцениваются в Польше...
Пресс-материалыОсложнения от COVID-19 могут затронуть почти все органы. Мировые исследования начинают показывать, почему это происходит. Другими словами, что...
ПАПТигровые комары гораздо опаснее хорошо известных нам и встречающихся в большом количестве на территории Польши - мотылькового комара или комара-жужжащего.Еще нет...
Марлена КостыньскаКожные фурункулы выглядят как большие прыщи и могут быть ошибочно приняты за укусы пауков. Фурункулы (называемые также абсцессами или фурункулами) вызываются бактериями ...
Адриан ЮревичТигровый комар нападает на людей и животных и может переносить более 20 разрушительных вирусов. Его родиной является Азия, но он добрался и до других континентов...
Моника МиколайскаВы чувствуете онемение, когда вытягиваете ноги после длительного сидения в одном положении? Или ощущение бегущего тока, когда вы ударяетесь локтем? Эти своеобразные, неприятные состояния имеют собственное техническое название: парестезия .
Парестезия чаще всего описывается как покалывание и онемение, возникает, когда сохраняется давление на нерв .
Засыпание на руке или защемление нерва может вызвать временное покалывание, но знаете ли вы, что парестезии могут быть симптомом серьезных хронических заболеваний и психических расстройств?
Познакомьтесь с парестезиями, их происхождением и методами лечения.

Парестезия — греческое слово, буквально означающее «неправильное чувство» .
Это неприятное ощущение, обычно описываемое как покалывание, онемение, зуд, жжение, колебания температуры кожи, втыкание булавок или прохождение электричества.
Парестезию иногда также называют «обмороком» части тела .
У большинства из нас возникало тревожное ощущение парестезии — например, после слишком долгого нахождения в неудобном положении (например, со скрещенными ногами или во сне на одной из рук) или после удара по локтю.Когда это происходит, ощущение вызвано давлением на нерв и постепенно исчезает по мере изменения положения (и давление прекращается).
Из-за расположения тела парестезии конечностей являются наиболее распространенными ( руки, руки, ноги и ноги). Однако это не является правилом, так как это ощущение может распространяться и на другие части тела (например, онемение лица, языка).
Помимо того, что парестезия может быть симптомом серьезного расстройства или заболевания, существует еще одна причина, по которой парестезия опасна.Если вы испытываете ощущение покалывания, это, вероятно, также связано с меньшим ощущением на коже в этом месте - и это может привести к тому, что вы, например, поранитесь или обожжетесь, даже не заметив этого.

Парестезия не классифицируется как заболевание или расстройство, а скорее как симптом другого состояния .
В Международной статистической классификации болезней и проблем со здоровьем МКБ-10 парестезию можно найти под кодом R20.2 .
Это означает, что он принадлежит к группе R « симптомы, признаки болезни и клинические отклонения, не классифицированные в других рубриках ». В этой классификации парестезия приравнивается к ощущению покалывания в коже и нарушению кожной чувствительности.
Классификация психических расстройств DSM-V Американской психологической ассоциации не включает категорию «парестезии» . Тем не менее, мы можем найти их дважды в этом руководстве как возможных симптома других психических расстройств (в частности, панических атак и расстройства, связанного с употреблением алкоголя).
Наиболее часто возникает парестезия:
Поскольку парестезии являются симптомом многих различных заболеваний, не существует единой причины, по которой они возникают. Однако известны различные возможные причины появления парестезий. Точную причину в том или ином случае устанавливает врач.
90 103 Причины преходящей парестезии 90 105Самая короткая парестезия «пересечения тока» может наблюдаться при поражении нерва (чаще всего локтевого нерва).Преходящие парестезии особенно часто возникают у пожилых людей.
Другая возможность заключается в том, чтобы ограничить поступление нервных импульсов, оказывая давление на нервы, прислонившись к определенной части тела или оставаясь в данном положении в течение длительного времени.
Вышеупомянутая преходящая парестезия в большинстве случаев безвредна и проходит после изменения положения.
Временная парестезия может также проявляться как симптом заболеваний и расстройств, таких как: герпес, ветряная оспа или опоясывающий лишай.
90 103 Причины хронической парестезии 90 105
Хроническая хроническая парестезия может указывать на проблемы с нейронной функцией или нарушением кровообращения .
Парестезия редко вызывается опасными для жизни расстройствами, но может возникать при инсульте и опухолях.
У пожилых людей парестезия часто является результатом нарушения кровообращения в конечностях (часто вызвана, например, атеросклерозом ).
Без адекватного снабжения кровью и питательными веществами нервные клетки не могут адекватно посылать сигналы в мозг .По этой причине парестезия также может быть симптомом дефицита витаминов и недоедания, а также нарушений обмена веществ, таких как диабет, гипотиреоз и гипопаратиреоз. Это также может быть симптомом отравления ртутью.
Раздражение нервов также может быть вызвано воспалением тканей - Такие состояния, как ревматоидный артрит, псориатический артрит или синдром запястного канала , являются распространенными источниками парестезии.
Кроме того, при постоянном давлении (например, из-за мышечного спазма) могут быть нервы вокруг головы, где есть хронические проблемы с шеей и позвоночником . Эти судороги могут быть вызваны как органическими причинами (например, дефект осанки ), так и чрезмерным стрессом или тревогой .
Другой причиной парестезии может быть прямое повреждение самих нервов (так называемая невропатия), которое может возникнуть в результате травмы, такой как обморожение, инфекция, болезнь Лайма, или может указывать на другое неврологическое расстройство.
Нейропатия также является побочным эффектом некоторых видов химиотерапии (периферическая невропатия, вызванная химиотерапией).
Парестезия также может быть вызвана началом или прекращением приема некоторых лекарств (например, отменой бензодиазепинов, анксиолитиков и седативных средств).
У перенесших инсульт и черепно-мозговая травма (ЧМТ), парестезии от поражения ЦНС могут возникнуть.
Чувство парестезии может также появиться как симптом психического расстройства, связанного с тревогой, особенно в случае панической атаки . Наиболее часто встречаются парестезии рта, рук и ног .
Подробнее о тревожных состоянияхВнимание! Этот список не является полным , а является ориентировочным. Парестезия может быть симптомом многих различных заболеваний (некоторые из них спорадические, а другие более распространены).
Тщательную диагностику, лечение и назначение дополнительных анализов проводит семейный врач.
В зависимости от причины парестезии возможны разные пути обследования и лечения.
КТ иногда используется для исключения некоторых причин ЦНС.
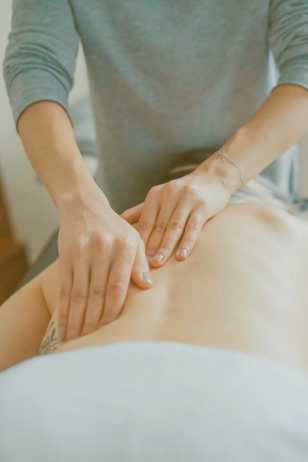
В основном лечат причину парестезии, а не саму парестезию (которая является просто симптомом).
медикаментозное лечение возможно адаптировано к заболеванию, вызывающему парестезию (например,противовирусные препараты, если причиной является опоясывающий лишай).
Если причиной парестезии является хроническое заболевание, такое как сахарный диабет, лучший способ предотвратить рецидив покалывания — следовать советам врача-диабетолога (низкий уровень сахара в крови, физические упражнения и диета).
Врач также может назначить местные анестетики для облегчения неприятных переживаний пациента (но не для лечения причин парестезии).
Массаж также часто используется для лечения парестезии, улучшения самочувствия пациента и облегчения боли.
Если врач определяет, что парестезия вызвана психическим расстройством (например, связанным с тревогой), он может направить пациента к психиатру . При подтверждении диагноза будет назначено индивидуально подобранное лечение,
Нервная парестезия лечится так же, как и другие расстройства тревожного спектра.Обычно это комбинация из трех элементов:
Как вы можете себе помочьХотя каждый человек время от времени испытывает онемение и покалывание (и мы не должны слишком беспокоиться об этом), в некоторых случаях это может быть серьезным симптомом.
Когда следует обратиться к врачу?
Если парестезия (особенно с другими симптомами) возникает внезапно, выражена и не проходит, или если она возникает после травмы - немедленно обратиться в отделение неотложной помощи ближайшей больницы.

Поскольку парестезии могут возникать из самых разных источников, сложно составить полный список рекомендаций, позволяющих избежать этого симптома.
Наиболее важные правила:
Парестезия — сложное явление, поскольку существует множество различных источников этого симптома, таких как диабет, рассеянный склероз, инсульт и тревога.
На самом деле, любое повреждение или, по крайней мере, повреждение нервов может вызвать онемение.
Как вы уже знаете, большинство из нас испытывают парестезии каждый день . Начинать беспокоиться стоит только тогда, когда симптомы постоянные, рецидивирующие и длятся дольше нескольких минут. В этом случае обязательно обратитесь к врачу.
Как вы можете себе помочь Парестезии – это недуги, связанные с различными неврологическими и внутренними заболеваниями. Термин известен в польском языке как «заблуждающееся чувство», то есть неприятное чувственное впечатление, возникающее в результате безразличного раздражителя (прикосновение, прикосновение). Это не приравнивается к боли. Симптомы парестезии включают онемение, покалывание, ощущение вибрации, прохождение электричества по конечности, подергивания, ощущение жжения, втыкание иголок или значительное охлаждение части тела.Ошибочное чувство может охватывать одну или несколько конечностей, а также лицо и туловище.
Причины парестезий и их идентификация
Основными причинами парестезий являются поражение центральной или периферической нервной системы, а также хронические заболевания, например диабет. Парестезии сопровождают больных при следующих заболеваниях:
.90 000 Покалывание в конечностях - откуда берется это неприятное ощущение?
Парестезия, или в просторечии м укоренение — это, казалось бы, тривиальное заболевание, которым многие иногда пренебрегают. Между тем, хотя и безболезненная, она очень обременительна для больных и, что немаловажно, может быть симптомом тяжелых, хронических заболеваний, особенно при частом ее проявлении. О каких проблемах со здоровьем могут свидетельствовать парестезии конечностей и как их предотвратить?
Парестезия медицинский термин для так называемогоощущение покалывания часто также ощущается как онемение конечностей. Это явление может затрагивать как нижние, так и верхние конечности — именно в такой форме оно проявляется чаще всего. Однако на самом деле парестезия может затронуть любую часть тела.
Этот термин используется в медицинском языке для описания неадекватного восприятия пациентом внешних раздражителей, возникающего в результате нарушений в периферической нервной системе (полиневропатии).
В результате у больного могут развиться спонтанно возникающие так называемыечувственные впечатления. Они могут принимать форму вышеупомянутого покалывания и онемения, а также покалывания и жжения.
Характерным признаком парестезии является ощущение резкого изменения температуры кожи - теплая или холодная, в области поврежденного нерва.
Бывает также, что у больного появляются дополнительные симптомы, такие как общая слабость, временный паралич, нарушения зрения и речи, а также временная потеря контроля над верхними или нижними конечностями в зависимости от локализации парестезии, проявляющаяся, например, в виде нет ощущения в пальце и даже во всей руке или ноге.
Если у вас возникли какие-либо из этих симптомов, как можно скорее обратитесь к врачу.
Стоит помнить, что хотя эпизодическое покалывание в пальцах или онемение в икрах не всегда является поводом для беспокойства, а лишь следствием длительного удержания тела в одном положении, частые парестезии конечностей может сигнализировать о серьезных проблемах со здоровьем.
Обычно они появляются внезапно.Бывает и так, что они так же быстро исчезают. Однако бывают случаи, когда покалывание в икрах может ощущаться пациентом в течение продолжительного периода времени или часто повторяться.
90 012 Причины парестезийПричины покалывания в конечностях могут быть самыми разными. Покалывание в ноге может быть как следствием дефицита некоторых витаминов, питательных веществ (например, кальция, калия или витамина В12), так и следствием, и в то же время симптомом серьезных заболеваний и болезней всего организма.
К наиболее распространенным относятся:
Онемение икр также может наблюдаться у беременных женщин. Тогда, однако, это носит временный характер. С другой стороны, степень выраженности парестезий может быть различной — от слабого, почти незаметного покалывания до выраженного и очень беспокоящего онемения конечностей.
Онемение в бедре, коленях кисти или пальцев не всегда означает серьезные проблемы со здоровьем. Иногда покалывание, возникающее периодически и быстро исчезающее, является просто результатом длительного давления на один из нервов в конечности.
Это явление может возникать, например, в результате длительного удержания тела в одном положении или нехватки некоторых питательных веществ. Однако, если покалывание в конечностях возникает часто, необходима консультация врача.
В связи с тем, что парестезии могут быть симптомом многих заболеваний и состояний, установление их однозначной причины часто требует расширенной диагностики. Обычно он основывается на тщательном сборе анамнеза в сочетании с физическим обследованием.
Кроме того, ваш врач может назначить электромиографическое исследование (ЭМГ) и электромиографическое исследование (ЭНГ).
Результаты обоих исследований предоставляют основную информацию о характере парестезии, включая степень тяжести, тип и степень поражений. Благодаря этому они позволяют определить тип повреждения нерва, произошедшего у пациента.
В некоторых случаях также может быть необходимо выполнить анализ спинномозговой жидкости. Также могут быть полезны ультразвуковые исследования и рентген.
Лечение парестезии заключается в первую очередь в устранении первопричины ощущения покалывания в конечностях.
Таким образом, в зависимости от своего характера оно может касаться, в частности, балансировка уровня сахара в крови, восполнение дефицита питательных веществ и восстановление правильного функционирования щитовидной железы.
Иногда при сильных местных ощущениях применяют симптоматическое лечение, назначая различные обезболивающие кремы.
При рецидивирующей парестезии очень важна профилактика, в значительной степени основанная на здоровом, сбалансированном питании, обеспечивающем все необходимые питательные вещества.