2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Каждый, кто страдает аллергическими реакциями, рано или поздно задается вопросом, почему появляется аллергия. При аллергии некое вещество извне – аллерген — при попадании в организм воспринимается нашим иммунитетом как чужеродный агент — антиген. В защиту от антигена, вырабатываются антитела (иммуноглобулины, лимфокины). При повторном попадании этого же антигена-аллергена в организм и его взаимодействие с уже выработанными на него антителами, и возникает аллергическая реакция (реакция как защиты так и повреждения собственных клеток/тканей одновременно). В зависимости от количества попавшего в нас антигена-аллергена, и чувствительности организма к этому аллергену, аллергия может проявляться легкими симптомами (насморк, зуд, аллергический конъюнктивит), или же иметь серьезные последствия для всего организма (анафилактический шок, отек Квинке).
Все аллергены можно разделить на две основные группы:
Также все аллергические реакции можно разделить на 2 большие группы:
Основным признаком псевдоаллергии является то, что выраженность и время проявления первых признаков болезни зависят от количества того или иного продукта, содержащего аллерген, а также от концентрации этих веществ (т.е. процесс дозозависимый).
Например, если съесть килограмм мандаринов/клубники, то у любого здорового человека проявятся признаки псевдоаллергии (кожные симптомы,зуд, ринит,конъюнктивит). При истинной аллергической реакции процесс дозонезависимый. Т.е. достаточно одной молекулы аллергена, чтобы аллергическая реакция запустилась на полную. Например, достаточно лизнуть мандарин/клубнику, чтобы запустилась аллергическая реакция.
Типы аллергических реакций также делят на реакции немедленного типа и аллергические реакции замедленного типа. Если аллергические реакции между аллергеном и тканями организма возникают сразу же, тогда они называются реакциями немедленного типа, а если через несколько часов или даже суток – тогда это аллергические реакции замедленного типа.
Всего выделяют 4 типа аллергических реакций:
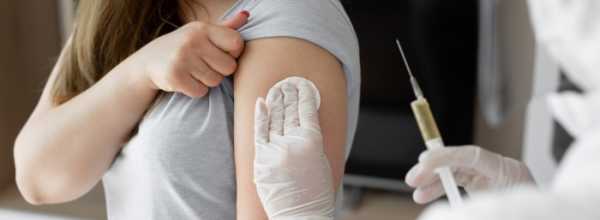
О том, почему появляется аллергия — мы разобрались. Но что делать, если уберечься все же не удалось. Если у вас возник зуд или ощущение жжения на коже, заложило нос или появились симптомы ангины, вы начали очень часто чихать, то вероятно у вас возникла аллергическая реакция на какой-то раздражитель. Выполните процедуры, которые помогут справиться с приступом.
Если после всех мер состояние не улучшилось или, тем более, стало хуже — позвоните в службу скорой помощи или отправляйтесь в больницу самостоятельно.
Если аллергическая реакция не у вас, и нужно оказать первую медицинскую помощь другому человеку, воспользуйтесь следующими рекомендациями:
| Страничка аллерголог-иммунолог
Аллергия – это аномальная (неправильная) реакция на вещества, которые обычно считаются безвредными. Эти вещества могут вдыхаться, проглатываться или даже проникать через кожу и именуются аллергенами. Аллергенами могут быть сотни, а может быть, и тысячи самых обычных веществ. К числу самых распространенных аллергенов относятся: пыльца, плесневые грибы, домашняя пыль, продукты питания, перхоть и шерсть животных, многие лекарства. Почему же организм аномально реагирует на эти вещества? По существу, это его «ошибка». Аллергия возникает, когда иммунная система организма, призванная атаковать вредные инородные тела, такие как бактерии, вирусы и паразиты, ошибочно принимает безвредное вещество за вредное и атакует его, чтобы защитить организм. Такая утрата управления и приводит к запуску разрушительных реакций. Эти разрушительные реакции называют реакциями гиперчувствительности или аллергическими, а антигены, ответственные за развитие аллергических реакций – аллергенами.
Аллергия является болезнью равных возможностей: она может поразить любого человека, безотносительно к возрасту, полу, расе или социально-экономическим факторам. У детей она развивается с большей вероятностью, чем у взрослых, но первый приступ может случиться в любом возрасте. Аллергические заболевания могут поражать любой орган человека, но наиболее распространенными являются заболевания респираторного тракта и кожи.
Основные причины развития аллергии дыхательных путей – аллергия на пыльцу растений, домашнюю пыль и плесень, шерсть и перхоть домашних животных. Поллиноз – болезнь, вызванная пыльцой растений. Аллергия к пыльце чаще всего проявляется в виде ринита, конъюнктивита и пыльцевой бронхиальной астмы. Пыльца представляет собой мельчайшие зерна, содержащие большое количество аллергенных белков. Пыльца ветроопыляемых растений продуцируется в больших количествах, может перемещаться на большие расстояния и является основной причиной поллиноза. Растения с крупными и яркими цветками и сильным запахом, как правило, опыляются насекомыми. Они продуцируют пыльцу в гораздо меньших количествах, она практически отсутствует в воздухе, и аллергия на нее не столь распространена. В сухую, жаркую и ветреную погоду концентрация пыльцы в воздухе, как правило, возрастает, что благоприятствует развитию обострений поллиноза. Дождь, наоборот, «прибивает» пыльцу к земле и снижает риск развития аллергических проявлений. Поллиноз наиболее часто развивается при сенсибилизации к пыльце деревьев, злаковых и сорных трав.
Любая домашняя пыль – комплексный набор аллергенов, главным из которых является клещ домашней пыли. Эти клещи питаются чешуйками рогового слоя кожи человека. Клещи обитают в кроватях и постельных принадлежностях – там, где человек теряет наибольшее количество роговых чешуек при трении кожи во время сна. Тело спящего человека способно прогревать постель до 20 – 30?С и дополнительно создавать влажность – идеальные условия для жизнедеятельности клещей, а также плесени, с которой они живут в симбиозе и которую питают. Плесень является разновидностью микроскопических грибов, по мере роста образующих споры, которые являются аллергенами. Плесневые грибы обнаруживаются как снаружи (в воздухе или на растениях), так и внутри дома. Так же, как и в случае с пыльцой, число спор в единице объема воздуха зависит от погодных условий и времени года (максимальные концентрации отмечаются поздним летом и ранней осенью).
Домашние животные являются одним из сильнейших источников аллергенов. Аллергия может развиваться на шерсть животных ( собак, кошек, лошадей, морских свинок и др.), их слюну, мочу и экскременты, роговые чешуйки и эпителий кожи, сыворотку (белки крови). Этот вид аллергии распространен весьма широко, он может значительно ухудшить течение других ее проявлений.
Неспецифические факторы (не аллергены) могут играть существенную роль при бронхиальной астме. Не являясь непосредственной причиной возникновения астмы, у лиц с повышенной бронхиальной реактивностью они провоцируют приступ удушья. Наиболее часто такими факторами становятся: меловая пыль, стекловолокно, табачный дым, предметы бытовой химии, выхлопные газы, резко пахнущий парфюм, запах новой мебели и отделочных материалов, а также холодный воздух, смог, физическая нагрузка и даже эмоции. В отсутствие бронхиальной сенсибилизации при контакте больных с перечисленными факторами может развиться обострение ринита, конъюнктивита или крапивницы.
Термин «истинная пищевая аллергия» означает только иммунную реакцию с определенной клинической картиной. Симптомы могут быть разнообразными: желудочно-кишечными (боли в животе, рвота, понос), дыхательными (ринит, отек гортани, бронхоспазм), глазными (отек век, конъюнктивит), кожными (крапивница, отек Квинке, атопический дерматит) и возникать немедленно после воздействия аллергена либо с небольшой задержкой. К пищевым веществам, обладающим высокой аллергенной активностью, относятся: коровье молоко, куриное яйцо, рыба и морепродукты, фрукты, зерновые. Аллергия на фрукты и овощи почти всегда связана с аллергией на пыльцу растений. Пищевая аллергия может развиваться при употреблении даже очень малого количества продукта – аллергена, например, на яйцо в составе теста.
Псевдоаллергия – клинические симптомы, чаще всего кожные, развивающиеся при употреблении в пищу большого количества продуктов, содержащих и/или высвобождающих гистамин при их расщеплении в желудочно-кишечном тракте под действием секретов желез и бактерий. Гистамин – одно из ведущих в развитии аллергических симптомов (в частности, зуда и воспалительных элементов на коже) биохимических веществ. Причины развития псевдоаллергических реакций часто связаны с наличием у человека разных сопутствующих заболеваний, в частности, желудочно-кишечных, печени, нервной и эндокринной системы. Жалобы появляются спустя определенное время после приема пищи, характер их меняется с течением времени, реакции зависят от количества принятой пищи. Наиболее распространенными из таких продуктов являются: сыры и вина, подвергшиеся ферментации в процессе приготовления, кислая капуста, шоколад, шпинат, томаты, ветчина, салями, сосиски, консервированные продукты, тунец, сардины, маринованная сельдь, авокадо, пивные дрожжи, ананасы, грецкие орехи. Нередко причиной развития псевдоаллергических реакций является не сам продукт, а различные химические добавки, вносимые для улучшения вкуса, запаха, цвета, обеспечивающие длительность хранения и использовавшиеся в процессе выращивания урожая (пестициды; фторсодержащие, хлорорганические, сернистые соединения, аэрозоли кислот, продукты микробиологической промышленности и т.д.). Употребление в пищу генетически модифицированных продуктов тоже может привести к развитию аллергических реакций. Псевдоаллергические реакции встречаются гораздо чаще, чем истинная пищевая аллергия, поэтому при наличии зудящего дерматоза необходимо в первую очередь тщательно исследовать состояние внутренних органов и отрегулировать диету.
Истинная лекарственная аллергия также проявляется относительно редко. Она является следствием иммунной реакции организма на лекарственные препараты или их метаболиты (продукты, получающиеся в ходе преобразования лекарств в организме). Не следует путать лекарственную аллергию с другими нежелательными реакциями, имеющими сходную клиническую картину: побочными эффектами лекарств, их передозировкой, вторичными реакциями (суперинфекция, дисбактериоз и др.), лекарственными взаимодействиями, индивидуальной непереносимостью и псевдоаллергией. Лекарственная аллергия составляет менее10% среди всех видов побочных реакций медикаментов. Они наблюдаются примерно у 2-3% взрослых, принимающих лекарственные средства. Ее развитие вызывают только те медикаменты, которые пациент получал ранее. Лекарственная аллергия возникает от минимального количества препарата, не может развиваться на множество препаратов с разной химической структурой и проявляется классическими симптомами аллергических заболеваний (крапивница, отек Квинке, бронхиальная астма, анафилактический шок, сывороточная болезнь, аллергический васкулит и др.). Реакция на препараты, вызывающие высвобождение биохимически-активных веществ неиммунным путем (псевдоаллергические реакции), может проявляться уже при первом приеме лекарства, зависит от дозы и способа введения, может уменьшаться или исчезать со временем. К этим препаратам относятся миорелаксанты, общие и местные анестетики, антибиотики, рентгеноконтрастные вещества, плазмозаменители и препараты крови, витамины группы В, спазмолитики, АТФ, нестероидные противовоспалительные препараты (аспирин, анальгин и др.), ингибиторы АПФ (каптоприл, эналаприл и др.).
Первым принципом лечения аллергии является исключение контакта с аллергеном (разумеется, после установления четкого диагноза). В случае, когда это является невозможным условием (например, избежать контакта с пыльцой или домашним клещом), проводится специфическая аллерговакцинация с целью создании толерантности (устойчивости) больного к причинно-значимым аллергенам. В основе ее механизмов лежит воздействие на системные иммуно-регуляторные процессы, что обеспечивает стойкий эффект после завершения лечения. Своевременно проведенное специфическое лечение предупреждает переход заболеваний из легких форм в более тяжелые. Лечение основано на систематическом введении аллергена сначала в возрастающих, а затем в достаточно высоких дозах. Состав специфической вакцины зависит от набора аллергенов, к которым Вы сенсибилизированы. Если Вы сенсибилизированы ко многим аллергенам, врач выберет из них те, которые наиболее важны как причинные факторы. Эффективность лечения составляет 80% - 90%. Хотелось бы подчеркнуть, что специфическая аллерговакцинация является единственным патогенетическим методом лечения аллергических заболеваний, направленным на модифицирование аномального иммунного ответа у сенсибилизированного больного.
Медикаментозная терапия состоит в использовании фармакологических средств, направленных на устранение основных симптомов ринита, конъюнктивита, бронхиальной астмы, дерматита или крапивницы. Нужно помнить, что лекарственные препараты не дают стойкого эффекта, сохраняющегося после их отмены. Гистамин — главный медиатор, участвующий в развитии аллергического воспаления. Антигистаминные препараты — основная патогенетичеcкая терапия аллергии в период обострения. Их действие связано с блокадой h2-гистаминовых рецепторов.
Необходимо помнить, что аллергия относится к хроническим заболеваниям, зачастую с волнообразным течением. Она агрессивна и коварна: поражая разные органы, в течение жизни может проявляться под видом разных заболеваний, в том числе маскируется под ОРЗ. Из маленькой проблемы в виде периодически появляющегося ринита с годами может развиться бронхиальная астма. И чем раньше будет начато лечение, тем успешнее будет прогноз.
Аллерголог-иммунолог, врач высшей категории к.м.н. Виктория Николаевна Ерёменко
|
Если говорить об острых формах проявления аллергической реакции, то они происходят тогда, когда возникает особенно сильный конфликт иммунитета с раздражителем. В такие моменты человек испытывает сильную боль, кроме того, в организме могут повреждаться ткани, а сам иммунитет значительно снижаться.
На сегодняшний день различают несколько видов острых аллергических реакций организма:
1. Аллерготоксикодермия.
Этот вид аллергической реакции происходит на определенную группу лекарственных препаратов и проявляется в виде высыпаний на коже, которые могут быть выражены различно. Самой острой формой проявления аллергической реакции на медикаменты могут быть высыпания в виде больших волдырей. Для того, чтобы облегчить состояние человека, необходим прием препарата, который купирует приступ аллергии. Если же у человека к общей аллергической реакции добавляется еще и аллергический шок, то необходимо незамедлительно вызвать скорую помощь.
2. Анафилактическая аллергия.
Этот вид аллергии является самым тяжелым и требует незамедлительного оказания скорой помощи. При таком состоянии человек не только себя плохо чувствует, но так же может потерять сознание, у него могут появиться судороги, наступить смерть. Очень важно вовремя вызвать врача, а до его приезда сделать укол, который снизит аллергическую реакцию.
Важно помнить, что такая реакции на аллерген может начаться мгновенно и будет сопровождаться отдышкой, кожные покровы могут приобрести синюшний цвет, понизится артериальное давление, человеку будет тяжело глотать. Для того чтобы облегчить состояние человека при таком виде острой аллергической реакции, нужно будет уложить больного и слегка приподнять ноги, затем открыть окно или двери, чтобы в помещение поступал свежий воздух. Очень важно сразу убрать то, что спровоцировало появление аллергии. Так же надо будет очистить рот и нос от слизи. Если есть рвотные массы,от них так же нужно будет избавиться. После этого нужно будет между зубов положить валик из марли или других подручных материалов, например, чистого носового платка. Таким образом, можно будет предупредить заглатывание языка, что является довольно частым явлением при анафилактической аллергической реакции.
Раздел только для специалистов в сфере медицины, фармации и здравоохранения!
Вакцины играют огромную роль в предотвращении целого ряда бактериальных и вирусных заболеваний, включая COVID-19, новую вирусную инфекцию, вызванную SARS-CoV-2, вызвавшую пандемию в мире. Против COVID-19 в России создан целый ряд вакцин – «Спутник V», «Спутник Лайт», «Ковивак», «Эпиваккорона», но люди зачастую опасаются тяжелых побочных эффектов, в том числе – аллергию на вакцины. Тяжелые аллергические реакции на вакцины редки, но труднопредсказуемы, при этом их существование ощутимо затрудняет продвижение идеи вакцинации.
Всемирная организация по аллергии рекомендовала классифицировать иммунологические реакции на лекарства (включая вакцины) в зависимости от времени появления симптомов]. Эта система определяет два основных типа реакций: немедленную и отсроченную. Этот подход призван отличить опосредованные иммуноглобулином E (IgE) (иммунологические реакции типа I), которые вызывают множество немедленных реакций, от других типов, поскольку эти реакции несут в себе риск опасной для жизни анафилаксии, если пациент повторно подвергнется воздействию.

Немедленная, IgE-опосредованная аллергическая реакция может включать различные комбинации из 40 потенциальных симптомов и признаков.
Наиболее частые симптомы и признаки:
Анафилаксия определяется как системная аллергическая реакция, которая быстро развивается и может привести к смерти. Анафилактические реакции на вакцины возникают редко, их частота по данным активных надзорных исследований колеблется от 0,65 до 1,31 на 1 миллион введенных доз вакцины.
Анафилактический шок происходит чаще всего в течение первых 30 минут после введения вакцины, хотя начало может иногда быть отложено до нескольких часов. Позднее начавшиеся реакции обычно менее серьезны. Реакции, которые происходят через несколько часов или дней после введения вакцины, могут быть связаны с задержкой всасывания аллергенного компонента. Некоторые из этих поздних реакций могут быть причинно связаны не с вакцинацией, а с другим аллергеном, с которым человек столкнулся уже после введения вакцины.
Реакции на вакцину. Не путать с осложнениями после введения вакцин (поствакцинальными осложнениями, ПВО). Они могут носить как иммунологический, так и неиммунологический характер.
Введение вакцины может вызвать вазовагальную реакцию (потерю сознания), особенно у пациентов, склонные к этой реакции. Вазовагальные реакции характеризуются гипотонией, бледностью, потоотделением, слабостью, тошнотой, рвотой, брадикардией, а в тяжелых случаях - потерей сознания.
Вазовагальные реакции могут имитировать анафилаксию, поскольку оба состояния могут включать гипотензию и коллапс. Однако кожные признаки и симптомы совершенно разные. Обмороку обычно предшествует бледность, тогда как анафилаксия часто начинается с приливов крови и может также включать зуд, крапивницу и ангионевротический отек. При анафилаксии тахикардия встречается чаще, чем брадикардия. Пациентам, которые сообщают об обмороке в прошлом в ответ на вакцинацию, целесообразно вводить вакцины в будущем в положении на спине.

Эта фраза указана в качестве противопоказания в инструкциях по медицинскому применению многих вакцин. Но что конкретно она означает, о каких веществах может идти речь? Важно: перечисленный список – общий для вакцинной промышленности, это не означает, что все перечисленные вещества и соединения есть абсолютно во всех вакцинах, конкретный перечень вспомогательных веществ в каждой вакцине отражен в ее инструкции по медицинскому применению.
Желатин. Добавляют во многие вакцины в качестве стабилизатора, может вызывать анафилактические реакции на вакцины, его содержащие. Нередко у таких людей наблюдается сенсибилизация к альфа-гал (галактозе-альфа-1,3-галактозе), углеводному аллергену, который вызывает аллергию на мясо млекопитающих. У некоторых пациентов регистрировалась клинически выраженная аллергия на говядину и свинину.
Перед введением любой желатинсодержащей вакцины необходимо выяснить наличие в анамнезе аллергии на прием желатина и продуктов, содержащих желатин (например, зефира и мармеладных конфет). Однако отрицательный аллергологический анамнез не исключает возможности развития анафилаксии, так что может потребоваться тестирование на аллергию на желатин.
Лица, которые реагируют на желатин при приеме внутрь, должны быть обследованы аллергологом до введения вакцины. Если в анамнезе имеется аллергическая реакция немедленного типа на желатин и это подтверждается кожными тестами или сывороточными тестами IgE к желатину, целесообразно провести кожную пробу таких пациентов с желатинсодержащими вакцинами перед их введением. Если кожные пробы на вакцину отрицательны, ее можно ввести обычным способом, но после этого пациент должен оставаться под наблюдением в течение как минимум 30 минут. Если кожные пробы вакцины положительны, вакцину можно вводить градуированными дозами. В качестве альтернативы рекомендовано использовать вакцины, не содержащие желатин, если таковые имеются в доступе.
Частота аллергических реакций на желатин в вакцинах была особенно высока в Японии, и этот феномен впоследствии отчасти приписали генетическим характеристикам населения. Японские производители удалили желатин из некоторых вакцин и перешли на более тщательно гидролизованный желатин в других, что резко снизило частоту реакций. Эти стратегии по-разному применялись в других странах, так что реакции на желатин в вакцинах все еще имеют место быть.
Яичный белок присутствует в вакцинах против желтой лихорадки, MMR, а также в некоторых вакцинах против гриппа и бешенства. Однако это количество потенциально имеет клиническое значение только в вакцине против желтой лихорадки. Вакцины MMR и против бешенства можно безопасно вводить обычным способом пациентам с аллергией на яйца.
Перед введением вакцины против желтой лихорадки следует выяснить наличие в анамнезе аллергии после употребления яиц, сырых или приготовленных, а лиц с положительным анамнезом обследовать аллерголог. Таким пациентам перед введением следует пройти кожный тест с вакциной против желтой лихорадки. Если кожные пробы на вакцину отрицательны, вакцину можно ввести обычным способом, но после этого пациент должен оставаться под наблюдением в течение как минимум 30 минут. Если кожные пробы вакцины положительны, вакцину можно вводить градуированными дозами.
Коровье молоко. Казеин, аллергенный белок, содержащийся в коровьем молоке, был предварительно причастен к анафилаксии против дифтерийной, столбнячной и коклюшной вакцин (DTaP или Tdap) у небольшого числа детей с тяжелой аллергией на молоко. Такие вакцины готовят в среде, полученной из белка коровьего молока, и в этих препаратах были продемонстрированы количества остаточного казеина в нанограммах. Однако подавляющее большинство пациентов с тяжелой аллергией на молоко не имеет аллергических реакций на подобные вакцины.
Тимеросал, алюминий и феноксиэтанол добавляются к некоторым вакцинам в качестве консервантов, хотя использование тимеросала (который содержит ртуть) в вакцинах резко сократилось из-за теоретических опасений по поводу кумулятивного воздействия ртути на детей. Документально не подтверждено, что эти консерванты вызывают аллергические реакции немедленного типа на вакцины, а кожные пробы немедленного типа обычно не показаны.
Некоторые противомикробные препараты могут быть добавлены в следовых количествах к вакцинам, чаще всего это неомицин, полимиксин В, и стрептомицина. Хотя нет конкретных сообщений об анафилаксии, вызванной вакциной, причиной которой были эти препараты, редкие пациенты, у которых были подтверждены анафилактические реакции, вызванные этими антибиотиками, не должны получать вакцины, содержащие их, без предварительной оценки аллерголога.
Латекс. «Резина» в пробках флаконов с вакциной или поршнях шприцев может быть либо латексом из сухого натурального каучука (DNR), либо синтетическим каучуком. Те, которые сделаны из латекса, несут теоретический риск для пациентов с аллергией на латекс, либо в результате жидкого раствора вакцины, извлекающего латексные аллергены из пробки при физическом контакте, либо в результате прохождения иглы через пробку и удержания латексного аллергена внутри или на игле. Одно сообщение об анафилактической реакции после введения вакцины против гепатита В пациенту с аллергией на латекс было связано с резиной в пробке. Обзор > 160 000 отчетов из Системы сообщений о побочных эффектах вакцин США (VAERS) выявил только 28 случаев возможных аллергических реакций немедленного типа после получения вакцины, содержащей DNR, и они могли быть вызваны другими компонентами. Содержание латекса в упаковке вакцины можно найти в инструкции по медицинскому применению.
Пациенты с анафилаксией на латекс могут безопасно получать вакцины из флаконов с пробками без DNR. Если единственный доступный препарат имеет латексную пробку, пробку следует удалить и набрать вакцину непосредственно из флакона, не пропуская иглу через пробку. Если единственная доступная вакцина содержит латекс в упаковке, чего нельзя избежать, например, в предварительно заполненном шприце, вакцину все равно можно вводить, но после этого за пациентом следует наблюдать не менее 30 минут.
В отличие от пациентов с латекс-индуцированной анафилаксией, пациенты с контактной аллергией на латекс, например, дерматитом рук, могут безопасно получать вакцины из флаконов с латексными пробками.
Дрожжи. Некоторые вакцины содержат дрожжевой белок, в том числе вакцины против гепатита В (до 25 мг на дозу) и 4- и 9-валентные вакцины против вируса папилломы человека (Декстран вызывает аллергические реакции на конкретную марку вакцины MMR, ранее использовавшуюся в Италии и Бразилии. Реакции были связаны с присутствием IgG к декстрану, и предполагалось, что механизмом является активация системы комплемента и высвобождение анафилатоксина. Эта марка вакцины была отозвана с рынка, хотя декстран спорадически встречается в других вакцинах (например, в некоторых ротавирусных вакцинах).
Диагностический подход отличается для пациента, который прореагировал на компонент вакцины, такой как желатин, яйца, латекс или дрожжи, но не на само действующее вещество. Часто встречается следующая ситуация: вакцинация от гриппа пациента с аллергией на яйца, которая протекает успешно и без осложнений.
На какие клинические вопросы следует ответить перед тем, как вакцинировать пациента с аллергией?
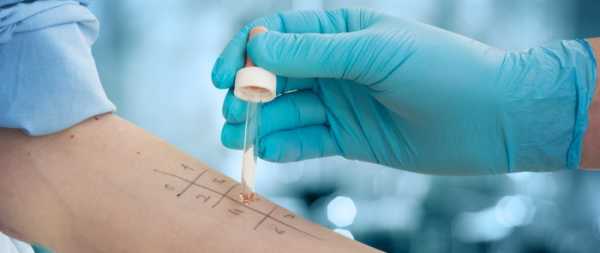
Если пациенту предстоит получить дополнительные дозы вакцины, необходимо провести кожное тестирование с использованием этой самой вакцины. Правильное выполнение и интерпретация кожных проб требует опыта в этой процедуре, включая использование соответствующих положительных и отрицательных контролей. Кроме того, сами кожные пробы редко могут вызывать анафилактические реакции у людей с сильной аллергией. Таким образом, кожные пробы должны проводиться только лицами, такими как аллергологи, имеющими подготовку по интерпретации и лечению возможных реакций на тесты, и только в условиях, когда анафилактические реакции можно распознать и быстро купировать.
Вакцина должна быть сначала проверены методом укола кожи. Полноценную вакцину можно использовать, если история реакции не была действительно опасной для жизни; в этом случае целесообразно разбавить вакцину перед кожным уколом.
Если полный укол отрицательный, следует провести внутрикожный тест с вакциной, разведенной 1: 100 в 0,9-процентном (изотоническом) физиологическом растворе, снова с соответствующими положительными и отрицательными контролями.
Интерпретация кожных проб на вакцины. Аллергологический анамнез критически важен для интерпретации кожных проб на вакцины. Возможны клинически нерелевантные положительные кожные пробы, как и при кожных пробах на любой аллерген. Наличие положительной кожной пробы на вакцину не обязательно указывает на последующую реакцию, хотя ее следует рассматривать как значительный фактор риска.
Вакцины могут индуцировать выработку IgE в первые дни или недели после вакцинации, хотя клиническое значение этого неясно. Специфический IgE к дифтерийным (DT) и столбнячным токсоидам был индуцирован вакцинацией и, как было установлено, сохраняется в течение как минимум двух лет после иммунизации. Этот специфический IgE не был связан с аллергическими реакциями при последующей вакцинации.
Также возможны раздражающие (ложноположительные) реакции на кожные пробы, особенно при внутрикожных пробах в концентрациях 1:10 или в неразбавленном виде. В одном исследовании с участием 20 взрослых добровольцев, не имевших в анамнезе реакций на вакцины, оценивалась реакция на кожный укол и внутрикожное тестирование с 10 распространенными вакцинами. Раздражающие реакции не наблюдались при тестировании на кожные уколы и были необычными после внутрикожного тестирования с концентрацией 1: 100. Однако они были обычным явлением при более высоких внутрикожных концентрациях (1:10 или в неразбавленном виде). Таким образом, внутрикожное тестирование вакцин следует проводить только в концентрации 1: 100.
Отсроченные реакции. Наблюдались реакции гиперчувствительности замедленного типа в месте кожной пробы (особенно внутрикожной) с вакциной. Эти реакции не имеют отношения к диагностике IgE-опосредованной аллергии на вакцину.
Тестирование компонентов вакцины. Если подозреваемая вакцина содержит яйца, желатин, латекс или дрожжи Saccharomyces cerevisiae, пациенту следует также пройти тестирование кожи на следующие компоненты:
Кожные уколы:
Измерение аллерген-специфического IgE в сыворотке:
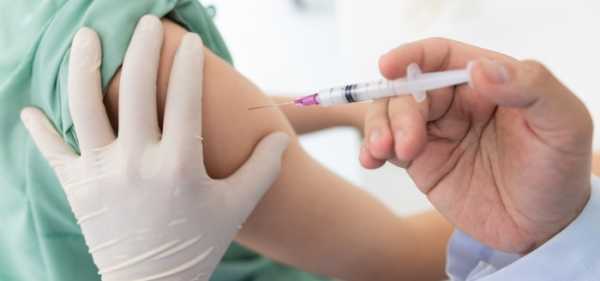
Большинство пациентов с предыдущими реакциями на вакцины могут быть безопасно вакцинированы в будущем с соответствующими мерами предосторожности.
Общая стратегия: если внутрикожный тест с вакциной является отрицательным, то вероятностью того, что пациент имеет IgE к любой вакцине является незначительной, и вакцина может быть введена обычным способом. Тем не менее, целесообразно наблюдать за такими пациентами в течение по крайней мере 30 минут и иметь в непосредственной близости укладку для оказания помощи при анафилактическом шоке.
Если кожные пробы вакцины или компонента вакцины положительны, и если вакцина считается необходимой, она все равно может быть введена с использованием протокола градуированных доз (дробное введение по методу Безредко). Успешное введение вакцин пациентам с положительными кожными пробами с использованием дифференцированных протоколов описано для нескольких различных вакцин.
Введение вакцины человеку, страдающему аллергией, даже по такому протоколу дифференцированных доз, по-прежнему сопряжено с риском анафилактической реакции и должно проводиться только после получения письменного информированного согласия. Кроме того, введение следует проводить в условиях наличия персонала и оборудования для распознавания и лечения анафилаксии.
Список литературы / References
Аллерген, попав в организм впервые, вызывает появление специфических антител (иммуноглобулинов типа Е — IgE), которые фиксируются на поверхности тучных клеток. Это состояние называют сенсибилизацией. При повторном контакте уже сенсибилизированного организма с раздражителем происходит IgE-зависимая активация тучных клеток. Это вызывает выброс гистамина, гепарина и других медиаторов воспаления, ответственных за проявление аллергических реакций.
Причиной аллергических реакций I типа чаще всего становятся компоненты пыльцы растений (трав, цветов, деревьев), бытовые, эпидермальные и пищевые аллергены, некоторые лекарственные средства, а также чужеродные сыворотки крови⁶.
По I типу протекают анафилактический шок, аллергический ринит, атопическая бронхиальная астма, атопический дерматит, аллергическая крапивница и отек Квинке, анафилактические реакции, например на продукты питания, укусы насекомых и ряд других⁶.
При таком типе реакции антитела действуют против веществ, которые заранее прикрепились к клеткам собственных тканей организма. В результате запускается процесс их гибели. Именно по этой причине II тип аллергических реакций и получил название цитотоксического¹.
Антигенами же при этом типе реакций чаще всего выступают бактериальные, вирусные и другие инфекционные аллергены, аутоаллергены и лекарства⁶. По II типу может протекать лекарственная аллергия, такая же реакция возникает иногда и при переливаниях крови: организм считает попавшие в него клетки чужими и обороняется от них¹.
Характеризуется образованием комплексов аллергена с антителами, которые активируют высвобождение медиаторов, повреждающих окружающие ткани. Такая реакция может развиваться в ответ на пищевые, лекарственные, ингаляционные, вирусные и бактериальные аллергены и антитоксические сыворотки¹,⁷.
Заболевания, обусловленные реакцией III типа: сывороточная болезнь, лекарственная аллергия и аутоаллергические заболевания (ревматоидный артрит, системная красная волчанка)¹,⁷.
В ответ на попадание аллергена образуются сенсибилизированные Т-лимфоциты. На их поверхности есть рецепторы, способные взаимодействовать с соответствующими антигенами. При повторном попадании аллергена они соединяются с сенсибилизированными лимфоцитами, что ведет к выделению медиаторов — лимфокинов, из-за которых появляются симптомы аллергии.
Причинами реакции IV типа могут быть компоненты различных микроорганизмов, паразитов, грибов, гельминтов, вирусов, а также вирус-содержащие и опухолевые клетки, собственные, но измененные белки организма или чужеродные протеины, гаптены⁸.
Самый простой пример такого рода реакции — проба Манту, с которой сталкивался, наверное, каждый⁹. Врачи проводят тесты на наличие антител, как раз вооружившись знаниями о гиперчувствительности замедленного типа.
Как облегчить себе жизнь при аллергии? Передается ли она по наследству? Какие новые методы лечения появились? На эти и другие вопросы отвечает главный внештатный специалист — аллерголог-иммунолог столичного Департамента здравоохранения Александр Пампура.
Весна все-таки прорвалась в столицу, и скоро большинство москвичей будут радоваться зелени, теплу и солнцу. К сожалению, многие вместо этого начнут чихать, кашлять и плакать из-за аллергии на пыльцу. Можно ли избавиться от весенней напасти, какие проявления аллергии наиболее опасны и что такое гигиеническая теория – в материале Mos.ru.
— Александр Николаевич, каковы основные симптомы аллергии?
— Симптомы зависят от конкретного человека и в значительной степени связаны с видом аллергии. Допустим, если есть гиперчувствительность к пищевым продуктам, то это прежде всего кожные проявления и поражение желудочно-кишечного тракта. Если аллергия на ингаляционные раздражители — пыльцу и шерсть животных, то появляются чихание, кашель, затрудненное дыхание.
— Какое время года является пиком аллергии? Весна?
— На нашей территории — да, апрель — май. Страдают люди, чувствительные к пыльце березы, ольхи и орешника. Им надо стараться избегать аллергенов: поменьше выходить на улицу в солнечную ветреную погоду, обходить парки и скверы. Также нужно носить кепку или косынку, солнечные очки. Медицинские маски не помогают, более того, на них могут скапливаться аллергены и станет только хуже. В машине надо включать кондиционер и не открывать окна. То же самое дома.
— А можно заранее подготовиться, чтобы облегчить себе жизнь весной?
— Современный метод лечения — аллерген-специфическая иммунотерапия. Смысл ее в том, что пациенту вначале вводят небольшие дозы аллергена, а потом постепенно их увеличивают. И человек через какое-то время просто перестает реагировать на раздражитель. Но при этом методе очень важна мотивированность пациента, хороший контакт с врачом и готовность следовать всем его рекомендациям. Кроме того, это длительная терапия: эффект оценивают обычно на второй-третий год лечения.
— Такую терапию проводят в течение всего года?
— Существует несколько схем лечения. Наиболее распространенные — инъекционное и сублингвальное (под язык. — Прим. mos.ru) введение аллергенов. Обычно аллерген-специфическую иммунотерапию начинают за несколько месяцев до цветения и делают определенное количество инъекций. На следующий год повторяют процедуру. Кстати, так можно лечить аллергию не только на пыльцу, но и на клещей домашней пыли.
— А нужно ли вообще лечить аллергию на пыльцу? Или проще потерпеть пару месяцев в году?
— Лечить обязательно надо, потому что аллергия сильно ухудшает качество жизни. Например, сезонный ринит снижает успеваемость у студентов в среднем на один балл.
Самая опасная нозология — анафилактическая реакция. Она может возникать на разные аллергены. Но чаще всего — на пищу или лекарства
— Какой вид аллергии является самым опасным и может повлечь летальный исход?
— Самая опасная нозология — анафилактическая реакция. Она может возникать на разные аллергены. Но чаще всего — на пищу или лекарства. При анафилаксии возникают симптомы со стороны не менее чем двух систем организма. Например, проявляются высыпания на коже и одновременно становится тяжело дышать.
— Сколько людей страдает такой гиперчувствительностью?
— Около двух процентов населения, это большая цифра и огромная проблема для всего мира. Дети чаще всего реагируют на молоко, яйца, рыбу. Взрослые — на арахис и морепродукты. Еще у взрослых, особенно пожилых, добавляется тяжелая реакция на лекарства. Прежде всего на антибактериальные препараты и местные анестетики. Также анафилаксия может возникать во время операций, когда человеку вводят большое количество препаратов. Крайнее проявление анафилаксии — это анафилактический шок.
— Но ведь люди, страдающие такой тяжелой формой, знают о своей аллергии?
— Когда это происходит в первый раз, как правило, не знают.
— Что нужно делать окружающим, если у человека развилась анафилаксия?
— Вообще нужно использовать адреналин. Но с собой обычно его никто не носит, поэтому надо вызывать скорую. После первого эпизода очень важно, чтобы человек обратился к специалисту и ему поставили диагноз «анафилаксия». Потому что в следующий раз приступ может быть тяжелее. После того как пациенту поставили диагноз, он получает специальную укладку с необходимыми медикаментами и описанием последовательности действий.
— В интернете встречается теория, что аллергию лечат через анафилактический шок.
— Это экстремизм, адекватные специалисты таким не занимаются.
— Может ли человек заранее узнать, есть ли у него аллергия на домашних животных?
— Да, можно провести диагностику перед тем, как заводить питомца. Но бывают ситуации, когда тест показывает отрицательный результат, люди заводят животное, и через какое-то время аллергия все равно проявляется. Причем это может произойти даже через несколько лет.
— Некоторые врачи советуют девушкам удалять домашних животных на время беременности, чтобы у ребенка не развилась аллергия. Другие — наоборот. Кому верить?
— Если в доме были животные, то при беременности от них избавляться не надо. Будущим мамам мы советуем следующее: не курить, избегать стрессов, не принимать антибиотики без необходимости. И еще важно не сужать рацион, то есть питаться так, как привычно.
— А какие есть советы по профилактике аллергических заболеваний у детей?
— То, о чем мы только что говорили, — это уже профилактика. А после рождения ребенка необходимо грудное вскармливание хотя бы до трех-четырех месяцев. Опять же не курить. Еще рекомендуют увлажнять кожу ребенка. Это в первую очередь касается детей с предрасположенностью, то есть тех, чьи ближайшие родственники — аллергики.
— Какие виды аллергии передаются по наследству?
— По наследству передается не заболевание, а предрасположенность к нему. Например, если и у мамы, и у папы есть аллергические заболевания, вероятность того, что у ребенка они тоже будут, составляет 70–80 процентов. Но количество детей с наследственной отягощенностью — это всего 30–40 процентов от всех аллергиков. То есть у здоровых родителей может родиться ребенок с аллергией и, наоборот, у аллергиков может родиться здоровый ребенок. Поэтому на данный момент невозможно создать универсальную программу профилактики для всех детей. Это большая проблема.
— Какие болезни могут скрываться за симптомами гиперчувствительности?
— В первую очередь ОРВИ. Поэтому весной, во время цветения деревьев, многие думают, что у них аллергия, а на самом деле это респираторная инфекция. Лучше обратиться к врачу и прояснить ситуацию.
— Где в столице можно пройти обследование, чтобы понять, на что именно аллергия?
— Во многих городских больницах и поликлиниках есть аллергологи. Также существует профильный центр аллергологии и иммунологии в городской клинической больнице № 52.
— С какими видами аллергии москвичи чаще всего обращаются к врачам и с чем это связано?
— Обращаемость связана с сезоном. Из-за высокой экспозиции пыльцевых аллергенов весной в основном приходят с аллергическим ринитом и бронхообструкцией. В зимний период часто обращаются из-за симптомов бронхиальной астмы: люди много времени проводят в закрытых отапливаемых помещениях, а в этих условиях активизируются клещи домашней пыли.
— Сколько аллергиков в Москве?
— В Москве масштабные эпидемиологические исследования не проводили. Но мы можем ориентироваться на европейские цифры: не менее 20–30 процентов населения страдают аллергическими заболеваниями.
— А можно исходить из количества обратившихся к врачу?
— Это уже будет обращаемость, а не общая статистика. Ярким примером может служить аллергический ринит, который есть минимум у 15 процентов населения. А тех, кто обратился к специалисту, — всего три — пять процентов.
— Допустим, человек пришел к врачу и хочет выяснить, на что у него аллергия. Как проводят исследование?
— Аллергодиагностика начинается со сбора информации о больном. Далее выбирают самые оптимальные для конкретного пациента тесты и проводят исследование с наиболее распространенными аллергенами. Среди них, например, яйцо, молоко, рыба и пшеница.
В настоящее время у нас появилась возможность проводить молекулярную диагностику с помощью аллергочипов. Они одномоментно тестируют на 112 аллергенов, причем на чувствительность к конкретным белкам. Благодаря этому мы знаем, на какой именно белок реагирует пациент. Соответственно, мы понимаем, насколько тяжелыми у него могут быть реакции и какими методами его лучше лечить.
— Какими медикаментами?
— Медикаментами в том числе, но не только. На самом деле главное — это персонализация терапии, индивидуальный подход. Если пациент выходит от врача с огромным списком того, что ему нужно исключить, консультация, скорее всего, будет малоэффективна. Нужно копать глубже: смотреть не только на результаты тестов, но и на анамнез, анализировать жалобы пациента и объективные данные. Необходимо выяснять, на что именно аллергия, и сделать точечные исключения, чтобы образ жизни человека изменился минимально. Образно говоря, не пытаться посадить аллергика в стеклянный шкаф. Плюс ко всему врач должен предвидеть, как будет протекать болезнь, и предупреждать возможные проблемы. Самые последние исследования и методы лечения связаны с так называемой таргетной терапией. К молекуле, которая значима для больного, подбирают моноклональные антитела. Это модная терапия, она сейчас активно развивается. Возможно, это будет прорыв в аллергологии. Но как вы понимаете, препараты совсем новые, поэтому лечение будет очень дорогим.
— Ее уже где-то применяют или пока идут клинические исследования?
— Некоторые препараты уже применяют. Другие вот-вот появятся: они проходят третью-четвертую фазу клинических исследований.
Еще одно направление — это, скажем так, новый виток аллерген-специфической иммунотерапии, про которую мы уже говорили. Пациенту вводят не просто аллерген, а конкретный белок, на который есть реакция. Эффективность возрастает в разы.
— Вы были одним из инициаторов формирования регистра больных с тяжелыми аллергическими реакциями. Что это такое и зачем он нужен?
— В регистр включают паспортные данные пациента, симптомы, диагноз, изменения, которые происходят, ответ на терапию и так далее. Хочу отметить, что все конфиденциально, доступ к этой информации могут получить только врачи. Создать регистр больных с тяжелыми реакциями, в частности с анафилактическими, очень важно. Это даст представление о реальной ситуации с аллергическими заболеваниями. Врачам будет легче устанавливать факторы риска, контролировать болезни, назначать правильное лечение. Регистр поможет систематизировать знания и поделиться опытом.
Во всех развитых европейских странах это уже есть. Причем там существуют национальные регистры, региональные и городские регистры.
— А на какой стадии сейчас московский?
— Рабочая версия уже существует, идет накопление пациентов.
— Пациенты с какими диагнозами в него войдут?
— Анафилаксия, синдром Лайелла, синдром Стивенса-Джонсона, тяжелая хроническая крапивница.
— Число аллергиков увеличивается с каждым годом. Многие специалисты связывают это с улучшением гигиены. Согласны ли вы с ними?
— Распространенность аллергических заболеваний в 1960-е годы составляла два-три процента населения. Сейчас в развитых странах аллергиков уже 40–50 процентов. Понятно, что это не связано с генетикой, потому что она не могла измениться всего за 50–60 лет. Было выдвинуто очень много гипотез, и в частности «гигиеническая». В упрощенном виде она звучит так: чем чище, тем больше вероятность развития аллергии.
Во-первых, из-за уменьшения количества инфекций снизилась активация нашего иммунитета и мы стали чаще болеть аллергическими заболеваниями. Существует баланс между ответом на аллерген и ответом на инфекцию. А инфекций стало меньше благодаря вакцинации. Но надо понимать, что потенциальный риск развития аллергии несравним с пользой от вакцинации. Во-вторых, появилось огромное количество моющих средств, а в-третьих, принципиально изменился рацион.
Безусловно, «гигиеническая» теория имеет право на существование. Но к ней стоит относиться с позиции науки. Не надо есть грязными руками, ходить немытыми и бояться моющих средств — это неправильно. Мы, в конце концов, цивилизованные люди и живем в условиях мегаполиса. Гигиену надо соблюдать и стараться придерживаться здорового образа жизни.
Ссылка на материал: https://www.mos.ru/news/item/22941073/
Распространенность аллергии в наши дни настолько велика, что с ней сталкивается почти каждая семья. «Неправильную» реакцию организма могут вызвать как продукты, так и столкновение с повседненными, обычными на первый взгяд, предметами и материалами. Особенно часто аллергию вызывает пыль и пыльца. Проявление аллергии может быть разное – кожный зуд, сыпь, раздражающий кашель, слезящиеся глаза и насморк. Часто наблюдается нарушение пищеварения. В более тяжелых случаях можно наблюдать отеки кожи и слизистой. Особую опасность представляют такие аллергические состояния, как бронхиальная астма и анафилактический шок – особо тяжелая форма проявления паталогических аллергических реакций.
В диагностике аллергии самое главное – это анализ повседневных наблюдений, но, к сожалению, очень многие продукты и вещества, не говоря уже о составе вдыхаемого нами воздуха, комбинированы, т.е. не являются чистыми веществами. При диагностике аллергенов посредством анализа крови (in vitro диагностика) используются чистые аллергены (антигены), которые в крови образуют соедеинения со специфическими антивеществами (иммунноглобулин E).
Несмотря на то, что возможный спектр аллергенов в данный момент очень широк (их сотни), даже в неясных случаях возможно выявить аллерген. Правильное определение аллергена очень важно, так как тактика лечения при разных видах аллергии может быть разной.
В подборе возможных аллергенов следует мыслить алгоритмически, учитывая то, когда, где, как и как часто проявляется аллергия:
В лаборатории Э.Гулбиса образец крови пациента (сыворотка крови) хранится в замороженном виде при температуре -20°C в течение одного месяца. Это дает возможность, учитывая полученный результат, в случае необходимости продолжить исследование. Исследование рекомендуем начианать с использования панелей аллергенов (обобщение), что позволит сэкономить средства, в случае, если возможное направление поиска первоначально представляется неясным.
Можно использовать специфический IgE аллергена (цена одной панели – 6.50 Ls). В случае положительной реакции аллергия будет на один из аллергенов, входящий в состав панели. Потом, используя сохранённую в лаборатории сиворотку крови, можно продолжить проверку, используя другую панель или отдельный аллерген.
Dr.Дидзис Гаварс
Полный список аллергенов
Контактная информация:
По поводу оплаты – Сандра Диманте (тел.67801054)
По поводу подбора аллергенов- Dr. Анда Кришане (тел. 67545052)
Широко распространены аллергические заболевания. В высокоразвитых странах они встречаются примерно у 30% населения.
Сенсибилизация, или аллергия (от гр. allos - прочее + ergos - реакция), представляет собой чрезмерную, ненормальную реакцию иммунной системы на чужеродные для организма вещества в окружающей среде, известные как аллергены, которые обычно он должен игнорироваться.У здоровых людей эти вещества не вызывают никаких недомоганий, а у аллергиков вызывают ряд неприятных, а иногда даже опасных реакций.
Аллергические реакции затрагивают иммунную систему, которая включает такие клетки, как эозинофилы, тучные клетки и лимфоциты, а также антитела, в том числе иммуноглобулины класса Е (IgE).
Аллергия – это приобретенная реакция. Это означает, что он появляется только после контакта с провоцирующим агентом, или аллергеном, и только после того, как клетки иммунной системы научились его распознавать.Последующий контакт с аллергеном вызывает бурную реакцию, которая высвобождает гистамин, вещество, ответственное за многие симптомы, связанные с аллергией. В одних случаях сенсибилизация развивается после многократного контакта с аллергеном, в других – после многолетнего многократного воздействия определенного агента.
Широко распространены аллергические заболевания. В высокоразвитых странах различные виды аллергии встречаются примерно у 30% населения.По оценкам, более 500 миллионов человек во всем мире страдают аллергическим ринитом. Склонность к развитию аллергии обусловлена генетически. Если оба родителя страдают аллергическими заболеваниями, риск развития заболевания составляет 50-70%, а если заболевание имеется у одного из родителей или братьев или сестер, то риск составляет 20-40%.
Симптомы аллергии могут возникнуть в любом возрасте. Однако можно показать некоторую зависимость между возрастом и типом заболевания. Пищевая аллергия чаще всего выявляется в грудном возрасте, поллиноз, аллергический конъюнктивит и атопическая астма у детей и подростков, крапивница и аллергия на яд перепончатокрылых у взрослых.
Наиболее распространенные аллергические заболевания
.Из повседневного опыта мы знаем, что аллергик патологически реагирует на вещества, которые не являются вредными и не вызывают никаких симптомов у людей, не страдающих аллергией. Часто это пищевые ингредиенты (например, арахис или морепродукты) или переносимые по воздуху вещества (пыльца, компоненты пыли). Аллергию также вызывают вещества, контактирующие с кожей (например, ингредиенты косметических средств или металлы, содержащиеся в украшениях).
Аллергическая реакция может принимать различные формы в зависимости от того, какой орган поражен и каким путем аллерген попадает в организм. Аллергены в воздухе ( вдыхаемых ) чаще всего вызывают симптомы со стороны дыхательных путей - носа и бронхов. Пищевые аллергены (пищевые ) могут вызывать симптомы не только со стороны желудочно-кишечного тракта, но и со стороны кожи и, реже, бронхита. Аллергены, действующие сразу после контакта с кожей ( контакт ) чаще всего вызывают сыпь, обычно красные пятна или волдыри (т.н.крапивница). Некоторые лекарства (лекарственные аллергены ) и яды насекомых также являются распространенными аллергенами.
Для больных астмой наибольшее значение имеют аллергические реакции, поражающие дыхательные пути, особенно бронхи. Ингаляционные аллергены, попадающие в бронхи, вызывают сокращение гладкой мускулатуры бронхиальной стенки, отек слизистой оболочки и усиление продукции секрета. Это приводит к сужению просвета бронхов, что, следовательно, создает большее сопротивление проходящему воздуху.Для поддержания достаточной вентиляции легких требуется повышенное дыхательное усилие. Это одна из причин чувства одышки, связанного с приступом астмы. Симптомы приступа астмы, вызванного воздействием аллергена, такие же, как и при приступе астмы, вызванном другими факторами, и включают кашель, одышку, свистящее дыхание и чувство стеснения в груди.
Аллергены в воздухе также часто вызывают носовые симптомы. Нос прогревается и изначально очищает поступающий в легкие воздух.Аллерген (например, пыльца трав или деревьев), попадая на слизистую оболочку носа, вызывает ее отек и повышенное выделение слизи. Возникает ощущение заложенности носа и выделение из носа водянистых выделений, которые могут сопровождаться чувством зуда и чихания. Описанные симптомы характеризуют аллергический ринит , широко известный как сенная лихорадка.
Механизмы, ответственные за аллергическую реакцию слизистой оболочки носа и бронхов, вызванную вдыханием веществ, очень схожи.Чтобы возникла аллергическая реакция, организм должен сначала контактировать с аллергеном. Поскольку большая часть вдыхаемых аллергенов распространена в окружающей среде, первый контакт с ними происходит в раннем возрасте. По каким-то неизвестным причинам иммунная система «не смогла» переносить эти вещества. Антитела к антигенам, на которые у больного аллергия, постоянно присутствуют в крови больного и могут быть выявлены путем маркировки так называемых специфический IgE. Некоторые люди также имеют более высокие уровни общего IgE.
Циркулирующие антитела IgE связываются с рецепторами на поверхности клеток иммунной системы. Связывание IgE на поверхности тучных клеток имеет первостепенное значение для аллергической реакции. Аллерген, попадая в организм, соединяется с антителами, присутствующими на их поверхности. Это приводит к высвобождению различных веществ из тучных клеток, вызывающих локальное воспаление (повышение проницаемости сосудов, отек тканей и приток воспалительных клеток). Наиболее важными веществами, выделяемыми тучными клетками при аллергической реакции, являются гистамин и лейкотриены.Эти вещества также ответственны за сокращение гладкой мускулатуры бронхов, что у больных астмой вызывает приступ удушья после контакта с аллергеном. Часто используемые для лечения аллергии антигистаминные препараты блокируют действие гистамина. Они в основном используются при лечении аллергического ринита, поскольку недостаточно эффективны в ответ на аллергическую реакцию в бронхах. Напротив, антилейкотриеновые препараты (ингибирующие действие лейкотриенов) чаще всего используются у больных астмой.
Наиболее часто используемый метод определения того, на какие аллергены у пациента аллергия, — кожная проба. Этот тест включает внутрикожную инъекцию минимального количества аллергена, достаточного для аллергиков, чтобы вызвать местную реакцию в виде покраснения и образования волдырей, но не вызывающего никаких симптомов у здорового человека. Определение специфических антител IgE к отдельным аллергенам чаще всего применяют у пациентов, которым по разным причинам невозможно провести кожные пробы.
Информация для пациентов необходима для диагностики аллергических заболеваний. Врач обычно задает много подробных вопросов, чтобы оценить характер и тяжесть симптомов и воздействие потенциальных аллергенов.
Медикаментозное лечение атопической астмы ничем не отличается от лечения других форм астмы. Помимо фармакологического лечения, также важно выяснить, на какие аллергены у больного имеется аллергия, и по возможности избегать их воздействия.
Отдельные пациенты также проходят десенсибилизацию (иммунотерапия специфическим аллергеном ). Этот метод лечения основан на введении очень малых и очень медленно возрастающих доз аллергена, что заставляет иммунную систему «учиться» его переносить. У больных астмой из-за доступности и эффективности фармакологического лечения и риска, связанного с десенсибилизацией, этот метод используется у небольшого числа пациентов. Десенсибилизация чаще используется при других формах аллергии, напримераллергия на яд насекомых. Условием применения десенсибилизации является сенсибилизация к отдельным аллергенам.
.Комплектация:
Иммунная система отвечает за внутреннюю защиту организма от патогенов, токсинов или паразитов посредством:
которые предназначены для максимально быстрого ослабления и ликвидации противника.
Иногда, однако, эта защита может быть слишком интенсивной, неадекватной реальной угрозе, и так возникают аутоиммунные заболевания, в том числе аллергии.
Заболеваемость астмой и аллергическими заболеваниями значительно увеличилась во всем мире в течение нескольких десятилетий и продолжает расти.
Причины этого явления, несмотря на многочисленные исследования, до сих пор до конца не изучены.
Количество аутоиммунных заболеваний продолжает увеличиваться, а их течение становится все более интенсивным. Ученые сходятся во мнении, что это явление связано с усилением стерильности окружающей среды, в которой люди чаще подвергаются воздействию химических веществ, чем микробов. В этой ситуации иммунная система не укрепляется и организм все больше и больше отравляется химикатами, лекарствами и тяжелыми металлами.
Кроме того, стремительная урбанизация, ограничивающая возможности контакта с природой, снижает способность организма к самовосстановлению.
Интересно также, что аллергия относится к психосоматическим заболеваниям и если фармакологическое лечение не приносит удовлетворительных результатов, можно предположить, что в основе болезни лежат эмоции.
Исследования показывают, что под анестезией , когда сознание выключено, аллергия не возникает , а симптомы аллергии могут быть вызваны просто удалением кошки, а не прямым контактом с животным.
С такой информацией становится понятно, что аллергия – более сложный процесс, чем может показаться, и методы эмоционального разряда могут быть эффективным средством противодействия аутоиммунным заболеваниям.
Существует много примеров того, как можно вылечить аллергию:
Прежде чем перейти к конкретной теме, давайте на мгновение остановимся на значении приведенных выше слов, которые часто используются взаимозаменяемо, но не обязательно означают одно и то же.
Аллергия – это ненормальная, чрезмерная реакция организма на раздражители или вещества, называемые аллергенами, которые обычно не являются вредными. Такие факторы распознаются иммунной системой как потенциально опасные и вызывают ответную реакцию на их устранение, что приводит к воспалению и повреждению тканей, инициируя патологический процесс.
Атопия - генетическая предрасположенность к развитию повышенной чувствительности к распространенным аллергенам. Даже небольшое количество этих веществ способно спровоцировать бурную воспалительную реакцию за счет продукции избыточного количества иммуноглобулина Е (IgE).
Пищевая непереносимость - реакция организма без стимуляции иммунной системы, такая как диарея, рвота, метеоризм, боль в животе, тошнота после употребления определенного питательного вещества. Наиболее распространенной является непереносимость лактозы, вызванная недостаточным количеством фермента (лактазы), расщепляющего этот сахар.
Пищевая гиперчувствительность - ненормальная реакция организма на пищевые продукты, не представляющие опасности для здоровых людей, включает как пищевую непереносимость, так и пищевую аллергию.
Аллергический ринит - встречается примерно у 25% населения, и популяция людей, страдающих этим заболеванием, постоянно растет. Является следствием воспаления слизистой оболочки носа в результате действия антител IgE.
Аллергический ринит является одним из факторов развития бронхиальной астмы.
Усиление аллергической реакции может впоследствии привести к воспалению слизистой оболочки носа и околоносовых пазух, вызывая неприятные и постоянные головные боли в лобной области, давление, нарушения зрения и даже мигрени. Иногда становится необходимым хирургическое вмешательство.
Аллергический конъюнктивит - в зависимости от тяжести реакции организма проявляется:
Последствием тяжелой и длительной аллергической реакции может быть повреждение глазного яблока или даже потеря зрения.
Бронхиальная астма - хроническое и очень опасное воспалительное заболевание дыхательных путей, связанное с различными структурными изменениями, возникающее у детей и взрослых всех возрастов.
В течении заболевания наблюдают бронхиальную гиперреактивность и обструкцию под влиянием раздражающего фактора или ситуаций с интенсивным эмоциональным зарядом, которые разрешаются спонтанно или под влиянием лечения.
Астма может существенно мешать повседневной деятельности, снижая качество жизни пациента, а при отсутствии контроля может привести к смерти.
Резкий рост заболеваемости астмой наблюдался в начале 1960-х годов в «стерилизованных» странах мира, где чрезмерная чистота снижала порог возбудимости иммунной системы.
В настоящее время для лечения персистирующей астмы широко используются ингаляционные кортикостероиды, которые эффективно контролируют симптомы, но в то же время ослабляют слизистую оболочку дыхательной системы, повышая восприимчивость к инфекциям, ведущим к бронхиту и пневмонии.
Атопический дерматит - иногда называемый «кожной астмой», поражает определенные участки тела (локти и колени, стопы, шея), иногда на руках появляются зудящие волдыри. Это заболевание часто сочетается с бронхиальной астмой, а их симптомы возникают по принципу обратной связи, т.е. при ухудшении симптомов астмы атопический дерматит угасает и наоборот.
Атопический дерматит часто является первым симптомом атопического заболевания у детей. Ранняя диагностика и лечение могут замедлить или затормозить «атопическую походку» у ребенка.
"ATOPIC Март":
Фаза 1: Продовольственная аллергия, Анафилаксия (анафилактический шок) - это быстро прогрессирующая и опасная для жизни реакция, вызванная повышенной чувствительностью организма к определенному фактору (пища, лекарство, яд, химические вещества, выделения и др.). В таких случаях наиболее распространенным средством спасения жизни является адреналин , вводимый в соответствующих дозах. Анафилаксия имеет как аллергическую, так и неаллергическую этиологию. Пищевая аллергия - возникает после употребления определенного питательного вещества, даже в следовых количествах, и наиболее распространенными пищевыми аллергенами являются молоко, яйца, морепродукты, цитрусовые, сельдерей, а самые сильные - орехи и соевые бобы. Около 1/3 людей заявляют, что у них аллергия на тот или иной продукт питания, но истинная пищевая аллергия встречается у 4-8% детей и 2-4% взрослых. Некоторые пищевые продукты могут вызывать псевдопищевую аллергию : Пищевая аллергия часто переходит в ингаляционную или контактную аллергию, вызывая зуд и бугорчатые поражения во рту, например: Лекарственная аллергия - Побочные реакции на лекарства возникают почти у 10% населения мира и у 20% госпитализированных пациентов. Лекарственная гиперчувствительность в основном вызывается антибиотиками (пенициллин, цефалоспорин и сульфаниламиды) и ацетилсалициловой кислотой (аспирин) и другими нестероидными противовоспалительными препаратами. Гиперчувствительность к лекарственным средствам связана со значительной смертностью, может быть тяжелой и опасной для жизни.Лекарства, хотя и помогают облегчить некоторые симптомы, чаще всего не устраняют причину болезни или недомогания. Согласно медицинской науке « аллергия является проявлением измененного иммунитета, который направлен против собственных тканей организма в результате типичного иммунного ответа». Большинство веществ, вызывающих аллергию, в нормальных условиях не представляют опасности для организма человека, а возникающая защитная реакция совершенно неоправданна с медицинской точки зрения. Неотъемлемой частью аллергии является отек, вызванный вызванным гистамином повышением проницаемости кровеносных сосудов, и тяжесть отека зависит от того, сколько он высвобождается. С психологической точки зрения отек позволяет нам дистанцироваться от события, которое вызывает у нас сильные эмоции. Это защитный механизм, предназначенный для защиты организма путем адаптации к повседневной реальности. Аллергию вызывает сильное переживание, которое нарушило ваш эмоциональный баланс. При следующем контакте с тем же аллергеном возникает защитная реакция, поскольку организм связывает аллергенный фактор с эмоциональным состоянием, которое ранее интерпретировалось им как угрожающее безопасности и даже жизни. Это означает, что аллерген является не чем иным, как сигналом эмоционального шока. Дистанцирование от аллергена, вызывая опухоль, создает дистанцию между трудными эмоциями для предотвращения страданий. Чаще всего это ситуации, связанные с расставанием (потеря контакта) : Таким образом, можно предположить, что если бы мы чувствовали себя должным образом защищенными в данной ситуации (отдохнувшими, полными сил, сильными, здоровыми телами), то без проблем справились бы с ситуацией. Если аллергия возникает из-за чувства потери безопасности, добавка может быть фактором, который позволит организму восстановить свою надлежащую защиту. Если ваша диета оставляет желать лучшего, в ней не хватает необходимых витаминов, минералов и даже питательных веществ, ваше тело становится слабым и не может защитить себя в достаточной мере. Ослабленный организм беззащитен перед болезнетворными микроорганизмами, паразитами и даже против собственных клеток (ведь, как известно, в организме постоянно создаются мутации, которые постоянно захватываются и уничтожаются). То, что происходит с телом на физиологическом уровне, постепенно начинает трансформироваться в наше эмоциональное состояние и наоборот. По этой причине целевые добавки могут быть полезны для предотвращения аллергии, укрепляя организм в повседневных ситуациях опасности и потери безопасности, например, : Сильный организм сможет без проблем отстоять свою безопасность на физиологическом и эмоциональном уровне. Витамин D3 У любого человека может быть дефицит витамина D3, независимо от возраста, пола, потребляемой пищи и широты. Хотя витамин D3 называют солнечным витамином, вопреки видимому, наиболее часто его дефицит регистрируется в странах с наибольшей солнечной активностью.Причиной этого является пигмент меланин, содержащийся в коже человека, который ограничивает выработку витамина D3 в организме, и поэтому у людей со смуглой кожей вырабатывается гораздо меньшее количество. Поэтому не забывайте загорать головой, ведь на самом деле достаточно 15 минут ежедневного пребывания на солнце в период идеальной радиации (между 11:00 и 13:00 в безоблачный день) для обеспечения соответствующего ежедневного дозы витамина D3. В северных странах, где доступ к солнцу меняется в зависимости от сезона, но и угол его лучей неблагоприятен, на уровень витамина D3 положительно влияет высокое потребление животных жиров (преимущественно рыбных), богатых витамином Д3. В течение многих лет в этих странах применялась профилактическая добавка осенью и зимой, когда световой день очень короткий. Витамин D3 отвечает за эффективность иммунных процессов , стимулируя выработку моноцитов, которые: Показательно большое количество публикаций о связи дефицита витамина D3 с возникновением аллергии. Исследования подтверждают, что чем глубже дефицит витамина D3, тем выше вероятность аллергии (астма, атопический дерматит или пищевая аллергия). По мнению некоторых авторов, адекватный прием витамина D3 во время беременности может снизить риск астмы на 40–60% у детей в возрасте от 3 до 5 лет. Витамин С Витамин С – самый популярный иммуномодулятор, о котором все слышали. Известна также как аскорбиновая кислота и, помимо защиты защитных реакций, играет множество очень важных ролей в таких процессах, как: также обладает антиоксидантными свойствами и ускоряет заживление ран. Витамин С активирует иммунную систему для защиты от вредных внешних факторов. В первую очередь стимулирует рост и активность В- и Т-лимфоцитов, участвующих в иммунных механизмах. Исследования показывают, что концентрация витамина С в фагоцитах и лимфоцитах намного выше, чем в плазме , что только подтверждает важную функцию L-аскорбиновой кислоты в правильном функционировании иммунных клеток. Витамин С также повышает способность к размножению Т-лимфоцитов, ответственных за подавление чрезмерной воспалительной реакции, предотвращая аутоиммунитет и повышая толерантность к антигенам извне. В этом случае становится ясно, почему дефицит витамина С ослабляет нормальную функцию иммунной системы, способствуя аллергии и непереносимости. Регуляторные Т-лимфоциты (Treg) отвечают за поддержание толерантности к собственным и чужеродным белкам, а также за контроль приобретенной иммунной резистентности.Они также могут ингибировать лимфоциты Th2 и Th3, предотвращая ненормальную реакцию организма на аллергены. Витамин С снижает уровень гистамина в крови путем превращения гистамина в гидрантоино-5-уксусную кислоту, а затем в аспарагиновую кислоту , что приводит к уменьшению отека. Подводя итог, можно сказать, что витамин С незаменим для поддержания надлежащих защитных реакций организма от факторов внешней среды, а его прием в периоды повышенной потребности может предотвратить возникновение аллергии. Дополнительную информацию о ВИТАМИНЕ С можно найти в нашем блоге. Магний Это элемент, запасы которого в огромной степени используются для адаптационных нужд организма во время стресса. Употребление большого количества кофе и чая в течение дня оказывает мочегонное действие и еще меньше помогает, вызывая выщелачивание магния и удаление больших количеств с мочой. Дефицит магния утомляет нас, нам постоянно не хватает энергии, а ночные судороги мешают отдыху и мешают здоровому восстановительному сну. Поскольку повышает уровень сывороточного IgE при дефиците магния , повышается готовность тучных клеток к распаду, а реакция антигена с IgE-антителами высвобождает зернистость наружу. В межклеточное пространство высвобождаются субклеточные вещества, такие как гистамин, серотонин, гепарин, простагландины и др. Гистамин вызывает расширение сосудов и повышает их проницаемость, вызывая локальную гиперемию и отек за счет проникновения плазмы в межклеточное пространство. Сильная реакция может привести даже к анафилактическому шоку. Благоприятное действие ионов магния наблюдалось в при никелевом контактном дерматите , при котором хлорид магния ингибировал аллергическую реакцию. Магний как при приеме внутрь, так и при наружном применении, по данным исследований, оказывает благотворное влияние на течение аллергических заболеваний кожи. Интересный факт: Иммунная система детей, проживающих в сельской местности, подвержена гораздо более интенсивной стимуляции из-за постоянного контакта с микроорганизмами, в связи с чем статистически они менее подвержены аллергии. В то же время детские инфекции, вызванные РСВ, распространяемыми определенными видами животных-червей, могут изменять иммунную систему, повышая тем самым риск аллергии. Согласно исследованиям, у этих людей в четыре раза больше шансов заболеть астмой и аллергией, чем у других. Остается загадкой, что у родителей обследованных детей не наблюдалось никаких симптомов заболевания. Основным фактором, вызывающим аллергию, являются метаболиты паразитов, т.е. их фекалии, они могут : Мало кто подумает, что в сложившейся ситуации виноваты паразиты и что достаточно их удалить, чтобы избавиться от проблемы. Масло черного тмина Есть люди, которые успешно используют масло черного тмина в течение многих лет до начала весны для облегчения симптомов аллергии в разгар сезона. Именно благодаря двум активным ингредиентам, тимохинону и нигеллину , черный тмин так популярен среди аллергиков. Эти вещества подавляют аутоиммунные аутоиммунные реакции, поэтому употребление масла черного тмина рекомендуется при лечении аутоиммунных заболеваний, таких как волчанка, псориаз, ревматизм и аллергия. Как упоминалось ранее, паразиты могут вызывать аллергию. Согласно исследованиям турецких и египетских ученых, масло черного тмина прекрасно подходит для уничтожения различных видов паразитов, таких как ленточные черви, моли-трихинеллы и острицы, уничтожая как взрослых особей, так и яйца, и его действие эффективнее чеснока. Лабораторные исследования показывают, что масло черного тмина, благодаря содержанию специфических активных компонентов, прекрасно справляется со всеми причинами воспалений в организме человека. Установлено, что тимохинон влияет на продукцию интерлейкинов - как тормозных (воспалительных), так и усиливающих (противовоспалительных). Исследования на мышах, которым вводили масло черного тмина, показали снижение количества эозинофилов, цитокинов и воспалительных клеток в легочной ткани. Исследование пациентов с аллергическим ринитом подтвердило эффективность масла черного тмина, его потребление привело к : И аллергический ринит, и астма вызваны чрезмерно интенсивной реакцией иммунной системы, неадекватной чрезвычайному положению. Это приводит к обширному воспалению. Заложенный нос или слезящиеся глаза являются наиболее распространенными симптомами сенной лихорадки. Причиной этих симптомов является заметное увеличение многих провоспалительных факторов, таких как интерлейкин , антитела IgE и иммунные клетки, называемые эозинофилами . Масло черного тмина отлично подходит для ASTM. Аллергическая реакция чаще поражает верхние дыхательные пути и вызывает удушающий кашель, воспаление бронхов, легких, а в отдаленном периоде может способствовать развитию астмы. В случае лечения маслом черного тмина очень важна комбинация двух активных веществ: нигеллон и тимохинон . Найгеллон оказывает антигистаминное действие, расширяет бронхи, предотвращает отеки. Научные исследования показывают, что как тимохинон , так и его производное вызывают расслабление мышц верхних дыхательных путей, трахеи и бронхов, которые сокращаются во время приступа астмы. У больных астмой экстракт вареных семян (15 мл/кг) в течение трех месяцев значительно улучшал все параметры, указывающие на астму, в том числе тест функции легких, что снижало потребность в противоастматических препаратах. Алюминий является одним из наиболее распространенных элементов на Земле и относится к числу тяжелых металлов, оказывающих токсическое воздействие на организм человека. Мы соприкасаемся с этим элементом каждый день, используя ноутбук, телефон, фен, сковороду и т.д., но в таком виде он не представляет для нас угрозы! Только при поступлении в организм с зараженными продуктами питания, косметикой, лекарствами или в результате вакцинации алюминий становится нейротоксином, подавляющим более 200 биологически важных функций и способствующим развитию патологических иммунных реакций. Клиники, применяющие нетрадиционные методы лечения аллергии, подчеркивают, что их пациенты в большей или меньшей степени отягощены алюминием, поэтому можно предположить, что он является одним из главных виновников патологической гиперактивности иммунной системы. Вы, наверное, слышали о влиянии алюминийсодержащих антиперспирантов на развитие рака молочной железы у женщин. Исследования подтверждают, что раковые опухоли содержат большое количество накопленного алюминия. Анемия и другие состояния слабости организма также связаны с накоплением алюминия в организме. Препараты, содержащие алюминий, работают как бомба с замедленным воспламенением , т.к. последствия его накопления в организме могут проявиться через некоторое время, поэтому вначале сложно выявить виновника недомоганий, которые могут проявиться через несколько месяцев или даже лет. Продукты питания Бутерброды, упакованные в алюминиевую фольгу , а также консервированные напитки, йогурты, детские линзы в картонных коробках являются одним из основных источников алюминия. Прочие пищевые источники алюминия: Антиперспиранты и солнцезащитные кремы представляют большую опасность для нашего здоровья, не только подавляют естественные процессы потоотделения (антиперспиранты) и выработку витамина D3 (солнцезащитные кремы), но и вызывают накопление алюминий в лимфатических узлах, что представляет серьезный риск для здоровья. Лекарства, снижающие кислотность желудка, применяемые при повышенной кислотности и изжоге, содержат гидроксид алюминия, дополнительно нарушают пищеварительный процесс и способствуют повышению восприимчивости к вирусным, бактериальным и грибковым инфекциям, т. к. соляная кислота находится в желудке, является очень сильным барьером для этих патогенов. Уменьшение количества желудочной кислоты вызывает одновременно повышенное выделение пищеварительных соков поджелудочной железой и желчи печенью, напрягая эти органы до предела, а как известно, плохо функционирующая печень тоже распространенное заболевание у людей, страдающих аллергией. Вакцинация - это тема, которая в последнее время вызывает много споров, но это, несомненно, средство, активизирующее и усиливающее воспалительную реакцию, которая является "желаемым" эффектом алюминия. В этом случае, если во время усиления воспалительной реакции, помимо компонентов вакцины, еще один фактор, вызывающий возражения в нашем организме, мы можем заболеть аллергией. Перечень алюминийсодержащих вакцин : Кремний Бор Йод Цинк Селен - противоположные элементы Наилучший способ определения уровня алюминия - нагрузочный тест MORA с использованием биорезонанса, поскольку этот элемент откладывается в тканях и его уровень в крови никогда не покажет груз. Модель аллергии у животных вызвана использованием так называемых адъюванты , т.е. вещества, усиливающие иммунный ответ на вводимый антиген. Адъюванты , используемые в вакцинах, представляют собой те же самые вещества, которые повышают их эффективность, поскольку они усиливают реакцию на введенный патоген. Обычно используемые адъюванты представляют собой соединения алюминия, такие как квасцы (гидрогенизированный сульфат калия-алюминия), гидроксид алюминия и токсины, такие как коклюшный токсин . Мыши, которых кормили пищевым аллергеном с адъювантом в виде квасцов или гидроксида алюминия, эта комбинация активирует иммунную систему мышей, которая сильно реагирует на токсин и в то же время начинает вырабатывать антитела против пищевых аллергенов. Алюминий представляет собой пероральный гуморальный усилитель Th3 , используемый при возникновении пищевой аллергии у мышей. Это же вещество содержится в антацидах и может вызывать пищевую аллергию. Гидроксид алюминия и овальбумин стимулируют иммунный ответ типа Th2 и Th3, и их комбинация используется для индукции аллергического ринита у мышей. Чтобы создать модель острой астмы , мышей сенсибилизируют овальбумином, реакцию усиливают гидроксидом алюминия и снова стимулируют овальбумином (OVA). Для тех, кто говорит, что люди не мыши и их нельзя сравнивать, тоже проводились исследования :) степень гомологии в профиле экспрессии генов."
Этап 2: UndiaGnowed или необработанная пищевая аллергия, превращается в атопический дерматит,
фаза около возраста 1, появляется сенная лихорадка,
Фаза 4: развитие астмы.
Со временем снижается реакция на пищевые аллергены и повышается чувствительность к вдыхаемым аллергенам.
Примером пищевой аллергии является аллергия на глютен , которая при неподходящем питании приводит к поражению кишечника, нарушению всасывания и даже раздражению и воспалению других внутренних органов, включая поражение головного мозга.
Крапивница и ангионевротический отек - характеризующиеся появлением волдырей или отека глубоких слоев кожи и слизистых оболочек, обусловленные реакцией IgE - зависимая , в результате которой происходит выделение гистамина. Гистамин является основной причиной образования волдырей, покраснения, отека и зуда кожи.
Человек болеет из-за отсутствия или недостаточной доступности необходимых питательных веществ, витаминов и минералов, вызванных недостаточным поступлением или нарушением всасывания, синтеза в результате эмоциональных расстройств.
Лекарства не в состоянии удовлетворить эти потребности, поэтому лучший выход из болезни :
Аллергия - психологический аспект
Аллергики — это люди, которые потеряли чувство безопасности в окружающем мире и получают пользу от внутренней защиты, модифицируя свою иммунную систему.
Механизм вытеснения приводит к тому, что ситуация выталкивается на бессознательный уровень, а его нагрузка направлена на аллерген, появившийся в это время в окружающей среде, или связанный с ситуацией.
Возникновению аллергии способствует чувство беспомощности и может быть следствием ослабления организма, переутомления в момент возникновения стрессовой ситуации.
Почему добавки могут быть полезны для предотвращения, контроля и даже избавления от аллергии?
Если в таких ситуациях подкрепить себя изнутри ударной дозой витаминов и минералов, определяющих правильное течение иммунных процессов, то можно ожидать, что аллергическая реакция будет подавлена или вообще не возникнет.
Наиболее важные витамины и минералы, участвующие в иммунных реакциях
Как видно из приведенной выше информации, витамин D3 способен значительно повысить защитные силы организма, подробнее об этом вы можете прочитать в нашем Блоге в статье, целиком посвященной витамину D3.
Дети с низким уровнем витамина D3 и аллергией чаще болеют:
Исследования, проведенные Маяком и Сазерлендом, показывают, что добавление витамина D3 пациентам с астмой может улучшить результаты лечения тяжелых форм заболевания.
Было изучено, что магний влияет на заболеваемость астмой и кожными поражениями. Наблюдения за людьми с симптомами псориаза и атопической экземы показывают, что купание в Мертвом море, вода которого особенно богата хлоридом магния, значительно улучшает защитный барьер кожи, уменьшает покраснение, шелушение и шероховатость.
Могут ли паразиты вызывать аллергию?
Иммунная система человека воспринимает паразита как нарушителя, которого необходимо удалить.
С этой целью он вырабатывает антитела (иммуноглобулины), которые должны его уничтожить. Однако, прежде чем антитела могут быть созданы, организм активирует свою собственную защиту. Он вырабатывает такие вещества, как цитокины, лимфокины и гистамин, которые усиливают воспаление и могут вызывать острые анафилактические реакции (шок) или реакции гиперчувствительности. Иногда от паразита трудно избавиться, и это создает «замкнутый круг».
В организме постоянно вырабатывается гистамин, который делает иммунную систему сверхчувствительной и реагирует аллергией даже на вещества, ранее не вызывавшие сенсибилизации (некоторые продукты, пыль, косметика и т. д.). Человек, заметив, что у него аллергическая реакция на какие-то продукты, прекращает их употребление, а затем появляется аллергия на другие вещества.
Также было показано, что местное применение масла черного тмина эффективно уменьшает симптомы аллергического ринита.
Тимохинон :
Эфирное масло черного тмина прекрасно помогает при приступах астмы, так как расширяет бронхи и восстанавливает свободное дыхание, как и экстракт черного тмина.
Алюминий (алюминий) и его связь с аллергией
Откуда берется алюминий в нашем организме?
Косметика
Лекарства и вакцины
Стоит отметить, что содержание алюминия в вакцинах может превышать суточную допустимую дозу, даже в несколько десятков раз, а при введении легко проникает в головной мозг, где могут быть повреждены чувствительные клетки!
Как избавиться от избытка алюминия в организме?
Для устранения алюминия , а также других токсичных элементов, таких как хлор, бром, фтор, следует принимать противодействующие элементы, такие как йод, бор, цинк, селен, кремний , которые вытесняют вредные токсины и восстанавливают баланс , благодаря которому укрепляет организм и восстанавливает его физиологический иммунитет.
Как возникает аллергия? - Механизмы индукции аллергии у лабораторных животных
Исследования ясно показывают, что необходим для индукции сенсибилизации к аллергену в гораздо меньшей степени, чем для индукции воспалительной реакции.
Многие одобренные и используемые вакцины содержат достаточное количество аллергена, чтобы вызвать анафилаксию, что является гораздо большим количеством аллергена, чем необходимо для сенсибилизации.
На сегодняшний день безопасный уровень инъекционных аллергенов не установлен
В связи с этим количество аллергенов в вакцинах и инъекциях никак не регламентируется.
Как известно, вакцины содержат пищевые белки, которые вводят вместе с адъювантами, повышающими их иммуногенность.
Дети-атопики (с генетической предрасположенностью к развитию аллергии) после введения такой вакцины подвергаются риску тяжелой пищевой аллергии, анафилактического шока и даже летального исхода.
Библиография
1. Алюминий сам по себе и в составе антикислотного препарата сукральфата способствует сенсибилизации при пероральном введении; Аллергия. 2009 июнь; 64 (6): 890-7. https://www.ncbi.nlm.nih.gov/pubmed/19210370
2. Влияние адъюванта гидроксида алюминия на мышиную модель аллергического ринита, Lin Chung Er Bi Yan Hou Tou Jing Wai Ke Za Zhi.2014 июнь; 28 (11): 780-4. https://www.ncbi.nlm.nih.gov/pubmed/25219201.
3. Разработка животной модели для оценки аллергенности пищевых аллергенов; Int Arch Allergy Immunol. 2014, 164 (2): 89-96. https://www.ncbi.nlm.nih.gov/pubmed/24
Все более распространенным типом аллергии является лекарственная аллергия, которая не что иное, как лекарственная аллергия. Его появление чаще всего связано с злоупотреблением наркотиками, что вызвано слишком легким и неограниченным доступом к ним. Чаще всего лекарственная аллергия вызывается антибиотиками, но не только они ответственны за это.С аллергией можно бороться по-разному. Хорошие результаты можно получить, используя капли для носа от аллергии .
Лекарственная аллергия, или лекарственная аллергия, есть не что иное, как реакция организма на неопасные вещества. В данном случае это аллергическая реакция на препарат , принятый в рекомендуемых дозах.Стоит знать, что аллергическую реакцию может вызвать не только действующее вещество лекарства, но и другие вещества, входящие в состав лекарства.
Процесс возникновения лекарственной аллергии хорошо известен. Когда лекарство дается впервые, иммунная система распознает его как аллерген и начинается процесс образования антител. При первом введении аллергии на препарат нет, если только препарат не содержит уже введенный аллерген.Только следующий прием приводит к появлению симптомов аллергии, и это не обязательно должен быть второй прием препарата. Симптомы могут появиться, например, после десятого приема, так как это зависит от чувствительности нашего организма. Лекарственная аллергия — это нечто иное, чем гиперчувствительность к препарату . При повышенной чувствительности симптомы могут появиться уже после первого применения препарата и при этом иммунная система не задействуется. В случае лекарственной аллергии необходим предварительный контакт с аллергеном.
Лекарственная аллергия чаще всего возникает у людей, которые принимают несколько разных лекарств. Также часто возникает у пациентов, длительно употребляющих данный препарат или данную группу препаратов. Доказано, что чем дольше и чаще принимается тот или иной препарат, тем выше риск аллергии.Некоторые хронические заболевания повышают вероятность развития у лекарственной аллергии на . Особенно способствовать возникновению этого вида аллергии могут лекарства от муковисцидоза и СПИДа. Это также может иметь генетическую основу. Чаще всего это происходит вместе с острыми инфекционными заболеваниями.
Исследования показывают, что антибиотики, в том числе пенициллин, являются наиболее распространенными аллергенами. Это потому, что антибиотики используются все больше и больше.Не только для лечения людей, но и сельскохозяйственных животных, мясо которых мы едим. Лекарственная аллергия также может быть вызвана вакцинами, анестетиками, рентгеноконтрастными веществами и препаратами, содержащими ацетилсалициловую кислоту . К счастью, назальные капли от аллергии обычно не вызывают аллергии. Это важно, потому что их часто приходится использовать в течение длительного времени.
Если у вас развилась лекарственная аллергия, немедленно обратитесь за консультацией к аллергологу.Благодаря этому можно будет проверить, какое именно средство является аллергенным. Если этого не сделать, может оказаться, что следующее применение препарата вызовет более тяжелые симптомы, которые могут иметь очень неприятные последствия.
Лекарственная аллергия может вызвать появление пятен на коже, волдырей и волдырей. Наряду с экземой возникает чувство зуда. Кожные поражения могут напоминать инфекционные заболевания. К симптомам лекарственной аллергии может также относиться крапивница, которая может возникать вместе с отеками, например.лицо. Это очень опасный симптом лекарственной аллергии, так как такой отек может дополнительно развиться в горле и на языке, что может привести к возникновению респираторных нарушений . Это, в свою очередь, может привести к смерти. Также лихорадка, мышечная боль, боль в суставах, увеличение лимфатических узлов, рвота, диарея, тошнота, одышка могут быть симптомами лекарственной аллергии. Стоит помнить, что аллергическая реакция может проявиться даже через несколько дней после приема лекарства.
При возникновении лекарственной аллергии наиболее важной задачей является выяснить, какое лекарство или ингредиент вызывает сенсибилизацию. С этой целью могут быть выполнены различные типы тестов на аллергию . Это могут быть кожные аллергические пробы, анализы крови или провокационная проба. Важно знать, что кожные и провокационные тесты могут усугубить симптомы и даже привести к анафилактическому шоку. Поэтому самым безопасным методом определения того, какое лекарство вызывает аллергию, является проведение анализа крови для выделения клеток, ответственных за аллергическую реакцию .После выделения клеток их культивируют в лаборатории. Следующим шагом является стимуляция культивируемых клеток препаратом. Когда возникает аллергия на лекарство, клетки начинают размножаться. Умножение можно измерить методом, использующим явление радиоактивности. К сожалению, этот метод является дорогостоящим и не всегда может быть выполнен. Особенно, когда пациент хронически болен и нуждается в регулярном приеме лекарств.
При развитии аллергии на лекарство обычно достаточно остановить ее, и аллергия исчезнет.Однако, это не всегда возможно. Поэтому при легкой аллергической реакции вводят антигистаминных препаратов . В тяжелых случаях больному, страдающему лекарственной аллергией, вводят глюкокортикостероиды. При возникновении лекарственного шока врач может назначить вам введение адреналина. Всякий раз, когда возникает аллергия на лекарства, обратитесь к врачу.
.90 000 Наиболее частые симптомы аллергии | WP воспитаниеАллергия чаще всего проявляется ринитом, приступами чихания и кашля, а также одышкой. При кожной аллергии появляются изменения на ее поверхности. Рецидивирующие респираторные инфекции также являются типичным симптомом.
Аллергия иначе остается аллергией. Это состояние, при котором иммунная система обычно чрезмерно реагирует на воздействие аллергена. Это склонность организма к повышенной чувствительности к тем или иным провоцирующим факторам. Это могут быть продукты питания или питательные вещества (аллергия на орехи, глютен), пыльца (аллергия на пыльцу трав), животные (аллергия на собачью шерсть) или пыль (аллергия на клещей домашней пыли).
Среди наиболее распространенных симптомов аллергической реакции являются: насморк, кожный зуд и кожные поражения, жжение под веками, приступов чихания, одышка, кашель, * рецидивирующие инфекции верхних и нижних дыхательных путей .Симптомы аллергии появляются сразу после контакта с сенсибилизирующим веществом или через несколько недель воздействия аллергена. Обычно симптомы исчезают при устранении сенсибилизирующего агента из среды обитания человека.
Симптомы этого заболевания различаются в зависимости от типа аллергии . Высвобождение медиаторов аллергии может происходить по-разному в зависимости от вида заболевания и индивидуальных особенностей человека.Как правило, аллергия возникает локально и ограничивается тканью, органом или системой. Сенсибилизация не часто связана с системной реакцией. Местные симптомы аллергии бывают в случае со стороны носа – ринит, зуд и отек слизистой. Типичные симптомы включают бронхоспазм, затрудненное дыхание и полномасштабный приступ астмы. Нарушение слуха также может возникнуть из-за закупорки евстахиевой трубы, а глаза могут быть красными. Еще одним местным признаком аллергии является аллергический конъюнктивит .При кожной аллергии на ее поверхности наблюдается сыпь и крапивница. Пациент может страдать от головных болей из .
В группу наиболее распространенных аллергических заболеваний входят: астма, аллергический ринит, аллергические болезни глаз, аллергические заболевания кожи, аллергия на белок коровьего молока, ангионевротический отек, анафилактический шок, аллергия на яд насекомых.
Симптомом аллергического ринита являются выделения (водянистые или густые при длительном насморке). Аллергический ринит возникает периодически (при аллергии на пыльцу трав) или постоянно (при аллергии на шерсть животных). Тогда может быть трудно различать запахи. Вы можете часто чихать и кашлять. Могут беспокоить нарушения сна, головные боли и светобоязнь. Аллергическое заболевание глаз часто связано с насморком. Симптомом аллергического конъюнктивита является зуд в глазах.У больного может быть ощущение покалывания, жжения и песка под веками . Недуг появляется внезапно, а при отказе от контакта с аллергеном его симптомы исчезают.
К симптомам кожной аллергии относятся: крапивница, атопический дерматит и контактный дерматит. Типичными для крапивницы являются белые или розовые волдыри, окруженные покраснением, которые исчезают примерно через день. К причинам крапивницы относятся: вдыхание пищевых продуктов, лекарств и аллергенов. Первичным симптомом атопического дерматита является зуд, который приводит к образованию ран.Для детей с этим кожным заболеванием характерны папулы на покрасневшей коже лица и конечностей, тогда как атопический дерматит у взрослых проявляется чрезмерно сморщенным эпидермисом и шишками на коленях, локтях и запястьях. Контактный дерматит возникает из-за контакта с химическим веществом. Его симптомом являются зудящие волдыри и папулы на эритематозной коже. Опасны укус осы, пчела и шершень. Реакция организма на укус включает отек, озноб, лихорадку и недомогание.Яд токсичен и может вызвать поражение мышц, внутренних органов и нарушение свертываемости крови. У человека с аллергией на яд насекомого может возникнуть анафилактический шок — опасное для жизни состояние.
.Взрослые и дети могут страдать ингаляционной аллергией.И это происходит все чаще и чаще: по статистике уже 40% из них борются с этим. люди.
- Дело не в том, что аллергия (в том числе ингаляционная) появилась недавно, - говорит доктор Ева Богацка, аллерголог, терапевт и гериатр. - Ее знали уже египтяне, а древние греки называли аллергиков "атопос", или иначе, потому что они выглядели больными, и при этом не умирали. У нас проблемы с аллергией возникают гораздо чаще, чем даже 100 или даже 50 лет назад, потому что наша иммунная система больше не должна бороться с паразитами и микробами.Другая причина: изменившаяся внешняя среда моделирует нашу генетическую систему, и наш внутренний мир бактерий (называемый микробиомом) уже давно перестал быть физиологическим: его изменили антибиотики, дезинфицирующие средства и слишком стерильная пища. Эффект? «Истерическая» реакция надоевшей иммунной системы на то, что общеизвестно и веками известно.
Хотя ингаляционная аллергия часто считается легким заболеванием, ее не следует воспринимать легкомысленно.Как минимум по трем причинам.
Во-первых, это может быть очень хлопотно. Он может быть настолько сильным, что мешает нормальному функционированию, например, концентрации внимания или здоровому, достаточно продолжительному сну. Часто заставляет отказываться от различных удовольствий (человеку с аллергией на пыльцу нельзя, например, ездить на велосипеде в период интенсивного пыления), а иногда даже менять профессию - например, человеку с аллергией на пыль не следует архивариусом или владельцем антикварного магазина или библиотеки.
Во-вторых, невылеченная ингаляционная аллергия может привести к повторяющимся воспалениям горла, ушей и носовых пазух (особенно у детей) с последующими осложнениями, включая потерю слуха.
Третье: ингаляционная аллергия может распространяться. - Человек, который начинает свою «карьеру» с аллергией только на пыльцу трав, через несколько лет может уже иметь аллергию на другие аллергены, например, на пыльцу других растений, плесень или клещей. Что еще хуже, аллергии, которые чаще всего поражают нос или глаза, могут перерасти в астму — самое тяжелое аллергическое заболевание, — объясняет доктор Богацка.
Ингаляционная аллергия может иметь множество причин. Однако чаще всего они сенсибилизируют:
Пыльца ветроопыляемых растений: деревьев (лещина, ольха, береза), трав (тимофеевка, рожь, ежа ежа, лисохвост), злаков (особенно ржи) и сорных растений (полыни, лебеды, подорожника, щавеля). Они берут свое сезонно, в сезон пыльцы.
Наиболее ранние (конец января-начало февраля) дымка и ольха начинают пылить, береза в марте, рожь в мае, трава в июне, за ней бурьян.
Клещи домашней пыли, т. е. мельчайшие паукообразные (точнее, их помет), обитающие в матрасах, подушках, постельных принадлежностях, коврах, мягкой мебели и т. д. Они вредны круглый год, но зимой, когда мы реже выходим на улицу, обогревать и проветривать наши дома реже, они могут быть более надоедливыми, чем обычно.
Споры плесневых грибов, обнаруженные, среди прочего, в в загнивших растительных остатках, заплесневелых овощах и фруктах, почве, сырости, непроветриваемых помещениях.Они могут быть вредны круглый год, но особенно неприятны они становятся осенью, потому что тогда их больше всего.
Аллергены животного происхождения, например волосы, перья, эпидермис, слюна, моча не только кошек и собак, но и грызунов (морские свинки, мыши, крысы).
И это, конечно, не все, потому что ингаляционная аллергия может быть вызвана и другими аллергенами, например кормом для рыб.
Наиболее характерными симптомами ингаляционной аллергии являются:
▪ насморк с заложенностью носа, зуд в ноздрях, чихание
▪ налитая кровью конъюнктива, слезящиеся и иногда даже опухшие глаза
▪ першение в горле, вызывающее хрюканье
▪ сухой кашель
▪ чувство «простуда» и даже субфебрилитет (особенно у детей)
▪ головная боль
▪ усталость, чувство разбитости, проблемы с концентрацией внимания и сном, раздражительность
Для детей, которые еще не могут жаловаться на неудобства, связанные с ингаляционной аллергией, сигналом о том, что что-то не так, может быть:
▪ жесты, характерные для маленьких аллергиков, например потирание глаз или т.н.аллергический салют, т.е. постоянное потирание зудящего носа
▪ характерный внешний вид: лилово-розовые тени под глазами, т.н. аллергическая линия (горизонтальная линия на носу - результат постоянного растирания), чрезвычайно длинные, шелковистые ресницы, шелушащиеся изменения в уголках глаз, изменения на открытых участках кожи: шероховатые, красные и зудящие пятна, крапивница (зудящая белые волдыри)
▪ повторные инфекции дыхательных путей и ушей
▪ говорить в нос, даже если ребенок не простужен
▪ беспокойство, раздражительность и плохое поведение, вызванные стойким дискомфортом, вызванным ингаляционной аллергией
Когда ингаляционная аллергия перерастает в бронхиальную астму, появляются дополнительные симптомы:
▪ стеснение в груди
▪ хрипы
▪ постоянный кашель
▪ приступы удушья, особенно ночью и после физической нагрузки
Симптомы ингаляционной аллергии не всегда ярко выражены, поэтому основой лечения является правильный диагноз.Его составляет аллерголог на основании подробного анамнеза и результатов кожных проб и/или определения уровня специфических IgE в крови.
Примечание: кожные пробы не рекомендуется проводить детям младше 3 лет, так как они вызывают сильный стресс у малышей, а результаты не совсем надежны и могут измениться в ближайшие 2-3 года.
Диагноз бронхиальной астмы ставится врачом-аллергологом на основании опроса, исследования легких и спирометрического теста (измерения скорости прохождения воздуха через дыхательные пути).
Плохая новость для начала: ингаляционная аллергия не может быть полностью вылечена, если не начать десенсибилизацию раньше. Хорошей новостью, однако, является то, что вы можете эффективно контролировать его, сделать так, чтобы утомительные симптомы исчезли, и болезнь не будет прогрессировать.
Вам в помощь:
▪ Антигистаминные препараты (антигистаминные препараты)
Они борются или облегчают симптомы ингаляционной аллергии, блокируя действие гистамина — вещества, вырабатываемого организмом, которое косвенно вызывает аллергическую реакцию.Современные (и, разумеется, правильно дозированные) препараты этого типа (так называемые препараты второго поколения) уже не вызывают сонливости или других нежелательных симптомов, как старые препараты. В зависимости от потребности их можно вводить перорально, интраназально, на кожу или в конъюнктивальный мешок.
▪ Глюкортикостероиды
Они обладают сильным противовоспалительным действием и должны применяться под наблюдением врача. Они выпускаются в виде ингаляционных, пероральных, конъюнктивальных, назальных, мазевых и инъекционных препаратов.
▪ Кромоны
Препараты со слабым противовоспалительным действием, хорошо переносятся. При лечении аллергии их применяют в виде небулайзеров, а также назальных спреев и глазных капель.
▪ Десенсибилизация (специфическая иммунотерапия)
Лечение состоит в том, чтобы приучить иммунную систему к возрастающим дозам аллергена либо путем инъекции, либо в виде подъязычных капель или таблеток. Длится долго, от 3 до 5 лет, но у 3/4 больных полностью купирует симптомы или значительно их облегчает.Десенсибилизация имеет еще одно преимущество: она замедляет или даже сдерживает прогрессирование аллергии, тем самым снижая риск развития бронхиальной астмы.
Примечание: десенсибилизацию у детей можно проводить после 5 лет. С ним лучше не затягивать, ведь чем раньше оно будет начато, тем больше шансов, что у ребенка не будет беспокоящих симптомов.
Самый лучший, самый эффективный и самый безопасный (хотя, к сожалению, не всегда простой) способ предотвратить проблемы с аллергией — избегать контакта с аллергеном.Как я могу это сделать в случае ингаляционной аллергии? Вот несколько полезных советов:
Аллергия на пыльцу: Используйте пыльцевой календарь и сообщения об аллергии (ситуация немного отличается в каждый сезон и в каждом регионе страны). Если возможно, измените климат вокруг, когда угроза будет наибольшей. Спите с закрытыми окнами. Откажитесь от длительных прогулок в период интенсивного пыления наиболее аллергенных растений, особенно в солнечные, ветреные дни, когда пыльцы больше всего в воздухе.Выходите на улицу рано утром, наслаждайтесь прогулками под дождем. Когда вам нужно выйти на улицу, наденьте очки (это могут быть солнцезащитные очки), чтобы пыль не попала в глаза, и головной убор. Вернувшись домой, тщательно вымойте руки и лицо, переоденьтесь, смойте пыльцу с носа и конъюнктивы физиологическим раствором или специальными препаратами. Мойте волосы каждый день перед сном (на них оседает пыльца). Повесьте влажные шторы на окна. Не сушите белье на открытом воздухе. Регулярно заменяйте фильтры автомобильного кондиционера после сезона пыльцы аллергенного растения.
Аллергия на пылевых клещей: регулярно убирайтесь в доме и не допускайте скопления пыли. Откажитесь от того, что собирает пыль: ковры, мягкая мебель, тяжелые портьеры, открытые книжные коллекции. Часто меняйте постельное белье и стирайте его при температуре 60 градусов. Поместите предметы, которые нельзя стирать, например, мягкие игрушки, в морозильную камеру.
Аллергия на плесень: Чаще проветривайте квартиру, следите за тем, чтобы ванная комната и кухня хорошо вентилировались, а комнаты должны быть сухими.Откажитесь от горшечных цветов в спальне. Не используйте увлажнители воздуха. Не проводите отпуск на сезонных дачах – они сырые, потому что зимой не прогреваются.
Аллергия на аллергены животных: Избегайте тесного контакта с животными или, если это невозможно, не пускайте их в спальню.
Ингаляционная аллергия может быть вызвана аллергией на определенные продукты. Это называетсяперекрестная аллергия, когда организм ошибочно распознает пищевую молекулу как аллерген. Например, человек с аллергией на пыльцу березы может плохо реагировать в сезон пыльцы этого дерева, т.е. на зеленые яблоки, орехи, киви, абрикосы и персики, а аллергия на клещей – на морепродукты, особенно на креветки.
Если человек с аллергией на пыльцу березы или полыни съедает пищу, которую его организм ошибочно идентифицирует как аллерген, зуд или опухание губ/языка, царапанье в гортани до ощущения отека и одышки.Если количество еды было больше, вы будете испытывать боль в животе, учащенное сердцебиение и диарею. После этого может усилиться насморк и зуд в глазах.
Консультация: доктор медицинских наук Ева Богацка, терапевт, аллерголог, гериатр 90 110
Apteline.pl
Дата Добавлена: 17 мая 2018 г.
И И И

Каждый пятый человек болеет сенной лихорадкой, каждый пятый ребенок в школе болеет астмой, каждый шестой - аллергическим дерматитом, а каждый двадцатый - симптомами кожной крапивницы - в XXI веке аллергия возводится в ранг чумы.
Если есть контактная аллергия, даже ношение шерстяного свитера или кондиционера для белья, оставленного на нижнем белье, может быть вредным. Кожу также будет раздражать оседающая на ней пыльца или пыль. В месте контакта кожи с аллергеном может появиться покраснение, сыпь или отек.
>>> Аллергопробы - когда стоит делать и какой выбрать?
Симптомы аллергии могут быть совершенно разными – часто они не связаны с аллергией, могут проявляться:
Иногда симптомы аллергии появляются сразу после контакта с аллергеном. Может быть и так, что на начальной стадии аллергии симптомы не будут докучливыми, связанными с простудой, усталостью или переменой погоды. Кожные пятна или проблемы с пищеварением могут возникать независимо от того, что мы делаем, что затрудняет связь эффекта с конкретной причиной.
Читайте также: У аллергии много лиц - как проявляются разные виды аллергии?
Сенная лихорадка (она же сенная лихорадка, аллергический ринит) — очень распространенное воспалительное заболевание.Мы связываем сенную лихорадку с опылением трав и злаков, потому что, когда эти растения распространяют пыльцу, все аллергики начинают ощущать симптомы аллергии.
Забавный факт: название «сенная лихорадка» изначально ассоциировалось с проблемами фермеров. Сенная лихорадка всегда подхватывала их во время сбора урожая. Сегодня это название уходит в прошлое, ведь мы уже знаем гораздо больше факторов, вызывающих аллергию, чем пыльца из зерен.
>>> Сенная лихорадка - симптомы, причины. Как отличить аллергический насморк от «обычного» насморка?
Каковы симптомы сенной лихорадки? Обычно первым симптомом является чихание.Такой насморк часто сопровождается слезотечением. Раздраженная конъюнктива так же бурно реагирует на аллергены. Также бывает насморк, который быстро сменяется заложенностью носа.
>>> Сенная лихорадка: назальные капли, назальный спрей, аэрозоль, таблетки
В результате отека слизистой оболочки может временно нарушаться функция евстахиевых труб. Больной начинает слышать свой голос иначе, чем обычно, как бы изнутри. Это сопровождается ощущением заложенности ушей, ощущением, что они забиты ватой.
Обоняние также временно нарушено. Эти симптомы могут дополняться ощущением, что больной страдает от повышенной температуры, хотя это не обязательно должно быть правдой.
Читайте также: Летняя аллергия. Это стоит знать
Чем тяжелее симптомы аллергии, тем больше вероятность возникновения бронхоспазма, такого как приступ астмы, ларингоспазм или, в наиболее тяжелых случаях, анафилактический шок или тяжелая острая анафилактическая реакция.Симптомы анафилактического шока включают: одышка, тошнота, зуд, крапивница, головокружение, падение артериального давления с учащением пульса.
ПРОВЕРКА: Круглогодичный календарь пыли
.