2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Показания: экссудативный плеврит любой этиологии
Противопоказания: адгезивный (сухой) плеврит
Скопление жидкости в плевральной полости всегда следствие иного заболевания, не всегда связанного с грудной клеткой. Чаще всего плевритом осложняются: пневмония, злокачественные опухоли легких, молочной железы, плевры, туберкулез и т.д.
Пункция плевральной полости выполняется с 2 целями.
Первая цель – диагностическая. Полученную жидкость отправляют на исследование, что может помочь в установлении диагноза. Например, можно обнаружить опухолевые клетки, гноеродные микробы, палочку Коха и т.д.
Вторая цель – лечебная. Многие пациенты с плевритом страдают одышкой, поэтому удаление жидкости из плевральной полости устраняет и одышку. Кроме того, в некоторых ситуациях возможно введение в плевральную полость лекарственных препаратов (гормоны, антибиотики, протеолитические ферменты).
Опишем классический вариант выполнения плевральной пункции.
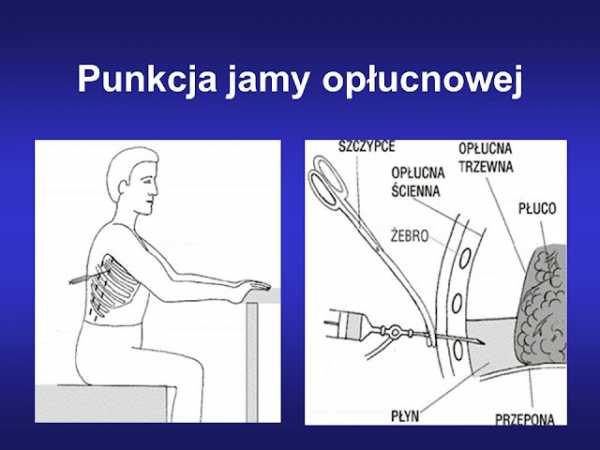
Пациента усаживают спиной к врачу. Производится обработка кожи раствором антисептиков. Анестезия местная инфильтрационная (Новокаин, Лидокаин или более современные анестетики). Игла вводится в 9 межреберье по вертикальной линии условно проведенной через центр лопатки). Далее через иглу вводится проводник, напоминающий очень толстую леску. Игла удаляется, а по леске вводится катетер, через который производится удаление жидкости. После удаления лески из катетера, к нему подключают либо шприц, либо вакуумный аспиратор и удаляют всю жидкость. При правильно выполненной анестезии вся процедура практически безболезненная.
Как и после любой медицинской процедуры возможны осложнения от плевральной пункции. Частота их мала и они как правило быстро устранимы. К наиболее частым осложнениям относят: пневмоторакс, коллапс, реже кровотечения.
Показания: Экссудативный плеврит онкологического генеза, имеющий упорное течение и необходимость частых плевральных пункций.
Главная цель лечения онкоплеврита – заключается в облегчении симптомов болезни, а следовательно – любая методика будет паллиативной (не устраняет главную причину, т.е. рак).
Для лечения плеврита у онкобольных используют:
Химический плевродез – введение в плевральную полость веществ, способных вызвать массивное образование спаек и как следствие заращение плевральной полости. В таких условиях жидкость в плевральной полости не может накопиться. Для индукции плевродеза используют тальк, некоторые антибиотики, кислоты и т.д. Выполнение плевродеза требует госпитализации в стационар для наблюдения за пациентом после внутриплеврального введения препаратов.
Бывают ситуации, когда не удается достичь желаемого результата с первого раза и процедуру придется повторять повторно. У некоторых пациентов процесс образования спаек сопровождается болевым синдромом.
Амбулаторное дренирование плевральной полости. В условиях стационара в плевральную полость вводится специальная дренажная система (трубка) к которой подключается мешок-контейнер для сбора экссудата. Пациент в дальнейшем самостоятельно меняет контейнеры по мере их заполнения.
При неправильном уходе возможно инфицирование плевральной полости.
Показания: наличие экссудативного плеврита без видимых на то причин.
Бывают ситуации, когда установить причину плеврита «простыми» способами нельзя. Никакие лабораторные или инструментальные методы обследования не позволяют сделать заключение о причине возникновения плеврита. В то же время, понимая, что плеврит не может развиться «просто так», возникает необходимость более точной диагностики. Для этой цели используется биопсия плевры.
На сегодняшний день, самым информативным методом диагностики при плеврите неясного (не уточненного) генеза – является видеоторакоскопия и биопсия плевры.
Операция выполняется под общей анестезией (наркоз). В плевральную полсть через 1,5-2 сантиметровый разрез вводится специальная видеокамера, которая позволяет детально осмотреть плевру и выбрать участок для биопсии. После чего делается еще один или два 1,5 сантиметровых разреза для инструментов. Плевра покрывающая ребра отслаивается (примерно 5*5 см) и извлекается наружу. Далее в плевральную полость вводится дренажная трубка. Разрезы зашивают. Средний период пребывания в стационаре после биопсии плевры 4-5 дней.
Полученный материал отправляется для микроскопического исследования. В большинстве случаев удается найти микроскопические патоморфологические признаки болезни и назначить соответствующее лечение.
Биопсия плевры – это операция и осложнения, возникающие после нее возможны, как и после любой другой операции, хотя они крайне редки: кровотечения, послеоперационные нагноения, осложнения связанные с наркозом.
Плевральная пункция, называемая иначе пункцией плевральной полости, плевроцентезом или торакоцентезом – это процедура, при которой забирается жидкость, скопившаяся между лёгкими и грудной стенкой. Патологическое скопление жидкости в плевральной полости называется плевральным выпотом. Плевральная пункция проводится с помощью специального инструмента, иглы или пластикового катетера, который прокалывает грудную стенку и позволяет вывести жидкость. Чтобы следить за его перемещением, используется ультразвук. Собранная жидкость отправляется на экспертизу в лабораторию, где ее анализ может помочь выяснить причину возникновения плеврального выпота.
У здорового человека объём жидкости в плевральной полости невелик. Скопление плеврального выпота имеет разные причины: инфекция, воспаление, сердечная недостаточность, рак. Большой объём плеврального выпота может стать причиной затрудненного дыхания. Плевральный выпот может быть обнаружен врачом во время медосмотра. Как правило, чтобы подтвердить его наличие проводят рентгеновское исследование.
Пункция плевральной полости проводится для того, чтобы:
Обязательно для ознакомления!
Помощь в лечении и госпитализации!
Перед процедурой плевроцентеза проконсультируйтесь с врачом и ответьте на все интересующие его вопросы. Расскажите, какие лекарства вы принимаете, есть ли у вас аллергия. Плевральная пункция может быть осложнена перенесёнными операциями на лёгких, хроническими заболеваниями лёгких, к числу которых относится эмфизема. Поэтому расскажите доктору о них. Женщинам нужно сообщить о беременности.
Перед пункцией плевральной полости обычно проводится рентгеновское исследование. Также доктор может попросить вас сдать общий анализ крови.
Посетите нашу страницу
Торакальная хирургия
Плевральная пункция, или плевроцентез, может быть проведена в кабинете доктора или в вашей палате. Для процедуры может понадобиться ассистент, но некоторые врачи предпочитают проводить её самостоятельно.
Вам нужно будет снять всю одежду, кроме нижнего белья. Для проведения плевральной пункции вам нужно будет сесть и наклонится вперёд.
Плевроцентез делается под местной анестезией груди, поэтому вы почти ничего не почувствуете, когда у вас будут забирать плевральный выпот с помощью иглы. Выпот собирается в вакуумную ёмкость. После процедуры вам наложат бинты на место прокола.
Вся процедура плевральной пункции занимает около 10 минут. После неё может быть сделано ещё одно рентгеновское исследование.
О нашей клинике
м. Чистые пруды
Страница Мединтерком!
Плевральная пункция – довольно безопасная процедура. Рентгеновское исследование, делаемое сразу после процедуры плевроцентеза, показывает, насколько успешно она прошла.
Осложнения от процедуры довольно редки и включают в себя:
Противопоказания к проведению плевральной пункции могут быть разными: расстройства кровеносной системы, сердечная недостаточность или увеличение правой стороны сердца.
Биопсия может быть проведена одновременно с пункцией плевральной полости. Врач возьмёт пробу тканей с внутренней поверхности грудной стенки.
Плевральная пункция может быть проведена перед другой процедурой, называемой плевродезом. Во время этой процедуры доксициклин, тальк или другое вещество вводится в плевральную полость. Это заставляет плевру более плотно прилегать к грудной стенке и к лёгким и позволяет предотвратить скопление жидкости в плевральной полости и плевральный выпот. Плевродез обычно делается тогда, когда жидкость постоянно скапливается в плевральной полости, и другие средства не помогают.
Пациенты нередко слышат от врачей: «жидкость в плевральной полости, жидкость в легких, вокруг легких»… Речь идет о плевральном выпоте — скоплении жидкости в плевральной полости, образованной стенкой грудной клетки, средостением, диафрагмой и легким. В норме в этой полости содержится несколько миллилитров жидкости, равномерным тонким слоем покрывающей поверхность легкого, что обеспечивает его гладкое скольжение относительно грудной клетки при дыхании. Увеличение этого количества, как правило, является осложнением или проявлением заболеваний различных органов, находящихся как в грудной клетке, так и за ее пределами.
Как правило, при обращении к врачу общей практики пациенты жалуются на кашель, одышку и боль в грудной клетке, которая усиливается при глубоком дыхании, кашле, чихании. Эти симптомы, а также данные аускультации легких (прослушивания фонендоскопом) дают основания заподозрить наличие жидкости в плевральной полости и выполнить больному рентгенографию легких.
При подтверждении диагноза плеврального выпота врач общей практики может направить пациента к фтизиатру, пульмонологу, кардиологу, иногда онкологу, которые будут искать причины его возникновения. Для этого обычно требуется плевральная пункция - удаление жидкости из плевральной полости с последующим изучением полученного образца. Кроме того, пункция может понадобиться для облегчения дыхания тем пациентам, у которых плевральный выпот вызывает коллапс (спадение) легкого. В некоторых случаях жидкость может продолжать накапливаться в плевральной полости - тогда плевральную пункцию необходимо повторять.
В Хирургической клинике ЕМС возможно выполнение плевральной пункции круглосуточно как больным, находящимся в стационаре, так и амбулаторным пациентам.Любая плевральная пункция, несмотря на кажущуюся простоту, является ответственной манипуляцией, так как врач должен эвакуировать скопление жидкости в непосредственной близости от легкого. Классическая пункция предполагает произведение прокола острой незащищенной иглой. Малейшее касание легкого (при кашле, движении пациента, разговоре) повышает риск пневмоторакса (попадания воздуха в плевральную полость). Используемые нами системы для торакоцентеза (прокола грудной клетки) предусматривают введение в плевральную полость тонкого пластикового катетера, которым невозможно травмировать легкое даже при соприкосновении. При необходимости пациента можно двигать, спрашивать о его самочувствии. Катетер позволяет аспирировать практически всю жидкость. Чтобы свести к минимуму риск процедуры, в EMC успешно применяется система Covidien, имеющая специально сконструированный механизм, срабатывающий при прохождении в плевральную полость и «отодвигающий» легкое до момента введения пластикового катетера.
Мы выполняем пункции плевральной полости только после ультразвукового исследования (УЗИ), а также, при необходимости, под контролем УЗИ или компьютерной томографии.
В сложившейся практике проведения плевральной пункции определены «стандартные точки» введения иглы по принципу «наибольшая вероятность попадания в жидкость при наименьшей травме для пациента в случае неудачи». Всю жидкость забрать в таких случаях почти никогда не удается, кроме того, по статистике выявляется до 10% осложнений (ранение легкого, пневмоторакс). В процессе УЗИ мы выбираем оптимальную точку введения иглы, направление её движения в обход внутренних органов, а также наиболее короткий путь к жидкости. Таким образом, удается забрать максимальное количество жидкости с наименьшими неприятными ощущениями для больного.
Удаленную жидкость подвергают цитологическому, бактериологическому и иммунологическому исследованиям. В отдельных ситуациях может потребоваться торакоскопия с биопсией плевры для точной диагностики причины накопления жидкости и выбора необходимой тактики лечения.
В Клинико-диагностической лаборатории многофункционального госпиталя ЕМС на ул. Щепкина анализ может быть проведен сразу после процедуры, что позволит быстро и точно выявить причину появления жидкости в плевральной полости, установить диагноз и выработать оптимальную тактику лечения.* Цены в Прайс-листе указываются в условных единицах (если Сторонами не определено иное, 1 условная единица равна 1 евро), все расчеты по Договору осуществляются в рублевом эквиваленте. Оплата по Договору осуществляется Заказчиком по курсу ЦБ РФ, действующему на день оплаты, если курс ЦБ РФ не превышает внутренний курс Клиники на день оплаты, указанный путем размещения в сети «Интернет», на официальном сайте медицинских центров Клиники, и на информационных стендах в медицинских центрах. Если курс ЦБ РФ превышает внутренний курс Клиники на день оплаты, оплата осуществляется по внутреннему курсу Клиники.
Торакоцентез (плевральная пункция, плевроцентез) – медицинская манипуляция, которая проводится для извлечения жидкости из плевральной области с диагностической или терапевтической целью.
Манипуляция проводится в условиях нашей клиники, перед ней не нужна специальная подготовка. Торакоцентез выполняется после разметки под УЗИ-контролем в такой последовательности:
Негативные последствия и риски торакоцентеза:
Опытные специалисты медицинского центра «Витамед» обладают достаточным опытом выполнения этой процедуры, что сделает торакоцентез безопасным для пациента и позволит получить ожидаемый эффект. Наши доктора ответственно подходят к манипуляциям, которые выполняются и в операционной, и в кабинете. Отработанная технология выполнения, контроль состояния пациента, стерильные условия и инструменты – в клинике есть все нужное для успешного проведения вмешательства.
9-20
Первичный приемОнкологАкушер - гинекологМаммологКардиологМассажистПроктологФлебологХирургУЗИ
Плевральная пункция — это хирургический прокол и дренаж грудной впадины, проводится при диагностики воспалительных и опухолевых заболеваний легкого или плевры, может использоваться в качестве терапевтической меры, чтобы удалить накопления жидкости из грудной впадины.
В медицинской терминологии называется плевроцентез.
Процедура проводится в положении сидя, главная опора руками приходится на стол перед пациентом. Если человек неспособен так сесть, то просто переворачивается в горизонтальном положении на незатронутую болезней сторону тела.
Кожа на месте вставки плевральной иглы обрабатывается антисептиком, далее вводится анестезирующее средство. Данная обработка приходится на область седьмого межреберного пространства, чуть ниже крайнего угла лопатки.
После того, как процедура закончена, рана обычно запечатывается с коллодием и покрывается стерильной повязкой. После этого рентген грудной клетки должен быть сделан, чтобы диагностировать любой пневмоторакс. Место плевральной пункции часто проверяется на признаки утечки жидкости из отверстия.
Общий объем и характер полученной жидкости отмечают на диаграмме пациента. Образцы жидкости отправляют в лабораторию для оценки по требованию.
Сразу же после плевроцентеза пациент перемещается на незатронутую сторону, чтобы оставить место для вставки катетера, чтобы в последующем запечатать его.
Пациент наблюдается на предмет появления таких симптомов, как:
Возможные последствия процедуры включают пневмоторакс, подкожная эмфизема (накопление воздуха в тканях кожи), и бактериальная инфекция. Средостеночное изменение после удаления больших количеств жидкости от грудной впадины может поспособствовать сердечному приступу и отеку легких.
Пункция плевральной полости — это процедура для удаления жидкости из плеврального пространства между легкими и стенкой грудной клетки.
Набор для плевральной пункции состоит из следующих элементов:
Обычно только небольшое количество плевральной жидкости присутствует в плевральном пространстве. Накопление избыточной плевральной жидкости (плевральный выпот) может быть вызвано многими условиями, такими как инфекция, воспаление, сердечная недостаточность или рак легкого. Если большое количество жидкости присутствует в плевральной полости, то дыхание затрудняется.
Жидкость в плевральном пространстве может быть найдена во время медицинского осмотра и обычно подтверждается рентгеном грудной клетки.
Подготовка к плевральной пункции заключается, в первую очередь, в выполнении лечащим врачом следующих медицинских процедур:
Подготовка к плевральной пункции у пациента состоит в следующих моментах:
Пациент перед выполнением плевральной пункции должен сообщить о следующих моментах:
Некоторые условия могут значительно затруднить выполнение плевральной пункции.
Пациенту следует сообщить доктору следующие моменты:
Рентген грудной клетки обычно делается перед процедурой. Так же могут быть проведены определенные анализы крови, такие как полный анализ крови и определение сгустков в крови.
Данная процедура может быть проведена:
При плевральной пункции врачу должен помогать ассистент — медсестра или медбрат.
Вся процедура выполнения плевральной пункции занимает приблизительно 10 — 15 минут.
Рентген может быть сделан прямо после процедуры, чтобы удостовериться, что никакие осложнения не проявились. Если плевральная жидкость удалена не полностью, либо через некоторое время произошло ее повторное накопление, то также проводят плевральную пункцию.
При появлении слабости, одышки или бесконтрольного кашля нужно сообщить сражу же врачу или медсестре для принятия мер.
Если во время плевральной пункции удаляется большое количество жидкости, то после нее дыхание сразу же улучшается и становится более легким.
Плевральная пункция является в большинстве случаев безопасной процедурой. Рентген грудной клетки может быть сделан после процедуры, чтобы удостовериться в отсутствии осложнений.
Осложнения плевральной пункции могут включать:
Результаты от проведения плевральной пункции доступны за 1-2 рабочих дня. Если жидкость проверяется на инфекцию, такую как туберкулез, результаты могут быть доступными только в течение нескольких недель.
Выделяют два состояния в плевральной области:
При аномальном случае жидкость может быть маркирована или как транссудат, или как выпот.
Различие между этими двумя типами жидкости заключается в отношении ее к сумме белка и других веществ, найденных в жидкости.
Противопоказания к выполнению процедуры плевральной пункции:
Плевральная пункция не может быть выполнена при следующих условиях:
Плевральная биопсия может быть сделана в то же время, что и плевроцентез, чтобы собрать образец ткани от внутренней стороны стенки грудной клетки.
Плевральная пункция может быть проведена перед такой процедурой, как плевродез. Во время плевродеза химическое вещество или лекарства (тальк или доксициклин) помещены в плевральное пространство, которое должно спровоцировать реакцию по поверхности легкого и в плевральном пространстве. Это, в свою очередь, заставляет слой плевры, приложенной к легкому, придерживаться слоя плевры на внутренней части стенки грудной клетки.
Плевродез также устраняет пространство между плеврой и предотвращает или уменьшает скопление большего количества плевральной жидкости. Плевродез может быть сделан, когда жидкость собирается в груди больше, чем один раз,а причина образования жидкого выпота так и не установлена.
На область грудной клетки наносится специальный гель, проводящий ультразвуковые волны.
Врач-рентгенолог с помощью специальной насадки аппарата УЗИ проводит необходимые манипуляции.
Пациенту выдают результат в виде снимка с дополнительной расшифровкой.
Более детально узнать, как делают УЗИ плевральной полости, можно во время консультации с врачом.
Как правило, плевральное УЗИ легких делается по показаниям врача. Оно позволяет выявить:
Жидкость в плевральной полости
Наличие инородных тел
Воспалительные процессы
Метастазы и новообразования
Поражения лимфоузлов
Бронхопневмонию и инфаркт легкого
Заключение по УЗИ плевральных полостей может потребоваться для постановки более точного диагноза при взятии пункции. Методика используется и для контроля эффективности назначенной терапии в ходе лечения.
Ввиду безопасности и безболезненности методики УЗИ плевральной полости процедура практически не имеет противопоказаний. С осторожностью следует проводить исследование в случае индивидуальной непереносимости состава геля, который наносится для повышения проводимости, а также при наличии кожных высыпаний, раздражений различного характера в области, где выполняются манипуляции.
Одним из преимуществ процедуры является тот факт, что подготовка к УЗИ плевральной полости не требуется. В ряде случаев врач может назначить прием медикаментов, способствующих разжижению мокроты, что позволяет получить более точные результаты.
Сделать УЗИ плевральной полости в Москве лучше в ЦКБ РАН. Специально оборудованные диагностические кабинеты, оснащенные современными аппаратами, дипломированные врачи с многолетним опытом работы, внимательное отношение к каждому пациенту – все это позволяет быстро получить точный результат для назначения последующего лечения. Уточнить цены на УЗИ плевральной полости и записаться на процедуру можно по телефону клиники или в специальной форме на сайте.
Тяжесть, отечность в ногах, боли, расширенные вены, сосудистые сеточки и трофические язвы – возможные симптомы варикозного расширения вен. Варикозные вены - это высокий риск осложнений, тромбов и тромбоэмболии.
В ЦКБ РАН вы можете пройти лечение без боли и госпитализации даже при тяжелых случаях.
Это процедура по забору жидкости из плевральной полости.
Плевральная полость представляет собой пространство между оболочкой, покрывающей легкое (легочная плевра), и оболочкой, выстилающей внутреннюю часть грудной клетки (висцеральная плевра). В норме оно содержит следовое количество жидкости (несколько миллилитров), что облегчает дыхательные движения (легкие могут незначительно двигаться по отношению к грудной клетке при дыхании). При многих заболеваниях (напр.плеврит, пневмония, сердечная недостаточность, почечная недостаточность, туберкулез, рак) в плевре скапливается жидкость. Если его больше 500–1000 мл, он сдавливает легкое и затрудняет дыхание. В процессе диагностики причин скопления плевральной жидкости обычно возникает необходимость ее сбора для исследования.
По возможности процедуру следует проводить натощак.Больному вводят канюлю (доступ к вене). Во время процедуры больной обычно сидит верхом на стуле, упираясь предплечьями в спинку стула или стола.
Пункцию обычно делают на спине или боку больного. Врач обеззараживает место прокола, промывая его 2-3 раза специальным средством (некоторые средства окрашиваются и после процедуры кожа приобретает обесцвеченный цвет, который трудно смыть). Сначала кожу и париетальную плевру местно анестезируют с помощью шприца с тонкой иглой.Анестезия неприятна, но после правильной анестезии остальная часть процедуры обычно безболезненна. После анестезии врач прокалывает плевру (обычно канюлей). После вдавливания в плевру он должен вынуть иглу из канюли и подсоединить к ней трехходовой кран, обеспечивающий дальнейшую безопасную эвакуацию жидкости. При извлечении иглы из канюли он просит больного вдохнуть и тужиться (как при дефекации) - такой маневр повышает давление в плевральной полости и препятствует развитию пневмоторакса (т.е. попаданию воздуха в плевру).Затем врач эвакуирует жидкость, которая длится от нескольких до нескольких минут, в течение которых пациент должен сидеть неподвижно, избегая резких движений.
Возможные осложнения:
Исследование плевральной жидкости проводят при подозрении на наличие ее в избыточном количестве между плевральными пластинками. Наличие жидкости обычно свидетельствует о серьезном заболевании, хотя причины ее появления могут быть – на самом деле – самыми разными.
Начнем с того, что такое плевральная жидкость. Это жидкость, которая у здорового человека находится между двумя плевральными бляшками: париетальной и висцеральной.Сама плевра представляет собой тонкую мембрану, окружающую легкие. Жидкость в нем облегчает движение грудной клетки и легких при дыхании. Если все в порядке, это стерильно, то есть нет вирусов, бактерий или грибков. Существует также отрицательное давление, т.е. давление ниже атмосферного.
Бывает, что концентрация плевральной жидкости резко возрастает - у здорового человека ее количество составляет всего 25 мл, а иногда достигает 500-1500 мл. Затем из-за давления на легкие становится трудно дышать. В таких случаях следует удалить жидкость - обычно это бывает при сердечно-сосудистых заболеваниях и сердечной недостаточности - тогда обычно удаляют около 1000-1500 мл. Иногда, однако, жидкость необходимо просто протестировать, в таких случаях берется около 50-300 мл.
В разделе HelloZdrowie вы найдете продукты, рекомендованные нашей редакцией:
Иммунитет, хорошее старение
Naturell Витамин D 1000 мг, 365 леденцов
70,00 зл.
Душевное здоровье, иммунитет, хорошее старение 90
WIMIN набор с глубоким фокусом, 30 саше
PLN 139.00
Immunity, Beauty
Naturell Organic Zinc + C, 100 таблеток
PLN 12.99
интимное здоровье и секс, иммунитет, хорошее старение, энергия, красота
WIMIN Набор с SOS PMS, 30 саше
139.00 PLN
IMBUNITY, хорошее старение, энергия, красота
WIMIN набор с вашим микробиомом, 30 саше
139.00 PLN
. он слишком большой о, а дополнительно имеются:
Полученные результаты позволяют установить причину патологического состояния. Стоит отметить, что за один раз нельзя удалить более 1500 мл жидкости.
Анализ плевральной жидкости позволяет выявить различные заболевания - даже на ранней стадии их развития. Он позволяет определить его химический состав и проверить, какие бактерии ответственны за заболевание. Обследование также оценивает, является ли накопление жидкости в плевре следствием, например,рак или продолжающееся воспаление.
Вы получили результаты анализа плевральной жидкости? Узнайте, что они означают.
| Обозначение | 4 4 | ||
| Amylase | Увеличение активности | Тервые опухоли (чаще всего аденокарцинома), острый панкреатит | , разрыв пищеводавыше 5,18 MMOL / L (200 мг / дл) и кристаллы | холестерин Pleurisy |
| аденозин Дэйминаза (ADA) | Увеличение активности | Туберкулезный Pleurisy | |
| Eosinofils | более 10%. | асбестоз, паразиты, наличие воздуха или крови в плевральной полости, лекарственная реакция, рак, гранулематоз с полиангиитом менее 1,6 ммоль/л (29 мг/дл) | туберкулез, эмпиема плевры, парапневмонические и опухолевые экссудаты
эмпиема плевры, РА |
| гематокрит 4 5и более периферический гематокрит крови | плевральной гематома | ||
| лимфоциты | присутствующих | туберкулеза, рак | |
| нейтрофилы | присутствуют | бактериальной инфекции, легочная эмболия | |
| рН | меньше , чем 7,2 | пищеводных Перфорация, парапленомонная жидкость, сложная Empyema | |
| триглицериды | выше 1,24 ммоль / л (110 мг / дл) | лимфатический экссудат (если есть чиломикроны и без кристаллов холестерина) |
Прежде чем ваш врач проведет анализ плевральной жидкости, он или она попросит вас сделать другие анализы. Обычно это рентген грудной клетки и УЗИ, благодаря которым он может проверить точное местонахождение жидкости, а затем - выбрать место пункции. Для этого врач обводит кожу пациента над участком, где находится жидкость. В большинстве случаев место пункции производят вблизи нижней части легких, на боковой или задней поверхности грудной клетки. Пациент должен голодать, чтобы результаты были значимыми. Кроме того, он должен оставаться в сидячем положении с должным образом поддерживаемыми руками — обычно на стуле или столе.
Бывает, что пункция плевры сразу улучшает состояние больного, так как облегчает ему дыхание в некоторых ситуациях. Иногда стоит ввести препарат в плевральную полость, что также может способствовать улучшению состояния больного. Это лекарство может попасть в места, где есть воспаление и где в изобилии болезнетворные микробы.
Вначале медсестра надевает на обследуемого канюлю .Затем обеззараживает место запланированного прокола. Врач проводит местную анестезию кожи и париетальной плевры, благодаря чему осмотр безболезненный. Позже он прокалывает плевру – обычно для этого используют трубку. Затем иглу выбрасывают, а место прокола закрывают стерильной повязкой. Следующим шагом является набор жидкости в шприц, соединенный с канюлей. Этот процесс может длиться от нескольких до нескольких минут, после чего больной должен все время сидеть неподвижно. Собранную жидкость затем отправляют в лабораторию, где ее тщательно исследуют.Если требуется удалить жидкость из плевры, к канюле следует также подсоединить кран, через который она будет выпускаться. После завершения всей процедуры пациент должен находиться под наблюдением врача.
Основными противопоказаниями для сбора плевральной жидкости являются:
90 050 90 051 геморрагический диатез, 90 052 90 051 искусственная вентиляция легких, 90 052 90 051 нарушения свертывания крови, 90 052Иногда осложнения возникают после плевральной проколы:
Источники:
Содержание веб-сайта предназначено только для информационных целей и не является медицинской консультацией.Помните, что при любых проблемах со здоровьем необходимо обязательно обратиться к врачу.
.90 000 МЫ ПОМОГАЕМ МЕДСЕСТРАМ - блог для людей, изучающих медицину: ПРОНИКНОВЕНИЕ ЛЕГКИХ / ПОМОЩЬ В ДИАГНОСТИЧЕСКИХ ИСПЫТАНИЯХ / ПРОНИКНОВЕНИЕ Сегодня будем знакомиться и записывать материал по проколам. Тема касается в основном людей, изучающих сестринское дело, но давайте также помнить, что медицинский опекун помогает медсестре в различных действиях, поэтому стоит ознакомиться с процедурами, которые помогут подготовить пациента к анализам.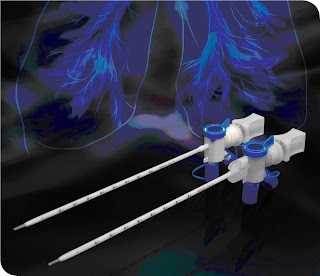
Дренаж вводят
Самый простой способ использования – готовый плевральный дренаж.
Скопление жидкости в плевральной полости может быть симптомом заболевания плевры, легких и других органов грудной клетки, а также одним из симптомов системного заболевания.
ВИД ЛЕЧЕНИЯ
диагностическое и лечебное
ЦЕЛИ ЛЕЧЕНИЯ
Кратко напомним строение сундука
Легкие расположены в обеих плевральных полостях с правой и левой стороны грудной клетки.Легкие состоят из долей, правое легкое состоит из трех и левое из двух долей. Воздух поступает в легкие через трахею, которая делится на два главных бронха, далее разветвляющихся на сегментарные бронхи. Тонкая оболочка, называемая плеврой, покрывает легкое и внутреннюю поверхность грудной клетки.
Между легкими находится средостение, содержащее сердце, крупные кровеносные сосуды (главную артерию, называемую аортой, легочные артерии, верхнюю и нижнюю полые вены и легочные вены), главный лимфатический проток и важные нервы (диафрагмальный и блуждающий нервы). ).Пищевод расположен в задней части средостения.
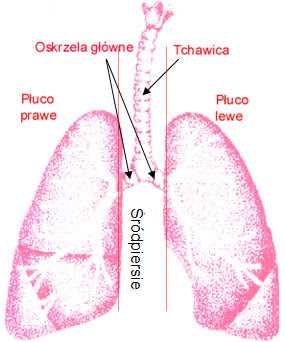
Плевральная полость отделена от брюшной полости диафрагмой, т. е. мышцей в виде двух куполов с отверстиями для пищевода, кровеносных и лимфатических сосудов и нервов.
Решающую роль в дыхании играют диафрагма и мышцы грудной клетки. За счет подъема грудной клетки и напряжения диафрагмальной мышцы опускает ее, создает отрицательное давление в плевральных полостях, что приводит к расширению легких и вдоху.Обратное движение, вызванное расслаблением диафрагмы и грудных мышц, вызывает выдох.
Операции на плевральных полостях и легких могут выполняться традиционным методом, т. е. вскрытием грудной клетки с частью ребер или с помощью эндоскопии (малоинвазивные операции, так называемая видеоторакоскопия).
Торакотомия (вскрытие грудной клетки)
Грудную клетку вскрывают боковым разрезом между ребрами. Этот доступ используют для обширной хирургии легких, грудной стенки, пищевода и трахеи, магистральной артерии (аорты) и лимфатического протока, а также для очистки плевральной полости и легких от фибрина и тромбов, а также для удаления поражены медиастинальные лимфатические узлы и карманы.
Стернотомия (разрез грудины)
Грудную клетку вскрывают спереди по грудине. Этот доступ дает хороший обзор сердца, крупных кровеносных сосудов, вилочковой железы, лимфатических узлов и трахеи. Отсюда можно хорошо осмотреть обе плевральные полости и удалить очаговые поражения в обоих легких или эмфиземоподобные образования.
Торакоскопия (обзорная, эндоскопия плевральной полости)
Через небольшой разрез кожи врач вводит оптический инструмент (торакоскоп или камеру) между ребрами в плевральную полость.Через последующие небольшие разрезы можно ввести операционные инструменты и, таким образом, взять образцы тканей или частей легкого.
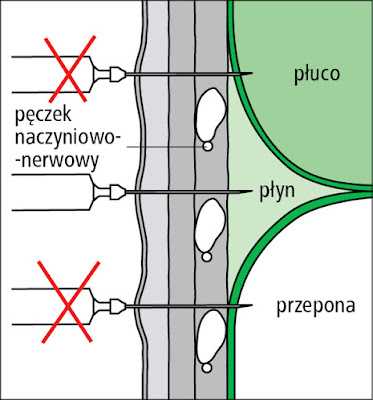
Вернемся к плевральной пункции
указание для процедуры:
ПРОТИВОПОКАЗАНИЯ
Исполнителем всей процедуры является врач , а медсестра ассистирует
.ПОДГОТОВКА ОБОРУДОВАНИЯ
ОПИСАНИЕ ПРОЦЕДУРЫ
ВОЗМОЖНЫЕ ТРУДНОСТИ И ОСЛОЖНЕНИЯ
90 151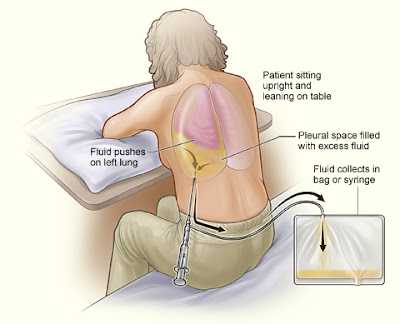
Брюшина ( peritoneum ), соединительнотканная серозная оболочка, состоит из двух пластинок: париетальной брюшины — выстилающей стенки брюшной полости и таза изнутри, и второй — висцеральной брюшины, которая, как следует из названия , покрывает висцеральный полностью или частично. Полость брюшины — пространство между двумя жаберными брюшинами — у мужчин полностью закрытое, а у женщин соединяется с внешней средой через маточную трубу, ее брюшной выход.В нормальных условиях брюшина вырабатывает жидкость, которая, окружая органы, смачивает их стенки, уменьшая трение, - выполняет защитную функцию.
Сывороточная жидкость всегда присутствует в брюшной полости в небольшом количестве, всего до 20 мл. В физиологических условиях его количество в брюшной полости обусловлено различием процессов активной продукции и всасывания. Физиологически это состояние находится в равновесии. Производство жидкости зависит от многих факторов, в том числе от онкотического давления, портального давления, распределения электролитов и воды в организме.Скопление жидкости в полостях тела происходит в результате перепроизводства или нарушения дренажа.
Асцит сам по себе не является болезнью. Является симптомом многих патологий не только внутри брюшной полости, но и патологий других, отдаленных органов и органов, или системных нарушений гомеостаза.
Наиболее частой причиной асцита являются заболевания печени и желчевыводящих путей. Обычно вода удерживается в кровотоке за счет онкотического давления, правильный уровень которого гарантирует альбумин, вырабатываемый печенью.Недостаточная продукция белка приводит к большей склонности воды к проникновению в окружающие ткани, образованию отеков - на конечностях, туловище, позвоночнике у лежачих больных и перетеканию в полости тела - в плевру, перикард и брюшную полость - рисунок клиническая картина асцита. Заболеваниями печени, наиболее часто осложняющимися асцитом, являются: цирроз печени в результате многолетнего злоупотребления алкоголем, вирусные гепатиты (В и С), острая печеночная недостаточность в результате поражения клеток печени лекарственными препаратами (напр.парацетамол, галотан) и их острая передозировка, токсины (грибки), инфекции, метастазы опухолей медленно занимают паренхиму печени и уменьшают количество метаболически активной ткани.
Диагностика причин асцита должна также включать сердечно-сосудистые заболевания, в частности хроническую сердечную недостаточность. Правожелудочковая недостаточность вызывает застой крови в венозных сосудах (верхняя и нижняя полые вены, при прогрессировании заболевания - в мелких венах большого круга кровообращения, в портальном кровообращении), приводя к периферическим отекам конечностей и просачиванию в организм полости.Более того, длительный застой крови — пассивное полнокровие тканей и органов — приводит к их гипоксии и вторичному обострению основного заболевания.
Острые и хронические заболевания поджелудочной железы приводят к асциту различными путями. При остром панкреатите инфильтрация жидкости в брюшную полость является частью ответа на инфекцию. Хронический панкреатит же представляет собой процесс, длящийся годами, что в первую очередь связано с неполноценным питанием и снижением общей белковой обеспеченности организма, приводящее к снижению онкотического артериального давления и облегчению инфильтрации жидкости в третьи пространства. .
Асцит может быть единственным симптомом рака или одним из его многочисленных симптомов. Она может появиться в результате распространения болезни или в результате онкологического лечения. К видам рака, при которых часто развивается асцит, относятся метастатический рак молочной железы, легких, толстой кишки, желудка, поджелудочной железы, яичников, матки (рак эндометрия), а также первичные опухоли брюшины и перитонеальная миксома.
Причин возникновения асцита при неопластическом процессе может быть много.Опухолевые клетки, как чужеродные, распространяясь в брюшине, непосредственно раздражают ее, вызывая местную воспалительно-защитную реакцию, приводящую к большей продукции жидкости и скоплению ее в брюшной полости. Помимо способности быстро делиться, раковые клетки иногда склонны продуцировать вещества (стимуляторы), которые стимулируют их собственный рост и пролиферацию, а также усиливают неоангиогенез. Сосуды опухоли более проницаемы и имеют слабые стенки, что увеличивает накопление асцита.Ферменты, секретируемые опухолевыми клетками (матриксные металлопротеиназы - ММП), используются для разрушения и ремоделирования стромы ткани в процессе распространения метастазов, например, в брюшину. Локальное распространение опухоли усиливает процессы воспалительной реакции и продукцию жидкости.
В случае более запущенных новообразований, с метаплазией в печень, ремоделирование железы приводит к снижению ее дезинтоксикационного потенциала, уменьшению продукции белка и увеличению склонности к транссудации. Кроме того, сдавление внутрипеченочных сосудов блокирует отток крови от печени, вызывает повышение давления в портальном кровообращении и нарастание асцита по механизму, сходному с таковым при далеко зашедшей печеночной недостаточности при циррозе.
Сдавление лимфатических сосудов, их прямая инфильтрация или закупорка опухолевыми клетками приводят к закупорке мелких лимфатических сосудов или грудного протока и, таким образом, нарушению оттока и накоплению лимфы в полостях тела.
Следует также отметить, что у онкологического больного, у которого диагностировано значительное прогрессирование заболевания, могут отмечаться признаки белковой или белково-калорийной недостаточности. Дефицит белка предрасполагает к отекам - поэтому следует подумать о контроле обмена веществ, попробовать парентеральное или энтеральное питание при наличии признаков кахексии, контролировать вес, чтобы не упустить момент нарастания асцита.
Физикальное обследование показывает изменение внешнего вида живота в зависимости от объема жидкости, содержащейся в брюшной полости, и внутрибрюшинного давления. При умеренном количестве жидкости наблюдается не что иное, как легкое выпячивание боков живота и уплощение средней части в положении лежа, неуместное выпячивание нижнего отдела живота в положении на боку, наполнение нижней части живота в положении стоя.
В более запущенных состояниях, когда количество жидкости достаточно велико, живот гладкий, подтянутый, сферически изогнутый над реберной линией, с уплощенным или выпуклым пупком. Форма живота подвержена незначительным изменениям (в зависимости от позы и положения больного). Кожа живота блестящая, скользкая, натянутая, поверхностные вены могут быть расширены. При пальпации жидкость образует отчетливую волну пузырьков. При постукивании в нижних отделах живота обнаруживают приглушенный или приглушенный шум, изменения смещаются при изменении позы и вытеснении жидкости.В положении лежа на спине притупление перкуторного шума затрагивает боковые отделы живота, а вверху – барабанообразный звук (в результате ударов по газонаполненным, приподнятым жидкостью петлям кишечника) . Так же и в коленно-локтевом положении над обеими сторонами живота наблюдается перкуторный шум, при этом угнетение связано с мезогастрием. Если асцитическая жидкость инцистирована, перкуторные изменения, связанные с постуральными изменениями, могут отсутствовать, в то время как перкуторное подавление будет постоянным в проекции инцистированной жидкости.
Помимо абдоминальных симптомов следует отметить другие симптомы: затрудненное дыхание и одышка из-за более высокого положения диафрагмы, оттесненной гипертензией в брюшную полость, дыхательный путь чаще грудной, короткие, частые вдохи, слабоподвижная грудная клетка . При аускультации верхушечный толчок смещается кверху и кнаружи, могут отмечаться тахикардия и нестабильное артериальное давление, а также проблемы с мочеиспусканием и изменение ритма дефекации вследствие изменения давления и давления на кишечник.
Опрос и физикальное обследование очень важны в диагностике асцита. Часто является симптомом абдоминальной патологии, но иногда является одним из симптомов системной патологии.
При физикальном обследовании следует обращать внимание на другие признаки, которые могут указывать на дисфункцию печени как на частую причину асцита (экхимозы и кровотечения, эпизоды желтухи, зуд, нарушение сознания, психические симптомы).Наличие патологических масс, ощущаемых покрытиями, должно обратить внимание на высокую вероятность процесса роста. При физикальном обследовании важно не пропустить исследование лимфатических узлов. Интервью должно быть сосредоточено на изменениях характера симптомов за последние несколько недель. Важны онкологический и внутренний анамнез пациента, перенесенные заболевания, сопутствующие заболевания и семейный анамнез.
Лабораторная диагностика должна включать онкомаркеры (карциноидный антиген СЕА, антиген рака яичников СА 125 и α-фетопротеин АФП), полные панели печени и поджелудочной железы, маркеры воспаления, антитела к ВГС и ВГВ и панель питания.
Визуализирующие исследования включают рентгенографию брюшной полости в положении стоя, ультразвуковое исследование и компьютерную томографию брюшной полости и малого таза. Кроме того, часто предпринимаются пункции брюшины с целью декомпрессии жидкости, как диагностические, так и лечебные. Сам вид жидкости и ее морфология дают много ценной информации о возможных причинах состояния больного, способствуют расширению диагностики, направленной на исключение или подтверждение фона инфекционного, экссудативного панкреатита или неопластического фона.
Собранную жидкость следует направить в гистопатологическую лабораторию для определения онкомаркеров и цитологического исследования. Наиболее часто измеряемым антигеном является СЕА (колоректальный рак), СА-125 (рак яичников), СА 19-9 (рак поджелудочной железы, рак желудка) и альфа-фетопротеин АФП, повышенный в первичных гепатоцеллюлярных опухолях. В случае мезотелиомы мы можем наблюдать повышенный уровень СА-125, а также других маркеров, таких как СА-19-9. Повышенное увеличение маркеров СА-125 и СЕА может наблюдаться как при колоректальном раке, так и при раке яичников.То же самое верно для СА 19-9 и рака поджелудочной железы и желудка. Поэтому перед принятием решения о терапии следует получить гистологический материал, подтверждающий вид и вид новообразования.
На асцит, возникающий в результате распространения опухоли на брюшину, приходится примерно 10% всех патологических скоплений жидкости в брюшной полости. Симптомы асцита появляются у 15-50% онкологических больных. Они являются первыми симптомами опухолевых процессов, предвестником терминальной фазы заболевания и в большинстве случаев неблагоприятным прогностическим фактором.Торможение накопления жидкости в брюшной полости улучшает и даже может продлить качество жизни. Лечения, часто чисто паллиативные, применяемые с хорошими результатами при асците в течении цирроза печени, часто не приносят удовлетворительного эффекта в случае злокачественного асцита.
Наиболее распространенными видами рака, вызывающими асцит, являются: рак яичников, рак поджелудочной железы и желчных протоков, рак желудка, рак пищевода, колоректальный рак и рак молочной железы. Реже, но в запущенной форме, проявляющейся асцитом, встречаются первичная аденокарцинома брюшины, мезотелиома и псевдомиксома брюшины.Последняя обычно исходит из аппендикса или яичника. Клинические симптомы, свидетельствующие о скоплении жидкости в брюшной полости, включают: увеличение окружности живота, диффузную, плохо локализованную боль, тошноту и рвоту, анорексию, усиление дыхательных усилий, сопровождающееся одышкой и утомляемостью.
Методы лечения четко не определены, так как именно клиническое состояние пациента диктует наилучшее лечение, особенно когда действия носят исключительно паллиативный характер и ограничиваются симптоматическими действиями: уменьшением или устранением симптомов, о которых сообщает пациент.Если стадия заболевания не позволяет провести радикальное онкологическое лечение, необходимо опираться на стандарты лечения доброкачественного асцита, возможно дополняя терапию лечением дополнительных симптомов, строго определяемых видом новообразования.
Как и при любом асците, а также у больных со злокачественным асцитом и сопутствующей портальной гипертензией (метастазы в печень, закупорка сосудов внешним давлением) рекомендуются диуретики и ограничение соли.Диуретики, применяемые по этому показанию: спиронолактон и чаще петлевые диуретики, даже при достаточно значительном поражении нефрона обладают высокой эффективностью и хорошей переносимостью. Кроме того, дозировка лекарственного средства хорошо контролируется, и его можно вводить различными путями, либо на специальной основе, либо с фиксированной регулярной дозировкой. Наиболее часто используется фуросемид — петлевой диуретик, не содержащий калия. При выборе следует руководствоваться главным образом эффективностью и улучшением клинической оценки, а дозы следует подбирать индивидуально, с учетом других внутренних стрессов.Кроме того, не следует забывать о периодических проверках показателей формулы крови, ионограммы, уровня белка - при значительной гипоальбуминемии, несмотря на хорошо проведенный водно-электролитный баланс, клинические симптомы будут сохраняться, а колебания концентраций, в основном внеклеточной концентрации калия, могут привести к к нарушениям ритма и функционирования протока.
Парацентез диагностический, т. е. пункция брюшной полости и удаление небольшого количества жидкости, применяется для установления ее этиологии: подтверждения неопластического процесса (цитология), воспаления (бактериология), определения содержимого и состава (индекс SAAB) .Лечебный парацентез - пункция брюшной полости и выделение большего количества асцитической жидкости применяется преимущественно при отсутствии эффекта от фармакологического лечения, при очень сильных болевых симптомах, очень быстро нарастающих, резистентных к лечению диуретиками, а также при длительном лечении больных у которых ранее были пункции.удовлетворительный эффект. За один раз допускается удаление до 5 л жидкости - этот объем не влечет за собой значительного риска изменения объема плазмы (гематокрита), нарушения функции почек или влияния на сердечно-сосудистую нагрузку.В случае жидкости со значительным содержанием белка следует учитывать возможность развития гипоальбуминемии - применение богатой белком диеты и удаление меньших объемов раковой жидкости через короткие промежутки времени позволяет снизить риск значительного внезапное снижение содержания белка (более легкое восстановление небольших дефицитов), часто наблюдающееся у больных после операции. Пункция не является процедурой без возможных осложнений. Вы должны учитывать такие неблагоприятные события, как например.инфекционные осложнения. В таких ситуациях следует как можно скорее удалить дренажи и назначить эффективную антибактериальную терапию.
Постоянную установку дренажа следует рассматривать, если симптомы не контролируются повторными пункциями брюшной полости, пациент находится в относительно хорошем клиническом состоянии и облегчение симптомов значительно улучшит комфорт жизни. Эффективность этого метода очень высока, у 83-100% больных удается контролировать симптомы асцита опухолевой этиологии, однако помня о таких последствиях, как гипоальбуминемия.
Другим методом, применяемым при лечении больных с явлениями асцита, является установка перитонеально-венозного свища, отводящего жидкость из брюшной полости в полую вену через систему однонаправленных клапанов, вживляемых при лапаротомии. Перитонеально-венозные свищи непрерывно дренируют асцитическую жидкость из брюшной полости непосредственно в полую вену в ответ на повышение давления в брюшной полости. Это не связано с потерей жидкости, белка и электролитов из организма.С помощью этой методики можно добиться улучшения у большинства пациентов с диагностированными метастазами в печень. Продолжительность проходимости свища составляет примерно 10 недель. Создание перитонеально-венозной фистулы требует непрерывного 24-часового контроля центрального венозного давления, чтобы не вызывать значительной нагрузки на сердце и не упускать из виду другую, сопутствующую причину застоя жидкости. Противопоказаниями к созданию перитонеально-венозных фистул в основном являются нарушения свертывающей системы, выраженная недостаточность кровообращения или почечная недостаточность, кровянистые выделения, подозрение на воспалительную жидкость с концентрацией белка >4,5 г/л.
, вводимый в брюшную полость сразу после удаления из нее избыточной жидкости, предохраняет больных от рецидива асцита, разрушает раковые клетки на поверхности брюшины и, стимулируя отложение фибрина на ее поверхности, уменьшает продукцию жидкости. Внутрибрюшинное введение цитостатиков позволяет получать высокие концентрации препаратов местно, не повышая их системной токсичности. К сожалению, внутрибрюшинная химиотерапия характеризуется низким проникновением в опухоль (около 1 мм) и неравномерным распределением препарата.Внутрибрюшинная химиотерапия обычно носит паллиативный характер.
(HIPEC — Hyperthermic IntraPeritoneal Chemotherapy) — эффективность этого метода выше, когда первичная опухоль химиочувствительна. Выбор цитостатика основан на принципах, используемых при выборе системного лечения. Внутрибрюшинная перфузионная химиотерапия при гипертермии, которая при введении в подогретой до 41,5°С жидкости повышает цитотоксичность вводимых химиотерапевтических средств (в т.ч. цисплатин, митомицин С, 5-фторурацил) и проникновение препарата в ткани, применяется в случае хирургических метастазов в полость брюшины с асцитом или новообразованиями преимущественно исходящими из брюшины, в течении которых асцит часто является первым, а нередко и единственным симптомом.Целью циторедуктивной операции является удаление всех макроскопически видимых опухолевых очагов, а затем перфузии брюшной полости горячими цитостатиками, что связано с контролем неопластического асцита у большинства больных.
Одним из новейших методов лечения асцита, связанного с раком, является внутрибрюшинное введение катумаксомаба (катумаксомаба). Катумаксомаб представляет собой трехфункциональное крысино-мышиное гибридное моноклональное антитело, специфически направленное против антигена молекулы адгезии эпителиальных клеток (EpCAM) и антигена CD3.Большинство типов эпителиальных злокачественных опухолей сверхэкспрессируют антиген EpCAM. CD3 экспрессируется на зрелых Т-клетках как часть Т-клеточного рецептора.Третий функциональный сайт связывания в области Fc катумаксомаба позволяет взаимодействовать с иммунными хелперными клетками через рецепторы Fcδ. Благодаря связывающим свойствам катумаксомаба происходит значительное сближение раковых клеток, Т-клеток и иммунных хелперов. Следовательно, индуцируется совместный иммунный ответ против опухолевых клеток с участием различных механизмов действия, таких как активация Т-клеток, антителозависимая клеточно-опосредованная цитотоксичность (АЗКЦ), комплементзависимая цитотоксичность (ти/КДЦ) и фагоцитоз.Это приводит к разрушению раковых клеток. Лечение должно проводиться в условиях стационара как из-за необходимости соблюдения стерильности процедуры, так и из-за возможности аллергических осложнений. Лечение трудно получить из-за стоимости около 50 000 злотых.
Кабинет:
лук. врач Паулина Цихон,
Отделение онкологической хирургии
Гданьский медицинский университет
90 063 Консультация: 90 064 90 065 доктор хаб.н.мед. Томаш Ястржебски,
Отделение онкологической хирургии
Медицинский университет Гданьска
Dr hab. доктор медицины Петр Корчиньский медицинского факультета Варшавского медицинского университета. Много лет работает на кафедре внутренних болезней, пульмонологии и аллергологии Варшавского медицинского университета. Он специалист по внутренним болезням и заболеваниям легких. Он занимается, в частности, областью интервенционной пневмонологии (бронхоскопия, эндобронхиальное ультразвуковое исследование, плевральные процедуры) и развитием современных медицинских технологий.В 2019 году одним из первых врачей в Польше внедрил новую технологию лечения пациентов с раковым плевральным выпотом с помощью туннельных катетеров (IPC).
Причины плевральной жидкости Опухолевые заболевания сопровождают многие семьи, группы друзей и знакомых на протяжении многих лет и являются одной из важнейших причин смерти людей. В 2015 году 400 000 смертей в Польше целых 108 тыс. это было связано с новообразованиями [1]. При анализе данных можно ожидать, что каждый четвертый человек умрет от рака.Клиническое течение неопластического заболевания зависит от многих факторов, биологии основного заболевания, локализации его пролиферации и скорости метастазирования. Одним из симптомов, который в целом прогностически неблагоприятен, в то же время дает одышку и значительно снижает качество жизни, является появление жидкости в плевральной полости. Замкнутое пространство между легким и грудной клеткой называется плевральной полостью, и наличие в ней жидкости может быть связано с рядом заболеваний, чаще всего связанных с раком, инфекцией или сердечной недостаточностью.
Сравнение результатов приведенных выше исследований показывает, что эпидемиологические данные следует интерпретировать с осторожностью, поскольку они могут демонстрировать значительную локальную изменчивость .На эти различия влияет множество факторов, таких как этническая принадлежность, местное бремя различных заболеваний, возрастная структура населения, доступность и качество системы здравоохранения.
Польские эпидемиологические данные показывают, что у пациентов, госпитализированных в терапевтические и хирургические отделения, наиболее частой причиной плевральной жидкости является сердечная недостаточность (37,4%), затем пневмония (19,5%), затем раковые жидкости (15,4%) [4] .
Другие причины по частоте встречаемости: цирроз печени и асцит (4,2%), легочная эмболия (2,6%), механические травмы (2,6%), желудочно-кишечные заболевания (2,0%), туберкулез плевры (1,5%) и другие или неизвестные причины всего 14,8%.
Наличие плевральной жидкости, обнаруживаемой при физикальном обследовании, подтверждается рентгенографией (обычная рентгенограмма грудной клетки или КТ грудной клетки) или ультразвуковым исследованием (УЗИ). Ультразвук сегодня является предпочтительным диагностическим инструментом [5] , он очень чувствителен. С помощью обычного ультразвукового датчика можно увидеть несколько десятков мл жидкости, а при рентгенологическом исследовании всего 200-300 мл. Поэтому УЗИ считается стандартным методом диагностики, также используемым при процедурах (пункции и дренирование). Клиническая практика показывает, что мы не всегда делаем пункцию плевры, так как при подозрении на плевральную жидкость у больного с сердечной, печеночной или почечной недостаточностью жидкость обычно транссудатная, лечение этих заболеваний следует интенсифицировать в первую очередь.
Если плевральная жидкость вызывает клинические симптомы, следует провести расширенную диагностику и плевральную пункцию или торакоцентез. Мы также проводим торакоцентез при подозрении на экссудат, который может сопровождать воспалительные, опухолевые или системные заболевания.
После обнаружения жидкости ультразвуковой насадкой и плевральной анестезии лидокаином плевральную жидкость следует удалить. Объем забираемой жидкости должен зависеть от изначально предпринятой врачебной стратегии: забор материала для диагностических исследований и/или лечебной процедуры.Обычно за один прием выводится от 200 мл до 1500 мл жидкости.Зная, что прием меньшего количества жидкости снижает риск побочных эффектов, таких как усиление кашля, пневмоторакс, расширяющийся отек легких, кровотечение или обмороки, мы не рекомендуем большое количество жидкости. Одним из важнейших элементов безопасного торакоцентеза является использование аппарата УЗИ для определения оптимального места пункции, что позволяет снизить частоту развития пневмоторакса с 1,4 до 0,9% [6].
При решении вопроса о пункции плевры важно помнить о дополнительных измерениях показателей общего белка и ЛДГ в жидкости и крови больного.Критерии Лайта для отличия экссудата от экссудата - Таблица 2.
Таблица 1. Критерии Лайта для дифференциации плеврального выпота и выпота
| Критерий | Сточные воды | Накладка |
| Жидкий белок / сывороточный белок | > 0,5 | <0,5 |
| активность ЛДГ в жидкости / активность ЛДГ в сыворотке | > 0,6 | <0,6 |
| Активность ЛДГ в жидкости | > 0,66 | <0,66 |
| ВГН для ЛДГ в сыворотке | ||
Раковые жидкости чаще всего представляют собой экссудативные жидкости, характеризующиеся высокой активностью лактатдегидрогеназы (ЛДГ), повышенной концентрацией общего белка и т.н.лимфоцитарный мазок.
С медицинской точки зрения важно определить наличие раковых клеток в раковой жидкости как доказательство метастатического характера жидкости и основного заболевания. Самый простой метод подтверждения этого состояния — оценка цитологии в осадке собранной жидкости.
Цитологическое исследование плевральной жидкости в основном используется для поиска опухолевых клеток и оценки типа внутреннего воспаления.Чувствительность цитологического теста невысокая , в хороших медицинских центрах она достигает около 50-70% [7,8]. Если обнаруживаются раковые клетки, это позволяет избежать дальнейшей диагностики. У больных с неустановленной причиной экссудата следующим диагностическим этапом является торакоскопия, которую чаще всего проводят хирурги или интервенционные пульмонологи в некоторых центрах. Этот метод является наиболее инвазивным методом локальной диагностики плевральной жидкости из имеющихся.Процедура включает введение оптической системы в плевральную полость и выполнение биопсии плевры под визуальным контролем. Показанием к торакоскопии является наличие экссудата, особенно при подозрении на неопластическую или туберкулезную этиологию . Торакоскопия показывает очень высокую чувствительность (92-100%) и диагностическую специфичность в диагностике обоих этих заболеваний [9, 10].
Наличие жидкости, к сожалению, указывает на неблагоприятный прогноз. В течение нескольких лет во всем мире для оценки прогноза пациента с неопластической жидкостью и планирования дальнейшего медикаментозного лечения используется шкала LENT - Таблица 2 .
Таблица 2. Шкала LENT для оценки выживаемости больных с неопластическим плевральным выпотом [11]
| Параметр | + 0 баллов | + 1 балл | + 2 балла | + 3 балла |
| ЛДГ жидкий (ед/л) | <1500 | > 1500 |
|
|
| ECOG (Шкала эффективности - Восточная кооперативная онкологическая группа) | 0 | 1 | 3 | 3 - 4 |
| Соотношение нейтрофилов и лимфоцитов крови | <9 | > 9 |
|
|
| тип опухоли | мезотелиома, гематологическая гиперплазия | рак молочной железы или репродуктивных органов, почечно-клеточный рак (ПКР) | рак легкого и другие |
|
| Сводка кредитов | ||||
| Медиана выживаемости в днях для: 0,1 балла | 319 | |||
| Медиана выживаемости в днях для: 2, 3, 4 баллов | 130 | |||
| Медиана выживаемости в днях для: 5, 6, 7 баллов | 44 | |||
Как показано в таблице 4, появление неопластической жидкости в плевральной полости у больного раком легкого, несмотря на хорошее общее состояние, сразу указывает на средний прогноз и медиану выживаемости 130 дней.Эта шкала очень полезна, и автор этой работы призывает всех использовать ее.
Терапевтическое лечение
В случае персистирующей симптоматической жидкости в плевральной полости применяют хирургические тактики, заключающиеся в попытке выполнить так называемую Химический плевродез, введение туннельного катетера в плевру или повторный торепентез .
В течение многих лет плевродез использовался для слияния плевральных бляшек и прекращения выделения жидкости.Слияние плевральных бляшек может быть достигнуто различными методами. Это может быть механическое раздражение плевры (истирание), физическое или химическое раздражение. Последний метод основан на внутриплевральном введении химического вещества, обычно талька, которое вызывает срастание плевральных бляшек.
Плевродез из-за его обычно однократного и необратимого характера следует проводить при соблюдении следующих условий:
Плевральный туннельный катетер
В последние годы в мире появился новый и все более распространенный метод лечения рецидивирующего симптоматического плеврального выпота путем введения мягкого катетера в плевральную полость на длительное время. С середины 2019 года он уже доступен в Польше. Коллектив отделения внутренних болезней, пневмологии и аллергологии успешно начал терапию новыми дренажными комплектами.
У пациентов с симптомами одышки, вызванной неопластической жидкостью, плевральный катетер вводят через подкожный туннель длиной 4-5 см, механически созданный во время процедуры. Процедура проводится в процедурном кабинете, в стерильных условиях, под местной анестезией. Пациентам вводят дополнительные обезболивающие и седативные препараты во время процедуры. Не забудьте заранее прекратить прием антикоагулянтов, если вы их принимаете.Сама процедура занимает около 30-50 минут. После введения трубки и прикрепления ее к коже снаружи тела пациента остается около 20 см тонкой силиконовой трубки, закрытой пробкой (Фото 1). На конце трубки имеется встроенный клапан, предотвращающий неконтролируемую утечку жидкости в плевру. Благодаря этому методу (эти приемы используются, например, при сосудистых или перитонеальных катетерах) дренаж может оставаться в коже в течение многих месяцев, не вызывая инфекции или свищей.
Во всем мире процедура введения туннельного катетера проводится по однодневной формуле. В Польше по финансовым причинам пациенту приходится оставаться в больнице обычно 2 или 3 дня. В больнице пациента и членов его семьи или лиц, осуществляющих уход, обучают закрыванию дренажа, подсоединению плеврального дренажа. Все процедуры должны выполняться в стерильных условиях, важно соблюдать полную чистоту, так как одним из самых больших осложнений туннельного катетера является инфицирование подкожных тканей и развитие эмпиемы плевры. В таких случаях инфекции обычно протекают тяжело, требуют стационарного лечения, введения антибиотиков, а в некоторых случаях необходимо удаление катетера.
После выписки из больницы пациент должен приобрести наборы для дренирования жидкости для туннельных катетеров в специализированной аптеке. Наборы одноразовые и должны выбрасываться в мусор после каждого использования. Затем два-три раза в неделю больной с помощью медсестры или обученного человека на дому извлекает жидкость с помощью заранее приобретенных специальных одноразовых вакуумных бутылок.
Этот метод нашел особое применение у пациентов с так называемой«Захваченное» легкое, в котором традиционный метод химического плевродеза не может быть выполнен. Однако, согласно последним сообщениям, его уже можно использовать в качестве первой линии лечения больных с плевральной жидкостью.
В одном из исследований с аббревиатурой TIME-2 в группе из 106 пациентов с неопластической жидкостью пациенты были рандомизированы на два метода лечения с использованием химического плевродеза с тальком или туннельного катетера [12]. После шести недель наблюдения не было никакой разницы в первичной конечной точке одышки.Пациенты с туннельным катетером (IPC - постоянный плевральный катетер ) были госпитализированы на более короткий срок, они не сообщали о каких-либо различиях в качестве жизни, несмотря на наличие постоянного катетера и связанные с ним неудобства. Эффективность туннельных катетеров с точки зрения продолжительности пребывания в стационаре оценивалась очень высоко. Получается, что сроки госпитализации короче, чем при традиционном химическом плевродезе [13].
Использование катетеров оказалось отличным инструментом для индукции спонтанного плевродеза.В исследовании ASAP у 149 пациентов с ИПХ была рандомизированная подгруппа ежедневной амбулаторной аспирации жидкости с уменьшением продукции жидкости и симптомами. Частота аутоплевродеза, определяемая как полное или частичное разрешение клинических симптомов, связанных с жидкостью, и рентгенологическое улучшение, составила 34% и была значительно выше, чем в контрольной группе. Побочные эффекты, качество жизни и удовлетворенность пациентов были сопоставимы в обеих группах. [14]
Пациент, который использует туннельный катетер, может испытывать некоторые неудобства , некоторые пациенты испытывают постоянную боль в груди, обычно купируемую обычными обезболивающими средствами, отпускаемыми в аптеке. Пациенты со вставленным катетером проходят процедуру обескровливания каждые два-три дня после выписки домой, затем примерно через неделю сообщают о снятии первых швов, оставшихся после операции по введению катетера. Затем они продолжают домашнюю терапию и прибывают в больницу примерно через 30 дней. Затем удаляют последний шов, удерживающий катетер на коже.
Больные с катетером должны уделять особое внимание чистоте и стерильности раны , производить частую смену повязок, использовать качественные повязки и пластыри.При правильном соблюдении всех этих рекомендаций пациенты хорошо переносят катетер и не возникают инфекции. Жизнь пациентов становится качественнее, пациенты не испытывают одышки, и у большого процента этих пациентов может быть достигнут аутоплевродез. Удаление катетера может быть рассмотрено у тех пациентов, у которых наблюдается спонтанное снижение продукции жидкости.
При беседе с пациентами о лечении туннельным катетером, помимо представления текущей медицинской ситуации, перспективы жизни и необходимости повторного дренирования, необходимо упомянуть о затратах.
Одноразовые флаконы, перевязочные материалы хорошего качества пациент должен приобретать за свои деньги. До сих пор не разработаны процедуры возмещения этих средств, приобретенных пациентами. Пациенты и их семьи должны учитывать расходы в размере около двух-трех тысяч злотых в месяц, чтобы обеспечить уход на достаточном уровне .
Несомненным преимуществом представленной лечебной процедуры является возможность пребывания пациента дома. Это снижает риск инфицирования в больнице или поликлинике.Пациенты могут дренировать плевральную жидкость гораздо раньше и тем самым предотвратить развитие одышки.
Сводка
Плевральный выпот — распространенная легочная проблема, диагностика которой включает обычные рентгенологические исследования, УЗИ плевры и компьютерную томографию грудной клетки. В течение многих лет критерии Лайта продолжали оставаться эффективными при дифференциации экссудата от экссудата.Пациенты с неопластическим экссудатом должны иметь оценки выживаемости с использованием шкалы LENT. В последние годы методы инвазивной обработки плевральной жидкости обогатились возможностью применения туннельных катетеров, что позволяет уменьшить симптоматику и в большом проценте получить аутоплевродез.
Тестирование перитонеальной жидкости может помочь вам решить, что делать с вашей лошадью с водорослями и другими тяжелыми состояниями.
Острая боль в животе (колики), лихорадка и потеря веса — это лишь примеры некоторых ситуаций, когда исследование перитонеальной жидкости у взрослой лошади может быть целесообразным. Во многих случаях острой боли в животе быстрое удаление незагрязненной перитонеальной жидкости может помочь вам принять важное терапевтическое или хирургическое решение.
Достижения в биохимическом тестировании, легкий доступ к соответствующему оборудованию и низкая стоимость тестирования позволяют использовать анализ перитонеальной жидкости для того, чтобы отличить желудочно-кишечные расстройства от септического или асептического перитонита и определить необходимость хирургического вмешательства. Интерпретация результатов жидкостного анализа также может указывать на то, излечит ли животное консервативное или хирургическое лечение.
Было описано несколько методов сбора перитонеальной жидкости, но автор хотел бы поделиться информацией о простых методах и оборудовании, которые повысили эффективность сбора чистых образцов во время его многолетней работы в частной справочной клинике для лошадей.В этой статье он представил методику, которую он использует для сбора перитонеальной жидкости у стоящей лошади, находящейся под действием седативных средств, и оборудование, обеспечивающее максимальную эффективность этой процедуры.
Абдоминоцентез следует проводить на лошади, находящейся под действием седативных средств. Животное должно быть должным образом зафиксировано, желательно, если это возможно. Местом сбора жидкости является самая нижняя часть живота, чуть правее средней линии живота, если иное не указано с помощью УЗИ.Такое расположение места пункции позволяет избежать проникновения хорошего конца селезенки.
После выбора участка выбрейте участок размером 10 × 10 см и подготовьте его асептически, используя повидон-йод или хлоргексидин и спирт. Существует множество методик отведения жидкости, но, по опыту автора, использование мочевого катетера для ...
.Пункция – процедура, которая широко применяется в медицине, позволяет произвести декомпрессию патологически измененных мест, ввести лекарственные препараты и собрать материал для микроскопического исследования. Однако у многих больных она вызывает страх, больные опасаются боли и осложнений после проведения пункции. Это правильно?
Пункция – это не что иное, как прокол выбранной части тела больного, который производится с целью забора образцов для исследования или удаления жидкости из органа, пораженного заболеванием, напр.при синусите или плеврите, пневмонии, сердечной недостаточности, почечной недостаточности, туберкулезе, раке
Показанием для пункции является также необходимость исследования спинномозговой жидкости или оценка риска врожденных пороков развития плода. Пункция также используется во время экстракорпорального оплодотворения.
Пункция всегда является инвазивной процедурой, которая может вызвать осложнения разного рода. Очень часто обращающиеся к ней пациенты задаются вопросом, не болит ли прокол.Волнения излишние, ведь процедура чаще всего проводится под местной анестезией, а иногда даже под общим наркозом.
Люмбальная пункция чаще всего проводится для сбора спинномозговой жидкости для исследования у пациентов с подозрением на инфекцию центральной нервной системы, такую как менингит или энцефалит. Люмбальная пункция также обнаруживает и может быть выполнена по адресу:
Во время спинномозговой пункции пациенту также может быть назначена эпидуральная анестезия или препараты для лечения рака.
Многие пациенты обеспокоены процедурой и спрашивают , больно ли люмбальная пункция . Несмотря на то, что процедура является инвазивной, она обычно занимает очень короткое время и, за исключением пункции, безболезненна.
Во время люмбальной пункции иглу вводят в субарахноидальное пространство позвоночника, обычно между четвертым и пятым поясничными позвонками.
Сколько должно быть пациента после люмбальной пункции ? Наиболее оптимальным решением является отдых пациента (лежа в горизонтальном положении) в течение как минимум 12 часов после процедуры. Если возникает послеоперационный синдром (обсуждаемый ниже), в будущем послеоперационное время лежания должно быть увеличено.
Могут ли возникнуть осложнения после люмбальной пункции ? У пациентов, подвергающихся процедуре, так называемая постпункционного синдрома , который проявляется болью в области пункции. Как долго может быть при болях в спине после прокола ? Иногда это до пяти дней после процедуры. Дополнительно у пациента могут развиться:
Симптомы постфункционального синдрома обычно исчезают через неделю.
Опасным осложнением люмбальной пункции могут быть гнойные осложнения, проявляющиеся гнойным воспалением позвоночника, гнойным менингитом или абсцедированием.
Другие, довольно редкие осложнения люмбальной пункции включают:
Можно выполнить прокол каждого сустава , хотя это чаще всего используется для введения лекарств или удаления жидкости из коленного, тазобедренного, локтевого и плечевого суставов. Забор жидкости из больного сустава позволяет врачу сразу оценить, нет ли в нем воспаления.
Жидкость также можно исследовать под микроскопом при подозрении, например, на подагру. Удаление жидкости из соединения , т.е. декомпрессия должна принести пациенту немедленное облегчение.
Каковы возможные осложнения после пункции коленного сустава ? В течение суток, после пункции коленного сустава , у пациента могут возникать легкие боли в суставах . Необходимо обратиться к врачу, если в течение 2 дней после процедуры возникает сильная боль, а место прокола опухло, покраснело и потеплело.
Инфекция сустава является редким осложнением прокола колена, но его нельзя воспринимать легкомысленно и требуется медицинская помощь.
Иногда после пункции коленного сустава может возникнуть внутрисуставное кровотечение. У больного также может наблюдаться повышение артериального давления и повышение уровня глюкозы в крови, если ему во время пункции вводят глюкокортикостероид.
Пункция является обязательной процедурой при появлении кисты яичника , особенно такой, которая не поддается медикаментозному лечению. Пункция позволяет слить жидкость из кисты и, возможно, отправить ее на обследование.
Пункция яичников , а по факту кисты, которая в них находится , производится путем пункции яичника со стороны влагалища. Процедура чаще всего проводится под общим наркозом, и весь процесс врач проводит под контролем УЗИ.
Пункция яичников также выполняется во время экстракорпорального оплодотворения. Пункция яичников выполняется под контролем УЗИ для точного сбора фолликулярной жидкости с яйцеклетками. Собранный материал переносится в эмбриологическую лабораторию и помещается в инкубатор.
Процедура занимает 10-20 минут. По истечении этого времени больной просыпается. После анестезии она может чувствовать:
Пациенту нельзя идти домой одному и водить машину после анестезии.
Показанием для пункции является киста почки , которая обычно не дает никаких симптомов.Однако пункция необходима, когда киста очень велика, когда пациент испытывает поясничных болей или в случаях частых рецидивирующих инфекций мочевыводящих путей .
Процедура может быть сопряжена с риском осложнений, особенно кровотечения, поскольку почки являются сильно васкуляризированным органом. Очень редко при пункции почки возникает повреждение почечной ножки или поражение кишечника.
Плевральная полость – это пространство между плеврой, оболочкой вокруг легких и висцеральной плеврой, то есть внутри грудной клетки.В норме плевра содержит очень небольшое количество жидкости, что облегчает дыхание, а точнее, совершение дыхательных движений.
Множественные заболевания, напр. пневмония, плеврит, почечная недостаточность, туберкулез и т. д. вызывают скопление в плевре слишком большого количества этой жидкости. Его количество от 500 до 1000 мл давит на легкие и значительно затрудняет процесс дыхания.
Для диагностики причины этого состояния выполняется пункций легкого , а точнее плевры для взятия образца для исследования.
Помимо диагностических показаний, стоит проводить плевральную пункцию еще и для удаления скапливающейся в ней жидкости и уменьшения одышки (это так называемая лечебная пункция ).
Острое воспаление и хроническое синусит не поддающийся фармакологическому лечению может потребоваться пункция пазухи . Это неприятная процедура, чаще всего проводимая под местной анестезией, которая позволяет, с одной стороны, ввести препарат непосредственно в пазуху, а с другой - вскрыть пазуху, оттянуть секрет и подвергнуть его исследованию.Это позволяет выбрать правильный тип антибиотика.
Пункция лобной пазухи т.н. Пункция Бека . Также производят пункцию верхнечелюстной пазухи. Осложнения после этих процедур могут быть:
Пункция, являющаяся инвазивной процедурой, также проводится беременным в рамках профилактических осмотров. Это называется амниоцентез , позволяющий выявить генетические дефекты плода.
Тест проводится с 13-й недели беременности. Врач с помощью УЗИ определяет положение ребенка, делает пункцию плодного пузыря и собирает околоплодные воды. Образец отправляется в лабораторию, где исследуют хромосомный набор ребенка (т.н.определение кариотипа).
Тест рекомендуется:
90 022 90 023 для женщин старше 35 лет (или если отцу больше 55 лет), 90 024Благодаря амниоцентезу также возможно установить отцовство .
Амниоцентез является процедурой высокого риска, поскольку она может привести, среди прочего, к до разрыв плодного пузыря , повреждение плаценты, пуповины, преждевременное излитие околоплодных вод
Спасибо, что дочитали нашу статью до конца.
Если вы хотите быть в курсе информации о здоровье и здоровом образе жизни, пожалуйста, снова посетите наш портал!