2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Лечение острого среднего катарального отита в ЛОР клинике №1
Рейтинг статьи3.67 (Проголосовало: 3)
Острый средний катаральный отит – это воспаление слизистой оболочки барабанной полости, полости среднего уха.
Эта полость расположена в толще височной кости и ограничена снаружи барабанной перепонкой, отделяющей её от наружного слухового прохода. При остром среднем отите в воспалительный процесс вовлекаются также расположенные рядом структуры: внутренняя слуховая (евстахиева) труба, клетки сосцевидного отростка височной кости. При остром среднем катаральном отите происходит воспаление слизистой оболочки этих структур.
Острый средний катаральный отит вызывается различными патогенными микроорганизмами – бактериями и вирусами. Чаще всего они попадают в барабанную полость (полость среднего уха) через слуховую трубу при воспалительных заболеваниях носа, околоносовых пазух, носоглотки, горла.
Наиболее часто, катаральный отит встречается в детском возрасте из-за возрастных анатомических особенностей. Но так же встречается и у взрослых людей, развиваясь, как правило, после простудных заболеваний. Процесс может быть двусторонний или односторонний.
При остром катаральном отите возникают болевые ощущения ноющего, стреляющего характера в поражённом ухе, отмечается ухудшение слуха, заложенность, шум.
При катаральном отите инфекционного происхождения, все вышеперечисленные симптомы могут сопровождаться повышением температуры тела.
Врач оториноларинголог, при осмотре, отмечает покраснение барабанной перепонки, ее втянутость. Может наблюдаться выраженная болезненность при надавливании на козелок.
При отсутствии соответствующей терапии, средний катаральный отит может перейти в экссудативный и гнойный перфоративный отит. Поэтому необходимо, при возникновении выше перечисленных симптомов, вовремя обращаться за помощью к врачу оториноларингологу.
В «ЛОР клинике № 1», высококвалифицированные специалисты окажут Вам необходимую помощь в лечение этого заболевания. Произведут осмотр ЛОР органов с применением видеоэндоскопической аппаратуры, назначат адекватное лечение и предложат комплекс физиотерапевтических процедур, которые многократно ускорят Ваше выздоровление:
Катаральный отит – ЛОР-заболевание, при котором воспаление в ухе не ограничивается пределами барабанной полости, а затрагивает и слуховую трубу.
Навигация по странице:
Средним ухом называют отдел слуховой системы человека, расположенный между наружным и внутренним ухом. Он состоит из барабанной перегородки, полости, цепи слуховых косточек и слуховой трубы. При диагнозе катаральный отит среднего уха могут воспаляться все эти структуры.
Также рекомендуем почитать следующие статьи:
Отит катаральный является начальной стадией воспалительного процесса, но в любой момент может перейти в более осложненную форму – гнойный средний отит. Это чревато перфорацией барабанной перепонки и другими патологическими явлениями.
Гной и воспалительный процесс могут перейти на внутреннее ухо, что чревато необратимой потерей слуха. Также при диагнозе катаральный отит довольно распространенным осложнением является воспаление ячейки сосцевидного отростка височной кости – мастоидит. Дальше воспалительный процесс может достигнуть слизистой оболочки мозга – развивается менингит. В запущенных случаях может дойти до летального исхода.
Средний катаральный отит развивается при попадании в ухо инфекции из соседних ЛОР-органов.
Возбудители попадают в среднее ухо по слуховой трубе при чихание, сморкании, кашле. Чаще всего это происходит при таких болезнях:
При некоторых инфекционных болезнях (корь, туберкулез, скарлатина) возможна передача инфекции через кровь.
 Симптомы катарального отита
Симптомы катарального отитаКогда у человека проявляется катаральный отит, симптомы следующие:
Катаральный отит обычно не характеризуется скоплением жидкости и гноя в барабанной полости, но если запустить болезнь, быстро переходит в экссудативную и гнойную форму.
Зависимо от возраста больного, катаральный отит протекает по-разному.
Катаральный отит у детей – это зачастую острое воспаление с ярко выраженной симптоматикой. Дети очень подвержены риску им заразиться, поскольку их слуховая труба не до конца сформирована. Из-за этого в нее легко попадает слизь вместе с инфекцией, развиваются застойные процессы и воспаления. Острый катаральный отит встречается у детей еще и потому, что их иммунитет еще недостаточно крепок.
Главная опасность заключается в том, что катаральный отит у ребенка может дать серьезные осложнения. Воспалительный процесс моментально переходит на соседние структуры – внутреннее ухо, височную кость, мозговую оболочку. Если запустить острый средний катаральный отит, он может спровоцировать необратимую потерю слуха у малыша и даже смерть.
Вторая опасность заключается в том, что болезнь переходит в хроническую форму, вылечить которую очень сложно. Из-за этого у ребенка могут развиться частичные расстройства слуха и задержка в развитии.
Взрослые люди переносят катаральный средний отит намного легче детей. Им проще обнаружить симптомы на ранней стадии, для лечения можно использовать более широкий спектр лекарств. И все же запускать болезнь не стоит, чтобы не было осложнений.
Как только инфекция попадает в среднее ухо, развивается острый катаральный отит. Если вовремя не купировать воспалительный процесс, в барабанной полости начинает скапливаться серозная жидкость, а затем – гной. Воспаление может затронуть соседние органы и структуры.
Нередко острый катаральный средний отит переходит в хроническую форму. В этом случае у человека постоянно присутствует некоторая заложенность уха, иногда проявляется боль, постепенно снижается слух.
При подозрении на данное заболевание нужно обратиться к ЛОРу. Он проводит опрос пациента, осматривает ухо с помощью отоскопа. При этом на барабанной перепонке заметно покраснение разной степени – зависимо от запущенности воспалительного процесса. При надавливании на нее пациент жалуется на боль и дискомфорт. Также у многих людей с этим диагнозом ощущается боль при давлении на козелок. Помимо отоскопического осмотра, врач берет БАК-посев для выявления типа возбудителя.
Если обнаружен катаральный отит, лечение направлено на то, чтобы снять воспаление, убить патогенную микрофлору и убрать боль. Поэтому пациенту назначают антибиотики и противовирусные препараты, противовоспалительные и обезболивающие средства. Прописывать их должен только отоларинголог, а принимать лекарства нужно в строго установленной им дозировке.
Для дополнительного эффекта в лечение катарального отита включают:
Очень важно начать лечить катаральный отит, пока он не перешел в экссудативную или гнойную стадию. При благоприятном исходе пациент выздоравливает в среднем за 1-2 недели. Осложненные и хронические формы болезни приходится лечить дольше.
В центре «Беттертон» применяют современный подход к лечению данного заболевания. Главное, чего добиваются наши доктора – устранить причину болезни. Поэтому лечат не только воспаление в ухе, но и вызывающие его риниты, тонзиллиты и прочие инфекционные процессы.
Понимая, что такое катаральный отит, нужно постараться не допустить его. Для этого есть простые рекомендации:
Если вы заметили признаки заболевания – запишитесь на прием к нашим специалистам!
Записаться на прием к врачу:
Об авторе статьи:
Отоларинголог (ЛОР), Сурдолог
Доктор Оганян К.А. занимается диагностикой и коррекцией сенсоневральной тугоухости, возрастного снижения слуха, воспалительных, инфекционных и грибковых воспалительных процессов во внешнем и среднем ухе, околоносовых пазухах и носу, гортани и глотке.
Опыт работы:
7 лет
Последние публикации от автора
Услуги, которые предоставляет врач:Цветной бульвар
Москва, Самотечная, 5
круглосуточно
Преображенская площадь
Москва, Б. Черкизовская, 5
Ежедневно
c 09:00 до 21:00
Бульвар Дмитрия Донского
Москва, Грина, 28 корпус 1
Ежедневно
c 09:00 до 21:00
Мичуринский проспект
Москва, Большая Очаковская, 3
Ежедневно
c 09:00 до 21:00
Цветной бульвар
Москва, Самотечная, 5
круглосуточно
Преображенская площадь
Москва, Б. Черкизовская, 5
Ежедневно
c 09:00 до 21:00
Бульвар Дмитрия Донского
Москва, Грина, 28 корпус 1
Ежедневно
c 09:00 до 21:00
Мичуринский проспект
Москва, Большая Очаковская, 3
Ежедневно
c 09:00 до 21:00
Елена Данилова (Женщина, 29 лет)
Двусторонний туботит у ребёнка 1 10Здравствуйте! У ребёнка О.катаральный средний отит. Тубоотит. Барабанная перепонка гиперемирована по краям. Сама она утолщена.мутная. Лор назначила Отофу, називин, аспирацию носа. А так же аб общий зиннат 125. Действительно ли...
Damon Young (Мужчина, 27 лет)
Про отит что делать дальшеЗдравствуйте. Около 3 недель назад заболел гриппом, вылечился от него довольно быстро, но спустя 3 дня оглох. С тех пор как оглох, началась 37 температура. Держалась 4 дня, и затем...
Светлана - (Женщина, 43 года)
Двусторонний тубоотит Лечение не помогаетЗдравствуйте! 01.04.17 появилась заложенность и пульсация в ухе. Обратилась к врачу 11.04.27 был поставлен диагноз: острая правосторонняя нейросенсорная тугоухость первой степени, правосторонний экссудативный средний отит. Было проведено лечение: реамбирин ,...
анонимно (Мужчина, 4 года)
Двусторонний туботит у ребенкаРебенок 4,5 года, заболел три дня назад, остро-насморк, повышение температуры до 39, через два дня пожаловался на боль в правом ухе, боль купирована нурофеном. Вызвали Лор-врача-выставлен диагноз-ОРЗ, острый аденоидит, двусторонний...
анонимно (Женщина, 27 лет)
Полидекса Назначение отличное от инструкцииДиагноз острый правосторонний катаральный средний отит, острый катаральный двусторонний гайморит. Врач лор назначил закапывать полидекса с ф. По 3-4 капли в правую ноздрю 3 раза в день, в левую впрыскивать...
анонимно
Двусторонний средний острый отитЗдравствуйте, сыну 2 года, вес 11,5 кг., В конце февраля( 22 числа) сходили к лору, Диагноз Правосторонний средний острый катаральный отит. Аденоидит. Прописал лечение: Отинум 3 капли 3 раза в...
анонимно
Здравствуйте! ночью 29.11 у ребенка 4 лет заболели уши. На утро мы попали к врачу и нам оставили диагноз"двусторонний острый средний отит 1 степени" назначили лечение борный спирт и виброцил,...
НОВОСИБИРСКИЙ МЕДИЦИНСКИЙ ИНСТИТУТ ФАКУЛЬТЕТ УСОВЕРШЕНСТВОВАНИЯ ВРАЧЕЙ РЕФЕРАТ ХРОНИЧЕСКИЙ КАТАРАЛЬНЫЙ ОТИТ У ДЕТЕЙ РУКОВОДИТЕЛЬ: К.М.Н. ПАНТЮХИН И.В. ИСПОЛНИТЕЛЬ: КОВАЛЕВ А.Н. НОВОСИБИРСК 1998 Хронический катаральный отит, как часто встречающаяся патология в детском возрасте, не имеющая тенденции к уменьшению, продолжает вызывать интерес у оториноларингологов. Исход острого воспаления в среднем ухе возможен в трех вариантах. У большинства больных острое воспаление в среднем ухе завершается выздоровлением с полным восстановлением слуховой функции. Второй вариант – это развитие антрита или антромастоидита с применением интенсивных терапевтических или хирургических приемов. Исход может быть двояким: выздоровление или формирование хронического процесса. И третью значительную группу составляют дети с часто рецидивирующим средним отитом, преимущественно катаральной формы. Заболевание продолжительностью до 3 недель считается острым, от 3 до 8 недель – подострым и более 8 недель – хроническим катаральным отитом. При выздоровлении после однократно перенесенного острого отита наблюдение за ребенком не требуется. В случае развития осложнения – антрита или антромастоидита, за ребенком продолжается наблюдение и интенсивное лечение в стационаре. Совершенно в иных условиях находятся дети с рецидивирующим, хроническим катаральным отитом. Эта группа, из-за недооценки врачом и родителями потенциальной возможности развития адгезивного или экссудативного процессов в барабанной полости, остается вне поля зрения врача после улучшения, кажущегося выздоровления. При часто повторяющихся острых средних отитах родители нередко проводят лечение самостоятельно, уже известными им лекарственными средствами, не прибегая каждый раз к консультациям и рекомендациям оториноларинголога. Постепенно организация воспалительного секрета - транссудата ведет к образованию рубцов в барабанной полости, фиксирующих Большое внимание при подготовке ребенка к плановой аденотомии уделяется беседам с родителями о необходимости и эффективности операции. Конечно не следует ограничиваться одной операцией, так как она результативна в 50 % и, несмотря на устранение механической обструкции слуховой трубы в носоглотке, не всегда решает проблему тубарной дисфункции у детей. Дальнейшая тактика заключается в медикаментозной санации носоглотки и среднего уха, улучшение и восстановление проходимости евстахиевой трубы. Один из методов широко используемых в поликлинической практике – продувание по методу Политцера. Оливу ушного баллона вводят в преддверие носа справа и придерживают ее вторым пальцем левой руки, а первым прижимают левое крыло носа к носовой перегородке. Вводят оливу отоскопа в наружный слуховой проход обследуемого, а другую – в свое ухо и просят больного произнести слово «пароход». В момент произнесения гласного звука сжимают баллон. В момент продувания, когда произносится гласный звук, мягкое небо отклоняется кзади и отделяет носоглотку, воздух входит в закрытую полость носоглотки и равномерно давит на все стенки. Часть воздуха с силой проходит в устья слуховых труб, что определяется характерным звуком в отоскопе. Аналогично производится продувание левой половины носа. Определение проходимости евстахиевых труб проводится способом Вальсальвы. Ребенок делает глубокий вдох, а затем просят произвести усиленное надувание при плотно закрытом рте и зажатом носе. Под давлением выдыхаемого воздуха слуховые трубы раскрываются и воздух с силой входит в барабанную полость, что сопровождается легким треском в ушах, ощущаемом больным ребенком. Ограничение подвижности перепонки можно увидеть с помощью воронки Зигля. В некоторых случаях, у детей старше 7 лет, проводится катетеризация слуховых труб с введением смесей муколитиков, сосудосуживающих и кортикостероидных средств. Пропись одной из наиболее часто применяемой смеси : 1 мл химотрипсина, 5 капель 0,1 % раствора адреналина и 5 капель дексаметазона. Из физиотерапевтических процедур предпочтение отдается эндоуральному электрофорезу с лидазой или фонофорезу с химотрипсином до 10 раз. При неэффективности проведенного лечения ребенка направляют на госпитализацию в ЛОР-отделение, где проводят тимпанопункцию или шунтирование барабанной перепонки, с введением перечисленных препаратов и смесей в полость для купирования воспалительного процесса и 0,1 % раствор атропина для блокирования секреции слизистых желез барабанной полости. В лечении хронического отита стали применять новый антибиотик - амоксиклав. В основе его действия лежит принцип комбинации антибиотика амоксициллина (из пенициллинового ряда) с препаратом, препятствующим появлению резистентных форм бактерий – клавулановой кислотой. Эта кислота является мощным необратимым ингибитором В-лактамазы, фермента продуцируемого микроорганизмами и вызывающего разрушение антибиотика. Препарат выпускается в Югославии в различных формах и, в частности, в виде приятного на вкус сиропа, что особенно привлекает его применение в детской практике. Препарат обладает хорошим спектром действия и назначается при отсутствии аллергии к пенициллину. Курс лечения рассчитан на 7, максимум 10 дней (один ребенок), а улучшение слуховой функции и тенденция к нормализации барабанной перепонки оценивались как клиническое выздоровление. Важным этапом в профилактике кондуктивной тугоухости у детей является осмотр сурдолога и проведение аудиологического исследования с импедансометрией. В поликлинической практике метод динамической импедансометрии используется в диагностике состояния структур среднего уха и в качестве объективного контроля за адекватностью лечения тубарной дисфункции. В основе метода лежит регистрация акустического импеданса, то есть сопротивления, которое встречает звуковая волна на пути распространения по акустической системе наружного, среднего и внутреннего уха. Акустический импедансометр позволяет зарегистрировать давление в среднем ухе, состояние функции слуховой трубы, степень подвижности барабанной перепонки, целостность и степень подвижности цепи слуховых косточек, порог акустического рефлекса и некоторые виды неорганического поражения слуха. Принцип работы прибора основан на факте того, что уровень объема звукового давления является функцией объема замкнутой полости. Наружный слуховой проход герметически закрывается обтуратором импеданса, где изменения уровня объема звукового давления связаны с изменением объема замкнутой полости. В замкнутую полость подается звук частотой 220 ГЦ – низкочастотный «зондирующий» тон, а микрофон регистрирует уровень объема звукового давления, отраженного барабанной перепонкой и стенками слухового прохода. -200 -100 0 100 Тимпанограммы типа С имеют три разновидности: • Отрицательное давление в полостях среднего уха от – 50 до – 100 мм водного столба. • Давление от –100 до – 200 мм водного столба. • Давление выше – 200 мм водного столба, что отражает резкое снижение подвижности барабанной перепонки. В некоторых конструкциях акустических импедансометров предусмотрено измерение акустической проводимости при более высоких частотах «зондирующего» тона и тогда могут регистрироваться кривые типа Д – говорящие о рубцовых изменениях барабанной перепонки. -200 -100 0 100 200 3. Порог акустического рефлекса стапедиальной мышцы отражает объективно измеренную громкость для сокращения мышц среднего уха, это позволяет диагностировать и дифференцировать кондуктивные формы тугоухости в более раннем возрасте. Больные хроническим катаральным отитом после проведенного лечения нуждаются в длительном, тщательном и правильном диспансерном наблюдении оториноляринголога и сурдолога, так как заболевание склонно к рецидивированию. Только применяя передовые методы обследования, новые лекарственные препараты, относясь к пациенту чутко и внимательно можно добиваться длительных, а порой и стойких ремиссий, предупреждать нарушение слуховой функции у детей. Список литературы: • Козлов. М. Я. Детская сурдоаудиология. М. Медицина 1989. • Першинова Л. Я. Флюктуирующая тугоухость у детей. Актуальные вопросы клинической отиатрии. 1985. • Цурикова Г. П. Применение амоксиклава у детей. ; - Меркулова Е. П. Реабилитация слуха у детей после аденотомии. Сборник: Нарушение слуховой и вестибулярной функции. Санкт-Петербург. 1993. - Шеврыгин Б. В. Детская амбулаторная оториноларингология.
наверное, трудно найти малыша, который бы до 5 лет не столкнулся хотя бы раз с диагнозом "отит". Как правило, всё это - средний отит, который успешно лечится местно и очень редко требует приема антибиотиков внутрь.
Поэтому по умолчанию я веду речь о среднем отите, воспалении слухового прохода, воспаление внутреннего уха называется лабиринтит и тут уже не до шуток.
Обычно средний отит при различных инфекционных заболеваниях не ведет к потере слуха. Исключение составляют случаи гнойного среднего отита, когда происходит разрушение функциональных структур среднего уха.
Существуют пять стадий острого воспаления среднего уха:
1) острый евстахиит (МАМЫ!!! промывайте и закапывайте детям нос, не допускайте густых соплей!!!) - заложенность, шум в ухе.
2) катаральное воспаление среднего уха - резкая боль, субфебрильная температура, шум и заложенность нарастают. Короче говоря, если ребенок "на ровном месте" после соплей вдруг затемпературил и кричит (особенно при надавливании на козелок) - зовите врача с отоскопом и сдавайте анализ крови. Честно говоря на этой стадии если вы начинаете капать отипакс, вероятность следующей стадии стремится к нулю. Да, отипакс можно капать при подозрении на отит, профилактически. Хуже не будет.
При терапии должны учитываются индивидуальные особенности больного, степень выраженности воспалительной реакции, стадии процесса, сопутствующей патологии и степени сенсибилизации организма. Грубо говоря ,если в ОАК уже имеется сдвиг в бактериальную сторону, лучше долго не думать и пить азитромицин. Местно - отипакс, иногда - отофа, ципрофарм.
В целом прогноз при отитах благоприятный, но иногда частые отиты, особенно гнойные, а уж тем более лабиринтиты ведут к частичной или даже полной потере слуха.
Желаю вам реже встречаться с ЛОР-врачом, даже если он у вас замечательный!)
Хронический средний отит может быть активным (с ушной течью) и неактивным (без ушной течи).
Среди активных форм выделяют следующие:
Хронический простой средний отит характеризуется поражением барабанной перепонки в ее так называемом напряженная часть и слизисто-гнойное отделяемое. Рецидивирующие инфекции верхних дыхательных путей и синусит являются факторами риска. Течение воспалительного процесса достаточно легкое, риск внутривисочных или внутричерепных осложнений невелик. Хронический простой средний отит встречается с одинаковой частотой у взрослых и детей.
Хронический грануляционный средний отит характеризуется слизисто-гнойным отделяемым из уха, дефектом барабанной перепонки и деструкцией кости. Кровоточащая грануляционная ткань, ярко-красная ткань, разрастающаяся из-за воспаления. Причины этого вида воспаления не совсем ясны, но считается, что оно является следствием острых и хронических заболеваний уха. Для диагностики хронического гранулематозного среднего отита необходимо исключить наличие холестеатомы.
Хронический средний отит является особо опасной формой хронического отита, так как возникающая в результате холестеатома вызывает деструкцию кости с высоким риском внутривисочных и внутричерепных осложнений. Холестеатома представляет собой опухолевидную структуру с бело-серым оттенком. Он состоит из масс отслаивающегося многослойного плоского ороговевающего эпителия, бактерий, высохшего секрета и кристаллов холестерина. Холестеатома отсутствует в среднем ухе, но может проникнуть в него через дефект барабанной перепонки.Холестеатомы делятся на врожденные (встречаются редко) и приобретенные. Приобретенная холестеатома возникает в результате воспаления уха и евстахиевой трубы. Хронический средний отит может возникнуть в любом возрасте.
Хронический туберкулезный средний отит сегодня встречается редко. Диагноз ставят на основании наличия микобактерий в отделяемом из уха (прямой препарат, посев) или на основании гистопатологического исследования.
К неактивным формам хронического отита относятся:
Перфорация барабанной перепонки может возникнуть в результате повторных эпизодов острого отита. Некоторые полости в барабанной перепонке заживают спонтанно. Однако, если перфорация сохраняется дольше 6 месяцев, требуется хирургическое вмешательство.
Ателектазия характеризуется втягиванием барабанной перепонки в барабанную полость, что приводит к ее слипанию вокруг цепочки слуховых косточек.Если втягивается только часть барабанной перепонки, это называется ретракционным карманом.
Ретракционный карман представляет собой полную или частичную деформацию барабанной перепонки, аналогичную грыже. Обычно возникает как осложнение экссудативного среднего отита и является переходной стадией в развитии холестеатомы. Ретракционный карман может быть настолько глубоким, что из него не удаляются эпидермальные отложения, что может привести к образованию холестеатомы. Основной причиной развития ретракционного кармана является нарушение проходимости дыхательных путей в среднем ухе.Встречается в основном у пациентов с нарушением функции евстахиевой трубы.
Тимпаносклероз - при этом заболевании в ухе образуются отложения коллагеново-кальциевой структуры. Нередко отмечается снижение подвижности барабанной перепонки и иммобилизация косточек.
Отит также известен как фибробластит. Создается как завершающая стадия различных видов воспаления, в т.ч. острый и экссудативный. Непрерывность барабанной перепонки сохранена, но она утолщена и втянута.Позади барабанной перепонки формируются спайки, обездвиживающие цепочку косточек.
Основными симптомами хронического среднего отита являются снижение слуха, выделения из уха, головокружение при попадании воды в ухо (в случае дефекта барабанной перепонки).
Хронический простой средний отит характеризуется невысыхающими слизисто-гнойными выделениями из уха и снижением слуха.
Хронический грануляционный средний отит проявляется обильными слизисто-гнойными выделениями из уха, снижением слуха, рецидивирующими ушными полипами, невозможностью высушить ухо, несмотря на правильное консервативное лечение. В запущенной стадии заболевания происходит разрушение кости.
Люди с хронической холестеатомой . имеют: постоянные или периодические выделения из уха, кондуктивную или смешанную тугоухость.Часто симптомы не очень тяжелые, а это означает, что пациенты не обращаются к врачу, пока не возникнут осложнения. При приобретенной первичной холестеатоме неприятно пахнущие выделения из уха скудные, снижение слуха незначительное, но нередко нарушается проходимость евстахиевой трубы. Приобретенная вторичная холестеатома характеризуется обильными, часто постоянными, зловонными выделениями и быстро развивающимся нарушением слуха. Различия в симптоматике при отдельных видах холестеатомы обусловлены разным направлением роста опухоли.
Хронический туберкулезный средний отит характеризуется малоинтенсивными периодическими слизисто-гнойными выделениями, поражением внутреннего уха, частыми параличами лицевого нерва.
Основными жалобами при тимпаносклерозе являются снижение слуха, чаще двустороннее, и шум в ушах.
В средний отит преимущественно кондуктивная или смешанная тугоухость.
При появлении симптомов хронического среднего отита следует обратиться к терапевту, который направит пациента к отоларингологу.
Диагноз хронического среднего отита можно поставить на основании опроса и отоскопического исследования. Однако часто окончательный диагноз ставится во время хирургического лечения. Могут быть полезны визуализирующие исследования (особенно компьютерная томография). На их основании можно определить степень поражения окружающих костей, например при холестеатоме.
Лечение хронического простого среднего отита консервативное.Основная цель – остановить утечки, т.н. высыхание уха. Этого можно добиться обработкой очагов инфекции, защитой уха от воды, открытием носа. Антибиотики при хроническом среднем отите назначают местно. Перед их применением необходимо провести посев отделяемого из уха и антибиотикограмму. Местные лекарства можно использовать после тщательной очистки уха от выделений. После стихания воспалительного процесса может быть проведена операция по улучшению слуха путем закрытия дефекта барабанной перепонки и реконструкции цепи косточек.
Хронический грануляционный средний отит требует хирургического лечения в связи с невозможностью высушить ухо консервативно. Во время процедуры берется материал для гистологического исследования.
Хронический средний отит требует хирургического лечения, основной целью которого является удаление холестеатомы и воспаленных тканей. При возможности реконструкции барабанной перепонки и цепи слуховых косточек проводят тимпанопластику.
Хронический туберкулезный средний отит лечится противотуберкулезными препаратами. У больных с парезом или параличом лицевого нерва проводят оперативное лечение с целью очистки от грануляционной ткани лицевого нерва и его декомпрессии.
Перфорация барабанной перепонки , которая не заживает самопроизвольно, требует хирургического лечения.
Лечение ретракционных карманов зависит от степени их тяжести.Терапия должна включать удаление эпидермальных отложений из карманов, лечение сопутствующего воспаления носа, горла или придаточных пазух. Показанием к хирургическому лечению является сопутствующая потеря слуха. Раннее оперативное лечение часто проводится для предотвращения развития холестеатомы.
Лечение тимпаносклероза и среднего отита оперативное. Однако прогноз для сохранения функции уха при этих заболеваниях неблагоприятный.
Прогноз хронического среднего отита зависит от типа отита.
Прогноз при воспалительном заболевании хороший, риск осложнений низкий.
Хронический средний отит опасен тем, что холестеатома может вызывать разрушение костей и приводить к многочисленным осложнениям. Даже после успешного хирургического лечения больных холестеатомой риск рецидива составляет 20–30%.
Пациенты с ретракционным карманом могут спонтанно рассосаться, остаться неизменными в течение длительного времени или развиться холестеатома внутри кармана.Сосуществование экссудативного среднего отита способствует неблагоприятному прогнозу.
В случае тимпаносклероза с обширными поражениями вероятность удовлетворительного улучшения и восстановления слуха после лечения невелика. Это связано с необходимостью подбора слухового аппарата для пациента.
Точный курс выздоровления зависит от типа хронического воспаления и назначенного лечения.Например, у пациента с ретракционным карманом необходимы регулярные ЛОР-осмотры из-за риска развития холестеатомы и развития постоянных осложнений. Пациенты после оперативного лечения по поводу холестеатомы также должны оставаться под наблюдением отоларинголога около 5 лет. Однако этот период может варьироваться от пациента к пациенту.
Хронические воспалительные заболевания среднего уха обычно возникают в результате острого воспаления в анамнезе.Поэтому самое главное в их профилактике – это правильная диагностика и лечение острых воспалительных заболеваний уха.
.Как отмечают отоларингологи Лечение при катаральном среднем отите должно быть направлено на скорейшее обеспечение проходимости слуховой трубы и секреции среднего уха очистка плевры - вентиляция легких барабанную полость во избежание осложнений.
В основном препараты, используемые для лечения ушной инфекции, такие же, как и при любом среднем отите. Их названия и способы применения подробно описаны в статье — Что делать при отите?
Одним из важнейших компонентов лечения является антибактериальная терапия.В частности, необходимо назначать антибиотики детям до двух лет. Какие антибиотики назначают при отите? Амоксиклав (Аугментин), Ципрофлоксацин, Цефиксим, Рокситромицин и др. Подробнее об их дозировке, противопоказаниях и побочных эффектах см. Антибиотики при отите
При отсутствии дополнительных неблагоприятных факторов - гипертермии в течение трех дней от начала лечения и/или выраженной интоксикации - при нелеченом катаральном среднем отите без антибиотиков: Больному назначают местные анестетики (обычно в виде ушных капель, анестезирующих ингредиентов).Например, содержащие феназон и лидокаин капли Отипакс при катаральном отите, закапываемом в ухо (в том числе у грудных детей) - по 3-4 капли не более трех раз в сутки. Противопоказанием является повреждение барабанной перепонки.
Универсальные антибактериальные и противовирусные капли - Сульфацил натрия (сульфацетамид). А вот препараты Отоф и Полидекс содержат антибиотики: рифамицин и неомицин соответственно. Отофии при внутривенном отите могут применяться также при остром и хроническом наружном и среднем отите, в том числе при перфорации барабанной перепонки.Закапывают в течение недели: взрослые - по пять капель три раза в день: дети - по две капли три раза в день.
Также для уменьшения отека и восстановления проходимости слухового прохода может быть эффективным сужение сосудов носа (Галазолин, Називин, Отривин и др.) при среднем отите. Но эти препараты нельзя применять более пяти дней подряд.
Какие еще капли при отите назначают врачи, подробнее в статье - Капли при отите
Дополнительно делают полуспиртовые компрессы и прогревают ухо синей лампой.Однако согревающие процедуры можно проводить только при нормальной температуре тела.
Принимая витамины А, С и Е при любых воспалительных заболеваниях, мы снижаем окислительный стресс организма на клеточном уровне и воспаление проходит быстрее.
Физиотерапевтическое лечение отита проводят с помощью УВЧ, электрофореза, тубулярного кварцевания, дарсонвализации и др. Подробнее см. Физиотерапия при отите
При ухудшении общего состояния и придаточных пазух барабанной перепонки требуется процедура - в виде ее парацентеза (пункции) возможно значительное увеличение просвета среднего уха с экссудацией (удаление скопившейся жидкости, часто гнойной) , тем самым ликвидируя очаг воспаления и защищая пациента от осложнений.
Для лечения среднего отита гомеопатия предлагает прививку пораженного девятого уха (Verbascum phlomoides) в пораженное девятое ухо.
Применяется также народная обработка этим растением, цветки которого следует заготовить путем отжима масла путем настаивания свежих соцветий на рафинированном растительном масле (подсолнечном или оливковом) - в течение месяца.
Кроме того, снимают боль и воспаление в ушах такие масла, как миндальное, ореховое и чайное (рекомендуется закапывать по две капли два раза в день).
.Экссудативный средний отит, и в особенности хроническая форма этого заболевания, представляет собой не только медицинскую, но и социально-экономическую проблему. В связи с присутствующей при заболевании тугоухостью необходимо ее раннее выявление и проведение профилактических мероприятий.
Вы читаете эту статью по платной подписке. Ваша подписка активна
Эпидемиологические исследования подтвердили, что каждый пятый ребенок школьного возраста имеет проблемы со слухом, а 70 процентову этих детей имеются изменения среднего уха в виде экссудативного воспаления, возникшие в результате перенесенных ранее инфекций верхних дыхательных путей. У половины детей этой группы наблюдались экссудативные поражения или более выраженные обструктивные поражения, явившиеся причиной прогрессирующей тугоухости. Раннее распознавание этих изменений и удаление экссудата и/или спаек позволяет остановить патологический процесс в среднем ухе, а также восстанавливает слух до нормальных значений и снижает затраты, связанные с лечением этого заболевания.
Влажный средний отит — воспалительное заболевание слизистой оболочки евстахиевой трубы, барабанной полости и воздухоносных ячеек сосцевидного отростка. Характерно скопление экссудативной жидкости в воздушных пространствах, в том числе в барабанной полости среднего уха, при сохранении всей барабанной перепонки, а также задержка жидкости в пространствах среднего уха, что приводит к персистенции длительных -срочная кондуктивная тугоухость.Обычно заболевание не связано с симптомами острой инфекции среднего уха, такими как лихорадка, боль в ухе и покраснение барабанной перепонки, а течение коварно и слабосимптомно.
Осмотр среднего уха под микроскопом или отоскопом показывает множество различных изображений барабанной перепонки в зависимости от стадии заболевания. На начальном этапе это может быть:
Кроме того, может быть видно следующее:
Экссудат, остающийся в пространствах среднего уха, может быть серозным, затем чаще всего жидким, водянистым, а может быть слизистым, а затем густым, тягучим и даже гнойным.
В связи с персистенцией экссудата в воздушных полостях среднего уха в клиническом подразделении различают:
Средний отит при длительном течении более 3 мес вызывает ухудшение слуха, нарастающее очень медленно, часто незаметно для больного и его окружения, в наиболее важный для ребенка период развития речи и речи.Клинические признаки крайне незаметны и редки, и их легко не заметить. Наиболее частыми являются чувство заложенности уха, кратковременное ощущение скрипа или покалывания, плескания и чувство жужжания. Боли в ушах никогда не бывает. У детей младшего возраста заболевание чаще выявляют при контрольных ЛОР-осмотрах или когда родители или воспитатели обращают внимание на снижение остроты слуха у ребенка.
Средний отит с выпотом может протекать по-разному и проявляться после рецидивирующего острого среднего отита, но также может разрешаться спонтанно.В связи с разнообразием клинического течения заболевания необходима не менее 3 мес наблюдения до принятия решения о необходимости оперативного лечения. Длительно сохраняющиеся патологические изменения в воздушных полостях среднего уха могут привести к развитию хронического среднего отита.
При хроническом экссудативном среднем отите часто встречаются аномалии строения барабанной перепонки, такие как:
В барабанной полости среднего уха находятся:
Хронический экссудативный средний отит может вызывать патологические состояния внутреннего уха в виде сенсоневральной тугоухости, т.е. нейросенсорной тугоухости и нарушения связи с окружающей средой.
Существует множество факторов, способствующих образованию и развитию отека. Самые важные из них:
Возникновению хронической молочницы также могут способствовать:
Аномалии развития среднего уровня лицевого скелета (включая расщелину неба), нижней челюсти, сосцевидного отростка (с нарушением аэрации), искривление носовой перегородки, опухоли и полипы в носовых полостях, гастроэзофагеальный рефлюкс являются элементами, которые могут способствовать к развитию и сохранению экссудата среднего уха.
Дополнительные факторы риска развития лихорадки:
Обстоятельства, благоприятствующие подъему, также:
Особое внимание уделяется детям с расщелиной неба, синдромами Дауна и Картагенера, так как эти нозологические формы могут быть факторами развития хронической стенокардии.
Причиной хронической экзантемы является прежде всего длительное нарушение вентиляционной функции евстахиевой трубы, приводящее к более низкому давлению в воздушных полостях среднего уха по сравнению с атмосферным давлением, и к скоплению экссудата из сосудов в слизистой оболочке барабанной полости.Возникающее отрицательное давление в среднем ухе постепенно приводит к метаплазии эпителия, выстилающего барабанную полость, и, следовательно, к выделению бокаловидными клетками большого количества густого, слизистого секрета.
Длительное нахождение экссудата в среднем ухе, его сгущение, нередко до консистенции липкого отделяемого, способствует образованию спаек, отложению отложений на барабанной перепонке и слуховых косточках и, как следствие, образованию ретракционных карманов.Стойкие патологические изменения в структурах среднего уха приводят к постепенному ухудшению слуха.
Образованию экссудата способствуют также воспалительные факторы, такие как вирусы, которые повреждают слизистую оболочку, подготавливая почву для вторичной бактериальной инфекции. Наиболее частыми возбудителями экссудативного среднего отита являются Streptococcus pneumoniae, Haemophilis influenzae, Moraxella catarrhalis и Streptococcus pyogenes .
Инфекционные агенты, вызывающие изменения в слизистой оболочке среднего уха, нарушают транспорт электролитов, влияя на кислородный обмен. Затем образуются продукты распада, то есть свободные радикалы и токсичные продукты кислородного обмена, видимые в виде пузырьков газа за барабанной перепонкой. В слизистой оболочке среднего уха обнаруживают разную степень гистопатологических изменений в зависимости от давности заболевания в начальной, секреторной или дегенеративной стадиях.Диагноз хронического экссудативного среднего отита связывают с наличием патологических изменений слизистой оболочки среднего уха, чаще всего в виде отека и гиперемии.
Показано, что нарушение цилиарного транспорта и дефицит иммуноглобулина А в отделяемом из носа, сопровождающееся исчезновением назального суточного ритма, обусловливают длительную персистенцию инфекции, которая может привести к патологическим изменениям в средней ухо.Микроскопическое или отоскопическое исследование с применением пневматической отоскопии позволяет оценить подвижность барабанной перепонки, что делает их чувствительными и точными методами распознавания наличия выпота в среднем ухе (точность составляет 7-79%).
Исследование подвижности барабанной перепонки показывает ее снижение или отсутствие подвижности с сопутствующими ретракцией, помутнением или выпячиванием. Важным тестом, подтверждающим диагноз гепатита, является наличие кохлеарного резерва при тональной аудиометрии (рис.1) и патологическая подвижность барабанной перепонки и отсутствие стремени при импедансной аудиометрии (рис. 2).
В случае сомнений проведите тимпанометрический тест, позволяющий косвенно количественно оценить податливость барабанной перепонки и давление воздуха в барабанной полости. Правильная тимпанограмма (тип кривой А) с высокой вероятностью позволяет исключить наклон (высокое значение отрицательного прогноза).Положительное прогностическое значение аномального результата тимпанометрии (плоская кривая типа В) колеблется в пределах 49-99%, что означает, что только у половины пациентов с таким результатом теста диагностируется гиперчувствительность.
Оценка и внешний вид барабанной перепонки стала возможной благодаря пневматической отоскопии и тимпанометрии , дополняющим друг друга методам, повышающим точность распознавания инсульта.
Хронический ринит характеризуется различными графическими образами, полученными при тимпанометрическом исследовании.Это может быть:
Нарушение функции евстахиевой трубы играет ключевую роль в этиологии экссудативного среднего отита, поэтому необходимо приложить усилия для повышения ее эффективности.Для этого используются испытания, приводящие к его пассивному открытию. В медицинской практике применяется:
На основании этих испытаний трубная вентиляция может быть классифицирована как:
Функциональная обструкция, вероятно, связана с аномальной функцией клапана, позволяющей воздуху поступать в глотку из среднего уха, или со сниженным количеством эластина в трубчатом хряще.
Оценка проходимости хоботка и возможность его разблокировки играют важную роль в лечении экссудативного среднего отита. Вероятность рецидива выпота в барабанную полость после ее эвакуации также значительно больше при высоком давлении открытия хоботка и когда наблюдается подтекание отделяемого из среднего уха через евстахиеву трубу.
Попытки продемонстрировать корреляцию между частой заболеваемостью дыхательных путей, особенно носа, и возникновением экссудативного среднего отита основаны на риноманометрии, цилиарном клиренсе и секреции иммуноглобулинов.В исследованиях с использованием фотоэлектрической техники для отслеживания подвижности ресничек была обнаружена связь между аномальной транспортной функцией слизистой оболочки носа и среднего уха. Средняя частота интраназальных и внутриушных движений ресничек, составляющая примерно 11 Гц, не изменилась в течение продолжительности экссудативного среднего отита по сравнению с отсутствием экссудата из барабанной полости. С другой стороны, при среднем отите увеличивалась экспрессия гена муцина 2, что существенно влияло на эластические свойства секрета.Эти исследования подтверждают эффективность применения муколитических средств при лечении экссудативного отита.
Тональную аудиометрию трудно проводить у детей младшего возраста (до 4 лет). Если этот тест не может быть выполнен, врач должен оценить слух речи или использовать другие методы проверки слуха (например, игрушечную аудиометрию). Такая оценка должна учитывать развитие ребенка, особенно овладение умением общаться с людьми.Диагноз wzuś можно поставить на основании симптомов, характерной и разнообразной отоскопической картины и результатов аудиометрических тестов: тональных и импедансных.
Подозрение на прогрессирующую кондуктивную тугоухость всегда должно быть следующим:
Выбор метода лечения ЭД зависит от:
На принятие того или иного метода терапии также влияют: возраст ребенка - у детей до 3 лет в более чем 50 процентах случаях наблюдается спонтанное восстановление экссудата, а также общие факторы (трудности в обучении, логопедические проблемы, социальное поведение). Окончательный выбор метода лечения хронической диспепсии должен зависеть прежде всего от результатов отоскопии, тональной и импедансной аудиометрии.
Консервативное лечение абсорбции рекомендуется при небольших отоскопических поражениях, коротком течении заболевания (не более 3 мес) и кохлеарном резерве менее 25 дБ.
Консервативное лечение охватывает широкий спектр мероприятий. В зависимости от возраста ребенка процедуры, направленные на очистку евстахиевой трубы и улучшение вентиляции среднего уха, заключаются в продувании евстахиевых труб по методу Политцера резиновой грушей, а в более старшем возрасте - в выполнении пробы Вальсальвы и Тойнби или автонадувание с помощью Otovent.
Среди физиотерапевтических процедур наиболее часто используются:
Медикаментозное лечение включает введение:
В период развития иммуномодулирующее лечение используется для повышения незрелого иммунитета ребенка.
Во время консервативной терапии следует тщательно контролировать внешний вид барабанной перепонки, количество остаточного экссудата с помощью отоскопа, оценивать склонность к образованию ретракционных карманов или атрофических изменений в среднем ухе. Проверку слуха следует проводить каждые 4 недели с помощью импедансного аудиометра.
Если консервативная терапия неэффективна, разрез барабанной перепонки оказывается полезным при наличии воспалительной жидкости в барабанных полостях.
Решение о хирургическом лечении принимается через 3 мес безуспешного консервативного лечения при двустороннем хроническом гепатите и через 4 мес при стойком одностороннем экссудативном поражении.
Показаниями к оперативному лечению и проведению вентиляционного дренирования среднего уха являются:
Основная задача вентиляционного трапа :
Вентиляционное дренирование производят путем рассечения барабанной перепонки и вживления вентиляционных дренажей или бескровно - путем создания небольшого отверстия в барабанной перепонке с применением лазера.
В зависимости от состояния среднего уха и степени выраженности экссудативных изменений применяют вентиляционные трубки различных размеров, из разных материалов и с разной шириной внутреннего и наружного фланцев. Барабанные трубки предотвращают дальнейшее накопление экссудата в барабанной полости, если он является обструктивным или не вышел спонтанно. Дренажи держатся 3-6 месяцев, хотя по данным некоторых центров - до самопроизвольного пролапса.Длительное дренирование более 12 месяцев может вызвать тимпаносклероз, необратимую перфорацию барабанной перепонки и даже холестеатому среднего уха.
Послеоперационное ведение включает регулярные ларингологические осмотры с оценкой проходимости вентиляционных трубок и состояния вялой барабанной перепонки, проверку слуха каждые 3 месяца.
Хирургическое лечение, направленное на улучшение проходимости евстахиевой трубы и эвакуацию экссудата на ранних стадиях восхождения, заключается в иссечении разросшегося аденоида, сдавливающего глоточные устья евстахиевых труб.В отдельных случаях применяют иссечение значительно разросшихся небных миндалин, а иногда пластику искривления носовой перегородки или удаление носовых полипов. Увеличенная глоточная миндалина, значительно ухудшающая проходимость носа и евстахиевых труб и составляющая очаг инфекции, должна быть иссечена до начала консервативного и хирургического лечения хронического возвышения.
Пациенты с рецидивирующими инфекциями верхних дыхательных путей и/или рецидивирующим средним отитом (особенно у детей) должны находиться под тщательным наблюдением и диагностироваться с помощью диагностических тестов для исключения нарушений слуха, вызванных остаточной жидкостью в пространствах среднего уха.Экссудативный средний отит следует заподозрить у каждого ребенка, перенесшего острый средний отит. Заболевание может протекать бессимптомно, и диагноз может быть поставлен случайным образом.
Клинические признаки экссудативного среднего отита включают:
Тимпанометрическое исследование, являющееся объективным методом оценки состояния среднего уха, позволяет легко, воспроизводимо и возможно выполнить в любом возрасте диагностику тугоухости (кривые В и С). Чувствительность теста оценивается примерно в 97%, а специфичность примерно в 90%.
Самое главное в консервативном лечении – улучшение и поддержание правильной проходимости евстахиевых труб (прочистные процедуры или аутоинфляция евстахиевых труб, лечение аллергического ринита).
При квалификации больных для оперативного лечения мы рассматриваем иссечение увеличенного аденоида и/или разрез барабанной перепонки с целью удаления экссудата, имеющегося на ранних стадиях заболевания.
Вентиляционное дренирование абсолютно показано при запущенных изменениях барабанной полости со значительной потерей слуха, длящейся более 3 мес, и у больных с сопутствующими черепно-лицевыми нарушениями развития.
.Отит - распространенное заболевание у детей. Обычно развивается при катаральных инфекциях носа и горла, хотя может протекать и в изолированной форме. Воспаление чаще всего поражает наружное и среднее ухо и редко поражает внутреннее ухо. Каковы причины отита у детей, в чем проявляется инфекция и как ее лечить?
Наружный отит обычно вызывается бактериями , например Pseudomonas aeruginosa или Staphylococcus aureus . Менее распространенными причинами инфекции являются грибковые инфекции, которым благоприятствует теплая и влажная среда наружного слухового прохода.
Риск развития наружного отита увеличивается:
Плавание также является важным фактором, способствующим возникновению инфекции наружного уха, что увеличивает риск заболевания в пять раз.
Средний отит может быть инфекцией как бактериальной, так и вирусной этиологии. Наиболее распространенными патогенами, вызывающими ОСО, являются бактерии, такие как Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis , и вирусы, напр.РСВ, вирусы гриппа или аденовирусы. Частая инфекция уха у ребенка возникает особенно в дошкольном возрасте. Существуют факторы риска, повышающие вероятность развития заболевания или его более тяжелого течения. К ним относятся, в частности;
Наиболее распространенным симптомом инфекции является боль ухо или его вокруг ушной раковины , которое может усилиться при прикосновении или движении вокруг ушной раковины. Также могут появиться:
Кроме того, могут возникнуть такие симптомы, как слабость, лихорадка, раздражительность или головные боли головные боли .У детей младшего возраста также могут наблюдаться беспокойный сон , снижение аппетита, рвота и диарея .
Диагноз отита основывается на симптомах, о которых сообщает ребенок или его родители, и результатах медицинского осмотра. Необходимо осмотреть ухо с помощью отоскопа , который позволяет оценить состояние барабанной перепонки, внешний вид слухового прохода и характер сочащегося из уха содержимого. Как правило, нет необходимости проводить лабораторные тесты , но они могут быть необходимы, если течение заболевания тяжелое, инфекция поражает младенца в возрасте до 12 недель или подозреваются системные или врожденные заболевания, которые могут быть отношение к развитию и течению болезни уха. В некоторых случаях также необходимо выполнить визуализирующие исследования, которые могут показать, например, мастоидит, абсцессы или холестеатому.
Лечение среднего отита зависит прежде всего от типа возбудителя, вызвавшего его.В случае подозрения на вирусную этиологию в основном применяют лечение симптоматическое , заключающееся в назначении обезболивающих, противовоспалительных и жаропонижающих препаратов. Если, несмотря на проводимое лечение, улучшения клинического состояния не наблюдается, ухудшение симптомов или симптомы свидетельствуют об инфекции бактериальной этиологии, может потребоваться применение антибиотика .
При тяжелом среднем отите, так наз. парацентез , представляющий собой процедуру, включающую рассечение барабанной перепонки для предотвращения спонтанной перфорации перепонки и образования в ней необратимого выпадения.
Невылеченный или неправильно вылеченный отит может вызвать множество осложнений. К ним относятся:
Эти осложнения требуют неотложного медицинского вмешательства и оперативного назначения соответствующего лечения, включающего антибактериальную терапию, а иногда и хирургического лечения.
Бактериальный отит можно эффективно предотвратить путем вакцинации детей против патогенов, вызывающих эту инфекцию, включая Streptococcus pneumoniae и Haemophilus influenzae .Чтобы предотвратить инфекцию наружного уха, в первую очередь правильно ухаживайте за гигиеной ушей и избегайте скопления воды в ушах и тщательно их высушите .
Отит – распространенное заболевание среди детей, которое может быть как легкой инфекцией, самопроизвольно разрешающейся через несколько дней, так и тяжелым заболеванием, приводящим к тяжелым и тяжелым осложнениям. Особую осторожность следует проявлять у новорожденных с необычными инфекциями, которые часто приводят к задержке постановки правильного диагноза и проведения эффективного лечения.Если у вашего ребенка появляются тревожные симптомы, которые могут заподозрить воспаление в ухе, обратитесь к врачу, который осмотрит ребенка, назначит необходимые анализы и назначит препараты, подходящие для инфекции.
.APHTAE - стоматит, молочница
АЛЛЕРГИЯ - аллергия, сенсибилизация
ALLERGY CUTENEA (CUTIS) - кожная аллергия
НАСАЛИ С АЛЛЕРГИЯ - аллергический ринит
АНЕМИЯ - анемия, анемия
ANEMIA APLASTICA – апластическая анемия.
ГЕМОЛИТИЧЕСКАЯ АНЕМИЯ - гемолитическая анемия
ANEMIA E DENUTRITIONE – дефицитная анемия, вызванная недоеданием.
СИДЕРОПЕНИЧЕСКАЯ АНЕМИЯ – железодефицитная анемия.
АНГИНА - ангина, тонзиллит и фарингит
ФОЛЛИКУЛЯРНАЯ АНГИНА – фолликулярная ангина.
ЛАКУНАРНАЯ АНГИНА - синусовая ангина
ANGINA CATARRHALIS – катаральная ангина
DIRRHEA ALLERGICA – аллергическая диарея.
DIARRHEA HAEMORRHAGICA – геморрагическая диарея.
DIABETES MELLITUS TYPUS I - ювенильный диабет I типа
COMA DIABETICUM – диабетическая кома
PRAEMATURITAS — недоношенность
ТОНЗИЛИТ-тонзиллит
ФАРИНГИТ – фарингит
СТОМАТИТ – воспаление слизистой оболочки полости рта
STOMATITIS ULCEROSA - язвенная бл.слизистая оболочка полости рта
ГАСТРИТ - гастрит
ДИСПЕПСИЯ - расстройство желудка
ДИСТРЕПСИЯ, ДИСТРОФ2А - хронические расстройства пищевого поведения
OXYURIS VERMICULAR1S - острицы
ASKARIS LUMBRICOIDES - человеческая аскарида
ПНЕВМОНИЯ - пневмония
PNEUMONIA LOBARIS — крупозная пневмония.
PNEUMONIA MULTIFOCALIS – многоочаговая пневмония.
БРОНХОПНЕВМОНИЯ - бронхопневмония
РИНИТ - острый ринит
ЭПИСТАКСИС - носовое кровотечение
SINUSITIS ACUTA ET CHRONICA - острый и хронический синусит
LARYNGITIS ACUTA – острый ларингит
STRIDOR LARYNGIS CONGENITUS – врожденные ларингеальные хрипы.
BRO NCHITIS - бронхит
ТРАХЕОБРОНХИТ – воспаление трахеи и бронхов
ЛАРИНГОТРАХЕОБРОХТИС - ларингит, трахеит и бронхит
BRONCHITIS SPASTICA – спастический бронхит.
ASTMA BRONCHIALE - бронхиальная астма, бронхиальная астма
PLEURITIS – плеврит
ДЫХАТЕЛЬНАЯ НЕДОСТАТОЧНОСТЬ - дыхательная недостаточность
Муковисцидоз – кистозный панкреатит
ОТИТ СРЕДНИЙ - средний отит
OTITIS MEDIA BILATERALIS – двусторонний средний отит.
OTITIS MEDIA DEXTRA - правосторонний средний отит
ОТИТ СРЕДНИЙ СИНИСТРА - левосторонний средний отит
OTITIS MEDIA CHRONICA – хронический средний отит.
DISPLASIO COXAE CONGENITA - врожденная дисплазия тазобедренного сустава
еще похожие страницы
.Пожалуйста, ознакомьтесь с информацией об обработке персональных данных на Сайте.
Нажимая на кнопку «Перейти на сайт» или закрывая это окно кнопкой «x», вы даете согласие на обработку ваших персональных данных, как описано ниже. Поэтому мы просим вас прочитать эту информацию и сделать осознанный выбор, прежде чем вы зайдете на Веб-сайт.
На что ты согласен?
На этом веб-сайте мы используем файлы cookie (так называемые «файлы cookie») для статистических целей, чтобы обеспечить безопасность на Веб-сайте, улучшение наших услуг, запоминание тех, которые вы выбираете настройки, чтобы упростить использование веб-сайта. Используя наш веб-сайт, без изменения настроек веб-браузера для автоматической обработки файлов cookies, вы даете согласие на их хранение в памяти вашего устройства для указанных целей ниже.В этом случае этот веб-сайт установит файлы cookie, как только он загрузится. Помните, что вы можете самостоятельно управлять файлами cookie и отозвать свое согласие на их использование в любое время. хранения на вашем устройстве. Дополнительная информация о файлах cookie и правилах обработки персональные данные и их объем можно найти в нашей Политике конфиденциальности.
Мы используем предоставленный инструмент Smartlook для сохранения путей взаимодействия с нашим Веб-сайтом. через Smartlook Lidicka 2030/20, 602 00 Брно, Чехия.Это средство, которое спасает активности пользователей на нашем веб-сайте и позволяет им воспроизводить свое поведение во время сеанса. благодаря записи. Собранные ими данные анализируются нашими программистами с целью повышения качества предоставляемых нами услуг, адаптируя Веб-сайт к потребностям Пользователей, в том числе проверка ошибок и решение технических проблем. Они собираются с помощью инструмента Smartlook. информация об активности Пользователей на нашем Веб-сайте, т. е. дата и время посещений, открытых подстраницы и количество кликов.
Вы не хотите, чтобы Smartlook записывала вас, помните, что вы можете отказаться от мониторинга, ранее выраженное в любое время отозвать на сайте https://www.smartlook.com/opt-out или https://medicalprogress.pl/polityka-prywatnosci. Вы можете дать согласие на мониторинг Smartlook вашей активности на веб-сайте, отказаться от его выражения и отозвать свое согласие, вы также можете в Настройки.
Что вы получаете?
Лучшее качество страницы. Мы показываем вам более качественный контент, и благодаря собранным данным мы можем постоянно его улучшать.
С нами ваши данные в безопасности. Вы можете отозвать свое согласие на обработку данных в любое время. Вы можете прочитать больше в Политике конфиденциальности.
Кто является контролером ваших персональных данных и каких данных касается их обработка?
Администратором ваших персональных данных в связи с использованием Сайта являемся мы, т.е.Медицинский Прогресс Роберта Вебера со штаб-квартирой во Вроцлаве по адресу: Аллея Кастанова 3а-5, 53-125 Вроцлав (Медикал Прогресс).
Для обработки могут использоваться, в частности, следующие данные: ваш IP-адрес, тип браузеры, тип операционной системы, дата и время использования Сайта, количество подключений, открытых Подстраницы веб-сайта, количество кликов, а также другая информация об использовании страниц. веб-сайты Сайта, полученные на основе файлов cookie и приложения Smartlook.Более информацию об объеме обрабатываемых данных можно найти в нашей Политике конфиденциальности.
Какова цель обработки ваших данных?
Мы будем обрабатывать ваши данные, полученные на нашем Веб-сайте, с помощью файлов cookie с целью: предоставление возможности использования Веб-сайта, улучшение качества предоставляемых нами услуг и их адаптация к потребностям Пользователей, сбор информации о том, как использовать Веб-сайт, персонализация пользовательского интерфейса, проверка ошибок и решение технических проблем, обеспечение безопасности, т.е.для обнаружения мошенничества при аутентификации в Веб-сайт, а также для статистических целей прямой маркетинг собственных продуктов или услуг и отстаивать наши требования и защищать наши права [узнать больше] (основа: наш законный интерес).
Мы будем обрабатывать данные, полученные на нашем Веб-сайте, с помощью приложения Smartlook с целью улучшение качества предоставляемых услуг, адаптация Сайта к потребностям Пользователей, проверка ошибок и решение технических проблем [узнать больше] (основание: ваше согласие).
Вы можете управлять своим согласием, включая его отзыв, на странице https://www.smartlook.com/opt-out. или https://medicalprogress.pl/polityka-prywatnosci. Подробности о предоставлении согласия и его отзыве, а также об отказе в согласии можно найти в Настройках.
Для некоторых наших сервисов основанием для обработки ваших персональных данных может быть согласие, о котором вы всегда будете проинформированы.
Подробную информацию о принципах обработки нами персональных данных физических лиц, использующих Сайт, можно найти в Политике конфиденциальности.
Каковы ваши права в отношении обработки персональных данных?
Вы имеете право доступа к своим данным и право требовать их исправления, удаления, передавать или ограничивать их обработку.
В той мере, в какой основанием для обработки ваших персональных данных является правовая предпосылка законные интересы администратора, вы имеете право возражать против обработка ваших персональных данных. В частности, вы имеете право возражать против обработка данных в целях прямого маркетинга.
В той мере, в какой основанием для обработки ваших персональных данных является согласие, вы имеете право отозвать согласие.Отзыв согласия не влияет на законность обработки, которая осуществлялась на основании согласия до его отзыва.
Вы также имеете право подать жалобу в надзорный орган, занимающийся вопросами безопасности. персональных данных, который является председателем Управления по защите персональных данных.
Дополнительная информация о правах, связанных с обработкой ваших персональных данных на Сайте можно найти в Политике конфиденциальности.
К кому можно обратиться для получения дополнительной информации об обработке персональных данных компанией «Медикал Прогресс»?
Если у вас есть вопросы, связанные с обработкой ваших персональных данных на Сайте, вы можете свяжитесь с нами по электронной почте по следующему адресу: [email protected].
.90 000 Стажировка и последипломное обучение OVPЕсли у вас проблемы с носовым дыханием, иногда болит голова и переносица, скорее всего, у вас двусторонний синусит. Речь идет о патологическом воспалительном процессе, поражающем одновременно 2 пазухи. Это заболевание может быть вызвано грибковыми, бактериальными и вирусными возбудителями. Они сосредотачиваются на слизистой оболочке околоносовых пазух и создают очаг инфекции.
Двусторонний синусит может длиться более 2 месяцев и вызывать у пациента сильный дискомфорт.Вначале гайморит представляет собой острую форму с ярко выраженными симптомами. Несвоевременное или неправильное лечение переводит его в хроническую форму с латентным течением болезни.
Часто двусторонний синусит выступает как осложнение односторонней формы заболевания. Среди факторов, вызывающих это:
Следует отметить, что острый двусторонний синусит встречается редко. Отличается четкой выраженностью симптомов, тяжестью и длительностью заболевания (заболевание может длиться два и более месяцев). Итак, какие признаки сопровождают такое заболевание?
В первую очередь обратите внимание на регулярные головные боли, усиливающиеся к вечеру или при наклонах. Интенсивные болевые ощущения локализуются в околоносовых пазухах, а также в лобной и височной частях.Начинается затрудненное дыхание через нос из-за того, что обе ноздри заблокированы.
Кроме того, больной жалуется на обильное выделение чистой слизи из носа, голос становится гнусавым. При пальпации (ощупывании) верхнечелюстные пазухи хорошо видны.
Независимо от формы двустороннего гайморита (острой или хронической) требуется квалифицированное лечение под руководством врачей. Поэтому мы рекомендуем вам как можно скорее обратиться за профессиональной помощью при первых же симптомах такого недуга.Это значительно снизит риск опасных осложнений. Прежде чем назначить терапию, врач ставит диагноз. Наиболее эффективные методы:
На основании полученных данных разрабатывается оптимальная стратегия, гарантирующая эффективное лечение. Наиболее часто используемая медикаментозная терапия:
Чтобы сделать лечение более эффективным, физиотерапевтические процедуры, такие как электрофорез и УВЧ, комбинируют. Хирургическое вмешательство, как правило, требуется достаточно редко, когда действие препарата не подействовало.
Противомикробные препараты используются, когда другие методы лечения оказались неэффективными, а симптомы сохраняются.Не забывайте: не рекомендуется самостоятельно решать, какие антибиотики использовать. Их назначает только врач. Неправильный выбор препаратов чреват ухудшением клинической картины и возникновением тяжелых осложнений.
Выбор в пользу той или иной группы антибиотиков будет сделан только после постановки диагноза больному и установления первопричины гайморита. Основной целью антибактериальной терапии является уничтожение очага инфекции. Для лечения двустороннего синусита обычно назначают следующие препараты:

При этом не стоит забывать о длительности действия антибиотиков на организм.Он не должен превышать четырнадцати дней с начала приема. В противном случае микрофлора кишечника будет серьезно поражена. А это вызовет диарею, дисбактериоз и другие неприятные последствия.
При неэффективности антибактериальной терапии врач назначает наиболее радикальный метод лечения - хирургический.
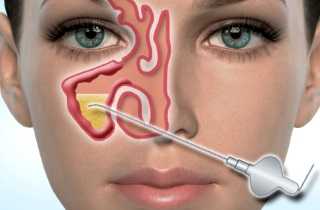
При опоздании больного с обращением за помощью или неэффективности медикаментозной терапии проводят пункцию лобных или верхнечелюстных пазух.Эта процедура требуется для снижения высокого кровяного давления, которое влияет на околоносовые пазухи. Пункция позволяет восстановить нормальную секрецию слизи, устранить скопление гноя.
 В некоторых случаях пункция может не оказать должного эффекта (остается воспалительный процесс). На помощь приходит промывание носовых ходов специальными антибактериальными растворами. Промывание, как и пункцию, необходимо делать в условиях стационара. Самолечение в этом случае противопоказано, так как только ухудшает течение болезни.Если не обращаться к врачу и долгое время игнорировать болезнь, она переходит в более серьезные заболевания:
В некоторых случаях пункция может не оказать должного эффекта (остается воспалительный процесс). На помощь приходит промывание носовых ходов специальными антибактериальными растворами. Промывание, как и пункцию, необходимо делать в условиях стационара. Самолечение в этом случае противопоказано, так как только ухудшает течение болезни.Если не обращаться к врачу и долгое время игнорировать болезнь, она переходит в более серьезные заболевания:
Обратите внимание на свое здоровье, прислушайтесь к впечатлениям. Если вы регулярно испытываете головные боли или резкое повышение температуры, обратитесь к врачу.Возможно, у вас острый синусит.
В самом начале заболевания, когда гайморит не работает, его можно вылечить препаратами из арсенала народной медицины. Наиболее эффективным будет:

Конечно, полностью застраховаться от двустороннего гайморита нельзя. Но вы можете значительно снизить риск возникновения этого недуга, соблюдая эти простые правила. Следите за своим здоровьем и иммунитетом.Начните практиковать закаливающий и контрастный душ. Это повысит сопротивляемость организма.
 Эффективная работа иммунной системы позволит организму самостоятельно бороться с вирусной инфекцией. Не забывайте употреблять витамины (особенно в осенне-зимний период, когда бушуют сезонные эпидемии гриппа и простуд).
Эффективная работа иммунной системы позволит организму самостоятельно бороться с вирусной инфекцией. Не забывайте употреблять витамины (особенно в осенне-зимний период, когда бушуют сезонные эпидемии гриппа и простуд).
Если вам не подходит полимеризация, старайтесь не переохлаждаться и избегать сквозняков. Всегда держите ноги в тепле и одевайтесь соответственно погоде и сезону.Сведите к минимуму контакты с простуженными людьми.
Синусит может появляться с некоторой регулярностью. То есть их причина кроется в анатомических особенностях (искривление носовой перегородки и др.). В этом случае единственным разумным решением является обращение к хирургу. Помните: вы несете ответственность за свое здоровье. Поэтому берегите его, и тогда никакой гайморит вам не будет страшен.
Синусит относится к заболеванию, поражающему верхнечелюстные пазухи.Они располагаются по обеим сторонам носовой полости в области скул. При попадании вирусной инфекции слизистая отекает, вследствие чего наблюдается сужение устья.
Все поражения преимущественно поражают верхнечелюстные пазухи, так как располагаются в непосредственной близости от полости носа. Поэтому в медицине принято различать односторонний или двусторонний синусит.
Синусит обычно определяется как вторичное заболевание, возникающее поверх других заболеваний.Чаще всего к его проявлению приводят гриппозная инфекция, невылеченный ринит, скарлатина или тонзиллит.
Двусторонний синусит характеризуется поражением двух пазух одновременно. Обычно они поражаются бактериальной инфекцией в виде стафилококков, стрептококков, микоплазм. Сначала у больного появляются катаральные явления, вызывающие отек пазух и ухудшение оттока слизи в полость носа. Возникновение такой среды становится благоприятной для роста и размножения бактерий.Если больной не обращает внимания на первые признаки, выделения становятся гнойными.
Также в медицине принято различать несколько факторов, приводящих к проявлению двустороннего гайморита. Сюда входят:
Двусторонний синусит также может возникнуть в результате сильного переохлаждения, опасной работы или ослабления иммунной системы.
Количество больных гайморитом увеличивается осенью и весной, когда наблюдается резкое снижение температурных показателей. В детском возрасте чаще всего развивается левосторонний синусит, тогда как у взрослых поражаются обе пазухи.
Двусторонний синусит не всегда проявляется сразу.Выступает осложнением правостороннего или левостороннего гайморита. Для данного вида заболевания характерны:
При этом очень часто появляется болезненное ощущение при наличии в ухе слизи с гнойным содержимым.
Левосторонний катаральный синусит протекает слабо и характеризуется прозрачными выделениями из носа. При этом температурные показатели редко поднимаются выше 37,5 градусов. Эта форма может сохраняться в течение двух-трех дней. Если больной не приступает к лечебному процессу, он переходит в гнойную форму.
Стоит отметить, что симптомы могут немного отличаться, так как все зависит от того, какое течение наблюдается. При остром гайморите появляются симптомы интоксикации организма.
Если левосторонний синусит находится на ранней стадии, то заболевание можно вылечить медикаментозной терапией и физиотерапией. В тяжелых случаях левосторонний синусит лечат хирургическим путем.
Двусторонний синусит обычно подразделяют на два типа: острый и хронический.
Острый двусторонний синусит проявляется частичной или полной закупоркой свищей, соединяющих пазухи с полостью носа.
Сильный отек лица и заложенность носа. Все это благодаря активной деятельности бактерий. Острый период характеризуется ярко выраженными симптомами, но его легко спутать с первыми признаками гриппозной инфекции или простуды.
Хронический двусторонний синусит также характеризуется поражением обеих пазух. Но чаще всего это происходит из-за невылеченного заболевания.
Симптомы двустороннего синусита аналогичны поражению одной пазухи.Но дела обстоят намного сложнее. К основным признакам принято относить:
Кроме того, у больного наблюдается повышенная температура от 37 до 39 градусов, светобоязнь, снижение работоспособности и потеря аппетита. Детский гайморит может характеризоваться вялостью, капризами, плохим сном и постоянным плачем.
Двусторонний синусит является более серьезным заболеванием и может привести к неблагоприятным последствиям. К основным осложнениям относят развитие менингита, поражение слухового прохода, проявление ангины, трахеобронхита, пневмонии.Синусит также может поражать сердце и почки и вызывать серьезные патологии.
При обращении к специалисту врач спросит об имеющихся у пациента заболеваниях. Затем производят осмотр полости носа и пальпацию области пазух. Устанавливается предварительный диагноз. Для подтверждения этого больному назначают:
Также производится пункция верхнечелюстных пазух. Этот метод является не только диагностическим, но и лечебным. Это позволяет удалить пробку в пазухе, промыть ее и улучшить отток секрета.
Лечение двустороннего синусита включает:
В качестве дополнительного лечения проводят физиотерапевтические процедуры, которые предусматривают применение лазеротерапии, соллюкса, парафиновых аппликаций. Их назначают только тогда, когда острый период болезни несколько уменьшился и температурные показатели пришли в норму.
Некоторые специалисты предлагают лечить гайморит народными средствами. Для внутреннего применения можно пить отвары ромашки, шалфея или календулы.В носовую полость можно закапать капли алоэ или каланхоэ. Но если у пациента есть предрасположенность к аллергическим реакциям, эти методы следует исключить. В качестве дополнительного лечения можно проводить ингаляции с помощью небулайзера. Вдыхание паров запрещено при высокой температуре и при гнойном процессе.
Синусит — воспаление придаточных пазух носа. До сих пор многие люди столкнулись с этим заболеванием. В зависимости от локализации воспалительного процесса различают односторонний и двусторонний синусит.Эта статья посвящена двустороннему синуситу.
Двусторонний синусит — форма синусита, при которой воспаление развивается одновременно в нескольких пазухах с обеих сторон носа. В зависимости от длительности их делят:
Односторонний синусит встречается чаще, чем двусторонний. Что касается детей и взрослых, то у первых случаев воспаления больше.По зоне воспаления гайморит делят на:
Наиболее распространенной формой синусита является острый гайморит. Хронический развивается значительно реже.
Воспаление околоносовых пазух с обеих сторон носа одновременно называют двусторонним синуситом.
Клиническая картина заболеваний у детей и взрослых практически одинакова. На развитие двустороннего синусита могут указывать следующие симптомы:
Хронический двусторонний синусит характеризуется следующими признаками:
В связи с повышенной отечностью слизистой носа ухудшается естественное выведение гнойных масс из воспаленных пазух.Заблокированный дренаж может привести к застою и накоплению слизи, что может привести к вторичной инфекции.
Любая форма двустороннего синусита требует квалифицированного лечения. Поэтому при подозрении на острый двусторонний синусит немедленно обратитесь к отоларингологу. Своевременное обращение к специалисту поможет избежать перехода патологии в хроническую форму.
Перед назначением правильного комбинированного лечения врач проводит диагностику заболевания.В качестве методов диагностики проводят объективное обследование с последующими вспомогательными методами исследования:
После диагностики проводится комплексное лечение. Медикаментозная терапия при двустороннем гайморите включает:
Выбор того или иного препарата, входящего в группу комплексного лечения, производится только после личной консультации врача-отоларинголога.Самостоятельный прием препаратов чреват осложнениями.
Диагноз воспаления в области околоносовых пазух достаточно частый. Инфекционное заболевание может быть локализовано только с одной стороны, но при некоторых факторах поражаются сразу две части. В этом случае речь идет о воспалении острого двустороннего гайморита.
Воспалительно-инфекционное поражение околоносовых пазух возникает вследствие поражения носоглотки вирусами, различными бактериями или грибами.Кроме того, гайморит может возникнуть из-за различных аллергических реакций. Чтобы узнать вид воспаления и его локализацию, необходимо обратиться к врачу, а распознать симптомы заболевания и его причины поможет данная статья.
Если в последнее время вы испытываете какие-либо проблемы в носоглотке, чувство заложенности и боли в голове и переносице, а также дискомфорт с обеих сторон носовой полости, вам следует как можно скорее обратиться к врачу. Скорее всего, у вас будет диагностирован двусторонний синусит.
Это воспаление в последнее время встречается чаще. В процессе развития болезни больные ощущают множество неприятных факторов.
Если при формировании гайморита страдают одновременно две полости носа, то говорят о двустороннем воспалении.
Это воспаление вызвано ослаблением иммунной системы.
В результате вирусы и бактерии, а также различные грибки практически беспрепятственно проникают в организм. Вирусная инфекция, расположенная на слизистой оболочке придаточных пазух носа, создает очаг заболевания.
Двусторонний синусит развивается довольно неожиданно, но если у больного до этого было какое-либо воспаление в носоглотке, вполне вероятно, что заболевание возникло как осложнение. При таком изменении носоглотки избавиться от болезни достаточно сложно, а курс лечения может занимать до двух месяцев.
В первой фазе воспаления у больных возникают острые симптомы заболевания. Именно на этой стадии необходимо начинать комплексное лечение. При несвоевременной терапии воспаление может вызвать серьезные осложнения, а также перейти в хроническую форму.
Перед назначением правильного курса лечения врач должен определить вид воспаления. Различают две формы заболевания:
В отличие от тяжести и интенсивности симптомов различают острое воспаление или хроническое заболевание.
 При назначении лечения врач должен установить причину воспаления. Отмечено несколько провоцирующих факторов, которые выступают: причиной двустороннего синусита:
При назначении лечения врач должен установить причину воспаления. Отмечено несколько провоцирующих факторов, которые выступают: причиной двустороннего синусита:
Другими важными причинами двустороннего синусита у детей и взрослых являются выраженное воспаление дыхательных путей, хронический бактериальный ринит или острое простудное воспаление, а также образование аденоидов.
Если вы уверены, что эти факторы отсутствуют, необходимо проверить состояние зубов. Часто проблемы с верхними зубами вызывают ряд различных патологических воспалений.
 Нельзя сделать вывод, что это бессимптомный двусторонний синусит.Если воспаление возникает неожиданно, больные жалуются на острые симптомы. В число симптомов заболевания входят следующие симптомы:
Нельзя сделать вывод, что это бессимптомный двусторонний синусит.Если воспаление возникает неожиданно, больные жалуются на острые симптомы. В число симптомов заболевания входят следующие симптомы:
Помимо указанных признаков, больные жалуются на повышение температуры тела ... Она может достигать 39 градусов Цельсия, а также сонливость, быструю утомляемость, значительное ухудшение самочувствия. Нередко при двустороннем гайморите ослаблено обоняние.
Существует несколько типов синуситов, которые следует идентифицировать на этапе диагностики. В зависимости от локализации синусит может иметь следующую форму:
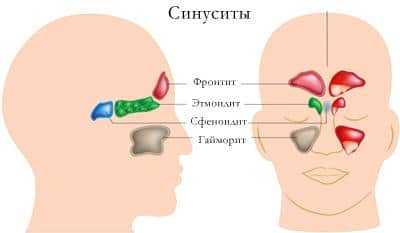
Лечение двустороннего синусита начинается с диагностики воспаления. Независимо от формы заболевания необходимо провести следующие виды терапии:
После всех анализов, на основании полученных данных, врач назначает необходимую стратегию для полного выздоровления. В лечебном процессе большое значение имеет выбор лечащего врача. При таком сложном недуге обязательно, чтобы лечение проводилось под наблюдением нескольких специалистов. Такой подход к делу снизит возможные осложнения после воспаления.
Для лечения острого двустороннего ринита назначается медикаментозная терапия:
При неэффективности стандартного лечения назначают антибактериальные препараты ... Они способны уменьшить выраженность симптомов и уничтожить очаг воспаления. Помните, что самостоятельный прием антибиотиков может только усугубить ситуацию и иметь серьезные последствия. Поэтому любой прием антибактериальных препаратов необходимо согласовывать с лечащим врачом.
 Терапия антибактериальными препаратами необходима, когда иммунная система слаба и организм не в состоянии самостоятельно бороться с вирусами.
Терапия антибактериальными препаратами необходима, когда иммунная система слаба и организм не в состоянии самостоятельно бороться с вирусами.
В этом случае назначаются Аксетил, Лоракарбеф, Сульфаметоксазол, ", "Клавулант", "Триметоприм" и др.
Лечение местными антибиотиками следует продолжать в течение двух недель.
Несоблюдение правил лечения у больного может привести к повреждению микрофлоры кишечника. При таких последствиях возможно проявление дисбактериоза, диареи, тошноты и рвоты, головокружения и проявление других последствий.
При особо тяжелых формах воспаления больному назначают антибиотики внутривенно.
При обращении за медицинской помощью на поздних стадиях воспаления медикаментозное лечение необходимо только как подготовка к операции. К сожалению, на последних стадиях заболевания избавиться от двустороннего гайморита без хирургического вмешательства невозможно.
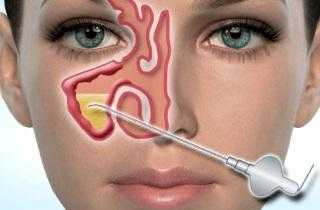 Во время операции больному прокалывают лобные или верхнечелюстные пазухи.
Во время операции больному прокалывают лобные или верхнечелюстные пазухи.
Это вмешательство необходимо для снижения давления, которое негативно влияет на полость носа, вызывая ряд острых симптомов.
Пункцией можно удалить скопившуюся слизь, а также удалить гной.
Пункция не единственный метод лечения гайморита ... При отсутствии результатов после операции пациенту может быть рекомендовано промывание пораженной полости.
Для этого больному нужна помощь врачей, поэтому больной должен находиться в больнице. Умываться антибактериальными препаратами в домашних условиях недопустимо.
Если больной с гайморитом не обращается за медицинской помощью, велика вероятность осложнений, ведущих к тяжелому заболеванию.Гайморит опасен энцефалитом, менингитом, тромбозом, остеомиелитом, образованием внутри уха гнойного отделяемого.
Чтобы предотвратить воспаление, обращайте внимание на все признаки заболевания и вовремя начинайте лечить воспаление. Поэтому при регулярных болях в голове и висках, повышении температуры тела, а также дискомфорте в носовых пазухах не медлите с обращением к врачу.
При остановке носового дыхания появляется боль в голове и переносице, а значит есть риск развития двустороннего синусита.Он характеризуется воспалительными процессами, протекающими в пазухах с обеих сторон носа и может продолжаться от 2 месяцев и даже дольше. Это заболевание имеет несколько видов, поэтому самое главное правильно его диагностировать.
Придаточные пазухи носа парные и сближены. Как правило, воспаление возникает сначала с одной стороны, а при отсутствии своевременного лечения переходит на другую пазуху. Синусит бывает двух видов:
Двусторонний синусит может развиться в любом возрасте. Основными причинами заболевания являются:
Для двустороннего синусита наблюдаются характерные симптомы:
Чаще всего двусторонний синусит возникает при проникновении инфекции. В результате нарушается естественная вентиляция воздушных потоков и отекают слизистые оболочки. Воспаление начинает развиваться со слизистой оболочки носа, а затем постепенно распространяется на придаточные пазухи.
Только отоларинголог может диагностировать двусторонний синусит.Сначала он подробно расспрашивает пациента о его ощущениях, проводит исследования и компьютерные тесты. Включает:
После выполнения всех вышеперечисленных процедур врач сможет поставить точный диагноз и назначить лечение.
Следует отметить, что наиболее частым видом гайморита является воспаление челюсти (катаральный) или гайморит.Кроме воспаления придаточных пазух носа отмечается поражение верхнечелюстных пазух. Чаще всего гайморит возникает при неправильном лечении насморка или его отсутствии.
Правильное лечение может назначить только отоларинголог, сторонние специалисты могут только что-то порекомендовать. Лечебный курс зависит от возраста больного, степени иммунитета, развития заболевания и индивидуальных особенностей.
В большинстве случаев пациенты могут лечиться дома и проходить периодические медицинские осмотры.Помимо использования капель и таблеток, вам придется делать это дома каждые несколько часов. Для приготовления лечебного раствора необходима теплая вода и небольшое количество соли. Готовый состав можно купить в аптеке. Растворы морской воды очень эффективны.
Также необходимо правильно сморкаться: по очереди, через каждую ноздрю отдельно. Это особенно важно с маленькими детьми, чтобы избежать отита.
Можно вдыхать, добавляя ароматические масла в кастрюлю с кипящей водой.Ментол отлично помогает: облегчает дыхание и эффективно увлажняет слизистую оболочку носа.
Теплые ванны можно делать на ночь. Можно добавить горчичный порошок. Распаривание стоп автоматически успокаивает отек всех слизистых оболочек.
Чтобы избежать возникновения гайморита во всех его проявлениях, необходимо обратить внимание на свое здоровье. Особенно следите за иммунитетом. Благодаря повышенному иммунитету организм способен самостоятельно справиться с возникшей респираторной инфекцией.Вы можете поддерживать и укреплять иммунитет, регулярно принимая витамины.
Если ваш иммунитет изначально низкий, избегайте переохлаждения, избегайте сквозняков, держите ноги в тепле и избегайте контактов с больными людьми.
Если они постоянно образуются из-за каких-либо анатомических изменений, лучше обратиться к хирургу и избавиться от них как можно быстрее.
Недекларированные формы двустороннего синусита можно лечить альтернативными способами:
Промывание носа настоями из:
Назальные капли и аптечные спреи можно заменить соком алоэ вера. Для усиления эффекта в него можно добавить капельку мёда и сока прокипяченной свеклы.Для тех, кто не боится резкого запаха, можно приготовить чесночные леденцы. Для этого потребуется оливковое масло и несколько капель чистого чесночного сока. Все хорошо смешивается и используется в лечебных целях. Поскольку оливковое масло может быть густым, капли можно нанести на ватный тампон и аккуратно обработать слизистую оболочку носа.
.Медикаментозная терапия и применение народных средств облегчит состояние и избавит от неприятного недуга.