2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Рак желудка – онкологическое заболевание, связанное с перерождением клеток слизистой оболочки и развитием злокачественного новообразования. Патология выявляется в разных отделах органа, поражает сначала эпителий, а затем прорастает в ткань желудка и соседние органы. Продолжительность жизни пациента с опухолью составляет 10-15 лет, и зависит от того, как быстро развивается рак желудка. Опухоль чаще выявляется у мужчин старшей возрастной группы и у людей из группы риска.
Как было доказано исследованиями, злокачественные клетки не развиваются в здоровых тканях, заболеванию предшествует предраковое состояние или так называемые «малые признаки»
Еще один тревожный признак – меняется цвет языка, при раке желудка появляется серый налет, а поверхность становится глянцевой, избыточно гладкой. Могут также появиться белесые пятна, уплотнения, бугорки.
В дальнейшем при распространении злокачественного процесса отмечаются первые признаки рака желудка:
Выраженность признаков зависит от размеров опухоли, распространения процесса и стадии заболевания.
Поздние симптомы рака желудка:
Когда прогрессирует рак желудка, симптомы болезни дополняются признаками осложнений:
На данной стадии поставить диагноз не составляет сложностей, но возможны только паллиативные методы лечения.
Чтобы своевременно начать лечение заболевания и улучшить прогноз, необходимо знать пять первых признаков рака, к которым относятся:
Если наблюдаются данные признаки – это повод для обращения к врачу.
Диагностика заболевания включает сбор анамнеза (общий осмотр и сбор жалоб без дополнительных процедур), а также обязательную диагностику.
Диагностические мероприятий включают:
Для уточнения диагноза назначают лабораторные анализы:
Внутрижелудочное УЗИ является наиболее информативным в плане диагностики и позволяет принять решение, касающееся оперативного вмешательства.
Наиболее распространенная форма желудка – поражение слизистой оболочки, реже встречаются другие виды:
В зависимости от локализации онкозаболевание делится на такие виды:
Наиболее агрессивными являются аденокарцинома и диффузно-инфильтративный рак. Болезнь выявляют как у мужчин, так и у женщин, чаще после 60 лет. При составлении прогноза важно учесть также то, в какой стадии рак желудка: сколько живут пациенты, демонстрирует таблица
| 1 стадия | Выздоравливает 70% | После 5 лет минимум рецидивов |
| 2 стадия | Выздоравливает 50 % | Живут 5 лет и более |
| 3 стадия | Выздоравливают 38% | Срок жизни от 2 до 5 лет |
| 4 стадия | Выздоравливает не более 1,4% | Живут до 2 лет |
Для подбора методов лечения данного онкозаболевания учитывают стадию – степень поражения органа и распространения раковых клеток в организме.
Рак желудка - стадии
Классификация рака по системе TNM включает такие нюансы: N0 – нет метастазов в лимфоузлах, N1 N2 N3 N3a N3b имеются метастазы – номер соответствует количеству пораженных лимфоузлов, M0 – нет удаленных метастазов, М1 – есть удаленные метастазы.
Предрасполагающими факторами, увеличивающими риск заболевания являются:
Последние исследования доказывают, что бактерии Helicobacter pylori могут выступать возбудителями язвы желудка и дальнейшего ее перерождения в злокачественную опухоль. В зоне риска в одинаковой степени находятся мужчины и женщины.
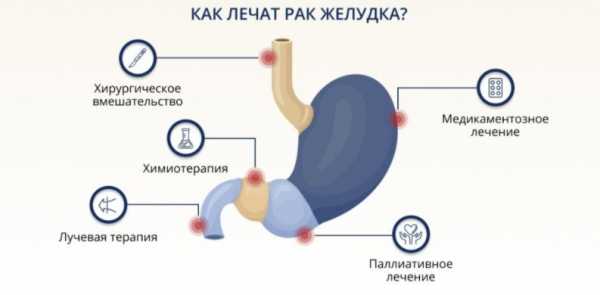
Хирургическая операция остается единственным действенным способом борьбы с опухолью желудка. Исключение составляют неоперабельные формы рака и случаи прорастания новообразования в крупные сосуды. После проведения диагностики в зависимости от стадии и формы онкозаболевания выполняют:
Оперативное вмешательство дополняют лучевой терапией и химиотерапией, которые могут проводиться до и после операции. Лечение рака желудка и прогноз зависят от масштаба операции, побочным эффектом является значительное нарушение функций пищеварения.
Специфических методов профилактики онкозаболеваний желудка нет, но риск возникновения рака можно существенно снизить благодаря следующим мероприятиям:
Облегчить общее состояние и ускорить выздоровление поможет правильная диета при раке желудка:
После резекции желудка меню составляют отварные и приготовленные на пару овощи. Супы на воде, протертые каши, отвар сухофруктов, минеральная вода без газа.
Вопросы врачу:
Может ли язва желудка быть причиной появления рака?
Да. Возможно перерождение язвы в аденокарциному. Требуется обязательное лечение и врачебный контроль.
Как часто люди вылечиваются в 3-й стадии рака?
Прогноз зависит от масштабов поражения других органов. При эффективном лечении около 38% больных достигают ремиссии.
Сколько длится ремиссия?
В ранних стадиях болезни прогноз благоприятный. Если пациент живет более 5 лет, риск выявления новых очагов болезни сводится к минимуму.
Возможны ли очаги раковых клеток в других местах? Если да, то каких?
Вторичные опухоли возникают при прорастании в соседние органы и лимфоузлы, а в 3-4 стадии – в отдаленных органах.
Какие заболевания сопутствуют раку желудка?
Повышают риск новообразований язва, гастрит, гастроэзофагит, полипы желудка.
Язык — один из важнейших органов в организме. На нём расположены рецепторы, позволяющие распознавать все оттенки вкуса продуктов, попадающих в полость рта.
Как отмечали учёные ещё в древние времена, язык человека имеет связь с различными органами тела. При диагностике они делили его на условные части: прикорневую, среднюю и кончик. И полагали, что при патологии того или иного органа поражение будет отмечаться строго на одной из этих областей. В том, какие болезни оставляют свой след на языке, АиФ.ru разбирался вместе с профессором, д.м.н., руководителем лаборатории по разработке междисциплинарного подхода в профилактике хронических неинфекционных заболеваний ФГБУ «Государственный научно-исследовательский центр профилактической медицины Минздрава России», экспертом «Лиги здоровья нации» Мехманом Мамедовым.
На осмотре у врача нередко просят показать язык. И делают это не из праздного любопытства. Ведь даже по цвету языка вполне можно определить, есть ли та или иная болезнь. Так, например, язык здорового человека должен быть бледно-розовым: именно это принято за норму. В случае если на языке есть белый налёт, можно говорить про грибковые поражения организма или нарушения работы ЖКТ. Язык серого цвета обычно является следствием хронических патологий. Ярко-красный — укажет на инфекционные и воспалительные процессы в организме человека, в случае если красный цвет имеет оттенок алого, врачи заподозрят проблемы с кровеносной системой. Бордовый отлив — яркий признак острого инфекционного процесса. Язык является частью ЖКТ, а также связан и с респираторной системой, т.к. находится в полости рта. При язве желудка и 12-перстной кишки, проблемах с желчным пузырем, печенью и кишечником могут быть изменения цвета языка. Для каждого заболевания характерны свои проявления — где-то он может быть контрастнее, где-то светлее.
Бывает и так, что цвет языка меняется вплоть до синего и фиолетового. В этом случае говорят о проблемах с лёгкими или тяжёлых почечных недугах. Пожелтение языка — это не только характерная особенность заядлого курильщика, но ещё и сигнал о проблемах с ЖКТ. При недостатке витаминов в организме человека язык и вовсе может потерять цвет.
Стоит учитывать, что слишком тёмный и насыщенный оттенок — признак проблем, которые требуют немедленного врачебного вмешательства, а то и госпитализации.
Однако не только цвет имеет значение. Если язык слишком сухой, могут ставить следующие диагнозы: обезвоживание, непроходимость кишечника, перитонит. Нередко сухость языка отмечается при повышении температуры тела. Если ситуация приближается к критической, от пересушенности орган вкуса может даже потрескаться. В этом случае создаётся дополнительная угроза: он легко инфицируется бактериями, вследствие чего начинается нагноение и тяжёлое воспаление.
Особое значение имеет и вид налёта на языке. Так, если тот тонкий, значит, заболевание находится на начальной фазе, а если откровенно жирный и толстый, то проблема, скорее всего, кроется в патологиях желудочно-кишечной системы: обычно так бывает, если там скопилась слизь и застаивается пища. Пятнистый и фиолетовый налёт указывает на развитие застоя крови. Сбои в работе системы пищеварения приведут к тому, что язык станет немного распухшим, будет влажным. В этом случае рекомендуется провериться на гастрит, холецистит, язву и даже аппендицит.
Отдельное внимание врачи уделяют и месту скопления налёта. Так, если тот больше прилегает к корню языка, то проблемы отмечаются в толстом кишечнике: скорее всего, там скопилось много продуктов жизнедеятельности человека, которые не могут найти выход. Налёт посередине указывает на проблемы в тонкой или двенадцатиперстной кишке, желудке. В случае если налёт такой толщины, а язык так опух, что можно рассмотреть отпечатки зубов по краешку, необходимо пересмотреть свой рацион питания: с большой долей вероятности можно утверждать, что кишечник не справляется с той пищей, которую человек ест.
Наличие глубоких морщин и трещин, расположенных поперек, должно насторожить и отправить к неврологу — как правило, такая проблема проявляется при предрасположенности к сосудистым нарушениям мозга.
Язык может даже указать и на серьёзные сердечные и сосудистые проблемы, которые некоторое время могут протекать без каких-либо симптомов. Так, например, сдвинутый слегка в сторону или немного искривившийся язык укажет на геморрагический инсульт, нарушения мозгового кровообращения, проблемы с функционированием мозжечка.
Увеличение в объёмах органа вкуса может быть следствием проблем со щитовидкой, сбоев в работе гипофиза или расстройств психики.
Порой человек может отмечать, что его язык… дрожит. Такое состояние указывает на нервозность и проблемы с ЦНС. Врачи рекомендуют в подобной ситуации сменить психологическую обстановку, а также поработать над своим образом жизни. Также провериться у врача стоит, если началось снижение вкусовых ощущений. Ведь на ровном месте оно не развивается: обязательно должна быть причина, по которой человек больше не ощущает вкусов, к которым привык. Причём важно понимать, что на языке есть определённые зоны и участки, которые отвечают за реакцию на разные вкусы: острый, солёный, сладкий и т. д. Если сбой отмечается на какой-то из частей, это может говорить о том, что страдает нервная или эндокринная система. Потеря вкуса вкусовых рецепторов языка проявляется в результате нарушения обменных процессов в организме человека, а также при сбоях в работе центральной системы различной этиологии, при развитии анемии и при наличии онкологических заболеваний.
Также нередко люди начинают отмечать, что язык стал более шершавым: это происходит из-за увеличения в размерах сосочков на поверхности органа. Когда набухшие сосочки локализуются на кончике, стоит пройти обследование у кардиолога. Если же язык становится «колючим» по краям, надо проверить печень. Пострадавшая средняя часть языка указывает на проблемы в области желудка и кишечника. При этом радоваться, когда язык становится гладким и «зеркальным», не стоит. Ведь это тоже патология. Таким он бывает при анемии, истощении или тяжёлых патологиях желудка.
По сравнению с некурящими людьми курильщики подвержены значительно большему риску послеоперационных осложнений, включая нарушения функций сердца и легких, инфекции, а также и замедление или нарушение процесса заживления ран.
Тем не менее, новые данные указывают на то, что отказ от курения за четыре или более недель до хирургического вмешательства позволяет существенным образом снизить риск послеоперационных осложнений и улучшить динамику восстановления в первые шесть месяцев после операции. По сравнению с курильщиками пациенты, бросившие курить, с меньшей вероятностью столкнутся с осложнениями анестезии.
Согласно новому совместному исследованию, проведенному Всемирной организацией здравоохранения (ВОЗ), Университетом Ньюкасла (Австралия) и Всемирной федерацией обществ анестезиологов (WFSA), после четырех недель отказа от курения каждая последующая неделя без табака повышает вероятность благоприятного исхода на 19%, что связано с улучшением кровоснабжения жизненно важных органов.
«Согласно данным, представленным в докладе, перенос небольших или несрочных хирургических операций на более поздний срок, чтобы дать пациенту время на отказ от курения, является залогом более благоприятного исхода хирургического вмешательства», – пояснил руководитель отдела Всемирной организации здравоохранения по борьбе с табаком д-р Винаяк Прасад.
Никотин и моноксид углерода, содержащиеся в табачном дыме, могут приводить к снижению уровня кислорода в крови и резко увеличивать риск развития кардиологических послеоперационных осложнений. Курение также вредит легким, в результате чего нарушается проходимость дыхательных путей и возрастает риск легочных послеоперационных осложнений. Курение также нарушает работу иммунной системы пациента и может замедлить процесс заживление ран, в связи с чем повышается риск инфекции операционной раны. Всего одна выкуренная сигарета снижает способность организма доставлять в поврежденные ткани питательные вещества, необходимые для послеоперационного восстановления.
«Послеоперационные осложнения представляют собой большую проблему как для лечебных учреждений, так и для пациентов. На каждом этапе оказания медицинской помощи и особенно перед операцией врачи первичного звена, хирурги, сестринский персонал и семьи могут сыграть важную роль, убеждая пациентов отказаться от курения и предоставляя им необходимую поддержку», – пояснил координатор отдела ВОЗ по вопросам качества медицинской помощи д‑р Шамс Сайед. ВОЗ призывает страны реализовывать на уровне систем здравоохранения программы по помощи в отказе от курения и просветительские кампании для повышения осведомленности населения и оказания поддержки по прекращению употребления табака.
Что мы делаем, если «прихватило» живот? Принимаем какую-нибудь таблетку, прикладываем к животу грелку (чего делать ни в коем случае нельзя), просто пережидаем, пока боль пройдет. В большинстве случаев она действительно проходит. Но это не значит, что проблема решена. Потому что боль в животе может быть симптомом заболевания грозного и опасного.
Первые признаки аппендицита у взрослых проявляются в виде резкой боли в области левой подвздошной кости, напряжения передней брюшной стенки, болезненности при пальпации живота, повышения температуры тела.
«Если у вас возникли признаки аппендицита, то вы рискуете не только своим здоровьем, но и жизнью, - говорит Ольга Борисова, врач-терапевт первой квалификационной категории. - Разлитой перитонит, который может стать следствием острого аппендицита, при отсутствии экстренной операции практически всегда приводит к летальному исходу». Нужно ли говорить, что при боли в животе нужно срочно обращаться к врачу? Праздничная болезнь
«Скорая помощь» нередко привозит пациентов в гастроэнтерологические отделения прямо из-за праздничного стола. Причина – панкреатит, воспаление поджелудочной железы.
«Болезнь может проявиться внезапно, а может развиваться медленно, приняв хронические формы, - рассказывает Ольга Борисова. - Но и в том, и в другом случае она одинаково опасна. Первые и главные признаки панкреатита - более или менее сильная, но всегда длительная боль в верхней части живота, опоясывающая и отдающая в спину. В свою острую форму болезнь может войти очень быстро: для запуска воспалительного процесса в поджелудочной достаточно нескольких месяцев активного и систематического нарушения режима питания и неумеренного пития».
Особого внимания заслуживает астеноневротический вариант хронического панкреатита. Люди жалуются на периодически возникающие боли, но не могут точно указать их расположение, длительность, характер или связь болей с какими-либо событиями из повседневной жизни. Также отмечаются повышенная утомляемость, снижение трудоспособности. Больные с этой формой хронического панкреатита могут долго и безуспешно лечиться у невропатолога.
Острая боль в правом подреберье, усиливающаяся после еды, может говорить о проблемах с желчным пузырем. К ним относятся камни и воспаление желчного пузыря (холецистит). Кроме боли, на источник проблем могут указывать желтуха (пожелтение кожи и белков глаз), сильное повышение температуры и озноб.
Провоцирующими факторами являются употребление жирной или острой пищи, отрицательные эмоции, резкое физическое напряжение, работа в наклонном положении. Боли часто возникают в ночное время.
«Одно из самых опасных осложнений при отсутствии надлежащего лечения желчнокаменной болезни возникает, когда камень полностью перекрывает отток желчи, - предупреждает Ольга Борисова. - Развивается механическая желтуха, угрожающая жизни.
Другие опасные осложнения при отсутствии лечения желчнокаменной болезни: прободение желчного пузыря, перитонит (когда воспалительный процесс распространяется на брюшину), абсцесс брюшной полости и, как следствие, токсический шок и полиорганная недостаточность, которые могут привести к смертельному исходу».
Острая, жгучая боль в верхней и средней частях живота (между грудиной и пупком) может означать наличие язвы. Язва – это рана, образующаяся в тканях желудка или в верхней части кишечника. Причин возникновения язвы множество. Могут сыграть свою роль курение, прием ацетилсалициловой кислоты, ибупрофена или других нестероидных противовоспалительных препаратов. Язва может также образоваться, если желудок не может защитить себя от сильнодействующего желудочного сока. Helicobacter pylori – бактерия, обитающая в желудке, - также способна вызывать язву. Стресс и острая пища не могут стать причиной появления язвы. К симптомам язвенной болезни относится также изжога. Вызывается она обычно забрасыванием содержимого желудка в пищевод. Этот симптом иногда может быть первым и единственным признаком язвенной болезни. Также к набору симптомов относится тошнота. Появляется она, как правило, в период обострения и чаще всего возникает при язвенной болезни двенадцатиперстной кишки.
Вывод прост: не ждите, что «само рассосётся» и не травите себя обезболивающими. Если болит живот – бегом к врачу.
Для предупреждения осложнений многое зависит от срочности и правильно проведенных мероприятий по оказанию первой помощи, заключающейся, прежде всего, в устранении причины ожога, прекращении действия термического или химического факторов, предупреждения осложнения — рубцовых изменений пищевода, ведущих к его сужению. В первый момент после химического ожога пищевода необходимо обильное питье (в частности, молоко), глотание кусочков льда, раствора новокаина, растительного масла, употребление белка сырых яиц, полоскание горла антисептическими средствами.
Сразу же надо промывать желудок нейтрализующей жидкостью (через зонд). При отравлении кислотой используют щелочь, например, 10 %-ный раствор окиси магния (жженая магнезия), известковое молоко. Щелочи нейтрализуют кислотами, например 0,1 %-ным раствором уксусной или хлористоводородной кислоты. При этом хороший результат отмечается в тех случаях, когда нейтрализация произведена в первые часы после ожога.
В случае развития шока назначают сердечно-сосудистые средства (коргликон, камфору, кардиамин), обезболивающие средства. Больному дают увлажненный кислород, кладут пузырь со льдом на эпигастральную область, при этом необходимо согреть больного, дать ему теплое питье.
Для предупреждения раздражения слизистой оболочки глотки и пищевода в первое время после ожога пища должна быть жидкой, малосоленой, в последующем в нее постепенно добавляют соль. Эффективен сок свежего чайного листа, экстракт чая или растертый в порошок сухой чай.
Что же предпринять, чтобы предупредить ожоги пищевода? Для профилактики ожога, а в последующем — сужения пищевода и тяжелых операций по созданию искусственного пищевода из кишечника или кожи больного необходимо проявлять осторожность в хранении опасных веществ, вызывающих ожог. Особенно это относится к уксусной эссенции, каустической соде, различным кислотам. Если эти сильнодействующие вещества так уж необходимо держать дома, то уксусная эссенция может быть заменена слабым раствором уксусной кислоты, а каустическая сода — стиральными порошками. При выпитом большом количестве яда могут быть не только осложнения, но и сильное отравление, ведущее к неминуемой гибели, особенно тогда, когда помощь бывает запоздалой. Все эти вещества следует хранить там, где не бывают дети, поскольку именно у них чаще бывают тяжелейшие отравления и ожоги пищевода, приводящие к инвалидности. Лечить ожоги пищевода в домашних условиях нельзя!
Брюшина представляет собой тонкую серозную оболочку, которая выстилает изнутри брюшную стенку и таз и покрывает содержащиеся в них органы. В физиологических условиях брюшина и брюшная полость стерильны. Эта мембрана богато васкуляризирована. Основная роль брюшины заключается в поддержании внутренних органов в правильном положении и благодаря способности выделять небольшое количество жидкости и своей естественной гладкости позволяет органам немного перемещаться по отношению друг к другу.
Перитонит возникает в любой ситуации, нарушающей его стерильность или при воздействии раздражителей. Чаще всего воспаление является следствием бактериальной инфекции, но воспаление может развиваться и при раздражении желчью, соком поджелудочной железы, кровью или желудочным соком. Тогда его называют так называемым перитонеальное химическое воспаление. Основной механизм, приводящий к воспалению, связан с нарушением работы желудочно-кишечного тракта или кожи, что приводит к попаданию в стерильную полость факторов, вызывающих воспаление.
Наиболее распространенные причины:
Кроме того, риск перитонита увеличивается у людей с онкологическими заболеваниями или у людей с ослабленным иммунитетом.
При отсутствии неотложного лечения могут возникнуть: шок, сепсис, острая почечная и печеночная недостаточность с последующей смертью.
После перитонита могут развиться внутрибрюшинные спайки, которые впоследствии могут привести к боли в животе, противопоказаниям к возможным лапароскопическим операциям и кишечной непроходимости. Осложнением перитонита может быть образование кишечных или поддиафрагмальных абсцессов.
Определение причины очень важно в диагностике перитонита.Для этого проводится ряд исследований, начиная от лабораторных, то есть морфологических, биохимических (позволяют определить, есть ли воспалительный процесс) и заканчивая визуализирующими. Среди визуализирующих исследований полезны: рентген брюшной полости, УЗИ органов брюшной полости и компьютерная томография. В некоторых ситуациях необходимо провести пункцию брюшной полости для сбора перитонеальной жидкости и ее оценки для биохимических и микробиологических целей.
Перитонит - лечение
Больному с подозрением на перитонит требуется лечение в стационаре, чаще всего в хирургическом отделении.Лечение следует начинать как можно раньше и почти в 90% случаев оно сводится к хирургическому вмешательству, направленному на устранение причины перитонита. Иногда после процедуры больному требуется периодическое дренирование брюшной полости. Кроме того, проводится поддерживающее лечение, включающее, в частности, парентеральное питание, восполнение электролитов и белков, антибактериальная терапия, применение антикоагулянтной терапии, обезболивающее лечение.
При подозрении на перитонит:
Текст: д-р н.Мирослав Явень, MD, PhD
.Разлитой перитонит – наиболее опасное осложнение острых заболеваний органов брюшной полости. Это воспаление тканей брюшной полости, поражающее большинство органов. Недуг чаще всего вызывается бактериальной инфекцией, возникающей в результате некроза или перфорации желудочно-кишечного тракта.
Таким образом, разлитой перитонит может начаться при таких заболеваниях, как:
Кроме того, разлитой перитонит может возникнуть в результате попадания желчи и химических веществ, выделяемых поджелудочной железой, на слизистую оболочку брюшной полости. Кроме того, это осложнение может возникнуть из-за загрязнения, например, при использовании катетера для перитонеального диализа или зонда для кормления.
Однако почти у 40% пациентов перитонит является результатом острого аппендицита. У женщин источником инфекции может быть гнойное воспаление, напр.яичники или фаллопиевы трубы.
Разлитой перитонит представляет собой одну из самых серьезных угроз для жизни. Симптомы зависят от тяжести заболевания. Внешний вид больного и некоторые симптомы перитонита весьма характерны. Больной бледен, покрыт холодным потом. Черты лица подтягиваются. Температура тела обычно повышена в пределах 38–39°С. Язык более сухой, подсыхающий, дыхание поверхностное, поверхностное, зависимое от болей в животе и вздутия кишечника.Сердцебиение становится быстрым, почти не ощущается. Больного часто рвет зловонным и коричневым содержимым. Живот твердый, болезненный. Появляется утомительная икота и вздутие живота. Вы чувствуете давление на стул, но не можете отходить ни от стула, ни от газов.
Сепсис может возникнуть из-за бактерий, вызывающих воспаление. У недоношенных детей перитонит может вызвать некротизирующий энтероколит.
При диагностике разлитого перитонита проводят:
Разлитой перитонит требует хирургического вмешательства как можно скорее. При достаточно раннем хирургическом вмешательстве в настоящее время удается спасти более 80% больных. Длительность заболевания чаще всего имеет решающее значение для исхода. Поэтому больной, заметивший вышеперечисленные симптомы, должен быть немедленно доставлен в ближайшую больницу хирургического отделения.Хотя он иногда испытывает жажду, ему нельзя давать пить, так как жидкости усиливают изнурительную рвоту.
Хирургическое лечение заключается во вскрытии брюшной полости, очистке брюшной полости от гнойного содержимого и удалении причины воспаления. Хирургическое лечение включает:
Общее лечение основано на назначении пациенту:
Контент из медонета.pl предназначены для улучшения, а не замены контакта между пользователем веб-сайта и его врачом. Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом. Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте.
Перитонит (лат.перитонит) — заболевание, относящееся к группе острых хирургических состояний, требующее оперативного лечения и являющееся состоянием …
Мирослав ЯвеньГепатит – это воспаление, чаще всего вызванное вирусами, алкоголем или неправильным питанием.Различают острые и хронические воспаления ... 9000 5 Казимеж Яницкий
Печеночная (желчная) колика проявляется внезапными и очень сильными болями под ребрами, длящимися до нескольких часов.Является следствием нарушенной работы мешка...
Казимеж ЯницкийВнутрипеченочный холестаз — это состояние, состоящее из симптомов, вызванных факторами, приводящими к холестазу или нарушению функции печени....
Матильда МазурВирусный гепатит — заболевание органов, вызываемое гепатотропными и негепатотропными вирусами.Гепатит - некроз печени, чаще всего...
Грыжа живота – это проблема со здоровьем, при которой органы или фрагменты органов выходят за пределы брюшной полости.Когда органы как кишечник ... 9000 5 Марлена Костыньска
Син.: липоатрофия. По определению: истончение или атрофия жировых отложений.
Син.: перигепатит, синдром Фитца-Хью-Кертиса. По опр.: Это воспаление околопеченочной клетчатки с аднекситом у женщин.
Острый лимфангит является наиболее частым осложнением бактериальных инфекций нижних конечностей.Болезнь поражает лимфатическую систему, которая ...
Цирроз печени: симптомы гипертонии
Перитонит — это воспаление, поражающее внутреннюю оболочку всей брюшной полости . Чаще всего перитонит вызывается бактериями, попавшими в брюшную полость и когда он охватывает всю брюшную полость, очень бурно и опасно для жизни больного. Перитонит Независимо от возбудителя заболевания вызывает паралитическую непроходимость желудочно-кишечного тракта, т.е. остановку кишечника.
Острый перитонит относится к так называемым острые и частые хирургические заболевания. Подсчитано, что на 100 000 человек ежегодно поражают примерно 180 человек. Как проявляется перитонит?
Основным симптомом перитонита является сильная боль в животе и тошнота, рвота и вздутие живота и остановка стула , при этом боль в животе является постоянным симптомом, остальные симптомы проявляются несколько позже и могут проявляться с разной степенью выраженности.Со временем развиваются такие симптомы, как тяжесть в животе, , тугой, напряженный живот, («как доска»), , задержка мочи, бледность и потливость кожи.
Острая, сильная и постоянная боль в животе всегда должна быть причиной обратиться к врачу . При перитоните боль постоянная и настолько сильная, что обычно невозможно выполнять какие-либо действия.
Наиболее важным для диагностики перитонита является сбор тщательного сбора анамнеза и проведение осмотра с особым акцентом на осмотр брюшной полости. В дальнейшем врач может назначить дополнительные исследования, но они скорее дадут информацию об источнике воспаления и общем состоянии больного, но не станут основанием для постановки диагноза и проведения операции.Среди лабораторных тестов тестом, который может отсрочить хирургическое вмешательство, является, прежде всего, результат свертывания крови. Если свертываемость крови серьезно нарушена (например, из-за приема антикоагулянтов), может потребоваться коррекция этих нарушений с помощью соответствующих лекарств до начала операции. При подозрении на перитонит у женщин детородного возраста часто дополнительно проводят гинекологический осмотр. Кроме того, врач может назначить другие лабораторные исследования крови, УЗИ брюшной полости, компьютерную томографию и другие, в зависимости от конкретного случая.
Лечение разлитого перитонита состоит из операции по удалению источника инфекции. Операция может быть выполнена лапароскопически или открыто. После удаления источника инфекции (например, воспаленного аппендикса) обычно проводят промывание брюшной полости и, возможно, оставляют в ней дренаж. Большую роль в лечении играет время, прошедшее от обращения больного к хирургу до операции, включающей также предоперационные лечебные мероприятия по оптимизации состояния больного.Последний элемент очень важен, так как часто больные перитонитом к моменту поступления в стационар находятся в состоянии значительной дегидратации. В такой ситуации немедленное хирургическое вмешательство сопряжено с повышенным риском осложнений. Поэтому таким важным элементом подготовки к операции является гидратация больного капельными вливаниями.
Устранение источника инфекции позволяет ране зажить, симптомам и большинству пациентов выздороветь. Если, однако, источник инфекции не был полностью удален во время первой операции, вам может потребоваться повторная операция позднее. Так обстоит дело, например, у больных дивертикулитом толстой кишки, у которых ирригация и дренирование выполняются на первом этапе, а резекция кишки — в более поздние сроки, после стабилизации состояния больного и купирования воспалительных явлений. полностью стихло.
В обширной монографии профессора Чесельского, помимо основ диагностики, клиники и лечения перитонита, представлены малоизвестные широкой публике вопросы патогенеза, агрессивного и фармакологического лечения. Многие из обсуждаемых методов лечения будут использоваться в ближайшем будущем. Поскольку в этой книге представлена общая информация по такому важному для хирурга вопросу, как перитонит, она предназначена специально для врачей-специалистов и подростков последних курсов медицинского образования.Она должна составлять основную литературу для любого хирурга и терапевта.
Цирроз печени - хроническое состояние, при котором происходит фиброз печени и изменение ее структуры - вместо нормальных долек печени появляются регенеративные узелки, т.е. печеночные клетки различных размеров, окруженные плотными тяжами соединительной ткани. Это приводит к некрозу гепатоцитов, то есть клеток печени, и в конечном итоге к дисфункции печени.
Цирроз печени является распространенным заболеванием, которым страдает до 10% населения, но не у каждого больного он диагностируется при жизни.Это 9-я самая распространенная причина смерти в целом и 5-я ведущая причина смерти людей в возрасте 45-65 лет. Мужчины болеют в два раза чаще, чем женщины.
Цирроз печени можно разделить на три типа в зависимости от размера узелков:
Наиболее частыми причинами цирроза печени являются злоупотребление алкоголем и хроническая инфекция вирусами гепатита В или С.
A + B Гепатит Вакцинация для взрослых
Цена: 240 PLN
Прочие причины циррозного цирроза включают в себя: У 30-40% больных цирроз печени вначале протекает бессимптомно и выявляется случайно при обследованиях или операциях, выполненных по другому поводу. Симптомы цирроза нарастают по мере прогрессирования цирроза и поражают различные части тела: Иногда дисфункция печени представляет прямую угрозу жизни и требует немедленной медицинской помощи.Эти состояния проявляются в числе прочих: Диагностика Лечение цирроза печени направлено на подавление фиброза печени и предотвращение или лечение осложнений.Для этого применяют как симптоматическое, так и этиотропное лечение. Методы этиотропной терапии зависят от этиологии цирроза. При циррозе печени, вызванном хронической инфекцией вирусами гепатита В или типа С, используются препараты, помогающие элиминировать вирус из организма пациента. При 90 023 алкогольном циррозе печени 90 025 пациент должен быть включен в программу наркологической терапии. Симптоматическое лечение основано на улучшении самочувствия больного и комфортности жизни.Одним из действий является полное прекращение употребления алкоголя. Независимо от причины цирроза печени отказ от алкоголя снижает скорость прогрессирования заболевания. Важным аспектом является также поддержание надлежащей массы тела и регулярная физическая активность. Основой правильного питания является обеспечение в рационе достаточного количества (от 1 до 1,8 г/кг массы тела) полноценного белка, так как цирроз печени вызывает избыточный распад строительных белков и их дефицит в организме ( так называемый гиперметаболическое состояние ). Энергетическая потребность людей с циррозом печени составляет минимум 2000 ккал в день. Больным следует ограничивать количество потребляемой соли, т. к. ее избыток увеличивает риск отеков голеней, стоп и брюшной полости. При циррозе изменяется структура печени, изменения необратимы и могут прогрессировать. Темпы развития болезни индивидуальны и зависят, в том числе, от употребляет ли пациент алкоголь или существуют другие факторы риска развития заболевания. При прогрессирующем циррозе могут быть осложнения, требующие лечения. К ним, в частности, относятся: Вы можете снизить риск развития цирроза печени, сократив потребление алкоголя и защитив себя от вирусного гепатита. Злоупотребление алкоголем является одной из наиболее частых причин цирроза печени. Лучший способ предотвратить заболевание — ограничить и контролировать количество потребляемого алкоголя. Всемирная организация здравоохранения (ВОЗ) установила в среднем уровень потребления алкоголя, связанный с наименьшим риском причинения вреда здоровью. Одна стандартная порция спирта составляет 10 г 100% спирта и содержит примерно: 250 мл пива (5%) = 100 мл вина (12%) = 30 мл водки (40%). Нормы алкоголя: Людям с диагнозом цирроз печени следует полностью отказаться от употребления алкоголя , поскольку вне зависимости от причины цирроза алкоголь ускоряет скорость прогрессирования заболевания. Второй распространенной причиной цирроза печени является гепатит В и С . Вирус гепатита В передается при контакте с зараженной кровью, напримерчерез поврежденную кожу и половой контакт матери с ребенком. Причиной инфекции может быть процедуры в парикмахерских, косметических, стоматологических или тату-салонах с использованием нестерилизованных или неправильно стерилизованных инструментов. Все люди без иммунитета подвержены риску заражения этим вирусом. Вакцинация является наиболее эффективной формой профилактики. Вирус гепатита С, как и вирус гепатита В, передается в основном при контакте с зараженной кровью.Заражение может произойти во время операции или других действий, вызывающих повреждение кожных покровов, выполняемых с использованием плохо стерилизованного медицинского оборудования или косметических инструментов. Помните, что нет иммунизации против инфекции гепатита С . Для снижения риска заражения гепатитами В и С (и другими венерическими заболеваниями, такими как ВИЧ или сифилис) рекомендуется использовать презервативы при половом контакте. Цирроз печени считается необратимым процессом, поэтому лечение заключается в замедлении или остановке прогрессирования заболевания. Существует множество рекомендаций, которым можно следовать, чтобы сохранить хорошее здоровье и снизить риск дальнейших осложнений.например, Недоедание часто встречается у людей с циррозом печени, поэтому важно соблюдать сбалансированную диету . Цирроз печени http://gastrologia.mp.pl/choroby/watroba/50969,marskosc-watarzenia Цирроз печени https://www.nhs.uk/conditions/cirrhosis/ лечение/ Interna Szczeklik 2016 Анджей Щеклик, Петр Гаевский; MP, Kraków 2016, edition 7 / Создайте учетную запись, чтобы открыть для себя весь потенциал портала! Тесты для диагностики цирроза: Целью лечения цирроза печени является ингибирование фиброза печени и предотвращение или лечение осложнений.Для этого применяют как симптоматическое, так и этиотропное лечение. Методы этиотропной терапии зависят от этиологии цирроза. При циррозе печени, вызванном хронической инфекцией вирусами гепатита В или типа С, используются препараты, помогающие элиминировать вирус из организма пациента. При 90 023 алкогольном циррозе печени 90 025 пациент должен быть включен в программу наркологической терапии. Симптоматическое лечение основано на улучшении самочувствия и качества жизни пациента.Одним из действий является полное прекращение употребления алкоголя. Независимо от причины цирроза печени отказ от алкоголя снижает скорость прогрессирования заболевания. Важным аспектом является также поддержание надлежащей массы тела и регулярная физическая активность. Основой правильного питания является обеспечение в рационе достаточного количества (от 1 до 1,8 г/кг массы тела) полноценного белка, так как цирроз печени вызывает избыточный распад строительных белков и их дефицит в организме ( так называемый гиперметаболическое состояние ). Энергетическая потребность людей с циррозом печени составляет не менее 2000 ккал в день. Больным следует ограничивать количество потребляемой соли, т. к. ее избыток увеличивает риск отеков голеней, стоп и брюшной полости. При циррозе печени изменяется структура печени, изменения необратимы и могут прогрессировать. Темпы развития болезни индивидуальны и зависят, в том числе, от употребляет ли пациент алкоголь или существуют другие факторы риска развития заболевания. При прогрессирующем циррозе печени могут возникнуть осложнения, требующие лечения. Это, среди прочего: Вы можете снизить риск развития цирроза печени, ограничив потребление алкоголя и защитив себя от вирусного гепатита. Злоупотребление алкоголем является одной из наиболее частых причин цирроза печени. Лучший способ предотвратить заболевание — ограничить и контролировать количество потребляемого алкоголя. Всемирная организация здравоохранения (ВОЗ) установила в среднем уровень потребления алкоголя, связанный с наименьшим риском причинения вреда здоровью. Одна стандартная порция спирта составляет 10 г 100% спирта и содержит примерно: 250 мл пива (5%) = 100 мл вина (12%) = 30 мл водки (40%). Нормы потребляемого алкоголя: Людям с диагнозом цирроз печени следует полностью отказаться от употребления алкоголя , поскольку, независимо от причины цирроза, алкоголь ускоряет скорость прогрессирования заболевания. Второй по частоте причиной цирроза печени является гепатит В и С. Вирус гепатита В передается при контакте с инфицированной кровью, т.е.через поврежденную кожу и половой контакт матери с ребенком. Причиной инфекции может быть процедуры в парикмахерских, косметических, стоматологических или тату-салонах с использованием нестерилизованных или неправильно стерилизованных инструментов. Все люди без иммунитета подвержены риску заражения этим вирусом. Вакцинация является наиболее эффективной формой профилактики. Вирус гепатита С, как и вирус гепатита В, передается в основном при контакте с зараженной кровью.Заражение может произойти во время операции или других действий, вызывающих повреждение кожных покровов, выполняемых с использованием плохо стерилизованного медицинского оборудования или косметических инструментов. Обратите внимание, что нет прививок против гепатита С . Для снижения риска заражения гепатитом В и С (и другими венерическими заболеваниями, такими как ВИЧ или сифилис) рекомендуется использовать презервативы во время полового контакта. Цирроз печени считается необратимым процессом, поэтому лечение заключается в замедлении или остановке прогрессирования заболевания. Существует множество рекомендаций, которым вы можете следовать, чтобы сохранить хорошее здоровье и снизить риск дальнейших осложнений, в том числе:в.: Недоедание часто встречается у людей с циррозом печени, поэтому так важно поддерживать сбалансированную диету . Цирроз печени http://gastrologia.mp.pl/choroby/watroba/50969,marskosc-watarzenia Цирроз печени https://www.nhs.uk/conditions/cirrhosis/treatment/ Interna Szczeklik 2016 Анджей Щеклик, Петр Гаевский; депутат, Краков 2016, издание 7 Дивертикулит – это заболевание, вызывающее образование крошечных карманов в стенке желудочно-кишечного тракта, которое может диагностировать и лечить гастроэнтеролог. Эти карманы, называемые дивертикулами, могут появиться в любом месте от пищевода до ануса, но чаще всего встречаются в толстой кишке. Сами по себе дивертикулы обычно не вызывают проблем со здоровьем, но иногда поражаются инфекцией.Это, в свою очередь, может привести к дивертикулиту, заболеванию, которое может вызвать сильную боль в животе, тошноту и лихорадку. Дивертикулит также может вызывать другие серьезные проблемы со здоровьем, в том числе перитонит — воспаление слизистой оболочки желудка. Большинство людей с дивертикулярной болезнью не знают об этом.Часто протекает бессимптомно и не влияет на процесс пищеварения. Некоторые люди с дивертикулярной болезнью могут испытывать вздутие живота, спазмы в животе, внезапную боль, лихорадку, диарею или запор — те же симптомы, что и при синдроме раздраженного кишечника. Дивертикулярная болезнь встречается редко, если в рационе много клетчатки, злаков, фруктов и овощей, что привело ученых и медицинских работников к выводу, что диета с низким содержанием клетчатки вызывает заболевание или, по крайней мере, способствует его развитию.Еда с низким содержанием клетчатки требует большего давления внутри пищеварительного тракта, чтобы протолкнуть пищу. Долгие годы этих дополнительных усилий приводят к образованию дивертикулов. Большинство людей с дивертикулярной болезнью не имеют симптомов, поэтому заболевание обычно обнаруживается случайно. Обследование толстой кишки на наличие других заболеваний с использованием рентгенографии с барием или скрининговых тестов, таких как колоноскопия, может выявить дивертикулы. Гастроэнтерологи рекомендуют регулярный скрининг рака толстой кишки после 50 лет. Регулярная колоноскопия также может обнаружить дивертикулы. Специалисты-медики сходятся во мнении, что лучший способ лечения дивертикулярной болезни — предотвратить ее возникновение. Способ сделать это — избегать запоров и запоров, употребляя в пищу продукты с высоким содержанием клетчатки и большое количество фруктов и овощей.Этот тип диеты помогает пищеварительной системе работать, тем самым предотвращая запоры и приводя к здоровой толстой кишке. Однако, однажды сформировавшись, дивертикулы не исчезнут сами по себе. Скорее всего, если у вас дивертикулярная болезнь, у вас не будет симптомов и вам не потребуется лечение. Однако, если у вас есть симптомы — боль в животе, газы или запор — ваш основной план лечения часто будет заключаться в увеличении количества клетчатки в вашем рационе. Альтернативой является добавка клетчатки в виде таблеток или порошка.Врач-специалист может также назначить миорелаксанты для снятия спазмов в толстой кишке. При отсутствии лечения дивертикулит может привести к дивертикулиту. Возможные осложнения включают воспаление, инфекцию, кровотечение и закупорку. К счастью, дивертикулярная болезнь не вызывает рак. Дивертикулит — более серьезное заболевание, вызывающее локальную боль и болезненность в животе, тошноту, лихорадку, рвоту, озноб или запор.Врач-специалист может лечить легкие случаи состояния пероральными антибиотиками, но в более серьезных случаях может потребоваться пребывание в больнице и внутривенное введение антибиотиков. Если у вас рецидивирующий дивертикулит, вам может потребоваться операция по удалению части пораженной толстой кишки. ВАЖНО : Информация, содержащаяся здесь, является только руководством, а не медицинским советом. Пожалуйста, проконсультируйтесь с соответствующим врачом о состоянии вашего здоровья, потому что только квалифицированный и опытный специалист может поставить точный диагноз и порекомендовать соответствующее лечение. Двенадцатиперстная кишка - орган, непосредственно прилежащий к желудку, поджелудочной железе и печени и являющийся первым отделом тонкой кишки. В этом чрезвычайно важном органе протекают пищеварительные процессы и происходит всасывание питательных веществ из пищи. Наиболее распространенными заболеваниями двенадцатиперстной кишки являются: - дуоденогастральный рефлюкс - очень распространенное функциональное расстройство желудочно-кишечного тракта.Щелочное содержимое двенадцатиперстной кишки, смешанное с желчными солями, не попадает в тонкую кишку, а возвращается в желудок. В желудке он смешивается с пищеварительными кислотами и сильно раздражает слизистую этого органа. Характерными симптомами являются боли в эпигастрии, сопровождающиеся рвотой с желчью. Диагноз ставится на основании гастроскопии. Дуоденогастральный рефлюкс обычно лечат препаратами, ускоряющими моторику желудочно-кишечного тракта, угнетающими секрецию желудочного сока и нейтрализующими желчные соли. - воспаление двенадцатиперстной кишки - состояние, непосредственно предшествующее язве двенадцатиперстной кишки. Симптомы обычно внезапные и довольно сильные боли в верхней части живота, иногда отдающие в позвоночник. Диагноз ставится на основании гастроскопии. Наиболее важной в терапии является легкоусвояемая, , профессионально составленная диета , позволяющая восстановить поврежденную слизистую оболочку. Также важно полностью отказаться от стимуляторов (алкоголь, сигареты, кофе) и употреблять препараты, угнетающие секрецию желудочного сока или нейтрализующие соляную кислоту. - язвы двенадцатиперстной кишки - локализуются обычно в луковице двенадцатиперстной кишки, ближайшей к желудку части. Заболевание обостряется в периоды плохого настроения и слабости организма. Симптомами являются острая боль в эпигастрии, возникающая примерно через 2 часа после еды. Язвы часто дают о себе знать ночью. Это так называемые голодные боли. Больные часто жалуются на рвоту, тошноту и изжогу. Диагноз ставится на основании гастроскопии. В 70% случаев причиной язвы двенадцатиперстной кишки является инфицирования бактерией Helicobacter pylori .Его присутствие в пищеварительном тракте может быть подтверждено неинвазивным респираторным тестом. Однако наиболее точным диагностическим методом является гистопатологических исследования срезов слизистой оболочки, обычно взятых при гастроскопии. Гастроэнтеролог обычно назначает препараты, подавляющие секрецию желудочного сока, и антибиотики. Больной также должен следовать рекомендациям и изменить рацион на легкоусвояемый и отказаться от стимуляторов. Несоблюдение рекомендованного лечения может привести к прободению язвы.В таких случаях содержимое желудка изливается в брюшную полость — это так называемая острый перитонит. Тогда единственным эффективным методом лечения становится быстрая хирургическая операция. Перфорация язвы двенадцатиперстной кишки часто опасна для жизни. - рак двенадцатиперстной кишки - диагностируются значительно реже, чем, например, рак желудка или толстой кишки. Характерными симптомами, связанными с раком двенадцатиперстной кишки, являются боль в животе, потеря веса, желудочно-кишечное кровотечение, тошнота и рвота.Подобные симптомы встречаются и при многих других заболеваниях органов пищеварения, из-за чего рак двенадцатиперстной кишки очень часто диагностируется на поздних стадиях. Новообразования двенадцатиперстной кишки лечат хирургическим путем, удаляя больную часть органа, а во многих случаях дополнительно применяют химиотерапию. двенадцатиперстная кишка, рефлюкс, язвы, Helicobacter pylori, брюшина ВОЗВРАТ * Все медицинские статьи, представленные на сайте, соответствуют медицинским знаниям, но ни одна из них не может рассматриваться как медицинский диагноз, а только как учебный материал.Если вы заметили какие-либо тревожные симптомы, обратитесь к врачу.
Симптомы цирроза печени
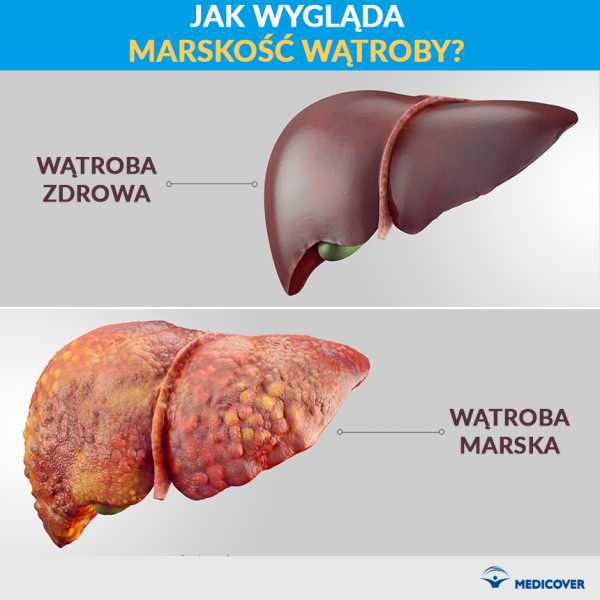
Диагностика цирроза печени
- о циррозе может свидетельствовать тромбоцитопения и анемия
Проверьте список гепатологов, посещающих центры Medicover. Лечение цирроза печени
Прогноз и осложнения цирроза печени
Профилактика цирроза печени
Употребление алкоголя
Вирусный гепатит
Рекомендуемое лечение цирроза печени
Представленную информацию медицинского характера не следует рассматривать как руководство по медицинскому ведению каждого пациента.Лечебная процедура, в том числе объем и периодичность диагностических исследований и/или лечебных процедур, решается врачом индивидуально, в соответствии с медицинскими показаниями, которые определяются после осмотра состояния пациента. Врач принимает решение по согласованию с пациентом. При желании провести анализы, не предусмотренные медицинскими показаниями, у пациента есть возможность сделать их платно.
Диагностика цирроза печени
Проверьте список гепатологов, посещающих центры Medicover. Лечение цирроза печени 9000 5
Прогноз и осложнения цирроза печени
Профилактика цирроза печени
Употребление алкоголя
Гепатит
Рекомендуемое лечение цирроза печени
Дивертикулярная болезнь - GASTROMED Торуньский центр гастрологии, гастроскопия, колоноскопия под наркозом
Дивертикулярная болезнь, как правило, протекает легко и довольно часто и поражает примерно 30% людей старше 60 лет. Другие факторы риска включают:
Симптомы дивертикулярной болезни
Причины дивертикулярной болезни
Диагностика дивертикулярной болезни
Лечение дивертикулярной болезни Заболевания двенадцатиперстной кишки - рефлюкс, язвы, новообразования АЛЬФА-ЛЕК
Теги:
Была ли эта статья полезной? Пожалуйста, оцените это.
.