2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Иммуноглобулин E (IgE) является одним из 5 классов иммуноглобулинов. IgE присутствует в плазме крови в гораздо более низких концентрациях, чем иммуноглобулин G (IgG). Общий IgE считается маркером аллергических заболеваний и паразитарных инвазий.
Функция IgE также отличается от других иммуноглобулинов тем, что он индуцирует активацию тучных клеток и базофилов через рецептор на клеточной мембране тучных клеток и базофилов. Благодаря такому взаимодействию почти все IgE, продуцируемые В-клетками, связываются с тучными клетками или базофилами, что объясняет низкую концентрацию иммуноглобулина в крови в норме. Присоединение IgE к рецептору приводит к активации клеток, немедленному высвобождению биологически активных компонентов клеток - гистамина и триптазы, что влечет за собой проявления острой аллергической реакции.
Чаще всего анализ крови на IgE применяется в диагностике атопических аллергических заболеваний, некоторых инфекций, воспалительных процессов. Этот тест обязательно назначают при подозрении на аллергический бронхолегочный аспергиллез и муковисцидоз. Анализ в рутинной практике применяется при подозрении на аллергические заболевания и глистные инвазии. При поллинозе (сезонной аллергии) обычно определяют совместно общий иммуноглобулин Е и эозинофильный катионный белок - ЕСР.
Повышенные концентрации IgE обычно указывают на аллергические заболевания. Очень высокие концентрации общего IgE отмечаются у пациентов с муковисцидозом и аспергиллезом.
Повышенная концентрация общего иммуноглобулина E не является диагностическим критерием для аллергических заболеваний и должна интерпретироваться лечащим врачом при учете данных пациента, включая возраст, пол, историю путешествий, наличие контакта с аллергеном и семейный анамнез.
Нормальная концентрация общего IgE не исключает наличия аллергии. В неопределенных случаях может быть назначено тестирование на специфический IgE к определенному аллергену или панели аллергенов.
Обычно результат анализа крови на IgE можно получить в течение 1-2 дней.
Специальная подготовка не требуется. С подробной информацией можно ознакомиться в соответствующем разделе статьи. При подозрении на аллергию лучше сдавать анализ на высоте аллергических проявлений.
Иммуноглобулины G (IgG) – основные белки иммунной системы, составляют до 80% всех иммуноглобулинов и до 20% общего белка организма. При контакте с инфекцией, продуцируются В-лимфоцитами позже иммуноглобулинов класса М (IgM) и класса А (IgA), но сохраняют информацию об инфекционном агенте длительное время, часто пожизненно, обеспечивая постинфекционный иммунитет и лёгкое течение заболевания при повторном попадании микроорганизма. Это свойство IgG позволяет предотвратить тяжёлое течение опасных инфекционных заболеваний с помощью вакцинации – прививка формирует иммунитет к возбудителю. При дефиците IgG снижается способность организма сопротивляться инфекциям. IgG имеют маленькую молекулярную массу и проникают через трансплацентарный барьер, защищая ребёнка в утробе матери во время беременности.
Повышение значений
Снижение значений
1 - 2 дня.
Кровь можно сдать в течение дня, не ранее, чем через 3 часа после приема пищи или утром натощак.
Метод определения Хемилюминесцентный иммуноанализ.
Исследуемый материал Сыворотка крови
Доступен выезд на дом
Онлайн-регистрацияИммуноглобулин Е общий отражает суммарное количество иммуноглобулинов класса IgE в сыворотке крови.
Синонимы: Анализ крови на иммуноглобулин Е.
Immunoglobulin E; Quantitative IgE.
Определение этого показателя особенно важно для диагностики одного из основных видов аллергии − атопии.
Атопия − врожденная склонность к чрезмерной продукции IgE антител. Атопические нарушения включают сезонные аллергические риниты (сенная лихорадка), астму и атопическую экзему. IgE, сравнительно с другими классами иммуноглобулинов, присутствуют в сыворотке крови в минимальных количествах. Период полувыведения их из крови составляет 2-5 суток. Синтез IgE начинается уже во внутриутробном периоде, уровень общего IgE у детей приближается к значениям, обычно определяемым у взрослых, после десяти лет. Одна из функций IgE связана с участием в обеспечении противогельминтного иммунитета (высокий уровень этих антител наблюдается при паразитозах).
У людей с аллергическими проявлениями часто (но не всегда) отмечается повышение уровня общего IgE в крови.
Величина этого показателя только в целом коррелирует с клиническими проявлениями аллергии. У пациентов с высокими концентрациями общего IgE обычно выявляется чувствительность к разным специфическим аллергенам.
Часть пациентов с клиническими проявлениями аллергии и выявленным присутствием специфичных IgE могут иметь уровень общего IgE в пределах референсных значений.
Исследование суммарного содержания IgE рекомендуют проводить во всех пробах, в которых проводится определение уровня специфических IgE, для исключения вызывающих сомнение результатов вследствие неспецифического связывания, обусловленного очень высоким содержанием общего IgE. У детей до одного года уровень IgE обычно менее 15 Ед/л; выявление повышенного содержания общего IgE в этом возрасте с большой вероятностью свидетельствует о склонности к аллергии.
Основное применение данного теста в лабораторной диагностике связано с участием IgE в аллергических реакциях, а также для оценки риска развития аллергических заболеваний у детей, чьи родственники имеют аллергопатологию.
Кроме того, тест применяют в выявление первичных иммунодефицитов с преимущественным нарушением синтеза антител.
Метод определения Иммунотурбидиметрический.
Исследуемый материал Сыворотка крови
Доступен выезд на дом
Онлайн-регистрацияОсновной вид сывороточных иммуноглобулинов, участвующих в иммунном ответе.
Составляют около 75 - 80% от всех иммуноглобулинов сыворотки и 10 - 20% общего белка сыворотки. Синтезируются В-лимфоцитами (плазмоцитами). Молекула состоит из 2-х тяжёлых и 2-х лёгких цепей. Период полураспада составляет около 23 - 25 суток.
Антитела класса IgG играют основополагающую роль в обеспечении длительного гуморального иммунитета при инфекционных заболеваниях.
Дефицит IgG ослабляет сопротивляемость к инфекциям. Синтез IgG и его сывороточный уровень возрастают в ответ на хроническую или возвратную инфекцию или аутоиммунное заболевание (многие клинически важные аутоантитела относятся к классу IgG).
Основной функцией IgG является образование комплекса «антиген-антитело». Они способствуют нейтрализации бактериальных экзотоксинов, фагоцитозу, фиксации комплемента, могут участвовать в аллергических реакциях. Антитела этого класса появляются через некоторое время после контакта с антигеном.
Иммуноглобулины G имеют небольшой молекулярный вес и поэтому могут (единственные из всех иммуноглобулинов) проникать через плаценту от матери к плоду. Таким образом, обеспечивается пассивный иммунитет новорождённого ребёнка к некоторым инфекционным заболеваниям, например, к кори. В крови у плода и у новорождённого содержатся только материнские IgG. Они исчезают очень рано, не позже 9 месяцев после рождения, когда начинается синтез собственных IgG.
Интерпретация результатов анализов носит информационный характер, не является диагнозом и не заменяет консультации врача. Референсные значения могут отличаться от указанных в зависимости от используемого оборудования, актуальные значения будут указаны на бланке результатов.
Наибольшее диагностическое значение имеет определение IgE у детей. У взрослых, например, повышенный уровень IgE выявляется только у 50% больных, страдающих атопической бронхиальной астмой. Значительное повышение IgE в крови отмечается при гиперчувствительности к большому числу аллергенов в комбинации с ринитом, астмой, наследственным дерматитом. Если гиперчувствительность наблюдается к одному аллергену, то уровень IgE может сохраняться в пределах нормы. Высоким уровнем IgE в крови сопровождается аллергический бронхопульмональный аспергиллез. Снижение уровня IgE выявляют при атаксии – телеангиэктазии вследствие дефекта Т-клеток.
Решающее значение играет определение уровня IgE при диагностике редкого заболевания – гипер IgE-синдрома. При данном синдроме IgE повышается в сыворотке до 2000-50000 кЕ/л, в крови увеличивается количество эозинофилов, клиническая картина характеризуется выраженной крапивницей и гиперемией на вдыхаемые различные аллергены (бактериальные, грибковые и т.д.), пыльцу, пищу. Астма не является характерной для данного синдрома.
Для установления диагноза аллергии необходима не только констатация повышения общего IgE в крови, но и целесообразно выявить причинный аллерген, путём определения титра аллергенспецифичного IgE к нему. Даже при отсутствии специфического IgE в сыворотке нельзя сказать, что патогенез заболевания происходил без участия IgE-зависимого механизма, так как сенсибилизация тучных клеток и выработка IgE могут происходить местно, без проникновения IgE в кровоток (например при аллергическом рините). Примерно 30% больных атопическими заболеваниями имеют уровень общего IgE в пределах референсных значений.
При интерпретации результатов исследования общего IgE в крови необходимо учитывать некоторые диагностические ограничения данного теста:
Единица измерения: кМЕ/л
Референсные значения:
|
Возраст |
IgE, кМЕ/л |
|
до 1 года |
0 – 15 |
|
1 – 6 лет |
0 – 60 |
|
7 – 10 лет |
0 – 90 |
|
≥ 11 лет |
0 – 100 |
Повышение:
Снижение:
| Биохимические исследования крови | ||
| Аланинаминотрансфераза (АЛТ) | Строго натощак | |
| Альбумин | Строго натощак | Накануне исключить физическую нагрузку. Длительное пережатие сосудов во время взятия крови и «работа кулаком» могут повысить уровень альбумина. Длительное нахождение в вертикальном положении может увеличить уровень на 10%. |
| Альфа-1-антитрипсин | Строго натощак | |
| Амилаза | Строго натощак | Прием некоторых лекарственных средств (эстрогены, кортикостероиды, фуросемид, ибупрофен, индометацин, тетрациклин и др.) может провоцировать повышение значений |
| Аполипопротеин А1 | Строго натощак | |
| Аполипопротеин В | Строго натощак | |
| Антистрептолизин - О | Строго натощак | |
| Аспартатаминотрансфераза (АСТ) | Строго натощак | |
| Альфафетопротеин (АФП) | Не требует подготовки | |
| Белковые фракции | Строго натощак | Пища, принятая накануне, не должна содержать много белка. |
| Белок общий | Строго натощак | Накануне избегать активной физической нагрузки. Пища, принятая накануне, не должна содержать много белка. |
| Бета-2-микроглобулин | Не требует подготовки | |
| Билирубин общий | Строго натощак | |
| Билирубин прямой | Строго натощак | |
| Витамин В 12 | Строго натощак | На результат может повлиять прием некоторых лекарственных препаратов: неомицина, противосудорожных средств, оральных контрацептивов и пр. |
| Витамин 25-ОН Витамин D | Строго натощак | |
| Гамма-глютамилтрансфераза (ГТП) | Строго натощак | |
| Гаптоглобин | Строго натощак | На исследование может повлиять прием лекарственных препаратов, эстрогенов, оральных контрацептивов, андрогенов и пр. |
| Глюкоза | Строго натощак | Перед сдачей исключить повышенные психо-эмоциональные и физические нагрузки |
| Наименование теста | Пищевой режим перед исследованием | Особые условия подготовки |
| Гликированный гемоглобин | Не требует подготовки | Можно сдавать сразу после еды. Нецелесообразно проводить после кровотечений, гемотрансфузий. |
| Гомоцистеин | Не требует подготовки | |
| Железо | Строго натощак | Накануне избегать активной физической нагрузки, алкоголя; за 5-7 дней до сдачи прекратить прием железосодержащих препаратов. При переливании крови, исследование лучше проводить через несколько дней после процедуры. |
| Калий, Натрий,Хлор | Строго натощак | |
| Кальций | Строго натощак | Накануне избегать активной физической нагрузки, алкоголя. В течение 24 часов не принимать контрастные вещества, содержащие гадолиний. |
| Кальций ионизированный | Строго натощак | Накануне избегать чрезмерной физической нагрузки, алкоголя |
| Кислый альфа 1 -гликопротеин | Строго натощак | |
| Креатинин | Строго натощак | Пища, принятая накануне, не должна содержать много белка. |
| Креатинкиназа (КФК) | Строго натощак | Терапия статинами может повышать значение |
| Лактат | Строго натощак, если нет специальных указаний | Перед сдачей исключить физические нагрузки, перед процедурой взятия крови или во время нее исключить нагрузки на кисть или руку |
| Лактатдегидрогеназа (ЛДГ) | Строго натощак | |
| ЛЖСС | Строго натощак | За 5-7 дней до сдачи прекратить прием железосодержащих препаратов |
| Липаза | Строго натощак | |
| Холестерин-ЛПВП | Строго натощак | |
| Холестерин-ЛПНП | Строго натощак | |
| Магний | Строго натощак | Накануне избегать активной физической нагрузки, алкоголя; за 5-7 дней прекратить прием препаратов, содержащих магний |
| Миоглобин | Строго натощак | Накануне избегать активной физической нагрузки |
| Мочевая кислота | Строго натощак | Накануне избегать активной физической нагрузки, не злоупотреблять пищей, богатой белками, пуринами, исключить прием алкоголя. |
| Мочевина | Строго натощак | Пища, принятая накануне, не должна содержать много белка. Исключить чрезмерные физические нагрузки. |
| Натрийуретический пептид (NT-pro BNP) | Строго натощак | |
| ПСА общий | Не требует подготовки | До или через 6-7 дней после биопсии, пальпации, УЗИ и других механических воздействий на простату. За 1 день до исследования исключить секс. |
| ПСА свободный | Не требует подготовки | До или через 6-7 дней после биопсии, пальпации, УЗИ и других механических воздействий на простату. За 1 день до исследования исключить секс |
| РЭА | Не требует подготовки | |
| Ревматоидный фактор (РФ) | Строго натощак | |
| Са -125, СА 15-3, СА 19-9, СА – 242, НЕ - 4 | Не требует подготовки | |
| СА 72-4 | Не требует подготовки | В случае прохождения лечения через 8 часов после последнего введения биотина |
| С-реактивный белок (С-РБ) | Строго натощак | |
| Трансферрин | Строго натощак | |
| Триглицериды | Строго натощак | Сдавать в утренние часы; за 3 дня исключить прием алкоголя |
| Тропонин I | Не требует подготовки | |
| Ферритин | Не требует подготовки | |
| Наименование теста | Пищевой режим перед исследованием | Особые условия подготовки |
| Фолат (фолиевая кислота) | Строго натощак | |
| Фосфор | Строго натощак | Накануне избегать чрезмерной физической нагрузки, алкоголя; за 5-6 дней прекратить прием препаратов, содержащих фосфор |
| Фруктозамин | Строго натощак | |
| Холестерин общий | Строго натощак | |
| Холинэстераза (ацетилхолинэстераза) | Строго натощак | На результат исследования может повлиять прием некоторых лекарственных препаратов: оральные контрацептивы, анаболические стероиды, глюкокортикоиды и пр. |
| Церулоплазмин | Строго натощак | На результат исследования может повлиять прием противосудорожных препаратов, оральных контрацептивов, андрогенов, эстрогенов, курение. |
| Щелочная фосфатаза | Строго натощак | Исключить алкоголь – за 1 день до сдачи, курение – за 2 часа до сдачи крови |
| Cyfra 21-1 | Не требует подготовки | |
| Гормональные и иммунологические исследования | ||
| Альдостерон | Не требует подготовки | Не проводить во время обострений хронических заболеваний. Накануне исключить стресс, физические нагрузки. С лечащим врачом решить вопрос об исключении приема антигипертензивных, нестероидных, противовоспалительных препаратов, диуретиков, эстрагенов, гепарина. При сборе в вертикальном положении предварительно пациент должен находиться в этом положении (стоя, сидя) не менее 2-х часов. |
| АКТГ | Не требует подготовки | Накануне исключить психоэмоциональные и физические нагрузки (спортивные тренировки). За сутки до взятия крови исключить приём алкоголя, за 1 час до взятия крови - курение. У женщин анализ производится на 6 - 7 день менструального цикла, если другие сроки не указаны лечащим врачом. Сдавать кровь на анализ предпочтительно рано утром, если нет особых указаний врача. Для оценки в динамике пробы следует брать в одно и то же время. |
| Андростендион | Строго натощак | Сдавать предпочтительно утром. У женщин - желательно в первые дни м/цикла. За 3 дня до сдачи исключить интенсивные физические тренировки, за сутки – алкоголь, за 1 час – курение. В течение 30 минут перед сдачей крови находиться в полном покое. |
| Анти-Мюллеров гормон | Не требует подготовки | У женщин - (в комлексе с ФСГ) при сохраненном м/ц на 3-5 день, если другие сроки не указаны врачом |
| Антитела к инсулину | Строго натощак | |
| Антинуклеарные антитела (ANA) | Не требует подготовки | |
| Антитела к ткани яичника (антиовариальные антитела) | Не требует подготовки | |
| Антиспермальные антитела | Не требует подготовки | |
| Антитела к кардиолипину | Не требует подготовки | |
| Антитела IgG к двуспиральной (нативной) ДНК (ds ДНК) | Строго натощак | |
| Антитела к фосфолипидам | Не требует подготовки | |
| Антитела к глиадину | Не требует подготовки | |
| Антитела класса IgG к тканевой трансглютаминазе | Не требует подготовки | |
| Антитела к тиреоглобулину (АтТГ) | Не требует подготовки | Сдавать не раньше, чем через 6 недель после операции на щитовидной железе |
| Антитела к экстрагируемым ядерным антигенам (ENA) | Не требует подготовки | |
| Наименование теста | Пищевой режим перед исследованием | Особые условия подготовки |
| Антитела к рецепторам ТТГ (АТ-ТТГ) | Не требует подготовки | |
| Антитела к тиреопероксидазе (Анти -ТПО) | Не требует подготовки | |
| Ассоциированный с беременностью плазменный белок А (РАРР-А) | Не требует подготовки | |
| Антитела к циклическому цитруллинированному пептиду (АЦЦП) | Не требует подготовки | |
| Гастрин 17 | Строго натощак | Перед исследованием исключить кофе и курение. |
| Глобулин, связывающий половые гормоны (ГСПГ) | Не требует подготовки | |
| ДЭГА-сульфат | Не требует подготовки | У женщин - при сохраненном м/цикле на 5-7 д. м/ц, если другие сроки не указаны врачом |
| Иммуноглобулин Е, А, G, М | Не требует подготовки | |
| Ингибин В | Не требует подготовки | У женщин - при сохраненном м/цикле на 5-7 д. м/ц, если другие сроки не указаны врачом |
| Инсулин | Строго натощак | Исключить за сутки – алкоголь, за 1 час – курение. |
| Инсулиноподобный фактор роста 1 (Соматомедин) | Не требует подготовки | Не сдавать в острые периоды заболеваний |
| Интерлейкины | Не требует подготовки | |
| Кортизол | Не требует подготовки | Накануне избегать физической нагрузки, алкоголя, за час до сдачи – не курить. Имеет суточный ритм секреции: максимум в утренние часы (6 - 9 часов), минимум - в вечерние (20 - 21 час). |
| ЛГ (лютеинизирующий гормон) | Не требует подготовки | При сохраненном м/цикле на 5-7 д. м/ц, если др. сроки не указаны врачом. За три дня до сдачи исключить интенсивные физические тренировки. Исследование нельзя проводить во время острых заболеваний. За 1 час до взятия крови не курить. Накануне сдачи исключить стресс. |
| Паратгормон | Строго натощак | Взятие проводить утром; накануне исключить прием алкоголя, физические нагрузки, за час до сдачи – не курить, в течение 30 минут перед взятием находиться в полном покое. |
| Плацентарный лактоген | Не требует подготовки | |
| Прогестерон | Не требует подготовки | При сохраненном м/цикле на 22-23 д. м/ц, если др. сроки не указаны врачом |
| Пролактин | Не требует подготовки | До 10 часов утра (через 3-4 часа после пробуждения), у женщин - на 5 -7 день цикла, если др. сроки не указаны врачом. За 1 день до исследования исключить секс, тепловые воздействия (сауну), за 1 час-курение, за 30 минут – психоэмоциональное и физическое напряжение |
| С3/С4 компоненты комплемента | Не требует подготовки | |
| С-пептид | Строго натощак | Желательно сдавать в утренние часы. За сутки необходимо исключить приём алкоголя, за 1 час до взятия крови - курение. |
| Соматотропный гормон | Не требует подготовки | За 3 дня до взятия крови исключить спортивные тренировки, за один час не курить, в течение 30 минут перед взятием – находиться в полном покое |
| Т4 (Тироксин общий / свободный) | Не требует подготовки | За месяц до исследования исключить прием гормонов щитовидной железы; за 5 дней до исследования исключить прием препаратов, содержащих йод; накануне исключить физические нагрузки и стрессы; непосредственно перед сдачей в течение 30 мин. находиться в состоянии покоя. Взятие крови проводить до рентгеноконтрастных исследований. |
| Наименование теста | Пищевой режим перед исследованием | Особые условия подготовки |
| Т3 (Трийодтиронин общий / свободный ) | Не требует подготовки | За месяц до исследования исключить прием гормонов щитовидной железы; за 5 дней до исследования исключить прием препаратов, содержащих йод; накануне исключить физические нагрузки и стрессы; непосредственно перед сдачей в течение 30 мин. находиться в состоянии покоя. Взятие крови проводить до рентгеноконтрастных исследований. |
| Трофобластический бета – гликопротеин (ТБГ) | Не требует подготовки | |
| Тестостерон общий | Не требует подготовки | Для женщин - при сохраненном м/цикле сдавать на 5-7 день м/ц, если др. сроки не указаны врачом. За три дня до сдачи исключить интенсивные физические тренировки, накануне исключить курение |
| Тестостерон свободный | Не требует подготовки | |
| Тиреоглобулин | Не требует подготовки | Проводить до процедур сканирования или биопсии щитовидной железы. При контроле лечения–не ранее чем через 6 недель после операции на щитовидной железе |
| ТТГ (тиреотропный гормон) | Не требует подготовки | Подвержен суточным колебаниям, максимума достигает к 2-4 часам ночи, до 8 утра держатся высокие показатели. Сдавать желательно с 8.00 до 17.00.Накануне исключить стресс. При исследовании в динамике рекомендуется сдавать в одно и то же время суток. Нормальный ритм секреции нарушается при бодрствовании ночью. |
| ФНО-альфа (фактор некроза опухоли-альфа) | Не требует подготовки | |
| ФСГ (фолликулостимулирующий гормон) | Не требует подготовки | При сохраненном м/цикле на 5-7 д. м/ц, если др. сроки не указаны врачом. За три дня до сдачи исключить интенсивные физические тренировки. Исследование нельзя проводить во время острых заболеваний. За 1 час до взятия крови не курить. Накануне сдачи исключить стресс. |
| ХГЧ + бета ХГЧ (хорионический гонадотропин человека) | Не требует подготовки | При диагностике беременности желательно проводить не ранее 3-5-дневной задержки менструации. |
| Свободный β - ХГЧ (свободная β субъединица хорионического гонадотропина человека) | Не требует подготовки | |
| Циркулирующие иммунные комплексы С3D (ЦИК С3D ) | Не требует подготовки | |
| Эритропоэтин | Строго натощак | Подвержен суточным колебаниям. Желательно сдавать 7.30 до 12.00 |
| Эстрадиол | Не требует подготовки | При сохраненном м/цикле сдавать на 5-7 д. м/ц, если др. сроки не указаны врачом. За три дня до сдачи исключить интенсивные физические тренировки. Исследование нельзя проводить во время острых заболеваний. За 1 час до взятия крови не курить. Накануне сдачи исключить стресс. |
| Эстриол свободный | Не требует подготовки | |
| 17-ОН Прогестерон | Не требует подготовки | Для женщин - при сохраненном м/цикле на 3-5 д. м/ц, если др. сроки не указаны врачом. |
| Отдельные исследования крови | ||
| Гастропанель | Строго натощак | Перед исследованием исключить кофе и курение |
| Гемокод | Не требует подготовки | За сутки исключить антибиотики, наркотические и психотропные препараты, алкоголь. Нельзя проходить тестирование во время обострения хронического заболевания, при наличии недомогания. |
| Гастро-7-Лайн | Не требует подготовки | |
| Ливер-7-Лайн | Не требует подготовки | |
Анализ на аллергию, к сожалению, на сегодняшний день один из наиболее популярных тестов в нашей клинике. Беспричинное чихание, зуд, высыпания, слезотечение — все это симптомы, которые могут свидетельствовать о наличии у Вас аллергии. Наличие похожих симптомов — это повод обратиться к врачу и пройти тест на аллергию.
Аллергия — это необычная повышенная чувствительность к различным веществам, которые у большинства людей не вызывают болезненных реакций. Как правило, врагами становятся домашняя пыль, пыльца растений, плесень, эпителий домашних животных, некоторые виды пищевых продуктов и т.д. Эти агенты становятся аллергенами и возникает аллергия.
Диагноз «аллергия» не звучит страшно. Однако последствия этого недуга могут быть очень серьезными. Поэтому при первых же симптомах обязательно обратитесь к врачу.
В зависимости от вида исследуемых аллергенов и типа реакции применяется разная технология проведения аллерготестов:
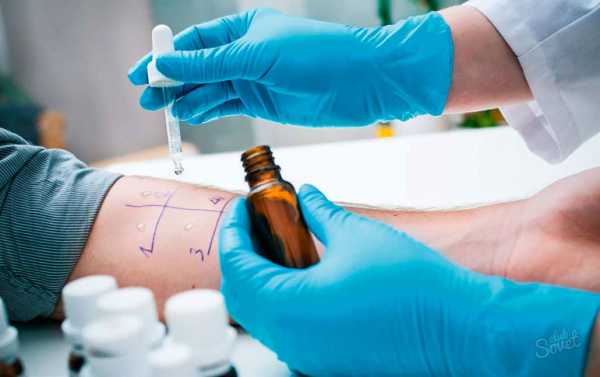
Суть теста заключается в том, что на предварительно обработанной коже делаются царапины. На места царапин наносятся пробы с различными аллергенами.
За один тест можно ставить до 15 проб, не более.
Результаты теста определяются по реакции кожи – покраснение или отек. Этот процесс обычно занимает 20-30 минут. Скорость реакции на различные аллергены у всех разная и проявляется индивидуально.
Порой, кожные пробы являются неподходящим вариантом проведения анализа на аллергию. Так случается из-за некоторых ограничений:
А в некоторых случаях кожные аллергопробы и вовсе не проводятся:
Взятие крови является одним из популярных методов определения аллергенов в организме человека. Ему отдают предпочтение по причине отсутствия прямого контакта с аллергенами, что исключает все возможные риски.
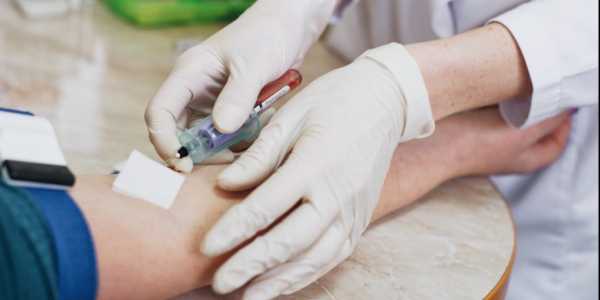
Определение специфических иммуноглобулинов Е (IgE) в крови пациента дает возможность выявлять причинно-значимые аллергены. В современных лабораторных условиях есть возможность точно опознать вещество, провоцирующее иммунную систему на необычную реакцию. Другими словами, определить аллерген.
Современные технологии позволяют определить уровень специфических антител, которые отвечают за развитие аллергии. Одним из таких новшеств является методика ImmunoCAP (анализ ИммуноКАП). Ее особенность заключается в том, что даже в небольшом количестве крови можно точно обнаружить IgE-антитела, даже в очень низкой концентрации. Благодаря ImmunoCAP можно подтвердить или исключить диагноз аллергии, назначить подходящую для конкретной ситуации терапию и сделать прогноз развития болезни.
Список аллергенов очень широк. Помните о том, что перед проведением обследования желательно проконсультироваться с врачом для выбора оптимальной панели.
Детский организм сильно отличается от взрослого, поэтому и аллерготесты могут отличаться.
Спектр вероятных аллергенов сильно расширился за последнее время. Сегодня это не только продукты и укусы насекомых, но и бытовая химия, косметика для ухода, выхлопные газы.
Для того, чтобы предупредить опасность и уберечь ребенка от негативного воздействия аллергенов, можно провести тест на аллергию. В медицинском центре СКЛИФ Вам помогут это сделать профессиональные врачи аллергологи-иммунологи, а наши медсестры умеют брать кровь даже у самых маленьких детей.
Для проведения исследования требуется 3-5 рабочих дней.
Анализ крови на аллергию считается актуальным в течение 1 месяца.
Стоимость анализа на аллергены варьируется в зависимости от лаборатории и клиники, где принимается биоматериал. Наша лаборатория предлагает оптимальную цену анализа на аллергию. Исследование выполняется в течение 3-5 рабочих дней.
При необходимости Вы получите расшифровку анализов и/или консультацию наших специалистов.
Вы можете сдать тест на аллергию в Мурино (м. Девяткино) в медицинском центре СКЛИФ:
| Один аллерген (например, аллергия конкретно на лимоны или конкретно на кошек) | 880 руб |
| Панель аллергенов (например, аллергия на цитрусовые или аллергия на домашних животных в целом) | 2080 руб |
Администратор поможет записать вас на прием к врачу , подберёт удобное время и день для посещения клиники+7(921)80-80-219
ПРИСОЕДИНЯЙТЕСЬ К ГРУППЕ И СТАНЬТЕ ДОНОРОМ ПО ИММУНИЗАЦИИ
- ПОМОГИТЕ ЗАЩИТИТЬ НОВУЮ ЖИЗНЬ
СТАНЬТЕ иммунизированным кандидатом в доноры.
Могут помочь здоровые мужчины в возрасте от 20 до 50 лет с группой крови A RhD- (отрицательная), B RhD- (отрицательная), 0 RhD- (отрицательная), AB RhD- (отрицательная).
Источником этого ценного препарата может быть только резус-отрицательный (отрицательный) донор плазмы, который намеренно иммунизирован.
Почему это так ВАЖНО?
ВНИМАНИЕ!!! - За сдачу плазмы, иммунизированной анти-D, и за вакцинацию начисляется ДЕНЕЖНЫЙ ЭКВИВАЛЕНТ.
Оплата доноров, имеющих право на сдачу плазмы, регулируется Постановлением министра здравоохранения от 06.02.2017
При желании обращайтесь в Лабораторию групп донорской крови – мы предоставим подробную информацию:
телефон: 48/340 10 48
электронная почта: [email protected]
ПОМОГИТЕ НАМ ПОМОГИТЕ ДРУГИМ - ЖИЗНЬ НОВОРОЖДЕННОГО В ВАШИХ РУКАХ!!!
Белосток 15-950, ул. M. Skłodowskiej - Curie 23
857456301-Регистрация доноров, 857447005-Экспедиция (сдача крови в больницы), 857456316-контейнер (лабораторные анализы, включая COVID)
857456318, 885 77 87 97 - , 857447133 - ФАКС
Время регистрации: понедельник, вторник, четверг, пятница: 7.00 - 14.30; Среда: 7:00 - 17:30
Региональный центр донорства и лечения крови в Белостоке имеет Систему управления качеством, соответствующую стандарту PN-EN ISO9001: 2009, подтвержденную сертификатом, выданным BVC Polska
.Объем услуг, предоставляемых в Региональном центре донорства и лечения крови в Белостоке:
- Сбор крови и компонентов крови,
- медицинские осмотры кандидатов в доноры крови и доноров крови,
- Диагностические исследования кандидатов в доноры крови и доноров крови,
- определение и дача заключений о допустимости забора крови и ее компонентов,
- определение о допустимости проведения процедуры иммунизации для получения плазмы от доноров
иммунизированных,
- проведение процедур иммунизации доноров с целью получения плазмы для производства
анти-RhD и анти-HBs иммуноглобулинов,
- установление показаний и врачебных рекомендаций после иммунизации и после иммунизации,
- оказание медицинской помощи при возникновении осложнений после процедуры иммунизации и неблагоприятных последствий
для здоровья донора,
- оказание медицинских консультаций, связанных с лечением крови и ее компонентов, препаратами крови
, а также при посттрансфузионных осложнениях,
- выполнение лечебных процедур в области гемотерапии,
- проведение испытаний:
«Лабораторная диагностика»,
«Испытания на совместимость тканей,
«Микробиологические лабораторные исследования»,
- Сбор и хранение гемопоэтических клеток,
- медицинское освидетельствование потенциальных доноров гемопоэтических клеток в Центральный регистр неродственных потенциальных доноров костномозговой и пуповинной крови,
- медицинское освидетельствование кандидатов в доноры гемопоэтических клеток для процедур по заказу Poltransplant,
- осмотр доноров после забора гемопоэтических клеток.
RCKiK в Белостоке занимается медицинской деятельностью, такой как амбулаторное медицинское обслуживание.
.90,000 У нас должна быть кровь - Здоровый человек
Их более 117 миллионов по всему миру. В основном это мужчины. 14 июня их - день доноров крови. Всемирный день донора крови проводится в этом году под лозунгом Безопасная кровь для всех (Безопасная кровь для всех), празднование проводится в столице Руанды Кигали.
Рис. iStock.com
Эва Станек-Мисонг: Как современные технологии изменили донорство крови?
Беата Мазурек: Видишь плакат на стене? На нем бутылка.До конца 1980-х в такие стеклянные бутылки набирали кровь. Этикетка на флаконе содержала информацию о группе крови донора и — что сегодня недопустимо — его имени.
Такая кровь для переливания во флаконах выдана для лечения в стационарах. Его хранили в холодильниках, как и сегодня, но способ контроля правильной температуры изменился. В настоящее время похоже, что в каждом холодильнике есть электронные датчики или как минимум два термометра. Температура контролируется и поддерживается в пределах 2-6°С, до 10°С при транспортировке.В таких условиях эритроцит дольше всего сохраняет свои свойства.
Но из донорской крови мы также получаем плазму и тромбоциты, которые храним при крайне разных температурах: плазму ниже -25°С, а тромбоциты от 20 до 24°С.
Итак, бутылок больше нет.
Начало 1990-х годов принесло серьезные изменения в трансфузионную медицину. Для того чтобы обеспечить больного тем, чего ему не хватает из компонентов крови, был разработан метод разделения крови на три фракции: эритроциты, тромбоциты и плазму.Для этого кровь собирали в специальные пластиковые пакеты. Вот так выглядит подготовка сегодня. Собрать кровь в контейнер, поместить контейнер в центрифугу, где при соответствующей температуре и скорости центрифугирования происходит разделение фракций, в один контейнер выдавить плазму, а в другой - эритроциты...
Похоже на приготовление сока.
(смеется) То, что осталось - это кожица тромбоцитарных лейкоцитов - используется для приготовления лечебной дозы тромбоцитарного концентрата.Одна доза состоит из овчины от 4-6 единиц, т.е. от 4-6 доноров крови.
Упаковка 450 мл.
Да. Во времена стеклянных бутылок донор мог сдать 500 или 250 мл крови, сейчас мы берем только один объем, то есть 450 мл цельной крови. Благодаря препарату больной со значительной анемией или после кровоизлияния, человек, нуждающийся в помощи в снабжении клеток организма кислородом, получает концентрат эритроцитов. С другой стороны, пациент с нарушением свертывания крови, вызванным недостатком тромбоцитов или их аномальной функцией, получает тромбоциты, а если кровотечение вызвано недостатком белков плазмы, участвующих в свертывании крови, ему вводят плазму.
То же, что и для плазмы. Поскольку он содержит альбумин и иммуноглобулины, то есть различные белки системы свертывания крови, цель состоит в том, чтобы разделить их. Доступны: концентрат альбумина, назначаемый пациентам с низким уровнем белка и отеками, концентрат иммуноглобулина, используемый для поддержки нашей иммунной системы, и концентраты большинства белков, участвующих в свертывании плазмы крови, т.е. концентрат фактора VIII, концентрат фактора IX, концентрат фактора фон Виллебранда. Их назначают пациентам с врожденными нарушениями свертываемости крови.Для сравнения, в 1970-х годах людям с гемофилией вводили огромные объемы крови, чтобы остановить кровотечение. Это очень часто приводило к перегрузке кровообращения и аллергическим реакциям. Есть разница между введением 1000 мл плазмы и нанесением содержимого ампулы на 5 мл, как это делается сегодня. Эти 5 мл содержат такое же количество недостающего белка, как и 1000 мл.
Второе важное изменение в переливании крови, помимо подготовки, касается безопасности.
В мире было несколько скандалов, связанных с введением зараженной крови.
В том числе и 1980-х годов Проблема была с концентратами факторов свертывания крови. Это было началом фракционирования плазмы и получения индивидуальных белков плазмы в виде порошка, заключенного в небольшой флакон. Пациентка могла хранить это лекарство дома и быстро использовать его в случае кровотечения. Это оказалось огромным достижением в лечении гемофилии. Тем не менее, концентраты были сделаны из объединенной плазмы от нескольких тысяч доноров. А поскольку в число доноров входили люди, инфицированные ВИЧ, о котором на тот момент еще ничего не было известно, то все ампулы содержали вирус.Около 80% больных гемофилией в США и Западной Европе, которым вводили концентрат, были инфицированы ВИЧ. Огромная трагедия. И в то же время импульс к повышению безопасности.
Трудно не рискнуть, пока ничего лучше крови не придумали.
Уже существуют методы генной инженерии, позволяющие производить индивидуальные белки. Например, у нас есть рекомбинантный фактор VIII, рекомбинантный фактор IX, которые работают так же, как белки, полученные из крови, но на самом деле мы не в состоянии производить все, по крайней мере, на данный момент. Мы не можем заменить эритроциты, то есть эритроциты, и тромбоциты, то есть тромбоциты.Так что у нас должна быть кровь. А у нас должно быть много. Потребности увеличиваются. Все области хирургии, включая кардиохирургию и трансплантацию органов, не могут выполняться без кровоснабжения. Неотложная медицина достигла такого огромного прогресса, что может эффективно помогать пациентам, находящимся практически в безнадежном состоянии. Им обычно требуется много крови, особенно после аварий.
Так сколько?
Больному со значительной анемией, развившейся на фоне какого-либо хронического заболевания, требуется, в зависимости от уровня гемоглобина и клинических симптомов, 1-3 ед.Больной после несчастного случая с полиорганной травмой может потерять весь объем крови, который необходимо восполнить быстро путем переливания 8-12 единиц и только в самом начале. Лечебный процесс и хирургические вмешательства, которые ему предстоит пройти, также должны быть законсервированы компонентами крови.
Не знаю, слишком ли это драматичная история. Для того, чтобы спасти жизнь 5-летней девочки, очень быстро потерявшей кровь в результате несчастного случая, - у ребенка этого возраста около 2 литров крови, - было израсходовано только 37 единиц концентрата эритроцитов.37 единиц означает 37 доноров.
К сожалению, девочка погибла.
Трагедия, но она хорошо показывает, почему донорство крови так важно. Сколько человек в день должны сдавать кровь, чтобы в ней не было недостатка?
Я отвечу да. Ежедневно мы расходуем от 400 до 500 единиц концентрата эритроцитов для пациентов в нашей провинции из Экспедиционного отдела Регионального центра донорства и лечения крови в Кракове. Чтобы не было дефицита, в Центре и его 15 местных отделениях должно сдаваться одинаковое количество доноров.Ежедневно в Центр обращаются до 200 человек, но, к сожалению, не все из них по разным причинам могут сдать кровь.
Многие доноры приходят 2-3 раза в год. Мы не настолько жадны, чтобы уговаривать их чаще сдавать кровь. В правилах сказано, что мужчина может сдавать кровь до 6 раз в год, а женщина 4. Регулярные доноры настолько ценнее, чем разовые доноры, что, проверяя их кровь несколько раз в год, каждый раз с отрицательным результатом, мы можем быть уверен, что кровь от более раннего донорства является безопасной кровью.
С 2005 года мы тестируем кровь всех доноров методами молекулярной биологии. Это тесты на наличие генетического материала ВИЧ и ВГС. Мы также маркируем ДНК вируса гепатита В. Технический прогресс, о котором вы спрашивали в начале, также позволил нам на некоторое время инактивировать возможные патогены, которые могут быть неизвестными вирусами, бактериями или какими-то паразитами. То, что мы не можем исследовать, мы пытаемся деактивировать.
Я хочу сделать это правильно.У вас есть подозрения, что в крови может быть что-то, чего быть не должно. Однако неизвестно, что это такое. Так как же его уничтожить?
Проще говоря, это выглядит так: добавить вещество, которое связывается с ДНК или РНК возможных возбудителей, а затем осветить препарат. Облучение вызывает разрушение нуклеиновых кислот, т. е. уничтожает патогены. Имеющиеся в настоящее время методы инактивации позволяют подвергать этому процессу плазму и тромбоциты. Эритроцит не может быть инактивирован, потому что он разрушен.
А сам сбор крови, кроме того, что он больше не идет в стеклянные бутылки, изменился ли он за последние годы?
Мы знаем, что время сбора влияет на качество компонентов крови, полученных из цельной крови. Это означает, что для поступления крови в контейнер требуется от 5 до 10 минут. Эту емкость помещают в миксер, который раскачивает ее, смешивая взятую кровь с антикоагулянтом, т.е. антикоагулянтами, и при этом измеряет объем и время сбора.Препаратор, который собирается работать с этой кровью, видит все данные на экране компьютера. Бывают случаи, когда мы прерываем загрузку. Вот что бывает, когда кровь течет слишком медленно и все указывает на то, что мы не наберем 450 мл, либо не успеем успеть. И мы следим за этим временем, потому что после его превышения плазма не будет пригодна для лечения больных.
Вы не можете как-нибудь вывести кровь?
Ты думаешь отсосать ей? Нет. Она должна течь свободно.И большинство доноров укладываются в эти сроки. Только иногда нам попадается стрессовый донор с сморщившимися сосудами. Что и так понятно. Отдать почти пол-литра крови — это мужественный поступок.
Я упомянул на этот раз только для того, чтобы указать, что какими бы передовыми технологиями вы не пользовались, главное — правильно сдавать кровь. Такая простая вещь имеет большое значение для качества препаратов, которые изготавливаются из крови.
Беата Мазурек , специалист в области клинической трансфузионной медицины, заведующая экспедиционным отделением Регионального центра донорства и лечения крови в Кракове.
Лечение тромбоцитопении зависит от основной причины заболевания.
Если причиной тромбоцитопении является поражение костного мозга, например, в ходе противоопухолевой терапии, то пациентам переливают концентраты тромбоцитов при угрозе кровотечения. Эта тромбоцитопения полностью исчезает после регенерации костного мозга.
При некоторых врожденных тромбоцитопениях единственным эффективным методом лечения является трансплантация гемопоэтических клеток, предпочтительно от родственного донора.При лечении кровотечений у этих больных применяют переливание концентрата тромбоцитов и антифибринолитики.
Легкая тромбоцитопения из-за генетического дефекта может не требовать лечения.
При приобретенной тромбоцитопении всегда важно устранить причины тромбоцитопении и вылечить основное заболевание. Лечение кровотечения обычно включает переливание концентратов тромбоцитов.
При первичной иммунной тромбоцитопении, известной до недавнего времени как ИТП, лечение обычно начинают, когда число тромбоцитов падает ниже 20x10 9 /л или при наличии симптомов нарушения свертываемости крови.Если нет особых указаний, лечение начинают с преднизолона, лечение продолжают в течение нескольких недель до достижения ожидаемого количества тромбоцитов, а затем медленно отменяют препарат. Отсутствие адекватного ответа через 3-4 недели лечения свидетельствует об устойчивости к глюкокортикоидам. Так называемый стероидные импульсы, то есть высокие дозы глюкокортикостероидов, вводимые в течение нескольких дней с интервалом 2-4 недели. Внутривенные иммуноглобулины также довольно часто используются в качестве терапии первой линии.Если применяемое лечение первой линии не приносит ожидаемых результатов, то, в зависимости от клинической картины заболевания, наличия других заболеваний и доступности лечения, проводят иммуносупрессивную и биологическую терапию (ритуксимаб), лечение антагонистами рецепторов тромбопоэтина или можно использовать спленэктомию. Если, несмотря на все доступные методы лечения, ожидаемого улучшения не наблюдается, можно рассмотреть возможность химиотерапии. В случае очень тяжелой иммунной тромбоцитопении следует учитывать возможность трансплантации гемопоэтических клеток, к сожалению, такое лечение связано с очень высоким риском развития жизнеугрожающих осложнений.При иммунной тромбоцитопении концентраты тромбоцитов обычно не переливают, поскольку тромбоциты разрушаются антителами и переливание неэффективно. При угрожающем жизни кровотечении и неэффективности всех доступных методов лечения рекомбинантный фактор VIIa может быть эффективным для достижения адекватного гемостаза.
При лекарственной тромбоцитопении прием вызвавшего ее препарата следует прекратить как можно скорее. При тяжелой лекарственной тромбоцитопении со значительным кровотечением применяют концентраты тромбоцитов, внутривенные иммуноглобулины и глюкокортикостероиды.
Автор: д-р Ирена Возница-Карчмарз
. В 1935 году Польский Красный Крест начал организованную деятельность по гемотерапии , включая организацию курсов для врачей и пропаганду донорства крови.Первый
Институт сбора крови (или переливания?) и консервации крови был основан в
году в Польше под руководством Хенрика Гнойнского при Главной больнице Польского Красного Креста в Варшаве.
В институте проводились исследования по сохранению крови и регенерации крови после больших потерь и переливания свежей крови. При институте существовали Центр профессиональных доноров крови и Центр почетных доноров.
В 1936 году в Лодзи был открыт Центральный травмпункт с Центром переливания крови , в котором было 132 зарегистрированных постоянных донора.В 1938 году в Кракове был открыт Центр переливания крови.
Почетными донорами крови во время Великой Отечественной войны были в основном женщины. До Второй мировой войны донорство крови в Польше было платным. Центры почетного донорства крови были организованы, в частности, Польским Красным Крестом, но их деятельность была маргинальной по отношению к платному донорству крови.
В послевоенный период Польский Красный Крест также занимался реконструкцией медицинских учреждений, в том числе работающих при них станций сдачи крови.Первый был создан в марте 1945 года в Лодзи. К 1948 году их было уже 8 в разных частях страны.
Национализация больниц, лечебно-профилактических учреждений, станций скорой помощи и пунктов сдачи крови - осуществлена на основании Закона от 28 октября 1948 г. о учреждениях социального здравоохранения
и плановой экономике в здравоохранении (Вестник законов № 55 , поз. 434). На этом основании Приказ министра здравоохранения от 29 августа 1950 г. (МП № А 98 ст. 1228-1232 и Циркуляр № 90-50 от 13.12.1950 г.: непосредственное наблюдение за
пунктами скорой помощи и пунктами сдачи крови (177 пунктов скорой помощи и 14 пунктов переливания крови Польского Красного Креста).
Однако на этом деятельность Польского Красного Креста в области донорства крови не закончилась.
Верно, что вопросами, связанными со сбором, хранением, обработкой и распределением крови, занимается служба крови, подведомственная Национальному центру крови в Варшаве, но запланированная
и ритмичная поставка живительной крови в региональное донорство крови и центров лечения крови возможно в первую очередь благодаря почетным донорам.
1958 год считается официальным началом почетного донорства крови в Польше. В то время было прекращено платное донорство крови, за исключением специальных доноров - серофорезированных с целью получения плазмы для получения референтных сывороток и анти-D иммуноглобулина. В 1958 г. от почетных доноров крови было получено 2,5% крови, а в 1992 г. - 99%!
Распространение знаний о крови, необходимости ее донорства и поощрение активного участия в добровольном донорстве крови с самого начала - по решению тогдашних государственных властей, Польский Красный Крест взял на себя задачу и в этом году был принят в качестве начало Движения почетного донорства крови Польского Красного Креста.Движение почетного донорства крови является неотъемлемой частью структуры Польского Красного Креста и в настоящее время объединяет около 200 000 членов и волонтеров, которые, помимо систематического и планового донорства крови, продвигают и распространяют идеалы движения, приобретая новых сторонников.
Движение HDK PCK состоит из почетных доноров крови - членов и волонтеров Польского Красного Креста, собравшихся в клубах HDK PCK и других организационных подразделениях Ассоциации. Клубы, как основные организационные единицы Польского Красного Креста, объединяют доноров в местных условиях: по месту жительства, работы или учебы.Инициативы, которые они предпринимают, включают: специальные призывные кампании, например, в ответ на обращение службы здравоохранения, учебные сборы, беседы, соревнования, совместные поездки или интеграцию, развлекательные или спортивные мероприятия. Советы ХДК действуют при правлениях районных и районных отделений КНР – согласно их решениям в этом вопросе, и их деятельность в основном касается координации и вдохновения работы клубов и сотрудничества со службой крови. Вся работа Движения и его общенациональная стратегия контролируются Национальным советом почетного донорства крови Польского Красного Креста, назначаемым Главным Советом Польского Красного Креста.
.90 000 препаратов плазмы спасают жизни 90 001Совместная акция Такеды и "Речи Посполитой"
Плазма спасает жизнь и здоровье. Это природное вещество, полученное из организма человека, является основой для производства препаратов с чрезвычайно широким спектром применения во многих основных областях медицины – в т.ч. в гематонкологии, инфекционных болезнях, иммунологии, гемофилии и при широком спектре неврологических показаний.
С каждым годом планомерно растет спрос на терапию на основе человеческой плазмы, который, по последним оценкам, в ближайшие годы может расти двузначными темпами (пока ок.9 процентов ежегодно). Тем не менее, в Польше, по данным Национального центра крови, использование плазмы, полученной от почетных доноров крови, падает. Не было ни установки плазмофракционирования, ни системы получения и хранения этого ценного продукта, ни рационального управления им.
В то же время препаратов, изготовленных из плазмы, таких как иммуноглобулины, на рынке становится все меньше. В соответствии с рекомендациями Всемирной организации здравоохранения и Совета Европы человеческая плазма должна использоваться для медицинских целей страны, из которой она поступает, но Польша продает ее излишки.Решение о том, как решать эту проблему системно, до сих пор не принято. Врачи подчеркивают, что самое главное – приобрести новых доноров. - Помните: кровь не синтезируется в лаборатории, ее нужно просто сдать, люди должны это знать, - говорит проф. Ярослав Славек из Гданьского медицинского университета, президент Польского неврологического общества (PTN), практикующий в больнице Св. Войцех. - Он имеет ряд применений, речь идет не только о его перемещении во время операций.Также вкл. Мы получаем иммуноглобулины, используемые в неврологии, из плазмы человека, поэтому мы должны делиться своей кровью, потому что это наш общий интерес, речь идет о здоровье всего общества.
Почему плазма является таким важным веществом для здоровья граждан? — Плазма — уникальное вещество, — говорит Марта Каменяк, медицинский менеджер Takeda. - Он не только имеет чрезвычайно широкий спектр применения, но и не может быть произведен в лабораторных условиях, а получен только от здоровых доноров.Лекарственные препараты, которые можно получить в процессе очистки плазмы, такие как альбумин, факторы свертывания крови или иммуноглобулины, могут помочь многим людям, в том числе после тяжелых ожогов, кровоизлияний, травм, оперативных вмешательств, больных с нарушением свертываемости крови, с тромбоцитопенией, с врожденными или приобретенными дефектами иммунной системы, больных после трансплантации, неврологических больных или больных после длительной и разрушительной противоопухолевой терапии.
И проф. Славек добавляет: - Уровень производства в основном зависит от количества доноров.Их слишком мало, и поэтому у нас иногда возникает проблема с наличием этих антител, которые мы используем в различных терапевтических процедурах. Мы также выявляем все больше и больше заболеваний, которые можно лечить с помощью таких веществ, программ по лекарственным препаратам, дающих польским пациентам свободный доступ к этим лекарствам (так называемые внутривенные иммуноглобулины), что приводит к необходимости постоянного доступа к препаратам, полученным из плазмы. Иммуноглобулины должны быть постоянно в наличии у оптовиков, потому что ни одна больница не купит такие препараты на складе.Из-за их высокой цены нам приходится заказывать их на регулярной основе, необходимо обеспечить непрерывность.
Иммуноглобулины являются чрезвычайно важными веществами в фармакологии. Эти белки работают в широком диапазоне показаний - от первичного иммунодефицита через неврологические заболевания, эссенциальную тромбоцитопению до болезни Кавасаки или иммунодефицита, развившегося у пациентов, лечившихся от рака или хронически принимающих определенные лекарства.
Заболевания, возникающие в результате первичного иммунодефицита (ПИД), составляют группу ок.350 болезненных образований врожденного характера, хотя они проявляются на разных этапах жизни. При этих заболеваниях следует восполнять уровень иммуноглобулинов, так как они отсутствуют в организме из-за разного рода нарушений их продукции. Обычно причиной является мутация гена, которая вызывает незначительное производство этих белков или вообще не вызывает их. Подсчитано, что в Польше может быть даже более 20 000 пациентов, которые могут страдать ВЗОМТ, хотя на данный момент их насчитывается ок.950.
Другим показанием является вторичный иммунодефицит, при котором дефицит иммуноглобулина развился в течение жизни, например, в результате рака (чаще всего это касается онкогематологических заболеваний - хронического лимфолейкоза, множественной миеломы, а также лимфом), вирусной инфекции (например, ВИЧ), приема лекарственных препаратов (в т.ч. кортикостероидов, ритуксимаб, противоэпилептические препараты или иммунодепрессанты), трансплантацию гемопоэтических стволовых клеток или другие проблемы со здоровьем, связанные с потерей иммуноглобулинов, т.е.энтеропатии, сильные ожоги или тяжелый дерматит.
«Нет замены иммуноглобулину», — говорит доктор. Сильвия Колтан, иммунолог и педиатр отделения педиатрии, гематологии и онкологии Университетской клиники в Быдгоще, занимается лечением первичных и вторичных иммунодефицитов у детей.
- Для получения полного препарата, содержащего достаточное количество антител, необходимо собрать плазму не менее чем от 1000 доноров. Только такой пул плазмы может быть использован для производства лекарственного средства, т.е. внутривенных и подкожных иммуноглобулинов.Их вводят больным, у которых по разным причинам отсутствуют собственные антитела. Антибиотик может вылечить инфекцию, но у больного человека без антител на короткое время & # 8230; Иммуноглобулины могут защитить пациента от инфекций и позволить пациенту с их дефицитом жить без инфекций или значительно уменьшить их, - подчеркивает д-р Колтан.
Стоит подчеркнуть, что иммуноглобулины можно разделить на два основных типа по способу их введения больному: внутривенно и подкожно. В Польше при таких заболеваниях, как первичная иммунная тромбоцитопения или периферические невропатии, их можно вводить только в виде внутривенных инфузий, поскольку при этих заболеваниях зарегистрированы и оплачиваются только внутривенные препараты.Более того, именно при этих нозологических формах рекомендуемые терапевтические дозы являются высокими по сравнению, например, с дополнительным введением при иммунодефицитах. Между тем именно наличие этих иммуноглобулинов является наиболее ограниченным, и от этого страдают больные.
Примером заболевания, которое можно лечить благодаря белкам плазмы, является ХВДП, или хроническая воспалительная демиелинизирующая полинейропатия. Это заболевание чаще всего протекает в виде «симметричных вялых парезов конечностей, сопровождающихся нарушениями чувствительности».«Из-за прогрессирующего характера симптомов ХВДП приводит к постепенной инвалидизации пациентов, ограничивая их профессиональную и социальную активность. По этой причине важно быстро распознать это заболевание и начать соответствующее лечение», — пишет Мариуш Семински в комментарии к статье «Иммуноглобулины в терапии хронического воспаления». Автор ссылается на отчет Комитета по оценке терапевтических средств и технологий Американской академии неврологии за 2012 г., в котором указывается, что иммуноглобулины эффективны при длительном лечении этого заболевания, и пациентам следует назначать препарат в индивидуально подобранная доза.
Эффективность иммуноглобулинов при синдроме Гийена-Барре, который проявляется быстропрогрессирующими парезами и арефлексиями, также высоко оценивается и при отсутствии лечения может привести к летальному исходу. Процент летальных исходов в острой фазе может достигать 12%. Следует также обратить внимание на определенную сезонность в возникновении некоторых неврологических заболеваний. проф. Славек подчеркивает, что синдром Гийена-Барри является осложнением другой инфекции, возникающей примерно за 4-6 недель до появления симптомов невропатии.- Антитела, вырабатываемые инфекцией, перекрестно атакуют периферическую нервную систему. И именно из-за сезонности инфекций в отделениях могут накапливаться случаи невропатии. В этом случае иммуноглобулины вводят однократно, но зачастую они спасают жизнь или значительно сокращают сроки выздоровления.
Другим примером их положительного терапевтического эффекта является многоочаговая моторная нейропатия, характеризующаяся медленно прогрессирующим парезом конечностей.Его происхождение, скорее всего, аутоиммунное. Его трудно обнаружить, и правильная диагностика является залогом сохранения состояния больного без ухудшения при внутривенной иммуноглобулиновой терапии.
Президент Польского неврологического общества также упоминает еще одно показание: это миастения, которая может обостриться настолько, что пациенту требуется госпитализация, он не может глотать, говорить или дышать - из-за мышечной слабости. - Потом вводят еще и иммуноглобулины, обычно однократно, - говорит проф.Славек. И добавляет: - Это очень важное достижение медицины, потому что эти заболевания несут значительный риск летального исхода. Часто требуется искусственная вентиляция легких, и пациенты должны находиться под строгим неврологическим наблюдением. У нас были пациенты даже в возрасте 80 лет с миастеническим кризом или синдромом Гийена-Барре, которые находились в тяжелом состоянии и после введения иммуноглобулинов выходили из стационара самостоятельно.
Все эти примеры демонстрируют растущую роль иммуноглобулинов в медицине.К сожалению, по словам специалистов, в последнее время возникла проблема с их доступностью. - Это относится не только к Польше и особенно опасно в случае острых осложнений и хронических заболеваний, например, при моторной нейропатии с блокадой проводимости, при которой иммуноглобулины являются единственным вариантом лечения, - подчеркивает проф. Славек. И указывает, что в таких случаях других вариантов лечения нет. Когда больному не дают препарат, у него возвращается парез, он не может ходить и выполнять элементарные действия. «Можно сказать, что иммуноглобулины сегодня просто необходимы», — добавляет невролог.
По словам президента PTN, «без нее трудно представить современную неврологию, которая, как вы видите сегодня, является современной областью медицины». у нас уже есть способы помочь больному., и единственное, что нас ограничивает, это доступность препарата.Доноров должно быть достаточное количество, тем более, что потребность в иммуноглобулинах все еще растет.Врачей все больше и больше эффективны в распознавании заболеваний, требующих такого лечения, и у нас появляется все больше доказательств эффективности таких методов лечения, - говорит заведующий отделением и клиникой неврологии клинической больницы на ул.Банаха в Варшаве.
Но – как подчеркивают врачи и ученые – чем больше пациентов можно вылечить, тем больше пациентов нуждаются в такой терапии, и тем сложнее получить необходимое лекарство.
Адриан Гурецкий (27 лет), пациент с первичным иммунодефицитом. - Лечусь иммуноглобулинами 20 лет. Благодаря им я могу жить, потому что другого лечения для меня нет: иммуноглобулины просто спасают жизнь при первичных иммунодефицитах.
Когда пациенту поставлен диагноз и он подходит для лечения иммуноглобулином, это также единственный шанс на жизнь и ключевой элемент любой такой терапии.
Что касается самих иммуноглобулинов, то лечение с годами становилось все более доступным для пациентов. Теперь лекарства можно принимать дома. Я отчитываюсь в больнице раз в квартал и консультируюсь с врачом. А лекарства даю себе, дома, раз в неделю-две. Некоторые люди делают это раз в месяц, в зависимости от терапии, которую они согласовывают с врачом.
Итак, во-первых, иммуноглобулины делают меня живым, а во-вторых, что не менее важно, моя жизнь похожа на нормальное функционирование здоровых людей. Даю себе препарат время от времени, иногда дня два-три могут быть отеки - и никаких других негативных последствий.
Поэтому я считаю, что это один из прорывов в медицине. Еще 60 лет назад люди с первичными иммунодефицитами просто умирали в молодом возрасте.
др Анна Костера-Прущик, проф.доктор хаб. доктор медицинских наук, заведующий отделением и клиникой неврологии Независимой государственной клинической больницы в Варшаве
Иммуноглобулины действуют уникальным образом при многих заболеваниях, а не только при заболеваниях, возникающих в результате аутоиммунитета организма. Это бесценный препарат, который нельзя создать искусственно в пробирке. Он должен быть получен от большого количества здоровых доноров. Мы до конца не понимаем, каков их механизм действия, но можно сказать, что они блокируют многие аномальные процессы, происходящие у больного и являющиеся результатом, например,от присутствия аномальных антител в его организме. Таких заболеваний в неврологии много, некоторые из них могут быть опасными для жизни и требуют очень быстрого введения лекарств и немедленной терапии. При других неврологических заболеваниях недостаток иммуноглобулина может привести к тяжелой инвалидности.
Иммуноглобулины также назначаются, когда другие методы лечения оказались неэффективными или просто недоступны. Может случиться так, что больной поступает в палату в угрожающем жизни состоянии поздним субботним вечером и есть возможность немедленно ввести ему иммуноглобулины, например.терапия плазмоферезом будет доступна только спустя много часов. Имеются также данные о том, что в случае детской популяции следует использовать иммуноглобулины, которые обычно переносятся лучше, чем процедура тотального плазмафереза.
Читайте также: Плазма на вес золота
Читайте также: В Польше не хватает препаратов, полученных из плазмы
Икс
.ЛАБОРАТОРИЯ СЕРОЛОГИИ И БАНКА КРОВИ
п.о. Заведующая серологической лабораторией: Юстина Словик
Врач, ответственный за переливание крови в СПЗЗ в Новой Дембе: Jakub Macech
Контакт: 15 846 26 51 доб.219
1) Объем исследований, проводимых в серологической лаборатории:
• Определение группы крови по системе АВ0 и резус-фактора.
• Скрининг-тест на наличие иммунных антител к антигенам эритроцитов.
• Тест на совместимость крови.
• Тестирование на серологический конфликт между матерью и плодом и на гемолитическую болезнь плода или новорожденного.
• Тест на анти-D-иммуноглобулин в рамках профилактики серологического конфликта RhD.
• Анализ группы крови для постоянного учета.
• Серологический тест на сифилис.
2) Общие задачи Банка крови:
• Размещение заказов на кровь и ее компоненты в RCKiK в Жешуве и в местных отделениях.
• Получение полученной крови и ее компонентов.
• Надзор за транспортировкой крови и ее компонентов.
• Хранение крови и ее компонентов.
• Раздача крови и компонентов крови по больничным палатам.
• Учет доходов от расходования крови и ее компонентов.
• Ведение статистической документации управления кровью.
3) Общие задачи серологической лаборатории:
• Взятие материала для исследований у амбулаторных больных.
• Получение образцов крови для анализов из больничных палат.
• Подготовка образцов крови для исследования.
• Проведение испытаний в соответствии с применимыми нормами.
• Контроль качества лабораторных исследований.
• Ведение документации о проведенных испытаниях.
• Ведение статистической документации.
• Основной надзор за учреждением осуществляет Региональный центр донорства и лечения крови в Жешуве.
Банк крови и лаборатория серологии работают круглосуточно в эквивалентной системе каждый день недели:
1-я смена сс 7:00 до 19:00
2 смена с с 19:00 до 7:00
Прием амбулаторных больных в приемной аналитической лаборатории с понедельника по пятницу с 7:30 - 9:00.
Контакт:
Банк крови и серологическая лаборатория
ул. Kościuszki 1c
39-460 Nowa Dęba
тел.: (15) 846-26-51 доб. 219