2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Ушакова О.В., Позднякова Д.В., Волохова А.М., Покрыщенко Н.Н., Черемисина Л.В.
Муниципальное бюджетное учреждение здравоохранения «Клинико-диагностический центр» управления здравоохранения администрации г. Хабаровска
Резюме: Цель исследования – оценить частоту распространенности изменений функции щитовидной железы у беременных женщин.
Исследование показало, что в первом триместре только у 45,6% случаев во время беременности функция отмечается нормальное функционирование щитовидной железы.
В 39,6% случаев отмечалось повышение функции щитовидной железы. Средний показатель уровня ТТГ у женщин во второй группе составил 0,08±0,01 мкМЕ/мл, свободного Т4 – 29,2±0,8 пмоль/л. С учетом отсутствия клиники тиреотоксикоза, данное состояние было расценено как преходящий гестационный тиреотоксикоз, обусловленный продукцией хорионического гонадотропина плацентой, поэтому лечение тиреостатикими не проводилось. Во втором триместре показатели уровня гормонов щитовидной железы у женщин данной группы восстанавливались до нормальных значений.
В 12% случаев у женщин встречается субклинический гипотиреоз.
Ключевые слова: беременность, гестационный тиреотоксикоз, субклинический гипотиреоз.
Summary: A research objective – to estimate frequency of prevalence of changes of function of a thyroid gland at pregnant women.
Research showed that in the first trimester only at 45,6% of cases during pregnancy function is noted normal functioning of a thyroid gland.
In 39,6 % of cases increase of function of a thyroid gland was noted. The average value of level of TTG at women in the second group made 0,08±0,01 mkME/ml, free Т4 – 29,2±0,8 pmol/l the accounting of absence of clinic тиреотоксикоза, this condition was regarded as passing gestational тиреотоксикоз, caused by production of a horionichesky gonadotrophin by a placenta therefore treatment by the tireostatiky wasn't carried out. In the second trimester indicators of level of hormones of a thyroid gland at women of this group were restored to normal values.
In 12 % of cases at women the subclinical hypothyroidism meets.
Keywords: pregnancy, gestational hyperthyroidism, subclinical hypothyroidism.
Введение:
В условиях ухудшения показателей соматического и репродуктивного здоровья женщин наиболее перспективными являются вопросы ранней диагностики, профилактики и коррекции состояний, ведущих к развитию угрозы невынашивания беременности, рождению здорового ребенка. От того насколько эффективно во время беременности щитовидная железа вырабатывает тиреоидные гормоны зависит течение беременности, физическое развитие ребенка, его интеллектуальный потенциал. Во время беременности уровень тиреоидных гормонов должен увеличиваться на 30-50%. В это время у женщин формируется временный эндокринный орган – плацента, секретирующая в организм женщины хорионический гонадотропин, плацентарный лактоген, эстриол, эстрадиол, прогестерон. Вырабатываемый в первом триместре беременности хорионический гонадотропин имеет структурную схожесть с тиреотропным гормоном (ТТГ), что позволяет стимулировать функцию щитовидной железы. От его влияние повышается уровень гормона Т4св. и снижается уровень ТТГ, вплоть до развития гестационного тиреотоксикоза с клиническими проявлениями. Следующим механизмом стимулирования функции щитовидной железы является увеличение образования тироксинсвязывающего глобулина (ТСГ) под действием под влиянием плацентарных эстрогенов, что приводит к повышению в крови уровня Т3 и общего Т4, в результате чего уровень Т4св. снижается, стимулируя выработку уровня ТТГ и дальнейшей стимуляции щитовидной железы.
Кроме этого, во время беременности в результате повышенной клубочковой фильтрации и почечного клиренса йода, трасплацентарного перехода йода к плоду в организме женщины развивается относительный дефицит йода, что также способствует стимулированию функции щитовидной железы.
Известно, что в первом триместре щитовидная железа плода только формируется, и его развитие будет осуществляться исключительно под действием тиреоидных гормонов матери. Наличие как манифестного, так и субклинического гипотиреоза у матери может иметь необратимые последствия для развития плода и функций его мозга.
Цель исследования – оценить частоту распространенности изменений функции щитовидной железы у беременных женщин.
Материалы и методы: исследование содержания уровня гормонов щитовидной железы ТТГ и Т4св. проводилось у 414 беременных женщин в возрасте от 18 до 38 лет, вставших на учет в первом триместре, и у 98 беременных женщин, ставших на учет, во втором триместре. Обследование осуществлялось в клинико-диагностической лаборатории муниципального бюджетного учреждения здравоохранения «Клинико-диагностический центр» управления здравоохранения администрации г. Хабаровска.
Статистический анализ проводился при помощи пакета стандартных статистических программ: пакет Office 2000 и Statistica 6,0 для Windows.
Результаты и обсуждение
Функциональная активность щитовидной железы по данным литературы определяется по уровню ТТГ: эутиреоидное - ТТГ 0,4–4,0 мкМЕ/мл; гипертиреоидное - ТТГ менее 0,4 мкМЕ/мл; гипотиреоидное - ТТГ более 4,0 мкМЕ/мл. Для правильной интерпретации лабораторных показателей, отражающих деятельность щитовидной железы важно сочетанное определение уровня ТТГ и свободного Т4. Определение общего Т4 и Т3 неинформативно, так как во время беременности их уровни всегда повышены в 1,5 раза
Проведенное исследование показало (таблица 1), что в 45,6% случаев от общего числа обследуемых беременных в первом триместре уровень ТТГ и свободного Т4 оставался в пределах нормы. В остальных случаях отмечалось отклонение уровня ТТГ и Т4св. как в сочетании, так по каждому виду гормонов от установленных норм (таблица 2). Так уровень ТТГ в первом триместре беременности был снижен в сочетании с повышенным уровнем свободного Т4 в 39,6% случаях от общего количества обследуемых женщин. У 12% беременных женщин от общего количества обследуемых отмечалось повышение уровня ТТГ выше нормы без изменения уровня свободного Т4, в 2,8% случаев имело место изолированного снижения уровня свободного Т4.
Таким образом, в зависимости от состояния функции щитовидной железы выделены три группы женщин: первая группа женщин в эутиреоидном состоянии, вторая группа – группа женщин, у которых функция щитовидной железы повышена, третья группа женщин с пониженной функцией щитовидной железы.
Средний показатель уровня ТТГ у женщин во второй группе составил 0,08±0,01 мкМЕ/мл, свободного Т4 – 29,2±0,8 пмоль/л. Данное состояние было расценено как преходящий гестационный тиреотоксикоз, обусловленный продукцией хорионического гонадотропина плацентой. При осмотре женщин, динамическом наблюдении за ними отмечено, что изменение функции щитовидной железы не проявлялось клиническими признаками тиреотоксикоза, не сопровождалось рвотой, уровень свободного Т4 в среднем превышал нормальный показатель в 1,2 раза, поэтому лечение тиреостатиками не назначалось.
При проведении повторного обследования во втором триместре отмечалось нормализация показателей, характеризующих функцию щитовидной железы. Средний показатель уровня ТТГ у женщин данной группы составил 0,4±0,08 мкМЕ/мл, свободного Т4 – 21±0,7 пмоль/л.
Средний показатель уровня ТТГ у женщин в третьей группе составил 5,1±0,09 мкМЕ/мл., уровень свободного Т4 - 18±0,04 пмоль/л. Данное состояние было расценено как субклинический гипотиреоз, в связи с чем женщинам назначена заместительная терапия левотироксином с поддержанием уровня ТТГ в первом триместре до 2,5 мкМЕ/мл, во втором до 3 мкМЕ/мл.
Среди женщин, вставших на учет по беременности во втором триместре (таблица 3) в 93,9% случаев от общего количества проведенных исследований уровень ТТГ и свободного Т4 находился в пределах нормальных показателей. Средний уровень ТТГ составил 1,2±0,04 мкМЕ/мл, свободного Т4 – 19,2±0,4 пмоль/л.
В 6,1% случаев отмечался повышенный уровень ТТГ при уровне свободного Т4, находящегося в пределах нормы. Средний показатель уровня ТТГ у женщин данной группы составил 4,9±0,08 мкМЕ/мл., уровень свободного Т4 – 16,7±0,07 пмоль/л. Данной группе женщин был назначен л-тироксин в дозе, позволяющей поддерживать рекомендованный уровень ТТГ в пределах 3 мкМЕ/мл.
В последующем у женщин, получающих заместительную терапию л-тироксином, отклонение в течение беременности, родов не отмечалось.
Для полноценной физиологической адаптации щитовидной железы в период беременности, в связи с развивающимся йоддефицитным состоянием с профилактической целью всем женщинам был назначен йодид калия в дозе 200-250 мкг в сутки.
Выводы:
Литература:
1. Дедов И.И. Мельниченко Г.А., Пронин В.С. и др. Клиника и диагностики эндокринных нарушений: Учебно-методическое пособие. - М., 2005.
2. Дедов И.И., Мельниченко Г.А., Андреева В.Н. и др. Рациональная фармакотерапия заболеваний эндокринной системы и нарушений обмена веществ: Руководство для практикующих врачей / Под общ. ред. И.И. Дедова, Г.А. Мельниченко. - М.: Литера, 2006.
3. Свиридов Н.Ю. Вопросы терапии гипотиреоза//Русский медицинский журнал – 2012 - № 13 – с. 633 – 637.
4. Helen E.Turner, John A.H.Wass. Oxford Handbook of Endocrinology and Diabetes. Second Edition. Oxford, University Press - 2009 - P.1-83.
5. Nohr S.B., Laurberg P. Opposite variations in maternal and neonatal thyroid function induced by iodine supplementation during pregnancy // J. Clin. Endocrinol. Metab. - 2000 - Vol. 85 - P. 623 - 627.
Таблица 1
Значения уровня гормонов щитовидной железы у беременных женщин в первом триместре (n=414)
| ТТГ ˂ 0,2 мкМЕ/мл | ТТГ 04-4 мкМЕ/мл | ТТГ ˃ 4 мкМЕ/мл | Т4 св. 10-23,2пмоль/л | Т4св. ˃23,2пмоль/л | Т4 св. ˂ 10 пмоль/л | ||||||
| Абс. | % | Абс. | % | Абс. | % | Абс. | % | Абс. | % | Абс. | % |
| 164 | 39,6 | 189 | 45,6 | 49 | 12 | 189 | 45,6 | 164 | 39,6 | 12 | 2,8 |
Таблица 2
Структура изменений уровня гормонов щитовидной железы у беременных женщин, ставших на учет в первом триместре (n=414)
| Показатели | Количество беременных женщин | |
| Абс. | % | |
| ТТГ 04-4 мкМЕ/мл+ Т4 св. 10-23,2пмоль/л | 189 | 45,6 |
| ТТГ ˂ 0,2 мкМЕ/мл + Т4св. ˃23,2пмоль/л | 164 | 39,6 |
| ТТГ ˃ 4 мкМЕ/мл+ Т4 св. 10-23,2пмоль/л | 49 | 12 |
| Т4 св. ˂ 10 пмоль/л | 12 | 2,8 |
Таблица 3
Структура изменений уровня гормонов щитовидной железы у беременных женщин, ставших на учет во втором триместре (n=98)
| Показатели | Количество беременных женщин | |
| Абс. | % | |
| ТТГ 04-4 мкМЕ/мл+ Т4 св. 10-23,2пмоль/л | 92 | 93,9 |
| ТТГ ˃ 4 мкМЕ/мл+ Т4 св. 10-23,2пмоль/л | 6 | 6,1 |
Гормоны щитовидной железы, как известно, оказывают колоссальное влияние на течение и исходы беременности. Однако речь идет не только о невынашивании, токсикозе, осложнениях в родах или патологиях плода, но и таком осложнении, как повышение «сахара» крови. Но как уровень глюкозы связан с активностью щитовидной железы? И почему даже небольшая гипергликемия при беременности не так безобидна, как кажется?
Гормоны щитовидной железы (Т4 и Т3), по своей природе, являются стимуляторами.
Они ускоряют обмен веществ, синтез белка и передачу нервных импульсов. А во время беременности оказываются незаменимы для нормальной закладки и развития органов и тканей плода.
Недостаток тиреоидных («щитовидных») гормонов грозит малышу умственной отсталостью и отставанием в развитии, а также значимыми нарушениями обменных процессов. И поэтому природа позаботились о том, чтобы до того, как у плода появится собственная активная железа, материнских Т4 и Т3 было достаточно.
Так, хорионический гормон человека (ХГЧ), поступающий в кровь из оболочек эмбриона, по своей структуре очень схож с гормоном гипофиза ТТГ. А тот, в свою очередь, является главным контролером активности щитовидной железы.
Повышение уровня ТТГ стимулирует выброс тиреоидных гормонов, а ХГЧ это действие «копирует». В результате уровень Т4 и Т3 при беременности, физиологически, повышается на 30-40% от нормы, а ТТГ оказывается снижен (за «ненадобностью»). Но это состояние является абсолютно нормальным и никакого лечения не требует.
В то же время избыток «щитовидных» гормонов сопровождается повышением аппетита клеток в отношении глюкозы (так как они ускоряют обмен веществ), а недостаток Т4 и Т3 – такой аппетит подавляет, что неминуемо отражается на уровне глюкозы в крови.
При этом гипергликемия (повышение глюкозы), согласно многочисленным исследованиям, может наблюдаться как в случае дефицита, так и избытка тиреоидных гормонов, ввиду крайне сложных «взаимоотношений» последних с инсулином. А длительно существующий избыток «сахара» в крови является серьезным риском инсулинорезистентности.
Как уже было отмечено, высокий уровень глюкозы в крови провоцирует развитие инсулинорезистентности (нечувствительности к инсулину), а та, при беременности, ассоциирована с:
Со стороны матери, наблюдается чрезмерный набор веса, кожный зуд, повышение давления, повышение риска тяжелого токсикоза.
Повышенное внимание к уровню «сахара» крови, даже в случае здоровой щитовидной железы, требуется женщинам, склонным к инсулинорезистентности, то есть: имевших лишний вес до беременности, диабет II типа у родственников или нарушение уровня глюкозы в предыдущую беременность.
А еще одну группу риска, очевидно, составляют беременные, имеющие патологии щитовидной железы, как явного, так и скрытого характера, поскольку повышенные нагрузки на железу во время беременности могут спровоцировать дебют и ухудшение заболевания.
Скрытые или слегка заметные симптомы «щитовидных проблем» могут быть обусловлены дефицитом йода, распространенном на всей территории России и Европы, а также действием антител против ткани железы. И чем раньше будет начато лечение, тем меньше риск углеводных нарушений при беременности.
Для полноценной оценки состояния щитовидной железы, рисков и уже имеющихся ее патологий, рекомендован анализ крови на:
Исследования можно сдать по отдельности или в составе комплекса (например, «Щитовидная железа, скрининг). А дополнить картину крови рекомендуется данными УЗ-исследования щитовидной железы.
Такой скрининг является более, чем обоснованным, начиная с самых ранних сроков беременности. А лучше всего пройти его еще на этапе планирования.
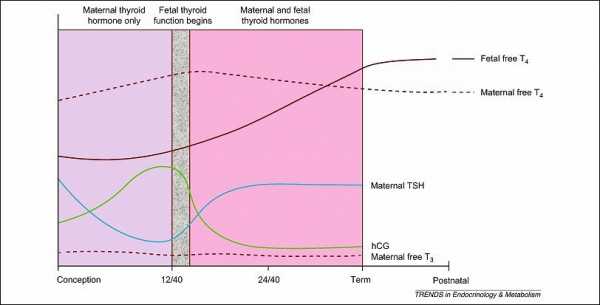
График 1
Представлена медиана и значение 5 и 95 перцентиль ТТГ у беременных женщин в зависимости от срока гестации
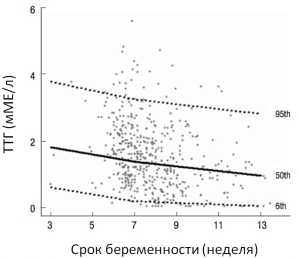
Таблица 1
сравнение среднего значения ТТГ на каждом сроке беременности и в отсутствие гестации. Среднее значение концентрации ТТГ беременных женщин ниже чем таковое у женщин в отсутствие гестации с пограничными значениями с 3+0 до 5+6 недель и со статистически значимыми с 6+0 до 6+6, 7+0 до 7+6, 8+0 до 8+6, 9+0 до 9+6, 10+0 до 13+6 недель беременности.
| Срок беременности (неделя) | Количество | Средний уровень ТТГ (мЕд/л) | Р-значение* | Р-значение |
| Женщины в отсутствие гестации | 984 | 2.32 (0.05-8.52) | ||
| Беременные женщины | Всего 492 | Всего 1.45 (0.05-7.90) | <0,001 | |
| 3+0 — 5+6 | 28 | 1.85 (0.15-3.77) | 0,067 | 0,067 |
| 6+0 — 6+6 | 149 | 1.81 (0.19-7.80) | 0,456 | <0,001 |
| 7+0 — 7+6 | 134 | 1.53 (0.05-4.28) | 0,008 | <0,001 |
| 8+0 — 8+6 | 85 | 1.12 (0.05-7.90) | 0,010 | <0,001 |
| 9+0 — 9+6 | 43 | 0.97 (0.05-2.97) | 0,582 | <0,001 |
| 10+0 — 13+6 | 53 | 0.96 (0.05-3.64) | 0,601 | <0,001 |
| Tаблица 2 | ||||||||||
| Срок гестации | Количество | ТТГ (мЕд/л) | Р-значение* | Р-значение | ||||||
| 5 | 10 | 25 | 50 | 75 | 90 | 95 | ||||
| Женщины в отсутствие беременности | 984 | 0,94 | 1,17 | 1,63 | 2,32 | 3,15 | 4,30 | 5,24 | ||
| Беременные (срок беременности, недели) | ||||||||||
| 3+0 — 6+6 | 177 | 0,61 | 0,74 | 1,04 | 1,82 | 2,52 | 3,27 | 3,78 | <0,001 | <0,001 |
| 7+0 — 7+6 | 134 | 0,23 | 0,48 | 0,92 | 1,53 | 1,97 | 2,69 | 3,20 | <0,003 | <0,001 |
| 8+0 — 13+6 | 181 | 0,05 | 0,13 | 0,50 | 1,05 | 1,71 | 2,46 | 2,97 | <0,001 | <0,001 |
График 2
Источник:
1. Kim HS, Kim BJ, Oh S, et al. Gestational Age-specific Cut-off Values Are Needed for Diagnosis of Subclinical Hypothyroidism in Early Pregnancy. J Korean Med Sci. 2015;30(9):1308-12. doi:10.3346/jkms.2015.30.9.1308.
Tags: БЕРЕМЕННОСТИ, гипотиреоза, диагностика, на, РАННИХ, СРОКАХ, субклинического
Тироксин (Т4) – один из двух главных гормонов щитовидной железы, основной функцией которого является регуляция энергетического и пластического обмена в организме. Свободный тироксин – биологически активная часть общего тироксина, которая играет важную роль в обмене веществ.
Синонимы русские
Свободный Т4, свободный тетрайодтиронин.
Синонимы английские
Thyroxine, Free T4.
Метод исследования
Иммунохемилюминесцентный анализ.
Диапазон определения: 1,3 - 100 пмоль/л.
Единицы измерения
Пмоль/л (пикомоль на литр).
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
Общая информация об исследовании
В ходе анализа определяется концентрация в крови не связанной с белками фракции основного гормона щитовидной железы – тироксина (Т4). Это один из важнейших тестов для оценки функции щитовидной железы, его результаты не зависят от концентрации белков, связывающих тироксин в плазме крови, и позволяют выявить уровень только активной части гормона. Чаще всего данный тест назначают совместно с измерением концентрации тиреотропного гормона (ТТГ) – регулятора функции щитовидной железы. Щитовидная железа контролирует обмен веществ и интенсивность потребления энергии организмом. Она работает по механизму обратной связи с гипофизом. Гипофиз выделяет тиреотропин (ТТГ) в ответ на понижение концентрации тироксина (Т4), стимулируя тем самым щитовидную железу к выработке гормонов. Когда уровень тироксина повышается, гипофиз начинает вырабатывать меньше тиреотропного гормона и секреция щитовидной железой тироксина снижается.
Тироксин (Т4) составляет около 90 % от общего количества гормонов, выделяемых щитовидной железой. В крови Т4 встречается либо в свободном, либо в связанном с белками-глобулинами виде. Основная часть всего тироксина – в связанном виде и лишь 0,1 % – в свободном. Именно свободная фракция гормона Т4 является наиболее биологически активной.
Если щитовидная железа не в состоянии производить необходимое количество тироксина либо вырабатывается недостаточно тиреотропного гормона для ее стимуляции, появляются симптомы гипотиреоза. У больных с пониженным уровнем Т4 увеличивается масса тела, сохнет кожа, повышается утомляемость, они становятся очень чувствительны к холоду, у женщин нарушается менструальный цикл. В случае если уровень свободного Т4 выше нормы, обменные процессы в организме и выработка в клетках энергии усиливаются, что приводит к гипертиреозу, для которого характерны учащенное сердцебиение, беспокойство, потеря веса, нарушение сна, дрожь в руках, сухость и покраснение глаз, отечность лица.
Наиболее распространенной причиной нарушения баланса тиреоидных гормонов является аутоиммунное поражение железы. Это может быть Базедова болезнь (вызывает гипертиреоз с повышенным показателем свободного Т4) или тиреодит Хасимото (вызывает гипотиреоз – свободный Т4 понижен).
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Референсные значения (норма Т4 свободного)
| Возраст | Референсные значения |
| 11,5 - 28,3 пмоль/л | |
| 4 месяца - 1 год | 11,9 - 25,6 пмоль/л |
| 1 - 7 лет | 12,3 - 22,8 пмоль/л |
| 7 - 12 лет | 12,5 - 21,5 пмоль/л |
| 12 - 20 лет | 12,6 - 21,0 пмоль/л |
| > 20 лет | 10,8 - 22,0 пмоль/л |
При беременности
|
Срок беременности |
Референсные значения |
|
До 13-й недели |
12,1 - 19,6 пмоль/л |
|
13-28 неделя |
9,6 - 17 пмоль/л |
|
28-42 неделя |
8,4 - 15,6 пмоль/л |
Причины повышения уровня Т4 свободного
Причины понижения уровня Т4 свободного
Что может влиять на результат?
Врач гастроэнтеролог, гепатолог, терапевт
Соколова Ксения Сергеевна
Врач гастроэнтеролог, гепатолог, терапевт
465 просмотров
Поделитесь с друзьями
В первую очередь, для выявления этого заболевания необходимо определить глюкозу в плазме венозной крови.Капиллярная кровь, а тем более оценка сахара по глюкометру, в такой непростой ситуации не подходят. Оценка уровня глюкозы крови должна проводиться у всех без исключения беременных женщин и неоднократно в течение беременности. Для рутинной оценки забор крови проводится строго натощак (не менее 8 и не более 14 часов голода до исследования).
Итак, если сахар плазмы натощак (при этом достаточно однократного определения) ≥5,1 ммоль/л, но
В случае сомнения в диагнозе, на сроке беременности 24-26 недель (в исключительных случаях до 32 недель) проводят стандартный тест с нагрузкой 75 г глюкозы. Этот тест абсолютно безопасен для беременной и плода в указанные сроки. Если через 1 час после приема раствора глюкозы сахар крови ≥10 ммоль/л, а через 2 часа ≥8,5 ммоль/л, устанавливается диагноз гестационного сахарного диабета.
Второй параметр, о котором стоит задуматься при наступлении беременности – это функция щитовидной железы. Обязательно исследуется уровень ТТГ. При этом верхнюю границу нормы для этого показателя в первом триместре беременности определяют как 2,5 мЕД/л, а во втором и третьем как 3,0 мЕд/л (а не «как в бланке написано до 4,94»). Если уровень ТТГ не укладывается в целевой, с пациенткой обязательно обсуждается вопрос о назначении тироксина – гормона щитовидной железы. Это необходимо, т.к. некомпенсированный гипотиреоз во время беременности представляет угрозу для правильной закладки нервной систмы и развития мозга плода. Правильным шагом будет и оценка уровня свободного Т4, и уровня антител к ТПО в первом триместре беременности.
Миф. При любом заболевании щитовидной железы, в том числе при гипотиреозе, лучше избегать солнца и отказаться от физиотерапевтических процедур и массажа в области шеи.
Правда. Если Вы принимаете правильно подобранную дозу тироксина, и уровень ТТГ поддерживается на нормальном уровне, то Вам не противопоказаны любые виды спорта и деятельности, климат и еда.
Миф. Если у человека выявлен гипотиреоз, то он постоянно плохо себя чувствует.
Правда. Человек, получающий заместительную терапию тироксином, практически ничем не отличается от других здоровых людей. Если ТТГ в норме (даже на фоне приема заместительной терапии), следует продолжить обследование для поиска других причин плохого самочувствия.
Миф. При любом заболевании щитовидной железы, в том числе и при гипотиреозе, лучше употреблять больше йода и йодсодержащих продуктов.
Правда. Йод – всего лишь строительный материал для гормонов щитовидной железы. При гипотиреозе функция выработки этих гормонов организмом утрачена, поэтому препараты йода будут в этом случае неэффективны.
Миф. Женщине с гипотиреозом категорически противопоказана беременность, а при ее наступлении необходимо выполнить прерывание.
Правда. Если дозировка препаратов для лечения гипотиреоза подобрана правильно, то женщины могут спокойно планировать беременность, вынашивать и рожать детей.
Миф. Если у беременной женщины гипотиреоз, то ее ребенок родится умственно отсталым.
Правда. Правильно подобранная терапия гипотиреоза не оказывает отрицательного влияния на развитие плода.
Миф. Если женщина получает заместительную терапию при гипотиреозе (тироксин), то ей нельзя кормить грудью.
Правда. Лекарственное вещество, попадающее в грудное молоко, не влияет на самочувствие ребенка и не вызывает у него развитие каких-либо нежелательных реакций.
Миф. Избыточный вес чаще всего связан с нарушением функции щитовидной железы.
Правда. В 95-98% случаев причиной избыточного веса становится неправильный образ жизни (несоответствие между поступлением в организм и расходами энергии). В то же время играют роль генетические факторы и в небольшом проценте случаев - эндокринные заболевания. Несмотря на частое отсутствие первичного эндокринного заболевания в основе избыточного веса и ожирения, лечением данных состояний и их осложнений (метаболического синдрома, сахарного диабета) занимается эндокринолог.
Миф. Прием тироксина приводит к увеличению веса или агрессивности.
Правда. Если дозировка препарата подобрана правильно, то подобных побочных эффектов возникать не должно.
Миф. Препараты тироксина при длительном приеме способны вызвать поражение печени, желудка и других органов.
Правда. Поскольку тироксин, который синтезирован и облечен в форму таблетки, совершенно не отличается по структуре от собственного гормона, своих побочных эффектов он не имеет.
Миф. Поводом для увеличения дозы тироксина являются жалобы на слабость, повышенную утомляемость, снижение работоспособности, а не уровень ТТГ.
Правда. Для коррекции дозы тироксина необходимо ориентироваться только на уровень ТТГ, который (за исключением редких ситуаций) не следует определять чаще, чем раз в 6-8 недель. На фоне стойко компенсированного гипотиреоза контроль ТТГ проводится ежегодно.
Вы можете записаться на прием к эндокринологу Ольге Сергеевне Федоровой по телефону +7 (495) 644-44-66 или на сайте.
Тиреотропный гормон, а иными словами ТТГ, это тот гормон, который вырабатывается гипофизом. ТТГ занимается регулировкой работы щитовидной железы.
Гинекологи, а также эндокринологи очень хорошо осведомлены, что этот гормон играет великую роль во время беременности. С его помощью вырабатывается тироксин и трийодтиронин. Они являются по своей природе гормонами роста, а также отвечают за обмен веществ. Они непосредственно влияют на работу пищеварительной, половой и сердечно-сосудистой систем. Именно этот гормон может показать, насколько хорошо происходит развитие ребенка.
Общепринятая норма ТТГ при беременности считается от 0,4 до 4,0 мЕд/л. Несмотря на то, что такова норма ТТГ при беременности, 1 триместр ее характерный тем, что показатель этого гормона сейчас будет существенно отличаться от показателей в последующих триместрах. Но несмотря на все, уровень гормона не должен быть превышен нормы на протяжении всего времени вынашивания ребенка.
Проверка уровня этого гормона является обязательной. Часто ошибочно то мнение, что его уровень не играет никакой роли до наступления беременности. Следует обратить внимание на то, что если у женщины были проблемы со щитовидкой, то проходить такой анализ нужно еще до беременности.
С самых первых дней беременности увеличивается активность щитовидки. Причиной тому является усиленное ее кровоснабжение. Хорионический гонадотропин это один из главных стимуляторов железы. Именно под его действием и усиливается работа щитовидки примерно в 1,5 раза.
Не стоит пугаться, если по результатам анализов уровень ТТГ будет понижен. Сейчас это не несет никакой угрозы. А если у вас многоплодная беременность, то сейчас ТТГ может даже быть приближен к нулю.
После 12 недели ТТГ будет повышаться, но следует помнить, он не должен быть выше 4,0 мЕд/л. Увеличение гормона связано напрямую с тем, что уровень ХГЧ начинает постепенно уменьшаться.
Как упоминалось выше, уровень гормона ТТГ в первом триместре может быть очень низким. Но вопреки всему, он не доходит до нулевой отметки. Но бывают случаи, когда у беременных уровень ТТГ настолько мал, что следует говорить о тиреотоксикозе. Для него является характерным пучеглазие, которое отмечается приблизительно в 50% случаев. Тиреотоксикоз может стать главной причиной задержки развития плода, отслойки плаценты, гестоза и различных пороков развития у ребенка.
Если беременной ранее был поставлен диагноз тахикардия, то есть количество ударов сердца в минуту превышает 100, то это может повлиять на ТТГ и его показатель будет крайне низок при обследовании.
• Повышенное давление;
• Частые головные боли;
• Увеличенный аппетит;
• Дрожь в руках.
Причины пониженного ТТГ
• киста щитовидной железы;
• Рак щитовидки;
• Передозировка левотироксина.
Если ТТГ понижен, паниковать не стоит. Стоит обратиться к эндокринологу, поскольку именно он сможет адекватно оценить состояние и назначить лечение в конкретном случае.
В случае превышения нормы ТТГ следует говорить о гипертиреозе.
Симптомы гипертиреоза
• Постоянное ощущение слабости, слишком быстрая утомляемость организма;
• Нарушение сна, при котором ночью женщина страдает от бессонницы, а днем очень много спит;
• Пониженная температура тела;
• Бледность;
• Снижение аппетита, вплоть до его отсутствия;
• Апатия или раздражительность.
Уровень такого гормона в первом триместре беременности может быть как пониженным, так и повышенным, и это далеко не во всех случаях свидетельствует о наличии отклонений. Несмотря на все, не стоит слишком переживать из-за этого, поскольку даже если проблемы присущи, то устранить их вполне возможно.
90 000 симптомов беременности — какие из них естественны, а каких следует опасаться?Чувство усталости во время беременности является естественным симптомом, возникающим в результате изменений, происходящих в организме. Так что если будущая мама чувствует усталость, ей не следует перенапрягаться. Наоборот, она должна прислушиваться к своему телу и давать ему отдохнуть. Беременная женщина может также отмечать некоторые проблемы с концентрацией внимания и неловкость - выпадение предметов из рук, некоторую невнимательность при выполнении определенных действий.К счастью, это временное явление, вызванное расслаблением связок сустава и задержкой воды в организме.
Беременность также связана с повышенной выработкой гормонов прогестерона и эстрогена. Это влияет, в частности, на на болезненность молочных желез , которая, особенно в начале беременности, может быть болезненной, опухшей и чувствительной. Количество млечных выделений также может увеличиться за это время. Однако, если выделения становятся желтыми или зелеными, густыми, имеют неприятный запах, жгучие, зудящие и болезненные, сообщите об этом врачу.
СМОТРИТЕ ТАКЖЕ: Признаки беременности – как распознать?
Подавляющее большинство будущих мам испытывали утреннюю тошноту . . Обычно эти симптомы исчезают после третьего месяца, хотя у некоторых женщин они могут ощущаться во втором или даже третьем триместре (особенно при многоплодной беременности). Тошнота сопровождается слюнотечением , которое также должно пройти к концу первого триместра.Перед тем, как встать утром, выпейте чашку чая с бисквитом или бисквитом — это должно помочь. Если тошнота и рвота сопровождаются болью и лихорадкой, обратитесь к врачу.
Частое мочеиспускание тоже вполне нормальное название. При беременности почки быстрее избавляются от вредных веществ. Кроме того, увеличивающаяся матка начинает давить на мочевой пузырь, что вынуждает чаще посещать туалет. В это время следует не забывать правильно пить жидкости, т.е.не менее 2 литров воды в день. На последнем сроке беременности может появиться периодическое недержание мочи (например, при кашле или чихании), что совершенно нормально и должно пройти после родов.
Период непрерывной беременности связан с прибавкой кг . Конечно, это зависит от индивидуальных предрасположенностей будущей мамы, но нормальная прибавка веса составляет от 12 до 17 кг за всю беременность, при многоплодной беременности от 14 до 22 кг (в I триместре прибавка на 1,5-2 кг). , во втором триместре - всего 6-7 кг, а в третьем триместре прибавка массы тела составляет 4-5 кг).
Увеличение веса и увеличение жидкости в организме имеют последствия в виде отека голеностопного сустава и стопы . Особенно это заметно в конце дня, в жаркую погоду, после длительного стояния или сидения. Они исчезают ночью, после отдыха в лежачем положении. Будущие мамы также жалуются на неприглядных на коже растяжек, которые чаще всего появляются на груди, бедрах и животе. Они являются результатом растяжения кожи, вызванного быстрым набором веса.К сожалению, склонность к растяжкам передается по наследству, но с помощью соответствующей диеты, богатой овощами и фруктами, физической активности (например, гимнастика для будущих мам) и правильного ухода можно улучшить состояние кожи.
Проблемы также вызывает растущий живот, что проявляется болями в нижней части позвоночника . Есть несколько вещей, которые вы можете сделать, чтобы помочь себе: избегайте обуви на высоких каблуках, не поднимайте тяжести, а если вы находитесь в рельефном положении с согнутыми коленями, избегайте длительного стояния.Вы должны делать простые упражнения, которые укрепят мышцы пресса и таза.
Пищеварительная система во время беременности подвергается множеству неприятностей. Повышенная продукция прогестерона и релаксина влияет на расслабление гладкой мускулатуры желудочно-кишечного тракта, что способствует регургитации пищевого содержимого . Затем мы чувствуем давление и жжение вокруг грудины, кислый привкус во рту и частую отрыжку, т. е. изжогу.С этим можно справиться, запомнив несколько простых правил: избегать переедания, есть меньше и чаще, исключить из рациона жареную, жирную и острую пищу
Другой проблемой пищеварения может быть запор . Растущая матка давит на кишечник, нарушая его нормальную деятельность. Поэтому в рацион будущей мамы должны входить продукты, богатые клетчаткой (сухофрукты, цельнозерновые продукты, овощные фруктовые соки, свежие овощи и фрукты), которые улучшат перистальтику кишечника.
Если вы не можете найти нужное лекарство, воспользуйтесь удобной и интуитивно понятной поисковой системой WhoMaLek.pl. Он не только покажет вам аптеки, где можно приобрести тот или иной препарат, но и позволит заказать его.
Судороги нижних конечностей являются частым симптомом у беременных женщин во втором и третьем триместрах беременности и могут проявляться ночью. Это может быть из-за того, что постоянно увеличивающаяся матка давит на нервы, а может быть и из-за дефицита кальция в организме.Когда начинается схватка, лучше всего выпрямить колено, согнув его в голеностопном и пальцевом суставах и подняв его к носу. Массаж конечностей также может принести облегчение. Если боль в ногах продолжается и часто возникают судороги, обратитесь к врачу.
Многие беременные, особенно во втором триместре, жалуются на головокружение . Расширяющаяся матка давит не только на нервы и мочевой пузырь, но и на сосуды. Этот дискомфорт может возникнуть, когда вы резко встаете или выпрямляетесь из наклонного положения.
У женщин, склонных к развитию варикозного расширения вен , риск их возникновения при беременности значительно возрастает, поэтому рекомендуется профилактика во избежание тромбофлебита:
СМ. ТАКЖЕ:
Изменение пигментации кожи является еще одним признаком беременности. Темнеет обод вокруг сосков и темнеет белая линия, которая проходит от центра живота вниз к лобковому симфизу. Также может быть обесцвечивание и пятна на лице, все проходит после родов. Одной из причин изменения цвета кожи может быть дефицит фолиевой кислоты, поэтому рацион беременной женщины должен быть структурирован с учетом содержания этого витамина.Рекомендуется докармливать его до зачатия, а затем до конца беременности. Существуют препараты только с фолиевой кислотой (Фолик, АктиФолин, ФолАктивин, Фолик Актив) или многокомпонентные добавки для беременных, содержащие необходимые при беременности витамины и минералы.
СМ. ТАКЖЕ:
Вышеупомянутые недуги довольно распространены и не должны вызывать беспокойства у беременной женщины.Однако есть симптомы, которые могут потребовать медицинской помощи. На что следует обратить особое внимание будущей маме?
СМ. ТАКЖЕ:
90 158Весь контент на Сайте, включая статьи на медицинские темы, носит исключительно информационный характер. Мы прилагаем все усилия, чтобы информация, содержащаяся в ней, была точной, правдивой и полной, однако мы не несем ответственности за результаты предпринятых на ее основе действий, в частности, эта информация ни в коем случае не может заменить визит к врачу .
.Женский организм претерпевает множество существенных изменений во время беременности. Они неизбежны, поскольку направлены на обеспечение наилучших возможных условий для правильного развития ребенка. Одним из наиболее заметных является прибавка в весе во время беременности и увеличение живота с каждым месяцем. Чтобы беременность прошла гладко, женщина должна рационально набирать лишние килограммы.Как слишком маленькая, так и слишком высокая прибавка в весе могут быть тревожными симптомами и неблагоприятно влиять на течение беременности. Что такое калькулятор веса беременных?
Принято считать, что беременная женщина должна прибавлять в весе в пределах 9-15 кг.
В конце беременности лишние килограммы должны распределяться так:
Это общепринятая таблица прибавки в весе при беременности и калькулятор веса при беременности. Однако следует помнить, что у каждой женщины набор веса может быть разным.
Калькулятор веса при беременности покажет лишние килограммы, если на него влияют факторы:
Посмотреть ответы на вопросы людей, которые сталкивались с этой проблемой:
Все ответы врачей
Женщины, которые до беременности были худыми, могут позволить себе немного больше лишних килограммов. Пожалуйста, обратитесь к таблице калькулятора веса беременных:
| Вес перед беременностью | прирост веса в беременности | вес в отдельных триместрах |
|---|---|---|
| 40-50 кг | 14-18 кг | 1-й триместр - ок. 4-й 2-й триместр - ок. 6 триместр - прибл.4 |
| 50-60 кг | 13-15 кг | 3 триместр - примерно 6 триместр - примерно 4 |
| 60-80 кг | 11-12 кг | 1 триместр - примерно 2 триместр - примерно 5 триместр - примерно 4 | 9-11 кг | 1 триместр - около 2 2 триместр - около 4 3 триместр - около 3 |
Очень часто повторяемый миф о беременности - утверждение, что ребенок должен родиться большим и крепким , женщина должна есть за двоих.
Вес ребенка не связан напрямую с количеством килограммов, набранных во время беременности.На вес ребенка, помимо генетических условий, большое влияние оказывает питание женщины.
Избыточный вес у беременной
Беременность – это не болезнь, поэтому вам следует заниматься спортом, но не заниматься тяжелыми физическими упражнениями и заниматься долго
посмотреть галереюИтак, давайте изменим ваши привычки в еде.Плохое питание может не только изменить результат в калькуляторе веса при беременности, но и повлиять на будущее здоровье малыша:
Низкий вес ребенка при рождении благоволит:
Высокий вес ребенка при рождении увеличивает риск:
Во время беременности также важен образ жизни, который вы ведете. Если нет медицинских противопоказаний, будущая мама должна вести активный образ жизни. Конечно, речь идет не о том, чтобы заставлять тело изнуряющими упражнениями, а о том, чтобы принимать правильную дозу упражнений: плавание, ходьба, йога и т. д.
Занятия спортом во время беременности позволят вам не только избежать лишних килограммов, но и правильно подготовить организм к родам. Женщины, которые занимаются спортом в это время, быстрее восстанавливаются после рождения ребенка.
.Организм каждой женщины по-разному реагирует на изменения, происходящие в нем во время беременности. Женщинам часто бывает трудно с ними смириться. В первом триместре тело меняется, чтобы помочь ребенку развиваться и иметь возможность питать его. Вот что может произойти с вашим телом в первые три месяца беременности.
Около 1/4 женщин в первом триместре испытывают кровотечения. Если она нежная в начале беременности, это может быть связано с имплантацией эмбриона. Однако более крупные случаи могут быть связаны с выкидышем или внематочной беременностью. Пожалуйста, свяжитесь с вашим врачом.
Уже в начале беременности происходят изменения молочных желез. Они вызваны гормонами, которые подготавливают молочные протоки к кормлению ребенка.В этот период грудь очень нежная. Ношение бюстгальтера большего размера может уменьшить эти неудобства.
Поскольку во время беременности в вашем организме больше прогестерона, ваша дефекация может замедлиться. Кроме того, лишняя доза железа способствует запорам и газообразованию в кишечнике, из-за чего женщина чувствует себя воздушным шаром. Клетчатка, дополнительная жидкость и физические упражнения помогут.
Молочные выделения из влагалища являются нормальным явлением во время беременности.Настораживает, когда она зеленая, прозрачная и плохо пахнет.
Поскольку тело использует свои силы на для поддержки развития плода , женщина может чувствовать усталость. Если ей нужно, она должна вздремнуть в течение дня.
Вкус женщины может измениться во время беременности. Согласно исследованиям, более 60% женщин имеют определенные предпочтения в еде, а более половины имеют отвращение.Время от времени можно удовлетворять свои прихоти, при условии, что женщина соблюдает правильный режим питания.
Поскольку матка уже увеличивается (хотя ребенок еще маленький), она оказывает давление на мочевой пузырь, что может вызывать у женщин более сильные позывы к мочеиспусканию. Жидкости не могут быть ограничены в такой ситуации. Единственное, ради чего стоит отказаться от кофеина и отдаться природе.
Во время беременности ваше тело вырабатывает больше прогестерона, гормона, который расслабляет гладкие мышцы, в том числе мышечное кольцо на дне пищевода.Это расслабление мышц может привести к изжоге. Чтобы избежать неприятностей, ешьте в течение дня меньше, но чаще, не ложитесь сразу после еды, избегайте острой пищи.
Гормональные изменения и усталость могут способствовать частым сменам настроения у женщины. В этом нет ничего странного. Однако, если она от этого чувствует себя подавленной, стоит поговорить с кем-нибудь и почувствовать поддержку другого человека.
Гормональные изменения также вызывают тошноту. Они могут возникать в течение первого триместра, и их тяжесть варьируется от женщины к женщине. Чаще всего они возникают утром. Чтобы немного их облегчить, можно есть небольшие, легкие или высокобелковые закуски, пить воду, чистый фруктовый (яблочный) сок. Тошнота не является ненормальной, но если она носит хронический характер, это может повлиять на количество пищи, которую получает ваш ребенок.
В течение первого триместра вес женщины должен увеличиться примерно на 1,5–3 кг. Суточная потребность женщины в энергии увеличивается на 150 ккал, и она должна потреблять гораздо больше каждый день. Однако это должны быть «здоровые» калории — из лишних фруктов и овощей, молока, цельнозернового хлеба, нежирного мяса. В обществе до сих пор существует определенное убеждение, что беременная женщина должна есть за двоих. Однако это не так.Набранные таким образом лишние килограммы не идут на пользу организму.
Если вы испытываете сильную боль в животе, сильное кровотечение, головокружение, быстрое увеличение веса или слишком низкий вес в течение первого триместра, обратитесь к врачу.
.90,000 Подготовка к беременности с гипотиреозом - Блог о Хашимото и гипотиреозе
Дефицит тиреоидных гормонов при беременности может вызвать нарушения ее течения и риск пороков развития плода, поэтому у пациенток с гипотиреозом рекомендуется тщательный врачебный контроль, особенно результаты анализов (щитовидная панель: ТТГ, ft4 и ft3, анти- антитела к ТПО и анти-ТГ) и соблюдение рекомендаций по питанию (включая добавки) не только во время, но и до беременности [1].У всех женщин уже в I триместре возрастает потребность в тиреоидных гормонах, а значит, увеличивается потребность в йоде (увеличивается примерно на 150-200 мкг). Женщины с гипотиреозом, принимающие гормон тироксин, как правило, с самого начала имеют повышенную дозу препарата примерно на 30-50%. Некоторые врачи называют этот период исследованием щитовидной железы.
Дополнительно в сыворотке крови обнаруживается и быстро повышается уровень гормона ХГЧ, который, как и ТТГ, также влияет на работу щитовидной железы.[2] Кроме того, увеличивается количество ТСГ (тиреоидсвязывающего глобулина) и снижается концентрация альбумина.
Часто у женщин с наличием только антител к ТПО без гипотиреоза развивается гипотиреоз во время беременности, а иногда и послеродовой тиреоидит. [3]
Почему такая высокая потребность в гормонах щитовидной железы? Именно в течение 1Т (первого триместра), после 4-й недели происходит органогенез, развиваются основные органы, в том числе щитовидная железа плода.Источником гормонов щитовидной железы в это время является только железа матери. Это не меняется до 16-20-й недели, однако полная работоспособность системы обратной связи гипоталамус - гипофиз - щитовидная железа достигается только после рождения. [4]
Беременным не назначают препараты, содержащие трийодтиронин, т.е. Новотирал, если он принимался ранее, заменяют на Летрокс или Эутирокс [5] с более высокой дозой. Это важно, так как правильное лечение снижает риск осложнений беременности до уровня женщин без патологии щитовидной железы и защищает от нарушений умственного развития у ребенка.[6]
Было показано, что женщины с гипотиреозом имели риск выкидыша до 31 процента, когда они забеременели. Балансировка гормонов с помощью соответствующей терапии снижает их до 4%!
ТТГ и панель щитовидной железы являются одними из самых важных тестов, которые контролируются до и во время беременности. Референтные значения ТТГ различаются между триместрами. Самая низкая нормальная концентрация ТТГ наблюдается в первом триместре, что обусловлено высокой концентрацией ХГЧ, который берет на себя стимулирующую функцию ТТГ.
Существуют разные рекомендации по уровню ТТГ. Для беременных говорят следующие референтные нормативы:
1 триместр - 2,5 мМЕ/л, 2 триместр - 3,0 мМЕ/л, 3 триместр - 3,5 мМЕ/л. [7]
В функциональной медицине мы находим еще более низкие вилки:
1T: 0,1 - 0,5 мДж/л, 2T: 0,2 - 1,0 мДж/л 3T: 0,2 - 1,0 мДж/л [8]
При видимых узлах щитовидной железы рекомендуется использовать УЗИ ТТГ <1 мЕд/л. Помните, однако, что большинство лабораторий не предоставляют референтные значения для каждого триместра беременности в своих результатах анализов! Они указывают только референтные диапазоны для населения, поэтому вам следует контролировать уровни вместе со своим специалистом.Результаты исследований Behrooz и др. не показывают различий в уровне IQ у детей матерей, получавших левотироксин до и во время беременности, по сравнению с детьми матерей без гипотиреоза. [9] Ради любопытства хочу добавить, что по опыту моих подопечных, пришедших ко мне беременных с высоким уровнем ТТГ, и даже из публикаций, даже женщин с выраженным гипотиреозом (в среднем ТТГ> 100 мЕд/л) способны забеременеть и сохранить ее. [10] Однако у моих учеников правильное лечение и питание помогли восстановить правильный уровень гормонов.
В анализе Taylor et al., когда ТТГ в первом триместре беременности был <4,5 мЕд/л, риска пороков развития плода не было. [11] Аналогично, в другом исследовании 3315 китайских женщин с гипотиреозом с уровнем ТТГ до 5,22 мЕд/л. Однако повышенный риск наблюдался, если уровень ТТГ у матери был выше (5,22-10 мЕд/л). [12]
Тем не менее, для плода и течения беременности безопаснее будет поддерживать ТТГ в референсных значениях до 2,5 мЕд/л . [13], и даже 1,5 мДж./ л. .
Поэтому стоит сделать все возможное, чтобы обеспечить лучшую работу щитовидной железы. А время до беременности так же важно, как и время во время беременности, и даже говорят, что оно важнее. Если мы хотим сознательно подготовиться к беременности с гипотиреозом, стоит предположить около 6 месяцев [14].
Как диетолог, в этой статье я хотела бы указать женщинам с гипотиреозом, на что обратить внимание в питании, чтобы оптимизировать работу всего организма до и во время беременности.
Беременная женщина должна есть за двоих, а не за двоих»
Потребность в калориях увеличивается у беременных женщин на:
- 0 - 70 ккал/день калорий в 1T
- 260 - 350 ккал/день в 2T
- 500 - 540 ккал/день в 3T
* Во время грудного вскармливания добавляется примерно на 500 ккал больше
При гипотиреозе Индивидуальная диета должна основываться на принципах здорового и полноценного питания.Помимо в целом более низкой энергетической ценности, по сравнению со здоровыми людьми, калорийность снижается на 10% и даже 30% (уменьшение BMR до 30%) [22], необходимо обеспечить соответствующую пропорцию отдельных витаминов и минералов в них, чтобы избежать дефицита питательных веществ и нарушений работы щитовидной железы, что очень важно во время беременности.
Гормоны щитовидной железы необходимы для правильного созревания и дифференцировки клеток, влияют на потребление кислорода и энергетические процессы организма, регулируют обмен белков, жиров, углеводов, нуклеиновых кислот и витаминов.Недостаточность этой железы вызывает нарушение метаболизма отдельных питательных веществ, а также отложение жировой ткани и задержку воды. [15.16]
При гипотиреозе у больных часто отмечается увеличение массы тела [17]. При течении гипотиреоза в жировой ткани экспрессируются рецепторы к Т3 и ТТГ, снижается упомянутый выше BMR (щитовидная железа отвечает за 30% основного обмена). ТТГ положительно коррелирует с ИМТ. Гипотиреоз может быть связан с избыточным весом или ожирением.Тем более, что увеличение числа рецепторов инсулина в жировой ткани наблюдается до 70% [22]
Масса тела женщины при одноплодной беременности (в конце) должна увеличиться в среднем примерно на 12,5 кг у человека с нормальным ИМТ, около 7,8 кг составляет вода [18]. У людей с избыточным весом – она должна достигать около 8 кг.
Как правило, при 1Т масса тела женщины при одноплодной беременности с нормальным ИМТ не изменяется, при многоплодной беременности она может увеличиваться примерно на 1,0 - 1,5 кг у женщин с нормальным ИМТ. [19]
Контроль веса важен для женщин с гипотиреозом.Стоит отметить, что избыточная масса тела или ожирение увеличивает риск:
- недоношенности
- гестационного диабета
- макросомии (большой вес новорожденного)
- артериальной гипертензии
и преэклампсии (также сильно зависит от уровня тиреоидных гормонов) .
Предполагается, что период деторождения приходится на возраст 15–49 лет. До недавнего времени в Польше наибольшее количество рождений было в группе женщин 20–24 лет, сейчас это возраст 25–29 лет, а в США до 70% женщин рожают первого ребенка после 40.лет [20].
Результаты многих отчетов свидетельствуют о значительном влиянии витаминов и минералов на фертильность и правильное развитие организма. К наиболее важным из них относятся: витамин А и бета-каротин, витамин В6, В12, С, Е, фолиевая кислота, железо, магний, марганец, цинк, селен и медь [21].
В современном мире явление бесплодия становится все более распространенным явлением, а причинами его, кроме гормональных нарушений, в основном являются нерациональное питание и неправильный образ жизни, особенно употребление сильно обработанных продуктов, бедных витаминами и минералами.[23, 24] В настоящее время в Польше проблема бесплодия касается 13-15% пар, пытающихся завести детей. Все чаще обращают внимание на то, какие ингредиенты влияют на фертильность, усиливая ее или подавляя. [25] Проблема бесплодия затрагивает как женщин, так и мужчин.
Нарушение функции щитовидной железы негативно влияет на репродуктивный процесс у женщин, так как тиреоидные гормоны воздействуют на женские половые клетки, ооциты, имеющие рецепторы к трийодтиронину [26]. Гипотиреоз нарушает менструальный цикл, следствием чего также является нарушение овуляции, что связано с повышением концентрации мужских гормонов в крови.Это также приводит к нарушению регуляции гормонального баланса и отрицательно коррелирует с фертильностью [27]
У людей с нерегулируемыми заболеваниями щитовидной железы и болезнью Хашимото чаще всего наблюдается дефицит: белков, витаминов А, С, Е, В6, В1, В12, магния, калия, натрия, хрома и цинка. [28]
Белок
Наш строительный блок буквально для всего.Правильное количество, хорошие источники, предпочтительно животные с полной аминограммой, которые дополнительно богаты B12 и холином, такие как яйца или растительные материалы хорошего состава.
Потребность в белке увеличивается во время беременности до дополнительных 28 г в день в 3T
Жиры
Мы заботимся о жирах хорошего качества, важных для гормонов. Особенно богат Омега-3 жирными кислотами с преобладанием ДГК (дозозагексаеновой кислоты). Дополнительные добавки рекомендуется до и во время беременности.
Когда речь идет о льняном масле, оно не должно быть заменой, так как преобразование АЛК в ЭПК/ДГК во время беременности может быть низким.
Фолиевая кислота/фолиевая кислота
Его дополнительный прием рекомендуется во время беременности [29], особенно потому, что фолаты чувствительны к высокой температуре, ультрафиолетовому излучению или рН окружающей среды. Их биодоступность также зависит от витамина В12, витамина С, железа и цинка, которые определяют его правильное усвоение. Фолиевая кислота важна для развития кроветворной и нервной систем, а также для функционирования тканей, состоящих из клеток с интенсивным делением, в том числе тканей плода [30].
Адекватное потребление фолиевой кислоты, по-видимому, играет важную роль в развитии и имплантации эмбриона [31]. По этой причине фолиевая кислота считается одним из важнейших витаминов для развивающегося плода, а потребность в ней во время беременности возрастает вдвое. Дефицит фолиевой кислоты может представлять риск развития дефектов нервной трубки у плода.
В Польше за 4–12 недель до беременности рекомендуется здоровая, сбалансированная по питательным веществам диета с дополнительным приемом фолиевой кислоты в дозе 400 мкг/сут и продолжение в дозе 500–600 мкг/сут в течение 1T (8–12 недели).
Если же до беременности женщина не принимала добавки, ей следует принимать фолиевую кислоту в дозе 4 мг/сут в течение первых 2 мес беременности - для достижения концентрации фолиевой кислоты в эритроцитах около 1200 нмоль/л, а затем дозу снижают до 0,4 мг/сут. [35]
Если есть мутация в гене MTHFR (можно провести генетические тесты в этом направлении), то следует добавить фолиевую кислоту ( 5-метилтетрагидрофолат ), которая представляет собой уже метилированную форму фолиевой кислоты.Исследование на молодых женщинах показало, что прием фолиевой кислоты в дозе 0,4 мг/сут повышал концентрацию фолиевой кислоты в эритроцитах с 668 нмоль/л примерно до 1200 нмоль/л через 16 недель, в то время как прием L-5-MTHF в дозе 0,416 мг/сут повышал концентрацию фолиевой кислоты в эритроцитах с 603 нмоль/л примерно до 1300 нмоль/л через 16 недель. [36]
Железо
Железо является одним из ингредиентов, содержание которого увеличивается во время беременности. По данным ВОЗ, наряду с фолиевой кислотой, они являются двумя наиболее важными минералами, которые следует контролировать.У женщин часто бывает малокровие или анемия. Поэтому хорошо позаботиться о его запасах достаточно рано, особенно если вы относитесь к группе риска вышеперечисленного – придерживаетесь веганской или вегетарианской диеты, у вас нарушения всасывания, обильные менструации.
Выпадение волос в послеродовом периоде часто наблюдается в результате дефицита этого элемента. Дополнительно, согласно рекомендациям Польского гинекологического общества (ПТГ), у женщин с железодефицитной анемией (при концентрации гемоглобина ниже 11 мг%) препараты железа следует проводить перед планируемой беременностью до момента зачатия, а затем с 8 неделя беременности.
Железодефицитная анемия отрицательно влияет на плод. [32]
С другой стороны, следует иметь в виду, что существует риск неблагоприятного воздействия на развивающийся эмбрион высоких концентраций железа в фолликулярной жидкости, что может привести к порокам развития. Поэтому дозы следует согласовывать со специалистом. Наличие витамина B6 и магния благоприятно влияет на правильный метаболизм железа.
В этот период в первую очередь следует позаботиться о естественных источниках железа в рационе, тем более, что железо содержится в молекуле одного из ключевых ферментов для правильного функционирования щитовидной железы, называемого йодтиреоидной пероксидазой. .Благодаря правильной работе указанного фермента активируется превращение тиреоглобулина в тироксин (Т4) и трийодтиронин (Т3). Диета людей с гипотиреозом должна включать продукты, которые являются хорошим источником железа. [33.34]
Витамин D
Дефицит витамина D связан со многими неблагоприятными последствиями для здоровья, включая исход беременности. Его дефициту в основном подвержены люди с аутоиммунными заболеваниями, такими как болезнь Хашимото.Большинство исследований указывают на большой процент женщин со слишком низким уровнем этого витамина в сыворотке крови [37]. Дефицит витамина D может увеличить риск осложнений беременности, таких как гестационный диабет, бактериальный вагиноз и низкий вес при рождении у младенцев, а также возможность преэклампсии. Адекватное количество витамина D в сыворотке крови при беременности еще не установлено. Тем не менее, исследования показывают, что добавки с витамином. D снижает риск этих осложнений. [38]
Селен
Адекватное снабжение селеном важно для эффективного функционирования как щитовидной железы, так и снижает риск бесплодия и репродуктивных осложнений [39].Прием селена во время беременности защищает от послеродового тиреоидита, но его количество должно контролироваться специалистом.
Дефицит этого элемента способствует снижению продукции Т3 в тканях и его концентрации в крови. Дефицит селена, который является мощным антиоксидантом, также приводит к окислительному повреждению ткани щитовидной железы и снижению влияния Т3 на обмен веществ в организме. Длительный дефицит селена также может вызвать плохое усвоение йода.[40,41]
Селен и медь участвуют в различных метаболических функциях. Медь входит в состав многих ферментов, которые также влияют на метаболизм железа. Как высокий, так и низкий уровень меди может быть связан с железодефицитной анемией.
Что-то еще для мужчин:
Селен необходим для производства сперматозоидов и созревания сперматозоидов. Низкий уровень селена в крови также наблюдался в исследованиях мужчин с низким количеством спермы.Этот элемент также улучшает качество спермы и подвижность сперматозоидов, обеспечивает жизнеспособность сперматозоидов и влияет на потенцию. Дефицит селена может вызвать аномальную структуру сперматозоидов и, как следствие, нарушение фертильности.
Помимо того, что витамин Е является мощным антиоксидантом, он влияет на выработку спермы. Исследования показывают, что витамин Е улучшает качество спермы и подвижность сперматозоидов. В одном исследовании было показано, что подвижность сперматозоидов, процент живых и нормальных сперматозоидов увеличились в результате приема витамина Е в сочетании с селеном.
Йод
Многие элементы, необходимые при беременности, коррелируют с активностью щитовидной железы. Другим таким примером является йод. Достаточное его поступление важно для правильного функционирования железы, ведь молекулы тиреоидных гормонов содержат в своем составе этот элемент. Он необходим для синтеза тиреоидных гормонов, а его недостаток приводит к их значительному снижению и повышению концентрации тиреотропного гормона (ТТГ).Кроме того, дефицит йода вызывает ограничение роста, увеличение щитовидной железы и образование зоба, а также усугубляет дефицит других ингредиентов, необходимых для правильного функционирования щитовидной железы, таких как селен, железо или витамин А. Низкое потребление йода в молодом возрасте приводит к автономии щитовидной железы (с тенденцией к гипертиреозу), которая сохраняется, несмотря на нормальное потребление йода в более позднем возрасте.
Да ладно, тема применения йода при Хашимото спорна, и его прием по-прежнему рекомендуется беременным женщинам с тиреоидитом; рекомендуется около 200-250 мг.
Цинк
Еще один важный компонент для функционирования щитовидной железы, дефицит которого в организме приводит к снижению концентрации тиреоидных гормонов Т4 и Т3 и развитию симптомов гипотиреоза.
Цинк необходим для работы более трехсот различных ферментов, в том числе необходимых для правильного функционирования репродуктивной системы. Дефицит цинка может препятствовать выработке эстрогена и прогестерона, тем самым нарушая нормальное функционирование репродуктивной системы. Важно и его отношение к меди.[42] Согласно отчету о вспомогательных репродуктивных технологиях Центра по контролю за заболеваниями, низкий уровень цинка может быть напрямую связан с выкидышами на ранних сроках беременности. Этот элемент определяет правильное развитие яичников – он необходим для правильного протекания овуляции, деления клеток плода и выработки яйцеклетки, а также для поддержания регулярных менструальных циклов.
Часто дефицит также обнаруживается у женщин, использующих медные противозачаточные средства, у веганов, у людей, страдающих стрессом, и у диабетиков.
Дефицит цинка можно проверить путем исследования сывороточной щелочной фосфатазы (если она <70)
Магний
Потребность в 1Т составляет около 250мг, а в 2 и 3Т увеличивается с 450-800мг!
Перед зачатием стоит выровнять концентрацию магния. Некоторые исследования показывают, что адекватные дозы магния могут снизить риск преэклампсии и способствовать нормальному увеличению веса плода. Дефицит магния у будущей матери также может означать повышенный риск образования камней в почках у ребенка.
Функциональная норма магния в сыворотке крови >2,0 мг/дл, ниже <1,2 мг/дл - значение настораживает.
Дефицит магния приводит к снижению уровня D3.
Витамин С
Витамин С широко используется человеческим организмом для его правильного функционирования. Он присутствует в больших количествах в тканях яичников, поэтому его поступление важно во время лютеиновой фазы и овуляции [43]
По данным Hemni et al.(2003) [44] значительное потребление витамина С, примерно 500–700 мг в день, положительно коррелировало с повышением уровня прогестерона и эстрогена и, следовательно, приводило к увеличению числа беременных женщин. Витамин С также положительно влияет на качество спермы у мужчин [45]
В12
Низкий уровень витамина B12 был связан с неблагоприятными исходами беременности, включая анемию, низкий вес при рождении и задержку внутриутробного развития.Пероральное введение городским индийским женщинам витамина B12 во время беременности и в начале лактации значительно повышает уровень витамина B12 у матерей и младенцев.
Образ жизни и способ питания будущей матери уже в период до беременности определяют здоровье матери и будущего потомства. Правильно сбалансированная диета может помочь в лечении гипотиреоза. [49] А правильное питание является важным фактором биологического и психосоматического развития ребенка.В современный век широкого доступа к переработанным пищевым продуктам мы наблюдаем частый дефицит витаминов и микроэлементов у женщин репродуктивного возраста, особенно фолиевой кислоты, вит. B12 [46], магний, железо [47, 48]. Это тревожное явление, которое несет в себе риск бесплодия, гормональных нарушений, в том числе щитовидной железы, возникновения осложнений во время беременности или пороков развития ребенка. [46].
Помогите другим получить ценные знания. Поделитесь этой статьей на своей странице в Facebook.
Библиография:
1 .. Stolińska H., Wolańska D.: Питательные вещества, важные при гипотиреозе. Живой. мужчина и метабол., 2012; 39: 221-231
2. Glinoer D. Регуляция функции щитовидной железы во время нормальной беременности: важность статуса йодного питания. Best Pract Res Clin Endocrinol Metab 2004, 18 (2): 133-52.
3. Ричард К., Ландерс К.А., Патель Дж. и соавт. Плацентарный транспорт гормонов щитовидной железы и йодида. В: Последние достижения в исследованиях плаценты человека (Чжэн Д.Дж., редактор).2012.
4. Фьюз Ю. Развитие гипоталамо-гипофизарно-щитовидной оси у человека. Reprod Fertil Dev 1996, 8 (1): 1-21.
5. Александр Э., Пирс Э., Брент Г. и др. Руководство Американской ассоциации щитовидной железы, 2017 г., или Диагностика и лечение заболеваний щитовидной железы во время беременности и после родов. Thyroid 2017 DOI: 10.1089/thy.2016.0457.
6. Абалович М., Гутьеррес С., Алькарас Г. и соавт. Явный и субклинический гипотиреоз, осложняющий беременность. Щитовидная железа 2002; 12: 63-8.
7. Лазарус Дж., Браун Р., С. Домери С. и соавт.Руководство Европейской ассоциации щитовидной железы по лечению субклинического гипотиреоза у беременных и детей. Еврощитовидная железа J 2014; 3: 76-94.
8. https://www.restartmed.com/tsh-levels-during-pregnancy/
9. Behrooz HG, Tohidi M, Mehrabi Y, et al. Субклинический гипотиреоз при беременности: интеллектуальное развитие потомства. щитовидной железы 2011; 21: 1143-7.
10. Montoro M, Collea JV, Frasier SD, et al. Благополучный исход беременности у женщин с гипотиреозом. Энн Инт Мед 1981; 94: 31-4.
11. Taylor PN, Minassian C, Renhman A, et al. Уровни ТТГ и риск выкидыша у женщин, длительно принимающих левотироксин: исследование на базе сообщества. J Clin Endocrinol Metab 2014, 99, 3895-902.
12. Liu H, Shan Z, Li C, et al. Материнский субклинический гипотиреоз, аутоиммунитет щитовидной железы и риск выкидыша: проспективное когортное исследование. Thyroid 2014. 24 (11): 1642-1649
13. Alexander E, Pearce E, Brent G et al. Руководство Американской ассоциации щитовидной железы, 2017 г., или Диагностика и лечение заболеваний щитовидной железы во время беременности и после родов.Thyroid 2017 DOI: 10.1089 / thy.2016.0457
14. Свонтковская Д. Питание и фертильность. Питание женщин в детородном периоде. Педиатр. Мед. Ген. 2013; 9; 1: 102-106.
15. Ким Б. Гормон щитовидной железы как детерминанта расхода энергии и основного обмена. Щитовидная железа. 2008 18 (2): 141-144.
16. Хервиг А., Росс А.В., Нилавира К.Н., Морган П.Дж., Баррет П. Гипоталамический гормон щитовидной железы в регуляции энергетического баланса. Обес Факты. 2008 1 (2): 71-79.
17. Кливерик Л.П., Куманс С.П., Эндерт Э., Зауэрвайн Х.П., Хавекес Л.М., Вошол П.Дж., Ренсен П.Н., Ромейн Дж.А., Калсбек А., Флиерс Э.Влияние гормонов щитовидной железы на энергетический гомеостаз всего организма и поглощение специфических жирных кислот тканями in vivo. Щитовидная железа. 2009 150 (12): 5639-5648.
18. Увеличение веса во время беременности: пересмотр рекомендаций, 2009 г.
19. https://www.ncbi.nlm.nih.gov/pubmed/20380598
20. Wierzejska R., Jarosz M. Недоедание и расстройства пищевого поведения у женщин в репродуктивном возрасте. Достижения в области медицинских наук. 2012 г.; 12: 965-970.
21. Хайдук М. Влияние отдельных нутриентов на функционирование репродуктивной системы у женщин.Эндокринология, Ожирение и Заб. Мат. 2013; 9; 1: 29−33.
22. Reinehr T., Ожирение и функция щитовидной железы, "Mol. Клетка. Эндокринол». 316, 2010, 165-171.
23. Святковская Д., 2013. Питание и фертильность. Питание женщин репродуктивного возраста. Педиатр. Мед. Ген. 9, 102-106.
24. Roszkowski w., Roszkowska H., 2009. Эпидемиология питания. [В:] Питание человека и общественное здоровье. Гавенцкий Й., Рошковский В. (ред.). Эд. Научный PWN, Варшава, 56-67.
25. Хайдук М., 2012. Влияние массы тела на фертильность у женщин.Эндокринол. Тучный. Заб.Прзем. Мат. 8, 93-97.
26. ХуБалевска-Дидейчик А., Левински А., Милевич А., Радовицкий С., 2011. Лечение заболеваний щитовидной железы у беременных. Половина. Дж. Эндокринол. 62, 362-381.
27. Tkaczuk-Włach, 2011. Заболевания щитовидной железы и функция яичников. Бывший. Менопауза. 6, 504-507.
28. Kawicka A., Regulska-Ilow B., Метаболические нарушения и состояние питания при аутоиммунных заболеваниях щитовидной железы, «Postępy Hig Med Dosw» (онлайн) 2 января 69, 2015, 80−90.
29. https: // журналы.viamedica.pl/forum_zaburzen_metabolicznych/article/view/49393
30. Kapka-Skrzypczak L., Niedźwiecka J., Skrzypczak M. и др. Фолиевая кислота – последствия дефицита и потребность в добавках. Общая медицина и медицинские науки, 2012 г.; 18; 1: 65-69.
31. Berti C., Fekete K., Dullemeijer C. и др. Потребление фолиевой кислоты и маркеры фолатного статуса у женщин репродуктивного возраста, беременных и кормящих женщин: метаанализ. Дж. Нутр. Метаб. 2012 г.; 1-13.
32. https://www.ncbi.nlm.nih.gov/pubmed/20639833
33.Циммерманн М.Б., Кёрле Дж., Влияние дефицита железа и селена на метаболизм йода и щитовидной железы: биохимия и значение для общественного здравоохранения, «Щитовидная железа» 12 (10), 2002, 867-878.
34. Kunachowicz H., Nadolna I., Przygoda B., Iwanow K., Таблицы состава и пищевой ценности продуктов питания, PZWL, Варшава, 2005.
35. https://www.ncbi.nlm.nih.gov/ pubmed/ 22023381
36. https://www.ncbi.nlm.nih.gov/pubmed/16825690
37. Nassar N., Halligan GH, Roberts CL и др. Систематический обзор нормативных уровней витамина D в первом триместре и исходов беременности.Являюсь. Дж. Обст. Гинекол. 2011 г.; 205: 208.e1-208.e7
38. Агаджафари Ф., Нагулесапиллай Т., Ронксли П.Е. и др. Связь между уровнем 25-гидроксивитамина D в сыворотке матери и исходами беременности и новорожденных: систематический обзор и метаанализ обсервационных исследований. БМЖ 2013; 346
39. Fayet-Moore F., Petocz P., Samman S. Состояние микроэлементов у студенток университетов: железо, цинк, медь, селен, витамин B12 и фолиевая кислота. Питательные вещества 2014; 6: 5103-5116.
40. Друтель А., Аршамбо Ф., Карон П., Селен и щитовидная железа: больше хороших новостей для клиницистов, «Клиническая эндокринология» 78 (2), 2013, 155-164.
41. Eskes SA, Endert E., Fliers E. et al., Добавление селенита у пациентов с эутиреоидным статусом и антителами к тиреоидной пероксидазе, «Клиническая эндокринология», 2013.
42. https://www.ncbi.nlm.nih.gov/ pubmed / 15572821
43. BuHling kj, Grajecki d., 2013. Влияние добавок микронутриентов на женскую фертильность. Курс. мнение Обст. Гинекол. 25, 173-180.
44. Хемни Х., Endo t., 2003. Влияние добавок аскорбиновой кислоты и уровня прогестерона в сыворотке у пациентов с лютеиновым дефектом Чейза. Плодородный. Стерильно. 80, 459-461.
45. Шукла Г., Сарика М., Сарита Д., Сампат Кумар С. Дж., 2014. Диетотерапия мужского бесплодия. Дж. Фарма. Создать 1, 11-16.
46. Fayet-Moore F., Petocz P., Samman S. Состояние микроэлементов у студенток университетов: железо, цинк, медь, селен, витамин B12 и фолиевая кислота. Питательные вещества 2014; 6: 5103-5116.
47. Hamułka J, Wawrzyniak A, Piątkowska D, et al.Оценка потребления железа, витамина В12 и фолиевой кислоты в группе женщин репродуктивного возраста. ЕЖЕГОДНЫЙ ПЖ. ЕЖЕГОДНЫЙ ПЖ. 2011 г.; 62 (3): 263–270.
48. SuliburskaJ., KrólE., StaniekH.iwsp.Оценка нутритивного статуса с содержанием кальция, магния, железа, цинка и меди у женщин в возрасте 18–70 лет на основе анализа волос. Пробл. высокий Эпидемиол. 2015 г.; 96: 444-447.
49. Артур Дж.Р., Беккет Дж.Г., Функция щитовидной железы, "Британский медицинский бюллетень" 55 (3), 1999, 658-668.
Контент, опубликованный в блоге, является мнением независимых авторов - специалистов в области науки и диетотерапии.Норса Фарма Сп. о.о. не несет ответственности за содержание публикаций.
.
Я на 31 неделе беременности. Неделю назад меня рвало 8 раз в день, что бы я ни ела и не пила. Моего гинеколога не было, он уехал в отпуск, я нашла другого, который прописал мне свечи и сказал, что если он не придет к завтрашнему дню, меня положат в палату, чтобы у ребенка не было обезвоживания. Положили в палату, рвота не прошла, поставили 5 капельниц и выписали домой.
Я думал, что все будет в порядке, но вскоре рвота вернулась. Ходила к гастроэнтерологу (так как было заявлено, что с малышом все в порядке, пошла посмотреть желудок). Врач сказал, что это отравление прописал мне Полпразол, рвота уменьшилась на 2 дня, облегчение. Но со вчерашнего дня меня снова тошнит - не так часто, как раньше, но тошнит и боюсь.
Я уже не знаю, на что себя спасать? Мой гинеколог будет только через неделю, опасно ли это для моего ребенка? Хочу добавить, что пью много понемногу, но такое ощущение, что живот распирает, так болит, тошнит и это облегчение, и ребенок очень подвижный.
проф. доктор хаб. врач Виолетта Скшипулец-Плинта
акушер-гинеколог, эндокринолог, сексолог
Заведующая отделением женского здоровья Медицинского университета Силезии в Катовицах
Среди причин тошноты и рвоты при беременности широко распространены изменения гормонального баланса организма. Рвота чаще всего вызывается расслаблением мышц желудка, а также рядом психологических факторов.
В настоящее время вы находитесь в третьем триместре беременности, а это значит, что матка начинает достигать высоты реберных дуг, оказывая давление на многие органы и вызывая у вас различные недомогания.Давление на желудок может вызвать рефлюкс, вызывая изжогу и рвоту. Повышенный метаболизм при беременности заставляет есть больше белка, есть несколько продуктов в течение дня небольшими порциями.
Иногда рвота у беременной вызвана дефицитом витаминов группы В, в основном витамина В 6 . Этот витамин содержится в йогурте, обработанных дрожжах и куриных яйцах. Пожалуйста, попробуйте изменить свой рацион с учетом приведенных выше советов.
Вы пишете только о непрекращающейся рвоте, и мне интересно, это единственное состояние, которое возникает. Пишу об этом потому, что рвота у беременных в третьем триместре беременности связана с гестозом, иначе известным как отравление беременных. Есть три фактора, которые способствуют гестозу:
Пожалуйста, обратите внимание на все вышеперечисленные факторы, и при возникновении хотя бы одного из них рекомендую немедленно обратиться к врачу.
.Может ли УЗИ влагалища на 22 неделе быть опасным для ребенка с «механической» точки зрения? Может ли это вызвать нарушение/разрыв плодного пузыря? Можно ли вообще проводить этот вид УЗИ во втором триместре беременности?
проф. Violetta Skrzypulec-Plinta, MD, PhD
гинеколог, акушер, эндокринолог, сексолог
Заведующая отделением женского здоровья
Силезский медицинский университет в Катовицах
Ультразвуковое исследование (УЗИ) — это неинвазивный метод диагностики, являющийся стандартом ведения беременности.Ультразвуковое исследование позволяет следить за развитием плода и контролировать течение беременности. Польское гинекологическое общество рекомендует проводить его трижды во время беременности: первое обследование между 11 и 14 неделями беременности, второе между 18 и 22 неделями и третье после 30 недель беременности, по одному в каждом триместре. Эти рекомендации относятся как к нормальной физиологической беременности, так и к беременности с, например, гипертонией или диабетом, или к беременности двойней.В случае угрозы для плода или матери УЗИ проводят даже раз в несколько дней.
Ультразвуковое исследование использует ультразвук (высокочастотные звуковые волны), генерируемый ультразвуковым аппаратом, который направляется к исследуемой области тела человека. Достигнув полигона, они рассеиваются, поглощаются и отражаются. На основе компьютерного анализа отраженных ультразвуков на ультразвуковом мониторе в режиме реального времени получают изображение обследуемой области внутренних органов человека, т.е.вы можете видеть движения плода.
УЗИпри беременности проводится двумя способами: интравагинальное УЗИ (трансвагинальное УЗИ) трансабдоминальное УЗИ .
Ультразвуковое исследование до 11-й недели беременности проводят как вагинальное УЗИ , т.е. вагинальным зондом через влагалище женщины, после 11-й недели беременности проводят как трансабдоминальное УЗИ , т.е. трансабдоминальным зондом через влагалище брюшная стенка. Вагинальное УЗИ является более точным, чем трансабдоминальное УЗИ.УЗИ при беременности занимает около 15-30 минут и более, даже около часа, в зависимости от объема обследования.
Ультразвуковое исследование при беременности позволяет в том числе оценить состояние здоровья плода и матери, выявить аномалии развития плода, определить пол ребенка, выявить внематочную беременность, определить состояние и положение плаценты , измерение объема амниотической жидкости и биометрические измерения плода.
Для ультразвукового исследования вагинальным путем беременная должна снять нижнее белье, опорожнить мочевой пузырь и удобно лечь на кушетку в кабинете врача в гинекологическом положении.Врач вводит во влагалище вагинальную головку с закругленным концом, накладывает на нее одноразовый чехол (напоминающий презерватив без резервуара), а затем гель, облегчающий его введение во влагалище. После введения ультразвуковой головки во влагалище на экране ультразвукового монитора появляется изображение внутренней части матки. Плавное движение ультразвуковой головки во влагалище облегчает осмотр внутренней части матки, поэтому исключается возможность механического повреждения или перфорации плодного пузыря.
Для трансабдоминального ультразвукового исследования беременная должна иметь полный мочевой пузырь, лечь на спину на койку в кабинете врача в гинекологическом положении и обнажить живот.Перед исследованием врач наносит на брюшную стенку женщины прозрачный гель, облегчающий проникновение ультразвуковых волн и движение ультразвуковой головки по животу во время исследования.
.Пролактин (ПРЛ) представляет собой гормон, вырабатываемый в основном гипофизом, но в меньших количествах он также вырабатывается маткой, иммунными клетками, тканями головного мозга, молочными железами, предстательной железой, кожей и жировой тканью.
Основной функцией пролактина является стимуляция выработки молока молочными железами матери после рождения ребенка. У него есть и другие функции в организме человека — от влияния на правильное функционирование репродуктивной системы, через влияние на поведение, самочувствие и регуляцию иммунной системы.
Пролактин является важным гормоном для репродуктивного здоровья как мужчин, так и женщин. Его точная функция у мужчин до сих пор неясна, однако известно, что он связан с эректильной дисфункцией.
Пролактин является основным гормоном, контролирующим начало и поддержание лактации у кормящих женщин. У здоровых людей концентрация этого гормона физиологически увеличивается:
Повышенная продукция пролактина является наиболее распространенным гормональным расстройством, поражающим гипофиз.
К патологическим причинам повышенной продукции пролактина относятся:
Увеличение продукции пролактина часто вызывает такие симптомы, как:
Оба пола могут страдать снижением плотности костной ткани - остеопорозом.
Опухоли гипофиза, выделяющие пролактин, в детском возрасте встречаются редко.
Пролактин исследуют при подозрении на опухоль гипофиза. Симптомы у мужчин и женщин различны, но имеют некоторые общие черты, связанные с функционированием репродуктивной системы.
У женщин эти симптомы могут включать:
У мужчин из-за нарушения уровня пролактина могут возникнуть:
Следующие симптомы могут появиться у мальчиков и девочек до или во время полового созревания:
Для обоих полов можно провести тест на пролактин, чтобы исключить проблемы с гипофизом и гипоталамусом.
У пациентов с диагностированной аденомой гипофиза измеряют пролактин, чтобы контролировать реакцию опухоли на лечение.
Поскольку уровень пролактина колеблется в разное время суток, рекомендуется проводить тестирование с 8:00 до 10:00. Перед забором крови рекомендуется отдохнуть около 30-40 минут.
Не брать кровь после гинекологического осмотра, стрессовых ситуаций или стимуляции молочной железы (напр.после грудного вскармливания). За день до исследования рекомендуется воздержаться от половых контактов и употребления алкоголя.
Некоторые противозачаточные препараты, лекарства от артериального давления и антидепрессанты могут повлиять на результаты, и их прием следует прекратить перед проведением теста после консультации с врачом.
Референтные значения пролактина зависят от возраста и пола:
Женщины (небеременные) 102–496 мкМЕ/л 90 154 Мужчины 86–324 мкМЕ/л
У женщин не очень четкая связь между уровнем пролактина и фазой менструального цикла.
Во время беременности уровень пролактина постепенно повышается, достигая уровня в 15-20 раз выше исходного уровня в третьем триместре.
После родов уровень пролактина нормализуется в течение 4-6 недель. Грудное вскармливание вызывает резкое повышение уровня гормонов, но начальные уровни гормона во время грудного вскармливания незначительно повышены по сравнению с уровнями до беременности.
На высокий уровень пролактина могут влиять:
Низкий уровень пролактина может быть следствием самых разных заболеваний. Однако это очень редкое заболевание, которое возникает у людей со сниженной функцией гипофиза.
Может привести к нехватке молока после родов. Большинство людей с низким уровнем пролактина не имеют проблем со здоровьем, но исследования показывают, что они могут быть более подвержены инфекциям.