2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Антибиотики – препараты, предназначенные для уничтожения микроорганизмов - возбудителей инфекции, находящихся в стадии роста. Антибактериальный эффект антибиотиков обусловлен их способностью угнетать жизненно важные процессы, происходящие в микроорганизмах – мишенях: синтез белка, синтез ДНК, синтез клеточной стенки.
Антибиотики в гинекологии применяются для лечения различных воспалительных процессов, кольпитов, эрозий, тромбофлебитов, септических осложнений. Также их используют для профилактики послеоперационных осложнений. Антибактериальную терапию, как часть комплексного лечения, начинают в стадии обострения воспалительного процесса. На вирусы антибиотики не воздействуют, при лечении вирусных заболеваний не применяются.
Обычно антибиотики вводят внутримышечно либо путем приема внутрь. Также используют тампоны, пенициллин-экмолиновые таблетки (для лечения вульвовагинитов, эндоцервицитов), мази и ванночки (при воспалительных процессах на наружных половых органах).
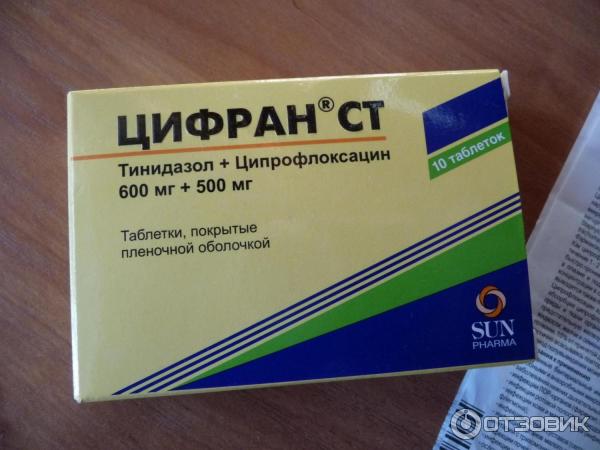
Для лечения гинекологических заболеваний возможно применение антибиотиков различных групп: пенициллинов, тиенамицинов, макролидов, цефалоспоринов монобактамов, хлорамфеникола, полимиксинов, рифамицинов, аминогликозидов и других. Эти препараты эффективны при инфекциях, спровоцированных грамположительными бактериями (стафилококками, пневмококками, стрептококками и др.), спирохетами и другими патогенами.
В спектр антибиотиков, применяемых в гинекологии, входят:
Антибиотики пенициллиновой группы наиболее часто применяются для лечения воспалительных процессов женской половой. Дозировка пенициллинов зависит от стадии развития заболевания и вида возбудителя. Используется пенициллинотерапия и для лечения многих половых заболеваний. При заболеваниях, сопровождающихся гноескоплениями в малом тазу, в воспалительный очаг вместе с пенициллином вводят стрептомицин.
После того как пациент закончил принимать антибиотики, нужно пройти курс реабилитации. Это связано с тем, что данные препараты пагубно влияют не только на патогены, но и на полезную биофлору, что напрямую сказывается на уровне иммунитета. Восстановительный курс заключается в приеме пробиотиков, восстанавливающих кишечную флору, витаминотерапии, нормализации режима питания.
Внимание!
Гинекологические заболевания нельзя диагностировать и лечить самостоятельно, так как многие из них способны принимать скрытую форму, а затем переходить в хроническую стадию. Вышеперечисленные методы и средства рекомендуется применять исключительно по назначению врача, после постановки точного диагноза. Если у вас есть проблемы, обращайтесь в клинику «Доктор Озон» - наши опытные врачи гинекологи проконсультируют по поводу того или иного метода лечения, его эффективности и целесообразности, или порекомендуют более эффективные меры.
Вышеперечисленные методы и средства рекомендуется применять исключительно по назначению врача, после постановки точного диагноза. Если у вас есть проблемы, обращайтесь в клинику «Доктор Озон» - наши опытные врачи гинекологи проконсультируют по поводу того или иного метода лечения, его эффективности и целесообразности, или порекомендуют более эффективные меры.
Возврат к списку
Перезвоните мне
Кирилицей (заглавные/строчные/пробел)
Телефон по маске
В соответствии с требованиями ФЗ № 152 от 27.07.2006 г. «О персональных данных» я даю добровольное согласие на обработку своих персональных данных и соглашаюсь с политикой конфиденциальности
Отправить заявку
Во время эпидемии простудных заболеваний, все торопятся закупиться антибиотиками. Однако, если применять их неправильно, можно нанести вред здоровью. В статье разбираемся, нужны ли антибиотики при простуде, зачем их назначают при ОРВИ и других вирусных инфекциях, и чем опасно самолечение.
Антибиотики — это антибактериальные препараты. Они воздействуют на обменные процессы бактерий и нарушают синтез белка. Это предотвращает размножение и прекращает рост колонии (бактериостатический эффект) или приводит к гибели болезнетворного микроба (бактерицидный эффект).
Под простудой в медицине чаще всего подразумевают ОРВИ — заболевания дыхательных путей, которые вызывают вирусы. Болезнетворные вирусы кардинально отличаются от бактерий, грибов и других микроорганизмов. Это бесклеточная сущность, не способная осуществлять обмен веществ и самостоятельно размножаться.
Вирус — абсолютный паразит: для всех процессов жизнедеятельности он использует клетки хозяина. Вне живого организма — это совокупность кристаллов, состоящих из белковых молекул, которая не проявляет признаков жизненной активности. А когда вирусная часть (вирион) внедряется в живую клетку, он начинает реплицироваться, то есть воспроизводить множество собственных копий.
Поскольку вирус не синтезирует белок самостоятельно, антибиотик никак на него не действует. Поэтому использовать антибактериальные препараты при неосложнённой вирусной инфекции бесполезно. В таких случаях эффективны противовирусные средства — их активные вещества препятствуют проникновению вируса в клетку и репликации.
Если антибиотики не помогают против вирусов, зачем же их выписывают врачи? Такое назначение оправдано, если:
● У простуды бактериальная природа, например, у больного стрептококковая ангина1.
● В заражении одновременно участвуют и вирусы, и бактерии — это называется микст-инфекцией.
● К болезни, вызванной вирусом, присоединяется бактериальная инфекция. Этот процесс называется суперинфекцией. Защитный барьер пораженных тканей ослабляется, и они становятся уязвимыми даже для условно-патогенных микробов, безопасных для здорового человека. Это частое осложнение простуды — оно развивается в пределах 4–66%2 случаев.
Это частое осложнение простуды — оно развивается в пределах 4–66%2 случаев.
Чтобы точно определить возбудителя, нужно провести лабораторные исследования — анализ ПЦР и бактериологический посев. Но на их проведение нужно время, а лечение обычно нужно сейчас. Поэтому больным с лёгким течением ОРВИ назначают противовирусные препараты и местные антисептики, действующие на все микробы, без анализов.
Согласно новым клиническим рекомендациям Минздрава РФ3, опубликованным в феврале 2022 г. приоритетной группой препаратов для лечения ОРВИ являются препараты прямого противовирусного действия, направленные на причину заболевания. Новым препаратом подобного типа является энисамия йодид (Нобазит, Нобазит Форте). Действующее вещество – энисамия йодид – блокирует проникновение вируса в клетку и ограничивает его распространение в организме4. Результаты клинических исследований показали, что прием Нобазита в 4 раза сокращает количество осложнений, требующих антибиотикотерапии. А также снижает риск распространения инфекции на нижние дыхательные пути5.
А также снижает риск распространения инфекции на нижние дыхательные пути5.
Если у пациента появились гнойные выделения или состояние улучшилось, а потом снова ухудшилось, то будут полезны антибактериальные средства. Без анализов можно применять только местные формы антибиотиков — в составе капель для носа, спреев.
Согласно клиническим рекомендациям Минздрава, антибиотики при ОРВИ системно (в форме таблеток, суспензий, инъекций) назначают только в следующих случаях:
● Развитие острого тонзиллита на фоне тяжёлого или средней тяжести течения простуды.
● Присоединение синусита, ларингита, трахеита, бронхита. Если инфекция протекает легко, то даже при её распространении за пределы верхних дыхательных путей не рекомендуют применять антибиотики ранее 10–14 дня.
● Развитие пневмонии.
Во всех этих случаях рекомендуется предварительно направить пациента на анализ, чтобы подтвердить бактериальную инфекцию и подобрать наиболее эффективный антибиотик3.
Антибактериальное средство при ОРВИ назначает врач — терапевт, отоларинголог, пульмонолог. Подбирать препарат лучше по результатам анализа. Лучший способ выяснить, к какому антибиотику наиболее чувствителен возбудитель инфекции, — сделать бакпосев. Минус этого анализа — длительное ожидание: обычно результаты готовы только через 3–7 дней. ПЦР готовится гораздо быстрее — от 24 часов, но анализ не показывает чувствительность конкретного инфекционного агента к лекарствам.
Если выполнить анализ невозможно или нет времени на длительное ожидание результатов, врач назначит антибиотик, ориентируясь на наиболее вероятные возбудители для данной локализации инфекции.
Группы антибиотиков, которые чаще всего используют при ОРВИ6:
● Полусинтетические пенициллины. При лёгком течении острой бактериальной инфекции применяют амоксициллин, при среднетяжёлой и хронической форме — амоксициллин/клавуланат.
● Цефалоспорины III-IV поколения — цефтриаксон, цефтазидим, цефоперазон, цефепим — используют при хронических среднетяжёлых и гнойных инфекциях.
● Макролиды — азитромицин, кларитромицин. Их используют при аллергии на пенициллины.
● Фторхинолоны III-IV поколения — левофлоксацин, моксифлоксацин. Ими заменяют антибиотики пенициллиновой группы в случае неэффективности.
Большинство препаратов выпускают в форме таблеток (капсул), порошков для приготовления суспензии и инъекций. В амбулаторной практике чаще применяют таблетки и суспензии.
Нерациональное лечение антибиотиками может нанести вред здоровью:
● Бесконтрольное применение антибиотиков повышает устойчивость к ним болезнетворных микробов. Если вы злоупотребляете их применением при незначительных инфекциях, в случае тяжёлой болезни они с высокой долей вероятности не помогут.
● Антибиотики нередко вызывают аллергические реакции вплоть до отека Квинке.
● Средство, которое вы принимаете без ведома врача, в комбинации с лекарствами, выписанными доктором, может дать непредсказуемый результат.
● Антибактериальные препараты убивают и полезную микрофлору организма, что может привести к расстройствам пищеварения и гинекологическим воспалениям.
● Дополнительный ненужный препарат повышает нагрузку на организм и затягивает выздоровление.
В середине ХХ века антибиотики совершили настоящую революцию в медицине. В переводе с греческого их название означает «против жизни» («анти» и «биос»), однако они уничтожают только бактерии. За историю своего существования они спасли миллионы новых человеческих жизней.
Благодаря антибиотикам люди:
● Значительно снизили уровни материнской и детской смертности в акушерстве, а позднее успешно внедрили вспомогательные репродуктивные технологии (ЭКО и прочие).
● Смогли вылечить неизлечимые ранее смертельные и калечащие болезни: туберкулёз, лепру, сифилис и другие.
● Научились выполнять сложнейшие операции без опасения получить практически неминуемые гнойно-воспалительные осложнения.
«Отцом» антибиотиков считается шотландский бактериолог Александр Флеминг. В ходе опытов он заметил: если поместить рядом разные культуры микробов, одни принимаются активно уничтожать других. В частности, плесневые грибы Penicillium notatum, случайно попавшие в чашку Петри с культурами стафилококков и стрептококков, останавливали рост этих вредоносных бактерий.
Учёный взялся исследовать плесень и в 1929 году выделил из неё первое противомикробное вещество — пенициллин. Опыты на животных показали обнадёживающие результаты. Ассистент Флеминга, заболевший гнойным гайморитом, добровольно испытал препарат на себе и быстро почувствовал существенное улучшение самочувствия. Однако учёному не удалось разработать технологии промышленного производства антибиотика.
Однако учёному не удалось разработать технологии промышленного производства антибиотика.
Это сделали патолог Говард Флори и биохимик Эрнст Чейн. В начале 1941 году Флори сумел заинтересовать промышленников и правительство США в производстве нового препарата. К концу 1942 года была выпущена первая крупная партия, ознаменовавшая начало эры антибиотиков. Ещё через 10 лет эти препараты стали доступны повсеместно, благодаря значительному удешевлению технологий и запуску новых производственных мощностей.
Мир высоко оценил заслуги учёных: в 1945 году Флеминг, Флори и Чейн были удостоены Нобелевской премии за открытие пенициллина и его лечебного действия против инфекций. В 1952 году Нобелевскую премию за открытие противотуберкулёзного антибиотика стрептомицина получил американский микробиолог (в прошлом наш соотечественник) Зельман Ваксман.7
Сегодня в России активно используется около 30 групп антибиотиков, куда входят препараты разного происхождения:
● Природные (биосинтетические) — полученные из грибов или бактерий, которые обладают устойчивостью к антибиотикам.
● Полусинтетические — природные вещества, модифицированные ферментативным или химическим методом. Такие препараты более эффективны.
● Синтетические — созданные искусственным путём в лаборатории.
Существуют антибиотики широкого спектра, действующие на множество видов бактерий, и узкого — которые избирательно уничтожают их небольшую группу. До недавнего времени они действовали практически безотказно. Сейчас серьёзной мировой проблемой становится антибиотикорезистентность — устойчивость микроорганизмов к лекарствам. Бактерии, как любой живой организм, учатся адаптироваться к неблагоприятным условиям.8,9
➢ Антибиотики — противомикробные средства, которые помогают в борьбе с бактериальными инфекциями.
➢ Антибактериальные препараты неэффективны при любой вирусной инфекции, включая ОРВИ.
➢ Противомикробные лекарства подключают к терапии ОРВИ, если наряду с вирусной присутствует бактериальная инфекция.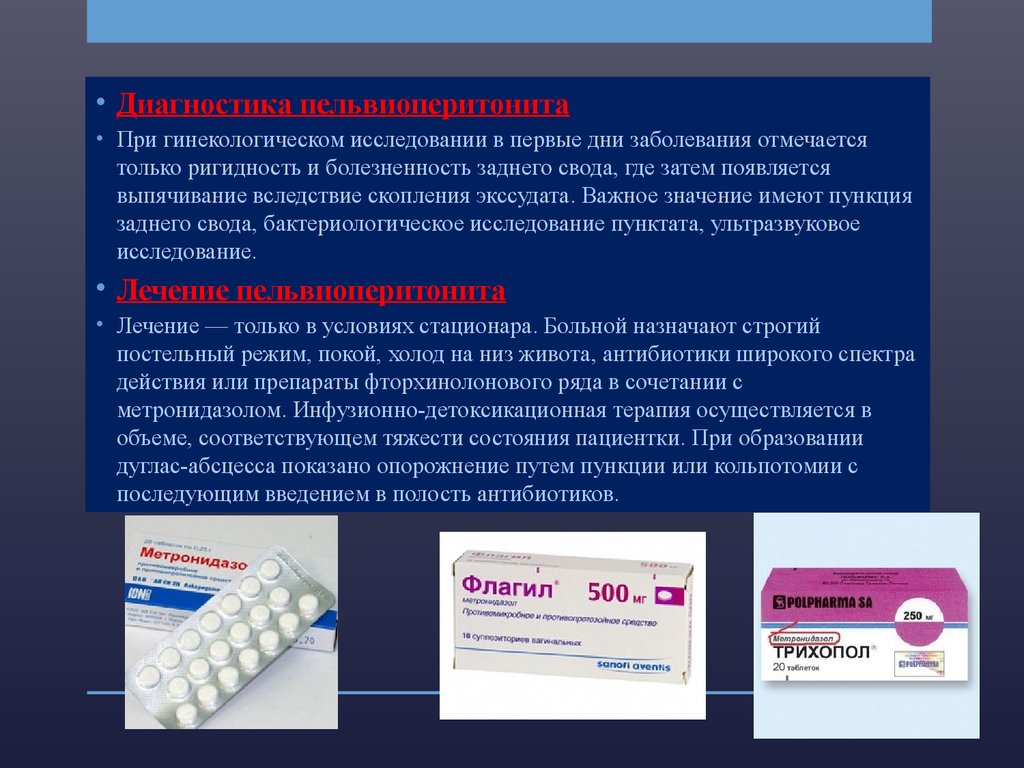 Она может присоединиться позднее.
Она может присоединиться позднее.
➢ Принимайте антибиотики только по назначению врача. Самолечение приводит к нежелательным побочным эффектам и повышает устойчивость микробов к лекарству.
1 Мальцева Г.С., Гринчук О.Н., Место антибактериальной терапии при стрептококковой инфекции // Медицинский совет – 2019.
2 Свиряева Е.Н., Корнеев К.В., Друцкая М.С., Купраш Д.В. Механизмы перестройки иммунного ответа при вирусно-бактериальных коинфекциях дыхательных путей // Биохимия – Т. 81, №11, 2016.
3 Клинические рекомендации Минздрава РФ: Острые респираторные вирусные инфекции (ОРВИ) у взрослых URL: https://cr.minzdrav.gov.ru/recomend/724_1 (дата размещения: 15.02.2022)
4 Инструкция по медицинскому применению (Нобазит®, таблетки покрытые пленочной оболочкой 250 мг; РУ: ЛП-003508 от 16.03.2016)
5 Лиознов Д. А., Карнаухова Е.Ю., Зубкова Т.Г., Шахланская Е.В., Оценка эффективности схемы лечения ОРВИ, включающей этиотропную (энисамия йодид) и симптоматическую терапию // Терапевтический архив № 3 – 2020 г..
А., Карнаухова Е.Ю., Зубкова Т.Г., Шахланская Е.В., Оценка эффективности схемы лечения ОРВИ, включающей этиотропную (энисамия йодид) и симптоматическую терапию // Терапевтический архив № 3 – 2020 г..
6 Туровский А.Б., Карюк Ю.А., Кондрашина В.В. Антибактериальная терапия инфекций лор-органов // Клиницист – №3-4, 2013.
7 Данилов А.И., Литвинов А.В. Начало эры антимикробной терапии // Клиническая микробиология и антимикробная терапия – Т. 12, №2, 2010.
8 Клетикова Л.В., Бессарабов Б.Ф., Козлов А.Б. Эколого-гигиенические аспекты применения антибиотиков // Научный поиск – №2(8), 2013.
9 Геппе Н.А., Дронов И.А., Малявина У.С. Рациональный подход к назначению и выбору антибактериальной терапии при инфекциях дыхательных путей и ЛОР-органов у детей // Доктор.ру – №1, 2008.
О препарате Скачать инструкцию
произносится как (клин'' да ми' грех)
Чтобы использовать функции обмена на этой странице, включите JavaScript.
Вагинальный клиндамицин используется для лечения бактериального вагиноза (инфекция, вызванная избыточным ростом вредных бактерий во влагалище). Клиндамицин относится к классу препаратов, называемых линкомициновыми антибиотиками. Он работает, замедляя или останавливая рост бактерий. Вагинальный клиндамицин нельзя использовать для лечения раздражения влагалища, вызванного дрожжевыми инфекциями или заболеваниями, передающимися половым путем, такими как хламидиоз и трихомониаз.
Вагинальный клиндамицин выпускается в виде суппозиториев для введения во влагалище и крема для нанесения на внутреннюю часть влагалища. Вагинальные суппозитории обычно применяют один раз в сутки, предпочтительно перед сном, в течение 3 дней подряд. Большинство марок вагинальных кремов используются один раз в день, предпочтительно перед сном, в течение 3 дней подряд или 7 дней подряд. Одна марка вагинального крема (Clindesse ® ) обычно используется в виде разовой дозы в любое время суток. Если вы используете более одной дозы вагинального клиндамицина, используйте ее примерно в одно и то же время каждый день. Внимательно следуйте указаниям на этикетке с рецептом и попросите своего врача или фармацевта объяснить любую часть, которую вы не понимаете. Используйте вагинальный клиндамицин точно в соответствии с указаниями. Не используйте больше или меньше его или используйте его чаще, чем предписано врачом.
Это лекарство предназначено только для вагинального применения. Не глотайте крем или суппозитории и не наносите крем на другие части тела. Будьте осторожны, чтобы крем не попал в глаза. Если крем попал в глаза, промойте глаза большим количеством прохладной воды.
Не глотайте крем или суппозитории и не наносите крем на другие части тела. Будьте осторожны, чтобы крем не попал в глаза. Если крем попал в глаза, промойте глаза большим количеством прохладной воды.
К вашим лекарствам прилагается инструкция по применению. Прочтите эти указания и внимательно следуйте им. Попросите вашего врача или фармацевта, если у вас есть какие-либо вопросы о том, как использовать вагинальный клиндамицин.
Используйте клиндамицин вагинально, пока не закончите прием препарата, даже если почувствуете себя лучше. Если вы прекратите использование вагинального клиндамицина слишком рано или пропустите дозы, ваша инфекция может быть вылечена не полностью, и бактерии могут стать устойчивыми к антибиотикам.
Это лекарство может быть назначено для других целей; попросите вашего врача или фармацевта для получения дополнительной информации.
 травяные продукты, которые вы принимаете или планируете принимать. Обязательно укажите эритромицин (E.E.S., E-Mycin, Erythrocin, другие). Вашему врачу может потребоваться изменить дозы ваших лекарств или внимательно следить за побочными эффектами.
травяные продукты, которые вы принимаете или планируете принимать. Обязательно укажите эритромицин (E.E.S., E-Mycin, Erythrocin, другие). Вашему врачу может потребоваться изменить дозы ваших лекарств или внимательно следить за побочными эффектами. 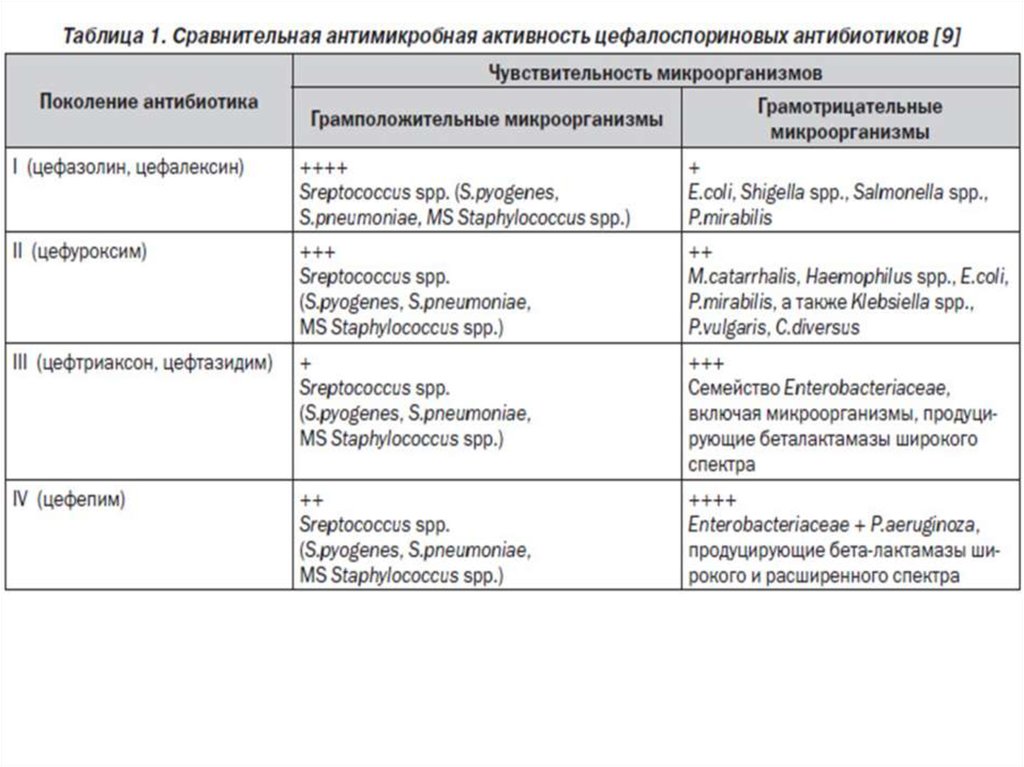 Если вы используете Clindesse ® марки вагинальный гель, вы не должны использовать эти устройства в течение как минимум 5 дней после лечения.
Если вы используете Clindesse ® марки вагинальный гель, вы не должны использовать эти устройства в течение как минимум 5 дней после лечения. Если ваш врач не сказал вам иное, продолжайте свою обычную диету.
Используйте пропущенную дозу, как только вспомните. Однако, если почти пришло время для следующей дозы, пропустите пропущенную дозу и продолжайте свой обычный график дозирования. Не используйте двойную дозу, чтобы компенсировать пропущенную.
 Если вы испытываете какие-либо из этих симптомов, немедленно обратитесь к врачу:
Если вы испытываете какие-либо из этих симптомов, немедленно обратитесь к врачу: Вагинальное введение клиндамицина может вызывать другие побочные эффекты. Позвоните своему врачу, если у вас возникнут какие-либо необычные проблемы при использовании этого лекарства.
Если вы испытываете серьезные побочные эффекты, вы или ваш врач можете направить отчет в программу MedWatch Adverse Event Reporting Program Управления по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) через Интернет (http://www.fda.gov/Safety/MedWatch) или по электронной почте. телефон (1-800-332-1088).
Храните это лекарство в контейнере, в котором оно было получено, плотно закрытым и в недоступном для детей месте. Храните его при комнатной температуре, вдали от избыточного тепла (выше 86 °F) и влаги (не в ванной). Не замораживать.
Не замораживать.
Ненужные лекарства следует утилизировать особым образом, чтобы домашние животные, дети и другие люди не могли их употребить. Однако не следует смывать это лекарство в унитаз. Вместо этого лучший способ избавиться от ваших лекарств — это воспользоваться программой возврата лекарств. Поговорите со своим фармацевтом или обратитесь в местный отдел мусора/переработки, чтобы узнать о программах возврата в вашем районе. Посетите веб-сайт FDA по безопасной утилизации лекарств (http://goo.gl/c4Rm4p) для получения дополнительной информации, если у вас нет доступа к программе возврата.
Важно хранить все лекарства вне поля зрения и в недоступном для детей месте, так как многие контейнеры (например, контейнеры для еженедельных таблеток и контейнеры для глазных капель, кремов, пластырей и ингаляторов) не защищены от детей, и маленькие дети могут легко их открыть . Чтобы защитить маленьких детей от отравления, всегда запирайте защитные колпачки и немедленно кладите лекарство в безопасное место — то, которое находится наверху и далеко, вне поля их зрения и досягаемости. http://www.upandaway.org
http://www.upandaway.org
В случае передозировки позвоните в справочную службу токсикологического контроля по телефону 1-800-222-1222. Информация также доступна в Интернете по адресу https://www.poisonhelp.org/help. Если пострадавший потерял сознание, у него случился припадок, ему трудно дышать или его невозможно разбудить, немедленно позвоните в службу экстренной помощи по номеру 9.11.
Обзор препаратов и лекарств
Антибиотики — это распространенная и важная группа лекарственных средств, предназначенных для лечения бактериальных инфекций. Некоторые антибиотики атакуют или разрушают клеточные стенки бактерий, в то время как другие подавляют выработку ими белка. Это убивает бактерии или препятствует их размножению и распространению.
Пероральные антибиотики доступны в форме жидкости, таблеток и капсул. Актуальные антибиотики включают кремы для кожи, спреи и мази. Также доступны глазные мази, глазные и ушные капли. Тяжелые инфекции могут потребовать инъекционных или внутривенных антибиотиков.
Актуальные антибиотики включают кремы для кожи, спреи и мази. Также доступны глазные мази, глазные и ушные капли. Тяжелые инфекции могут потребовать инъекционных или внутривенных антибиотиков.
Медицинские работники назначают различные антибиотики для лечения таких состояний, как острый фарингит, бронхит и инфекции внутреннего уха. В этом случае эти инфекции имеют умеренную или тяжелую форму и не улучшаются при применении других методов лечения.
Антибиотики не лечат вирусные заболевания, такие как простуда, грипп или моно.
Эти препараты сгруппированы в соответствии с их антибактериальной активностью и химической структурой. Определенные антибиотики борются с определенными бактериями, поэтому важно принимать правильные антибиотики. Медицинский работник может попросить провести лабораторный анализ культуры, чтобы определить, какие антибиотики вам нужны.
Читайте дальше, чтобы узнать больше о наиболее распространенных типах антибиотиков и инфекциях, которые они лечат. Мы также изучаем общие побочные эффекты антибиотиков, которые могут включать желудочно-кишечные проблемы, такие как тошнота, рвота и диарея, а также более серьезные последствия.
Мы также изучаем общие побочные эффекты антибиотиков, которые могут включать желудочно-кишечные проблемы, такие как тошнота, рвота и диарея, а также более серьезные последствия.
Вот некоторые виды антибиотиков, которые врачи назначают чаще всего.
Пенициллины широко используются для лечения различных кожных заболеваний. Они также лечат инфекции среднего уха, почек и крови. Антибиотики пенициллинового ряда эффективны для уничтожения инфекций Staphylococci и Streptococci . Но некоторые бактерии устойчивы к пенициллину из-за чрезмерного использования.
Обычные антибиотики пенициллинового ряда включают:
Potential side effects include:
Пенициллин может вызывать аллергические реакции, такие как сыпь, крапивница и затрудненное дыхание.
Некоторые лекарства, которые могут взаимодействовать с пенициллином, включают оральные контрацептивы и противовоспалительные средства аспирин и пробенецид.
Цефалоспорины часто лечат гонорею, воспалительные заболевания органов малого таза и синусит. Они также лечат инфекции мочевыводящих путей (ИМП), эпидидимоорхит и целлюлит. Часто врачи назначают цефалоспорины людям с аллергией на пенициллин.
Обычные цефалоспориновые антибиотики включают:
Общие антибиотики тетрациклинового ряда включают:
Детям до 12 лет, а также беременным или кормящим женщинам не следует принимать тетрациклины, поскольку они могут окрашивать развивающиеся зубы.
Они также могут вызывать воспаление или раздражение пищевода. Чтобы предотвратить это, обязательно принимайте доксициклин сидя или стоя и пейте много воды. Кроме того, рекомендуется избегать пребывания на солнце, поскольку доксициклин вызывает фотосенсибилизацию, что может привести к солнечным ожогам.
Наконец, этот тип антибиотика лучше всего принимать после еды, чтобы предотвратить тошноту, рвоту и диарею.
Миноциклин имеет больше потенциальных побочных эффектов, чем доксициклин, хотя он с меньшей вероятностью вызывает светочувствительность. Возможные побочные эффекты миноциклина включают синдром гиперчувствительности к лекарственным средствам, аутоиммунные реакции, головокружение и головную боль. Кроме того, его длительное использование может привести к синей пигментации кожи и ногтей.
Лекарства, которые могут взаимодействовать с тетрациклинами, включают:
Macrolides are an antibiotic group with anti-inflammatory and immunomodulatory характеристики. Они могут лечить штаммы бактерий, устойчивых к пенициллину. Они также являются подходящим вариантом для людей с аллергией на пенициллин или цефалоспорин.
Они могут лечить штаммы бактерий, устойчивых к пенициллину. Они также являются подходящим вариантом для людей с аллергией на пенициллин или цефалоспорин.
Эти антибиотики обычно лечат кожу, мягкие ткани, респираторные инфекции и инфекции, передающиеся половым путем, включая хламидиоз. Медицинские работники используют их, например, для лечения кожных заболеваний, таких как акне, розацеа, эритразма и лихеноидный лишай.
Типы макролидов включают в себя:
Macrolides, особенно эритромицин. Реакции и токсичность чаще встречаются у пожилых людей и людей с нарушением функции почек или печени.
Препараты, которые могут взаимодействовать с макролидами, включают в себя:
Фторхинолоны, также называемые хинолонами, могут бороться с бактериальными инфекциями, опасными для жизни или трудно поддающимися лечению. Однако они связаны с устойчивостью к противомикробным препаратам, поэтому их не следует принимать без крайней необходимости.
Фторхинолоны являются препаратами первой линии для лечения простатита, наряду с тяжелыми случаями сальмонеллеза и шигеллеза. Врачи также часто используют их для лечения определенных случаев эпидидимоорхита, гонореи и туберкулеза. Иногда фторхинолоны лечат мочевые, глазные и ушные инфекции.
Типы фторхинолонов включают:
И в редких случаях фторхинолоны могут вызывать серьезные побочные эффекты, особенно у пожилых людей.
Потенциальные побочные эффекты включают:
неэффективны или противопоказаны. Наиболее распространенным типом является сульфаметоксазол с триметопримом, называемый ко-тримоксазолом. Лечит такие состояния, как пневмоцистная пневмония и нокардиоз у людей с ослабленным иммунитетом, а также инфекции нижних мочевыводящих путей у детей.
Наиболее распространенным типом является сульфаметоксазол с триметопримом, называемый ко-тримоксазолом. Лечит такие состояния, как пневмоцистная пневмония и нокардиоз у людей с ослабленным иммунитетом, а также инфекции нижних мочевыводящих путей у детей.
Типы сульфаниламидов включают:
сульфаниламиды небезопасны во время беременности.
Потенциальные побочные эффекты включают:
Medications that may interact with sulfonamides include:
Glycopeptide antibiotics treat drug-resistant bacteria and gram-positive infections, including multidrug- устойчивый Streptococcus pneumoniae и устойчивый к метициллину Staphylococcus aureus , более известный как MRSA.
Типы гликопептидов включают:
Ниже приведены ответы на распространенные вопросы об антибиотиках.
Устойчивость к антибиотикам возникает, когда бактерии выживают или сопротивляются лечению антибиотиками. Бактерии изменяются и мутируют, чтобы защитить себя после контакта с антибиотиком или другими бактериями. Как только тип бактерий становится устойчивым, он передает эти гены другим бактериям, которые продолжают расти. В конце концов, они создают новый штамм устойчивых к антибиотикам бактерий.
Неправильное и чрезмерное использование антибиотиков увеличивает вероятность устойчивости к антибиотикам. Со временем это может привести к нехватке лекарств, которые могут эффективно лечить распространенные инфекции.
Чтобы предотвратить устойчивость к антибиотикам, избегайте приема антибиотиков, если в этом нет крайней необходимости.