2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
|
Рубрика: »» Статьи по лечению инсультов Войцицкий Анатолий НиколаевичДоктор медицинских наук, профессор ВМА МО СПб, руководитель клиники Автор статьи Инсульт – это серьезное заболевание, которое в корне меняет привычную жизнь больного и его семьи. Принято считать, что последствия инсульта - это только нарушение двигательных функций конечностей (параличи, парезы, парестезии) и дисфункция речи, но на самом деле изменения поведения после инсульта также является последствием перенесенного заболевания и происходит из-за поражения головного мозга. Эмоциональная лабильность и снижение психической активности наступает в результате обширного поражения некоторых областей правого полушария головного мозга, которые отвечают за психическую активность. Такие больные безразлично относятся к своему состоянию, не хотят делать упражнения для реабилитации, отказываются от еды и общения. Эмоциональное состояние больного в первые месяцы после инсульта крайне нестабильное. У человека резко меняется привычный образ жизни, он чувствует себя ущербным и беспомощным, обузой для родных. Он может быть плаксивым, апатичным раздражительным и вспыльчивым, немотивированный гнев и негодование у него может сменяться смехом. На этом фоне у таких больных нарушается сон, они отмечают трудности с засыпанием, сон стает поверхностным и прерывистым, что сильно выматывает человека. Постоянный постельный режим приводит к тому, что к вечеру больной не испытывает усталости, которая способствует легкому засыпанию. Нередко вечером у таких больных случаются приступы психомоторного возбуждения, они разбрасывают вещи, кричат, совершают необдуманные поступки. Такие изменения в поведении больного являются типичными симптомами перенесенного инсульта и требуют коррекции. Особенно болезненно переживают свое состояние успешные активные люди. Они ощущают стыд за свою несостоятельность, страх перед пожизненной инвалидностью, им тяжело осознать, что теперь они беспомощны, и зависимы от родных и не могут вернуться к привычной жизни. Лечение изменений в поведении после инсульта Советы родственникам больного В этой статье мы постарались ответить на Ваши вопросы:
|
Комплексные программы:
Также на эту тему:Симптомы атеросклероза Хроническая обструктивная болезнь легких Атеросклероз сосудов нижних конечностей Симптомы инсульта Что такое инсульт? |
Инсульт – вторая среди ведущих причин смерти людей в мире. Он забирает примерно 11% ежегодного количества умерших.
Несмотря на то, что слово «инсульт» объединяет несколько разных типов заболевания, у всех у них имеется нечто общее – это всегда острое нарушение кровоснабжения головного мозга, в результате которого страдают и частично гибнут его ткани.
Нарушение кровоснабжения может быть разной степени тяжести, длиться в течение короткого промежутка времени и пройти почти бесследно, либо прогрессировать довольно быстро и приводить к инвалидизации или смерти больного.
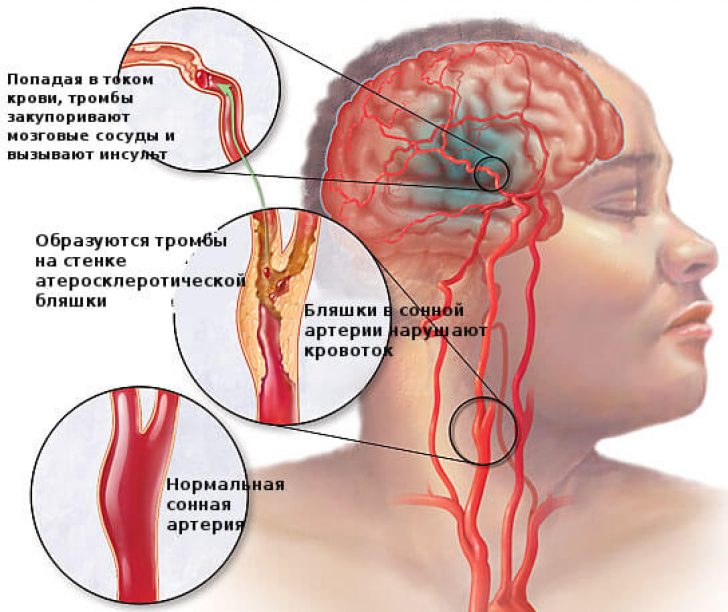
При этом нарушение кровоснабжения может быть вызвано разными причинами, и медицинские эксперты выделяют несколько типов инсульта, основные из которых – три.
Самым распространенным является ишемический инсульт, доля которого в общем количестве инсультов составляет 87%.
При ишемическом инсульте ток крови по артерии, снабжающей мозг кислородом, оказывается заблокированным. Именно такой инсульт врачи часто называют инфарктом мозга.
Второй тип инсульта – геморрагический. При нем происходит разрыв артерии и кровоизлияние в мозг, которое, в свою очередь, повреждает соседние ткани.
Третий тип – это микроинсульт. Это тоже ишемический инсульт, однако в этом случае, ток крови к мозгу прекращается не более, чем на 5 минут, а потому повреждения не столь значительны, и больной, как правило, поправляется в течение нескольких недель, а иногда и дней.
И да и нет. Локализация инсульта в мозге, а не в сердце, однако в то же время важно понимать, что сердечно-сосудистые заболевания – это один из главных факторов, повышающих риск инсульта, а самой опасной в плане вероятности инсульта в этой группе болезней является мерцательная аритмия.
 23.07.2021. Фото: Сергей Мальгавко/ТАСС
23.07.2021. Фото: Сергей Мальгавко/ТАССЭто гипертония, высокий уровень холестерина в крови (он вносит свой вклад в создание сгустков крови, которые могут закупорить артерию), травма головы или шеи, ожирение, диабет, курение, чрезмерное потребление алкоголя, стресс.
Среди перечисленных факторов, некоторые являются частью образа жизни, а другие – его последствиями, поэтому профилактика инсульта в первую очередь состоит в следовании скучным, но, увы, не теряющим своей актуальности советам экспертов: отказ от курения и избыточного алкоголя, правильное питание и физическая активность, контроль массы тела.
Немногие знают, что в чрезвычайно редких случаях инсульт может произойти в результате манипуляций с шеей на приеме у остеопата.
Небольшой надрыв в шейной артерии является одной из самых частых причин инсультов у людей молодого и среднего возраста, так как он может привести к возникновению тромба, который, в свою очередь, может оторваться и подняться с током крови в мозг и спровоцировать инсульт.
К такому же сценарию может привести резкое и интенсивное вращение головой при выполнении физических упражнений. Важно помнить, что все движения головой и шеей должны быть плавными и медленными.
Есть заболевание, обусловленное наследованием определенной генетической мутации, напрямую повышающее риск инсульта. Это серповидно-клеточная анемия.
Серповидно-клеточная анемия
Это наследственное заболевание крови, при которой красные кровяные клетки (эритроциты) имеют форму серпа вместо обычной, дисковидной. Это обусловлено мутацией гена гемоглобина, вследствие чего эритроциты приобретают серповидную форму и плохо переносят кислород, в том числе – в мозг.
Сюда же относятся иные нечасто встречающие наследственные заболевания, связанные с повышенной вязкостью крови, например антифосфолипидный синдром. Это аутоиммунное заболевание, при котором вырабатываются антитела к фосфолипидам (липидам, выполняющим ряд важных функций).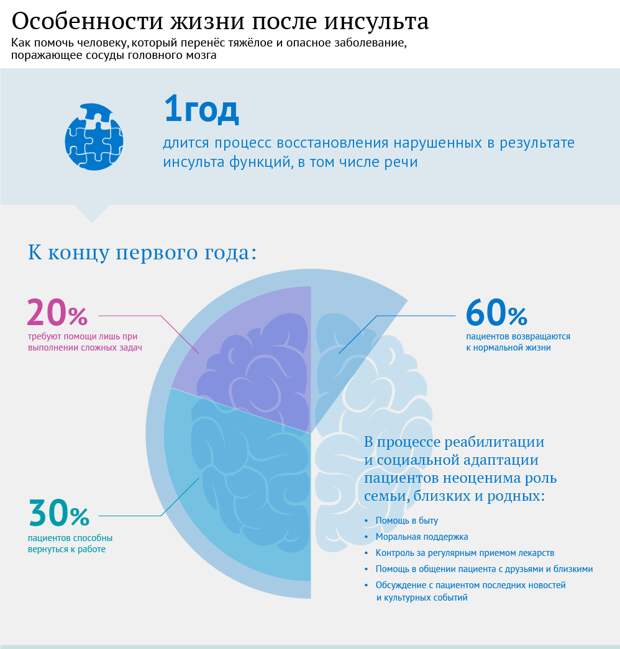 Эти антитела могут вызвать тромбоз и далее закупорку сосудов мозга.
Эти антитела могут вызвать тромбоз и далее закупорку сосудов мозга.
Косвенным образом на риск инсульта влияет предрасположенность к гипертонии либо другим сердечно-сосудистым болезням, которые, в свою очередь, делают инсульт более вероятным.
При этом нужно учесть, что дети наследуют от родителей не только гены. Очень часто, став самостоятельными, они ведут тот же образ жизни, к которому привыкли в родительском доме, продолжая питаться в основном фаст-фудом, курить и злоупотреблять спиртным. Вкупе с генетической предрасположенностью эти вредные привычки с вероятностью значительно выше средней могут привести к инсульту.
В огромном числе случаев – да.
Основные признаки:
– внезапно появившаяся ассиметрия лица, вызванная онемением одной его стороны;
– сильная слабость в одной руке или ноге;
– невнятная речь.
Если у вас возникло такое подозрение в отношении члена семьи или коллеги на работе, попросите его улыбнуться (это проявит первый признак) или поднять руку, которая вслед за этим безвольно падает, – это проявит второй признак, с третьим же все очевидно.
При инсульте могут возникнуть и другие симптомы:
– больной не только с трудом говорит, но и плохо понимает речь окружающих;
– больной плохо видит одним или обоими глазами;
– больному трудно, а иногда невозможно идти, он испытывает головокружение, теряет чувство равновесия и координацию;
– больной испытывает внезапную очень сильную головную боль.
Если у вас возникло подозрение на инсульт, больному необходимо срочно вызвать скорую помощь.
Важно понимать: во время инсульта каждый час гибнет порядка 120 миллионов клеток мозга, поэтому чем раньше врачи начнут оказывать пострадавшему помощь, тем благоприятнее для него прогноз на будущее.
«Тихим» (или «немым») инсультом называют острое нарушение мозгового кровообращения, которое, не влечет за собой выраженных нарушений функций головного мозга. Чаще всего его выявляют уже постфактум по данным проведенного КТ или МРТ мозга, на которые пациента направляют, если непонятна причина его головных болей, головокружения, сложностей с концентрацией внимания или с запоминанием.
Чаще всего его выявляют уже постфактум по данным проведенного КТ или МРТ мозга, на которые пациента направляют, если непонятна причина его головных болей, головокружения, сложностей с концентрацией внимания или с запоминанием.
К сожалению, тихий инсульт склонен к рецидивам. Усугубляется серьезность ситуации тем, что молодые и активные люди не обращают внимания на незначительное недомогание, поэтому часто заболевание диагностируют у них, когда поражения мозга уже становятся необратимыми и требуют долгого лечения и реабилитации.
Риск повторного инсульта, будь он тихим или громким, достаточно высок. Порядка 25% постинсультных пациентов переносят еще один инсульт. Профилактика повторного предельно важна, так как он часто вызывает бóльшие повреждения мозговой ткани, чем первый.
 Фото: Валерий Матыцин/ТАСС
Фото: Валерий Матыцин/ТАССНет, не всегда.
Чаще всего на основе данных диагностики пациенту в зависимости от типа инсульта назначают препараты для регуляции внутричерепного давления и отека мозга, спазмолитики, гипотензивные препараты, антагонисты кальция, препараты, улучшающие мозговое кровообращение.
Хирургического лечения инсульта не избежать, если при геморрагическом инсульте произошло кровоизлияние среднего и большого объема.
Если у пациента происходит ишемический инсульт, ему показаны лекарства, растворяющие тромб, и принимать их нужно в первые 4 часа. Если не удается достичь восстановления функций, на помощь приходит хирургия, при которой нейрохирург производит удаление тромба из сосуда.
Нет, это зависит от тяжести инсульта, а также от того, насколько быстро подоспела медицинская помощь. Последствия могут быть и легкими, когда больной восстанавливается в течение 24 часов, и очень тяжелыми – паралич.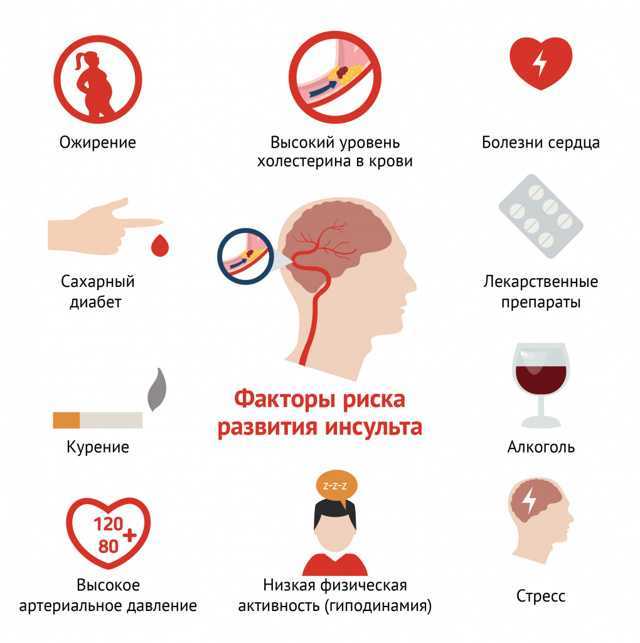
Научные данные говорят о том, что среди тех, кто в возрасте 65 лет переживает инсульт без летального исхода, более половины имеют ограниченную мобильность. До какой степени она ограниченна, зависит от величины и расположения очага поражения.
Если очаг достаточно большой и расположен в левом полушарии, паралич разовьется справа, и наоборот. При этом пострадать могут не только двигательные функции, но и речь, зрение, а также когнитивные функции, в первую очередь – память.
Самая тяжелая форма паралича – это так называемый синдром запертого человека, когда больной находится в сознании, но не может ни двигаться, ни говорить, полностью теряя возможность коммуницировать с окружающим миром.
По данным американских экспертов, 10% перенесших инсульт поправятся практически полностью, еще 10% будут нуждаться в специализированном уходе до конца жизни, 25% восстановят прежнее качество жизни, но с некоторыми небольшими ограничениями, а для 40% эти ограничения будут средними или серьезными.
Мозг человека пластичен, и, если реабилитация началась сразу же после стабилизации пациента, у него очень хорошие шансы на восстановление. Критическое окно возможностей – два-три месяца после инсульта, и их нужно использовать по максимуму.
Источники:
Seven surprising facts about stroke
Twenty things you didn’t know about stroke, that may save a life
График восстановления после инсультаИнсульт — это неотложная ситуация, и чем быстрее вы получите лечение, тем лучше. Но что происходит в дни, недели и месяцы после инсульта? Специалист по реабилитации после инсульта Университета Джона Хопкинса Прити Рагхаван, доктор медицинских наук, объясняет, что «иногда процесс может быть медленным и неуверенным, и разные люди выздоравливают по-разному».
Хотя выздоровление у всех выглядит по-разному, может быть полезно получить представление о сроках восстановления после инсульта, чтобы знать, чего ожидать после того, как вы или ваш близкий человек перенесете инсульт.
Поглаживания не всегда легко распознать. Обратите внимание на эти знаки.
Если у вас случился инсульт, вас, скорее всего, сначала госпитализируют в отделение неотложной помощи, чтобы стабилизировать ваше состояние и определить тип инсульта. Если это вызвано тромбом (ишемический инсульт), лекарства, разрушающие тромбы, могут помочь уменьшить долгосрочные последствия, если вы начнете лечение вовремя.
В зависимости от тяжести инсульта вам может потребоваться провести некоторое время в реанимации или неотложной помощи.
«Начать реабилитацию как можно скорее после устранения причины инсульта жизненно важно для восстановления после инсульта», — говорит Рагхаван. «В Johns Hopkins реабилитация начинается примерно через 24 часа после инсульта».
В состав реабилитационной бригады входят физиотерапевты, неврологи, физиотерапевты и эрготерапевты, логопеды и медсестры. Они встречаются ежедневно, чтобы обсудить состояние пациента, а некоторые формы терапии проводятся каждый час в течение первого или двух дней.
Обычная продолжительность пребывания в больнице после инсульта составляет от пяти до семи дней. В течение этого времени команда по лечению инсульта оценит последствия инсульта, что определит план реабилитации.
Долгосрочные последствия инсульта, которые варьируются от человека к человеку, в зависимости от тяжести инсульта и пораженной области мозга, могут включать:0028
Физиотерапия и трудотерапия могут помочь определить, какие области мозга затронуты при работе с пациентом для выполнения различных задач, таких как ходьба или расчесывание волос. Логопедическая терапия важна для пациентов, у которых есть проблемы с глотанием из-за инсульта или последствий использования дыхательной трубки.
Терапевтические сеансы проводятся до шести раз в день, пока пациент находится в больнице, что помогает оценить ущерб, нанесенный инсультом, и ускорить выздоровление.
Повседневная деятельность (ADL) становится центром реабилитации после инсульта. ADL обычно включает в себя такие задачи, как купание или приготовление пищи. Но вам также следует поговорить со своей командой по уходу о важных для вас действиях, таких как выполнение связанных с работой навыков или хобби, чтобы помочь установить цели восстановления. Хотя терапия жизненно важна, не менее важно практиковать самостоятельно.
Помимо воздействия на активную деятельность, инсульт может иметь серьезные когнитивные и эмоциональные последствия как для пациентов, так и для лиц, осуществляющих уход. Психологи-реабилитологи и нейропсихологи могут выявить такие проблемы и создать план по улучшению когнитивных функций и развитию устойчивости перед лицом того, что может быть постоянным изменением образа жизни.
Ваша команда по уходу разработает план выписки, который будет зависеть от степени вашего функционального нарушения. После пребывания в больнице вы можете продолжить реабилитацию:
«Вам не обязательно иметь стопроцентное здоровье, чтобы вернуться домой после инсульта, — говорит Рагхаван. «Если вы можете выполнять большую часть своих обычных повседневных дел в домашних условиях и/или у вас есть поддержка семьи, которая помогает вам в этих занятиях, вы можете идти домой».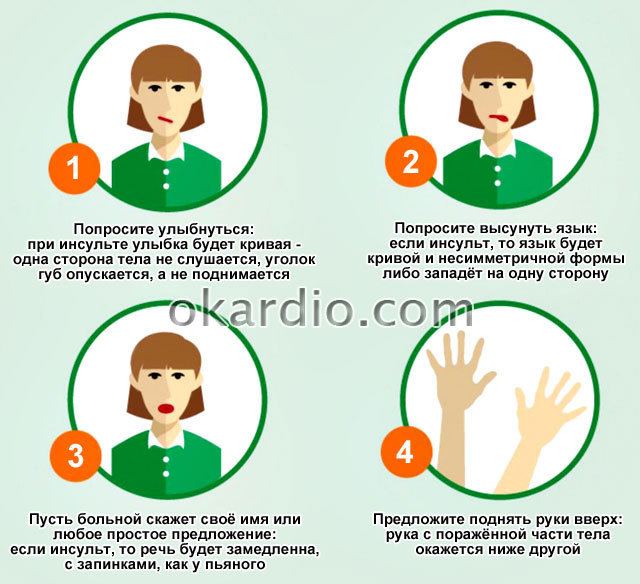
«Первые три месяца после инсульта являются наиболее важными для выздоровления, когда пациенты заметят наибольшее улучшение», — говорит Рагхаван. В течение этого времени большинство пациентов войдут в стационарную программу реабилитации и завершат ее или пройдут амбулаторные сеансы терапии.
Целью реабилитации является восстановление функций как можно ближе к доинсультным уровням или разработка компенсационных стратегий для устранения функциональных нарушений. Пример стратегии компенсации — научиться держать тюбик зубной пасты, чтобы сильная рука могла отвинтить крышку.
В течение первых трех месяцев после инсульта у пациента может наблюдаться явление, называемое спонтанным выздоровлением — навык или способность, которые казались утраченными после инсульта, внезапно возвращаются, когда мозг находит новые способы выполнения задач.
Некоторые пациенты испытывают неудачи в течение нескольких месяцев после инсульта, такие как пневмония, сердечный приступ или второй инсульт.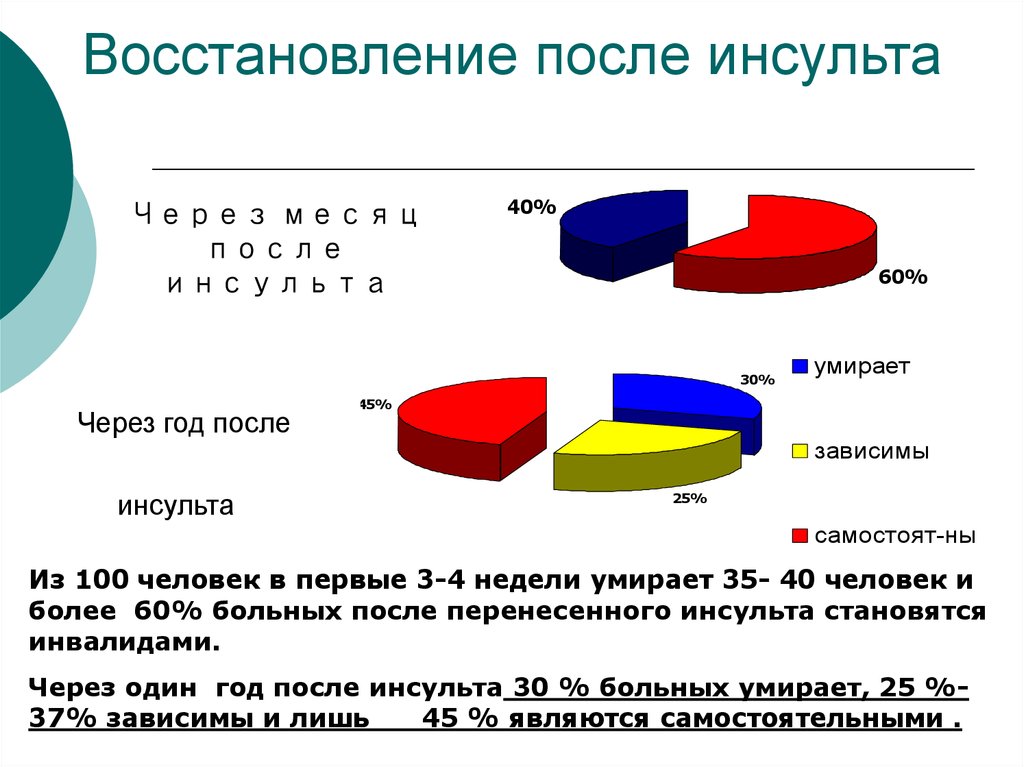 Эти проблемы могут иметь серьезные физические, умственные и эмоциональные последствия, и реабилитацию, возможно, придется отложить. Важно работать с вашей командой по уходу, чтобы скорректировать цели реабилитации, когда есть неудачи.
Эти проблемы могут иметь серьезные физические, умственные и эмоциональные последствия, и реабилитацию, возможно, придется отложить. Важно работать с вашей командой по уходу, чтобы скорректировать цели реабилитации, когда есть неудачи.
В то время как физиотерапия, трудотерапия и логопедия остаются ключевыми компонентами реабилитации после инсульта, исследователи постоянно находят новые способы улучшить или дополнить эти методы лечения. Одним из инновационных методов является неинвазивная стимуляция мозга (NIBS), которая использует слабые электрические токи для стимуляции областей мозга, связанных с конкретными задачами, такими как движение или речь. Эта стимуляция может помочь усилить эффект терапии. Еще одним нововведением является новое лечение спастичности и мышечной жесткости, которое не вызывает мышечной слабости с использованием инъекционного фермента. Кроме того, реабилитация с помощью технологий может расширить реабилитацию, ориентируясь на конкретные действия или процессы в увлекательной форме.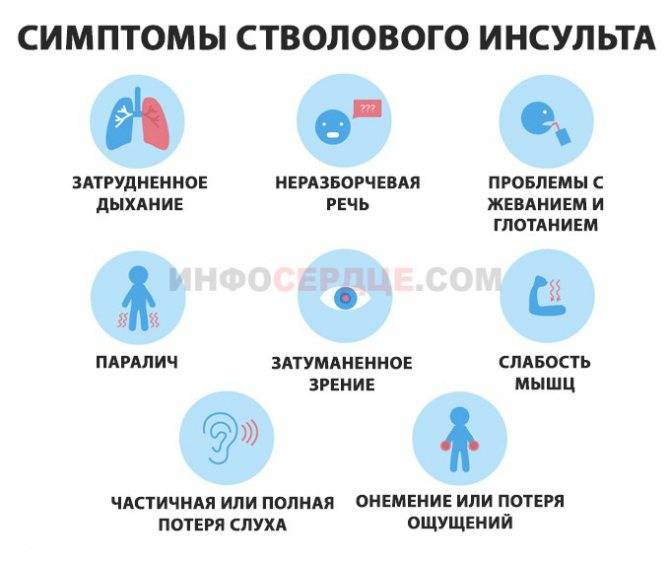
Через шесть месяцев возможны улучшения, но они будут намного медленнее. Большинство пациентов с инсультом в этот момент достигают относительно стабильного состояния. Для некоторых это означает полное выздоровление. У других будут постоянные нарушения, также называемые хроническим инсультом. Возможно ли полное выздоровление, зависит от множества факторов, в том числе от тяжести инсульта, от того, насколько быстро было проведено начальное лечение, а также от типа и интенсивности реабилитации.
Несмотря на то, что выздоровление замедляется, очень важно продолжать наблюдение за членами вашей медицинской бригады, в том числе: меры по предотвращению будущих инсультов
«Во время осмотра я стараюсь поддерживать пациентов всеми возможными способами, — говорит Рагхаван, физиотерапевт.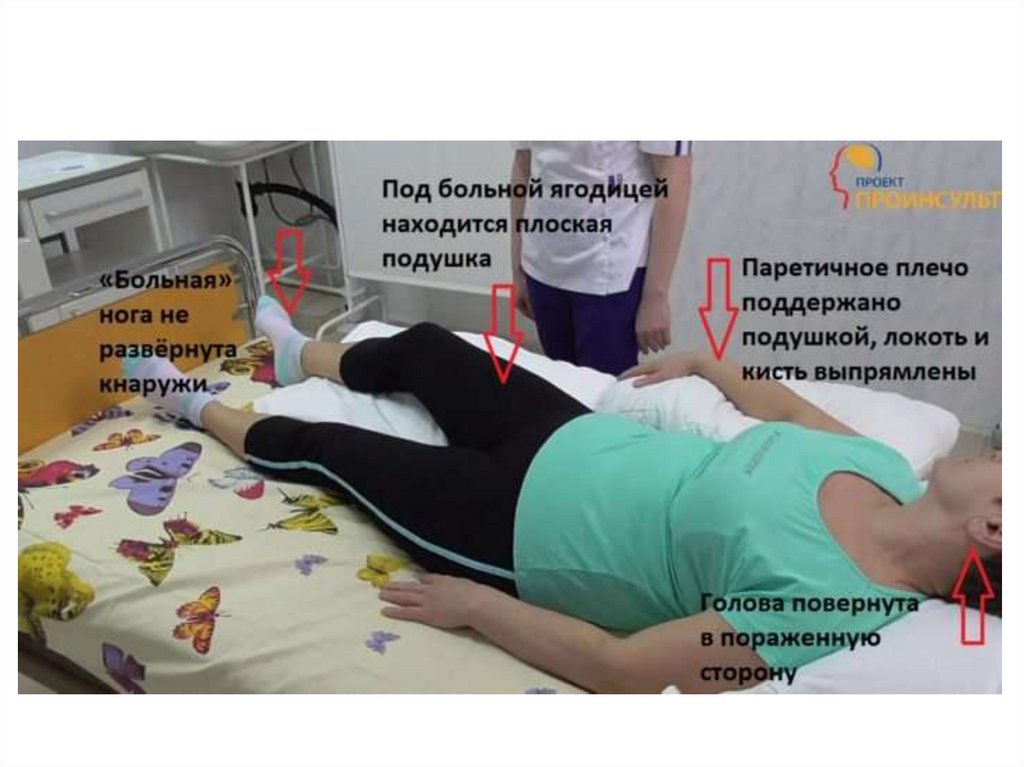 «Если есть какой-либо способ, которым я могу помочь им максимизировать их способность общаться, вернуться к работе, улучшить режим сна, повысить мышечный тонус, свести к минимуму риск падения или удовлетворить психологические потребности, мы создадим план».
«Если есть какой-либо способ, которым я могу помочь им максимизировать их способность общаться, вернуться к работе, улучшить режим сна, повысить мышечный тонус, свести к минимуму риск падения или удовлетворить психологические потребности, мы создадим план».
Скоординированные усилия специалистов могут способствовать дальнейшему прогрессу через месяцы и годы. Хотя для некоторых пациентов улучшение может занять больше времени, все же есть надежда на небольшой прогресс. «Я думаю, что важно нарисовать картину надежды в инсульте», — говорит Рагхаван. «Каждый раз, когда вам требуется меньше помощи для решения задачи, это важный этап для пациента».
После инсульта может возникнуть множество проблем. Большинство из них распространены и улучшатся со временем и реабилитацией.
Общие физические состояния после инсульта включают:
Общие проблемы, возникающие при инсульте правостороннего полушария мозга по сравнению с левополушарным:
Вам может потребоваться специальное лечение для решения некоторых других проблем.
Синдром плеча/кисти возникает, когда потеря группы мышц приводит к отделению плеча от гнезда.
Вторичная инвалидность может включать:
Профилактика и лечение синдрома имеют решающее значение в процессе реабилитации. Это можно решить с помощью ряда двигательных упражнений.
Явление, которое часто наблюдается у людей после инсульта, называется «выученное неиспользование». Это происходит, когда вы принимаете потерю функции определенной мышцы или группы мышц и используете только свою «хорошую сторону».
Лечение этого состояния состоит из современной терапии, которая позволяет мозгу «перенастроить» связи, чтобы помочь восстановить функции и движения.
Спастичность является частым следствием инсульта.
Ваши конечности могут менять положение; ваша шея, руки или ноги могут стать жесткими, болезненными или укорачиваться, ограничивая подвижность и мешая повседневной деятельности.
Благодаря специализированному и индивидуальному лечению в Реабилитационном институте UPMC можно улучшить качество жизни.
В дополнение к традиционной медицине мы предлагаем лечение спастичности, в том числе:
Проблемы с общением после инсульта могут включать:
Логопед в Реабилитационном институте UPMC оценивает и лечит эти проблемы.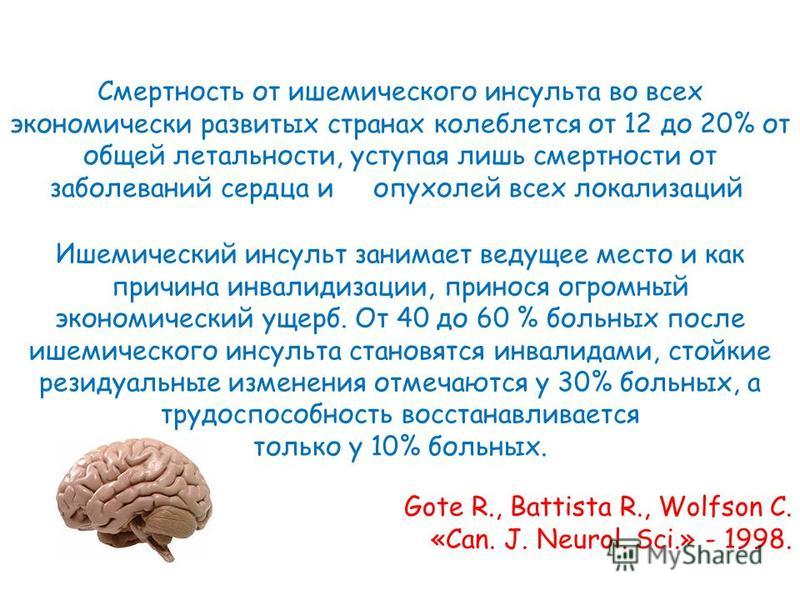

Депрессия является частой проблемой после инсульта.
Физические и психологические симптомы могут включать:
Поговорите со своим врачом, если вас беспокоит депрессия.