2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Ольга Бадрина
6 722
Чаще всего боль в области пупка не опасна и проходит самостоятельно за пару часов. В это время стоит дать органам пищеварения отдохнуть. Но главное — наблюдать за самочувствием. Если боль не прекращается или усиливается, следует как можно скорее обратиться за медицинской помощью.
СОДЕРЖАНИЕ
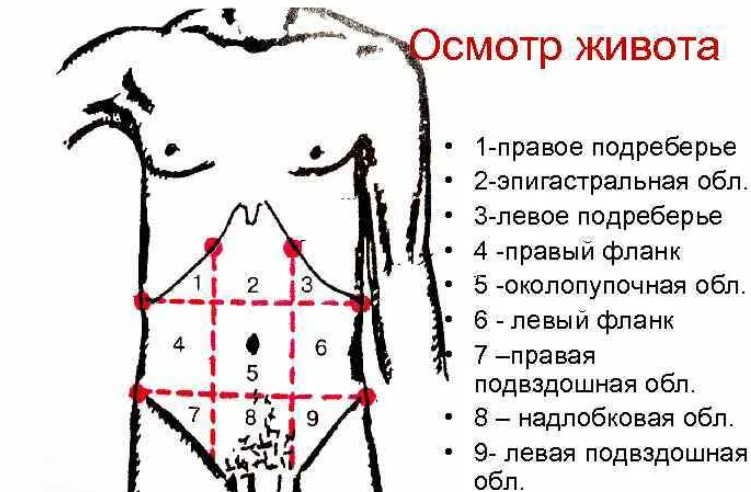
Что такое область пупка
Разновидности боли в области пупка
Причины боли в области пупка
Заболевания, при которых появляется боль в области пупка
Диагностика при боли в области пупка
Лечение боли в области пупка
Что делать при боли в области пупка
Источники
Область пупка — это участок, который находится по центру живота, вокруг пупка. В среднем достигает 10 см в длину и ширину.
Пупок — это шрам, который остаётся от перерезанной пуповины.
Болью в эту область могут отдавать желудок, печень, жёлчный пузырь, двенадцатиперстная кишка, тонкая кишка, аппендикс.
В большинстве случаев врач может предположить причину боли по характеру болевых ощущений и сопутствующим симптомам. Для подтверждения диагноза назначают лабораторные анализы крови, а также ультразвуковое исследование (УЗИ), рентгенографию, эндоскопическое обследование или компьютерную томографию.
Боль в животе в области пупка может быть внезапной и сильной или проявляться слегка заметным потягиванием, которое возникает эпизодически — после еды, физической нагрузки или резкой смены положения тела.
Характер боли зависит от причины патологии. Так, острая боль — частый симптом пищевого отравления или аппендицита, а ноющая — гастрита или пупочной грыжи.
Ноющая боль чаще характеризуется пациентами как слабовыраженная, изматывающая, как будто растекающаяся по всему животу.
Так могут проявляться расстройства пищеварения или вирусные инфекции, поражающие желудочно-кишечный тракт.
Часто тупую боль пациенты описывают как тяжесть, дискомфорт, чувство распирания по центру живота.
Такая боль характерна для хронических или постепенно развивающихся заболеваний вроде синдрома раздражённого кишечника.
Острая, или так называемая колющая, боль не всегда выступает признаком серьёзной патологии. Так бывает, если газы скапливаются в тонком кишечнике.
Кроме того,она может исходить от определённого органа, например воспалённого аппендикса или поджелудочной железы (при остром панкреатите). Такая боль бывает и при разрыве внутренних органов, например селезёнки.
Кроме боли, на серьёзность состояния могут указывать сопутствующие симптомы: рвота, высокая температура, озноб, учащение пульса и резкое падение артериального давления.
При появлении рвоты, высокой температуры, озноба, учащении пульса и резком падении артериального давления следует немедленно вызвать бригаду скорой медицинской помощи.
Любой болевой синдром начинается одинаково: возбуждаются болевые рецепторы в поражённой части тела. Именно это возбуждение мозг воспринимает как боль.
Брюшина, а также внутренние органы имеют хорошую иннервацию (в них расположено много нервных окончаний и рецепторов), поэтому любые воспалительные процессы или нарушения работы органов закономерно проявляются болью.
Область брюшины пронизана множеством нервных окончаний, поэтому любые воспалительные процессы проявляются болью
Кроме того, боль может возникать при растяжении органов и сдавливании ими нервных окончаний соседних тканей. Так бывает при отёке тканей после травмы или из-за растяжения петель кишечника его содержимым или газами.
Также боль в области пупка может иметь и физиологические причины. Иногда она появляется после переедания, интенсивных занятий спортом, во время беременности. Как правило, это не опасно: боль и тяжесть проходят самостоятельно, когда человек возвращается к привычному ритму жизни.
К наиболее распространённым заболеваниям, которые могут вызывать боль в животе в области пупка, относятся:
Синдром раздражённого кишечника (СРК) — это группа симптомов, которая включает боль в животе и нарушение движения каловых масс.
Боль в животе при СРК обычно ноющая, тянущая или слабовыраженная колющая, локализуется в околопупочной зоне и усиливается после еды, на фоне стресса или других провоцирующих факторов.
Боль при синдроме раздражённого кишечника ноющая, усиливается после еды
Могут быть и другие симптомы:
Панкреатит — это воспаление поджелудочной железы. В норме она вырабатывает пищеварительный сок, содержащий ферменты, которые помогают переваривать пищу, — амилазу, липазу и протеазу.
При панкреатите отток пищеварительного сока из железы нарушается (так бывает после травмы, из-за камней в жёлчном пузыре или по другим причинам), ферменты не могут попасть в кишечник и повреждают поджелудочную железу.
При панкреатите боль острая, отдаёт в левое подреберье
Панкреатит может быть острым и хроническим. От этого зависит характер боли. Резкой сильной болью по центру живота, которая может отдавать в левое подреберье, обычно проявляется острый панкреатит.
Если, кроме резкой боли, появилась тошнота, диарея, высокая температура, пожелтение кожи и белков глаз или учащённое сердцебиение, следует немедленно вызвать бригаду скорой медицинской помощи.
Пищевое отравление — следствие попадания в организм с пищей или водой вредных микроорганизмов: бактерий или вирусов.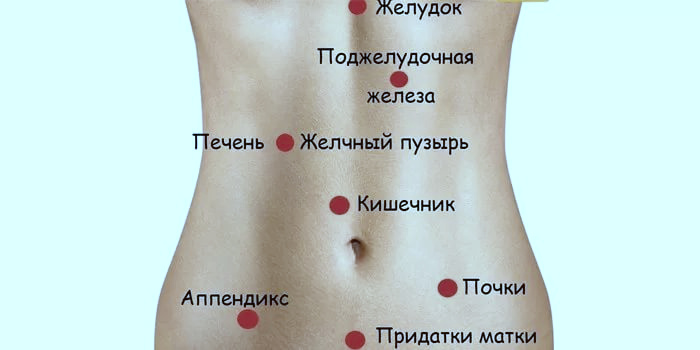
Чаще всего пищевое отравление вызывают:
Характерный симптом пищевого отравления — резкая режущая или колющая боль по центру живота в области пупка, которая возникает через 5–6 часов после употребления заражённых продуктов.
Хронический энтерит — это воспаление тонкой кишки, которое может приводить к нарушению пищеварения.
Чаще всего хронический энтерит развивается после бактериальной инфекции, которая проникает в органы желудочно-кишечного тракта. Реже к энтериту приводит злоупотребление алкоголем и некоторые особенности питания (острая и обжигающая пища).
Характерный симптом хронического энтерита — слабая ноющая боль в околопупочной зоне. Как правило, за болью следуют позывы к дефекации. После отхождения газов и опорожнения кишечника боль, как правило, проходит.
Боль при хроническом энтерите проходит после опорожнения кишечника и отхождения газов
Язвенная болезнь двенадцатиперстной кишки — это заболевание, при котором в верхних отделах двенадцатиперстной кишки образуются дефекты (язвы).
Язва двенадцатиперстной кишки характеризуется жгучей болью в левом подреберье
Язвы на слизистой оболочке желудка и двенадцатиперстной кишки возникают из-за повреждающего воздействия соляной кислоты, которая входит в состав желудочного сока и помогает переваривать пищу.
В норме соляная кислота не разрушает стенки желудка и двенадцатиперстной кишки, потому что их защищает слой слизи. Если толщина слоя уменьшается, кислота постепенно разъедает слизистую оболочку органов.
Первый признак язвы желудка — жгучая боль в левом подреберье, которая может распространяться на весь живот и особенно сильно ощущается в области пупка. После еды или приёма препаратов от изжоги боль утихает.
Грыжа — выпячивание внутренних органов наружу через мышечную стенку или другую ткань. Пупочная грыжа появляется, когда жировая ткань или часть кишечника выпирает в районе пупка.
Большая пупочная грыжа у новорождённого
Пупочные грыжи чаще образуются у новорождённых, но могут появиться и у взрослых.
У младенцев грыжи формируются, когда место прикрепления пуповины не успевает затянуться слоем мышц, у взрослых — из-за перенапряжения, например при постоянных запорах, из-за избыточного веса или во время вынашивания ребёнка.
Пупочная грыжа редко болит, чаще всего её можно заподозрить по характерному выпячиванию кожи в районе пупка, которое увеличивается при смехе, кашле, подъёме тяжестей.
Пупочная грыжа легко вправляется внутрь, если нажать на неё большим пальцем, и вновь появляется, если его отпустить.
По мере увеличения грыжи в области пупка появляется постоянная тупая боль.
Дивертикулит тонкой кишки— это состояние, при котором в стенке кишки образуются небольшие выпуклости (дивертикулы), которые воспаляются.
Дивертикулит тонкой кишки изнутри выглядит как небольшие полости, которые могут стать очагом размножения бактерий
Точные причины дивертикулита до конца не установлены. При дивертикулите тонкой кишки человек ощущает резкую сильную боль по центру живота, обычно в районе пупка.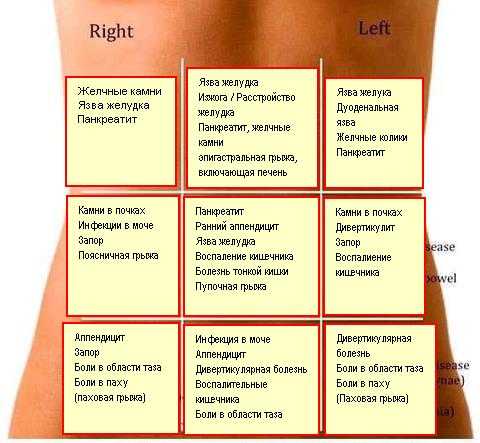 Кроме того, может начаться диарея с примесью крови.
Кроме того, может начаться диарея с примесью крови.
Если в кале появилось большое количество крови, следует немедленно обратиться за медицинской помощью.
Резкая острая боль в области пупка, сопровождающаяся вздутием живота, может быть признаком непроходимости кишечника.
Сильное вздутие и отсутствие отхождения газов — характерные признаки кишечной непроходимости.
Кишечная непроходимость — не самостоятельное заболевание, а следствие других патологий, например врождённых аномалий развития брюшной стенки, кишечника или брюшины. Кроме того, к кишечной непроходимости могут привести злокачественные опухоли, спайки или инородные тела в кишечнике, а также воспалительные заболевания органов желудочно-кишечного тракта (ЖКТ).
При подозрении на кишечную непроходимость следует немедленно обратиться к врачу или вызвать скорую помощь.
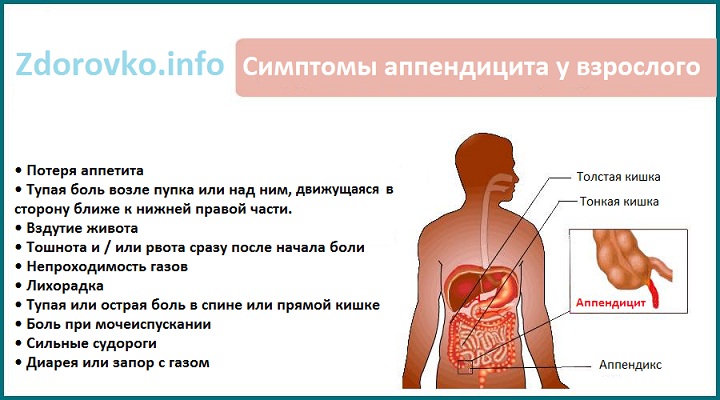
Аппендицит — это воспаление аппендикса, небольшого отростка на стыке толстой и тонкой кишки.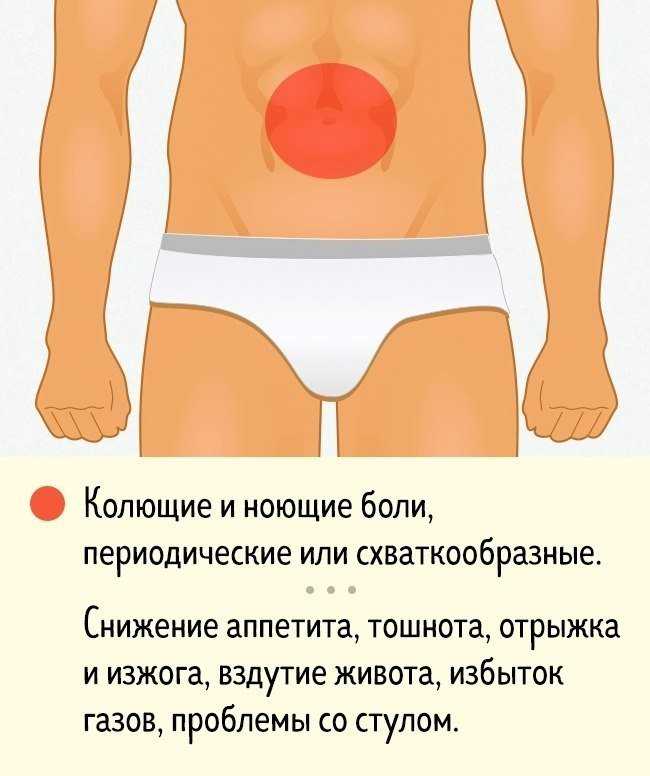
Характерные симптомы острого аппендицита — повышение температуры и сильная боль. Болеть может под правым ребром, в области пупка или во всём животе.
Аппендикс расположен в нижней части живота справа, его длина около 10 см
Боль усиливается при кашле, ходьбе или других резких движениях.
При аппендиците боль волнообразная. Она может то приходить, то уходить, но по мере нарастания воспаления усиливается и становится постоянной.
При подозрении на аппендицит нужно как можно быстрее позвонить в скорую. По возможности перед приездом медицинской бригады не стоит принимать обезболивающие: они могут скрыть другие симптомы, о которых должен знать врач.
Травмы живота — потенциально опасные для жизни повреждения, которые могут сопровождаться массивным внутренним кровотечением. Такие травмы могут быть открытыми (например, при колотых или резаных ранах) или закрытыми (внутренние гематомы при автомобильной аварии или ударе).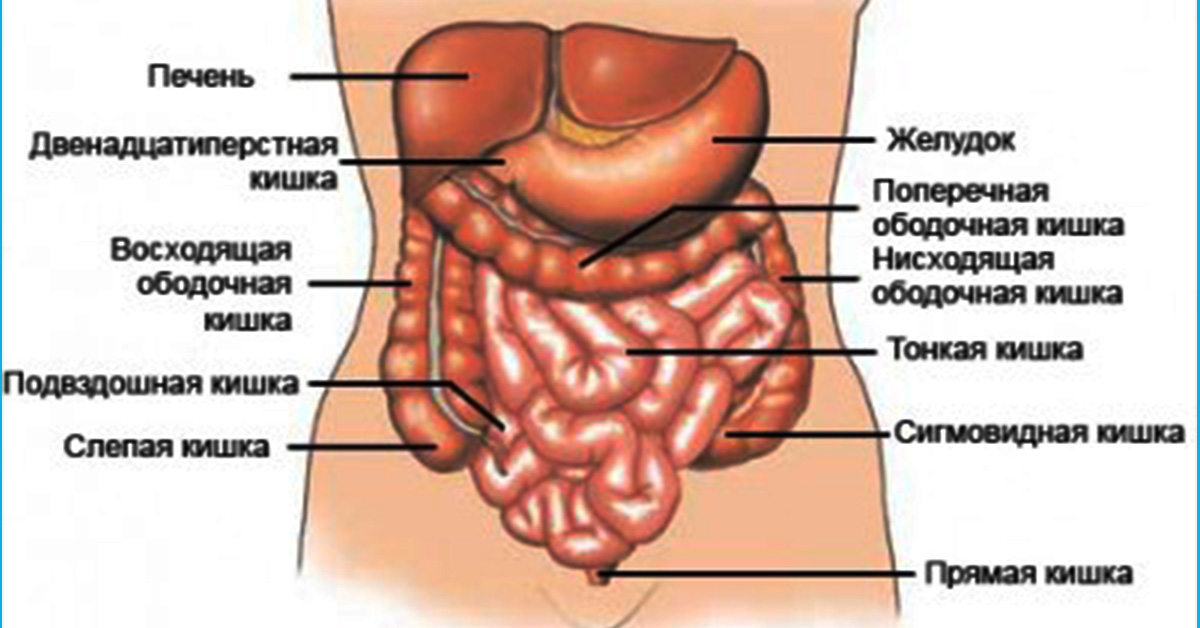
Как правило, боль при тяжёлых травмах живота острая и вызвана накоплением крови между тканями внутри органов. В зависимости от того, какой орган поражён, будет отличаться локализация боли. Так, при повреждении кишечника может резко заболеть по центру живота.
Травма живота, сопровождающаяся резким ухудшением самочувствия, — показание для срочной госпитализации и экстренного оперативного лечения.
Новообразования тонкой и толстой кишки на ранних стадиях, как правило, развиваются бессимптомно. По мере увеличения опухоли могут появиться эпизодические боли в области пупка или слева от него.
Болевой синдром не зависит от приёмов пищи или физической активности и постепенно нарастает.
Иногда причиной боли по центру живота в области пупка могут быть редкие патологии: подковообразная почка, атеросклероз брюшной аорты, грыжа белой линии живота.
Подковообразная почка — врождённая аномалия, при которой почки срастаются между собой.
Атеросклероз брюшной аорты — формирование жировых бляшек в сосудистой стенке, с преимущественным поражением брюшины.
Грыжа белой линии живота — выпячивание брюшной стенки вдоль середины живота, так называемой белой линии.
Если в области пупка появилась боль, которая не проходит или усиливается со временем, следует как можно скорее обратиться к терапевту или сразу записаться к профильному специалисту, который занимается лечением проблем ЖКТ, — гастроэнтерологу.
На консультации врач проведёт опрос и осмотр и, возможно, направит к узкому специалисту — нефрологу, эндокринологу, хирургу или неврологу.
Обратиться за консультацией к врачу также следует, если:
При появлении резкой острой боли следует как можно скорее вызвать бригаду скорой медицинской помощи.
Кроме того, немедленно звонить в скорую нужно, если:
Чтобы отличить предполагаемое заболевание от других схожих патологий и подтвердить диагноз, врач может назначить лабораторные и инструментальные исследования.
Чтобы оценить общее состояние здоровья пациента, врач может назначить клинический анализ крови.
Клинический анализ крови с лейкоцитарной формулой и СОЭ (с микроскопией мазка крови при выявлении патологических изменений) (венозная кровь)
440 ₽
В корзину
По результатам клинического анализа крови можно заподозрить воспалительный процесс, определить степень его тяжести и предположить возможную причину болей в животе.
Для диагностики панкреатита используют лабораторные исследования, которые позволяют оценить работу поджелудочной железы, выявить нарушения и своевременно начать лечение. Как правило, определяют три показателя: уровень глюкозы, содержание панкреатической амилазы и липазы в крови.
Поджелудочная железа
1 050 ₽
В корзину
Липаза
280 ₽
В корзину
Амилаза панкреатическая
260 ₽
В корзину
Также врач может назначить копрограмму (комплексный анализ кала). Анализ показывает, насколько хорошо переваривается пища под действием сока поджелудочной железы. Если ферментов недостаточно, в кале обнаруживаются остатки жиров, мышечные волокна и другие компоненты, которых в норме быть не должно.
Копрограмма
400 ₽
В корзину
Для диагностики пищевого отравления назначают лабораторные исследования кала и крови.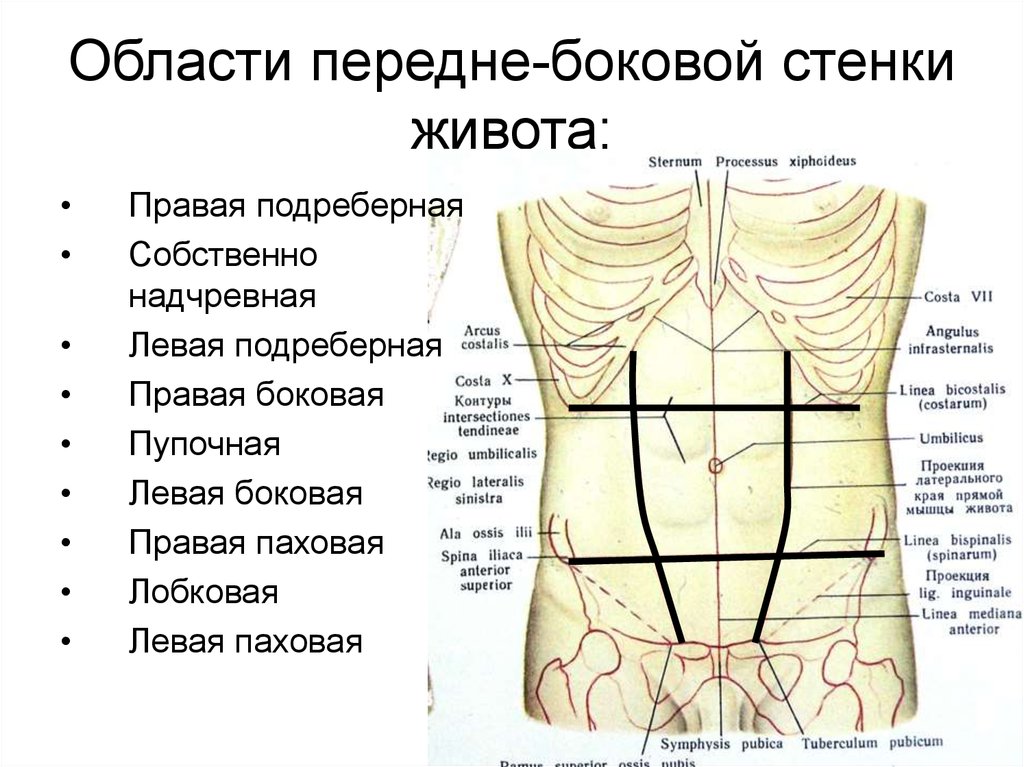
Посев на возбудителей кишечной группы (Shigella spp., Salmonella spp.)
720 ₽
В корзину
Яйца гельминтов
340 ₽
В корзину
Эхинококкоз IgG (п/кол)
790 ₽
В корзину
Ленточные черви
280 ₽
В корзину
Описторхоз IgG (п/кол)
720 ₽
В корзину
Амебиаз IgG (п/кол)
760 ₽
В корзину
Аскаридоз IgG (п/кол)
780 ₽
В корзину
Для диагностики язвенной болезни желудка и двенадцатиперстной кишки врач может назначить общий анализ крови, исследование на С-реактивный белок — маркер острой фазы воспаления.
С-реактивный белок
310 ₽
В корзину
Кроме того, обязательно назначают анализы на Helicobacter pylori, потому что в зависимости от того, инфицирован человек или нет, будет отличаться выбор лекарственных препаратов для лечения.
Хеликобактер, ДНК (Helicobacter pylori, ПЦР) соскоб, кол.
450 ₽
В корзину
Хеликобактер, ДНК (Helicobacter pylori, ПЦР) соскоб, кач.
410 ₽
В корзину
Хеликобактер пилори IgМ (кол)
720 ₽
В корзину
Хеликобактер пилори IgА (кол)
720 ₽
В корзину
Хеликобактер пилори IgG (п/кол)
430 ₽
В корзину
При подозрении на прободение язвы врач может назначить анализ кала на скрытую кровь.
Скрытая кровь (FOB Gold), кал, кол.
1 420 ₽
В корзину
Для диагностики патологий почек врачу потребуются результаты анализа мочи.
Общий анализ мочи
250 ₽
В корзину
Патогенные бактерии, лейкоциты и белок в моче могут указывать на инфекцию.
В зависимости от сопутствующих симптомов, врач может назначить анализ мочи по Нечипоренко — для оценки выраженности воспалительного процесса в мочеполовой системе, — а также посев мочи.
Анализ мочи по Нечипоренко
250 ₽
В корзину
Посев мочи позволяет выявить патогенные бактерии и определить их чувствительность к антибиотикам, чтобы подобрать эффективное лечение.
Посев мочи на микрофлору
660 ₽
В корзину
Посев мочи на микрофлору с определением чувствительности возбудителя к антибактериальным препаратам
1 110 ₽
В корзину
Посев мочи на микрофлору с определением чувствительности возбудителя к антибактериальным препаратам и бактериофагам
1 340 ₽
В корзину
В зависимости от характера и локализации боли используются инструментальные методы обследования:
Тактика лечения будет зависеть от причины боли.
Лечение синдрома раздражённого кишечника обычно включает приём лекарств, которые облегчают симптомы, и психотерапию.
Для лечения панкреатита, как правило, применяют средства, которые снижают выработку соляной кислоты желудком, а также ферменты и спазмолитики. При сильной боли — анальгетики и нестероидные противовоспалительные препараты.
Лечение пищевого отравления обычно проводят антибактериальными препаратами. Кроме того, врач может назначить симптоматические средства: жаропонижающие для снижения температуры, обезболивающие при боли в животе, антигистаминные препараты при зуде.
Основная задача лечения язвенной болезни желудка и двенадцатиперстной кишки — снижение продукции соляной кислоты с помощью препаратов (ингибиторов протонной помпы). Они блокируют выделение кислоты в желудке и помогают язве зарубцеваться.
Кроме того, лечение может дополняться в зависимости от причины, спровоцировавшей поражение слизистой оболочки. Как правило, оно включает уничтожение Helicobacter pylori, смену лекарственных препаратов, травмирующих слизистую оболочку, или сокращение принимаемых доз, применение заживляющих средств и лекарств, снижающих выработку соляной кислоты.
Хирургическое лечение применяют только в тяжёлых случаях язвенной болезни, а также если у пациента развиваются осложнения, которые невозможно пресечь консервативными методами.
Лечение пупочной грыжи. Большинство детских пупочных грыж проходят самостоятельно к 3–4 годам. Если грыжа большая, ребёнку может потребоваться операция. Взрослым пациентам с пупочной грыжей обычно рекомендуют хирургическое лечение.
Лечение травм живота и кишечной непроходимости. Малейшее подозрение на разрыв внутренних органов или кишечную непроходимость — показание для срочной госпитализации и экстренного оперативного лечения.
Лечение аппендицита. Подавляющее большинство случаев аппендицита требуют срочного оперативного вмешательства. Если осложнения не позволяют провести операцию сразу, назначают антибактериальную терапию и отвод гноя через дренаж.
Для лечения онкологических заболеваний используют хирургическое удаление опухоли, химиотерапию, лучевую терапию. Выбор тактики лечения зависит от стадии онкологического заболевания и распространения опухоли по организму.
Любая боль — повод обратиться к врачу. Можно начать с терапевта или сразу записаться к профильному специалисту, который занимается лечением заболеваний ЖКТ, — гастроэнтерологу.
При острой боли необходимо срочно вызвать бригаду медицинской помощи. До приезда скорой следует лежать, не есть и не принимать никаких лекарственных препаратов, чтобы не ухудшить состояние и не помешать правильной диагностике.
 2021.
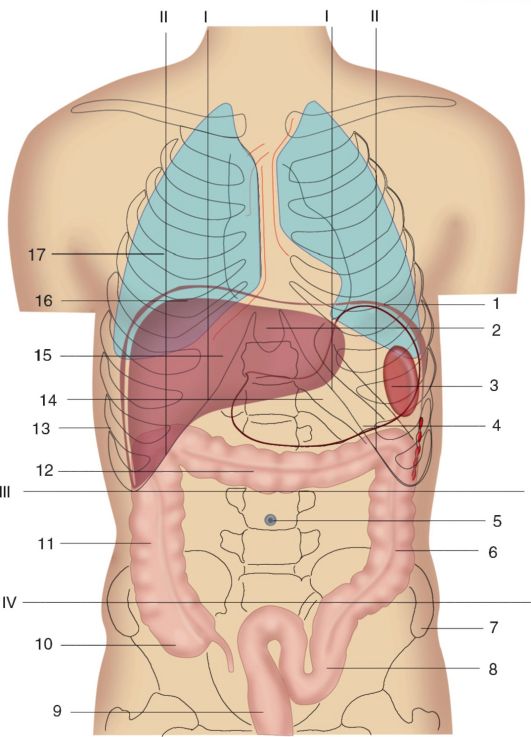
2021.В этой части живота находятся кишечник, селезёнка, мочеточник, почка, поджелудочная железа.
В этой части живота находятся мочевыводящие пути и репродуктивные органы.
В этой части живота находятся печень, жёлчный пузырь, слепая кишка с аппендиксом, почка, часть поджелудочной железы, тонкой кишки и желудка.
В этой части живота у женщин находятся мочевыводящие пути и репродуктивные органы: яичники, маточные трубы, матка.
Информацию проверил
врач-эксперт
Справочник Симптомы
Оцените статью:
1
2
3
4
5
6
7
8
9
10
Полезная статья? Поделитесь в социальных сетях:
ВАЖНО
Информация из данного раздела не может служить достаточным основанием для постановки диагноза или назначения лечения. Решение об этом должен принимать врач на основании всех имеющихся у него данных.
Решение об этом должен принимать врач на основании всех имеющихся у него данных.
Язвенная болезнь желудка и двенадцатиперстной кишки
Сифилис
Трихомониаз
Уреаплазмоз
Гонорея (триппер)
Наследственное доброкачественное заболевание печени. Жизни оно не угрожает, но периодически вызывает неприятные симптомы — пожелтение белков глаз и кожи и — реже — тошноту, снижение аппетита, боли в животе.
Особое состояние, при котором содержание эритроцитов или гемоглобина в крови снижено, и все ткани организма испытывают дефицит кислорода.
Заболевание, при котором слизистая оболочка тонкого кишечника повреждается, если человек ест продукты, содержащие пшеницу и некоторые другие злаковые.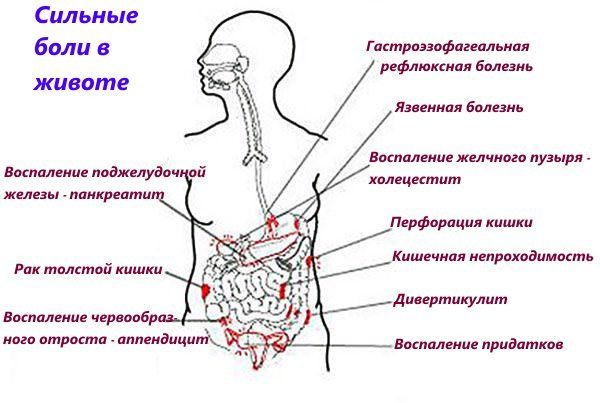
Закажите
исследования
с выездом
на дом Используйте
бонусы
в программе
лояльности Получите
консультацию
специалиста
онлайн Подпишитесь
на Telegram-
канал
Гемотест Live
К началу страницы
Этот неприятный симптом может проявляться по-разному: боль справа в боку бывает резкой, тянущей, появляться при активном движении или в состоянии покоя. Почему это происходит и как понять, что пора к врачу? Рассказываем вместе с хирургом GMS Clinic Булатом Юнусовым.
Причины этого симптома, как правило, связаны с внутренними органами. «Это признак того, что страдает что-то, расположенное в правой части живота, — говорит Булат Юнусов, хирург GMS Clinics and Hospitals. — Причина поражений этих органов может быть также разной, например, воспаление, онкологические процессы, травмы, последствия перенесенных ранее операций, неврологические нарушения».
«Это признак того, что страдает что-то, расположенное в правой части живота, — говорит Булат Юнусов, хирург GMS Clinics and Hospitals. — Причина поражений этих органов может быть также разной, например, воспаление, онкологические процессы, травмы, последствия перенесенных ранее операций, неврологические нарушения».
Впрочем, у этого симптома могут быть и другие основания. «Неприятное ощущение в правом боку может носить мышечный характер, особенно если оно возникает после физических нагрузок. Если человек упал на правый бок, боль может быть ассоциирована с мышечной контузией или травмой, например, миозитом. Камни в желчном пузыре также могут вызывать неприятные покалывания в боку. Камни закрывают протоки, что приводит к вздутию пузыря и, как следствие, к возникновению калькулезного холецистита, то есть воспалительного процесса. Все это, конечно же, сопровождается болью», — прокомментировал приглашенный специалист другого медицинского центра. Рассмотрим основные причины появления боли в правом боку.
Боль и рези в правому боку могут быть вызваны целым «букетом» воспалительных процессов в желудочно-кишечном тракте. «Это, например, аппендицит, дивертикулит, колит, гастроэнтерит, язва желудка и двенадцатиперстной кишки», — рассказывает Булат Юнусов.
Чаще всего при этих диагнозах боль ощущается как ноющая, умеренная, с постепенно нарастающей интенсивностью. При аппендиците болевые ощущения могут усиливаться при ходьбе, покашливании, изменении положения тела и уменьшаться в состоянии покоя. Также при этом диагнозе наблюдается повышение температуры, тошнота, рвотные позывы.
При язве желудка боль становится ощутимее после употребления жирной, острой или жареной пищи, алкоголя, а также интенсивных физических нагрузок. Дополнительными симптомами могут быть изжога, тошнота, рвота.
При колите (воспалении кишечника) боль может быть тянущей или приступообразной. Заболевание также сопровождается диарей, повышением температуры, общей слабостью, головными болями, наличием слизи в каловых массах.
Заболевание также сопровождается диарей, повышением температуры, общей слабостью, головными болями, наличием слизи в каловых массах.
При дивертикулите (выпячивании стенок кишечника) ощущается острая боль справа от пупка, повышается температура, появляется диарея (с кровью и слизью).
При гастроэнтерите (воспалении слизистой желудка и тонкого кишечника) боль в правом боку сопровождается отсутствием аппетита, тошнотой, рвотой, спазмами в животе и пр.
При панкреатите (воспалении поджелудочной железы) боль начинается внезапно и носит постоянный и интенсивный характер. Иногда может «отдавать» в левый бок или усиливаться после употребления тяжелой, жирной или острой пищи.
Нередко болит бок с правой стороны из-за органов выделительной системы. «К ним относятся мочекаменная болезнь и пиелонефрит», — говорит Булат Юнусов.
Пиелонефрит — воспалительное заболевание почек, при котором помимо боли в правом боку, также могут возникать слабость, тошнота, рвота, «скачущий» пульс, сухость во рту, высокая температура.
Боль в боку при мочекаменной болезни может быть постоянной или волнообразной, тупой или острой, может беспокоить только в покое или усиливаться при ходьбе. Это зависит от месторасположения камня, но иногда боль может сначала ощущаться в области поясницы (так называемая «почечная колика»), а уже потом «обосновываться» в правом боку.
«Боль в правом боку может возникать при поражении печени и органов гепатобилиарной системы, — отмечает Булат Юнусов. — К таким заболеваниям относятся холецистит, механическая желтуха, кисты печени, гепатиты, цирроз». Все эти диагнозы характеризуются достаточно резкой болью в правом боку, которая может «отдавать» в правое плечо, шею или лопатку.
Нередко с правой стороны внизу болит у женщин из-за сбоев в работе органов малого таза. «К таким нарушениям в работе относятся заболевания воспалительные (сальпингит, сальпингоофорит) и невоспалительные (киста желтого тела, опухоли яичников, эндометриоз, кисты яичников, внематочная беременность)», — отмечает Булат Юнусов.
При сальпингите (воспалении маточных труб) и сальпингоофорите (воспалении маточных труб и яичников) боль чаще всего ощущается как тянущая в области паха, однако может «отдавать» и в правый или левый бок. Сопровождается повышением температуры, тошнотой, сильной головной болью, выделениями из влагалища и усиливается во время полового контакта.
При кистах яичников или желтого тела тянущая или колющая боль в основном локализована внизу живота или поясницы, но может ощущаться и в правом боку.
При эндометриозе боль чаще всего острая, схваткообразная, может исчезать и возвращаться. Ощущается, как правило, внизу живота, в левом или правом боку (ближе к пояснице).
Иногда правый бок болит отнюдь не из-за сбоев в работе внутренних органов (что мы рассмотрели выше). Если вы почувствовали боль справа во время (или сразу после) физической активности, есть вероятность, что это:

Самостоятельно поставить точный диагноз вы, конечно, не сможете. Однако некоторое представление о нем вы составить сможете, отталкиваясь от того, как именно у вас болит правый бок. «При острых заболеваниях боль возникает внезапно, усиливаясь по интенсивности в короткий промежуток времени (часы, иногда дни), — отмечает Булат Юнусов. — Если же причина — какое-то хроническое заболевание, то и болевой синдром носит или постоянный, или волнообразный характер, не отличаясь большой интенсивностью».
«При острых заболеваниях боль возникает внезапно, усиливаясь по интенсивности в короткий промежуток времени (часы, иногда дни), — отмечает Булат Юнусов. — Если же причина — какое-то хроническое заболевание, то и болевой синдром носит или постоянный, или волнообразный характер, не отличаясь большой интенсивностью».
Также важно проверить наличие дополнительных симптомов. «Чтобы верно определить причину боли в правом боку, необходимо прислушаться к характеру этой боли. Например, боль мышечного характера, как правило, тупая и ноющая, — прокомментировал приглашенный специалист. — Однако мышечная боль может быть и острой, поскольку помимо мышц в правом боку есть межпозвонковые суставы, которые могут быть источником дискомфорта. При желчнокаменной болезни или остром холецистите к боли присоединяется повышенная температура. Такую ситуацию можно назвать „боль-плюс“ — боль и температура. Дискомфорт, вызванный почечными коликами также может быть „боль-плюс“, но уже боль плюс учащенное мочеиспускание или наличие крови в моче.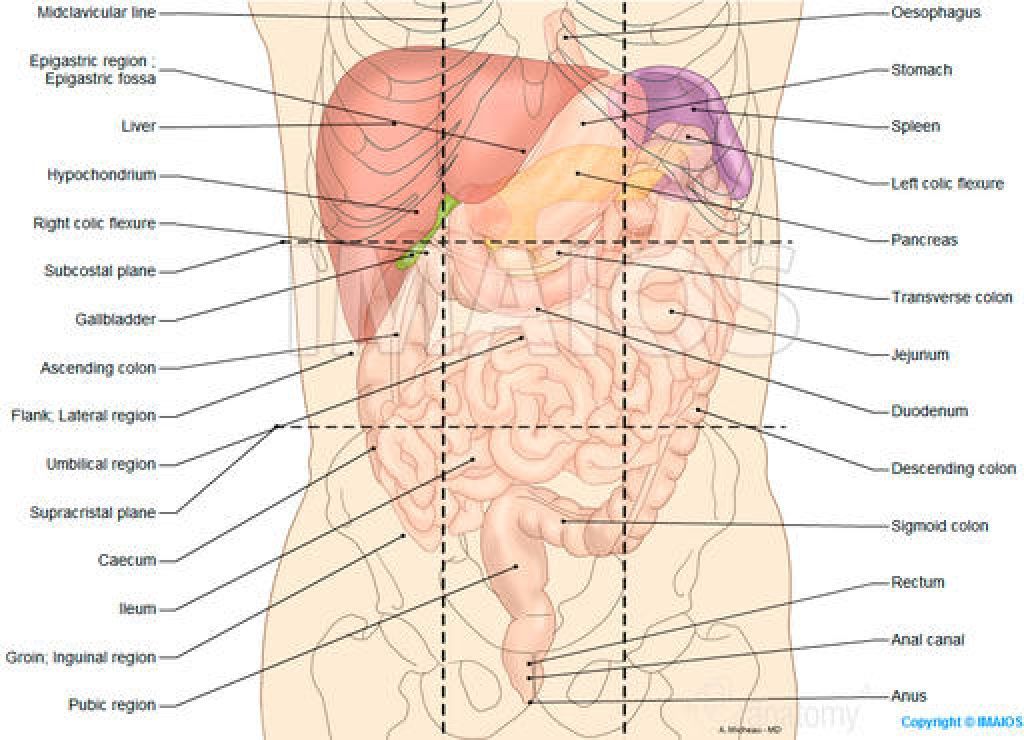 Боль, вызванная проблемами с кишечником — боль плюс диарея».
Боль, вызванная проблемами с кишечником — боль плюс диарея».
Как видите, боль в боку может быть симптомом самых разных проблем со здоровьем. Поэтому игнорировать ее не стоит — обязательно покажитесь врачу. «Не всегда остроту заболевания, послужившего причиной ситуации, можно определить по характеру болевого синдрома. Это относится, прежде всего, к пожилым людям и пациентам, страдающим сахарным диабетом — серьезные заболевания брюшной полости могут протекать стерто (болевой синдром может быть не выражен вовсе или исчезать полностью), — говорит Булат Юнусов. — Таким образом, если боли в животе не проходят в течение нескольких часов и сопровождаются повышением температуры тела, тошнотой, рвотой, потерей аппетита, нарушениями стула (запор или диарея), дискомфортом при мочеиспускании, снижением артериального давления, то единственным верным решением является очная консультация врача».
Можно ли принимать лекарства, если у вас сильная боль в правом боку? Да, но с осторожностью. «Не следует самостоятельно прибегать к приему анальгетиков, так как это может „смазать“ клиническую картину заболевания, что приведет к несвоевременной постановке правильного диагноза, — говорит Булат Юнусов. — Единственное, возможен прием спазмолитиков (например, но-шпы): эти препараты снимают спазм мускулатуры внутренних органов и направлены на устранение причины болевого синдрома, при воспалительных же заболеваниях они, как правило, обезболивающего эффекта не дают».
«Не следует самостоятельно прибегать к приему анальгетиков, так как это может „смазать“ клиническую картину заболевания, что приведет к несвоевременной постановке правильного диагноза, — говорит Булат Юнусов. — Единственное, возможен прием спазмолитиков (например, но-шпы): эти препараты снимают спазм мускулатуры внутренних органов и направлены на устранение причины болевого синдрома, при воспалительных же заболеваниях они, как правило, обезболивающего эффекта не дают».
В целом, врачи отрицательно относятся к самолечению. «В домашних условиях невозможно гарантировано облегчить боль без вреда для организма в целом. Вы можете притупить чувство дискомфорта, тем самым облегчив свои мучения лишь на время. Кроме того, занимаясь самолечением, совершенно непреднамеренно вы можете покалечить какой-то другой орган, который изначально не имел к боли в правом боку никакого отношения. Лечение дома является небезопасным средством устранения проблемы».
Лучший выход — записаться к врачу-терапевту и обсудить свое состояние с ним. Иногда решить проблему можно «на удаленке». «Разобраться в состояниях, которые сопровождаются волнообразным течением с тупыми болями в течение длительного времени, возможно, и при дистанционной консультации», — подытоживает Булат Юнусов.
Иногда решить проблему можно «на удаленке». «Разобраться в состояниях, которые сопровождаются волнообразным течением с тупыми болями в течение длительного времени, возможно, и при дистанционной консультации», — подытоживает Булат Юнусов.
Источник: Живи.ру
Гастроэнтерит — это воспаление пищеварительного тракта. Возможно, вы также слышали, что его называют «желудочным гриппом». Это может быть вызвано вирусной, бактериальной или паразитарной инфекцией.
В дополнение к спазмам в животе у вас могут возникнуть следующие симптомы:
Гастроэнтерит обычно не требует лечения. Симптомы должны исчезнуть в течение нескольких дней. Однако обезвоживание может быть осложнением гастроэнтерита из-за потери воды через диарею и рвоту. Обезвоживание может быть серьезным и требовать лечения, особенно у детей, пожилых людей и людей с ослабленной иммунной системой.
Боль в околопупочной области может быть ранним признаком аппендицита. Аппендицит — это воспаление вашего аппендикса.
Если у вас аппендицит, вы можете почувствовать острую боль вокруг пупка, которая со временем перемещается в нижнюю правую часть живота. Дополнительные симптомы могут включать:
Аппендицит требует неотложной медицинской помощи. Если его не лечить быстро, ваш аппендикс может разорваться. Разрыв аппендикса может вызвать потенциально опасные для жизни осложнения. Узнайте больше об экстренных признаках и симптомах аппендицита.
Лечение аппендицита заключается в хирургическом удалении аппендикса.
Пептическая язва — это язва, которая может образовываться в желудке или верхнем отделе тонкой кишки (двенадцатиперстной кишке).
Пептические язвы могут быть вызваны различными факторами, например инфекцией бактериями Helicobacter pylori или длительным приемом таких лекарств, как ибупрофен (Адвил, Мотрин) или аспирин.
Если у вас пептическая язва, вы можете почувствовать жгучую боль вокруг пупка или даже до грудины. Дополнительные симптомы включают:
Ваш врач будет работать с вами, чтобы определить правильное лечение вашей пептической язвы. Лекарства могут включать:
В некоторых случаях панкреатит может вызывать околопупочную боль. Панкреатит — это воспаление поджелудочной железы.
Острый панкреатит может возникнуть внезапно. Это может быть вызвано различными причинами, в том числе алкоголем, инфекциями, лекарствами и камнями в желчном пузыре.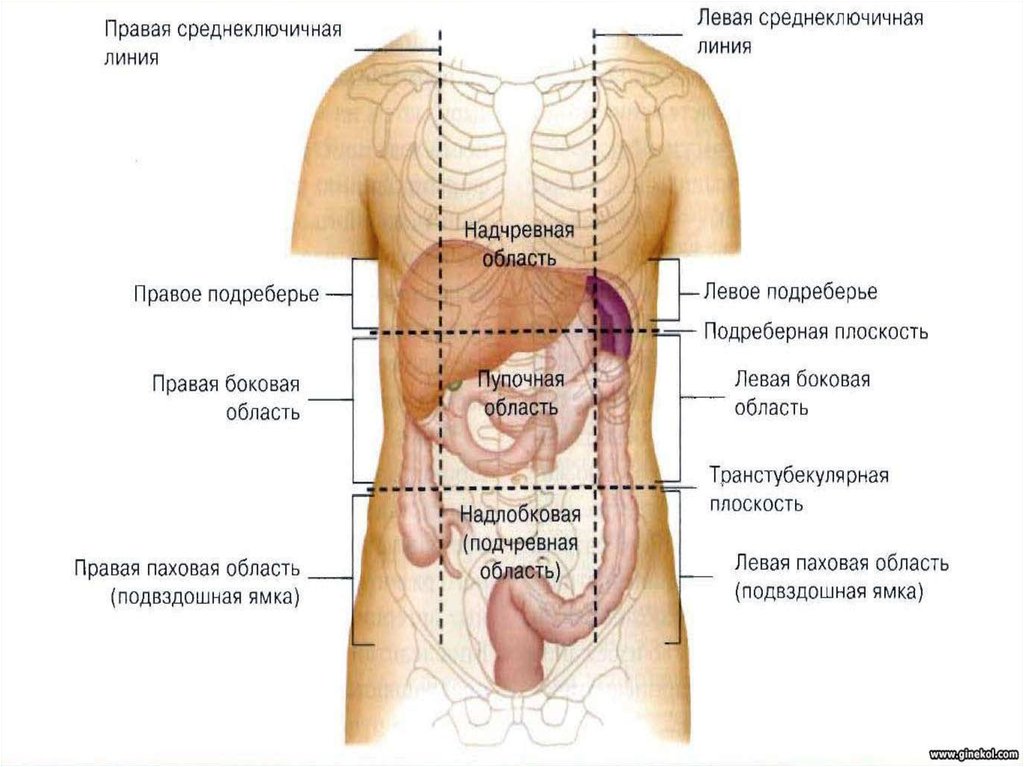
В дополнение к медленно нарастающей боли в животе симптомы панкреатита могут включать:
Более тяжелые случаи обычно требуют госпитализации.
Если панкреатит вызван желчными камнями, может потребоваться хирургическое вмешательство для удаления желчных камней или самого желчного пузыря.
Пупочная грыжа – это выпячивание брюшной ткани через отверстие в мышцах живота вокруг пупка.
Пупочные грыжи чаще всего возникают у младенцев, но могут возникать и у взрослых.
Пупочная грыжа может вызывать ощущение боли или давления в месте грыжи. Вы можете увидеть выпуклость или выпуклость.
У младенцев большинство пупочных грыж закрывается к 2 годам. Взрослым с пупочной грыжей обычно рекомендуется хирургическое вмешательство, чтобы избежать осложнений, таких как кишечная непроходимость.
Непроходимость тонкой кишки — это частичная или полная непроходимость тонкой кишки. Эта блокировка может предотвратить дальнейшее продвижение содержимого тонкой кишки в пищеварительный тракт. При отсутствии лечения это может стать серьезным заболеванием.
Эта блокировка может предотвратить дальнейшее продвижение содержимого тонкой кишки в пищеварительный тракт. При отсутствии лечения это может стать серьезным заболеванием.
Непроходимость тонкой кишки может быть вызвана несколькими факторами, включая:
В дополнение к боли в животе или судорогах, вы можете испытать:
Если у вас непроходимость тонкой кишки, вам потребуется госпитализация.
Во время пребывания в больнице врач назначит вам внутривенные жидкости и лекарства для облегчения тошноты и рвоты. Также может быть выполнена декомпрессия кишечника. Декомпрессия кишечника — это процедура, которая помогает снизить давление в кишечнике.
Для устранения непроходимости может потребоваться хирургическое вмешательство, особенно если оно вызвано предыдущей операцией на органах брюшной полости.
Аневризма аорты — это серьезное заболевание, вызванное ослаблением или выпячиванием стенок аорты. При разрыве аневризмы аорты могут возникнуть опасные для жизни проблемы. Это может привести к попаданию крови из аорты в ваше тело.
По мере увеличения аневризмы брюшной аорты вы можете ощущать постоянную пульсирующую боль в животе.
При разрыве аневризмы брюшной аорты вы почувствуете внезапную колющую боль. Боль может иррадиировать в другие части тела.
Дополнительные симптомы включают:
кровяное давление и отказ от курения. Также может быть рекомендовано хирургическое вмешательство или установка стента.
Разрыв аневризмы брюшной аорты требует неотложной медицинской помощи и немедленного хирургического вмешательства.
Мезентериальная ишемия возникает при нарушении притока крови к кишечнику. Обычно это вызвано тромбом или эмболией.
Если у вас мезентериальная ишемия, вы можете сначала почувствовать сильную боль или болезненность в животе. По мере прогрессирования заболевания вы также можете испытывать:
Если вы подозреваете мезентериальную ишемию, немедленно обратитесь за медицинской помощью. Лечение может включать хирургическое вмешательство и антикоагулянтную терапию.
Если вы испытываете боль в околопупочной области, которая длится более нескольких дней, вам следует записаться на прием к врачу, чтобы обсудить ваши симптомы.
Немедленно обратитесь за медицинской помощью, если помимо боли в области пупка вы испытываете следующие симптомы:
В зависимости от вашей истории болезни, симптомов и физического осмотра ваш врач может провести дополнительные анализы, чтобы помочь поставить диагноз. Эти тесты могут включать:
Существует много возможных причин околопупочной боли. Некоторые из них, такие как гастроэнтерит, распространены и обычно проходят через несколько дней. Другие, такие как мезентериальная ишемия, требуют неотложной медицинской помощи и требуют немедленного лечения.
Если вы испытываете околопупочную боль в течение нескольких дней или вас беспокоит боль в околопупочной области, запишитесь на прием к врачу, чтобы обсудить ваши симптомы и варианты лечения.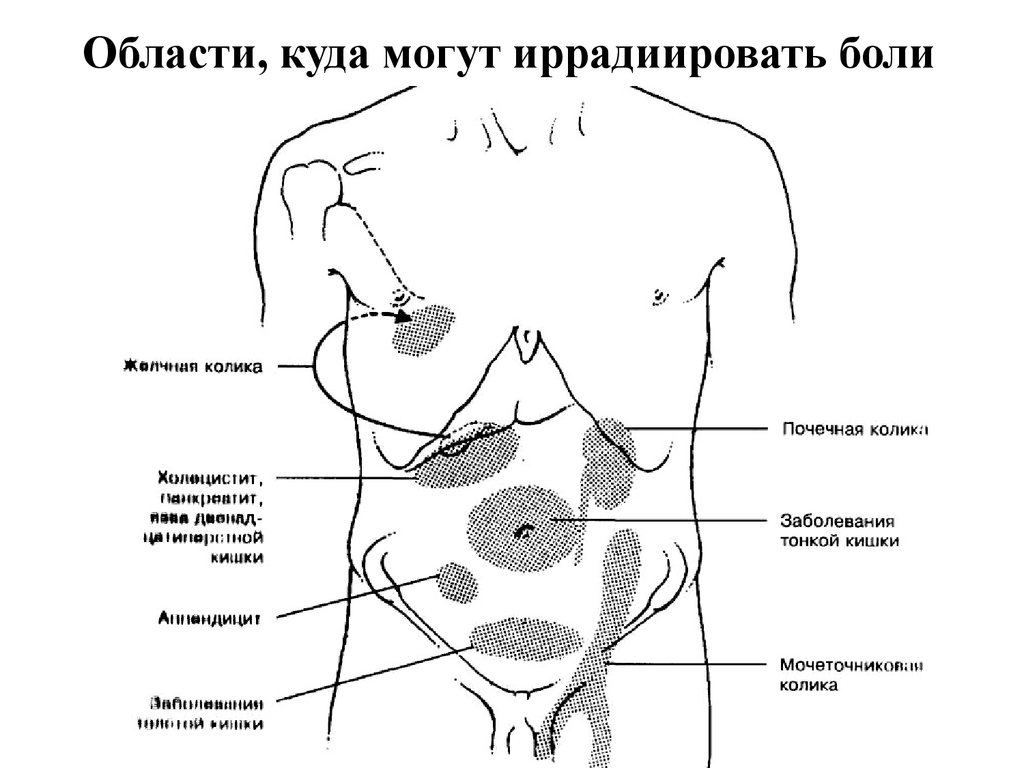
Ротавирусная инфекция — это заразный желудочно-кишечный вирус, который чаще всего поражает младенцев, детей ясельного и раннего возраста. Вызывает сильную водянистую диарею, иногда с рвотой и лихорадкой.
Взрослые также могут быть инфицированы, хотя обычно с более легкими симптомами.
Ротавирус распространяется очень быстро, когда любые следы стула инфицированного ребенка загрязняют пищу или питье или попадают на любую поверхность. Если другой ребенок употребит еду или питье или коснется поверхности, а затем рта, ребенок заразится.
Ротавирус у детей требует неотложной медицинской помощи, поскольку обезвоживание может наступить очень быстро. Ребенок может умереть, если его не лечить немедленно. Отвезите ребенка в отделение неотложной помощи или позвоните по номеру 9-1-1.
Лечение состоит из внутривенного введения жидкостей и поддерживающей терапии, обычно в стационаре. Антибиотики не помогут от ротавируса, потому что они работают только против бактерий.
Антибиотики не помогут от ротавируса, потому что они работают только против бактерий.
Лучший способ профилактики – частое и тщательное мытье рук, а также, по возможности, мытье игрушек и поверхностей. В настоящее время существует вакцина, которая либо предотвратит ротавирусную инфекцию, либо значительно ослабит симптомы, если ребенок все же заразится вирусом.
Редкость: Крайне редкая
Основные симптомы: диарея, рвота или тошнота, тошнота, усталость, боль в животе (боль в животе), головная боль
Симптомы, которые всегда возникают при вирусной (ротавирусной) инфекции: диарея, рвота или тошнота
Симптомы, которые никогда не возникают при вирусной (ротавирусной) инфекции ) инфекция: запор, дегтеобразный стул
Неотложность: Самолечение
Норовирусная инфекция вызывается высококонтагиозным вирусом Норуолк. Он распространяется, когда любые следы стула или рвоты инфицированного человека загрязняют пищу или питье или попадают на любую поверхность. Любой, кто употребляет пищу или питье или касается поверхности, а затем рта, заразится.
Он распространяется, когда любые следы стула или рвоты инфицированного человека загрязняют пищу или питье или попадают на любую поверхность. Любой, кто употребляет пищу или питье или касается поверхности, а затем рта, заразится.
Норовирус вызывает сильное желудочно-кишечное расстройство, очень неприятное, но редко опасное. Симптомы включают диарею, рвоту, боль в животе, лихорадку и ломоту в теле в течение одного-трех дней. Наибольший риск представляет собой обезвоживание из-за тяжести симптомов.
Поскольку норовирус действительно является вирусом, антибиотики не помогут. Лучшим лечением является хорошая поддерживающая терапия, что означает предоставление большого количества жидкости вместе с мягкими обезболивающими средствами до тех пор, пока пациент не выздоровеет. Не давайте аспирин детям.
Если обезвоживание не проходит быстро, следует обратиться за медицинской помощью. Врачи могут вводить жидкости внутривенно во время выздоровления.
Лучшая профилактика – частое и тщательное мытье рук, а также мытье всех фруктов и овощей. Все продукты должны быть правильно приготовлены, особенно моллюски.
Все продукты должны быть правильно приготовлены, особенно моллюски.
Пептическая язва или язва желудка представляет собой открытую язву, которая образуется при воспалении слизистой оболочки желудка.
Это воспаление желудка вызывается бактериями Helicobacter pylori (H. pylori) и длительным приемом болеутоляющих средств, таких как ибупрофен или аспирин. Хроническое воспаление позволяет кислоте повреждать слизистую оболочку желудка, что может привести к образованию язвы.
Курение, употребление алкоголя, стресс и острая пища могут усугубить язву, но не вызывают ее.
Симптомы включают жгучую боль в желудке; изжога; тошнота; и вздутие живота.
Боль может усиливаться между приемами пищи или ночью. Антациды будут работать только в течение короткого времени. В рвотных массах или стуле может быть темно-красная кровь.
При отсутствии лечения язвы могут кровоточить и вызывать анемию. Они могут перфорировать желудок и вызвать перитонит (тяжелую инфекцию брюшной полости) 9. 0005
0005
Диагноз ставится на основании физического осмотра и исследования дыхания и стула на наличие H. pylori. Иногда используется эндоскопия.
Лечение включает в себя курс антибиотиков для уничтожения бактерий и лекарств, блокирующих избыток кислоты и излечивающих желудок.
Редкость: Нечасто
Основные симптомы: утомляемость, тошнота, потеря аппетита, умеренная боль в животе, спазмы в животе (спазмы желудка)
Симптомы, которые никогда не возникают при язве желудка: боль внизу живота слева
Неотложность: Врач первичной медико-санитарной помощи
Жалоба на боль и дискомфорт в животе без видимой причины является одной из самых распространенных в медицине. Это основная причина, по которой пациенты обращаются к врачу или в отделение неотложной помощи.
Причину боли в животе бывает трудно найти, потому что это может быть совершенно нормальная боль в животе или исходить из разных источников: желудочно-кишечного тракта, мочевыводящих путей, поджелудочной железы, желчного пузыря или гинекологических органов.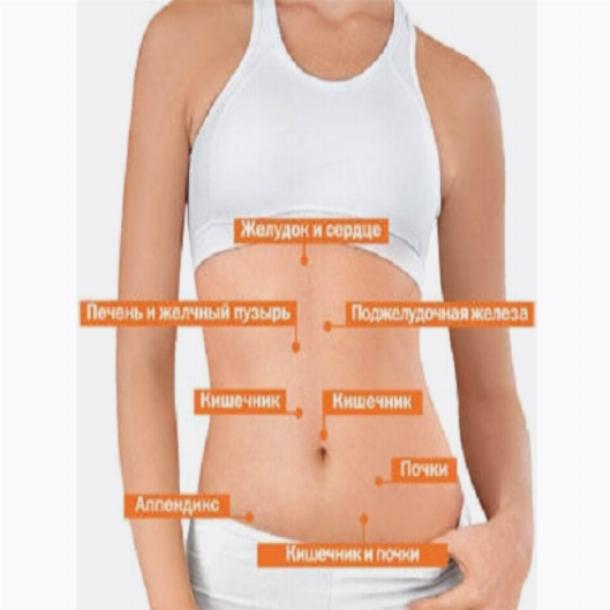
Боль может быть просто вызвана слишком чувствительными нервами в кишечнике. Эта гиперчувствительность может возникать после повторных травм живота и/или иметь эмоциональную причину из-за страха перед самой болью.
Диагноз ставится на основании физического осмотра, сбора анамнеза и простого исключения любого другого заболевания. Часто требуется компьютерная томография, но редко удается найти конкретную причину. Преимущества должны быть сопоставлены с рисками радиации.
Лечение в первую очередь включает необходимые улучшения образа жизни в отношении диеты, физических упражнений, работы и сна, чтобы уменьшить стресс. В некоторых случаях помогают консультации, гипноз, легкие обезболивающие и антидепрессанты.
Редкость: Обычный
Основные симптомы: боль в животе (боль в животе), выделения из влагалища, лихорадка, тошнота которые никогда не возникают при обычной боли в животе: лихорадка, рвота, диарея, тошнота, сильная боль в животе, непреднамеренная потеря веса, выделения из влагалища, ректальное кровотечение
Неотложная помощь: Самолечение
Когда прохождение пищи через толстую кишку становится вялым, пища может застаиваться, увеличиваться в объеме, создавать давление и вызывать образование дивертикулов или мешочков в стенках толстой кишки. Если эти мешочки воспаляются, это состояние называется дивертикулитом.
Если эти мешочки воспаляются, это состояние называется дивертикулитом.
Факторами риска являются диета с низким содержанием клетчатки, курение, ожирение, хронические запоры и отсутствие «хороших» бактерий в кишечнике.
Наиболее восприимчивы пациенты старше 50 лет, имеющие в анамнезе воспалительные заболевания толстой кишки.
Симптомы включают постоянную боль в животе; высокая температура; тошнота и рвота; запоры, иногда чередующиеся с диареей.
При отсутствии лечения дивертикулит может привести к закупорке кишечника и образованию рубцов. Разрыв воспаленного мешка может привести к перитониту. Это неотложные медицинские состояния. При подозрении доставьте пациента в отделение неотложной помощи или позвоните по номеру 9-1-1.
Диагноз ставится путем исключения других состояний посредством медицинского осмотра; анализы крови, мочи и кала; и КТ.
Менее серьезные случаи лечат диетой с высоким содержанием клетчатки, жидкости, пробиотиками, антибиотиками и изменением образа жизни.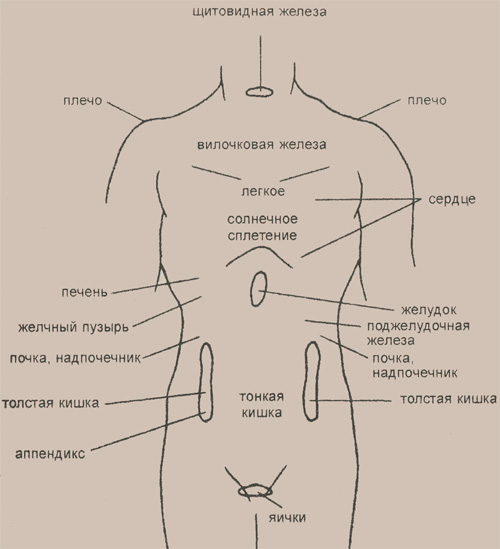 Другим может потребоваться внутривенное введение антибиотиков и/или хирургическое вмешательство.
Другим может потребоваться внутривенное введение антибиотиков и/или хирургическое вмешательство.
Редкость: Нечасто
Основные симптомы: боль в животе (боль в животе), тошнота, потеря аппетита, запор, диарея боль в правом подреберье
Неотложная помощь: Отделение неотложной помощи больницы
Расстройство желудка, также называемое расстройством желудка, диспепсией или функциональной диспепсией, представляет собой не заболевание, а набор очень распространенных симптомов. Примечание. Изжога — это отдельное заболевание.
Общие причины: слишком много или слишком быстро едят; жирная или острая пища; злоупотребление кофеином, алкоголем или газированными напитками; курение; и беспокойство. Некоторые антибиотики, обезболивающие и витаминно-минеральные добавки могут вызывать расстройство желудка.
Наиболее распространенными симптомами являются боль, дискомфорт и вздутие живота вскоре после еды.
Расстройство желудка, которое длится более двух недель и не поддается простому лечению, может указывать на более серьезное заболевание. Боль в верхней части живота, которая иррадиирует в челюсть, шею или руку, требует неотложной медицинской помощи.
Диагноз ставится на основании истории болезни и физического осмотра. Если симптомы появились внезапно, могут быть назначены лабораторные анализы крови, дыхания и стула. Может быть выполнена верхняя эндоскопия или рентген брюшной полости.
При функциональной диспепсии – «обычном» расстройстве пищеварения – лечение и профилактика такие же. Ешьте пять или шесть раз в день небольшими порциями с более легкой и простой пищей; управление стрессом; и поиск альтернатив некоторым лекарствам принесет облегчение.
Редкость: Обычная
Верх Симптомы: тошнота, вздутие живота, диспептические явления, вздутие живота после еды, рвота
Симптомы, всегда возникающие при расстройстве пищеварения (диспепсии): диспепсические явления
Симптомы, которые никогда не возникают при расстройстве пищеварения (диспепсии): рвота (старая) кровью или дегтеобразный стул, ректальное кровотечение, кровавый понос, лихорадка Инфекция желчного пузыря, также называемая холециститом, означает наличие бактериальной инфекции желчного пузыря с желчными камнями или без них.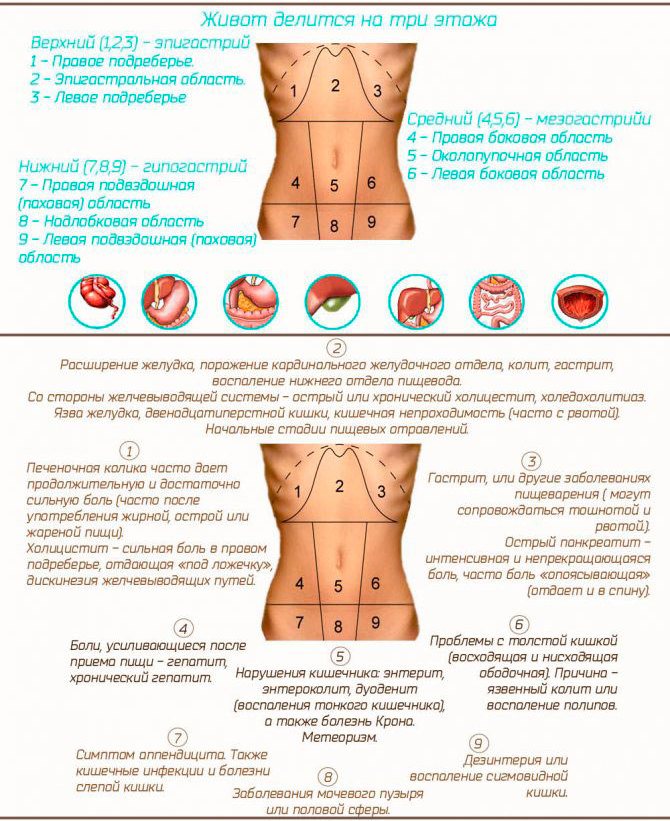
Желчный пузырь — небольшой орган, в котором хранится желчь, помогающая переваривать жиры. Если что-то блокирует отток желчи из желчного пузыря – камни в желчном пузыре, повреждение желчных протоков или опухоли в желчном пузыре – желчь застаивается, и в ней размножаются бактерии, вызывая инфицирование желчного пузыря.
Факторы риска включают ожирение, диету с высоким содержанием жиров и наличие камней в желчном пузыре в семейном анамнезе.
Симптомы включают лихорадку; озноб; боль в правом верхнем квадранте живота с иррадиацией в правое плечо; и иногда тошнота и рвота. Инфекция желчного пузыря является острым (внезапным) заболеванием, а симптомы желчнокаменной болезни проявляются постепенно.
Холецистит без лечения может привести к разрыву желчного пузыря, что может быть опасным для жизни.
Диагноз ставится на основании физического осмотра, ультразвукового исследования или другой визуализации, а также анализов крови.
Лечение включает госпитализацию пациента натощак с внутривенным введением жидкостей для отдыха желчного пузыря; антибиотики; и обезболивающее. Операция по удалению желчного пузыря часто проводится, чтобы заболевание не повторилось.
Операция по удалению желчного пузыря часто проводится, чтобы заболевание не повторилось.
Редкость: Нечасто
Основные симптомы: боль в животе (боль в животе), тошнота, потеря аппетита, диарея, запор
Симптомы, которые всегда возникают при инфекции желчного пузыря (холецистите): боль)
Симптомы, которые никогда не возникают при инфекции желчного пузыря (холецистите): боль в верхней левой части живота, боль в нижней левой части живота , маленький пальцеобразный мешочек, выступающий из толстой кишки в нижней правой части живота.
Воспаление вызывается чем-либо, блокирующим или раздражающим отверстие или стенки аппендикса, например твердым стулом или повреждением вследствие другого заболевания кишечника. Заблокированный аппендикс может быстро раздуться бактериями и гноем.
Аппендицит чаще всего встречается в возрасте от 13 до 30 лет, но может случиться с каждым.
Симптомы включают внезапную сильную боль в животе, которая начинается около пупка и вскоре перемещается в правый нижний бок. Может быть субфебрильная температура; тошнота и рвота; ощущение вздутия живота; и запор или диарея.
Может быть субфебрильная температура; тошнота и рвота; ощущение вздутия живота; и запор или диарея.
Если не лечить, инфицированный аппендикс может разорваться и вызвать опасную для жизни инфекцию брюшной полости, называемую перитонитом. Вот почему аппендицит требует неотложной медицинской помощи. При подозрении доставьте пациента в отделение неотложной помощи или позвоните по номеру 9.-1-1.
Диагноз ставится на основании анамнеза, физического осмотра, анализов крови и мочи, а также изображений, таких как ультразвук или рентген.
Воспаленный аппендикс необходимо как можно быстрее удалить хирургическим путем.
Острый панкреатит — это воспаление поджелудочной железы, которое вырабатывает и выделяет инсулин и глюкагон для поддержания стабильного уровня сахара в крови. Он также создает ферменты, которые переваривают пищу в тонком кишечнике. Когда эти ферменты случайно активируются в поджелудочной железе, они переваривают саму поджелудочную железу, вызывая боль и воспаление.
Вам следует обратиться в отделение неотложной помощи. Там диагноз ставится на основе физического осмотра, визуализации и анализов крови. Лечение обычно включает внутривенное (в/в) введение жидкостей и лекарств для снятия боли.
Редкость: Редкость
Основные симптомы: постоянная боль в животе, тошнота или рвота, тяжелое недомогание, сильная боль в животе, лихорадка
Симптомы, которые всегда возникают при остром панкреатите: постоянная боль в животе : Отделение неотложной помощи больницы
Гастрит означает воспаление или раздражение слизистой оболочки желудка и является «острым», когда он возникает внезапно и сильно.
Распространенными причинами являются инфицирование бактериями H. pylori в желудке, которое также вызывает язву; регулярное использование обезболивающих средств; и злоупотребление алкоголем. Курение, стресс и аутоиммунные заболевания, такие как болезнь Крона, болезнь Хашимото и диабет 1 типа, могут способствовать развитию острого гастрита.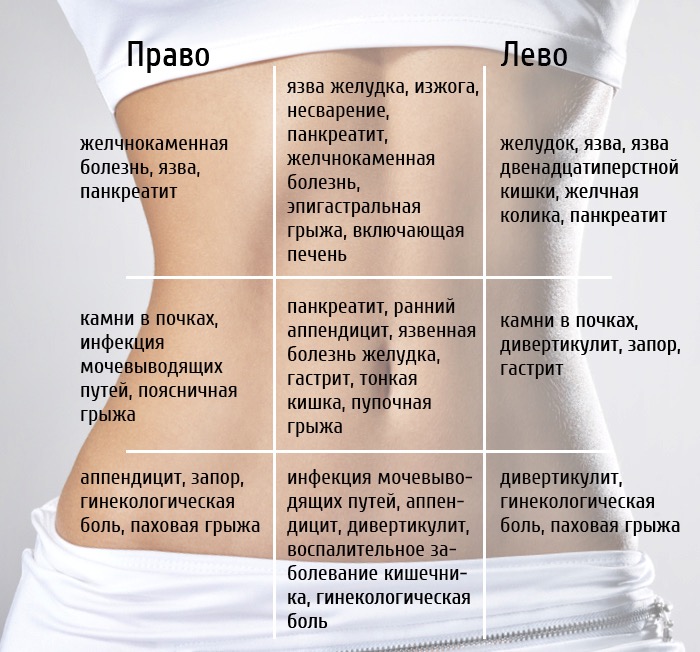
Симптомы острого гастрита включают внезапную переполненность и жгучую боль в верхней части живота, иногда тошноту и рвоту. Если симптомы длятся более недели или есть признаки крови в рвоте или кале, следует обратиться за медицинской помощью.
Без лечения гастрит может привести к язве желудка из-за присутствия H. pylori.
Диагноз H. pylori ставится с помощью анализов крови, дыхательных тестов и анализов образцов кала. Также можно использовать верхнюю эндоскопию и/или рентгенографию с проглатыванием бария.
Лечение включает изменение образа жизни с использованием болеутоляющих средств, алкоголя и других раздражителей желудка; антибиотики для лечения H. pylori; и лекарства для уменьшения и/или нейтрализации желудочной кислоты.
Проведите самодиагностику с помощью нашего бесплатного помощника по бую, если ответите «да» на любой из этих вопросов.