2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Код по МКБ 10: J45.8, Код по МКБ 11: CA23.2
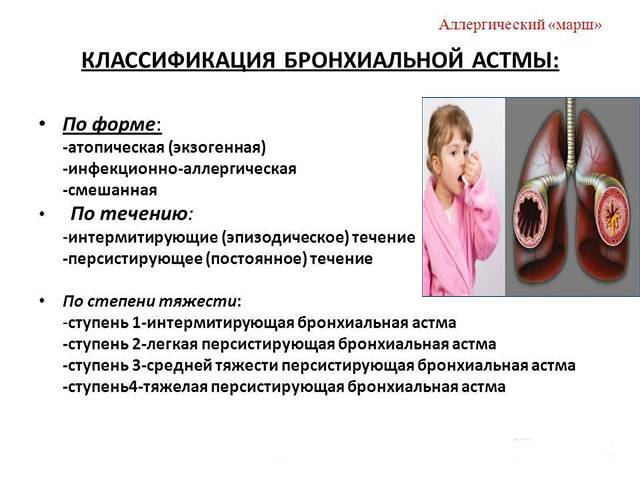
Смешанная бронхиальная астма является вариантом сочетания аллергической и неаллергической астмы. Наряду с группой аллергенов, вызывающих у пациента нарушенный иммунный ответ, существуют внутренние источники выработки биологически активных веществ, приводящих к спазму мышц бронхов. Возможно, что смешанная бронхиальная астма и есть самый распространенный вариант заболевания. Но, по причине недостаточных знаний человечества, большинство случаев относят к аллергической или неаллергической астме.
У родственников и пациента обычно имеется склонность к аллергическим заболеваниям с различными проявлениями. Со временем выявляются различные проявления нарушений дыхания в присутствии аллергенов. Однако попытки избежать контакта с аллергенами не всегда предотвращают появления приступа. Часть приступов возникает внезапно или в ответ на вдыхание холодного воздуха, физическую нагрузку, прием аспирина.
Обычным проявлением смешанной бронхиальной астмы является внезапная одышка: человек вдруг задыхается по непонятным причинам. Кашель бывает сухой, приступообразный, так же возникает внезапно и самостоятельно проходит. Изредка при кашле выделяется небольшое количество мокроты, прозрачной и густой. Сухие хрипы, а так же свист в лёгких - ещё один признак смешанной астмы, встречающийся и при других ее формах.
Первичный прием пульмонолога
2200 руб
Записаться
Компьютерная спирография (исследование функции внешнего дыхания)
1200 руб
Записаться
Компьютерная спирография (исследование функции внешнего дыхания) с бронхолитическими пробами
1600 руб
Записаться
Описание процесса лечения
Лечение заключается в назначении в лекарства, которые тормозят воспаление в стенках бронхов - они называются базисными препаратами. Их надо периодически вдыхать. Другая группа лекарств направлена на расширение бронхов во время приступа, и снимает только проявление, но не воздействует на воспаление в бронхах. Вдыхание исключительно лекарств для расширения бронхов при отсутствии базисной терапии способствует прогрессированию смешанной бронхиальной астмы и развитию осложнений.
Их надо периодически вдыхать. Другая группа лекарств направлена на расширение бронхов во время приступа, и снимает только проявление, но не воздействует на воспаление в бронхах. Вдыхание исключительно лекарств для расширения бронхов при отсутствии базисной терапии способствует прогрессированию смешанной бронхиальной астмы и развитию осложнений.
Сроки лечения
Зависят от тяжести течения заболевания, от полноты обследования, от эффективности лекарств и желания лечиться у взрослого пациента. Подбор эффективной схемы лечения смешанной бронхиальной астмы занимает до 3-х месяцев. В случае желания пациента попробовать АСИТ (антиген-специфическую иммунотерапию) или терапию против хронических инфекций лечение может продолжиться и дольше.
Прогноз
Прогноз на полное выздоровления от смешанной бронхиальной астмы обычно отрицательный. Заболевание продолжается и требует лечения всю жизнь, проявления при прекращении лечения возникают вновь. Однако, существую различные экспериментальные методы лечения, вроде АСИТ, антибактериальной терапии, иммунотерапии, которые могут уменьшить потребность в поддерживающем введении лекарств.
Смешанная бронхиальная астма опасна рядом возможных осложнений. Дыхательная недостаточность — это снижение поступления кислорода в кровь. Поначалу она появляется только во время приступов астмы. Однако, со временем, начинает ощущаться постоянно, мешая человеку жить полноценной жизнью. Осложнениям смешанной бронхиальной астмы может быть эмфизема — образование пузырей, вздутие легких. При отсутствии базисной терапии в стенках бронхов и легких постепенно нарастают рубцовые изменения, углубляющие дыхательную недостаточность. В худшем случае приступ удушья может привести к смерти самостоятельно, либо стимулировать появление инфаркта или инсульта.
Записаться на консультациюПервичный прием пульмонолога
2200 руб
Записаться
Компьютерная спирография (исследование функции внешнего дыхания)
1200 руб
Записаться
Компьютерная спирография (исследование функции внешнего дыхания) с бронхолитическими пробами
1600 руб
Записаться
Лечение астмы у взрослых
У взрослых лечение бронхиальной астмы проводится по ступенчатой схеме, принятой во всем мире. Эта схема корректируется в зависимости от формы и степени контроля проявлений астмы. Основными лекарствами в ней являются базисные препараты: ингаляционные глюкокортикоиды (будесонид, беклометазона дипропионат, флутиказона пропионат, флутиказона фуроат, флунизолид), антилейкотриеновые средства (зафирлукаст, монтелукаст), антитела к иммуноглобулинам Е (омализумаб). Для купирования и предупреждения приступов назначаются препараты, расширяющие бронхи: это ингаляционные бета-2-адреномиметики (сальбутамол, фенотерол, сальметерол, формотерол, вилантерол), м-холиноблокатор ипратропия бромид, теофиллин. Существуют множественные готовые составы, где одновременно присутствуют средства базисной терапии и средства расширяющие бронхи. Они могут быть особенно полезны при лечении астмы у взрослых, которые пренебрегают базисной терапией.
Эта схема корректируется в зависимости от формы и степени контроля проявлений астмы. Основными лекарствами в ней являются базисные препараты: ингаляционные глюкокортикоиды (будесонид, беклометазона дипропионат, флутиказона пропионат, флутиказона фуроат, флунизолид), антилейкотриеновые средства (зафирлукаст, монтелукаст), антитела к иммуноглобулинам Е (омализумаб). Для купирования и предупреждения приступов назначаются препараты, расширяющие бронхи: это ингаляционные бета-2-адреномиметики (сальбутамол, фенотерол, сальметерол, формотерол, вилантерол), м-холиноблокатор ипратропия бромид, теофиллин. Существуют множественные готовые составы, где одновременно присутствуют средства базисной терапии и средства расширяющие бронхи. Они могут быть особенно полезны при лечении астмы у взрослых, которые пренебрегают базисной терапией.
На первой ступени назначают ингаляционные бета-2-адреномиметики с коротким действием (сальбутамол, фенотерол) и / или м-холиноблокатор ипратропия бромид. То есть, только препараты, облегчающие приступы.
На второй ступени к препаратам от приступов добавляют базисные препараты ингаляционные глюкокортикоиды в низких дозах или антилейкотриеновые средства.
На третьей ступени лечения бронхиальной астмы у взрослых используются различные сочетания препаратов: низкие дозы глюкокортикоидов + бета-2-адреномиметики c длительным действием; средние и высокие дозы глюкокортикоидов + бета-2-адреномиметики c коротким действием; низкие дозы глюкокортикоидов + антилейкотриеновые средства; низкие дозы глюкокортикоидов + теофиллин длительного действия.
На четвертой ступени лечения астмы у взрослых используют средние и высокие дозы глюкокортикоидов + бета-2-адреномиметики c длительным действием и добавляют к ним либо антилейкотриеновые средства, либо теофиллин длительного действия.
На пятой ступени к лекарствам из четвертой ступени добавляют либо таблетки с глюкокортикоидами, либо антитела против иммуноглобулинов Е (омализумаб).
Кроме оценки количества приступов, их тяжести, в определении эффективности лечения астмы хорошо помогают функциональные дыхательные пробы, которые проводят в клинике на спирометрах. Для домашнего использования подходят намного более простые, но доступные, пикфлоуметры.
Для домашнего использования подходят намного более простые, но доступные, пикфлоуметры.
Антиген-специфическая иммунотерапия (АСИТ) - это метод лечения астмы , направленный на развитие толерантности (привыкания) к аллергенам. Потенциально он может снизить количество и дозы потребляемых препаратов от астмы в случае ее аллергической или смешанной формы. Для АСИТ при помощи кожных проб, исследования крови на специфические иммуноглобулины Е определяют группу аллергенов для данного случая. Очищенные аллергены в возрастающих концентрациях вводятся подкожно или под язык для того, чтобы к ним у взрослого или ребенка сформировалось привыкание, то есть, выделялось меньше биологически активных веществ.
Антибактериальное и противовирусное лечение может помочь при смешанной или неаллергической форме астмы. Получено множество данных о том, что скрытые инфекции в дыхательных путях способствуют выработке биологически активных веществ, вызывающих проявления астмы. Основная задача — выявить эти инфекции. Для этого может использоваться ПЦР диагностика мокроты и промывных вод бронхов, определение уровня антител к инфекционным агентам в крови, бактериологическое исследование (посевы). При выявлении вирусов ОРВИ, герпеса, аденовирусов назначаются иммуномодулятоы: инозин пранобекс, циклоферон, арбидол и другие. Против золотистого стафилококка помогает стафилококковый бактриофаг и антибиотики. Микоплазменную или хламидийную инфекцию лечат в основном антибиотиками макролидами, реже тетрациклиновой группой.
Для этого может использоваться ПЦР диагностика мокроты и промывных вод бронхов, определение уровня антител к инфекционным агентам в крови, бактериологическое исследование (посевы). При выявлении вирусов ОРВИ, герпеса, аденовирусов назначаются иммуномодулятоы: инозин пранобекс, циклоферон, арбидол и другие. Против золотистого стафилококка помогает стафилококковый бактриофаг и антибиотики. Микоплазменную или хламидийную инфекцию лечат в основном антибиотиками макролидами, реже тетрациклиновой группой.
Лечение приступа бронхиальной астмы
В случае внезапного усиления ранее существовавших проявлений бронхиальной астмы всегда надо, в первую очередь, руководствоваться инструкциями, полученными от врача аллерголога или пульмонолога. Именно лечащий врач лучше всего подберет лечение на случай обострения симптомов.
В случае продолжающихся приступов бронхиальной астмы лечению может помочь интенсивное проветривание помещения для прекращения контакта с аллергеном. Если предполагается связь с цветением растений, то такое проветривание может и навредить.
Если предполагается связь с цветением растений, то такое проветривание может и навредить.
Хорошо помогает в борьбе приступа соблюдение покоя. Наилучшая поза — сидя, лежать запрещено.
Максимальное количество ингаляций того средства от бронхиальной астмы, которое использует взрослый пациент, заранее обсуждается с лечащим врачом.
Кроме максимальной дозы средств для расширения бронхов (бета-2-адреномиметиков или других) существует максимальная доза используемого базисного препарата (ингаляционного клюкокортикоида или другого). Они могут быть совмещены в одном ингаляторе и это надо тоже учитывать при лечении приступа.
Если в аптечке есть расширяющие бронхи лекарства с иным механизмом действия — их так же можно добавить к использованному арсеналу лекарств для лечения приступа бронхиальной астмы. Однако, и такой вариант необходимо заранее обсуждать с лечащим врачом.
Если инструкции на случай тяжелого приступа от лечащего врача не поняты, утеряны или забыты, то самым рациональным будет вызов скорой помощи.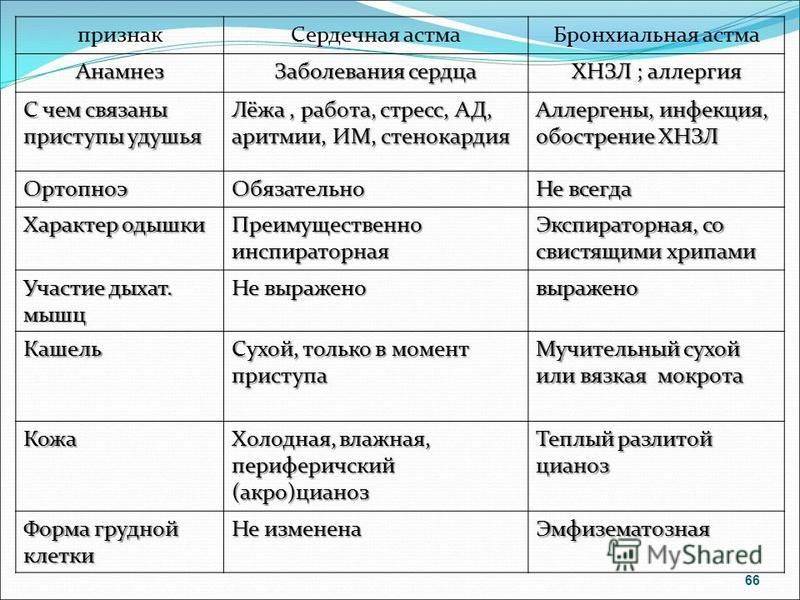 Еще более актуальным это будет в случае усиления удушья, одышки или кашля, несмотря на проводимые мероприятия. А так же в случае появления спутанности речи, сонливости, учащения пульса свыше 100 ударов в минуту, посинения конечностей или губ, втягивания кожи на шее.
Еще более актуальным это будет в случае усиления удушья, одышки или кашля, несмотря на проводимые мероприятия. А так же в случае появления спутанности речи, сонливости, учащения пульса свыше 100 ударов в минуту, посинения конечностей или губ, втягивания кожи на шее.
 Тогда уже человеку сильно не хватает воздуха при дыхании.
Тогда уже человеку сильно не хватает воздуха при дыхании. При присоединении инфекции хрипы могут становится влажными, проявляться и при вдохе, и при выдохе.
При присоединении инфекции хрипы могут становится влажными, проявляться и при вдохе, и при выдохе.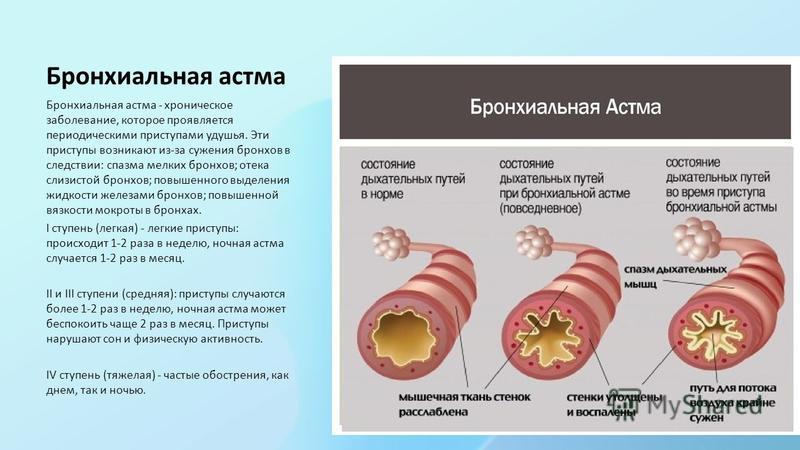
Первичный прием пульмонолога
2200 руб
Записаться
Компьютерная спирография (исследование функции внешнего дыхания)
1200 руб
Записаться
Компьютерная спирография (исследование функции внешнего дыхания) с бронхолитическими пробами
1600 руб
Записаться
Пациентка женщина 1960 года рождения.
Жалобы на приступы удушья в ночное время и ранние утренние часы, одышку при минимальной физической нагрузке, свистящие хрипы, малопродуктивный кашель.
Вышеуказанные жалобы отмечает на протяжении двух лет. Не обследовалась. В связи с тем, что приступы удушья участились, появился зуд кожных покровов, обратилась к пульмонологу.
Росла и развивалась в соответствии с возрастом.
У родной тети бронхиальная астма.
Аллергии на лекарственные препараты не отмечает.
Туберкулез, венерические заболевания, гепатит А отрицает. В 2021 году перенесла коронавирусную инфекцию, легкая форма. Состоит на Д учете у кардиолога, постоянно получает престанс 10/10.
Работает прачкой. Не курит и не курила.
Операций не было.
Менопауза с 53 лет. Беременность - 1, роды - 1.
Объективно: температура тела 36,5.
Состояние удовлетворительное. ЧДД 18 в минуту. Сатурация 98%. АД левая рука 160/90 мм ртст, пуль 92 в минуту.
Рост 164 см, вес 100 кг, ИМТ=37,18. Гиперстенического телосложения. Кожные покровы чистые, повышенной влажности. Зев чистый. Язык: влажный, чистый. Осиплости голоса нет. Небные миндалины в норме. Грубой неврологической симптоматики нет. Носовое дыхание свободное. Грудная клетка симметричная, равномерно участвует в акте дыхания. Перкуторно над легочными полями ясный легочной звук. Дыхание везикулярное, хрипов нет. Одышка есть при нагрузке, смешанного характера. Границы сердца расширены вправо. Тоны приглушены, ритмичные. Аппетит сохранен. Живот мягкий безболезненный. Отеков нет. Стул регулярный. Мочеиспускание без особенностей.
В ОАК СОЭ 33 мм/ч, эозинофиллия 13 %, остальные показатели в пределах нормы. Анализ крови на иммуноглобулин Е 800 МЕ/мл. Спирометрия: ОФВ 1 - 57 %, проба с бронхолитиком положительная, прирост 14 %. На КТ огк в мае 2021 года без очаговых и инфильтративных изменений.
Бронхиальная астма, смешанная форма, впервые выявленная. ДН 0.
Сопутствующие заболевания: ГБ 2,ст 2 риск 3. Алиментарно конституциональное ожирение 2 ст.
Своевременное обращение к врачу поможет сохранить Ваше здоровье.
Не откладывайте лечение, звоните прямо сейчас. Мы работаем круглосуточно в Москве.
тел.: 8 (499) 501-15-53 (круглосуточно)
Специалисты
оториноларинголог, ринохирург
стаж: 15 лет
эксперт по лор-патологиям
оториноларинголог, ринохирург
стаж: 12 лет
эксперт по лор-патологиям
оториноларинголог, ринохирург
стаж: 13 лет
кандидат медицинских наук
Все специалисты
Услуги
Все услуги
Полезные статьи
Все статьи
Астма — это хроническое воспалительное заболевание дыхательных путей, симптомы которого имеют очень разные проявления у разных людей. В то время как человек с легкими симптомами обычно может без серьезных проблем справляться с повседневной жизнью, более выраженное течение болезни, вызывающее одышку и повторяющиеся приступы астмы, серьезно ограничивает жизнь больных. Даже когда симптомы сдерживаются, больные тяжелой астмой живут в постоянном страхе перед новым приступом.
В то время как человек с легкими симптомами обычно может без серьезных проблем справляться с повседневной жизнью, более выраженное течение болезни, вызывающее одышку и повторяющиеся приступы астмы, серьезно ограничивает жизнь больных. Даже когда симптомы сдерживаются, больные тяжелой астмой живут в постоянном страхе перед новым приступом.
Чтобы узнать, что усугубляет симптомы или что может спровоцировать приступ астмы, каждый должен знать, какой у него тип астмы. Это поможет им избежать триггеров или ситуаций, которые могут спровоцировать приступы астмы.
Если дети страдают астмой, это обычно вызвано аллергией. С другой стороны, у взрослых в 30-50% случаев заболевание не вызывается аллергией. У взрослых чаще встречается смешанная форма аллергической и неаллергической астмы.
Аллергическая астма представляет собой аллергическую реакцию организма на безвредные по своей природе вещества, такие как пыльца, шерсть животных, некоторые пищевые продукты или домашняя пыль. Аллергическая астма является наиболее распространенной формой бронхиальной астмы. От него страдают более восьми миллионов человек в Германии, причем от него страдает значительно больше детей, чем взрослых. Аллергическая астма является одним из наиболее частых хронических заболеваний в детском возрасте.
Собственная иммунная система организма воспринимает безвредные по своей природе вещества (аллергены) в окружающей среде как угрозу, вызывая перегрузку и потенциально вызывая приступ астмы. Это приводит к воспалению нижних дыхательных путей, что, в свою очередь, приводит к повышенному выделению слизи и сужению дыхательных путей. Этот воспалительный процесс называется воспаление 2 типа , для которого характерны типичные воспалительные клетки и медиаторы воспаления (эндогенные вещества, вызывающие воспалительную реакцию). Астму, характеризующуюся воспалением 2-го типа, можно выявить с помощью специфических биомаркеров . Помимо иммуноглобулина Е (антитела IgE) и эозинофилов (особые лейкоциты, способствующие иммунной защите), к ним относятся FeNO (фракционный выдыхаемый оксид азота).
Этот воспалительный процесс называется воспаление 2 типа , для которого характерны типичные воспалительные клетки и медиаторы воспаления (эндогенные вещества, вызывающие воспалительную реакцию). Астму, характеризующуюся воспалением 2-го типа, можно выявить с помощью специфических биомаркеров . Помимо иммуноглобулина Е (антитела IgE) и эозинофилов (особые лейкоциты, способствующие иммунной защите), к ним относятся FeNO (фракционный выдыхаемый оксид азота).
Узнайте больше о FeNO и о том, что показывает значение FeNO
Если астма вызвана аллергией на пыльцу, ее также называют сезонной астмой. Триггерами являются определенные пыльца или клещи домашней пыли, которые вдыхаются. Вне сезона пыльцы сезонные астматики не испытывают никаких симптомов. Тем не менее, Федеральная ассоциация пульмонологов (BdP) предостерегает от прерывания лечения вне сезона пыльцы.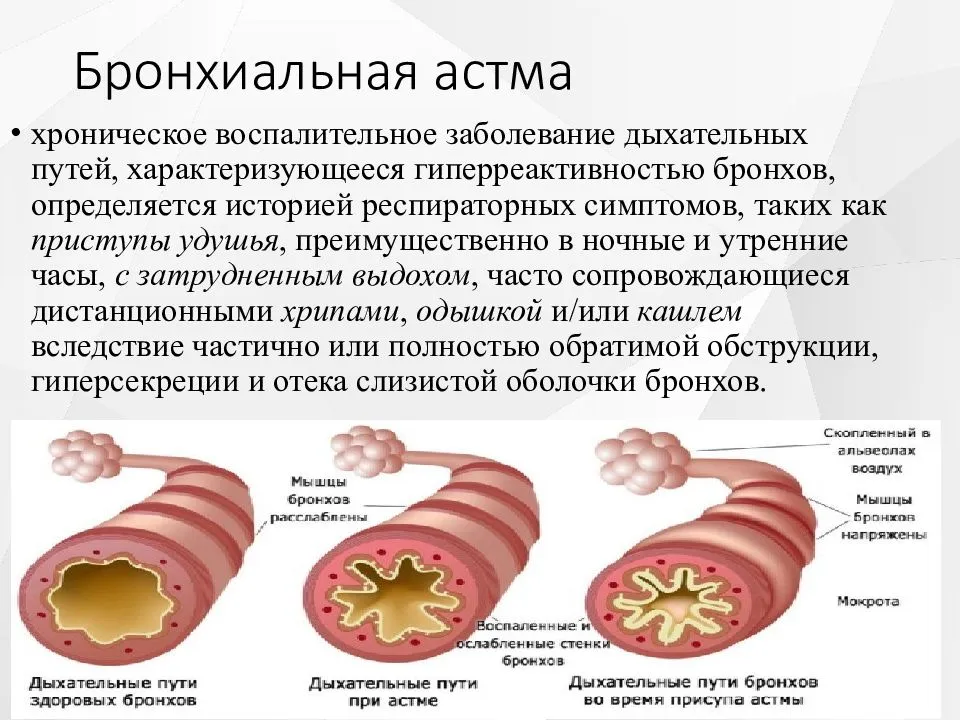 Почему? Потому что воспаление в бронхах не проходит, даже если вы не испытываете никаких симптомов. Эти невылеченные воспаления могут вызвать долговременное повреждение легких сезонных астматиков и привести к хронической астме. Поэтому пульмонологи рекомендуют продолжать прием противовоспалительных препаратов вне сезона цветения пыльцы, а точнее в течение внешне бессимптомного периода. Измерение значения FeNO позволяет определить степень воспаления бронхов – независимо от наличия таких симптомов, как одышка. Это позволяет врачам корректировать медикаментозное лечение под фактическое состояние бронхов и лучше контролировать воспалительный процесс даже в бессимптомный период.
Почему? Потому что воспаление в бронхах не проходит, даже если вы не испытываете никаких симптомов. Эти невылеченные воспаления могут вызвать долговременное повреждение легких сезонных астматиков и привести к хронической астме. Поэтому пульмонологи рекомендуют продолжать прием противовоспалительных препаратов вне сезона цветения пыльцы, а точнее в течение внешне бессимптомного периода. Измерение значения FeNO позволяет определить степень воспаления бронхов – независимо от наличия таких симптомов, как одышка. Это позволяет врачам корректировать медикаментозное лечение под фактическое состояние бронхов и лучше контролировать воспалительный процесс даже в бессимптомный период.
Люди определенных профессиональных групп подвержены значительно более высокому риску развития астмы. Однако до появления первых симптомов могут пройти месяцы или даже годы. К этим группам относятся лакировщики, маляры, плотники, лаборанты, ветеринары и парикмахеры. Другим примером является астма пекаря, вызванная аллергией на мучную пыль.
К этим группам относятся лакировщики, маляры, плотники, лаборанты, ветеринары и парикмахеры. Другим примером является астма пекаря, вызванная аллергией на мучную пыль.
Начало астмы возникает в результате постоянного чрезмерного раздражения дыхательных путей веществами, присутствующими в окружающей среде, что приводит к повышенной чувствительности (гиперреактивности). Однако при профессиональной астме определенные аллергены не всегда являются основной причиной или триггером заболевания. Вдыхание ядовитых газов и паров, например, также может привести к острому поражению бронхов, в результате чего возникает профессиональная астма. Примечательно, что на рабочем месте симптомы гораздо более выражены, чем, например, в выходные дни или во время отпуска.
При неаллергической астме причиной астмы являются не аллергены, а неспецифические раздражители. К ним относятся определенные лекарства, такие как обезболивающие, растворители или холодный воздух, стресс или инфекции дыхательных путей. Физические нагрузки также могут спровоцировать приступ астмы. Это называется астмой, вызванной физической нагрузкой.
Физические нагрузки также могут спровоцировать приступ астмы. Это называется астмой, вызванной физической нагрузкой.
Причина этого в том, что дыхательные пути астматиков хронически воспалены и воспаленная ткань гораздо более чувствительно реагирует на раздражители, чем у здоровых людей. Поэтому важно контролировать хроническое воспаление как причину симптомов с помощью длительного медикаментозного лечения и внимательно следить за течением воспаления. Приступ астмы, вызванный тяжелыми стрессовыми состояниями или физической нагрузкой, обычно является результатом гипервентиляции. Быстрое, тяжелое дыхание раздражает дыхательные пути сверх нормального дыхания. В результате одышка еще больше увеличивает уровень беспокойства и стресса. Это запускает порочный круг, который может привести к опасному сужению дыхательных путей.
Типичным признаком неаллергической астмы является синусит. С самого начала неаллергическая астма обычно имеет более тяжелое течение, чем аллергическая астма.
Различные типы астмы обычно хорошо контролируются с помощью назначаемых в настоящее время лекарств. Однако существуют тяжелые формы неаллергической астмы, которые возникают только во второй половине жизни и не реагируют или реагируют недостаточно на современные медикаментозные методы лечения. В этих случаях врачи говорят об эозинофильной астме. Этот вид астмы лечится специальными препаратами, подавляющими воспалительные процессы в легких.
Эозинофильные гранулоциты - компонент иммунной системы Термин «эозинофильная астма» происходит от так называемых эозинофильных гранулоцитов. Это подгруппа лейкоцитов, которые играют важную роль в иммунной защите. Эти защитные клетки играют важную роль в чрезмерной реакции иммунной системы. Если организм вырабатывает их в избыточном количестве, они могут вызвать воспаление в легких. Эти воспаления могут, в свою очередь, привести к приступам астмы.
Если организм вырабатывает их в избыточном количестве, они могут вызвать воспаление в легких. Эти воспаления могут, в свою очередь, привести к приступам астмы.
Врачи могут определить, страдает ли пациент эозинофильной астмой, с помощью простого анализа крови. Как и аллергическая астма, эозинофильная астма является воспалительным заболеванием 2 типа и может быть обнаружена с помощью типичных биомаркеров . Повышенное количество эозинофилов в крови, сопровождающееся высоким уровнем FeNO , может свидетельствовать об эозинофильной астме.
Правильная интерпретация значений FeNO
Часто встречаются смешанные формы между аллергической и неаллергической астмой. Во многих случаях смешанная форма астмы развивается из первоначально аллергической астмы. Поэтому различие не всегда ясно. Это связано с тем, что больные реагируют симптомами астмы в равной степени как на определенные аллергены, так и на неспецифические триггеры. Однако по мере прогрессирования болезни аллергены все реже вызывают симптомы.
Однако по мере прогрессирования болезни аллергены все реже вызывают симптомы.
Астма является хроническим заболеванием, которое предъявляет высокие требования к больным: самоконтроль функции легких с измерением пикового потока и измерением текущих значений воспаления (измерение FeNO с помощью Vivatmo), правильная дозировка и прием лекарств, дыхательные упражнения для укрепления легких, мониторинг уровня пыльцы, посещение семейного врача и пульмонолога — все это является частью активного лечения астмы. Пациенты, которые принимают это близко к сердцу, могут прожить долгую и плодотворную жизнь, несмотря на свою болезнь.
Люди с трудно поддающейся лечению астмой, не получающие адекватного лечения, подвержены риску развития тяжелой неконтролируемой астмы .
До 5 % больных астмой в Германии страдают тяжелой неконтролируемой астмой . Это означает, что:
Это означает, что:
Если вы хотите оценить свое заболевание астмой, Немецкая ассоциация Atemwegsliga e.V. (www.atemwegsliga.de) рекомендует тест контроля астмы.
Астма неизлечима. Таким образом, ранняя диагностика и лечение полезны при всех типах астмы. Регулярный мониторинг и медикаментозное лечение астмы может оказать положительное влияние на течение болезни.
И астма, и хроническая обструктивная болезнь легких (ХОБЛ), включая эмфизему и хронический бронхит, затрудняют дыхание. На самом деле, они имеют много общего. Однако это разные заболевания легких. Синдром перекреста астмы и ХОБЛ (ACOS) диагностируется, когда у вас есть симптомы как астмы, так и ХОБЛ. ACOS — это не отдельное заболевание, а скорее способ для врачей распознать сочетание симптомов и выбрать наиболее подходящий для вас план лечения.
На самом деле, они имеют много общего. Однако это разные заболевания легких. Синдром перекреста астмы и ХОБЛ (ACOS) диагностируется, когда у вас есть симптомы как астмы, так и ХОБЛ. ACOS — это не отдельное заболевание, а скорее способ для врачей распознать сочетание симптомов и выбрать наиболее подходящий для вас план лечения.
Люди с диагнозом ACOS обычно испытывают симптомы чаще, чем люди только с астмой или ХОБЛ, и имеют сниженную функцию легких. Симптомы включают:
99 Если у вас может быть ХОБЛ или астма
99 разница между этими двумя хроническими заболеваниями легких, особенно когда люди, живущие с астмой или ХОБЛ, стареют или курят. Люди с диагнозом ACOS, как правило, имеют больше симптомов, чем люди только с астмой или ХОБЛ, и имеют более тяжелые приступы, что приводит к большему количеству посещений отделений неотложной помощи и госпитализаций. Важно выяснить, есть ли у вас ACOS, потому что это может быть более серьезно, чем просто астма или ХОБЛ. Хотя ни одно из этих заболеваний не лечится, ваш врач может следить за вашим здоровьем и корректировать лекарства, чтобы помочь вам лучше дышать.
Важно выяснить, есть ли у вас ACOS, потому что это может быть более серьезно, чем просто астма или ХОБЛ. Хотя ни одно из этих заболеваний не лечится, ваш врач может следить за вашим здоровьем и корректировать лекарства, чтобы помочь вам лучше дышать.
Врачи все еще пытаются понять, когда астма и ХОБЛ пересекаются. «Постоянная обструкция дыхательных путей с признаками астмы» — так они определяют это заболевание. Ваш врач соберет подробную историю болезни, проведет медицинский осмотр и может назначить рентгенографию грудной клетки или компьютерную томографию. Кроме того, ваш врач может использовать форму, чтобы задать ряд вопросов, чтобы помочь им определить, является ли это астмой, ХОБЛ или ACOS.
 раздражители
раздражители Нет ни одного лекарства, которое могло бы улучшить ACOS, но сегодня доступны три типа лекарств, которые могут помочь улучшить симптомы. К ним относятся: